Локализация опухоли в молочной железе имеет значение не только при выборе направления разреза во время мастэктомии и обоснования объема оперативного вмешательства, но и при составлении плана предоперационного и послеоперационного облучения. Например, локализация раковой опухоли в подмышечном отростке молочной железы заставляет прибегнуть к разрезу, предусматривающему удаление кожи в подмышечной области, а расположение первичного очага в центре железы вынуждает иногда оперировать из четырехугольного разреза. При опухоли в медиальных и центральных квадрантах молочной железы, как уже отмечалось, метастазирование может происходить непосредственно в парастернальный коллектор. У определенной группы больных при такой локализации необходимо расширить объем операции за счет удаления этих узлов или, что менее выгодно, проводить облучение парастернальной зоны в послеоперационном периоде. Обращает на себя внимание частота парастернальных метастазов при локализации опухоли в субмаммарной складке: по нашим данным, у 18 из 21 такой больной после расширенной мастэктомии обнаружены метастазы в первом — третьем межреберье, хотя вообще при обнаружении опухоли в медиальных и центральных квадрантах молочной железы метастазы в парастернальных узлах встретились у 31,2% оперированных больных.
Темп роста первичной опухоли в первую очередь отражает ее биологические свойства (агрессивность, прогрессирование и в определенной степени гистологическое строение), а также взаимоотношения с окружающими структурами и организмом в целом. Установить быстроту роста трудно, поскольку по срокам обнаружения опухоли в молочной железе нельзя судить о длительности ее существования. Между тем даже такое грубое деление по темпам роста, принятое клиницистами (основанное на анамнестических данных), как «отсутствие роста», наблюдаемое с момента обнаружения, «увеличение опухоли в 2 раза», и, наконец, «увеличение опухоли более чем в 2 раза», сказывается на частоте регионарного метастазирования (таблица 10). Для того чтобы диаметр опухоли достиг 1 см, от момента малигнизации должно пройти 7—8 лет, что соответствует примерно 30 периодам удвоения, а для того чтобы он увеличился от 1 до 10 см, нужно еще 2 года (всего 10 периодов удвоения). Однако определенная часть раковых опухолей молочной железы в культуре тканей растет очень быстро, увеличиваясь вдвое через 5—23 дня (Israel, 1971). В то же время нельзя не указать на существование небольшой группы чрезвычайно медленно текущих опухолей, в течение ряда лет сохраняющих локальное распространение. В противоположность им известна другая бурно прогрессирующая форма рака, когда отдаленные метастазы обнаруживаются буквально через несколько недель от момента появления процесса в молочной железе.
Таблица 10. Частота регионарных метастазов при различном темпе роста первичного рака молочной железы (Дымарский Л. Ю., 1967)
| Увеличение размеров опухоли от момента обнаружения до начала лечения | Число больных | ||
| всего | регионарные метастазы в подмышечные узлы | ||
| имеются | отсутствуют | ||
| Более чем вдвое | 75 | 54 (72%) | 21 |
| Не более чем вдвое | 255 | 139 (54,5%) | 116 |
| Отсутствие роста | 399 | 152 (38,1%) | 247 |
По нашим данным, можно различать три типа роста опухоли: быстрый (время удвоения опухоли 35— 60 дней), средний (время удвоения 150—210 дней) и медленный (время удвоения 1000—1050 дней).
Разумеется, представление о темпах роста следует принимать во внимание не только при составлении плана лечения (в частности, использования гормональных препаратов для коррекции эндокринных и обменных нарушений), но и при оценке отдаленных результатов лечения, главным образом при установлении прогноза и подсчете сроков последующей жизни леченых больных (Маслова И. А. и др., 1974).
источник
Большая конференция RUSSCO «Рак молочной железы»
22-24 января 2014 г., Москва.
Мой доклад посвящен достаточно нечастой локализации опухоли.
Достаточно нередко можно слышать, что центральная локализация опухоли — это препятствие для выполнения органосохраняющей операции. И развенчание этого тезиса является целью моего доклада.
Почему такая точка зрения существует? На мой взгляд, есть три основные причины.
Во-первых, после резекции центрального отдела железы простое ушивание раны легко приводит к выраженной деформации железы. Чтобы добиться удовлетворительного косметического результата, необходимо знание специальных технических приемов.
Во-вторых, удаление соска с ареолой наносит выраженный дополнительный косметический ущерб.
И, в-третьих, рак Педжета, из-за его внутрипротокового распространения является в абсолютном большинстве случаев неприемлемой моделью для органосохраняющих операций. Однако совсем не стоит распространять характеристики рака Педжета на другие опухоли центральной локализации.
Я хочу вам напомнить, что совсем недавно исполнилось 200 лет со дня рождения сэра Джеймса Педжета, который описал эту форму болезни и оказывается что есть немало оптимистов, которые оперировали, выполняли органосохраняющие операции при раке Педжета. И очень интересно посмотреть, какие получились результаты.
Если посмотреть на частоту рецидива, и соотнести его с длительностью наблюдения, то можно представить себе примерно, с какой частотой в год возникают рецидивы. 15 разделить на 7,5 — будет 2%. Здесь без лучевой терапии проводились органосохраняющие операции — 14/5 — немного менее 3%.
Можно вспомнить рекомендации EUSOMA — Европейского общества мастологов, — которые рекомендуют, чтобы частота местных рецидивов молочной железе была не выше 1,5% в год. Эти работы показывают, что при раке Педжета нельзя делать органосохраняющие операции.
Но вот две более обнадеживающие работы — первая 2001 года, самая большая по количеству наблюдений — 61 больная, частота рецидива меньше 1% в год. Это исследование EORTC. Как пациенты включались в это наблюдение?
- Брали только пациентов, у которых поражение соска не сопровождалось опухолевым узлом в молочной железе.
- Во-вторых, протяженость внутрипротокового компонента за соском не была больше 5 см.
- В третьих, края резекции были гистологически чистыми.
Такое количество больных — 61 — за 15 лет работы из 10 европейских центров. Набрали такое скромное количество пациенток, это довольно редкие пациентки, которым такая операция может выполняться.
И последняя графа — публикация 2012 года. Анализируют 51 больную. Органосохраняющую операцию при раке Педжета сделали в 19-ти случаях. Относительно небольшая прослеженность больных, но отсутствие локальных рецидивов.
Как отбирались больные для такой операции? У них должны отсутствовать признаки каких-либо признаков поражений тканей молочной железы по трем видам исследования: клинически отсутствие узла , на маммограммах — отсутствие признаков внутрипротокового роста, на МРТ — отсутствие поражения лимфоузла. Для нас это совершенно экзотический случай, и трудно надеяться на то, что таких пациентов мы увидим.
А вот частота местных рецидивов больных, которые не относятся к раку Педжета. Здесь можно видеть, что частота рецидивов приемлема — такая же, как и при органосохраняющих операциях при опухолях другой локализации.
На мой взгляд, лампэктомия, достаточно локальная операция на молочной железе — самая эстетичная. Это наименее травматичный вариант органосохраняющей операции. При центральной локализации она может производиться по краю околососкового кружка, по краю ареолы. Она может проводиться с иссечением кожи и без.
На фото пациентка через 3 года после лампэктомии, выполненной по поводу рака молочной железы, который локализовался за латеральной частью ареолы. Видны косвенные признаки того, что ткань железы отечна. По краю арелолы проходит послеоперационый рубец. К сожалению мы вынуждены таким пациентам при первой стадии рака делать лимфаденоктомию.
Когда приходится делать более объемные иссечения тканей, в том числе с иссечением соска, ареолы, всего центрального цилиндра в молочной железе, возникает необходимость в методах реконструкции, возмещения дефицита объема в центре молочной железы. И для этого в основном используются те методы, которые мы заимствуем из пластической хирургии. В данном случае Андрей Юрьевич Сребный нарисовал тот вариант, когда делается реконструкция центрального отдела с перемещением кружка, выкроенного из кожи молочной железы, который будет потом имитировать ареолу. Здесь производятся два радиальных разреза до подлежащей грудной стенки и на нижней ножке этот массив перемещается и занимает дефект тканей в центральном отделе молочной железы.
источник
«Результаты УЗИ молочных желез выявили образование, подозрительное на онкологию», «результаты маммографии не позволяют однозначно исключить наличие злокачественного образования», «биопсия показала наличие раковых изменений в молочной железе и требуется расширенное обследование». Это лишь немногие из самых страшных слов, которые женщина может услышать от своего врача.
Молочные железы состоят из трех основных типов тканей — жировой, соединительной и железистой. Раком молочной железы (РМЖ) называют злокачественные опухоли, развивающиеся именно из клеток железистой ткани. Вопреки расхожему мнению, РМЖ заболевают как женщины, так и мужчины, однако у женщин он встречается примерно в 100 раз чаще.
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными.
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
«Молекулярно-генетический портрет» опухоли имеет важное значение при выборе оптимального лечения.
Чаще всего опухоли молочных желёз развиваются из клеток молочных протоков — в этом случае врачи говорят о протоковом раке молочной железы или протоковой карциноме. Довольно часто злокачественные опухоли вырастают из клеток долек молочной железы, этот тип рака называют инвазивной лобулярной карциномой (инвазивный рак молочной железы). Стоит отметить, что рост опухоли возможен и из других клеток железистой ткани.
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Довольно часто на ранних стадиях рак молочной железы протекает бессимптомно. Но в ряде случаев признаки, указывающие на наличие заболевания, все же есть, и их можно заметить.
В первую очередь, к симптомам, которые должны насторожить, относят уплотнения в молочных железах, рядом с ними или в подмышечной впадине. В 9 случаях из 10 уплотнения бывают доброкачественными, однако установить это наверняка можно только на осмотре у маммолога.
К симптомам рака молочной железы относят:
- Отвердение кожи
- Участок втяжения кожи
- Эрозия кожи
- Покраснение кожи
- Выделения из соска
- Деформация молочной железы по типу ряби
- Припухлость кожи
- Увеличенные в размерах вены
- Втяжение соска
- Нарушение симметрии молочных желез
- Симптом лимонной корки
- Пальпируемый узел внутри молочной железы.
При появлении указанных симптомов, а также любых других изменений в молочных железах (например, необычных или болезненных ощущений) нужно немедленно проконсультироваться с маммологом.
В Европейской клинике ведёт консультативный приём и выполняет операции известный российский хирург-маммолог, доктор медицинских наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие и реконструктивные пластические операции.
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц, по окончании менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:
Для подтверждения или исключения диагноза в первую очередь проводится мануальное обследование груди. Затем, при наличии подозрений или в качестве скрининговой процедуры, может быть назначена маммография, рентгенологическое исследование молочных желез. Как правило, женщинам до 35 лет ее выполнение не рекомендуется, в молодости ткань молочных желез особенно чувствительна к радиоактивному облучению.
Ультразвуковое исследование (УЗИ) молочных желез позволяет оценить структуру их ткани и отличить, например, опухоль от кисты, наполненной жидкостью.
Если результаты маммографии или УЗИ указывают на наличие новообразований в молочной железе, врач, как правило, назначает биопсию, лабораторное исследование образца тканей из молочной железы. Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой, что также влияет на схему лечения.
При необходимости могут использоваться и другие диагностические методы, например, магнитно-резонансная томография (МРТ).
После постановки диагноза основной задачей лечащего врача является определение стадии онкологического заболевания, то есть размера опухоли, ее расположения, наличия метастазов и агрессивности. От этих факторов зависит прогноз лечения и подбор оптимальных методов терапии. Как правило, для уточнения стадии проводятся анализы крови, маммография другой молочной железы, сканирование костей, а также компьютерная или позитронно-эмиссионная томография. В некоторых случаях определить стадию опухоли можно только при проведении операции.
Стратегия лечения рака молочной железы зависит от многих факторов — типа рака, стадии, чувствительности клеток опухоли к гормонам, а также общего состояния здоровья пациентки.
Основной метод лечения рака груди — хирургическая операция. Если болезнь удалось диагностировать на ранней стадии, хирург может выполнить лампэктомию, удаление тканей опухоли и небольшой части окружающей ее здоровой ткани. При более крупных опухолях молочная железа удаляется целиком (такая операция называется мастэктомией), равно как и ближайшие к ней лимфатические узлы. Если по оценке врача риск развития рака во второй молочной железе достаточно высок, пациентке может быть рекомендовано удаление обеих молочных желез сразу.
Чтобы разобраться, распространились ли раковые клетки в лимфатические узлы, и определиться с объемом хирургического вмешательства, может быть проведена сентинель-биопсия, или биопсия сторожевого лимфоузла. Во время операции в опухоль вводят радиофармпрепарат или флуоресцентный краситель — это помогает визуализировать лимфоузел, который первым принимает лимфу от ткани молочной железы. Его удаляют и проводят гистологическое исследование. Если в сторожевом лимфоузле не обнаруживают опухолевых клеток, можно ограничиться удалением очага в молочной железе. В противном случае показано иссечение регионарных лимфоузлов.
Лучевую терапию (то есть воздействие на опухоль ионизирующим излучением) при раке молочной железы, как правило, используют после проведения хирургической операции. Терапия проводится с целью уничтожения раковых клеток, которые могли остаться в организме.
Химиотерапия, то есть использование препаратов, убивающих раковые клетки, может проводиться после операции по удалению опухоли, как и лучевая терапия. В некоторых случаях химиотерапию проводят до оперативного лечения для того, чтобы уменьшить размер слишком крупной для удаления опухоли.
В Европейской клинике для лечения рака молочной железы применяются наиболее современные, оригинальные европейские и американские химиопрепараты. У нас есть возможность составить «молекулярный отпечаток» опухоли, подобрать на основании его анализа наиболее эффективные и безопасные комбинации лекарств.
Для лечения рака молочной железы, чувствительного к гормонам, используют гормональную терапию — к ней относится несколько разных методов, останавливающих выработку гормонов в организме или блокирующих их поступление к опухоли. Гормональная терапия позволяет снизить вероятность рецидива опухоли, а также, в случае выявления неоперабельной опухоли, помогает контролировать ее рост.
Для лечения рака молочной железы применяют также таргетную терапию — препараты, поступающие непосредственно к тканям опухоли и минимально воздействующие на здоровые клетки организма. Таргетную терапию используют либо отдельно, либо в комбинации с другими методами лечения — в зависимости от того, какая схема лучше всего подойдет пациенту.
Если рак молочной железы диагностирован на ранних стадиях (0-I), пятилетняя выживаемость приближается к 100%. То есть, можно сказать, что удается вылечить практически всех женщин. Далее, в зависимости от стадии, прогноз относительно пятилетней выживаемости ухудшается:
- На II стадии — 93%.
- На III стадии — 72%.
- На IV стадии — 22%.
Совокупность имеющихся в арсенале онкологов методов лечения рака молочной железы позволяет в большинстве случаев добиться ремиссии заболевания или, как минимум, продлить жизнь с сохранением ее качества. Однако следует помнить, что эффективность лечения в целом напрямую зависит от того, было ли лечение начато своевременно, то есть на ранних стадиях заболевания.
Максимальная эффективность противоопухолевого лечения достигается только в том случае, если оно проводится в соответствии с международными протоколами, при этом учитываются индивидуальные особенности каждого пациента. Именно так назначают лечение онкологи Европейской клиники.
источник
Самой распространенной злокачественной опухолью молочной железы является рак молочной железы — это то заболевание, с которым дифференцируют все доброкачественные процессы в молочной железе.
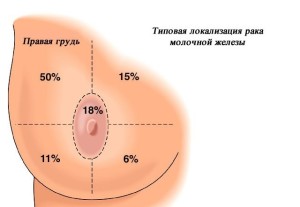
При подозрении на злокачественный процесс УЗИ молочных желез позволяет оценить место расположения, количество, размеры, форму, эхоструктуру, контуры, дополнительные акустические эффекты, состояние протоков и окружающих тканей, в том числе кожные изменения, а также наличие и характер васкуляризации. Наиболее часто поражения молочной железы выявляются в верхнем наружном квадранте. В этом квадранте располагается до 50% всех раков молочных желез. Такая частота поражения данной области по-видимому связана с большой концентрацией терминальных млечных протоков.
Локализация злокачественных опухолей в других квадрантах следующая:
- нижний внутренний квадрант — 5%;
- нижний наружный и верхний внутренний квадрант — 15%;
- нижний наружный квадрант — 10%;
- центральное расположение позади ареолы — 17%.
Рак молочной железы может быть в виде диффузной формы (отечно-инфильтративный рак) и узловой формы.

Возможна в виде одного или нескольких узлов. Размеры опухоли связаны с темпами роста и временем их выявления. Правильное определение размеров опухоли важно для выбора тактики лечения. Всем известна слабая корреляция между определяемыми клинически, рентгено-маммографически и истинными, гистологическими размерами образований в молочной железе. УЗИ молочных желез дает лучшее соотношение размеров злокачественных опухолей молочной железы по сравнению с данными рентгеновской маммографии и их клиническим определением. При сравнении размеров опухоли с патоморфологическими данными коэффициент корреляции по одним данным составляет 0,77 для пальпации, 0,79 для рентгеновской маммографии и 0,91 для УЗИ молочных желез. По другим данным — 0,79 для клинического определения размеров, 0,72 для рентгеновской маммографии и 0,84 для УЗИ молочных желез.
При эхографии производят измерение опухоли в трех проекциях. В большинстве случаев узловые формы рака молочной железы представляют собой гипоэхогенное образование. Эхоструктура может быть разнообразной и зависит от наличия участков некроза, фиброза, кальцинатов, опухолевых сосудов. Позади злокачественных опухолей может определяться акустическая тень.
Существует специфика эхографических изображений двух морфологических вариантов узловой формы раков молочной железы — хорошо отграниченных опухолей с экспансивным характером роста и плохо отграниченных раков (скиррозного или звездчатого) с инфильтративным типом роста.
Форма и контуры этих опухолей оцениваются в соответствии с характером их роста.
При инфильтративном росте опухоль чаще имеет неправильную форму, отмечается неровность её контуров за счет вовлечения в патологический процесс многих структур молочной железы. Контуры опухоли становятся еще более неровными при сочетании с десмоплазией (вторичным фиброзом) окружающих тканей. Десмоплазия является ответной реакцией на процессы опухолевой инфильтрации окружающих тканей и характеризуется повышением эхогенности окружающей жировой клетчатки в виде неровного гиперэхогенного ободка вокруг опухоли и другими изменениями, вызванными стягиванием фиброзных волокон и стромы.
При экспансивном (раздвигающем) характере роста опухоли имеют правильную округлую или овальную форму, хорошо очерченные или немного размытые контуры. Опухоль раздвигает окружающие ткани, при этом происходит их сжатие и деформация, но не разрушение.
При надавливании датчиком на опухоль с экспансивным характером роста отмечается незначительное изменение ее формы и симптом «соскальзывания» или смещение образования среди окружающих тканей. Этого никогда не наблюдается при компрессии солидных инфильтрирующих масс.
При эхографии можно дифференцировать собственную границу опухоли от фиброзных реакций (десмоплазий) окружающих тканей. При пальпации и рентгеновской маммографии невозможно отдифференцировать десмоплазию от опухоли. На рентгенологических снимках десмоплазии выглядят как часть злокачественной опухоли.
Микрокальцинаты сочетаются с раками молочной железы в 42% и легко выявляются при рентгеновской маммографии. В литературе широко обсуждался вопрос о возможностях эхографии при выявлении микрокальцинатов молочных желез. При использовании высокоразрешающей ультразвуковой аппаратуры с правильно сфокусированными датчиками можно обнаружить крохотные эхогенные точки внутри образования, которые соответствуют маммографическому изображению кальцинатов. Почти всегда небольшие кальцинаты не дают акустической тени. Эхографически микрокальцинаты трудно дифференцировать на фоне эхогенной железистой ткани или тканей с большим количеством отражающих поверхностей. При рентгеновской маммографии кальцинаты выявляются значительно лучше, поэтому возможностям ультразвукового метода в данном вопросе не придается большого клинического значения. На данный момент роль эхографии сводится к выявлению структур, в состав которых входят кальцинаты, например, кальция молока в микрокистах, внутрипротоковой кальцинации, кальцинатов внутри образований.
Датчики, оснащенные водной насадкой, позволяют визуализировать изменения кожных покровов молочной железы. Поверхностно расположенные злокачественные опухоли молочной железы могут вызывать не только изменения подкожной клетчатки, но и вовлекать в процесс структуры кожи. Вовлечение кожных покровов в опухолевый процесс может проявляться в виде утолщения, деформации и изменения эхогенности кожи. Менее поверхностно расположенные раки могут вызывать кожные изменения в виде нарушения ее нормальной ориентации и стяжения связок Купера.
Длительное время дистальное ослабление рассматривалось как наиболее постоянный признак злокачественности опухоли. Однако в работах Kabayashi и др. (1987) доказано, что возникновение акустических эффектов позади опухолей обуславливается наличием и количеством соединительной ткани. Акустическая тень определяется в 30-65% случаев.
Позади злокачественной опухоли молочной железы дополнительных акустических эффектов может не быть либо может отмечаться дистальное усиление, как при медуллярной и муцинозной формах рака. Дистальное усиление может также наблюдаться позади злокачественных опухолей, растущих в полости кист, а также позади некоторых инфильтративных протоковых раков.
Ультразвуковые критерии не позволяют дифференцировать гистологические типы рака молочной железы.
Раки, дающие звездчатый рисунок, независимо от формы (инфильтративный, протоковый, дольковый) имеют скиррозное строение. Наиболее часто в центре таких опухолей преобладают участки фиброзной, иногда гиалинизированной стромы. По периферии опухоли располагаются комплексы опухолевых клеток эпителиальной природы. Реже отмечается равномерное распределение паренхимы и стромы в узле опухоли.
Границы опухоли при эхографии всегда нечеткие из-за выраженной инфильтрации окружающих тканей. Звездчатость формы обуславливается стяжением опухолью связок Купера. Один из наиболее часто встречаемых эхографических признаков при скиррозных формах раков — это акустические тени.
Установлено, что преобладание соединительнотканного компонента в опухоли способствует большему затуханию ультразвуковых волн, вследствие чего ухудшается визуализация тканей, расположенных позади опухоли. Для скиррозной формы раков характерно большое содержание соединительной ткани (до 75%).
Одним из вариантов инвазивного, или инфильтрирующего, злокачественного процесса в молочных железах является инфильтративный протоковый рак. Инфильтративный протоковый рак может иметь обширное внутрипротоковое распространение, которое не всегда может быть определено во время операции и впоследствии может дать локальные рецидивы. С этой точки зрения очень важно, чтобы граница оперативного вмешательства проходила вне опухолевой инфильтрации. Решающим в определении опухолевой инфильтрации протоков является морфологическое заключение. Рентгеновская маммография имеет хорошие прогностические возможности в определении распространенности внутрипротоковых опухолей. Хорошо дифференцируемые при рентгеновской маммографии микрокальцинаты смещаемой структуры, этот процесс классифицируется, как подозрительный на злокачественность.
Цветовое допплеровское картирование может быть использовано для дифференциации сосудов от протоков, так как и те и другие имеют вид тубулярных гипоэхогенных структур.
Узловые формы хорошо отграниченных раков включают медуллярный, муцинозный, папиллярный и некоторые протоковые раки и саркомы (которые составляют маленький процент злокачественных опухолей молочной железы). Хотя эти опухоли в процессе своего роста сдавливают окружающие ткани, они практически не вызывают или вызывают минимальные фиброзные изменения окружающих тканей. Некоторые опухоли демонстрируют дистальное усиление. С помощью эхографии невозможно дифференцировать эти хорошо отграниченные раки от доброкачественных солидных образований.
Медуллярные и муцинозные (коллоидные) раки могут напоминать комплекс кист с гипоэхогенным содержимым. Медуллярные раки имеют округлую или дольчатую форму кистозно-солидного строения, хорошо отграничены от окружающих тканей, не имеют капсулы. По мере роста медуллярного рака образуются анэхогенные зоны некроза с участками организовавшихся и свежих кровоизлияний. Часто выявляется анэхогенный ободок, который по данным морфологической оценки соответствует зоне активного опухолевого роста. Дистальное усиление обусловлено преобладанием солидного компонента опухоли с меньшим содержанием (менее 25%) соединительнотканных структур. При увеличении размеров опухоли кпереди от образования может появиться широкий ободок повышенной эхогенности. При больших размерах опухоль фиксируется к передней грудной стенке, может изъязвляться. Опухоль небольших размеров клинически напоминает фиброаденому. Медуллярные раки крайне редко встречаются после менопаузы.
Коллоидные раки — это редкие, медленно растущие опухоли, клетки которых продуцируют слизистый секрет. Эти опухоли возникают в возрасте 50-60 лет. При эхографии их форма может быть округлой или овальной, границы — от хорошей дифференциации до размытых. Возможно определение кальцинатов. Вторичные изменения не характерны. Геморрагические изменения внутренней структуры нетипичны.
Полостной или внутриполостной рак является редкой формой злокачественной опухоли молочной железы. Гистологически это папиллярный рак, возникающий из стенки кисты. Ультразвуковое изображение может быть представлено комплексом кист с утолщенными стенками или с солидными разрастаниями, вдающимися в полость кисты. Второй вариант полостной формы рака представляет изображение кисты, стенка которой деформирована снаружи за счет инфильтрации со стороны растущей рядом опухоли. В обоих случаях кисты могут иметь эхогенное содержимое. Цитологическое исследование аспирата дает больше информации, когда он получен из участка, содержащего солидный компонент, так как количество опухолевых клеток в жидком содержимом может быть очень небольшим. Полостная форма, как и солидная папиллярная карцинома, чаще наблюдается у пожилых женщин. При эхографии эти опухоли нельзя хорошо дифференцировать с их доброкачественными аналогами.
Хотя рак, как правило, характеризуется появлением гипоэхогенных образований, ультразвуковые находки могут ограничиваться просто неоднородными нарушениями архитектоники без очевидного образования.
Отечно-инфильтративная форма рака является следствием инфильтрации опухолевыми клетками лимфатических сосудов молочной железы. Клинически отечно-инфильтративная форма проявляется покраснением и утолщением кожи, которая становится похожей на лимонную корочку. При эхографии определяется утолщение кожных покровов, повышение эхогенности подлежащей жировой клетчатки и визуализируется сеть гипоэхогенных, параллельных и перпендикулярных коже трубчатых структур (расширенных и инфильтрированных лимфатических сосудов). Другие эхографические изменения характеризуются повышением эхогенности паренхимы молочной железы с невозможностью дифференциации ее составных частей. Дистальные акустические тени могут маскировать подлежащие образования. Отёчно-инфильтративная форма рака молочной железы не имеет специфических эхографических или маммографических особенностей, что не позволяет дифференцировать ее с доброкачественным аналогом — диффузной формой мастита.

Метастазы в молочную железу составляют от 1 до 6% от всех злокачественных процессов молочных желез. Первичный опухолевый очаг может локализоваться в легких, желудочно-кишечном тракте, органах малого таза, мочевом пузыре или контрлатеральной молочной железе. Метастатические опухоли в молочной железе могут быть единичными, но гораздо чаще множественными. Они могут пальпироваться или нет. Поражение может быть односторонним или двусторонним, с вовлечением лимфатических узлов или без него. При УЗИ молочных желез определяется образование неоднородной структуры, гипоэхогенное, округлой формы с довольно ровными и четкими контурами. Появление гиперэхогенной капсулы (участков десмоплазии) нетипично.
В отличие от первичных опухолей, метастазы обычно располагаются в подкожной зоне. Метастазы могут быть первым проявлением онкологического заболевания у пациента без первично выявленного очага или обнаруживаются в молочной железе на поздних стадиях заболевания. В обоих случаях необходимо проведение аспирационной биопсии для установления диагноза, так как маммографические и эхографические находки не являются специфичными. При рентгеновской маммографии определяются хорошо очерченные многочисленные округлые затемнения, которые плохо дифференцируются с кистами.
Меланомы, саркомы, лимфомы, лейкемии, лейкозы, миеломная болезнь могут также вызывать поражение молочной железы. В литературе имеются описания плазмоцитомы молочной железы.
Саркома — крайне редкое поражение молочных желез. Возникает оно чаще всего из мезенхимальных элементов доброкачественной опухоли, такой как филлоидная фиброаденома, или из стромы молочной железы. По данным литературы липосаркома составляет от 0,001 до 0,03% среди злокачественных опухолей молочной железы. Описан единичный случай остеогенной саркомы молочной железы. Маммографическая и эхографическая картина не специфична.
Эхография при сочетании с методом Допплера может выявлять вновь образованные опухолевые сосуды. Цветовое допплеровское картирование и энергетическая допплерография рассматриваются как многообещающее дополнение к эхографии для дифференциации тканей молочной железы. При цветовом допплеровском картировании вокруг и внутри многих злокачественных опухолей удается выявить гораздо большее число сосудов по сравнению с доброкачественными процессами. По данным Morishima при цветовом допплеровском картировании из 50 раков в 90% случаев была выявлена васкуляризация, цветовые сигналы располагались по периферии в 33,3% случаев, центрально — в 17,8%, хаотично — в 48,9%. Соотношение между площадью васкуляризации и размерами образования было менее 10% в 44,4% случаев, менее 30% в 40% случаев и более 30% в 11,6% случаев. Средний размер опухоли, в котором определялись цветовые сигналы, был 1,6 см, в то время как при размерах опухоли в 1,1 см регистрации сосудов не отмечалось совсем. При анализе 24 раков молочной железы учитывалось количество полюсов васкуляризации, которое составило в среднем 2,1 для злокачественных и 1,5 для доброкачественных образований.
При попытке дифференциального диагноза доброкачественных и злокачественных процессов с помощью импульсной допплерографии необходимо учитывать следующие факторы:
- большие пролиферирующие фиброаденомы у молодых женщин в 40% случаев хорошо васкуляризированы;
- маленькие раки, а также некоторые специфические типы раков любых размеров (как мукоидная карцинома) могут быть неваскуляризированы;
- выявление опухолевых сосудов зависит от технических возможностей ультразвукового аппарата регистрировать низкие скорости.
Ультразвуковой метод может выявить изменение лимфатических узлов при различных патологических процессах в молочных железах, определить их размеры, форму, структуру, наличие гипоэхогенного ободка. Выявляемые округлые гипоэхогенные образования от 5 мм в диаметре могут быть результатом воспаления, реактивной гиперплазии, метастазирования. Округлая форма, потеря гипоэхогенного ободка и снижение эхогенности изображения ворот лимфатического узла предполагают его инфильтрацию опухолевыми клетками.
УЗИ молочных желез имеет более высокую чувствительность при выявлении подмышечных лимфатических узлов по сравнению с данными пальпации, клинической оценки и данными рентгеновской маммографии. По данным Madjar пальпация дает до 30% ложноотрицательных результатов и столько же ложноположительных данных о поражении лимфатических узлов. С помощью эхографии было выявлено 73% метастазов рака молочной железы в подмышечные лимфатические узлы, в то время как пальпаторно — только 32%.

источник
- Рак молочной железы
- Хирургическое лечение
- Лучевая терапия
- Системная терапия
- Химиотерапия
- Гормонотерапия
- Таргетная терапия
БСЛУ – биопсия сторожевых лимфатических узлов
КТ – компьютерная томография
МКА – моноклональные антитела
МРТ – магниторезонансная томография
ПЭТ – позитронно-эмиссионная томография
РКТ – рентгеновская компьютерная томография
РМЭ – радикальная мастэктомия
РОД – разовая очаговая доза
РП – рецепторы прогестерона
СЛУ – сторожевой лимфатический узел (узлы)
СОД – суммарная очаговая доза
УЗДГ – ультразвуковая допплерография
УЗИ – ультразвуковое исследование
Рак молочной железы – злокачественная опухоль, исходящая из эпителия ткани молочной железы.
У 3-10 % больных раком молочной железы развитие заболевания связано с наличием мутаций в генах BRCA1, BRCA2, CHECK, NBS1, tP53. У остальных пациентов рак молочной железы имеет спорадический характер.
В качестве факторов риска развития данной патологии рассматриваются: раннее менархе, поздняя менопауза, отсутствие родов, наличие абортов, курение, алкоголь, наличие сахарного диабета, ожирение или повышенный индекс массы тела, низкая физическая активность [1].
Рак молочной железы (РМЖ) – наиболее частое злокачественное заболевание у женщин в РФ. В 2015 году зарегистрировано 66366 новых случаев, что составляет 20,8% от всей опухолевой патологии у женщин. Средний возраст заболевших составил 61,2 года. Ежегодный стандартизованный показатель прироста заболеваемости составил 1,8% за последние 10 лет. Кумулятивный риск развития РМЖ составляет 5,4% при продолжительности жизни 74 года. В последние годы увеличивается количество пациентов, у которых заболевание диагностировано в I-II стадиях. Так в 2015 году этот показатель составил 69,5%, тогда как 10 лет назад равнялся 61,8%. Летальность в течение первого года после установки диагноза снижается в течение десяти лет с 10,9% в 2005 году до 6,6 в 2015. Доля женщин, состоящих на учете 5 и более лет, составляет 59,8%.
В структуре смертности женского населения РМЖ также находится на первом месте, составляя 17,0%.
РМЖ у мужчин составляет менее 1% опухолей этой локализации, занимая 0,3% в структуре заболеваемости. Принципы диагностики и лечения РМЖ у мужчин не отличаются от таковых у женщин. [2].
Злокачественное новообразование молочной железы (С50):
C50.1 – Центральной части молочной железы
C50.2 – Верхневнутреннего квадранта молочной железы
C50.3 – Нижневнутреннего квадранта молочной железы
C50.4 – Верхненаружного квадранта молочной железы
C50.5 – Нижненаружного квадранта молочной железы
C50.6 – Подмышечной задней части молочной железы
C50.8 – Поражение молочной железы, выходящее за пределы одной и более вышеуказанных локализаций
C50.9 – Молочной железы неуточненной части
1.5.1. Международная гистологическая классификация (2012)
- Эпителиальные опухоли
- Микроинвазивный рак
- Инвазивный рак молочной железы
- Инвазивный рак без признаков специфичности (NST)
- Плеоморфный рак
- Рак с гигантскими остеокластоподобными стромальными клетками
- Рак с трофобластической дифференцировкой
- Рак с меланомоподобными участками
- Инвазивный дольковый рак
- Классический дольковый рак
- Солидный дольковый рак
- Альвеолярный дольковый рак
- Плеоморфный дольковый рак
- Тубулярный дольковый рак
- Смешанный дольковый рак
- Тубулярный рак
- Криброформный рак
- Муцинозный рак
- Рак с признаками медуллярности
- Медуллярный рак
- Атипичный медуллярный рак
- Инвазивный рак без признаков специфичности (NST) с признаками медуллярности
- Рак с апокринной дифференцировкой
- Рак с перстневидно-клеточной дифференцировкой
- Инвазивный микроппапиллярный рак
- Метапластический рак без признаков специфичности
- Железисто-плоскоклеточный рак низкой степени злокачественности
- Фиброматозо-подобный метапластический рак
- Плоскоклеточный рак
- Веретеноклеточный рак
- Метапластический рак с мезенхимальной дифференцировкой
- Хондроидная дифференцировка
- Костная дифференцировка
- Другие типы мезенхимальной дифференцировки
- Смешанный метапластический рак
- Миоэпителиальный рак
- Редкие типы
- Рак с нейроэндокринными признаками
- Нейроэндокринная опухоль, высоко дифференцированная
- Нейроэндокринный рак, низкодифференцированный (мелкоклеточный рак)
- Рак с нейроэндокринной дифференцировкой
- Секреторный рак
- Инвазивный папиллярный рак
- Актинический рак
- Мукоэпидермоидный рак
- Полиморфный рак
- Онкоцитарный рак
- Липидсодержащий рак
- Гликогенсодержащий светлоклеточный рак
- Рак сальной железы
- Опухоли типа слюнной железы/кожной железы
- Цилиндрома
- Светлоклеточная гидраденома
- Рак с нейроэндокринными признаками
- Инвазивный рак без признаков специфичности (NST)
- Эпителиально-миоэпителиальный опухоли
- Плеоморфная аденома
- Аденомиоэпителиома
- Аденомиоэпителиома с раком
- Железисто-кистозный рак
- Предраковые очаги
- Протоковый рак in situ
- Дольковое новообразование
- Дольковый рак in situ
- Классический дольковый рак in situ
- Плеоморфный дольковый рак in situ
- Атипическая дольковая гиперплазия
- Дольковый рак in situ
- Внутрипротоковые пролиферативные очаги (информация приведена справочно)
- Обычная протоковая гипреплазия
- Цилиндрически-клеточные очаги включая плоскую атипию эпителия
- Атипическая протоковая гиперплазия
- Папиллярные очаги (информация приведена справочно)
- Внутрипротоковая папиллома
- Внутрипротоковая папиллома с атипической гиперплазией
- Внутрипротоковая папиллома с протоковым раком in situ
- Внутрипротоковая папиллома с дольковым раком in situ
- Внутипротковый папиллярный рак
- Инкапсуллированный папиллярный рак
- Инкапсуллированный папиллярный рак с инвазией
- Солидный папиллярный рак
- In situ
- Инвазивный
- Доброкачественная эпителиальная пролиферация (информация приведена справочно)
- Склерозирующий аденоз
- Апокринный аденоз
- Микрогландулярный аденоз
- Радиальный рубец / сложный склерозирующий очаг
- Аденомы
- Тубулярная аденома
- Лактирующая аденома
- Апокринная аденома
- Протоковая аденома
- Мезенхимальные опухоли (лечение соответствует опухолям мягких тканей и костей)
- Нодулярный фасциит
- Миофибробластома
- Фиброматоз десмоидного типа
- Воспалительная миофибробластическая опухоль
- Доброкачественные сосудистые опухоли
- Гемангиома
- Ангиоматоз
- Атипические сосудистые очаги
- Псевдоангоиматозная стромальная гиперплазия
- Зернисто-клеточная опухоль
- Доброкачественная опухоль оболочек периферических нервов
- Нейрофиброма
- Шваннома
- Липома
- Ангиолипома
- Липосаркома
- Ангиосаркома
- Рабдомиосаркома
- Остеосаркома
- Лейомиома
- Лейомиосаркома
- Фиброэпителиальные опухоли (лечение соответствует опухолям мягких тканей)
- Фиброаденома
- Листовидная опухоль
- Доброкачественная
- Промежуточная
- Злокачественная
- Перидуктальная стромальная опухоль низкой степени злокачественности
- Гамартома
- Опухоли соска (информация приведена справочно)
- Аденома соска
- Сирингоматозная аденома
- Болезнь Педжета соска
- Злокачественная лимфома (лечение соответствует лимфомам)
- Диффузная крупноклеточная В-клеточная лимфома
- Лимфома Беркитта
- Т-клеточная лимфома
- Анапластическая крупноклеточная лимфома, ALK негативная
- экстранодальная B-клеточная лимфома из клеток маргинальной зоны типа MALT
- Фолликулярная лимфома
- Метастатические опухоли (лечение зависит от локализации первичной опухоли)
- Опухоли молочной железы у мужчин (лечение одинаковое у мужчин и женщин)
- Гинекомастия
- Рак
- Инвазивный рак
- Рак in situ
- Инвазивный рак
- Клинические варианты
- Воспалительный (маститоподобный) рак
- Двусторонний рак молочный желез
1.6.1 Классификацию осуществляют согласно системе TNM (7 издание, 2010) [4].
Выделяют клиническую и патоморфологическую стадии РМЖ, которые могут существенно различаться. Клиническое стадирование осуществляют на основании результатов проведенного клинического обследования, патоморфологическое – на основании заключения морфолога после операции.
Тх – недостаточно данных для оценки опухоли;
Тis (DCIS) протоковый рак in situ;
Тis (LCIS) дольковый рак in situ;
Тis (Paget) – рак Педжета (соска) без признаков опухоли (при наличии опухоли оценку проводят по ее размеру);
Т1mic – микроинвазия[1] 0,1 см в наибольшем измерении;
Т1а – опухоль от 0,1 см до 0,5 см в наибольшем измерении;
Т1б – опухоль от 0,5 см до 1 см в наибольшем измерении;
Т1с – опухоль от 1 см до 2 см в наибольшем измерении;
Т2 – опухоль от 2 см до 5 см в наибольшем измерении;
ТЗ – опухоль более 5 см в наибольшем измерении;
Т4 – опухоль любого размера с прямым распространением на грудную стенку[2] или кожу
Т4а – прорастание грудной стенки;
Т4б – отек (включая «лимонную корочку») или изъязвление кожи молочной железы либо сателлиты в коже железы;
Т4с – признаки, перечисленные в пп. 4а и 4б;
Т4d – воспалительный (отечный) рак[3];
N – регионарные лимфатические узлы;
Nх – недостаточно данных для оценки поражения регионарных лимфатических узлов;
N – нет признаков поражения метастазами регионарных лимфатических узлов;
N1 – метастазы в смещаемых подмышечных лимфатических узлах (на стороне поражения);
N2 – метастазы в подмышечных лимфатических узлах на стороне поражения, спаянные между собой или фиксированные, либо клинически определяемые метастазы во внутригрудные лимфатические узлы при отсутствии клинически явного поражения подмышечных лимфатических узлов;
N2а – метастазы в подмышечных лимфатических узлах на стороне поражения, спаянные между собой или фиксированные;
N2b – клинически определяемые метастазы во внутригрудных лимфатических узлах при отсутствии клинически явного поражения подмышечных лимфатических узлов;
N3 – метастазы в подключичных лимфатических узлах на стороне поражения, либо клинически определяемые метастазы во внутригрудных лимфатических узлах при наличии клинически явного поражения подмышечных лимфатических узлов, либо метастазы в надключичные лимфатические узлы на стороне поражения (независимо от состояния подмышечных и внутригрудных лимфатических узлов);
N3а – метастазы в подключичных лимфатических узлах на стороне поражения;
N3b – метастазы во внутригрудных лимфатических узлах при наличии клинически явного поражения подмышечных лимфатических узлов;
N3c – метастазы в надключичных лимфатических узлах на стороне поражения;
Мх – недостаточно данных для определения отдаленных метастазов;
М – нет признаков отдаленных метастазов;
М1 – имеются отдаленные метастазы[4];
– для патологоанатомической классификации необходимо исследование первичной опухоли; по краю производимой резекции не должно быть опухолевой ткани,
– если по краю резекции имеется лишь микроскопическое распространение опухолевой ткани, то случай может классифицироваться как рТ,
– при классификации рТ обязательно измеряют инвазивный компонент;
рN – регионарные лимфатические узлы;
Для определения патологоанатомической классификации необходимо выполнение подмышечной лимфаденэктомии (уровень I). В подобном эксцизионном материале обычно около 6 лимфатических узлов. Для уточнения патоморфологической классификации исследуют один или несколько сторожевых лимфатических узлов. Если классификация основывается только на данных биопсии сторожевых лимфатических узлов без дополнительного исследования подмышечных лимфатических узлов, то она кодируется (sn), например, рN1(sn);
рNх – недостаточно данных (не найдено лимфатических узлов, не удалены);
рN – нет признаков поражения метастазами регионарных лимфатических узлов при гистологическом исследовании, дополнительные методы определения изолированных опухолевых клеток не проводились;
рN (I-) – нет признаков поражения метастазами регионарных лимфатических узлов при гистологическом и иммуногистохимическом исследованиях;
рN (I+) – нет признаков поражения метастазами регионарных лимфатических узлов при гистологическом исследовании;
рN1 – микрометастазы или метастазы в 1-3 подмышечных лимфатических узлах и/или микроскопическое поражение внутригрудных лимфатических узлов, выявленное по методике исследования (клинически не определяемых) «сторожевых» лимфатических узлов;
рN1miс – микрометастазы (более 0,2 мм, но менее 2,0 мм);
рN1а – метастазы в 1-3 подмышечных лимфатических узлах, один из которых более 2 мм в наибольшем измерении;
рN1b – микроскопическое поражение внутригрудных лимфатических узлов, выявленное по методике исследования (клинически не определяемых) «сторожевых» лимфатических узлов;
рN1с – метастазы в 1-3 подмышечных лимфатических узлах и микроскопическое поражение внутригрудных лимфатических узлов, выявленное по методике исследования (клинически не определяемых) «сторожевых» лимфатических узлов;
рN2 – метастазы в 4-9 подмышечных лимфатических узлах или клинически определяемое поражение внутригрудных лимфатических узлов при отсутствии поражения подмышечных лимфатических узлов;
рN2а – метастазы в 4-9 подмышечных лимфатических узлах (как минимум одно скопление ?2 мм);
рN2b – клинически определяемое поражение внутригрудных лимфатических узлов при отсутствии поражения подмышечных лимфатических узлов;
рN3 – метастазы в 10 и более подмышечных лимфатических узлах или подключичных лимфатических узлах, или клинически определяемое поражение внутригрудных и подмышечных лимфатических узлов, или поражение 4 и более подмышечных лимфатических узлов с микроскопическим поражением клинически интактных внутригрудных лимфатических узлов, либо поражение надключичных лимфатических узлов;
рN3а – метастазы в 10 и более подмышечных лимфатических узлах (>2мм) или в подключичные лимфатические узлы;
рN3b – клинически определяемое поражение внутригрудных и подмышечных лимфатических узлов, или поражение более 3 подмышечных лимфатических узлов с микроскопическим поражением клинически интактных внутригрудных лимфатических узлов;
рN3с – метастазы в надключичных лимфатических узлах на стороне поражения;
рМ – категории, соответствующие категории М;
G – степень дифференцировки ткани опухоли;
Gх – степень дифференцировки нельзя установить;
G1 – высокая степень дифференцировки ткани;
G2 – умеренная степень дифференцировки ткани;
G3 – низкая степень дифференцировки ткани;
G4 – недифференцированная опухоль;
ypN состояние регионарных лимфатических узлов после лекарственного лечения
ypN после лечения должно быть оценено так же, как и до лечения (клинически N).
Обозначение (sn) используют в том случае, если оценка «сторожевого» узла была проведена после лечения. Если обозначение (sn) отсутствует, то предполагают, что оценка подмышечных узлов была выполнена после их диссекции.
Рубрикацию Х (ypNХ) нужно использовать, если не была выполнена оценка ypN после лечения (sn) или диссекции подмышечных лимфатических узлов.
Категория N аналогичны тем, которые используют для рN.
Стадирование представлено в таблице 1:
Таблица 1 – Группировка по стадиям
источник
Рак молочных желез – это злокачественное образование, которое произрастает из клеток эпителиальных железистых клеток, в некоторых случаях, из клеток, формирующих протоки молочной железы. Существует несколько типичных клинических картин развития данных опухолей. Классификация рака молочной железы проводится по признаку зрелости мутировавших клеток, степени их вовлеченности в рост опухоли, месту дислокации образования, ее диаметру и размеру, предрасположенности к метастазам и многим другим характеристикам. То есть, классифицирование опухоли в молочной железе основано на специфических особенностях проявлений болезни.
Это самый опционально верный классификатор, который был разработан мировыми светилами в области онкологии и сотрудниками ВОЗ. Для полноценного описания опухоли этой классификации используется восемь основополагающих раковых признаков:
- Место локализации новообразования
- Размер раковой опухоли
- Объемность регионарных метастаз, при условии, что лимфатическая система уже поражена
- Отдаленное метастазирование, когда поражены органы и ткани, находящиеся на значительном удалении от места изначального произрастания опухоли
- Опухолевые стадии. На этот показатель влияет корреляционное среднее между размером образования и объемами метастазирующих отростков
- Клеточная основа рака, которая объясняет, какой именно тип клеток дал начало опухолевому прогрессу
- Уровень гистопатологии, помогающий установить клеточную дифференцированность
- Клеточная экспрессия — наличие характерных именно для этой опухоли рецепторов, размещающихся на поверхности мутировавшей клетки.
Необходимо добавить, что локализация рака молочной железы часто бывает ареолярная, то есть, опухоль расположена в области соска или ареолы. А так же – верхне-наружная, когда образование затрагивает другие части органа. Второй вариант встречается у 72% от общего количества всех заболевших женщин.
- Размещение в верхнем внутреннем квадранте — С50.2
- В нижнем внутреннем квадранте — С50.3
- В области соска — С50.0
- В центральной или ареолярной зоне — С50.1
- В верхнем наружном квадранте – С50.4
- В нижнем наружном квадранте – С50.5
- В подмышечной части груди – С50.6
Первоначальный размер новообразования, согласно вышеуказанной международной классификации, принято кодировать латинской буквой Т.
- При условии, что состояние изначальной опухоли не может быть аргументированно оценено — ТХ
- Если признаки первичного образования отсутствуют вовсе – ТО
- При выявлении карциномы, локализирующейся в груди и не имеющей метастаз – Тis. В эту же группу включают карциному, образовавшуюся внутри протоков, карциномную опухоль по типу in situ и болезнь Педжета, которая не отягощается карциномой
- Разнонаправленная опухоль. Размер которой не превышает 2 см – Т1
- При микропрорастаниях раковой опухоли сквозь барьер базальной мембраны, поражении близлежащих тканей, и обнаружении новых опухолевых участков с размером до 1 мм — Т1mic
- Более 1мм, но менее 5 мм – Т1а
- От 5 мм до 1 см — Т1b
- От 1 см до 2 см – Т1с
- Образование размером больше 2см, но меньше 5 см – Т2
- Опухоль, превышающая в размере 5 см – Т3
- Опухолевое тело, имеющее любой размер, но проросшее через кожные покровы и грудную стенку – Т4
- Прорастание сквозь грудную стенку – Т4а
- Отечность и язвенные образования на кожных покровах — Т4b
- Карцинома с явными признаками воспалительного процесса — Т4d.
Степень метастазирования в регионарные лимфатические узлы кодируется в этой классификации латинской буквой N.
- Уровень поражения лимфосистемы не может быть оценен – NX
- Отсутствуют признаки регионарного метастазирования – NO
- Метастазы отмечены со стороны подмышечных лимфоузлов, при этом сами узлы не теряют подвижности – N1
- Метастазирование в лимфоузлы со стороны раковой опухоли, узлы теряют подвижность – N2
- Метастазы в ипсилатеральных внутренних лимфоузлах – N3
Отдаленное метастазирование кодируется латинской буквой М.
- Оценить степень отдаленных метастаз не представляется возможным — МХ
- Отдаленное метастазирование полностью отсутствует – МО
- Отдаленные метастазы отмечаются в разных органах и тканях. При классификации необходимо уточнить, в каких именно органах есть поражения – М1.
Стадии рака классифицируют в зависимости от результатов динамических наблюдений и специальных исследований. При определении стадии заболевания учитываются размер образования, его влияние на здоровые ткани пораженного органа, степень затронутости раком регионарных лимфатических узлов и наличие отдаленных метастаз. Только эти характеристики оказывают влияние на выбор и итог терапии, прогноз пятилетней выживаемости пациента и обозначение выявленной стадии болезни.
Онкологи разделяют рак молочной железы на четыре стадии, но в некоторых случаях, когда заболевание запущенно, врач вынужден использовать при классификации пятую стадию. Рак хорошо поддается лечению только на I и II стадии, когда опухолевый процесс еще можно взять под контроль. То есть, только в тот момент, когда основная опухоль еще не дала метастазы и не проросла сквозь все ткани пораженного раком органа. III, IV, V стадии – существенно снижают шанс пациентки выжить.
По гистологическим характеристикам рак груди классифицируется всего на три группы:
- Опухоли, произрастающие из клеток выстилающего эпителия протоков
- Опухоли, образовавшиеся из клеток долькового эпителия
- Опухоли из эпителиальных клеток соска.
Протоковые и дольковые формы оцениваются еще и на предмет агрессивности рака. Этот параметр зависит от способности опухолевого образования прорастать в близлежащие ткани и органы. Самый лучший прогноз на выживаемость предполагается при диагностировании опухоли по типу in situ, когда рост отмечается как мало инвазивный. Но в 86% рак молочной железы, особенно в последней стадии, весьма инвазивен. И только на I стадии можно говорить о полноценном излечении. На способность опухоли к прорастанию влияет, в первую очередь, степень гистопатологического дифференцирования раковых тканей. Ее оценивают при помощи микроскопических исследований взятого в процессе диагностики биоптата.
- Нет возможности оценить степень дифференцирования – GX
- Опухоль с высоким уровнем дифференциации – G1
- Умеренная дифференцировка – G2
- Низкая дифференциация – G3
- Отсутствие дифференцировки – G
Такая типизация очень значима при назначении гормональной терапии. Экспрессируемые рецепторы, находящиеся на поверхности раковых клеток, могут успешно отвечать на лечение половыми гормонами. Следует отметить, что сами молочные железы являются органом с ярко выраженной эстрогенной зависимостью. Поэтому клетки таких опухолей определенно имеют рецепторы, которые реагируют на этот гормон. А так же – прогестерон. Только негативная карциномная опухоль, у которой этих рецепторов просто нет, плохо поддается терапии из-за своей низкой дифференцированности.
Различные классификации рака молочных желез помогают онкологу рассмотреть и оценить заболевание со всех возможных сторон. На основании полученных данных врач составляет прогноз на лечение и может определить шансы больной на выживание. Чтобы не допустить предраковых и раковых состояний – женщинам достаточно раз в полгода проходить осмотр у маммолога, а при подозрительном изменении в тканях груди – незамедлительно обратиться к специалисту.
источник