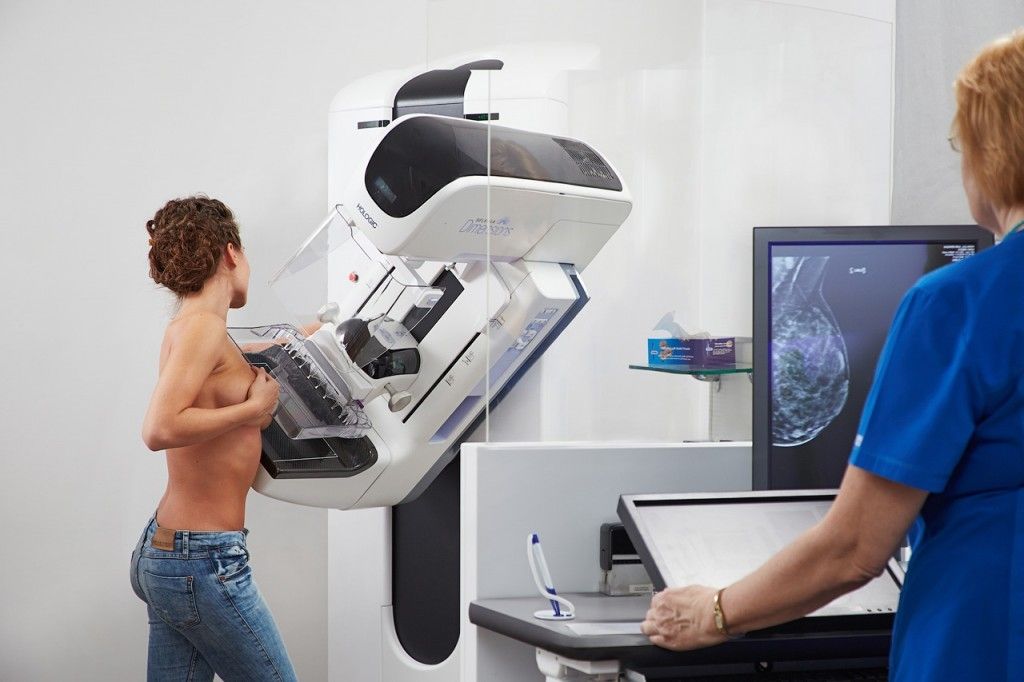
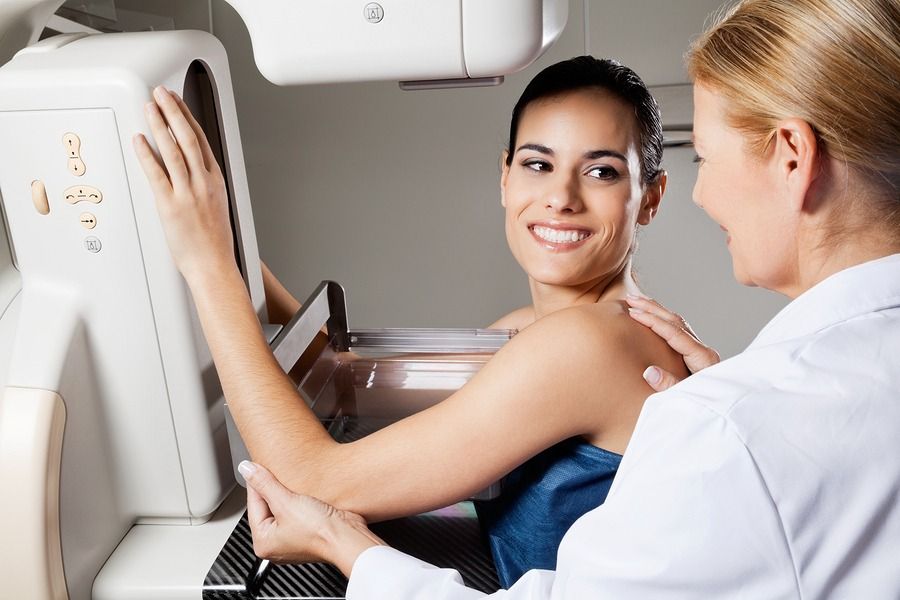
Маммография — наиболее точная методика раннего выявления РМЖ. Тем не менее в 5—15 % случаев она может давать ложноотрицательные результаты при наличии пальпируемых образований. Показания к пункции пальпируемых образований различаются в зависимости от врача и учреждения.
Мы одобряем широкое использование пункции, описанное ранее в этой статья. Пункция идеальна для оценки множественных или повторно возникающих образований молочной железы, она позволяет избежать обезображивающих шрамов после повторных открытых биопсий.
Требуемое оборудование есть в большинстве врачебных кабинетов. Когда при множественных или повторных образованиях молочной железы используется диагностическая триада — физикальное исследование, пункция и маммография, потребность в открытой биопсии возникает редко.
В любом случае пункция или открытая биопсия должны выполняться при наличии клинических признаков злокачественного новообразования, независимо от того, подтверждают ли их данные маммографии или нет. Некоторые разновидности РМЖ, особенно медуллярный рак, при маммографии выглядят хорошо отграниченными и имитируют кисты или фиброаденомы.
Однако гораздо чаще пальпируемая злокачественная опухоль имеет классические рентгенографические признаки: неправильная форма, выросты в виде шипов, наличие или отсутствие микрокальцификатов.
Система описания маммографических изображений молочной железы (ACR Breast Imaging Reporting and Data System, BI-RADS) — результат совместных усилий ACR, NCI, Centers for Disease Control and Prevention, FDA, American Medical Association, American College of Surgeons и College of American Pathologists.
Эта система — инструмент, гарантирующий качественную оценку изображений, предназначенный для стандартизации описаний маммографии, уменьшения разногласий в интерпретации изображений и облегчения наблюдения за больной. Не существует исследования или группы исследований, которые могли бы однозначно отвергнуть наличие у женщины РМЖ, однако маммография стала полезным диагностическим инструментом. В выдержке из руководства BI-RADS приводятся рекомендации по системе описания результатов маммографии.
Эта система ясная и четкая и должна применяться врачами, которые занимаются лечением заболеваний молочной железы, в целях унификации результатов обследования.
Все больший процент злокачественных заболеваний впервые обнаруживается при маммографии и требует гистологического подтверждения. Маммографические категории 4 и 5 требуют гистологического исследования. В материале, полученном при эксцизионной биопсии, при скрининге злокачественных новообразований часто выявляется доброкачественная патология.
По сообщениям некоторых авторов, прогностическая ценность положительного результата составляет 10—40 %. В исследовании Brown и соавт. (данные 50 кабинетов маммографии) было показано, что средняя частота проведения биопсий при выявлении маммографических изменений составляет 21 %. Поскольку ежегодно выполняется 500 000—1 000 000 эксицизионных биопсий молочной железы, это соответствует 300 000—900 000 биопсий доброкачественных новообразований.
Пункция для проведения цитологического исследования, особенно в Европе, заменила эксцизионную биопсию в оценке маммографических изменений. Эта методика по некоторым причинам в США используется не так часто. Очевидно, что для оценки полученного материала необходима квалификация цитолога. Хотя сообщения о чувствительности и специфичности этой методики указывают на высокие результаты, частота взятия недостаточно информативных образцов колеблется от 2 до 36 %.
Во многих случаях окончательный диагноз поставить невозможно, т. к. цитологическое исследование не позволяет разграничить инвазивный рак и CIS.
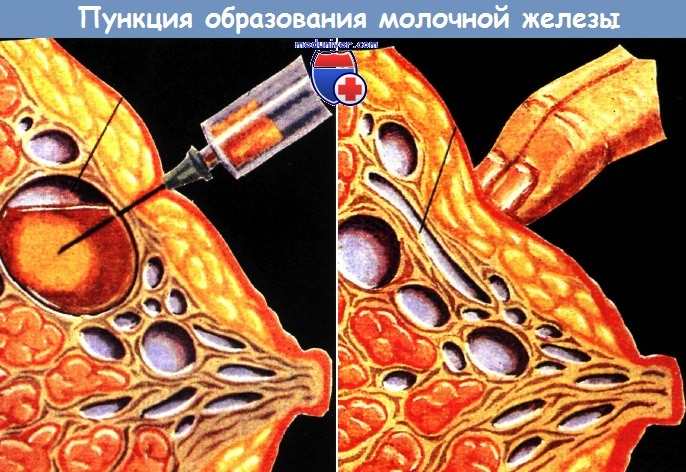
Образование зажимают между пальцами, иглу проводят через него 4-5 раз, воздух с полученным материалом выдавливают из шприца на стекло;
из полученного материала приготовляют мазки и фиксируют.
— Вернуться в оглавление раздела «Онкология»
источник
Рак молочных желез почти во всех странах мира является основной онкологической патологией среди женщин. Вопреки стереотипам, раком груди страдают как женщины, так и мужчины, однако женщины заболевают, примерно в десять раз чаще.
Факторы риска, провоцирующие рак груди:
- Генетическая предрасположенность;
- Чрезмерная масса тела;
- Вредные привычки;
- Раннее начало менструации (до 12 лет), поздний климактерический период (после 55 лет);
- Поздние первые роды (после 35 лет);
- Аборты;
- Малый срок кормления грудью;
- Травмы груди;
- Чрезмерное воздействие УФ-лучей (длительное пребывание на солнце);
- Неблагоприятная экологическая обстановка.
Своевременная диагностика рака грудной железы приумножает эффективность конечного результата после лечения втрое. На сегодняшний день данная онкологическая патология успешно поддается лечению, как хирургическому, так и консервативному. Юсуповская больница предлагает полный спектр диагностических методов рака молочной железы:
- Маммография;
- УЗИ;
- Тонко- и толстоигольная биопсия;
- МРТ.
При подозрении на наличие отдаленных метастазов врачи-онкологи назначают следующие обследования:
- КТ всего тела;
- МРТ (выявление метастазов, которые не видны при проведении маммографии);
- Радиоизотопные исследования ПЭТ-КТ с Naf (определение метастазов в костной ткани) и ПЭТ-КТ с FDG.
Диагностика рака молочной железы начинается со сбора жалоб, анамнеза заболевания и жизни, а также мануального обследования.
Для женщин, которые ранее не болели онкологическими заболеваниями, в Юсуповской больнице разработана специальная программа по скринингу рака молочной железы:
- консультация врача-онколога
- анализы крови (+онкомаркеры)
- маммография
- ультразвуковое исследование
- магнитно-резонансная томография
В распоряжении больницы имеются современные методы диагностики, высококачественное оборудование, а с пациентками работают опытные онкологи и медицинские сестры, которые учитывают все особенности течения онкологического процесса.
С целью первичной профилактики врачи-онкологи рекомендуют проводить самостоятельное обследование молочных желез. Процедура выполняется в конце каждого менструального цикла. Для правильного выполнения метода нужно следовать определенной схеме:
- Встаньте перед зеркалом, раздевшись до пояса;
- Поднимите руки и заведите их за голову и внимательно осмотрите грудь;
- В положении стоя ощупайте молочные железы сложенными указательным, средним и безымянным пальцами. Двигайтесь по часовой стрелки, начиная от верхней наружной части груди. Двумя пальцами сожмите сосок и проверьте на наличие выделений;
- Повторите пальпацию в положении лежа.
Осмотр следует проводить раз в месяц, после окончания менструального цикла.
Одно только обследование на онкологию молочных желез не заменяет регулярного посещения специалистов.
Результаты дополнительных исследований в Юсуповской больнице пациенты получает в день назначенных обследований. Благодаря данной политике, внутри больницы экономится время больного и деньги, а дальнейшее лечение будет назначено в кротчайший срок специалистом. Онкологический центр оснащен современным диагностическим оборудованием. Аппарат для проведения маммографии обладает хорошей разрешающей способностью, особенно эффективен в диагностике рака молочной железы на ранних стадиях, а также обладает минимальной лучевой нагрузкой. Маммография позволяет определить новообразования размером меньше 1 см еще до появления первых симптомов.
Касательно УЗИ, то этот метод позволяет определить структуру новообразования и провести дифференциальную диагностику между злокачественной и доброкачественной опухолью. Безусловно, биопсия является стопроцентный метод определения опухоли, ее стадии и вида. Позволяет выявить гормонозависимость опухоли, что скажется на выборе метода лечения.
В клинике приделают особое внимание исследованию онкомаркера СА 15-3, который позволит выявить онкологию на ранних этапах и проследить динамику заболевания. В норме показатели данного онкологического маркера не должны превышать 25Ед/мл. Этот показатель СА 15-3 играет огромное значение в диагностике рецидивов злокачественных новообразований молочных желез, а также в успехе выбранного лечения.
Врачи-онкологи занимаются расшифровкой скрининга рака молочной железы на высшем уровне, благодаря чему становиться, действительно реально выявить онкологию на ранних стадиях, еще до клинических проявлений.
источник
Клиническая диагностика включает:
— Сбор анамнеза с уточнением случаев рака молочной железы и женских половых органов у ближайших родственников;
— Осмотр молочных желез. При осмотре определяют симметричность расположения и форму молочных желез; уровень стояния сосков и их вид (втяжение, отклонение в сторону); состояние кожи (гиперемия, отек, морщинистость, втяжения или выпячивания на ней, сужение ареолярного поля и т.д.); патологические выделения из соска (количество, цвет, длительность); наличие отека руки на стороне поражения;
— Пальпация молочных желез. Производится сначала в положении стоя, затем лежа на спине, а при необходимости — на полубоку. В вертикальном положении пальпируют молочные железы (особенно их верхние отделы), затем подмышечные впадины с обеих сторон и подключичные области. В горизонтальном положении пальпируют всю молочную железу последовательно, по квадрантам, в том числе и за ареолой и соскам, а также субмаммарную складку.
— Пальпация подмышечных и шейно-надключичных лимфатических узлов, как правило, производят в вертикальном положении.
При обнаружении уплотнения необходимо дать характеристику по схеме:
Для рака характерны отсутствие четких границ, постепенный переход в окружающие ткани, повышенная плотность (порой хрящевидная), нарастающая от периферии к центру.
При относительно больших раковых опухолях можно обнаружить следующие симптомы:
— симптом умбиликации (за счет укорочения Куперовых связок, вовлеченных в опухоль), симптом «площадки» (генез тот же), симптом «морщинистости» (генез тот же);
— симптом «лимонной корки» (за счет вторичного внутрикожного лимфостаза вследствие блокады лимфатических путей регионарных зон или вследствие эмболии опухолевыми клетками глубоких кожных лимфатических сосудов);
— гиперемию кожи над опухолью (проявление специфического лимфангита);
— симптом Краузе — утолщение складки ареолы (вследствие отека из-за поражения опухолевыми клетками лимфатического сплетения подареолярной зоны);
— симптом Кенига — при прижатии молочной железы ладонью плашмя опухоль не исчезает;
— симптом Пайра — при захватывании железы двумя пальцами слева и справа кожа не собирается в продольные складки, а образуется поперечная складчатость.
Рентгенологическая диагностика — один из ведущих методов выявления рака молочной железы, особенно если опухоль небольших размеров и не пальпируется. Всем больным старше 40 лет с установленным диагнозом «рак молочной железы» либо с подозрением на него обязательно проводят двухстороннюю маммографию, а больным моложе 40 лет — УЗИ молочных желез и регионарных зон.
Маммография бывает двух видов:
1. Маммография без контрастирования представляет собой простой снимок молочной железы, используется для выявления опухоли и микрокальцинатов. В свою очередь микрокальцинаты 1 мм и более, выявляются на рентгенограммах, могут являться признаком субклинической стадии рака молочной железы.
2. Контрастная маммография используется для уточняющей диагностики. Выделяют следующие разновидности контрастной маммографии:
а) дуктография (галактография) — методика, основанная на введении контрастного вещества в млечные протоки и их последующей регистрацией с целью диагностики внутрипротокового рака молочной железы. Исследование показано при сецернирующей молочной железе.
б) пневмомаммография: в настоящее время для практических целей не используется. Методика основана на введении в ретромаммарное и премаммарное клеточные пространства воздуха в объеме около 300 см 3 ; воздух в свою очередь окружает расположенные в железе патологические образования;
в) пневмокистография. Метод наиболее информативен при кистах молочной железы средних и больших размеров. При этом иглой под контролем УЗИ или при поверхностно расположенных кистах без ультразвука проводят пункцию кисты и эвакуируют ее содержимое в шприц. Жидкость отправляют на цитологическое исследование. Далее в иглу шприцом нагнетают количество воздуха, соответствующее количеству удаленной жидкости и делают снимок. Гладкие стенки кисты на полученном снимке говорят о доброкачественности процесса; нечеткий, изъеденный контур может свидетельствовать о злокачественном новообразовании. Это также подтверждается цитологическим исследованием жидкости кисты.
Разрешающая способность маммографии составляет от 75 до 93 %. Информативность маммографии выше у женщин старше 50 лет, в то время как у более молодых гораздо ниже из-за более плотной ткани молочной железы.
Классификация маммографической плотности молочной железы (J. N. Wolfe, 1987; С. Byrne, С. Schairer,1995), соответственно которой определяют 4 типа маммограм:
N1 — паренхима представлена полностью или почти полностью жировой тканью, могут быть единичные фиброзные соединительнотканные тяжи;
Р1 — визуализируются протоковые структуры, занимающие не более 25 % объема молочной железы;
Р2 — протоковые структуры занимают более 25 % объема молочной железы;
DY — очень плотная (непрозрачная) паренхима («дисплазия»), что обычно указывает на гиперплазию соединительной ткани.
Установление маммографической плотности имеет важное прогностическое значение: риск развития рака молочной железы у женщин с повышенной маммографической плотностью в 3 раза выше, чем у женщин с нормальной маммографической плотностью.
Методы обследования до начала лечения:
— пункционная биопсия опухоли с цитологическим исследованием;
— трепанобиопсия опухоли с морфологическим исследованием;
— УЗИ органов брюшной полости;
— рентгенологическое исследование легких;
— остеосцинтиграфия (в учреждениях, оснащенных радиоизотопной лабораторией);
— УЗИ молочных желез, регионарных лимфатических узлов;
Маммография и УЗИ дополняют друг друга, так как при маммографии могут быть видны опухоли, которые не определяются при УЗИ, и наоборот. При непальпируемых опухолях выполняется тонкоигольная биопсия или трепано-биопсия под контролем УЗИ либо маммографа.
При непальпируемой опухоли в молочной железе, отсутствии ультразвуковых и маммографических данных в пользу опухоли и наличии метастатазов в регионарных лимфатических узлах для уточняющей диагностики выполняется МРТ молочных желез.
Пациенткам с IIIA, Б, С (любая Т N1-3 М0) стадиями рекомендовано выполнять остеосцинтиграфию, КТ, или УЗИ, или МРТ органов брюшной полости и таза, рентгенологическое исследование органов грудной клетки.
Всем женщинам в возрасте 50 лет и старше, впервые обратившимся в любое медицинское учреждение, рекомендовано проводить двустороннюю маммографию.
Лабораторные исследования: общий анализ крови; общий анализ мочи; группа крови и резус-фактор; серореакция на сифилис (по показаниям); биохимическое исследование крови (мочевина, билирубин, глюкоза, АсАТ, АлАТ, щелочная фосфатаза, электролиты, включая Са); коагулограмма — на этапе предоперационной подготовки (по показаниям).
— цитологическая (пункционная) биопсия (тонкоигольная биопсия);
— трепанобиопсия или секторальная резекция молочной железы с гистологическим исследованием — при необходимости;
— определение рецепторов эстрогена (RE), прогестерона (RP), эпидермального фактора роста HER2/neu (маркер высоко агрессивных опухолей), Ki-67 (маркер пролиферации опухолевых клеток) — после операции.
При уровне экспрессии протеина HER2/neu + 2 для уточнения необходимым является FISH–или CISH–исследование.
Сведения о распространенности опухолевого процесса и его микроскопических признаках способствуют определению стадии заболевания, помогают оценить риск возможного рецидива опухоли и дают информацию, которая позволяет прогнозировать лечебный эффект. Для получения точного патогистологического заключения нужен контакт между клиницистом и патоморфологом, то есть необходимы:
— сведения о ранее выполняемых биопсиях молочной железы, ранее проводимом облучении грудной клетки;
— сведения о наличии либо отсутствии беременности;
— характеристика пораженной области, подвергшейся биопсии (например, опухоль определяется пальпаторно, выявлена при маммографии, имеются микрокальцинаты);
— сведения о клиническом состоянии лимфатических узлов;
— сведения о наличии воспалительных изменений или других патологических состояний кожи;
— сведения о том, проводилось ли ранее какое-либо лечение (например, химиотерапия).
источник
Наиболее часто обсуждаемая врачами разных специальностей (гинекологами, онкологами, семейными врачами, радиологами, маммологами) тема — раннее выявление рака молочной железы. До сих пор большинство профессиональных медицинских обществ рекомендует проведение ежегодных маммографий у женщин 40–50 лет (конкретный возраст зависит от страны). Однако появилось немало данных о том, что такой вид скрининга дает немало ложноположительных результатов, что приводит к необоснованному оперативному вмешательству. Все чаще врачи и пациенты говорят о гипердиагностике (или сверхдиагностике), за которой фактически скрывается врачебная или госпитальная ошибка. Но так ли это?
Споры о необходимости и эффективности скрининга
Основная цель любого скрининга — своевременное выявление предраковых состояний и злокачественных образований на ранних стадиях, когда есть выбор в методах лечения и терапия в большинстве случаев успешна. Но говоря о разных видах онкологических заболеваний, которые мы условно называем раком (к сведению читателей, собственно рак — это вид злокачественных образований из эпителиальной ткани), важно понимать, что есть быстро прогрессирующие и медленно прогрессирующие формы рака. Скрининг рассчитан как раз на медленно прогрессирующие новообразования, потому что в большинстве случаев быстро растущий рак выявляется случайно, уже при наличии определенной клиники, то есть жалоб и симптомов, которые вынудили человека обратиться к врачу.
Определения понятия «гипердиагностика» на самом деле не существует или же оно противоречиво, потому что подразумевает «перегиб палки» в действиях по выявлению какого-то заболевания. Некоторые врачи утверждают, что под гипердиагностикой они понимают выявление рака в тех случаях, когда он клинически себя не проявит в течение всей жизни человека. Но если рак себя не проявит, то стоит ли его искать? Может ли рак, который был обнаружен, исчезнуть без всякого вмешательства врачей? По этому вопросу также много разногласий, потому что мнение большинства людей основано на восприятии рака как фатального заболевания. Онкологи утверждают, что, в отличие от ряда других злокачественных новообразований, обнаруженный с помощью маммографии рак не исчезнет, поэтому его уже можно считать инвазивной формой рака.
Однако судить об эффективности скрининга можно только при сравнении двух групп людей: тех, у которых проводился скрининг, и тех, кто скрининг не проходил. Причем наблюдение за этими контрольными группами должно быть длительным — в течение 30–40 лет. Проведение столь продолжительного клинического исследования с вовлечением большого количества участников не может позволить себе ни один исследователь, ни одно лечебное учреждение.
В отношении маммографии нет достоверных данных, подтверждающих наличие случаев, когда бы маммография оказалась лишней, хотя ложноположительные результаты есть, как и при любом методе обследования. Маммография имеет свои рамки применения, обусловленные уровнем чувствительности аппаратуры. Но если с помощью данного метода все-таки были обнаружены какие-то изменения в груди, имеет смысл выбрать правильную тактику дальнейшего обследования для постановки точного диагноза и последующего оптимального лечения.
Немало споров возникает относительно того, кому из общей популяции женщин показана маммография. Когда женщина обращается к врачу, ее интересует вопрос, насколько предлагаемый врачом скрининг надежен при выявлении ранних стадий рака. Многие врачи рекомендуют сначала выделить группу высокого риска по развитию рака молочной железы и проводить регулярный скрининг в первую очередь у таких женщин. Нередко у представительниц этой группы имеется наследственная история рака. Поэтому по-прежнему нет точного ответа на вопрос: «Стоит ли всех женщин без разбора направлять для исследования на гены рака молочной железы?». Тем более что это обследование проводится чаще всего на коммерческой основе и стоит дорого.
Жаркие споры вызывает и вопрос возраста, с которого необходимо начинать скрининг на рак груди. В каждой стране могут быть свои рекомендации, но даже в одной стране рекомендации профессионалов могут значительно отличаться. Например, в США Американский колледж радиологов рекомендует проведение регулярных маммографий с 40 лет, Американское общество рака — с 45 лет, а Государственная организация по профилактике заболеваний (The US Preventive Services Task Force) — с 50 лет.
Данные большинства клинических исследований по раннему выявлению рака молочной железы основаны на наблюдении и обследованиях женщин от 40 лет и старше. Результаты исследований доказывают, что чем раньше у женщины выявлен рак, тем у нее больше шансов сохранить здоровье и продлить жизнь. Нередко реализацию скрининговых программ берет на себя государство, поэтому чаще всего они бесплатны для женщин, которые проходят профилактический осмотр. Но маммография не относится к дешевым методам обследования — она требует специального оснащения кабинетов и особой подготовки медперсонала. Далеко не все страны могут позволить себе бесплатные государственные скрининговые программы, которые бы охватывали огромные группы населения.
Таким образом, рекомендации в отношении возраста, с которого обязателен скрининг на рак груди, будут в большей степени отражать финансовый аспект проведения скрининга, скрытый от врачей и обычных людей, но основанный на рациональном подходе: какое количество женщин может пройти обследование бесплатно в данной стране в течение одного года (с учетом средней продолжительности жизни женщин).
Многие врачи рекомендуют изменить периодичность прохождения маммографии: с 40 до 50 лет женщинам желателен ежегодный скрининг, но с 50 лет он может проводиться уже раз в два года. Однако четких единых рекомендаций по этому вопросу пока нет.
Хотя все женщины после 40 лет должны проходить скрининг ежегодно, но сколько из них действительно это делают регулярно —- из года в год? Оказывается, всего 5–12 %, и это в развитых странах. К тому же достоверных данных, которые бы позволили сравнить, сколько женщин выживает после лечения среди тех, кто проходил скрининг регулярно, кто это делал периодически и кто не проходил его вообще, не существует. Объясняется это тем, что большинство женщин, причем даже в развитых странах, где подобные скрининговые программы бесплатны, не делают маммографию никогда, хотя статистика подтверждает, что чаще всего поздние стадии рака диагностируются у пациенток, не проходивших ранее маммографическое обследование. К сожалению, большинство женщин пока еще не понимают значение раннего выявления рака для их здоровья и жизни.
Причины гипердиагностики при маммографии
Но как часто диагноз «рак молочной железы» действительно оказывается ошибочным? Имеются в виду случаи, когда рак выявили с помощью маммографии, но после удаления молочной железы выяснилось, что диагноз не подтвердился. Данные на эту тему противоречивы — показатели колеблются от 0,25 до 31 %. Результаты зависят от того, в каких условиях проводится скрининг: насколько правильно оснащены кабинеты маммографии, как подготовлен медперсонал и кто оплачивает исследование, а также от того, кто оценивает эффективность скрининга. Например, эпидемиологи утверждают, что в 50 % случаев наблюдается гипердиагностика, однако врачи считают эти показателями преувеличенными. Многие специалисты соглашаются, что уровень ложноположительных случаев составляет 20–22%. Это значит, что у каждой пятой женщины с подозрением на рак диагноз не подтвердится. Приблизительно 10 % женщин, прошедших маммографию, предлагают дополнительное обследование, а 1–2 % пациенток назначают биопсию (хотя эти показатели должны быть выше при столь высоком уровне гипердиагностики).
Трудности в определении уровня гипердиагностики часто связаны с классификацией разных видов рака молочной железы — нигде четко не оговорено, какой рак врачи должны считать инвазивным и какие виды дополнительной диагностики предлагать женщинам.
На сегодняшний день самое крупное исследование по определению эффективности маммографии было проведено в Дании. В течение 17 лет почти 20 % всего женского населения этой страны в возрасте 50–69 лет проходило маммографию. Ученых интересовали и опухоли меньше 20 мм, что считалось непрогрессирующим раком, и опухоли больше 20 мм, что оценивалось как рак поздних стадий, или прогрессирующий рак. Выяснилось, что диагностика непрогрессирующего рака значительно улучшилась, тем не менее уровень гипердиагностики составил 24 % для всех видов рака молочной железы и более 14 % — для его поздних стадий.
Здесь мы подошли к еще одному важному моменту: эволюции взглядов на то, какие изменения в тканях считать доброкачественными, а какие — злокачественными. Впервые описание гистологической картины рака молочной железы сделали немецкие патологоанатомы в середине 19-го столетия. Современные технологии позволяют обнаружить новообразования диаметром от 5 мм, что невозможно было сделать еще 30 лет тому назад. Однако немало патологоанатомов утверждают, что «поведение» опухолей маленьких размеров отличается от крупных — многие небольшие образования могут остановиться в росте и не прогрессировать вообще никогда.
Значит, современные технологии обследования и анализ строения и «поведения» опухолей требуют ввести новое определение злокачественности (рака) для многих тканей, в том числе молочной железы. В особо сложных случаях применяется новый метод обследования — генотипирование, с помощью которого можно определить агрессивность новообразования и необходимость лечения.
Наиболее печальный и спорный аспект тотального скрининга состоит в том, что в большинстве стран мира большинство женщин не смогут позволить себе качественное лечение обнаруженного у них рака молочной железы. Возникает моральная дилемма: зачем предлагать всем женщинам скрининг, если они не смогут пройти лечение? Например, в результате бесплатного скрининга на рак шейки матки у многих женщин из развивающихся стран был выявлен и диагностирован рак, но в бесплатном лечении пациенткам было отказано. Поэтому множество врачей считает, что крупномасштабные скрининговые программы себя не оправдывают, поскольку они не меняют качество жизни большинства женщин, даже если рак был выявлен вовремя и прогноз лечения благоприятный.
Итак, взгляды на рак молочной железы трансформируются, проходит серьезное обсуждение этой темы специалистами разных отраслей медицины, что поможет выработать более рациональные практические рекомендации для врачей. А пока лучшие эксперты спорят и обсуждают новые данные многочисленных клинических исследований, прежние рекомендации остаются без изменений: ежегодная маммография рекомендована женщинам 40–50 лет, любые «находки» с подозрением на рак груди требуют дополнительного обследования (УЗИ, биопсия, МРТ и др.), поспешное оперативное лечение без подтверждения лабораторией гистологического строения опухоли не рекомендовано.
источник
Образование злокачественных клеток может происходить в различных частях тела. Женщины наиболее подвержены появлению опухолей в груди. Именно поэтому диагностика рака молочной железы является обязательным исследованием. Как распознать заболевание? Какие методы современной диагностики существуют? Почему нужно вовремя проходить обследование и не затягивать с визитом к маммологу?
Медики рекомендуют каждой женщине, которая перешагнула тридцатипятилетний возрастной рубеж, проходить плановое исследование молочной железы раз в полгода. Иногда исследования могут понадобиться и мужчине. Обнаруживать рак молочной железы могут и у представителей сильного пола.
Специальное обследование включает:
Не стоит забывать и о самообследовании в ванной комнате перед зеркалом после принятия душа. Прощупывание протоковых тканей поможет обнаружить уплотнения внутри железы и оценить степень болезненности.
Своевременная диагностика онкозаболевания груди на 55% снижает смертность среди пациенток с этим заболеванием. Как показывает статистика, в 90% случаев при раннем диагностировании рака можно успешно излечить даже у пожилых людей. Борьба с раком молочной железы при вовремя выявленной патологии имеет более благоприятный прогноз. Проверка здоровья особенно важна при подготовке к операции.
Впервые следует показаться маммологу еще в подростковом возрасте. Далее взрослая женщина должна проходить профилактические осмотры у врача ежегодно. После 35 лет усиливается вероятность появления рака, нужно не забывать осуществлять диагностику состояния молочных желез. Показывать врачу грудь требуется как можно чаще при лактации.
Рак характеризуется прорастанием злокачественных клеточных структур в ткани, даже, если не наблюдается метастазирования. В пораженной молочной железе происходят злокачественные изменения, которые могут прогрессировать и проявляться болью.
Важно распознавать развитие рака на ранней стадии, поскольку онкология может распространяться стремительно. Ранний раковый очаг легче вылечить. Поэтому необходимо проверять состояние желез при прогрессировании рака. Следует учитывать показатель СОЭ и эритроцитов при сдаче общего анализа крови. При необходимости выполняется сцинтиграфия – неспецефическое исследование груди.
Женщине важно прислушаться к сигналам своего организма. Пальпация позволит выявить в толще груди опухоль. Твердое уплотнение хорошо ощущается. На онкологическое заболевание указывают:
- общая слабость
- тяжесть в молочной железе
- выделение секрета из соска
- тянущая боль в груди и подмышках
- уплотнение в толще груди
Распознать РМЖ на ранней стадии помогут маммография и УЗИ молочных желез. Сканирование выявляет начальные степени рака.
При диффузной форме рака уплотнения не имеют четких очертаний. Очаг на ощупь больших размеров. При самостоятельной пальпации может прощупываться большая шишка в основной толще молочной железы. Определять опухоль можно по симптомам. Внешне болезнь проявляется покраснением груди, болью и дискомфортом.
Основные проявления рака — характерная отечность, может повыситься температурный показатель тела. Кожа груди становится красной, возникает сильная боль. Эти признаки рака нельзя оставлять без внимания. Кожа над раковым новообразованием несколько морщинистая. Рост раковых клеток происходит очень быстро.
Как правильно провести самостоятельно пальпацию для выявления опухоли? Алгоритм действий:
- Осмотреть грудную железу и сосок перед зеркалом.
- Сдавить сосок у основания и посмотреть, есть ли выделения.
- Поднять руку за голову. Второй рукой круговыми движениями медленно прощупать железу. Обратить особое внимание на наличие узлов. Уплотнений, шариков внутри ткани.
- Оценить цвет кожного покрова груди, степень отечности, если таковая имеется.
- Продолжить обследование в лежачем положении тела. Круговыми движениями руки прощупывают всю грудь с легким надавливанием пальцев.
- Прощупать подмышечные впадины на наличие узлов и уплотнений.
Самодиагностику необходимо проводить в домашних условиях, в хорошо освещенном помещении. При осмотре внешнего вида молочных желез руки должны быть опущены. Необходимо обратить внимание на оттенок кожи, выделения из сосков, неровности, деформации груди. Обнаружение уплотнения — подозрение на рак. Сморщенная кожа, выделения из соска, запавший или вытянутый сосок – поводы для беспокойства и срочного обращения к онкологу! Заболевание может развиваться быстро, поэтому необходимо срочное диагностирование и определение диагноза. На представленных в Сети фото четко видно, как может выглядеть патология у больной девушки.
Выявлению патологии способствуют анализы крови на онкомаркер. Используется антиген СА 15-3. С его помощью рак можно диагностировать на ранней стадии. Анализ крови может применяться для первичной диагностики рака молочной железы. Норма показателя не должна превышать 27 единиц.
Также в диагностических целях можно использовать онкомаркер 27-29. Его отличает высокая чувствительность. Однако показатель может быть повышен не только при онкологическом заболевании, но и при туберкулезе, кисте, воспалении легких.
Широко используется в диагностике антиген РЭА. Его норма составляет 5 нг/мл. Если показатель превысил 9-10 единиц, диагностируется рак. Применение онкомаркеров является дополнительной диагностической мерой. При отсутствии визуализации опухоли значения онмаркеров не учитываются. Исследования могут проводиться при рецидиве, если есть наличие
Наличие новообразования не всегда указывает на онкологию. Для выявления злокачественности или доброкачественности процесса применяется биопсия. Данный диагностический метод проводится с помощью специального медицинского аппарата. Процедура осуществляется с помощью длинной тонкой иглы, которая вводится в ткани для забора опухолевых клеток. Взятый биоматериал после подвергается гистологическому микроскопическому исследованию. Узнавать результат можно по истечении определённого срока. Расшифровка осуществляется специалистом.
Биопсия является очень точным диагностическим способом и помогает выявлять рак на любой стадии. Иммуногистохимическое исследование взятых клеточных структур устанавливает форму, характер и стадию рака. Скорость разрастания злокачественной опухоли зависит от гормональных изменений в организме и может выражаться в разных симптомах. Методика помогает определить реагирование мутационных клеток на назначенные лекарственные препараты и получить верное заключение о состоянии здоровья.
Высокой информативностью обладает рентгенологическое исследование – маммография. Этот метод используется для профилактических осмотров и для установки диагноза.
Маммографическое исследование осуществляется с помощью аппарата маммографа. Он помогает обнаружить онкологический процесс до появления первых признаков рака. Мамограмма показывает отложения кальция в груди, узлы, уплотнения. После 40 лет каждая женщина должна проходить данное обследование, чтобы дифференцировать заболевание.
Магнитная томография позволяет получить четкое изображение патологического очага в грудной железе. Этот метод обеспечивает точную визуализацию патологического очага и злокачественных изменений в железистых тканях во время менопаузы.
МРТ помогает получить основную информацию:
- плотность опухоли
- наличие расширение молочных протоков
- определение разрыва импланта
- локализацию патологии
- размеры новообразования
МРТ – неинвазивный диагностический способ, совершенно безопасный для женского организма. Лучи не оказывают пагубного воздействия во время сканирования. Процедура позволяет получить ранее недоступную информацию при использовании других методов. Также МРТ позволяет провести сканирование костей при раке молочной железы. В пораженной груди происходит деформация твердой ткани.
Если женщина входит в группу риска, ей обязательно надо выполнить скрининг молочной железы. Скриннинговый метод включает несколько направлений:
- врачебный осмотр
- маммографию
- лабораторные анализы
- генетические исследования
- УЗИ
- различные тесты
Комплексная диагностика позволяет подтвердить или исключить рак и его метастазы. Скриннинг особенно важен после выздоровления от рака, при беременности, в процессе лечения.
Проводить цитограмму необходимо при выраженном дискомфорте в груди. В качестве профилактики тоже не следует отказываться от процедуры. Для обследования молочной железы проводят цистологическое исследование выделений из соска и содержимого лимфоузлов.
Диагностическая пункция помогает:
- выявить норму и отклонения в клеточном составе
- дать оценку отдельной клетки и их совокупности
- провести морфологию клетки и ее ядра
Цитограмма распознает увеличение размера клетки, неровность контуров ядра, рисунок хроматина. С помощью исследования выявляют увеличенные размеры клеточного ядра, его форму, полиморфизм.
Диагностика с помощью рентгенологических лучей называется флюорографией. Процедура является безопасной. Женщина раздевается до пояса и с помощью аппарата выполняется рентген грудной клетки и молочных желез.
Диагностировать можно наличие фиброза тканей, абсцесс, локализацию и особенности новообразования. Снимок не обладает большой точностью на ранних стадиях рака. Сегодня устаревшие флюорографические аппараты во многих клиниках заменили на современные цифровые. Такая аппаратура обладает большой точностью, позволяет увидеть патологию и оказывать меньшую лучевую нагрузку
Дифференциальные диагностические методы необходимы, если рак молочной железы сопровождается различными сопутствующими болезнями. Детальное клиническое обследование требуется при подвижной фиброаденоме, липогранулеме, мастопатии, сосудистой опухоли. Тщательная диагностика проводится при подозрении на маститоподобный рак груди, когда наблюдается ограниченная подвижность ткани и ее высокая плотность.
Дифференциальную диагностику необходимо провести при различных ошибках диагностики рака молочной железы. При затруднении постановки диагноза детальное обследование молочной железы непременно даст свои результаты. Диагностироваться следует при первых признаках злокачественного процесса. Правильно установленный диагноз обеспечит верное назначение лекарственных средств для эффективной борьбы с патологией.
Цитогенетическое исследование (fish-анализ) – исследование изменений в хромосомах человека. Тест носит и другое название – флуоресцентная гибридизация. Для выполнения информативного генетического анализа осуществляют забор тканей железы. Способ помогает выявить генетическую предрасположенность и изменения в молочной железы. Мужской и женский наследственные факторы – основная причина генетических аномалий. Принцип данного тестирования – исследование ДНК интерфазных ядер.
источник
Рак молочной железы (РМЖ) – наиболее распространенное онкологическое заболевание у женщин.
Заболеваемость РМЖ постоянно растет и является основной причиной смерти женщин средних лет.
Более того, РМЖ прогрессивно молодеет: заболевание поражает и двадцатилетних.
В настоящий момент единственный действенный способ спасти жизнь и здоровье женщин – ранняя диагностика.
Самая высокая вероятность развития РМЖ встречается у лиц, находящихся в группе риска, к ним относятся:
- Женщины, в чьих семьях были случаи рака груди или других онкологических заболеваний;
- Пожилые женщины;
- Женщины, имеющие мастопатии (доброкачественные образования молочной железы);
- Женщины, перенесшие воспаление яичников или матки, совершавшие аборты;
- Женщины с ранним началом менструаций или ранним климаксом;
- Нерожавшие, незамужние и поздно родившие женщины;
- Женщины с ожирением, гипертонической болезнью, атеросклерозом, болезнями печени и щитовидной железы;
- Курящие и злоупотребляющие алкоголем женщины, а также находящиеся в постоянном стрессе;
- Женщины с травмами матки и молочных желез;
- Женщины, подвергающиеся вредным внешним воздействиям: действию ионизирующей радиации и химических агентов.
Основные канцерогены – табачный дым, химические агенты в составе пищи и соединения, используемые в разных видах производства. Вследствие этого, у жительниц крупных городов повышается вероятность заболевания.
Так как значительная часть населения подвергается действию канцерогенов, ранняя диагностика РМЖ необходима каждой женщине.
Особое внимание уделяется генетической склонности к раку. Если в семье были выявлены РМЖ или яичников, можно определить риск развития онкологии у любой женщины.
Для исследования нужно сдать венозную кровь, это позволит выявить мутации в генах BRCA1 и BRCA2. У лиц с мутацией гена BRCA1 вероятность возникновения РМЖ в течение жизни достигает 80 процентов, а при мутации BRCA2 – 85 процентов.
Такая высокая предрасположенность к раку груди – серьезный повод для обязательного регулярного обследования в целях своевременного обнаружения болезни.
Самообследование совершается один раз в течении менструального цикла, на 6-12 день от начала менструации. Исследование и осмотр выполняются стоя и в лежачем положении.
Срочное посещение маммолога нужно при следующих симптомах:
- Болезненность молочных желез;
- Уплотнения в молочной железе или подмышечной области;
- Выделения из сосков;
- Втяжение сосков;
- Видоизменение формы и цвета, изъязвление сосков;
- Изменение формы молочных желез;
- Отек, втяжение или изъязвление кожи молочных желез.
На приеме маммолог проведет подробный опрос, а также выполнит осмотр и пальпацию груди.
Пальпация – ощупывание врачом молочных желез. Пальпация осуществляется в горизонтальном и вертикальном положениях пациентки.
При пальпации могут выявиться плотные узелки в области груди или подмышек. Обнаруженные образования могут быть доброкачественными, поэтому пациентку необходимо направить на дополнительные исследования – УЗИ или маммографию.
Маммография – обследование с помощью рентгеновских лучей для получения снимков грудной железы. При изучении снимков врачи определяют размер и структуру уплотнений. Маммографию не следует выполнять до 35 лет, так как у молодых девушек ткань груди чувствительна к радиоактивному излучению.
Женщинам моложе 35 показано альтернативное обследование – ультразвуковое. Оно не имеет противопоказаний, безвредно и также успешно используется при исследованиях.
Во время процедуры на грудь наносят гель, с его помощью датчик легко перемещается по исследуемой области и передает данные о состоянии органа на компьютер врача.
Если результаты УЗИ либо маммографии указывают на новообразование, проводится цитологический анализ – изучение образца опухоли в лаборатории под микроскопом.
Материалом для этого служат жидкость из соска, образцы уплотнений или содержимое кист. Выделения из сосков помещают на стекло и направляют в лабораторию для последующего детального изучения.
При биопсии в область уплотнения вводят шприц и набирают содержимое для лабораторного анализа.
Цитологическое исследование обладает высокой точностью. Основываясь на его результатах, врачи устанавливают, доброкачественной либо злокачественной является опухоль и устанавливают точный диагноз.
Доброкачественные образования успешно поддаются консервативному лечению (исключение — фиброаденомы и крупные кисты, которые также могут потребовать хирургического лечения).
Исход зависит от величины опухоли и наличия метастаз – очагов распространенной опухоли в организме.
Это приводит к смерти женщин, даже в молодом возрасте. Тем не менее, РМЖ – не приговор, ведь в 95% случаев рак, выявленный на начальных стадиях, полностью излечим.
Ранняя диагностика болезни – самый действенный способ обезопасить здоровье и жизнь женщин.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Диагностика рака молочной железы – это комплекс методов, направленных на выявление злокачественных опухолей. От раннего выявления этой патологии зависит эффективность лечения и прогноз выздоровления. Рассмотрим основные процедуры, используемые для выявления злокачественных поражений.
Рак молочной железы – это самая распространенная форма опухоли у женщин, она занимает 19% среди всех злокачественных новообразований. Риск злокачественных новообразований увеличивается прямо пропорционально возрасту. Самый большой процент смертельного исхода приходится на женщин 40-55 лет. У мужчин, рак груди диагностируют очень редко. Существует ряд факторов риска, которые могут стать причиной злокачественного новообразования. Основные факторы: период менопаузы, фиброзно-кистозная мастопатия, отсутствие родов или роды после 30 лет, семейный анамнез и другое.
Локализация опухоли в молочной железе бывает разная. С одинаковой частотой встречается поражение как левой, так и правой железы, а в 25% случаев наблюдается двустороннее раковое поражение. При этом узел во второй железе может быть как самостоятельной опухолью, так и метастазом. Чаще всего опухоли появляются в верхнее-наружном квадрате или возле подмышечной впадины. Основная симптоматика заболевания, проявляется как уплотнение и втяжение соска, кровянистые выделения из груди, болевые ощущения.
Кроме классической клинической картины, в процессе диагностирования могут быть выявлены такие формы заболевания:
Резким увеличение молочной железы, отек, болезненностью. Кожа становится горячей на ощупь, приобретает красный цвет. Для выявления матистоподобного рака проводят дифференциальный диагноз с острым маститом.
При внешнем осмотре первое, на что обращают внимание – это красная кожа, при этом краснота распространяется и за пределы груди. Помимо покраснения кожи, у больной наблюдается высокий подъем температуры. Диагностирование должна проводиться опытным врачом, так как зачастую данную форму злокачественного новообразования путают с обычным рожистым воспалением.
Появляется из-за раковой инфильтрации по щелям кожи и лимфатическим сосудам. Кожа утолщается и приобретает бугристость. На груди образуется толстый кожный панцирь, который может охватывать как одну, так и обе железы. Заболевание имеет высшую степень злокачественности.
Является плоскостным поражением сосков и ареолов. При ранней диагностике, основной признак поражения – мокнущие и шелушащие соски, которые ошибочно могут принимать за экзему. При дальнейшем развитии, рак прорастает в протоки железы и формирует узел с метастатическими поражениями лимфатических узлов.
Задача врача выявить всю типичную симптоматику ракового поражения. Обследование проводится не только на пораженной, но и на здоровой груди, для того, чтобы выявить наличие метастазов. Обязательным является пальпация надключичных и подмышечных впадин. Если симптоматика злокачественного новообразования четко выражена, то постановка диагноза не составляет труда. Но при заболевании на начальных стадиях, малых размерах или глубоком расположении опухоли, проводится дополнительная диагностика.
В качестве дополнительной диагностики используется бесконтрастная маммография, рентгенография, аспирационная биопсия, пункция с цитологическим исследованием. Возможно частичное иссечение опухоли вместе с окружающими тканями и проведение гистологического исследования. Если наличие рака подтверждается, то операцию расширяют до радикальной. Для определения степени распространения злокачественной опухоли в организме, пациентке проводят сцинтиграфию скелета, ультразвуковое исследование печени, рентгенографию костей и рентген легких.

Ранняя диагностика рака молочной железы носит комплексный подход, который состоит из множества методов, используемых как в медицине, так и в онкологии. Основные цели раннего диагностирования:
- Обнаружение рака на ранней стадии (именно в этот период можно провести успешное лечение).
- Выбор врачом эффективного и идеально подходящего метода лечения.
- Оценка результатов терапии.
Диагностика должна дать ответ на такие вопросы, как: какой тип опухоли (инвазивный или неинвазивный), есть ли метастазы в соседних лимфоузлах, если да, то насколько велико поражение.
Ранняя диагностика делится на первичную и уточняющую:
Обследование носит название скрининговой. Ее основная задача выявиться первичные изменения в молочной железе. Это самомообследование груди, пальпация молочных желез, осмотр хирургом, маммологом, онкологом и эндокринологом. Первичная диагностика проводится у женщин без явных признаков изменения в груди. Обследования должны носить регулярный характер, так как их цель – раннее выявление злокачественного новообразования.
В этом случае используются методы, позволяющие целенаправленно искать изменения в молочных железах. Диагностика дает возможность уточнить природу, распространенность и характер изменений. Обследования проводятся в течение всего лечения, для контроля его эффективности. Основные диагностические методы данной категории: МРТ, УЗИ, КТ, биопсия и другие.
Ранняя диагностика рака молочной железы осуществляется врачом при каждом посещении женской консультации. Стандартное диагностирование представляет собой пальпацию органа для определения наличия припухлостей и болезненных уплотнений. Такое обследование объясняется тем, что злокачественное новообразование груди чаще всего проявляется как небольшая припухлость, которую в 90% случае женщина обнаруживает самостоятельно. Во время обследования, осмотр проводится в освещенном помещении, в вертикальном и горизонтальном положении, с поднятыми и опущенными руками.
В процессе осмотра врач обращает внимание на ряд факторов, которые могут свидетельствовать о наличие патологии: припухлости или уплотнение груди (сосков), покраснение или отечность кожи, асимметрия, изменение очертаний и положения соска. Деформация ареолов, выделения из сосков, втяжение кожи на груди, шелушение груди, опухолевые уплотнения в подмышечной впадине, припухлости плече, боль и дискомфорт в груди, также свидетельствуют о патологическом процессе.
Очень часто явные признаки рака диагностируют на поздних стадиях, когда опухоль приобретает запущенную форму. В этом случае плотное болезненное новообразование прорастает в грудную стенку, что приводит к обездвиживанию груди. Из-за прорастания опухоли на кожный покров, молочная железа изъязвляется, деформируется, втягивается сосок. Из соска могут появляться кровянистые выделения. Если опухоль прорастает в лимфатические узлы, то это приводит к увеличению подмышечных лимфоузлов, из-за чего появляются болезненные ощущения и дискомфорт.

Дифференциальная диагностика рака молочной железы – это обследования, которые позволяют исключить по тем или иным факторам и симптомам заболевания, что в конечном итоге позволит диагностировать единственно вероятное поражение. Дифференциальное обследование рака груди, в первую очередь проводится с фиброаденомой и мастопатией. К примеру, липома в отличие от злокачественного новообразования мягкая на ощупь, без уплотнений и имеет крупнодольчатое строение. Если есть киста, то она может достигать больших размеров, что существенно затрудняет диагностику. В этом случае, для постановки правильного диагноза проводится пункционная биопсия или резекция груди.
- При дифференциальной диагностики рака и галактоцеле, необходимо обращать внимание на то, что последнее заболевание развивается в период лактации. По своей структуре галактоцеде напоминает кисту и в течение долгого периода времени не меняет размеров.
- В некоторых случаях, наличие добавочной молочной железы, которая располагается у края большой мышцы груди и существенно увеличивается в размерах в период лактации, напоминая шишку, может ошибочно напоминать злокачественное новообразование.
- При ангиоме груди, поражение не имеет четких границ, уменьшается при сдавливании и мягкое на ощупь. Если ангиома находится под кожей, то кожный покров приобретает голубоватый окрас.
Сложности возникают при дифференциальном диагнозе рака молочной железы и мастита. Мастит характеризуется острым началом, сильными болезненными ощущениями, высокой температурой. Но если состояние не улучшает в течение нескольких дней и данная симптоматика появилась вне периода лактации или у женщины пожилого возраста, то это может быть признаком рака груди.
Согласно статистическим данным, большинство женщин самостоятельно обнаруживают опухоль, но не придают ей должного значения. Из-за позднего обращения за медицинской помощью, рак молочной железы принимает необратимый патологический характер, что приводит к летальному исходу.

Методы диагностики рака молочной железы – это комплекс процедур и исследований, позволяющих выявить патологические изменения, определить их природу, характер течения и ряд других показателей. Рассмотрим основные методы исследования, используемые при постановке диагноза:
На сегодняшний день маммография является основным и самым эффективным методом раннего диагностирования рака груди. Процедура является скрининговым обследованием и проводится на специальных аппаратах, которые позволяют распознать патологический рост и изменения в тканях. Полученные снимки сравнивают со снимками здоровой груди. В процессе маммографии, грудь сжимается пластинами, для того чтобы сделать снимки с разных ракурсов. Ткани органа на снимке имеют белый цвет, жировая – прозрачный, а уплотнения и патологические участки четко очерчены.
Маммография дает возможность распознать первичные и вторичные признаки злокачественного процесса.
- Первичные признаки – микрокальцинаты и опухолевая тень, которая имеет звездчатую или неправильную форму с неровными контурами. Опухоль может сопровождаться тропинкой к соску и вызывать его втяжение, кожа уплотнена, имеет изъязвления. Если на груди есть микрокальцинаты, то есть отложения солей кальция в стенках протоков желез, то это указывает на большую вероятность злокачественного процесса в груди.
- Вторичные признаки – характеризуются разнообразной симптоматикой, которая проявляется в изменениях кожного покрова, сосков и тканей, окружающих новообразование.
КТ молочных желез позволяет отследить распространение опухолевых очагов и метастаз. Проводится как при ранней диагностике рака молочной железы, так и в процессе всего курса лечения, для контроля результатов терапии.

МРТ молочных желез проводится с помощью мощного магнитного поля. Молочные железы облучаются электромагнитными волнами. В результате электромагнитная энергия фиксируется специальными датчиками и обрабатывается компьютером.
Является радионуклидным томографическим методом, который быстро и точно определяет наличие опухолевых процессов. В процессе диагностирования, в железы вводится радиофармпрепарат, содержащий радионуклиды с позитронным бета-распадом.
ПЭТ позволяет установить наличие злокачественного новообразования, обнаружить метастазы, определить остались ли раковые клетки после проведенного лечения и отличить рак от доброкачественных заболеваний и воспалительных процессов.
Биопсия – это взятие анализа из опухоли с последующим цитологическим исследованием. Преимущества метода в его невысокой стоимости, простоте выполнения и безболезненности. Очень часто биопсию проводят под контролем ультразвукового мониторинга. Биопсия может проводиться путем оперативного вмешательства или с помощью секторальной резекции. Процедура проводится в условиях амбулатории с обезболиванием и не требует специальной подготовки.
Диагностическое исследование позволяет идентифицировать тип новообразования. Биопсия определяет гормонозависимые опухоли с помощью иммуногистохимических тестов. От гормонального статуса опухоли зависит методика лечения и прогноз на выздоровление. С помощью биопсии удается определить гистогенез злокачественного новообразования и разработать эффективный план лечения, определить чувствительность раковых клеток к различным видам терапии.
- Тонкоигольная аспирационная биопсия – самый простой и быстрый метод диагностики. Проводится с помощью тонкой иглы, поэтому не требует анестезии.
- Трепан-биопсия – проводится в условиях амбулатории, но с анестезией. Игла вводится в ткани под контролем УЗИ.
- Хирургическая биопсия – используется в тех случаях, когда теран-биопсия и тонкоигольная не подтвердили наличие онкологии. Процедура проводится при условии полной госпитализации и под общей анестезией. Врачи проводят операционное вмешательство и исследуют удаленную опухоль.

Диагностический метод, заключающийся в измерении температуры кожного покрова груди. Исследование основано на различии в температурных значениях у опухолевых и здоровых тканей. Поскольку новообразование имеет большое количество кровеносных сосудов, то они излучают тепло, которое можно обнаружить с помощью термографии.
Данный метод диагностики не приобрел широкого применения, так как имеет большое количество ложноотрицательных результатов.
Относится к самым современным диагностическим методам. Суть исследования в том, что через ткани молочной железы пропускают инфракрасный цвет, который позволяет определить наличие опухолевых узлов и метастазов.
Единственный недостаток данного метода – повышенная чувствительность и недостаточная специфичность.
Проводится при наличии выделений кровянистого характера из сосков. В млечные протоки контрастное вещество, которое выявляет множественные и одиночные папилломы и внутрипротоковый рак.
При данном диагностическом исследовании в пораженную полость молочной железы вводят газ. Методика дает возможность выявить внутрикистозные патологические разрастания.
Помимо вышеописанных методов диагностики рака, пациентке проводят рентгенографическое исследование легких, КТ органов брюшной полости и грудной клетки, УЗИ лимфоузлов и органов брюшной полости. Обязательными являются общеклинические анализы и обследования, а также радиоизотопные исследования скелета, то есть сцинтиграфия.
Подобное диагностирование поможет оценить степень распространения злокачественной опухоли в организме, наличие или отсутствие метастазов в лимфатических узлах и других органах. Результаты проведенных исследований позволяют выяснить характеристики и особенности патологии, а также состояние организма. Обратите внимание, для наблюдения за течением заболевания, контроля лечения и выявления рецидивов используется онкомаркер рака молочной железы СА15-3.
Анализы при раке молочной железы дают возможность узнать особенности патологического заболевания. По результатам исследования врач диагностирует ту или иную форму рака груди и стадию опухолевого процесса. Для проведения анализов у больной берут кровь и ткани из пораженной области.
- Своевременная диагностика и сдача анализов позволяет выявить и предотвратить рецидивы злокачественного новообразования, проверить организм на наличие раковых клеток после проведенной операции или терапии.
- Анализы позволяют обнаружить опухоль на самых ранних стадиях, и определить находится ли человек в группе риска.
При анализе крови, изучению подлежат опухолевые маркеры: CA 15-3, СА 125 II, CYFRA 21-1, СА 72-4 и раковый эмбриональный антиген (РЭА). Если данные показатели выше нормы, то это может указывать как на злокачественное, так и на доброкачественное образование.
Муциноподобный раковый антиген CA 15-3 находится в мембранах раковых клеток. Нормой считаются значения от 0 до 26,9 ед/мл. Анализы крови сдаются в динамике, это позволяет определить скорость роста опухоли, риск метастазирования и рецидивов злокачественного новообразования. Дополнительным подтверждающим анализом является альфа-фетопротеин. Нормальный показатель АФП считается от 0 до 7,51 ед/мл. При отклонениях от нормы можно говорить о патологических процессах в организме.
При исследовании тканей проводится иммуногистохимический анализ на рак молочной железы. Для его проведения используют специальные реактивы, которые содержат антитела со специальными веществами и ткани молочной железы, которые берут с помощью биопсии. Анализ основан на антиген-антитело реакции. Так, при попадании в организм сторонних агентов в крови происходит реакция, которая их блокирует. Иммуногистохимический анализ позволяет выявить искомый антиген раковой опухоли, поэтому его проведение очень важно для составления плана лечения.

Онкомаркеры при раке молочной железы представляют собой белки, которые циркулируют в крови. Уровень белков повышается при онкологических заболеваниях. Но повышенная концентрация может наблюдаться и в организме здорового человека. Именно поэтому онкомаркеры используются в качестве вспомогательного диагностического метода, который позволяет выявить рецидивы заболевания и оценить эффективность лечения.
К примеру, онкомаркер СА 15-3 является маркером рака молочной железы и яичников, а СА 125 – это маркер, указывающий на рецидивы опухолевый процессов в груди и яичниках. Для диагностики также используют TRU-QUANT и СА 27-29 маркеры.
Повышенный уровень данного маркера свидетельствует о раковом процессе. Так, при диагностике карциномы, уровень специфичность СА 15-3 составляет 95%, в отличие от доброкачественных новообразований. СА 15-3 прямо пропорционален размеру опухолевого поражения. То есть повышенные значения могут указывать на вовлеченность лимфоузлов в онкопроцесс. Если онкомаркер возрастает на 25%, то это говорит о прогрессировании злокачественного новообразования. Если уровень снижается, то лечение эффективно и рак отступает.
СА 15-3 позволяет узнать о наличии метастазов и рецидивировании заболевания. Если рак молочной железы лечили с помощью химиотерапии или радиотерапии, то значения СА 15-3 могут временно подниматься. Это указывает на то, что опухоль разрушается, то есть терапия действенна. Но зафиксированы случаи, когда СА 15-3 имел повышенные значения у беременных, но это не являлось признаком злокачественного новообразования.
Данные онкомаркеры позволяют отслеживать развитие опухоли. Очень часто СА 15-3 проводят одновременно с раково-эмбриональные агентом, то есть РЭА, который относится к маркерам онкологии прямой кишки.
Нормальным показателем СА 15-3 считается от 0-27 Ед/мл. Если значения онкомаркера выше указанной нормы, то это указывает на метастазирующий процесс. Норма РЭА от 0-5 Ед/мл. Расшифровка онкомаркеров должна осуществляться только врачом. Рак не диагностируют только по повышенному уровню СА 15-3 или другого онкомаркера. Для подтверждения заболевания проводится комплексная диагностика.
Диагностика рака молочной железы заключается в комплексном подходе к выявлению злокачественного новообразования, определению ее типа и других особенностей течения заболевания. От своевременности проведения диагностирования и ее эффективности зависит выбор методов лечения. Чем раньше будет обнаружен рак, тем лучше прогноз и выше шансы на выздоровление.
источник