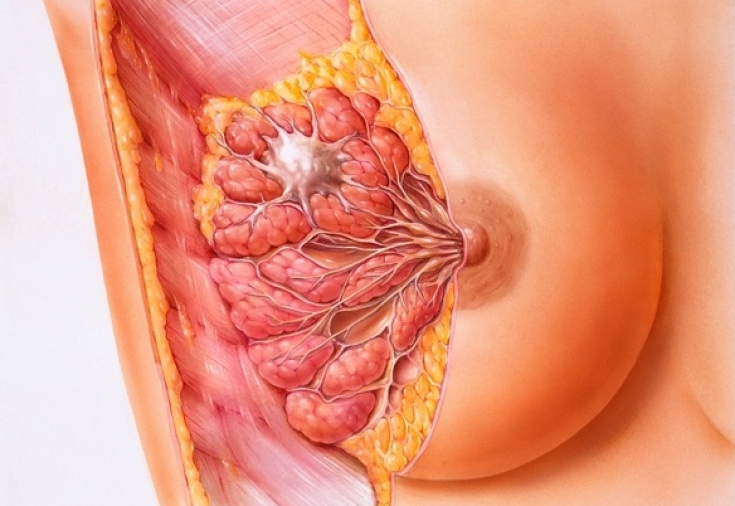
Рак молочной железы – гроза современной женщины. Статистические данные сообщают о том, что в последнее время участились случаи регистрации заболевания не только у женщин, традиционно считавшихся представительницами группы риска по возрасту – 35-45 лет, но и у более молодых женщин – от 25 лет. Получается, рискует каждая? Как узнать, насколько вы рискуете? Как не оказаться в лапах этого страшного заболевания?
В первую очередь в группу риска следует отнести тех женщин, которые имеют наследственную и семейную предрасположенность. Наличие у таких женщин ближайших родственниц по женской линии, имевших в анамнезе рак молочной железы, напрямую относит их к группе риска поэтому заболеванию. Научными исследованиями доказан факт увеличения риска заболевания раком молочной железы у тех женщин, у которых лабораторная диагностика определяет наличие генов рака молочной железы — BRCA-I в хромосоме 17 и BRCA-II в хромосоме 13. Определение этих генов повышает риск возникновения рака молочной железы в среднем на 5 — 10%.
Очень большое значение, поскольку развитие рака молочной железы очень часто связывают с гормональным всплеском, имеет первая беременность и вообще наличие детей. Доказано, что нерожавшие женщины рискуют гораздо чаще, чем счастливые матери.
Аборты – одна из основных причин развития рака молочной железы. Дело в том, что аборт практически означает резкое вмешательство в гормональный фон женщины, организм которой уже настроился на вынашивание беременности, реагируя на внедрение плодного яйца в полость матки изменением гормонального фона. Когда происходит собственно аборт, происходит удаление зародыша, между тем как организм «по инерции» продолжает вырабатывать гормоны, ответственные за нормальное течение беременности. Таким образом, могут возникать серьезные гормональные «всплески», способные образовывать опухоли в ткани молочной железы. Особенно серьезно рискуют заработать рак молочной железы те женщины, которые впервые забеременели после 35 лет или сделали в это время первый аборт. Причина – все тот же гормональный всплеск.
По этой же причине в группу риска могут быть отнесены женщины, выбравшие в качестве основного средства предохранения от нежелательной беременности оральные контрацептивы, созданные в массе своей на гормональной основе. Хотя последними научными данными и доказана относительная безвредность контрацептивов в развитии различных гормональных заболеваний, тем не менее, нельзя скидывать со счетов тот факт, что они могут быть причиной нарушения репродуктивной функции при длительном (более 4 лет) применении, поэтому те женщины, которые планируют в будущем иметь детей, должны задуматься о другом способе контрацепции.
Также большое значение имеет регулярность половой жизни женщины. Женщины, отличающиеся нормальной сексуальной активностью, имеют в 2 раза ниже риск заболевания раком молочной железы. Наоборот, среди одиноких женщин, сознательно отказывающихся от половых отношений, довольно высок риск развития не только рака молочной железы, но и других заболеваний груди. Женщины, у которых рано наступили месячные, а климакс – наоборот, очень поздно, все из-за того же сильного гормонального изменения в организме также находятся в группе риска по заболеванию раком молочной железы.
Печально, но довольно часто после того, как у женщины обнаруживается злокачественная опухоль в одной из молочных желез, через некоторое время диагностируется опухоль и в другой. Существующие заболевания молочных желез – фиброзно-кистозная мастопатия, пролиферативные состояния – изменение клеточной структуры ткани, в которой активно образуются новые клетки, которые, разрастаясь, способны проникать в соседние структуры – также способны сильно ухудшить ситуацию. Приводя статистические данные, ученые утверждают, что подобные патологии способны увеличить риск возникновения рака молочной железы в 1,5-3,5 раза.
Такие сложные заболевания, как сахарный диабет, ожирение, заболевания щитовидной железы, гипертоническая болезнь, имеют более высокий риск, чем другие женщины. Постоянное злоупотребление алкоголем и никотином не только сказывается отрицательно на общем состоянии здоровья, но также выступает в качестве фактора риска для развития рака молочной железы.
Предраковые заболевания – такие состояния, при которых очень высока вероятность развития рака молочной железы. Так, например, довольно распространенным заболеванием, которым страдают 8 из 10 женщин, является мастопатия, имеющая дисгормональную природу. Иначе мастопатию называют фиброзно-кистозной болезнью, однако различают и диффузные, и узловые, и пролиферирующие, и фиброзные, и фиброзно-кистозные формы, имеющие как четкие, так и нечеткие границы, специфические выделения из соска, определенные болевые ощущения или ощущения дискомфорта. В основе развития мастопатии лежит нарушение гормонального статуса организма, и поэтому мастопатии или дисплазии относятся к дисгормональным гиперплазиям молочной железы. Многие исследователи относят мастопатии, включающие большую группу заболеваний, к предраковым.
Таже к предраковым заболеваниям относят другие доброкачественные опухоли молочной железы: внутрипротоковую папиллому, аденому соска, аденому, фиброаденому, листовидную опухоль и т.д. Довольно часто в основе развития мастопатии и других заболеваний молочной железы лежат именно гормональные нарушения – различные патологии гипоталамо-гипофизарно-яичниковой системы, колебания уровней факторов роста и гормонов (эстрогена, прогестерона, дегидроэпиандростерона, трийодтиронина, тироксина, лютеинизирующего гормона, бета-хорионического человеческого гонадотропина). Важной причиной может выступать изменение концентрации и активности цитоплазматических рецепторов к этим гормонам.
Диагностика заболеваний молочной железы – это серьезное полноценное комплексное обследование, включающее прежде всего клинический осмотр молочных желез, их пальпацию, маммографию – микроволновую радиотермометрию, УЗИ, по необходимости — пункцию узловых образований и подозрительных участков с последующим цитологическим исследованием пунктата. Как правило, молочные железы подлежат исследованию приблизительно на 5-7 день менструального цикла, что связано с возможным нагрубанием молочных желез и затруднением диагностики.
Маммография, которая проводится при обнаружении какого-либо подозрительного образования в ткани молочной железы – очень ценное диагностическое исследование. Оно представляет собой рентгеновское исследование молочной железы в двух проекциях. В центре проводится микроволновая маммография, не подвергающая грудь женщины вредным облучениям, являющаяся более простым в использовании методом и обладающая высокой диагностической ценностью.
УЗИ молочных желез – это исследование, уже давно ставшее «золотым стандартом» диагностики заболеваний молочной железы. Это абсолютно безвредное, но очень информативное исследование, которое необходимо проходить не реже одного, а лучше – два раза в год, особенно по достижении более старшего возраста – 35 лет и более. УЗИ молочных желез способно обнаружить в ткани молочной железы даже очень мелкие образования, размером не более 3 мм.
Очень хорошо зарекомендовали себя в диагностики заболевания рака молочной железы лабораторные анализы на онкомаркеры – специфические вещества, вырабатывающиеся в организме в ответ на развитие опухоли. Высокую диагностическую ценность для определения рака молочной железы, имеет анализ СА 15-3.
Лечение любых форм заболеваний молочной железы проводится индивидуально, в соответствии с конкретной ситуацией пациентки, в зависимости от формы, стадии, течения, особенностей конкретного заболевания. Бытует мнение, что рак – это приговор и больному раком, причем в любой его форме, надеяться не на что, а остается лишь спокойно ожидать смерти. Это не более чем стереотип, утверждают ученые! Онкологи обращают внимание женщин на то, что в настоящее время I и II стадии рака молочной железы успешно лечатся безоперационным способом, и прибегать к операции совсем не обязательно! Однако речь идет только о тех случаях, когда диагностика рака молочной железы была проведена своевременно и так же своевременно была назначена специфическая терапия. Иногда, например, если заболевание имеет узловую форму, сопровождается пролиферацией, а также если речь идет о доброкачественных опухолях, возможно провести секторальную резекцию молочной железы со срочным гистологическим исследованием удаленного участка. После оперативного вмешательства каждая пациентка обязательно проходит гормонкорригирующую терапию, позволяющую провести качественное лечение дисгормональных расстройств, вызвавших развитие заболевания. Важно понимать, что основной причиной развития подобных нарушений, вызывающих развитие предраковых состояний и рака молочной железы, служит все-таки гормональный дисбаланс, поэтому необходимо пройти серьезное комплексное обследование у гинеколога и гинеколога-эндокринолога, а также совершать плановые осмотры у онколога-маммолога.
В маммологическом центре к лечению любых форм заболеваний молочных желез подходят комплексно. Комплексное обследование дает возможность установить причину возникновения подобных заболеваний и провести эффективное лечение – коррекцию гормонального баланса с обязательным использованием иммуномодулирующих и биостимулирующих препаратов для поддержания и укрепления иммунитета, а также комплекс средств антигомотоксикологического ряда, не имеющих в своем составе химически синтезированные ингредиентов. Используемые нашими специалистами препараты созданы на базе натуральных компонентов – растительных и животных экстрактов, минералов, витаминов, ферментов, полезных веществ, легко усваиваются организмом и не обладают токсическим действием, что очень важно для проведения реабилитационной терапии. Все используемые средства прошли проверку в Российском центре стандартизации и метрологии, рекомендованы к использованию ВОЗ и Минздравом РФ и приняты маммологами всего мира в качестве метода «золотого стандарта» лечения различных заболеваний молочной железы, в том числе и рака.
Наши маммологии предупреждают об опасности самолечения: даже если Вы применяете очень эффективные средства, которые помогли Вашей подруге при начинающейся мастопатии, мастите, фиброаденоме или раке, это не значит, что они способны помочь Вам, т.к. течение болезни у каждого человека может быть абсолютно индивидуальным, и с этим необходимо считаться. Кроме того, применяемые при самолечении средства не устраняют причину, вызвавшую воспалительный процесс, и он продолжает развиваться. Ну и, в конце концов, пока Вы не поработаете с основной причиной, вызвавшей гормональный дисбаланс, явившийся причиной возникновения рака или предракового состояния – нарушением гормональной сферы – болезнь никуда не уйдет. Не занимайтесь самолечением, доверьтесь профессионалам и радуйтесь жизни!
источник
В настоящее время ни один специалист не назовет хотя бы одну точную первопричину рака молочной железы. Это самое распространенное злокачественное заболевание, имеющий высокий порог смертности в онкологии среди женского населения. Существуют определенные обстоятельства, которые способствуют разрастанию патологических клеток молочных желез. Благодаря исследованиям, ученые выделили факторы риска развития рака молочной железы, которые увеличивают шанс для роста атипических клеток.
Совокупность различных факторов не говорит о появлении заболевания у конкретной женщины. Некоторые причины РМЖ неизменны – например, человеческая раса или возрастная эволюция. А другие могут зависеть от жизненных принципов.
Среди основных обстоятельств, повышающих шансы на пролиферацию деструктивно-измененных тканей, выделяют такие, которые невозможно изменить. Среди них:
- старение
- генетика
- этническая принадлежность
Возрастные изменения в организме неизбежны. Но не каждая женщина сталкивается с раковым заболеванием. По достижении 45-50 лет риск онкологии желез груди значительно увеличивается. Объясняется данное явление снижением процентного соотношения прогестерона и повышением антагониста – эстрогена. Именно доминирование эстрогена приводит к различным изменениям в тканях груди. Усиленная выработка эстрогена приводит к различным видам мастопатий и мастодиний, что является одной из возможных причин прорастания опухоли.
Наследственный элемент обусловлен двумя принципами. К первому можно отнести семейную историю. У представительниц женского пола чаще возникает рак молочных желез, если имеются родственники с подобной проблемой. Чем больше таких случаев, тем выше вероятность появления опухолевидного образования. К тому же учитывается первый порядок родных: мать, сестра, дочь, отец, брат или сын. (Надо заметить, что коэффициент заболеваемости у мужчин ниже в 135 раз, хотя случаи рака молочных желез имеют место быть). Способствует развитию атипических клеток и раковое заболевание у родственников других органов: чаще это яичники, матка, желудок.
К генетическому фактору относятся ситуации унаследованных мутаций. Самым распространенным типом мутируемых клеток признаны BRCA1 и BRCA2. Выявление дефекта в просматриваемых генах, несущих видоизмененный белок, является отличным способом прогнозирования. Интактное состояние данных генов позволяет кодировать аминокислотные белки, участвующие в восстановительной и регенерирующей функциях ДНК-клеток. Немутантная структура обеспечивает полноту генома. Видоизмененные мутированные гены BRCA1, BRCA2 приводят к тому, что повышается хромосомная неустойчивость в клеточных фактурах, которая провоцирует опухолевую трансформацию.
Интересны подтвержденные данные о расовой принадлежности возникновения злокачественной опухоли. Женщины со светлым цветом кожи более склонны к раку, чем темнокожие. А вот желтокожие азиатки и испанки менее всего подвергаются риску развития онкологии молочной железы.
К группе риска развития рака молочной железы, которая зависит от внешних воздействий и от собственного стиля жизненной стези относят много критериев.
В результате потребления контрацептивов, содержащих любую дозу гормонов (пластыри, таблетированная форма, инъекции и другие виды) ненамного повышается риск развития рака РМЖ. Однако данные исследования давно не подтверждались новыми изучениями в области анализа рака молочных желез.
К гормональной терапии относится и применение препаратов для лечения бесплодия. Среди них выделяют кломифен, гонадотропины, использование которых не влияет на повышение шансов развития патологических тканей.
Во время постменопаузального периода многие женщины прибегают к помощи гормонозаместительных препаратов. Они помогают справиться с неприятной симптоматикой и избежать возможных осложнений. Однако мониторинг маммографических обследований при приеме ЗГТ выявляет закономерность онкологических проявлений. Обусловливается процесс тем, что извне поступает дополнительное количество эстрогена, при длительном приеме которого происходит стимуляция роста раковых клеток.
Еще одной причиной роста раковых клеток в молочных железах является уязвимость иммунитета – уменьшается выработка активных телец, которые воздействуют на симптомы климакса и их не хватает для защитных реакций против атипических клеток.
Снижение риска развития РМЖ обусловлено структурными особенностями, которые присутствуют при лактации в грудной железе, а также приостановкой месячного цикла. Чем дольше женщина кормит грудью, тем ниже процент риска рака.
Наступление беременности после 30 лет также является фактором риска рака молочной железы. Зачастую причиной является бесплодие, итогом желания иметь детей можно считать ЭКО. Но сама процедура не представляет опасности для развития рака.
К группе риска, зависящей от жизненного стиля, относят также основы питания, физическую активность и наличие вредных привычек.
Диетический фактор входит в потенциальные факторы риска ракового образования в молочной железе. Составляющие нашего рациона играют активную роль для одной трети всех опухолевидных новообразований. Например, жирная пища напрямую оказывает влияние на неопластические процессы благодаря наличию жиров. Возможные механизмы этого воздействия обусловливают следующие процессы:
- трансформация липидных клеточных мембран
- изменяется процесс метаболизма и биологическая интенсивность простагландинов
- сбой эндокринного баланса
- появление перекисных соединений, которые провоцируют рост клеток опухоли
- модификация иммунной системы
Потребление большего количества растительной пищи, особенно у большегрузных пациентов, является отличной профилактикой рака молочной железы.
Неправильное питание способствует более крупному весу и росту. Повышенное количество жировых клеток продуцирует эстроген в крови.
Посредством неоднократного скрининга доказано, что ежедневное употребление алкогольных напитков приводит к повышенному показателю риска рака груди. Количество выпитого напрямую влияет на процентное соотношение развития рака. Так, принятие 10 грамм чистого спирта в день повышает риск на 2% или 250 грамм водки в течение недели на 20 % повысит уровень риска.
А вот мнение о связи курения и рака молочной железы на сегодняшний день спорное. Всемирная общепризнанность курения как фактора риска рака молочной железы до сих пор является предметом спора многих ученых.
Всё больше исследований сводится к тому, что регулярность применения любой активной деятельности приводит к спаду шансов на рост раковых новообразований.
Может быть, что при помощи физических упражнений снижается и масса тела, и показатели эстрогенов.
Вероятность появления злокачественной опухоли также детерминирована маловероятными или спорными причинами, к которым относят:
- Загрязнение окружающей среды. Гипотеза о том, что количество раковых заболеваний повысилось с широким применением различных синтетических производных, а также пестицидов и других химических средств, не подтверждена на практике. Предположение о вреде атмосферы и ее компонентов не установило взаимосвязи между эпидемиологической обстановкой и раком молочной железы.
- Табачный дым. Вопрос о воздействии пассивного курения находится в разработке, но сам процесс курения безусловно повышает риск развития атипических клеток.
- Режим дня, сна и отдыха. Спорное решение относится к женщинам, которые работают в ночные смены или имеют нарушения распорядка дня.
Также к сомнительным данным о риске развития раковой опухоли молочных желез относят потребление большого количества кофе, использование наркотических препаратов и другие допустимые причины.
Существуют мифы о раковых заболеваниях, особенно молочных желез, которые привязчивы и совершенно неистребимы. Суеверность не позволяет просмотреть научные изыскания и опыты в области исследования причин злокачественных состояний организма.
Одним из самых главных мифов является имплантация грудных протезов силиконом. Такое заключение невозможно по медицинским показателям – перед проведением операции пациентка обязательно проходит тщательное обследование.
Второй легендой считается абортирование. Данная процедура влияет на общий гормональный фон, но никак не на молочные железы.
Неизлечимость злокачественного процесса опровергается частым обращением к необходимым специалистам. Даже поздняя стадия и удаление молочных желез не означает моментальную смерть.
Также к опровергнутым причинам относят ношение бюстгальтера, использование антиперспиранта в области подмышечных впадин и другие.
Определяя принцип неизменности факторов риска развития рака молочных желез следует придерживаться определенных позиций в других позициях предотвращения. В качестве профилактических мер выделяют:
- Изменение веса, физической активности и принципов питания.
- Своевременные роды до 35 лет с длительной лактацией.
- Ежегодное посещение маммолога и прохождение диагностических процедур.
- Во избежание рецидива у ранее болевших женщин, следует придерживаться всех рекомендаций лечащего онколога.
Для собственного самоуспокоения можно пройти процедуру генетического тестирования на мутацию генов.
источник
Опухоль в груди – один из частых вариантов онкологии у женщин. Факторы риска рака молочной железы помогают своевременно выявить предрасположенность к опасной болезни.
Знать факторы риска, чтобы предупредить болезнь
Злокачественное новообразование в железистой ткани груди никогда не возникает неожиданно: в тотальном большинстве случаев у женщины возникают различные изменения и болезни, на фоне которых развивается канцерогенез. Выделяют следующие факторы риска рака молочной железы:
- Эндокринные расстройства, обусловленные внешними или внутренними причинами;
- Наследственная предрасположенность;
- Образ жизни и негативное действие внешних средовых факторов;
- Болезни молочных желез.
Определенную отрицательную роль играет возраст – чем старше женщина, тем вероятность онкологии выше. Крайне опасна ситуация, когда выявлены злокачественные опухоли в яичниках: риск онкологии груди резко возрастает.
Железистая ткань груди гормонозависима: эстрогены провоцируют пролиферацию клеток, а гестагены защищают от злокачественного перерождения. Нарушение гормонального равновесия в сторону гиперэстрогении (увеличение концентрации в крови) стимулирует онкологические процессы. Эндокринные факторы риска рака молочной железы разделяются на 2 вида:
- Внутренние (ранний приход первой в жизни менструации, чересчур поздняя менопауза, отказ от лактации, отсутствие беременностей, поздний возраст первого деторождения, ожирение, эндокринопатии);
- Внешние (неправильный прием гормональных таблеток в климаксе, бесконтрольное использование оральной контрацепции).
Риск онкопатологии в груди крайне высок у женщин, которые сознательно отказались от выполнения репродуктивной функции: когда не было беременностей и кормления грудью, необходимо регулярно проводить обследование молочных желез у врача-маммолога. Прекращение месячных в возрасте 55 лет повышает вероятность рака груди на 10% по сравнению с менопаузой в 45 лет.
Образ жизни может стать провоцирующей причиной онкологии. Выделяют следующие средовые факторы риска рака молочной железы:
- неправильное пищевое поведение (преобладание в рационе мясной и жирной пищи, недостаток овощей и морепродуктов);
- низкая физическая активность (гиподинамия);
- злоупотребление алкоголем;
- воздействие радиации.
У женщин, регулярно выпивающих крепкие спиртные напитки (ежедневно или через день), риск повышается в 2 раза. Железистая ткань груди после 35 лет устойчива к рентгеновским лучам, поэтому можно не опасаться за последствия при ежегодном проведении маммографии (но до 35 лет ММГ делать только по строгим показаниям).
Даже при отсутствии риска ММГ надо делать регулярно
Важнейшие факторы риска рака молочной железы – наследственность, которую можно определить по случаям онкологии груди у близких родственниц. Если в семье есть случаи карциномы желез, то вероятность опасной патологии резко возрастает для всех женщин 1 степени родства (дочь, родная сестра). Когда 2 и более родственницы заболевают, то риск повышается в 10 раз. Оптимально сделать анализ на наличие генов, которые определяют предрасположенность к онкопатологии груди.
Доброкачественные заболевания молочных желез далеко не всегда провоцируют развитие злокачественного новообразования. Не надо опасаться перерождения при выявлении:
- мастита;
- протоковой метаплазии;
- расширенных протоков (эктазия).
Риск возникает на фоне пролиферации в молочных железах (фиброаденома, гиперплазия протокового и долькового эпителия), особенно при выявлении атипических вариантов патологии. В 10 раз увеличивается вероятность возникновения злокачественной неоплазии при раке in situ.
Для каждой женщины можно высчитать индивидуальный риск онкологии груди: систематизировав все факторы риска рака молочной железы, врач определит вероятность обнаружения карциномы и предложит варианты предупреждения злокачественного перерождения.
источник
• Существуют возможности для выявления женщин с высоким риском развития рака молочной железы, а также усиления наблюдения за ними или принятия мер, направленных на снижение у них риска.
• Обсуждать риск рака молочной железы следует с осторожностью, учитывая сложность научных положений, касающихся риска, и не вполне точные способы оценки риска, а также для того, чтобы не создавать у женщин и их родственников излишней тревожности и страха.
• Наиболее важные факторы риска рака молочной железы — это женский пол, возраст, семейный анамнез, повышенная маммографическая плотность и гистологические индикаторы повышенного риска.
• На риск не оказывают существенного влияния ни физиологическая гормонозаместительная терапия во время менопаузы, ни прием оральных контрацептивов.
• В настоящее время на рынке присутствует несколько наименований экспресс-тестов на гены восприимчивости к раку молочной железы, и наиболее эффективно их используют медицинские работники, включая медицинских сестер и консультантов, специально подготовленных в области генетики злокачественных опухолей.
• У женщин с повышенным риском развития рака молочной железы можно рассматривать такие меры, как усиление наблюдения за ними, назначение снижающих риск препаратов и хирургическое вмешательство.
Хотя рак молочной железы требует бдительности в рамках скрининга у всех женщин, мы можем с некоторой долей уверенности выявлять женщин с существенно высоким риском развития рака молочной железы. Выявление таких пациенток дает возможность предложить им усиленное наблюдение и меры по снижению риска.
Медицинские работники должны с осторожностью объяснять понятия риска рака молочной железы. Врач, как и всегда в медицине, должен учитывать личную способность пациентки понять эти, часто сложные, вопросы. Применительно к раку молочной железы эта сложность усиливается частыми обсуждениями в непрофессиональной прессе поверхностной информации в ущерб фактам, более значимым для конкретной пациентки.
Обсуждение понятий риска начинают с прояснения вопроса о том, о каком, собственно, риске идет речь. Риск развития рака молочной железы, риск смерти от рака молочной железы или риск наличия доказанной врожденной предрасположенности к раку молочной железы? Основную часть обсуждения должно составлять определение количества лет, прожитых с риском, и возраст пациентки.
Мы уверены, что информирование о пожизненном риске в настоящее время необязательно, поскольку он в достаточной мере не связан с пониманием конкретной пациенткой своего состояния, а в большей степени отражает вред, наносимый на популяционном уровне, и не является показателем индивидуального риска. Это следует знать, чтобы оперировать данными понятиями в ограниченных возрастных рамках.
Период времени в 10-15 лет от момента определения факторов риска подтвержден для групп женщин со сходными характеристиками и одинаковым возрастом. Например, женщина в свои сорок лет может особо не задумываться о медицинских мерах, если в семьдесят лет у нее будет повышен риск рака молочной железы.
Относительный риск (ОР) — это значение силы фактора риска или состояния и его связи со злокачественными новообразованиями. Относительный риск сравнивает риск злокачественных новообразований в одной группе с риском в группе сравнения, в качестве которой обычно выступает население в целом или группа, не обладающая специфическими факторами риска.
Относительный риск, равный единице, означает отсутствие различий между группами. Относительный риск, равный двум, означает, что риск для одной группы в два раза выше риска для группы сравнения. Этот показатель также можно выразить как увеличение риска в процентах.
Относительный риск, будучи опубликованным в средствах массовой информации без правильного разъяснения того, что этот термин означает, может вносить путаницу в сознание и пугать женщин. Однако можно учитывать относительный риск и использовать скорректированный по возрасту риск для определения оценки риска за данный период времени.
Например, если врач считает, что относительный риск развития рака молочной железы составляет 1,7 для 40-летних женщин, имеющих родственниц первой степени родства, страдающих раком молочной железы, то это означает, что в год, когда пациентке исполнится 40 лет, риск, вероятно, увеличивается от уровня примерно 1 на 1000 до 1,7 на 1000.
Абстрактный или сравнительный риск неприменим в клинической практике, кроме случаев, когда он используется в контексте индивидуального консультирования.
Абсолютный риск (АР) — риск развития рака молочной железы за определенный период времени. Расчет абсолютного риска основывается на скорректированном по возрасту риске за определенный период времени.
Поэтому он значительно более применим для того, чтобы знать свой собственный риск развития рака молочной железы, нежели для того, чтобы знать, насколько выше вероятность развития рака молочной железы у конкретной пациентки по сравнению с другими женщинами с ОР.
Дюпон (Dupont) и Пламмер (Plummer) разработали программное обеспечение, чтобы помочь врачам переводить относительный риск в абсолютный и строить графики, демонстрирующие абсолютный риск, который можно использовать для разъяснения риска конкретным пациенткам.
Также важно рассмотреть, какая степень риска имеет клиническое значение. Какая степень риска может повлиять на решение о вмешательстве для снижения риска? С точки зрения авторов, только относительный риск, равный двум или надежно определенный как удвоенный относительно населения в целом, считается клинически значимым, повышенным риском (табл. 3.1).
Таблица 3.1. Классификация риска рака молочной железы
| Примерный риск в течение года, скорректированный по возрасту | ||
| Возраст | Риск в течение года | |
| Возраст 0-39 лет = 1 на 231 (0,43%) | 30 | 1 на 5000 |
| Возраст 40-59 = 1 на 25 (4%) | 40 | 1 на 1000 |
| 50 | 1 на 500 | |
| Возраст 60-79 = 1 на 15 (6,88%) | 60 | 1 на 350 |
| 70 | 1 на 270 | |
| В течение жизни = 1 на 8 (12%) | 80 | 1 на 250 |
Еще один способ оценки данного параметра заключается в расчете риска развития рака молочной железы в определенный период времени, как показано в табл. 3.3.
Таблица 3.3. Специфичная для возраста вероятность развития инфильтрирующего рака молочной железы с интервалом в 10 лет
| Женщины с перечисленными ниже образованиями имеют незначительно повышенный риск инфильтрирующего рака молочной железы, по сравнению с женщинами, не подвергающимися биопсии молочной железы, а также по сравнению с теми, у кого при микроскопическом исследовании такие образования отсутствуют | |
| Средней степени выраженности или выраженная гиперплазия без атипии | Часто |
| Фиброаденома со сложными признаками | Редко |
| Склерозирующий аденоз | Относительно часто |
| Одиночная папиллома без сопутствующей атипичной гиперплазии | Относительно часто |
| Умеренно повышенный риск (4,5-5,9 раза) | |
| Женщины с перечисленными ниже образованиями имеют незначительно повышенный риск инфильтрирующего рака молочной железы, по сравнению с женщинами, не подвергающимися биопсии молочной железы, а также по сравнению с теми, у кого при микроскопическом исследовании такие образования отсутствуют | |
| Атипичная протоковая гиперплазия | |
| Атипичная дольковая гиперплазия | |
| Очаговая гиперплазия эпителия протоков | |
| Значительно повышенный риск (8-10 раз) | |
| Женщины с перечисленными ниже образованиями имеют высокий риск инфильтрирующего рака молочной железы, по сравнению с женщинами, которым биопсия молочной железы не проводилась: | |
| Дольковый рак in situ (ДР insitu), согласно строгим критериям, встречается редко, по сравнению с атипичной дольковой гиперплазией | |
Важно понимать, что оценка риска рака молочной железы не представляет собой просто один из двух вариантов ответа — «да» или «нет». Оценка сложна и сопровождается параметрами в широких границах и рядом слабых и сильных факторов.
Каждый из данных гистологических диагнозов обладает собственными клиническими проявлениями, выявляемостью и точностью диагностики. Например, склерозирующий аденоз может диагностироваться при минимальных гистологических изменениях, но указание на повышенный риск требует специфического критерия, который связан с риском злокачественного новообразования после длительного периода наблюдения.
Как видно из табл. 3.4, гистологические признаки, связанные с фиброзно-кистозными изменениями, не сопровождаются значительным повышением риска. Хотя кисты молочной железы в целом не сопровождаются значительным повышением риска, существует ряд убедительных данных, указывающих на то, что крупные кисты в периоде предменопаузы могут сопровождаться риском, сравнимым с таковым при атипичной гиперплазии.
Также в особом рассмотрении нуждается склерозирующий аденоз, поскольку развитый склерозирующий аденоз сопровождается повышенным риском рака молочной железы, который несколько выше, чем риск, сопровождающий другие элементы, связанные с фиброзно-кистозным комплексом. Изолированный склерозирующий аденоз увеличивает риск в два раза, хотя этот факт не подтвержден в большом числе исследований, и для этого требуется точное гистологическое подтверждение, включая увеличенные ацинусы и другие признаки.
Эти изменения описываются в публикациях Хартманна (Hartmann) и др. и Фитцгиббонса (Fitzgibbons) и др. Фитцгиббонс с коллегами ясно обозначил, что данная связь с риском возникает со временем, поскольку некоторые сочетания были обнаружены только в отдельных исследованиях и не подтверждались в последующих исследованиях с изучением различных групп пациенток.
В ходе множества исследований продемонстрировано значение гиперплазии без атипии как индикатора незначительного повышения риска. Эта группа пациенток может быть важнее, чем более малочисленная группа с атипичной гиперплазией. Примерно 25% женщин, подвергшихся биопсии в домаммографическую эру и после внедрения маммографии, страдали гиперплазией без атипии, а атипическая гиперплазия обнаруживалась у 4-5%.
Относительно особо выделяемых гиперплазий, атипичной дольковой гиперплазии (АДГ) и атипичной протоковой гиперплазии (АПГ) в настоящее время признается, что они обладают отдельным риском. АДГ имеет несколько более высокий риск последующего развития рака молочной железы, по сравнению с АПГ, хотя диагноз атипичной дольковой гиперплазии у женщин после 55 лет может иметь меньшую значимость. На рис. 3.1 представлена информация исследовательской группы, возглавляемой Дюпонтом (Dupont) и Пейджем (Page) из Нэшвилла, Теннеси.
Авторы представили график, ограниченный наблюдениями за женщинами до 55 лет, поскольку в данной специфической группе нет женщин старше этого возраста. Информация относилась к большинству женщин в данной группе, возраст которых на момент проведения биопсии составлял 40-55 лет.
Известно, что в испытании NSABP P-1 (National Surgical Adjuvant Breast Project), оценивавшем снижение риска рака молочной железы на фоне приема тамоксифена, женщины, которые сообщили о наличии у них атипичной дольковой гиперплазии или долькового рака in situ, имели большее, по сравнению с другими женщинами в исследовании, снижение риска развития рака.
Дольковый рак in situ (ДР in situ) является крайне редким диагнозом очень значительных изменений, а также имеются данные, что риск злокачественных новообразований, сопровождающий ДР in situ, немного выше, чем продемонстрированный для АДГ на рис. 3.1. и ДР in situ, и атипичной дольковой гиперплазииявляются существенными факторами риска для развития позднее рака молочной железы, который развивается, несомненно, с обеих сторон, но может быть предпочтительнее в той железе, в которой первая биопсия выявила атипичную гиперплазию.
Рис. 3.1. Кумулятивный риск инфильтрирующего рака молочной железы после доброкачественного результата биопсии.
Кумулятивная частота развития инфильтрирующего рака молочной железы при длительном наблюдении получена по результатам Nashville cohort for 2000 (предварительные данные длительного наблюдения любезно предоставлены WD Dupont and DL Page).
При анализе максимальной вероятности оценивается данное отношение рисков по сравнению с женщинами, не страдающими пролиферативным поражением, равное 4,4 для АДГ (95% доверительный интервал 3,1-6,3), 2,9 для атипичной протоковой гиперплазии (95% ДИ 1,9-4,5) и 1,4 для пролиферативного состояния без атипии (ПСБА) (95% ДИ 1,2-1,7). Значение p всех показателей составляет менее 0/0,001 для атипичной гиперплазии и примерно 0,0003 для более крупной группы женщин с пролиферативным состоянием без атипии.
Примечание: имеющееся ограничение для женщин моложе 55 лет к моменту выполнения биопсии сделано для того, чтобы четко обозначить, что большая часть женщин в данной группе была младше 55 лет к моменту выполнения биопсии и что данные показатели, как минимум в отношении атипичной дольковой гиперплазии, имеют большее значение в возрасте до 55 лет.
Имеются достоверные данные, что риск АДГ снижается у женщин старше 55 лет. АДГ — атипичная дольковая гиперплазия; АПГ — атипичная протоковая гиперплазия; ПСБА — пролиферативное состояние без атипии (данные из Page et al., 1985)
Результаты обобщенного анализа множества эпидемиологических исследований указывают на то, что применение в настоящий момент и ранее комбинированных оральных контрацептивов минимальным образом увеличивает риск рака молочной железы по сравнению с отсутствием их приема.
Ни один из данных относительных рисков не превышал 1,24; существует также общепринятое мнение, что этот избыточный риск снижается после отмены приема и не проявляется свыше 10 лет после отмены препаратов.
Поэтому риск лечения оральными контрацептивами минимален. Не существует надежно выявленной подгруппы пациенток или различий в отношении связи с возрастом, и по этой причине применение оральных контрацептивов остается наименьшим фактором риска в результатах множества исследований.
Немногие вопросы медицины привлекают такое пристальное внимание, как гормональная терапия в постменопаузе и ее связь с развитием рака молочной железы. Крупные исследования, проведенные за последние несколько лет, включая Women’s Health Initiative (WHI, Инициатива по вопросам женского здоровья), продемонстрировали, что повышенным риском развития рака молочной железы особенно сопровождается комбинированная эстроген-прогестиновая гормонозаместительная терапия, хотя изменение риска невелико.
Непротивопоставленная гормонозаместительная терапия только эстрогенами для профилактики остеопороза и предотвращения развития симптомов менопаузы приобрела широкую популярность в США в 1970-х годах. Опасениям относительно развития рака эндометрия противопоставлялись наблюдения касательно того, что риск смерти, в отличие от проявлений поздних стадий рака эндометрия, был хорошо сбалансирован.
Обобщенный анализ множества эпидемиологических исследований во второй половине 1990-х годов показал, что заместительная терапия эстрогенами увеличивает риск рака молочной железы при увеличении продолжительности применения, что применение в течение 5 лет увеличивает риск не более чем на 50%, а применение в течение 10 лет может удваивать риск.
Последовательно отмечалось, что, по сравнению с опухолями, диагностированными у не принимавших контрацептивов женщин, рак, диагностированный у женщин, которые на момент диагностики или незадолго до нее принимали препараты, имеет склонность к меньшему клиническому прогрессированию и что рецептор-положительные (эстроген) опухоли имеют более благоприятный прогноз.
Несколько более высокий риск наблюдался при добавлении прогестинов, хотя неизвестно, удваивается ли этот риск, учитывая изменение риска в группе сравнения, с приемом только эстрогенов.
В исследовании Women’s Health Initiative с привлечением здоровых женщин опубликованы данные по женщинам в возрасте старше 55 лет, тогда как данные относительно пациенток до 55 лет пока еще недоступны. Наблюдение в группе эстрогенов-прогестинов в данном исследовании было внезапно прервано в июле 2002 г. при обнаружении того обстоятельства, что риск рака молочной железы в данной группе пациенток увеличился на 25%.
Отсутствует понимание причин вероятности повышения риска опухолей на более поздних стадиях у этих женщин. Фактически сравнение пациенток, принимавших и не принимавших комбинированной терапии, не показало значимых различий в отношении размера раковых опухолей или метастазирования в лимфатические узлы.
Когда были опубликованы результаты по группе применения только эстрогенов, многие были удивлены тем, что риск у принимавших препараты пациенток был фактически ниже, чем у не принимавших. В настоящее время считается, что комбинированная гормонозаместительная терапия увеличивает риск рака молочной железы, а комбинированные препараты к применению не рекомендуются.
Однако изолированный прием эстрогенов имеет небольшой риск, кроме случаев длительного приема свыше 5 лет. К назначению гормонозаместительной терапии стали подходить крайне осторожно, опираясь на преимущества, достигаемые в каждом конкретном случае, и риски, связанные с приемом гормональных препаратов. Метод требует дальнейшей оценки.
К.И. Бленда, М.У. Бухлера, А. Ксендес, М.Г. Сарра, О.Д. Гардена, Д. Уонга
источник
Гинеколог о важности обследования и том, как распознать рак самостоятельно
Интервью: Карина Сембе
Октябрь — месяц борьбы с раком молочной железы. До 25% всех случаев рака у женщин — это рак груди. В России около 54 000 женщин каждый год слышат этот диагноз. От этого заболевания не застрахована ни одна из нас, и общественная осознанность вокруг проблемы растет с каждым годом: знаменитости принимают участие в благотворительных акциях, женщины, пережившие рак, решаются на фотосъемки и открыто говорят о своей борьбе, а их близкие превращают ежедневную поддержку в социальное высказывание.
В случае выявления рака груди на самых ранних стадиях вероятность выздоровления составляет около 94%, потому крайне важно знать, что это за заболевание и можно ли уменьшить его риск, как распознать рак на ранних стадиях и когда стоит обратиться к доктору. На наши вопросы отвечает врач-гинеколог, кандидат медицинских наук Татьяна Румянцева.
Рак молочной железы — это злокачественная опухоль, а значит, она может прорастать в соседние ткани или распространяться (метастазировать) в другие органы. Подавляющее большинство случаев рака груди регистрируется среди женщин, но у мужчин это заболевание тоже случается. Развитие рака груди —длительный процесс, занимающий годы. Всё начинается с изменения одной-единственной клетки: она отличается по строению от нормальных клеток молочной железы, становится «неуправляемой» — начинает активно делиться, формируя растущую опухоль. Считается, что при пальпации молочной железы возможно определить образования диаметром в один сантиметр и более, но чтобы достичь этого размера, требуется в среднем девять лет (у всех пациенток скорость роста разная и составляет от двух до восемнадцати лет). У некоторых пациенток скорость роста настолько невысокая, что опухоль не причинит неприятностей до конца жизни.
Рак груди представляет наибольшую опасность из всех заболеваний молочной железы, но гораздо чаще встречаются доброкачественные образования. Они могут повышать риск развития рака, однако сами по себе не угрожают здоровью женщины и в большинстве случаев не требуют лечения. При этом крайне важно правильно диагностировать состояние, чтобы не пропустить рак груди на ранних стадиях. Актриса Синтия Никсон, известная по своей роли в сериале «Секс в большом городе», узнала о том, что у неё рак груди, во время очередной маммографии (у её матери было это заболевание, потому Никсон регулярно проходила плановые осмотры).
Впрочем, при таком методе диагностики не всегда можно точно сказать, является ли заболевание доброкачественным или требует более пристального внимания. Во многих случаях рекомендуется биопсия — забор небольшого фрагмента тканей молочной железы. Предсказать заранее, как будет вести себя раковая опухоль у конкретной пациентки, тоже практически невозможно. Без применения скрининговых (профилактических) исследований выявление рака груди возможно только на поздних стадиях. Ежегодное обследование не может гарантировать предотвращение заболевания на 100%, зато существенно повысит шанс пациентки на выздоровление за счёт более раннего обнаружения опухоли.
Хотя современные профилактические меры (о них расскажем дальше) позволяют выявить рак груди до появления каких-либо симптомов, встречаются и клинически выраженные формы — от уплотнений и отека железы до втяжения и истончения кожи, покраснений и так далее. В некоторых случаях заболевание распространяется в лимфатические узлы, находящиеся подмышкой или в области ключицы, и вызывает их увеличение или уплотнение еще до того, как опухоль в самой груди вырастет и сможет быть прощупана. Перечисленные симптомы могут обнаруживаться и при доброкачественных образованиях, но в случае появления любого из них необходимо тщательное обследование.
Сразу отметим, что эти факторы повышают вероятность заболевания, но не вызывают его. У большинства женщин встречается один или два фактора риска рака груди, но у них никогда не будет этого заболевания. И, наоборот, у пациенток с раком груди не оказывается ни одного из известных факторов риска, кроме пола или возраста. Так или иначе, об этих маркерах важно знать всем. Существуют показатели, на которые невозможно повлиять. Помимо пола, это ещё и возраст: чем старше женщина, тем выше риск развития рака груди (примерно 12,5% случаев регистрируется у женщин моложе 45 лет, а после 55 лет — около 66% всех случаев). Средний возраст пациентов-мужчин — 68 лет. У них, помимо общих факторов риска — от семейного анамнеза и мутаций в генах до ожирения или лучевого лечения, — есть и специфические, например синдром Кляйнфельтера и некоторые заболевания яичек.
Наследственность тоже играет роль: 5-10% случаев рака груди связаны с мутациями в генах, наиболее изученные и значимые из которых — BRCA1 и BRCA2. При их обнаружении риск составляет около 50%. Сегодня можно пройти обследования, чтобы выявить мутации в этих генах. Важно помнить, что выявление мутации — это не диагноз, а признак повышенной вероятности развития рака. На это влияет и отягощенный семейный анамнез: если у мамы, сестры или дочери был диагностирован рак груди, риск развития заболевания у женщины удваивается; если болезнь коснулась двух ближайших родственников, риск утраивается. Женщины европеоидной расы наиболее склонны к этому заболеванию. Среди факторов риска и некоторые доброкачественные заболевания молочных желез, и раннее начало менструаций (до 12 лет), и поздняя менопауза (позднее 55 лет). Доказано, что уровень женских половых гормонов эстрогенов и рак молочной железы тесно связаны: чем дольше эстрогены воздействуют на ткань молочной железы и чем выше уровень этих гормонов в крови, тем выше риск рака груди. Более того, эстрогены способны ускорять рост уже появившихся раковых клеток.
Если у мамы, сестры или дочери был диагностирован рак груди, риск развития заболевания у женщины удваивается; если болезнь коснулась двух ближайших родственников — риск утраивается
Есть и факторы риска, связанные с образом жизни, и на них как раз можно повлиять. Многие из них тоже определяются уровнем выработки эстрогенов. Жировая ткань способна к производству этих гормонов, соответственно, при значительном её количестве в организме усиливается воздействие эстрогенов на ткани — даже после менопаузы, когда яичники прекращают выработку этого гормона. По результатам исследований, отсутствие беременностей и лактации также увеличивает этот показатель. Многие избегают оральных контрацептивов, опасаясь рака, но такая осторожность не совсем оправдана. Если суммировать данные имеющихся исследований, действительно оказывается, что у женщин, принимающих гормональные контрацептивы, риск развития рака груди повышен по сравнению с теми, кто никогда их не принимал. Правда, это повышение незначительно (всего в 1,08 раз), и после прекращения приема контрацептивов риск развития рака груди возвращается к исходному.
Прием гормональных препаратов после менопаузы с целью замещения гормонов, ранее производимых яичниками, тоже несколько увеличивает риск развития рака груди, в то время как прием препаратов эстрогена без прогестерона не повышает шансы заболеть. Кроме того, среди факторов риска злоупотребление алкоголем и низкая физическая активность. В свою очередь, даже небольшие, но регулярные нагрузки благотворно влияют на предрасположенность: например, регулярная ходьба в быстром темпе (всего 75-150 минут в неделю) снижает риск развития рака груди на 18%. Влияние некоторых явлений на развитие рака груди остается неясным: среди них химические канцерогены в косметике или курение. Несмотря на многочисленные исследования, связь этих веществ и рака груди остается предположительной, но не доказанной. Есть и очевидные мифы: применение антиперспирантов, ношение бюстгальтеров с косточками и пуш-апом, медикаментозный аборт, силиконовые имплантаты, загар топлес не приводят к раку молочной железы.
Не существует на 100% действенного метода профилактики рака груди, но есть способы снизить риск развития заболевания. Минимизируйте прием алкоголя, употребляйте в большом количестве овощи и фрукты, создайте для себя сбалансированный рацион с ограничением жирного и жареного, следите за его общей калорийностью, чтобы не допускать чрезмерного повышения индекса массы тела. Занимайтесь спортом: 150 минут занятий умеренной интенсивности или 75 минут активных тренировок в неделю помогают снизить риск развития болезни.
Если женщина находится в группе риска, есть несколько способов его снижения. Для начала необходимо проконсультироваться со специалистом, прежде чем решить, какой способ выбрать и есть ли в этом необходимость. Сегодня можно пройти генетическое тестирование, которое по анализу крови определит, есть ли у вас мутации в генах BRCA. Эти мутации не могут появиться или уйти в течение жизни, так что тестирование возможно в любом возрасте, поэтому достаточно однократного анализа. Впрочем, результат генетического тестирования не позволяет сделать однозначного заключения: отсутствие мутации не гарантирует отсутствие рака, как и наличие мутации не гарантирует его развитие.
Существуют гормональные препараты для снижения риска развития рака груди. У них немало побочных эффектов, а потому они должны применяться только в группах очень высокого риска после тщательного обследования и под контролем врачей. Женщины, у которых риск развития рака крайне высок, могут предпочесть мастэктомию (удаление молочной железы) или овариоэктомию (удаление яичников) в качестве профилактической меры: так поступили актриса Анджелина Джоли и журналистка Маша Гессен. У нас был материал об особенностях и подводных камнях этих процедур. Важно понимать, что даже в случае высокого риска не может быть уверенности в том, что у женщины разовьется рак груди, в то время как послеоперационное восстановление и возможные побочные эффекты могут оказаться достаточно тяжелыми как в физиологическом, так и в психологическом смысле. В любом случае решение о проведении подобного вмешательства остается за пациентом и его врачом.
Основные методы обследования молочных желез — маммография, ультразвуковое исследование и магнитно-резонансная томография (МРТ). Маммография — рентген молочных желез — является общепринятым вариантом для раннего обнаружения рака груди и позволяет выявить опухоль еще до того, как он достигнет ощутимых при пальпации размеров. Хотя маммография не обладает стопроцентной чувствительностью, она помогает сократить смертность от рака груди на 15-20%. При проведении маммографии организм подвергается воздействию излучения, однако его доза существенно ниже, чем в стандартных рентгеновских установках, а также почти в 10 раз ниже, чем то излучение, с которым мы сталкиваемся за год своей жизни без каких-либо медицинских вмешательств.
Женщины, у которых риск развития рака крайне высок, могут предпочесть мастэктомию или овариоэктомию в качестве профилактической меры
В случае беременности на момент обследования необходимо известить об этом врача: несмотря на то что риск для ребенка минимальный, обычно во время беременности маммографию не проводят. Не планируйте проведение маммографии на неделю перед менструаций, т.к. процедура может доставить дискомфорт, а интерпретация результатов может быть затруднена. Медики также не советуют пользоваться дезодорантом в день проведения процедуры: некоторые из них могут оставлять следы на коже, которые на снимке будут видны как пятна.
У маммографии есть и недостатки. По разным данным, рентген «пропускает» от 6 до 46% случаев рака груди. Есть и опасность «ложноположительных» результатов: кроме беспочвенного волнения, результатом будут дальнейшие ненужные обследования, часто дорогостоящие. Плюс при маммографии часто выявляются доброкачественные изменения, которые никак не проявляются у пациентки и не угрожают ее жизни. Во многих случаях при их обнаружении врачи могут назначить гиперлечение, в том числе хирургическое вмешательство.
Еще один метод диагностики — ультразвуковое исследование — чаще всего применяется для дополнительной визуализации изменений, выявленных при маммографии. Самый надежный метод обследования — магнитно-резонансная томография (МРТ): чувствительность аппарата достигает 97-100%. МРТ помогает обнаружить больше случаев рака, чем маммография, однако стоит помнить и о важном недостатке метода: он показывает гораздо больше «ложноположительных» результатов (примерно 60% случаев).
Профилактические обследования показаны всем женщинам, вне зависимости от группы риска. Правда, рекомендации относительно частоты обследования расходятся не только в разных странах, но иногда и в пределах одной страны. Так, в США Колледж акушеров-гинекологов (ACOG) рекомендует ежегодное обследование для женщин от 40 лет и старше, в то время как Американским онкологическим сообществом показано ежегодное обследование для женщин 45-54 лет, а для женщин 55 лет и старше — каждые два года. В России этот вопрос регулируется двумя приказами Министерства здравоохранения, и хотя рекомендации в этих документах тоже расходятся, общим остается основной метод профилактического обследования — маммография.
Примерно в 20% случаев рак груди обнаруживается не при маммографии, а при пальпации (прощупывании) молочной железы самой женщиной или врачом, потому регулярное самостоятельное обследование хорошо бы ввести в привычку каждой из нас. Пальпацию нужно проводить один раз в месяц, оптимальное время для этого — несколько дней после окончания менструации. В это время наименее вероятно наличие отека и болезненности в области груди. После наступления менопаузы удобно выбирать первый или последний день месяца. Важно помнить, что большинство уплотнений в груди — доброкачественные, к тому же плотность и неоднородность ткани может быть разной в разных местах, новые узелки и уплотнения в пределах нормы могут появляться в течение менструального цикла. Внимания требуют те образования, которые прощупываются в течение всего цикла. В любом случае, если вы прощупываете грудь впервые и у вас нет уверенности, нормальны ли ваши ощущения, обязательно обратитесь к специалисту — к маммологу или гинекологу.
источник