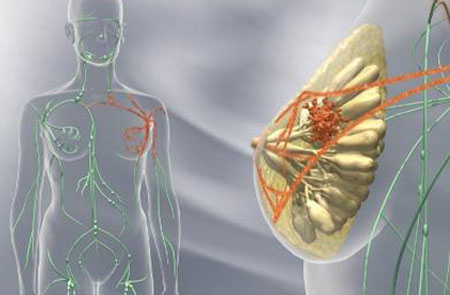
Рак молочной железы представляет собой злокачественное новообразование, которое стремительно развивается в тканях органа. Скорость разрастания и высокая скорость метастазирования в соседние органы выводит данное заболевание на одно из первых позиций самых опасных патологий в мире. При поздней диагностике метастазы поражают следующие органы и системы:
- органы дыхания – провоцируя дыхательную недостаточность, воспалительные процессы в лёгких;
- печень – вызывая печеночную недостаточность;
- костная система – повышая хрупкость костей и увеличивая риск возникновения переломов;
- головной мозг – изменяя сознание, провоцируя болевой синдром, судороги, ухудшение слуха и зрения;
- спинной мозг – способствуя нарушению тазовых функций (недержание мочи и кала), парализуя нижние конечности.
Помимо вышеперечисленных патологических процессов, рак молочной железы является прямой угрозой жизни пациента. Обнаружение на начальной стадии рака груди в 90% случаев способствует быстрому устранению опухоли и снижению риска развития рецидива. Поэтому следует знать первые признаки рака молочной железы, чтобы своевременно обнаружить разрастание, и начать лечение.
Ранняя диагностика опухоли позволяет подобрать метод терапии, который позволит в короткие сроки, без относительного вреда для организма провести лечение, и с высокой точностью спрогнозировать процесс выздоровления. В зависимости от метода обследования ранняя диагностика может быть первичной и уточняющей.
Первичная диагностика – проводится регулярно методом пальпации и внешнего самостоятельного осмотра или такими специалистами, как маммолог, эндокринолог, онколог или хирург.
Уточняющая диагностика – проводится при подозрении на наличие онкологического образования. Проводится исследование молочной железы с помощью маммографии, УЗИ, МРТ, компьютерной томографии, морфологического исследования (биопсии). Данные методы позволяют выяснить природу патологического разрастания клеток, локализацию, размеры и характер изменений опухоли.
Злокачественная опухоль может иметь различные формы. И от того, как именно проявляет себя рак груди, зависит первичная симптоматика заболевания.
- Узловая. На ранней стадии узловые образования (чаще одиночное, в одной груди) разного размера и локализации. Образования неподвижны и имеют шарообразную форму. Обычно безболезненны.
- Отёчно-инфильтративная. Даже в начальном своём проявлении определяется багровый отёк всей поверхности молочной железы, при пальпации (ощупывании) возникает боль.
- Маститоподобная. Грудь увеличена в размере, кожа воспалена, часто покрыта розовыми пятнами. В толще железы прощупывается плотное, малоподвижное образование без чётких контуров.
- Рожистоподобная. Узловые образования в результате пальпации не выявляются, структура железы уплотнена. Выявляются покраснение кожи, увеличение размера пораженной груди. Характерно наличие температуры. При данной форме рака, многие врачи ошибочно назначают противовоспалительное лечение, антибиотикотерапию.
- Панцирная. Железа уменьшается в размере, становится плотной, малоподвижной.
- Рак Педжета. Выявляется отклонение одного из сосков, мокнутие (мацерация) поверхности соска. Можно прощупать небольшое уплотнение в сосково-ареолярной области.
Наиболее часто злокачественное образование можно обнаружить по наличию единичного или множественных уплотнений в форме узелков. Данные образования отличаются четко ограниченным контуром и плотной неподвижной структурой. Болевые ощущения при надавливании на уплотнение отсутствуют.
Обратите внимание! Узловые образования могут быть симптомами не только такого патологического процесса, как рак молочной железы, но и проявлением мастита, мастопатии или фиброаденомы.
Выделения из сосков могут появляться при возникновении редкой формы рака – болезнь Педжета. Отмечаются прозрачные или кровянистые выделения из одного протока (обычно после стимуляции соска). В зависимости от локализации раковой опухоли, выделения могут наблюдаться как из одной, так и из обеих молочных желез. Не стоит путать выделения при раке и при мастите. Во втором случае выделения могут быть с примесью крови, однако наиболее характерно выделение гноя жёлто-зелёного оттенка.
Если раковая опухоль стремительно увеличивается, женщина может заметить изменение формы груди. В результате обширного разрастания и поражения окружающих тканей наблюдается поражение связок груди, внешне проявляется деформацией молочной железы. Данный процесс можно заметить при поднятии рук вверх. Если на поверхности молочной железы образовалась ямочка или впадина необходимо срочно обратиться к специалисту, так как данный симптом свидетельствует об изменении структуры молочной железы.
У 60 % пациенток отмечается втянутость соска, которая способствует вытянутой и приплюснутой форме груди. Чем сильнее прогрессирует заболевание, тем большему углублению подвергается сосок.
При раке молочной железы первыми поражаются регионарные лимфатические узлы – расположенные над и под ключицами, под лопаткой, подмышкой и в области грудины. Самостоятельно диагностировать новообразование женщина может по увеличившимся лимфатическим узлам в области подмышек. Вытесняя здоровую лимфу, раковые клетки заполняют собой полость лимфоузла, вследствие чего и наблюдается изменение его размеров.
Обратите внимание! Самым достоверным признаком рака груди является увеличение региональных лимфатических узлов одновременно с появлением уплотнения в области молочных желез.
Признаком отёчно-инфильтративного рака молочной железы на ранней стадии является отёчность груди, при которой болевые ощущения слабо выражены или отсутствуют вовсе. Наиболее выраженный отёк наблюдается в области соска. При прогрессировании — кожу на груди невозможно собрать в складку, поверхность приобретает вид «апельсиновой корки».
При маститоподобной форме рака также отмечается отёк, однако затрагивает он всю поверхность груди и отличается выраженной гиперемией (краснотой) кожи.
Данные симптомы рака груди на ранних стадиях проявляются в 50% случаев. Масталгия или повышенная болезненность молочных желез при раке груди возникает в результате сдавливания нервных окончаний. Чем больше раковое образование, тем больше нервных узлов оно поражает, соответственно болевые ощущения усиливаются. Наиболее часто на первых стадиях заболевания пациентки жалуются на болезненность, чувствительность сосков и на ощущение распирания груди.
Самообследование груди следует проводить ежемесячно в период первой фазы менструального цикла. Считается, что это наиболее подходящее время для проведения диагностики первых симптомов рака, так как организм подвергается наименьшим гормональным изменениям. После наступления климакса осмотр следует проводить каждые 30 дней.
Правила самодиагностики:
- Встаньте ровно перед зеркалом и осмотрите форму груди и сосков. Обращайте внимание на изменения внешних покровов, наличие складок, уплотнений, ямочек или небольших впадин.
- Поднимите руки, фиксируя их над головой. Осмотрите грудь не только спереди, но и с обеих сторон. Кожа не должна быть стянутой, выпуклости и впадинки должны отсутствовать.
- Средними пальцами надавите на грудь, пальпируя всю поверхность грудной железы по часовой стрелке. Начинать следует с верхнего правого квадранта молочной железы. Уплотнения должны отсутствовать.
- Сожмите большим и указательным пальцами область соска. Выделения должны отсутствовать.
- Примите горизонтальное положение и обследуйте пальцами поверхность молочной железы, также начиная с верхнего правого угла.
- Внимательно осмотрите область подмышек, нащупывая лимфатические узлы, увеличение которых должно насторожить.
Осмотр молочных желез на наличие опухоли следует начинать с двадцатилетнего возраста. Помимо домашней самодиагностики следует регулярно проходить маммографическое обследование или УЗИ.
При обнаружении вышеперечисленных симптомов следует обратиться к онкологу или маммологу для проведения обследования и установления точной причины изменений в организме. Обнаружение данной патологии на начальных стадиях может способствовать сохранению и продлению жизни пациента.
источник
Принято считать, что онкология молочных желез выступает как наследственное заболевание, потому что ни один из существующих канцерогенов так и не удалось связать с риском возникновения рака. Однако существует список факторов, которые увеличивают шансы его появления:
Раннее начало менструаций (до 12 лет).
Менопауза, которая наступает после 55 лет.
Онкология у близких родственников.
Рак половых органов (ранее).
Курение, злоупотребление алкоголем.
Длительное употребление экзогенных гормонов (для лечения или контрацепции).
Еще одним этиологическим фактором считают гормональные нарушения, так как ткань груди – гормоночувствительная.
Ионизирующее излучение. Прямого подтверждения нет, но женщины, которым часто проводили рентгенографию грудной клетки или воздействовали на органы средостения с целью лучевой терапии, чаще заболевали раком молочной железы.
Для этого используют международную классификацию стадий злокачественных новообразований, которая имеет аббревиатуру TNM, где принято считать:
T (tumor или опухоль) – означает распространенность первичной опухоли. Обозначается цифрами от 0 до 4, в зависимости от размера и распространенности первичной опухоли на предлежащие ткани.
N (nodulus — лимфоузел) — описывает наличие/отсутствие метастазов в ближайших (регионарных) лимфоузлах. Насколько лимфоузлы вовлечены в процесс, так и обозначают от 0 до 3.
M (metestasis — метастазы) – отвечает за наличие/отсутствие метастазов в отдаленных лимфоузлах. Тут или их нет и это – 0, или они есть – 1.
Стадии рака груди формируют из приведенной выше классификации. Их обозначают от 0 до 4. И здесь стадия 0 будет самой легкой, а стадия 4 – самой неблагоприятной.
Рак груди, чаще всего, возникает из железистой ткани, потому он называется «аденокарцинома».
Он может развиваться из протоков и будет называться протоковым и из долек молочной железы, то есть, дольковый.
Клетки опухоли могут расти, прорастая в окружающие ткани – это инфильтративный рак. Если ткань опухоли растет, раздвигая нормальную ткань или внутрь протока , то такой рак назвается неинфильтративным.
Инвазивным рак называют тогда, когда ткань опухоль выходит за пределы пораженного органа (в данном случае, за пределы дольки или протока молочной железы). Тогда становится понятным, что неинвазивный рак остается в пределах протока или дольки, или органа в целом.
Воспалительный рак груди напоминает мастит. Его частота возникновения около 10%. При этом виде рака повышается общая температура тела.
Медуллярный рак – это большая по размеру опухоль, которая не проникает в соседние органы. Также бывает в 10% случаев.
Инфильтрирующий – самая распространенная форма и самая «неприятная». Опухоль прорастает в соседние органы и ткани в виде гнезд и тяжей. Частота возникновения — около 70%.
Папиллярный рак – развивается внутри протока, мало метастазирует. Встречается у 1% всех больных.
Рак Педжета – рак соска и ареолы.
Симптомы рака груди зависят от формы рака. Ниже приведем основные признаки при различных формах:
При узловой форме: при пальпации обнаруживают уплотнение округлой формы с нечеткими контурами, безболезненное, нередко с ограниченной подвижностью. Если опухоль располагается под соском, то первые признаки рака могут выступать в виде отклонения соска в сторону или его втяжение. Также, возможно появление симптома «площадки» (фиксация кожи над опухолью) или «лимонной корки» (лимфоотек кожи).
При отчетной форме: утолщение и покраснение кожи.
При рожистоподобной форме: чем-то похоже на предыдущую форму, но здесь края покраснения резко неровные, языкообразные. Покраснение может распространяться по всей грудной стенке и вызывает подъем температуры до 40º С. Этот вариант очень злокачественный, быстро метастазирует.
При маститоподобной форме: молочная железа увеличивается в объеме, четких контуров опухоли нет. Кожа над опухолью покрыта розовыми пятнами, железа малоподвижна. Бывает повышенная температура тела.
при раке Педжета: локализованный рак соска и ареолы, выглядит как экзема или язва соска.
При скрытом раке: первый клинический признак – увеличение подмышечных лимфоузлов без определения первичной опухоли.
Начинают со сбора анамнеза и беседы с женщиной.
Далее следует осмотр и пальпация. Проводить желательно в теплом помещении с хорошим освещением. В положении стоя и лежа. С поднятыми и опущенными руками. Обязательно проводят пальпацию регионарных лимфоузлов.
Затем прибегают к УЗИ-исследованию. Но здесь нужно помнить, что хоть метод достаточно чувствительный и вполне безопасный , но не является скрининговым, потому что не обнаруживает микрокальцинаты и перерождение структуры ткани железы.
Далее – маммография (рентген-исследование с помощью специального аппарата).
Тонкоигольная аспирационная биопсия — самый простой вариант получения материала для цитологического исследования. Не требует анестезии.
Трепан-биопсия помогает получить кусочек ткани для гистологического исследования.
Минус этих вариантов биопсий в том, что во время проведения можно захватить здоровый участок или участок, который не будет информативным. Для этого проводят хирургическую биопсию (под контролем УЗИ/маммографии), используют общий наркоз, срочное гистологическое исследование, так как при подтверждении рака, будет целесообразно сразу провести операцию.
Цитология/иммунология. Исследование пунктата позволяет подтвердить рак молочной железы — выявляют злокачественные элементы рака или диагностируют доброкачественные изменения, определяя степень пролиферации и дисплазии клеток железы.
Анализ на онкомаркеры рака молочной железы. Это иммунохимический анализ крови, который проводится с целью определения наличия маркеров CA 15-3, CA 27-29, HER2 (за рубежом определяют и другие маркеры). Их синтезируют опухолевые клетки, которые организм воспринимает как чужеродные (антиген). Этот антиген проникает в лимфатические и кровеносные сосуды и циркулирует в них.
Операция при раке молочной железы, пожалуй, самый распространенный вариант лечения. Объем оперативного вмешательства определяется врачом-онкологом лично, в зависимости от стадии процесса и других показателей отдельно взятой пациентки.
Лучевая терапия при раке груди используется при комбинированном лечении. Необходимую дозу излучения можно подвести и к первичному очагу, и к пораженным лимфоузлам.
Химиотерапия рака молочной железы может использоваться до хирургического лечения, после и вместо него (когда есть противопоказания к проведению операции). С этой целью назначают препараты, которые подавляют рост опухолевых клеток.
Гормонотерапия рака молочной железы. В основе всех методов гормонотерапии рака молочной железы лежит попытка препятствовать воздействию эстрогенов на опухолевые клетки. Для этого нужно «выключить» функционирование яичников. С этой целью используют гормональные препараты, хирургическое удаление яичников и облучение яичников при раке молочной железы.
Таргетная/молекулярная терапия рака молочной железы – при этом методе лечения воздействуют непосредственно на ту молекулу, которая связана с опухолевым ростом, уничтожая ее и разрывая ее связь с рецепторами, практически не оказывая влияние на здоровые клетки организма.
Диета при раке молочной железы, как и при любом другом заболевании, должна быть полноценной и сбалансированной. Пищу нужно употреблять дробно. Если во время лечения есть скачки веса, нужно ограничить употребление больших количеств пищи, и так как рак груди частенько бывает гормонозависимым, исключить из рациона фитоэстрогены (соя, виноград, лен и т.д.).
Ввиду тяжести этого элемента лечения, нужно поддерживать иммунную систему организма, укреплять ее. Нередко бывает, что на фоне приема препаратов, может ухудшаться общее состояние и снижаться аппетит, вплоть до его полного исчезновения. К тому же, одним из побочных эффектов химиотерапии является тошнота и рвота, потому тут важно сохранять кислотно-основный баланс организма. Но не нужно заставлять себя кушать и вливать в себя жидкость: пусть то, что будет есть женщина, будет в маленьком количестве, но с высоким содержанием витаминов, минералов и питательных веществ.
В остальном, как во всем: больше овощей, фруктов, злаков. Минимум животных жиров.
Нужно также налегать на морепродукты и морскую рыбу.
Первичная — регуляция половой жизни, рождение ребенка, практикование грудного вскармливания.
Вторичная — диагностирование и терапия эндокринных нарушений, заболеваний женской мочеполовой системы.
Женщинам с высоким риском возникновения рака молочной железы назначают профилактику в виде: назначения антиэстрогенов, удаление яичников, двусторонняя мастэктомия с последующим протезированием (яркий пример — Анджелина Джоли).
Немаловажным является скрининг. С этой целью используют маммографию. Ее должны проходить все женщины старше 35 лет.
Также важно посещать профилактические осмотры каждый год и проводить самообследование груди дома.
Продолжительность жизни при раке молочной железы зависит от стадии процесса, скорости течения, возраста пациентки и других не менее важных условий. В запущенных случаях этот период составляет до 3 лет. При ранней диагностике заболевания, 5-летняя выживаемость равна 90 %.Что касается инвалидности, то ее могут оформить только в том случае, если есть неопределенный прогноз заболевания, который связан с высоким риском рецидива . Также группу назначают для дальнейшего лечения после операции. Для этого существует специальная структура -МСЭК, которая изучает историю болезни женщины и индивидуально решает этот вопрос.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Рак груди, или молочной железы встречается у каждой десятой женщины. Смертность среди заболевших составляет около 50%. Главной причиной высокой смертности является запущенность болезни. Так, больные с I, II стадиями, когда имеются реальные шансы на успех операции и благополучные отдаленные результаты, в среднем по Украине составляют всего 56%.

Признаки рака груди довольно вариативны и могут быть схожи с другими заболеваниями молочных желёз. К основным признакам данной болезни относят эрозивные образования на соске и вокруг него, выделения из соска с примесью крови, нарушение границ молочной железы, постоянно присутствующее затвердение в железе. Втяжение соска и сморщивание кожных покровов, отёчность груди и её деформация также могут быть признаками развития новообразования. Следует помнить, что дифференцировать признаки и поставить диагноз может только квалифицированный специалист, поэтому при любых беспокоящих вас симптомах следует обращаться за консультацией к маммологу.
Характерные клинические признаки:
- опухоль, как правило, односторонняя;
- размеры опухоли от нескольких миллиметров до 10 см и более;
- границы опухоли нечеткие, поверхность неровная, бугристая, консистенция — в зависимости от гистотипа;
- характерная локализация — верхне-наружный квадрант;
- асимметрия молочных желез;
- изменения кожных покровов в виде, «площадки», «лимонной корочки»;
- при раке Педжета — экземо-, псориазоподобные изменения ареолы и соска;
- втяжение соска;
- кровянистые выделения из соска;
- пальпация подмышечных, под- и надключичных лимфатических узлов.
В зависимости от формы и вида заболевания онколог-маммолог дифференцирует рак груди и различает следующие формы:
- При узловой форме заболевания при прощупывании можно обнаружить твёрдое образование округлой формы, не имеющее чётких границ и не вызывающее, как правило, болевого синдрома. В дальнейшем может наблюдаться втяжение и сморщивание кожи, образование лимонной корки, малоподвижность или полная неподвижность новообразования, изменение внешнего вида соска, увеличение в размерах лимфоузлов в области подмышек.
- При отёчной форме болевой синдром зачастую не выражен, уплотнение характеризуется стремительным ростом, кожные покровы и ткани молочной железы отекают, краснеют, становятся толще, возникают ранние метастазы в подмышечных лимфоузлах.
- Рожистоподобная форма характеризуется отчётливо выраженной гиперемией кожи и появлением на её поверхности образований, по внешнему виду напоминающими языки пламени. При пальпации опухоль не прощупывается, покраснение кожных покровов может затрагивать область грудной клетки, температура тела может увеличиваться до сорока градусов, происходит быстрое метастазирование в лимфоузлы.
- При маститоподобной форме отмечается высокая температура, увеличение в размерах груди или отдельных её сегментов, отёчность, гиперемия, стремительное течение заболевания, ранее появление метастазов.
- Рак Педжета (поражение соска и ареолы вокруг него) характеризуется разъединением клеток в тканях и образованием на соске изъязвлений. В процессе развития заболевания происходит разрушение соска и появление вместо него язвенного образования.
- При панцирном раке грудь уменьшается в размерах, ограничивается её подвижность, кожные покровы уплотнённые и неровные, наподобие панциря, может происходить поражение обеих молочных желёз.
- Скрытая форма может проявляться в виде увеличения лимфоузлов в подмышечной области, при этом само новообразование, как правило, не прощупывается.

источник
Нередко женщины, страдающие мастопатией, сталкиваются с проблемой повышенной температуры. В таких ситуациях появляется вопрос: связана ли как-то температура при мастопатии с изменениями, происходящими в молочных железах, или лихорадка указывает на какое-то другое заболевание? Ниже рассмотрим, является ли повышенная температура симптомом фиброзно-кистозной болезни (ФБК) груди, на что может указывать данное явление и что при этом делать.
Фиброаденоматоз (ФБК, мастопатия) – распространенная патология у женщин детородного возраста, проявляющаяся в нарушении гистологической структуры молочной железы. Происходит перестройка паренхиматозной ткани и стромы груди. Соединительная ткань разрастается, становится более плотной, принимает вид тяжей, мелких узелков и довольно крупных образований. Железистая ткань, которая в норме при лактации вырабатывает молоко, тоже разрастается, но из-за сдавления молочных долек фиброзной тканью образуются множественные кисты различных размеров. Заболевание, как правило, обусловлено нарушением гормонального баланса в организме вследствие влияния разнообразных внутренних и внешних факторов.
Главными признаками кистозно-фиброзных изменений груди являются:
· повышенная чувствительность, болезненность грудных желез;
· дискомфорт в области груди;
· набухание и ощущение распирания, тяжести в молочных железах;
· обнаружение при пальпации тяжистых или узловых уплотнений, чаще в обеих железах;
· выраженная дольчатость груди;
· выделения при надавливании на соски, точнее на околососковую зону (ареолу).
Как видно из предыдущего списка, повышение температуры при мастопатии не является патогномоничным (обязательно присутствующим при данной патологии) симптомом. У некоторых женщин при фиброаденоматозе возможно незначительное повышение температуры, особенно за несколько дней до предполагаемой менструации. Но в этих случаях чаще температурный показатель изменяется локально, и связано это с усилением кровоснабжения молочной железы. Такая ситуация может возникнуть при мастопатии, обусловленной чрезмерной выработкой пролактина, т.е. на фоне гиперпролактинемии.
Так как лихорадка не является обычным признаком ФБК, ее появление должно насторожить женщину. Главными причинами температуры при мастопатии являются:
· осложнения кистозно-фиброзной болезни – злокачественная опухоль груди, мастит, воспаление кисты;
· гормональные нарушения, с которыми связано возникновение фиброзно-кистозной болезни груди (например, тиреотоксикоз);
· гормональная терапия, направленная на лечение мастопатии или другого заболевания;
· некоторые патологии нервной системы (травмы и воспалительные заболевания головного мозга);
· различные острые инфекционные заболевания (ОРВИ, кишечные инфекции и др.);
· острые воспалительные процессы (гайморит, отит, аппендицит, вирусный гепатит, пневмония, пиелонефрит, цистит, острый аднексит и т. д.);
· обострение хронических болезней воспалительного характера (хронический гломерулонефрит, пиелонефрит, ревматизм, ревматоидный артрит);
· прием некоторых лекарственных препаратов;
· почечная, печеночная колики.
Как же понять, чем вызвана температура при мастопатии в конкретном случае? Точную диагностику самостоятельно провести не удастся, но хотя бы станет ясно, на какие симптомы, стоит обратить особое внимание и в первую очередь сообщить о них врачу.
Рассмотрим, какие из осложнений кистозно-фиброзной болезни способны вызвать лихорадку.
Раковая опухоль грудной железы – самое грозное осложнение фиброзно-кистозной болезни. Некоторые специалисты утверждают, что мастопатия не способна озлокачествляться. Но в то же время это заболевание может стать благоприятным фоном для развития клеточного атипизма, а затем и рака груди. Повышение температуры при злокачественной опухоли связано с иммунным ответом на появление в организме чужеродных атипичных клеток. Также симптом может указывать на распад опухоли и появление ее метастазов в других органах. Кроме температуры, при раке груди возможно увеличение и болезненность в расположенных рядом лимфоузлах – подмышечных, подключичных, шейных. Часто отмечаются общая слабость, истощение, деформация груди, появление в ней плотных неправильной формы образований, спаянных между собой или с кожей. Может наблюдаться втянутость соска и различные изменения кожи, при некоторых формах рака внешне она напоминает апельсиновую корку.
Воспаление тканей молочной железы – одно из редких осложнений мастопатии. Развивается при попадании инфекции через сосок по млечным протокам или с кровью из отдаленных воспалительных очагов. Проявляется лихорадкой, ознобом, интенсивной болью в пораженной железе. Если воспалительный очаг расположен ближе к поверхности, при пальпации можно выявить образование средней плотности, при надавливании на него отмечаются колебания стенок (флюктуация), что указывает на наличие гнойного содержимого. Во время осмотра заметны отечность и покраснение железы. Возможно увеличение подмышечных лимфоузлов. Стоит отметить, что мастит чаще всего развивается в послеродовом периоде, в особенности при нарушении техники грудного вскармливания.
Кисты больших размеров при мастопатии также могут воспаляться при попадании в них микробов с кровью или по млечным ходам. Проявления осложнения напоминают симптомы мастита:
· повышение кожной температуры над воспалительным очагом и т.д.
Перечисленные последствия мастопатии диагностируют с помощью УЗИ, маммографии и пункционной биопсии и, конечно же, объективного осмотра врача.
Как видно из сказанного выше, температура при мастопатии не так часто связана с самим заболеванием. Чаще ее причиной становятся фоновые состояния и не связанные с фиброаденоматозом патологии.
Из эндокринных заболеваний чаще всего причиной длительного повышения температуры являются патологии щитовидной железы, сопровождающиеся избыточным выделением гормонов тироксина и трийодтиронина. Эти гормоны ускоряют обмен веществ, поэтому и возникает субфебрилитет (37,0-37,5 градусов). К другим симптомам тиреотоксикоза можно отнести:
· увеличение тиреоидной железы (от незначительного до видимого невооруженным глазом);
· раздражительность и перепады настроения;
· в тяжелых случаях – пучеглазие и другие симптомы со стороны органа зрения.
Тиреотоксикоз бывает при узловом и диффузном зобе, начальных стадиях иммунного тиреоидита и других патологиях.
Некоторые медикаменты также могут вызвать лихорадку. Сюда можно отнести гормоны, используемые для лечения мастопатии. Например, местные Траумгель и Прожестольжель, неправильно подобранные дозы тироксина.
Травмы и болезни головного мозга могут привести к нарушению функций центра терморегуляции. Это вызывает изменение температурных «установок», под влиянием нервных стимулов нарушается теплоотдача с одновременным повышением выработки тепла в организме.
Наиболее распространенной причиной температуры при мастопатии являются вирусные и бактериальные инфекции пищеварительного и респираторного трактов. Кишечные инфекции могут сопровождаться тошнотой, рвотой, обезвоживанием организма, вздутием живота и диареей, слабостью, головной болью.
Респираторные инфекции, кроме повышенной температуры, характеризуются болью в горле, насморком, кашлем, охриплостью голоса при вовлечении голосовых связок. Часто наблюдаются головная боль, пониженная работоспособность и другие симптомы интоксикации.
Такие острые воспалительные процессы, как пиелонефрит, отит, гайморит и другие, очень часто сопровождаются лихорадкой, слабостью и другими общими симптомами. Но к ним, как правило, присоединяются и признаки поражения конкретного органа. Например, при пиелонефрите и цистите наблюдаются учащенное мочеиспускание, боль в пояснице или внизу живота, изменение цвета мочи. Гепатит характеризуется тупой болью в правом подреберье, тошнотой и рвотой.
При отите возникает нарушение слуха, появляется резкая боль в области уха. Гайморит сопровождается гнойными выделениями из носа, распирающей болью над переносицей или в области гайморовых пазух. Аднексит характеризуется болью в правой или левой подвздошных областях и патологическими выделениями из влагалища. При аппендиците боль локализуется чаще в правой подвздошной области, сопровождается тошнотой, иногда рвотой.
Хроническое воспаление какого-либо органа обычно по симптоматике аналогично острому процессу. При опросе часто удается выяснить, что в прошлом уже были подобные симптомы или пациентка получала лечение по поводу острого заболевания. К этой группе также можно отнести ревматоидный артрит, ревматизм и другие патологии соединительной ткани, сопровождающиеся артритом. Очевидно, что наиболее ярким проявлением их бывает боль в суставах. Со временем могут появиться симптомы со стороны других органов, возникает деформация суставов.
Почечная и печеночная колики связаны с закупоркой, соответственно, мочеточников и желчного протока конкрементами. Эти состояния характеризуются очень интенсивной болью в пояснице, правом подреберье в случае печеночной колики и по ходу мочеточника с иррадиацией в нижние конечности при мочекаменной болезни. Приступы часто сопровождаются кратковременной реактивной лихорадкой, которая исчезает после отхождения камней.
Для установления причины лихорадки используют лабораторные и инструментальные методы диагностики: общее исследование крови, мочи, определение уровня гормонов, УЗИ различных органов, рентгенологические методы и др. Те или иные методы обследования врач назначает после расспроса и объективного осмотра пациентки.
Прежде, чем снижать температуру при мастопатии, следует выявить истинную причину данного явления. Для этого необходимо обратиться к врачу, чтобы он провел обследование. С учетом диагностики врач назначит необходимое лечение. Иногда может потребоваться оперативное вмешательство, например, при обнаружении злокачественной опухоли в груди или при гнойном мастите. В большинстве же случаев назначается консервативная терапия для устранения причинного фактора. Если это инфекционный процесс, то обычно применяют антибиотики или противовирусные средства, дезинтоксикационную терапию. При наличии проблем в гормональной системе используют заместительную терапию гормонами и другие препараты для нормализации гормонального статуса. Когда лихорадка возникает на фоне приема некоторых медикаментов, проводят коррекцию дозы или отменяют их, подбирают другие препараты.
Самостоятельно не рекомендуется снижать температуру до 38,0-38,5 градусов, так как лихорадка является естественной реакцией организма на внедрение инфекционного агента. Если есть уверенность, что повышение температуры связано с простудным заболеванием, можно принять жаропонижающее средство. При мастопатии не рекомендуется для борьбы с лихорадкой использовать обертывания и различные растирания, так как это может повлиять на состояние молочных желез.
Биофарм/Biofarm клиника и исследования, расшифровка диагнозов ДФКМ — ФКМ, клинические исследования и анализы, направление применения при комплексной терапии не гормональных препаратов Мабюстен/Mabusten — по материалам предоставленным медицинским центром исследований Bradner Deword GmbH Hirtenweg 30, 4125 Riehen, Suisse/Швейцария. Размещенные материалы исследований о диагнозах, лекарствах и методиках лечения носят информационный характер и предназначены для образовательных целей профильных специалистов. Не должны использоваться в качестве медицинских рекомендаций при назначении лечения. Установка диагноза, выбор методики лечения и лекарств, является прерогативой персонального лечащего врача. ООО «Биофарм»/LLC Biofarm не несёт ответственности за возможные негативные последствия, возникшие в результате не квалифицированного использования информации, размещенных в обзорах лекарств, диагнозов и методик лечения на сайте mabusten.com
MABUSTEN — МАБЮСТЕН торговая марка (ТМ), (R), правообладатель BRADNER DEWORD GmbH, зарегистрировано в Государственном реестре Российской Федерации Федеральной службой по интеллектуальной собственности. Свидетельство о регистрации : СГР № RU.77.99.88.003.E.002004.05.16

Профилактика, терапия и лечение — диагноз
BD fibrous breast mastopathy
Имеются противопоказания. Перед применением необходимо проконсультироваться со специалистом
Политика в отношении обработки персональных данных: Все данные о пользователях сайта, обрабатываемые в соответствии с законодательством РФ, агрегируются и анонимизируются, анализируются массово и безлично. Этот сайт использует файлы cookies, чтобы быть максимально информативным для вас. Продолжая просмотр страниц сайта, вы соглашаетесь с использованием файлов cookies.
BRADNER DEWORD GmbH branch Basel Switzerland
источник
Здравствуйте. Попробую предоставить информацию по маме.
В 2011 поступила на Бауманку с диагнозом рак левой молочной железы T2N0M0 IIАстм. 11.04.2011 произведена радикальная мастэктомия по Мадден слева. Далее проведено 4 курса адъювантной хт по схеме CAF
( циклофосфан 2,0г, фарморубицин 120мг, 5фторурацил 1,5г.) гормонотерапия золадексом и тамоксифеном по 20 мг/сут.
В тот год она лечилась без меня поэтому я оч мало знаю по одной выписке.
Провела CAF. Затем тамоксифен год, на этом фоне эндометриоз, РДВ матки, назначен анастразол год.
Сделали анализы, все стало хорошо. Маме сказали проверяться обязательно каждые полгода; чего она не сделала.
15.06.2014 госпитализирована в 64 больницу на академической с патологическим переломом проксимального отдела левой бедренной кости. Там установлен интрамедуллярный штифт с блокированием. При обследовании картина МТС в проксимальный отдел левой бедренной кости с разрушением шейки, головки, проксимальной трети левой бедренной кости на протяжении 12см. После операции мама не реабилитировалось, не ходила, стояла с опорой. После выписки начато ( 28.07.2014) проведение хт (эпирубицин 90мг + паклитаксел 310мг) по месту жительства.
После 2 курса хт была сразу же переведена в хирургию из за тромбоза. Острый тромбоз глубоких вен нижних конечностей. Пролежали там 2 недели. Проведена антикоагулянтная терапия, с положительным эффектом. Рекомендовано фраксипарин 0,6 подкожно 2р/д.
На тот момент ещё принимали кальций клобир.
Далее по схеме был сделан 3 курс хт 09.09.2014.
17.09.2014 попадаем опять в 64 больницу с желудочно-кишечное кровотечение неуточненное (К92.2).
Медикаментозное лечение: S.NaCl 0,9% 400.0+ Платифиллин 2,0.
S. Trisoli 400,0
S. Glucosae 5% 400,0, KCL-40,0.
S. Etamzilati 2.0 x 3p
S. Papavirini 2,0 x 3p
S. Metronidasoli 100×3
S. Omeprazoli 20
T. Amoxocillini 0,5 x 2p;
S. Clexani 0,4 ч 2,0
23.09.2014 выписались. Рекомендовано клексан 0,4х2 р П/к в теч 10 д, омез 20 мг х 2 р в теч 14 дней.
Сказали что кровотечение произошло из за фраксипарина. Слишком большую дозу нам назначали.
Далее до декабря мама находилась дома. По анализам все это время был низкий гемоглобин и очевидно лейкоциты. Все остальные показатели в норме.
02.10.2014 по 17.11.2014 мама была в 62 онкобольнице. Сделали эндопротезирование левобедренного сустава.
Рецепторы эстрогенов ( клон SP1): 5(PS)+2(IS)=7(TS). Рецепторы прогестерона ( клон1E2): 0(PS)+0(IS)=0(TS).
Оценка Her2-статуса по ASCO/CAP’13: HER2-статус: 0.
Ki67: 26%. Заключение:
Метастаз неспецифированного рака молочной железы в проксимальных отделах левой бедренной кости. Опухоль позитивна по экспрессии рецепторов эстрогенов, негативна по экспрессии рецепторов прогестерона. Гиперэкспрессии Her2 в клетках опухоли не обнаружено.
Также. От 2.10.2014 эндоскопические признаки фиксированной грыжи пищеводного отверстия диафрагмы. Рубец области пищеводного отверстия диафрагмы. Картина диффузного поверхностного гастрита. Дуодено-гастральный рефлюкс.
После операции проводилась антикоагулянтная и антибактериальная терапия. На фоне лечения у мамы появился отсек левой нижней конечности, было сделано узи по которому диагностировали тромбоз левобедренной и подколенной вен. Было обсуждение на консилиуме с кардиологом, гематологом, продолжена антикоагулянтная терапия. На фоне лечения динамика положительная. Глубокие вены бёдра проходимы. У подколенной вены кровоток не определяется. Повторно было обсуждение с гематологом. Рекомендован перевод на таблетированные антикоагулянты -Ксарелто 10мг 1р в сутки длительно.
На фоне длительного постельного периода диагностировано воспаление в ложе эндопротеза. Отделяемое мутное в большом колве-200мл, по данным посева золотистый стафилококк. В связи с чем проводились пункции эндопротеза с промыванием его ложа растворами антисептиков, антибактериальная терапия, проводилось промывание растворами лавасепта, фурацилина с положительной динамикой. При двукратном посеве роста микрофлоры не получено.
При выписке домой рекомендовано антибактериальная терапия по показаниям, явка на пункцию эндопротеза через день, Ксарелто 10мг в сутки длительно.
С 12.2014 по 02.2015 После возвращения домой начали новую хт Тутабином. Динамика отрицательная. Поэтому мы думали что ещё можно сделать.
Далее мы думали что делать с ногой. Разрабатывать её в итоге она не могла. Было больно и конечно страшно. Спустя пару месяцев +/-, начала ходить с опорой.
02.04.2015 Решили проконсультироваться в 33 центре на Калужской. Сделали кт
Итог: по сравнению с обслуживанием от декабря 2014 года, отрицательная динамика в виде появления новых очагов гиперфиксации РФП в левой сидалищной кости, 9 ребре справа, левой б/берцовой кости. Также Кт ОБП с КУ 21.04.2015 : КТ картина очаговых образований правой доли печени. Отрицательная динамика в сравнении с исследованием от 05.12.2014 в виде количественного и качественного увеличения очагов печени. Кисты левой почки. Гиперплазия левого надпочечника. КТ костей таза 21.04.2015 картина деструктивных изменений левой лонной кости (МТС?)
Показан курс паллиативной лучевой терапии на область МТС костей таза слева. Свечи вольтарен 50 мг 2 р в д.
Была также проведена консультация у Строяковсокго нашим хирургом без мамы. И он назначил Тутабин. Но тк мы вместе с нашим онкологом неверно рассчитали курсы, то эффект оценить невозможно. Тк хт закончили в феврале. Но мы делали кт в апреле и отмечается прогрессирование МТС в печени. Строяковским назначена хт Винорельбином 40мг в/в 1 р в н.
Паралельно мы также делали капельницу Зеледронки для костей. Её рекомендовано продолжить.
Также в апреле мае 2015 проведена паллиативная лучевая терапия на левую голень РОД=6.5 гр СОД=19.5 гр. на голень так как по итогам кт была выявлена угроза перелома.
Учитывая множественное поражение скелета, планируется проведение паллиативной ДГТ на левый коленный сустав( там тоже была обнаружена опухоль) и левую лонную кость РОД=6,5гр до СОД=26гр.
13.06.15 отмечается перестройка костной структуры метадиафиза левобедренной кости в виде диффузной зоны изменённого МР сигнала, общие размеры до 7,1х5,7см, корковой слой в области большого вертела с умеренным вздутием. В полости сустава определяемся небольшое колво жидкости. Суставная щель умеренно сужена на всём протяжении. Головка бедренной кости уплощена, структура её неоднородна за счёт мелких кист 1-3 мм, по контурам суставных поверхностей опеределяется умеренные остеофиты.
Отмечается утолщение, склерозирование коркового слоя крыши вертлужной впадины.
На уровне исследования- в теле матки по левой и передней стенкам выявляются миоматозные узлы до 0.9-1.1см.
Заключение: участок перестройки костной структуры в левобедренной кости-неясной этиологии. МР признаки левостороннего коксартроза 1,2 степени. Слабо выраженный синовит. Умеренный тендиноз большого вертела.
После лучевой терапии конечно на голени опухоль уменьшилась и болевой синдром пропал. Мы посчитали это как дорогое обезболивающее, но это не лечит. Поэтому мы с лучевой прекратили.
Некоторые анализы: апрель 2015 сдавали: кальций 2.44 и кальций ионизированный 1.18.
Июнь 2015: гематокрит 30,3
Гемоглобин 9,4
Эритроциты 3,94
MCV 76,9
RDW 20,5
MCH 23,9
MCHC 31,0
Тромбоциты 434
Лейкоциты 6,55
Нейтрофилы 61,4
Лимфоциты % 30,1
Моноциты 5,2
Эозинофилы 3,1
Базофилы 0,2
Нейтрофилы 4,03
Лимфоциты, абс 1,97
Моноциты абс 0,34
Эозтнофилы абс 0,20
Базофилы абс 0,01
СОЭ 120
Июль 2015: протромбин 93, МНОГО 1.06, АЧТВ 30, фибриноген 7,7
30.07.2015 сделано кт брюшной полости. Химиотерапевт назначил 8-9 введений винорельбина, было сделано 6. По данным кт отмечается прогрессирование в печени.
Рекомендовано хт карбоплатин 450мг в/в 1 д+ гемцитабин 1600мг в/в 1 и 8 дни, курсы хт в 3 недели, считая от 1-го дня курса. Обследование после трёх циклов.
Кт от 19.10.2015 кт картина патологических объемных образований паренхимы печени вторичного характера, по сравнению от 30,07 наблюдается положительная динамика за счёт уменьшения размеров выявленных образований. Участки перестройки костного мозга в 9 ребре справа, в левой и подвздошной кости, вероятнее метастатического характера- состояние после лечения
Далее из за праздников мы не могли попасть к Строяковскому, поэтому наш хирург проконсультировался у него на счёт продолжать ли нам карбоплатин и гемзар, показав конечно ему результаты кт с положительной динамикой.
Химик сказал да ещё 3 курса.
Результаты кт 9.01.2016.
Отмечается смешанная динамика за счёт минимального уменьшения размеров крупных образований, а также увеличение размеров отдельных очагов и появления новых. Участки перестройки костного мозга 9 ребра справа, в левой лонной и подвздошной кости, без существенной динамики. Выявленные изменения в позвонках на уровне нижнегрудного и пояснично крестцового отделов позвоночника, вероятнее вторичного характера с умеренной отрицательной динамикой.
15.01.2016 консультация у Строяковского. Наш местный онколог сказал что не видит смысла дальше хт карбоплатин и гемзар раз появились новые образования. Я спросила у Строяковсокго на счёт этого. Он сказал что это не новые , а старые которые только сейчас проявились. В целом динамика положительная. Назначил аромазин на 3 месяца.
Вот последние анализы за февраль которые мы сдаём каждый раз перед зеледронкой:
Алат 12, Асат 27, билирубин общий 4,3, глюкоза 4,6, креатинин 62, мочевина 5,3, общий белок 85.
Общий кровь: эозинофилы 2, лимфоциты 41, моноциты 6, роя 67, лейкоциты 7,1 , гемоглобин 102.
Вот сверх всего этого, у меня только один вопрос. На протяжении нескольких месяцев мама жалуется на высокую температуру. До 38,5. Один раз вызывали скорую, но это укол и все. Мне нужны конструктивные предложения. Откуда она может быть. Строяковский посоветовал проверит эндопротез, проверили все ок. Местный онколог говорит что это норм на фоне печени. Нет мои дорогие, это не норм. Это же уже месяца 3 точно! И я понимаю 37,5 максимум но не 38,5 . Скажите что можно сдать какие анализы, к кокоммутативный врачу обратиться. Тк наш Онколог видимо безполезен.
Огромное спасибо.
источник
Распространенной онкологической болезнью среди женщин является рак молочной железы. Успех лечения и продолжительность жизни пациентки зависит от своевременного выявления заболевания. О симптомах, стадиях развития, методах диагностики и терапии рака груди рассказано далее.
Грудные железы состоят из долек, или желез, каналов для перенесения молока к соскам, жировой, соединительной ткани, кровеносных и лимфатических сосудов.
Рак молочной железы – это поражение груди злокачественными новообразованиями, которые замещают железистую ткань. Чаще всего выявляется карцинома, развивающаяся в дольках или протоках, но кроме нее существует около 20 других разновидностей злокачественных образований молочной железы.
Частота заболевания высока среди женщин в возрасте от 40 лет, а максимальное число случаев рака наблюдается в период 60-65 лет.
Раковые клетки имеют аномальное строение и высокую скорость деления за счет быстрого обмена веществ в них. Появляясь в тканях груди, они по мере развития болезни, проникают в близлежащие лимфоузлы, а на поздних стадиях поражают и отдаленные ткани, включая кости и внутренние органы.
Кроме того, жизненный цикл злокачественных клеток короче, чем здоровых, и их распад вызывает общую интоксикацию организма.
Основную причину рака молочной железы медики усматривают в гормональных изменениях. Чаще заболевание развивается у женщин в климактерическом периоде, когда выработка гормонов резко изменяется. Прогестерона и эстрогенов при этом производится меньше, что отражается на состоянии молочных желез.
Неблагоприятным считается не только недостаток, но и избыток женских половых гормонов, например, риск развития рака груди повышен у нерожавших женщин после 30 лет и в результате абортов. Беременность, роды и грудное вскармливание, напротив, заметно снижают вероятность появления злокачественных клеток в молочной железе.
Международная классификация стадий рака молочной железы выделяет четыре этапа развития болезни.
Патологический очаг не превышает 2 см в диаметре, и рак еще не затронул соседние ткани и лимфоузлы. Метастазы отсутствуют, жировая клетчатка груди и кожа не поражены.
При пальпации нащупывается безболезненное небольшого размера уплотнение – это единственный признак рака молочной железы на ранней стадии.
Опухоль достигает от 2 до 5 см, в прилегающие ткани не прорастает. Вторая стадия разделяется на две категории:
- IIb – новообразование увеличивается в размерах;
- IIa – проникновение раковых клеток в подмышечные лимфоузлы.
Симптомами рака молочной железы в стадии 2а являются морщинистость участков груди и снижение эластичности кожного покрова над опухолью. После сжатия кожи в этом месте морщины долго не расправляются.
Может быть выявлено не более двух метастазов в пораженной железе, нередко появляется симптом умбиликации – втяжение соска или кожи в месте расположения опухоли.
Диаметр новообразования превышает 5 см, оно может затрагивать подкожный жировой слой и дерму. Симптомы 3 стадии рака молочной железы: кожа напоминает лимонную корку, она втянута над опухолью, часто отечна, если есть метастазы, то не более двух.
Патология поражает молочную железу целиком, на коже груди появляются язвы. Метастазы множественные и распространяются в другие органы и ткани, в первую очередь поражая лимфатические узлы, расположенные под лопатками, в области подмышек и ключиц.
Отдаленное распространение метастазов затрагивает кожу и мягкие ткани, из внутренних органов – легкие, яичники, печень, из костей – бедренные и тазовые.
При раке молочной железы симптомы и признаки можно разделить на четыре группы:
- Появление уплотнений;
- Изменения кожи груди;
- Выделения из соков;
- Увеличение лимфатических узлов.
На первой стадии при маленьких размерах рак не проявляет себя активно. Обнаруживаться он может случайно, при нащупывании в молочной железе плотного узелка. Если опухоль злокачественная — она в большинстве случаев безболезненная на ощупь, а наличие болевых ощущений при пальпации чаще всего указывает на доброкачественность образования (мастит, мастопатию).
Раковый узел очень плотный, с неровной поверхностью (бугристый), неподвижен или смещается незначительно при воздействии, часто прикреплен к коже или окружающим тканям, фиксирован. Уплотнения больших размеров появляются на 2-4 стадии рака молочной железы (от 3 до 10 см).
Внимание! Существуют формы рака груди, при которых молочная железа болезненна на ощупь – это рожистоподобная и псевдовоспалительная формы диффузной опухоли. Им свойственен быстрый рост, отсутствие отдельных плотных узлов, покраснение кожи груди, повышение температуры тела.
При злокачественном образовании на груди появляется втягивание кожи, складки, морщины, локализованная отечность в месте над опухолью. При дальнейшем развитии рака на коже, соске или в области ареолы возникают маленькие незаживающие язвочки, которые затем сливаются, кровоточат, развивается нагноение (последняя стадия).
Следующий симптом рака груди у женщин – выделения из сосков. В зависимости от формы и стадии заболевания они могут быть мутными или прозрачными, белесыми или желтоватыми, содержать примеси гноя или крови.
Сосок при этом уплотнен и выглядит припухлым. Любые выделения из молочной железы, особенно вне беременности и периода грудного вскармливания, должны расцениваться как настораживающий сигнал и повод пройти обследование у маммолога.
Начиная со 2 стадии раковые клетки проникают в ближайшие лимфоузлы, что приводит к увеличению последних. Если опухоль поражает только одну молочную железу, то данный симптом наблюдается с одной стороны.
Явным признаком метастатического поражения лимфатических узлов является их большой размер, плотность, сливание, чаще они безболезненны. При этом может опухать область подмышки, а на поздних стадиях отекает и рука – из-за плохого оттока лимфы и крови (лимфостаз).
Основные методы диагностики рака молочной железы:
- снятие маммограммы;
- анализ крови на наличие онкомаркеров (у женщин до 30-летнего возраста);
- УЗИ молочных желез;
- биопсия (взятие кусочка ткани для исследования).
Оценить общее состояние пациентки и уровень распространенности раковых клеток в организме позволяют следующие методы:
- анализы крови – общий и биохимический (для определения уровня форменных элементов, СОЭ, холестерина, амилазы, печеночных проб, глюкозы, общего белка, креатинина);
- компьютерная томография;
- исследование мочи, чтобы исключить патологию со стороны мочеполовой сферы;
- УЗИ внутренних органов;
- рентгенография костей, грудной клетки.
Определяя течение болезни, врачи используют систему TNM, в заключении рядом с каждой буквой ставят цифру:
- T обозначает размер опухоли (от 0 до 4);
- N – степень поражения лимфоузлов (от 0 до 3);
- M – наличие или отсутствие отдаленного метастазирования (0 или 1).
Молочные железы нужно осматривать при поднятых и при опущенных руках, обращая внимание на их размер, состояние кожи, цвет, симметричность. После этого нужно тщательно ощупать грудь – насторожить должны любые уплотнения ткани (как узловые, очаговые, так и диффузные, затрагивающие равномерно всю железу).
В ходе самообследования также проверяется, есть ли выделения из сосков, путем нажатия на них. В конце осмотра проводится пальпация подмышечных, над- и подключичных лимфоузлов – при раке они ровные, плотные, увеличенные, чаще безболезненны.
Лечение рака молочной железы направлено на полное уничтожение злокачественных клеток. На поздней стадии, при невозможности полного выздоровления назначается симптоматическая терапия, например, прием мощных обезболивающих средств для облегчения состояния. Лечение включает несколько направлений, которые чаще всего сочетаются друг с другом.
Лучевая терапия
Задача этого метода – остановить агрессивное развитие опухоли, ее рост для проведения хирургического вмешательства. Он рассматривается как подготовительный этап перед операцией и проводится после удаления новообразования.
Лучевая терапия также показана, если оперировать невозможно, например, при наличии метастазов в головном мозге.
Гормонотерапия
Она используется, если в раковых клетках лабораторным путем обнаружены рецепторы, чувствительные к прогестерону и эстрогену. Для лечения рака груди применяют аналоги или антагонисты половых стероидов.
В некоторых случаях дополнительно к гормонотерапии проводят удаление яичников, поскольку они производят гормоны, провоцирующие рост опухоли.
Таргетная терапия
Она также называется прицельной. Раковые клетки способны защищать себя от воздействия облучения, средств химио- и гормонотерапии, выделяя специальные вещества (фактор EGFR). Это является определенной преградой на пути быстрого излечения.
Для иммунокоррекции, то есть снижения реагирования злокачественных клеток на лечебные средства применяют препарат Герцептин (Трастузумаб). Это очищенные моноклональные антитела, специфичные по отношению к защитному фактору раковых клеток.
Использование прицельной терапии требует наличия в клинике специального оборудования и высококвалифицированного персонала.
Химиотерапия
Этот метод предусматривает введение лекарственных препаратов, назначается с учетом особенностей пациентки и показан, если:
- Диаметр новообразования более 2 см;
- Клетки опухоли низкоцифференциированы;
- Женщина находится в детородном возрасте;
- Клетки рака не имеют рецепторов, чувствительных к прогестерону и эстрогену.
Для химиотерапии при раке молочной железы применяют цитостатики – противоопухолевые средства, губительно воздействующие на раковые клетки. Примеры препаратов – Циклофосфамид, Адриабластин, Митоксантрон, Доксорубицин, Фторурацил.
В онкологии выделяют три типа такого лечения:
- Адъювантная (профилактическая, дополнительная) терапия показана, если опухоль операбельна, и применяется до и/или после операции. Она подготавливает новообразование к хирургическому удалению.
- Лечебная назначается при генерализованной форме рака, то есть при метастатических поражениях других тканей и органов. Этот метод направлен на уничтожение или уменьшение метастазов до минимума.
- Индукционный тип химиотерапии показан, если опухоль неоперабельна, и ее размеры нужно уменьшить до возможных для проведения операции.
Цитостатики имеют ряд побочных эффектов, которые выступают негативной стороной их применения. При химиотерапии вместе с раковыми неизбежно погибает и часть здоровых клеток.
Из побочных симптомов при этом могут ощущаться:
- одышка;
- тошнота и рвота, понос;
- окраска слизистых в желтоватый оттенок, пигментация кожи;
- головокружение, затуманенность сознания;
- снижение остроты зрения;
- отечность ног;
- гематурия (моча с примесью крови);
- аритмия, выраженное сердцебиение;
- выпадение волос;
- зуд, аллергические высыпания на коже.
Данные проблемы временны, они проходят после восстановительного лечения. Перед проведением химиотерапии проводится подробная консультация и тщательная подготовка женщины к процедурам.
Хирургическое лечение рака груди
Операция по полному удалению молочной железы называется мастэктомией, она показана, начиная с 3 стадии. Вместе с грудью также удаляют регионарные лимфоузлы. После операции при раке молочной железы назначается лучевая терапия, а также дополнительное обследование сохраненных лимфатических узлов и близлежащих тканей.
При отсутствии противопоказаний одновременно с удалением груди возможно провести пластическую операцию по ее реконструкции.
Осложнения после мастэктомии:
- кровотечение из раны;
- временное ограничение подвижности плечевого сустава;
- отечность руки и груди.
На 1 и 2 стадиях рака груди операция чаще ограничивается органосохраняющим вмешательством, то есть удалением лишь очага опухоли с сохранением молочной железы. В любом случае для женщины важна психологическая поддержка со стороны близких людей и специалистов.
В онкологии показателем успешности лечения является 5-летняя выживаемость. После терапии рака груди этот порог переступают чуть более половины всех пациенток. Это условная граница, поскольку преодолев ее, многие женщины живут еще долгие годы.
На продолжительность жизни влияют форма раковой опухоли, степень ее агрессивности (быстроты роста), а также стадия, на которой началось лечение.
Самый плохой прогноз для жизни имеют диффузный тип новообразования и 4 стадия рака груди – из всех заболевших 5 лет не проживает никто.
При раке молочной железы 2 степени продолжительность жизни, а вернее достижение пятилетней, а чаще десятилетней выживаемости, составляет около 80%. При этом более половины из этого числа женщин проживут 20 и более лет.
Шансы выше при эффективном подборе и сочетании нескольких методов терапии. Если обнаружен рак 3 степени, то продолжительность жизни в 5 и более лет достигают от 40 до 60% женщин в зависимости от подстадии (3А, 3B).
Рак молочной железы имеет склонность к повторному появлению, в большинстве случаев это происходит в первые два года после проведенного лечения.
Эффективная профилактика рака молочной железы включает такие меры:
- Внимательное отношение к состоянию эндокринной системы – коррекция гормонального фона при климаксе, прием оральных контрацептивов;
- Беременность и роды;
- Отсутствие абортов, а соответственно – эффективная контрацепция;
- Предупреждение и своевременное лечение доброкачественных опухолей груди – мастопатии, кистозной болезни, фиброаденомы;
- Регулярное прохождение маммографического обследования – 1-2 раза в год;
- Отказ от вредных привычек, здоровое питание, активный образ жизни, полноценный сон.
источник