Листовидные опухоли и саркомы молочных желез:клиника, диагностика, лечение.
Неэпителиальные и фиброэпителиальные опухоли молочных желез встречаются довольно редко (1,54%) и потому мало изучены. Все эти опухоли характеризуются как новообразования, имеющие двухкомпонентное строение с преобла дающим развитием соединительнотканного ком понента, который в саркомах является абсолют ным, а в группе фиброэпителиальных опухолей сочетается с параллельным развитием эпители альной ткани. Редкостью данных новообразова ний, своеобразием клинического течения и полиморфизмом морфологического строения объяс няются ограниченная осведомленность о них вра чей и разнородность их взглядов как на природу указанных процессов, так и на принципы лечеб ных подходов.
Нами с целью оценки современных возмож ностей диагностики и оптимизации лечебных под ходов при листовидных опухо лях и саркомах молочных желез обобщен более чем 2 5-летний опыт Онкологического центра по лечению этих опухолей; мы попытались также проанализи ровать рецепторный статус но вообразований и исследовать пролиферативные характери стики опухолей методом ла зерной проточной цитофлюорометрии.
За указанный период нами выявлено 168 (1,2%) пациенток с листовидными опухолями и 54 (0,34%) с саркомами молочных желез (одно из крупнейших на блюдений в мировой практике). За год в Онкологическом центре получают комплексное лечение не более 10 пациенток с данной опухолевой пато логией.
Клиническая картина не отличается специ фичностью и варьирует от небольших опухолей с четкими контурами до новообразований, занима ющих всю молочную железу (рис. 1). В последнем случае кожа багрово-синюшного цвета, истонче на, с резко расширенными подкожными сосуда ми. Нередко наблюдается изъязвление кожи, что, впрочем, не всегда указывает на злокачествен ность процесса.
Рис. 1. Саркома молочной железы
Рис.2. Распределение больных в зависимости от гистологического типа опухоли
Выделяют 3 гистологических варианта листо видных опухолей, различающихся соотношением стромального и эпителиального компонентов, чет костью контуров опухоли, клеточностью, ядерным полиморфизмом, числом фигур митозов и наличи ем гетерогенных элементов. Как видно из рис. 2, преобладает доброкачественный вариант опухоли. Наличие различных гистологических типов листовидных опухолей, определяющих особенности клинического течения, способствовало появлению многочисленных вариан тов клинической терминологии для обозначения этих новообра зований. Наиболее распростра ненный термин — филлоидная цистосаркома — указывающий на агрессивное течение опухоли. Из гистологических вариантов сарком преобладают ангиосаркомы и злокачественные фиб розные гистиоцитомы (49%). Эти новообразования выявля ются практически в любом воз расте (от 11 до 74 лет), однако пик заболеваемости приходится на 40-50 лет. Доброкачествен ные листовидные опухоли нами достоверно чаще обнаружены в более молодом возрасте — 38 лет (рис. 3).
Рис.3. Распределение больных с различными гистологическими типами опухоли по возрасту (в %)
По мере нарастания злока чественности процесса увеличи ваются средние размеры новооб разований: при доброкачествен ной листовидной опухоли — 6,9 см, при промежуточном варианте — 11,6 см, при злокачественном ва рианте и саркомах — 14,1 см. При анализе возможностей различных методов исследова ния было обнаружено отсутствие достоверных диагностических критериев. Так, первичные заключения маммографического ис следования совпали с гистологическим диагнозом лишь в 29% случаев при листовидных опухолях (n=147)и в 24% — при саркомах (n=39). Так назы ваемая зона обеднения нами выявлена лишь в 21% случаев. Наибольшие трудности возникают при новообразованиях диаметром менее 5 см. Не уста новлено рентгенологических критериев, позволя ющих отличить злокачественный вариант листо видных опухолей от саркомы молочных желез (рис. 4, 5).
Рис.4. Доброкачественная листовидная опухоль у больной Б., 39 лет. В правой молочной железе в нижненаружном квадранте определяется дольчатое узловое образование однородной структуры с четкими контурами, размером 6,5*5,0 см. Кожа, сосок и ареола не изменены.
Рис.5. Рентгенограмма правой молочной железы краниокаудальной проекции больной А., 20 лет. Нейрогенная саркома правой молочной железы. В верхнем квадранте определяется дольчатое узловое образование размером 7*6 см., контуры четкие, полоска просветление по периметру опухолевого узла.
Мы попытались выяснить возможности УЗИ молочных желез (21 больная с листовидными опу холями и 3 — с саркомой). Малое число наблюде ний пока не позволило выявить четкие диагности ческие критерии, позволяющие различать гисто логические варианты листовидных опухолей (рис. 6, 7). Единственный признак, обративший на себя внимание, — низкая скорость кровотока (2,4-6,4 см/сек), в том числе и пиковая.
Рис.6. Доброкачественная листовидная опухоль (больная К., 21 года). Гипоэкогенное образование с четкими ровными контурами, неоднородной структуры, щелевидные полости внутри образования.
Рис.7. Саркома молочной железы (больная М., 49 лет). Гипоэкогенное образование неоднородной структуры, с неровными нечеткими контурами, ободок инфильтрации.
Анализ возможностей цитологического ис следования пунктатов опухолей показал, что пер вичные заключения в 29% случаев при листовидных опухолях и в 29% при саркомах соответство вали действительному диагнозу. Неудачи, на наш взгляд, обусловлены особенностями гистологиче ского строения опухолей и полиморфизмом (со четание эпителиального и стромального компо нентов, наличие кистозных полостей). Анализ предоперационных диагнозов показал, что пос ледний лишь в 42% случаев соответствовал гисто логическому заключению. Таким образом, в боль шинстве случаев диагноз неэпителиальной или фиброэпителиальной опухоли молочной железы явился диагнозом гистологическим. При анализе лечебных подходов при доб рокачественных и промежуточных листовидных опухолях у 144 больных (табл. 1) видно, что бы ли использованы все варианты хирургических вмешательств. Чаще выполнялась секторальная резекция молочных желез. Использование мастэктомии или радикальной резекции обу словлено либо большими размерами опухолей, либо ошибками в диагностике. Увеличение объ ема оперативного вмешательства достоверно приводит к уменьшению вероятности развития местного рецидива. Так, если после сектораль ной резекции рецидив возник в 19,7% случаев, то после мастэктомии — в 4,8%. В целом рецидивирование отмечено в 19,4% случаев. Энукле ация опухоли в 100% приводит к развитию мест ного рецидива. Отдаленного метастазирования при указанных гистологических формах не от мечено. При данных гистологических вариантах достаточным объемом мы считаем сектораль ную резекцию; в случае тотального поражения молочной железы — мастэктомию.
Таблица 1. Лечение больных с доброкачественными и промежуточными вариантами листовидной опухоли
Течение злокачественных листовидных опу холей (23 пациентки) обусловлено озлокачествле-нием стромального компонента (развитие сарко мы на фоне листовидной опухоли). Анализ пока зал, что структура оперативных вмешательств су щественно отличалась от таковой при доброкаче ственных опухолях. Различные варианты мастэк томии составили 76% (при этом частота рециди вов была более высокой — 26%). Рецидивирование после секторальной резекции отмечалось в 2 раза чаще, чем после мастэктомии (табл. 2). Метастазирование — гематогенное (легкие, кости, пе чень). Метастазов в регионарные лимфатические узлы нами не отмечено. Достаточный объем опе ративного вмешательства — мастэктомия. Необ ходимости в выполнении лимфаденэктомии нет.
Таблица 2. Рецидивирование злокачественных листовидных опухолей в зависимости от вариантов лечения
Лечение метастазов оказалось безуспешным; 5-летняя выживаемость составила 58,5%. Адъювантное лечение приводило к недостоверному улучшению результатов. Самыми прогностически неблагоприятны ми являются саркомы молочных желез (53 жен щины и 1 мужчина). Большие размеры опухоле вого узла, быстрый рост новообразования и угро за в большинстве случаев его изъязвления предопределили необходимость хи рургического лечения. Опера тивное вмешательство в объеме секторальной резекции явно недостаточное — после него развитие рецидивов отмечено в 71% случаев, в то время как по сле мастэктомии — в 22%. В то же время у 12 из 18 пациенток с рецидивом опухоль оказалась ангиосаркомой. Необходимый и достаточный объем опера тивного вмешательства при саркомах молочных желез — мастэктомия. Необходимости в выполнении лимфаденэктомии нет (ни разу не выявлено метастазов в регионарные лимфатические узлы). Отдаленное метастазирование отмечено в 41% случаев. Адъювантная те рапия не способствует улучше нию отдаленных результатов; при ее проведении отмечено некоторое ухудшение резуль татов лечения, что, на наш взгляд, обусловлено более выраженной исходной распространенностью процесса (табл. 3).
Таблица 3. Особенности клинического течения сарком молочных желез в зависимости от вариантов первичного лечения
Послеоперационная лу чевая терапия проводилась в 12 случаях, химиотерапия — в 9 (в том числе сочетание этих режимов — в 5), при которой использовались различные схемы: от монохимиотерапии ТИОТЭФ до применения пре паратов платины и антрациклиновых антибиотиков. Лечение метастазов проб лематично. Лучевая терапия проводилась в 11 случаях, хи миотерапия — в 18, в том числе в 9 осуществлено комбиниро ванное лечение. В 2 случаях лечение было успешным: ис сечение солитарного метастаза в легких (липосаркома) и пол ный эффект после 9 курсов хи миотерапии при злокачествен ной фиброгистиоцитоме (карминомицин, винкристин, ин терферон); 5-летняя выживае мость составила 37,8%. Данные о выживаемости больных с различными морфологическими вариантами опу холи представлена на рис. 8.
Рис.8. Выживаемость пациентов (в %) при различных морфологических вариантах опухолей.
Мы не обладаем собствен ным опытом применения гормо нотерапии. Тамоксифен исполь зовался как шаг отчаяния в 2 слу чаях при неуклонном прогрессировании процесса. Рецепторный статус про анализирован у 48 пациенток (30 больных листовидной опу холью и 18 — саркомой). Уста новлено, что по мере нараста ния злокачественности про цесса содержание рецепторов стероидных гормонов понижа ется, в том числе эстрогенов (ЭР) — на уровне тенденции, а прогестеронов (ПР) — с достовер ными различиями.
Сопоставление уровня рецепторов и течения заболевания при доброкачественных и промежу точных листовидных опухолях показало обратно пропорциональную зависимость между ЭР и ПР (различия недостоверны), в то же время при злока чественных первичных новообразованиях в случае развития местных рецидивов рецепторположи-тельных опухолей не отмечено. При саркомах молочных желез различий в содержании рецепторов в первичных опухолях и при местных рецидивах не выявлено, в то время как в случае развития отдаленных метастазов в первичной опухоли отмечен более высокий уро вень как ЭР, так и ПР.
Другим, не менее важным критерием, характе ризующим опухолевый процесс, служит пролиферативная активность опухоли, выявляемая проточной цитофлюорометрией. По мере нарастания злокаче ственности процесса частота анеуплоидных опухо лей (103 парафиновых блоков) увеличивается: при злокачественных листовидных опухолях анеуплоидия составляет 20%, при саркомах — более 92%. От метим, что при благоприятном течении листовид ных опухолей анеуплоидных образований не было. Анализ распределения клеток по фазам клеточ ного цикла показал, что, помимо достоверных разли чий в содержании клеток в разных фазах цикла, при каждом из гистологических вариантов листовидных опухолей имелись значимые различия между первич ной и рецидивной опухолью. Индекс пролиферации при доброкачественных и промежуточных листовид ных опухолях в случае развития рецидива был достоверно выше, чем в опухолях с благоприятным тече нием, а при злокачественных листовидных опухолях соответствовал таковому при саркомах молочных же лез. Развитие метастатического процесса при сарко мах сопровождалось достоверно более высоким ин дексом пролиферации в первичных опухолях.
Таким образом, на основании проведенного исследования можно сделать следующие выводы:
- Существующие методы исследований (рентгенологическое, УЗИ молочных желез, рутинное цитологическое исследование с окра ской по Лейшману), не обладая достоверными критериями диагностики неэпителиальных и фиброэпителиальных опухолей молочных желез, не позволяют дифференцировать различные гистологические варианты этих новообразований.
- Необходимый и достаточный объем оперативного вмешательства при доброкачественной и промежуточной формах листовидной опухоли — секторальная резекция; при тотальном поражении молочной железы, при злокачественном варианте листовидных опухолей и саркомах молочных желез — мастэктомия; оснований для выпол ения лимфаденэктомии нет.
- Адъювантная терапия при злокачественных листовидных опухолях и саркомах молочных желез не приводит к достоверному улучшению результатов лечения: безрецидивная 5-летняя выживаемость при злокачественных листовид ных опухолях в случае проведения адъювантного лечения — 81,8 ± 16,4%, без него — 53,4±17,0% (p>0,05); при саркомах — соответственно 33,73±12,5 и 49,0±10,8% (p>0,05). Общая 5-лет няя выживаемость при злокачественных листовидных опухолях составляет 58,5 ± 15,0%, присаркомах — 37,8±8,5%.
- Различные морфологические варианты листовидных опухолей достоверно отличаются по пролиферативным характеристикам: индекс пролиферации при доброкачественных листовидных опухолях составляет 20,08±1,35%, при промежу точных — 25,33±2,02%, при злокачественных — 31,23±2,71% (p 0,05); изменения ПР име ют противоположную направленность, достигая максимальных значений в первичной опухоли при благоприятном течении заболевания (48,97±8,64 и 32,7±8,32 фмоль/мг белка; p>0,05).
- При саркомах молочных желез уровень рецепторов стероидных гормонов в пер вичной опухоли в случае развития метастатического процесса выше, чем при его отсутст вии (ЭР — соответственно 24±14,92 и 10,02±3,56 фмоль/мг белка; ПР — 15,9±5,24 и 5,13 ± 1,81 фмоль/мг белка; p>0,05).
Автор: И.К. Воротников, В.Н. Богатырев, Г.П. Корженкова РОНЦ им. Н.Н. Блохина РАМН
PHYLLODES TUMORS AND SARCOMAS OF THE BREAST: CLINICAL PICTURE, DIAGNOSIS, TREATMENT
I.K. Vorotnikov, V.N. Bogatyrev, G.P. Korzhenkova N.N. Blokhin Russian Cancer Research Center, Russian Academy of Medical Sciences
Материал взят из журнала «Маммология», №1, 2006
Смешанные (неэпителиальные, эпители альные) опухоли молочных желез встречаются довольно редко и составляют, по данным разных авторов, до 2% всех злокачественных опухолей молочных желез. Как показали клинические наблюдения, с увеличением размера опухолевого узла возрастает и количество листовидных опухолей промежуточного и злокачественного вариантов.
Склонность к рецидивированию характерна для листовидных опухолей, рецидивы же при злокачественном варианте развиваются достоверно раньше, чем при доброкачественном. Оперативное вмешательство в объеме мастэктомии при тотальном поражении молочной железы оправданно. Беременность не должна быть причиной отказа от операции. Необходима консультативная поддержка акушеров-гинекологов при обсуждении подобных клинических случаев с целью установления наиболее оптимальных и безопасных сроков для выполнения оперативного вмешательства.
Приводим наше наблюдение
Пациентка 3., 23 лет, находилась в отделении радиохирургии ГУ РОНЦ им. Н.Н. Блохина РАМН с клиническим диагнозом: листовидная опухоль правой молочной железы промежуточного гистологического типа. Состояние после нерадикальных оперативных вмешательств в 2002-2003 гг.: фиброаденома левой молочной железы; беременность 20 нед. Из анамнеза известно, что в 1998 г. больная впервые заметила уплотнение в правой молочной железе. К вра чам не обращалась. На фоне наступившей в том же году беременности обратила внимание, что опухоль быстро увеличивается в размерах. Беременность была завершена медицинским абортом, однако опухоль, со слов больной, продолжала расти. При обращении к врачу в 2002г., когда опухолевое образование занимало весь верхневнутренний квадрант, был поставлен диагноз: «фиброадено ма» и предложено оперативное вмешательство в объеме секторальной резекции. Спустя 6 мес больная вновь об ратилась за медицинской помощью в связи с рецидивом заболевания. Последующие 3 операции (секторальная ре зекция) оказались нерадикальными — после выписки из стационара пациентка определяла участки уплотнения в месте проекции послеоперационных рубцов.
В 2003 г. наступила 2-я беременность, во время которой, помимо быстро растущей опухоли в правой молочной железе, стала определяться опухоль во внут ренних квадрантах левой молочной железы. Со слов больной, образование слева за 2 нед наблюдения увели чилось в 3 раза, появились болезненность, ощущение распирания. Со сроком беременности 17 нед пациентка обратилась в РОНЦ. При осмотре пра вая молочная железа деформирована за счет послеоперационных руб цов. Всю оставшуюся часть железы занимает бугристая опухоль диа метром до 6,5 см. Слева кожа молочной железы истончена, с выражен ным венозным рисунком синюшного цвета; вся ткань молочной железы занята множественными узловыми образованиями, занимающими участок диаметром до 10 см. Регионар ные лимфатические узлы не определяются (рис.1).
Рис. 1 Внешний вид пациентки
С учетом быстрого роста опухоли и тенденции к рецидивированию поставлен диагноз: «рецидив лис товидной опухоли правой молочной железы. Листовид ная опухоль левой молочной железы», который был подтвержден при ультразвуковом исследовании (УЗИ) и магнитно-резонансной томографии (МРТ). В Онкологическом научном центре были изучены цитологические и гистологические препараты удаленных ранее образований (по месту жительства, в 2002- 2003 гг.). Описание готовых препаратов за 2003 г.: «ли стовидная фиброаденома с. зонами повышенной клеточности и значительное число (6-8 в одном поле зре ния) фигур митоза, встречаются атипичные его формы. Картина крайне подозрительна в отношении озлокачествления опухоли». Учитывая данные анамнеза (длительный срок наблюдения, рецидивирующий характер опухоли), большой объем образований, предполагаемую возможность озлокачествления опухолей, а также объем предстоящего оперативного вмешательства, решением консилиума пациентке предложено прерывание беременности с последующим оперативным лечением.
Однако от прерывания беременности пациентка отказалась. Проведена консультация в Центре планирования семьи и репродукции. Противопоказаний к оперативному вмешательству при сроке 19-20 нед беременности нет. Учитывая большой объем опухолевых масс, быстрый экспансивный рост, наличие возможного озлокачествления, решено выполнить оперативное вмешательство в объеме двусторонней мастэктомии. Данные морфологического исследования: правая молочная железа размером 20x13x4 см, с соском и кожным лоскутом. На разрезе в железе определяется неправильной формы узел размером 8x4x4,3 см, дольчатого вида, плотноэластической консистенции, с участками более рыхлой ткани белесоватого цвета. На отдельных участках в узле обнаруживаются щелевидные полости с выступающими в их просвет крупными сосочковыми утолщениями. Левая молочная железа размером 22x17x4 см, с лоскутом кожи и соском. В толще железы на разрезе выявлен узел дольчатого строения размером 11×10,5×5,5 см; ткань узла белого цвета, плотноэластическая (рис. 2).
Рис.2 Удаленное образование левой молочной железы
Микроскопическое исследование: узел в правой молочной железе имеет строение, характерное для лис товидной опухоли. Крупные сосочковые соединительнотканные структуры выступают в просвет расширенных протоков, выстланных уплощенными эпителиальными клетками. Строма сосочков обильная, то почти бесклеточная, то образована более клеточной рыхлой соедини тельной тканью. Клеточные участки стромы составляют небольшие очаговые зоны, в которых видны рыхло лежащие клетки вытянутой или округло-овальной формы. Ядра клеток умеренно полиморфны, с незначительной хромазией, встречаются единичные фигуры деления. Подобные изменения в узле позволяют отнести его к листовидной опухоли промежуточного типа, без достоверных признаков озлокачествления (рис. 3, 4).
Рис. 3 Листовидная опухоль промежуточного типа; соединительнотканные сосочки представлены малоклеточной тканью, покрыты двурядным эпителием. Ув.40
Рис. 4 Участок клеточной стромы. Клетки умеренно полиморфны, фигуры митоза отсутствуют ув. 250
Узел в левой молочной железе имеет типичное гистологическое строение фиброаденомы с участками периканаликулярного строения. Эпителиальный и стромальный компоненты представлены в равном объеме. Строма умеренно волокнистая с небольшим числом фибробластических и гистиоцитарных элементов. В строме не обнаружены характерные для ли стовидной опухоли сосочковые структуры. Видны эпителиальные трубочки из кубического эпителия, окруженные кольцевидно соединительнотканными волокнами (периканаликулярная часть) или узкие щелевидные структуры, также образованные кубическим эпителием (интраканаликулярная часть). Размеры узла позволяют отнести его к так называемой гигантской фиброаденоме (рис.5).
Рис. 5 Узел типичной фиброаденомы. Ув.70
Беременность благополучно завершилась срочными родами. При обследовании пациентки через 9 мес после операции рецидива заболевания не отмечено.
Авторы: А.А. Пароконная, М.И. Нечуткий, И.К.Воротников, В.Д. Ермилова
НИИ клинической онкологии ГУ РОНЦим.Н.Н. Блохина РАМН
Материал взят из журнала « Маммология», №1, 2005
источник
Саркома молочной железы – не часто встречающееся злокачественное образование в груди, имеющее не эпителиальный характер, прогрессирующий рост и плохой прогноз. Выделают саркому правой груди, левой и обеих.
Все новообразования, возникающие в органе, являются потенциально опасными, тем более имеющие злокачественный характер. Понятия «саркома» и «рак» разграничивают не просто так. Что такое саркома молочных желез и почему находится в отдельной категории?
Рак молочной железы — новообразование, возникающее в эпителии. Саркома груди не относится к данному типу, поэтому выделена в отдельную группу.
В данном случае онкология может образоваться из тканей:
Именно из-за поражения данных тканей саркома груди имеет более выраженный характер. Как правило, заболевание всегда имеет злокачественный характер и быстрое течение с метастазами. Патология груди встречается у женщин и мужчин, но на нее приходится не более 2% из всех онкологий груди. К тому же развитие медицины в данной области позволяет оказать качественное лечение и добиться увеличения жизни пациента.
Заболевание относят к нескольким классификациям по различным признакам.
- фаллоидная, листовидная
- постлучевая
- первичная
Характер возникновения заболевания может быть как первичным, так и вторичным. В основном болезнь имеет вид плотного очага, возникшего на фоне уже имевшейся листовидной опухоли молочной железы. Из потенциально злокачественного образования в дальнейшем болезнь переросла в саркому. Но встречаются патологии груди, образование которых не имеет видимых причин.
Разновидности саркомы по морфологическим признакам:
- фибросаркома груди затрагивает соединительную ткань, наиболее часто встречающийся тип
- лейомиосаркома грудной железы поражает гладкую мышечную ткань, имеет быстрое течение
- фиброзная гистиоцитома груди — редко встречающаяся тяжелая форма
- рабдомиосаркома — страдают преимущественно молодые девушки, имеется тенденция к метастазам
- липосаркома затрагивается жировую ткань, болезнь поражает обе груди
- остеосаркома грудной железы — страдает костная ткань
- хондросаокома — болезнь поражает хрящевую ткань и диагностируется у женщин в возрасте
- ангиосаркома грудной железы — очаг болезни находится в кровеносных и лимфатических сосудах, а также в эндотелиальных клетках
Чтобы определить степень саркомы проводится диагностика — гистологическое обследование. На основании гистологических анализов определяется структура образования. Она может быть веретеноклеточной – наиболее частый тип. Остеосаркома или ангиосаркома груди встречаются очень редко, но имеют наиболее тяжелое течение болезни. Биоматериал необходимо тщательно диагностировать. В зависимости от количества пораженных клеток, врач может обозначить структуру как гигантоклеточную. Опасной структурой образования является круглоклеточная форма. При ней наблюдаются метастазы, рецидивы и низкий процент выживаемости.
Две другие структуры нельзя в полной мере назвать онкологическими, но они представляют потенциальную опасность. Встречаются смешанные типы заболевания, при которых разные пораженные ткани взаимодействуют друг с другом. Иногда наблюдается псевдосаркома, которая долгое время ведет себя спокойно и не дает метастазы.
Опухоль может отличаться по характеру течения и размером очага. Выделяют несколько стадий заболевания:
- первая стадия — размер опухоли не превышает 3 см и обходит стороной сосуды, нервы, остальные ткани и органы, имеется четкая локализация
- вторая стадия — опухоль до 5 см, затрагивает соседние ткани
- третья стадия — затрагивается соединительная ткань, присутствуют метастазы
- четвертая стадия — злокачественное образование растет в размере и дает обширные метастазы; нормальная работа многих органов и организма в целом нарушена
Каждая стадия предполагает индивидуальный вариант лечения. Не стоит относиться пренебрежительно к этому заболеванию, поскольку выживать удается далеко не всем больным. Заболевание, диагностируемое на начальных этапах, имеет больше шансов на выздоровление. Более длительное лечение потребуется на поздних стадиях.
На первых этапах, как и большинство серьезных заболеваний, проявление патологии незначительно или отсутствует. Женщина не чувствует болезненность груди и не обнаруживает никаких внешних изменений. В большинстве случаев болевое ощущение, начавшееся внезапно имеет доброкачественную природу. К примеру, это признак мастопатии и иных видов заболеваний.
Если какой-то симптом длится продолжительное время и сопровождается:
- изменениями поверхности кожи
- деформацией соска
- выраженным венозным рисунком
- болью в молочной железе
- увеличением груди
- выделениями и сосков разной консистенции и цвета — то дело в саркоме молочной железы.
Если присутствует хотя бы один симптом саркомы молочной железы из перечисленных – необходимо обратиться к врачу. Болезнь имеет тенденцию к быстрому развитию, поэтому если долго не обращать внимания на состояние своего органа, могут возникнуть осложнения.
Иногда пациенты даже не знают, что не только больны онкологией, но и находятся на последней или предпоследней стадии. В таком случае у них могут наблюдаться симптомы:
- боль не только в груди, но и в разных частях тела
- одышка
- колющие, режущие боли в правом боку
- боли в животе
- анемия
- частые простудные и инфекционные болезни
- кровоточивость
- слабость
- кашель с кровью и другие.
Исследования в данной области ведутся постоянно, поэтому список причин регулярно изменяется и дополняется. Единого мнения о природе новообразований в медицине нет. Причина чаще всего заключается в совокупности моментов. На возникновение болезни влияют такие факторы:
- наследственность
- нездоровый образ жизни
- плохая экология
- взаимодействие с вредным производством
- травмы груди
- сопутствующие заболевания груди и иных органов
- радиация
Чем больше негативных факторов и чем старше пациент – тем больше риск развития заболевания. В группу риска попадают люди с отягощенной наследственностью. Если среди ближайших родственников были случаи онкологии – следует более тщательно проверять свое здоровье, вовремя лечиться. Предотвратить заболевание всегда легче и быстрее, чем лечить.
Для профилактики рекомендуется регулярно обследовать грудь в домашних условиях. Для этого нужно обращать внимания на кожные покровы, симметрию груди и наличие отклонений. Также необходимо проводить пальпацию груди на наличие уплотнений или новообразования. При любых признаках, указывающих на нарушение органа, необходимо срочно обратиться к врачу. Для более достоверной оценки необходимо хотя бы раз в полгода проходить исследования груди и общего состояния организма.
Пища для организма — источник питательных веществ. В результате усвоения витаминов и минералов человек живет и поддерживает свое здоровье. Мы получаем белки, жиры, углеводы и иные вещества, необходимые для жизнедеятельности. Из них организм строит новые клетки, участвует в обменных и иных процессах. При правильном питании человек хорошо себя чувствует, отлично выглядит, у него много энергии и сил. Питание влияет на работу всех органов и является основой их здоровья.
Однообразный рацион с присутствием большого количества жирной пищи, фаст-фуда, копченостей, жареной еды, полуфабрикатов, алкогольных напитков и мучного способствует образованию раковых клеток. В организме любого человека каждый день образуются раковые клетки. Однако при правильной работе иммунной системы они моментально уничтожаются. Последние исследования доказали, что глюкоза является благоприятной средой для их активного роста.
Женщины, у которых молочная железа не здорова, должны отказаться от употребления вредных продуктов, особенно от сладкого. Посредством угнетения органов вредными веществами, поступающими с пищей, люди из группы риска только ухудшают свое здоровье.
Для профилактики онкологии груди, необходимо употреблять больше фруктов, овощей, белка. Лечебный эффект окажут: любой молочный продукт, орехи, злаки, зелень, брокколи и другие.
Проблемами груди занимается врач маммолог и онколог. При подозрениях на саркому необходим цитологический анализ — врач направляет пациента сдать кровь и мочу. На основании этого ставится диагноз. Также необходимо выполнить дополнительные исследования:
- УЗИ молочных желез
- рентген груди
- доплер УЗИ
- МРТ груди
- цитологическое исследование
- биопсия
- КТ грудной клетки
Говоря о цитологии при саркоме молочной железы, достоверность данной процедуры не является 100% и требует уточняющих методов. Цитология крови скажет о саркоме при увеличении СОЭ и лейкоцитов.
На маммографии или ультразвуковом исследовании расшифровка покажет саму опухоль, выявит ее характер и определит размер. Диагностирование покажет узловато-бугристые очаги заболевания. Допплерография молочных желез покажет состояние сосудов. После этого необходимо пройти томографию других органов, чтобы выявить метастазы. Конечным и наиболее информативным исследованием является биопсия молочных желез. Она необходима чтобы подтвердить или опровергнуть онкологию груди.
Гистология пораженных участков молочной железы проводится тонкоигольной биопсией или трепанобиопсией. Саркома грудной железы может быть доброкачественной, пограничной или злокачественной. Точность проведения биопсии обусловлена дополнительными исследованиями, сделанными ранее. Без ультразвукового и других исследований биопсия может показать не достоверный результат. Поэтому рекомендуется провести комплексные исследования. По результатам биопсии могут обнаружиться мутировавшие клетки с увеличенными ядрами, элементы стромы и отсутствием эпителия. Эти данные говорят о саркоме молочной железы
Средство для моментального избавления от онкологии пока не изобретено. Обнаруженное на ранних стадиях заболевание молочных желез поддается лечению, но только с использованием комплексных методов. Они способны вылечивать пациентов. На ранних стадиях заболевания выполняется оперативное вмешательство в виде мастэктомии или радикальной резекции. Выбор зависит от результатов анализов, но более эффективен первый метод. В этом случае удаляется весь орган во избежание метастаз.
Если опухоль имеет небольшие размеры и риск метастаз низкий – выполняется частичное удаление. Затрагиваются только пораженные участки. После проведения такой операции нередки случаи повторной онкологии, поскольку мутировавшие клетки могли быть удалены не полностью. Это понижает шансы на выживание пациентов. Именно поэтому рекомендуется удаление всей молочной железы. После этого по желанию пациентки можно провести установку искусственных имплантантов для сохранения формы груди.
Сложнее терапия проходит при наличии метастаз. Если раковые клетки поражают лимфоузлы – проводят лимфаденэктомию – удаление лимфоузлов. После операции пациентка проходит курс химиотерапии с использованием антибиотиков, цитостатиков, антиметаболитов и иных препаратов.
Если размер опухоли неоперабельный – это случай для лучевой терапии. Методика проводится с целью уменьшения размера опухоли. После этого операция проходит более качественно.
Домашние способы лечения при данном заболевании исключаются. Ни один народный метод не может избавить от онкологии, а навредить запросто. Поэтому лечение травами и отварами заболеваний молочных желез возможно только по согласованию с врачом и не является самостоятельным методом.
Прогноз выживания при саркоме молочной железы зависит от характера опухоли и возраста пациентки. Прогнозирование не имеет четкости, поскольку даже полное удаление органа не гарантирует отсутствие в будущем рецидивов.
Первые пять лет после лечения в 50-70% случаев проходят без возобновления болезни. Благоприятный прогноз касается первой и второй стадии заболевания. При третьей и четвертой стадии выживаемость составляет около 10%.
Современные технологии, своевременное обращение за помощью, здоровый образ жизни и вера в успех, несомненно, являются главным оружием против борьбы с опасным недугом. Главное не относится халатно к своему здоровью и не давать болезни никаких шансов на победу.
источник
Что делать женщине, если в груди появилось непонятное уплотнение? В большинстве случаев уплотнения в груди имеют доброкачественную природу и не являются раком, поэтому впадать в панику раньше времени не нужно. Но не стоит и игнорировать проблему, самое правильное решение — сразу посетить врача и пройти обследование.
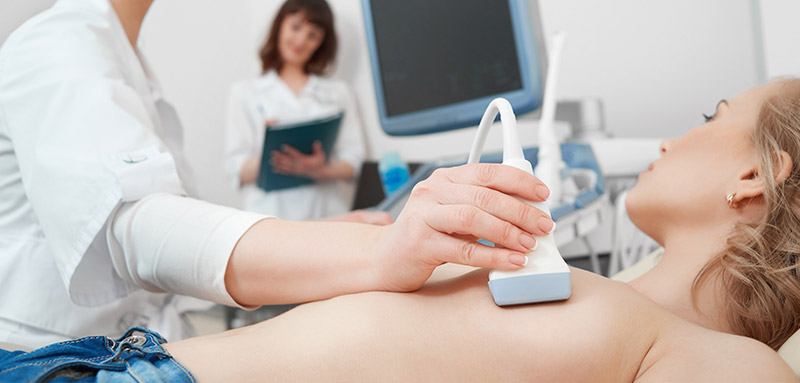
Причины возникновения фиброаденомы до конца не известны. Так как новообразование возникает преимущественно у женщин детородного возраста, нередко увеличивается во время беременности и уменьшается после менопаузы, возможно, это связано с эффектами половых гормонов.
В молочной железе появляется узел, обычно круглый, с четкими ровными краями, безболезненный, эластичный. Он не спаян с кожей и легко смещается. В молочной железе может находиться одна или несколько фиброаденом. Иногда они настолько малы, что их невозможно прощупать, такие узлы выявляют только при помощи УЗИ. Могут фиброаденомы достигать и больших размеров — до 8 см и более.
Если вы обнаружили у себя в груди уплотнение, которого не было прежде, нужно посетить врача-маммолога и пройти обследование. Это поможет исключить злокачественную опухоль.
Может ли фиброаденома быть опасна? Обычно новообразование не представляет никакой опасности, оно практически никогда не трансформируется в рак. Но если фиброаденома имеет сложное строение, содержит кисты и участки обызвествления (кальцинаты), риск онкологического заболевания повышается.
Если вам меньше 30-ти лет, скорее всего, обнаружив в груди уплотнение, напоминающее фиброаденому, врач назначит ультразвуковое исследование. Женщинам старше 30-ти лет обычно назначают рентгенологическое исследование молочных желез — маммографию.
Окончательно расставить точки над i помогает биопсия — метод диагностики, который помогает наиболее достоверно отличать доброкачественные новообразования от злокачественных. Обычно проводят тонкоигольную биопсию: под контролем ультразвука врач вводит в молочную железу полую иглу и получает небольшое количество ткани узла, которую затем отправляет в лабораторию для изучения под микроскопом.
Если у молодой девушки 20-ти лет узел появился, а потом быстро исчез, или не изменялся в течение длительного времени, биопсия не потребуется. Врач ограничится осмотром и УЗИ.
В Европейской клинике ведёт консультативный приём известный российский хирург-маммолог, доктор наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие пластические операции.
Если во время биопсии не обнаружены раковые клетки, фиброаденому можно не удалять. В этом случае врач будет наблюдать женщину, назначит периодические осмотры, УЗИ или маммографию.
Операцию проводят, если биопсия выявила патологические клетки, если узел болит, если женщина переживает по поводу рака и сама настаивает на операции.
Необходимо удалять гистологически подтверждённую фиброаденому, в случае обнаружения роста опухоли, желательно также удалять фиброаденому при планировании беременности. Удаление фиброаденомы не защищает от возникновения новых фиброаденом, но и не провоцирует появление новых. При мета-анализе 11 исследований было констатировано, что наличие фиброаденомы статистически значимо повышает вероятность развития РМЖ (S. W. Dyrstad, Y.Yan, A. M. Fowler, G. A. Colditz. Breast cancer risk associated with benign breast disease: systematic review and meta-analysis. Breast Cancer Res Treat (2015) 149:569–575.); относительный риск = 1.41 (95% доверительный интервал 1.11–1.80).
Существуют современные методы лечения фиброаденомы молочной железы, которые помогают обойтись без скальпеля и большого некрасивого рубца:
- Радиочастотная абляция — процедура, во время которой узел разрушают при помощи высокочастотной энергии. Врач проводит процедуру под контролем ультразвука, чтобы сконцентрировать пучок излучения в нужном месте, разрушить фиброаденому и не повредить окружающие здоровые ткани.
- Криотерапия — разрушение фиброаденомы при помощи низкой температуры. Врач под контролем ультразвука подводит к узлу специальный зонд и осуществляет при помощи него заморозку ткани.
Однако следует отметить, что лечение этими методами должно происходить только после биопсии, так как они уничтожают ткани фиброаденомы. Соответственно, провести гистологическое исследование после применения этих методов невозможно. Разрушенная фиброаденома остаётся в ткани, и организм самостоятельно пытается избавиться от её остатков. Этот процесс также необходимо контролировать.
Хирургическое лечение помогает эффективно удалить фиброаденому, но не защищает от возникновения новых. Если в груди появился новый узел, придется снова посетить врача и пройти обследование.
источник
Саркома молочной железы – это злокачественное новообразование молочной железы. Представляет собой образование неэпителиального типа. Свойственно стремительное агрессивное развитие, диссеминация, осложнения. Образуется преимущественно из соединительной ткани самой молочной железы, в отличие от обычного ракового заболевания, прогрессирующего из клеток, расположенных в млечных протоках.
Что представляет собой соединительная ткань? Грудная железа состоит из железистой (которая впоследствии заменяется на жировую ткань при беременности, либо с возрастом) и соединительной тканей. Последняя представляет собой оболочку вокруг долек млечных протоков. В этой оболочке, как правило, начинает свой рост и развитие саркома.
Заболевание поражает 2% населения. Возраст, пол и расовая принадлежность значения не имеют. Если патология развивается у мужчин, она носит название саркома грудной железы. По МКБ-10 присвоен код С50 (злокачественное новообразование молочной железы).
Саркома груди в единичных случаях развивается обособленно. В половине случаев развивается на фоне листовидной опухоли. Как правило, одновременно способны развиться раковая опухоль шейки матки, влагалища, прямой кишки.
Выделяют следующие две подгруппы: истинная саркома (первичная); вторичная саркома (образуется метастазированием от другой опухоли, так как метастазы распространяются с током крови и лимфы по всему организму).
С гистологической точки зрения образования делятся на:
- Фибросаркому (30% от общего числа сарком, отличительная особенность – отсутствие изъязвлений и кровоточивости).
- Липосаркому (новообразование образуется из перерожденной жировой ткани, риск развития в обеих молочных железах крайне высок).
- Ангиосаркому (сосудистая опухоль, образующаяся из сосудистого эндотелия, порастает вглубь молочной железы, впечатляющая степень метастазирования).
- Рабдомиосаркому (зарождение в поперечно-полосатой мускулатуре, трудно поддается дифференцировке, встречается преимущественно у женщин до 25 лет).
- Остеосаркому (образование костной ткани, редкая и агрессивная форма).
- Хондросаркому (связана с хрящевой тканью, как и остеосаркома, встречается крайне редко).
Все виды сарком объединяет стремительное течение, склонность к метастазированию, слабый ответ на проводимое лечение.
Нет истинных причин, способных спровоцировать образование заболевания. Формирование опухоли вызвано порой указанными факторами:
- Отягощённый онкологический анамнез. Повышение риска вследствие наличия онкологии среди членов семьи.
- Травмы. Механическое повреждение железистой ткани приводит к росту атипических клеток.
- Мастит. Инфекционно-воспалительный процесс, механизм развития которого схож с травматическим повреждением.
- Ионизирующее облучение. Излучение представляет собой опасный вид облучения для соединительной ткани, в ней повышается склонность клеток к митозу.
- Перерождение доброкачественного образования.
- Неблагоприятная экология, воздействие солнечной радиации.
- Злоупотребление пребыванием в солярии.
- Воздействие химических веществ. Попадание в организм вдыханием паров, газов, испарений (формальдегид, ртуть, нитрил, толуол, бензол).
- Инфекционные, вирусные процессы в организме (туберкулез, гепатит В, цитомегаловирус).
- Эндокринные нарушения. Способствуют истощению организма, что влечёт сбои в функционировании органов и тканей.
Многогранность причин делает саркому чрезвычайно непредсказуемым заболеванием. Невозможно предсказать, какой из перечисленных факторов окажется решающим в формировании болезни.
Заболеванию свойственен быстрый темп развития. Метастазирование приводит к появлению сопутствующих симптомов общего характера: мышечная слабость, понижение работоспособности, боли в области спины и правого подреберья, субфебрильная температура, склонность к частым простудным заболеваниям. Конкретные симптомы саркомы напрямую связаны со стадией заболевания.
Разработана стандартная классификация TNM (Tumor, Nodus, Metastasis), выделяющая четыре стадии и сопутствующие им симптомы.
Первая стадия – размер опухоли в пределах 3 см, отсутствует поражение лимфатических узлов и образование метастазов.
Вторая стадия – образование активно увеличивается и прорастает в окружающие ткани. Размер не больше 5 см. Регионарные узлы не поражены, метастазов нет.
Третья стадия – рост образования приводит к заметным со стороны изменениям: поражённая грудь увеличивается в размере, деформируется. В близлежащих лимфатических узлах (подмышечная и надключичная область) начинают развиваться первые метастазы.
Четвёртая стадия может характеризоваться сильной деформацией молочной железы. Метастазы в различных органах и системах, резкое ухудшение общего самочувствия, желтушность кожных покровов, сильная анемия.
Общие симптомы включают узловое уплотнение; проявление и расширение венозной сетки на груди; истончение кожи; болезненность (за счёт поражения аксонов нервных волокон); появление кровоточащей язвы.
Указанные симптомы возникают в результате деструктивного процесса в окружающих тканях, выделения медиаторов воспаления. На фоне этого возможно развитие осложнений. Часто может встречаться пиодермия верхних слоев кожи, которая перетекает в абсцесс или флегмону. В терминальную стадию также входит кахексия – резкое истощение организма.
Для подтверждения злокачественности образования, виды саркомы, стадии и выбора последующей тактики лечения полагается провести диагностику.
Врач-гинеколог на осмотре проводит визуальный осмотр, применяет пальпаторный метод. В ходе такого обследования может быть выявлена отечность молочной железы, гиперемия, бугристое уплотнение внутри железы. На основании этого назначается комплекс мероприятий. Фиброаденома, раковая опухоль, абсцесс, туберкулезный инфильтрат на первичном осмотре могут быть поставлены неверно вместо саркомы.
В первую очередь проводят маммографию. Это рентгенологический снимок, с помощью которого определяют наличие уплотнения, повреждение регионарных лимфатических узлов.
При обнаружении на снимке опухоли проводится дуктография. Это рентгенологическое исследование с помощью контраста (верографин, урографин, уротраст). Контрастное вещество вводится в млечные протоки. Определяется чёткая локализация опухоли, её контуры, границы, степень прорастания в соседние полости грудины.
Клинический анализ крови считается достоверным методом ранней диагностики. Особое внимание следует уделить показателям:
- Лейкоциты. Значительное отклонение выше и ниже нормы, присутствие незрелых форм.
- Тромбоциты, гемоглобин. Происходит снижение показателей, развивается анемия.
- СОЭ. Резкое увеличение показателя.
Сдается анализ на опухолеассоциированный маркер СА 15-3 (высокомолекулярный гликопротеин для диагностики аденокарциномы молочной железы).
Гистологический анализ опухоли проводится для подтверждения того, что процесс злокачественный. Осуществляется методом биопсии.
По рекомендации врача назначается сцинтиграфия – внутривенный ввод радионуклидов с последующим фиксированием излучения на гамма-камеру. Позволяет судить о степени поражения тканей.
Лечение включает в себя комбинированный подход. Удаление саркомы проводится методикой оперативного вмешательства. Предварительно проводится лучевая терапия для уменьшения размеров образования. Характер оперативного вмешательства определяется стадией болезни.
Резекция опухоли позволяет сохранить поражённый орган, и в дальнейшем при помощи маммопластики возможна реконструкция поражённого органа. Проведение операции допустимо на первой стадии.
Тотальная мастэктомия при саркоме полностью удаляет поражённый орган. По ходу проведения операции может быть дополнена лимфаденэктомией (удаление поражённых регионарных лимфатических узлов).
При благоприятном исходе операции начинается следующий этап в лечении – химиотерапия и лучевая терапия.
Химиотерапия включает приём цитостатиков для предотвращения дальнейшего митоза поражённых клеток. Рекомбинантный интерферон принимается для предотвращения пролиферации опухолевых клеток. Иммунные препараты принимаются для выработки Т-киллеров (цитотоксические Т-лимфоциты).
Лучевая терапия, или радиоактивная терапия, заключается во введении источника излучения (Ra-226, Ir-192, I-125) в поражённые органы, что позволяет облучать конкретный опухолевый очаг. Соседние органы и ткани при этом испытывают минимальное воздействие.
Важно учитывать, что саркома – более агрессивное заболевание, чем рак. Проводимая химия становится малоэффективной, клетки становятся устойчивые к различным видам терапии, не реагируют на лечение ингибиторами эстрогенов – клетки саркомы лишены эстрогензависимых рецепторов.
Исход болезни зависит от стадии, на которой обнаружена опухоль. При обнаружении на первой стадии шансы на ремиссию с выживаемостью в течение пяти лет увеличиваются до 85%. При обнаружении на более поздней стадии процент выживания резко снижается до 40%. Если запустился процесс метастазирования – прогноз становится неблагоприятный. Терапию проводят для предотвращения получения новых опухолей и для облегчения симптоматики.
Саркома склонна к рецидиву. Метастазы могут вновь появиться в месте рубцов, оставшихся после операции, в костной и лёгочной ткани.
Саркома молочной железы – чрезвычайно коварная и агрессивная болезнь, демонстрирующая неблагоприятный прогноз. Для предотвращения образования опухоли следует проводить комплекс мероприятий. Регулярное ежегодное обследование у маммолога, УЗИ молочных желёз, исключение травматизации груди от ушиба или от ненадлежащего инвазивного обследовании груди, сведение к минимуму посещения солярия, отказ от вредных привычек, здоровый образ жизни.
источник
Саркома молочной железы относится к злокачественным заболеваниям неэпителиального происхождения. Патологический процесс характеризуется быстрым течением, высоким риском метастазирования и различными осложнениями. Основные признаки поражения груди — уплотнение и повышение температуры кожных покровов. Появление этих симптомов должно быть безотлагательным поводом для обращения к врачу.
Это заболевание относится к группе гетерогенных опухолей, которые могут иметь разную гистологическую картину и формироваться из мезенхимальных тканей. Новообразования при данном диагнозе отличаются агрессивным ростом и развитием. Быстрый патологический процесс может иметь диффузный и узловой характер. Метастазы распространяются по организму преимущественно через кровеносное русло.
Код заболевания, согласно международной классификации — С47: Злокачественная опухоль, саркомы, поражающие ткани в области головы, шеи, нижних конечностей, тазобедренной части и грудной клетки.
Невзирая на то, что современная лечебно-диагностическая сторона медицины высокоразвита, со 100% точностью заявить, почему развилась саркома груди в конкретном случае, невозможно. Известны лишь предрасполагающие факторы, так или иначе оказывающие влияние на возникновение патологии. К ним относятся:
- радиационное облучение;
- воздействие канцерогенов;
- травмы грудины и мягких тканей молочных желез;
- неблагополучный онкологический анамнез в семье.
Нередко заболевание становится следствием некачественной или неполной резекции тканей груди в результате доброкачественных опухолевых новообразований. Также оно часто обнаруживается на фоне следующих сопутствующих патологий:
- онкология кишечника;
- фиброаденома.
В зоне риска по саркоме молочных желез находятся мужчины и женщины всех возрастов, которые имеют листовидные (доброкачественные) опухоли на данном участке тела. Также дополняют этот список лица с травмами и хирургическими вмешательствами на груди в анамнезе.
Саркомы молочных желез отличаются гетерогенностью, то есть источники формирования опухоли варьируются. Предлагаем узнать, какие виды данного заболевания существуют.
- Фибросаркома. Согласно наблюдениям, встречается чаще всего. Развивается из клеток соединительной ткани. В довольно короткие сроки такое новообразование может достигнуть крупных объемов и практически не вызывать внешние дефекты со стороны кожных покровов.
- Липосаркома. Источник происхождения — клетки жировой ткани. Отличаются агрессивным ростом, склонностью к изъязвлению и синхронному поражению обеих грудей.
- Рабдомиосаркома. Данное новообразование развивается из тканей поперечно-полосатых мышц. Преимущественно диагностируются у женщин молодого возраста. Такие опухоли высокозлокачественны, интенсивно проникают и поражают здоровые части тела.
- Ангиосаркома. Произрастает из эндотелиальных клеток кровеносных сосудов. Имеет склонность к быстрому росту и стойким рецидивам. Средний возраст появления данного новообразования — 30-40 лет.
- Хондросаркома. Формирование опухоли происходит из клеток хрящевой ткани. По сравнению с другими поражениями груди, этот вид самый спокойный.
- Остеосаркома. Развивается из костных клеток. Внескелетный вариант онкологии. Преимущественно диагностируется у женщин в менопаузе — после 60 лет.
- Карциносаркома. Злокачественное новообразование смешанного типа. То есть оно состоит из раковых и саркоматозных клеток. Прогноз крайне неблагоприятный.
Саркомы груди бывают первичными, то есть формирующимися обособленно, и вторичными, являющимися результатом предшествующих доброкачественных процессов в тканях молочной железы.
Классификация опухолей проводится и по гистологической (клеточной) структуре. Принято различать:
- круглоклеточные;
- гигантоклеточные;
- веретенообразноклеточные саркомы.
Наиболее агрессивным вариантом из перечисленных является первый. Круглоклеточные новообразования по праву считаются самыми опасными, они быстро метастазируют и чаще других дают рецидивы злокачественного процесса.
Существует несколько стадий течения саркомы молочной железы. Каждая из них имеет свои специфические особенности. Рассмотрим, как они выглядят, в следующей таблице.
| Стадии | Описание |
|---|---|
| ПЕРВАЯ | Опухоль имеет небольшие размеры — до 3 см, располагаясь в пределах пораженного органа. Прорастание в сосуды и нервы, метастазирование, общее ухудшение самочувствия не наблюдаются. |
| ВТОРАЯ | Новообразование начинает расти, выходя за границы молочной железы в грудную клетку. Отмечается внедрение в соседние близлежащие здоровые ткани. Размер обычно не превышает 5 см. Метастазы на данном этапе отсутствуют. |
| ТРЕТЬЯ | Опухоль увеличивается настолько, что меняет внешние очертания груди и становится видимой невооруженным взглядом. Первые метастазы уходят в лимфатические узлы — подмышечные и надключичные. |
| ЧЕТВЕРТАЯ | Новообразование выросло так сильно, что смогло глубоко поразить соседние органы. Метастазы могут выявляться в отдаленных системах — мочеполовой, костной и пр. |
В зависимости от того, на какой стадии находится саркома груди, определяются сложность и продолжительность лечения и предположительное прогнозирование на выживание.
Опухоль на ранней стадии формируется практически бессимптомно. Узнав о заболевании позднее, большинство пациентов отмечают, что явных признаков, указывающих на развитие злокачественного процесса, не возникало.
На начальной стадии уплотнение может быть и доброкачественным, в этом случае речь идет о вторичной саркоме груди. Позднее, подвергшись малигнизации или озлокачествлению, новообразование становится атипичным, на фоне чего наблюдается его быстрый рост. На раннем этапе кожные покровы, сосок и ареол груди не подвергаются внешним изменениям, то есть самостоятельно распознать заболевание — довольно непростая задача.
В зависимости от того, как развивается саркома, присоединяются следующие клинические признаки, свидетельствующие о переходе патологии в более серьезную стадию:
- расширение венозного рисунка под кожей;
- фиксированный опухолевый процесс;
- местное повышение температуры тела;
- изменения формы соска;
- инфильтрация и гиперемия кожи.
Общая симптоматическая картина для всех видов сарком молочных желез характеризуется следующими признаками:
- боль и дискомфорт в области груди;
- образование изъязвлений над растущей опухолью;
- угнетение иммунной системы, склонность к частым простудным заболеваниям;
- слабость и ухудшение работоспособности;
- воспалительные процессы, типичные для абсцесса (нагноения) желез.
Многие люди путают заболевания — карцинома и саркома груди. Основным их отличием является природа и характер новообразования. Рак формируется из эпителиальных клеток, а саркома из соединительных. Последнюю отличает стремительное развитие и рост, быстрое распространение и диссимиляция метастазов.
Определенных процедур выявления заболевания не существует. Связано это с его редкой встречаемостью и широким спектром гистологических проявлений.
Во время первичного обращения, врач-маммолог пальпирует грудь для диагностики возможных уплотнений и новообразований. При саркоме обнаруживаются крупнобугристые опухоли. В зависимости от ее природы, на кожных покровах молочных желез могут быть очаги покраснения, отечные и покрытые изъязвлениями.
После пальпации пациент направляется на рентген, маммографию или УЗИ, где визуально обнаруживаются бугристые конгломераты, состоящие из множества узлов. Они растут в разные стороны, оказывая давление на близлежащие ткани, соседствующие с возникшим новообразованием.
Чтобы определить наличие метастазов, назначается компьютерная томография грудной клетки, головного мозга и брюшной полости. Реже проводится сцинтиграфия. Если метастазы отсутствуют, ее результаты не покажут изменений.
Развитие и рост саркомы молочных желез отражается и в лабораторном исследовании крови повышением таких показателей, как СОЭ и лейкоциты. Наличие метастазов также отображается в данном анализе, еще сильнее ухудшая его картину. Отследить их развитие можно в динамике.
Успешная борьба с заболеванием основана на комплексном подходе, предусматривающем хирургическое вмешательство, лучевую и химиотерапию.
На начальной стадии рекомендуется проведение мастэктомии или операции, во время которой врач убирает малую и большую грудные мышцы, близлежащие лимфатические узлы. Лишь в исключительных случаях удается сохранить одну из мышц, что положительно отражается на последующем восстановлении пациента.
При небольших размерах и высокодифференцированном характере опухоль убирают с помощью квадрантэктомии или секторальной резекции, то есть органосохраняющем хирургическом вмешательстве на тканях молочной железы. Подобный подход позволяет частично сохранить грудь.
Если речь идет о метастазах в лимфатические узлы, то дополнительно проводится лимфаденэктомия — операция по их удалению. Чтобы она прошло успешно, а риск рецидивов патологии был минимизирован, после хирургического вмешательства рекомендуется проведение химиотерапии с применением антиметаболитов, антибиотиков и цитостатиков.
Применение средств гормонотерапии при данном диагнозе низкоэффективно, поскольку соединительная ткань, пораженная злокачественным процессом, лишена рецепторов, чувствительных к гормонам. В настоящее время разрабатывается немало новых методов борьбы с саркомой молочных желез, например, способы иммунотерапии и биологического воздействия, однако их точные перспективы на сегодняшний день не обладают какими-либо гарантиями.
Саркома груди мало изучена ввиду собственной редкости. Сейчас активно внедряются новые варианты диагностики в ее отношении. В клетках опухоли уже обнаружены хромосомные нарушения в определенных носителях. Доказана корреляция между вероятностью малигнизации и реактивными протеинами.
Лучевая терапия при саркоме молочных желез помогает уменьшить новообразования до оперативного вмешательства и отстранить больные ткани от здоровых, тем самым сокращая продолжительность и сложность работы хирурга. Радиотерапия может быть использована с профилактической целью, как метод, предупреждающий вероятность рецидивов патологического процесса.
Рецепт первый. 200 г коры дуба, 150 г коры калины и 100 г гранатовой кожуры смешать. 1 ст. л. полученной смеси заварить стаканом кипятка, настаивать около часа, профильтровать и выпить на протяжении суток в три приема натощак.
Рецепт второй. 1 ст. л. вербены лекарственной залить стаканом воды и прокипятить в течение 5 минут. Стерильные салфетки из марли смачивать в жидкости и прикладывать в виде компрессов на растущую опухоль. Процедуру повторять каждый день утром и вечером.
Рецепт третий. 100 г соцветий фиалки и 50 г корня солодки залить 500 мл подогретого красного вина и настаивать на протяжении часа. Готовый напиток фильтруют и ставят для дальнейшего хранения в холодильник. Принимают внутрь по ¼ стакана 3 раза в сутки. Курс — 1-3 месяца.
На продолжительность реабилитационного периода и прогнозируемость выздоровления пациента оказывают непосредственное влияние возраст больного, стадия онкологического процесса, размер и гистотип опухоли.
Чаще всего после оперативного лечения груди жалобы появляются на боль в зоне вмешательства. Для ее снятия обычно рекомендуется прием нестероидных противовоспалительных препаратов как пероральных, так и местных в виде мазей и гелей. Также в раннем реабилитационном периоде пациентам назначаются курсы антибиотиков, иммуномодуляторов, а иногда и антидепрессантов.
В остальных ситуациях многие женщины, несмотря на свой диагноз, порой приходят в отчаяние с психологической точки зрения, узнав о том, что грудь придется удалить. Тем не менее это единственный выход в борьбе с саркомой. Таким образом, восстановительный процесс после ее лечения продолжителен и сложен как с физической, так и с эмоциональной стороны.
Рекомендации по питанию при саркоме молочной железы играют немаловажную роль, особенно на стадиях профилактики заболевания и восстановления организма после хирургического лечения и химиотерапии.
Во всех случаях рекомендуются похожие принципы составления диеты и приема пищи. Употреблять ее нужно небольшими порциями и часто — до 6 раз в день, чтобы полезные микроэлементы имели возможность полнее усвоиться в организме. Итак, перечислим, какие правила важно соблюдать на стадии профилактики, лечения и восстановления после саркомы молочных желез:
- В основу меню должны входить злаки, фрукты и овощи. Плоды с яркой окраской имеют наибольшую ценность, так как обладают выраженными антиоксидантными свойствами. Среди круп предпочтение нужно отдавать бобовым, коричневому рису и пророщенной пшенице.
- Свести к минимуму потребление жиров животного происхождения, заменив их растительными — натуральными маслами первого отжима.
- Пить в течение дня как можно больше жидкости для борьбы с интоксикацией организма. Самыми полезными считаются зеленый чай, отвары лекарственных трав, качественная питьевая вода, нежирная кисломолочная продукция.
- Пищу лучше отваривать или готовить на пару.
- Калорийность блюд важно учитывать, исходя из энергетических затрат и массы тела пациента.
- В рацион обязательно включаются продукты, обогащенные витамином Д.
- Следует отказаться от вредной еды типа фастфуда, копченостей, соленостей и пр.
- Желательно избегать потребления красного мяса, заменив его рыбой и морепродуктами.
- Убрать из рациона быстрые углеводы и пищу, содержащую искусственные добавки — красители, ароматизаторы и пр.
- Исключить употребление спиртных напитков.
Да, такое иногда случается. В этом случае говорят о синхронном развитии опухолевого процесса. Как правило, двустороннее поражение груди встречается при липосаркоме.
Диссимиляция или метастазирование саркомы молочной железы наблюдается довольно быстро, так как атипичные клетки опухоли за небольшой промежуток времени врастают в сосуды. Как правило, происходит этот процесс гематогенным путем, то есть через кровь. Лимфоузлы поражаются редко, за исключением регионарных.
Субтотальная или тотальная резекция поврежденной опухолью груди, как правило, проводится со 2-й стадии заболевания. В начале патологического процесса практикуются органосохраняющие операции, то есть при 1-й степени злокачественности удаляется исключительно участок опухоли (до 2,5 см) с небольшим захватом здоровых тканей в границах пораженного квадранта молочной железы.
Дети. Саркома груди может встречаться в любом возрасте, и детский не считается исключением. Патология обнаруживается еще реже, чем у взрослых. Ее течение зависит от происхождения и характера опухоли, в остальном она не отличается от диагноза у старших пациентов. Принципы лечения такие же.
Беременные и кормящие. Саркома молочных желез у будущих мам — редкое и опасное явление. Вопрос прерывания беременности решается, исходя из особенностей заболевания и течения патологического процесса. Лечение опухоли оставляют до момента родоразрешения. У кормящих мам терапевтические действия проводятся немедленно после обнаружения злокачественного новообразования. Грудное вскармливание при этом отменяют.
Преклонный возраст. В пожилом возрасте возрастает риск саркомы и рака груди. Ослабленность иммунной системы и хронические соматические патологии обычно ухудшают течение саркомы и приводят к ее поздней диагностике. Это негативно отражается на том, сколько может прожить пациент и сумеет ли он справиться с болезнью в полной мере.
Борьбой с онкологией занимаются по всему миру. В какой стране она будет проведена, зачастую неважно — главное, при лечении данного заболевания как можно быстрее получить квалифицированную медицинскую помощь. Предлагаем рассмотреть, как лечат саркому молочной железы в российских, германских и израильских клиниках.
Терапевтические варианты помощи зависят от типа, стадии и распространенности злокачественного процесса в организме. Комплексный подход дает максимально хорошие результаты, а своевременное выявление патологии увеличивает вероятность полного излечения.
Куда можно обратиться при саркоме молочной железы в крупных городах России — Москве или Санкт-Петербурге?
- Онкологический научный центр (РОНЦ) им. Н. Н. Блохина, г. Москва. Основан в 1952 году. Имеет три филиала: Алтайский филиал в Барнауле, Приволжский в Республике Татарстан и Научно-производственный «Наукопрофи» в Москве.
- Центральная Клиническая больница (ЦКБ) № 2 им. Н. А. Семашко ОАО РЖД, г. Москва. Клиника обладает современным лечебно-диагностическим оборудованием и оказывает квалифицированную помощь.
- Московский научно-исследовательский онкологический институт (МНИОИ) им. П. А. Герцена. Лидер в разработке органосохраняющих и щадящих методов лечения больных со злокачественными новообразованиями, включающих реконструктивно-пластические операции с применением микрохирургических технологий.
- Ленинградский областной онкологический центр, г. Санкт-Петербург. Основан в 1947 году. Оснащен необходимым лечебно-диагностическим оборудованием для оказания надлежащей помощи лицам с онкозаболеваниями.
- Городской клинический онкологический диспансер, г. Санкт-Петербург. Врачи применяют передовые методики для оказания помощи больным с доброкачественными и злокачественными новообразованиями.
А теперь узнаем, какие отзывы о перечисленных клиниках можно встретить.
Обращение к специалистам этой страны — гарантия того, что высококлассные онкологи сделают все, что от них зависит, чтобы пациент смог не только уйти от них здоровым, но и в дальнейшем жить полноценной жизнью. Тщательная диагностика саркомы груди с использованием инновационных методов и оборудования помогает выявить патологический процесс на самых ранних стадиях.
Стратегически борьбой с заболеванием занимается целая группа врачей — онкологи, хирурги, морфологи, химиотерапевты и пр. Все они индивидуально подходят к особенностям заболевания, поскольку каждая опухоль считается непредсказуемым случаем.
Где проводится борьба с саркомой молочной железы в Германии?
- Клиника «Нордвест», Франкфурт. Ведущий онкологический центр, соответствующий стандартам Европейского общества онкологии и Немецкого онкологического сообщества.
- Госпиталь «Шарите», Берлин. Подавляющее число специалистов здесь стипендиаты Нобелевской премии от Германии. Клиника имеет много положительных отзывов.
- Медицинский центр «Хелиос», Берлин. В стенах этого учреждения пациенты смогут получить требуемую помощь.
Стоимость лечения саркомы груди в Германии, включающего саму операцию, лучевую и химиотерапию составляет примерно 40—60 тысяч евро.
Рассмотрим, какие отзывы о борьбе с данным заболеванием в немецких клиниках встречаются.
Саркомы груди, в отличие от рака, менее чувствительны к лучевой и химиотерапии, поэтому, как и во всех странах, общепринятым методом борьбы с ней является операция. Сразу после резекции по желанию пациентки врачи проведут реконструкцию удаленных тканей молочной железы синтетическим протезом.
Безусловно, помимо оперативной помощи, израильские специалисты назначают химиотерапевтические курсы и удаление метастазов радиохирургическим образом. Широко используются современные иммуномодулирующие средства, усиливающие синтез естественных клеток-киллеров в организме.
Итак, куда можно обратиться за помощью в Израиле? Перечислим эти клиники:
- Институт саркомы, отделение онкологии, Тель-Авив. Принимает профессор Меримский. Он возглавляет Израильскую ассоциацию онкологии и радиотерапии.
- Медицинский центр «Рамат-Авив», Тель-Авив. Крупнейший частный госпиталь Израиля. Здесь имеется отделение онкологии, где пациенты могут получить всю необходимую помощь.
- Государственная больница им. Эдит Вольфсон, Холон. Клиника сочетает в себе качество и высокие технологии медицинского значения, которыми ежегодно могут воспользоваться пациенты со всего мира.
Стоимость лечения в перечисленных учреждениях зависит от особенной протекания и стадии саркомы. Предлагаем узнать, какие отзывы можно услышать среди пациентов.
Последствия лечения саркомы груди обычно связаны с ее хирургическим удалением. В раннем послеоперационном периоде у пациента могут возникнуть:
- кровотечения различного характера и интенсивности;
- нагноение швов и раневой поверхности;
- обильная лимфорея;
- общее ухудшение самочувствия.
К поздним осложнениям после проведенной мастэктомии относятся:
- лимфостаз, связанный с нарушением оттока лимфатической жидкости, что приводит к выраженному отеку и болям в области послеоперационный раны и предплечья;
- ограничения подвижности руки со стороны вмешательства временного характера.
Довольно часто осложнения затрагивают психоэмоциональную сферу человека. Это выражается в депрессивных состояниях после операции, социофобии, комплексах неполноценности. С данными проблемами пациенту поможет справиться психолог.
Значительно снизить вероятность развития рецидивов саркомы помогает химиотерапия и облучение после проведенного хирургического лечения. Они уничтожают атипичные клетки, если таковые остались в организме.
После удаления опухоли и прохождения необходимых терапевтических манипуляций пациент продолжает находиться под врачебным наблюдением. Для этого он посещает специалиста каждые 2 месяца в течение первого года выписки. Это дает возможность вовремя выявить рецидив патологии и провести его лечение.
На благоприятный исход и выживаемость оказывают непосредственное влияние перечисленные ниже факторы:
- размеры новообразования;
- степень злокачественности и распространение атипичных элементов по организму (метастазы);
- дифференцировка опухоли;
- гистологическая картина саркомы.
Согласно статистике, наибольшая выживаемость отмечается при условии высокодифференцированного характера патологии и отсутствия вовлечения в злокачественный процесс регионарных лимфатических узлов. Рассмотрим в следующей таблице, какой процент излечения ожидается, если диагностирована опухоль мягких тканей в молочной железы.
| Стадия саркомы | Процент выживаемости |
|---|---|
| ПЕРВАЯ | 85,00% |
| ВТОРАЯ | 60,00% |
| ТРЕТЬЯ | 40,00% |
| ЧЕТВЕРТАЯ | 20,00% |
Довольно часто причиной саркомы груди становится факт предшествующего доброкачественного процесса. Именно этот фактор считается медиками основным. Поэтому такие новообразования необходимо лечить или удалять, чтобы избежать перерождения опухоли.
Также важно придерживаться принципов здорового образа жизни, сбалансированно и правильно питаться, всяческими силами поддерживать работу иммунной системы. Требуется отказ от пагубных пристрастий — злоупотребления алкоголем, табачными изделиями и различными наркотическими веществами. Такие нехитрые меры предотвратят большое количество заболеваний, в том числе и онкологического характера, в частности, саркомы молочных желез.
Саркому груди несложно выявить с помощью стандартной УЗИ-диагностики молочных желез, поэтому оно должно войти в периодическую привычку. Обнаружение патологического процесса на начальной стадии гарантирует хорошие прогнозы на излечение.
Благодарим Вас за то, что уделили свое время для прохождения опроса. Нам важно мнение каждого.
источник















