Опубликовано в журнале
Терра Медика Нова »» № 1 ’98
Онкология В.Ф. Семиглазов, профессор
НИИ онкологии им. проф. Н.Н. Петрова МЗ РФ, Санкт-Петербург
Эстрогенная зависимость некоторых форм рака молочной железы (РМЖ) предопределила применение антиэстрогенов в терапии этого заболевания. Среди них препарат «Тамоксифен» занимает ведущее место в лечении как распространенных, так и ранних стадий РМЖ. Обзор 86 наиболее крупных исследований показал, что общий объективный ответ на применение тамоксифена у больных распространенным РМЖ достигает 34%. У женщин старше 70 лет этот показатель увеличивается до 43% [Cuzick J., 1996]. Наиболее высокая частота ремиссий достигнута при наличии положительных рецепторов эстрогенов и/или прогестерона (ЭР + , ПР + ). Средняя длительность ответа на тамоксифен варьирует от 2 до 24 мес. При прогрессировании опухоли в режиме обычных доз (20-40 мг ежедневно) увеличение дозы до 90 мг в день вновь приводит к ремиссии, особенно у пожилых с ЭР + -опухолями [EBCTCG — (Early Breast Cancer Trialists’ Collaborative Group), 1988]. Адъювантное применение тамоксифена у больных ранними формами РМЖ приводит к сокращению смертности на 18-20% в первые 5 лет наблюдения среди женщин старше 50 лет [EBCTCG, 1990].
Клинически наиболее важный вопрос, касающийся тамоксифена: как долго больные РМЖ должны принимать препарат? В результате 10-летних клинических испытаний, проведенных в НИИ онкологии им. Н. Н. Петрова с 1985 по 1995 гг., доказано, что даже относительно непродолжительное (около 1 года) профилактическое лечение тамоксифеном почти 1000 больных (подбор осуществлялся на рандомизированной, то есть случайной основе) улучшает показатели безрецидивности выживаемости и сокращает смертность на 8-10%: 2-летнее адъювантное лечение эффективнее однолетнего (сокращение смертности на 12-15%) [1; Baum M., et al., 1996]; 5-летнее (20 мг ежедневно) представляется еще более эффективным по промежуточным расчетам (однако сроки наблюдения пока недостаточны для достижения статистически достоверных отличий).
В 1996-1997 гг. опубликованы предварительные результаты 6 исследований [2; Baum М., et аl., 1996, Delozier Т., et аl., 1997: Rutqvist L.E., et al., 1996: Stewart H., et al., 1996: Tormey D., et al., 1996), в которых рандомизированно подобранные больные РМЖ получали адъювантную терапию тамоксифеном на протяжении различных временных периодов: 2 года против 5 лет, 5 лет против 10 лет. В одном из последних сообщений проекта NSABP В-14 содержатся доказательства преимущества 5-летнего адъювантного приема тамоксифена в сравнении с группой пациентов, вообще не получавших адъювантного лечения, а также выявлено достоверное отодвигание сроков наступления рецидива заболевания как среди женщин моложе 50 лет (в основном репродуктивного возраста), так и в более старших возрастных группах [2].
Первоначальные испытания адъювантного применения тамоксифена в сравнении с контролем, начатые в 1970 г., вскоре показали, что сроки проявления как местных рецидивов, так и отдаленных метастазов могут быть существенно отодвинуты благодаря тамоксифену [4-5]. В 1985 г. метаанализ всех рандомизированных клинических испытаний, проведенных в Оксфордском университете группой EBCTCG, включая и российских исследователей, четко показал, что 5-летняя выживаемость больных РМЖ при адъювантном применении тамоксифена может быть улучшена [EBCTCG, 1988]. В 1985 г., однако, анализ коснулся лишь 28 центров с недостаточными сроками наблюдения в некоторых из них. Но ко времени второго общего обзора EBCTCG в 1990 г. с большим числом испытаний и более длительными сроками наблюдения стало очевидным, что абсолютная выживаемость оказалась более значительной через 10 лет по сравнению с первыми 5 годами приема препарата, и этот благоприятный эффект увеличивался с увеличением длительности применения тамоксифена [EBCTCG, 1990].
В пределах этого временного ранга более продолжительное лечение оказалось более эффективным в предотвращении или отсрочке рецидива заболевания и улучшении показателей 10-летней выживаемости. Поэтому при адъювантной терапии на ранних стадиях РМЖ многие доктора рекомендуют применять тамоксифен не менее 2 лет или около 5 лет [Rouesse J., et al., 1996], и существует мнение, что для некоторых пациентов лечение должно продолжаться до 10 лет или даже неопределенно долго [Baum М. et al., 1996].
Однако применение тамоксифена сопровождается рядом побочных неблагоприятных эффектов, частота и тяжесть которых могут усилиться при более длительном приеме препарата. Пожалуй, наиболее важным из них является увеличение частоты рака эндометрия [Fisher В., et al., 1994, Fornander Т., et al., 1989; Rutqvist L.E., et al., 1995]. Известно, что при лечении тамоксифеном в течение нескольких лет (от 2 до 5) регистрируется одна дополнительная смерть от рака эндометрия на 1000 женщин, принимавших тамоксифен [4]. Вероятность таких событий по частоте в 40 раз уступает величине сокращения заболеваемости раком противоположной молочной железы.
Несмотря на то, что с точки зрения отдаленной перспективы, то есть выживаемости леченных больных, польза тамоксифена намного перевешивает опасность, продолжаются оживленные дебаты об оптимальных сроках лечения. Часть исследователей полагает, что и 2-летнего приема тамоксифена вполне достаточно [Fornander Т., et al., 1989: Rouesse J.,et al., 1996], в то время как другие доктора склоняются к тому, что 10-летний срок адъювантного лечения является предпочтительным [6].
Чрезвычайно трудно дать прямой ответ, так как наблюдается существенный благоприятный «пережитковый» («carry over»), по R. Peto, эффект, продолжающийся и после окончания лечения тамоксифеном. Таким образом, даже несколько лет адъювантной терапии тамоксифеном сопровождаются сокращением ежегодной частоты рецидивирования и смертности не только в период лечения, но также в течение нескольких лет после окончания лечения [2, EBCTCG, 1988]. Этот устойчивый благоприятный эффект был полезен в испытаниях с 1-2 — летним приемом тамоксифена в сравнении с контролем (без тамоксифена), так как увеличивал отличия даже 10-летней выживаемости между лечебной и контрольной группами.
Однако в испытаниях, сравнивающих прекращение приема тамоксифена после нескольких лет (от 2 до 5 лет) с группой больных, продолжающих его прием еще несколько лет, этот «пережитковый» эффект может вначале оказаться помехой для правильной оценки, так как устойчивый благоприятный эффект в контроле (с более коротким периодом лечения тамоксифеном) возможно означает, что в первые несколько лет дополнительного лечения может наблюдаться лишь небольшая выгода.
Таким образом, с точки зрения биостатистики [4], клинические испытания, в которых сравниваются 2-летнийприем тамоксифена с 5-летним, должны сопровождаться не 5-, а 10-летним периодом наблюдения, а испытания, в которых сравнивается 5-летний прием тамоксифена с 10-летним, должны основываться на 15-летнем периоде наблюдения после установления первичного диагноза.
Более того, даже испытания, сравнивающие несколько лет адъювантного лечения тамоксифеном с более продолжительными сроками лечения и с последующим длительным сроком наблюдения за больными, включающие в совокупности несколько десятков тысяч пациентов, нуждаются в широком международном сотрудничестве с точной интерпретацией полученных «общих» данных. Тем не менее, ранние результаты 6 недавно опубликованных испытаний представляют существенный интерес (таблица).
Таблица.
Сводные результаты шести наиболее крупных клинических испытаний значения продолжительности лечения тамоксифеном
| Количество больных | Шведское испытние | CRC, Британия | Название программы и длительность назначения тамоксифена, лет | |||||||||
| FNCLCC, Франция | Шотландское испытние | NSABR B-14, США | ECOG, США | |||||||||
| 2 года | 5 лет | 2 года | 5 лет | 2 года | > 2 лет до рецидива заболевания | 5 лет | 10 лет | 5 лет | 10 лет | 5 лет | 10 лет | |
| Рандомизированные больные РМЖ | 1744 | 1801 | 1470 | 1467 | 1882 | 1911 | 169 | 173 | 570 | 583 | 93 | 100 |
| Рецидивы и отдаленные метастазы | 279 15,9% | 288 12,6% | 190 12,9% | 145 9,8% | 318 16,8% | 258 13,5% | 34 20% | 44 25,4% | 19 3,3% | 34 5,8% | 23 24,7% | 15% |
| Смерть от РМЖ | 162 9,2% | 132 7,3% | 110 7,4% | 94 6,4% | 130 6,9% | 59 3,0% | 25 14,7% | 32 18,4% | 9 1,5% | 16 2,7% | 8 8,6% | 8 8% |
| Другие причины смерти | 92 5,2% | 78 4,3% | 14 0,95% | 18 1,2% | 134 7,1% | 228 11,9% | 15 8,8% | 16 9,2% | 5 0,87% | 9 1,5% | 2 2,15% | 6 6% |
| Все случаи смерти | 254 14,5% | 210 11,6% | 124 8,4% | 112 7,6% | 264 14% | 287 15,0% | 40 23,6% | 48 27,7% | 14 2,45% | 25 4,28% | 10 10,7% | 14 14% |
Шведская кооперативная группа по изучению РМЖ сравнивала эффективность 2-летнего применения тамоксифена с 5-летним у больных на ранних стадиях РМЖ с ЭР + -опухолями. Группа пришла к заключению, что больные, которые в результате рандомизации получали препарат 5 лет, характеризовались более продолжительной общей и безрецидивной выживаемостью по сравнению с теми, кто получал тамоксифен только 2 года [Rutqvist L.E., et аl., 1996].
В другое исследование (NSABPB-14), начатое в 1982 г., спланированное на первом этапе как «адъювантный тамоксифен против плацебо», а далее — как «тамоксифен в течение 5 лет в сравнении с более продолжительным приемом», включались больные РМЖ без метастазов в регионарные лимфатические узлы, то есть на самых ранних стадиях рака [2]. Промежуточный анализ результатов этого исследования дал основание Национальному Онкологическому Институту США выступить с заявленияем о том, что применение тамоксифена свыше 5 лет не приносит существенной пользы, так как число больных с рецидивом заболевания увеличилось с 3,3% до 5,8%.
В декабре 1996 г. были опубликованы результаты исследования по программе CRC (Cancer Research Campaign) в Лондоне. В испытание включались больные в возрасте 50 лет и старше, безотносительно к содержанию рецепторов эстрогенов. Подобно Шведскому исследованию в программе CRC было обнаружено, что пациенты, получавшие тамоксифен 5 лет, характеризовались более продолжительным периодом до рецидива заболевания, то есть более высокой безрецидивной выживаемостью. Однако в отличие от Шведского испытания не было получено достоверных преимуществ общей выживаемости при большей продолжительности терапии тамоксифеном.
В исследовании, проведенном во Франции группой FNCLCC [DeloizerT., et аl., 1997], больные РМЖ были рандомизированы на получающих тамоксифен в течение 2-3 лет по сравнению с более продолжительным, до развития рецидива заболевания, приемом препарата. Показатели 5-летней безрецидивной выживаемости у больных с более длительным приемом тамоксифена достоверно (р = 0,0025) выше, чем в контроле (82% против 76%). Однако показатели общей выживаемости в сравниваемых группах не отличались (85 и 86%).
Шестое опубликованное исследование [Tormey D., et аl., 1996] проведено Восточной Кооперативной Онкологической Группой (ECOG). Это рандомизированное испытание для сравнения эффективности 5-летнего лечения тамоксифеном с более чем 5-летним у больных РМЖ с метастазами в регионарных лимфатических узлах. В этом исследовании не было обнаружено отличий в показателях общей выживаемости при различных лечебных стратегиях. Однако в группе больных с ЭР + заметна тенденция к более высокой выживаемости при более продолжительном лечении тамоксифеном, хотя отличия при этом сроке наблюдения пока статистически недостоверны.
Как при метаанализе всех испытаний адъювантного применения тамоксифена в сравнении с контролем [EBCTCG, 1992], так и в этих шести испытаниях различной продолжительности применения тамоксифена не обнаружено убедительных доказательств того, что какие-либо другие причины смерти, кроме РМЖ и рака эндометрия, имеют связь с приемом тамоксифена. На последней встрече в 1995 г. в Оксфорде группа EBCTCG [EBCTCG, 1996] пришла к заключению, что испытания, в ходе которых сопоставляется различная продолжительность приема тамоксифена, еще не могут быть всесторонне проанализированы, и такой анализ предполагается выполнить в 2000 году. Поэтому может оказаться преждевременным заявление Национального Института Рака (США) о том, что результаты испытания NSABP В-14 и Шотландского испытания [2, Stewart Н., et аl., 1996] дают основания заключить определенно, что 5-летнее лечение тамоксифеном является достаточным.
Профессор М. Baunn из Лондона, один из авторов проекта CRC, заявил, что он не согласен с заключением NSABP о том, что 5-летний период лечения тамоксифеном оптимален. Он агитирует онкологов включать как можно больше пациентов в исследования по определению оптимальных сроков и продолжительности адъювантного применения тамоксифена. Профессор считает заключение, сделанное на основании промежуточных результатов программы NSABP, «интеллектуальным мошенничеством». Скорее всего к 2000 году, а, может быть, еще и позже, клиницисты будут располагать достаточным числом пациентов и сроками наблюдения за ними, чтобы решить, является ли 5-летнее лечение тамоксифеном достаточным. Многие полагают, что упускается 2-3% дополнительной выгоды от более длительной терапии тамоксифеном. Исследования на животных и другие экспериментальные данные свидетельствуют о том, что тамоксифен — цитостатик и своего рода супрессор опухоли, но он не убивает опухолевые клетки: когда лечение тамоксифеном прекращается, опухоль рецидивирует, поэтому более продолжительное применение тамоксифена представляется более предпочтительным и благоприятным для судьбы больных РМЖ [3; Howell A., et аl., 1996]. С целью получения надежной оценки эффективности и безопасности длительного (более 5 лет) адъювантного применения тамоксифена организована международная научная программа ATLAS (Adjuvant Tarnoxifen-Longer Against Shorter) с штаб-квартирой в Оксфордском университете.
В мире около 1 млн. женщин принимают тамоксифен в качестве профилактики рецидива заболевания после хирургического лечения РМЖ. Даже если небольшая часть их положительно реагирует на тамоксифен, большинству все же он спасает жизнь, а это тысячи спасенных.
Перспективным представляется использование для адъювантной терапии рака молочной железы антиэстрогенов II поколения, в частности торемифена («Фарестон»), который не повышает частоту рака эндометрия. Однако этот вопрос требует дополнительного освещения.
1. Семиглазов ВФ. Проблемы рака молочной железы на пороге XXI века. Актовая речь, посвященная 70-летию НИИ онкологии им. Н.Н. Петрова. СПб. 1997. 17 сс.
2. Fisher В, Dignam I, Bryant J, et аl. Five versus more than five years of tarnoxifen therapy for breast cancer patients with negative lymph nodes and estrogen receptor-positive tumours. J Nati Cancer Inst 1996; 88 (21): 1529-42.
3. Jordan VC. Tamoxifen. A guide for clinicians and patients. Huntington, NY, USA: Oncology news Intern, 1996. 216 pp.
4. Peto R. Five years of tamoxifen — or more? (editorial). J Nati Cancer Inst 1996; 88: 1791-3.
5. Piccart MJ, DileoA, Roy J, et аl. Breast cancer: is there a new standard in adjuvant treatment? 21st ESMO Congress Educational Book. Vienna, Austria, November 1-5, 1996: 15-27.
6. Swain S. Tamoxifen: the Long and Short of it (editorial). J Nati Cancer Inst 1996; 88: 1510-3.
источник
Тамоксифен — это наиболее старый и хорошо знакомый препарат из группы селективных модуляторов эстрогеновых рецепторов.
Тамоксифен — показан при гормонально-позитивном раке молочной железы у женщин как в пременопаузе, так и в постменопаузе. Тамоксифен принимают как правило 5 лет. Однако, при метастатическом распространении рака молочной железы тамоксифен принимается столько времени, сколько продолжается его эффективность.
Тамоксифен показан для снижения риска рака молочной железы у женщин:
С высоким риском рака молочной железы, но не страдавших этим заболеванием ранее.
Страдающих неинвазивным гормонально-позитивным раком молочной железы (протоковая карцинома in situ).
Страдающей инвазивным гормонально-позитивным раком молочной железы на любой стадии.
Тамоксифен обладает очень слабой эстрогенной активностью. Попадая в кровоток, он разносится по всему организму. При наличии раковых клеток с рецепторами эстрогена он соединяется с ними и не дает взаимодействовать им с натуральным эстрогеном. Поскольку тамоксифен обладает очень слабым эстрогеновым эффектом, он оказывает очень незначительный стимулирующий эффект на клетки. А блокируя свободные эстрогеновые рецепторы на поверхности раковых клеток он подавляет стимулирующий эффект гормонов на опухоль.
Таким образом, тамоксифен действует как антиэстроген. Следует отметить и тот факт, что тамоксифен может блокировать эстрогеновые рецепторы и в здоровых клетках молочных желез. Этот эффект позволяет использовать данный препарат с целью предупреждения аномального роста клеток и тем самым служит профилактикой возникновения рака молочной железы.
Кроме того, блокируя рецепторы эстрогена тамоксифен помогает сократить риск развития рака молочных желез у женщин с высоким риском этой опухоли, которые не болели раком. Вдобавок к этому у пациенток, перенесших рак молочной железы, тамоксифен позволяет уменьшить риск возникновения рака в другой железе.
Сочетание тамоксифена с другими методами лечения
Гормональная терапия не может заменить другие формы лечения. Ценность каждого метода повышается в совместном применении положительных эффектов.
Гормональное лечение можно может быть рекомендовано отдельно либо в сочетании с химиотерапией или лучевой терапией (но не одновременно с химиотерапией).
В одном из исследований было показано, что сочетание тамоксифена с лучевой терапией намного эффективнее снижает риск рецидива рака после лампэктомии у женщин с гормонально-зависимым раком молочной железы, чем отдельный прием тамоксифена. Это отмечалось даже у пациенток с очень малыми размерами опухоли (менее 1 см). В другом же исследовании была выявлена одинаковая эффективность этих методов у паценток с очень малым размером опухоли. Это означает, что лучевая терапия после операции очень важна, даже если у Вас очень малые размеры опухоли и Вы принимаете тамоксифен.
Положительный эффект сочетания тамоксифена и химиотерапии зависит от конкретной ситуации.
Можно сказать, что гормональная терапия у пациенток с гормонально-зависимым раком молочной железы намного эффективнее, чем химиотерапия. Но химиотерапия так, же может быть эффективна в случае, если у Вас имеется высокий риск рецидива рака, например, если у Вас выявлено поражение раком лимфоузлов, то вполне оправдано применение в этой ситуации всех возможных методов лечения для того, чтобы как можно больше сократить риск.
В случае если у Вас обнаружен гормонально-позитивный рак молочной железы и лимфоузлы при этом не поражены, пользы от химиотерапии в данной ситуации будет мало, в отличие от гормонального лечения. Кроме того, побочные эффекты химиотерапии переносятся в таком случае намного тяжелее, чем эффекты гормонального лечения.
Тамоксифен больше не эффективен
Антиэстрогенный эффект тамоксифена со временем ослабевает. В конце концов, тамоксифен больше не оказывает нужного влияния на клетки молочной железы. Иногда он может даже действовать как настоящий эстроген, оказывая стимулирующее влияние на клетки, вместо того, чтобы их подавлять.
Дело в том, что эстрогеновые рецепторы могут изменяться в плане своего размера, формы, плотности или функции. В результате тамоксифен уже не может оказывать прежней эффект на эти рецепторы. Либо особые молекулы (протеины), которые помогают тамоксифену проявлять свой эффект, начинают иссякать или даже противодействовать тамоксифену.
У некоторых женщин может быть рак молочной железы, при котором могут иметься как гормонально-позитивные клетки, так и гормонально-негативные. В таком случае некоторые клетки рака эффективно реагируют на тамоксифен, а некоторые не реагируют.
В случае, если пациентка в постменопаузе принимает тамоксифен два – три года и он перестает давать эффект, врач обычно переводит женщину на другие гормональные препараты – ингибиторы ароматазы.
Побочные эффекты тамоксифена:
Сгущение крови, что приводит к тромбозам,
Повышенный риск развития рака матки,
Ненормальный рост эндометриоидной ткани (эндометриоз),
Проблемы с фертильностью (способностью забеременеть),
Истончение волос и ногтей.
Редкие и недоказанные побочные эффекты тамоксифена:
Изменения со стороны зрения. Побочные эффекты со стороны глаз хоть и очень редкое явление, но все же присущи тамоксифену. В прежние времена, когда тамоксифен назначался в дозах, в два раза выше, чем применяются сейчас, тамоксифен оказывал воздействие на роговицу и сетчатку глаза. Небольшое исследование показало, что сегодня такое явление встречается очень редко и оно обратимо после прекращения приема препарата. В современных руководствах нет строго определенных показаний для регулярного контроля за зрением при приеме тамоксифена. Однако, если Вы замечаете какие-либо изменения или нарушения зрения, необходимо обратиться в офтальмологу.
Рак печени. Исследования показали, что прием тамоксифена никак не отражается на риске развития рака печени. Известно, что большие дозы тамоксифена могут вызывать рак печени у лабораторных крыс, но этот факт, скорее всего, связан с биологией, так как даже у мышей в этом эксперименте рак печени не возникает.
источник
Тамоксифен. Исследование, поднимающее новые вопросы
21 января 2013
Тамоксифен так долго использовался для лечения рака груди, что большинство из нас предполагало, будто мы знаем о нем все. В том числе и то, как долго женщины должны его принимать. Но в декабре прошлого года, в Сан-Антонио на симпозиуме посвященному раку молочной железы исследователи представили результаты нового исследования по тамоксифену.
В это большое международное исследование было включено 6846 женщин с ранними стадиями гормоночувствительного рака молочной железы, которые уже принимали тамоксифен в течение пяти лет. Половина этих женщин использовала тамоксифен еще пять лет, а другая половина принимала плацебо.
Результаты: После наблюдения женщин в течение последующих пяти лет, исследование показало, что женщины, которые оставались на тамоксифене десять лет, имели меньшую вероятность рецидива или смерти от рака молочной железы, чем женщины, которые вторые пять лет принимали плацебо.
А именно, среди 3428 женщин которые принимали таимоксифен 10 лет, рецидивы получили 617 человек, а летальных исходов случилось 331. А в контрольной группе, которая пять лет принимала тамоксифен и пять лет плацебо, из 3418 женщин рецидивы были у 711 и умерли 397.
Это противоречит тому, что большинство из нас могли бы предсказать, и это показывает, почему клинические испытания так важны. Это также означает, что мы в настоящее время сталкивается с новыми вопросами о том, как лучше всего использовать тамоксифен и ингибиторы ароматазы для лечения ранней стадии рака молочной железы.
Предыдущие исследования показали нам, что пять лет тамоксифена действуют лучше, чем десять, что и дало нам наш текущий стандарт лечения: пять лет.
Впоследствии, когда ингибиторы ароматазы сравнивали с тамоксифеном в клинических испытаниях для ранней стадии рака молочной железы у женщин в постменопаузе, оба препарата давали на пять лет.
В этих исследованиях ИА показали лучшие результаты. Таким образом, мы изменили стандарт медицинской помощи, рекомендуя женщинам в постменопаузе принимать ИА вместо тамоксифена.
Но потом мы узнали , что прием тамоксифена в течение двух-трех лет, а затем ИА в течение следующих двух-трех лет — это лучше, чем пять лет ИА. И это стало новой рекомендацией для женщин в постменопаузе.
На протяжении многих лет для женщин, не достигших менопаузы (которые не могут принимать ИА, потому что это считалось эффективным препаратом только у женщин в постменопаузе) стандарт медицинской помощи никогда не изменялся: тамоксифен в течение пяти лет. Теперь этот стандарт видимо придется пересмотреть.
Возможно, что и для женщин в постменопаузе также следует изучить новые схемы лечения: Может быть для женщин в постменопаузе десять лет приема тамоксифена лучше, чем пять лет тамоксифен, а затем пять лет ИА? Чтобы ответить на этот вопрос необходимо будет провести дополнительные исследования.
Что произойдет, если женщины в постменопаузе вернутся на тамоксифен еще на пять лет после окончания пятилетнего курса ИА? Ингибиторы ароматазы работают так, что в результате уменьшается содержание эстрогена по всему телу. Но тамоксифен работает по-другому. Он блокирует рецепторы эстрогена к раковым клеткам, но действует как эстроген в костях, печени и матке. И схема их совместного применения могла бы легче переноситься при длительном применении.
А как насчет других рисков и выгод? Тамоксифен снижает уровень холестерина, улучшает плотность костей, и это хорошо как и в пре- так и в постменопаузе. Самый большой риск заключается в вероятности возникновения рака матки . Этот побочный эффект менее страшен для женщин до менопаузы, но имеет более высокий риск у женщин в постменопаузе. Это, конечно же, не огромный риск, но вполне реальный.
Что вы должны делать? Все зависит от того, находитесь ли вы в пременопаузе или в постменопаузе. Если вы находитесь в пременопаузе и не ушли в менопаузу во время пяти лет приема тамоксифена, то имеет смысл остаться на нем еще на пять лет.
Если вы находитесь в постменопаузе, это зависит от того, как вы можете терпеть побочные эффекты ИА. Если побочные эффекты ИА слишком велики, то имеет смысл вернуться на тамоксифен.
В общем-то меня в этом исследовании, мягко говоря, не убедила приведенная статистка(((
А именно:
Посчитаем изменение процента заболеваемости и смертности
Принмали тамоксифен 3428. Из них получили рецидив 617(17.9%) и умерли 331(9.7%).
Принимали плацебо 3418. Из них получили рецидив 711(20.7%) и умерли 397(11.6).
То есть безрецидивность при приеме препарата выше на 2.8% и смертность на 1.9, чем при приеме плацебо.
Внимание — вопрос))) А каковы пределы статистичесой погрешности? Может эта мизерная разница лежит в ее пределах? Или может у меня продолжается химия мозга, я чего-то не догоняю и считать следует как-то по-другому? о_О
источник
Фиброаденоматоз молочной железы – что это такое? О существовании многих разновидностей опухолей молочной железы знает практически каждая женщина и, обнаружив у себя в груди уплотнения, надеется, что эти образования не злокачественные. Многие заболевания груди носят доброкачественный характер. Одним из таких является фиброаденоматоз молочной железы.
Фиброаденоматоз – одна из разновидностей доброкачественных поражений груди, вызванная расстройством гормонального фона. Фиброзно-кистозная болезнь или фиброаденопатия является одним из видов диффузной мастопатии молочных желез.
Заболевание сопровождается образованием кист в груди вследствие патологического разрастания соединительных тканей. Является узловой формой мастопатии, имеющей четкие контуры и мелкозернистую поверхность.
По МКБ-10 (Международная классификация болезней) имеет код №60.2.
Различают следующие виды фиброаденоматоза молочной железы:
- дольковый – наблюдается разрастание соединительной ткани, что приводит к увеличению числа долек;
- фиброзный — происходит врастание соединительной ткани в мышечную (фиброзную), вызывающее нарушение структуры волокон ткани;
- кистозный – образуются кистозные полости различного размера;
- протоковый – разветвляется сеть протоков, они становятся расширенными;
- пролиферативный – сопровождается разрастанием эпителиальной ткани в область развивающихся кист и молочных протоков;
- диффузный (дфам, цистофиброаденоматоз) – признаки диффузного фам – рассеянные по всей груди узелки;
- липофиброматоз – помимо соединительной ткани разрастается и жировая ткань;
- локализованный – пораженный участок размером от 1 до 6 см находится в определенном сегменте груди;
- фибросклероз – в груди образуется уплотнение с неровными краями, сопровождающееся болевым симптомом, выделениями из соска, отеками груди.
Фиброаденоматоз молочной железы смешанного типа – сочетает в себе признаки нескольких разновидностей фиброаденом. При данном виде заболевания уплотнение разрастается внутри протока и за его пределами.
В медицине встречается такое понятие, как SUSP-фиброаденома. Это означает подозрение на фиброаденоматоз молочной железы. Также фиброаденоматоз подразделяют на такие виды, как четко выраженный, выраженный незначительно и умеренно выраженный. Но точных характеристик для этих разновидностей фиброаденоматоза нет.
Пролиферацией называют разрастание тканей путем деления клеток. При фиброаденоме в пролиферирующей форме происходит слияние перегородок, которые разделяют отдельные кисты. При этом всю полость заполняют возникающие наросты больших размеров. В просветах между кистами и протоками может образовываться большое число мелких наростов. Эти наросты, выстилаясь слоями, заполняют кисту изнутри или полностью перекрывают расширенный проток.
Фиброаденоматоз молочной железы может встречаться также в диффузной форме, т.е. в железе рассеивается множество кист. Локальный фиброз характеризуется групповым расположением пораженных участков, тем самым легче обнаружить уплотнения в груди. При узловой форме фиброаденоматоза несколько кист, сливаясь, образуют болезненный узелок.
Фиброаденоматоз встречается в основном в верхнем наружном квадранте (ВНК).
Этот процесс может быть двухсторонним. Узлы, напоминающие лепешки, могут одновременно развиваться в левой молочной железе (лмж) и правой (пмж). Данное заболевание в большинстве случаев наблюдается у женщин в возрасте от 35 до 40 лет.
Развитие фиброаденоматоза молочной железы связано с нарушением выработки половых гормонов. Это связано с нарушениями функций яичников, печени или щитовидной железы.
К факторам риска относят следующее:
- стрессы – частые стрессы подавляют деятельность яичников и плохо отражаются на эндокринной системе в целом;
- курение;
- ранний отказ от грудного вскармливания – по ошибочному мнению многих женщин лактация плохо отражается на общем виде груди, но грудное вскармливание служит профилактикой фиброаденоматоза молочной железы (ФАМ);
-
хронические заболевания половых органов – яичники вырабатывают гормоны эстрогены и прогестероны. С нарушением функции яичников происходит гормональный сбой, что может спровоцировать развитие фиброаденоматоза молочных желез.
Женщина, обнаружив у себя даже маленькую шишечку в грудине, задумывается не опасно ли данное образование для её жизни. Одним из симптомов развития аденофиброза является появление колющих болей в груди. Они могут усиливаться перед началом менструации. Появляется также жжение, ощущение набухания и давления в молочной железе из-за отечности соединительной ткани. Грудь становится более плотной.
Появляются выделения из груди различных оттенков: зеленые, розовые, черноватые. При надавливании они могут вытекать из соска. При физической нагрузке боли усиливаются. Увеличиваются в размерах подмышечные лимфоузлы. Возможны нарушения менструального цикла.
Нередко встречается фиброаденома с кровотоком в центре молочной железы. Это значит, что опухоль растет и питается за счет организма больной. В этом случае прибегают к хирургическому вмешательству.
 Чем опасен диагноз фиброаденоматоз молочной железы?
Чем опасен диагноз фиброаденоматоз молочной железы?
Фиброматоз молочной железы заболевание не смертельное. Узловая форма схожа с раком груди и на фоне мастопатии возможен переход к развитию злокачественных образований. При своевременном выявлении недуга возможно полное излечение.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
- пальпация – врач ощупывает грудь для выявления места расположения уплотнений, очага фиброаденоматоза. Пальпацию проводят в положении стоя и лёжа. Легче выявить уплотнения на 7-10 день цикла. В этот период грудь более мягкая. Большое значение имеют размер, форма и количество уплотнений;
- маммография. При маммографии делается рентгеновский снимок грудной железы в двух проекциях;
- УЗИ – является дополнением маммографии. На УЗИ врач может увидеть одиночные фиброзные уплотнения, их расположение и расширены ли выводящие протоки;
- биопсия – посредством гистологического анализа исследуются ткани из очагового узла под микроскопом;
- анализ на гормоны – эстрогены, пролактин, прогестерон, а также на гормоны щитовидной железы;
- дуктография – делается рентген млечных протоков. Для этого в молочный проток вводится специальное вещество;
- допплеросонография – УЗИ сосудистой системы груди; цветной снимок показывает наличие уплотнений и разветвление сосудов.
В некоторых случаях проводят цитограмму — анализ на выявление присутствия раковых клеток.
Аденоматоз молочной железы лечат исходя из возраста женщины, разновидности и стадии заболевания. При этом важны результаты анализов на гормоны и эндокринные заболевания. Применяют два вида лечения:
- консервативное лечение;
- хирургическое вмешательство.

Для восстановления гормонального фона применяются препараты:
- Эутирокс – для лечения заболеваний щитовидной железы, гипо- и гипертиреоза;
- Тамоксифен – снижает выработку в яичниках эстрогена;
- Жанин – восстанавливает менструальный цикл;
- Даназол – содержит андрогены, снижает выработку гормонов гипофиза, влияющих на выработку эстрогенов;
- Дюфастон – повышает уровень прогестеронов;
- Достинекс – уменьшает концентрацию в крови пролактина.
В дополнение к этому в обязательном порядке назначаются витаминные комплексы, имеющие в своем составе витамин А, ослабляющий действие гормонов эстрогенов, витамин В, снижающий выработку пролактина, витамин Е, усиливающий действие прогестеронов, а также витамины С и РР для укрепления сосудов и улучшения кровообращения.
Назначаются также успокоительные средства, обезболивающие препараты на растительной основе (мамоклам) и препараты для нормализации работы печени (карсил, эссенциале форте).
Как дополнение также применяют лечение народными средствами. В растениях содержатся фитогормоны, нормализующие выработку эстрогена, прогестерона и пролактина. Для изготовления народных лекарственных средств используют жасмин, гранат, подорожник, шалфей, чеснок, ячмень, календула, алтей и др.
Перед применением народных средств необходимо проконсультироваться с врачом.
С помощью хирургического вмешательства удаляется крупный фиброкистоз, локализированный в определенном участке груди. Проводят иссечение очага поражения. Возможно удаление отдельного сектора молочной железы. Когда обнаруживаются множественные фиброаденомы, расположенные по всему объему, пораженную железу удаляют полностью. После проведения операции иссеченный участок фиброза отправляется на анализ. Данный вид лечения может гарантировать полное излечение. После операции могут появиться температура, покраснение кожи, болезненность.

Необходимо отказаться от курения, не употреблять алкоголь, носить удобное белье, избегать травмирования груди, меньше подвергаться стрессам. Для поддержания нормального гормонального фона необходимо вести регулярную половую жизнь, как можно дольше вскармливать грудью, избегать абортов, правильно использовать контрацептивы. Ежемесячно нужно проводить самостоятельно пальпацию грудины и по возможности обращаться за консультацией к маммологу.
Проведение процедуры ЭКО при фиброаденоматозе молочной железы вызывает множество споров, так как фиброаденоматоз является гормонозависимым заболеванием. При процедуре ЭКО применяются гормональные препараты, способные ускорить рост опухоли и усилить болевые ощущения.
Неизвестно как может повести себя организм в этом случае. Вопрос о том, стоит ли проводить процедуру экстракорпорального оплодотворения при фиброаденоматозе решает врач-онколог.

По мнению многих врачей развитие многих заболеваний связано с психосоматикой. Под этим понимается, что от состояния души, различных переживаний и мыслей, настроения и самовнушения может начать свое развитие любое заболевание. Поэтому каждый человек должен вести правильный образ жизни, больше отдыхать и беречь свое здоровье, избегая частых стрессов, негативных эмоций и переживаний.
Видео по теме
источник
Дистрофические изменения в грудной железе, которые могут встречаться как у женщин, так и у мужчин, носят название фиброаденоматоз молочной железы.
Иногда к этому заболеванию применяют термин кистозная мастопатия, аденофиброз, фиброматоз, болезнь Реклю. Фиброаденоматоз характеризуется появлением множественных небольших узелков, малоподвижных по отношению к окружающим тканям.

Основополагающей причиной развития фиброаденоматоза считается дисбаланс гормональной системы в организме. Это происходит в следующих случаях:
- стрессовые ситуации – психическая нестабильность, психоэмоциональные срывы являются фактором, способствующим развитию многих заболеваний, в том числе и мастопатии. Особенно, если человек находится в стрессовом состоянии постоянно или длительное время, это сказывается на активности эндокринных желез;
- сексуальные проблемы – практика прерванного полового акта, нерегулярный секс или отсутствие постоянного полового партнера, неудовлетворение сексуальных потребностей;
- сопутствующие гинекологические заболевания и проведение искусственных абортов, в том числе и медикаментозных – здоровье половой сферы предусматривает и нормальную выработку необходимых для организма гормонов (прогестерона и эстрадиола). Расстройство функциональной способности яичников, спровоцированное воспалительными процессами репродуктивных органов, нарушениями менструального цикла приводит к дисбалансу гормонального фона;
- отказ или раннее прекращение грудного вскармливания малыша – провоцирует застой в молочных железах. Если нет проблем с количеством молока, грудное кормление следует практиковать как минимум в течение года после рождения ребенка;
- патологии щитовидной железы – недостаток или избыток гормонов щитовидки влияет и на баланс половых гормонов.
Также в этот список можно включить и болезни печени – этот орган принимает участие в выведении из организма продуктов распада гормонов. Их несвоевременное или неполное выведение также провоцирует нестабильность гормонального уровня.

Клиническими признаками фиброаденоматоза могут быть:
- часто повторяющиеся колющие боли, особенно перед началом месячных выделений;
- ощущение давления и жгучей боли в грудной железе;
- выделения из молочных протоков, как самостоятельные, так и появляющиеся при сдавливании соска;
- иногда увеличиваются лимфоузлы в подмышечной области;
- грудная железа набухает и становится плотной.
Болезненность имеет свойство усиливаться после нервного или физического перенапряжения.
Фиброаденоматоз может протекать в различных формах:
- диффузный фиброаденоматоз молочных желез – рассеянная форма заболевания, когда патологические очаги имеют распространенный характер, располагаясь повсеместно на одной или двух железах. Пальпаторно определяют множество узелков, характеризующихся неоднородными зернистыми болезненными уплотнениями.
- локализованный фиброаденоматоз молочной железы – наличие уплотнений в грудной железе, имеющих более плотную структуру, нежели при аденозе или мазоплазии. Иногда пациентки отмечают болезненность при пальпации. Края узловых образований определены относительно четко, кожа над ними уплотнена, представляет собой неравномерную бугристость.
- очаговый фиброаденоматоз молочной железы – доброкачественный процесс, характеризуется очаговым замещением железистой ткани фиброзной, проявляется появлением очаговых уплотнений в грудной железе. Болезненность ощущается не во всех случаях заболевания.
- кистозный фиброаденоматоз молочных желез – представляет собой форму фиброаденоматоза, при которой обнаруживаются множественные и многокамерные образования по типу кист. Данные кисты представляют собой гомогенные четко обозначенные уплотнения со сглаженными контурами. Кисты могут располагаться поодиночке или группами.
- фиброзный фиброаденоматоз молочных желез – уплотнения в грудной железе с преобладанием фиброзного разрастания тканей. Как правило, такое состояние развивается вследствие эпителиально-мезенхимального перехода, когда клетки эпителия обретают фенотипические способности мезенхимальной клетки. Чаще всего это случается после перенесенной травмы, либо инфекционно-аллергического процесса.
- узловой фиброаденоматоз молочной железы – для такой формы заболевания характерно появление локализованных небольших уплотнений, с наибольшим ощущением боли именно в зоне узлового разрастания ткани. Узловой фиброаденоматоз обычно возникает на фоне или как следствие диффузного фиброаденоматоза.
Сопутствующие признаки всех форм заболевания выражаются в нарушении менструальной функции, психической и эмоциональной неустойчивости, проблемах с зачатием и вынашиванием ребенка, ухудшении состояния ногтей, волос и кожных покровов.

Обследования груди могут быть стандартными, специальными и дополнительными.
К стандартным методам обследования относятся:
- маммография (в двух проекциях) – один из самых информативных и распространенных способов диагностики. Возможность большого увеличения и высокого разрешения картины позволяет обнаружить даже самые незначительные патологические отклонения;
- ультразвуковое обследование (УЗИ грудной железы).
К специальным методам диагностики относятся:
- метод аспирационной биопсии – взятие необходимого материала для клеточного обследования (цитология);
- метод трукат-биопсии – взятие материала для исследования тканей (гистология);
- стереотаксическая биопсия – взятие материала из непальпируемых опухолей;
- дуктография – обследование молочных протоков желез.
Такие специальные виды обследований применяются в основном для дифференциации уплотнений при подозрении на их злокачественность.
Среди дополнительных методов диагностики могут быть назначены:
- термография – отпечаток температуры тканей на снимке (в здоровой ткани температура будет ниже);
- рентгенограмма грудной клетки;
- магнитно-резонансная либо компьютерная томография;
- обследование лимфатических узлов;
- лабораторные анализы, в том числе и на содержание гормонов.
Полная диагностика заболевания позволяет выстроить более успешную и полную схему лечения.

Основные принципы терапии фиброаденоматоза следующие:
- стабилизация гормонального уровня в организме;
- симптоматическое лечение и восстановление поврежденных тканей желез.
Для определения необходимой схемы терапевтических мероприятий необходимо установить и устранить причину патологии, а также сбалансировать работу гормональной системы.
Подбор лечения осуществляется в зависимости от возрастной категории пациента, стадии болезни, особенности метаболизма и гормонального развития, наличия каких-либо других смежных патологий в организме.
В нынешнее время терапия данного заболевания предполагает назначение гормональных препаратов, гомеопатических средств, витаминов, антидепрессантов, адаптогенов. Для снятия болезненности могут быть назначены нестероидные антивоспалительные средства, однако это делается на непродолжительный период.
Лечение диффузного фиброаденоматоза молочных желез проводится при помощи следующих медикаментов:
- средства, влияющие на функцию щитовидной железы (в зависимости от нарушения этой функции – гипер- или гипотиреоза);
- антиэстрогены (фарестон, торемифен, тамоксифен);
- андрогенные препараты – угнетающие выработку гонадотропных гормонов (даназол);
- антипролактиновые средства – угнетающие выработку пролактина (бромкриптин);
- препараты аналоги нейрогормонов (релизинг-гормона гипоталамуса);
- препараты контрацептивного действия, регулирующие менструальный цикл (жанин, нон-овлон, три-регол);
- препараты прогестерона (прожестожель, утрожестан, дюфастон, кринон);
- витаминные препараты для улучшения обменных процессов и функциональной способности печени;
- препараты, облегчающие функцию печени (эссенциале, хофитол, артишок, карсил, гепабене);
- гомеопатические средства.
Кроме медикаментозного лечения фиброаденоматоза молочной железы, пациент должен придерживаться определенного способа питания: отказаться от кофейных напитков и крепкого черного чая, шоколада, алкоголя и курения.
В случаях неэффективности консервативного лечения может быть назначено оперативное вмешательство. Оно представляет собой секторальную резекцию грудной железы с последующим гистологическим анализом взятых материалов. Такая операция может выполняться с применением, как общего, так и местного наркоза. Размеры и сложность операции определяются формой заболевания, а также длительностью и запущенностью процесса.
В послеоперационном периоде из-за возможных болей и неприятных ощущений могут быть назначены обезболивающие средства (кетанов, препараты анальгина).
В терапии заболевания часто используют средства народной медицины, которые помогают нормализовать обмен веществ, стабилизировать уровень гормонов, активизировать защитные функции организма, успокоить нервную систему.
Природа создала много различных растений, действие которых напоминает гормональный эффект. Однако в отличие от лекарственных средств, растительные компоненты не способствуют развитию побочных проявлений. К таким растениям относятся кукурузные рыльца, валериановый корень, почки березы, шиповник, листья смородины, крапива, корень лопуха.
При местном лечении часто применяют свежие листья капусты или лопуха, прикладывая их к пораженной груди.
Лекарственное действие растений должно быть нацелено на устранение причины фиброаденоматоза. Поэтому наибольшим эффектом обладают смеси трав, где каждый компонент воздействует в комплексе, взаимно дополняя друг друга: — перемолоть 200 г свежего корня лопуха, смешать с таким же количеством натурального меда, 200 г касторового масла и соком четырех лимонов. Полученную кашицу следует выкладывать на чистую ткань и применять в виде компресса на ночь. Средство хранить в холодильнике. Длительность лечения около 2-х недель;
- взять равные доли дрожжевого теста, несоленого сливочного масла, яичного желтка, смешать. Смесью смазывать кусочки ткани и наносить на пораженный участок грудной железы. Принимать такое лечение в течение месяца;
- теплое нерафинированное подсолнечное масло (ст. ложка) следует смешать с 40 каплями ветеринарного антисептического средства асд-3. Полученную смесь использовать в виде компресса. Если в период лечения на месте компресса возникнут неприятные ощущения, необходимо терпеть до тех пор, пока это возможно: через 3-4 процедуры болезненные ощущения исчезнут;
- запечь головку лука, верхние слои удалить, а оставшуюся часть перемолоть в кашицу. Добавить столовую ложку дегтя. Смесь нанести на ткань и прикладывать к уплотнениям, компресс менять каждые 9-10 часов;
- натереть на терке полстакана морковки, прибавить полстакана свекольного сока, ст. ложку молотого в кофемолке сухого золотого корня и четыре ст. ложки масла облепихи (или любого другого). Делать компрессы, меняя их каждые 5 часов. Длительность такого лечения около двух недель;
- перемолоть в порошкообразную массу ст. ложку тмина, ст. ложку аниса, 2 ст. ложки высушенного цвета картофеля, 2 ст. ложки мелиссы. К порошку прибавить 3 ч. ложки масла зверобоя и полстакана темной муки. Вымесить лепешечку, добавляя вместо жидкости кипящую воду. На место уплотнения необходимо приложить такую лепешечку и не снимать в течение 5 часов. После лепешечку заменить на другую;
- прикладывать к молочной железе теплую мягкую часть тыквы (очищенную от семян);
- 100 г свежего несоленого сливочного масла смешать с измельченной головкой чеснока. Мазь нанести на пораженный участок груди, перевязать;
- перемешать равные доли корня валерианы, семян тмина и укропа, листьев мяты и цветков ромашки. Две полные ст. ложки сбора заварить 0,5 л кипящей воды, настоять полчаса и принимать по половинке стакана трижды в день до еды;
- перекрутить на мясорубку листья фикуса, смешать с медом по вкусу. Употреблять по ст. ложке перед каждым приемом пищи, одновременно выкладывать в виде компресса на место уплотнений. Длительность применения – одна неделя, затем через 2 недели повторяем снова.
Применение растительных препаратов при лечении фиброаденоматоза можно совмещать и с другими терапевтическими средствами, однако перед началом лечения обязательно проконсультируйтесь с доктором.
источник
Тамоксифен — это наиболее старый и хорошо знакомый препарат из группы селективных модуляторов эстрогеновых рецепторов.
Тамоксифен — показан при гормонально-позитивном раке молочной железы у женщин как в пременопаузе, так и в постменопаузе. Тамоксифен принимают как правило 5 лет. Однако, при метастатическом распространении рака молочной железы тамоксифен принимается столько времени, сколько продолжается его эффективность.
Тамоксифен показан для снижения риска рака молочной железы у женщин:
С высоким риском рака молочной железы, но не страдавших этим заболеванием ранее.
Страдающих неинвазивным гормонально-позитивным раком молочной железы (протоковая карцинома in situ).
Страдающей инвазивным гормонально-позитивным раком молочной железы на любой стадии.
Тамоксифен обладает очень слабой эстрогенной активностью. Попадая в кровоток, он разносится по всему организму. При наличии раковых клеток с рецепторами эстрогена он соединяется с ними и не дает взаимодействовать им с натуральным эстрогеном. Поскольку тамоксифен обладает очень слабым эстрогеновым эффектом, он оказывает очень незначительный стимулирующий эффект на клетки. А блокируя свободные эстрогеновые рецепторы на поверхности раковых клеток он подавляет стимулирующий эффект гормонов на опухоль.
Таким образом, тамоксифен действует как антиэстроген. Следует отметить и тот факт, что тамоксифен может блокировать эстрогеновые рецепторы и в здоровых клетках молочных желез. Этот эффект позволяет использовать данный препарат с целью предупреждения аномального роста клеток и тем самым служит профилактикой возникновения рака молочной железы.
Кроме того, блокируя рецепторы эстрогена тамоксифен помогает сократить риск развития рака молочных желез у женщин с высоким риском этой опухоли, которые не болели раком. Вдобавок к этому у пациенток, перенесших рак молочной железы, тамоксифен позволяет уменьшить риск возникновения рака в другой железе.
Сочетание тамоксифена с другими методами лечения
Гормональная терапия не может заменить другие формы лечения. Ценность каждого метода повышается в совместном применении положительных эффектов.
Гормональное лечение можно может быть рекомендовано отдельно либо в сочетании с химиотерапией или лучевой терапией (но не одновременно с химиотерапией).
В одном из исследований было показано, что сочетание тамоксифена с лучевой терапией намного эффективнее снижает риск рецидива рака после лампэктомии у женщин с гормонально-зависимым раком молочной железы, чем отдельный прием тамоксифена. Это отмечалось даже у пациенток с очень малыми размерами опухоли (менее 1 см). В другом же исследовании была выявлена одинаковая эффективность этих методов у паценток с очень малым размером опухоли. Это означает, что лучевая терапия после операции очень важна, даже если у Вас очень малые размеры опухоли и Вы принимаете тамоксифен.
Положительный эффект сочетания тамоксифена и химиотерапии зависит от конкретной ситуации.
Можно сказать, что гормональная терапия у пациенток с гормонально-зависимым раком молочной железы намного эффективнее, чем химиотерапия. Но химиотерапия так, же может быть эффективна в случае, если у Вас имеется высокий риск рецидива рака, например, если у Вас выявлено поражение раком лимфоузлов, то вполне оправдано применение в этой ситуации всех возможных методов лечения для того, чтобы как можно больше сократить риск.
В случае если у Вас обнаружен гормонально-позитивный рак молочной железы и лимфоузлы при этом не поражены, пользы от химиотерапии в данной ситуации будет мало, в отличие от гормонального лечения. Кроме того, побочные эффекты химиотерапии переносятся в таком случае намного тяжелее, чем эффекты гормонального лечения.
Тамоксифен больше не эффективен
Антиэстрогенный эффект тамоксифена со временем ослабевает. В конце концов, тамоксифен больше не оказывает нужного влияния на клетки молочной железы. Иногда он может даже действовать как настоящий эстроген, оказывая стимулирующее влияние на клетки, вместо того, чтобы их подавлять.
Дело в том, что эстрогеновые рецепторы могут изменяться в плане своего размера, формы, плотности или функции. В результате тамоксифен уже не может оказывать прежней эффект на эти рецепторы. Либо особые молекулы (протеины), которые помогают тамоксифену проявлять свой эффект, начинают иссякать или даже противодействовать тамоксифену.
У некоторых женщин может быть рак молочной железы, при котором могут иметься как гормонально-позитивные клетки, так и гормонально-негативные. В таком случае некоторые клетки рака эффективно реагируют на тамоксифен, а некоторые не реагируют.
В случае, если пациентка в постменопаузе принимает тамоксифен два – три года и он перестает давать эффект, врач обычно переводит женщину на другие гормональные препараты – ингибиторы ароматазы.
Побочные эффекты тамоксифена:
Сгущение крови, что приводит к тромбозам,
Повышенный риск развития рака матки,
Ненормальный рост эндометриоидной ткани (эндометриоз),
Проблемы с фертильностью (способностью забеременеть),
Истончение волос и ногтей.
Редкие и недоказанные побочные эффекты тамоксифена:
Изменения со стороны зрения. Побочные эффекты со стороны глаз хоть и очень редкое явление, но все же присущи тамоксифену. В прежние времена, когда тамоксифен назначался в дозах, в два раза выше, чем применяются сейчас, тамоксифен оказывал воздействие на роговицу и сетчатку глаза. Небольшое исследование показало, что сегодня такое явление встречается очень редко и оно обратимо после прекращения приема препарата. В современных руководствах нет строго определенных показаний для регулярного контроля за зрением при приеме тамоксифена. Однако, если Вы замечаете какие-либо изменения или нарушения зрения, необходимо обратиться в офтальмологу.
Рак печени. Исследования показали, что прием тамоксифена никак не отражается на риске развития рака печени. Известно, что большие дозы тамоксифена могут вызывать рак печени у лабораторных крыс, но этот факт, скорее всего, связан с биологией, так как даже у мышей в этом эксперименте рак печени не возникает.
источник
Рекомендации при мастопатиях и фиброаденомах
Обратить особое внимание на питание.
Необходимо исключить все, что способствует повышению эстрогенов (эстроген – женский половой гормон яичников) в крови. Существует целый ряд продуктов, снижающих уровень эстрогенов в крови, но есть и такие, которые обладают противоположным эффектом. Сам по себе эстроген рака не вызывает, но при возникновении опухоли способствует ее росту.
Устранить все факторы, которые приводят к гормональному дисбалансу, помогает, в первую очередь, правильное питание. В рацион необходимо включить вещества, положительно влияющие на функции систем организма, укрепляющие здоровье и снижающие риск многих заболеваний, в том числе и мастопатии. В таблице 1 указано, что можно и что нельзя употреблять при гормональном дисбалансе, в частности при мастопатии.
Таблица 1. Факторы, препятствующие и способствующие гормональному дисбалансу у женщин
Дадим некоторые пояснения нашим рекомендациям в вопросах и ответах.
Почему важно есть больше растительной пищи?
В растительной пище содержится большое количество волокон, в том числе и нерастворимых, они связывают и выводят из организма гормоны эстрогены. Нерастворимыми волокнами является агар (морская капуста и другие водоросли), часть клетчатки, которая содержится в яблоках, моркови, свекле, капусте, помидорах, перце и зерне.
Почему надо принимать пищевую добавку фервитал (или ее аналог БиоСорб)?
При недостатке в рационе пищевых волокон эта пищевая добавка восполнит их дефицит. Ее растительные волокна способствуют увеличению стула и его беспрепятственному отхождению, а следовательно, больше связанных эстрогенов будет выведено из организма. Взаимосвязь нормального стула и снижения риска развития опухолевых изменений в молочной железе и матке заметили ученые американского центра Тафта в Бостоне.
Почему чай является предпочтительным напитком?
Чай, особенно зеленый, содержит антиканцерогенные вещества. С зеленым чаем в организм человека поступают биологически активные вещества, необходимые для оздоровления организма: эфирные масла, органические кислоты, флавоноиды, флавоны, дубильные вещества, стерины, витамины А, В 1, В 2, РР, Р и С. Особенно много в зеленом чае витаминов Р и С.
Почему в рационе надо увеличить количество растений семейства крестоцветных?
К растениям семейства крестоцветных относятся редис, репа, капуста, горчица. Из этих растений выделено вещество индол-3-карбинол, которое усиливает выведение гормона эстрогена из организма.
Почему необходимо исключить из рациона бобовые (кроме сои)?
Растения семейства бобовых (бобы, горох, фасоль) и травы (клевер, донник, солодка, софора, акация желтая) являются природными источниками эстрогенов. Они усиливают желчеотделение, и это немаловажно, так как кишечная микрофлора синтезирует гормоны из желчных кислот. В сое же обнаружено вещество, по химическому составу близкое к известному препарату тамоксифен, который обладает антиэстрогенным эффектом и применяется для лечения рака молочной железы в пременопаузе и постменопаузе.
Почему необходимо исключить употребление жирной пищи?
По той же причине, что и в предыдущем случае. Пища с избыточным содержанием калорий и жиров способствует развитию рака молочной железы, яичников, кишечника, поджелудочной и предстательной желез.
Жирная пища вызывает усиленное выделение желчи. С одной стороны, кишечные бактерии начинают активно вырабатывать из желчи стероидные гормоны, которые, всасываясь в кровь, приводят к нарушению гормонального баланса организма. Стабильно повышенный уровень гормонов в крови, может стать пусковым моментом в развитии гормонозависимых опухолей.
С другой стороны, при увеличении поступления желчи и желчных кислот в кишечник кишечные бактерии перестают справляться со своей задачей переработки компонентов желчи. В связи с этим часть желчных кислот, являясь сильным химическим раздражителем, остается в кишечнике. Этот эндогенный (внутренний) канцероген не только повреждает слизистую оболочку кишечника, но и частично всасывается обратно в кровь, увеличивая прежде всего нагрузку на печень и почки.
Наконец, третий момент: на фоне избытка желчи в кишечном содержимом в системе пищеварения возникают благоприятные условия для размножения бактерий – клостридий, что в конечном итоге приводит к дисбактериозу, со всеми вытекающими симптомами и последствиями.
Дисбактериоз – это нарушение подвижного равновесия нормальной микрофлоры кишечника. Известно, что нормальная микрофлора кишечника играет важную роль в механизмах формирования иммунитета (устойчивости организма к болезням). Снижение же защитных сил организма способствует развитию опухолевого процесса.
Таким образом, при употреблении избыточного количества жиров возникает дисбактериоз, который приводит к снижению иммунитета.
Почему необходимо избегать употребления кофе?
Кофе усиливает отделение желчи. Кроме того, есть научные данные о том, что кофе, особенно в больших дозах, поднимает уровень свободных жирных кислот в сыворотке крови, что может усугублять гормональный дисбаланс у женщин.
Исключить канцерогенное влияние различных факторов в быту.
Не используйте многократно жир, оставшийся после приготовления жареной пищи, так как в нем образуются канцерогены. Не курите и не находитесь в помещении с курильщиком: канцерогены табака проникают в организм даже при пассивном курении! Попытайтесь бросить курить и не разрешайте другим курить в помещении. В наши дни есть много эффективных способов борьбы с этой зависимостью. Не отказывайтесь от них, если собственных волевых сил у вас недостаточно.
Табак содержит большое количество канцерогенных веществ. Установлено, что у курильщиков уровень эстрогена примерно в 2 раза ниже, чем у некурящих. Но у них в несколько раз возрастает выработка главного стрессового гормона – катехоламина, который может спровоцировать рак.
• Существенным шагом вперед при лечении мастопатии стало использование энзимотерапии (энзим – это фермент). Так, немецкие ученые, профессор Дитмар и главный врач акушерско-гинекологического отделения в Штарнберге (Германия), провели клинические испытания ферментного препарата вобэнзим на пациентках с мастопатией и кистами. Они показали, что профилактический прием вобэнзима уменьшает размеры кист, снижает риск развития мастопатии и существенно улучшает общее состояние женщин.
Однако перед приемом вобэнзима для профилактики мастопатии необходимо проконсультироваться с врачом и исключить опухолевое образование. На самых ранних стадиях больную с опухолью молочной железы можно вылечить, поэтому очень советуем внимательно относиться к своему здоровью, регулярно посещать врача и, даже если нет опухоли, а есть мастопатия или киста молочной железы, принимать вобэнзим для профилактики.
Вобэнзим, по данным разных авторов, уменьшает также и болевые ощущения, которые испытывают женщины с мастопатией.
Вобэнзим нельзя применять при нарушениях свертываемости крови, при индивидуальной непереносимости и при использовании гемодиализа.
• Для лечения женских болезней можно воспользоваться одним из предложенных способов народной медицины, против которых у медиков возражений нет.
Рецепт 1. При фибромиоме и мастопатии
Взять внутренние перегородки от 20–25 штук грецких орехов. Добавить 100 г 96 %-ного спирта. Настоять в темном месте при комнатной температуре.
Пить по 15–20 капель с водой 3 раза в день в течение двух месяцев.
Рецепт предложен Е. А. Ладыниной и Р. С. Морозовой (1990).
Рецепт 2. Народная целительница Л. Б. Ким (1994), кандидат химических наук, предложила рецепт приготовления настойки для лечения мастопатии из комнатного растения арум (алоказия или кала). В народе есть еще одно название этого растения – трилистник. И совершенно неслучайно. Оказалось, что три листика для этого растения оптимальное количество. Как только появляется четвертый, первый, самый старый из листьев, начинает желтеть и подсыхать. Вот он то и является сырьем для приготовления лекарства.
Взять лист арума величиной с ладонь взрослого человека, измельчить и добавить 100 г 7%-ного спирта. Настоять в прохладном темном месте в течение 10 дней. Затем процедить и принимать строго по схеме, добавляя 1 ст. ложку воды, 3 раза в день: 1-й день – 1 капля; 2-й день – 2 капли; 3-й день – 3 капли и так далее, прибавляя в день по одной капле до 52 капель (соответствует 1 ч. ложке).
С этого момента принимать по 1 ч. ложке 3 раза в день. На курс лечения требуется от 100 до 200 г настойки.
Внимательно проанализируйте свою жизнь, ее ритм. Возможно, вы сильно перенапрягаетесь, испытываете большие нервные нагрузки или работаете по ночам? Если так, постарайтесь по возможности исключить эти факторы риска.
• Для поддержания здоровья и профилактики мастопатий и фиброаденом рекомендуем принимать антиоксидантные витамины А, Е, С с минералами, сформированными в витаминно-минеральные композиции, например «Алфавит», «Компливит», «Дуовит» и др.
• При лечении мастопатий и фибромиом многие врачи рекомендуют использовать фитоадаптогены (растительные вещества, неспецифически[1] повышающие сопротивляемость организма к различным неблагоприятным воздействиям химической, физической и биологической природы).
Утром принимать экстракт элеутерококка (20–30 капель) или родиолы розовой (золотого корня) в количестве 8-10 капель, вечером – настойку пиона уклоняющегося в количестве 8 капель. Курс приема фитоадаптогенов составляет 2–3 месяца. Желательно принимать их в осенне-зимний период.
В заключение этой главы предлагаем вашему вниманию простое и доступное средство, совершенно не обременяющее ваш кошелек, – массаж рефлексогенных зон стопы. Такой массаж носит название «плантарный».
источник

 хронические заболевания половых органов – яичники вырабатывают гормоны эстрогены и прогестероны. С нарушением функции яичников происходит гормональный сбой, что может спровоцировать развитие фиброаденоматоза молочных желез.
хронические заболевания половых органов – яичники вырабатывают гормоны эстрогены и прогестероны. С нарушением функции яичников происходит гормональный сбой, что может спровоцировать развитие фиброаденоматоза молочных желез.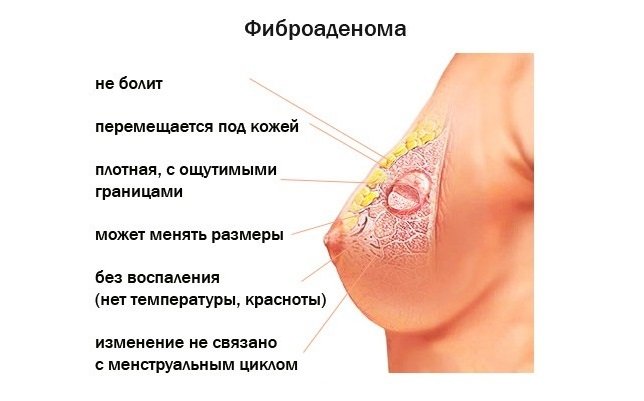 Чем опасен диагноз фиброаденоматоз молочной железы?
Чем опасен диагноз фиброаденоматоз молочной железы? 