Жировым некрозом молочной железы называют процесс очагового омертвения жировой ткани груди и ее последующего замещения рубцовыми тканями. Возникает жировой некроз молочной железы после различных травм (случайных ушибов и ударов в транспорте или быту, во время тренировок или проведения медицинских манипуляций). Реже причиной жирового некроза молочной железы становится проведение лучевой терапии или быстрое снижение веса. В некоторых случаях жировой некроз молочной железы может образоваться у пациентки, которая перенесла реконструктивную маммопластику.
Во всех этих случаях может нарушиться целостность мелких сосудов, прекратиться кровоснабжение данного участка. Все это приводит к развитию жирового некроза молочной железы. Наиболее часто жировой некроз молочной железы встречается у женщин с пышной грудью.
Чаще всего жировому некрозу молочной железы предшествует какое-либо травмирование молочной железы. На месте травмы происходит образование безболезненной опухоли плотной консистенции и округлой формы. Иногда при жировом некрозе молочной железы пациентки жалуются на дискомфорт и боли в некоторых участках молочной железы. Но чаще всего жировой некроз молочной железы имеет невыраженные симптомы, и опухоли обнаруживаются только при пальпировании.
При дальнейшем развитии жирового некроза молочной железы на этом участке молочной железы может теряться чувствительность. При образовании жирового некроза железы кожа как бы спаивается с опухолью и приобретает красную или цианотичную окраску. Кроме того, при жировом некрозе молочной железы в области ареалы может происходить втяжение соска, что заставляет пациентку думать о развитии опухоли. Внешнюю схожесть с раком жировому некрозу молочной железы придает увеличение лимфоузлов и появление неровностей и ямочек на коже. В действительности жировой некроз молочной железы — образование доброкачественное, оно может лишь имитировать злокачественную опухоль при диагностике.
После того как воспалительный процесс в молочной железе стихнет, начинается процесс замены некротических масс соединительной тканью. В результате на месте жирового некроза молочной железы происходит образование рубцовой ткани. При неблагоприятном развитии жирового некроза молочной железы может наблюдаться септическое расплавление очага и отторжение поврежденного участка от окружающих тканей.
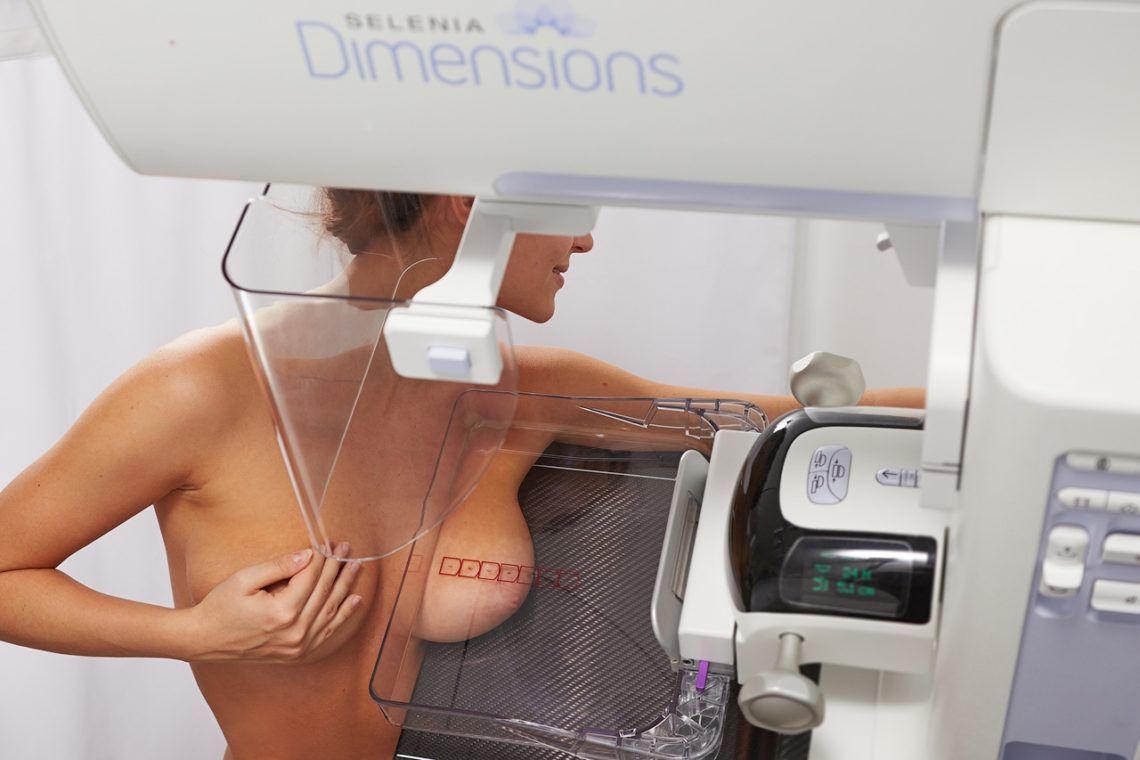
При диагностике жирового некроза молочной железы очень важно, чтобы пациентка сообщила о травме груди. При внешнем осмотре желез врач может отметить покраснение или посинение кожи, а также наличие на коже неровностей и втянутостей. При пальпации молочной железы врач легко определит уплотнение, иногда болезненное. Контуры такого уплотнения при жировом некрозе будут нечеткими. А вот УЗИ молочной железы не позволит выявить характерные признаки жирового некроза молочной железы. Проведение при диагностике обзорной маммографии или МРТ молочной железы позволяет выявить узловое образование с неровными краями и неоднородной структурой. Поскольку картина при жировом некрозе молочной железы напоминает картину при раке молочной железы, то это потребует дополнительных исследований. В дальнейшем, когда на участке отложатся соли кальция, и произойдет обызвествление очага, жировой некроз молочной железы на маммограммах будет иметь вид сферического кальцината, напоминающего яичную скорлупу. Это позволит при диагностике исключить злокачественность происходящего процесса в молочной железе.
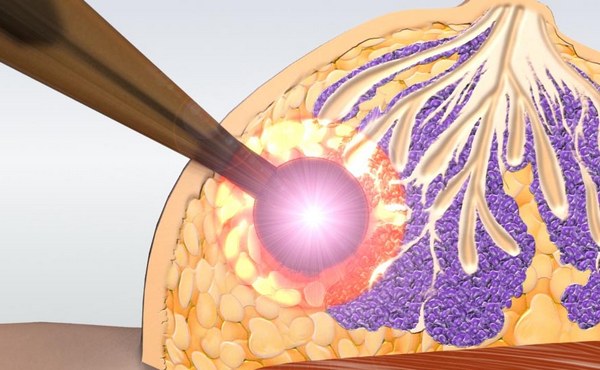
До тех пор, пока это не произошло, при жировом некрозе молочных желез требуется проведение биопсии. Биопсия молочной железы проводится под контролем — рентгеновским или ультразвуковым. После этого полученные образцы обязательно направляют на цитологическое и гистологическое исследование. Это позволяет дифференцировать жировой некроз молочной железы и исключить развитие рака.
Поскольку жировой некроз молочной железы характеризуется необратимыми изменениями в жировой ткани, то медикаментозное лечение в данном случае ни к чему не приведет. Кроме того, стопроцентно дифференцировать жировой некроз молочной железы даже при проведении биопсии очень сложно. Поэтому в качестве лечения при жировом некрозе молочной железы применяется секторальная резекция. Она позволяет удалить только часть (сектор) молочной железы.
Дальнейшее послеоперационное исследование макропрепарата позволит полностью исключить онкологический процесс в груди. Микроскопически жировой некроз представляет собой узелковые разрастания грануляционной ткани. Одним из компонентов жирового некроза будут жировые кисты. Под микроскопом они представляют собой тонкостенные образования, которые заполняет маслянистая жидкость.
Жировой некроз молочных желез — это заболевание, которое легче предотвратить, чем потом заниматься лечением. С целью профилактики жирового некроза нужно избегать травм молочных желез. Если же травмирование все же произошло, необходимо придать молочной железе приподнятое положение с помощью повязки и обратиться к маммологу.
Периодически обращаться к специалисту следует не только в случае травмы, но и для профилактики, чтобы избежать жирового некроза молочных желез. Такие осмотры должны стать обязательными для каждой женщины, это позволит своевременно выявить заболевания молочных желез, провести диагностику и исключить онкологические процессы в груди. И, конечно же, каждая женщина должна производить самостоятельный осмотр желез не реже одного раза в месяц.
источник
Жировой некроз молочной железы – очаговое асептическое омертвение жировой клетчатки груди с ее последующим замещением рубцовыми тканями. Жировой некроз характеризуется появлением плотного болезненного образования, деформирующего молочную железу; втяжением кожи и изменением ее окраски, что в первую очередь заставляет думать об опухолевых процессах. Диагностика включает пальпацию молочной железы, проведение УЗИ, маммографии, тонкоигольной биопсии. Лечение жирового некроза требует выполнения секторальной резекции молочной железы.
Жировой некроз молочной железы (олеогранулема, липогранулема, стеатогранулема) относится к неферментативным некрозам, чаще всего вызываемым различными травмами груди. По данным клинических наблюдений, которые осуществляет современная маммология, жировой некроз составляет 0,6% случаев от всех узловых образований молочных желез. Жировой некроз молочных желез чаще встречается у пациенток с макромастией, чем у женщин с маленькой грудью.
Травмирующими факторами могут выступать случайные ушибы и удары в быту или транспорте, медицинские манипуляции, спортивные тренировки. Реже причиной жирового некроза молочной железы становится быстрая потеря веса или проведение лучевой терапии. В отдельных случаях отмечается образование жирового некроза у пациенток, перенесших реконструктивную маммопластику собственными тканями после мастэктомии.
Повреждение капилляров может привести к потере кровоснабжения локального участка жировой клетчатки. Дальнейшие изменения характеризуются развитием реактивного воспаления на поврежденном участке с образованием демаркационной зоны, отграничивающей омертвевшую ткань. После стихания воспаления начинается процесс фиброзирования — замещения некротических масс клетками соединительной ткани. В этих случаях на месте некроза формируется рубцовая ткань. В дальнейшем на участке жирового некроза молочной железы могут откладываться соли кальция, вызывая обызвествление (петрификацию) очага омертвения; в некоторых случаях отмечаются процессы оссификации.
Развитию жирового некроза в большинстве случаев предшествует травматическое воздействие на молочную железу. На месте травмы появляется болезненная опухоль, спаянная с кожей, имеющая округлую форму и плотную консистенцию. В дальнейшем область жирового некроза молочной железы может терять чувствительность.
Кожа над опухолью груди может иметь цианотичную или красную окраску. При образовании жирового некроза молочной железы в области ареолы возможно втяжение соска. В отличие от мастита, при жировом некрозе молочной железы, температура тела, как правило, остается нормальной.
Плотный инфильтрат, деформация молочной железы, появление «ямочек» на коже, увеличение лимфоузлов придает жировому некрозу внешнюю схожесть с клинической картиной рака молочной железы. В неблагоприятных случаях развитие жирового некроза молочной железы может протекать с септическим расплавлением очага и секвестрацией.
При диагностике жирового некроза молочной железы важное значение имеет указание пациентки на недавнюю травму груди. В процессе пальпации молочной железы маммолог без труда определяет болезненное уплотнение с нечеткими контурами, иногда – флюктуацию. УЗИ молочной железы не позволяет выявить характерные отличительные признаки жирового некроза.
Проведение обзорной маммографии, КТ или МРТ молочных желез выявляет узловое образование с неоднородной структурой, тяжистыми неровными контурами. Рентгенологическая, томографическая и эхографическая картина при жировом некрозе часто напоминает таковую при раке молочной железы. Позднее, когда происходит обызвествление, очаг жирового некроза молочной железы выглядит на маммограммах в виде сферического кальцината типа «яичной скорлупы», что позволяет исключить злокачественность процесса.
Для дифференциальной диагностики показано проведение биопсии молочной железы (пункционной тонкоигольной или трепанобиопсии) с последующим цитологическим и гистологическим исследованием полученных образцов. Биопсию молочной железы рекомендуется проводить под ультразвуковым или рентгеновским контролем.
Учитывая необратимые очаговые изменения в жировой клетчатке, а также трудности дифференциальной диагностики при жировом некрозе показана органосохраняющая секторальная резекция — удаление части (сектора) молочной железы.
Только постоперационное гистологическое исследование макропрепарата позволяет исключить онкологический процесс. Микроскопически жировой некроз молочной железы представлен узелковыми разрастаниями грануляционной ткани из эпителиоидных клеток, многоядерными гигантскими липофагами и ксантомными клетками вокруг включений жира. Одним из компонентов липогранулем являются жировые кисты — тонкостенные полости, заполненные маслянистой и серозной жидкостью.
Для профилактики жирового некроза необходимо избегать травм молочных желез, а также своевременно обращаться к маммологу, если повреждение все же произошло. В случае травмирования молочной железы необходимо придать ей приподнятое положение с помощью повязки.
источник
Медицинский термин «карцинома» от греческого — опухоль или злокачественное новообразование, поражающее ткань молочной железы. Рак развивается из эпителиальных клеток кожи. Все чаще статистика стала говорить о неутешительном росте цифр этого заболевания. Зачастую, каждая десятая женщина сталкивается с этой болезнью. К сожалению, часто карцинома молочной железы берет верх над женщиной: при несвоевременном и неграмотном лечении.
Новообразование грудной железы агрессивно растет. Зачастую рост опухолевых клеток очень быстрый. Стоит учитывать, что это заболевание может поражать разные возрастные категории женщин: в возрасте (40-50 лет), совсем юных (от 10-20) и даже пожилых женщин (от 80 и старше). Данный вид карциномы является самым частым среди злокачественных новообразований у женского пола. В общем списке он стоит на втором месте, уступая раку легких.
Человеку, столкнувшемуся с болезнью не стоит отчаиваться! Рак молочной железы — излечимое заболевание. Выживаемость при этом виде рака зависит от стадии заболевания и своевременного лечения. К проблеме стоит подойти со всей ответственностью: начиная от выбора мед учреждения и лечащего врача, и заканчивая прохождением всех назначенных обследований.
Вся сложность лечения состоит в том, что пациентки практически до последней стадии заболевания не знают о его существовании, так как не проходят ежегодное обследование груди. А молодые женщины тем более редко могут самостоятельно выявить у себя эту болезнь. Существует миф, что злокачественное новообразование молочных желез – это болезнь «зрелых» женщин. Такое утверждение неверно.
Клиника аденокарциномы груди напрямую зависит от ее стадии. Вследствие быстрого течения заболевания, патология может быстро обнаружиться. Если этого не произошло, скорее всего женщина просто невнимательно относится к своему здоровью или попросту не знает возможных симптомов. Видимые признаки этой болезни можно заметить уже на раннем этапе.
Для своевременного выявления возможных признаков карциномы следует знать ее признаки:
- Имеется уплотнения в груди. Чаще всего такие уплотнения обнаруживаются в верхне-наружном квадрате железы, реже в другом месте. Главное помнить, что любое уплотнение – это повод обратиться к врачу.
- Видимые внешние изменения кожи желез. При рассматриваемом виде карциномы, кожа груди приобретает характерный, красновато-синюшный цвет.
- Участок кожи груди изменяет свою форму, при этом размеры обычно не меняются или меняются несущественно.
- Увеличился лимфоузел (лимфоузлы) в подмышечных впадинах. Их увеличение и болезненность может указывать на имеющееся заболевание. Не стоит судить лишь по одному увеличению лимфоузлов, следует помнить, что их болезненность так же могут спровоцировать и другие, не столь серьезные причины.
- Карцинома груди любит маскироваться под обычное воспаление, такое как мастит или рожа. Если самостоятельное обследование ни к чему не привело или какой-то признак был замечен, необходимо пройти обследование у гинеколога.
Своевременное выявление болезни – это залог выздоровления.
Имеется два вида – инвазивный и неинвазивный. Различие их в способности метастазировать, то есть прорастать в другие органы и ткани, порой расположенные вовсе не по соседству.
Неинвазивный рак (In situ). Произрастает внутри протоков молочной железы. Распространения на здоровые ткани и органы не происходит (не метастазирует). В переводе с английского «In situ» обозначает «на месте».
Инвазивный рак. Этот вид опухоли перерастает из неинвазивного, с дальнейшим распространением его в ткани и органы. От латинского «Invasio» — внедрение. То есть рак распространяется в другие ткани организма, которые могут быть расположены далеко от очага заболевания. Перемещение раковых клеток происходит посредством крови и лифы.
Процесс распространения раковых клеток в здоровые ткани носит название «метастазирование». Может произойти как на ранних стадиях заболевания, когда опухоль небольшая, так и на поздних при крупных размерах. Так как рак переносится через лимфу, то подмышечные лимфоузлы страдают первыми. В запущенных случаях метастазы по крови и лимфе переходят на другие органы: легкие, желудок, печень, спиной и головной мозг. В новом органе опухоль снова начинает активно делиться и заражать здоровые клетки.
4 степени определения инфильтрующей карциномы:
- G1 – высокодифференцированный рак
- G2 – умеренно дифференцированый
- G3 – низкодифференцированный
- G4 – не дифференцируется
Для степени G1 и G2 прогноз будет более благоприятным.
Еще раз о симптомах, которые вызывают подозрение о наличии рака:
- асимметрия грудных желез (видимая и приобретенная, не анатомическая)
- появление различных высыпаний, на груди появляется «апельсиновая корка»
- втянулся сосок
- цвет ареолы изменился
- боль в железе независимо от положения тела
- увеличение лимфоузлов и боль
- появляются впадины на груди
Код карциномы молочной железы по международной номенклатуре МКБ10 – С50. Его классифицируют в зависимости от степени размножения клеток и от схожести опухоли со здоровыми клетками.
- T- наличие новообразования
- TX– оценить опухоль невозможно (неспецифический рак)
- TO – нет данных об опухоли
- Tis – инвазивный рак
- T1-T4 – размер железы увеличен
- N – наличие узла
- NX – лимфоузлы оценить невозможно
- NO – отсутствие метастазов в лимфоузлах
- N1-N3 – лимфоузлы увеличены в размере
- M — перемещение
- MO – полное отсутствие метастазов
- M1 – имеются метастазы
- Дольковая аденокарцинома In situ – распространения опухоли происходит в дольках желез, поэтому так рак и называется. Чаще поражаются обе груди сразу.
- Комедокарцинома (аденогенный) рак – выводные протоки железистого эпителия имеют вид извилистых плотных образований.
- Проточная (внутрипротоковая) – каких либо индивидуальных характеристик не имеет. При протоковой карциноме появляются выделения из соска, иногда боль. Раковые клетки перемещаются по кровеносным и лимфатическим сосудам в другие органы и ткани (инвазивный).
- Лобулярная инфильтративная карцинома. Поражает чаще женщин возраста 45-50 лет. На груди образовывается инфильтрат. Бывают случаи распространения на яичники и матку. Маммография, к сожалению, не выявляет признаков данной опухоли.
- Имеющиеся признаки воспаления на фоне злокачественного поражения железы. Женщины могут перепутать вид опухоли с маститом. Симптомы весьма схожи: поднимается температура, прощупываются уплотнения в груди и бывают покраснения на месте инфильтратов.
- Медуллярный рак. Четко ограниченный, очерченный и плотный вид опухоли размером 2-3см. Данным видом рака заболевают женщины от 50 лет и младше. При данном виде рака выживание и выздоровление бывают чаще неблагоприятных прогнозов.
- Тубулярная карцинома. Высокодифференцированная опухоль. Может возникать как у молодых девушек 25 лет, так и у совсем пожилых женщин старше 80 лет. По размеру этот вид рака не более 2 см, часто занимает верхне-наружный квадрант груди. Разрастается медленно и поражает жировую клетчатку. Прогнозирование данного вида рака весьма благоприятно.
- Папиллярный рак встречается довольно редко, в 1-2 % случае. Опухоль возникает близь соска, вызывая выделения из него.
- Микрокарцинома (опухоль Грехема). Новообразование этого вида обладает малыми размерами с явлениями склероза. Единственное клиническое проявление – это распространение в лимфатические узлы шеи. Это разновидность папиллярной карциномы.
- Метапластическая карцинома. Встречается преимущественно у женщин негроидной расы старше 60 лет. Является самым агрессивным видом рака молочной железы, хотя встречается относительно редко.
- Муцинозный рак – это заболевание потовых желез груди.
- Карциносаркома. Этот вид новообразования весьма распространен и бывает связан с раком груди.
Основой фактор риска – конечно возраст. К сожалению, число женщин, заболевших раком молочной железы растет. Процент заболеваемости пациентов до 40 лет невелик – 0,5%. В возрасте от 35 до 55 лет процент резко возрастает до 4%. Категория женщин от 55 до 80 лет страдают от болезни еще чаще – 7% (примерно одна женщина из 15). От 80 и старше болеет почти каждая седьмая женщина (14,3%).
Имеются и другие риски возникновения аденокарциномы молочной железы. К ним относятся:
- наследственность — ранее раковое новообразование имелось у ближайших родственников (матери, дочери, бабушки), что существенно увеличивает риск заболевания.
- мутационные гены BRCA1 и BRCA2,унаследованные от родственников
- есть вероятность рецидивов (возвращения) опухоли, если таковое уже имелось
- провоцировать аденокарциному могут имеющиеся доброкачественные изменения в молочной железе (мастопатия)
- отсутствие родов или же поздние роды
- гормонотерапия в постменопаузальном периоде
- курение всегда стоит на первом месте причин возникновения любого вида рака
- ожирение и сахарный диабет 2 типа
- болезни печени и неправильная работа щитовидной железы
- радиационное излучение
Для снижения рисков развития карциномы молочной железы стоит придерживаться профилактических мер:
- половая жизнь должна быть регулярной
- регулярные осмотры у гинеколога
- роды до 28 лет
- обязательное кормление грудью
- отказ от курения и употребления алкоголя
- грамотное использование противозачаточных средств
- борьба с ожирением
- правильное питание
- стрессоустойчивость
Заподозрив у себя рак груди, человек должен немедленно отправиться в лечебное учреждение для дальнейшего обследования. Женщину направляют на диагностику и сдачу анализов. Для начала проводится мануальное обследование у врача маммолога. Назначается маммография и рентген молочных желез. До 35 лет рентген проводить не желательно, так как молодая железистая ткань чувствительна к рентгеновским лучам.
Всем женщинам обязательно, при обследовании назначают ультразвуковое обследование (УЗИ), которое оценивает степень поражения ткани и помогает отличить кисту от опухоли. Реже назначают МРТ.
В том случае, если обследования указали на имеющиеся новообразования в молочной железе, назначается биопсия. Биопсия – это лабораторное обследование иссеченной ткани. Она помогает выявить точную стадию и тип рака. Биопсия показывает, является ли этот тип рака гормонозависимым.
Также назначается и гистологический анализ. Гистология – микроскопический анализ взятых тканей. Этот метод самый точный. Он поможет определить раковые клетки и даже объяснит причину их появления.
Для детального уточнения стадии берутся анализы. После того, как врач поставит точный диагноз, он определяет местоположение и размер опухоли, появились ли метастазы, скорость их распространения, и назначает лечение.
Лечить рак необходимо сразу после обнаружения. При любом виде основным его лечением будет полное удаление опухоли, то есть хирургическая операция. Лампэктомия проводится, если болезнь выявлена на ранней стадии. Врач удаляет раковые ткани и, если потребуется, участок вокруг нее. Крупные злокачественные образования подлежат полному удалению железы (мастэктомия). Зачастую удаляют и лимфатические узлы, расположенные рядом. Рассматриваются случаи удаления обеих грудей сразу.
На опухоль воздействуют ионизирующим излучением. Метод лечения проводится после того, как была проведена операция по удалению груди или же ее участка. Лучевая терапия достаточно эффективна, так как уничтожает оставшиеся раковые клетки.
Используют химические препараты, помогающие бороться с различными видами опухоли. Обычно курс химиотерапии необходимо делать после проведения хирургической операции. В некоторых случаях химиотерапию могут провести до операции, для уменьшения новообразования.
Лечение гормонозависимого рака осуществляется препаратами, способными останавливать выработку некоторых гормонов в организме. Также эту терапию применяют как средство блокировки поступления гормонов к опухоли. Гормональная терапия снижает рецидивы и контролирует рост опухоли при наличии.
Всеми забытое, но весьма эффективное средство борьбы с раковыми клетками – креолин. Народное средство выпускают в каплях и зачастую продают в ветеринарных аптеках. Перед применением необходимо проконсультироваться с врачом. Отзыв на применение этого препарата рассказывает об его эффективности и значимости в борьбе с раковыми клетками, но этот препарат был незаслуженно всеми забыт.
источник
По сути это внутрипротоковая карцинома, которая рассматривается как предвестник инвазивной карциномы. Это не значит, что каждый инвазивный рак молочной железы (РМЖ) проходит стадию рака in situ, однако риск развития инвазивных форм на фоне рака in situ высокий.
Проведение оперативной и/или лучевой терапии позволяет вылечить пациентов. Это та форма рака, которую желательно активно выявлять при маммографических исследованиях.
Улучшение качества скрининга во многих европейских странах привело к тому, что ежегодный прирост рака in situ с 1973 по 1983 г. составлял 3,9% , а с 1983 по 1992 г. — 17,5%. Показатель этого заболевания в 1973 г. составил 2,4 на 100 тыс. женского населения, а в 1992 г. — 15,8.
Рак in situ часто представлен в виде отдельных очагов поражения, разделенных прослойками ткани молочной железы. В зависимости от ядерной атипии, полиморфизма клеток, количества атипических митозов, наличия очагов некроза в протоках, кальцинатов и их количества рак in situ разделяют на три степени дифференцировки. Поэтому в патологоанатомическом заключении должна быть характеристика опухоли по нижеприведенным параметрам.
Патологоанатомическое описание внутрипротоковой карциномы:
• тканевая архитектоника (количество и размеры микроочагов карциномы и фон, на котором произошло развитие);
• выраженность атипии ядер;
• наличие некрозов;
• узловое или диффузное поражение (размеры и количество узлов);
• расстояние очагов карциномы от края резекции;
• наличие микрокальцинатов (их расположение непосредственно в очаге карциномы или за пределами).
Внутрипротоковый рак высокой степени дифференцировки или низкой степени злокачественности (low grade ductal carcinoma in situ G1)
Рак in situ Gl состоит из мелких мономорфных клеток, растущих в виде папиллярных, криброзных, солидных структур внутри протоков молочной железы. Ядра полиморфны, некоторые гиперхромные с четкими нуклеолами, фигуры митоза редки.
Пролифераты могут отмечать в одном или нескольких протоках. Между ними прослойки ткани молочной железы или чаще протоковой неоплазии разной степени дифференцировки. Очаги поражения, как правило, небольшие, максимум до 2 мм в диаметре.
Микрокальцинаты, наличие десквамированных клеток внутри протоков, некрозы и структуры типа «комедо» для этой стадии дифференцировки нехарактерны. Наиболее часто отмечают микропапиллярные и криброзные структуры (фото 25).
Фото 25. Рак in situ G1. Опухолевые клетки формируют криброзные внутрипротоковые структуры. Гематоксилин-эозин, х 200
Внутрипротоковый рак умеренной степени дифференцировки (intermediate grade ductal carcinoma in situ G2)
Рак in situ G2 состоит из мелких полиморфных клеток, растущих внутри протоков молочной железы в виде папиллярных, криброзных, солидных структур. В отличие от предыдущего варианта, для рака in situ G2 более характерны солидные структуры, структуры типа «комедо», как при угревидном раке (фото 26).
Фото 26. Рак in situ G2. В участке рака отмечают десквамацию эпителия, формирование структуры типа «комедо». В ткани, окружающей внутрипротоковый рак, изменения, характерные для дольково-протоковой гиперплазии молочной железы. Гематоксилин-эозин, х 200
Ядра полиморфны, гиперхромные с грубодисперсным хроматином, чаще отмечают фигуры митоза. Возможны очаги некроза, микрокальцинаты, однако эти признаки необязательны. Очаги карциномы небольшие, как и при раке in situ G1.
Рак in situ G3, в отличие от предыдущих вариантов дифференцировки, имеет более крупные очаги поражения, часто до 5 мм, по помимо крупных очагов возможны единичные мелкие, иногда менее 1 мм. Структура компоновки клеток в протоке такая же, то есть наличие папиллярных, криброзных и солидных форм роста с преобладанием солидных структур.
В раке in situ G3 клетки более полиморфны, отмечают много полигональных клеток разного размера. Преобладают клетки большого размера, особенно в очагах пролиферации. Ядра гиперхромные, атипичные, много фигур митоза. Часто отмечают некрозы и микрокальцинаты, которые могут быть расположены фокально или диффузно в просвете протоков. Цитологическая характеристика опухолевых клеток рака in situ G3 близка к характеристике клеток инвазивной карциномы (фото 27-28а).
Фото 27. Рак in situ G3. В поле зрения несколько протоков с раком in situ, в одном из них — микрокальцинаты, в верхнем протоке — очаг некроза. Гематоксилин-эозин, х 100
Фото 28. Рак in situ G3. Опухолевые клетки крупные, заполняют просвет протоков полностью, формируя солидные структуры. Гематоксилин-эозин, х 200
Фото 28а. Протоковый рак in situ. Миоэпителиальный слой сохранен в виде непрерывного слоя (коричневая линия на фото). Экспрессия гладкомышечного актина (клон HHF35, производство DAKO). Иммуногистохимическое окрашивание, система визуализации EnVision, хромоген DAB. Миоэпителиальные клетки в виде непрерывной линии вдоль базальной мембраны, часть этих клеток вошли в сосочковую структуру внутри протока, х 200
Основным для верификации рака in situ любой степени дифференцировки является достоверное определение отсутствия микроинвазии опухоли в строму. Для этого необходимо исследовать большое количество срезов и использовать иммуногистохимический метод для окраски базальной мембраны и миоэпителиальных клеток.
Необходимо обратить внимание на изменение структуры стромы, которая реагирует на инвазию опухоли и лим-фоплазмоцитарную инфильтрацию вокруг очагов инвазии опухоли.
Следует отметить, что морфологический код в Международном классификаторе онкологических заболеваний для рака in situ всех степеней дифференцировки одинаков — 8500/2.
Особыми вариантами рака in situ являются верстеноклеточный, апокриновый, перстневидный, нейроэндокринный, плоскоклеточный и светлоклеточный. Эти варианты отражены в классификации ВОЗ (2003), однако выявляются очень редко.
Пролиферативную активность в настоящее время часто исследуют с помощью антитела Ki 67. В раке in situ G3 со структурами «комедо» индекс пролиферации составляет 13%, в раке in situ G1 в среднем 4,5%, а в микропапиллярном раке высокой степени дифференцировки часто может быть нулевым.
Для дифференциальной диагностики протоковой и дольковой неоплазии применяют иммуногистохимическое исследование. E-cadherin всегда экспрессируется в протоковых неоплазиях, a cytokeratin 1/5/10/14 (clon CK34BetaE12) в большинстве случаев дает негативную реакцию (92%). В лобулярной неоплазии все наоборот. Нет экспрессии E-cadherin, a cytokeratin 1/5/10/14 (clon CK34BetaE12) выявляют почти всегда.
Выявляют чаще у женщин пожилого возраста (в среднем 65 лет), составляет 2% всех случаев РМЖ. Размеры опухоли могут быть большие — от 0,4 до 10 см, в среднем 2 см.
Прежде всего опухоль представлена кистой и папиллярным раком в виде небольшого участка в кисте или замещающим почти всю полость кисты. Морфологическое строение характерно для внутрипапиллярного рака, то есть представлено фиброваскулярными лучиками, лишенными миоэпителиальной выстилки и покрытыми неоплазированным эпителием, соответствующим дифференцировке G1.
Атипичный эпителий формирует солидные, криброзные, папиллярные структуры. Миоэпителиальная выстилка сохранена только в стенке кисты неопухолевого строения. Возможна продукция муцина (фото 29).
Фото 29. Участок внутрикистозного папиллярного рака с выраженными признаками секреции. Гематоксилин-эозин, х 100
Бывают участки метаплазии, участки клеток нейроэндокринной дифференцировки. Характерной особенностью является отсутствие инвазии опухоли в окружающую строму (фото 30).
Фото 30. Участок стенки кисты внутрикистозного папиллярного рака. Эпителиальная выстилка кисты малигнизирована и представлена микрососочковыми структурами. Нет признаков опухолевой инвазии в фиброзную капсулу кисты. Гематоксилин-эозин, х 100
Морфологический код в Международном классификаторе онкологических заболеваний папиллярного рака внутри кисты — 8504/2.
Термин «микроинвазивньгй рак» молочной железы является синонимом старого термина «инфильтрирующий рак с преобладанием внутрипротокового компонента». Выявляют в 1% всех случаев рака.
Желательно в патологоанатом ическом заключении описать выраженность инвазии опухоли в строму и площадь инвазивного участка. Для выявления участков инвазии необходимо исследовать большую площадь опухоли. Микроинвазивным считается тот рак, в котором размеры инвазивных участков составляют не более 1 мм.
Таких участков инвазии может быть два и три. К ми кроинвазивному относят также те случаи рака, в которых отмечают один фокус инвазии, но не более 2 мм в диаметре. Фоном для микроинвазивного рака может быть как протоковая, так и лобулярная неоплазия (фото 31, 31а).
Фото 31. Микроинвазивный рак молочной железы. В центральнорасположенном протоковой раке виден участок инвазии и дистрофические изменения в окружающей строме (интенсивного розового цвета очаг гиалиноза) и вокруг сосудов. Гематоксилин-эозин, х 100
Фото 31а. Экспрессия гладкомышечного актина клон 1А4, производство Dako. Иммуногистохимическое окрашивание, система визуализации EnVision, хромоген DAB. Слой миоэпителиальных клеток представлен в виде фрагментов. В участках отсутствия миоэпителия отмечается инвазивный рост. Для сравнения: миоэпителий образует непрерывный слой вокруг нормальных долек и протоков молочной железы (в нижней части фотографии), х 400
Найти фокусы инвазии помогает детальное исследование стромы. Как правило, вокруг фокусов инвазии отмечают лимфоплазмоцитартгую инфильтрацию, изменения стромы, характерные для инвазивного рака, в виде очагов пролиферации фибробластов или дистрофические изменения в виде гиалиноза, эластоза в перидуктальном и перивенозном пространстве (фото 32).
Фото 32. Низкодифференцированный рак, сформировавшийся на фоне папиллярного рака. Видны участки фиброзной основы сосочков и стенка протока. Опухолевые клетки заполнили весь проток, часть клеток в состоянии некроза. Гематоксилин-эозин, х 400
Л.М. Захарцева, М.В. Дятел, А.В. Григорук
источник
Всем известно, что женская грудь является очень нежной железой, ткани которой не должны поддаваться физическим влияниям (травмы, ушибы). Девушки должны быть осведомлены, что грудь нужно беречь от сдавливания бюстгальтером, прикрывать руками грудь при массовом столпотворении людей и всячески избегать даже самых минимальных травм груди. Все потому, что молочная железа состоит из крайне чувствительных тканей, которые при малейших воздействиях могут изменить свою структуру. Молочные железы очень подвержены таким патологическим процессам, как мастопатия, фиброаденома, маститы, папилломы. Также может быть жировой некроз молочной железы.
Жировой некроз молочной железы – это асептическое очаговое омертвение жировой клетчатки. При этом жировая ткань замещается рубцовой тканью. Жировой некроз еще называют олеогранулемой, липогранулемой и стеатогранулемой. Жировой некроз относится к неферментативным некрозам. Основной причиной олеогранулемы является травма груди. Жировому некрозу молочных желез наиболее подвержены пациентки с большой грудью, нежели с маленькой.
Травмирующие факторы, которые могут спровоцировать жировой некроз молочных желез: случайные удары и ушибы, например в транспорте, спортивные тренировки, медицинские манипуляции. Иногда причиной олеонекроза является быстрая потеря веса или проведение лучевой терапии. Иногда некроз случается после пластики груди или мастэктомии.
При травмах ткани молочной железы происходит повреждение мелких капилляров участка жировой клетчатки. Далее ткани молочной железы реагируют на этот процесс появлением воспалительной реакцией. Образовывается демаркационная зона, которая ограничивает омертвевшую ткань. После завершения воспалительной реакции начинается процесс фиброзирования, при котором некротические массы замещаются клетками соединительной ткани. Так формируется рубцовая ткань. В дальнейшем на таких участках омертвения жировой ткани молочной железы откладываются соли кальция, и происходит петрификация очагов. В редких случаях наблюдаются процессы оссификации.
После травмы груди появляется болезненная припухлость, которая спаяна с кожей. Она имеет плотную консистенцию и округлую форму. Позже пораженная зона жировой ткани начинает терять чувствительность. Внешне железа может меняться в цвете — кожа железы может приобретать синюшный или красный оттенок, сосок может быть несколько втянут. Такая картина часто напоминает мастит и вводит в заблуждение женщин, но отличить жировой некроз от мастита очень просто — при мастите будет повышение температуры тела до фебрильных цифр.
При всем этом жировой некроз может быть по клинике похожим на рак молочной железы. Деформация молочной железы, плотность инфильтрата, появление втянутых участков на коже железы и увеличение регионарных лимфатических узлов могут напоминать рак молочной железы. В запущенных состояниях жировой некроз может протекать в виде секвестрации и расплавления тканей.
В диагностике жирового некроза большое значение имеет указание пациентки в анамнезе про травму груди, которая случилась недавно. При пальпации маммолог определяет болезненное уплотнение, которое не имеет четких контуров и может флюктуировать.
При проведении УЗИ молочных желез, КТ или МРТ выявляется неоднородное образование узлового характера, которое имеет тяжистые неровные контуры. При таких обследованиях результаты часто очень схожи с раком молочной железы. Но, спустя некоторое время, когда очаг некроза начинает кальцифицироваться, при маммографии очаг жирового некроза выглядит в виде сферического кальцината по типу «яичной скорлупы». Это позволяет исключить злокачественность процесса.
Для дифференциальной диагностики целесообразно провести биопсию тканей железы с последующим гистологическим исследованием. Биопсию молочной железы проводят под контролем ультразвука.
При наличии жирового некроза показано только хирургическое лечение – органосохраняющая секторальная резекция молочной железы. После этого материал проверяют гистологически. Микроскопически этот материал представлен узелковыми разрастаниями грануляционной ткани из эпителиоидных клеток, большими липофагами, ксантомными клетками вокруг жировых включений. Главные компоненты липогранулем – жировые кисты – полости с тонкими стенами, которые заполнены серозной и маслянистой жидкостью.
При травмировании железы необходимо придать ей приподнятое положение повязкой и немедленно обратиться к врачу.
источник
В странах с развивающейся экономикой карцинома, то есть злокачественное образование молочных желез, — самая частая опухоль, несущая опасность для жизни женщины. В государствах с развитой системой здравоохранения, где имеется система профилактики заболевания, например, в США, эта опухоль занимает сейчас 2-е место по встречаемости среди населения женского пола, а на 1-е выходит рак легкого.
Часто карцинома в начале заболевания никак себя не проявляет. Неприятные ощущения в молочной железе обычно сопровождают другие заболевания. Нередко опухоль обнаруживается сначала на рентгеновском снимке – маммограмме, а уже затем определяется пациенткой или медицинским работником.
Распознавание карциномы основано на осмотре, маммографии или ультразвуковом исследовании (УЗИ) и на пункционной биопсии. Улучшение информированности общества и оптимизация скрининга приводят к большей выявляемости карциномы на раннем этапе, когда операция имеет наивысшую эффективность. Эти факторы приводят к постепенному удлинению продолжительности жизни пациенток с опухолевым заболеванием.
Главные способы лечения карциномы грудной железы – хирургический и лучевой. Они нередко дополняются гормональными лекарствами и химиотерапией. При ранней стадии рака нередко проводится только операция и местное облучение тканей железы.
При наличии микрометастазов используется адъювантная терапия. Она может вызвать снижение смертности на 30-70%.
За прошедшие три десятилетия постоянное изучение карциномы помогло лучше понять заболевание. Появились целенаправленные и менее токсичные методы терапии.
По-прежнему важную роль играет обучение пациентов, периодическое прощупывание молочных желез и ежегодное рентгенологическое исследование.
Женские молочные железы расположены на передней поверхности грудной клетки. Они лежат на большой грудной мышце и удерживаются связками, прикрепляющимися к грудине. Железа включает около 20 долей, располагающихся секторально. Жировая ткань, покрывающая доли, создает форму груди. В каждой доле имеется большое количество мелких долек, заканчивающихся железами, способными секретировать молоко при соответствующей гормональной стимуляции.
Грудь, как и любой орган, состоит из множества микроскопических клеток. Они упорядоченно размножаются: новые клетки заменяют погибшие. При раке клетки размножаются бесконтрольно, их становится больше, чем в норме. Во время своей жизнедеятельности они выделяют большое количество отравляющих веществ, отрицательно влияющих на состояние всего организма. Опухолевые клетки по сосудам распространяются в другие органы, где также образуют очаги карциномы со сходным микроскопическим строением.
Рак железы чаще всего начинается изнутри молочных долек (дольковая карцинома) или протоков, через которые выводится молоко (протоковая карцинома). Иногда развивается бифазная карцинома молочной железы, при которой микроскопические свойства объединяют инвазивную дольковую и инвазивную протоковую формы.
Что такое карцинома молочной железы?
Это опухоль груди со злокачественным течением, характеризующаяся изменениями органа на уровне клеток. Они приводят к неконтролируемому размножению и практически бессмертию клеток, выстилающих дольки и протоки железы.
Изучение генетики этих клеток подтвердило, что имеются молекулярные подтипы болезни с определенными особенностями развития и проявлениями. Число молекулярных подтипов еще не установлено, но они, как правило, соотносятся с наличием рецепторов эстрогенов (РЭ), рецепторов прогестерона (РП) и рецептора 2 типа человеческого эпидермального фактора роста (ЭФР 2).
Такой взгляд на патологию – не как на совокупность случайных мутаций, а как на набор отдельных болезней, имеющих разное происхождение – изменил представления о причинах карциномы, типоспецифических провоцирующих факторах и значительно повлиял на формирование современных представлений о лечении заболевания.
В зависимости от генетических нарушений различают 4 основных подтипа болезни:
p, blockquote 18,0,0,0,0 —>
- Люминальная А.
- Люминальная В.
- Базальная.
- ЭФР 2-положительная.
Люминальная А:
p, blockquote 19,0,0,0,0 —>
- самый частый подтип;
- менее агрессивная;
- хороший прогноз;
- хороший ответ на гормоны;
- учащается с возрастом;
- РЭ + и/или РП +, ЭФР -.
Люминальная В:
p, blockquote 20,0,0,0,0 —>
- похожа на подтип А, но с худшим прогнозом;
- более часто РП -;
- РЭ + и/или РП +, ЭФР +.
p, blockquote 21,0,0,0,0 —>
- агрессивный подтип;
- высокая частота деления клеток;
- появляется до 40 лет;
- ЭФР +.
ЭФР 2 – положительная:
p, blockquote 22,0,0,0,0 —>
- довольно редкий, агрессивный подтип;
- появление до 40 лет.
Базальный подтип имеет сходные свойства с опухолью яичников, в том числе и на генетическом уровне. Это означает, что у них может быть общая причина. Существуют убедительные данные, что пациенты с базальной опухолью поддаются такой же терапии, как и при раке яичников.
Типы опухоли
p, blockquote 24,0,1,0,0 —>
- Инвазивная протоковая карцинома молочной железы – склонна к мигрированию по лимфатическим путям, составляет ¾ всех случаев рака. За прошедшую четверть века частота развития болезни увеличилась в два раза и сейчас достигла 2,8 случаев на 100 тысяч женщин. Наиболее опасный возраст – от 40 до 50 лет.
- Инфильтративная дольковая карцинома молочной железы имеется в 15% случаев прорастающей (распространяющейся) опухоли.
- Медуллярная карцинома молочной железы характерна для молодых пациенток, регистрируется в 5% случаев.
- Муцинозная карцинома молочной железы диагностируется менее чем в 5% случаев заболевания.
- Тубулярная карцинома молочной железы бывает в 1-2% всех злокачественных образований органа.
- Папиллярная карцинома молочной железы наблюдается в возрасте более 60 лет и составляет 1-2%.
- Метапластическая карцинома диагностируется редко, после 60 лет и наиболее характерна для представительниц негроидной расы.
- Болезнь Педжета развивается в среднем в 60 лет и составляет до 4% всех случаев.
При инвазивной карциноме раковые клетки прорастают за границы долек или протоков и проникают в близлежащие ткани. Они могут попадать в лимфатические узлы, а оттуда распространяться по всему организму, образуя метастазы. Неинвазивная карцинома еще не распространилась на окружающие ткани, ее еще называют раком «на месте», или in situ. В дальнейшем она превращается в инвазивный рак.
Для оценки агрессивности патологические ткани предложена гистологическая классификация, в которой используется обозначение g (Х-4), где gX – сложно определить структуру клеток, g1 и g2 – высокодифференцированные, постепенно увеличивающиеся опухоли, g3 и g4 – низкодифференцированные агрессивные образования.
Имеются факторы, увеличивающие вероятность заболевания. Они были выявлены с помощью крупных эпидемиологических исследований.
Инвазивная карцинома молочной железы преимущественно наблюдается у пожилых женщин. Заболеваемость имеет два пика: в 50 и 70 лет. Низкодифференцированная карцинома молочной железы развивается у более молодых пациенток, а опухоли, чувствительные к гормонам, растут постепенно и проявляются в более старшем возрасте.
Признанный фактор риска – наличие болезни у кровных родственниц. Если больны мать или сестра, вероятность опухоли у женщины возрастает в 4 раза, особенно если болезнь у родственницы была определена в возрасте до 50 лет. Если же больны 2 и больше ближайших родственниц, риск возрастает в 5 раз.
Если у ближайшей родственницы имеется рак яичников, вероятность карциномы удваивается. В этих случаях определяются молекулярные нарушения – изменения в генах brca 1 и brca2.
Также вероятность возникновения онкопатологии связана с наличием мутации таких генов, как PTEN, ТР53, MLH1, MLH2, CDH1 или STK11.
Генетическое исследование для выявления риска карциномы – быстро развивающееся направление, которое должно шире внедряться в нашей стране по примеру крупнейших государств. Оно включает определение вероятности болезни, генетическую консультацию и генетическое исследование для выявления опасных мутаций. На основе этих данных строятся современные представления о лечении и профилактике карциномы.
p, blockquote 35,0,0,0,0 —>
- первая беременность в возрасте после 30 лет;
- бездетность;
- раннее менархе;
- раннее прекращение менструаций.
Также на частоту опухоли влияет повышенный уровень женских гормонов, в частности, эстрадиола.
У женщин, использующих оральные контрацептивы, возможность карциномы груди выше на 25%. При их отмене риск постепенно снижается и спустя 10 лет сравнивается с общим по популяции.
Научные данные говорят о неблагоприятном влиянии заместительной гормонотерапии в постменопаузальном периоде. Риск увеличивается одновременно с продолжительностью применения. Наиболее высок он для таких форм, как дольковая, смешанная и протоковая — дуктальная карцинома молочной железы. С другой стороны, после ампутации матки применение эстрогенов в постменопаузе вызывает даже незначительное снижение риска. Поэтому назначение заместительной терапии гормонами должно быть строго индивидуальным.
Считается, что комбинированные препараты эстрогена и прогестерона не должны использоваться у пациенток с отягощенным семейным анамнезом или перенесших такую опухоль, как инфильтрирующая карцинома молочной железы. Довольно часто в этом случае возникает проблема лечения пациенток, страдающих от тяжелых проявлений климакса.
Более безопасны в этом отношении вагинальные формы эстрогенов. Доказательств безопасности и эффективности препаратов цимицифуги, витамина Е, пищевых добавок в этом отношении нет.
Перенесенная инвазивная карцинома молочной железы неспецифического типа в несколько раз повышает возможность появления рака в другой железе. Дольковое образование in situ (неинвазивная карцинома молочной железы) увеличивает риск до 10 раз.
Гиперплазия, папилломы увеличивают возможность болезни в 2 раза. Если же очаги гиперплазии имеют атипию (неправильно сформировавшиеся клетки), вероятность опухоли увеличивается в 5 раз, прежде всего у молодых пациенток, и в 10 раз при нескольких атипичных очагах, подтвержденных биопсией железы.
Мастопатия, фиброаденома, фиброзно-кистозные изменения и другие доброкачественные изменения не увеличивают риск карциномы.
Заболеваемость карциномой сильно различается в развивающихся странах и государствах с сильной экономикой. Общая закономерность такова, что в более бедных странах люди придерживаются питания, богатого злаковыми культурами, растениями, с малым уровнем животных жиров, калорийности и спиртных напитков. Это помогает защититься от рака многих органов: молочных желез, кишечника, простаты (у мужчин).
В постменопаузе увеличивается роль таких факторов риска, как:
p, blockquote 45,0,0,0,0 —>
- увеличение веса на 20 кг по сравнению с тем, что был в 18 лет;
- западный тип питания (высокая калорийность за счет жиров и очищенных углеводов, то есть сахара);
- гиподинамия;
- употребление спиртного.
Увеличивают вероятность опухоли груди:
p, blockquote 46,0,0,0,0 —>
- активное и пассивное курение;
- употребление жареных продуктов;
- действие пестицидов, ионизирующей радиации и пищевых эстрогенов;
- лучевая терапия по поводу других опухолей.
Первый признак карциномы — уплотнение в железе. Большинство таких участков не являются злокачественными, однако при их появлении пациентка должна обратиться к врачу.
Среди ранних признаков карциномы можно отметить следующие:
p, blockquote 50,0,0,0,0 —>
- плотный узел в железе;
- ограниченная подвижность его в ткани;
- при сдвигании кожи обнаруживается втяжение ее над опухолью;
- безболезненность поражения;
- округлые образования в подмышечной впадине.
Медицинскую консультацию также необходимо получить при наличии таких симптомов:
p, blockquote 51,0,0,0,0 —>
- болезненность в области груди или под мышкой, не связанная с менструальным циклом;
- изъязвление или сильное покраснение кожного покрова, вид «апельсиновой корочки»;
- высыпания в околососковой области;
- отечность или опухоль в одной из подмышечных областей;
- чувство утолщения тканей груди;
- ненормальное отделяемое из соска, иногда кровянистое;
- нарушение формы сосковой зоны, его втяжение;
- изменение размеров или форм груди;
- отслоение, шелушение кожного покрова железы и ареолы.
Карцинома обычно распознается во время скрининга или при появлении симптомов. Если женщина обнаружила у себя один из перечисленных выше признаков, она должна обратиться к врачу-маммологу или гинекологу. После необходимого обследования специалист решит, нужна ли пациентке консультация онколога.
p, blockquote 54,0,0,0,0 —>
- Осмотр. Врач осматривает обе груди пациентки, обращая внимание на уплотнения и другие нарушения, такие как втянутый сосок, выделения из него или изменения кожи. При этом пациентке предлагают поставить руки на пояс, затем завести их за голову. Проверяются подмышечные области, зоны над и под ключицами.
- Рентгенологические исследование – маммография. Обычно она используется для скрининга карциномы в возрасте от 40 лет. В некоторых случаях маммография дает ложноположительные результаты, то есть обнаруживает очаги, на самом деле являющиеся безвредными образованиями.
- Для повышения диагностической точности наряду с обычной двухмерной сейчас в крупных центрах применяют трехмерную маммографию. Этот метод более чувствителен и позволяет избежать ложноположительных данных.
- Ультразвуковое исследование более информативно у женщин до 40 лет. Оно помогает отличить карциному от другого образования, например, кисты.
- Биопсия. Если обнаружены патологически измененные ткани, они удаляются хирургическим путем и отправляются в лабораторию для анализа. Если клетки оказываются злокачественными, специалисты лаборатории определяют тип рака и степень его злокачественности. Для повышения точности диагностики лучше брать образцы из нескольких участков опухоли.
- Магнитно-резонансная томография помогает определить стадию заболевания и оценить поражение лимфоузлов и отдаленных органов.
Стадия новообразования определяется в зависимости от размера опухолевого узла, его инвазивности, поражения лимфатических узлов и распространения в другие органы. Стадия описывается согласно классификации TNM, где T – описание образования, N – вовлечение лимфатических узлов, М – метастазы.
В частности, при 2 степени имеется опухолевое образование с поражением подмышечных лимфоузлов. В 3 стадии определяются крупные размеры образования. В 4 стадии есть метастазы. В зависимости от определенной стадии назначается лечение.
В лечении пациентки с карциномой принимают участие многие специалисты. В такую команду входит онколог, хирург, радиотерапевт, рентгенолог, специалист по гистологическим исследованиям, пластический хирург. Нередко в лечении участвуют психолог, диетолог, физиотерапевт.
При выборе наилучшего метода лечения учитываются такие факторы:
p, blockquote 60,0,0,0,0 —>
- тип карциномы;
- стадия опухоли, то есть ее распространенность и метастазирование;
- чувствительность раковых клеток к гормонам;
- возраст и состояние пациентки;
- предпочтения и пожелания пациентки.
Лечение карциномы молочной железы включает такие варианты:
p, blockquote 61,0,0,0,0 —>
- лучевое лечение (радиотерапия);
- хирургическое вмешательство (операция);
- биологическая терапия (таргетные, лекарственные средства целенаправленного действия);
- гормональные средства;
- химиотерапия.
p, blockquote 62,0,0,0,0 —>
- лампэктомия: извлечение опухоли и небольшого участка здоровой ткани вокруг нее; используется при небольшом размере образования; это органосохраняющая операция;
- мастэктомия – удаление груди; простая форма вмешательства сопровождается удалением долей и протоков, участков жира, соска и части кожного покрова; при расширенной удаляются также часть мышц и подмышечные лимфоузлы;
- биопсия узла – хирургическое удаление одного из лимфатических узлов и определение в нем раковых клеток; при их обнаружении может выполняться подмышечная лимфодиссекция – удаление всех подмышечных лимфоузлов;
- реконструктивная хирургия груди – ряд операций, направленных на воссоздание первоначальной формы железы, может проводиться одновременно с мастэктомией с использованием имплантов.
Многие онкологи считают диффузные формы рака (отечно-инфильтративную, панцирную, маститоподобную) неоперабельными. В этом случае на первый план выходит радиотерапия.
Врачи применяют дозы контролируемой радиации, направленные на карциному для разрушения ее клеток. Лечение назначается после удаления железы или химиотерапии для борьбы с оставшимися вокруг злокачественными клетками. Как правило, радиотерапию проводят спустя 4 недели после первичного вмешательства. Длительность воздействия составляет несколько минут, необходимо до 30 сеансов.
p, blockquote 66,0,0,0,0 —>
- действие на оставшуюся ткань органа после частичного удаления железы;
- действие на грудную стенку после удаления железы;
- увеличенные дозировки используются при большом размере органа;
- облучение лимфоузлов под мышками.
Неблагоприятные эффекты радиотерапии включают слабость, потемнение и раздражение кожи грудной клетки, лимфедему (лимфатический застой из-за повреждения соответствующих сосудов).
Для уничтожения злокачественных клеток назначаются цитостатические препараты. Адъювантная химиотерапия назначается при высоком риске рецидива опухоли или ее распространении в других частях организма.
Если опухоль большая, химиотерапию проводят до операции с целью уменьшить размер очага. Это неоадъювантная химиотерапия. Это лечение также назначается при метастазах, для уменьшения некоторых симптомов, а также для прекращения выработки эстрогенов.
Химиотерапия при инвазивной карциноме может вызвать тошноту, рвоту, отсутствие аппетита, слабость, выпадение волос, увеличение восприимчивости к инфекциям. У женщин может наступить ранний климакс. Многие из этих эффектов облегчаются лекарствами.
Это лечение помогает при РЭ- и РП-положительных формах карциномы. Цель лечения – предотвращение рецидива. Терапия назначается после операции, но иногда используется и до нее для уменьшения размера образования.
Если пациентка по состоянию здоровья не может перенести операцию, химио- или лучевую терапию, гормональное лечение может стать единственным видом помощи, который она получает.
Гормональная терапия не влияет на опухоли, не чувствительные к гормонам, то есть не имеющие РЭ или РП.
Лечение длится до 5 лет после операции и может включать:
p, blockquote 74,0,0,1,0 —>
- Тамоксифен, который предотвращает связывание эстрогена с РЭ в раковых клетках. Неблагоприятные эффекты: нарушение цикла, приливы, ожирение, тошнота и рвота, боли в суставах и голове, слабость.
- Ингибиторы ароматазы применяются у женщин в постменопаузе. Ароматаза способствует выработке эстрогенов в женском организме после завершения менструаций, а эти препараты (Летрозол, Экземестан, Анастрозол) блокируют ее действие. Неблагоприятные эффекты: тошнота и рвота, слабость, сыпь на коже, боль в конечностях и голове, приливы, потливость.
- Агонист гонадотропин-рилизинг фактора гозерелин подавляет функцию яичников. Месячные у пациентки прекращаются, но после завершения лечения этим препаратом возобновляются. Неблагоприятные эффекты: перепады настроения, проблемы со сном, потливость и приливы.
Таргетная терапия – это новое направление в лечении с использованием таргетных (целевых) препаратов:
p, blockquote 75,0,0,0,0 —>
- Трастузумаб (Герцептин) – это антитело, присоединяющееся к клеткам, имеющим ЭФР, и разрушающее их. Используется при ЭФР-положительных опухолях. Неблагоприятные эффекты: кожные высыпания, головные боли и/или патология сердца.
- Лапатиниб — этот препарат нацелен на белок ЭФР 2. Он также используется для лечения метастатического рака и при неэффективности Герцептина. Неблагоприятные эффекты: боли в конечностях, кожная сыпь, язвы во рту, повышенная утомляемость, диарея, рвота и тошнота.
- Бевацизумаб (Авастин) останавливает рост кровеносных сосудов в опухоли вызывая нехватку в ней питательных веществ и кислорода. Неблагоприятные эффекты: застойная сердечная недостаточность, гипертония, поражение почек и сердца, образование тромбов, головные боли, язвы в полости рта. Он не одобрен для такого использования, однако иногда все же назначается. Вопрос о его применении при карциноме остается спорным.
Существуют некоторые исследования, показывающие, что прием низких доз Аспирина может приостановить рост карциномы. Хотя результаты обнадеживающие, работа находится на очень ранней стадии, и еще не доказана эффективность такого лечения у людей.
Способы снижения риска появления карциномы:
p, blockquote 79,0,0,0,0 —>
- женщины, употребляющие не более одной порции спиртного в день или вообще не пьющие, менее подвержены риску заболеть;
- физические тренировки 5 дней в неделю снижают вероятность рака, однако если все же сохраняется избыточный вес, положительный эффект нагрузок исчезает;
- у женщин, употребляющих жирную морскую рыбу не менее раза в неделю или принимающих добавки с содержанием омега-3 жирных кислот, риск карциномы груди снижается на 14%;
- некоторые гормональные препараты в постменопаузе способны уменьшить вероятность болезни; это необходимо обсудить с лечащим врачом;
- нормальная масса тела – фактор снижения риска, поэтому диета при карциноме молочной железы направлена на снижение веса до нормы;
- у женщин с высоким риском, в том числе подтвержденным генетически, может назначаться профилактический прием лекарств (в частности, Тамоксифена) или даже проводиться удаление груди;
- грудное вскармливание ребенка в течение полугода снижает риск этого заболевания или отдаляет его развитие на несколько лет.
Достаточно важное значение придается ежегодному медосмотру и проведению профилактической маммографии у женщин старше 40 лет, хотя целесообразность этих мер широко обсуждается во врачебном сообществе.
Если у больной с карциномой возникает беременность, на ранних сроках часто показано прерывание. При более позднем сроке и жизнеспособности плода проводят досрочное родоразрешение. Затем лечение опухоли продолжают по обычным протоколам.
Показатели смертности от рака молочной железы постоянно снижаются. Это связано с прогрессом в ранней диагностике и совершенствованием способов лечения. Наибольшее снижение смертности регистрируется у женщин до 50 лет.
Факторы, от которых зависит прогноз болезни:
p, blockquote 84,0,0,0,0 —>
- состояние подмышечных лимфоузлов;
- размер опухоли;
- прорастание в лимфатические и/или кровеносные сосуды;
- возраст пациента;
- гистологический класс онкопатологии;
- подтип (тубулярная, муцинозная или папиллярная карцинома);
- ответ на терапию;
- статус РЭ/РП;
- наличие гена ЭФР 2.
Вовлеченность подмышечных лимфоузлов – показатель того, что опухоль распространяется в соседние органы. Если они не поражены, 10-летняя выживаемость равна 70%. При вовлечении лимфоузлов частота 5-летнего рецидива выглядит так:
p, blockquote 85,0,0,0,0 —>
- от 1 до 3 узлов – 30-40%;
- от 4 до 9 узлов – 44-70%;
- более 9 узлов – 72-82%.
Опухоли, имеющие рецепторы к эстрогенам и/или прогестерону, как правило, развиваются медленнее и реагируют на гормональную терапию. Эти рецепторы определяются с помощью иммуногистохимического анализа.
Ранее наличие ЭФР 2 считалось предвестником более агрессивного течения и худшего прогноза независимо от других факторов. Сейчас прогноз улучшился в связи с использованием целевых препаратов, действующих на ЭФР 2 (Трастузумаб, Пертузумаб, Лапатиниб, Трастузумаб-энтансин).
У 10-20% женщин с неинвазивной карциномой через 15 лет возникает инвазивный рак — неспецифическая карцинома молочной железы.
Инфильтративный протоковый – самый частый тип опухоли. Он склонен к распространению по лимфатическим сосудам. Инфильтративный дольковый рак тоже распространяется в лимфоузлы, однако у него есть склонность и к отдаленным метастазам. Тем не менее, его прогноз сопоставим с таковым при протоковой карциноме.
Медуллярная (аденогенная) карцинома молочной железы и атипичный медуллярный рак часто имеют неблагоприятный прогноз в связи с высокой степенью злокачественности.
Пациенты с муцинозной и трубчатой карциномой имеют хороший прогноз: их 10-летняя выживаемость составляет 80%. Вследствие этого больных с таким типом опухоли лечат с использованием органосохраняющих операций и облучения.
Кистозно-папиллярный рак растет медленно, с хорошими шансами на излечение. Однако прогноз ухудшается при микропапиллярной инвазивной дольковой карциноме, так как она нередко метастазирует в лимфоузлы.
При метапластическом раке трехлетняя выживаемость без рецидива составляет всего 15-60%. Прогноз ухудшается при большом размере опухоли.
Заболеваемость мужчин в 100 раз меньше, чем женщин. Опухоль может возникнуть на фоне увеличения желез (гинекомастии), но это не обязательное условие. Микроскопические характеристики рака такие же, как у женщин.
Население мало осведомлено о возможности такого заболевания. Поэтому мужчины нередко обращаются за помощью уже в запущенных случаях. Из-за этого у половины больных к моменту распознавания опухоли имеются язвы на коже груди, метастазы в лимфоузлы и отдаленные органы.
Клинические проявления характеризуются наличием за соском плотного образования, которое рано прорастает сквозь кожный покров и изъязвляется. Для лечения применяют операцию, облучение, химиопрепараты.
Большинство карцином у мужчин имеют рецепторы к эстрогенам и прогестерону, поэтому в течение 2 лет после операции пациентам назначают антиэстрогеновые препараты. При прогрессировании болезни показано удаление яичек с последующей терапией кортикостероидами или другими гормональными средствами.
p, blockquote 98,0,0,0,0 —> p, blockquote 99,0,0,0,1 —>
источник