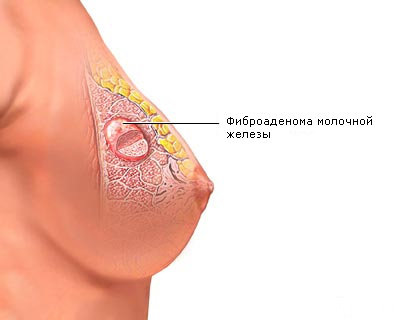
Окружающая среда и экология пагубно отражаются на здоровье современной женщины. Такие болезни как киста или фиброаденома молочной железы причиняют существенный дискомфорт, внося новые проблемы в повседневную жизнь. Заболевания принято обозначать одним термином — фиброзно-кистозная мастопатия. Являясь патологическими состояниями, они несут в себе серьезную опасность для здоровья женщины. Киста и фиброаденома имеют некоторые сходства и различия, свои виды и особенности проявления.
Киста — это специфическая патологическая область, имеющая свою структуру и размеры. Образование отличается от фиброаденомы. Является одной из форм проявления фиброзно-кистозного заболевания. Возникает у молодых женщин в возрасте 35-ти лет.
Кистозные новообразования проявляются в виде одиночных, групповых очагов поражения, могут протекать безболезненно, либо вызывать серьезные боли. Проявления этого заболевания зависят от динамики роста кисты. По мере своего развития она начинает создавать болезненные наросты, сдавливать окружающие ткани, причинять дискомфорт.
Киста может быть таких видов:
- Истинной.
- Ложной.
- Приобретенной.
- Врожденной.
- Однокамерной.
- Многокамерной.
- Твердой.
- Мягкой.
Истинные новообразования имеют плотный эпителий. У ложных кист он отсутствует.
Причина появления этих новообразований — нарушение физиологически нормальных процессов в молочной железе. Происходят проблемы с естественным оттоком секрета вследствие закупорки протока, сдавливания его рубцами или новообразованиями.
Постепенно скапливаясь, загустевая, секреторная жидкость растягивает пораженный проток, железистую дольку молочной железы. Образуется полость с жидким содержимым (гной, жиры). Киста постоянно растет, увеличивая размер и болезненные ощущения до критического уровня.
По округлым гладким контурам ее называют ретенционная киста. Место локализации — верхняя область молочных желез. Структура — однокамерная, в росте достигает 10 см. Многокамерные новообразования довольно редки (всего 7-12%). Могут выпячиваться, видоизменять форму, контуры молочных желез.
Чувства боли и дискомфорт могут отсутствовать длительное время (пока киста малых размеров). Но, в отличие от фиброаденомы, она — видна, даже при малых размерах. Можно вовремя обнаружить образование и вернуть своей груди прежнюю красоту.
Одновременный диагноз новообразований в 2-х женских грудях – довольно редкий случай. Рассасывание кисты, выросшей в диаметре больше сантиметра, происходит нечасто. Требуется наблюдение, хирургическое вмешательство различной степени.
Твердые и мягкие кисты (соотношение друг к другу 70% и 30%) классифицируются в зависимости от давления в молочных протоках. Когда киста подвижна, отличается незначительной твердостью, она приобретает сходство с фиброаденомой.
Используемые методы диагностики:
- УЗИ;
- пункция;
- взятие аспирата на биопсию.
При отсутствии клеток эпителия в анализе аспирата, киста считается обычной. О наличии папилломы расскажет темный вид крови. Мутная хлопьеобразная жидкость — процесс воспаления в молочной железе.
Способы эффективного лечения:
- Секторальная резекция и дополнительные исследования.
- Аспирация кисты и использование спецклея или этилового спирта для заживления просвета, полученного после ее удаления.
Использование специальных видов клея наиболее эффективнее.
Фиброаденома относится к фиброзно-кистозному заболеванию молочной железы, к разновидности мастопатии. Имеет специфическое свойство — локализуется, развивается исключительно в молочных железах. От кисты отличается тем, что представляет собой доброкачественную опухоль в виде небольшого плотного шарика. Он легко, безболезненно перекатывается при прощупывании.
Протекает фиброаденома бессимптомно. Обнаруживается случайным образом либо самой женщиной, либо при медосмотре.
Исследование пунктата не всегда позволяет выявить фиброаденому. Болезнь поражает молодых девушек. Были случаи, когда патология выявлялась у подростков.
Визуально напоминает узел с круглыми, четко выраженными очертаниями, плохо просматриваемыми из-за соединительнотканной капсулы. При росте захватывает участки здоровой, неповрежденной ткани. Используя пальпацию, можно ощутить плотность опухоли. В разрезе имеет сероватый оттенок.
Молочные дольки при фиброаденоме деформируются, изменяются по форме и размеру. В этом случае вполне вероятен риск появления более серьезных проблем – раковых опухолей. Перерождение тканей в злокачественные происходит из-за поврежденного фибромиомой эпителия молочной железы. Волокнистые образования (доброкачественная опухоль) — своеобразная защита со стороны организма.
Фиброаденома подразделяется на 3 типа:
- периканальная (круговой рост соединительной ткани в молочных протоках просвет не изменяется);
- интраканальная (эпителий начинает прорастать, заполнять собою пространство внутри протока, сужая его до щели);
- смешанная (наблюдается чаще всего).
Согласно статистике, большое количество фиброаденом на обеих молочных железах наблюдается в 15-20% случаев. Внешний осмотр, рентгеновский снимок выявляет наличие крупных новообразований едва ли у 4-й части пациенток. В основном фиброаденомы настолько малы, незначительны, не причиняют никакого дискомфорта. Они не обнаруживаются ни самостоятельно, ни при осмотре специалиста.
Важный симптом — новообразование, деформация молочной железы. Протекая без болезненных ощущений, фиброаденома сопровождается рядом эмоциональных реакций, психо-эмоциональных расстройств.
Фиброаденому можно определить по специфическому признаку, присущему только ей. Прощупывается гладкое круглое новообразование, напоминающее шарик или узелок, без болезненных ощущений, легко катаемый под кожей груди.
В зависимости от запущенности и характеристик новообразований, лечение происходит 2 путями:
- Оперативное вмешательство (используется секторальная резекция).
- Метод выскребание опухоли (при отсутствии онкологии).
Как отличить кисту от фиброаденомы
Специалист заметит разницу между этими двумя разновидностями заболеваний. Относятся они, по сути, к одной патологии — фиброзно-кистозной мастопатии. Их можно описать как стадии одного процесса, который сопровождается своими симптомами. Киста может перерасти в фиброаденому.
Основные различия кисты и фиброаденомы:
- по возрасту. Фиброаденома возникает у молодых, киста появляется после 35 лет до наступления климакса;
- по качественным характеристикам. Киста появляется в виде полости, созданной эпителием, наполненной жидкостью. Фиброаденома возникает в виде железистой доброкачественной опухоли;
- по выраженности болевых ощущений. Обычно 100% болезненные ощущения исключены при фиброаденоме. Киста сопровождается болью в процессе своего увеличения в размерах;
- по другим проявлениям. Киста развивается в виде капсулы, а фиброаденома напоминает шарик или хорошо прощупываемый подвижный плотный узелок;
- по содержанию гормонов в крови. Киста слабо привязана к проблемам в гормональном фоне, ее возникновение обусловлено иными факторами. Фиброаденома как раз является следствием возникновения гормональных нарушений;
- по содержимому пунктата. Иногда сложно получить аспират при фиброаденоме. А вот при кисте проведение пункции – это основной инструмент диагностики;
- по риску перерождения в онкологию. Согласно наблюдений, кисты никогда не завершают своё развитие в виде злокачественной опухоли. Фиброаденома может перерасти в злокачественное образование;
- по тактике лечения. Киста может лечиться при минимальных хирургических вмешательствах – пункция, дренирование, полное иссечение (путем «склеивания просветов»). Фиброаденома либо выскабливается, либо удаляется путем секторальной резекции.
Киста и фиброаденома — различные формы протекания одного и того же заболевания — фиброзно-кистозной мастопатии. Данные новообразования имеют значительные отличия между собой. Самолечение при фиброзно-кистозной форме мастопатии недопустимо, может привести к серьезным осложнениям.
источник
Многие женщины напуганы возможными проявлениями фиброзно-кистозного заболевания. И подобные страхи можно считать вполне обоснованными, поскольку разнообразие, непредсказуемость и коварство такого заболевания как мастопатия поистине поражают.
Действительно, фиброзно-кистозная мастопатия – это заболевание молочной железы, которое имеет множество видов и форм, естественно с несколько отличающейся симптоматикой и различным лечением.
Наверное ни для кого не секрет, что наиболее распространенные и наиболее беспокоящие женщин проявления мастопатии – это киста молочной железы, либо же фиброаденома (четко сформированная опухоль) молочной железы.
Как проявляются данные патологические состояния, какие имеют симптомы, чем лечатся, и чем собственно, отличается одна патология от другой – призвана пояснить эта публикация.
Прежде всего, хочется отметить что киста – это некая патологического характера полость, образующаяся в тканях либо органах. Это полость, которая имеет свои стенки и определенное содержимое.
Можно сказать, что в этом простом понятии заключается первое, и чуть ли не самое главное отличие такой патологии от упомянутой ранее фиброаденомы.
Описываемое новообразование считается одним из проявлений такого заболевания как мастопатия (дисплазия, или фиброзно-кистозная болезнь).
Проблема чаще встречается как односторонние одиночные кистозные поражения груди. Тем не менее, кисты молочной железы иногда могут быть и групповыми.
Такое образование в груди может быть совершенно безболезненным, а может и вызывать очень серьезные болевые ощущения, что связывается с активным ростом кисты, сдавлением окружающих тканей и пр.
Размеры таких образований как киста, ее содержимое, равно как и строение стенки могут существенно разниться, что зависит:
- Во-первых, от механизма возникновения образования.
- Во-вторых, от давности ее образования.
- И, в-третьих, от локализации таковой.
На сегодняшний день, принято различать понятия истинная киста молочной железы и ложная. Считается, что истинные образования бывают, выстланы плотным эпителием, а вот ложные такой специальной выстилки пока еще не имеют.
Кроме того, кисты могут быть приобретёнными либо даже врождёнными (возникающими при физиологически неправильном порочном формировании грудных тканей).
При этом важно отметить, что образования молочной железы (относимые к понятию мастопатия) это так называемые ретенционные кисты. Они могут возникать вследствие определённого затруднения либо даже полного прекращения физиологически нормального оттока секрета непосредственно из молочной железы.
Кисты, как правило, развиваются как результат первичной закупорки протока (скажем, микроскопическим камнем, скопившимся и загустевшим секретом, пыльцой, или иным ничтожно малым мусором), при сдавлении протока соседствующей опухолью либо же рубцом.
Так собственно секрет, постепенно накапливаясь в пораженном протоке либо в железистой дольке молочной железы, существенно растягивает их, тем самым образуя постоянно увеличивающуюся полость. В итоге, это может оказаться полость с сальным, иногда слизистым, гнойным, водянистым и иным содержимым, которую и прощупывает женщина.
Отметим, что самостоятельное рассасывание таких уплотнений достигших диаметра больше одного сантиметра наблюдается чрезвычайно редко. И значит, лечение таких образований чаще заключается в динамическом наблюдении, а так же в том или ином хирургическом вмешательстве.
Помимо этого женщинам необходимо помнить – киста в груди – это исключительно гормонально зависимое новообразование, и значит, такой диагноз предполагает обязательное проведение консультации у эндокринолога.
Фиброаденома молочной железы – это так же одно из проявлений недуга, доброкачественного типа, называемого мастопатия.
Но, в отличие от кисты, это органоспецифическое (может возникать только в молочной железе и нигде более) образование, представляющее собой опухоль железистого происхождения.
Фиброаденома практически всегда выявляется пациенткой случайно (иногда самостоятельно, а иногда при плановом осмотре у врача) поскольку имеет бессимптомное течение.
Мастопатия фиброаденома проявляет себя как небольшой довольно плотный легко подвижный и смещаемый безболезненный «шарик», который как бы перекатывается под пальцами.
Е. Малышева: В последнее время я получаю много писем от моих постоянных зрительниц о проблемах с грудью: МАСТИТЕ, ЛАКТОСТАЗЕ, ФИБРОАДЕНОМЕ. Чтобы полностью избавиться от этих проблем, советую ознакомиться с моей новой методикой на основе натуральных ингредиентов .
Естественно, что размеры фиброаденомы так же могут быть совершенно различными – скажем от нескольких миллиметров в диаметре, и вплоть до нескольких сантиметров.
Иногда, такая опухоль имеют тенденции к максимально быстрому агрессивному росту, что не может позволить медикам исключить развитие злокачественного новообразования.
Фиброаденома чаще всего развивается у достаточно молодых женщин, в возрасте до 35 или 40-ка лет. При этом в 10% наблюдений медики выявляют множественные новообразования. Важно сказать, что фиброаденома не лечится народными методиками и требует сугубо оперативного вмешательства.
Более того, использование медикаментозных или иных средств для лечения фиброаденомы, обычно не дает обещанного эффекта, и может вести лишь к запоздалому обращению женщин к врачам, с более запущенными стадиями заболевания.
Подводя итоги, хотелось бы как-то систематизировать в одной таблице все имеющиеся отличия и сходства заболеваний, относимых к понятию мастопатия, фиброаденома и киста. Итак, в таблице №1 будут приведены сходства и различия таких понятий как фиброаденома и киста в молочной железе относительно различных факторов.
Таб.№1 Основные сходства и различия в понятиях фиброаденома и киста
| Фактор | Характерное поведение для кисты | Характерное поведение фиброаденомы |
|---|---|---|
| Принадлежность к понятию мастопатия | Да | Да |
| Качественные характеристики образования | Это полость, выстланная эпителием и наполненная тем или иным секретом. | Это доброкачественная железистая опухоль. |
| Возраст возникновения новообразования | Чаще всего у женщин старше 30 лет. | Чаще всего в молодом возрасте от 20 до 35 лет. |
| Причины возникновения | Точно неизвестны, но это всегда гормонозависимые проблемы. | Точно неизвестны, но это всегда гормонозависимые проблемы. |
| Как проявляется | В виде капсулы с жидким содержимым. | В виде плотного подвижного узелка |
| Допустима ли самодиагностика | Да однозначно, но с последующим подтверждением диагноза у врача. | Да однозначно, но с последующим обязательным подтверждением диагноза у врача. |
| Перерождается ли в рак | Практически никогда | Крайне редко, (в 10% случаев) если это листовидная опухоль |
| Консервативное лечение | Не дает желаемого результата | Не дает желаемого результата |
| Оперативное лечение | Может не требоваться. Если требуется то в виде дренирования, или полного иссечения кист. | Может не требоваться. Если требуется, то в виде выскабливания или секторальной резекции. |
Знаете ли вы, что более 70% человек заражены различными ПАРАЗИТАМИ, которые живут и размножаются в нашем организме. При этом человек живет полноценной жизнью и даже не подозревает, что разводит внутри себя этих страшных червей и личинок, разрушающих внутренние органы. И их первыми признаками в организме человека являются ПАПИЛЛОМЫ, БОРОДАВКИ И ГЕРПЕС , а так же ГРИПП и ОРВИ.
- нервозность, нарушение сна и аппетита;
- аллергия (слезящиеся глаза, высыпания, насморк);
- частые головные боли, запоры или понос;
- частые простуды, ангину, заложенность носа;
- боли в суставах и мышцах;
- хроническую усталость (Вы быстро устаете, чем бы ни занимались);
- темные круги, мешки под глазами.
Если все эти симптомы знакомы вам не понаслышке. Тогда рекомендуем ознакомиться с новой методикой от Елены Малышевой о полном очищении своего организма от паразитов. Читать далее >>>
источник
Киста и аденома — доброкачественные новообразования. Они со временем увеличиваются в размерах, могут перерождаться. Лечатся хирургическим путём с обязательной биопсией удалённого содержимого. При крупных размерах могут нарушать работу органов, так как замещают и сдавливают здоровые ткани.
Но нельзя считать, что это одно и то же. Два типа патологий различаются по типичным местам образования, причинам, внешнему виду.
| Признак для сравнения | Аденома | Киста |
|---|---|---|
| Где образуется? |
| В любом органе, вплоть до головного мозга. |
| Причины |
|
|
| Может быть врождённой? | Нет | Да |
| Внешний вид |
|
|
| Чем опасны? |
|
|
Мы видим, что нельзя утверждать, одно и то же киста с аденомой или нет. Давайте подробнее рассмотрим их отличия на примере поведения обоих новообразований в одном органе — печени. Чем они отличаются на уровне симптомов, диагностики и лечения?
Образуется из гепатоцитов — клеток печени. Окружена капсулой, поэтому хорошо видна на УЗИ и легко отделяется от здоровых клеток во время операции. Болеют чаще женщины от 25 до 40 лет.
Причины аденомы печени точно не известны, но установлена связь с приёмом гормональных препаратов, прежде всего, противозачаточных у женщин, и анаболиков у мужчин.
Доказано, что на развитие аденомы печени влияет употребление некачественного или в больших дозах алкоголя, жирная, острая и жареная пища.
Внешние симптомы отсутствуют до момента, пока аденома, и этим она не отличается от кисты, вырастет до больших размеров и начнет давить на окружающие ткани и желчные протоки, вызывая:
- боли и тяжесть справа под ребрами или под желудком;
- побледнение кожи;
- тошноту и отрыжку воздухом;
- снижение давления.
На ранних стадиях аденома, как и киста, обнаруживается только случайно во время УЗИ или компьютерной томографии органов брюшной полости.
Аденомы печени могут быть:
- по количеству одиночными и множественными;
- по составу: гепатомы из клеток самой печени, холангиомы из желчных протоков, гепатохолангиомы смешанные.
После постановки такого диагноза нужно прекратить принимать гормональные препараты. Требуется хирургическое удаление лапароскопическим методом, при размере аденомы больше 8 см могут применить резекцию части печени.
Если женщина планирует забеременеть, удалять аденому нужно обязательно.
При размере меньше 1 см и труднодоступном расположении наблюдают с контролем на УЗИ и МРТ каждые 3 месяца. Если перестать принимать гормональные таблетки, аденома может уменьшиться, и тогда не нужно будет делать операцию.
Обнаруживается так же, как и аденома. При росте до 7-8 см или поражении 20% органа вызывает такие же симптомы. По половому распределению киста отличается от аденомы печени — женщины болеют в 2 раза реже мужчин.
- истинные врожденные, которые могут быть простыми и многокамерными;
- ложные приобретённые, образуются в результате воспалений, операций, травм, поражения червями-паразитами, например эхинококком.
Причины появления врожденных кист неизвестны, но есть предположение, что, как и при аденомах, влияют гормональные препараты: в данном случае те, которые принимала мать девочки перед её рождением.
В лечении кисты печени есть отличия от аденомы. При размере врожденной формы меньше 4 см ведётся наблюдение, но никакого вмешательства не требуется. Для удаления при росте до 7-8 см применяется не только лапароскопия и резекция, но и менее травматические способы: опорожнение содержимого через иглу, отведение протока кисты в 12-перстную кишку или желудок.
Сравнив кисту и аденому печени, мы увидели много похожего: гормональные причины, одинаковые признаки и способы удаления при размерах новообразований больше 7-8 см. Но мы не можем сказать, что оба новообразования — это одно и то же, хотя и поражают они один и тот же орган. При внимательном изучении вопроса становится понятно, чем отличается киста от аденомы: у них разное происхождение и строение, а поэтому и в лечение применяются разные методы.
источник
Бывает одиночной и множественной, развивается в одной груди или же в обоих. Считается разновидностью мастопатии наряду с фибромой, фиброаденомой, лимфоаденомой. Чаще всего новообразование не превышает 3 см. в диаметре, очень редко вырастает до 5 см.
Аденома молочной железы не перерождается в злокачественную опухоль, и зависит от гормонального баланса организма женщины. Диагностикой и лечением подобных образований занимаются такие специалисты, как гинекологи, маммологи и онкологи.
Аденома молочной железы – доброкачественная опухоль, образовавшаяся из клеток железистого эпителия. Является разновидностью мастопатии.
Как правило, диагностируется в возрасте 15-35 лет. Нередко возникает во время беременности. В преклимактерическом и климактерическом периоде уже существующие опухоли редуцируются, новые не образуются.
Молочная железа состоит из железистой ткани (паренхима органа), основной функцией которой является секреция молока и стромы (поддерживающий паренхиму скелет), представленный жировой и соединительной тканью, а также куперовскими связками. Аденома может возникнуть в любом органе, содержащем железистую ткань, например, аденома щитовидной железы или простаты.
Все аденомы, в том числе и молочных желез, относятся к доброкачественным опухолям и редко озлокачествляются. Заболевание возникает в результате пролиферации (разрастание) железистого эпителия и наблюдается довольно редко. Данное опухолевидное образование является одной из форм мастопатии, то есть гормональнозависимой опухолью и изменяется от уровня гормонов в организме (смена фаз менструального цикла, беременность и лактация).
После 40 лет аденома груди не образуется, а к 45 – 50 годам имеющиеся опухоли редуцируют, так как к этому возрастному периоду состав молочных желез изменяется, железистая ткань заменяется жировой и соединительной.
Многие женщины, и даже врачи считают, что аденома и фиброзная аденома молочных желез это одно и то же заболевание. В плане клинической картины эти заболевания схожи, но различаются гистологическим строением. Если аденома состоит из железистой ткани, то в состав фиброаденомы входит железистая и соединительная ткань. В случае преобладания соединительной ткани говорят о фиброме груди.
Образование опухоли и ее рост связаны с влиянием гормона эстрогена. Именно поэтому аденома увеличивается к концу менструального цикла или же во время беременности, а затем уменьшается. Менопауза благоприятно влияет на узел — снижающийся уровень эстрогенов в период климакса мешает росту образования.
Среди факторов, которые могут повлиять на возникновение этого заболевания и спровоцировать его интенсивное развитие называют такие:
- бесплодие;
- генетическая предрасположенность;
- прерывание беременности;
- завершение лактации;
- ожирение;
- нарушения функционирования печени;
- сахарный диабет;
- прием оральных контрацептивов;
- табакокурение;
- стресс.
Все факторы риска связаны с функционированием эндокринной системы организма. Климактерический и предклимактерический возраст отличается постепенным замещением железистой ткани фиброзной и жировой, что практически исключает образование аденом даже несмотря на присутствие других предрасполагающих причин.
Аденома груди состоит из комбинации фиброзных, железистых и жировых тканей. От преобладания в тканях опухоли каких-либо из этих видов клеток, зависит название опухоли. К примеру, термин «фиброаденолипома» показывает, что новообразование состоит из приблизительно одинакового количества фиброзных, железистых и жировых клеток.
Аденомы молочной железы подразделяются на несколько разновидностей:
- Фиброзная – самая распространённая, формируется в фиброзных тканях;
- Филлоидная (листовидная) – характеризуется стремительным ростом;
- Периканаликулярная – чаще всего локализуется вблизи молочных протоков, образовывается из соединительной ткани;
- Интраканаликулярная – формируется внутри протоков, считается одной из самых опасных;
- Смешанная – новообразование имеет признаки нескольких разновидностей аденомы.
К патологиям аденоматоза молочных желёз принадлежат также фиброзно-эпителиальные новообразования: фиброзно-кистозная аденома, листовидные опухоли, комплексная фиброаденома.
По местонахождению и типу тканей, аденомы классифицируются:
- Тубулярная – представляет собой узел из клеток эпителия цилиндрической формы (тубулярных элементов);
- Лактирующая – новообразование млечных долей и протоков, характеризующееся выделением молока;
- Апокринная – похожа на тубулярную, но отличается от неё структурой эпителия;
- Плеоморфная – встречается редко, образуется из соединения жировой, железистой и фиброзной тканей, может перерождаться в карциному;
- Дуктальная (протоковая) – редкая форма опухоли, при которой характерно расширение протока;
- Аденома соска – формируется в молочных протоках в области соска, отличается болезненностью и выделениями.
При аденоме грудной железы симптомы, клинические проявления зависят от диаметра, локализации патологического новообразования, стадии, формы болезни. В большинстве случаев новообразования не доставляют женщинам дискомфорт. Часто патология, особенно на начальных стадиях развития, протекает бессимптомно. Обнаружить новообразования в груди можно случайно при пальпации (прощупывания) или во время планового медицинского обследования.
Аденома в молочной железе напоминает подвижный небольшой плотный шарик с ровными границами. Имеет округлую, сферическую форму, твердую консистенцию. Поверхность образования гладкая. При пальпации может перемещаться в пределах железистой ткани.
Клинические проявления, симптомы:
- неприятные ощущения при нажатии, пальпации;
- изъявления на дерме, твердые корки, трещинки на сосках;
- жжение в груди;
- появление «апельсиновой корочки» в околососочной зоне.
Характерный признак аденомы молочной железы – обильные выделения бесцветной, белесой жидкости, сукровицы, молока из сосков.
Новообразования могут иметь также крупнобугристую неравномерную поверхность. Патология не сопровождается какими-либо изменениями эпидермиса. При этом новообразования могут увеличиваться в диаметре за несколько дней или во время месячных. После окончания «критических дней» возвращаются к своим изначальным параметрам.
Если новообразование увеличено до 5-15 см, при надавливании на грудь пациентки ощущают дискомфорт, неприятные болевые ощущения, жжение.
Для определения патологии нужно обратиться к маммологу или маммологу-онкологу. Применяют такие методы диагностики при подозрении на аденому:
- Пальпация в вертикальном и горизонтальном положении (стоя и лежа). Обнаруживается подвижное узловидное плотное образование.
- Ультразвуковая диагностика — обследование аппаратом для УЗИ.
- Маммография — рентгеновский снимок молочной железы, сделанный при помощи излучения в малой дозировке.
- Биопсия — процедура забора клеток ткани из опухоли. Проводится хирургическим или инвазивным (с помощью полой иглы) способом под контролем УЗИ.
- Полученный образец исследуют под микроскопом — это финальный метод диагностики, на основе которого и устанавливают диагноз.
Диагностика при подозрении на аденому соска отличается от остальных, и включает в себя такие методы:
- Цитологическое исследование выделений из соска.
- Магнитно-резонансная томография молочной железы.
- Дуктография (рентгенография с дополнительным введением в протоки контрастного вещества).
- Биопсия.
- Маммография и УЗИ при аденоме соска малоинформативны и поэтому не применяются.
При подозрении на проблемы со стороны эндокринной системы, на наличие соматических патологий и болезней репродуктивной системы, пациентка дополнительно направляется на обследование и консультацию к терапевту, гинекологу, эндокринологу или гинекологу-эндокринологу.
Аденома крайне редко перерождается в злокачественное образование, но необходим контроль ее роста и дифференцированный диагноз — чтобы отличить узел от остальных опухолей, которые могут локализоваться в груди, но при этом угрожают жизни пациентки.
Осложнения аденомы молочной железы развиваются довольно нечасто. Это могут быть:
- малигнизация – злокачественное перерождение. Наблюдается редко;
- галактофорит – воспалительное поражение млечных протоков. Может развиться из-за того, что аденома давит на млечный проток, способствуя застою в нем
- молока (во время лактации) или патологических состояний;
- абсцесс – развивается как осложнение галактофорита при инфицировании застойного содержимого млечных протоков;
- деформация молочной железы – развивается при больших формах или множественных аденоматозных узлах в тканях железы.
Пациентки интересуются, как лечить аденому молочной железы. Терапия болезни должна быть грамотной. Врач назначает лекарства с гормонами, поливитаминные комплексы. Пациентке может быть рекомендован препарат Кламин. Он выпускается в форме таблеток и капсул. Кламин восполняет нехватку йода, необходимого для слаженной работы щитовидки. Дозировки лекарства индивидуальны. Кламин регулирует липидный обмен и улучшает работу молочных желез.
Если у пациентки диагностировано образование величиной от 10 мм, следует посещать маммолога, периодически проходить УЗИ. Аденома груди может протекать бессимптомно. Новообразование не ухудшает работу органов. В клинической практике есть случаи, когда фиброаденома исчезала самостоятельно. Для лечения болезни также назначаются гормоны. Их принимают для того чтобы нормализовать уровень эстрогена и прогестерона.
Терапию проводят с учетом гормонального фона женщины.
При незначительных размерах опухоли, если болезнь не прогрессирует, обходятся без хирургического вмешательства. Терапевтический курс длится долго. Необходимы:
- Коррекция питания. Пациенткам следует ограничить потребление жирной пищи, сдобы. Соль для приготовления еды лучше использовать йодированную.
- Восстановление гормонального баланса. Рекомендуется забеременеть, кормить ребёнка не менее 1 года.
- Физиотерапия. Рекомендуют электрофорез с калия йодидом, новокаином. Согревающие процедуры противопоказаны.
- Медикаментозное улучшение работы печени, принимающей активное участие в инактивации эстрогена. Назначают витамины В6, А, Е, С, Д, гепатопротекторы (карсил, эссенциале).
- Лекарственное восстановление гормонального баланса. Назначают препараты растительного происхождения (Мастодинон, Нормоменс, Квинол). Применяют оральные гормональные контрацептивы (Ярина).
При сильной боли, отёчности молочных желез перед началом критических дней рекомендуют пить отвары из трав, обладающих мочегонным действием (листья брусники, берёзы, цветы василька, корня солодки, одуванчика).
Гормонотерапию назначают при неэффективности остальных методов лечения. Назначают:
В редких случаях прописывают тамоксифен. При длительном применении возникают различные побочные эффекты (тромбофлебит, поллиноз, рак эндометрия).
Для лечения аденомы молочной железы используют гормональный препарат местного действия – прожестожель. Делают аппликацию на поражённую область молочной железы. Он не вызывает гормональных нарушений.
Одной из причин усиления болезненности в молочных железах является повышенная нервная возбудимость, боязнь развития злокачественного процесса. Пациенткам рекомендуют седативные препараты на растительной основе (валериана, пустырник).
Все лекарства, назначенные врачом, надо принимать длительное время. Лечение длится от 3 месяцев. Если эффекта от терапии нет, есть вероятность малигнизации, опухоль крупных размеров (более 2 см) – необходима операция.
Выделяют несколько методов вмешательства:
- Абляция лазером. При воздействии лазером не используются хирургические инструменты, целостность тканей не нарушается. Лазер попадает на образование и полностью выпаривает его. Если у женщины не наблюдаются осложнения, дальнейшая реабилитация проходит в домашних условиях.
- Криогенная абляция. На клетки опухоли воздействуют холодом. Они разрушаются и полностью останавливаются в росте. Воздействие на кожные покровы отсутствует. Через несколько часов после замораживания аденомы состояние женщины полностью стабилизируется.
- Радиоволны. Женщине вводят местное обезболивание для проведения разреза. После открытия тканей применяют аппарат, излучающий радиочастотные волны. Во время операции аденома отделяется от здоровой ткани, и её удаляют.
- Биопсия. В молочную железу вводят анестезирующее вещество, делают разрез и вводят в аденому специальный зонд. Выявленную опухоль эвакуируют с помощью вакуума. Вмешательство проводится с минимальным травматизмом для тканей, шрам остаётся незаметным.
Полный доступ к внутренней части груди необходим при резком развитии опухоли. Главные осложнения большой аденомы — сильная деформация груди, требующая реконструкции.
- Резекция по секторам. Врач удаляет не только тело аденомы, но и некоторую часть здоровой ткани. Это необходимо при осложнении процесса, риске развития злокачественных клеток.
- Вылущивание. Патология удаляется без задействования здоровых тканей. Это позволяет максимально сохранить первоначальную форму груди. Во время операции удалённую аденому сразу отправляют на лабораторное исследование.
Профилактическими мерами, направленными против появления аденомы молочной железы, являются:
- профилактика гормональных сбоев, а при их наличии – своевременное диагностирование и лечение;
- правильное ведение беременности и периода лактации;
- профилактика, своевременное выявление и лечение гормональных нарушений негинекологической сферы;
- отказ от вредных привычек – в частности, от курения;
- прием оральных контрацептивов под контролем врача;
- профилактика, своевременная диагностика и лечение болезней репродуктивной сферы;
- избегание любых стрессовых ситуаций;
- предупреждение сложных соматических заболеваний – в частности, патологий печени, а при их развитии – своевременное выявление и купирование;
- здоровый образ жизни.
У аденомы груди хороший прогноз. Вероятность перерождения в онкологическую опухоль минимальна. Своевременная терапия позволит вернуться к кормлению грудью. Однако если врач диагностировал фиброзную форму аденомы, риск перерождения в злокачественное образование выше. Аденома груди имеет взаимосвязь с колебаниями гормонов. Не следует думать, что она является предшественником онкологии. В любом случае нужно своевременно обращаться к доктору и проводить обследование.
источник
Инциденталома – это любое новообразование надпочечников, выявленное в процессе обследования пациента по поводу других заболеваний.
Обычно такую “находку” обнаруживают при УЗИ, КТ и МРТ-исследованиях почек, кишечника, печени и поджелудочной железы. Средний возраст пациентов составляет 35-60 лет, при этом основная масса случаев приходится на долю женского пола.
Многие годы безуспешно боретесь с ПРОСТАТИТОМ и ПОТЕНЦИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день.
Все инциденталомы надпочечника не имеют специфичной клинической картины, но у человека могут присутствовать некоторые проявления, которые не всегда сразу связывают с симптоматикой новообразований (лишний вес, гипертония и т.д.).
В 85% случаев такие опухоли имеют доброкачественную природу происхождения и требуют лишь динамического наблюдения за развитием процесса.
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При обнаружении инциденталомы в первую очередь выясняют ее вид в зависимости от гормональной активности.
К гормонопродуцирующим опухолям относятся:
- кортикостерома. При этом идет повышенная секреция глюкокортикоидов (кортизола);
- феохромоцитома. Образование способствует выработке излишнего количества гормонов стресса, таких как адреналин и норадреналин;
- альдостерома (повышается уровень гормона альдостерона);
- андростерома и кортикоэстрома. Опухоль продуцирует повышенное количество мужских и женских половых гормонов, соответственно.
Такие образования обязательно сопровождаются появлением симптомов. Но трудность их диагностики состоит в том, что человек зачастую просто не придает значения этим проявлениям. А в некоторых случаях из-за подавления связи гипофиза и гипоталамуса с надпочечниками уровень гормонов остается в норме, любые симптомы отсутствуют, но при удалении опухоли будет необходима постоянная гормонозаменяющая терапия.
Гормонально-неактивные образования встречаются намного чаще. К этому виду относятся:
- аденома. Отличается доброкачественностью, представляет собой капсулу с однородным или зернистым по строению содержимым;
- липома. Также доброкачественное образование, которое состоит из жировых клеток;
- фиброма. Содержимое капсулы образования представлено в основном фиброзной тканью;
- адрено-кортикальный рак. Характеризуется большими размерами опухоли >50 мм, чаще с неровными краями. В динамике заметно увеличение в размерах и прорастание в глубинные ткани. В подавляющем большинстве случаев обнаруживается поражение левого надпочечника;
- саркома. Быстрорастущая злокачественная опухоль, которая часто имеет случаи рецидива и метастазирования в периферийные органы.
Опухоли могут быть как первоначальными, так и являться метастазами рака других органов (легких, мозга, почек и т.д.).
Существует и третья группа обнаруживаемых образований, которые по своей структуре и патогенезу не относятся к опухолям:
- кисты надпочечника;
- узелковая гиперплазия коры надпочечника;
- гематомы.
Они могут носить как односторонний, так и двусторонний характер (поражается сразу и правый, и левый надпочечник).
Характерным признаком инциденталомы является отсутствие явной симптоматики. Но при некоторых видах опухолей можно заметить довольно яркие проявления наличия образования в области надпочечников.
Так, феохромоцитома вызывает частые приступы резкого повышения уровня артериального давления (до 220/120 мм.рт.ст.), приступов паники и страха, а также изменение окраса кожных покровов (побледнение и появление мраморного окраса), судорог. Такие приступы так же внезапно походят, как и появляются.
Кортикостерома, как инциденталома надпочечников, выявляется крайне редко, так как этой опухоли присущи довольно явные внешние проявления:
- появление в области живота и подмышечных впадин темно-бордовых полос (стром);
- устойчивое повышение артериального давления;
- жировые отложения в нижней части лица;
- завышенный уровень сахара в крови.
Андростерома и кортикоэстрома характеризуются гормональными изменениями уровней половых гормонов. При этом эсторогенопродуцирующая опухоль у женщин может никак себя не проявлять (лишь выявляется повышение уровня эстрогена и эстрадиола в крови). В то же время такое образование у мужчин чревато полной половой дисфункцией, увеличением массы тела по “женскому типу”, изменением тембра голоса и выпадением волос. А возникновение образования, продуцирующего тестостерон, у женщин может вызвать повышенное оволосение, огрубение голоса, увеличение мышечной массы и сексуального влечения.
Альдостерома проявляется всеми симптомами артериальной гипертензии (головокружение, головная боль), а также мышечной дисфункцией (слабость, судороги). Нередко возникают нарушения в работе почек.
При внушительных размерах (более 50 мм) злокачественные образования дают симптоматику интоксикации организма:
Гормоно-неактивные опухоли чаще всего являются полностью бессимптомными, особенно в случае доброкачественной природы происхождения.
Первоначально инциденталома обнаруживается при прохождении аппаратных методов исследования, таких как УЗИ и КТ.
При более “прицельном” рассмотрении образования с помощью УЗИ можно определить вид опухоли. Так, киста на мониторе УЗИ-аппарата имеет анэхогенное изображение, липомы – гиперэхогенное, а другие образования дают гипоэхогенную картинку. Но диагностика при помощи УЗИ чаще всего бывает малоинформативной. В первую очередь, это связано с тем, что надпочечники довольно трудно полностью рассмотреть из-за их физиологического положения и соприкасания с другими внутренними органами (печенью, поджелудочной железой, почками).
При постановке диагноза и визуализации образований надпочечников чаще всего используется КТ надпочечников.
Это исследование дает возможность оценить размер, расположение и структуру опухоли, что позволяет с уверенностью ее классифицировать:
- аденомы, кисты и большинство других доброкачественных образований выглядят как ровные округлые капсулы с однородной или зернистой структурой. Размер их обычно небольшой (20-30 мм), но встречаются и более крупные экземпляры;
- гематома выглядит как неоднородное по составу образование (из-за наличия сгустков крови) с неровными краями;
- злокачественные же опухоли отличаются значительными размерами (>55 мм), нечеткостью и неровностью границ, а также большой плотностью. При этом лимфатические узлы чаще всего увеличены в объеме.
Также для уточнения окончательного диагноза проводятся селективная ангиография и сцинтиграфия. Оба метода заключаются в визуализации выведения специального контрастного препарата из сосудов надпочечников с помощью рентген-аппарата.
Кроме перечисленных методов диагностики, применяются и клинические исследования.
Также определяют уровень кортизола в суточном объеме мочи (до и после приема Дексаметазона) или проводят с той же целью малую дексаметазоновую пробу.
Если наблюдаются симптомы артериальной гипертензии, то показано проведение забора крови для определения уровня ренина, калия и альдостерона.
При подозрении на феохромоцитому выявляют наличие в моче пациента метанефринов (конечных продуктов распада адреналина и норадреналина). Тест очень чувствительный и требует некоторой подготовки (исключение приема некоторых лекарств и курения минимум за 3 часа до взятия материала, отсутствие стрессовых ситуаций накануне).
Существенную по значимости информацию дает и забор биоптата (части клеток опухоли) чреcкожной тонкоигольной техникой. Полученная ткань исследуется с целью выявления структуры и природы образования. Но данный вид диагностики подходит не во всех случаях. Даже после успешно проведенной процедуры за пациентом устанавливается наблюдение для контроля состояния (возможное кровотечение, возникновение внутренней гематомы и т.д.).
Выбор метода лечения напрямую зависит от типа опухоли.
Но существуют общие принципы врачебного поведения:
- Образования надпочечников, независимо от злокачественности имеющие размер более 60 мм, должны быть удалены. Несмотря на современный широкий выбор хирургических методов (эндоскопия, лапароскопия и т.д.), иссечение опухолей в этой области предпочтительней проводить через открытый разрез.
- Опухоли менее 30 мм без признаков злокачественности процесса и выявление их гормональной неактивности наблюдаются в динамике. Если отсутствует увеличение их размеров и мутация клеток, то профилактические обследования сначала проводятся каждые 6 месяцев, а в последующем 1 раз в 18-24 месяца.
- При маленьких размерах образования, но при выявлении выработки повышенного количества гормонов врачи сходятся во мнении о целесообразности их удаления.
Если подтверждено, что опухоль является злокачественной, то лечение предполагает хирургическое удаление как самой опухоли, так и пораженного надпочечника. Это сводит к минимуму риск рецидива болезни, но может потребовать постоянной гормонозаместительной терапии.
Бывают случаи, когда такие образования являются неоперабельными. Тогда рассматривается возможность применение лучевой и химиотерапии.
В послеоперационный период необходим особый контроль за состоянием больного. Особенно это касается работы сердечно-сосудистой системы (резкое падение показателей АД, замедление сердцебиения, сонливость, недостаточное насыщение крови кислородом).
Хотя пик обнаружения инциденталом приходится на возраст 55-60 лет, но присутствовать такое заболевание может даже в молодом возрасте. Важно диагностировать его, пока оно остается “немым” и не приносит никаких неблагоприятных последствий для здоровья организма. Поэтому даже на первый взгляд маловажные проявления неполадок эндокринной системы (ожирение, чрезмерный рост волос, периодические недифференцированные приступы повышения АД и т.д.) должны подтолкнуть человека к обращению за помощью к врачу-эндокринологу.
Патологические процессы, происходящие в предстательной железе, могут быть различными. Отечность, гипертрофия, увеличение простаты – вот лишь несколько симптомов подобных изменений. Что такое диффузные изменение простаты, и что следует предпринять пациентам в данном случае?
Для начала следует уточнить, что подобное понятие пациент скорее всего слышит во время проведения ультразвукового исследования. На узи специалист видит картинку предстательной железы, которая в данном случае отличается от нормы, и в заключении пишет «признаки диффузных изменений простаты». Что же это такое – диффузные изменения предстательной железы?
Речь идет о том, что изменена тканевая структура паренхимы органа. Паренхима предстательной железы – медицинский термин, подразумевающий под собой совокупность всех составляющих простату клеток. В норме этот орган имеет мышечно-железистое строение. Даже небольшие отклонения в его работе изменяют состав клеток и тканей. Так и образуются диффузные изменения в предстательной железе, которые означают под собой необходимость скорого обращения к врачу.
Говорит ли это о нарушении нормального функционирования органа? Далеко не всегда. Не все пациенты чувствуют те или иные симптомы, ведь многие заболевания протекают в латентной форме. Лишь когда эти нарушения влекут за собой невозможность вести привычную активную жизнь, мужчина обращается к врачу.
Диффузные изменения простаты – это не диагноз, а симптом!
Причин такого состояния несколько, и в каждом конкретном случае уролог должен тщательно оценить клиническую картину и результаты анализов прежде, чем вынести вердикт. Итак, причины изменения паренхимы предстательной железы следующие:
- Воспаление. Эта причина появления диффузных изменений наиболее частая. Воспаление не всегда появляется вследствие заражения венерическими заболеваниями, как думают многие мужчины. Оно может образоваться из-за проникновения в простату обычной кишечной палочки, которая попала сюда из толстого кишечника, конечно, если в организме создались для этого идеальные условия – нарушение стула, колит, раздражение кишечника вследствие острой еды и т.д.
- Новообразования. Речь идет как о доброкачественной гиперплазии, которая подразумевает под собой аденомы простаты, так и онкологических процессах.
- Травмы. Если пациент получил удар в область паха, это отражается и на тканях предстательной железы. Сильное сдавливание может привести к негативным и даже необратимым последствиям.
Железа не всегда перерождается в один-единственный тип клеток. При разных заболеваниях диффузные изменения паренхимы простаты могут быть различны. Специалист может назвать несколько видов:
- Атрофия, или истощение, паренхимы простаты.
- Гипоплазия, когда происходит патологическое развитие органа.
- Структурные изменения тканей простаты, близкие к раковым процессам.
Основной метод, позволяющий быстро и точно оценить состояние органа пациента, – УЗИ. На что специалист должен обратить внимание, и на какие мысли его должны натолкнуть отклонения от нормы?
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Как лечат диффузные изменения предстательной железы
Собственно, лечения требуют не изменения, а те заболевания, которые имеются у пациента. Терапевтические методы зависят от диагноза пациента:
- Киста в предстательной железе. В подавляющем большинстве случаев от нее избавляются хирургическим методом. Прием медикаментозных препаратов с целью рассасывания узловых кист помогает в крайне редких случаях.
- Воспалительные процессы в простате. У пациента могут быть как очаговые изменения в предстательной железе, когда патогены локализовались в отдельной зоне органа, так и общие, когда воспалительный процесс затронул всю простату.
- Кальцинаты. От кальцинатов избавляются разными методами, в зависимости от места их локализации и размеров таких камней. Кальцинаты дробят лазером или ультразвуком, рассасывают во время проведения процедуры электрофореза. Если образования достаточно большие, то более правильным решением будет хирургическое лечение, то есть избавиться от них оперативно.
- Аденома простаты. Сначала врач медикаментами способствует восстановлению функций мочеполовых органов (предстательной железы, мочеиспускательного канала, мочевого пузыря), а затем смотрит на состояние простаты. Иногда гиперплазия предстательной железы в больших масштабах затрагивает орган. Это мешает мужчине вести активную жизнь, и бороться с состоянием препаратами не всегда возможно. Такие зоны с патологией предстательной железы удаляют на операции. Иногда имеет смысл ничего не делать, а выжидать и контролировать состояние органа. Если он стабилен, а болезнь не имеет признаков прогрессирования, то никаких дополнительных действий по отношению к органу не требуется. Конечно, во время выжидательной тактики лечения пациент должен поменять свой образ жизни и придерживаться рекомендаций врача.
- Злокачественные новообразования в простате. Современное лечение онкологии – это гормональная терапия, лучевое облучение и химиотерапия. В каждом конкретном случае врач решит, какой метод лучше использовать. Сложность заключается в том, что гарантировать полное выздоровление нельзя. Даже оперативное удаление злокачественного новообразования в простате не говорит о том, что пациент может оставить онкологические проблемы в прошлом. Рецидивы при таких заболеваниях нередки, а значит, пациент будет наблюдаться у проктолога и онколога всю жизнь.
Итак, с тем, что такое диффузные изменения предстательной железы, все более-менее понятно. Но всегда ли их наличие говорит о заболевании мужчины? Нет, в некоторых случаях структура предстательной железы изменяется без происходящих в ней патологических процессов. Иными словами, это всего лишь физиологические особенности конкретного пациента. Однако такие ситуации случаются крайне редко, и надеяться на подобный шанс не стоит. Пациентам с подобными физиологическими особенностями тканей органа следует уведомить уролога об этом, и лечения такое состояние простаты не требует.
Источники: medicalnewstoday.com, ncbi.nlm.nih.gov, health.harvard.edu.
источник
- Обследование простаты: основные методы
- УЗИ как способ дифференцировать болезнь
- Диагностический метод урофлоуметрия
- Гиперплазия, подтвержденная анализом
- Диагностика предстательной железы иными методами
Многие годы безуспешно боретесь с ПРОСТАТИТОМ и ПОТЕНЦИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить простатит принимая каждый день.
Аденома простаты, она же, согласно более современному медицинскому термину, ДГПЖ (доброкачественная гиперплазия предстательной железы), представляет собой заболевание, характеризующееся образованием в тканях органа одного или нескольких небольших узелков, имеющих тенденцию к постепенному увеличению в размерах. Данный недуг является доброкачественным, чем отличается от онкологического поражения, однако, он достаточно серьезен хотя бы тем, что встречается у половины пациентов в возрасте старше 45 лет, обращающихся к урологу с различными жалобами на мужское здоровье. Качественно проведенная дифференциальная диагностика аденомы простаты у мужчин позволяет избежать многих проблем, связанных с разрастанием новообразований, но только если она была сделана вовремя.
На начальном этапе развития гиперплазии (устаревший, хотя все еще широко используемый термин — аденома), еще до того, как в голове у мужчины появляется мысль показаться врачу, он уже в некотором роде проводит диагностику состояния собственного здоровья. Помогают ему в этом симптомы заболевания (подробный рассказ о которых, кстати, в дальнейшем поможет урологу склониться к правильному диагнозу). В основном аденома простата, или ДГПЖ проявляет себя проблемами с мочеиспусканием, которые бывают:
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- ирритативными («лишние», часто оказывающиеся пустыми, позывы к опорожнению мочевого пузыря, мочеиспускание учащенное, недержание, императивные, то есть почти не сдерживаемые внезапные позывы);
- обструктивными (затруднения с «выталкиванием» струи мочи, вялая струя, уменьшение объема выделения вплоть до капель).
Этих проявлений вполне достаточно для того, чтобы почувствовать что-то неладное и обратиться за помощью к врачу. Важно помнить: проблемы с мочеиспусканием могут иметь далеко идущие последствия, особенно если проходят на фоне таких факторов, как переохлаждения, половые и иные инфекции, нерегулярная половая жизнь и образ жизни с ограниченной подвижностью. Мужчины, осознающие, что способны попасть в такую группу риска, должны быть крайне внимательны к своему здоровью.
На первом приеме специалист-уролог проведет опрос пациента, уточнит характер симптомов, их регулярность, продолжительность и интенсивность, а также попросит заполнить специально разработанный опросник, результаты которого позволят выразить симптоматику в количественных степенях. Больному нужно будет ответить на 7 вопросов о своих ощущениях, дав ответ в виде одного из 6-ти вариантов оценки проявления болезни (от 0 до 5). В зависимости от конечного результата выраженность аденомы дифференцируется на:
- легкую (до 7 баллов);
- умеренную (8-19);
- тяжелую (20-35).
После получения результатов беседы и опроса пациента начинается настоящее обследование. В первую очередь больному с подозрением на аденому (доброкачественную гиперплазию) придется пройти физикальный ректальный осмотр простаты. В ходе пальпации железы специалист оценит ее размеры, плотность и наличие, отсутствие уплотнений, бугристость. Большое значение будет иметь симметричность органа и то, насколько болезненно он реагирует на пальцевое исследование. Здоровая простата размером не превышает величину грецкого ореха (3х3х5 см, объем — 25 мл), имеет гладкую поверхность и четкие границы, прикосновение к ней безболезненно.
При необходимости врач в дополнение к пальпации может провести осмотр и простукивание (перкуссию) полости живота, благодаря которому будет получена оценка размеров, положения и состояния наполненности (или застоя мочи при затрудненном мочеиспускании) в мочевом пузыре. Также для уточнения и подтверждения результатов физикальной пальпационной диагностики предстательной железы проводятся:
- традиционное УЗИ и ТРУЗИ (трансректальное ультразвуковое исследование);
- урофлоуметрия (как вариант – видеоуродинамика);
- иммунохроматографическое исследование с целью выявления объема ПСА (простатспецифического антигена) в крови.
Анализ крови, последний пункт, который включает в себя дифференциальная диагностика аденомы, является очень важным исследованием, так как именно выявление чрезмерного количества ПСА позволяет своевременно заподозрить развитие рака предстательной железы. Закономерным продолжением исследования крови при получении неблагоприятных результатов является биопсия (диагностический метод забора микроскопического количества живых клеток или тканей простаты).
Основной вариант ультразвукового исследования ДГПЖ (доброкачественной гиперплазии предстательной железы) проводится методом трансректального (через прямую кишку) введения датчика для максимально подробного визуального изучения структуры простаты.
Во время выполнения процедуры так называемого ТРУЗИ (трансректального УЗИ) пациент располагается на левом боку с ногами, согнутыми и прижатыми к животу. Манипуляция проводится практически безболезненно, с минимальным дискомфортом, что является возможным благодаря малому размеру датчика УЗИ-аппарата (не более 2 см).
Второй вариант УЗИ, в ходе которого происходит диагностика аденомы простаты, носит название трансабдоминального, то есть осуществляющегося через переднюю брюшную стенку. Данный метод не так точен, как трансректальный, при нем не удается получить настолько четкую картину состояния здоровья железы как при ТРУЗИ. Тем не менее, этот метод также применяется и пользуется определенной популярностью.
Важным этапом проведения ультразвукового исследования является подготовка пациента к процедуре. Перед трансректальным УЗИ следует за два часа до мероприятия сделать очистительную клизму, перед трансабдоминальным УЗИ — заранее наполнить мочевой пузырь, выпив перед обследованием 1-1,5 л. воды.
При рассмотрении предстательной железы на УЗИ любой разновидности специалист может сделать выводы обо всех важных параметрах органа: ее структуре, величине, однородности и плотности тканей, наличии, отсутствии образований.
Дифференцировать аденому простаты на снимках УЗИ удается по заметному увеличению органа в размерах, потенциально способному стать причиной нарушения оттока мочи (а при запущенных случаях вполне реально приводящему к этому состоянию). Также наличие доброкачественной гиперплазии определяется по визуальному выделению в тканях железы аденоматозных узлов – отдельных, увеличенных новообразований, располагающихся в большинстве случаев симметрично, хотя бывают и случаи ассимметричного проявления заболевания.
В ходе ультразвукового исследования врач-уролог обязательно определяет факт образования в железках и протоках простаты камней, образованных остатками холестерина и извести. Причиной формирования камней является застой секрета, что происходит при сдавливании протоков аденоматозными узлами.
Еще один факт, рассматриваемый специалистами на УЗИ предстательной железы, это состояние «деталей» мочевыводящей системы и изменения, произошедшие с ней. На ранней стадии на снимках заметны утолщения стенки мочевого пузыря, на более поздних этапах, напротив, ее истощение и дряблость, из-за чего (в сочетании со сдавливанием мочеиспускательного канала узлами аденомы) нормальное мочеиспускание затрудняется. Также УЗИ позволяет рассмотреть, имеются ли в стенках мочевого пузыря дивертикулы – мешкообразные, округлой формы грыжеподобные выпячивания, в которых может происходить застой мочи, образование камней, развитие опухолей.
Если в ходе диагностики аденомы простаты у мужчин обнаруживаются перечисленные проблемы, врачи диагностируют ДГПЖ, так как подобная клиническая картина в комплексе позволяет исключить из списка «подозреваемых» иные заболевания, такие как рак простаты и поражения мочевыделительной системы.
Вторым этапом дифференциальной диагностики доброкачественной гиперплазии предстательной железы является изучение специалистом уродинамики, то есть, характеристики акта мочеиспускания. Данное скрининговое исследование является достаточно информативным, особенно если применяется урофлоуметрия – графическое изображение характеристик струи при мочеиспускании.
Исследование для пациента не является ни болезненным, ни даже неприятным – все, что от него требуется, это совершить акт мочеиспускания в специальную емкость-воронку. Емкость соединена с измерительным прибором высокой точности и самописцем, который 3-4 минуты спустя, выдаст ленту с графической кривой. На изображении будут указаны самые важные для диагностики характеристики:
- объемная скорость мочеиспускания (максимальный и средний показатели);
- время мочеиспускания;
- объем мочи, выделенной единоразово.
При отклонении полученных результатов от нормы специалист-уролог начинает подозревать у пациента наличие поражений мужской мочеполовой системы и рекомендует прохождение иных, углубленных методов обследования.
В частности, дополнительная диагностика аденомы предстательной железы включает применение экскреторной урографии — проверки функционирования почек, а также проходимости мочевыводящих путей. Данный радиологический метод исследования проводится следующим образом: пациенту внутривенно вводится контрастное вещество, затем, когда оно начинает выводиться посредством почек, делается серия рентгеновских снимков. Важность экскреторной урографии и как всех уродинамических исследований в целом заключается в том, что таким образом специалисты обеспечивают подтверждение диагноза, дифференцируя аденому от иных заболеваний мочеполовой системы.
Одним из самых быстрых и распространенных способов определения наличия проблем с предстательной железой является проведение теста на содержание в крови простатического специфического антигена (ПСА). В ходе процедуры у пациента берется небольшое количество венозной крови, после чего проба тестируется иммунохроматографическим методом и результат подсчитывается в количестве нанограммов на 1 мл крови. Уровень ПСА у здорового мужчины составляет 0-4 нг/мл, причем в возрасте до 40 лет этот показатель не превышает 2,5 нг/мл, у мужчин старше 50 лет – не более 3,5 нг/мл.
Если количество простатоспецифических антигенов в крови превышено, это свидетельствует о наличии поражения простаты, при котором поврежденные ткани и аденоматозные узлы оказывают друг на друга повышенное механическое воздействие. В результате клетки предстательной железы вырабатывают аномально увеличенное (в несколько раз) количество ПСА, что заметно в результате анализа.
Точность исследования на антигены достаточно высока, однако этот метод диагностики не может гарантировать стопроцентно верный результат диагностики заболевания простаты. При проведении изучения крови на количество ПСА специалисты учитывают некоторые факторы, способные завысить показатели. В частности, это может быть:
- воспаление простаты (усиленная выработка антигенов часто является последствием развития простатита) или инфекции мочеполовой системы;
- недавняя эякуляция (после семяизвержения происходит повышение количество ПСА, поэтому перед обследованием следует некоторое время придерживаться полового воздержания);
- прохождение лечебных мероприятий, направленных на терапию заболеваний простаты как медикаментозных, так и оперативных (делать анализ рекомендуется по истечении 2-4 недель, чтобы уровень ПСА вернулся к стабильному уровню).
Диагностика гиперплазии методом изучения количества простатического специфического антигена в крови позволяет определять различные заболевания предстательной железы. Например, в 75% случаев такой анализ помогает выявить на ранней стадии рак простаты. В то же время подобная диагностическая методика сама по себе не достаточно результативна, если специалисты не дополняют ее другими методами обследования. Кроме того, анализ крови не способен подтвердить, протекает ли в органе доброкачественный процесс формирования новообразований, или же злокачественный. Именно поэтому только комплексными мерами диагностики удается поставить диагноз максимально точно.
Биопсию как диагностическое мероприятие многие врачи не считают нужным или, тем более, обязательным для обнаружения и точного определения факт доброкачественного образования в тканях простаты. Но в тех случаях, когда в крови выявлено повышенное содержание простатспецифических антигенов, а пальпация дала неопределенные результаты, пациенту может быть назначена биопсия тканей железы. Данное исследование позволяет выявить «качество» новообразований, и все, что для этого нужно – получить образец пораженной ткани посредством специальной биопсийной иглы, введенной в орган через оболочку прямой кишки.
Биопсия выполняет одну основную задачу – позволяет отличить относительно безвредную (по крайней мере, легко поддающуюся лечению) аденому простаты от значительно более серьезного заболевания – онкологии, причем выявить последнюю помогает на ранней стадии. Исследования здоровья предстательной железы этим методом – крайняя мера диагностики. Врачи стараются не прибегать к ней, если есть другая возможность, однако в некоторых случаях без нее не обойтись.
В числе иных методик обследования простаты (гораздо менее радикальных, чем биопсия) значатся КТ и МРТ – компьютерная томография и магнитно-резонансная томография. Эти современные технологии делают изучение больного органа максимально удобным, дают максимум детальной информации, причем позволяют рассмотреть не только саму железу (вместе с ее поражениями), но и расположенные вблизи органы. А это полезно, так как позволяет определить не только заболевание, но и последствия его влияния на весь организм.
Основной задачей дифференциального диагностического обследования предстательной железы, проводимого в ходе изучения симптоматики, пальпации, рентгенографии и УЗ-исследования, а также исследования анализов крови и мочи, является точное определение диагноза. Аденому простаты по клинической картине достаточно легко спутать с иными поражениями этого органа или с заболеваниями мочевыделительной системы. Именно поэтому методы диагностики используются в комплексе, чтобы результаты одного обследования подтверждались выводами другого. Только таким образом доброкачественную гиперплазию предстательной железы удастся вовремя обнаружить и полностью излечить.
Автор записи, эксперт:
Лушин Вадим Иванович
Является заведующим урологическим отделением. Специализируется на диагностике и лечении заболеваний почек и мочевого пузыря, в том числе цистита, мочекаменной болезни, простатита, уретрита и пиелонефрита.
Профиль в G+
Чем опасна аденома простаты
Реабилитация в послеоперационный период после удаления аденомы простаты
Операция чрезпузырная аденомэктомия
Лекарства и препараты для лечения аденомы простаты у мужчин
Нарушение репродуктивной функции
Распространенные мужские заболевания
- Баланит
- Варикоцеле
- Везикулит
- Гемоспермия
- Герпес
- Гинекомастия
- Гонорея
- Киста яичка
- Молочница
- Орхит
- Проблемы с мочеиспусканием
- Прыщи на половом члене
- Трихомониаз
- Уреаплазмоз
- Уретрит
- Фимоз
- Хламидиоз
- Цистит
- Эпидидимит
- Афродизиаки
- Средства для потенции
- Эрекция
- Эякуляция
Для улучшения потенции наши читатели успешно используют M-16. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Последствия для мужского здоровья удаления аденомы простаты
Лекарства и препараты для лечения аденомы простаты у мужчин
Лучшие эффективные средства для лечения аденомы простаты
источник