В гайморовой пазухе новообразования появляются в среднем у 10% населения. Есть несколько методик, которые актуальны в терапии против доброкачественной опухоли. Основная – классическое проведение операции. Она эффективная, но предполагает длительный реабилитационный период. В качестве альтернативы по показаниям врач может предложить другие способы лечения.
Само образование быстро или медленно увеличивается, иногда не меняется в размерах, характеризуется структурой содержимого и в целом характером течения, однако общее у всех форм одно – при появлении кисты есть стенка, отделяющая внутреннее содержимое от здоровых тканей. Удаление кисты в гайморовой пазухе проводится по показаниям, после диагностики и подбора методики воздействия.
Кисту, которая не мешает человеку, не увеличивается и не создает дискомфорт, не трогают. Назначают консервативные методики лечения – прием медикаментов, физиотерапевтические процедуры.
Размеры для удаления кисты по классической методике иссечения тканей должны составлять минимум 1.5 см в диаметре. Если меньше – подбираются хирургические методики. Просвет пазухи может быть полностью закрыт, из-за чего возникают проблемы с дыханием и самочувствием. Боли, недомогания и другие признаки, симптомы заболевания не проявляются в большинстве случаев в течение долгого времени.
Когда назначают оперативное вмешательство (перечень показаний):
- постоянно заложен нос (должно быть установлено, что именно новообразование послужило причиной);
- частые головные боли, сопровождающиеся сопутствующими неприятными ощущениями, в том числе чувством, будто в дыхательных путях есть инородное тело;
- постоянно обостряющийся хронический синусит;
- несимметричные отеки;
- гнойное течение;
- ухудшение зрения, двоение, ощущение давления на глаза.
Немедленное вмешательство проводится при гнойной кисте – в таком случае своевременное обследование помогает снизить вероятность развития многих осложнений.
Есть перечень разновидностей операций по жизненным показаниям. Киста гайморовой пазухи не относится к таковым, однако может назначаться в случаях, когда человеку она мешает или приносит потенциальную угрозу.
Основной перечень противопоказаний, при которых врачи обычно не назначают процедуры по удалению образования:
- не вылеченные инфекции, развивающиеся в организме;
- большинство хронических заболеваний, находящихся в активной фазе течения (особенно болезни печени, сердца, почек, сосудов);
- сахарный диабет (сложная форма);
- эпилепсия;
- заболевания крови, особенно плохая свертываемость;
- развитие злокачественных опухолей.
Любой из видов оперативного вмешательства – это риск для человека. Риск осложнений, ухудшения самочувствия. Поэтому перед назначением кардинальных методик терапии проводится тщательная диагностика.
Для установления факта наличия кисты в гайморовой пазухе достаточно провести рентгенографическое исследование. Эта методика известна большинству людей. За несколько минут удается определить структуру носовой полости.
Также наряду с рентгеном назначается сдача анализов крови и мочи. Результат помогает сложить общую картину о здоровье человека, установить, протекают ли воспалительные процессы в организме, не повышен ли уровень сахара и так далее.
Другие методики диагностики, которые назначаются в первое время после начала изучения проблематики:
- компьютерная томограмма;
- эндоскопия;
- рентген с применением контраста;
- микробиологический анализ образца содержимого кисты (назначается при развитии воспалительного процесса или быстром росте образования).
Обычно операцию назначают не раньше, чем через две недели после проведенных обследований. Это не относится к экстренным случаям или ситуациям, когда киста растет быстро или создает угрозу для здоровья.
За эти две недели пациент сдает кровь, мочу, проходит электрокардиографию, при необходимости флюорографию. Назначается не только осмотр терапевта, хирурга, отоларинголога, но и стоматолога. Также предстоит определить, насколько хорошо свертывается кровь.
Основные разновидности оперативных вмешательств (по их методикам хирурги удаляют образования):
- гайморотомия (классический вид с максимальным доступом в пазуху – его называют операцией Калдвелл-Люка);
- эндоскопическая микрогайморотомия (доступ врач получает через ротовую полость, прокалывая стенку пазухи);
- эндоскопия эндоназальным доступом;
- лазерная процедура.
Чаще практикуют классический вид операции, но каждая из представленных методик в отдельных случаях эффективная.
По классической методике делается разрез для обеспечения полного доступа к пазухе. Пациент может выбирать – под общим наркозом проходить процедуру или остановиться на местной анестезии. Некоторым людям не назначают общий наркоз в связи с особенностями состояния здоровья и реакциями на препараты.
Операция по полному удалению кисты проводится в положении лежа. В преддверии ротовой полости делают разрез. Это место основания зубов, оно находится ниже губы. Для вскрытия твердой оболочки используют бур, которым создают отверстие. Кусачками делают проход, через который будет проводиться операция.
Инструменты могут браться разные – это ложка, щипцы и некоторые другие разновидности. Отсекать новообразование нужно полностью, по завершению процедуры специалист использует тампон, вводимый в проделанное отверстие. После истечения суток по завершению операции тампон убирается.
Полученное в костной структуре отверстие остается незакрытым, а на слизистую оболочку накладывается шов. Его снимают в среднем через 10 дней.
Длится операция до часа. Минимальное время проведения – полчаса.
Можно выделить следующие недостатки классической гайморотомии:
- высокая травматичность;
- пока швы не будут сняты, пациент находится в медицинском учреждении на стационарном лечении;
- общий наркоз разрешено делать не всегда;
- есть противопоказания;
- реабилитация длится долго;
- остается отверстие в костной структуре.
Из преимуществ выделить можно радикальность и отсутствие необходимости искать клинику со специализированным оборудованием (для удаления необходим стандартный набор хирургических инструментов).
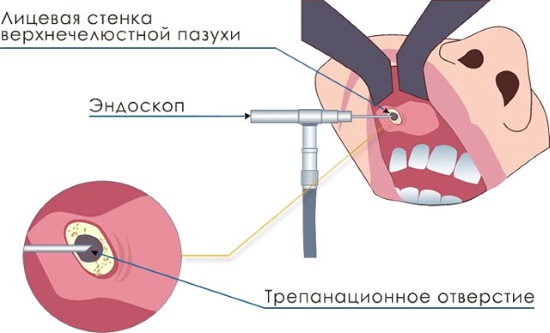
Удаление гайморовой кисты специальным оборудованием – эндоскопом – более щадящая процедура, чем классическая операция. Используется проводник с миникамерой. В соустье пазух он прекрасно проходит, что обеспечивает возможность не делать разрезы в кости.
- на экране монитора выводится подробная информация о расположении и состоянии образования;
- возможность выбора метода доступа – эндоназально или через прокол в ротовой полости;
- минимальная реабилитация – всего несколько дней;
- низкая травматичность;
- общий наркоз не нужен.
Недостаток – большие кисты таким способом не удаляются. Также эффективность методики чуть ниже, чем при проведении классической операции.
Эндоскопическая операция проводится так: проводник с миникамерой помещается в соустье пазух (соединяет верхнюю челюстную пазуху и носовую полость) и постепенно перемещается вглубь, пока не будет доведен до кисты. Разрезы не делаются.
Продолжительность процедуры – до 20 минут.
Эндоскопическое удаление формирования кисты верхнечелюстной пазухи может проводиться и через прокол. Это более простая методика, чем процедуры, предполагающие создание разрезов.
Цистектомия актуальная для небольших кист, достигающих размера до 5 мм в диаметре. Камера эндоскопа позволяет быстро и хорошо оценить состояние проблемной полости. В среднем на процедуру уходит полчаса.
Делается надрез над верхней губой. Лазерная установка используется для введения светодиода, который иссекает ткани. При этом стенки сосудов запаиваются, благодаря чему обеспечивается полное отсутствие кровотечений.
Лазерное удаление кисты позволяет обеззараживать ткани, поэтому вероятность попадания инфекции в рану минимальная. Однако есть и недостаток – полный доступ к месту может быть невозможен. Тогда врач не сможет проработать лазером всю пораженную заболеванием область.
Местный наркоз назначается при проведении процедуры, не предполагающей создание отверстий и больших разрезов. Местное обезболивание слизистой сопровождается применением лидокаина или новокаина.
Эндотрахеальный наркоз используется для полного введения пациента в состояние сна на непродолжительное время.
Возможные осложнения после вмешательства:
- появление свища;
- повреждение тройничного нерва (сопровождается частичной потерей чувствительности лицевых зон);
- кровотечения при выборе классической методики удаления;
- проблемы с общим самочувствием;
- воспаления;
- инфицирование;
- изменения в голосе, остроте обоняния;
- гайморит;
- ринит.
В некоторых случаях в месте, где проводилось иссечение, образовывается нагноение, наряду с которым повышается температура тела и сильно ухудшается самочувствие пациента.
После проведения классической операции до пяти дней пациент должен сохранять покой. Первую неделю он находится на стационарном лечении. Дальше врач выписывает больного, назначая домашнюю терапию и сообщая, когда нужно прийти на прием в следующий раз.
После лазерного и эндоскопического удаления кисты не нужно оставаться на неделю в стационаре. Пациент выписывается сразу, после того, как понаблюдается несколько часов после процедуры. Однако в случае, если был осуществлен прокол через ротовую полость в верхнечелюстной или нижнечелюстной зоне, на нахождение в палате может уйти 1-2 дня.
Полный период реабилитации – от одного до трех месяцев. Это время, за которое слизистая оболочка полностью восстанавливается. Иногда до трех месяцев может сохраняться чувство онемения носа и щек.
Сосудосуживающие, противовоспалительные, обезболивающие, противоаллергические препараты, антибиотики назначаются по показаниям. Ускорить реабилитацию помогут физиотерапевтические процедуры – они способствуют снятию боли и отечности. Хлоргексидин подходит для полоскания рта – раствор используют один раз в день. Он также способствует более быстрому восстановлению.
Стоимость операции зависит от того, какая методика была подобрана, в каком месте проводится процедура (уровень и ценовая категория клиники). Также цена зависит от препарата, применяемого в качестве анестезии. Общий наркоз обойдется на 5-10 тысяч рублей дороже местного.
Средняя стоимость классической операции – 10-12 тысяч рублей.
Эндоскопическая гайморотомия обойдется дороже – порядка 20-30 тысяч рублей.
источник
Запишитесь к специалисту прямо на сайте. Мы перезвоним Вам в течении 2-х минут .
Перезвоним Вам в течении 1 минуты
Москва, Балаклавский проспект, дом 5
диагностическая процедура, направленная на исследование пищевода, желудка и двенадцатиперстной кишки
Медицинское обследование внутренних органов с помощью эндоскопа
Гистологическое исследование помогает с высокой точностью определить наличие опасных клеток и новообразований
Гастроскопия – один из наиболее объективных и точных способов исследования слизистой оболочки желудка
Анализы на ЗППП – это комплекс лабораторных исследований, позволяющий выявить возбудителей заболеваний, передающихся половым путем
Гастроскопия (эзофагогастродуоденоскопия, ЭГДС) — это осмотр слизистой пищевода, желудка
На сегодняшний день, благодаря развитию современных технологий, при возникновении каких-либо доброкачественных образований все большее количество медицинских учреждений и практикующих хирургов пользуются эндоскопическим методом удаления кисты различного характера.
Данный метод имеет множество плюсов и применяется при лечении и удалении следующих видов образований: Челюстные кисты. То есть те, которые образуются в области десен по ряду множества причин, например, при наличии зуба, значительная область которого поражена кариесом, либо при возникновении какого-либо заболевания, носящего воспалительный характер.
Кисты яичников. Данные доброкачественные образования возникают вследствие наличия у женщины воспалительных заболеваний, заболеваний, имеющих инфекционный характер, а также при долгом течении какой-либо болезни, приобретшей хроническую форму и отсутствии адекватного лечения.
Кисты гайморовой пазухи, возникающие, как осложнения при остром, либо хроническом синусите, различных простудных и инфекционных заболеваниях. Эндоскопическим методом удаления кисты какого-либо рода пользуются медицинские учреждения, оснащенные соответствующим оборудованием, позволяющим осуществлять применение данного метода на практике. В большинстве своем данные учреждения носят прогрессивный характер ввиду современности и высокой стоимости оборудования данного рода.
К преимуществам удаления кист различного характера и степени локализации относятся:
Отсутствие, либо незначительная степень болевых ощущений, возникающих как в процессе операции, так и в течении восстановительного периода после ее проведения, ввиду того, что эндоскопический метод удаления образований позволяет делать незначительные надрезы при проведении какой-либо процедуры, что позволяет подвергать ткани и кожные покровы пациента минимальной травматичности.
Отсутствие рубцов, шрамов. Также благодаря необходимости осуществления минимальных надрезов, через которые в область локализации кист вводится эндоскоп.
Возможность проведения местной анестезии, либо отсутствие какого-либо обезболивания. Большинство процедур, проводимых методом эндоскопии, являются практически безболезненными, что минимизирует необходимость введения пациенту сильнодействующих средств-анестетиков, соответственно, здоровью больного практически не наносится вреда, который возможен при применении общих наркозов. Минимальное количество времени, в течении которого пациенту необходимо будет находиться в каком-либо медицинском учреждении. Эта возможность имеется благодаря тому, что время проведения процедуры по удалению кисты какого-либо рода эндоскопическим методом составляет минимальный промежуток, а восстановление после проведенного оперативного вмешательства также занимает сравнительно небольшой период. В зависимости от сложности проведенной операции, пациент практически не имеет ограничений в каких-либо определенных действиях. Принимать пищу и пить различные напитки разрешается примерно через час после проведения манипуляций, в случае достаточно сложных хирургических вмешательств больной может начать сидеть, вставать и ходить не ранее чем через три часа после операции, тогда как при использовании устаревших методов удаления кист данный промежуток составляет гораздо больший период времени.
Минимальный срок нахождения пациента в стационаре после проведения манипуляций по удалению кисты. В данном случае все зависит от степени сложности проведенного хирургического вмешательства. К примеру, после удаления кисты гайморовой пазухи, либо челюстной, данный срок составляет два-три часа, в случае же более сложных вмешательств он составляет порядка двух-трех дней. Все манипуляции при проведении эндоскопических операций по удалению кисты какого-либо рода проводятся с применением тончайших современных инструментов, сводящих к минимуму риск травмирования здоровых тканей и слизистой пациента. Также врачом осуществляется непрерывный контроль за ходом операции путем наблюдения всех действий посредством электронного дисплея.
источник
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии
Киста гайморовой (верхнечелюстной) пазухи – довольно распространенная патология (по разным данным, встречается у 10% населения). Киста – это полостное образование, имеющее собственную стенку, которая отделяет ее от окружающих тканей. Киста может образоваться в любом паренхиматозном органе, а также в органах, имеющих железистую ткань. Ее также можно отнести к доброкачественным опухолям.
Кисты в гайморовой пазухе образуются в основном на фоне какого-либо воспалительного процесса (гайморита): происходит закупорка выводного протока слизистой железы, в результате слизь не имеет выхода наружу, а начинает скапливаться в полости железы. Со временем она увеличивается в размерах, стенка ее утолщается. Она может быть небольших размеров, занимать часть пазухи или полностью заполнить всю пазуху.
Довольно часто также образуются одонтогенные кисты. Корни 4-6 коренных зубов примыкают ко дну гайморовой пазухи, и даже могут выступать в ее просвет. При заболевании этих зубов в области верхушки корня также может образоваться киста.
Каких-либо специфических симптомов, присущих кисте гайморовой пазухи, не существует. В большинстве случаев эта патология вообще протекает бессимптомно. Чаще всего киста верхнечелюстной пазухи обнаруживается случайно, при подозрении на гайморит, когда назначают рентгеновское исследование.
Бессимптомную кисту трогать не нужно. Небольшая бессимптомная киста не представляет никакой опасности, может даже рассосаться самостоятельно. Если киста явилась причиной воспаления в зубном канале, после лечения проблемного зуба она также может редуцироваться.
Но иногда киста все же становится причиной различных симптомов и осложнений. Она может разрастись до довольно больших размеров, закрыть просвет всей пазухи, давить на стенки пазухи. Тогда чтобы избавиться от нее, прибегают к хирургическим методам. Никакие консервативные, а тем более народные средства здесь применять нецелесообразно – они не помогут. Физиолечение и тепловые процедуры в данном случае вообще противопоказано.
В каких же случаях предлагается кисту удалить:
- Киста является причиной постоянной заложенности носа.
- Постоянные головные боли, чувство давления и инородного тела в проекции пазухи.
- Хронический синусит с частыми обострениями.
- Давление в области глаза, двоение в глазах.
- Отечность с одной стороны лица.
- Нагноение кисты.
За рубежом предлагают оперировать все кисты, превышающие диаметр 1,5 см.
Сам факт наличия кисты обычно выявляется рентгенографией придаточных пазух носа. На снимке киста выглядит как затемнение в пазухе с четкими округлыми контурами. Но для уточнения диагноза, определения объема операции этого исследования недостаточно.
Дополнительно может быть назначено:
- Компьютерная томограмма придаточных пазух носа.
- Обследование полости носа и пазухи с помощью эндоскопа.
- Рентгеноконтрастное исследование пазух.
- Микробиологическое исследование отделяемого из пазухи при наличии воспаления.
Обычно за 2 недели до операции назначаются:
- Общие анализы крови и мочи.
- Биохимический анализ.
- Электрокардиография.
- Кровь на свертываемость.
- Флюорография.
- Осмотр терапевта.
- Осмотр стоматолога.
Операция по удалению кисты гайморовой пазухи не относится к операциям по жизненным показаниям, поэтому здесь доктор будет тщательно взвешивать все показания и противопоказания и руководствоваться принципом «не навреди».

- Любые острые инфекции в организме.
- Хронические заболевания сердца, сосудов, печени, почек в стадии декомпенсации.
- Тяжелое течение сахарного диабета.
- Нарушения свертываемости крови.
- Эпилепсия.
- Злокачественные образования.
Удаление кисты может проводиться несколькими способами:
- Классическая гайморотомия с достаточно широким доступом в пазуху.
- Эндоскопическая микрогайморотомия через прокол передней стенки пазухи (доступ в полости рта).
- Эндоскопическое удаление кисты эндоназальным доступом.
- Удаление кисты лазером.
Операция Калдвелл-Люка – наиболее распространенная методика классической гайморотомии, предполагает разрез и широкий доступ к пазухе. Проводится как под общим наркозом, так и под местной анестезией.
Положение пациента – лежа на спине. Выполняется разрез десны в преддверии рта, чуть ниже переходной складки верхней губы. Слизистая оболочка отсепаровывается. Далее хирург вскрывает костную стенку пазухи. Для этого используется долото или бур. Костными кусачками выкусывается отверстие в кости диаметром около 1,5 см.
С помощью различных инструментов (крючки, щипцы, ложка) производится прокол, а затем отсечение и удаление кисты из пазухи. Для нормального дренажа проделывается отверстие в стенке, разделяющей пазуху и полость носа. Через это отверстие в полость носа выводится конец тампона. Через сутки тампон удаляется.
Рана в области рта ушивается (только слизистая оболочка, отверстие в кости остается незакрытым).
Длительность операции – 40-60 минут. Недостатки:
- Операция травматична.
- Требует нахождения в стационаре не менее 7 дней (до снятия швов).
- Требует общей анестезии, при местной анестезии пациент испытывает выраженный дискомфорт.
- Большой перечень противопоказаний, подходит не всем.
- Длительный реабилитационный период (долго сохраняется отек щеки, онемение в области губы, десны, кровянистые выделения) – до 3-4 недель.
- Оставление костного дефекта в стенке пазухи не очень физиологично.
Из преимуществ данного метода можно отметить:
- Его достаточную радикальность (широкий доступ позволяет адекватно провести ревизию пазухи и полностью удалить не только кисту, но и патологически измененную слизистую оболочку).
- Нет необходимости в дорогостоящем оборудовании, может быть выполнена в любом отделении отоларингологии или челюстно-лицевой хирургии по полису ОМС.
- Иногда – это единственный метод удаления больших кист.
Эндоскопические методики завоевывают все большую популярность как у врачей, так и у пациентов. Для операций ЛОР – профиля разработаны специальные микроэндоскопы. Они представляют собой тонкий гибкий проводник с миникамерой, диаметр его позволяет проникать в очень узкие отверстия естественных соустий пазух из полости носа. Изображение внутреннего содержимого пазухи, многократно увеличенное, хирург может наблюдать на экране монитора.
С помощью таких же миниатюрных инструментов врач может проводить практически любые манипуляции в полости носа и в придаточных пазухах. Проводить эндоскоп в пазуху можно как эндоназально, так и через небольшой прокол в полости рта под нижней губой. Выбор зависит от размеров кисты, а также предпочтений хирурга.
В любом случае эндоскопическое удаление не предполагает больших разрезов, может проводиться в амбулаторных условиях, под местной анестезией. Срок реабилитации после таких операций занимает несколько дней.
Эндоскоп вводится через средний или нижний носовой ход. Он может быть введен в пазуху или через естественное соустье (иногда его нужно предварительно расширить), или через прокол стенки в другом месте (там, где обычно делают пункцию при гайморите).
Эндоскоп вводится в пазуху. С помощью микроинструментов под визуальным контролем киста прокалывается, основание ее отсекается, и затем ее удаляют. Для удобства иногда используют два подхода: эндоскоп вводится через нос, а инструменты – через прокол во рту.
После извлечения кисты полость носа тампонируется, но обильных кровоточений обычно не наблюдается.
Минимум два часа пациент находится под наблюдением медперсонала, затем он может быть отпущен домой.
В области проекции передней стенки гайморовой пазухи (в преддверии рта) проводится аппликационная, а затем инфильтрационная анестезия, небольшой (не более 0,5 см) разрез слизистой. Буром или троакаром делается прокол диаметром не более 4-5 мм.
Через прокол в полость пазухи вводится эндоскоп и инструменты. Манипуляции производятся те же – прокол кисты, отсечение и удаление, ревизия пазухи. Вся операция длится 15-20 минут (при использовании общего наркоза – дольше).
Лазерное лечение очень привлекает пациентов, так как вызывает ассоциации с бескровностью, безболезненностью процедуры, а у некоторых – даже с неинвазивностью (многие ошибочно думают, что лечение лазером не предполагает никаких разрезов и проколов).
В ЛОР – хирургии лазер также находит широкое применение. Кисты верхнечелюстной пазухи некоторые клиники также удаляют лазером. Суть метода – избыточная ткань (в данном случае – стенка кисты), «выпаривается» с помощью высокой тепловой энергии лазера.
Однако метод не нашел большой поддержки у врачей. Это происходит по ряду причин:
- Для лазера нужен хороший доступ в пазуху. То есть в любом случае проводится микрогайморотомия.
- Он может подойти для удаления мелких кист. Большие кисты (а в основном подлежат операции такие) «выпарить» лазером конечно можно, но занимает это достаточно много времени.
- То есть целесообразность этой процедуры остается под сомнением. Из преимуществ остается бескровность и малый реабилитационный период.
После классической гайморотомии пациент подлежит стационарному лечению до 2-х недель. Каждый день проводятся обработка полости носа и швов во рту, при необходимости – промывание пазухи антисептиком. Назначаются антибиотики широкого спектра действия, обезболивающие, антигистаминные препараты, давящие повязки на область щеки для уменьшения отека, физиолечение (рассасывающие процедуры).
Швы снимаются через неделю. Полный период реабилитации составляет 3-4 недели.
После эндоскопического удаления кисты пациент может быть оставлен в стационаре на 2-3 дня, или же отпущен домой с последующим осмотром через сутки. Важно после любой гайморотомии соблюдать следующие правила:
- Соблюдать тщательную гигиену полости носа и рта.
- Полоскать рот после каждого приема пищи.
- Не расковыривать корки в носу.
- Промывать нос назначенными солевыми растворами.
- Закапывать индифферентные масляные капли (персиковое, облепиховое масло).
- В течение 2-х недель избегать посещения бани, сауны.
- Ограничить тяжелые физические нагрузки и занятия спортом.
- Не принимать горячую, острую пищу.
- Временно отказаться от алкоголя.
- Принимать назначенные препараты (возможно будут назначены антибиотики, антигистаминные препараты, гормональные спреи).
Возможно какое-то время будет сохраняться отек щеки и губы, чувство онемения и нарушения чувствительности, нарушение обоняния, затруднение носового дыхания, сукровичные выделения из носа. Эти явления временные и проходят (по отзывам пациентов) в сроки от 1 до 4-х недель. При эндоскопических вмешательствах этот срок намного меньше.
Любая операция – это всегда риск. При подписании согласия на операцию пациент принимает тот факт, что «что-то может пойти не так». Основные осложнения, которые могут возникнуть в ходе или после удаления кисты верхнечелюстной пазухи:
- Кровотечение (как раннее, так и позднее).
- Послеоперационные нагноительные осложнения (гайморит, этмоидит, отит, менингит, флегмона глазницы).
- Повреждение ветвей тройничного нерва.
- Повреждение подглазничного нерва.
Кроме этого, операция не дает гарантии, что киста не вырастет снова. Однако осложнения встречаются, к счастью, очень редко.
Этот вопрос, пожалуй, один из самых важных для пациентов, когда они решаются на операцию. Всегда была и есть категория больных, которые категорично будут против общего наркоза, даже если он им не противопоказан. И, наоборот, есть пациенты, которые панически боятся местной анестезии, и любую, даже самую мелкую операцию, не согласны терпеть «вживую».
Как правило, это происходит из-за малой информированности о преимуществах и недостатках того и другого метода обезболивания. Конечно, выбор всегда остается за пациентом. Основные факты, которые должен знать пациент при выборе обезболивания:
- Общий наркоз будет настоятельно рекомендован детям, пациентам эмоциональным, с низким порогом болевой чувствительности, а также лицам с указанием на аллергию к местным анестетикам.
- Современные средства для местной анестезии очень эффективно убирают все болевые ощущения. По отзывам пациентов, перенесших удаление кисты методом микрогайморотомии, боли они практически не чувствовали.
- Применение общего наркоза требует присутствия анестезиолога (что может удлинить время ожидания операции).
- Общая анестезия увеличивает стоимость операции на 5-10 тыс. рублей.
- Если операция под общим наркозом проводится амбулаторно, нужно позаботиться заранее о сопровождающем и о транспорте.
- Общий наркоз – это всегда дополнительный риск для организма. Но преувеличивать его также не стоит. Современные средства для кратковременного наркоза позволяют перенести его достаточно хорошо (выбор их желательно обсудить заранее с анестезиологом).
Классическая гайморотомия – от 10 тысяч рублей.
Эндоскопическая гайморотомия – от 15 до 30 тысяч рублей.
источник
Отделение оториноларингологии (зав. доктор мед. наук А.С. Лопатин) Центральной клинической больницы Медицинского центра Управления делами Президента РФ
С целью изучения возможностей эндоскопической хирургии в лечении кист верхнечелюстной пазухи (КВЧП) проведен анализ 152 операций, выполненных у 134 больных. У 91% пациентов, помимо КВЧП, была диагностирована другая патология полости носа и среднего носового хода, потребовавшая соответствующего хирургического лечения. По данным КТ все кисты были разделены на 4 группы: расположенные на задненижней, верхней, боковой и медиальной или передней стенках. Такое деление имеет важное значение для выбора хирургического доступа: кисты первых трех локализаций могут быть достаточно легко удалены через средний носовой ход, при локализации на медиальной и передней стенках этот доступ позволяет удалить кисту лишь в половине случаев, а в остальных требуется вскрытие пазухи через переднюю стенку. В целом удаление кисты эндоназальным доступом оказалось возможным в 73,7% случаев, доступ через переднюю стенку потребовался в 26,3% случаев. Предложенный алгоритм выбора оптимального метода вмешательства предусматривает первоначальное использование наружного доступа только при КВЧП, расположенных на передней и медиальной стенках и не сочетающихся с другой патологией полости носа. Во всех остальных случаях операцию следует начинать с частичной резекции крючковидного отростка и оценки состояния естественного соустья пазухи.
Кисты верхнечелюстных пазух (КВЧП) — одно из наиболее распространенных заболеваний в оториноларингологической практике. КВЧП часто бывают случайной находкой при рентгенографии и компьютерной томографии (КТ) околоносовых пазух. M.M. Paparella [9], обследовавший 500 здоровых лиц, выявил КВЧП у 9,6%, а R.H. Allard и соавт. [6], проанализировавшие 1080 панорамных рентгенограмм, — у 8,7%. При обследовании пациентов с патологией околоносовых пазух КВЧП выявляются с еще большей частотой, например, по данным И.А. Морозова [5], — у 18,1% таких больных.
Часто КВЧП никак не проявляют себя клинически, но при больших размерах они могут вызывать головную боль из-за давления оболочки кисты на стенки пазухи и сопровождаться затруднением носового дыхания. В то же время размеры кисты далеко не всегда коррелируют с выраженностью вызываемой ею симптоматики. Например, бессимптомными могут быть крупные кисты, расположенные в нижних отделах ВЧП, тогда как небольшая киста, находящаяся на верхней стенке, в области прохождения второй ветви тройничного нерва, часто вызывает головную боль. М.И. Кадымова [2] выделяет три вида кист околоносовых пазух: истинные или ретенционные, лимфангиэктатические и одонтогенные, некоторые авторы ставят отдельно холестероловые кисты. Первые и вторые могут образовываться в любом отделе ВЧП, а вот одонтогенные всегда локализуются на ее дне, в альвеолярной бухте, достигают больших размеров, заполняя всю пазуху, и даже вызывают разрушение ее костных стенок.
Несмотря на важное место, которое занимают КВЧП в структуре ЛОР-патологии, сообщения о современных методах их лечения, появившиеся за последние 20 лет, на удивление малочисленны. Большинство отечественных ринохирургов при операции по поводу КВЧП традиционно используют наружный доступ — классический метод Колдуэлла- Люка либо его щадящие варианты, предполагающие наложение небольшого трепанационного отверстия и сохранение здоровой слизистой оболочки [1, 8].
Развитие современной ринохирургии дает возможность значительно более щадящего удаления КВЧП. Традиционными стали методы эндоскопического удаления кисты путем пункции пазухи троакаром в области передней стенки или через нижний носовой ход [10]. Существует и метод удаления оболочки кисты через расширенное соустье в среднем носовом ходе [3, 7]. В то же время вопрос о выборе оптимального хирургического доступа при различных локализациях кисты разработан недостаточно. Не существует единого мнения о том, насколько вообще технически возможно полное удаление КВЧП эндоназальным доступом.
Спорным является вопрос о преимуществах и недостатках различных методов. Известно, что вскрытие ВЧП через переднюю стенку нередко сопровождается парестезиями и послеоперационной невралгией ветвей тройничного нерва; в свою очередь широкое вскрытие ВЧП через средний носовой ход путем удаления краев ее естественного соустья на довольно продолжительный срок нарушает механизм самоочищения пазухи за счет ухудшения мукоцилиарного клиренса.
Целью данного исследования стало изучение возможностей эндоназального доступа при хирургических вмешательствах по поводу КВЧП и разработка алгоритма в выборе оптимального метода удаления КВЧП различной локализации.
За четыре последних года по поводу КВЧП были оперированы 134 пациента (85 мужчин и 49 женщин). Распределение больных по возрасту было следующим: моложе 20 лет — 13, 21-40 лет — 50, 41- 60 лет — 52, старше 60 лет — 19 человек. Киста локализовалась в правой ВЧП у 52 больных, в левой — у 64, еще у 18 пациентов были выявлены кисты в обеих ВЧП. Таким образом, с учетом двустороннего поражения было произведено 152 операции по поводу КВЧП. Только у 12 (9,0%) пациентов киста не сочеталась с другой патологией полости носа и околоносовых пазух. Остальным 122 больным одновременно с удалением кисты были произведены различные хирургические вмешательства, представленные на рис. 1.
| Рис. 1. Сочетанные операции при кистах верхнечелюстных пазух. |
Диагноз обычно устанавливался при КТ, выполненной в коронарной и/или аксиальной проекции. В тех редких случаях, когда локализация кисты по обзорной рентгенограмме не вызывала никаких сомнений, КТ не назначали. На основании анализа данных КТ и их сопоставления с техникой конкретных операций мы выделили 4 основные локализации КВЧП (рис. 2, 3, 4): задненижняя стенка, нижнелатеральная стенка и скуловая бухта, верхняя стенка и область естественного соустья, передняя и медиальная стенки и альвеолярная бухта.
| Рис. 2. Распределение кист верхнечелюстной пазухи по локализации. |
В данной серии наблюдений использованы два основных метода вскрытия ВЧП: через средний носовой ход и через переднюю стенку. Операции обычно выполнялись под местной инфильтрационной анестезией.
Вскрытие через средний носовой ход мы начинали с латеропозиции средней носовой раковины и щадящей резекции нижних отделов крючковидного отростка при помощи обратного выкусывателя и микродебридера [4]. Удалялась только нижняя часть крючковидного отростка, которая прикрывает область естественного отверстия ВЧП. После этого визуально или путем осторожной пальпации изогнутой кюреткой идентифицировалось само соустье. Дальнейший ход операции зависел от конкретной ситуации.
| Рис. 3. Кисты ВЧП различной локализации, компьютерные томограммы. а — киста на задненижней стенке правой ВЧП, аксиальная проекция; б — киста на нижнелатеральной стенке правой ВЧП (скуловая бухта), коронарная проекция; в — киста на верхней стенке, в области естественного отверстия левой ВЧП, коронарная проекция; г — киста на медиальной стенке левой ВЧП, коронарная проекция. |
Если естественное соустье имело диаметр 4 мм и более, производилась попытка удаления кисты через это соустье изогнутыми на 80њ щипцами Биннера с ложкообразными губками или щипцами Блексли с губками, изогнутыми на 45 и 90њ. В случае блокады естественного соустья его расширяли кзади до размеров 10×8 мм. Если имелось дополнительное отверстие в задней фонтанелле (которое в данной серии операций было обнаружено в 28% случаев), оба соустья объединялись в одно путем удаления мостика между ними. Таким образом, в медиальной стенке пазухи образовывалось отверстие, достаточное для того, чтобы удалить оболочку кисты указанными инструментами под контролем 30 или 70њ эндоскопа (рис. 4, г).
| Рис. 4. Кисты ВЧП различной локализации, эндоскопические фотографии. а — киста на задненижней стенке правой ВЧП; б — киста на верхней стенке правой ВЧП; в — киста в передненижних отделах правой ВЧП (альвеолярная бухта); г — оболочка кисты, расположенной на задненижней стенке правой ВЧП, удаляется изогнутыми ложкообразными щипцами. |
В тех случаях, когда естественное отверстие ВЧП было проходимо, но имело диаметр менее 4 мм, для удаления кисты мы пользовались методом задней фонтанеллотомии, который заключается в продольном рассечении задней фонтанеллы кзади от естественного отверстия на протяжении 10 мм при помощи серповидного скальпеля или изогнутых остроконечных ножниц. При таком доступе разведение краев разреза создавало хороший обзор всех отделов ВЧП и в то же время практически не повреждались края естественного отверстия пазухи, как это происходит при обычных способах расширения соустья. Последний метод был признан изобретением (положительное решение Роспатента от 22.06.99 по нашей заявке N 99104278/14).
источник
В современной медицине удаление кист в верхнечелюстных пазухах при помощи эндоскопа, является самым действенным методом. Это малоинвазивное оперативное вмешательство, способствующее не только удалению доброкачественных новообразований, но и помогающее извлечь инородные тела из полости носа. Эндоскоп используют в медицине с пятидесятых годов. С каждым десятилетием ему находят новое применение и задействуют в большем количестве хирургических операций.
Первый вопрос, который пациент задаёт лечащему доктору: Обязательно ли нужно удалять кисту гайморовой пазухи? Квалифицированный врач полагается на современные результаты диагностики: рентген ППН, КТ и МРТ. На снимках чётко видны размеры кисты гайморовой пазухи.
По статистике знаменитой ЛОР клинике в Берлине, размеры кисты гайморовой пазухи, превышающие 1,5 сантиметра, вызывают воспалительные процессы и подлежат удалению.
Во время эндоскопического удаления кисты в верхнечелюстных пазухах использую аппарат – эндоскоп. Он состоит из гибкой трубки и встроенной на конце видеокамере, способной передать изображение на экран монитора. Врач во время хирургического вмешательства видит всю картину и следит за ходом оперативного вмешательства.
При помощи эндоскопа любая операция проходит с точностью до миллиметра. Снижается риск развития кровотечений, задевания крупных сосудов и делает даже самую серьёзную операцию более безопасной. Во время проведения первичного осмотра, помогает с точностью определить место локализации доброкачественного новообразования и пошагово продумать тактику удаления кисты.
- При проведении операции с использованием эндоскопа, оперирующий специалист проникает к месту локализации кисты через естественное соустье. В этом месте верхнечелюстная пазуха присоединяется ко всей полости носа.
Эндоскопическое удаление кисты гайморовой пазухи через естественное соустье
Эндоскопическое удаление с помощью дренирования отверстия
Добравшись до кисты, при помощи хирургического инструментария специалист отсекает её под полным контролем эндоскопа. Затем извлекает новообразование через соустье. Хирургическое вмешательство проводится под местной анестезией. Если у пациента возникают противопоказания к её применению, анестезиолог подаёт общий наркоз.
Кисты в верхнечелюстной пазухе можно удалить при помощи лазерного излучения. Этот метод менее эффективный, чем эндоскопическое устранение новообразований. Для того чтобы добраться до кисты необходимо выполнить прокол пазухи.
Температура лазерного луча может достигнуть до трёхсот градусов по цельсию. Диаметр излучения равен шестиста микронам. Для устранения кисты даже самого маленького размера придётся работать лазерным оборудованием достаточно длительное время. В некоторых случаях луч и вовсе не может проникнуть до места локализации новообразований.
Во время хирургического вмешательства с использованием лазерного оборудования пациент чувствует болезненность от процедуры. Во время поджигания кисты, от неё исходит неприятный, горелый запах.
Удалять новообразования в верхнечелюстных пазухах эндоскопическим методом быстрее и целесообразнее. Поэтому смело можно сказать, что данный способ лишь рекламный ход клиник, к которому мы не советуем прибегать.
Показаниями к проведению оперативного вмешательства по удалению кисты из верхнечелюстной пазухи с использованием эндоскопа являются:
- Нарушение дыхания
- Присутствие чувства наличия инородного тела в гайморовой пазухе
- Частые острые респираторные заболевания
- Раздвоение в глазах
- Увеличение внутриглазного давления
- Частые головные боли, схожие с мигренями
- Гнойное воспаление новообразования
- Наличие отёка с одной стороны щеки
К противопоказаниям относят:
- Кисты, которые за длительное время существования не проявили себя, не начали набирать активный рост и не вызывают дискомфортных ощущений
- Наличие любых заболеваний, находящихся в острой форме
- Хронические заболевания со стороны сердечно – сосудистой системы
- Болезни печени, почек и других жизненно – важных органов
- Эпилептическая болезнь
- Наличие злокачественных новообразований
к содержанию ↑
При использовании эндоскопического оборудования для удаления кист в гайморовой пазухе существует ряд преимуществ:
- Оперативное вмешательство длится не более тридцати минут
- Операция проходит с низкими болевыми ощущениями
- После хирургической процедуры следует незначительный реабилитационный период
- Ткань, на месте которой было новообразование, остаётся здоровой
- Безопасное устранение кисты
- Дыхание нормализуется сразу после хирургического вмешательства
- Слизь лучше отходит из пазух
- Возвращается обоняние
- Операцию возможно провести в амбулаторном режиме
- После хирургического вмешательства отсутствуют внешние признаки операции, шрамы, разрезы и прочие
к содержанию ↑
Перед тем как провести операцию по удалению кисты с использованием эндоскопа ЛОР врач отправляет пациента на рентгенологическое исследование для подтверждения диагноза. На снимке киста выглядит как тёмное пятно, с чёткими краями.
Врач собирает устный анамнез и назначает виды диагностирования: компьютерную томографию, МРТ, эндоскопическое исследование, сдать выделяющуюся из носовых ходов жидкость на бактериологический посев.
Киста в ходе рентгендиагностики
Когда пациент пройдёт обследование, врач подтвердит диагноз и назначит дату операции, ему необходимо будет сдать ряд клинических анализов: общий анализ крови, общий анализ мочи, электрокардиограмму, кровь на качество свёртываемости, флюорографию, пройти осмотр у стоматолога и терапевта и получить от них заключение.
В назначенный день операции по удалению кисты при помощи эндоскопа врач объясняет ход предстоящей процедуры, укладывает пациента в полу — лежачее положение.
Ход проведения хирургического вмешательства:
- Носовые ходы носа обрабатываются гелем с анестетиком
Удалённая киста из гайморовой пазухи
Вместо тугих тампонов согласуйте с врачом применение гемостатических губок, для наименьшего травматизма пазух.
Видео проведения эндоскопического удаления кисты гайморовой пазухи:
Реабилитационный период после удаления кисты с использованием эндоскопа проводится дома. Пациент должен соблюдать правила:
- С особой тщательностью ухаживать за полостью рта
- Посетить лечащего врача через сутки после операции
- Не пытаться самостоятельно очистить полость носа от образовавшихся в ней корочек
- Проводить туалет носа при помощи солевых растворов
- Капать в носовые ходы масляные капли для отхождения корок
- Не посещать места с перепадами температур, сауны и бани
- Употребляемая пища должна быть тёплой, но не горячей
- До конца реабилитации исключить употребление алкоголя
- Строго соблюдать приём медикаментозных средств, назначенных оперирующим врачом.
к содержанию ↑
Стоимость эндоскопического удаления кисты в верхнечелюстной пазухе варьируется от пятнадцати до тридцати тысяч рублей. Окончательная цена зависит от уровня клиники, города и квалификации лечащего врача.
Ценовая политика оперативного вмешательства с использованием эндоскопа в крупных городах Российской Федерации
| Город | Цена |
|---|---|
| Москва | От 20 до 30 тысяч рублей |
| Санкт — Петербург | От 18 до 25 тысяч рублей |
| Ростов – на — Дону | От 15 до 22 тысяч рублей |
| Новороссийск | От 16 до 27 тысяч рублей |
к содержанию ↑
После проведения операции с использованием эндоскопа, риск развития осложнений сведён к нулю. Однако, как показывает практика, в редких случаях у пациента в послеоперационном периоде могут возникнуть:
- Обильные кровотечения. Если пациент не действовал согласно
Кровь из носа после удаления кисты
рекомендациям оперирующего врача и принимал большое количество цитрусов и препараты, способствующие разжижению крови перед операцией.
При выполнении рекомендаций лечащего специалиста с момента подготовки к оперативному вмешательству, до конца реабилитационного периода, развитие осложнений и негативных последствий можно избежать.
источник
Методика эндоскопического удаления кист челюстей может быть применена при любой локализации кист, но с условием, что размер кисты должен быть не менее 3см³, хотя это ограничение условно, поскольку быстрое совершенствование оптики и инструментария может в ближайшее время значительно снизить этот порог.
Суть методики эндоскопической внутрикостной цистэкстомии заключается в следующем. На основании тщательного рентгенологического и томографического исследования определяются точки максимального истончения кости над образованием и его границы. Доступ в полость кисты осуществляется путем двух проколов по возможности на противоположных полюсах кисты, но с учетом истончения кости над ней. Проколы выполняются со стороны кожных покровов или слизистой оболочки полости рта. Если исходно имеется гнойный свищ, то он служит путем доступа. Прокол выполняется троакаром, диаметр которого выбирается в зависимости от величины кисты. При размере 3см³ — ∅1,9мм, до 5см³ — ∅2,7мм, более 5см³ — ∅4мм.
Рис.1 Схема внутрикостной эндоскопической цистэктомии.
Рис.2 Рентгенограмма левой ветви нижней челюсти в боковой проекции. Угол и ветвь нижней челюсти поражены кистой внутри которой располагается ретенированный и дистопированный третий моляр.
В раневые каналы устанавливаются гильзы троакара или ранорасширители из никелида титана, через которые в полость кисты вводится эндоскоп, соответствующего диаметра, и инструмент (рис.1) . Под видеоэндоскопическим контролем гибкими никелид-титановыми распаторами и кюретажными ложками отслаивается оболочка кисты, а затем удаляется. Поскольку ширина раневых каналов не позволяет одномоментно извлечь всю оболочку кисты, то она фрагментируется и извлекается по частям. Если в полости кисты лежит ретенированный зуб, то размер костного окна приходится расширять до размера чуть большего, чем величина коронки. Зуб захватывается и удаляется крючком из никелида титана или проволочной лигатурой, проведенной между корней или затянутой по шейке.
Выступающие в полость верхушки корней зубов резецируются длинной фрезой. После этих манипуляций костная полость тщательно промывается растворами антисептиков. Пластика костного дефекта может быть выполнена ауто- или аллотрансплантатами, возможно с добавлением искусственных остеогенных материалов. Наиболее оптимальным материалом, безусловно, является аутокость, однако, принимая во внимание многочисленные проблемы забора трансплантата, альтернативой может служить измельченный аллогенный хрящ или деминерализованный аллогенный костный матрикс. Применение искусственных остеогенных материалов целесообразно лишь в сочетании с костным аутотрансплантатом. Подчеркнем, что материал должен быть измельчен, для того, чтобы его фрагменты легко проходили через раневые каналы. После заполнения полости, раны на слизистой оболочке полости рта или коже ушиваются глухим швом рис.2-5 .
Рис.3 Эндофотографии:а) ретенированный и дистопированный нижний третий моляр в полости кисты; б) удаленный зуб; в) нижнелуночковый сосудисто-нервный пучок, открывшийся после удаления оболочки кисты
Рис.4 Ортопантомограмма. Через сутки после операции. После удаления кисты и зуба костная полость замещена размельченным аллогенным хрящем.
Рис.5 Ортопантомограмма. Через 6 месяцев после операции. На месте удаленной кисты костный регенерат.
При выбухании кисты в верхнечелюстную пазуху производится не целостное удаление кисты, а эндоскопическая цистотомия в просвет пазухи. Удаление купола кисты сращенного со слизистой оболочкой пазухи может быть выполнено со стороны пазухи, т.е. путем эндоскопической эндоназальной гайморотомии, или через проколы внутрь кисты со стороны полости рта. В любом варианте оболочка, выстилающая дно кисты сохраняется рис.6-9 .
рис.6 Схема трансантральной эндоскопической цистотомии.
Рис.7 Ортопантомограмма. Радикулярная киста 13 зуба. Киста поражает альвеолярный отросток правой верхней челюсти и верхнечелюстную пазуху.
Рис.8 Эндофотографии:а) после удаления оболочки кисты виден корень причинного зуба б) выступающая из кости часть верхушки корня зуба резецирована
Рис.9 Ортопантомограмма. Через сутки после трансантральной цистэктомии.
Обсуждая данную методику и тему лечения внутрикостных полостных образований челюстей в целом, отметим, что кисты челюстей относятся к числу распространеннейших заболеваний челюстно-лицевой области. Царящая более столетия методика их удаления Partsch II, имеет ряд серьезных недостатков, которые являются предметом постоянной критики. Этот метод сопряжен с широким обнажением кости и нанесением ей травмы при уже имеющемся дефекте, и, как следствие, у пациентов, подвергнутых этой операции, наблюдаются частые гнойные осложнения, невриты, атрофические изменения кости и иногда патологические переломы.
Метод эндоскопической цистэктомии, как и метод диагностической ревизии таких образований, основан на пункции полости, поэтому он минимизирует инвазивность вмешательства, а, кроме того, сохраняет костные стенки полости не нарушая их васкуляризацию. Это важнейшее преимущество метода не только предупреждает послеоперационную деформацию оперированного сегмента челюсти, но, что самое главное, обеспечивает большую устойчивость кости к инфекции, ее более быструю и полноценную регенерацию. Этот факт подтверждается нашими клиническими наблюдениями, которые показали малое количество гнойных осложнений и высокий уровень остеорепаративных процессов даже при лечении крупных кист, занимающих до половины нижней челюсти. Касаясь аспекта размеров кисты надо сказать, что при традиционной технике цистэктомии травматичность метода напрямую связана с величиной кисты, чем больше ее размер, тем более широкой трепанации кости требует ее удаление. При эндоскопической технологии этой связи нет, величина оперативного доступа остается неизменной, причиной его увеличения может явиться лишь невозможность извлечения ретенированного зуба через малый прокол.
Надо отметить и тот факт, что эндоскопическая методика более щадяща по отношению к нервным ветвям. Эти методы не предполагают широких разрезов и скелетизации кости, то соответственно он не влечет за собой денервации тканей, а высокое качество визуализации вмешательства и аккуратные манипуляции по отделению нервного ствола от оболочки кисты определяют его меньшее повреждение. Безусловно, протяженное обнажение нерва в костную полость не может не сказаться на его состоянии, однако малая степень его операционной травмы предопределяет быстрое восстановление и редкие осложнения с его стороны.
Как показал наш опыт, методика внутрикостной эндоскопической цистэктомии позволяет решить и вопрос сохранения зубов, корни которых выступают в полость кисты. На наш взгляд при качественном пломбировании корневых каналов вполне достаточно фрезевой обработки с удалением поверхностных инфицированных слоев цемента. Учитывая характер последующей остеорегенерации, сохраненная часть корня вновь окажется в толще костной ткани, и это обеспечит большую устойчивость зуба к механической нагрузке и его длительное функционирование. В тоже время объемная резекция корня ухудшит устойчивость зуба и может привести к ожогу тканей во время длительной фрезевой обработки.
Отдельно остановимся на варианте эндоскопической цистотомии кист выбухающих в верхнечелюстную пазуху. Следует признать такой метод оптимальным. Опять же, его главным достоинством является малая травматичность. Объединение кисты с полостью пазухи, с одной стороны, прекращает процесс ее роста, с другой – не приводит к дефекту эпителиальной выстилки пазухи, которая остается эпителизированной на всем протяжении. Одновременно коррегируется антрохоанальное соустье, таким образом, полностью устраняется почва для поддержания и, тем паче, прогрессии воспалительного процесса.
Подытоживая все перечисленные доводы можно считать метод эндоскопической цистэктомии методом выбора и рекомендовать его к широкому клиническому применению.
источник
Киста пазух носа (верхнечелюстная) относится к категории доброкачественных новообразований. По данным медицинской статистики с проблемой ее появления сталкивается каждый десятый человек. В сложных случаях решением проблемы становится операция. В Москве оперативное лечение с успехом проводится лор-хирургами медицинского центра «АВС-Клиника».
Чаще всего капсулы с жидкостным содержимым локализируются в самых крупных верхнечелюстных полостях. Внутренний эпителиальный слой новообразования осуществляет продуцирование секрета, стимулирующего развитие воспаления. Следствием процесса становится появление отечности и перекрытие железистых протоков. В таких условиях происходит капсулирование секрета, не имеющего путей оттока, и как итог – формируется киста.
Кистообразование можно рассматривать как запуск естественного механизма защиты организма от распространения воспалительного процесса. Формирование плотной капсулы создает барьер для инфекции, благодаря чему воспаление эффективно локализируется. Ее рост происходит медленно и постепенно, не вызывая у пациента специфических ощущений. Образование небольшого размера не проявляет себя характерной симптоматикой. Признаки патологии становятся заметными при увеличении объемов или же при появлении изменений воспалительного характера. Среди факторов, запускающих процесс роста новообразования, выделяются:
- присутствие хронического очага инфекции в носоглотке;
- катаральные проявления аллергического характера;
- общее ослабление иммунитета;
- нарастание полипов;
- деформация носовой перегородки;
- воспаления в верхней челюсти.
Для назначения наиболее верной методики удаления кисты пазух следует проконсультироваться с ЛОР-врачом.Если у вас есть уже готовые анализы и медицинские заключения — врачи «Клиники АВС» предлагают их взять с собой. Это поможет вам сэкономить деньги и ускорить процесс определение диагноза и назначит наиболее подходящей методики.
-
7783 пациента сделали операцию по удалению кисты в нашей клинике. 315 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим операцию по удалению кисты пазух по методике, разработанной в нашей клинике
-
Врачи «Клиники АВС» не просто проводят операции по удалению кисты пазух, но и единственная в России клиника со своей авторской программой
Запишитесь на прием по телефону
+7 (495) 132-16-07 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
| Описание | Цена, руб. |
|---|---|
| Микрогайморомия | 19360 рублей |
| Прием лечебно-диагностический | 1500 рублей |
| Эндоскопическая операция на верхнечелюстной пазухе (1 стоторона) 2 категория сложности | 25000 рублей |
| Эндоскопическая операция на верхнечелюстной пазухе (2 стотороны) 2 категория сложности | 32000 рублей |
| Эндоскопическая операция на верхнечелюстной пазухе ( 2 стороны) 1 категория сложности | 25000 рублей |
| Эндоскопическая операция на верхнечелюстной пазухе (1 сторона) 1 категория сложности | 19000 рублей |
| Эндоскопическая операция на верхнечелюстной пазухе (1 сторона) 3 категория сложности | 32000 рублей |
| Эндоскопическая операция на верхнечелюстной пазухе (2 стороны) 3 категория сложности | 38000 рублей |
Здесь мы видим средние цены на удаление кисты в клиниках, которые размещаются в районе указанных станций метро, но в соответствии с Федеральным законом «О Рекламе», мы не указываем названия клиник.
-
Эндоскопический малоинвазивный метод
-
Отсутствие повреждений в здоровых тканях.
-
100% без боли — инновационная анестезия
-
Быстрое восстановление
Кистозное образование носовых пазух на начальной стадии своего развития не дает характерной клинической картины. Часто процесс протекает без каких-либо изменений и нарушений в состоянии здоровья. Патология чаще всего выявляется случайным образом в ходе обследования при сопутствующих патологиях.
На стадии, когда капсула никак не проявляет себя, врачи не рекомендуют проводить какие-либо вмешательства. Как правило, она не угрожает здоровью и не несет опасности. Есть вероятность ее регресса, вплоть до самостоятельного рассасывания.
Иногда в кисте верхнечелюстной локализации начинаются изменения. Толчком к их развитию и появлению нагноений может стать проведение стоматологического лечения. Иногда очаг инфекции сам вызывает воспаление зубного канала. В таких ситуациях появляется характерная клиническая картина и растет риск появления сопутствующих осложнений.
Новообразование способно достигать внушительных размеров, заполняя собой весь объем полости, вызывая при этом интенсивное давление на ее стенки. Для устранения проблемы проводится оперативное иссечение капсулы и ее содержимого. Использование медикаментов не дает положительного результата, а лишь отнимает время и затягивает процесс выздоровления. Применение народных методов, а также физиотерапии может спровоцировать усугубление проблемы, поэтому эти методики пациентам противопоказаны.
В Москве специалисты лор-отделения медицинского центра «АВС-Клиника» рекомендуют проводить удаление кистозных образований пазух носа в ситуациях, когда имеются прямые показания к хирургическому вмешательству:
Своевременно проведенная операция и очищение от кистозного содержимого – способ эффективно и быстро справиться с проблемой, восстановить нормальное самочувствие.
Чехонина Элла Мстиславовна
Врач-отоларинголог, фониатр, кандидат медицинских наук. Заслуженный врач Российской Федерации
Андрияшкин Дмитрий Вячеславович
Амутов Идрис Абдрахимович
Врач-отоларинголог, хирург, кандидат медицинских наук, врач высшей категории.
Кордоняну Татьяна Петровна
Врач оториноларинголог, ведущий специалист по лазерной хирургии
Врач-оториноларинголог высшей квалификационной категории, стаж работы более 20 лет. Постоянно практикующий ринохирург-эндоскопист.
Суриков Егор Владимирович
Врач-оториноларинголог, лор, кандидат медицинских наук
Оперативное устранение новообразования гайморовой пазухи, как и кист другой локализации, сопряжено с рядом рисков. Задача лечащего врача оценить целесообразность удаления кистозной капсулы, тщательно взвесив факторы «за» и «против».
Проводить оперативное вмешательство противопоказано при следующих состояниях:
- заболевания инфекционной природы в остром периоде своего течения;
- ряд хронических недугов, затрагивающих сосуды, сердце, печень, почки;
- тяжелая форма сахарного диабета;
- эпилепсия;
- онкологические процессы.
В каждом отдельном случае врачи выбирают соответствующую состоянию пациента тактику действия. К числу эффективных методов очищения лобных/носовых пазух относятся:
- Гайморотомия классического типа – процедура, которая предусматривает открытие широкого доступа к пораженному участку.
- Эндоскопическая гайморотомия с доступом к очагу через рот.
- Эндоскопическая операция с доступом через носовые ходы.
- Лазерное удаление.
Классическим образцом хирургического лечения кистозного образования гайморовой полости считается метод Калдвелла-Люка. Хирург проводит рассечение тканей, обеспечивая тем самым удобный широкий доступ к пораженному участку. Пациент при этом вводится в общий наркоз, лишь в некоторых случаях допускается проведение местного обезболивания.
Технически метод предусматривает выполнение разреза десны в преддверии ротовой полости. Слизистая оболочка отделяется скальпелем. Уверенными движениями с помощью бура проводится вскрытие костной стенки с дальнейшим формированием отверстия нужного диаметра (до 15 мм). Инструментальным способом выполняется прокол, после чего удаляется и само кистозное образование. Дополнительное отверстие в носовой канал создает условие для оттока жидкости. Разрез во рту зашивается (костное отверстие остается открытым). Все манипуляции занимают порядка часа времени.
Этот классический способ традиционно входит в протокол лечения патологий носовых пазух. К числу ее преимуществ следует отнести:
- возможность осуществить радикальное вмешательство;
- эффективное устранение кистозных образований большого размера.
К числу недостатков классического хирургического метода можно отнести:
- травматичность;
- продолжительный период госпитализации (до 7 дней);
- необходимость в применении общей анестезии;
- высокие риски, влекущие целый ряд противопоказаний;
- длительный процесс восстановления (до месяца).
Эндоскопическая хирургия занимает достойное место в лечении лор-заболеваний. Хирурги применяют в работе специальные микроинструменты (эндоскопы) небольшого диаметра. Миниатюрные гибкие проводники, оснащенные камерой высокого разрешения, успешно проникают в естественные отверстия носа, обеспечивая получение четкой картинки на мониторе. Работа выполняется быстро, с минимальными рисками для пациента.
Введение эндоскопа выполняется двумя способами: через ротовую полость (прокол) и эндоназально (через нос). Решение принимается с учетом ситуации и предпочтений самого врача. Очищение полости проводится с помощью соответствующего инструментария.
Эндоскопическая терапия, вне зависимости от выбора способа введения прибора, отличается низкой травматичностью. Пациент пребывает в сознании (делается местное обезболивание). Допускается амбулаторное лечение в восстановительном периоде, который занимает до нескольких дней.
Проведение вмешательства методом эндоназальной эндоскопии требует размещения пациента в полулежащем положении. Перед процедурой слизистая носа обрабатывается анестетиком, в носовые ходы закапываются капли для сужения сосудов. Дополнительно выполняется местная инфильтрационная анестезия (допускается краткосрочный общий наркоз – по желанию).
Эндоскоп вводится в носовой ход, а далее в пораженную пазуху (через соустье или прокол). Визуальный контроль помогает выполнить аккуратный и точный прокол капсулы и ее последующее отсечение. Итог процедуры – удаление стенок новообразования. В травмированный носовой ход ставятся тампоны, которые убираются через несколько часов. Для восстановления требуется до нескольких часов. В течение нескольких дней рекомендуется покой в домашних условиях.
Данный метод отличается эффективностью и малотравматичностью. Боль снимается местными средства (аппликационным и инфильтрационным способом). Далее врач проводит рассечение слизистой и выполняет прокол костной перегородки. В подготовленную полость вводится инструментарий, с помощью которого выполняются все последующие манипуляции (прокол капсулы, отсечение стенок, удаление, санация полости). Технически на все уходит до 20 минут.
Лазер находит широкое применение в лор-хирургии, в том числе используется для иссечения кисты верхнечелюстной пазухи. Хирург применяет энергию лазерного луча для выпаривания стенок капсулы, тем самым разрушая ее структуру. Метод имеет право на существование, но широкой популярности он так и не получил. Во-первых, для работы лазером нужен доступ к очагу, что требует проведения гайморотомии. Во-вторых, аппарат быстро справляется только с мелкими новообразованиями, так как работа с крупной капсулой требует времени и может затянуться.
Именно эти факторы снижают популярность лазерного лечения. Но его преимущества остаются очевидными: отсутствие риска кровопотери, малая болезненность, быстрое восстановление.
В зависимости от метода оперативного вмешательства находится и сроки восстановления сил. После гайморотомии требуется стационарное наблюдение за пациентом в течение двух недель. Ежедневно обрабатываются швы, наложенные в ротовой полости, проводится промывание антисептическими средствами. Курс лечения дополняется антибиотиками, обезболивающими средствами, физиопроцедурами. Для уменьшения боли и отечности на щеку накладывается повязка. Швы остаются до 7-ми дней. Полный период восстановления занимает до 4 недель. Период стационарного наблюдения после применения эндоскопического метода занимает до 3 дней.
В восстановительный период всем пациентам рекомендуется:
- тщательно следить за гигиеной рта и носа;
- использовать растворы для полоскания после каждого приема пищи;
- выполнять промывания и закапывания носа;
- не травмировать слизистую оболочку;
- исключить на время спортивные тренировки;
- отказаться от посещения бани/сауны;
- не употреблять алкогольные напитки;
- выполнять все назначения лечащего врача.
Некоторое время после процедуры (до 4 недель) может сохраняться отечность и онемение лица. Не стоит пугаться таких проявлений как заложенность носа, сукровичные выделения из носовых ходов, отсутствие обоняния.
Устранение кистозного образования носовой/лобной пазухи способно повлечь некоторые осложнения. Они могут возникать как непосредственно в ходе операции, так и по ее завершению. К наиболее вероятным проблемам относятся:
- появление кровотечения;
- гнойный процесс;
- механическое повреждение нервов (тройничного, подглазничного).
Работа квалифицированных специалистов московской АВС-Клиники ведется по международным стандартам и протоколам. Вероятность столкнуться с неприятными последствиями оказывается ничтожно малой.
Запишитесь на прием по телефону
+7 (495) 132-16-07 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
источник
 7783 пациента сделали операцию по удалению кисты в нашей клинике. 315 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим операцию по удалению кисты пазух по методике, разработанной в нашей клинике
7783 пациента сделали операцию по удалению кисты в нашей клинике. 315 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим операцию по удалению кисты пазух по методике, разработанной в нашей клинике Врачи «Клиники АВС» не просто проводят операции по удалению кисты пазух, но и единственная в России клиника со своей авторской программой
Врачи «Клиники АВС» не просто проводят операции по удалению кисты пазух, но и единственная в России клиника со своей авторской программой Эндоскопический малоинвазивный метод
Эндоскопический малоинвазивный метод Отсутствие повреждений в здоровых тканях.
Отсутствие повреждений в здоровых тканях. 100% без боли — инновационная анестезия
100% без боли — инновационная анестезия Быстрое восстановление
Быстрое восстановление