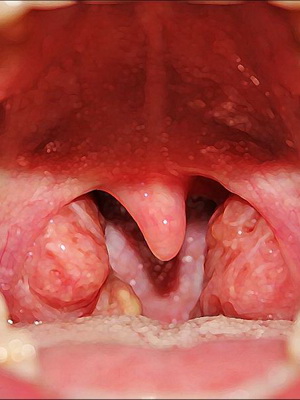
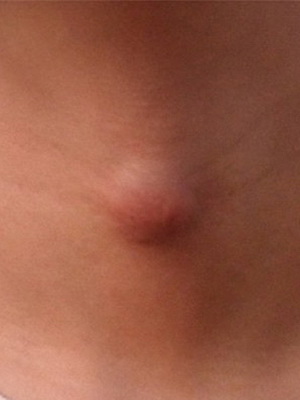
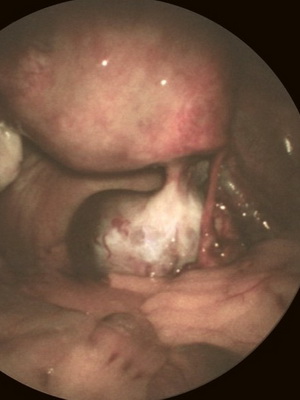
Рак гортаноглотки – злокачественное образование, локализованное в нижнем участке глотки. На начальной стадии прогрессирования заболевание не проявляет никаких симптомов, поэтому на протяжении длительного времени продолжает оставаться незаметным. В будущем у пациента начинают проявляться сильные болевые ощущения, чувство чего-то инородного в глотке, першение, жжение, усиленное выделение слюны, хриплость голоса, кашель, нарушения дыхательной деятельности. Степень выраженности первых признаков болезни будет напрямую зависеть от места распространения неоплазии.
Рак грушевидного синуса гортани отличается своим агрессивным развитием, он приводит к появлению у пациента ранних метастазов. Диагноз устанавливается, учитывая результаты после проведенного УЗИ шеи, МРТ и КТ гортаноглотки, фиброфа-риноларингоскопии совместно с биопсией. Лечебные мероприятия проводятся посредством резекции грушевидного синуса, расширения ларингоэктомии, химиотерапии, радиотерапии и лимфаденктомии.
Гипофарингеальный рак – определение, которое применяется для описания злокачественных опухолевых образований в верхнем участке пищеварительного тракта, включая гортань и глотку. Как и во многих остальных субсайтных обозначениях, отличительные особенности при гипофарингеальном раке анатомической, а не патофизиологической формы. В целом такая разновидность рака относится к раку шеи и головы.
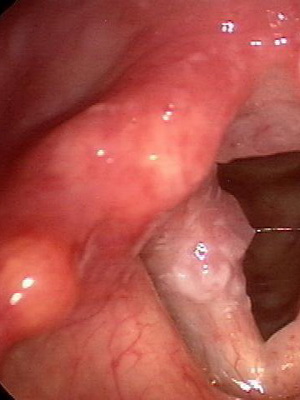
Киста грушевидного синуса гортани названа так из-за своего места локализации. Сюда относят боковые, задние, средние стенки глотки, а также заперстневидный участок.
Многие формы злокачественных опухолей формируются именно в грушевидном синусе. Заболевание встречается нередко. В Соединенных Штатах и Канаде около 56-85 процентов гипофарингеальных карцином диагностируют в грушевидном синусе. От 10 до 20 процентов таких образований формируются на задней стенке глотке, а от 3 до 5 процентов — в запрестневидном участке.
Гортаноглотка — это участок, расположенный между ротоглоткой (уровень подъязычной кости) и пищеводом (в нижней части перстневидного хряща). Саму гортань можно назвать структурой, отделимой от глотки, так как она находится немного впереди, выступая за нее. Грушевидный синус заполнен мягкотканным содержимым, в котором быстро распространяется онкология. Опухолевые образования злокачественного характера при гипофарингеальном раке распространяются, как правило, не выходя за границы синуса.
Гортаноглотка включает в себя три отдельных сегмента глотки. Она широка сверху, по мере увеличения ее размера значительно сужается в направлении к нижней части крикофарингеальных мышц. Спереди такой орган ограничен задней поверхностью перстневидного хряща. В двух противоположенных сторонах глотки образуются грушевидные формы пазухи либо ямки (именно по этой причине появилось название такого участка тела). Таким образом, анатомия грушевидной синуса гортани понятна многим.
Как и в остальных случаях, рак шеи либо головы диагностируется в 95% всех опухолей злокачественного характера, новообразования формируются на слизистой оболочке, поэтому такое состояние обозначаются, как плоскоклеточный рак. Предраковое состояние слизистой оболочки может быстро измениться до гиперпролиферирующей формы, которая со временем начнет активно прогрессировать, увеличиваться в размере и переходить на рядом расположенные ткани. После идет распространение раковых клеток на лимфатические узлы, опасное заболевание нарушает работу и других органов в организме, что провоцирует развитие метастаз.
Рак глотки диагностируется в 7 процентах случаев всех онкологий верхних дыхательных путей и пищеварительного тракта. Болезнь раком гортани в 4-5 раз превышает частоту поражения раком гортаноглотки. Сейчас на планете каждый год рак гортани диагностируется у 125 тысяч человек.
Мужчины страдают от такой формы заболевания в три раза чаще, чем женщины. Но несмотря на это, онкологические процессы в глоточно-пищеводном соединении у женщин – более частое явление. Врачи считают, что болезнь развивается по причине неправильно составленного рациона питания (при употреблении слишком большого количества вредной пищи либо при недостаточном содержании в ежедневно потребляемой продукции витаминов и полезных микроэлементов). У различных национальностей частота развития такого заболевания также заметно отличается: афроамериканцы страдают от рака гортани и глотки намного больше, чем другие расы.
Биологические реакции карциномы глотки отличны от простого рака гортани. Карциномы глотки чаще всего не приводят к развитию выраженных симптомов, поэтому больные продолжают не догадываться о своем заболевании на протяжении долгого времени. Именно по этой причине окончательный прогноз, устанавливаемый врачом, как правило, неблагоприятен. Быстрота развития и распространения метастаз при раке грушевидного синуса очень высока.
Также при таком заболевании отмечается высокая степень поражения лимфатических узлов, она составляет от 50 до 70 процентов от общих случаев поражения. Около 70 процентов больных, которые идут на прием к врачу из-за появления неприятных симптомов, получают от специалиста диагноз «третья стадия рака». Метастазы и пораженные лимфатические узлы выявляются у большей части пациентов. Число отдаленных метастазов при развитии рака левого грушевидного синуса (либо правого) остается таким же высоким, как и при остальных формах рака шеи и головы.
Прогноз при любой форме ракового поражения будет напрямую зависеть от стадии развития опухолевого образования, его общих размеров, степени выраженности болезни, симптомов и состояния здоровья пациента на момент развития болезни. Рак степени Т1-Т2 дает пациенту еще пять лет жизни (такое встречается в 60 процентах случаев), но при наличии ракового образования Т3 либо Т4 степени развития выживаемость резко уменьшается, выживают всего до 17-32 процентов. Продолжительность жизни пять лет для всех стадий ракового поражения составляет около 30 процентов.
Существуют определенные факторы, которые влияют на прогрессирование рака грушевидного синуса и уменьшения время жизни пациента. К ним можно отнести:
- пол больного и его возрастную категорию;
- расу (важно помнить, что афроамериканцы сильнее всего страдают от такого поражения);
- оценка производительности Карновского (больные с недостаточной массой тела, при плохом питании и не получении нужного количества питательных компонентов, минералов и витаминов, как правило, обладают неблагоприятным прогнозом);
- опухолевые образования (стадия развития болезни, степень распространенности и локализация);
- гистология (особенности границ опухолевого образования, стремительности распространения клеток на рядом расположенные участки тканей после проведения облучения);
- участок локализации опухолевого образования;
- общий размер рака в поперечном сечении.
Отрицательные факторы, приводящие к ускоренному развитию болезни:
- регулярное курение;
- употребление чрезмерного количества спиртных напитков (ежедневно либо 3-4 раза в неделю, появление алкоголизма);
- синдром Пламмера-Винсона;
- раздражительный процесс в глотке в результате гастроэзофагеального либо ларинготрахеального рефлюкса;
- наличие предрасположенности к заболеванию на генетическом уровне;
- плохо составленное питание, недостаток продуктов, обогащенных витаминами и питательными компонентами.
Первая стадия развития рака грушевидного синуса у человека иногда говорит о себе следующими неприятными симптомами:
- сильная головная боль;
- наличие кровотечений;
- регулярный кашель с примесью крови;
- проблемы с проглатыванием пищи;
- частичная аспирация;
- при опухолевом образовании большого размера у больного может начаться обструкция дыхательных путей;
- стремительное снижение веса по причине недоедания (пациент перестает употреблять пищу в нужном количестве, так как она приносит ему неприятные ощущения при глотании);
- опухолевое образование может активно развиться на участке гортани.
Гипофарингеальные опухоли злокачественного характера считаются очень опасными, они могут за короткий промежуток времени достигнуть огромного размера. Чем крупнее размер опухоли, тем больше проявляются основные признаки заболевания.
Также врачи выделяют и дополнительные симптомы заболевания:
- чувство инородного предмета в горле;
- дисфагия;
- увеличение размера лимфатических узлов;
- чувство горечи во рту, наличие неприятного запаха;
- наличие отечности на шее и лице утром сразу после пробуждения.
Длительность бессимптомного течения заболевания может варьироваться от двух до четырех месяцев. На более поздних стадиях развития заболевания голос у больного становится хриплым, у него быстро снижается масса тела, мокрота и слюни выходят совместно с кровью. У около 70 процентов пациентов заболевание провоцирует летальный исход еще на третьей стадии развития.
Диагностические мероприятия при обнаружении рака гортаноглотки будут начинаться с тщательного осмотра шеи и головы. Для этого проводится пальпация либо волоконно-оптическое исследование посредством гибкого эндоскопа. Типичные визуальные симптомы рака гортаноглотки – развитие язв на слизистых оболочках, в грушевидном синусе может скапливаться большое количество слюны вязкой консистенции, помимо этого, можно определить сильной отек одной либо сразу двух голосовых связок, асимметрию миндалин, гиперкератоз либо эритематоз слизистой.
Помимо этого, врач оценивает состояние нервов черепа, подвижность челюсти, проверяет состояние легких и находит в них возможную инфекцию хронической формы. Исследование конечностей помогает определить болезни периферических сосудов либо симптомы поздней стадии болезни легких и вторичного рака легких.
Около 30 процентов больных обладают развивающимся дополнительным заболеванием на момент постановки диагноза «рак грушевидного синуса».
Как и при других онкологических заболеваниях головы и шеи, злокачественные опухоли грушевидного синуса лечатся следующими методиками:
- оперативное вмешательство;
- курс химиотерапии;
- лучевая терапия.
Помимо этого, используется подвид хирургического удаления – трансоральная лазерная резекция. Из-за своей специфической локализации существует высокий риск частичной либо полной утраты голоса, помимо этого, проведение операции может осложнить процесс приема пищи, жевания, глотания, а также ухудшить дыхательную деятельность.
источник
В горле могут протекать многие патологические процессы, в том числе и опухолевые. Опухоли бывают безопасными для жизни пациента – доброкачественными, а могут представлять собой реальную угрозу, в этом случае их называют злокачественными. В числе доброкачественных, которые диагностируют в несколько раз чаще, одним из самых распространенных видов считается киста гортани.
Дискомфорт в горле может свидетельствовать о наличии недуга
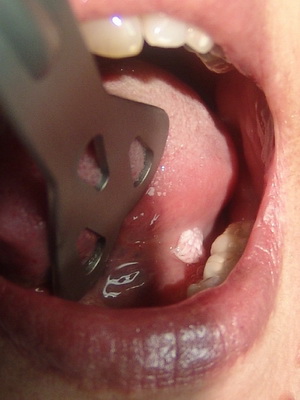
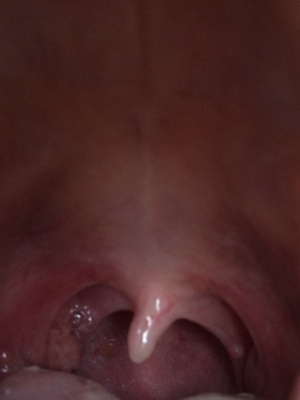
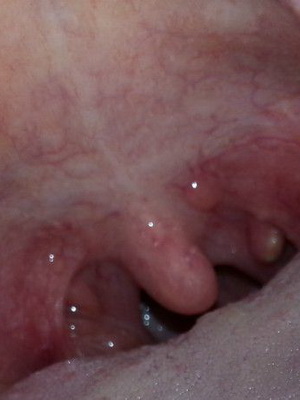
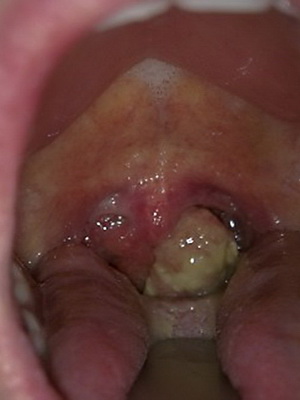
Описывая кисту, её можно охарактеризовать как патологическую полость, у которой есть свои собственные стенки и внутреннее содержимое (обычно наполняет её вещество жидкой или полужидкой консистенции). Внешне – она округлой или мешочкообразной формы с гладкой поверхностью, бывает желтоватого или розового цвета. Новообразования вырастают до разных размеров от пары миллиметров и больше (вплоть до распространения на всю площадь надгортанника).
Кисты в гортани отличаются местом локализации, исходя из этого их подразделяют на:
- гортанную;
- надгортанную;
- нёбную;
- образовавшуюся у основания языка;
- миндалевую.
Классификация предусмотрена и по происхождению, таким образом, кистозные новообразования бывают:
| Врождённые | Как следует из названия – полученные при рождении в результате нарушений во время эмбрионального развития плода, к таким относится, например, срединная киста гортани |
| Вторичные | Образования которые является результатом перерождения других опухолей в горле, например, фибром |
| Дермоидные | Образуются при закупорке в гортанной железе выводного протока, по структуре отличаются густым, кашеобразным содержимым |
| Ретенционные | Образуются так же, как и дермоидные, но имеют более тонкие стенки и жидкое, клейкое содержимое. Этот вид образований наиболее распространен |
| Ларингоцеле | У этого особенного вида внутри новообразования воздух. Второе название – воздушная киста гортани |
Доброкачественные новообразования (именно к ним относятся кисты) безопасны, они не приводят к летальным исходам, не метастазируют и не нарушают работу других органов в отличие от злокачественных. Однако многие из них могут нарушить качество жизни пациента своим появлением и проявляющимися в процессе роста симптомами. Большого размера кистозные новообразования способны перекрывать просвет глотки, это вызывает постоянную нехватку кислорода, а со временем приводит к удушью.
До тех пор, пока патологическое образование в горле имеет небольшие размеры, оно абсолютно не проявляет своего присутствия симптомами и не причиняет дискомфорт пациенту. Дальнейший рост сопровождается определёнными признаками, которые быстрее и ярче проявляются у детей и подростков, чем у взрослых. Эта закономерность объясняется узостью детского горла, поэтому и проблемы с голосовой функцией и дыханием возникают достаточно быстро.
Симптомы кисты гортани во многом зависят от места локализации новообразования:
- расположение на голосовых связках приводит к изменению голоса;
- надгортанная вызывает дискомфорт во время глотания и сопровождается ощущением застрявшего в глотке инородного тела (комка);
- гортанная не обходится без появления охриплости, покашливания, ослабления голоса.
Размеры новообразования могут отражаться на дыхании, затрудняя его, в гортани нередко появляются хрипы. Указывать на аномалию может появление на шее припухлости, которая при нажиме исчезает.
Для доброкачественного процесса характерно безболезненное протекание, боль появляется только в том случае, если началось воспаление. К ней добавляется повышение температуры.
Однозначного заключения о том, что приводит к развитию в гортани кисты, для большинства видов врачи пока не называют. Ретенционные и дермоидные появляются по причине закупорки гортанной железы слизью и микроскопическим мусором, также выводной проток может перекрыть образовавшийся рубец.
Образовываться данный вид доброкачественных опухолей может в любом возрасте: и у детей, и у взрослых. У малышей он носит врожденный характер и является следствием нарушений во время эмбрионального развития плода. Возможна связь с генетической предрасположенностью.
У взрослых в группу риска появления доброкачественной опухоли в горле попадают:
- злостные курильщики (сигаретный дым является мощным раздражителем);
- люди, злоупотребляющие алкоголизмом;
- лица, проживающие в загрязненной, экологически неблагоприятной местности;
- те, кто работает во вредных условиях труда (нахождение во вдыхаемом воздухе пыли асбеста, частиц угля тоже приводит к закупорке протока);
- люди с отягощенной наследственностью.
Причиной патологического процесса может оказаться даже просто плохая гигиена рта.
В случаях, когда кистозная опухоль имеет небольшие размеры, не причиняет дискомфорт и не сопровождается симптомами, её обнаруживает случайным образом врач-отоларинголог или стоматолог при очередном плановом осмотре.
Кисты небольшого размера определить у себя самостоятельно сложно, т. к. по внешнему виду они практически незаметны на фоне слизистой гортани благодаря своему естественному розовому цвету. Увеличение новообразования в размере чаще всего приводит к изменению оттенка оболочки на желтый, кроме того, на их поверхности нередко проступают сосуды. Растёт данное патологическое образование очень медленно, но со временем его стенки истончаются и оно станет похожим на безболезненный пузырёк (для более наглядного представления можно посмотреть размещённые в немалом количестве на интернет-ресурсе фото кисты гортани).
Для выявления патологии применяются различные методы исследования
Первоначально для выявления новообразования достаточно провести фарингоскопию, но этого недостаточно для окончательного диагноза. Очень важно подтвердить отсутствие злокачественности у опухоли, для этого пациенту назначают:
Множество кистозных опухолей требуют проведения биопсии (так называется процедура забора частицы ткани патологического образования для дальнейшего микроскопического исследования характера клеток). В большинстве случаев гистологическое исследование образца ткани проводится уже после удаления опухоли.
Дополнительно рекомендованы консультации офтальмолога и онколога, проверка ЛОР-врачом слуха, в некоторых случаях может быть показано посещение невролога.
Для лечения кисты гортани предусмотрено хирургическое вмешательство, существует несколько практикуемых методов операции, выбор оптимального варианта проводится индивидуально.
- Прокол (пункция) новообразования. Несложная процедура, которая основана на откачивании содержимого опухоли с помощью шприца через прокол её стенки. Единственный минус – в гортани остаются стенки патологического образования, а это повышает риск рецидива.
- Эндоларингеальное «выкусывание». Процедура основана на срезании верхушки кистозного образования, при этом удаляется часть стенки и содержимое, а сама опухоль из надутого шарика превращается в открытую ямку. Этот метод сегодня самый распространенный, его выбирают в случаях, когда нет необходимости удалять полностью кисту.
- Наружное удаление. К нему прибегают при осложненных опухолях или имеющих большие размеры. Для такой операции делается разрез на шее, через который выполняется удаление.
В послеоперационный период необходима обработка горла лекарственными средствами, основанными на основе природных антисептиков, эффективно промывание Тонзиналом, Повидон-йодом или другими. Обязательно назначаются витамины и препараты, стимулирующие иммунную систему. Может быть добавлено полоскание отваром ромашки и шалфея. Особенно важно предотвратить развитие гнойного воспаления.
После любой из описанных операций пациентам необходим двухнедельный период восстановления и реабилитации, направленный на снижение риска рецидива, который включает:
- строгую щадящую диету. При ней следует исключить употребление блюд, способствующих раздражению слизистой горла (острого, солёного, чрезмерно кислого, а также слишком горячего или холодного);
- полный отказ от алкоголя и курения;
- отдых и полноценный сон;
- особенно рекомендуется нахождение в экологически благоприятном районе.
Оперативные вмешательства при кисте только по решению лечащего врача
Совсем маленькие по размеру новообразования могут не требовать удаления, но обязательно подлежат контролю отоларингологом. В случае их роста будет рекомендована операция. При этом есть множество случаев, когда пациенты с малыми кистами в гортани прожили всю жизнь, не столкнувшись с осложнениями.
Если кистозная опухоль обнаружена у новорожденного, то она требует срочного оперативного вмешательства, т. к. даже совсем маленький её размер обеспечит перекрытие и без того узкого прохода гортани, что представляет серьёзную опасность для малыша.
Хирургическое удаление опухоли не рекомендовано в период беременности и лактации, оно может быть назначено только в критических случаях.
Лимфогранулематоз является первичным .
Родинки – это врожденные или приобретенные .
источник
Помогите, пожалуйста с квалифицированным мнением по поводу КТ шеи и его бумажном выводе. Анамнез: мужчина, 50 лет, курит, давно и не мало. Около полугода назад начала беспокоить охриплость голоса, першение, чаще хрипит, но бывает и нормальный голос. На приёме ЛОР ставила диагноз ларингит, лечили, в процессе дали направление на КТ (к сожалению, без контраста). Заключение есть. ЛОР диагноз не ставит. Делает пункцию, будем в ожидании гистологии около 10 дней.
Ссылку на архив dicom прикладываю, на яндекс.диск. https://yadi.sk/d/D_Ogr9wK3S2aHv Заключение тоже. https://yadi.sk/i/phDjuemx3RyLVw Очень переживаю за здоровье отца.
Заранее благодарю за Ваше время и внимание.
Новообразование в нижнем отделе левого грушевидного синуса с распространением на прилежащие анатомические структуры. Ждать заключения гистологического исследования. Соответствующее лечение по его результатам.
Новообразование в нижнем отделе левого грушевидного синуса с распространением на прилежащие анатомические структуры. Ждать заключения гистологического исследования. Соответствующее лечение по его результатам.
Большое спасибо за комментарий! Я правильно понимаю, что ни за, ни против онко-образования в этом КТ нет точных доводов? т.к. без контрастирования.
Новообразование в нижнем отделе левого грушевидного синуса с распространением на прилежащие анатомические структуры. Ждать заключения гистологического исследования. Соответствующее лечение по его результатам.
Большое спасибо за комментарий! Я правильно понимаю, что ни за, ни против онко-образования в этом КТ нет точных доводов? т.к. без контрастирования.
При нативном (неконтрастном) КТ исследовании образование гортани (грушевидного синуса слева) определяется. Контрастное же КТ исследование уточняет структуру, распространенность образования; по разности плотности образования при неконтрастном и контрастном исследовании можно предположить степень его доброкачественности. Окончательное же заключение, при правильном заборе материала, за гистологическим исследованием.
Новообразование в нижнем отделе левого грушевидного синуса с распространением на прилежащие анатомические структуры. Ждать заключения гистологического исследования. Соответствующее лечение по его результатам.
Большое спасибо за комментарий! Я правильно понимаю, что ни за, ни против онко-образования в этом КТ нет точных доводов? т.к. без контрастирования.
При нативном (неконтрастном) КТ исследовании образование гортани (грушевидного синуса слева) определяется. Контрастное же КТ исследование уточняет структуру, распространенность образования; по разности плотности образования при неконтрастном и контрастном исследовании можно предположить степень его доброкачественности. Окончательное же заключение, при правильном заборе материала, за гистологическим исследованием.
Доктор, большое спасибо за теорию исследований. Будем ожидать результатов гистологии.
Новообразование в нижнем отделе левого грушевидного синуса с распространением на прилежащие анатомические структуры. Ждать заключения гистологического исследования. Соответствующее лечение по его результатам.
Большое спасибо за комментарий! Я правильно понимаю, что ни за, ни против онко-образования в этом КТ нет точных доводов? т.к. без контрастирования.
При нативном (неконтрастном) КТ исследовании образование гортани (грушевидного синуса слева) определяется. Контрастное же КТ исследование уточняет структуру, распространенность образования; по разности плотности образования при неконтрастном и контрастном исследовании можно предположить степень его доброкачественности. Окончательное же заключение, при правильном заборе материала, за гистологическим исследованием.
Доктор, большое спасибо за теорию исследований. Будем ожидать результатов гистологии.
По возможности, сообщите, пожалуйста, результаты гистологии.
Доктор, я Вас услышала. Хорошо. Спасибо ещё раз за конструктив.
Новообразование в нижнем отделе левого грушевидного синуса с распространением на прилежащие анатомические структуры. Ждать заключения гистологического исследования. Соответствующее лечение по его результатам.
Большое спасибо за комментарий! Я правильно понимаю, что ни за, ни против онко-образования в этом КТ нет точных доводов? т.к. без контрастирования.
При нативном (неконтрастном) КТ исследовании образование гортани (грушевидного синуса слева) определяется. Контрастное же КТ исследование уточняет структуру, распространенность образования; по разности плотности образования при неконтрастном и контрастном исследовании можно предположить степень его доброкачественности. Окончательное же заключение, при правильном заборе материала, за гистологическим исследованием.
Доктор, большое спасибо за теорию исследований. Будем ожидать результатов гистологии.
По возможности, сообщите, пожалуйста, результаты гистологии.
Получили результаты гистологии: https://yadi.sk/i/bBQEzMZ33SKDLT и всё-таки дали направление в онко-диспансер: https://yadi.sk/i/_i2AeWF-3SKDRx
Гистология относительно спокойная, я права? зачем же консультация врача в онко-диспансере, это протокол такой, или следут понимать, что есть сомнения в результате?
источник
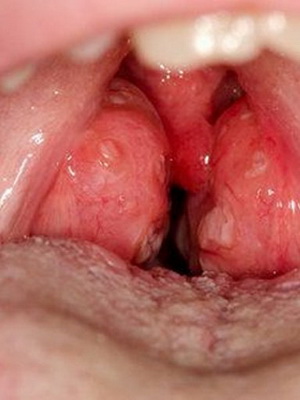
Общим для этих опухолей являются «три нет»: они не инфильтрируют окружающие ткани, не метастазируют, не рецидивируют после удаления. Однако клиническая практика показывает, что в гортани встречаются опухоли, доброкачественные по гистологическому строению, которые после их удаления рецидивируют. К таким опухолям относятся папилломы, полипы и певческие узелки.
Причиной возникновения узелков служит чрезмерная голосовая нагрузка, в результате которой возникающие подслизистые микрогематомы подвергаются фиброзной пролиферации с образованием этих образований, получивших название певческих узелков.
Узелки голосовых складок, также именуемые певческими, или гиперпластическими, представляют собой небольшие парные образования, симметрично расположенные на краях голосовых складок, состоящие из фиброзной ткани (рис. 1). Иногда распространяются на значительную часть поверхности складок, вызывая нарушения тембра голоса.
Рис. 1. Узелки голосовых складок (по V. Eicken)
В морфологическом понимании эти узелки являются не опухолями, а разрастанием собственной соединительной ткани голосовых складок. Из узелков иногда могут развиваться «полипы», имеющие ту же гистологическую структуру, что и предшествующие им узелки (рис. 2, 1, 2).
Рис. 2. Эндоскопическая картина некоторых форм доброкачественных опухолей гортани (по V. Eicken): 1 — папилломы на обеих голосовых складках; 2 — множественные папилломы над- и подскладочного пространства; 3 — кавернозная гемангиома, расположенная на левой черпалонадгортанной складке; 4 — преднадгортанная киста; 5 — преднадгортанный дистопированный зоб (ткань щитовидной железы)
Патогенез и симптомы. Возникновению узелков гортани предшествует катаральный ларингит и длительно текущая фонастения, которая вынуждает профессионала или работающего на шумном производстве к напряжению голосового аппарата. В результате образовавшиеся узелки препятствуют полному смыканию голосовых складок, из-за чего возникает повышенный расход воздуха, понижается подскладочное давление, и сила голоса не может достигнуть желаемого уровня.
Диагностика затруднений не вызывает. Основным признаком является симметричность расположения узелков, отсутствие других патологических эндоларингеальных признаков и данные анамнеза.
Лечение. У детей узелки часто исчезают спонтанно после установления соответствующего голосового режима или в процессе вирилизации гортани. У работников голосовых профессий узелки обычно исчезают после соответствующего консервативного лечения и достаточно продолжительного (несколько месяцев) голосового отдыха. В тех случаях, когда консервативные методы не достигают желаемого результата, предпринимают хирургическое удаление узелков эндоларингеальным доступом (рис. 3).
Рис. 3. Этапы удаления гиперпластического узелка (по Погосову В. С, Антониву В. Ф., 1983): 1, 2 — удаление узелка; 3 — вид голосовой складки после удаления узелка
После хирургического удаления узелков назначают голосовой покой в течение нескольких недель. Включение в вокальную профессиональную деятельность должно проходить под наблюдением фониатра.
Полипы составляют самую значительную часть доброкачественных опухолей гортани. Они чаще всего возникают у лиц мужского пола в зрелом возрасте. Причинами их возникновения служат те же факторы, что и для певческих узелков. В начале заболевания возникают сосудистые эктазии и застойные явления в подслизистых железах гортани, локализующиеся в передней трети голосовых складок, испытывающей наибольшее напряжение при фонации. Затем в течение ближайших трех месяцев на этом месте образуется полип. Большое значение в его возникновении имеют хронические воспалительные заболевания, обусловленные вредными производственными факторами (пыль, пары едких химических веществ).
Патологическая анатомия. Гортанный полип обычно представляется в виде единичной односторонней округлой опухоли беловато-серого или красного и даже синюшного цвета, нередко пролабирующий в голосовую щель на ножке. Небольшие полипы имеют гладкую поверхность, большие могут иметь сосочковый вид. Они не относятся к новообразованиям как таковым, а являются результатом воспалительной гиперплазии собственных тканей голосовой складки.
Симптомы и клинические проявления. Основным симптомом полипа голосовой складки является нарушение голосообразования. В начальной стадии, когда небольшой полип плотно фиксирован к голосовой складке, наступают изменение тональности голоса и нарушение его четкости. Когда полип увеличивается и выпадает в просвет голосовой щели, возникает феномен диплофонии — «расщепление» голоса.
Диагностика при современных методах ларингоскопии затруднений не вызывает.
Дифференциальная диагностика во всех случаях проводится со злокачественными опухолями гортани.
Лечение хирургическое. Радикально удаленный полип очень редко рецидивирует.
Этиология и патогенез. Папилломы гортани встречаются столь же часто, как и полипы. Они являются результатом пролиферативного процесса, развивающегося в эпителии и соединительно-тканных элементах слизистой оболочки гортани. В подавляющем большинстве случаев — это множественные образования, которые могут возникать не только в гортани, но и одновременно на мягком нёбе, нёбных миндалинах, губах, в трахее. Папилломы рецидивируют очень часто, из-за чего это заболевание получило название папилломатоза. Описаны случаи врожденных папиллом. В большинстве случаев папилломы имеют вирусную этиологию.
Множественные папилломы наблюдаются преимущественно в детском и юношеском возрасте (рис. 4). У маленьких детей чаще наблюдаются диффузные формы, в то время как у более старших детей возникают папилломы с более ограниченной локализацией (papillomatosis circumscripta). У взрослых чаще встречаются папилломы на голосовых складках, характеризующиеся гиперкератозом.
Рис. 4. Юношеские папилломы гортани (по О. Клейнзассеру): 1 — папилломы на обеих голосовых складках, не перекрывающие просвет гортани; 2 — папилломы, перекрывающие просвет гортани; (*) — интубационная трубка, обеспечивающая дыхание
Симптомы и клиническое течение определяются возрастом больного, локализацией и распространенностью папилломы. Основным симптомом как у детей, так и взрослых является нарастающая охриплость голоса, достигающая афонии. У детей одновременно нарастают явления нарушения дыхания, одышка при физических нагрузках и явления гипоксической гипоксии. Появляются спазмы гортани, стридор и синдром удушья, при котором, если своевременно не предпринять экстренных мер, может наступить смерть ребенка.
В некоторых случаях приступы асфиксии наступают внезапно во время банального простудного заболевания. Чем меньше ребенок, тем опаснее эти приступы, что обусловлено значительным развитием рыхлой соединительной ткани в подскладочном пространстве, малыми размерами дыхательных путей и тем, что у маленьких детей папилломатоз носит диффузный характер и развивается очень быстро. У взрослых приступы удушья не наблюдаются, и единственным симптомом, свидетельствующим о наличии объемного образования в области голосовой щели, является охриплость голоса. Прогрессирование пролиферативного процесса обусловливает проникновение папилломы во все свободные полости гортани.
Прогноз благоприятен даже при неоднократном возникновении послеоперационных рецидивов, поскольку с возмужанием пациента рецидивы становятся реже и не столь интенсивными, а затем и вовсе прекращаются. У взрослых папиллома может перерождаться в рак или саркому, и тогда прогноз зависит не от первичного заболевания, а от его осложнения.
Диагноз у детей устанавливают при прямой ларингоскопии по характерным внешним признакам. У детей папилломы гортани дифференцируют с дифтерией, ложным крупом, инородным телом, врожденными злокачественными опухолями. При папилломах гортани у лиц зрелого возраста следует соблюдать онкологическую настороженность, поскольку такие папилломы, особенно так называемые твердые папилломы беловато-серого цвета, обладают тенденцией к малигнизации.
Лечение. Основной метод — удаление папиллом, однако он направлен лишь на предотвращение обструкции гортани у детей. Повторные хирургические вмешательства проводят при рецидивах, которые возникают тем чаще и тем интенсивнее, чем младше ребенок. Хирургическое применение лазера обеспечивает более стойкий эффект, рецидивы становятся более редкими и не столь интенсивными.
В послеоперационном периоде назначают антибиотики широкого спектра действия, эстрогены, препараты мышьяка (Liquor Fowleri et Aqua Laurocerasi, aa 5 r, no 1-10 кап. внутрь 3 раза в день после еды). Назначение после оперативного вмешательства метионина по 0,5 г 3 раза в день в течение 3-4 недель снижает вероятность возникновения рецидива.
Ангиомы гортани подразделяют на гемангиомы и лимфангиомы. Истинные гемангиомы встречаются редко и, по данным разных авторов, составляют примерно 1% от всех доброкачественных опухолей гортани.
Гемангиомы. Структурно представляют собой телеангиэктазы, но чаще преобладают кавернозные ангиомы, которые распространяются в грушевидные синусы, на валекулы, миндалины, мягкое нёбо и могут сочетаться с гемангиомами лица и верхних отделов шеи. Гемангиомы телеангиэктатической структуры имеют вид красного пятна, слегка возвышающегося над поверхностью слизистой оболочки. Они при повреждении кровоточат мало. Кавернозные гемангиомы (см. рис. 2, 3) представляются объемными образованиями, подвержены спонтанным кровотечениям и обильно кровоточат при повреждении.
Лимфангиомы. Эти опухоли встречаются значительно реже гемангиом и локализуются обычно на надгортаннике, черпалонадгортанных и голосовых складках, в желудочках и в подсктадочном пространстве. Они отличается более бледной окраской и имеет желтовато-розоватый цвет, содержат жидкость молочного вида.
Диагноз ангиомы устанавливают по типичному виду опухоли, что касается определения ее распространенности, то в некоторых случаях применяют метод контрастной вазографии, МРТ, фиброларингоскопию. Биопсия противопоказана при любой форме гемангиомы из-за опасности возникновения профузного кровотечения.
Дифференциальный диагноз проводят с фиброангиоматозными полипами гортани, миксомой, саркомой.
Лечение. Ввиду медленного развития гемангиомы и в тех случаях, когда опухоль не вызывает никаких субъективных расстройств, следует ограничиться систематическим наблюдением. Мелкие ангиомы, вызывающие фонаторные нарушения, могут быть удалены с последующей каутеризацией поверхности, на которой находилась опухоль. При значительных кавернозных гемангиомах некоторые авторы рекомендуют производить перевязку наружной сонной артерии на соответствующей стороне для снижения вероятности аневризматического развития процесса, риска кровотечений и в качестве предоперационной подготовки. Большие гемангиомы удаляют наружным подходом посредством ларингофиссуры. Развитие лазерной хирургии позволило значительно расширить показания к удалению гемангиом и производить ее у новорожденных.
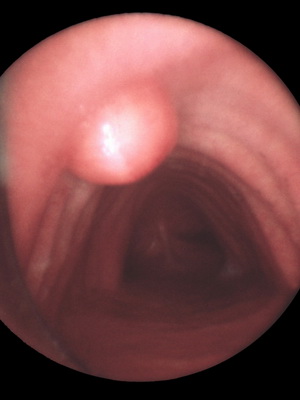
Большинство кист гортанной области локализуются вне полости гортани — на надгортаннике или на корне языка, но могут возникать и в желудочках гортани, и на черпалонадгортанных складках (см. рис. 2, 4). На голосовых складках небольшие кистозные образования могут возникать в результате трансформации полипов этой области. Большинство кист гортани относится к ретенционным, образованным в результате закупорки выводных протоков и расширения и гипертрофии стенок ацинусов. Кисты гортани содержат серозную жидкость различной вязкости, зависящей от содержания в ней коллоидных белков. Очень редко встречаются кисты эмбрионального происхождения в виде дермоидных кист, которые располагаются на валекулах или надгортаннике. Кисты, расположенные на голосовой складке, можно спутать с узелковыми образованиями.
Симптомы и клиническое течение. Кисты гортани обладают тенденцией к экстенсивному росту без прорастания в окружающие ткани. Долгое время они могут протекать бессимптомно, но, достигнув определенного размера, вызывают нарушения глотания (кисты надгортанника, черпалонадгортанных складок) или фонации и дыхания (кисты голосовых складок, желудочков гортани). Кисты, ущемленные в дыхательной щели, могут вызвать острый приступ удушья.
Лечение исключительно хирургическое. Способ удаления кисты определяется ее размерами и локализацией (пункция, надрез или выкусывание части стенки, полное удаление кисты наружным доступом).
Дистопии (аберрации) щитовидной железы образуются во время эмбриогенеза путем перемещения части паренхимы щитовидной железы в близлежащие анатомические области, где они начинают функционировать с присущими им свойствами. Дистопированная паренхима щитовидной железы, находящаяся в надгортанном пространстве (см. рис. 2, 5), происходит из щитоязычного канала и располагается в основании языка. Внутригортанные дистопии встречаются значительно реже и обычно локализуются в подскладочном пространстве. На рис. 5 представлены варианты локализации добавочных (аберрантных) щитовидных желез.
Рис. 5. Варианты локализации добавочных щитовидных желез (по Алешину Б. В.): а — вид спереди: 1 — нормальная локализация щитовидной железы; (*) — добавочные щитовидные железы; б — вид сбоку: 1 — нормальная локализация; 2 — тиреоглоссальная локализация с кистой; 3 — сублингвальная, или эпиларингеальная, локализация; 4 — лингвальная; 5 — интраларингеальная; б — претрахеальная; 7 — интраэзофагеальная; 8 — интратрахеальная; 9 — интраторакальная
Симптомы зависят от локализации и размеров опухоли. При гортанной локализации они могут вызывать нарушение фонации, а при локализации в дыхательной щели — и затруднение дыхания. По внешнему виду аберрантную щитовидную железу гортани можно спутать со злокачественной опухолью, поскольку она легко кровоточит при дотрагивании острым зондом.
Окончательный диагноз ставят после проведения пробы с поглощением радиоактивного йода ( 131 J) или технеция с последующим сканированием.
Лечение оперативное эндоларингеальным или наружным доступом. Наиболее эффективно применение лазерной хирургии. Перед операцией следует убедиться в наличии главной железы. Удаление аберративной щитовидной железы гортани проводят в случае возникновения нарушений голосовой и дыхательной функций.
К другим доброкачественным опухолям гортани относятся хондромы, липомы, аденомы, миксомы, миомы, невромы, которые возникают очень редко и происходят из соответствующих этим опухолям тканей. Гортанное расположение их вызывает соответствующие локализации и объему опухоли дисфункции этого органа. Подлежат хирургическому удалению.
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин
источник
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Бранхиальные кисты шеи являются сравнительно редкой врожденной аномалией кистозных образований шеи. Накопленный в мировой литературе опыт позволяет считать ультразвуковой метод диагностики ведущим [8-10]. Цитологическое исследование содержимого кисты, полученное при пункции,и эндоскопическое исследование грушевидного синуса для обнаружения свищевого хода, соединяющего его с бранхиальной кистой шеи, уточняют диагностику данной аномалии [11,14]. В связи с редкостью бранхиальных кист шеи и особенностями их ультразвуковой диагностики, влияющими на тактику оперативного лечения, приводим наши наблюдения.
В клинике МНРЦ проведена комплексная диагностика и хирургическое лечение бранхиальной кисты шеи у 4 больных ( 2 женщины и 2 мужчины) в возрасте 6, 8, 12 и 24 лет. У 2 больных бранхиальные кисты шеи не имели клинических проявлений и были обнаружены при профосмотрах как «кисты щитовидной железы», у 2 пациентов бранхиальная киста шеи вызывала локальную деформацию подчелюстной области и нижней трети шеи. При пальпации в 3 случаях бранхиальные кисты шеи локализовалась в паратрахеальной области, в непосредственной близости от нижнего полюса левой доли щитовидной железы, оттесняя ее кпереди и кверху,в 1 случае — в верхней трети правой половины шеи.
Больная, 24 года, за 3 мес до обращения обнаружила в правой подчелюстной области «образование». При осмотре в клинике в области верхней трети шеи справа пальпируется безболезненное образование плотнотестоватой консистенции величиной 3,2 см. При ультразвуковом исследовании выявлено эхоплотное образование пониженной плотности, однородное, с четкими контурами, величиной 4,5х8х3,5 см, располагающееся над сосудистым пучком, заполненное, вероятно, густым жидким содержимым (рис. 1 а,б).
При компресии отмечено изменение формы образования. После пункции под УЗ-контролем получена прозрачная густая жидкость. Цитологическое заключение — картина мазка из кистозной полости, клеток злокачественного образования не выявлено. Во время операции проведено удаление кисты и ее ножки, которая была обнаружена только при интраоперационном обследовании. Ножка прослеживалась от кисты до мышц глотки и в пределах видимой части была иссечена. Гистологическое заключение — бранхиогенная киста.
Больной, 12 лет. При профосмотре 2 года назад выявлена «киста левой доли щитовидной железы», проводилась гормональная терапия. Пальпаторное обследование: щитовидная железа увеличена до 1 ст., мягкая, смещаема, безболезненная, однородная. Дополни тельных образований не выявлено. При ультразвуковом исследовании в области нижнего полюса левой доли определяется полостное образование 3,2х1,8х1,8 см, овальной формы, с четкими ровными контурами. Внутри образования — мелкодисперсная взвесь, пристеночно-гиперэхогенное округлое образование диаметром 3 мм (рис. 2а). От верхней части бранхиальной кисты шеи к верхнему полюсу щитовидной железы, располагаясь кзади от нее, определяются две близко расположенные линейные структуры пониженной плотности длиной 3,5 см — ножка кисты (рис. 2б).
Выполнена тонкоигольная аспирационная биопсия — клеток злокачественного образования не выявлено. Операция — удаление боковой кисты шеи. В области нижнего полюса левой доли щитовидной железы определяется не связанное с ней кистозное образование, оттесняя ее кпереди, и распространяется вдоль левой боковой стенки трахеи над возвратным нервом. Острым и тупым путем образование мобилизовано и удалено; выделить ножку кисты на всем протяжении не удалось из-за ее обрыва. Макроскопически: кистозное образование 3,5х2,5х2,5 см, овальной формы, желтоватого цвета, мягкоэластичной консистенции, в области верхнего полюса пальпируется уплотнение хрящевой плотности. На разрезе: капсула утолщена, заполнена слизистым, светло-желтым содержимым; образование в области верхнего полюса — участок хряща. Морфологическое заключение: бранхиогенная киста.
При контрольном ультразвуковом исследовании через 2 года признаков рецидива кисты не выявлено, однако кзади от левой доли щитовидной железы отчетливо определяется неудаленная ножка кисты (рис. 2 в,г).
Больная, 8 лет. При осмотре педиатром 2 года назад выявлен «узел щитовидной железы», однако при ультразвуковом исследовании диагностирована киста в области нижнего полюса шитовидной железы, размером 1,0х0,3х х0,6 см. При биопсии выявлены лимфоидные клетки. На фоне проводимой гормональной терапии отмечен рост кисты. При поступлении пациентка жаловалась на повышенную возбудимость, сердцебиение. При пальпации щитовидная железа не увеличена; в области нижнего полюса левой доли определяется эластичное образование размером 1,5 см. При ультразвуковом исследовании кзади от левой доли щитовидной железы, оттесняя ее кпереди и кверху, определяется анэхогенное образование размером 1,6х0,7х х1,5 см с утолщенными стенками и эффектом акустического усиления. Образование располагается вне щитовидной железы, прослеживается фрагмент ножки, идущей вдоль трахеи (рис. 3 а,б).
Операция: в области нижнего полюса левой доли щитовидной железы определяется образование 2х1,5 см, не связанное с железой, оттесняющее ее кпереди и распространяющееся вдоль левой боковой стенки трахеи над возвратным нервом. Киста выделена, прослежена ее ножка до места впадения под перстневидный хрящ, проведено ее отсечение и удаление кисты и ножки единым блоком. Макроскопически: полостное образование, заполненное прозрачным содержимым, стенки кисты равномерные, мягкие, без инфильтрации. Морфологическое заключение: стенка кисты представлена плотной волокнистой соединительной тканью, выстилка кисты не сохранилась.
Больной, 6 лет. Родители заметили утолщение левой нижней половины шеи, при ультразвуковом исследовании диагностирована киста в области нижнего полюса левой доли. При осмотре в клинике МНРЦ в области нижнего полюса левой доли пальпируется плотное образование величиной 2х1 см. Ультразвуковое исследование: у нижнего полюса левой доли железы, смещаяя ее кверху, определяется полостное образование, в области верхней стенки прослеживается тонкая ножка кисты, идущая вдоль трахеи (рис. 4).
Рис. 4. Эхограмма в косой проекции — отчетливо определяется кистозное образование и фрагмент ножки (стрелка).
При аспирационной биопсии выявлены мелкие лизированные клетки. Произведена операция удаления боковой кисты шеи. В области нижнего полюса левой доли щитовидной железы определяется кистозное образование 3х2 см, не связанное с железой, оттесняющее левую долю кпереди и распространяющееся вдоль боковой стенки трахеи над возвратным нервом. Интраоперационно в кисту под давлением введено 0,5 мл раствора метиленовой сини, затем киста выделена, прослежена ее ножка до места впадения под перстневидным хрящем, проведено ее отсечение и удаление единым блоком с кистой. Макроскопическое исследование: полостное образование, заполненное прозрачным содержимым, стенки кисты ровные, мягкие, без инфильтративных изменений. Морфологическое заключение: стенка кисты представлена плотной волокнистой соединительной тканью.
Возникновение бранхиальных кист шеи обусловлено нарушением эмбрионального формирования органов головы и шеи из бранхиального аппарата, который получает окончательную диффференцировку к концу 6-й недели внутриутробного развития плода. Он состоит из бранхиальных дуг, бранхиальной расщелины и бранхиальных выпячиваний (мешков). Каждое из этих образований служит основой для развития в дальнейшем четко определенных структур. На протяжении развития бранхиальная расщелина и выпячивания облитерируются, за исключением первой бранхиальной расщелины, из которой формируется наружный слуховой проход. Согласно классификации Техасской ассоциации детских хирургов, различают следующие варианты бранхиальной кисты шеи: 1-й, 2-й, 3-й и 4-й бранхиальной расщелины (рис. 5).
Рис. 5. Локализация кист (1-4) бранхиальной расщелины (данные Техасской ассоциации детских хирургов).
Бранхиальные кисты шеи 4-й бранхиальной расщелины встречаются достаточно редко и составляют около 2% всех аномалий бранхиального аппарата [1]. Тракт берет свое начало из грушевидного синуса, затем он выходит из глотки выше гортанного нерва и щитовидного хряща, спускается вниз латеральнее трахеи и возвратного нерва в грудную клетку. Обогнув дугу аорты, поднимается на шею позади общей сонной артерии, а перед повторным спуском огибает подъязычный нерв и открывается на коже кпереди от кивательной мышцы. Полный вариант аномалии казуистически редок. Обычно бранхиальная киста шеи локализуется в области нижнего полюса одной из долей щитовидной железы, чаще слева [2-4]. Бранхиальные кисты шеи 4-й бранхиальной дуги клинически проявляются в виде рецидивирующего воспалительного процесса в нижней трети шеи, нередко сопровождаемого развитием гнойного тиреоидита [5-7].
В 3 случаях представленных нами наблюдений с учетом их локализации бранхиальных кист шеи были производными 4-й бранхиогенной дуги и в 1 случае — 2-й дуги. При ультразвуковом исследовании 3 бранхиальные кисты шеи определялись как анэхогенные образования с эффектом акустического усиления ниже и кзади от нижнего полюса левой доли щитовидной железы. В 1 случае внутри кисты определялась мелкодисперсная взвесь, в другом — густое эхопрозрачное содержимое. Стенки бранхиальной кисты шеи в 3 наблюдениях были тонкими, в 1 — утолщенными. У 1 пациента внутри бранхиальной кисты шеи дополнительно определялось гиперэхогенное образование овальной формы без акустической тени, при последующем гистологическом включении выявлен участок хрящевой ткани.
Бранхиальные кисты шеи из 4-й бранхиальной дуги могут симулировать патологию щитовидной железы и их необходимо дифференцировать от других эмбриональных кист и кист паращитовидных желез и тимуса. Отличительной особенностью бранхиальной кисты шеи является наличие кистозной ножки, идущей по задней поверхности доли железы, вдоль трахеи и заканчивающейся в грушевидном синусе. Ножка хорошо дифференцируется при продольном ультразвуковом сканировании на фоне ткани щитовидной железы. Необходимо отметить, что А. Ahuja и соавт. [12] выделяют несколько вариантов ультразвукого изображения бранхиальной кисты шеи: анэхогенные образования (41%), гипоэхогенные, гомогенные с внутренними включениями (23,5%), псевдосолидные и гетерогенные (с наличием перегородок); при этом данные не зависят от наличия или отсутствия признаков инфицирования кисты. В наших наблюдениях 2 кисты определялись как анэхогенные образования, одна из них — как анэхогенное образование с наличием мелкодисперсной взвеси, а другая — как «псевдосолидное образование». В 3 случаях при тщательном полипроекционном сканировании, особенно в режиме увеличения, удалось выявить ножку кисты, диагностика которой является патогномоничной для бранхиальных кист шеи. В 1 наблюдении ножка кисты была обнаружена только во время интраоперационной ревизии. В наших наблюдениях ножки кист проходили вдоль трахеи, кпереди и латеральнее от возвратного нерва и заканчивались в области перстневидного хряща. Ни в одном случае внутригрудной компонент бранхиальной кисты шеи не был выявлен.
При цитологическом исследовании в 1 случае выявлены лимфоидные [1], во 2 случае — эпителиальные клетки с выраженными дегенеративными изменениями, в 2 других случаях клеточных элементов не обнаружено. По данным литературы, при цитологическом исследовании на фоне оксифильных слизеподобных масс и клеточного детрита выявляются обычные или дегенеративно измененные клетки плоского эпителия, при инфицировании — сегментоядерные лейкоциты в различном количестве [13]. Определенную помощь в правильной диагностике бранхиальной кисты шеи может оказать эндоскопическое исследование грушевидного синуса с целью обнаружения фистулы [14].
Несомненно, широкое внедрение в клиническую практику ультразвковых аппаратов высокого разрешения значительно улучшило диагностику заболеваний области шеи на ранней, доклинической стадии. У 2 пациентов данная аномалия была выявлена случайно при профосмотрах, у 1 — родителями замечена деформация шеи. В первом наблюдении больная, 24 года, сама заметила деформацию правой подчелюстной области и при пальпации выявила «опухоль». Необходимо отметить, что нецеленаправленная диагностика «кист» и невыявление ножки не позволило в самом начале провести уточненную дифференциальную диагностику «кист» от бранхиальных кист шеи и провести адекватное лечение.
Лечение бранхиальной кисты шеи обычно хирургическое и включает удаление кисты и ее ножки вплоть до грушевидного синуса, что позволяет исключить возможность рецидива бранхиальной кисты шеи. Интраоперационное контрастирование кисты и ее ножки метиленовым синим у детей предпочтительнее рентгеновской фистулографии из-за отсутствия лучевой нагрузки и возможной аллергической реакции на контрастное вещество.
- Choi S.S., Zalzai G.H. Branchial anomalies: a rewiew of 52 cases. Laryngoscope, 1995, v. 105, N 9, p. 909-913.
- Chamdi S., Freedman A., Just N., et al. Fourth branchial cleft cyst // J. Otolaryngol, 1992, v. 21, N 6, p. 447-449.
- Takimoto T., Yoshizaki T., Ohoka. H. et al. Fourth branchial pouch anomaly // J. Laryngol. Otol, 1990, v. 104, N 11, p. 905-907.
- Takimoto T., Itoh M., Furukawa M., et al. Branchial cleft (pouch) anomalies: a review of 2 cases // Auris. Nasus. Larynx, 1991, v. 18, N1, p. 87-92.
- Jordan J.A., Graves J.E., Manning S.C. et al. Endoscopic cauterization for treatment of fourth branchial cleft sinuses // Arch. Otolaryngol. Head. Neck. Surg, 1998, v. 124, N 9, p. 1021-1024.
- Burstin P.P., Briggs R.J. Fourth branchial sinus causing recurrent cervical abscess // Aust. NZ. J. Surg., 1997, v. 67, N 2-3, p.119-122.
- Hamoir Rombaux P., Cornu A.S. et al. Congenital fistula of the fourth branchial pouch // Eur. Arch. Otorhinolaryngol, 1998, v. 255, N 6, p. 322-324.
- Baatenburg J.R.J., Rongen R.J., Lameris J.S. et al. Evaluation of branchiogenic cysts by ultrasound ORL // J. Otorhinolaryngol. Relat. Spec, 1993, v. 55, N 5, p. 294-298.
- Grasi M.C., Hajek P., Lapin et. al. Ultrasound diagnosis of branchiogenic neck cysts // Laryngol. Rhinol. Otol, 1985, v. 64, N 10, p. 513-514.
- Reynolds J.H., Wolinski A.P. Sonographic appearance of branchial cysts // Clin. Radiol., 1993, v. 48, N 2, p. 109-110.
- RamosAGabatin A., Watzinger W. Fine needle aspiration and cytology in the preoperative diagnosis of branchial cyst // South. Med. J., 1984, v. 77, N 9, p. 1187-1189.
- Ahuja A.T., King A.T., Metreweli C. Second branchial cleft cysts:variability of sonographic appearances in adult cases // Am. J. Neuroradiol, 2000, v. 21, N 2, p. 315-319.
- Ивасенко П.И, Иванова С.В, Иванкович В.А и соавт. Эмбриональные кисты и свищи головы и шеи / Труды института стоматологии. — 1999. — N 1.
- Nicollas R., Ducroz V., Garabedian E.N. et al. Fourth branchial pouch anomalies: a study of six cases and review of the literature // Int. J. Pediatr. Otorhinolaryngol, 1998, v. 44, N 1, p. 5-11.
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
источник
Симптомы доброкачественных опухолей гортани встречаются гораздо чаще злокачественных. При этом они, в отличие от рака гортани, никогда не приводят к ограничению подвижности голосовых складок. Подробнее остановимся на симптомах таких доброкачественных опухолей горла, как фибромы и папилломы. Они составляют более 90% от всех встречающихся опухолей.
Фиброма гортани состоит из волокнистой соединительной ткани, покрыта плоским эпителием. Ее консистенция зависит от того, что преобладает: клетки или волокнистое вещество. Если имеется преобладание жидкости и скудное количество плотных составных частей, опухоль носит название полипа, или отечной фибромы.
Посмотрите на фото: фибромы гортани имеют серовато-белый и розовый цвет; если он красный или багрово-синий, это говорит о многочисленных расширенных сосудах (ангиофиброме). Опухоль чаще всего находится на ножке либо на широком основании. Обычно она располагается на голосовой складке, но бывает и в гортанном желудочке и на преддверной складке. Размеры ее варьируются от 0,2 до 1,2 см в диаметре. Опухоль растет медленно. Чаще всего она встречается у мужчин.
Этиология папилломы гортани неизвестна, но существуют данные о том, что болезнь вызывается онкогенным ДНК-содержащим вирусом, который относится к группе Papova. В отличие от фибромы папиллома в горле относительно быстро растет и часто рецидивирует (в первую очередь у детей).
Как видно на фото, папиллома гортани состоит из соединительнотканой стромы с небольшим количеством клеток и широкими сосудами, которая покрыта многослойным плоским эпителием. Эпителий четко отграничивается от соединительнотканой стромы базальной мембраной. Выделяют мягкие и плотные папилломы, в зависимости от характера стромы.
Обратите внимание на фото: папиллома в горле у детей она нежноволокнистая, а у пожилых — грубоволокнистая, с меньшим количеством клеток и сосудов, более выраженным ороговением эпителия. Папилломы бывают одиночные и множественные. Опухоль бородавчатая, имеет сосочковый вид (напоминает цветную капусту), обычно она бледно-розовая, но может быть и темно-красной. Чаще всего она возникает на голосовых складках, реже — на преддверных складках, но вообще может появиться на любом участке слизистой оболочки трахеи и гортани.
Чаще всего папилломы встречаются у детей от полутора до пяти лет. У взрослых твердая, белая и часто рецидивирующая папиллома порой переходит в рак. Первое проявление такого перерождения — хрипота, после чего развивается афония, а потом появляется затруднение дыхания.
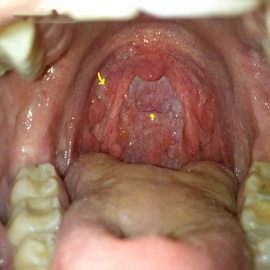
Очень редко встречаются миксома, представляющая собой соединительнотканую опухоль с большим содержанием слизи, липома, лейомиома, располагающаяся в подсвязочном отделе, в грушевидном синусе, аденома, обладающая тенденцией к рецидивам и злокачественному перерождению, а также хондрома, невринома, остеома, нейрофиброма.
Кроме этого, встречаются и так называемые опухолеподобные образования: кисты и воздушные опухоли гортани.
Кисты бывают первичными (ретенционными и врожденными) и вторичными (вследствие перерождения доброкачественных опухолей). Чаще всего встречаются ретенционные кисты (образовавшиеся в результате закупорки протоков слизистых желез гортани).
Ретенционные кисты обычно образуются на гортанной поверхности надгортанника, но бывают также в толще голосовых и преддверных складок. Они представляют собой пузыри, заполненные прозрачной тягучей жидкостью. Слизистая оболочка, которая покрывает такие кисты, нередко истончена.
У дермоидных кист оболочка плотная, а содержимое — кашицеобразное. Врожденные кисты образуются из остатков щитовидно-язычного хода. Симптомы возникают, лишь, когда кисты достигают крупных размеров: появляется неловкость при глотании и иногда — затруднение дыхания.
К истинным воздушным опухолям гортани — ларингоцеле — приводит аномалия развития желудочка гортани, а также атония его стенок, которая сочетается с факторами, приводящими к повышению давления внутри гортани (натуживание, кашель и т. д.). Симптоматические ларингоцеле возникают вследствие опухолей преддверной складки, рубцов посттравматического или постинфекционного характера (сифилис и т. д.). Они препятствуют обратному выходу воздуха, который проник в гортанный желудочек во время фонации.
Воздушные опухоли подразделяются на внутренние (внутри гортани), наружные (на шее) и комбинированные.
Наружная опухоль имеет шарообразную форму, она эластичная, смещается вместе с гортанью, располагается кнутри от грудино-сосцевидной мышцы и никогда не выходит за пределы подъязычной кости. При кашле или натуживании она увеличивается в размерах, а при надавливании на нее уменьшается. Внутренняя воздушная опухоль сверху покрыта слизистой оболочкой, исходит из гортанного желудочка, прикрывает голосовую складку и голосовую щель в той или иной степени, порой она оттесняет надгортанник и вдается в грушевидный синус. При вдохе она иногда уменьшается, а при фонации, наоборот, нарастает.
Внутренняя и комбинированная воздушная опухоль является причиной дисфонии, а при больших размерах — затруднения дыхания. Наружная воздушная опухоль порой мешает поворотам головы и несколько затрудняет глотание. Если произошло инфицирование (ларингопиоцеле), что случается редко, гной может прорваться в трахею.

Радикального лечения папилломы гортани у детей и взрослых не существует. Вследствие ее рецидивирующего характера самым эффективным является комплексное лечение, которое начинают с хирургического вмешательства. К хирургическим методам лечения относят: трахеостомию, которая проводится как самостоятельное лечение (к примеру, при выраженном стенозе у маленьких детей, а в более старшем возрасте для прекращения рецидивов) либо в сочетании с другими лечебными мероприятиями. Другой метод лечения папилломы в гортани — ларингофиссура (в первую очередь при твердой папилломе), представляющая собой эксцизию папиллом, сочетающуюся с трансплантацией на обнаженные участки венозной стенки, кожных лоскутов, слизистой оболочки полости рта. Маленьким детям проводить подобную манипуляцию нежелательно, поскольку она может повлечь рубцевание стеноза, перихондрита. Эндоларингеальное удаление папиллом в сочетании с удалением папиллом щипцами; микрокаустикой; хирургической диатермией (желательно с отсасыванием); ультразвуком; криохирургией; внутрипапилломной инъекцией или местным применением (смазывания, втирания, вливание) гормонов цитостатических препаратов; антибиотиков (блеомицин) и т. д.
Медикаметозные методы терапии включают в себя антибиотики; гормоны, цитостатические препараты; иммунологические средства; агенты антивирусов ДНК — аденинарабинозид; препараты магния, кальция, которые корригируют дефицит электролитов.
Сейчас лучевая терапия не применяется, поскольку она может задержать рост гортани, перихондрит и вызвать злокачественное перерождение папиллом.
Также показано общеукрепляющее лечение: прием поливитаминов, в первую очередь витамина А, рыбьего жира, а также биогенных стимуляторов: инъекции алоэ, ФиБС.
Гемангиому и лимфангиому удаляют при помощи гальванокаутера. Показана склерозирующая терапия (инъекция спирта), а также рентген — или теле-гамма-терапия.
Лечение миксомы, липомы, леймиомы и других редко встречающихся доброкачественных опухолей хирургическое.
Кисты удаляют эндоларингеально, а если она очень большая — наружным путем. Вылущивать ее не обязательно, достаточно будет скусить наружную поверхность, чтобы она превратилась в ямку.
Лечение воздушных опухолей — хирургическое. Если опухоль внутренняя, выполняют эндоларингеальную, а при наружной и комбинированной — наружную операцию.
источник