Электрофорез представляет собой безопасную процедуру электротерапии и используется при разных заболеваниях, в том числе и кисте яичников. Эффективен ли он при этом заболевании, рассмотрим в этой статье.
Сам электрофорез представляет собой процедуру введения лекарственного вещества к очагу воспаления, или кисте. При этом, доставка лекарственного препарата достигается путем его распада на ионы. Перед проведением процедуры электрофореза необходимо знать, на что именно распадается выбранное лекарственное средство под действием электрического тока:
- на катионы (положительно заряженные частицы),
- или анионы (отрицательно заряженные частицы).
Какое лекарственное вещество использовать при электрофорезе яичников, определяет доктор. Чаще всего назначают раствор магнезии или димексида. Дозировка определяется на основании гормональной активности яичников.
Вывод о том, следует ли использовать электрофорез и эффективен ли он или нет при кистах, определяется врачом на основании данных обследования и установления типа кист, динамики их размеров на протяжении двух-трех менструальных циклов.
Сами кисты яичников представляют собой доброкачественную полость, которая наполнена жидким содержимым. Кисты яичников бывают фолликулярные, эндометриоидные, параовариальные, дизонтогенетические, а также кисты желтого тела.
Чаше всего встречаются фолликулярные кисты, который представляют собой перезрелый фолликул. В норме в период менструального цикла фолликул разрывается, и из него выходит яйцеклетка, готовая к оплодотворению. При фолликулярной кисте фолликул перезревает, и в нем накапливается жидкость и образуется киста.
Как правило, эту физиотерапевтическую процедуру назначают после основного лечения. Электрофорез поможет урегулировать гормональный фон, который лежит в первопричине патологии.
- помогает нормализовать эндокринную функцию;
- станет отличной профилактикой от образования спаек и возникновения воспалительных процессов;
- помогает предупредить возможные рецидивы образования кисты.
- повышает фармакологическую активность лекарств за счет стимуляции ионами;
- создаёт резерв для более длительного эффекта;
- используется в конкретном очаге патологии;
- не несет вредного воздействия на слизистую ЖКТ;
- позволяет комбинировать различные лекарственные препараты.
При комплексном лечении кисты прогноз в большей степени зависит от типа и причин патологии, а также от того, на какой стадии было выявлено заболевание. Электрофорез после удаления кисты существенно снижает болевые ощущения, помогает быстрее восстановить правильную менструальную и репродуктивную функцию.
Электрофорез яичников назначают при фолликулярных кистах и кистах желтого тела, как вспомогательное средство на фоне гормональной терапии. При других видах кист показано хирургическое лечение.
Сама процедура проходит следующим образом:
- женщина ложится на кушетку и открывает нижнюю часть живота, как при ультразвуковом исследовании матки и яичников;
- прокладки, смоченные раствором, укладывают на участок живота, который предварительно обрабатывают раствором;
- физиотерапевт размещает электроды на прокладке и включает прибор.
Один сеанс продолжается 15-20 минут, обычно необходимо несколько курсов с перерывом в 1-2 месяца. Но точное количество курсов, с какого дня цикла назначать электрофорез, определяет врач.
Электрофорез нельзя назначать при:
- хронических воспалительных процессах репродуктивных органов женщины;
- туберкулезе половых органов;
- заболеваниях, передающихся половым путем, например, хламидиозе, микоплазмозе, кандидозе;
- при быстром увеличении кисты, признаках сдавливания соседних органов;
- перекручивании ножки кисты;
- опасности перерождения в раковую опухоль.
Можно сделать вывод о том, следует ли использовать электрофорез и эффективен ли он или нет при кистах, определяется врачом на основании данных обследования и установления типа кист, динамики их размеров на протяжении двух-трех менструальных циклов.
источник
Киста у новорожденного – патология, с которой сталкиваются многие родители. Киста представляет собой полость со стенками, внутри которой находится жидкость. Давайте рассмотрим особенности кисты у новорожденных, виды опухолей, методы диагностики и лечения.
Киста у новорожденного — патологическое заболевание, которое довольно часто встречается у грудничков. Как правило, она рассасывается еще до рождения малыша или к первому году жизни. Появление ее может быть связано с проблемами кровообращения или кислородным голоданием головного мозга. Выявить опухоль у младенца можно благодаря ультразвуковому исследованию. Все новорожденные проходят диагностику на УЗИ в первые месяцы жизни.
Многие виды новообразований не оказывают негативного влияния на развития малыша и активность головного мозга. Но если УЗИ выявило опухоль, то малыша могут мучить головные боли, проблемы со зрением и другие симптомы неврологического характера. Для лечения необходимо обратиться к неврологу. Доктор проведет полноценное обследование и диагностику, которые позволят принять решение относительно лечения. Но независимо от вида лечения, новорожденного каждый месяц необходимо водить на УЗИ. Это необходимо для того, чтобы контролировать тенденцию уменьшения опухоли.

Причины кисты у новорожденных связаны с механизмом и процессом ее формирования. Существует несколько видов опухолей, которые встречаются у новорожденных. Давайте рассмотрим виды опухолей и причины их появления.
- Киста сосудистых сплетений – опухоль появляется из-за инфицирования вирусом герпеса. Лечение предполагает оперативное хирургическое вмешательство, как правило.
- Субэпендимальная киста – Появляется из-за кислородного голодания, которое становится причиной отмирания тканей головного мозга, на месте которых и образуется киста. Самостоятельно опухоль не проходит и без оперативного лечения может стать причиной проблем в развитии ребенка.
- Арахноидальная киста – опухоль, которая может возникнуть в любой части головного мозга новорожденного. Лечится с помощью хирургического вмешательства (эндоскопическая операция, трепанация черепа, шунтирующая операция). Без удаления опухоли ребенка ждут патологии в развитии.
- Травматическая киста – образуется из-за травмы в период родового процесса. Как правило, травматическая киста способствует развитию опухолей головного мозга, новообразований рук и груди у новорожденных.

Симптомы кисты у новорожденных зависят от типа опухоли, ее локализации, величины и возникающих осложнений (злокачественность, воспалительные процессы, нагноение). Как правило, если опухоль небольшого размера, то она не проявляет себя. Давайте рассмотрим несколько симптомов, которые могут говорить о том, что у новорожденного есть киста на ранней стадии развития.
- Нарушенная координация движений и запоздалость реакций.
- Потеря чувствительности в конечностях (на время отнимает ручку или ножку).
- Нарушения зрения.
- Резкие головные боли.
- Нарушение сна.
Киста в голове у новорожденного – это своеобразная капсула, которая заполнена жидкостью. При оперативном лечении велика вероятность того, что она не перерастет в злокачественное образование и раковую опухоль. Опухоль может возникнуть в любом отделе головы малыша. Чаще всего встречаются такие виды опухолей, так:
- Арахноидальная — располагается между мозговыми промежутками.
- Внутримозговая – возникает на участках погибших тканей головного мозга.
- Врожденная – образуется из-за нарушения внутриутробного развития и из-за гибели участка головного мозга при асфиксии и других патологиях.
- Приобретенная – может появиться из-за ушиба или удара во время родов, а также на месте кровотечений или воспалений.
Основные симптомы кисты в голове у новорожденного:
- Неврологические симптомы (головные боли, нарушение сна, нарушение координации движений, тремор конечностей).
- Гипертонус или гипотонус группы мышц или одной мышцы.
- Проблемы со зрением и слухом.
- Набухание родничка.
- Сильно выраженная рвота и срыгивания.
Лечение кисты в голове у новорожденного зависит от симптоматики заболевания. Так, при минимально выраженных симптомах используют медикаментозное лечение. При яркой симптоматике проводят хирургическое лечение с помощью операции, которая позволяет удалить опухоль и ее оболочки. Как правило, у всех новорожденных прогноз на лечение кисты в голове положительный.

Киста мозга у новорожденных представляет собой заполненный жидкостью пузырь. В головном мозге новорожденного может появиться как одна, так и несколько новообразований. Как правило, кисту мозга диагностируют еще до рождения ребенка. Почти в 90% случаев появления опухоли, она исчезает самостоятельно еще до рождения или на первом году жизни малыша. Намного хуже если опухоль возникла после рождения. Так как это свидетельствует о том, что во время беременности или родов малыш был инфицирован.
Новообразование обязательно необходимо лечить, так как вероятность того, что она исчезнет самостоятельно, не всегда срабатывает. А вот риски, на которые идут родители, отказываясь от лечения кисты у новорожденного, могут иметь плачевные последствия. Особую опасность представляют собой опухоли больших размеров. Так как они могут менять свое положение, сдавливая при этом окружающие ткани, то есть, оказывая механическое воздействие на головной мозг. Из-за этого у младенца появляются судорожные припадки, которые постепенно прогрессируют и замедляют развитие. В некоторых случаях новообразование мозга приводит к геморрагическому инсульту. Своевременное обращение за медицинской помощью, диагностика и лечение – это залог положительного исхода заболевания.

Киста сосудистого сплетения у новорожденного – это образование патологического характера, которое появляется еще во время вынашивания ребенка. Сосудистые сплетения – это первая структура в головном мозге, которая видна на шестой неделе развития малыша. В сосудистом сплетении нет нервных окончаний, но, не смотря на это, оно играет одну из важнейших ролей в процесс развития ребенка.
Иногда кисту сосудистого сплетения можно определить с помощью ультразвукового исследования еще на 17-20 неделе беременности. Но не стоит волноваться, так как эти образования не оказывают влияния на развитие малыша. Большинство новообразований рассасывается к 25-38 неделе беременности. Это связывают с активным развитием мозга ребенка. Если киста сосудистого сплетения у новорожденного появилась после рождения, то это говорит о том, что плод был инфицирован (из-за осложнений во время беременности или родов). Часто причиной появления опухоли становится вирус герпеса.
Субэпендимальная киста у новорожденного – это серьезная патология. Она образуется из-за кислородного голодания или кровоизлияния в область желудочков головного мозга. В большинстве случае, субэпендимальные кисты рассасываются самостоятельно, но, не смотря на это, для ребенка необходимо провести специальный курс лечения и контрольное УЗИ головного мозга.
Такой тип опухоли может не увеличиваться в размерах и не влиять на жизнедеятельность и развитие малыша. Но бывают случаи, когда из-за субэпендимальной кисты происходит смещение тканей головного мозга, что приводит к обострению неврологических симптомов. В этом случае требуется немедленное оперативное лечение.
Хориоидальная киста у новорожденного – это заболевание хориоидального сплетения головного мозга. Появиться она может из-за инфекции в организме или травмы, полученной в процессе беременности или родов. Такой тип опухоли подлежит обязательному удалению, так как вероятность того, что она рассосется самостоятельно, составляет 45%.
Хориоидальная киста у новорожденного имеет определенную симптоматику. У малыша наблюдаются судорожные реакции и подергивания, ребенок постоянно сонный или неспокойный. Развитие и формирование малыша замедленно, а координация движений нарушена. Диагностировать опухоль можно с помощью ультразвукового исследования, так как родничок малыша еще не закрылся. Лечения проводят как хирургическим методом, так и медикаментозной терапией.

Арахноидальная киста у новорожденного – это редкая аномалия головного мозга, которая встречается только у 3% новорожденных. Она находится между поверхностью головного мозга и паутинной оболочкой. То есть мембрана новообразования соприкасается с твердой оболочкой мозга, а с мягкой оболочкой – внутренняя мембрана.
Существует два вида арахноидальные кисты. Первичные – это врожденные образования, а вторичные появляются из-за воспалительного процесса или операционного вмешательства (при удалении другого вида опухоли). Первичную арахноидальную кисту можно диагностировать на поздних сроках беременности или в первые часы жизни малыша. Чаще всего такие опухоли появляются у новорожденных мальчиков, а не у девочек. Арахноидальная киста у новорожденного сопровождается такими симптомами, как: головные боли, тошнота и рвота, судороги, психические расстройства, галлюцинации. Она имеет положительный прогноз и при правильном лечении не повлияет на развитие малыша.

Перивентрикулярная киста у новорожденного – это поражение белого вещества головного мозга. Именно она является причиной паралича у младенцев. Перивентрикулярная киста проявляет себя через образование некрозовых очагов в перивентикулярных зонах белого вещества. Опухоль является видом гипоксически-ишемической энцефалопатии.
Лечение очень сложное и предполагает как медикаментозную терапию, так и хирургическое вмешательство. Подобные опухоли крайне редко рассасываются самостоятельно. Причиной появления могут быть аномалии в развитии плода, инфекционные заболевания, патологические процессы и осложнения во время беременности.
Субэпендимальная киста у новорожденного ребенка – это образование в головном мозге малыша, имеющие патологический характер развития. Причин появления опухоли несколько. Прежде всего, это проблемы с кровообращением и его недостаток в желудочках головного мозга. Это вызывает отмирание тканей головного мозга, на месте которых образуется полость. Через время в полость заполняет новообразование, которое и является новообразованием.
Что касается симптоматики, то она может не проявлять себя и не влиять на развитие и формирование малыша. Но если опухоль мешает ребенку развиваться и вызывает ряд неврологических патологий, то требуется лечение. Лечение предполагает хирургическое вмешательство, медикаментозную терапию и наблюдение у невропатолога и невролога.
Киста яичника у новорожденной встречается довольно часто. Это функциональная опухоль, которая не относится к злокачественным опухолевидным заболеваниям и способна рассосаться самостоятельно без оперативного вмешательства. Зачастую, при проведении ультразвукового исследования связывают с заболеваниями кишечника. Но точно определить кисту яичника на УЗИ очень сложно.
У новорожденных злокачественные опухоли яичников встречаются крайне редко. Но если опухоль трансформируется в злокачественную опухоль, то развивается очень быстро и имеет агрессивный рост. Лечение кисты проводят медикаментозным методом.
Киста семенного канатика у новорожденных – это скопление жидкости в незаращенном вагинальном отростке в брюшине, то есть в оболочках семенного канатика. По своей функциональности она схожа с водянкой оболочки яичка. Лечение схоже с лечением водянки.
Еще во время беременности яичко опускается через паховый канал в мошонку. Вместе с яичком в мошонку опускается и вырост брюшины, который образует внутреннюю оболочку яичка. Этот отросток рассасывается еще до рождения ребенка. Если он не рассосался, то при проведении диагностики его могут путать с паховой грыжей. Так как и грыжа, и опухоль имеют схожую симптоматику. Прежде всего, это небольшая припухлость в паховой области и увеличение мошонки. При появлении подобных симптомов родители должны обратиться к детскому урологу-андрологу или хирургу. Лечение предусматривает хирургическую операцию и наблюдение у уролога-андролога.
Кисты яичка у новорожденного – это доброкачественная опухоль, которая выглядит как новообразование с жидкостью в районе придатка яичка. Опухоль имеет гладкую, хорошо очерченную мягкую структуру. Кисту яичка можно дифференцировать с такими заболеваниями, как: водянка яичка, грыжа, варикоцеле.
Для того чтобы получить точный диагноз, необходимо провести диагностику с помощью ультразвукового исследования, общего обследования и анамнеза. Что касается размеров, то оно не превышает 1-2 сантиметра и доставляет малышу дискомфорт. Лечение осуществляется хирургическим вмешательством. Но у новорожденных операцию проводят после года наблюдения, так как есть вероятность того, что новообразование исчезнет самостоятельно.

Киста на почке у новорожденного не влияет на функции почек и может долгое время не проявлять себя. Определить ее можно с помощью ультразвукового исследования почек. УЗИ позволит точно диагностировать структуру опухоли и особенности кровоснабжения опухоли.
У новорожденных встречается несколько видов кист почек. Существуют односторонние новообразования, которые возникают из-за сопутствующих заболеваний почек. А наличие кортикальной кисты одной почки может свидетельствовать о том, что опухоль есть и на второй почке. Кроме УЗИ, новорожденным проводят дуплексное сканирование, которое позволяет диагностировать и злокачественные опухоли. Лечение осуществляется методами медикаментозного лечения, но бывают случаи, когда новообразования рассасываются самостоятельно на первом году жизни малыша.
Киста селезенки у новорожденного представляет собой полость, которая заполнена жидкостью. Удалять ее не рекомендуется, так как есть великая вероятность потерять орган. Селезенка играет одну из ключевых ролей в иммунной системе, поэтому лечение осуществляется медикаментозными методами, то есть приемом специальных лекарственных препаратов.
Причины появления кисты селезенки у новорожденного могут быть врожденными, как правило, из-за нарушений эмбриогенеза. В некоторых случаях развиваются ложные опухоли, которые со временем рассасываются и не требуют лечения.
Киста на языке у новорожденного связана с аномалиями в развитии щитоязычного протока. Киста на языке встречается очень часто. Клиническая картина полностью зависит от размеров опухоли. Так, если новообразование большое и располагается впереди, что мешает приему пищи, то ее необходимо удалить.
Как правило, киста на языке у новорожденного рассасывается в первые месяцы жизни малыша. Но если этого не произошло, то метод лечения выбирают в зависимости от особенностей локализации опухоли. Для лечения кисты у новорожденных используют медикаментозное лечение, а при лечении у детей младшего школьного возраста – методы оперативного вмешательства, то есть рассечение ее.

Киста у новорожденного во рту – это генетическая патология, которая может быть связана с различными инфекциями в организме. Существует несколько видов слизистых новообразований, которые возникают в полости рта. К ним относятся новообразования языка, десневые и небные кисты. Каждая из них имеет свой гистогенез.
Для определения причины и принятия решения о ее лечении необходимо посетить стоматолога. Стоматолог использует различные методы диагностики, к примеру, ультразвуковое исследование полости рта и рентгенограмму, которое позволяют определить локализацию заболевания. Что касается лечения, то у 90% новорожденных кисты рассасываются на первом году жизни. Медикаментозное лечение используют в случае крайней необходимости. А вот удаление хирургическим методом только через полгода – год после рождения малыша.

Небная киста новорожденного или жемчужины Эпштейна – это нормальное явление, которое сопутствует всех малышей в первые недели жизни. Они исчезают самостоятельно в течение первого месяца жизни малыша.
Небные кисты образуются из эпителиальных включений, которые расположены вдоль линий слияния небных пластинок. Они выглядят как белые или желтоватые бугорки, расположенные по небному шву. Если провести гистологическое исследование, то можно определить, что опухоли содержат в себе кератин. Небная киста новорожденного не требует лечения.
Десневые кисты новорожденных образуются из зубной пластины (эктодермальной связки). Зубная пластина – это основа для формирования молочных и постоянных зубов. Остатки пластины становятся причиной появления маленьких десневых опухолей. Если новообразование появляется на десне, то его называют узлом Бона, если новообразование развивается на отростке альвеолярного гребня, то ее называют десневой.
Киста выглядит как маленький шарик белого или желтоватого цвета. Новообразование абсолютно безболезненное и не доставляет дискомфорта и неудобств малышу. Лечить такую опухоль не нужно, так как она рассасывается самостоятелньо в первые недели жизн и малыша или исчезает при появлении молочных зубов.
Диагностика кисты новорожденных зависит от локализации заболевания. Давайте рассмотрим методы диагностики, и в каких случаях они используются.
- Диагностика кисты головного мозга – ультразвуковое исследование головного мозга (имеет высокую эффективность, так как родничок новорожденного открыт). Высокую точность показывает и компьютерная томография, и магнитно-резонансная томография (МРТ). При новообразовании головы используют диагностику методом измерения давления глазного дна и допплеровского исследования сосудов головного мозга.
- Кисты яичников, яичек, семенного канатика – ультразвуковое исследование, компьютерная томография и пункция.
- Киста почек, селезенки – диагностирование методом пальпации, ультразвукового исследования и методы компьютерной томографии.
- Кисты полости рта (на языке, небные, десневые) – рентгенограмма, визуальное обследование, при необходимости ультразвуковое исследование.

Лечение кисты у новорожденных полностью зависит от стадии формирования, то есть развития опухоли, от ее локализации и возможных осложнений. Лечение новообразования осуществляется после проведения диагностики заболевания. Как правило, новорожденные не нуждаются в лечении, так как все новообразования, то есть новообразования рассасываются в первый год жизни малыша.
Но если опухоль становится причиной дискомфорта, вызывает беспокойство, болезненные ощущения и другие симптомы, то ее лечат. Лечение осуществляется методом хирургического вмешательства (редко) или медикаментозной терапией. Лечение кисты у новорожденных должно быть щадящим для организма, но эффективным.
Как правило, прогноз кисты у новорожденных положительный. Так как, многие виды опухоли рассасываются в первый год жизни малыша и больше не беспокоят ребенка. Если лечения требует киста головного мозга, которая сопровождается негативными неврологическими симптомами, то прогноз зависит от выбранного метода лечения.
Не стоит забывать, что организм новорожденного и иммунная система ослаблены, поэтому лечение новообразования – это сложный процесс, который требует профессионализма, высокой квалификации и немалого опыта от докторов. Точный прогноз кисты у новорожденных можно получить после проведения методов диагностики, которые позволяют определить сложность новообразования, и несет ли она угрозу для жизни и здоровья малыша.
Киста у новорожденного – это доброкачественное образование, которое, как правило, исчезает в течение первого года жизни малыша. Любое кистозное образование у новорожденного требует диагностики и медицинского наблюдения. Это позволит назначить правильное лечение, которое будет эффективным и не навредит ребенку.

источник
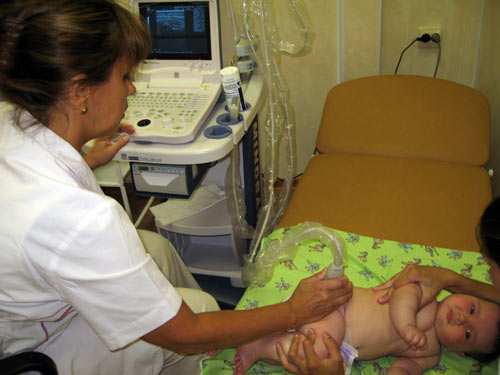
Электрофорез для грудничков – довольно распространенная процедура, которая назначается при лечении определенных заболеваний. Такое пугающее название манипуляции на практике оказывается довольно несложным и весьма полезным компонентом лечения для самого ребенка. Электрофорез имеет ряд преимуществ для лечения детей до года, и очень жаль, если его применение недопустимо, когда имеются соответствующие противопоказания.
С помощью метода электрофореза в детский организм вводятся медицинские препараты в жидкой форме, при этом лекарства поступают непосредственно в больной орган. Для этого используют минимальный разряд тока, который не способен причинить боль или вред здоровью детки.
Вся суть процедуры заключается в том, что к определенному участку тела крепят металлические пластины, через которые подается электрический ток, который в свою очередь способствует проникновению лекарства в организм, непосредственно к нуждающемуся органу.
При правильном использовании оборудования и соблюдении дозировки медикаментов никакого вреда для малыша не будет. Также необходимо исключить противопоказания для прохождения данной процедуры.
Напротив, электрофорез делает лечение более безболезненным. Так появляется возможность избежать болезненных для крохи инъекций, а также избежать возможных осложнений в результате перорального использования медикаментов.
К большому сожалению, не всегда возможно проведение данной манипуляции, этому есть четко установленные противопоказания. Но об этом чуть позже.
Родителей может немного смутить или вовсе напугать поведение малышей до года во время выполнения физиотерапии электрофорезом. Многие дети плачут или даже кричат, требуя прекращения такой манипуляции. Это понятная реакция, ведь ему может быть страшно.
Неприятные ощущения, которые может испытывать ребенок, это прохлада от металлических пластин, а также салфеток, смоченных лечащим веществом, лёгкое покалывание в месте соприкосновения с кожей.
Показания, когда назначается электрофорез для грудничков, довольно разнообразны. Данную процедуру могут приписать:
- Если у ребенка обнаружена дисплазия тазобедренных суставов.
- Имеются различные патологии или врожденные пороки сердца (применение кальция).
- Для лечения и профилактики родовых травм.
- Различные патологии опорно-двигательного аппарата.
- Имеются патологии органов дыхания (ЛОР, бронхиты и т. п.).
- Патологии зрения.
- Заболевания нервной системы.
- Детский церебральный паралич.
- Стоматиты.
- Болезни глаз.
И это еще неполный список заболеваний, при которых целесообразно назначение электрофореза.
Наиболее распространенные показания для использования электрофореза детям до 1 года: дисплазия тазобедренных суставов, повышенный тонус мышц, нарушения опорно-двигательного аппарата, ДЦП.
Как и любое медицинское вмешательство, данная процедура имеет свои показания и противопоказания, при наличии которых недопустимо проведение этой физиопроцедуры.
- Если у ребенка отмечается повышение температуры тела.
- При наличии в организме опухолей.
- При сердечной недостаточности.
- Во время протекания острых воспалительных процессов.
- При склонности к кровотечениям и любых нарушениях свертываемости крови.
- При диатезе и дерматите у ребенка.
- При повреждении кожных покровов в местах, куда крепятся пластины.
- При наличии бронхиальной астмы.
- Если есть аллергия на используемые медпрепараты или индивидуальная непереносимость их компонентов.
Данные противопоказания являются абсолютными, на них закрывать глаза нельзя.
По большому счету, электрофорез можно проводить и в домашних условиях. Однако есть одно большое НО: неправильное проведение процедуры, несоблюдение времени воздействия тока, нарушение дозировки вводимого лекарства могут привести к пагубным последствиям.
Следовательно, процедура электрофореза самостоятельно дома должна осуществляться обученным человеком, чтобы исключить возможные ошибки и сделать процедуру безопасной для ребенка. Особенно, когда речь идет о детях до года.
Недопустимо самостоятельное назначение этой физиопроцедуры. Для нее должны быть четкие показания, которые устанавливает лечащий доктор.
При ДТБС у детей до года часто назначают в комплексной терапии электрофорез с парафином и кальцием, лечебный массаж и гимнастику. В некоторых случаях, если есть показания, назначают разводящие механизмы (стремена, подушка Фрейка, гипс в серьезных случаях и преимущественно деткам старше года).
Соответствующие показания позволяют применять различные методики электрофореза.
- В современной медицинской практике широко применяют электрофорез с примочками магнезии. Показания: заболевания органов дыхания. При этом магнезия способствует улучшению кровообращения в поврежденных тканях, восстанавливает эмоциональное и психическое состояние малыша. К тому же магнезия обезболивает и снимает спазмы.
- Показания, при которых назначают электрофорез по Ратнеру, преимущественно следующие: нарушения нормального кровообращения в шейном отделе позвоночного столба и ДЦП.
Комплексное назначение папаверина и эуфиллина помогает улучшить кровообращение в шейном отделе.
Суть манипуляции по Ратнеру следующая: на ребра правой стороны грудной клетки прикрепляют электрод с папаверином (1%), на шею – эуфиллин (0,5%).
- Глюконат кальция и хлористый кальций широко применяется вместе с витамином С. Показания: гингивит, паралич, мышечная дистрофия.
Противопоказания данных методов общие для проведения электрофореза детям.
В случаях, когда имеются четкие показания, эта процедура во многом более предпочтительна, нежели лечение таблетками, так как высокие дозы препарата не попадают в желудок крохи. Это помогает снизит нагрузку на почки, печень и селезенку. К тому же в детский организм не попадают вспомогательные компоненты, на которые часто бывают аллергические реакции.
Кроме того, при этом методе лечения нет необходимости внутривенного введения медпрепаратов и болезненных инъекций.
Вышеизложенные противопоказания делают недопустимым проведение физиотерапевтической процедуры электрофореза.
источник
С лечебно-профилактической и реабилитационной целью в терапии детей прибегают к различным физиопроцедурам. В связи с увеличением количества заболеваний нервной и костно-мышечной системы не исключается применение электрического тока. Электрофорез для детей до года является хорошим методом выбора в лечении данного рода патологий. К достоинствам данного вида физиотерапии относится его безболезненность и безопасность. Концентрация применяемого лекарственного вещества действует на ограниченный участок тела, позволяя снизить его побочные эффекты.
Современные исследования доказывают высокую эффективность применения электрического тока в детской неврологии, ортопедии, урологии. Отечественные авторы в своих работах указывают на положительный эффект от лекарственного электрофореза в терапии заболеваний центральной и периферической нервной системы у детей. Успешно применяется данный метод и в спортивной медицине, в реабилитации послеоперационных больных.
Электрический ток обладает разнообразными полезными свойствами и применяется в виде различных методик. Электрофорез − один из наиболее популярных и эффективных способов в лечении грудничков. Метод заключается в использовании электрического тока слабой силы и низкого напряжения. Дополнительное применение лекарственных растворов позволяет добиться положительного результата за более короткий срок и увеличить его продолжительность.
Применение электрофореза основано на распаде лекарственного препарата на ионы, которые проходят через кожу и слизистые в патологический очаг.
Раздражающее действие тока и лекарственного вещества на рецепторы кожи передает импульс в головной мозг, тем самым регулируя действие всего организма. Медикаментозные препараты оказывают локальное воздействие, практически не всасываясь в кровяное русло, что позволяет их использовать в лечении малышей.
Электрофорез активирует обменные процессы, улучшает регенерацию тканей, оказывает рассасывающее действие. Также увеличивается выработка в тканях адреналина, гистамина, простагландина, повышается нервная проводимость, уменьшается мышечный тонус и проницаемость сосудистой стенки, снижаются отечность и воспаление в патологическом очаге. Улучшение питания клеток останавливает прогрессирование атрофии и склеротических процессов в тканях и органах.
Электрический ток стимулирует восстановление функции поврежденных двигательных волокон и их функциональное состояние, ускоряет кровообращение, микроциркуляцию и лимфоотток, уменьшает тромбообразование и лимфостаз. Электрофорез регулирует работу всех отделов головного мозга посредством вегетативной нервной системы, оказывает воздействие на органы и ткани, выводит токсины и уменьшает болезненные ощущения. Исследования показывают, что лекарственные вещества, вводимые с помощью электрофореза, сохраняются в коже до 3 недель и длительно действуют на патологический очаг.
Безболезненность метода позволяет использовать его у больных разных возрастных групп. Процедура назначается по определенным показаниям после тщательного обследования, консультации педиатра и физиотерапевта (при необходимости консультации смежных специалистов). Показаниями для электрофореза у детей до года являются:
- Заболевания центральной и периферической нервной системы:
- родовая травма спины или головы;
- нарушение мозгового кровообращения;
- воспалительные процессы лицевого нерва;
- нейропатии;
- невралгии;
- детский церебральный паралич;
- патологические изменения вследствие перенесенного полиомиелита и энцефалита.
- Воспалительные заболевания верхних и нижних дыхательных путей: трахеобронхит, обструктивный бронхит, бронхиальная астма.
- Заболевания сердечно-сосудистой системы, врожденные пороки сердца.
- Болезни глаз: ячмень, кератит, иридоциклит, увеит, рубцы и спаечные процессы.
- Заболевания ротовой полости: стоматит, гингивит.
- Заболевания мочевыделительной системы: цистит, пиелонефрит и гломерулонефрит.
- Заболевания желудочно-кишечного тракта:
- хронический гастрит, язва, колит;
- некалькулезный холецистит, гепатит, дискинезия желчевыводящих путей.
- Заболевания ЛОР-органов:
- вазомоторный, аллергический и хронический ринит;
- воспаление ротоглотки и среднего уха;
- воспалительные заболевания пазух носа: хронический гайморит, фронтит, этмоидит;
- послеоперационный период при тонзиллэктомии, гайморотомии, полипотомии, ринопластике.
- Заболевания костно-мышечной системы: кривошея, гипертонус мышц, сколиоз, плоскостопие, остеомиелит.
- Широко применяется электрофорез при дисплазии тазобедренных суставов у грудничков.
Существует ряд противопоказаний для применения электрофореза, которых нужно придерживаться, чтобы не нанести вред ребенку. Ограничениями для электрофореза являются:
- Индивидуальная непереносимость электрического тока: аллергическая реакция, появление болевых ощущений на низкой частоте.
- Если пациенты − новорожденные (до 28 дней).
- Заболевания крови с плохой свертываемостью.
- Воспалительные процессы в острой стадии, гнойные процессы.
- Состояния, сопровождающиеся гипертермией и интоксикацией.
- Эпилептический статус.
- Заболевания желчного пузыря и мочевыделительной системы с образованием камней больших размеров и с врожденным недоразвитием мочевыводящих путей.
- Острый пиелонефрит.
- Новообразования или подозрения на их наличие.
- Заболевания сердечно-сосудистой системы в стадии декомпенсации.
- Выраженная степень кахексии (истощения).
- Повреждение кожных покровов, дерматит, экзема.
- Наличие кардиостимулятора, искусственного водителя ритма и других имплантатов.
Перед использованием электролечения необходимо проконсультироваться с врачом для выбора методики, определения длительности процедуры и курса терапии, подбора нужного лекарственного раствора. Для проведения электрофореза используют различные портативные и стационарные аппараты: МИТ-ЭФ2, ЭЛФОР-ПРОФ, ПОТОК-01М, ПОТОК-1, «ГР-2» и другие. Приборы электронно-ламповые или проводниковые позволяют регулировать силу тока. Отличаются они не только размерами, но и мощностью, диапазоном силы тока, его частотой.
Для проведения электрофореза применяют различные методики − это зависит от области воздействия и размещения электродов.
Чаще всего используют поперечное, продольное и диагональное положения. Перед проведением процедуры подготавливают гидрофильные прокладки из марли, фланели. Их размеры должны превышать границы пластины электрода на 1-2 см, а толщина достигать 1-2 см. Для того чтобы фиксация была более устойчива, их закрепляют с помощью эластичного бинта. Перед эксплуатацией прокладки рекомендуется замочить в физиологическом растворе 36-37°C.
Несмотря на то что электрофорез безопасен для грудных детей, они более чувствительны к воздействию электрического тока, поэтому необходимо тщательно подбирать его силу, чтобы не причинить вред ребенку. При выборе лекарственного препарата следует удостовериться, что у малыша нет на него аллергии. Предварительно нужно уточнить применяется ли данное медикаментозное вещество для электрофореза, и с каким зарядом.
Новорожденным младенцам не рекомендуется делать такие процедуры, лучше начинать лечение с 4-6 недель после рождения. Сеансы могут проводиться в больнице или дома, при наличии специального оборудования и определенных навыков. Если родители пришли к решению делать электрофорез в домашних условиях, то необходимо пройти первый сеанс в физиотерапевтическом кабинете и обучиться всем особенностям данного метода у специалиста.
Самым распространенным методом лечения кривошеи и послеродовой травмы ШОП (шейного отдела позвоночника), является электрофорез для грудничка на шею по методике Ратнера. Перед процедурой готовится два раствора: 0,5% раствор эуфиллина и 1% папаверина. Одну гидрофильную прокладку пропитывают раствором эуфиллина, надевают на электрод со знаком «минус» и располагают на область шеи вдоль позвоночника. Вторую прокладку замачивают в растворе папаверина, соединяют с электродом со знаком «плюс» и накладывают на ребра справа от грудины. Сеанс проводится с силой тока 0,5-1 мА в течение 10-15 минут. Процедуры проводят через день, курсом в 10-15 сеансов.
Применение эуфиллина снижает мышечный тонус, повышает местное кровообращение, препятствует образованию тромбов. Папаверин − эффективный спазмолитик, снижает спазм мышечной ткани, уменьшает болевые ощущения, улучшает подвижность в шейном отделе и нормализует поступление крови в головной мозг. Общее действие этих препаратов положительно влияет на работу сердечно-сосудистой системы и органов дыхания.
Отмечается польза от применения хлорида или глюконата кальция в лечении дисплазии тазобедренного сустава. Гидрофильная прокладка с электродом смачивается раствором 0,5-2% хлорида кальция, надевается на положительный электрод и располагается по передней поверхности бедра, в области больного сустава. Вторая прокладка с раствором эуфиллина крепится к отрицательному электроду и помещается по задней поверхности ножки на уровне ягодиц. Процедура проводится с силой тока 1 мА, длительностью до 15 минут. Курс лечения содержит до 15 процедур выполняемых через день. Несмотря на все положительные свойства раствора кальция, применять его необходимо аккуратно, чтобы не навредить нежной коже малыша.
Эффективность от применения электролечения доказана, хотя для получения положительного эффекта необходимо систематическое проведение процедур и повторение курсов лечения. Применение электрического тока имеет ряд побочных эффектов. Электрофорез вызывает местную аллергическую реакцию в виде покраснения кожи и зуда в месте наложения электродов. У детей до года могут появиться нежелательные реакции на используемые препараты:
- Аллергическая реакция по типу крапивницы, отека Квинке, анафилактического шока.
- Со стороны сердечно-сосудистой системы: учащение или замедление сердцебиения, понижение артериального давления.
- Одышка, затруднение дыхания, апноэ.
Для предупреждения появления побочных эффектов необходимо проводить лекарственный электрофорез в соответствии с рекомендациями врача. В случае наличия противопоказаний к применению электрического тока для лечения детей до года можно выбрать альтернативный метод физиотерапии, или для лучшего эффекта использовать их комбинацию. Возможно сочетание электролечения с магнитотерапией, светолечением, гидротерапией или массажем.
источник
Определяется расширение субарахноидального пространства по дорзальной поверхности полушарий мозжечка с формированием ретроцеребеллярной кисты размерами 24x12x20мм.
Каудальный контур миндалин мозжечка визуализирован выше уровня большого затылочного отверстия. Врач ничего толком не сказал только назначил электрофорез с линдазой. Вот хотелось бы у Вас узнать? Что это? И что дальше делать. И может ли это влиять на слух и на зрение просто у меня резко упало зрение? Само состаяние можно сказать удовлетворительной. Сильно болит голова шатает в разные стороны давление скачет как только может, перед глазами то «мушки» мелькают, то еще что-то. А ведь и работаю, и учусь.
У нас Вы можете задать любой вопрос высококвалифицированному врачу — невропатологу, вертеброневрологу и получить оперативную онлайн консультацию!
Посмотрите уже существующие вопросы в сообществе Киста головного мозга или задайте новый вопрос на странице Вопросы невропатологу, вертеброневрологу!
Рахит выявляется клинически и по результатам анализа крови на кальций, фосфор и щелочную фосфатазу.
Трудно обещать прогноз в каждом конкретном случае — зависит от ответа ребенка на проводимую терапию, от терпения и настойчивости родителей. В целом, по-вашему — есть ли результаты от уже предпринятых вами действий?
Мне кажется разумным подход к этой проблеме тут: http://www.detiangeli.ru/
Про цереброкурин тоже не знакома с опытом применения и данными об эффективности.
Еще вопрос: у ребенка динамика роста окружности головы выше норм, в среднем 2см\мес. (Окружность груди за 7 мес. увеличилась от 29 до 42см)
Получается, что кисты увеличиваются в размерах? Может, нужна операция? Подскажите, пожалуйста, в какие больницы можно обратиться?
С позволения модераторов, в дальнейшем буду в теме про кисты ГМ.
Голова растет как сама по себе (норма прибавки за год 11-13 см), так и за счет гидроцефалии. Кисты не растут.
Хотела бы задать вопрос по данной теме. Очень меня беспокоит. Доченьке сделали первое узи головки в 1 месяц, которое показало незначительное увеличение жидкости в левом желудочке и сосудистое сплетение (размеры не указали), выписали актовегин в уколах и магнит на левое полушарие. В три месяца сделали повторное узи, оно показало, что все в норме, но киста левого сосудистого сплетения 8х6х8, клинически придраться не к чему, ребенок спокойный, развивается по возрасту. Невролог сказала, чтобы я забыла о кисте и в следующий раз пришла в 9 месяцев, а киста сама рассосется к году. В 7 месяцев доченька упала с дивана вниз головой, я конечно пошла к неврологу, (она сменилась, наша уволилась и пришла другая), невролог клинически ничего не обнаружила, но заглянув в карточку послала на узи. Узи показало, что киста осталась лишь уменьшившись на 1 мм и стала 6х7х6. Невролог выписала лечение пантогам 30 дней потом глицин 30 дней и в ГОД на узи. В связи с этим вопрос: верно ли назначено лечение, есть ли в нем необходимость, и почему киста, которая должна к году рассосаться за 4 месяца сдвинулась только на миллиметр? Заранее огромное спасибо за ответ.
в 1 месяц педиатр поставила д-з ПЭП на основании того, что не держал головку, когда подтягивали за ручки из положения на спине,( хотя могу сказать, что было это через раз) и направила на НСГ.
Д-з арохноидальная киста ? 9мм в районе мозжечка, направление к окулисту и нейрохирургу.
Назначен: диакарб, аспаркам, далее стугерон.
заключение окулиста: гл.дно в норме
Нейрохирург сказал, что не видит никаких поводов для беспокойства, в необходимости приёма таблеток усомнился, посоветовал не нервничать и не мучать ребёнка.
повторное НСГ в 6мес: Арохноидальная киста 10мм
Д-з: ППЦНС Восстановительный период
назначен: триампур повторный приём через 1,5 мес
НСГ 7,5 мес: Паренхима мозга структурна МПЩ-1мм.Желудочковая система не расширена Сосудистые сплетения ровные Арохноидальная киста 10мм.Пульсации сосудов умеренные
Д-з ППЦНС Гипертензионный синдром.Арохноидальная киста
Назначено: 1) триампур +++—+++—+++, кортексин №10
2) массаж №10, ЛФК №10, актовегин 1\4*2р. 3 нед
на данный момент нам 8 мес, закончили курс триампура и кортексина, ч\з 2 дня начинаем массаж
ребёнок поворачивается на живот с 6 мес. с 6,5 сидит, но не очень уверенно (вес 10 кг.), сейчас конечно лучше, стоит на четвереньках, из этого положения садится, ползает, но не «классическим» способом, когда ставим на ножки, поджимает пальчики на левой ноге, на правой почти нет. сон 15-16 часов в сутки (неврологи говорят много) из них 10-ночной, днём 3 раза по 2ч.
Мои вопросы: 1) Какое бы лечение Вы назначили?
2) Родничёк закрылся, нужно ли нам далее делать МРТ и насколько она опасно?
3) Как киста может отразиться дальше на здоровье ребёнка?
4) Нужна ли операция и какое влияние на развитие окажет наркоз?
5) Можно ли делать АКДС? Я слышала о каких-то специальных вакцинах при неврологии.
Пожалуйста, помогите, врачи не говорят ни о каких рисках ни наркоза, ни МРТ, ни кисты, говорят собирайте «круглый стол» дома, а что мы можем решить, если абсолютно не дают никакой информации.
Девчонки,если у кого была такая ситуация,напишите как поступили вы.
Заранее спасибо за ответы.
У меня были своевременные роды в заднем виде затылочного предлежания.При полном раскрытии шейки матки не могла вытужить дочу еще около 3-х часов,в итоге задние воды со слов врачей стали зелёные,изначально были нормальные.
При рождении у дочи была гематома на голове,которая полностью прошла на 5 день. На второй день после рождения в роддоме дочке сделали нейросонографию. Заключение: Субэпендим. в верхних отделах каудаталамической борозды слева без диталатации . путей визуализируется киста 5-4 мм. Рекомендации:нет в динамике через 3 месяца. Там же в роддоме сказали,что кисту лечить не нужно и она сама рассосется, в 3 месяца нужно сделать повторную нейросонографию.
Сейчас дочке 2 месяца и 3 недели (рож.29.11.2010). Сегодня первый раз только посетили невропатолога. Она сказала что кисту необходимо лечить и что рассосаться она сама не сможет,что лечение надо было начать намного раньше. и странно почему его не назначили еще в роддоме и повторное узи покажет кисту снова,а если она у нас рассосется то мы будем первые в ее практике.
лечение кисты не прописала,т.к. я настояла на повторной нейросонографии ( еще не делала).
НАСКОЛЬКО Я ЗНАЮ КИСТЫ НЕ ЛЕЧАТ,А НАБЛЮДАЮТ.
СНД левосторонней гемиссии. Укорочение левой ножки на 3-5 мм.
Солёно-хвойные ванны 15 & 15 чередовать 1 месяц
Лежать на животе 3 раза в день по 20 мин,если ребенок устанет успакаивать брать на руки ,затем опять класть.
Консультация врача физиотерапевта. Электрофарез с зуф.№10 на С3-С7
Массаж № 10 общий, лечебный тонизирующий, акцент на левую половину.
Глицерин 0,1 по 1/42 раза в день до еды в порошке на соске 1 месяц.
принимать порошок по 1 порции утром с водой после еды 1 месяц ( в дни массажа и физиотерапии).
Ребенок находится на грудном вскармливании, а такое количество витаминов может дать аллергию,как мне кажется.
КАК БЫТЬ СТОИТ ЛИ ПРИНИМАТЬ ЭТОТ ПОРОШОК?
И еще: педиатр мне сказала,что при кистах и опухолях делать электрофарез,физиотерапию не в коем случае нельзя делать,это способствует росту кист и новообразований.
Просто будет ли достаточно только специального массажа ,чтобы снять мышечный тонус и сравнять ножки. ПОДСКАЖИТЕ,НЕЗНАЮ ЧТО МНЕ ДЕЛАТЬ?
Кисту лечить смысла нет, заниматься имеет смысл только теми проблемами, которые есть на текущий момент — тонусные нарушения. Массаж, электрофорез не противопоказаны при кистах — в данном случае это последствия нарушения кровообращения, а не идущий в организме процесс образования кисты. Насчет витаминов — у вас все-таки первое полугодие, тут я тоже придерживаюсь большой осторожности. У нас обычно выписываются порошки только дибазола с глюкозой.
Хронические заболевания: не указаны
Здравствуйте, у меня Беременность 28 недель. Беременность протекает нормально. У меня 2 кисты одна в левой теменной доли и 2 киста арахноидальной в левой височной доли. Головных болей нет и не было. Мрт делали 3 раза последнее г изменений кист нету. Как они были так и есть не растут и не беспокоят.
Стоят ли делать мрт при беременности? Можно ли рожать самой или плановое кесарево? Если кесарево то ждать схваток?
Теги: можно ли рожать с кистой в голове, можно ли рожать при кисте головного мозга, можно ли рожать если есть киста в голове
Киста головного мозга Была тяжелая многоплодная беременность, дети родились на 32.
Киста головного мозга по МРТ Меня зовут Даша, 21 год. Два года беспокоили головные.
Киста головного мозга У меня первая беременность, меня беспокоит то что результат.
Фантомный запах Прошу о помощи. Мне 28 лет, женщина. В детстве стоял диагноз — судорожная.
Кисты головного мозга пожалуйста помогите! У меня были сильные головные боли к ним.
Киста головного мозга У моей дочери киста головного мозга мы делаем периодически.
Расшифровка МРТ головного мозга У меня с детства болит голова. Мне 24 года. Последние.
Мрт головного мозга На протяжении пол года меня беспокоят головные боли а вот уже.
Что означает описание МРТ? У моего мужа болит голова в последнее время постоянно.
Киста головного мозга Сегодня сделала МРТ головного мозга, поскольку давно страдаю.
Киста головного мозга Что вы скажите по следующему заключению мрт МР-картина арахноидальной.
Ликворная киста У меня такой вопрос. По МРТ головного мозга: ликворная киста неправильной.
Кисты верхнечелюстных пазух Мне 32 года. У меня очень частые головные боли, иногда.
Стреляющие головные боли Уважаемый Доктор, меня беспокоят частые приступы стреляющего.
О чем говорит МРТ головного мозга? Хотелось бы знать расшифровку МРТ исследований.
Мрт головного мозга День! Мне 40 лет, беспокоят частые головные боли, немение конечностей.
Обнаружили кисту височной доли После МРТ поставили диагноз: арахноидальная киста правой.
Расшифровка МРТ головного мозга В заключении о прохождению МРТ головного мозга написано.
Не забывайте оценивать ответы врачей, помогите нам улучшить их, задавая дополнительные вопросы по теме этого вопроса .
Также не забывайте благодарить врачей.
Здравствуйте. Никаких МРТ во время беременности! Ваши кисты не несут никакой опасности и выбор способа родоразрешения должен определяться акушер-гинекологом по показаниям, также как и тактика ведения родов. Ваши кисты никак ни на что не влияют, также как и выбор способа родоразрешения никаким образом не затронет Вашу кисту.
Здравствуйте! Мне 26 лет в 2003 году меня начали мучить сильные головные боли, решили сделать МРТ головного мозга, диагноз: в мосто-мозжечковой цистерне справа определяется киста размером 17,7*15,8*8,5мм. Отмечается эктопия миндаликов мозжечка ниже линии Чемблера до 3,5мм. Заключение: Арахноидальная киста в правого мосто-мозжечкового угла. Незначительное проламбирование миндален мозжечка. После этого два раза в год проходила лечение таблетками, капельницами: актовегин, церебролизин, ибуклин, нейромультивит. На сегодняшний день размеры кисты не изменились. Сейчас я на 23 недели беременности. Мой врач-гинеколог говорит что необходима консультация невролога по вопросу родов, естественных либо кесарево. Есть ли необходимость исключить потуги и делать кесарево, либо я могу рожать естественно, без угрозы каких-либо последствий?
Имеющаяся у Вас киста врождённая, а значит от любого проводимого лечения, она естественно не уменьшится. Лечением Вы просто поддерживаете работу мозга и всё. Хотя это тоже нужно, потому что появились головные боли. Единственно, учитывая, что Вы молодая, не стоит увлекаться современными сильными препаратами. Начинать надо с малых (агапурин, трентал, ну кавинтон например). А стегать мозг сразу и актовегином и церебролизином, мне кажется не стоит. Лучше проходите раз в год, в полгода симптоматическую терапию в виде лёгких мочегонных (верошпирон, гипотиазид), электрофорез с эуфиллином на шейный отдел, ЛЁГКИЙ массаж шейного отдела и я думаю, такой незначительный курс, тоже будет давать Вам эффект. Что касается беременности. Никто точно не скажет, что с Вами будет при такой кисте. Тем более, что при естественном родоразрешении напрягается весь организм и поднимается внутричерепное давление. Поэтому, проведение операции кесарево сечение при любой патологии головного мозга считается оптимальной и приносящей меньше вреда для матери и плода. НО, медицина это не догма и не тюрьма. Вы можете САМИ решить как Вы будете рожать (если конечно беременность у Вас протекает нормально). Но тогда ВЫ берёте на себя САМИ ОТВЕТСТВЕННОСТЬ за возможные осложнения. И не надо потом говорить, что врачи сволочи, и поэтому ребёнок инвалид. Если вдруг разовьётся слабость родовой деятельности или вы потеряете сознание, потому что киста тоже будет напрягаться при потугах.
Консультация дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу.
Елена Курбатова. пишет 5 января , 09:11
Требуется: невропатолог, вертеброневролог
Здравствуйте. Два года назад я попала в аварию. делали трефинацию дренирования ликворной гидромы. Определяються постоперационные изменения в лобно-теменных областях с обеих сторон. С наличием постоперационных дефектов кортикальных пластинок и фиброзирующих изменений прилежащих мозговых оболочек. и артефактов от частиц металла слева. В области операционного вмешательства определяються дефекты кортикальных пластинок и некоторое плорабирование мозговых оболочек до 0,5 см.С права. в области операционного вмешательства. от конвекситальных отделов правой теменной доли до области правой островковой доли. визуализируеться участок кистозно-атрофических. глиозных изменений. линейной формы. размером — 2,4 х 1,0,0,9 см. ( постоперационные изменения ) В левой лобной доле. перивентрикулярно переднему рогу правого бокового желудочка. определяеться участок кистозно-глиозных изменений. неправильной округлой формы. размером 0,9 х 0,6 (посттравматического генеза. ) Срединные структуры не смещены. В белом веществе лобных и теменных долей. субкортикальной и правентрикулярно. отмечаються единичные очаги демиелинизации. неправильной округлой и продолговатой формы. без четких контуров и выраженных перифокальных изменений. размером до 0,2 см. Боковые желудочки мозга обычных размеров и конфигурации 3 — й и 4 — й желудочки. базальные цистерны не изменены. Хиазмальная область без особенностей. ткань гипофиза имеет обычный сигнал. Субарахноидальные конвекситальные пространства не изменены. Миндалины мозжечка плорабируют ниже внутренней костной границы большого затылочного отверстия 0,3 см. Отмечаеться некоторое неравномерное утолщение и усиление сигнала на Т2 от слизистой оболочки обеих верхнечелюстных пазух. ЗАКЛЮЧЕНИЕ. МР картина постоперационных изменений в лобно-теменных областях с обеих сторон ( состояние после трефинации. дренирования ликворной гидромы от по поводу черепно-мозговой травмы 29.05.2010 г ) Участок кистозно-атрофических. глиозных изменений в правой теменной доле ( постоперационные изменения. ) Мелкие единичные очаговые изменения вещества мозга. дистрофического характера. Риносинусопатия. Помогите чем можите. обьясните мне. что все это значит .Судя по этому заключению у меня киста головного мозга ?И Могу ли я не много выпить вина или пива? Это может повредить моей голове
источник
Электрофорез – физиопроцедура, когда посредством токов в организм вводят лекарства. Они находятся в парообразном или жидком виде и проникают сквозь кожу. Лекарства концентрируются в дерме и эпидермисе, а затем поступают по кровотоку в лимфу и разносятся по всему организму. Процедуру можно делать пациентам всех возрастов, включая грудничков.
В зависимости от основного заболевания электрофорез делают в разных частях тела. Если у малыша дисплазия, пластину накладывают на ягодичную и паховую область. При гипотонусе плеча – на шею.
Любое лечение нужно проводить комплексно, поэтому сочетайте электрофорез с массажем и другими назначенными врачом процедурами.
Так как процедура обладает противовоспалительным, обезболивающим, успокаивающим и расслабляющим действием, то малышам грудного возраста ее назначают в случаях:
- нарушения костно-мышечного аппарата (дисплазия, кривошея);
- гипотонус и гипертонус мышц;
- для снятия болевого синдрома;
- диатез;
- различного рода неврологические проблемы;
- стоматит;
- гепатит;
- тонзиллит;
- колит;
- цистит;
- родовые травмы.
Электрофорез безопасен для детей грудного возраста. Этот метод лечения немного предпочтителен, чем лечения лекарствами.
Но в любой медицинской процедуре существуют противопоказания, о которых нужно обязательно знать. Категорически запрещено использовать электрофорез при наличии:
- гнойной кожной инфекции;
- повышенной температуры тела;
- бронхиальной астмы в период обострения;
- кожного дерматита;
- почечной и сердечной недостаточности;
- опухоли;
- нарушения свертываемости крови;
- непереносимости разрядов тока;
- аллергии.
Во время проведения процедуры ребенок может почувствовать только легкое покалывание в местах крепления пластин. Дискомфорт возможет от прохладных влажных салфеток, которые пропитаны лечебным раствором.
Если при проведении процедуры родители боятся, что их малых подхватит инфекцию или это психологически его потревожит, то можно проводить электрофорез в домашних условиях. Для этого нужно приобрести аппарат, внимательно изучить инструкцию и технику безопасности. На первый раз пригласите медсестру. Она все наглядно покажет и расскажет. Получите у врача предписание о количестве процедур и название лекарственного препарата. Не проводите физиопроцедуру больше положенного времени. Для грудничков — это не больше восьми минут.
Во время процедуры лечебные вещества проникают к участку воспаления, воздействуя на него. При этом не происходит растворения лекарства в желудке. Не используются вспомогательные вещества, что значительно снижает нагрузку на почки, печень и селезенку.
Если после первых процедур малыш ведет себя беспокойно, то прекратите использование аппарата.
Лекарственные препараты, которые используют для проведения процедуры, готовят непосредственно перед использованием. Их концентрация определяется врачом, учитывая определенные факторы и показания. Для приготовления растворов нужно использовать только чистую дистиллированную воду. Если лекарство не растворяется в воде, то используют очищенный спирт или димексид.
Процедура по Ратнеру используется для лечения нарушений кровообращения в шейном отделе позвоночника, в качестве терапии детского церебрального паралича. Также его и применяют для восстановления после родовых травм. Лекарственную прокладку, пропитанную раствором эуфиллина, накладывают на область шейных позвонков. Вторую прокладку с раствором папаверина располагают справа от грудины и на ребрах. Процедура проводится при силе тока 1-2 мА.
Для лечения заболеваний органов дыхания хорошо помогает электрофорез с магнезией. Лекарственное вещество, попадая в ткани, нормализует кровообращение и стабилизирует психическое и эмоциональное состояние. Магнезия обладает обезболивающим, слабительным, противовоспалительным, спазмолитическим свойством.
Проведение электрофореза с глюконатом кальция и хлористым кальцием активно используют при гингивите. В комплексе с витамином С достигается противовоспалительный и рассасывающий эффект. Назначается процедура и при параличах и мышечной дистрофии.
Дисплазия тазобедренного сустава — это серьезное нарушение в развитие ребенка. Основная внешняя причина состоит в вытягивании во время родов. К внутренним причинам относится перенесенное инфекционное заболевания будущей мамы в период беременности. Для лечения используют электрофорез с эуфиллином в сочетании с массажем. Физиопроцедура нормализует кровоток в мягких тканях, окружающих больной сустав. Улучшается доставка к нему микроэлементов и питательных веществ. Показанием к проведению электрофореза является гипертонус мышц. Процедура расширяет кровеносные сосуды и насыщает хрящевую ткань питательными веществами.
Во время электрофореза с эуфиллином используют двухпроцентный раствор лечебного вещества, марлю, электроды и фильтрованную бумагу. Марлю нужно сложить в несколько слоев и обильно пропитать бумагу раствором. Затем ее с разделительной прокладкой для электродов кладут на тело. При дисплазии электроды размещают в области ягодиц и в складках. Назначается на курс лечения десять процедур.
Дибазол оказывает стимулирующее действие на функционирование спинного мозга и укрепляет иммунную систему. Электрофорез с дибазолом назначают грудничкам при неврологических нарушениях, последовых травм, повышенном тонусе нижних и верхних конечностей. По окончании процедур заметны существенные улучшения.
Дибазол активно используется в медицине уже более шестидесяти лет и применяется в различных областях. Он эффективно помогает для снятия кишечных спазмов и при лечении неврологических заболеваний.
Папаверин по своим фармакологическим свойствам относится к спазмолитикам. Он способствует снятию спазмов двенадцатиперстной кишки, мускулатуры органов в мочевыделительной системе, устраняет обезвоживание.
Проведение лечебной процедуры вместе с диабазолом значительно улучшает действие препарата на организм ребенка. Расслабляются мышечные волокна, и нормализуется гомеостаз (обмен веществ). Это способствует лучшей циркуляции крови, улучшает двигательную активность грудничка, начинается выработка биологически активных веществ.
Елена. «Проверенный эффект»
Достоинства: кратковременная, безболезненная процедура
Недостатки: не обнаружила
Я и моя трехмесячная дочка, получившая родовую травму, были частыми посетителями врачей-неврологов и различных реабилитационных центров. Одной из первых процедур был назначен электрофорез с эуфиллином и папаверином. На том момент нам еще нельзя даже было делать массаж. Я не сомневалась в эффективности такого лечения и, без всякого сомнения, прошла курс, состоящий из десяти процедур. Предварительно я сама проверяла на своей руки и шее действие токов. Малышке электрофорез болевых ощущений тоже не доставлял. На кожу накладывали пропитанные лекарством бинты, а сверху электроды. Образовавшиеся ионы проникали глубоко в слои кожи, что было в несколько раз эффективнее обычный лекарств. При гипертонусе мышц были заметны существенные улучшения. Дочка стала удерживать спинку, а чуть позже начала сидеть. О задержках развития у дочки вскоре в семье совсем забыли. Все лечебные процедуры были бесплатными. В качестве совета, я рекомендую проведение процедуры до еды, так ребенок может срыгнуть.
Алина. «Не бойтесь начать рекомендованное лечение»
Достоинства: ожидаемый: результат был получен
Недостатки: лучше сочетать с массажем
Когда моей дочке было три месяца, невролог обнаружил тонус в ногах, при этом одна ручка работала лучше другой. Были назначены десять сеансов электрофореза с эуфиллином без массажа. В начале лечения были большие сомнения, но процедуры на шейно-плечевом отделе нам помогли. Однако я считаю, что массаж тоже был необходим. Тогда результат был бы намного раньше.
источник