Киста представляет собой округлое образование с жидкостью внутри, стенки которого состоят из клеток органа, где она располагается. Ее можно обнаружить почти во всех тканях, кроме костной. Исходом патологии становится перерождение в злокачественную опухоль, увеличение в объеме, разрыв, нагноение. Киста перикарда напрямую связана с наружной сердечной оболочкой, имеет тонкие стенки и серозное содержимое с большим количеством солей. Из всех наростов в средостении эта патология встречается нечасто, в 7% случаев. Ей более всего подвержены женщины после 40.
Причины появления образования достоверно не известны. Существует две основные теории происхождения:
- Нарушение структуры серозной оболочки сердца у плода в период его формирования в утробе матери. Слабые места образуют выпячивание по типу дивертикула, который постепенно превращается в кисту.
- Воспаления и травмы. В пользу этой теории говорит статистка, согласно которой чаще всего киста обнаруживается после перенесенного перикардита, гематомы или в результате распада опухоли.
Есть также предположение, что кистозные полости являются результатом врожденных изменений, а патологические процессы в сердечной мышце или травматические повреждения грудной клетки только обнаруживают их.
Согласно статистическим исследованиям, а также наблюдением моих коллег, почти половина целомических (околосердечных) кист обнаруживаются случайно во время профилактического осмотра и прохождения флюорографии. Клиническая симптоматика при этом отсутствует. В остальных случаях жалобы пациентов такие же, как при кардиальной или легочной патологии.
На первый план выступают признаки, связанные со сдавлением бронхов, пищевода, венечных артерий. Больной обычно рассказывает о таких отклонениях:
- ощущения боли или дискомфорта в области сердца;
- симптомы стенокардии с типичной иррадиацией под лопатку и в руку;
- нарушения ритма, чувство перебоев или «замирания» за грудиной;
- появление сухого кашля при перемене положения тела и ощущение нехватки воздуха;
- астматические приступы;
- затруднение глотания;
- ухудшение всех признаков после физической нагрузки.
При появлении таких отклонений больного обычно осматривает терапевт, который может направить на консультацию к кардиологу или пульмонологу.
На фото можно рассмотреть целомическую кисту перикарда на прямом и боковом снимке:
У человека с кистой перикарда врач отмечает:
- одышку, учащенное сердцебиение, аритмию;
- снижение толерантности к физической нагрузке;
- набухание вен в области шеи;
- появление визуальной выпуклости в области грудной клетки слева при поверхностном расположении образования;
- притупление звука при перкуссии;
- учащение дыхательных движений, их ослабление;
- бледность кожных покровов, акроцианоз.
Поскольку признаки не имеют специфических особенностей, приходится проводить тщательную дифференциальную диагностику. Для этого пользуются инструментальными способами:
- Обязательно проводится рентген грудной клетки и органов средостения. Целомическая киста в перикарде обнаруживается при этом как округлая тень в правом или левом кардиодиафрагмальном углу.
- Для визуализации образования проводится ЭхоКГ. Ультразвук позволит отчетливо определить наличие, локализацию, размеры, оценить ее соотношение с миокардом и провести дифференциацию с бронхогенной или дермоидной кистой, липомой, опухолью, грыжей диафрагмы. Еще более точно узнать диаметр, форму, место и прочие особенности кисты помогает КТ или МРТ, где можно увидеть изображение в объеме и расположение пузыря относительно других органов.
- Чтобы определить качество содержимого, используют пункцию. Она помогает оценить биохимические и электролитные вещества в серозной жидкости.
Электрокардиография при таком диагнозе играет роль дополнительного исследования. Она позволяет увидеть нарушения ритма и проводимости вследствие сдавления кистой мышцы сердца.
Если перикардиальное образование имеет небольшие размеры и не вызывает клинической симптоматики и дискомфорта, то лечение не назначается. Человека ставят на учет и время от времени проверяют его состояние. Меры принимаются в при следующих проблемах:
- быстрый рост кисты;
- большие размеры;
- симптомы нарушения работы сердца и органов средостения в результате сдавления;
- высокая вероятность развития осложнений (разрыв, инфицирование, внутреннее кровоизлияние).
Консервативная терапия в данном случае не помогает. Единственным возможным способом излечения становится операция.
Ранее практиковалось применение лечебной пункции, когда содержимое извлекалось, а в полость вводился склерозант. Этот метод уже почти не используется, так как секрет вырабатывается снова, а химическое вещество может при попадании мимо кисты вызывать констриктивный перикардит.
Удаление производится путем торакотомии или торакоскопии. При открытой операции образование вылущивается из оболочки сердца вместе с образующими его стенками, а область нарушения целостности перикарда ушивается без вреда для работы органа. Эндоскопическая методика относится к более современным и малоинвазивным способам. Для этого используется специальное оборудование, которое через небольшие разрезы позволяет избавить человека от кисты в перикарде. Весь процесс выводится на экран, помогая хирургу его осуществлять, контролировать и корректировать.
Узнать подробнее о методе удаления кисты перикарда при помощи торакоскопии можно из этого видео:
Обычно такие операции проходят успешно, осложнения после них встречаются крайне редко. Случаи рецидивов в результате иссечения кистозной полости не описываются. Прогноз благоприятен, при своевременном вмешательстве возможно полное восстановление работоспособности больного.
Ко мне в стационар поступил пациент 39 лет. С детства у него отмечались перебои в сердце, которые последнее время стали беспокоить почти постоянно, участился пульс, появилась одышка. За месяц до обращения проходил лечение в поликлинике по поводу эпизодической желудочковой тахикардии на фоне мономорфных единичных экстрасистол. Принимал Аллапинин и Амиодарон. Особого улучшения на фоне приема препаратов не отмечал.
После проведения ЭхоКГ было обнаружено округлое полостное образование с четкими стенками. МРТ подтвердило наличие кисты перикарда. Для лечения использовалась радиочастотная абляция с целью восстановления нормального пульса и удаление полости с помощью торакоскопии. Через месяц после полной реабилитации проведено холтеровское мониторирование. Нарушений ритма не обнаружено.
В данном случае наблюдалась двойная патология. Очаг импульсации в левом желудочке вызывал нарушение ритма и эпизоды тахикардии. Причиной частого пульса была целомическая киста, и она же выступала в роли провоцирующего фактора аритмии и экстрасистолии.
Для подготовки материала использовались следующие источники информации.
источник
Целомическая киста перикарда представляет сбой наполненное бесцветной жидкостью кистозное доброкачественное новообразование с тонкими стенками. Такая киста является выпячиванием париетального листка перикарда, и строение клеток ее стенок схоже со структурой клеток этой оболочки сердца. Она может сообщаться с перикардиальной полостью или быть изолированной, состоять из одной или нескольких камер.
По данным статистики, такие новообразования выявляются достаточно редко и составляют всего 4-10% среди всех образований средостения. Как правило, они обнаруживаются у людей 20-40 лет и в 2-3 раза чаще именно у женщин старше 40.
Около 30-50% целомических кист перикарда имеют небольшие размеры, и процесс протекает бессимптомно. Обычно кисты выявляются случайно при проведении флюорографии во время профилактических смотров или при обследовании больного по поводу других заболеваний. В других случаях рост такого образования провоцирует сдавление сердца и других органов и сопровождается появлением симптомов и осложнений. При нагноении и разрыве целомической кисты у больного могут возникать признаки гидроторакса или плевропульмонального шока. Кроме этого, специалисты отмечают, что такое течение патологии может вызывать малигнизацию областей, на которую излилась кистозная жидкость.
В этой статье мы ознакомим вас с предполагаемыми причинами, особенностями анатомического строения, разновидностями, симптомами, методами выявления и лечения целомических кист перикарда. Эта информация поможет вам составить представление о данной патологии, и вы сможете задать врачу возникшие у вас вопросы.
Внешне целомическая киста выглядит как тонкостенное полостное новообразование с гладкой серо-желтой поверхностью, которое наполнено прозрачной или соломенно-желтой серозной жидкостью. Иногда на поверхности кисты обнаруживаются жировые включения. На ее стенке просматривается тонкая сосудистая сеть.
Основа стенок целомической кисты представляет собой пронизанную эластическими волокнами соединительную ткань. Ее внутренняя поверхность состоит из кубического или плоского мезотелия, а внешняя – из рыхлой васкуляризированной соединительной ткани с включениями жировой ткани.
Толщина стенок целомических кист обычно не превышает толщины бумаги для письма, а их диаметр может достигать 3-10 см (иногда более). Форма таких образований может быть грушевидной, овальной или округлой.
Жидкость, находящаяся в полости образования, обычно содержит очень мало белков и много солей. В более редких случаях в ее состав входит большое количество протеина.
У 60% пациентов с такими образованиями киста располагается в правом сердечно-диафрагмальном синусе. В 30% случаев новообразование локализуется в левом сердечно-диафрагмальном синусе и только у 10% пациентов выявляется других областях средостения.
При гистологическом анализе тканей целомических кист выявляется волокнистая соединительная ткань с включениями моноцитарных и лимфоидных клеток, выстланная мезотелием. Мышечные волокна в составе таких образований не обнаруживаются.
Целомические кисты перикарда могут классифицироваться по своему происхождению на:
По мнению специалистов, в большинстве случаев они являются врожденными пороками развития перикарда или плевры и формируются на разных этапах внутриутробного развития плода. В остальных случаях причинами их появления могут становиться различные посттравматические, воспалительные, паразитарные факторы или процессы, вызывающиеся распадом новообразований.
По количеству целомические кисты перикарда бывают:
По количеству полостей внутри кистозного образования они могут быть:
По отношению к перикардиальной полости целомические кисты бывают:
- сообщающимися (или перикардиальные, или дивертикулы перикарда) – сообщаются с полостью перикарда;
- связанными ножкой или сращениями (или параперикардиальные) – образование связывается с перикардом тонкой ножкой или плоскостным сращением;
- отшнуровавшимися (экстрапаракардиальные) – образование изолировано и не связано с перикардом.
По клиническим проявлениям целомические кисты бывают:
- бессимптомными;
- неосложненными;
- осложненными.
Пока учеными рассматривается две теории о причинах возникновения целомических кист перикарда.
Согласно первой теории, формирование подобных кистозных образований связано с нарушением эмбрионогенеза. Предполагается, что кисты формируются в зонах слабости перикарда, которые выпячиваются по типу дивертикула. Они сообщаются с перикардиальной полостью и в будущем могут отделяться (отшнуровываться) от нее и становиться изолированными.
Кроме этого, ученые предполагают, что целомическая киста может быть следствием неправильного слияния эмбриональных лакун. В норме эти структуры объединяются и формируют околосердечную сумку. Однако при неравномерном развитии одной из лакун может образовываться истинный дивертикул или изолированная от перикарда киста. Пока именно этой теории придерживается большинство ученых.
Ряд специалистов полагает, что провоцировать образование целомической кисты могут не только нарушения эмбрионогенеза, но и некоторые факторы, воздействующие на перикард после рождения:
- воспалительные заболевания (миокардит, перикардит, эндокардит);
- посттравматические гематомы сердца;
- опухолевые процессы;
- паразитарные заболевания.
Иногда целомическая киста перикарда никак не проявляет себя, и человек может узнавать о ее существовании случайно, при обследованиях по поводу других заболеваний. В дальнейшем она может не увеличиваться в размерах, и состояние здоровья никак не будет страдать из-за ее присутствия.
В остальных случаях целомическая киста может начать расти, и увеличение ее объема приводит к компрессии окружающих тканей, сосудов и органов:
- предсердий;
- коронарных сосудов;
- бронхов;
- пищевода.
У больного появляются дискомфортные, давящие или болезненные ощущения в области сердца. Боли могут быть ноющими или колющими. По своему проявлению они часто напоминают стенокардический приступ.
Кроме этих признаков, целомическая киста может вызывать появление следующих симптомов:
- сердцебиение;
- одышка;
- астматические приступы;
- появление сухого кашля при смене позы или нагрузке;
- осиплость голоса;
- затрудненность при проглатывании пищи или слюны;
- набухание вен на шее;
- цианоз;
- боли в подреберье, отдающие в лопатку или плечо;
- деформация грудной клетки в области сердца.
Вариабельность и выраженность этих симптомов зависит от размеров и области расположения целомической кисты. По мере ее роста они становятся более выраженными.
При разрывах целомической кисты у больного появляются признаки гидроторакса и плевропульмонального шока:
- нарастание чувства тяжести в груди;
- усиление одышки и ощущения нехватки воздуха;
- появление или усиление цианоза;
- вынужденное положение: верхняя часть туловища приподнята и наклонена в сторону скопления жидкости;
- резкая бледность;
- мучительный кашель;
- похолодание рук и ног.
Как правило, больные с целомическими кистами при возникновении симптомов впервые обращаются к кардиологу или пульмонологу.
Заподозрить наличие такого образования перикарда можно по следующим данным осмотра больного:
- выбухание стенки грудной клетки в зоне роста кисты;
- затрудненность дыхания;
- учащенный пульс;
- притупленный звук при перкуссии границ сердца;
- сосудистые шумы при аускультации.
При целомических кистах, спаянных с перикардом, могут выявляться изменения на ЭКГ.
Для подтверждения диагноза пациенту назначаются такие виды исследований:
- рентгенография грудной клетки;
- рентгеноскопия сердца с введением контраста в пищевод;
- КТ или МРТ;
- Эхо-КГ.
При возникновении затруднений в диагностике больному может назначаться торакоскопия и пункция кисты с последующим биохимическим и электролитным анализом эвакуированной жидкости.
Для исключения ошибок проводится дифференциальная диагностика со следующими заболеваниями:
- диафрагмальная грыжа;
- новообразования сердца;
- эхинококковая киста;
- абдоминомедиастинальная липома.
Ранее для устранения целомических кист применялись такие методики как ее пункция или склерозирование. Они давали сомнительный или только временный эффект. После пункции и удаления жидкости полость кисты со временем наполнялась серозным содержим вновь, и образование снова увеличивалось в размерах. А введение склерозанта в полость кисты часто заканчивалось попаданием склерозирующего вещества в полость околосердечной сумки и вызывало развитие констриктивного перикардита.
На смену таким несовершенным методикам пришли другие эффективные кардиохирургические способы лечения целомических кист:
- удаление кисты во время операции на открытом сердце;
- торакоскопия.
Показаниями для удаления целомической кисты перикарда могут становиться следующие клинические случаи:
- выраженные симптомы сдавления соседних органов и тканей;
- риск нагноения или разрыва кисты;
- прорыв кистозной полости в соседние органы;
- риск злокачественного перерождения стенки.
Традиционное вмешательство на сердце всегда сопряжено со многими рисками и требует максимальной квалификации хирурга. Во время такой операции выполняется иссечение кисты, а при нарушении целостности околосердечной сумки перикарда проводится ее ушивание. При таких вмешательствах всегда присутствует риск повреждения диафрагмального нерва, и поэтому в ходе операции врач всегда выполняет его мобилизацию.
Более современным и малотравматичным методом удаления целомической кисты является торакоскопия. Для ее выполнения используется эндоскопическое оборудование, позволяющее удалять образование через небольшие проколы в грудной клетке.
Весь процесс вмешательства сопровождается визуальным контролем операционного поля посредством введенной с прибором видеокамеры. Хирург, глядя на монитор, может контролировать каждое движение используемых инструментов.
Удаление целомической кисты при помощи торакоскопии выполняется по следующим этапам:
- врач осматривает кисту и принимает решение о способе ее удаления;
- отсечение кисты или перевязка ее ножки по специальной методике выполняется в непосредственной близости от перикарда;
- при больших объемах образования выполняется его предварительная пункция для удаления жидкости и уменьшения размеров кисты;
- кистозное образование удаляют постепенно, и целостность перикарда не нарушается.
Торакоскопические вмешательства являются малоинвазивными и не сопровождаются такой травматизацией тканей как классические операции. После удаления кисты больной может подниматься с постели уже на следующие сутки, испытывает меньшие послеоперационные боли и быстрее восстанавливается. Как правило, выписка из стационара может осуществляться через несколько дней после операции.
Прогнозы при своевременном хирургическом лечении целомической кисты благоприятны. Больные после курса реабилитации полностью восстанавливают свою работоспособность.
Отсутствие своевременной кардиохирургической помощи при целомических кистах всегда сопровождается риском развития опасных для жизни осложнений: прорыв кистозной полости в бронх или другие органы, разрыв кисты, нагноение и воспаление близлежащих тканей, малигнизация кисты.
Целомическая киста перикарда является доброкачественной опухолью. При бессимптомном течении больной с таким новообразованием может наблюдаться у кардиолога, который будет следить за динамикой роста кистозного образования по данным периодически выполняющихся рентгенологических, КТ или МРТ исследований. При больших размерах кисты и риске развития ее осложнений пациенту рекомендуется хирургическое лечение, существенно улучшающее прогноз исхода болезни.
источник
Целомическая киста перикарда — структурное новообразование наружной оболочки сердца содержащее серозную жидкость. В большинстве случаев хорошо поддаётся терапии и протекает доброкачественно.
Перикард или сердечная сумка – это своеобразный мешок, который отделяет сердце от других органов и является его наружной оболочкой.
Между перикардом и эпикардом проходит небольшой слой, в котором находится специфическая бесцветная жидкость. Этот слой позволяет сердечной мышце работать, избегая трения между сердечной сумкой и покровами сердца.
Иногда на наружной оболочке сердца появляется образование доброкачественного характера, имеющее отдельную оболочку. Внутри она содержит серозную жидкость – это и есть целомическая киста.
Опухоль происходит из пристеночного листка перикарда и имеет сходное с ним строение.
Международная классификация болезней (МКБ 10) шифрует данное заболевание кодом I31.
Целомическая киста может быть опасна при большом увеличении в размерах, при несвоевременной диагностики и отсутствии лечения.
В таких случаях может вызывать не только нарушения в работе сердца, но и других органов и систем.
- в структуре болезней сердца встречается довольно редко, всего 4-10% от общего количества;
- женщины более подвержены ее появлению;
- встречается у лиц трудоспособного возраста.
По наличию объединения с полостью наружной оболочки сердца:
- экстрапаракардиальные — отшнуровавшиеся кисты;
- перикардиальные (сообщающиеся) кисты или дивертикулы;
- параперикардиальные – кисты на тонкой ножке или связанные посредством плоскостного сращения.
- ассимптомные;
- имеющие осложнения;
- не имеющие осложнения.
- врожденные (возникающие во время внутриутробной жизни плода);
- приобретенные ( возникающие в результате воспалительных заболеваний сердца или травм).
- кардиодиафрагмальный узел справа 6%;
- кардиодиафрагмальный узел слева 3%;
- другие отделы 1%.
Теорий возникновения доброкачественных новообразований наружной оболочки сердца всего две:
1. Изменения во время эмбриогенеза.
- дивертикулы в зонах слабости перикардиальной стенки;
- неправильно слияние эмбриональных листков формирующих околосердечную сумку.
2. Воздействии факторов внешней среды после рождения:
- травмы сердца;
- опухоли;
- воспалительные заболевания (эндокардит, миокардит).
В большинстве случаев, в начале заболевания, киста перикарда на сердце протекает ассимптомно.
Но по мере роста опухоли, происходит сдавливание окружающих тканей и органов.
Дискомфорт и ноющая боль в области сердца, давление за грудиной, нехватка воздуха, сердцебиение – вот далеко не полный список проявлений новообразования.
Симптомы имитируют стенокардию (вплоть до изменений на ЭКГ).
На этапе дифференциального диагноза, важно провести и другие методы исследования, чтобы не допустить разрыва кисты и попадания жидкости в сердце.
В зависимости от направления роста новообразования преобладают симптомы компрессии определенных органов и систем:
- Пищевода :
— дисфагия ( затруднение при проглатывании пищи и воды). - Бронхов :
— приступы астмы;
— возникновение сухого кашля при нагрузке, одышка;
— затруднение дыхания;
— одышка;
— сухой кашель при изменении положения тела. - Предсердий :
— сердцебиение;
— боли в грудной клетке, иррадиирующие в плечо или лопатку;
— тахикардия;
— нарушение ритма сердца. - Системы кровообращения: набухание шейных вен.
В зависимости от преобладания тех или иных симптомов пациент изначально попадает в отделение кардиологии или пульмонологии.
Диагностика целомических кист перикарда включает в себя несколько видов обследования:
- Физикальный осмотр.
Поможет выявить неспецифические нарушения работы сердца что определит дальнейшую тактику исследования:
— изменения тонов при перкуссии (притупление звука);
— шумы в сердце;
— ослабление дыхания. - Электрокардиография (ЭКГ).
– Регистрируются специфические изменения при спаячных процессах в области перикарда. - Рентгенография грудной клетки, а также рентгеноскопия сердца (при этом используется контраст, который вводится в пищевод).
— Позволяет выявить шаровидную тень в кардиофрагмальном синусе (целомическую кисту).
— Внешний ее контур будет ровный, четкий, внутренний контур в большинстве случаев сливается с тенью сердца. - Эхокардиография (ЭхоКГ).
– Используется для визуализации и дифференциальной диагностики образования. - Компьютерная томография ( КТ средостения).
– Позволяющий детально рассмотреть характеристики опухоли, ее распространение в средостении. - МРТ средостения и органов грудной клетки.
— Наиболее информативный метод из не инвазивных исследований.
— Помогает провести дифференциальную диагностику между доброкачественностью и злокачественностью процесса. - В наиболее сложных случаях используют диагностическую торакоскопию (инвазивный метод).
Применяют если у пациента:
— грыжа диафрагмы;
— злокачественное новообразование сердечной мышцы;
— паразитарная киста (эхинококк).
Выбор метода лечения определяет размеры новообразования.
- Пункция целомической кисты.
— Удалении жидкости из полости при помощи пункционной иглы.
— Данный метод имеет временный эффект и жидкость может набраться снова, часто увеличивая образование в размерах и возвращая симптомы заболевания. - Склерозирование.
– Введение специального вещества в полость кисты, часто может вызывать осложнения (например констриктивный перикардит). - Хирургический метод.
Наиболее эффективным методом, позволяющим избавиться от новообразование, является хирургическое лечение.
Хирургическое вмешательство осуществляет удаление новообразование с последующим ушиванием перикарда и устранением осложнений которые оно вызвало.
Операции выполняются несколькими способами:
- торакотомия: классический открытый доступ;
- торакоскопия: является менее инвазивной и уменьшает риск возникновения побочных эффектов.
— При торакоскопическом вмешательстве проводится только несколько основных надрезов на грудной клетке.
— Вводится специальное эндоскопическое оборудование, которое позволяет добраться к кистозной полости с минимальными повреждениями окружающих тканей.
— Удаление жидкости из новообразования осуществляют, если киста крупная или содержит воздух.
— При торакоскопии новообразование вылущивается полностью, риск повторного возникновения минимален.
Любой оперативный метод лечения (и торакоскопия и торакотомия) может повлечь за собой распространённые осложнения:
- кровотечения во время операции и в послеоперационном периоде;
- тромбозы сосудов;
- влияние на головной мозг, так как операция выполняется под общим наркозом (головокружение, кратковременное нарушение памяти).
Новообразования наружного листка сердца осложняются редко. Но такие случаи все равно могут быть.
Увеличение объема жидкости приводит к разрастанию кисты и сдавлению внутренних органов.
Разрыв кисты перикарда редкое но очень грозное осложнению. Приводит к нарушению целостности кисты и попадаю жидкости на стенки сердца и расположенных поблизости органов.
Проявляется симптомами плевропульмонального шока, гидроторакса , может повлечь за собой малигнизацию.
Плевропульмональный шок — угрожающее жизни осложнение, требующее неотложного лечения.
Проявляется следующими симптомами:
- нарастание выраженной одышки;
- бледность кожных покровов;
- падение артериального давления и тахикардия;
- акроцианоз;
- непрекращающийся кашель;
- затруднение дыхания, вплоть до периодов апноэ.
В современной медицине реабилитации отводится огромное значение. Это объясняется тем, что заболевания молодеют и все больше поражают лиц трудоспособного возраста.
Риски возникновения осложнений могут быть после проведения любой операции, даже относительно легкой.
Реабилитация направлена на то, чтобы помочь пациенту адаптироваться после самого оперативного вмешательства или после его осложнений, если таковое возникло.
Восстановление физической активности и трудоспособности это ее главная цель.
- Лечебная физкультура (ЛФК) — разработанный для каждого больного комплекс упражнений.
- Дозированная ходьба — постепенное увеличение пройденного расстояния.
- Диета :
— уменьшение количества соли, продуктов содержащих большое количество жиров и холестерина;
— увеличение потребление продуктов содержащих полиненасыщенные жиры ( рыба, морепродукты, оливковое масло);
— ввести в рацион продукты содержащие большое количество клетчатки( отруби, фрукты, овощи). - Дыхательные упражнения.
- Лекарственная терапия:
— гиполипидемические препараты (Статины) — для коррекции уровня холестерина в крови. Эти препараты также помогают стабилизировать холестериновые бляшки и уменьшить риск возникновения послеоперационных тромбозов сосудов.
— антиагрегантная терапия (препараты группы Ацетилсалициловой кислоты) — влияют на агрегацию тромбоцитов, что уменьшает их оседание на поверхности бляшки, и сдерживает рост атеросклеротической бляшки.
Специфических мер помогающих избежать появление доброкачественных опухолей сердца в зрелом возрасте не существует.
Неспецифическая мера — своевременное обнаружение и терапия.
Для этого существуют профилактические осмотры и диспансеризация которые нужно проходить один раз в год.
Следующие исследования помогут отыскать новообразование на ранних стадиях:
- рентгенография грудной клетки;
- ЭКГ;
- ЭхоКг;
- КТ органов средостения и грудной клетки.
Целомическая киста перикарда — доброкачественная опухоль, часто протекающая асимптомно. В некоторых случаях, достигая больших размеров, может угрожать здоровью и даже жизни пациента. Чтобы этого избежать, важно вовремя её обнаружить и наблюдать за развитием, а при необходимости провести оперативное лечение.
источник
Киста перикарда зачастую представляет собой доброкачественное образование, развивающиеся в перикардиальной стенке. Она имеет форму полости, стенки которой состоят из перикардиальной ткани. Внутри такой кисты перикарда находится прозрачная жидкость, а в случае травмы, а также появления инфекции она может окраситься красный цвет (в некоторых случаях может стать желтоватой).
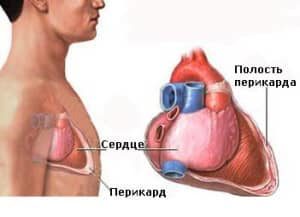
Всего есть несколько типов классификации таких образований, однако основной является их разделение по механизму возникновения:
Врожденные. Образование такого рода появляется из-за нарушений, которые происходит во время внутриутробного развития плода. При этом такие аномалии можно разделить еще на 4 подвида, которыми являются: целомические, бронхогенные, лимфангиоматозные, а также тератомы;

Разбирая, какая у перикардита этиология, стоит также разделить аномалии на те, которые являются однокамерными, а также те, у которых их несколько и больше (многокамерные). В том случае, если полость новообразования имеет связь с внутренней частью перикарда, то их называют тогда перикардиальными. Когда же таковой связи нет, патология классифицируется, как параперикардиальная. Также при наличии атипичного расположения кисты, её называют экстрапаракардиальной.
В случае роста патологического образования, происходит компрессия находящихся рядом органов. Подобная ситуация несет в себе серьезную угрозу не только для здоровья, но и для жизни человека. Также опасным является разрыв кисты, которым может привести к серьезным осложнениям. Дело в том, что когда на стенки сердца начинает попадать жидкость, которую до этого содержал в себе своеобразный «карман», то это дает серьезные предпосылки к образованию на этом месте онкологии.
Увы, но точных причин, из-за чего происходит образование жидкости в полости перикарда, пока не установили. Однако говоря о врожденных патологиях, происходящих в период эмбрионального развития, большая часть врачей сходит в том, что основной фактор появления аномалии заключается в изменениях, которые происходят в первичных перикардиальных листках. Считается, что киста перикарда формируется на 3 неделе развития эмбриона. Другая версия заключается в том, что патология появляется вследствие аномального внутриутробного образования плевры.
Если говорить о приобретенных новообразованиях, то причины перикардита это следующие факторы:
Полученные травмы разной силы, когда удар пришелся на грудную клетку, находящуюся в области сердца. В некоторых случаях появление кисты перикарда происходит на месте ранее находившихся гематом;
Развитие патологического новообразования может являться этапом роста непосредственно опухоли в сердце;
Кистозное образование сердечной сумки образуется также в результате, когда присутствует воспаление перикарда.

Самыми частыми жалобами, с которыми обращаются пациенты при наличии кисты перикарда, являются дискомфорт, а также боль, локализованная в области сердца. Она может быть как ноющей, так и колющей.
При этом боль будет имитировать стенокардию. Также появляется чувству сдавливания в груди и ощущение сердцебиения. К тому же появляется частый сухой кашель и одышка, которая только усиливается во время физических нагрузках. Бывают случаи, когда у пациентов появляются астматические приступы. При наличии заболевания перикарда, когда оно сопровождается цианозом, происходит набухание вен, находящихся на шее, появляется сильная одышка, а также дисфагия.
Давление, которое патология будет оказывать на диафрагмальный нерв, приводит к появлению болей, начинающихся в предрёберье и отдающих в лопатку и плечо. Как только аномалия будет устранена – то все указанные симптомы сразу же исчезают. Однако если произойдёт её разрыв или нагноение, то это будет сопровождаться гидротораксом.
В случае наличия подозрения на такое образование, кардиологом будет назначен целый комплекс инструментальных исследований. Такая диагностика перикардита позволяет не только определить тип патологии, её локализацию, размеры и форму, но и выявить, как она расположена непосредственно на сердце.
- МРТ. Используя данный метод диагностики можно не только выявить само образование, но также понять причину его появление и что его параметры;
- Эхо КГ. Такое исследование дает возможность понять, что присутствует патология. К тому же, такое обследование позволяет оценить состояние работы сердца у пациента;
- Катетеризация. Такая диагностика проводится только с подтвержденным диагнозом кисты. Её суть заключается в проникновении в само сердце. За счет этого можно изучить состояние органа изнутри (желудочков сердца, предсердия, а также цела ли сердечная стенка);
- Торакоскопия. Данное обследование позволяет исследовать сердце, выявить новообразование, в каком месте они находится и их характеристики.
В том случае, когда процесс развития патологии верхнего средостения происходит бессимптомной в начальной своей стадии, то пациент не будет чувствовать никакого дискомфорта. Однако все это время, пока киста будет расти и увеличиваться размерах, будет происходить сдавливание сосудов, предсердия, а также пищевода и бронхов, что будет вызывать опасность для жизни. Поэтому медлить с лечением не стоит. Однако выбирать способ борьбы с патологией должен лечащий врач, исходя из индивидуальных параметров заболевания и его клинико-морфологической формы.
При наличии острого перикардита пациенту нужно соблюдать постельный режим. Его стоит соблюдать до тех пор, пока не стихнет активность процесса. Если имеется хроническая форма болезни, то здесь режим будет выбираться уже исходя из состояния пациента. Зачастую это диетическое питание, а также определенное ограничение физической активности.
- Хирургическое удаление;
- Торакоскопия.
Сразу стоит сказать, что проведение хирургической операции по удалению кистозного образования, является весьма сложным процессом. При этом осуществлять его должны только те кардиохирурги, которые имеют большой опыт и провели полное исследование образования и организма пациента. Дело в том, что даже малейшие неточности во время такой операции могут стать раковыми для пациента. Однако если вмешательств проходит без осложнений, то в этом случае говорят о благоприятном исходе лечения.
Такой современный метод лечения подразумевает использования эндоскопа, для устранения патологии.
- Для его проведения хирург делает несколько проколов, в области находящейся радом с сердцем. Через них он вводит в полость эндоскопические инструменты.
- Сначала осуществляется полный осмотр патологии;
- Далее, используя для этого введенные инструменты, хирург производит вылущивание кисты, за счет чего не повреждаются находящиеся рядом органы;
- Если же аномальное образование имеет большие размеры, то сначала осуществляют выкачивание из него жидкости, путем применения пункции;
- Далее специальным способом делают перевязку кисты.
Отдельно нужно сказать, что торакоскопия является современным способом, позволяющим устранить образование, при этом нанеся минимальные травмы организму. Это значительно уменьшает период реабилитации. К тому же, после такого рода операций, пациент может подняться на ноги после проведения такого вмешательства уже буквально на следующие сутки.
источник
Большинство сердечных патологий развиваются в околосердечной сумке. Внутри стенок перикарда размещается не только сердце, но и многочисленные сосуды. Патологии этой ткани могут привести к разнообразным нарушениям. Какие особенности имеет киста перикарда, и представляет ли она опасность для пациента?
Кистой на сердце называют доброкачественную полость с тонкими стенками и жидким содержимым. Капсула имеет неправильную округлую форму, диаметр зависит от интенсивности развития патологии. Внутри сохраняется прозрачная жидкость, но при инфицировании или травме она может менять цвет.
Кисту перикарда на сердце обнаруживают в 22% случаев от всех видов патологий органа. Часто капсула располагается в правой диафрагмальной области. Кисту редко диагностируют в нижней части сердца. По статистике у женского пола развитие кисты сердечной сумки отмечается в 3 раза чаще и возникает в возрасте 20-55 лет.
Новообразование в перикарде связано с негативным влиянием на сердечную ткань.
- Травмы. Полость ограничивается стенками и заполняется жидкостью в результате сильного удара и возникновения гематомы.
- Врождённое нарушение. В период формирования эмбриональных листков плевры происходят патологические изменения.
- Воспаления. В процессе затрагиваются все виды сердечной ткани.
Кисты в перикардиальной оболочке могут формироваться вследствие заражения паразитами. Основная причина — жизнедеятельность эхинококка. Он может затрагивать и плевральную область рядом с лёгким. Нередко капсула является предшественником опухоли перикарда, и относится к одной из её стадий. Это возможно при отсутствии лечения кисты, нагноения содержимого и его выхода в миокард и другие оболочки сердца.
Патологию классифицируют по механизму возникновения.
- Врождённая. Все нарушения происходят во внутриутробном периоде. Ребёнок может появиться на свет без симптомов патологии, а в более позднем периоде киста проявляет себя через специфические признаки. Наиболее распространена целомическая перикардиальная киста. Также встречаются полости с бронхогенным уклоном и тератомы.
- сообщающиеся кисты (дивертикулы или капсулы выходят в перикардиальную полость);
- связанные (контактируют с перикардом, связываются ножкой или всей плоскостью);
- отшнурованные (образовываются в изоляции, с перикардом не связаны).
Определить самостоятельно целомическую кисту перикарда практически невозможно. На ранних стадиях отмечается её бессимптомное течение. Многие случаи определения кисты связаны с плановым посещением врача или прохождением рентгена. Симптоматика напрямую зависит от размеров капсулы и её расположения. Частые жалобы поступают уже при значительном росте образования.
- вены на шее увеличиваются и выступают;
- появляется одышка с астматическим компонентом;
- при глотании возникают сложности;
- голос становится сиплым, мучает постоянный сухой кашель;
- возникают периодические боли, иррадиирующие в разные области;
- кожные покровы на лице приобретают синеватый оттенок.
Иногда симптомы целомической кисты перикарда усиливаются, если пациент находится в состоянии покоя. Болевые ощущения часто обнаруживают и в лопаточной области, что отдалённо напоминает напряжение при физической работе.
При разрыве полости в перикарде у больного наблюдаются резкие болевые ощущения, которые не проходят в течение длительного времени. Сердечная деятельность нарушается, что может привести к ухудшению общего состояния организма. В этом случае пациента необходимо срочно доставить в больницу для дальнейшего хирургического лечения.
Игнорировать развитие образования в перикарде категорически нельзя. Патология угрожает и здоровью, и жизни пациента. При быстром росте целомической кисты перикарда или другой опухоли наступает компрессия тканей и органов, располагающихся по соседству.
Наиболее опасным осложнением считают разрыв стенок капсулы, что приводит к излитию содержимого в полость сердца или плевры. Это состояние часто приводит к дальнейшему развитию онкологии или значительному ухудшению функциональности сердца.
Определение патологии в сердечной мышце возможно только инструментальными методами. В кардиологии томографию сердца проводят с помощью различной аппаратуры.
- МРТ. Современный метод, позволяет определить локализацию, тип и форму опухоли. В процессе диагностики врач получает точную картину о функциональности органа.
- ЭХО-КГ. Кардиограмма определяет общее нарушение в сердце, связанное с перикардиальным выпячиванием. На УЗИ определяется повышенная эхогенность и затемнённые участки.
Диагностику и терапию осуществляют в кардиологическом центре или стационаре. Ранее для лечения целомических кист в перикарде использовался пункционный метод и склерозирование. Такие операции приводили к частым рецидивам патологии и давали непродолжительный эффект.
Удаление жидкости и опадание стенок не избавляло от патологии. Через время содержимое снова заполняло стенки капсулы. При введении склерозирующего вещества была высокой вероятность развития фиброзного утолщения в перикарде.
Одним из благоприятных кардиологических методов лечения опухолей в сердце и лёгком является торакоскопия. Показанием к извлечению капсулы являются выраженные признаки при сдавливании соседних областей сердца, нагноение и риск выхода содержимого.
В ходе операции используют высококачественное эндоскопическое оборудование. В грудной клетке делают несколько проколов, и через один из них удаляют целомическую капсулу. Визуальный контроль инструментов осуществляется через введённую камеру и монитор.
- Осмотр сердца на наличие осложнений, определение доступа к полости.
- Удаление содержимого при его большом объёме, чтобы кисту свободно изъять через небольшое отверстие.
- Отсечение стенок или ножки в области перикарда с сохранением целостности здоровой ткани.
Традиционное вмешательство, когда необходим полостной разрез, часто проводится при подозрении на начальную стадию злокачественной опухоли. В этом случае во время оперативного вмешательства иссекают не только кисту, но и часть тканей. При открытых операциях существует риск затрагивания диафрагмального нерва и сильного кровотечения.
Иногда при торакоскопии хирургу приходится менять ход лечения. Это возникает при экстренном разрыве кисты, когда необходимо вычистить и промыть полость, а также при обнаружении злокачественного образования.
После операции восстановление носит индивидуальный характер. Многое зависит от возраста пациента и того, как протекало вмешательство. Торакоскопия относится к малоинвазивной методике. Риск серьёзных травм в области сердечной мышцы практически исключается. После иссечения кисты в перикарде многие пациенты поднимаются с постели уже через сутки. Быстрое восстановление обеспечивается анальгетиками, которые купируют болевые ощущения. Иногда для предотвращения инфекции врач назначает антибиотики.
Пациента могут выписать из стационара на 5-7 день после удаления кисты перикарда. Обычно перед выпиской проводят дополнительное обследование, чтобы исключить постоперационные осложнения.
Для того чтобы исключить риск возникновения осложнений до и после лечения, специалисты рекомендуют обращаться за помощью при малейших недомоганиях и болях в районе сердца.
Кандидат медицинских наук, врач маммолог-онколог, хирург
источник
Киста перикарда рассматривается как доброкачественное образование с тонкими стенками. Можно распознать по образованию округлой и неправильной формы, различного диаметра. В середине эти новообразования содержат жидкостную среду. Она меняет окрас и консистенцию под воздействием различных факторов. Впервые описана в 1852 году. В 1926 году проведена первая успешная операция по удалению кисты из грудной полости.

Из многочисленных новообразований среднего средостения, киста составляет 21-22%. В 60% расположение кисты находится в кардиодиафрагмальной угловой плоскости справа. Слева располагается 30% кист, у основания сердечной мышцы локализованы только 12%. Женщины подвержены этой патологии примерно в три раза чаще, чем мужская половина населения, что обусловлено особенностями анатомического строения и физиологией. Пик заболеваемости приходится на возрастной диапазон от 20 до 55 лет.

Точной причины до текущего момента времени до конца не выяснено. Результаты многочисленных научных исследований позволяют заключить, что основным этиологическим фактором является аномальное развитие перикардиальной сумки, происходит еще во внутриутробном периоде. Преимущественно происходят трансформации первичных перикардиальных листков. Рядом генетических экспериментов было доказано, что основа перикардиального новообразования развивается именно на начальных этапах развития плода. Сначала это мелкие лакуны, впоследствии они соединяются. Также существует еще одна теория, в соответствии с которой кисту рассматривают как результат неправильного развития плевры во внутриутробном периоде. Ограниченный участок плевры отделяется и изолируется, из которой впоследствии и образуется разрастание. Постепенно оно развивается, заполняется жидкостью. Всегда сохраняется риск злокачественного перерождения опухоли.
Причинами развития опухолей у взрослых являются травмирующие повреждения грудной и сердца. Если в определенном участке была гематома, то в месте ее локализации часто образуется киста. Часто причиной становится опухоль, тогда киста рассматривается как один из этапов ее развития. Может быть спровоцирована воспалительными и инфекционными процессами. К кисте приводят перикардиты и эндокардиты.

В группу по высокому риску попадают люди, имеющие в семейном анамнезе различные аномалии и пороки развития сердца. Также риск существенно возрастает у тех людей, которые были ранее подвержены воспалительным, опухолевым и инфекционным болезням сердца, имеющие травмы и гематомы.

В основе патогенеза лежит нарушение эмбрионального развития перикарда: образование лакун, пластинки. Постепенно они подвергаются удлинению, происходит их соединение между собой. Сначала формируются множественные полости, постепенно они сливаются и образуют единую полость. Происходит жидкостное заполнение.

В основном протекает бессимптомно. Зачастую ее можно обнаружить исключительно в период исследования органов брюшной полости. Если заболевание протекает с симптомами, то пациенты отмечают болезненные ощущения в зоне грудины, сопровождаемые сухим кашлем. Интенсивность боли прямо пропорциональна размеру кисты. Если опухоль локализована в зоне прохождения нервов, боль зачастую иррадиирует. Бывает сдавление средостения, человек отмечает боль, дисфагию, одышку. Может появляться цианоз. Как следствие, развивается плевропульмональное шоковое состояние.
Довольно часто заболевание протекает абсолютно бессимптомно. Поэтому, при каких-либо необычных ощущениях дискомфорта, жжения, давления, нужно сразу же обращаться к специалистам, проводить обследование. Также первым симптомом может служить: чувство слабости, повышенной утомляемости, потеря веса, и другие признаки, которые косвенно могли бы указывать на патологический процесс.
Характеризуется как образование с тонкими стенками и жидкостью внутри. Образует ножку, реже спаянная с перикардиальной зоной. Часто протекает скрыто, бессимптомно. Симптомы зачастую появляются в том случае, если киста довольно крупного размера. В таком случае появляется одышка, учащенное сердцебиение, аритмия. Выявить целомическую кисту можно при помощи рентгенологических исследований, компьютерной томографии, ультразвуковой эхокардиографии, торакоскопии. Лечение – только хирургическое.

Рост новообразования влечет за собой компрессию органов. Также не менее опасным является разрыв кисты. Это осложнение опасно: в сердце может попасть жидкость, которая находилась внутри кисты. Это способствует тому, что оно подвергается риску злокачественного преобразования.

Важно своевременно проходить профилактические осмотры. Врач проведет общий осмотр, назначит необходимые исследования.
Диагностировать кисту на основании визуального осмотра сложно, но возможно. Так, общая картина выглядит примерно следующим образом: в месте локализации и развития опухолевого процесса грудная клетка выпячивается. Процесс дыхания резко ослабляется, а также пораженная часть резко отстает от процесса дыхания. При аускультации прослушивается ослабление дыхания в зоне локализации опухоли. Методом пальпации можно обнаружить костный выступ, выпячивание в грудной клетке. При перкуссии можно выявить ослабление перкуторного звука в области грудной клетки, в особенности в месте локализации опухоли.

Основным методом исследования является инструментальный. Однако анализы могут применяться с целью выяснения общей картины, выявления направленности основных процессов в организме. Основными анализами являются клинический, биохимический анализ крови, анализ мочи и кала.
Наиболее информативным является анализ крови. Он дает возможность выявить общую тенденцию происходящих в организме явлений. Так, на воспаление может указать повышенное СОЭ и повышенное число лейкоцитов. При опухолевом процессе число лимфоцитов может резко снижаться, также нарушается соотношение основных компонентов крови.

Основным методом, при помощи которого обнаруживают кисту, является рентгеноскопия. Она обязательно выполняется под различными углами и с учетом различных проекций. На кисту указывает затемнение в области бронхолегочной ткани. Постепенно затемнение образует тень. При помощи данного метода исследования определяются морфологические и анатомические особенности строения кисты. Однокамерная опухоль гладкая, двукамерная – волнообразная. Методы томографические позволяют выявить кисту, отличить от дивертикулов, обнаружить ее контур. Визуализируется тонкостенная камера. Если больной поворачивается, или совершает движения, можно заметить дивертикул перикарда.
Также одним из самых информативных методов принято считать метод магнитно-резонансной томографии. Он дает возможность визуализировать опухоль, отличить злокачественную от доброкачественной, а также от воспалительного процесса.
Эхокардиограмма в комплексе с ультразвуковым исследованием весьма информативны.
Катетеризация представляет собой инвазивную методику, которая выполняется хирургом. Суть ее заключается в инвазии в сердечную полость с целью исследовать предсердия и желудочки, оценить целостность сердечных стенок.
Торакоскопия представляет собой эндоскопический метод, при котором визуально можно обнаружить все новообразования, которые имеются в сердце, оценить параметры.
источник
Ведение послеоперационного периода связано с определенными трудностями.
После операции больные получают увлажненный кислород, ингаляции антибиотиков, соды и химотрипсина, камфору, строфантин, корглюкон (в зависимости от частоты сердечных сокращений), 40% раствор глюкозы с витаминами С и В внутривенно, обезболивающие средства (2% раствор промедола, 50% раствор анальгина), антибиотики парентерально с учетом чувствительности микрофлоры. Таким образом, при гладком течении послеоперационного периода лечебные мероприятия ограничиваются профилактикой сердечно-сосудистых и дыхательных расстройств, инфекции, борьбой с болями.
При нарушении водноэлектролитного баланса, щелочного резерва соответственно назначают препараты калия, хлориды, соду. Учет количества выпитой и выведенной жидкости позволяет своевременно производить коррекцию водного баланса. При явлениях олигурии исследуется содержание остаточного азота, мочевины и электролитов крови. Лечение проявлений почечной недостаточности заключается в повторных вливаниях 20% раствора глюкозы по 200 мл с витаминами B, С, маннитола, гидрокортизона.
Основное внимание уделяется состоянию легких после операции (В. С. Карпенко, А. М. Тарнопольский, В. М. Кравец, 1966). С этой целью в плевральной полости создается эффективное разрежение с помощью вакуум-аппарата. Дренаж из плевральной полости извлекают на следующие сутки, если разрежение стойко удерживается. В этот же день производят рентгеноскопию грудной клетки. Рентгенологический контроль в последующие сутки начинают в зависимости от общего состояния больного, данных аускультации. При наличии в плевральной полости воздуха и экссудата производят пункцию плевральной полости с аспирацией содержимого и введением антибиотиков.
У некоторых больных в послеоперационном периоде усиливается секреция в трахеобронхиальных путях, что приводит к дыхательной гипоксии. В этих случаях мы широко пользовались эндотрахеальным введением антибиотиков на физиологическом растворе путем прокола трахеи. При неэффективности этих мероприятий и рентгенологических признаках ателектаза мы немедленно применяем лечебную бронхоскопию под наркозом.
При этом наряду с тщательным туалетом бронхиального дерева производим раздувание легких через бронхоскоп. Так, у одного больного лечебную бронхоскопию мы применили 2 раза, пока не было достигнуто полное расправление легких и не восстановилось самостоятельное дыхание и кашлевой рефлекс. Обычно очищение трахеобронхиального дерева от секрета удается с помощью внутритрахеального введения антибиотиков и аппарата «Искусственный кашель» путем усиления активного выдоха. Ингаляции с хемотрипсином способствуют разжижению бронхиального секрета.
Кровопотерю восполняют во время операции, поэтому переливание крови обычно применяем для стимуляции в послеоперационном периоде. Повышение температуры в первые трое суток — обычное явление, однако если температура становится выше, чем в предыдущие 2 дня после операции, и удерживается в последующем, это свидетельствует о присоединении инфекции. Поэтому мы производили ревизию раны, рентгеноскопию грудной клетки, осматривали вены, через которые вливали жидкости или проводили анестезию.
При исключении экстраторакальных причин повышения температуры основное внимание уделялось лечению начинающейся пневмонии, рентгенологические признаки которой могут отсутствовать в первые дни. Важное значение приобретают данные аускультации, частота дыхания и пульса, состояние кожных покровов, адинамия. Пневмония, как осложнение после операции по поводу новообразований средостения, имела место у 9 больных.
Флебиты и тромбофлебиты вен нижних конечностей мы наблюдали у 4 больных. Среди осложнений, связанных с техническими погрешностями при укладке больных на операционном столе, мы наблюдали плекситы (6 больных). Травматические плекситы отличаются торпидным течением, что нередко несколько задерживает выздоровление больных несмотря на полный благополучный исход хирургического лечения основного заболевания. Лечение плекситов заключалось в назначении прозерина, витаминов, алоэ и стекловидного тела, пирабутола (бутадиона, реопирина), массажа, ЛФК. В среднем лечение плексита занимает 3—4 недели.
У 18 больных после перенесенной операции мы наблюдали явления астенизации. У таких больных нарушается сон, появляется раздражительность, быстрая утомляемость, отсутствие аппетита, подавленное настроение и другие проявления психогенного дискомфорта. Лечение заключалось в назначении седативных средств (бромиды, андаксин и др.), переливаний крови, плазмы, применении гормональных анаболитов (метиландростендиол), препаратов китайского лимонника, женьшеня, пантокрина, витаминов группы В, лечебной физкультуры. В последующем после выписки из больницы показано санаторно-курортное лечение.
После заживления раны у 7 больных имела место длительная экссудация в плевральную полость на стороне операции (реактивный плеврит). Обычно в экссудате количество лейкоцитов не превышает 10—20 в поле зрения. Введение антибиотиков в плевральную полость усиливает экссудацию. Наилучшие результаты дает десенсибилизирующая терапия (вливание 10% раствора хлористого кальция, супрастина). Местно в плевральную полость мы вводили по 50—100 мг гидрокортизона 1 раз в неделю, что привело к значительному уменьшению экссудации в ближайшие дни, а затем к ее ликвидации.
Нагноение раны имело место у 5 больных в связи с незамеченной серомой или гематомой. При этом мы снимали частично швы и производили обкалывание краев раны раствором антибиотиков.
Тяжелые осложнения послеоперационного периода наблюдались у 5 больных и явились одной из причин смертельного исхода.
У одной больной во время операции имело место повреждение безымянной вены и двусторонний пневмоторакс в связи с повреждением обеих медиастинальных плевр. Это осложнение не было распознано в послеоперационном периоде. Состояние больной было крайне тяжелым и расценивалось как результат массивной кровопотери и сердечно-сосудистого коллапса.
Другой больной умер от тромбоза сосудов головного мозга на 6-е сутки после операции. При вскрытии обнаружен атеросклероз с преимущественным поражением сосудов головного мозга и обширный очаг серого размягчения левой гемисферы.
У третьего больного во время операции была повреждена верхняя полая вена, что сопровождалось массивной кровопотерей. После лигирования сосуда появился острый венозный застой в головном мозгу; больной умер спустя 1 час после оперативного вмешательства. На секции установлено наличие огромной двусторонней нейрогенной саркомы передне-нижнего средостения с прорастанием сердечной сорочки, легких и метастазами в легкие, выраженный отек легких мозговых оболочек и вещества мозга.
У четвертой больной смерть наступила от легочно-сердечной недостаточности спустя 2 суток после дренирования больших размеров нагноившейся тератоидной медиастинальной кисты.
На вскрытии выявлена незрелая тератома средостения с некрозом и метастазами в легкие, лимфоузлы средостения и оба яичника. Кроме того, обнаружены фибринозный перикардит, зернистая дистрофия миокарда, печени, почек, левосторонний гидроторакс. У пятого больного внезапно развилась острая сердечно-сосудистая и легочная недостаточность, закончившаяся летальным исходом. Непосредственными причинами смерти 3 больных с тяжелой миастенией, умерших после тимэктомии на 3-й, 5-и и 17-е сутки, оказались: обширные ателектазы легких, двусторонняя аспирационная пневмония, ограниченный медиастинит на фоне часто повторяющихся миастенических и холинэргических кризов.
Как видно из приведенных данных, у 8 (3,5%) из 225 больных, оперированных по поводу опухолей и кист средостения, в ближайшем послеоперационном периоде наступила смерть.
Анализируя послеоперационные осложнения, закончившиеся летальным исходом, следует подчеркнуть, что у 2 из 8 умерших во время операции и на секции были выявлены злокачественные медиастинальные и внемедиастинальные опухоли с метастазами в отдаленные органы. Иноперабельное их состояние, к сожалению, до операции не было выявлено, а оперативное вмешательство предпринималось по жизненным показаниям. Разумеется, в этих случаях операция была паллиативной. Прогрессирующий рост опухоли, бластоматозная интоксикация, усугубившаяся операционной травмой, явились теми отягощающими моментами, которые привели к тяжелым осложнениям, повлекшим за собой смертельный исход.
Таким образом, ведение послеоперационного периода после удаления опухолей и кист средостения преследует цели своевременного распознавания тех или иных осложнений и своевременной их ликвидации.
источник