Обильное выделение прозрачной жидкости из носа (ринорея) — спутник большинства респираторных заболеваний. Если при наклоне из носа течет вода, причиной тому стала гиперактивность желез (бокаловидных клеток) в слизистых оболочках ЛОР-органов. Спровоцировать патологические процессы могут нейровегетативные нарушения, инфекционные или аллергические агенты.
Активность бокаловидных клеток в носоглотке контролируется рецепторами. Воздействие химических и физических факторов на нервные окончания приводит к усилению или снижению секреторной функции одноклеточных желез. В статье будут рассмотрены основные причины эвакуации слизи из носа при наклоне головы, а также наиболее эффективные методы лечения патологии.
Назальная слизь (муконазальный секрет) — прозрачная водянистая жидкость, которая вырабатывается железами слизистой носоглотки, т.е. бокаловидными клетками. В ее состав входят мукопротеины, нейтрофилы, соль, вода и клетки эпителия. Слизь выполняет в организме защитную функцию — выводит из дыхательных путей чужеродные объекты (пыль, аллергены) и предотвращает развитие болезнетворной флоры в полости носа.
Ринорея (гиперсекреция муконазального секрета) — явный признак воспаления верхних отделов респираторного тракта. Вызвать нежелательные реакции в тканях могут:
Аллергия — неинфекционное заболевание, причиной развития которого являются сбои в механизмах реализации иммунных ответов на действие аллергенов. Иными словами, аллергия — неадекватная реакция иммунной системы на воздействие раздражающих агентов: пыли, лекарственных препаратов, продуктов питания, шерсти животных и т.д. Если при наклоне головы из носовых ходов начинает капать прозрачная жидкость, скорее всего, причиной тому стал аллергический риноконъюнктивит (поллиноз).
Помимо ринореи, поллиноз сопровождается следующими симптомами:
- отек слизистой носоглотки;
- воспаление конъюнктивы глаз;
- периодическое слезотечение;
- затрудненное носовое дыхание;
- постоянное чихание.
Запоздалое лечение аллергического риноконъюнктивита чревато развитием синусита и гнойного воспаления в носоглотке.
Немногие знают, что в слизи содержатся полисахариды, которые в буквальном смысле слова являются пищей для болезнетворных микробов и грибков. Если вовремя не ликвидировать гиперсекрецию и застой слизи в носу, впоследствии это может спровоцировать размножение условно-патогенных микроорганизмов в носовой полости.
Если из носа начинает капать водичка, причиной тому может стать катаральное (негнойное) воспаление в респираторном тракте. Размножаясь в слизистых оболочках, вирусы провоцируют раздражение нервных окончаний в мягких тканях. Как следствие, это приводит к усилению секреторной функции бокаловидных клеток и образованию избыточного количества прозрачной жидкости в носу.
Гиперсекреция назального секрета чаще всего связана с развитием следующих респираторных заболеваний:
- гайморит — воспаление гайморовых (верхнечелюстных) околоносовых пазух, которому часто предшествуют простудные заболевания;
- фронтит — одностороннее или двустороннее воспаление лобных околоносовых пазух, сопровождающееся болями в области надбровий;
- ОРВИ — группа респираторных заболеваний, характеризующихся вирусным воспалением слизистых носоглотки.
В 7 из 10 случаев выделение назальной жидкости при наклоне туловища свидетельствует о развитии гайморита.
Усиленная продукция прозрачной слизи зачастую возникает на начальном этапе развития вирусных инфекций. Увеличение количества жидкого экссудата в носоглотке способствует вымыванию болезнетворных агентов из дыхательных путей. По мере прогрессирования инфекционного процесса консистенция и цвет назального секрета могут меняться. Наличие неприятного гнилостного запаха и желтых выделений может сигнализировать об образовании гнойных очагов воспаления в носовой полости.
Вазомоторный ринит — неинфекционное заболевание, характеризующееся утолщением слизистой в носовой полости. Набухание тканей связано с нарушением тонуса кровеносных сосудов и их избыточным кровенаполнением. Спровоцировать вегетативные нарушения могут:
- эндокринные заболевания;
- доброкачественные опухоли (назальные полипы);
- искривление носовой перегородки;
- аллергические реакции;
- злоупотребление сосудосуживающими средствами;
- вегетососудистая дистония.
Стрессовые ситуации, загазованный воздух, гипотония и злоупотребление оральными контрацептивами повышают вероятность развития вазомоторного ринита в 3 раза.
Вода из носа появляется из-за патологических изменений в структуре тканей носоглотки. Утолщение слизистых оболочек приводит к увеличению количества бокаловидных клеток в носовой полости, которые начинают продуцировать еще большее количество муконазального секрета.
Методы лечения ринореи определяются причинами повышения секреторной активности одноклеточных желез в носоглотке. Вирусные заболевания можно устранить посредством приема лекарств антивирусного и сосудосуживающего действия, аллергический ринит — антигистаминными препаратами, а вегетативные нарушения — медикаментами симпатомиметического действия, которые способствуют сужению сосудов в носовой полости.
Аллергические заболевания лечатся с помощью антигистаминных препаратов и гормональных противовоспалительных средств. В состав противоаллергических медикаментов входят вещества, которые препятствуют выработке медиаторов воспаления, к которым относятся серотонин и гистамин. Как правило, в схему лечения аллергического риноконъюнктивита включают:
- топические глюкокортикостероиды — «Акортин», «Беклат», «Преднизолон»;
- противоаллергические назальные средства — «Назонекс», «Аллергодил», «Фенистил»;
- антигистаминные капсулы и таблетки — «Зиртек», «Ривтагил», «Дипразин».
В периоды цветения ветроопыляемых растений людям, страдающим сенной лихорадкой, рекомендуется закапывать в нос «Назаваль».
Вазомоторный ринит в большинстве случаев поддается только симптоматическому лечению. При отсутствии эффекта от использования медикаментов пациентам назначают физиотерапевтические процедуры — фонофорез с кортикостероидами, лазерную терапию и электрофорез с препаратами на основе хлорида кальция.
Из лекарственных препаратов для облегчения симптомов вазомоторного ринита используют:
- симпатомиметические лекарства — «Назол», «Эфедрин», «Санорин»;
- альфа-адреноблокаторы — «Ксимелин», «Нафтизин», «Називин»;
- антигистаминные средства — «Супрамин», «Бравегил», «Клемастин»;
При сильной гипертрофии (утолщении) слизистой носоглотки осуществляется деструкция сосудистых структур в мягких тканях, благодаря чему уменьшается отечность в носовых каналах.
Случается, что жидкость при наклоне головы выливается из носа только на протяжении 3-4 дней, после чего симптоматическая картина дополняется миалгией (боль в мышцах), слабостью, лихорадкой и т.д. Как правило, это свидетельствует о развитии вирусной инфекции в органах дыхания. Для устранения неприятных симптомов и патогенной флоры в очагах воспаления используют:
- антивирусные таблетки и капсулы — «Тамифлю», «Амизон», «Ремантадин»;
- сосудосуживающие назальные капли — «Отривин», «Нокспрей», «Галазолин»;
- местные антивирусные мази — «Виферон», «Пиносол», «Оксолиновая мазь»;
- растворы для промывания носа — «Хлоргексидин», «Натрия Хлорид», «Мирамистин».
Важно! Антивирусные средства не помогают в лечении бактериального и гнойного воспаления носоглотки.
Противовирусные препараты способствуют уничтожению только вирусных патогенов — аденовирусов, коронавирусов, пикорнавирусов и т.д. Если назальный секрет имеет желтый цвет и неприятный резкий запах, в 93% случаев это свидетельствует о развитии бактериальной или грибковой флоры в органах дыхания.
Выделения из носовых пазух никого не пугают. Это довольно обычное явление у детей и взрослых, которое возникает при простуде, переохлаждении или аллергии. Характер истечений из носа может быть различным: иметь густую или водянистую консистенцию, прозрачный либо зеленоватый цвет. Намного реже из носа течет желтая жидкость. Что это такое и симптомом каких заболеваний является, рассмотрим ниже.
При обычной простуде или гриппе из ноздрей обильно вытекает прозрачная жидкость и слезятся глаза. Помимо этого, при ОРЗ и ОРВИ появляется жжение и заложенность носа. Через несколько дней жидкие сопли становятся вязкими и приобретают зеленоватый оттенок. При грамотной терапии через неделю насморк проходит без последствий.
Если человек испытывает переохлаждение или занимается физическим трудом на улице в холодное время года, вытекающая из носа прозрачная слизь также считается нормой. Капающая из ноздрей вода может быть симптомом аллергии. Обильная секреция появляется только при контакте с раздражителем, и сразу исчезают после его устранения.
Если из носа потекла желтая жидкость и появились головные боли, следует насторожиться. Эти неприятные симптомы говорят о развитии серьезной патологии.
Итак, почему же возникают желтые выделения? Самые частые причины:
- Киста гайморовой пазухи.
- Гайморит.
- Синусит.
Обнаружив у себя признаки этих недугов, следует срочно обратиться к отоларингологу для консультации. Не стоит терять драгоценное время и заниматься самолечением.
Это достаточно распространенная причина истечения из носа желтой жидкости. Киста представляет собой доброкачественное новообразование, расположенное в гайморовой пазухе. Ее нередко путают с гайморитом из-за схожести проявлений.
Недуг чаще всего протекает скрыто, однако существуют отдельные симптомы, по которым можно диагностировать заболевание:
- при наклоне головы из ноздри льется желтая жидкость;
- постоянная или периодическая заложенность носа со стороны расположения кисты;
- частые мигрени и дискомфорт в области пораженной пазухи;
- затрудненное дыхание через нос в состоянии покоя.
Ярко-желтая субстанция является серозным содержимым кисты. Если со слизью выходят сгустки крови, это говорит о нарушении целостности патологического образования. В этом случае больному требуется госпитализация.
Киста не поддается медикаментозной терапии. Для ее удаления прибегают к хирургической операции, которая проводится с помощью эндоскопа либо посредством надреза над верхней губой.
Инфекционный процесс в гайморовых пазухах нередко сопровождается выделением желто-зеленой слизи из ноздрей. Недугу сопутствуют симптомы, которые зависят от вида патологии: острой или хронической.
- головные боли и чувство тяжести в переносице при наклоне;
- повышение температуры до 38° C;
- обильные желтые выделения из носа с гнойным запахом;
- болезненность лобной и щечной области, особенно при нажатии на зону гайморовых пазух.
При хронической форме отмечаются:
- постоянная заложенность носа;
- частые головные боли;
- отечность слизистой носа и насморк;
- чувство распирания половины лица.
Гайморит — очень опасное заболевание. При отсутствии лечения недуг осложняется распространением инфекции в близлежащие ткани и может стать причиной острого тонзиллита, фарингита, остеомиелита, заболеваний зубов и десен.
При гайморите нередко наблюдаются желтые выделения из носа
В тяжелых случаях у больного развивается менингит, который в дальнейшем может привести к слепоте и глухоте.
Желтая жидкость из носа с неприятным запахом нередко появляется при синусите. Это досадное заболевание развивается как осложнение после недолеченного насморка, гриппа и других инфекций либо вследствие травмы лицевой части черепа.
Основные проявления недуга:
- сильные мигрени;
- покраснение кожных покровов со стороны воспаленной пазухи;
- повышение температуры тела;
- сухой кашель, усиливающийся ночью;
- из ноздрей бежит гнойная слизь желтого цвета.
- Лечение синусита занимает немало времени и проводится в несколько этапов.
Синусит — одна из причин желтых выделений из носа
На ранней стадии заболевания больному прописывают сосудосуживающие капли, которые снимают отек слизистой и облегчают дыхание. Затем назначают антибиотики. Это позволяет быстро локализовать воспалительный процесс и вывести из пазух скопившийся гнойный экссудат. Лечебный курс может занять от 14 дней до двух месяцев.
Если консервативная терапия не приносит облегчения, пациенту показано хирургическое вмешательство. Проводится оно с помощью лазера.
У малышей нередко текут сопли желтого цвета. Многих родителей волнует вопрос, из-за чего так происходит и насколько это опасно.
У ребенка в возрасте до 12 месяцев ринит протекает совсем не так, как у взрослого больного. Причина в особом строении полости носа. У младенцев носовые проходы значительно уже, поэтому слизь намного быстрее их закупоривает и затрудняет дыхание.
Появление у ребенка подозрительных выделений с неприятным запахом должно насторожить родителей. Они могут оказаться симптомом опасных патологий и привести к серьезным осложнениям.
Если желтая жидкость капает из ноздрей на фоне длительного насморка, это может свидетельствовать о развитии у малыша гайморита, синусита или тонзиллита.
Желтая жидкость из носа у ребенка может оказаться признаком серьезных заболеваний
Помимо истечения слизистых выделений, у ребенка могут отмечаться и другие симптомы заболеваний, которые выражены менее ярко, чем у взрослого пациента:
- повышение температуры;
- вялость;
- потеря аппетита;
- боли в области гайморовых пазух.
При слабости сосудов к желтой жидкости примешивается небольшое количество крови. При запущенных патологиях отмечается появление гнойно-кровянистой секреции с гнилостным запахом. Такие проявления требуют срочного обращения к педиатру и лечения в условиях стационара.
Как правило, характер и цвет жидкости позволяет установить предварительный диагноз на ранних стадиях недуга. Более точный ответ о причине желтых выделений из носа врач-отоларинголог сможет дать после полного медицинского обследования.
Большинство людей привыкло, что при бактериальных или вирусных инфекциях из полости носа течет жидкая субстанция. Например, риниту часто сопутствуют проявления аллергии, из-за чего из носовой полости обильно выделяется прозрачная жидкость. При аллергическом рините может помочь посещение аллерголога, а при насморке остановку текущих из носа выделений обеспечит должное лечение.
Иное дело, если сочащаяся сопровождается болезненными ощущениями во время движения, к примеру, при наклонении головы. Такие выделения говорят об осложнениях или опасных заболеваниях, протекающих в организме. Вот почему они являются поводом для скорого обращения к отоларингологу.
Причины выделения желтой субстанции из носа и болевые ощущения при поворотах головы или ее наклонах могут заключаться в развитии гайморита и синусита и образовании кисты гайморовой пазухи. Если не провести своевременное лечение, вышеперечисленные заболевания могут довести до тяжких осложнений. Во избежание этого необходимо скорейшим образом провести лечение.
Воспалительный процесс в околоносовых синусах называется гайморитом. Он бывает острого типа и хронического.
Одним из основных симптомов острого гайморита является обильно выделяющаяся желтая жидкость из носа. Остальные признаки острой формы данной болезни:
- острые боли при движении головы в разные стороны;
- температура, лихорадка;
- боли в подглазничном районе, особенно остро проявляющиеся при пальпации.
Симптомы хронического гайморита немного другие:
- кашель;
- осложненное дыхание через носовую полость;
- постоянный или обостренный ринит.
Хроническая форма болезни тоже сопровождается неприятными ощущениями вокруг глаз, но они слабее выражены. Однако выделение воды из носовой полости, имеющей желтоватый оттенок, сопровождает обе формы этого заболевания.
Развитию гайморита способствуют:
- частые простудные заболевания;
- хронические ЛОР-заболевания;
- в редких случаях аллергические реакции;
- неудачные одонтологические манипуляции (например, неправильное лечение зуба, повлёкшее за собой распространение бактерий в пазухи).
Важно! Ни в коем случае при гайморите нельзя лечиться самостоятельно,а также вообще не лечить заболевание, поскольку инфекция может распространиться в мозг, что неминуемо приведет к частичной или полной слепоте или глухоте.
Самое верное решение – посещение врача. Специалист возьмет анализы, направит на рентген и лишь после полученных сведений определит, поможет ли в данном случае консервативное лечение или необходимо оперативное вмешательство. Чтобы дело не дошло до такого, не игнорируйте симптомы болезни. Помните, вытекающая из носа желтого цвета водичка тоже является симптомом.
Синусит – это еще одна болезнь, из-за которой может потечь из носа вода желтого цвета. Эта слизистая вода имеет гнойное происхождение, поэтому обладает резким, гнилостным запахом. Причинами развития синусита являются грибковые, бактериальные, вирусные инфекции.
Выделяют следующие симптомы синусита:
- односторонняя заложенность носовой полости;
- сильнейшие боли в районе околоносовых синусов (усиливающиеся, если наклоняться вниз или двигаться вперед);
- повышенная температура;
- сухой кашель;
- текущий из носа зеленоватого или желтого оттенка гной;
- покраснение кожи на месте воспаления пазухи;
- частичная или полная потеря обоняния.
При лечении этой болезни в первую очередь откачивают гной, накопившийся в носу. Делается это путем промывки носа. Если случай запущенный, приходится делать надрез и хирургическим путем удалять гной. После этого больному будет назначен курс антибиотиков, направленный непосредственно на борьбу с инфекцией.
Важно! Нельзя переставать принимать лекарства после малейшего улучшения, это приведет к тому, что болезнь все равно вернется.
Если течет желтая жидкость из носа, но нет повышенной температуры, значит, в околоносовом синусе появилось доброкачественное образование – киста гайморовой пазухи.
Чаще всего болезнь протекает без симптомов, но в редких случаях могут наблюдаться такие:
Иногда цвет субстанции меняется на красный, кровяный. Почему такое происходит, объяснить нетрудно. Это значит, что в слизистую по какой-то причине начала попадать кровь. Возможно, кровяные сгустки вследствие травмы перемешались с другими выделениями. В таком случае нужно неотложно госпитализировать больного.
Киста гайморовой пазухи появляется при:
- аномальном строении носовой полости;
- полипах;
- воспалительном процессе в околоносовых синусах;
- ринитах с обострениями;
- аллергических реакциях.
Вообще, киста пазухи не очень опасна. Многие, имеющие такое образование, живут вполне нормальной жизнью. Киста годами может не беспокоить, но в случае воспалительного процесса она может дать знать о себе, становясь причиной потери памяти, сосудистых и сердечных заболеваний, переутомления,
Киста представляет опасность в случае, когда из желтоватого цвета. Это говорит о том, что пора посетить специалиста.
Киста околоносовых синусов не лечится, ее удаляют с помощью оперативного вмешательства, которое осуществляется двумя способами: эндоскопическим и классическим.
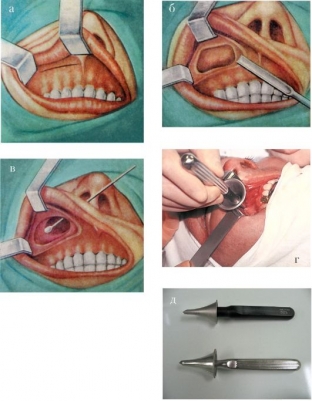
Эндоскопическую операцию проводят так: через носовой ход вводят эндоскоп, которым производят удаление кисты. Классическую проводят следующим образом: верхняя губа надрезается, происходит разрушение перегородочной стенки носа. После такой операции абсолютное восстановление носовой полости невозможно.
Если из носа течет желтая жидкость, возможно, это не имеет никакого отношения к рассмотренным болезням, а связано с другими, вполне безобидными явлениями. В конце концов, слизистая всегда должна быть увлажнена, чтобы защищать дыхательные пути от различных инфекций, просто иногда она может работать более интенсивно, например, если зайти в теплое помещение после нахождения на холоде. У взрослого человека иногда течет желтая жидкость из носа, что это? Такое бывает после тяжелой физической нагрузки. Вот почему не следует сразу паниковать. Если слизь прозрачная – это нормально. Бить тревогу нужно, только если она желтая и в ней имеются кровянистые вкрапления.
Причины выделений из носа бывают самые различные, но стоит отметить, что в норме такое явление не должно наблюдаться. Если всё-таки Вы заметили у себя необычные выделения из носа, то необходимо как можно скорее обратиться к доктору. Жёлтые выделения характерны для воспалительных процессов, возбудителями которых являются бактерии.
Наиболее часто встречающимся заболеванием, которое сопровождается выделениями слизи жёлтого и зеленого оттенков является гайморит.
Гайморит — это воспаление придаточных пазух носа.
- Частые или хронические болезни лор-органов,
- Ааллергия,
- Несвоевременное лечение зубов также является вероятной причиной гайморита.
Происходит процесс распространения микробов и бактерий из места локализации зуба в носовую верхнечелюстную пазуху.
Гайморит очень опасное заболевание, поэтому с визитом к отоларингологу затягивать не стоит. Гайморовы пазухи расположены в непосредственной близи с глазами и головным мозгом, что и представляет огромный риск осложнений, если лечение своевременно не начать. Так как в случае попадания инфекции из пазухи носа в головной мозг может развиться такое заболевание как менингит (воспаление оболочек мозга), что может быть чревато:
Но такие осложнения скорее исключение, чем правило.
Инфекция из носовых пазух также может вызвать:
- Фарингит (воспаление глотки),
- Остеомиелит (воспаление костного мозга),
- Ангину,
- Заболевания зубов.
Нередки случаи, когда при хронической форме гайморита возникал абсцесс.
- Диагностика гайморита состоит из ряда мероприятий. Вначале следует пройти осмотр врачом пациента и изучение симптомов. Если наблюдаются гнойные , отечность, то доктор дает направление на рентген придаточных пазух носа. Светлое пятно в области верхней челюсти на снимке означает наличие воспаления, и, следовательно, сам гайморит. Но такой способ не всегда дает сверхточные результаты.
- Наиболее эффективным способом определения наличия гайморита является пункция . Эта процедура проводится по показаниям отоларинголога и заключается в проколе стенки пазухи. Затем врач, используя шприц, производит изъятие слизи из пазухи с последующим промыванием лечебным раствором. Пункцию делают под местной анестезией. Данная процедура не всегда требуется. Прокол делают лишь в наиболее тяжелых случаях заболевания. Стоит обратить внимание на то, что процедура прокола пазухи может вызвать осложнения:
- Закупорку кровеносных сосудов,
- Фегмону глазницы,
- Эмфизему щеки,
- Эмфизему лазницы.
- заключается в обеспечении оттока гнойного содержимого пазух, а для этого медицинскими средствами (спреи, капли) снимают отечность слизистой носа. Также, в ходе лечения используют антибиотики.
Ещё одной распространенной причиной появления выделений жёлтого оттенка из носа является киста околоносовых пазух. Данное новообразование представляет собой патологическую полость, которая имеет в себе содержимое.
Такая полость не всегда дает о себе знать и чаще всего протекает бессимптомно. Человек за всю свою жизнь может так и не узнать о наличии у него новообразования.
Но всё-таки есть некоторые симптомы, проанализировав которые можно прийти к выводу о наличии кисты. Это:
- Заложенность носа (как постоянная, так и периодическая),
- Головные боли.
- Если человек, у которого имеется новообразование, занимается дайвингом, то при погружении на глубину возникает дискомфорт и нередко расположения кисты.
Диагностируют данную патологию при помощи рентгенограммы. Для уточнения результатов, как и при гайморите, делают прокол пазух носа и изымают жидкость жёлтого цвета, являющуюся содержимым кисты. Для определения локализации кисты проводят дополнительное контрастное рентгенологическое обследование или компьютерную томографию. Последняя процедура дает наиболее точные результаты, которые могут использоваться при удалении новообразования.
Лечение кисты хирургическое, но не во всех случаях возможно и необходимо оперативное вмешательство.
- Первый метод — классический . Заключается в удалении патологической полости через разрез под губой и сопровождается разрушением стенок пазухи. В результате полное восстановление пазухи не происходит, а место вскрытия всего лишь зарастает рубцами, что в дальнейшем может причинять человеку немалый дискомфорт, а также возможно развитие синуситов в будущем как следствие нарушения нормального функционирования пазушных желёз. Данный метод возник уже давно и даже, несмотря на множество недостатков, продолжает применяться в медицине.
- Второй метод более новый и менее болезненный . В данном случае киста удаляется с использованием эндоскопической техники. Врач не делает никаких хирургических манипуляций, весь процесс осуществляется через носовые отверстия и естественные отверстия пазух носа.
Существует масса способов лечения кисты, и терапевтические меры, как правило, назначаются индивидуально.
Итак, самыми основными и распространенными причинами выделений жёлтого цвета из носа являются гайморит и кисты носовых пазух. И так как осложнения порой бывают достаточно серьезными, необходимо обращаться к врачу при первых тревожных признаках заболеваний.
Различные выделения из носа встречаются довольно часто. Они являются неизменным спутником вирусных и бактериальных инфекций. Кроме того, насморк нередко сопровождает аллергические реакции.
По характеру выделений можно поставить диагноз. При аллергическом рините из носа течет прозрачная жидкость, тогда как вирусные и бактериальные инфекции могут сопровождаться желтыми или зелеными выделениями различной консистенции. Если из носа течет жидкость желтого цвета, следует немедленно обратиться к отоларингологу.
Многие люди, у которых течет желтая жидкость из носа, интересуются, что это означает. Причин данного состояния может быть несколько:
- синусит;
- гайморит;
- киста гайморовой пазухи.
Эти заболевания не представляют серьезной опасности для здоровья при условии своевременной диагностики и адекватного лечения. Осложнения могут появиться лишь в том случае, если патология была выявлена не вовремя. Потому если течет желтая жидкость из носа, нужно немедленно начинать лечение.
Чаще всего из носа выделяется желтая жидкость при гайморите, который представляет собой воспалительный процесс в придаточных пазухах. Обычно подобная патология является следствием:
- частых или хронических патологий лор-органов;
- аллергических реакций;
- несвоевременного лечения кариеса и других заболеваний ротовой полости.
Гайморит может протекать в острой или хронической форме. В первом случае у человека повышается температура тела, нарушается носовое дыхание, возникают сильные боли в глазах. Также человек может испытывать болевые ощущения при наклоне головы. Если патология имеет хронический характер, больной жалуется на ринит, кашель, нарушение носового дыхания. Болевые ощущения под глазами менее интенсивны.
В том случае, если нарушается целостность капилляров, из носа течет жидкость желтого цвета с примесями крови. Иногда при гайморите из полости носа течет гной с кровью. Это достаточно тревожные симптомы, которые требуют немедленного вмешательства.
Основная опасность гайморита заключается в том, что без своевременного и адекватного лечения он может привести к серьезным осложнениям.
Если инфекция из носовых пазух попадет в мозг, может развиться менингит, который, в свою очередь, чреват появлением слепоты, глухоты, комы. В особо тяжелых случаях он приводит к смертельному исходу. Также гайморит может стать причиной развития фарингита, ангины, заболеваний зубов и остеомиелита.
Чтобы выявить это опасное заболевание, нужно обратиться к врачу. Специалист проведет осмотр и изучит симптомы патологии. Если из носа выделяется гной и течет желтая жидкость с неприятным запахом, врач даст направление на рентген придаточных пазух. При наличии светлого пятна в районе верхней челюсти можно говорить о воспалительном процессе.
Самым эффективным способом лечения гайморита считается пункция верхнечелюстной пазухи. С помощью шприца врач откачивает слизь и гной из пазухи, а затем промывает ее лечебным раствором. Пункцию проводят под местным наркозом. В некоторых случаях достаточно и медикаментозного лечения. Чтобы удалить гной из пазухи, с помощью лекарственных препаратов устраняют отечность слизистой оболочки носа. Также при развитии гайморита обязательно проводится антибактериальная терапия.
Желтая жидкость с неприятным запахом иногда течет из носа при синусите. Причем это заболевание сопровождается интенсивными болевыми ощущениями в области носовых пазух, которые усиливаются при наклоне головы. Также из носа течет гной, причем этот процесс сопровождается головными болями, кашлем, повышением температуры. При повреждении капилляров желтая жидкость течет с кровью.
Чтобы лечение синусита было эффективным, понадобится хирургическое вмешательство. В процессе такой операции гной удаляется из пазух путем их надрезания. Также обязательно назначают антибактериальные препараты и иммуномодулирующую терапию.
Лечение выделений из носа начинается с того, что из пазух удаляют гной. Также необходимо обеспечить нормальную вентиляцию, чтобы подавить размножение болезнетворных микроорганизмов. После того как гной вышел, состояние больного существенно улучшается.
Если лечение не начать вовремя, могут развиться опасные осложнения – менингит, остеомиелит, нарушение работы зрительного нерва.
Если при наклоне головы течет желтая жидкость из носа, это может свидетельствовать о развитии кисты околоносовых пазух, которая представляет собой патологическую полость с содержимым внутри. К развитию кисты могут привести:
- риниты;
- аллергические реакции;
- воспалительные процессы в пазухах носа;
- аномальное строение носа;
- полипы.
Такое образование может протекать бессимптомно, однако иногда оно сопровождается заложенностью носа, головными болями, дискомфортом при погружении на глубину. Также при кисте иногда течет желтая жидкость из носовой полости, которая является содержимым этого образования. При получении травм или нарушении целостности капилляров желтая жидкость течет с кровью. Она может приобрести коричневатый оттенок или выделяться одновременно с кровью.
Чтобы поставить правильный диагноз, выполняют рентгенограмму. Также может быть выполнен прокол пазух носа, через который извлекается желтая жидкость и гной. Для определения локализации кисты может быть проведена контрастная рентгенография или компьютерная томография.
Чтобы справиться с этой патологией, нужно провести хирургическое вмешательство. Существует два метода удаления кисты:
- Классический. В этом случае выполняется разрез над губой и разрушение стенок пазухи. В результате пазуха полностью не восстанавливается, а место вскрытия покрывается рубцами. В результате могут постоянно развиваться синуситы и другие патологии.
- Эндоскопическая операция. В этом случае киста удаляется через отверстия носовой полости. Это методика считается более безопасной и менее болезненной.
Желтая жидкость из носа является симптомом достаточно опасных заболеваний, которые могут привести к серьезным последствиям для здоровья. Она может выделяться при гайморите, синусите или кисте околоносовых пазух. Иногда желтая жидкость смешивается с кровью, что свидетельствует о повреждении капилляров. В любом случае при появлении любых выделений из носа стоит обратиться к врачу, который подберет эффективную терапию.
Тому, как проходит лечение гайморита, посвящена программа Елены Малышевой «Здоровье»:
источник
Незначительные воспаления носовой полости принято считать обычной простудой. Ее симптомы могут пройти сами по себе, но очень часто обычный насморк является признаком серьезных осложнений. Одним из них может быть киста гайморовой пазухи.
С двух сторон человеческого носа расположены 4 синуса. Напоминают они 4-х сторонние пирамиды, которые напрямую связанны с полостью носа. Основной участок синусов занимают гайморовы (придаточные верхнечелюстные) пазухи. Изнутри они полностью укрыты слизистой оболочкой, нервными окончаниями и кровеносными сосудами.
В результате закупорки железы, которая продуцирует естественный вывод слизи, возникает образование в виде капсулы с жидкостью, что и является кистой. Другими словами, киста гайморовой пазухи – это доброкачественная патология небольших размеров, состоящая из сгустка слизи.
Существует два вида кисты гайморовой пазухи:
Может возникнуть в любой части пазухи. Заполнена тканями слизистой оболочки. Имеет двухслойное покрытие капсулы.
Возникает, как правило, в пазухах верхней челюсти. Состоит из любых тканей. Характеризуется реакциями на аллергены.
Учитывая место локализации и поражения, кисты бывают:
- Киста правой гайморовой пазухи.
- Левой пазухи.
- Двустороннее кистозное образование.
В зависимости от внутреннего состава новообразования, киста бывает:
Вовремя обнаруженная киста лечиться быстро и не оставляет следов существования. В случае запущенности болезни, образование может привести к опасным последствиям. Воспаление и образование гноя – самые частые симптомы заболевания. Осложнения сопровождаются высокой температурой, сильными мигренями, появлением гнойных выделений.
В результате роста гнойной кисты, ее содержимое начинает давить на кости и органы в черепе. Так же, большой размер образования может сдавливать некоторые анализаторы зрительной системы, что является особой опасностью. В самых запущенных случаях, киста может вызвать паталогические процессы: некроз или отделение костной ткани.
Киста у взрослых появляется в результате перенесенной болезни, связанной с носом. Это может быть ОРВИ, грипп, ринит, гайморит или обычная простуда, которая сопровождалась слизистыми выделениями из носа. Бывают и другие причины.
Анатомические особенности костей носа так же могут вызвать образование кисты. Например, неправильный прикус, искривление носовой перегородки или опущение твердого неба. Эти патологии препятствуют полноценной работе носовых путей. Из – за этого слизь может накапливаться, образуя сгусток.
В зависимости от причин возникновения, киста у взрослых людей бывает:
Возникает на корне воспаленного зуба. Чаще всего, такая киста довольно мелкая, но имеет тенденцию роста.
Характеризуется как осложнение после закупорки в гайморовой пазухе.
Механизм возникновения сгустка слизи – утолщение, возникшее по причине различных воспалений. Каналы слизистой и полости пазух забиваются жидкостью и не могут естественно ее выводить. В итоге слизь собирается, образуя капсулу – кисту.
У ребенка киста может возникнуть по причине заложенности протоков желез, а также в результате аллергической реакции на что-либо. Так же, одной из распространенных причин является сложность в качественной чистке носа маленьких пациентов.
Киста у детей часто бывает одонтогенной. Она может возникнуть во время болезненного прорезывания зубов. Дети, у которых выпадают молочные зубы, а за ними растут новые, так же подвержены воспалению и возникновению образований.
Самостоятельно обнаружить наличие патологии невозможно. Киста имеет признаки, которые можно спутать с простудными симптомами. Однако, стоит посетить доктора при обнаружении некоторых симптомов:
- частые боли в районе верхней челюсти;
- продолжительные мигрени;
- часто повторяющиеся заболевания гайморовых путей;
- постоянная заложенность носа без видимых причин (простуды);
- выделения из носа желтого цвета.
Диагноз устанавливается с помощью рентгеновского исследования. Для обнаружения кист используются такие диагностики:
- МРТ.
- Биопсия.
- Риноскопия.
- КТ (дает наиболее точные показания).
Согласно статистике, данное заболевание встречается у каждого десятого взрослого человека. Встречаются пациенты, которым медицинская помощь не обязательна. Многие живут с патологией, не подозревая о ее наличии. Но бывают и такие случаи, когда требуется срочное хирургическое вмешательство.
Данное кистозное образование у детей очень часто обнаруживается абсолютно случайно. Малыши и подростки находятся под наблюдением врачей и регулярно проходят медосмотры. Но родителям все же нужна рекомендация специалиста, если у ребенка заметны такие симптомы:
- боль под глазами при наклонах головы;
- асимметрия или припухлость лица;
- частые насморки или гаймориты;
- гнойные выделения из носа;
- головные боли.
При своевременном выявлении заболевания, киста у детей лечится безболезненно и быстро.
По мере роста кисты, замечается ухудшение состояния организма. При наличии таких признаков необходимо обращаться за медицинской помощью.
- ноющие боли в висках и глазах;
- постоянное чувство заложенности носа (даже если нос дышит нормально);
- неприятные ощущения в крыльях носа;
- повышенная температура.
Иногда киста увеличивается медленно и человек не чувствует дискомфорта. При достижении опасных размеров, данные симптомы возникают резко.
Детский организм быстрее реагирует на инородные образования, поэтому симптомы проявляются ярче. Поскольку в верхних пазухах находятся участки отвечающие за обоняние, ребенок может жаловаться, что не чувствует запаха. По этой же причине голос стает грубым или гнусавым.
Так же, маленький пациент может страдать от боли в ушах, или от их заложенности. Все потому, что гайморовы пазухи напрямую связаны с органами слуха.
Поскольку киста не является злокачественным образованием – перерасти в рак она не может. Однако, запущенная форма болезни может привести к неприятным последствиям:
- ухудшение зрения;
- синуситы и риниты;
- постоянные мигрени;
- дефицит кислорода в организме;
- деформация черепных костей.
Обнаружение кисты еще не значит, что необходима операция. Во избежание вышеперечисленных последствий, пациент с наличием недуга должен регулярно проходить осмотр врача. Периодические направления на рентген помогут ЛОРу контролировать степень сложности кисты. Если назначена операция, специалисты настоятельно рекомендуют сделать ее незамедлительно.
Внутренняя стенка кисты состоит из эпителиальной ткани. Выработка слизи и наполнение кисты продолжается постоянно. Секрет провоцирует рост образования, и при достижении определенных размеров (более 6 мм), кисту необходимо удалять.
В современной медицине кисту удаляют эндоскопом. Инструмент представляет собой тонкую трубку, которая оснащена окуляром и видеокамерой на конце. Во время операции хирург видит все происходящее на мониторе компьютера. Таким образом, вмешательство проводиться с повышенной точностью и безопасностью.
В некоторых случаях (например, при искривлении носовой перегородки) для удаления кисты пользуются лазерным методом.
Данное заболевание у детей часто протекает без симптомов. В таком случае врачи назначают наблюдательные мероприятия: регулярно посещать доктора и периодически делать снимки для контролирования роста кисты. Если образование достигает опасных размеров, назначается операция. Сегодня самой безопасной операцией для детей является микрогайморотомия – удаление кисты при помощи эндоскопа.
Для лечения кисты требуется комплексное лечение, которое назначает врач отоларинголог. Использование методов народной медицины может быть дополнением к медикаментозному лечению.
Для закапывания в нос пользуются такими народными средствами:
- Сок алоэ (капать в нос по 1 капле 3 раза в день);
- Заварка черного чая, эвкалипт и мед (соединить в равных частях и капать в нос по 1 капле 3 раза в день);
- Корень цикламена (с корня выжать сок и капать в нос по 2 – 3 капли по утрам);
- Сок черной редьки (помогает от головных болей, капать 5 капель в нос 3 раза в день);
Нужно измельчить большую луковицу до состояния кашицы. В стакане с горячей кипяченой водой растворить столовую ложку меда и луковую кашу. Настоять 5 часов, а затем тщательно процедить. Делать промывания носовой полости два раза в день.
Для приема внутрь используют:
- Настой из целебных трав. В равных количествах смешать сухую траву: шиповник, пырей, цвет сирени и хвощ. Для заваривания нужно взять 2 столовые ложки сбора, залить кипятком и настоять 1 ночь. Пить 3 – 5 раз в день, немного разбавляя кипяченой водой.
- Виноградный сок и алоэ. В равных частях смешать кашицу алоэ, сок и мед. Принимать по 1 чайной ложке до еды.
- Грецкий орех. Сделать настойку из скорлупы ореха и пить по столовой ложке натощак.
Старинные рецепты пользуются популярностью и сегодня. Многие медики одобряют поддержку основного лечения народными методами, но только не в случае кисты гайморовой пазухи. Врачи категорически запрещают какое-либо самостоятельное вмешательство в воспаленную полость носа. Это чревато серьезными последствиями:
- Притупление симптоматики.
- Аллергические реакции.
- Опасность отравления.
- Несовместимость с другими препаратами.
- Вызывание воспалений.
Почти во всех случаях киста возникает по причине аллергической реакции. Так как растительные, эфирные и масляные составляющие народных рецептов способны вызвать аллергию, опасность в таком лечении возрастает вдвойне.
При обнаружении верхнечелюстной кисты у ребенка, многие родители пытаются ограничиться лечением народными средствами. Но, к сожалению, такими действиями можно только навредить. При таком заболевании у детей, стоит знать несколько советов врачей:
- Нельзя смазывать нос изнутри медом.
- Не промывать нос ребенка с помощью настоев трав.
- Врачи запрещают ингаляции, основанные на травяных маслах.
- Нельзя закапывать нос травяными отварами и растительными маслами.
Чем младше ребенок, тем более он подвержен реакциям на аллергены. Также, при любых кистозных образованиях у детей, противопоказаны любые физиотерапевтические манипуляции!
Вы не уверены в правильности поставленного диагноза и назначенного Вам лечения? Ваши сомнения поможет развеять видеоконсультация специалиста мирового уровня. Это реальная возможность воспользоваться квалифицированной помощью лучших из лучших и при этом ни за что не переплачивать.
Истинная киста гайморовой пазухи может увеличиться и лопнуть. В результате вся жидкость, находящаяся внутри патологии выйдет наружу и вызовет воспаление всех тканей и органов поблизости. Если образование носит гнойный характер, то гной может поразить органы головного мозга. Это явление очень редкое, а его последствия почти во всех случаях приводит к необратимым осложнениям. В случае вскрытия кисты левой пазухи – возникает абсцесс или сепсис, которые чреваты летальным исходом.
Особо опасным случаем у детей является вскрытие образования во сне. Если ребенку будет сложно дышать из – за жидкости, то препятствия в дыхании могут привести к СОАС (синдром обструктивного апноэ сна). При данном синдроме может произойти остановка дыхания во сне.
Другая опасность для детей – это заражение инфекцией органов зрения, слуха и частей мозга. Лопнувшая киста у ребенка может так же закончится сердечно-сосудистыми заболеваниями по причине предыдущей нехватки кислорода.
источник
В организме человека могут находиться образования, о которых он даже не догадывается. Часто такие находки выявляются при медосмотрах и при инструментальных методах исследования по поводу сопутствующего заболевания. Таким образом выявляются кисты. Кисты не несут никакой опасности при условии, что их размеры небольшие. Кисты могут образовываться и в гайморовой пазухе. Есть специфический симптом, который свидетельствует о наличии кисты гайморовой пазухи. Причины, симптомы проявления и необходимость в лечении кисты гайморовой пазухи читайте в нашей статье.
Частое развитие ринита и/или гайморита на некоторое время прекращает аэрацию и насыщение воздухом гайморовой пазухи. При этом внутренние стенки гайморовой пазухи, которые представлены слизистой оболочкой, теряют возможность выполнять свои физиологические функции. Слизистая оболочка гайморовой пазухи имеет железы, секрет которых выделяется выводными протоками.
При воспалительных процессах в пазухе или частых ринитах выводные протоки желез слизистой оболочки гайморовой пазухи закупориваются. Так как жидкости некуда выходить, она застаивается в пазухе. Образовывается киста гайморовой пазухи, стенки которой представлены эпителием, который продолжает вырабатывать слизь. В кисте содержится жидкость, которой становится все больше.
Второй причиной развития кисты гайморовой пазухи является анатомическая особенность строения носа. Имеется в иду искривление перегородки носа, которое препятствует нормальному прохождению воздуха в пазуху. Также неправильное строение соустья, через которое воздух попадает в пазуху, тоже может иметь свои анатомические особенности или быть суженным после перенесенных часто рецидивирующих гайморитов. Патологии зубов также могут вызвать развитие кисты гайморовой пазухи. Инфекция от больных зубов распространяется на их корни, откуда процесс переходит в гайморову пазуху.
Киста гайморовой пазухи может проявиться спустя несколько лет после ее появления, а может и вовсе образоваться и самостоятельно пройти, не вызвав никаких симптомов. Часто кисту гайморовой пазухи обнаруживают во время рентгенографии черепа при остром гайморите или травмах. Редко киста гайморовой пазухи сильно тревожит пациента, что заставляет его обратиться за медицинской помощью. В некоторых случаях киста может быстро расти, вызывая такие симптомы:
- Постоянные выделения из носа слизистого характера или стекание слизи по задней стенке глотки.
- Заложенность носа и затруднение дыхания носом обычно при наличии кисты.
- Головная боль распирающего характера, которая усиливается при опускании головы.
- Частые рецидивы ринита и гайморита, который сопровождается гнойными выделениями из носа, повышением температуры, головной болью и общим недомоганием.
Специфический симптом, который свидетельствует только о наличии кисты гайморовой пазухи — периодическое выделение прозрачной ярко желтой жидкости из одного носового хода (на стороне поражения).
Выделение жидкости при кисте гайморовой пазухи бывает при резком опускании головы вниз или во время сна. Ночью, когда голова пациента находится в горизонтальном положении и все сосуды расширены, пациент может проснуться от ощущения якобы кровотечения из носа, но цвет вытекающей жидкости не красный, а желтый. Это указывает на переполнение кисты гайморовой пазухи, вследствие чего лишняя жидкость выходит наружу.
В большинстве случаев киста гайморовой пазухи является случайной находкой. Если у пациента есть жалобы, после сбора анамнеза и риноскопии доктор может определить наличие кисты гайморовой пазухи. Для подтверждения диагноза проводится рентгенография пазух носа, при необходимости делают КТ. В некоторых случаях требуется проведение диагностической пункции гайморовой пазухи.
Если киста выявлена случайно и не тревожит пациента, лечить ее не нужно. При периодическом вытекании жидкости из носовой полости лечение также не требуется. Если пациента тревожат такие симптомы, как постоянная заложенность носа, головные боли и частые гаймориты – лечение кисты обязательное.
Перед проведением лечения пациента должен осмотреть стоматолог для исключения причины кисты из-за больных зубов. Лечение кисты гайморовой пазухи только оперативное. При этом, если у пациента острый гайморит, операция откладывается.
При операции чаще используют доступ через разрез в верхней губе. Если у пациента искривлена перегородка носа, во время операции устраняют искривление перегородки и удаляют кисту гайморовой пазухи через соустье. После операции тампонируют носовые ходы.
Для профилактики кисты гайморовой пазухи необходимо регулярно посещать стоматолога и при первых симптомах обращаться к отоларингологу.
источник
Киста в носу образуется из слизистой оболочки и представляет собой полость с жидким содержимым внутри нее. Киста является доброкачественным патологическим образованием, которое может увеличиваться в размерах. В зависимости от причины появления и размеров отличаются симптомы заболевания и способы лечения.
Кистозные образования – одно из самых распространенных заболеваний человека. Пузырек с жидкостью может образоваться практически в любых тканях и органах. И носовая область не исключение.
Для формирования и роста киста пазухи носа использует муцин (слизь), продуцируемый железами слизистой оболочки. При закупорке железы, скапливающаяся слизь может стать причиной появления кистозного мешочка.
Кистозные новообразования делятся на 3 вида:
- истинные (ретенционные, мукоцеле) – образуются при нарушении выводных протоков желез слизистой на фоне воспалительных процессов;
- ложные – одиночные или множественные лимфангиэктатические скопления, отличаются отсутствием эпителиальной выстилки образования;
- врожденные – возникают в период эмбрионального развития при нарушении функций желез внутренних стенок носа.
Точное диагностирование вида заболевания влияет на выбор дальнейшего направления лечения. Истинные и ложные кисты в носовой полости при определенных условиях способны самостоятельно рассосаться. Их можно вылечить медикаментозным способом. Врожденные же не поддаются консервативному лечению, поэтому удаляются хирургически.
Для лучшего понимания причин возникновения кисты рассмотрим строение носовой полости.
Нос делится на две половины хрящевой перегородкой. В каждой перегородке есть по три хода, через которые воздух и попадает в легкие. Внутри носовых ходов воздух фильтруется особыми ворсинками, улавливающими частицы пыли и микробы. Накопленная грязь убирается вырабатываемой слизью. Слизь поступает в нос через протоки желез. Иногда она может там скапливаться, закупоривая протоки.
Длительная закупорка носовых проток приводит к патологическим изменениям строения слизистой оболочки и образованию в ней кист.
Причины закупорки протоков:
- Основная причина – наследственная предрасположенность;
- аллергические реакции;
- искривление хрящика носа;
- хронические воспалительные процессы полости носа – ринит, синусит и другие;
- новообразования в носу – полипы;
- аномальное строение носа, твердого неба и лицевых костей;
- инфекционные и воспалительные заболевания полости рта: зубов, десен – кариес и другие;
- анатомические особенности придаточных пазух;
- частая простуда.
Очень важно правильно определить причину заболевания и устранить ее. Это значительно увеличивает шансы, что киста рассосется сама собой, без лечебного вмешательства.
У детей киста развивается чаще всего из-за проблем с зубами. Болезни зубов в запущенном состоянии могут привести к одонтогенному гаймориту и развитию кистозной полости. Если причина болезни – проблемы с зубами, лечение следует начинать с них.
Симптомами обычно являются заложенность носа, насморк, головные боли и затрудненное дыхание. Из-за схожести симптомов с гайморитом или синуситом, следует обратиться к детскому лору, который по результатам обследования назначит подходящее лечение. В обследование должны входить рентгенограмма либо МРТ, либо компьютерная томография носа.
Киста в носу, особенно в придаточных пазухах может долгое время никак себя не проявлять. Малые размеры и визуальная недоступность скрывают симптомы. Большинство пациентов не знают о наличии у них кисты. Так киста постепенно заполняет всю носовую пазуху. При прогрессировании патология начинает проявлять себя такими симптомами:
- головная боль и головокружения;
- затрудненное дыхание, заложенность носа;
- неприятные ощущения в области верхней челюсти, переносицы, лба, глаз, нёба;
- частые рецидивы хронических болезней – ринита, синусита, гайморита;
- слизистые выделения из носа, часто с гноем;
При увеличении размеров кисты могут проявиться такие признаки:
- может сместиться глазное яблоко;
- образуются припухлости под глазами;
- ощущение присутствия постороннего предмета вносу.
Описанные выше симптомы имеет киста как левой придаточной пазухи, так и правой. Признаки похожи на острый инфекционный гайморит, поэтому в первую очередь нужно обратиться к специалисту для установления точного диагноза.
Существует две разновидности расположения патологии. Одна из них – киста левой пазухи носа. Кисты могут быть как одиночные, так и множественные. В случае левостороннего расположения новообразования одна или несколько полостей располагаются в левой области.
По симптоматике и способам лечения киста в правой пазухе не отличается от левостороннего расположения. Но стоит учесть, что расположение патологии с одной стороны не означает, что симптомы будут ярко выражены только слева или справа. Так же, как и общие признаки могут относиться к кисте, образованной лишь с одной стороны носа.
Одно из разновидностей кистозных новообразований носит название одонтогенной кисты и располагается в верхнечелюстных (или гайморовых) пазухах.
Причиной появления этого вида являются заболевания дальних (коренных) зубов. Кисты гайморовой пазухи делятся на два вида:
- радикулярные (околокорневые) — характеризуется нарушением целостности связок, удерживающих зуб в альвеоле, кортикальной пластинки кости, окружающей зуб, при травмах зубов.
- фолликулярные – образуются в связи с неправильным формированием или повреждением зубообразующего эпителия.
Заниматься самодиагностированием в случае данной кисты не правильно. Лишь обращение к квалифицированному врачу-отоларингологу служит залогом своевременного обнаружения болезни. Он проверит на наличие воспалительных процессов и выпишет направления на необходимые анализы.
Основным методом диагностирования патологии является рентгенография. Рентгенографическое обследование пазух носа, хоть и не дает очень точного результата по размерам и местонахождению кисты, но является доступным и надежным методом диагностики.
Самым точным способом определить наличие, расположение и размеры патологии является компьютерная томография.
Другие диагностические мероприятия, которые врач может применить для определения кисты:
- эндоскопическое исследование;
- мазки из носовых протоков;
- пункция;
- санация носовых проходов;
- биопсия тканей;
- стоматологический осмотр;
- анализы мочи и крови.
После установления полной картины обследования, врач назначает соответствующее лечение.
В большинстве случаев, киста в носу не доставляет неудобств пациенту. Поэтому некоторые не торопятся ее вылечить. Чем же чревато отсутствие своевременного лечения болезни?
При любом инфекционном заболевании полости носа есть риск занесения патогенных микроорганизмов в полость кисты. Это может привести к возникновению гнойных процессов, которые могут распространиться на близлежащие ткани и головной мозг.
При интенсивном росте новообразования оно способно занять все доступное пространство. Это приводит к:
- нарушению дыхания пациента;
- головным болям;
- недостатку кислорода;
- спазмированию сосудов.
Недостаток кислорода негативно сказывает на работе всех органов и систем организма.
Большая киста в носу во время сна может привести к остановке дыхания и смерти. Поэтому при появлении первых симптомов патологии следует немедленно обратиться к врачу.
Разрыв кисты опасен тем, что ее гнойное содержимое попадает в полость носа. Если пациент не обратился к врачу, это может привести к воспалительным процессам в прилегающих тканях и образованию в них некрозов.
Признаками лопнувшей кисты может быть спазм, выделение светло-коричневой жидкости из носа и предшествуемая этому головная боль.
В первую очередь необходимо провести очищение (санацию) полости носа сосудосуживающими каплями Називин, Санорин, Ксилен. Затем промыть нос физраствором (либо раствор морской воды) и применять Мирамистин 3 раза в день. А также безотлагательно необходимо обратиться к специалисту.
При интенсивном прогрессировании кисты самым действенным и надежным способом борьбы становится хирургическое удаление. Операция может проводиться несколькими способами:
Один из самых простых и не дорогих способов избавиться от кисты. В ходе операции вскрывается передняя стенка пазухи носа и через отверстие извлекается киста. В стационаре после операции пациент находится 1,5-2 недели.
- нарушение целостности стенок пазухи – после вскрытия, стенка зарастает рубцами;
- часто после операции появляются синусит, гайморит и другие заболевания;
- длительный этап реабилитации.
Обычно применяется как крайняя мера при наличии противопоказаний к другим видам операций.
Щадящий метод, при котором даже нет необходимости в наркозе (ставится местное обезболивающее). Никаких надрезов не производится, инструменты хирурга (эндоскоп) вводятся через нос (верхнечелюстную пазуху). Операция малоинвазивна и восстановление пациента происходит в течение нескольких дней.
Один из самых современных методов удаления с коротким сроком реабилитации. Пациент уже через несколько часов после операции уходит домой. Травмирование слизистой оболочки все так же велико, как у классической резекции.
С помощью специального светодиода, врач воздействует на больной участок и испаряет его. Лазерный луч оказывает противовоспалительный эффект и ускоряет регенерацию тканей.
Не рекомендуется операция если:
- присутствуют проблемы со свертываемостью крови;
- при беременности и кормлении грудью;
- есть тяжелые заболевания сердца.
Период восстановления зависит от вида проведенной операции. В это время пациент может чувствовать сильные головные боли. Для борьбы с ними врач назначает нестероидные противовоспалительные средства. Одним из них является Кеторол. При необходимости, возможно применение сосудосуживающих и антигистаминных средств.
Также периодически необходимо проходить рентгенографию для контроля процесса выздоровления.
К возможным послеоперационным осложнениям можно отнести:
- при несоблюдении пациентом правил ухода после операции возможно занесение инфекции в нос;
- возможное онемение в зоне оперативного вмешательства при повреждении нервных волокон;
- общее ухудшение самочувствия от пребывания под наркозом;
- кровотечение.
Перечисленные осложнения чаще всего возникают при выполнении операции классическим способом, а также при низкой квалификации медперсонала.
Применяется, когда кистозное образование не доставляет неудобств пациенту и не образует осложнений (разрывы, нагноения). В зависимости от причины появления патологии назначается соответствующее лечение.
Устранение причины, вызвавшей кисту может устранить и саму патологию!
Если причиной послужили болезни зубов, то начать нужно с них. Возможно, этого будет достаточно для борьбы с кистой. Лечение кисты на фоне прогрессирующего гайморита нужно также начинать с устранения причины.
Категорически запрещается прогревать носовые пазухи при подозрении на кисту. Это может спровоцировать новообразование на интенсивный рост.
В качестве лекарственных препаратов назначаются:
- Виброцил, Отривин, Назол, Називин – как сосудосуживающие вещества;
- Полидекса, Изофра, Фузафунгин – антибактериальные и противовоспалительные;
- Ринолюкс, Салин, Аквалор, Мореназал – снимают отечность и улучшают отток слизи;
- Нвзонекс, Авамис, Фликсоназе – стероидные препараты.
Используется для промывания полости носа от скапливающейся слизи. Назначается в комплексе с другими средствами. Оказывает противоотечное и восстанавливающее действие на слизистую оболочку.
Лечение травами и настоями можно использовать лишь как вспомогательное средство к основному лечению.
- При проявлении симптомов необходимо обратиться к врачу – ЛОРу. Тянуть с этим не стоит, так как киста проявляет себя уже при достаточно внушительных размерах и интенсивном росте.
- Пройти все назначенные врачом анализы и обследования
- В зависимости от причин возникновения, размеров и локализации врач совместно с пациентом принимает решение – лечить или удалять.
- Консервативное лечение должно проходить под наблюдением врача и периодическими рентгенографическими исследованиями (если позволяют средства – МРТ или КТ).
- При наличии показаний к удалению следует выбрать метод проведения операции и избавиться от патологии. Лучший выбор – эндоскопическая операция.
- Для противодействия рецидивам – соблюдать все рекомендации врача и профилактические мероприятия.
Предотвратить появление кистозного новообразования можно. Следует соблюдать ряд правил:
- вовремя лечить респираторные заболевания, не доводить до острых форм;
- своевременное лечение зубов и периодические осмотры стоматолога;
- ставить прививки от гриппа;
- вести здоровый образ жизни;
- при появлении симптомов, указанных в данной статье – обращаться к специалисту.
Киста в носовой пазухе явление неприятное, но излечимое. Соблюдение правил профилактики и своевременное обращение к докторам сводит к минимуму возникновение осложнений при лечении. Не тяните с визитом к врачу и не занимайтесь самолечением. Будьте здоровы!
При наличии подтвержденной кисты носовой пазухи необходимо предоставить в военкомат медицинские справки и заключения. Освобождения от армии патология не даст, но могут дать отсрочку на время лечения и реабилитации. После медкомиссии в военкомате дадут направление к лору. Лечение, скорее всего, будет оперативным (хирургическим), восстановление после которого 1-2 недели.
МКБ-10 это Международная классификация болезней десятого пересмотра. Киста носа относится к разделу «Другие болезни верхних дыхательных путей» и имеет код j34.0 — Киста или мукоцеле носового синуса.
источник