Ротовая полость больше, чем другие области подвержена воспалительным заболеваниям. Ретенционная киста слюнной железы чаще встречается в детском и юношеском возрасте. Образование приносит массу дискомфорта в повседневной жизни: нарушает процесс пережевывания и глотания пищи, изменяет речь. Кроме того, оно опасно возможными осложнениями.
- Что такое ретенционная киста слюнных желез
- Чем опасно заболевание
- Излюбленная локализация ретенционных кист
- Малые слюнные железы
- Подъязычные
- Околоушные
- Подчелюстные
- Диагностика и методы лечения
- Удаление ретенционной кисты: подготовка и ход операции
- Что ожидает в послеоперационном периоде
Окклюзионная пробка, перекрывающая проток слюнной железы ведет к формированию полости из соединительной ткани, наполненной прозрачным слизистым содержимым. Это безболезненное выпячивание имеет розовый цвет. При разрастании и растяжении оболочки приобретает синюшный оттенок.
Ретенционная киста не стабильна, она постепенно увеличивается в размере за счет накопления слюнного экссудата в полости. Встречаются однокамерные, реже многокамерные образования.
При формировании полости внутри паренхимы, киста прощупывается, как плотный гиперемированный узелок – это более опасный вид. Закупорка железы не «рассасывается сама собой», заболевание требует квалифицированной помощи, поскольку без надлежащего лечения происходит ее воспаление.
Нарушение оттока слюнного секрета бывает полным или частичным. Основными причинами явления становятся:
- травмы инородным телом, некачественными зубными пломбами или протезами;
- образование слюнного камня;
- сдавливание протока опухолевидными образованиями.
У детей травмирующим фактором становятся растущие резцы.
Провоцирующие формирование кист факторы:
- недостаточный гигиенический уход;
- наличие кариозных полостей;
- хронические воспалительные процессы полости рта;
- курение.
Чаще всего заболевание встречается в возрасте до 12 лет. У новорожденных процент возникновения невелик. Здесь основная причина – внутриутробное нарушение развития.
Кистозное образование не относится к патологиям, угрожающим жизни человека, но это не значит, что болезнь безопасна. Самое частое последствие – инфицирование, развитие абсцесса (локального нагноившегося очага) или флегмоны (разлитого гнойного процесса).
У детей киста значительных размеров деформирует уздечку языка, нарушает формирование речи. Часто отмечаются рецидивы – периодическое опорожнение полости и повторное наполнение ее экссудатом.
Удаление образования в начальном процессе всегда проходят легче. Хирургическое вмешательство на запущенной стадии повышает риск травмирования лицевого нерва.
При диагностировании кист на малую слюнную приходится около 55 % — это наиболее часто встречаемый вид. Подъязычная занимает 35%, остальные 10% делят между собой околоушная железа и подчелюстная. Каждая из них имеет свою клиническую картину и место локализации.
Это подвижный узелок с прозрачным содержимым, не более сантиметра в диаметре. Для него характерен медленный рост и безболезненность. Излюбленная локализация – слизистая нижней губы, а также внутренняя сторона щек.
В медицинской терминологии – ранула, располагается у основания языка. Образование с прозрачными стенками имеет синеватый оттенок. Ретенционная киста подъязычной железы может достигать значительных размеров, затрудняя речь и пережевывание пищи. Иногда наблюдается опорожнение при случайной травме, после чего полость наполняется вновь.
Описывается, как односторонняя отечность и асимметрия лица. Обнаруживается с внутренней стороны у угла челюсти. Это безболезненное подвижное образование, склонное к нагноению.
Обнаруживается в подчелюстной зоне большой слюнной железы. Прощупывается, как эластичная подвижная округлость. Быстрое увеличение визуально сглаживает контур лица, деформирует его.
Предварительный диагноз ставится на основе клинических проявлений. Стандартные лабораторные анализы в этом случае дают мало информации. Обследование проводят методом УЗИ, рентгенологического исследования с применением контрастного вещества. Обязательной считается пункция образования, биохимический и цитологический анализ взятого материала.
Дифференциальная диагностика – исключение из подозрения доброкачественных (липома, дермоид, гемангиома) и злокачественных опухолей. Кроме того, клинические признаки кист схожи с лимфаденитом.
Единственное эффективное лечение, позволяющее полностью избавиться от проблемы – оперативное. В зависимости от расположения кисты доступ осуществляется из ротовой полости или наружно. Удаление ретенционной кисты малой слюнной железы проводят методом «вылущивания» из слизистой под инфильтративной анестезией. В других случаях применяется: дренирование железы, ее удаление, иссечение окружающих тканей.
Лечение народными средствами не избавляет от образования, но нацелено на профилактику воспалительного процесса. Среди эффективных рецептов для полоскания:
- раствор пищевой соды и соли, в равных пропорциях;
- разведенные в стакане воды комнатной температуры 10 мл масла эвкалипта;
- отвар ромашки, шалфея или календулы.
Если подтвержден диагноз – ретенционная киста малой слюнной железы, лечение проводится оперативное с применением местного обезболивания. Это несложная операция, длящаяся 30 – 50 минут, но и она требует подготовки пациента:
- сбор анамнеза на наличие аллергических реакций;
- анализ крови на уровень, гемоглобина и протромбина;
- анализ на инфекции, передающиеся гемотрансмиссивным путем;
- флюорография.
За неделю до оперативного вмешательства вводят паузу на прием лекарственных средств, за исключением жизненно необходимых.
Если используется инфильтрационная анестезия, в день операции, разрешается легкий завтрак в небольших порциях. Ретенционная киста малой слюнной железы устраняется в условиях амбулатории доступом через рот:
- После обезболивания проводится разрез слизистой над участком, где расположена киста.
- Образование «вылущивается» из ткани, ножка перевязывается и обрезается.
- Рана дренируется для предотвращения скопления экссудата.
- Ушивание происходит рассасывающимися нитями, не требующими удаления впоследствии.
- Накладывается асептическая повязка.
Иссеченные ткани направляются на цитологическое и гистологическое исследование для исключения злокачественной направленности. Как выглядит рана после удаления видно на фото.
Особое значение для предотвращения постоперационных осложнений имеет уход и диета в последующие 5 – 7 дней. Рана обрабатывается соответственно врачебным рекомендациям, запрещается самостоятельно удалять дренаж. При усилении отечности, повышении температуры, выделении гнойного содержимого из раны необходимо срочно обратиться за консультацией к врачу.
В первую неделю из питания исключаются острые и кислые блюда, противопоказана горячая и грубая пища. Диета состоит из протертых продуктов комнатной или теплой температуры. Каждый прием пищи заканчивается полосканием раствором пищевой соды или травяным отваром.
Образования на слюнных железах нельзя игнорировать. Использование народных рецептов не должно быть длительным особенно, если нет ощутимого результата от их применения. Чем раньше начато лечение кисты, тем менее безболезненным и быстрым окажется восстановительный период.
источник
В слюнных железах развиваются все виды патологических процессов: воспалительные, опу-холеподобные образования (кисты) и опухоли. В детском возрасте чаще встречаются воспалительные процессы (сиаладениты), на втором месте по частоте встречаемости — кисты слюнных желез, опухоли слюнных желез встречаются достаточно редко, имитируя своими проявлениями воспалительные процессы аналогичной локализации (лимфадениты различной этиологии), и представляют значительные трудности в дифференциальной диагностике (как малых слюнных желез, так и больших).
В детском возрасте кисты чаще наблюдаются в малых слюнных железах (около 5 % от общего числа поликлинических больных), а в группе больших слюнных желез — в подъязычной слюнной железе и составляют около 60 % от всех кистозных образований той же локализации и около 40 % приходится на кистозные лимфангиомы. Проявление кист в поднижне-челюстной и околоушной слюнной железе в период детского возраста следует ставить под сомнение. На наш взгляд, как правило, это проявление кистозных форм лимфангиомы, однако этот вопрос требует более подробного изучения.
Частота обнаружения ретенционных кист малых слюнных желез в разных анатомических областях находится в прямой зависимости от плотности расположения желез.
Считается, что причиной ретенционных кист является травма. В наших наблюдениях травма выявлена лишь у 18 % детей.
Дифференциальную диагностику необходимо проводить чаще всего с папилломами, особенно когда ретенционная киста длительно существует и локализуется по линии смыкания зубов, так как из-за хронической травмы появляются участки ороговения, что имитирует папиллому.
Существует несколько методов хирургического лечения ретенционных кист малых слюнных
желез — иссечение (цистотомия, цистэктомия, цистаденэктомия), криодеструкция, использование радиоволновой хирургии. Цистаденэкто-мия, т.е. полное удаление кисты вместе с исходной подъязычной слюнной железой, является наиболее радикальным методом лечения, исключающим возможность рецидива кисты.
При ретенционных кистах подъязычных слюнных желез появившееся в полости рта опухолевидное образование медленно увеличивалось в размере, нередко опорожнялось, и тогда выделялось вязкое, бесцветное или желтоватого цвета содержимое кисты, редко с примесью крови. Образование заметно уменьшалось, но полностью не исчезало, и через некоторое время больные отмечали, что оно вновь появлялось и достигало прежних размеров либо становилось больше.
При больших кистах в виде песочных часов определялось округлой формы, с гладкой поверхностью, мягкое, безболезненное при пальпации опухолевидное образование в подпод-бородочной и поднижнечелюстной областях, покрытое неизмененной в цвете кожей, а при бимануальной пальпации образование перемещалось в подъязычную область и определялось под слизистой оболочкой дна полости рта.
Возможность такого анатомо-топографиче-ского расположения обусловлена особенностями развития подъязычной слюнной железы, когда отдельные дольки ее формируются под musculus mylohyoideus, предопределяя образование таких кист.
Наиболее важными клиническими признаками при дифференциальной диагностике являются локализация и положение образования на соответствующей половине дна полости рта при истинной ретенционной кисте подъязычной слюнной железы; при лимфангиоме и дер-моидных и эпидермоидных кистах обнаруживали растяжение уздечки языка, переход купола кисты на противоположную сторону, чего никогда не бывает при ретенционной кисте.
При ретенционных кистах слизистая оболочка дна полости рта и оболочка кисты чаще была слегка синюшного цвета, прозрачная. При лим-фангиоме — прозрачной, но более желтоватой и темно-багрового цвета при ее воспалении. При пальпации ретенционная киста имеет мягкоэ-ластичную консистенцию, тогда как лимфан-гиома более упругая, плотная за счет толщины оболочки. При лимфангиоме часто выявляются характерные изменения на языке и слизистой
оболочке полости рта — пузырьки с прозрачным содержимым.
Из дополнительных методов диагностики мы рекомендуем применять ультразвуковое исследование, так как сиалография — инвазивный и трудновыполнимый метод, компьютерная томография дорогая, а магнитно-резонансная томография малоинформативна при данной патологии.
Ретенционные кисты подъязычной слюнной железы имеют характерную ультразвуковую картину — при продольном сканировании подъязычной области киста представляет собой жидкостное образование овальной формы с дистальным усилением эхо-сигнала.
Опухоли слюнных желез у детей встречаются редко — от 1,5 до 4 % от всех новообразований человека, из них доброкачественные около — 60% (плеоморфные аденомы, циста-денолимфомы), злокачественные — 10-46 % (мукоэпидермоидные карциномы), что является одной из причин трудности их диагностики. Кроме того, в клиническом проявлении они имитируют воспалительные заболевания крупных слюнных желез и лимфатических узлов соответствующей локализации. Ошибки в диагностике обусловлены высокой частотой воспалительных процессов слюнных желез у детей (хронических паренхиматозных паротитов, инфекционных паротитов), лимфаденитов соответственной локализации и традиционно первичным обращением к участковому педиатру в неспециализированное лечебное учреждение.
Дети или ближайшие родственники замечают наличие безболезненного узлового образования, когда оно достигает 1-2 см. Первоначально почти во всех случаях наличие объемного процесса расценивается как лимфаденит околоушно-жевательной области или неспецифический паротит, и дети получают противовоспалительную терапию и физиотерапевтическое лечение. Лишь дальнейший рост образования и его уплотнение вызывают подозрения на наличие опухолевого поражения. Таким образом, несмотря на относительную доступность для диагностики околоушных и поднижнечелюстных слюнных желез, далеко не всегда диагноз бывает своевременным.
Ошибки в постановке диагноза направившего учреждения составляют до 100 %.
Наиболее сложны в дифференциальной диагностике с опухолью слюнных железы хронические лимфадениты различного происхожде-
ния при их локализации вне- и внутри железы. Уточнить диагноз необходимо по совокупности данных анамнеза, результативности лечения при его проведении в сроки, не превышающие 10-14 дней, данных эхографии, контрастной рентгенографии и цитологического исследования пунктата.
Опухоли слюнных желез могут возникать из эпителия любого отдела протоковой системы, при этом наиболее подвержен малигни-
зации эпителий вставочных отделов. Нельзя исключить малигнизацию двух видов клеток-предшественников и более с образованием опухоли, содержащей соответственно несколько различных типов клеточной дифференцировки. Это свидетельствует о том, что малигнизация в этих случаях происходит на уровне полипотент-ных (стволовых) клеток и дает возможность понять причину ультраструктурного полиморфизма опухолей слюнной железы.
Рис. 5.1.Ребенок 15 лет. Папиллома правого угла рта
Рис. 5.2.Ребенок 3 лет. Множественные невусы: а — пигментно-волосатый невус правой щечной области; б-пигментно-волосатый невус левой околоушно-жевательной области; в — пигментно-волосатый невус затылочной области; г — обширный пигментно-волосатый невус спины; д — пигментно-волосатый невус наружной поверхности области коленного сустава
Рис. 5.3.Ребенок 3 мес. Пигментный волосатый невус правой подглазничной, щечной, околоушно-жевательной, височной областей (а, б); в, г — тот же ребенок в 1,5 года
Рис. 5.4.Ребенок 7 лет. Пигментный волосатый невус левой подглазничной, надглазничной, околоушной, височной областей. Пигментный волосатый невус верхней губы слева
Рис. 5.5.Ребенок 5 лет. Пигментный волосатый невус лобной, правой надглазничной, околоушно-жевательной, височной областей, волосистой части головы
Рис. 5.6.Ребенок 8 лет. Папиллома слизистой оболочки нижней губы справа
Рис. 5.7.Ребенок 12 лет. Папилломатоз слизистой оболочки альвеолярного отростка верхней челюсти слева
Рис. 5.8.Ребенок 5 лет. Папилломатоз слизистой оболочки верхней губы и щеки слева
Рис. 5.9.Ребенок 5 месяцев. Железа Серра на альвеолярном отростке нижней челюсти слева (а). Множественные железы Серра на альвеолярном отростке верхней челюсти справа и слева (б)
Рис. 5.10.Ребенок 5 лет. Фиброма альвеолярного отростка в области зубов 51, 52 с нёбной поверхности
Рис. 5.11.Ребенок 8 лет. Фиброма язычка
Рис. 5.12.Ребенок 14 лет. Генерализованный фиброматоз десен
Рис. 5.13.Ребенок 8 лет. Пиогенная гранулема верхней губы справа (а). Ребенок 14 лет. Пиогенная гранулема верхней губы слева (б)
Рис. 5.14.Ребенок 12 лет. Миобластомиома боковой поверхности языка
Рис. 5.15.Ребенок 8 лет. Обширная венозная ангиодисплазия правой щечной области, наружного уха: а — внешний вид; б — клинические проявления в полости рта; в — ангиографическая картина венозной ангиодисплазии: позднее контрастирование деком-пенсированных вен. Вены значительно расширены, извиты
Рис. 5.16.Ребенок 13 лет. Ангиодисплазия в форме артериовенозных коммуникаций с поражением нижней челюсти слева: а — внешний вид больного. Увеличение объема мягких тканей левой щечной области, усиление сосудистого рисунка кожи; б — в полости рта: слизистая оболочка гипермирована, гипертрофирована, имеются ангиоматозные разрастания. Зубы дистопированы, подвижны, отмечается неудовлетворительная гигиена полости рта; в, г, д — на серии рентгенограмм: диффузное увеличение объема нижней челюсти, истончение коркового слоя, выраженная деструкция губчатого вещества; структуры губчатого вещества имеют крупную ячеистость (до 4-5 мм). Нарушение формирования корней зубов, отставание их развития, резорбция межальвеолярных перегородок. Появление резорбции межальвеолярных перегородок и истончение кортикальной пластины нижней челюсти (продолжение рис. на с. 165)
Продолжение. е — УЗИ, режим ЦДК: определяются дополнительные извитые сосудистые структуры; ж-УЗИ, режим импульсно-волновой допплерографии: определяется высокоскоростной турбулентный кровоток; з, и — на ангиограмме пациента с артерио-венозными коммуникациями определяются: гиперваскуляризованная зона (проекция деструкции тела нижней челюсти), расширенные сосуды, увеличение их количества, аномалийный переток (афферент) с противоположной стороны на сторону поражения, визуализируется дренажная вена на стороне поражения; к, л, м — макропрепарат нижней челюсти. Тотальная деструкция костной ткани с прорастанием сосудов в толщу кости. Резко расширена нижняя луночковая артерия
Рис. 5.17.Ребенок 4 месяцев. Капиллярно-кавернозная гемангиома левой околоушно-жевательной области: а — внешний вид; б — ангиограмма. Контрастирование зоны сосудистого образования в артериальной и венозной фазе; в — УЗИ, режим ЦДК
Рис. 5.18.Ребенок 1 года. Капиллярно-кавернозная гемангиома левой околоушно-жевательной области, нижней губы с выраженным экзофитным ростом: а — внешний вид; б — УЗИ, режим ЦДК: определяется образование неоднородной структуры с наличием жидкостных участков (каверны) и патологической васкуляризации; в — УЗИ, режим импульсно-волновой доппле-рографии: определяется кровоток артериального типа, линейная скорость 50 см/с: в проекции образования определяются множественные сосуды
Рис. 5.19.Ребенок 10 месяцев. Капиллярно-кавернозная гемангиома правой околоушно-жевательной области, нижней губы с выраженным экзофитным ростом
Рис. 5.20.Ребенок 9 месяцев. Капиллярно-кавернозная гемангиома губы слева, кончика и левого крыла носа. Артериовенозные свищи мягких тканей верхней губы. а — внешний вид; б — УЗИ, режим ЦДК: определяется образование с наличием извитых сосудистых структур; в — УЗИ, режим импульсно-волновой допплерографии: определяется кровоток артериального типа, линейная скорость 70 см/с.; г — ангиографическое исследование сосудов. Определяется зона гиперваскуляризации с перетоками на противоположную сторону
Рис. 5.21.Ребенок 16 лет. Ангиодисплазия в форме артериовенозных коммуникаций с поражением верхней челюсти справа: а, б — внешний вид; в — клинические проявления в полости рта: деформация альвеолярного отростка, ангиоматозные разрастания слизистой оболочки, дистопия зубов в зоне поражения; г — УЗИ, режим ЦДК: определяются дополнительные извитые сосудистые структуры; д — МР-ангиограмма, значительно увеличенные сосуды, не имеющие анатомической принадлежности. Левая половина головы гиперваскуляризирована; е — МР-ангиограмма, a. ophtalmica sin. увеличена в несколько раз, является одним из основных магистральных сосудов, питающих зону поражения; ж, з — 30-реконструкции;и — ортопантомограмма. Деструкция костной ткани верхней челюсти, скуловой кости слева (продолжение рис. на с. 169)
Рис. 5.22.Ребенок 13 лет. Состояние после эмболизирующей и склерозирующей терапии гемангиомы средней зоны лица. Мультиспиральные компьютерные томограммы: а, б — 3D-реконструкции; в — MPR в коронарной проекции; г — MPR в сагиттальной проекции.
В обеих щечных областях с распространением на мягкие ткани и хрящевые структуры носа, полости рта, обеих орбитах, правой подвисочной и крылонёбной ямках определяются конгломераты эмболизирующего материала
Рис. 5.23.Ребенок 10 месяцев. Венозная ангиодисплазия правой половины верхней губы, правой подглазничной
Рис. 5.24.Ребенок 1,5 лет. Венозная ангиодисплазия правой половины верхней губы: а — внешний вид; б — УЗИ, режим ЦДК: определяется образование с наличием в проекции расширенных вен (компрессионные пробы положительные)
Рис. 5.25.Ребенок 3 месяцев. Капиллярная гемангиома наружного носа с экзофитным ростом
Рис. 5.27.Ребенок 2 недель. Капиллярная гемангиома правой щечной области
Рис. 5.26.Ребенок 4 месяцев. Капиллярно-кавернозная гемангиома верхней губы слева и левого крыла носа с экзофитным ростом, артериовенозные свищи мягких тканей верхней губы
Рис. 5.28.Ребенок 3 недель. Капиллярно-кавернозная геман-гиома верхней губы с экзофитным ростом, артериовенозные свищи мягких тканей верхней губы
Рис. 5.29.Ребенок 2 лет. Обширная капиллярно-кавернозная гемангиома левой половины головы с выраженным экзофит-ным ростом
Рис. 5.30.Ребенок 8 месяцев. Обширная капиллярно-кавернозная гемангиома правой половины головы с выраженным экзофитным ростом
Рис. 5.31.Ребенок 3 месяцев. Обширная капиллярно-кавернозная гемангиома носа, правых подглазничной и щечной областей, верхней губы с выраженным экзофитным ростом. Ар-териовенозные свищи мягких тканей зоны поражения
Рис. 5.32.Ребенок 5 лет. Обширная венозная ангиодисплазия левой половины лица. Расширенные порочно развитые венозные сосуды располагаются в поверхностных слоях кожи и подкожно-жировой клетчатке
Рис. 5.33.Ребенок 14 лет. Венозная ангиодисплазия левой подглазничной области
Рис. 5.34.Ребенок 12 лет. Венозная ангиодисплазия слизистой
Рис. 5.35.Ребенок 8 лет. Венозная ангиодисплазия языка: а — внешний вид; б — макропрепарат
Рис. 5.36.Ребенок 6 лет. Телеангиоэктазии
Рис. 5.37.Ребенок 9 лет. Обширная капиллярная ангиодисплазия левой половины лица. Синдром Штурге-Веббера-Краббе
Рис. 5.38.Ребенок 3 лет. Лимфангиома правой щеки и верхней губы (а). Тот же больной на этапе хирургического лечения (б)
Рис. 5.39.Ребенок 14 лет. Лимфангиома языка, дна полости рта, подбородка (а). Тот же больной. Открытый прикус, пузырьки на слизистой оболочке дна полости рта (б)
Рис. 5.40.Ребенок 5 месяцев. Обширная лимфангиома языка, дна полости рта, шеи
Рис. 5.41.Ребенок 3,5 года. Лимфангиома правой половины лица: а — внешний вид. б — УЗИ, В-режим: определяется образование жидкостного характера с наличием эхогенной взвеси, в проекции дна полости рта — жидкостные включения (каверны), отмечается «слоистость» перегородок
Рис. 5.42.Ребенок 16 лет. Доброкачественное объемное образование левой поднижнечелюстной области — лимфангиома. Мультиспиральные компьютерные томограммы: а, б — 3D-реконструкции; в — MPR аксиальный срез; г — MPR в кососагитталь-ной проекции.
В левой подчелюстной области отмечается увеличение объема мягких тканей за счет наличия образования неправильно овальной формы, с четкими, ровными контурами, размерами 44,5×22,7×22,9 мм. Данное образование интимно прилежит по латерально-нижней поверхности к челюстно-подъязычной мышце и оральной пластинке тела и незначительно ветви нижней челюсти слева, четко от них отграничено и имеет относительно однородную структуру
Рис. 5.43.Ребенок 3 лет. Лимфангиома лица
Рис. 5.44.Ребенок 11 лет. Лимфангиома левой околоушно-жевательной, поднижнечелюстной областей, шеи (а). Та же больная после хирургического лечения (б)
Рис. 5.45.Ребенок 7 лет. Кистозная лимфангиома левой поднижнечелюстной области, шеи
Рис. 5.46.Ребенок 9 лет. Лимфангиома верхней губы (а). Тот же больной после хирургического лечения (б)
Рис. 5.47.Ребенок 4 лет. Лимфангиома верхней губы (а). Та же больная на этапе хирургического лечения (б)
Рис. 5.48.Ребенок 15 лет. Лимфангиома нижней трети лица, дна полости рта, языка, шеи. Пузырьки на коже подбородка
Рис. 5.49.Ребенок 10 лет. Поверхностная ограниченная лимфангиома спинки языка
Рис. 5.50.Ребенок 5 лет. Воспаление диффузной лимфангиомы правой половины языка
Рис. 5.51.Ребенок 3 лет. Лимфангиома левой щеки, верхней губы, боковой поверхности носа (а). Та же больная после многоэтапного хирургического лечения (16 лет) (б)
Рис. 5.52.Ребенок 12 лет. Лимфангиома левой щеки, подбородка. Пузырьки на коже (а). Тот же больной после криотерапии (б)
Рис. 5.53.Ребенок 14 лет. Нейрофиброматоз I типа правой половины лица
Рис. 5.54.Ребенок 12 лет. Нейрофиброматоз I типа правой половины лица: а — внешний вид; б — рентгеновский снимок костей лица в носоподбородочной проекции
Рис. 5.55.Ребенок 14 лет. Нейрофиброматоз I типа правой половины лица
Рис. 5.56.Ребенок 10 лет. Нейрофиброматоз I типа правой
Рис. 5.57.Ребенок 15 лет. Плеоморфная аденома правой околоушной слюнной железы
Рис. 5.58.Ребенок 12 лет. Кистозная лимфангиома дна рта
Рис. 5.59.Ребенок 14 лет. Ретенционная киста левой подъязычной слюнной железы в форме песочных часов
Рис. 5.60.Ретенционная киста левой подъязычной слюнной железы
Рис. 5.61.Ребенок 13 лет. Ретенционная киста правой подъязычной слюнной железы
Рис. 5.62.Ретенционная киста малой слюнной железы нижней губы
Рис. 5.63.Ребенок 7 лет. Ретенционная киста малой слюнной железы на нижней поверхности языка
после пластики уздечки языка
Рис. 5.64.Ребенок 12 лет. Ретенционная киста Бландин-Нуновской слюнной железы: а — внешний вид; б — УЗИ, В-режим: определяется жидкостное образование овальной формы с наличием капсулы; в — вид кисты во время оперативного вмешательства; г — макропрепарат
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Да какие ж вы математики, если запаролиться нормально не можете. 8225 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Киста слюнной железы что это такое и как лечить? Лечение кист околоушной, подчелюстной, подъязычной и малой слюнных желез
В отличие от других стоматологических заболеваний, кисты слюнных желез встречаются гораздо реже, чем привычные стоматиты или пародонтиты. Многие пациенты не догадываются об их наличии, обнаруживая новообразование по чистой случайности при самостоятельном осмотре полости рта или во время стоматологического приема. Первой реакцией на внезапное появление кисты зачастую является испуг. Стоит ли паниковать и насколько опасна данная патология?
- Киста слюнной железы – что это такое?
- Причины образования
- Симптомы и признаки
- Киста слюнной железы у ребенка
- Классификация
- Киста околоушной слюнной железы
- Киста подчелюстной слюнной железы
- Киста подъязычной слюнной железы
- Кисты малых слюнных желез
- Методы диагностики и специфические симптомы
- Пункция
- Лечение
- Хирургическое лечение
- Как удаляют кисту во время операции
- Что делать после удаления
- Лечение без операции
- Рецидивы и как их избежать
Кисты слюнных желез — это подвижные образования, носящие доброкачественный характер. Они формируются из фиброзной ткани и внешне представляют собой пузырьки различного диаметра, заполненные прозрачной или мутно-желтой жидкостью.
Образование кист происходит безболезненно и незаметно для больного. Заболеванию подвержены пациенты любого пола и возраста. Тем не менее, особенно часто кисты возникают у детей и молодых людей до 30-35 лет. Излюбленными местами локализации кист являются мягкое небо, слизистые щек и губ.
Основной причиной формирования кисты слюнной железы является закупорка выводных протоков и дальнейшее нарушение оттока слюны в ротовую полость. Постоянно выделяемый секрет начинает скапливаться в ограниченном пространстве и сгущаться. В итоге он растягивает окружающие ткани, образуя вокруг себя плотную капсулу с жидким содержимым.
Закупорка может возникнуть вследствие различных этиологических факторов:
- сиалоаденит, гингивит;
- травма слизистой оболочки с последующим проникновением в ранку болезнетворных агентов;
- травма самой слюнной железы (посттравматическая киста);
- врожденные анатомические особенности строения протоков (узость, наличие «слепых» ответвлений);
- изменение химического состава слюны, при котором происходит сгущение секрета и отложение конкрементов в протоках (вследствие гормональных нарушений или приема определенных медикаментов);
- рост опухоли рядом со слюнной железой (по мере ее увеличения будет происходить сдавливание протоков и искусственное нарушение их проходимости).
Немалую роль играют также и вредные привычки пациента, неудовлетворительная гигиена полости рта, длительное соблюдение определенного рациона питания с преобладанием белковых продуктов.
Кистозные новообразования слюнных желез обладают характерной симптоматикой:
- возникновение подвижного шарика под языком, на губе (со внутренней стороны) и в других типичных местах локализации кист;
- постепенный рост образования;
- отсутствие каких-либо болевых ощущений.
При случайном вскрытии оболочки кисты (например, при жевании) происходит высвобождение жидкого содержимого пузырька и резкое уменьшение его в размерах. Однако через короткий промежуток времени киста вновь появляется на том же самом месте. Иногда новообразования достигают такого диаметра, что пациенту становится неудобно разговаривать (происходит нарушение дикции) или принимать пищу.
Кисты слюнных желез у детей (в том числе и у грудничков) возникают по тем же причинам, что и у взрослых, и носят абсолютно идентичную симптоматику. Единственное, с чем могут возникнуть осложнения — это своевременное обнаружение образований (ввиду застенчивости ребенка, его страха перед врачом или неспособности точно дать описание беспокоящим его факторам). Удаление кисты у младенца должно проводиться только квалифицированным специалистом из-за высокого уровня сложности проводимой операции и риска возникновения рецидива.
Кисты принято классифицировать по 2 критериям: в зависимости от места расположения (вида пораженной железы) и причины возникновения. Для систематизации кистозных образований, возникших вследствие различных этиологических факторов, предложена следующая классификация:
- ретенционные кисты (истинные) — появляются из-за механической обструкции протоков;
- посттравматические (ложные) — образуются путем заращения протока грубой рубцовой тканью после его травматизации.
По месту локализации кисты делятся на:
Кроме того, кисты могут быть дермоидными (состоящими из эпидермиса и его производных) и железистыми (аденома).
Образование имеет шаровидную форму и располагается чаще всего только с одной (левой или правой) стороны внутри полости рта возле ушной раковины. В результате лицо теряет симметричность. Кожа над кистой не меняет цвета и температуры, легко собирается в складку. «Стерильная» киста не доставляет проблем (кроме эстетических).
Но в случае присоединения инфекционного процесса и воспаления появляются характерные симптомы:
- пальпация этой области становится резко болезненной;
- образование «давит шею»;
- наблюдается гиперемия;
- нарушается конфигурация височно-нижнечелюстного сустава.
Данная киста локализуется в области нижней челюсти, отличается наличием феномена флюктуации (четкого ощущения жидкого содержимого в замкнутом пространстве, определяемого при пальпации) и способностью разрастаться, захватывая подъязычную область. При отсутствии должной терапии новообразование может вызывать значительные лицевые деформации.
Формируется под основанием языка, имеет шаровидные или овальные очертания и необычный голубовато-серый оттенок.
При увеличении в размерах киста провоцирует смещение уздечки языка, мешает нормальной речи и приему пищи. После ее самопроизвольного опорожнения на некоторое время наступает облегчение, которое затем сменяется дискомфортом по мере заполнения кисты секретом.
При образовании кист малых слюнных желез пациенты жалуются на мелкие прозрачные пузырьки, обычно локализующиеся на нижней губе.
Образования настолько маленькие в размере, что долгое время могут оставаться незамеченными. Однако по мере их роста пузырек начинает мешать, упираясь в передние резцы, и, в конце концов, лопаясь. После опорожнения его содержимого процесс запускается заново.
Несмотря на ряд специфических признаков, которые очевидны уже после сбора анамнеза и визуального осмотра, врачи все же отправляют пациентов на проведение методов дополнительной диагностики для уточнения диагноза и исключения заболеваний со схожими признаками.
Основными способами диагностики являются:
- выявление кист на УЗИ;
- рентгенография железы и ее протоков;
- пункция железы с описанием цитологической картины содержимого.
В некоторых случаях целесообразно использование КТ или МРТ.
Пункция слюнной железы – это прокол и забор ее внутреннего содержимого для дальнейшего гистологического, цитологического и биохимического анализа полученного секрета. Она необходима для исключения злокачественного характера новообразования (проведения дифференциальной диагностики с раком) и является одним из основных и наиболее важных методов дополнительной диагностики.
Самым эффективным методом лечения, позволяющим избавиться от кисты слюнной железы, является хирургическое вмешательство. Использование медикаментозных препаратов и физиотерапии целесообразно только после удаления новообразования. Такая комплексная терапия позволит свести риск послеоперационных осложнений к минимуму и исключит рецидив заболевания.
Операция проходит безболезненно (благодаря современным препаратам, используемым для местной анестезии). Осуществляется внутриротовым или внеротовым способом (крупные железы подлежат удалению через наружный разрез, мелкие — через внутренний). По завершению манипуляций хирург сближает края раны и накладывает саморассасывающиеся кетгутовые швы.
Оперативное лечение кисты производится 2 способами:
- вскрытие кисты, извлечение ее содержимого и выскабливание тканей, формирующих полость;
- удаление образования вместе с пораженной слюнной железой.
Выбор типа хирургического вмешательства зависит от тяжести заболевания и степени вовлеченности лимфатических узлов в патологический процесс.
После удаления кисты важно строго придерживаться предписанных врачом рекомендаций, которые заключаются в тщательном уходе за свежим швом и полостью рта, а также в применении комплекса различных препаратов (антибиотиков, антигистаминных и противовоспалительных лекарственных средств). Кроме того, в течение месяца после операции нежелательно посещать бани, сауны, бассейны и солярий.
Мелкие кистозные узелки на небе, слизистой губ, щек и в подъязычной области можно вылечить с помощью лазера. Этот метод является более щадящим и эстетически обоснованным. Во время него происходит выжигание выступающей части кисты и выпаривание ее содержимого строго направленным лазерным лучом. Остатки оболочки в тканях плотно привариваются к слизистой.
В случае корректно выполненной операции и соблюдении пациентом всех реабилитационных мероприятий рецидив заболевания маловероятен. Повторное возникновение кисты возможно лишь при неполном удалении образования или травматизации не до конца зажившей послеоперационной ранки. Единственным способом избежать повторного появления кисты будет грамотный подход к выбору квалифицированного специалиста и бережное отношение к свежему разрезу с выполнением всех гигиенических манипуляций.
Киста слюнной железы не так опасна, как злокачественные опухоли, но при отсутствии должного лечения новообразование начинает разрастаться и увеличиваться в размерах, принося пациенту выраженный дискомфорт и грозя развитием различных осложнений. Не стоит надеяться на лечение народными средствами (лимоном, облепиховым маслом и так далее), рецептов которых так много в интернете. Это может не только не принести желаемых результатов, но и значительно усугубить имеющуюся ситуацию. Только врач сможет помочь пациенту избавиться от данной патологии.
источник
Ретенционная киста — это доброкачественная патологическая структура, возникающая в тканях и органах, где может произойти нарушение оттока какого-либо железистого секрета. Онкологическим новообразованием она не является.
Ретенционные кисты относятся к тем патологиям, которые возникают спонтанно и часто также спонтанно исчезают.
Киста на гланде или в области шейки матки — неважно. Механизм возникновения всегда одинаков:
- По каким-то причинам слюнный, сальный, железистый или иной секрет начинает выводиться в недостаточной степени, возникает дефект его оттока.
- Секрет начинает растягивать как стенки протока, так и стенки самой железы.
- Формируется полость, заполненная различным жидким содержимым (слизь, сальный секрет, водянистая жидкость, иногда кровь, если произошел разрыв сосуда).
В международной классификации (МКБ 10) не существует обозначения специально для ретенционной формы новообразования как таковой.
Коды изменяются в зависимости от дислокации:
- слюнные железы — K11;
- на губе, языке, в иной зоне полости рта — K00-K14;
- яичники — N83;
- небные миндалины — D10;
- лёгкие — Q33;
- глаза — H11;
- простата и яички — N42-43;
- млечные железы — N60;
- поджелудочная железа — K86.
В организмах обоих полов существует много зон, в которых присутствуют все условия для возникновения этой патологии.
Классификация, в зависимости от зоны локализации новообразования, обладает своими подвидами.
Ретенционная киста нижней губы градуируется в зависимости от конкретной зоны возникновения:
- В подъязычной железе.
— Разрастание происходит в подъязычно-челюстной мышце.
— Подобное образование, крупных габаритов, заметно мешает говорить и есть. - На поднижнечелюстном треугольнике.
— В динамике роста киста мигрирует под язык.
— Сильнее всего новообразование влияет на нормальное слюноотделение. - Околоушная железа.
— Редкая дислокация, здесь поражается проток околоушной железы.
— Формируется почти всегда при механической деструкции (например, от сильного удара).
— В запущенных случаях человек не может полностью открыть рот, разомкнуть челюсти на полную амплитуду. - Экстравагантный нарост.
— Оболочкой выступает сама слюнная железа, например новообразование малой слюнной железы.
— Часто бывает при сторонних врождённых анатомических дефектах.
Несмотря на поражение желез, визуально киста отображается на губе в виде припухлости.
Ретенционное новообразование яичника, неважно, правого или левого, классифицируют в зависимости от зоны поражения:
- фолликулярная киста — формируется чаще всего непосредственно из фолликула;
- киста из желтого тела — как временная железа внутренней секреции жёлтое тело вырабатывает прогестерон, но дефекты выделения данной структуры могут приводить к образованию полости, обычно, обратимой;
- параовариальная киста — локализуется у маточной трубы из придатков яичника.
Если поражаются миндалины (гланды), то необходимо отличать ретенционную форму образования от дермоидной.
Сделать это довольно легко, тем более отоларингологу:
- ретенционная форма имеет тонкую, легко протыкаемую стенку;
- тогда как дермоидное образование значительно толще и грубее.
К тому же дермоидные кисты почти всегда врождённые.
- Новообразование на щеке или языке.
— Не имеют какого-то специального разделения.
— Здесь достаточно определить природу патологии. - В легком.
— Ретенционные кисты легких формируются, если происходит закупорка бронха.
— Далее следует компенсаторная реакция в виде увеличение проксимального отдела.
— Заполнена слизью, иногда небольшим количеством крови. - В предстательной железы (простате).
— Здесь ретенционную форму необходимо дифференциально отличить от врожденной или истинной кисты (при этом истинная необязательно врождённая, и наоборот).
— Ретенционная киста простаты по своей этиологии является ложной (ложные образования возникают при блокаде протока предстательной железы).
— Возникает в большинстве случаев у пожилых мужчин, что связано с возрастной общей дисфункцией вывода секрета предстательной железы. - На глазах.
— По своему виду напоминает застывшую слезинку на поверхности роговицы.
— Но по механизму это конъюнктивные поражения, возникающие из слезных желез или лимфатических протоков.
— Специальной классификации не имеет.
Основная причина возникновения новообразований — полное или частичное закрытие железистых протоков.
Дисфункция протоков может наступать в нескольких случаях:
- механические травмы: деформация тканей и последующее за этим неизбежное воспаление, смещение привычного расположения окружающей ткани и дальнейшее увеличения её в объеме может полностью закрыть проток;
- инфекционный процесс: бактерия, вирус, грибок — на любой из этих патогенных агентов иммунитет среагирует воспалительной реакцией, а дальше механизм аналогичен механической травме;
- аллергический процесс: здесь воспаление провоцируется неадекватно сильной реакцией иммунитета на какой-либо раздражитель (повышенная сенсибилизация организма);
- аутоиммунный процесс: биохимический сбой, в результате которого иммунитет начинает атаковать собственные ткани организма.
Но часто выяснить конкретные причины появления патологии практически невозможно.
Симптоматическая картина меняется в зависимости от мест локализации патологии. Типичен случай, когда симптоматика вообще отсутствует. Особенно это актуально для образований небольшого размера.
Набор симптомов в различных зонах локализации:
- На предстательной железе.
— Частые мочеиспускания при небольшом объеме выхода мочи, нередко сопровождаются болями.
— Боли отмечаются и при эякуляции.
— В тяжелых запущенных случаях возникает временная импотенция и вечерний субфебрилитет. - В лёгком.
— Почти всегда появляется бессимптомно.
— Но сильная ОРВИ или даже пневмония «обнаруживают» ретенционную форму кисты — открывается кашель с гнойной мокротой и неприятным запахом. - На шейке матки.
— Самая «скрытная» из всех. Так как практически всегда диагностируется случайно при гинекологическом осмотре.
— Даже относительно крупные образования бессимптомны.
— В редких случаях регистрируются небольшие кровяные выделения вне менструального периода.
— Внезапно приходящие и уходящие тянущие, колющие ощущения внизу живота.
— При сидении боль может приобретать стреляющий характер, отдавая в поясницу.
— Иногда отмечаются обильные выделения вагинальной слизи без полового возбуждения.
— Подозрительными являются и регулярно приходящие боли во время секса. - Новообразования на губе или в ротовой полости.
— Безболезненны, мелкие не визуализируются.
— Средние и крупные обнаруживаются как шарообразные тела, обычно, алого цвета.
— При сильном разрастании проблемы в комфортном употреблении пищи и разговоре. - На яичнике.
— Практически полный симптоматический аналог поражающий шейку матки. Только отсутствуют кровяные выделения из влагалища.
— Если произошел разрыв кисты, возникает состояние «острого живота»: брюшные мышцы напрягаются на фоне выраженного болевого синдрома (при разрыве требуется срочная медпомощь). - На миндалине.
— У ребенка дошкольного возраста возникает чаще из-за того, что в норме до 8-9 лет миндалины увеличены и имеют повышенную рыхлость.
— Крупные образования нарушают дыхание, формирование звука и прохождение пищи.
— При глотании появляется боль, дыхание затруднено, отмечается ощущение комка в горле. - Киста конъюнктивы.
— Главный симптом визуальный: определяется как маленький пузырек на роговице глаза.
В целом, кистозная симптоматика смазана.
Наиболее простой случай есть киста на губе и конъюнктивальная форма. Стоматология и офтальмология имеют множество диагностических методов. Однако такую патологию врач легко выявит при внешнем осмотре.
В других случаях может потребоваться дополнительная диагностика, в том числе и эндоскопия.
При первичном клиническом осмотре врач (стоматолог, отоларинголог, офтальмолог) в 99% случаем определит кисту если она хорошо видна.
Визуально определяемые образования:
- подъязычной слюнной железы;
- на языке;
- на миндалине;
- глазная киста.
Если новообразование не удалось распознать сразу то проводят другие методы диагностики.
Патология шейки матки потребует эндоскопического исследования по типу кольпоскопии. При этом должна быть взята биопсия.
Это необходимо, поскольку онкология шейки матки — одна из самых распространённых разновидностей онкологии в женском организме (конкуренцию составляют только молочные железы).
И хотя ретенционная киста является доброкачественным новообразованием не онкологической природы, её возникновение увеличивает риски более грозных новообразований.
Кроме того, она часто формируется, если на ткани давит какая-то другая опухоль. Если есть серьезное подозрение на онкологию (боли, резкая потеря веса), то осуществляется пункция.
Но пункция — это уже крайний метод диагностики. Обычно, предварительно назначается ультразвуковое исследование внутренних органов.
Атипичная ткань имеет другую эхогенность, иную геометрию. Поскольку лёгкие невозможно исследовать с помощью УЗИ, то здесь назначается флюорограмма.
Терапия ретенционной кисты совсем необязательно является хирургической.
В любом случае, если киста маленькая (в среднем, менее 2 мм для внутренних органов, менее 1 мм для глаза и губы), специалист просто советует наблюдаться.
Часто бывает, когда небольшое образование рассасывалось само собой. Не только без операции, но и без медикаментозно-физиотерапевтического лечения.
Физиотерапия сводится к тому, чтобы улучшить область кровоснабжения в зоне кисты, усилить отток лимфы.
- ультрафиолетовое облучение;
- лазерная терапия малой интенсивности;
- ультразвук.
Небольшая патология, если не устраняется самостоятельно, успешно лечится одной только физиотерапией.
Если дошло до медикаментозного лечения, то костяком терапии будут гормональные препараты в таблетированной форме:
- Метилпреднизолон;
- Дексаметазон;
- Гидрокортизон.
Применение гормональных средств обусловлено тем, что киста в большинстве случаев возникает именно из-за какого-то хронического воспалительного процесса.
Глюкокортикостероиды являются мощными противовоспалительными средствами, тормозящими воспаление на всех уровнях.
При аллергических реакциях на помощь приходят антигистаминные препараты от 1 до 3 поколения:
- Супрастин;
- Цетиризин;
- Лоратадин;
- Дезлоратадин он же Эриус.
Если кисту обусловила какая-то мочеполовая инфекция, то вместе с противовоспалительными средствами необходимо использовать противовирусные или противогрибковые:
К хирургическим методам прибегают при определённых обстоятельствах:
- крупные размеры образований;
- прорыв кисты;
- агрессивная динамика роста на фоне консервативной терапии;
- проблемная локализация (например в лёгком).
Хирургия изменяется в зависимости от размера и расположения новообразования:
- Образование лёгкого удаляют путём стандартной торакотомии.
— В более сложных случаях, используют видеоторакоскопию.
— На месте иссечения остаётся фиброз, который через пару лет самопроизвольно рассасывается. - Лапаротомия (разрез брюшной стенки).
— Используется, если патология сформировалась в тазовой области (яичники, простата).
— Разрез позволяет получить доступ к органам брюшной полости. - Кисту предстательной железы могут устранить просто путем обычного прокалывания (пункция).
— При этом важно ввести в полость склеивающий препарат, который обеспечит склерозирование и убережет от рецидива. - На шейке матки (по-другому называется «наботова» киста) устраняется путем прокалывания.
— Делается вручную или с помощью аппарата радиоволновой хирургии.
— Далее в очищенную полость вводят коагулянт для предотвращения рецидива.
— Операция быстрая, полностью безболезненная и не требует госпитализации. - Удаление ретенционной кисты нижней губы.
— Это тот случай, когда подразумевается удаление кисты лазером высокой интенсивности.
— Лазер обеспечивает высокую точность, а здесь это важно, поскольку полость не должна быть повреждена, иначе она потеряет свои контуры, и полностью удалить её станет сложнее. - Патология на миндалине удаляется очень похожими способами, что и при абсцессе (флегмонозная ангина).
— Игольный прокол и последующая откачка содержимого капсулы.
По статистике общий наркоз при хирургическом вмешательстве применяется весьма редко.
При вынужденном обширном хирургическом вмешательстве (что бывает довольно редко), после торакотомии или лапаротомии, рекомендована госпитализация хотя бы на 3-4 дня. Полный период восстановления занимает 2 недели.
В большинстве случаев хирургическое вмешательство гораздо менее травматично, пациенты сразу уходят домой, а максимум через неделю регенерация тканей завершается.
Методы лечения народными средствами возможны далеко не всегда.
- Во-первых, нужно помнить, что на определённые компоненты рецептов может возникнуть аллергия, и тогда ситуация ещё больше усугубится.
- Во-вторых, народные средства ничего не гарантируют в отличие от профессиональной медицины.
- И в-третьих, сложные или крупные образования (в легком, в яичнике) пытаться устранить домашними рецептами бесполезно.
Народной медициной можно воспользоваться в несложных случаях, например, когда областью поражения является губа.
- полоскания и обмывания водным раствором поваренной соли с добавлением спиртового раствора йода;
- аналогично можно использовать отвар ромашки;
- каланхоэ — листья пюрировать, и в качестве компресса накладывать на область кисты;
- аналогично можно использовать головку чеснока.
Народная терапия актуальнее в послеоперационный период восстановления. Для закрепления результата и предупреждения рецидивов.
Ретенционная киста яичника в постменопаузе являются редкостью, поскольку угасает физиологическая циклическая активность яичника. И если в этот период обнаружено новообразование, то, есть немалая вероятность, что это эпителиальная опухоль.
Чаще всего, простая серозная цистаденома (60% всех случаев), но может быть:
- папиллярная серозная цистаденома;
- муцинозная цистаденома;
- эндометриома.
Здесь в плане лечения подходят уже на порядок ответственнее, чем в варианте с физиологической кистой.
Патологии яичника нередко формируются при беременности или после неё. Это связано с активной секрецией прогестерона жёлтым телом в начальный период беременности (ещё до формирования плаценты).
Однако, как показывает медицинская практика, ретенционная форма новообразования ни до беременности, ни вовремя неё, ни после, никак не влияет ни на репродуктивную способность женщины, ни на качество протекания беременности.
Риски появления ретенционной кисты возрастают при хронических очагах воспаления в организме. Если активный воспалительный процесс продолжается, то уже при наличии кисты может быть вероятно развитие осложнений.
Речь не о перерождении в онкологию (это маловероятно), а о прорыве кисты или повреждении её объёмом какого-то органа.
Особенно уязвимыми для осложнений являются предстательная железа и яичники.
Могут произойти следующие последствия:
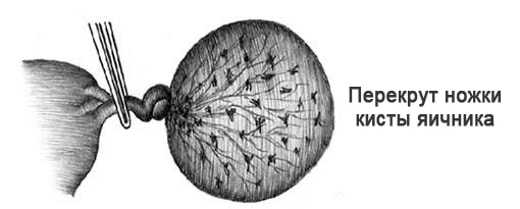
- перекрут ножки кисты, сосуды при этом ущемляются. кровоснабжение перекрывается, начинается некроз новообразования (показано срочное хирургическое вмешательство);
- выраженное нагноение, если в капсулу образования проникла инфекция;
- уже упоминавшийся выше прорыв кисты в брюшную полость.
Главная опасность сводится к возникновению сильного очага воспаления с последующим общим сепсисом.
Определить какую-либо профилактику сложно, очень уж непредсказуема и разнообразна по локализации эта форма патологии. Можно рекомендовать умеренные физические нагрузки на свежем воздухе для повышения мышечного тонуса.
Мужчинам рекомендуется не поднимать тяжести при переполненном мочевом пузыре, противопоказаны переохлаждения и длительные воздержания от мочеиспускания.
Женщинам рекомендуется внимательно следить за здоровьем половых органов, обращать внимание на странные боли внизу живота и периодически проходить осмотр у гинеколога.
Ретенционная киста не является смертельно опасной болезнью. Немало людей, которые живут, не подозревая о ней, много лет. Необходим дальнейший периодический мониторинг организма.
источник
Опухоли слюнных желез в детском возрасте встречаются редко и составляют 5% опухолей челюстно-лицевой области [Колесов А. А., 1970].
Предложенная ВОЗ Международная гистологическая классификация опухолей слюнных желез (МГКО), серия № 7 [Thackrey А. С., 1972] апробирована во Всесоюзном онкологическом научном центре АМН СССР (ВОНЦ АМН СССР).
Отмечено, что она может служить рабочей схемой, отражающей современное состояние проблемы опухолей слюнных желез, и может быть использована в практической работе [Белоус Т. А., 1978].
Международная гистологическая классификация ВОЗ (серия № 7 )
1. Полиморфная аденома (смешанная опухоль).
а) аденолимфома;
б) оксифильная аденома;
в) другие типы.
Б. Мукоэпидермоидная опухоль.
В. Ацинозно-клеточная опухоль.
Г. Карциномы.
Д. Аденокистозная карцинома (цилиндрома).
Е. Эпидермоидная карцинома.
3. Недифференцированная карцинома.
4. Карцинома в полиморфной аденоме (злокачественная опухоль).
II. Неэпителиальные опухоли.
1. Гемангиома.
2. Гемангиоперицитома.
3. Неврилеммома.
4. Нейрофиброма.
5. Липома.
1. Ангиогенная саркома.
2. Рабдомиосаркома.
3. Веретеноклеточная саркома (без уточнения гистогенеза).
III. Неклассифицированные опухоли.
IV. Сходные опухолеподобные поражения — доброкачественное лимфоэпителиальнос поражение, сиалоз, онкоцитоз.
В этом разделе рассмотрены в основном эпителиальные опухоли слюнных желез. Неэпителиальные новообразования, локализованные в слюнных железах (главным образом гемангиома и лимфангиома), описаны в разделе «Опухоли мягких тканей различных анатомических областей», так как по генезу и клинической картине они идентичны подобным новообразованиям других локализаций.
Наряду с этим в раздел включены кисты больших и малых слюнных желез (согласно МГКО, серия № 4 — слизистая, или ретенционная киста), что объясняется сходством клинической картины кист и опухолей и необходимостью проведения дифференциальной диагностики.
Полиморфная аденома, или так называемая смешанная опухоль, наиболее часто встречается в слюнных железах, преимущественно в околоушных и поднижнечелюcтных, а также малых железах мягкого и твердого неба. Обычно опухоль развивается в виде одного узла, Растет медленно, не прорастает окружающие ткани, имеет фиброзную капсулу, не дает метастазов, не склонна к рецидивам.
Постепенно увеличиваясь, опухолевые разрастания иногда могут достигать весьма значительных размеров. В типичных случаях диагностика смешанной опухоли не представляет трудностей. Такие опухоли наблюдаются у детей старшего возраста и подростков, но иногда встречаются у детей грудного возраста. Описаны единичные случаи врожденных полиморфных аденом. Ряд авторов относят полиморфные аденомы к тератоидным образованиям, т. е. возникшим из двух зародышевых листков — экто- и мезодермы.
Макроскопически (на разрезе) эти опухоли или довольно однородные, плотные, белого цвета, или в них отмечаются участки ослизнения мягкой, студневидной, а иногда хрящеподобной консистенции с островками костной ткани.
Лечение полиморфных аденом хирургическое. Они нечувствительны к лучевой терапии [Алексеева С. И. и др., 1977; Солнцев А. М., Колесов В. С., 1981].
Мономорфная аденома, или аденолимфома, — дизонтогенетическое новообразование слюнных желез — локализуется преимущественно в околоушной слюнной железе, характеризуется сочетанием железистого и лимфоидного компонентов. Эти опухоли выявляют исключительно редко у детей в возрасте 12-16 лет. Их клиническая характеристика мало чем отличается от таковой так называемых смешанных опухолей или кист этой локализации. В нашей клинике на лечении находилось только 2 подростка с аденолимфомой.
Диагноз аденолимфомы может быть установлен на основании обнаружения в лимфоидном компоненте опухоли фолликулов со светлыми центрами размножения. Последние слабо выражены при опухолевидных доброкачественных лимфоэпителиальных поражениях слюнных желез. Опухоль имеет соединительнотканную капсулу, которая редко достигает значительной толщины. Оперативное удаление опухоли дает хорошие отдаленные результаты.
Мукоэпидермоидная опухоль является своеобразным вариантом новообразований слюнных желез. Она развивается у детей в возрасте 5-12 лет. Мукоэпидермоидная опухоль выделена из общей группы опухолей слюнных желез в связи с особенностями клеточного строения и клинического течения.
Она характеризуется способностью эпителия через/промежуточные формы дифференцироваться как в слизистые, так и в обладающие эпидермоидными свойствами клетки. По микроскопическому строению мукоэпидермоидные опухоли подразделяются на низкодифференцированные, умеренно дифференцированные и высокодифференцированные.
Чаще встречаются два последних типа. Тем не менее во всех случаях при микроскопическом исследовании обнаруживают их инфильтративный рост. Нами оперированы 12 детей в возрасте 10-14 лет с мукоэпидермоидными опухолями. Операция заключалась в удалении опухоли вместе с железой, но без лицевого нерва.
При хорошо дифференцированных формах прогноз благоприятен. При низкодифференцированных формах у 4 детей наблюдался рецидив опухоли. Повторное вмешательство сочеталось с лучевой терапией.
Аденокистозная карцинома (цилиндрома) чаще возникает на твердом и мягком небе, в области корня языка и больших слюнных железах.
В ранних стадиях развития цилиндрома напоминает смешанную опухоль, в поздних приобретает черты злокачественного роста. Локальные или иррадиирующие боли являются основным симптомом этих новообразований. Цилиндрома имеет тенденцию к многократным рецидивам после удаления и позднему, преимущественно гематогенному метастазированию. В нашей клинике цилиндрома была обнаружена у 5 девочек в возрасте 12-13 лет.
Дифференциальная диагностика опухолей околоушной слюнной железы, обладающих инфильтрирующим ростом, в ряде случаев сложна. Опухоли этой локализации следует дифференцировать от воспалившейся лимфангиомы, опухолей, исходящих из ветви и угла нижней челюсти, и опухолей мягких тканей околоушно-жевательной области.
Лечение мукоэпидермоидных опухолей (низкодифференцированный тип строения) и аденокистозных карцином (цилиндромы) целесообразно проводить комбинированным методом. В предоперационном периоде проводят гамма-терапию. Умеренно дифференцированные и высокодифференцированные мукоэпидермоидные опухоли ввиду их радиорезистентности подлежат только хирургическому лечению [Пачес А. И., 1983].
Из кист дна полости рта чаще встречаются ретенционные кисты слюнных и слизистых желез и кисты, возникшие на почве пороков развития (бронхиогенные, тиреоглоссальные, дермоидные, эпидермоидные), реже — опухолевые (железистые, сосудистые), травматические и очень редко — паразитарные кисты. Ретенционные кисты делятся на кисты слюнных желез и кистевидное расширение выводных протоков.
По локализации следует различать ретенционные кисты:
1) большой подъязычной слюнной железы;
2) малых подъязычных (слюнно-слизистых) желез;
3) поднижнечелюстных слюнных желез, а также кистозное расширение их выводного протока.
Кисты большой подъязычной слюнной железы располагаются чаще в переднем отделе, на гребне подъязычного валика, реже в стороне от него, ближе к языку или внутренней поверхности нижней челюсти, а иногда рядом с уздечкой языка. Киста проявляется в виде мягкого безболезненного выбухания округлой формы, с гладкой поверхностью, синюшного или голубоватого цвета. Чаще кисты данной локализации встречаются у детей 4-5 лет, реже — в грудном возрасте.
Киста растет медленно. Увеличиваясь, она из подъязычной области может опускаться в подподбородочную или поднижне-челюстную, раздвигая или огибая челюстно-подъязычную мышцу. Эти кисты бывают различной величины — от еле заметных до 5 см в диаметре. Маленьким детям киста больших размеров мешает сосать и глотать, а иногда затрудняет дыхание. У детей старшего возраста нарушается речь. По мере роста кисты вниз выпячивание ее видно под подбородком или в поднижнечелюстной области. Ощупывание опухоли безболезненно, при этом четко определяется «зыбление».
Кисты большой подъязычной слюнной железы следует дифференцировать от лимфангиом (кистозно-кавернозная форма), гемангиом, дермоидных кист, врожденного расширения поднижнечелюстного протока. В неясных случаях пункция и цитологическое исследование пунктата позволяют установить правильный диагноз.
Выбор метода лечения кист большой подъязычной слюнной железы зависит от размеров образования и возраста ребенка:
1) небольшие кисты (диаметром до 1,5 см) устраняют путем цистэктомии. Эта операция, которую производят в поликлинике, особенно эффективна, если киста локализуется на гребне подъязычного валика;
2) при кистах среднего размера (диаметром до 5 см) требуются вмешательства типа цистотомии или удаление кисты вместе с подъязычной железой;
3) при кистах больших размеров (диаметром более 5 см) эффективной операцией является только цистэктомия с одномоментным удалением подъязычной слюнной железы. Оперативные вмешательства по поводу кист средних и больших размеров, особенно если планируют удалить их с подъязычной слюнной железой, проводят в стационарных условиях независимо от возраста ребенка.
Кисты малых подъязычных (слюнно-слизистых) желез могут локализоваться в переднем отделе подъязычного пространства и в других отделах этой области в виде небольшого выпуклого образования диаметром до 1 см, округлой формы, мягкой консистенции с гладкой голубоватой поверхностью. Именно эти кисты некоторые авторы выделяют как «ранулу» в отличие от кисты подъязычной слюнной железы.
Наилучшие отдаленные результаты лечения наблюдаются после полного вылущивания кисты.
Кисты передних язычных слюнных желез располагаются на нижней поверхности языка ближе к его кончику. Эти образования диаметром от 0,3-0,5 до 2-3 см, с гладкой поверхностью, округлой формы и мягкой консистенции иногда встречаются у грудных детей, затрудняя сосание.
Лечение — цистэктомия, которая исключает рецидив образования.
Кисты и кистозное расширение выводного протока поднижнечелюстных желез возникают в результате травмы этой области и воспалительных заболеваний. Нередко кистозное расширение протока носит врожденный характер. Кисты чаще образуются в заднем отделе, а кистозное расширение протока бывает главным образом в передних отделах подъязычной области.
Киста или расширенный проток, располагаясь непосредственно под слизистой оболочкой подъязычной области, обусловливает клиническую картину, характерную для ретенционных кист этой локализации. Это образование лишь слегка приподнимает подъязычный валик, не придавая слизистой оболочке синюшного оттенка, как при кистах, описанных выше.
В ряде случаев при дифференциальной диагностике с другими кистозными образованиями подъязычной области, для того чтобы выбрать рациональный вид операции, проводят сиалографию и цистографию.
Лечение: при изолированном расширении выводного протока поднижнечелюстной слюнной железы нужно произвести цистотомию, создавая новое устье протока.
Ретенционная киста слизистой оболочки полости рта представляет собой полостное образование, возникающее в малых слюнных железах в результате закрытия их выводного протока и задержки секрета. Причиной образования таких кист являются ушибы при падении, прикусывайте губы, длительная микротравма аномально расположенным зубом или постоянное ущемление слизистой оболочки вследствие привычки прикусывать губу. Клинически киста проявляется в виде синеватого, упругого на ощупь образования куполообразной формы диаметром 0,5-2 см, с четко очерченными краями. При нагноении содержимого кисты в клинической картине преобладают признаки острого воспаления.
Лечение ретенциошных кист хирургическое — полное удаление железы вместе с капсулой во избежание рецидива.
Работая с детьми более 25 лет, мы не встречали ретенционных кист поднижнечелюстной и околоушной слюнной желез. При дифференциальной диагностике (важное значение имеет анамнез заболевания — частые воспаления или увеличение новообразования в размерах) или гистологическом исследовании новообразования после его удаления во всех случаях были выявлены лимфангиомы поднижнечелюстной или околоушной области.
Колесов А.А., Воробьев Ю.И., Каспарова Н.Н.
источник