Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Киста паренхимы является особым образованием размером от 3 до 10 см с жидким содержимым. Образование обычно возникает на одной почке: левой или правой, и имеет наследственную предрасположенность. Форма кисты как правило круглая или овальная. Внутри образования содержится гной или кровь, возникает в основном после физических повреждений. В 50 % случаев диагностируются сразу несколько кист на одной почке.
Опасность патологии заключается в том, что она практически не беспокоит пациентов до определенного момента. Когда образование достигает больших размеров, оно начинает давить на соседние органы. При этом пациент ощущает сильную боль, у него появляются трудности с мочеиспусканием.
Заболевание может перейти в опасные осложнения. Киста может разорваться или сдавливать сосуды почки, вследствие чего повышается давление.
В развитии патологии принимают участие несколько факторов. Процесс появления кисты паренхимы можно описать следующим образом:
- образование свободного пространства между тканями;
- заполнение этого пространства жидкостью;
- выработка коллагена тканями вокруг полости, который становится нерастворимым, вследствие чего ткани отторгаются от пространства, и приобретает форму капсулы.
Более половины случаев заболевания имеют врожденный характер. Установить фактор появления кисты паренхимы очень трудно. Это связано с тем, что проявления кисты правой или левой почки часто маскируются под основной болезнью. При врожденном характере патологии, симптомы недуга могут вообще никак себя не проявлять. Они диагностируются случайным образом и в этом случае выявить причину их образования невозможно.
Намного реже встречаются кисты паренхимы приобретенного характера. При этом выделяют основные причины:
- болезни почек, среди которых особое место занимает мочекаменная болезнь и пиелонефрит;
- физические повреждения, травмы, также опасно облучение.
Прогноз патологии зависит от причины ее развития, наличия сопутствующих болезней, размещения и размеров. Чем больше и ближе образование к почке, тем выше риск осложнений. Одними из самых опасных являются кровотечения и гнойные выделения.
Симптомы наличия кисты паренхимы очень слабо выражены. Пациент может ничего не ощущать и жить привычной жизнью. Такое бессимптомное течение патологии наблюдается на протяжении очень длительного времени. Часто кисты диагностируются случайным образом в момент проведения УЗИ по другому поводу.
Когда образование начинает стремительно расти и давить на сопутствующие органы, пациент начинает ощущать неприятные проявления. Для кисты паренхимы почки характерны такие признаки:
- болезненность в области поясницы, усиливающаяся после физических нагрузок и резких движений;
- увеличиваются показатели нижнего давления;
- в моче наблюдаются примеси крови;
- в зависимо от стороны поражения, правой или левой почки, происходит нарушение кровообращения;
- проблемы с мочеиспусканием;
- ноющие боли внизу живота;
- увеличение размеров почки.
При слабой иммунной системе может присоединится инфекция. В этой ситуации больной будет ощущать проявления пиелонефрита: упадок сил, частые позывы в туалет, тупые регулярные боли, увеличение температуры тела.
Обычно исследование начинают с проведения рентгена и скрининга. Также делается КТ (компьютерная томография) и пункционная кистография. Чтобы поставить диагноз и назначить эффективное лечение пациенту, применяется УЗИ. При этом обязательно указывают расположение кисты паренхимы: левой или правой почки. Стадия патологического процесса определяется при помощи ультразвука и проведения МРТ, чтобы выявить такие патологии, как злокачественная киста паренхимы. В случае если были выявлены диффузные изменения, то это указывает на наличие различных сопутствующих патологий.
Своевременное лечение и удаление кисты паренхимы приводит к быстрому выздоровлению и сохранению органа за счет восстановительной способности паренхимы. Если размеры кисты не более 5 см и при этом она доброкачественная, вмешательство не проводится. Для регулярного наблюдения за состоянием пациенту показано периодическое обследование. На сегодняшний день операция является наиболее оптимальным решением лечения кисты паренхимы, как правой, так и левой почки. Лучше всего делать операцию пациентам в молодом возрасте.
Пункция под наблюдением УЗИ является наиболее популярной методикой лечения. При этом с помощью иглы удаляется содержимое образования, в которое вводится особое вещество для склеивания поверхностей. Это инвазивная методика, которая сопровождается местным обезболиванием.
Лапароскопическая операция — неинвазивный инновационный метод, который позволяет полностью удалить кисту паренхимы. Методика операции заключается во введении специальной субстанции для расширения оперируемого поля, после чего в него вводят лапароскоп. Может осуществляться лапароскопическая резекция, то есть удаление кисты паренхимы вместе с частью ткани почки. После операции пациенту назначается лечение антибиотиками и обезболивающими средствами. При необходимости может прописываться лечение противовоспалительными средствами. Швы обычно снимаются через неделю после операции. Чтобы предотвратить появление осложнений, больному показана дыхательная физкультура.
В очень тяжелых случаях, когда развивается некроз тканей, делается удаление почки или нефрэктомия.
Пациенты с кистой паренхимы нуждаются в правильном питании. Лечение диетой основано на следующих принципах:
- Исключение из рациона соли и солесодержащих продуктов.
- Ограничение объема выпитой жидкости, в особенности при высоком артериальном давлении, сердечно—сосудистых патологиях.
- Исключение острых блюд, специй и пряностей, жареного и алкоголя, в особенности пива.
- Следует забыть на период лечения о таких продуктах, как шоколад, кофе, морепродукты.
- Минимальное потребление белковой пищи. Это уменьшает выведение токсических веществ.
Соблюдение принципов диетического питания при болезнях почек – это эффективное лечение. Безусловно, вылечить кисту паренхимы одной диетой нельзя, но при исполнении всех врачебных рекомендаций выздоровление не заставит себя ждать.
Нефролитиаз — это состояние, при котором накапливаются конкременты в почках, что это такое, и как лечить болезнь, разъяснить должен лечащий врач.
Конкременты в почках — это медицинское название камней при мочекаменной болезни. Камни в почках дают ряд симптомов, из которых наиболее трудный для пациента, как правило, очень сильная боль в спине (почечная колика). Может появиться воспаление, высокая температура и кровь в моче. В лечении нефролитиаза решающим фактором является то, в какой части мочевой системы развиваются отложения.
Уролитиаз — это образование в мочевыводящих путях нерастворимых отложений, возникших из химических веществ, содержащихся в моче. Эти отложения являются причиной болезненных симптомов. Наиболее характерным симптомом является почечная колика — боль в поясничной области. Нефролитиаз бывает также бессимптомным и распознается случайно во время исследований, выполняемых по другой причине. Лечение болезни обычно консервативное, хотя в некоторых случаях бывает необходимо процедурное удаление конкрементов из мочевыводящих путей.
У большинства больных возникает обострение мочекаменной болезни в течение жизни, и только у некоторых заболевание имеет хронический характер. Частота развития камней в почках достигает до 15% от общей численности населения. Мужчины болеют мочекаменным ренальным заболеванием чаще, чем женщины (даже в 3 раза чаще).
Конкременты в мочевых путях образуются преимущественно из оксалата кальция, реже из фосфата кальция, урата, цистина или струвита. Наиболее часто образуются в почках, откуда они попадают в мочеточник и мочевой пузырь.
Конкременты в почках образуются из-за высокой концентрации определенных веществ в моче (из которых образуются отложения): оксалатов, кальция, фосфатов, цистина, мочевой кислоты. Это вызвано неправильной диетой или заболеваниями, вызывающими нарушение всасывания или выведения вещества, из которых образуются отложения. Это такие заболевания, как гиперпаратиреоз, болезнь Крона, нарушения кишечного всасывания, саркоидоз, гипертиреоз, злокачественные опухоли и метастазы в кости. Прием некоторых лекарств, таких как препараты кальция и витамина D, ацетазоламида, сульфаниламиды могут вызвать нарушение экскреции или чрезмерное поглощение этих веществ.
Еще одни причины мочекаменной болезни — это застой мочи; обезвоживание, вызванное, например, недостаточным потреблением жидкости или хронической диареей; препятствие протока мочи, например, врожденные или приобретенные анатомические аномалии, мешающие правильному оттоку мочи; пребывание в жарком климате.
Инфекции мочевыводящих путей, особенно хронического или часто повторяющегося характера, могут привести к мочекаменной ренальной болезни.
Наиболее распространенным симптомом является боль в поясничной области, часто с иррадиацией в область половых органов и даже в бедро. Это так называемая почечная колика. Боль возникает, когда конкременты перемещается в мочеточник, вызывая ишемию его стенки. Незначительные отложения, как правило, не дают симптомов, только камни диаметром более 2 мм вызывают симптомы колик в почках. Боль в почках ощущается как боль в области поясницы.
Боли могут сопровождать другие симптомы, такие как тошнота, рвота, лихорадка и озноб (при сосуществующей инфекции мочевыводящих путей). Часто возникают ложные позывы к мочеиспусканию и трудности с мочеиспусканием, боль и жжение во время мочеиспускания, или частое мочеиспускание в небольших количествах. Иногда возникает гематурия (когда камень раздражает стенки мочеточника, вызывая небольшие кровотечения). Все эти симптомы, связанные с мочеиспусканием, это так называемые симптомы дизурии.
Иногда конкременты достигают значительных размеров и могут привести к повреждению почек. Желчнокаменная болезнь может привести к нарушениям в оттоке мочи и, как следствие, к инфицированию мочевой системы. В более тяжелых случаях, в ситуации застоя мочи может развиться гидронефроз.
Болезнь диагностируется чаще всего на основании клинических симптомов и результатов исследований.
В общем анализе мочи в большинстве случаев болезни отмечаются эритроциты, а когда возникают инфекции мочевыводящих путей, то еще лейкоциты и бактерии. В анализах крови часто не наблюдается нарушений. Увеличивается концентрация креатинина в моче, что свидетельствует о нарушениях в работе почек. Увеличение числа лейкоцитов и концентрации параметров воспаления, таких как белок, СРБ может указывать на инфекцию мочевыводящих путей. Иногда проводится анализ электролитов, чтобы оценить уровни, например, кальция и фосфатов в крови.
В случае мочекаменной болезни проводится визуальное исследование с целью визуализации конкрементов и оценки возможного расширения мочевыводящих путей. Рентгенография брюшной полости позволяет оценить количество и размер камней, и их расположение. УЗИ позволяет оценить морфологию почки и определить степень застоя мочи. Недостатком УЗИ является то, что небольшие отложения, а также отложения, расположенные в центральной части мочеточника, очень трудно посмотреть по техническим причинам.
Состав удаленных камней можно исследовать с помощью рентгеновской кристаллографии или спектроскопии. Это может помочь в установлении причины образования конкрементов в мочевых путях.
Основой лечения камней в почках является консервативное лечение. При приступах колик в почках применяются обезболивающие: нестероидные противовоспалительные препараты, кодеин, в случаях очень сильной боли даже опиоидные анальгетики. Применяются спазмолитические препараты, такие как Папаверин и Дротаверин, препараты из группы альфа1-адреноблокаторов. Очень важно вести адекватную гидратацию больного.
Лечение камней в почках может потребовать специализированной помощи и стационарного лечения у следующих групп пациентов:
- больных, у которых, несмотря на консервативную терапию, признаки болезни сохраняются;
- пациентов, у которых наблюдаются высокая температура, непрекращающаяся рвота и обезвоживание;
- людей с одной почкой;
- детей, беременных женщин.
Если консервативное лечение не приносит результата в течение 4-6 недель, следует обратиться к врачу, это означает, что может потребоваться оперативное лечение.
Камни из мочевыводящих путей устраняют инвазивно, когда они имеют диаметр, больше, чем 6-7 мм. Такие действия проводятся и в случае камней меньшего диаметра, если у больного появляются периодические боли и недомогания, инфекции мочевыводящих путей, риск появления сепсиса, затруднение оттока мочи, приводящий к нарушению деятельности почек. Выбор метода удаления мочевых камней зависит от их размера, формы и расположения.
Используются следующие методы:
- экстракорпоральная литотрипсия — дробление камней в почках ударными волнами, создаваемыми вне организма. Эта процедура выполняется за короткое время под общим наркозом (к противопоказаниям относится беременность, нарушение свертывания крови или прием препаратов с антикоагулянтным действием);
- чрескожная литотрипсия — удаление камней из верхних отделов мочеточников с помощью эндоскопа;
- контактная уретеролитотрипсия — удаление отложений с нижнего участка мочеточника с помощью эндоскопа, введенного через мочеиспускательный канал и мочевой пузырь непосредственно в мочеточник;
- оперативное удаление конкрементов (редко), а в исключительных случаях всей пораженной почки (левой или правой).
Нефролитиаз является заболеванием, которое часто любит преобразовывать. Если не провести профилактику, то риск рецидива составляет почти 50%, в то время как строгое соблюдение правил профилактики снижает риск рецидивов до 5%. Основное правило — много пить.Прием повышенного количества жидкости способствует снижению плотности мочи, что затрудняет осаждение отложений. Необходимо уменьшить потребление белка, избегать яблочного и грейпфрутового сока, которые вызывают окисление мочи и способствуют образованию камней. Очень важным является подбор соответствующей диеты в зависимости от типа камней.
Значение почек для полноценной функциональности всего организма человека трудно переоценить. Их задача – выработка мочи и очищение организма от шлаков во время выведения жидкости. Расположены почки в области поясницы, с двух сторон от позвоночника.
В норме расположены они не на одном уровне. Правая почка незначительно отличается по своим параметрам (она немного меньше левой) расположена немного ниже левой. Обе почки тесно связаны с печенью и селезенкой, с ободочной и тощей кишкой. Именно почки отвечают за качественный гомеостаз и полноценное очищение крови от примесей и вредных веществ.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Рассматривая, как выглядят почки, нужно вспомнить о том, что у человека несколько парных органов, и органы, вырабатывающие мочу и очищающие кровь признаны важнейшими среди всех парных. Почки приблизительно равны по своему размеру и весу, который достигает от 120 до 200 граммов.
Примерная величина – кулак обладателя. Правая почка не имеет возможности немного сместиться вверх, так как она расположена в непосредственной близости с печенью, находящейся прямо над ней.
Внешнее строение органа имеет несколько характерных особенностей:
- внешне они напоминают увеличенные бобы;
- поверхность гладкая, темно-красного цвета;
- важная составляющая – оболочка. Наружная часть почки образована особой тканью, которую называют фиброзной капсулой почки.
Описывая внешний вид почек, следует сказать, что при описании указывают на наличие:
- поверхностей – передней и задней;
- краев – срединного и бокового;
- полюсов – нижнего и верхнего.
На расположение правой почки влияет ее близость к печени, из-за чего правый орган немного ниже левого и слегка крупнее. Из-за наклона в сторону позвоночного столба расстояние между верхними полюсами немного меньше, чем между нижними. Срединный край – место откуда выходят почечная вена и мочеточник, здесь же расположен вход для почечной артерии.
Наверху расположена железа – надпочечник, выполняющая чрезвычайно важную функцию, связанную с выработкой определенных гормонов, оказывающих на правильное развитие мужского и женского организма.
Расположенные в почечной капсуле эти органы надежно защищены от внешнего отрицательного воздействия в виде травм, ударов, ушибов.
Защита почек обеспечивается еще и фиксирующим аппаратом, в составе которого различают:
- ножки сосудистые;
- связка справа печеночно-почечная и почечно-двенадцатиперстная;
- слева – диафрагмально-ободочная;
- фасция, обеспечивающая связку органов с диафрагмой;
- жировая капсула;
- мышцы спины и живота, из которых сформировано почечное ложе.
Такой аппарат обеспечивает надежную фиксацию и практически полную неподвижность почек. Рассматривая, сколько слоев имеет ткань наружной оболочки и из чего она состоит, можно заметить, что ее состав – первый слой эластичные волокна и второй слой – клетки, составляющие гладкую мускулатуру. На задней поверхности капсула значительно плотнее.
Поверх капсулы расположен третий слой. Почки укрыты листками:
Они тесно переплетены на районе верхних полюсов и обоих краев, на нижних полюсах переплетение листков отсутствует.
Особого внимания заслуживает внутреннее строение почки человека. За 24 часа через почки проходит не менее 200 литров крови, которая словно фильтруется здесь благодаря особенностям, отличающим строение почек. Основа – корковое и мозговое вещество. Эти слои тесно связаны. Почечные столбы коркового вещества проникают в вещество мозговое. Такое внедрение способствует образованию в почке пирамид.
Почечные пирамиды и граничащие с ними столбы образуют почечную долю. Внутри почка разделена на несколько сегментов:
- 2 передних – верхний и нижний;
- 2 задних – верхний и нижний.
Верхушку каждой пирамиды образовывает набор сосочков, в которых имеются небольшие отверстия. Далее, все они складываются в малые почечные чашечки, которые, в свою очередь, превращаются в большие чаши. Они складываются в почечную лоханку, которая, сужаясь, переходит в мочеточник.
Важнейшая структурная единица почки – нефрон. Ответить на вопрос о том, сколько нефронов в составе почки у человека довольно сложно. Миллионы их необходимы для того, чтобы было образовано вещество коркового и мозгового слоя. Образован каждый нефрон из двух составляющих:
- почечным тельцем;
- комплексом канальцев, названным поворотно-проточным.
Тело самого нефрона состоит из множества сосудов и нескольких канальцев. Если задуматься над тем сколько таких канальцев в составе каждого нефрона, то можно сказать, что для образования самого нефрона необходимо наличие:
- проксимальные прямой и извитой;
- дистальный извитой;
- петля нефрона.
Определенное их количество участвует в образовании собирательных канальцев, которые, в свою очередь, объединяются в собирательную протоку. Особенность нефронов – наличие аппарата, осуществляющего выработку гормона ренина.
Именно от нефронов зависит качество функциональности самих почек. Отсутствие этой структурной единицы стало бы причиной дисфункции или полной остановки функциональности почек.
Почка – орган со своей системой крово- и лимфоснабжение, качественной иннервацией. Благодаря всем этим системам обеспечивается своевременное расширение и сужение сосудов, изменяется качество очистки крови, проходящей через почки, способность выдержать повышенные нагрузки и обеспечить полноценное выведение жидкости из организма.
Строение и функции почек являются предметом изучения ученых медиков на протяжении многих лет. Несмотря на то что основной признана выделительная функция, почки ответственны и за многие изменения, происходящие в организме человека, а также поддержание здоровья на должном уровне. Говоря о том, для чего нужны почки, сколько конкретно функций выполняют почки, можно назвать:
- эндокринную;
- регулирующую (осмотическое давление);
- выведение азотистых остатков;
- регулирование жидкости, находящейся вне клеточной мембраны;
- непосредственное участие в процессе кроветворения;
- поддержка на нужном уровне содержания макро- и микроэлементов.
Одним из важнейших обменных процессов, происходящих в организме человека, является солевой обмен. От того насколько функциональны почки зависит и то каково содержание жидкости в клетках. Метаболическая функция состоит в участии в обмене белков и углеводов.
Полноценное участие в работе эндокринной системы позволяет вырабатывать такое вещество, как ренин, способствовать активному образованию эритроцитов (красных кровяных телец). Благодаря функциональности почек возможно поддержание на нужном уровне артериального давления.
Отвечая на вопрос о том, зачем нужны человеку почки, можно смело заявить, что без них невозможно не только полноценное существование, но и сама жизнь. Важно чтобы вместе с мочой из организма не были выведены полезные вещества и минералы.
Достойный качественный контроль обеспечивает фильтрационная функция и процесс обратного всасывания. Во время выведения вредных примесей, реабсорбции подвергаются:
Секреторная функция обеспечивает безвозвратное выведение из организма всех токсических продуктов. Все то что было распознано и признано опасным или ненужным для жизнедеятельности человека будет задержано почечным фильтром, войдет в состав мочевого осадка и выведется наружу.
Особенность почек в том, что этот орган человеческого организма, который способен самостоятельно создавать и выводить продукт. Основной признана функция выделительная, но не менее важно участие в работе эндокринной системы. Почки осуществляют синтез гормонов, отвечающих за водный баланс, выработку эритроцитов и контроль АД. Почки являются одним из органов, определяющих не только реакцию человеческого организма на стресс, но и на поведение человека в определенной ситуации.
Нарушение функциональности почек ведет к развитию тяжелых и опасных заболеваний. Последствием может стать сбой в работе нервной системы, изменение психоэмоционального состояния. Нарушение выделительной функции приводит к накоплению в организме токсических веществ, которое приводит к отравлению и сказывается на общем состоянии здоровья. Возможен сбой в нормальной деятельности всех органов и систем, из-за нарушения состава крови и содержания жидкости в органах и тканях.
Снижение эффективности работы почек приводит к появлению угрозы развития воспалительных или патологических процессов. Вызвать подобны сбой способно не только заболевание, но и травма. Ведь наружная оболочка не способна защитить орган от всех негативных воздействий.
источник
Состояние, при котором формируется киста левой почки, относится к категории наиболее коварных заболеваний мочевыделительной системы. Эта патология характеризуется длительным периодом бессимптомного течения, что затрудняет диагностику на ранней стадии.
Левосторонняя почечная киста представляет собой доброкачественное новообразование, имеющее круглую или овальную форму и состоящее из соединительнотканной капсулы, которая заполнена жидким содержимым. Внутреннее наполнение кисты может представлять собой гной, кровь или серозную жидкость.
В статье будет подробно описано, что это такое киста левой почки, какими симптомами, она сопровождается и, какими методами консервативного и оперативного лечения данной патологии, располагает современная медицина.
Левосторонняя почечная киста встречается с одинаковой частотой как у мужчин, так и у женщин, независимо от возраста. В 95% случаев новообразование имеет доброкачественную природу и низкий потенциал к злокачественному перерождению. Диаметр почечной кисты может варьировать от нескольких миллиметров до 10 см. В зависимости от природы возникновения патологической структуры, опухоль подразделяют на такие виды:
- Приобретенная;
- Врождённая;
- Генетически обусловленная;
- Киста, возникшая в качестве осложнения почечной онкологии;
- Киста, образовавшаяся под воздействием других патологий системного характера.
В зависимости от места локализации, киста может разрастаться до больших размеров, при этом не сопровождаясь какими-либо клиническими проявлениями и не отражаясь на общем состоянии человека. Только своевременная диагностика может предотвратить разрыв капсулы новообразования и развитие тяжелых осложнений, связанных с нарушением почечной деятельности.
Единого фактора, влияющего на образование кисты в левой почке не существует, но учитывая данные статистики, этот вид доброкачественных опухолей чаще имеет левосторонний характер. Как правило, предпосылки к образованию кисты формируются в организме человека ещё на этапе внутриутробного развития, когда нарушается процесс закладки почечных структур.
Природу возникновения доброкачественной опухоли во многом определяет анатомическое расположение левой почки, которая располагается выше правой. Еще одним, немаловажным фактором появления почечной кисты слева, являются травмы, а также ранее перенесенные инфекционно-воспалительные заболевания мочевыделительной системы.
В 70% случаев киста в левой почке диагностируется на стадии серьёзных изменений в парном органе, что обусловлено отсутствием клинических проявлений болезни.
В урологической практике выделяют отдельный список факторов, наличие которых приводит к увеличению риска зарождения кисты на левой почке. К таким факторам относят:
- Вегетососудистая дистония.
- Гипертоническая болезнь.
- Возраст старше 45 лет.
- Различные травмы поясничной области слева.
- Ранее перенесенный инфаркт миокарда.
- Туберкулез легких.
- Мочекаменная болезнь.
- Ранее перенесенные хирургические вмешательства на органах мочевыделительной системы.
- Инфекционно-воспалительные заболевания почек и других органов мочевыделительной системы, включая патологии, передающиеся половым путём.
Левосторонняя почечная киста формируется постепенно, а весь цикл образования состоит из нескольких этапов. На начальном этапе, происходит образование полости, ограниченной соединительнотканной капсулой. В дальнейшем, наблюдается планомерное накопление жидкого экссудата, который бывает представлен кровью, гнойным или серозным содержимым.
Скорость увеличения объёма доброкачественной опухоли напрямую зависит от причины ее возникновения, а также от наличия сопутствующих заболеваний и общего состояния иммунитета человека.
Наиболее прочной структурой обладают те новообразования, которые располагаются поверхностно на левой почке. Такие кисты именуются синусовыми. Капсула синусовой кисты состоит из соединительнотканных волокон и имеет толщину от 1 до 2 мм. Внутреннее строение синусовой левосторонней кисты может быть представлено как единой полостью, так и множественными полостными камерами.
Исходя из места локализации и характера клинических проявлений, выделяют такие разновидности кист на левой почке:
- Псевдокистозные новообразования.
- Осложненные кисты.
- Многокамерные структуры.
- Однокамерные кисты.
Перечисленные опухоли имеют не только различную этиологию и строение, но и нуждаются в индивидуальном лечебном подходе.
Среди всего количества диагностированных почечных кист, однокамерные структуры встречаются чаще всего. Размер такой опухоли не выходит за пределы 0,2 см. Внешне, такая структура напоминает мыльный пузырь, заполненный жидким содержимым. Вероятным местом локализации однокамерной почечной кисты слева, является паренхима органа. Менее часто структура локализуется в корковой части почки.
По внешнему виду, такие структуры имеют много общего с однокамерным кистами, но внутреннее строение такой опухоли представлено несколькими ячейками, заполненными жидким содержимым. Еще одной отличительной особенностью многокамерной кисты является то, что каждая внутренняя камера является независимой и развивается с индивидуальной скоростью.
При выполнении таких методик обследования, как рентген и УЗИ, псевдокистозные новообразования визуализируются, как простые опухоли. Отличить псевдокисты от простых новообразований помогает только процедура биопсии. В качестве основных отличий псевдокисты выделяют многослойное строение капсулы, высокий потенциал к злокачественному перерождению, а также стремительное увеличение объёма.
Такие структуры могут иметь как однокамерное, так и многокамерное строение. Кроме того, данный вид опухолей заполнен не серозным содержимым, а кровью или гноем. Гнойное наполнение осложненной кисты происходит в том случае, если наблюдается присоединение вторичной инфекции.
Любая почечная киста длительное время протекает в бессимптомной форме. Пациент на протяжении длительного времени может не подозревать о развившемся заболевании. Появление клинических симптомов наблюдается в момент значительного увеличения размеров новообразования, когда наблюдается механическое сдавливание рядом расположенных тканей.
Клинические симптомы левосторонней почечной кисты имеют такой вид:
- Появление фрагментов крови в моче (гематурия).
- Почечная артериальная гипертензия.
- Тянущая боль в поясничной области слева.
- Увеличение размеров почки, в результате чего при пальпации можно без труда ощущать инородную структуру.
- Ноющая или тянущая боль в надлобковой области.
Наряду с общими симптомами, пациенты предъявляют жалобы на тошноту, чувство жажды, общую слабость и недомогание, повышение температуры тела и показатели артериального давления. При отсутствии своевременного лечения, патология грозит возникновением функциональной недостаточности почек.
Характер клинических проявлений, а также размеры кисты левой почки зависят от стадии развития болезни. Весь период развития левосторонней почечной кисты подразделяется на такие стадии:
- Доклиническая. На данном этапе, у пациента отсутствуют какие-либо изменения в общем состоянии, а киста может быть диагностирована только при выполнении ультразвукового исследования.
- Компенсаторная стадия. Несмотря на появление таких клинических симптомов, как быстрая утомляемость, головная боль и общая слабость, организм человека способен компенсировать те изменения, которые возникают под влиянием новообразования.
- Стадия декомпенсации. На данном этапе, происходит накопление метаболических и токсических компонентов, выведение которых было нарушено возникновением кисты. К симптомам общей почечной интоксикации организма относят нестабильность показателей артериального давления, тошноту, расстройства сна, а также интенсивную боль в поясничной области.
- Терминальная стадия. Проявления терминальной стадии дают о себе знать в том случае, если пациент своевременно не получает должного лечения. На данном этапе, развивается почечная недостаточность с полной утратой функций органа.
При возникновении одного или нескольких из ранее перечисленных симптомов, каждому человеку рекомендовано не откладывать визит к специалисту нефрологу или урологу. Подтвердить или опровергнуть клинический диагноз помогают такие методики обследования:
Выявить не только само новообразование, но и определиться с его размером и местом локализации помогает методика магнитно-резонансной томографии.
При небольшом размере кисты, медицинские специалисты предпочитают вести наблюдательную тактику, оценивая динамику роста опухоли при помощи УЗИ метода. Регулярный динамический контроль кисты показан в том случае, если диаметр опухоли не превышает 5 см.
Медикаментозная терапия при данном заболевании имеет симптоматический характер. Для купирования основных симптомов болезни используются такие лекарственные медикаменты:
- Баралгин, позволяющий не только снизить интенсивность воспалительного процесса, но и купировать болевой синдром.
- Дротаверин. Этот препарат относится к группе спазмолитиков, позволяющих расслабить гладкую мускулатуру мочевыводящих путей.
- Темпалгин. Этот лекарственный препарат обладает не только обезболивающим, но и жаропонижающим эффектом.
В случае присоединения вторичной инфекции бактериальной природы, пациентам назначают курс антибактериальной терапии.
Наиболее эффективными являются антибиотики из группы фторхинолонов (Ципрофлоксацин, Норфлоксацин), а также препараты цефалоспоринового ряда (Цефаклор, Терцеф, Цефтриаксон). Кроме того, для нормализации процесса естественного оттока мочи назначаются диуретические (мочегонные) препараты.
Мероприятия по устранению доброкачественного новообразования принимают в том случае, если патологическая структура достигла больших размеров и нарушает функции парного органа.
Объемные кисты на левой почке, размер которых превышает 5 см в диаметре, подлежат хирургическому удалению. Оперативное лечение данной патологии осуществляется с использованием таких методик, как открытая резекция, пункция, лапароскопия или нефрэктомия.
Лапароскопическое удаление кисты показано в том случае, если диаметр новообразования не превышает 10 см. При запущенном течении кисты, выполняется открытая резекция участка почки вместе с новообразованием или радикальное удаление парного органа при значительном его поражении.
После выполнения оперативного вмешательства, пациенту предстоит длительный реабилитационный период, включающий ограничительные мероприятия и соблюдение специальной диеты.
Пациентам, у которых была диагностирована левосторонняя почечная киста необходимо полностью исключить из рациона маринованные, острые, жареные, копченые и соленые блюда.
Суточный объём потребляемой жидкости не должен выходить за пределы 1,5 л. Кроме того, в рационе ограничивают до минимума белковые продукты и поваренную соль.
В период послеоперационной реабилитации необходимо полностью отказаться от употребления алкоголя и табакокурения, а также продуктов, содержащих какао и кофе.
На фоне стремительного прогрессирования и увеличения объема левосторонней почечной кисты, пациенты могут сталкиваться с перечнем таких осложнений:
Прогноз относительно выздоровления и восстановления утраченных функций парного органа зависит от стадии, на которой была обнаружена опухоль. Своевременная операция позволяет частично или полностью восстановить утраченные функции и вернуться к нормальной жизнедеятельности.
источник
Киста почки – это урологическое заболевание, которое характеризуется формированием полостного образования, окруженного капсулой из соединительной ткани, заполненного жидкостью. Имеет вид круга или овала, образуется чаще с одной стороны, реже – с двух. Данный недуг одинаково часто встречается среди представителей как мужского, так и женского пола, но более характерен для людей старше сорока лет. Это в большинстве своем доброкачественное образование и является самым распространенным видом почечных опухолей (выявлено бывает примерно у 70% пациентов). По мере роста образование может достигать 10 и более сантиметров.
Существует повышенный риск развития кисты почек в случае присутствия следующих факторов:
Старший возраст пациента (преклонный, старческий);
Гипертоническая болезнь, вегетососудистая дистония;
Перенесенные операции на почках или других органах мочевыводящей системы;
Инфекционные заболевания мочеполовой системы.
Если у пациента киста только в левой, или только в правой почке, идёт речь о единичном образовании. Если в одной почке сразу несколько кист, говорят о мультикистозном поражении. В случае же, если образования находятся сразу с обеих сторон, речь идёт о поликистозе.
Симптоматика наличия кистозных образований в почках не четкая. Больной может вовсе не ощущать никакого дискомфорта или специфических признаков. Длительный период болезнь протекает бессимптомно, а саму кисту обнаруживают случайно во время УЗИ.
Человек испытывает те или иные неприятные ощущения только когда киста начинает разрастаться до такой степени, что уже давит на соседние органы и ткани. При этом чаще всего наблюдаются следующие симптомы:
Болезненные ощущения в районе поясницы, которые усиливаются после поднятия тяжестей или при резких телодвижениях;
Почечная гипертония (увеличение показателей «нижнего» давления);
Нарушение кровообращения в пораженной почке;
Нарушенный отток мочи из больной почки;
Тупые боли в районе мочеточника, мочевого пузыря;
Если иммунитет пациента слаб, может присоединиться инфекция и спровоцировать воспалительный процесс. В этом случае пациент будет ощущать все признаки инфекционного поражения почки (пиелонефрита): общая слабость, болезненное и учащенное мочеиспускание, ноющие постоянные опоясывающие боли, повышение температуры тела. К тому же, при исследовании анализов мочи, в ней обнаруживается повышенное количество лейкоцитов, также могут быть выявлены цилиндры и эритроциты.
При отсутствии своевременного адекватного лечения у больного может развиться хроническая почечная недостаточность. Проявляется эта патология полиурией (очень частыми позывами к опорожнению мочевого пузыря), слабостью, жаждой, повышенным артериальным давлением. Если размеры кисты довольно большие, она может сдавливать не только мочеточники и почечные лоханки, но и важные сосуды. Это, в свою очередь, со временем может привести к ишемии и атрофии пораженного органа.
Несмотря на то, что киста правой и левой почки – не такая уж редкость, причины этой патологи до сих пор до конца не выяснены учеными и докторами. Чаще всего – это врожденные образования, но могут они формироваться и после рождения.
Принято считать, что возникают кисты почек из-за наследственных, травматических или инфекционных факторов. А сложность достоверного выявления причин ещё более усугубляется тем, что заболевание, как уже было сказано, протекает без специфических симптомов.
Сам процесс формирования кисты происходит в связи с развитием их из почечных канальцев, которые теряют связь с другими такими же структурами, после наполнения жидкостью и увеличения в размерах до пары миллиметров. Развиваются такие формирования из-за усиленного роста клеток эпителия, который выстилает изнутри почечные канальцы.
Классифицируют кисты почек по разным признакам. Так, по происхождению они бывают:
По характеру поражения органа:
По качеству жидкости внутри образования:
Геморрагические (жидкость с примесью крови);
Гнойные (развиваются в результате присоединения воспаления из-за инфекции).
Также различают простые и сложные кисты. Простая киста почки – это сферическая полость, заполненная прозрачной жидкостью. Такой вид кист встречается чаще всего, и при этом они являются самыми безопасными, так как риск перерождения их в раковое образование крайне низок. Протекает такая патология чаще бессимптомно. Сложные же кисты отличаются от простых тем, что в них присутствует несколько камер, сегментов, а контуры их поверхности неровные. В случае, когда в полости такой кисты есть утолщенные перегородки, возрастает риск её онкогенности. К тому же, в них не редко обнаруживаются кальцинированные отложения. Ещё определенный участок сложной кисты может кровоснабжаться. А так как сосуды обычно оплетают раковые опухоли, это ещё раз говорит о возможном перерождении сложной кисты почки в рак.
К тому же, различают кисты, в зависимости от их строения:
паренхиматозная киста почки;
Далее рассмотрим подробнее каждый из этих видов.
Синусные кисты почек , которые также называют парапельвикальными, относятся к простым кистам. Располагаются такие образования у ворот почечного синуса (откуда и её название) или самой почки. Формируется такой патологический пузырь в результате увеличения просветов лимфатических сосудов, которые пересекают почку в месте вблизи лоханки, но не прилегающем к ней. Представляют собой полость, заполненную прозрачной желтоватой жидкостью, в некоторых случаях с примесями крови. Почему формируются синусные кисты – до конца не понятно. Данная патология встречается чаще всего у представительниц женского пола, старше 50 лет.
Синусная киста почек провоцирует болевой симптом у пациента, а также нарушения мочеиспускания, а сама моча может быть красного цвета из-за наличия в ней крови. Пациент часто страдает от повышенного давления.
Паренхиматозная киста почек – это чаще всего врожденная патология, реже — приобретенная. Причем в случае, если человек родился с этим образованием в почке, то оно вполне может самостоятельно исчезнуть, рассосаться. Это формирование, камера которого расположена прямо в паренхиме почки, из-за чего и возникло название этой кисты. Чаще всего внутри камеры находится серозная жидкость, по составу и виду напоминающая плазму крови. Иногда, однако, встречаются паренхиматозные кисты, заполненные геморрагическим содержимым (с примесями крови). Данный вид патологии кисты также может быть единичным, мультикистозным и поликистозным.
Врожденные паренхиматозные кисты чаще всего возникают в связи с теми или иными нарушениями в первом и втором триместре беременности (эмбриогенеза), когда происходит формирование и закладка всех органов, в том числе и почек. К тому же, такие врожденные патологии сопровождаются некоторыми другими заболеваниями мочеполовой системы. Ещё одна причина развития паренхиматозных кист (врожденных) – генетическая, внутриутробная дисплазия паренхимы почек.
Приобретенные паренхиматозные кисты встречаются чаще у мужчин старше 50 лет. Развиваться могут в связи с обструкцией (засорением) канальцев нефронов микрополипами, солями мочевины или соединительной тканью. В 2/3 случаев паренхиматозная киста никакими симптомами себя не проявляет.
Солитарная киста почки – это один из вариантов простой кисты, имеющий округлую форму. Данное образование не связано с коллекторной (выводящей) системой органа, не имеет включений, перегородок. Располагается такая киста в паренхиме (кортикальном слое) почки, чаще в одной почке. Но встречаются и солитарные кисты, расположенные в медуллярном слое органа, которые могут иметь геморрагическое или гнойное содержимое в середине (в случае получения травмы почек).
Перед назначением того или иного вида лечения, врач, при подозрении на кисту почки направляет пациента на прохождение комплексного обследования. Диагноз устанавливается с учетом жалоб больного. Поликистоз определяется при пальпации, так как в этом случае увеличиваются размеры почек, и они имеют бугристую структуру. При проведении лабораторных исследований, в крови выявляется анемия и уменьшение функциональных белков, повышается креатинин и мочевина. В моче обнаруживаются, как было сказано, лейкоциты, эритроциты, снижается удельный вес урины, как следствие почечной недостаточности.
Основным и незаменимым способом определения кист в почках на сегодняшний день является УЗИ. Именно этот метод делает возможным выявление локализации образований, их размеры, количество и связь с прилегающими органами. При необходимости проведения дифференциальной диагностики с почечными опухолями, может быть также предложен метод контрастной рентгенографии (ангиография, экскреторная урография). Киста в этом случае проявляет себя, как образование, не содержащее сосудов. Одним из современных методов, которые могут дополнительно применяться является компьютерная томография (КТ).
Только специалист-уролог с полным знанием дела сможет подробно объяснить больному, в чем опасность кистозных образований в почках. Но, в общем, главным риском, который таит в себе эта патология, является возможность возникновения других заболеваний.
Консервативное медикаментозное лечение кисты почки довольно ограничено в своих возможностях, но таким образом можно откорректировать общее состояние больного, не удаляя саму кисту. Чаще всего проводится симптоматическое лечение, которое заключается в приеме препаратов, снижающих артериальное давление, купирующих болезненные ощущения в области поясницы, снимающих воспаление и нормализирующих нормальный отток урины. В случае присоединения бактериальной инфекции пациенту назначают антибиотики.
При отсутствии необходимого лечения, киста почки может спровоцировать достаточно серьезные осложнения – нагноение, разрыв капсулы, кровоизлияние. В этом случае необходимо проведение неотложной операции. В случае, если диаметр образования не более 5 см и оно не вызывает нарушения оттока мочи и кровообращения, такую кисту просто наблюдают. Плановое хирургическое вмешательство же предлагают в таких случаях:
Возраст пациента молодой или средний;
Киста провоцирует сильные боли;
Размеры кисты большие, она сдавливает соседние органы;
У пациента наблюдается артериальная гипертензия;
источник
Кистозные поражения почек относятся к аномалиям структуры почечной ткани и диагностируются в 12-15% случаев среди всех урологических заболеваний. Частота их встречаемости составляет 1 на 250 новорождённых.
К наиболее распространенным кистозным поражениям почек относятся солитарные кистозные образования (простая киста почки), кистозные образования при АДПКБ, мультикистозная дисплазия. В один род эти виды пороков развития объединяет их общий эмбриофетальный морфогенез.
До недавнего времени кортикальные кистозные образования почек в детском возрасте считались редкими заболеваниями ввиду отсутствия чётких клинических симптомов, торпидностью течения и, как следствие, их низкой выявляемостью.
Прогрессирующий рост кистозных полостей со временем неизбежно приводит к значительным и порой необратимым изменениям в окружающей паренхиме.
Солитарная киста — одиночное кистозное образование круглой или овальной формы, исходящее из паренхимы почки и выступающее над её поверхностью. Диаметр кисты может достигать различных размеров. Содержимое её, как правило, серозное, изредка геморрагическое вследствие кровоизлияния в кистозную полость, или гнойное из-за воспалительного процесса. Крайне редко встречаются дермоидные кисты, содержащие дериваты эктодермы.
Чаще всего кисты почек имеют бессимптомное течение и диагностируют при УЗИ. Иногда больные могут жаловаться на тупую боль в области почки, транзиторную гематурию и лейкоцитурию, в редких случаях при наличии кистозных полостей большого диаметра может отмечаться артериальная гипертензия. Осложнённое течение кисты (её нагноение) проявляется клиникой острого гнойного воспалительного процесса.
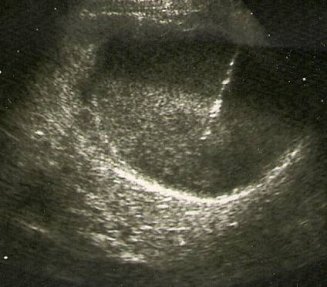
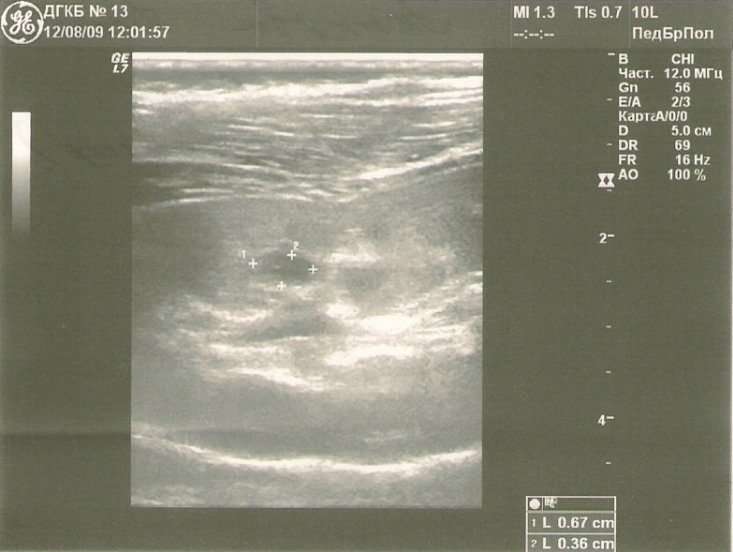
Основной метод диагностики — УЗИ с допплерографией, позволяющее локализовать кисту, определить её размеры, соотношение с коллекторной системой почки, и характер кровотока в паренхиме окружающей кистозную полость (рис. 1 а, б). С помощью УЗИ при диспансерном наблюдении у больных с солитарной кистой почки оценивают размеры кисты по мере роста ребёнка.
Рис. 1. Киста верхнего полюса почки. Ультразвуковая сканограмма. а) в В-режиме, б) энергетическое допплеровское картирование.
Экскреторная урография в настоящее время потеряла свою актуальность в диагностике кистозных поражений почки.
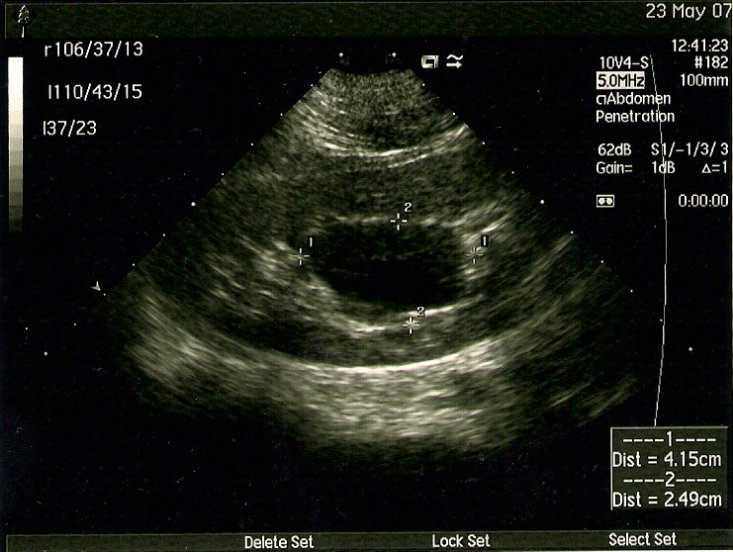
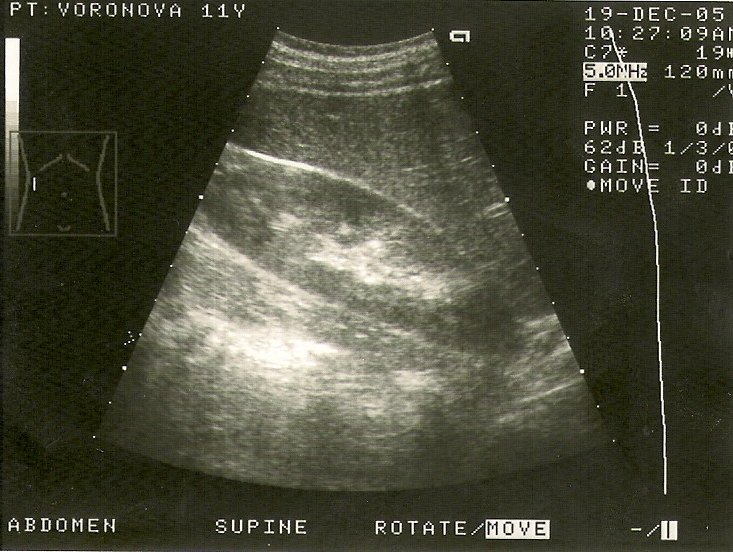
Для верификации диагноза в большинстве случаев используется мультиспиральная компьютерная томография с контрастированием, позволяющая четко определить локализацию, объем кистозного образования, его соотношение с полостной системой почки и магистральными сосудами, выявить сообщение с коллекторной системой, исключить опухолевый процесс (Рис. 2 а, б, в).
Рис. 2 а, б. Мультиспиральная компьютерная томография с 3D реконструкцией. Киста верхнего полюса левой почки; а) фронтальный срез паренхиматозная фаза, б) фронтальный срез экскреторная фаза.
Рис. 2 в. Мультиспиральная компьютерная томография солитарной кисты правой почки, аксиальный срез, паренхиматозная фаза.
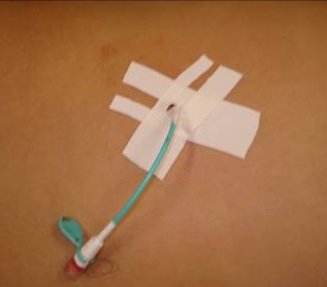
Лечение солитарных кист почек хирургическое. В настоящее время используются пункционный метод лечения с последующим склерозированием (Рис.3) и лапароскопический способ. Показаниями к оперативному вмешательству служат: быстрое увеличение размеров кисты, её диаметр более 30 мм, признаки сдавления соседних участков паренхимы с нарушением уро- и гемодинамики. Способ хирургической коррекции зависит от объема и локализации кистозной полости.
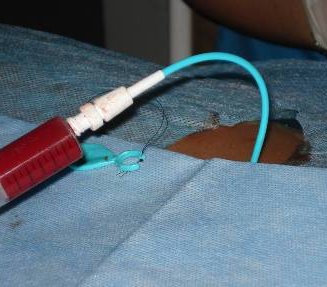
Рис. 3. Киста почки. Пункция и дренирование полости солитарной кисты.
Пункция кист проводится под общей анестезией в положении больного на животе, с подложенным валиком.
При ультразвуковом наведении определяется место, наиболее оптимальное для выполнения пункции, глубина и траектория направления с таким расчетом, чтобы игла проходила, минуя чашечно-лоханочную систему, крупные сосуды и рядом расположенные органы. В большинстве случаев доступ выполняется по заднеподмышечной линии в 11 межреберье по верхнему краю нижележащего ребра, в момент полного выдоха пациента для предотвращения повреждения плеврального синуса.
Для выполнения манипуляции используются иглы с мандреном Ch 6-8–10, проводимые через специальный адаптер к насадке УЗ сканера. Весь процесс фиксируется на дисплее. При попадании иглы в полость кисты, возникает характерное ощущение провала, и на экране УЗ сканера фиксируется яркая светящаяся точка, соответствующая кончику пункционной иглы.
В дальнейшем игла извлекается, а кистозная жидкость эвакуируется с таким расчетом, чтобы дистальный отдел мандрена оставался в полости образования. Это позволяет в дальнейшем избежать попадание вводимого склерозанта в паранефральное пространство. В качестве склерозирующего вещества используется 96% спирт, вводимый объем составляет 75% от количества эвакуированной жидкости, длительность экспозиции 5 минут. Как правило, после воздействия склерозанта на эпителий капсулы эвакуируемая жидкость имеет геморрагическое окрашивание с примесью взвеси, что объясняется денатурацией белков кистозного содержимого и некрозом эпителия капсулы кисты.
Длительность манипуляции составляет 15±5 минут, длительность пребывания в стационаре от 3 до 10 дней (в среднем 6,5±3,5дня).
При кортикальном и субкортикальном расположении кист возможно использование одномоментной пункции, эвакуации содержимого с последующим введением склеропрепарата.
В случае интрапаренхиматозного и парапельвикального расположения кист рекомендуется выполнять пункцию с дренированием полости кисты и этапным склерозированием.
Предварительно на коже производится насечка остроконечным скальпелем, плотные слои и апоневроз раздвигаются зажимом типа «москит».
Через специальный адаптер ультразвуковой насадки проводился стилет-катетер для пункции полостных систем почки диаметром Ch № 8-10, в зависимости от возраста ребенка, и длинной 20-25 см с завитком типа pig tail, фиксирующимся специальной нитью.
После прокола капсулы кисты игла удаляется, нить подтягивается и завиток удерживается в кистозной полости. Для большей надёжности катетер фиксируется к коже с помощью нити пролен 4,0 и лейкопластыря.
В дальнейшем проводится 3-4 кратное склерозирование 96% этиловым спиртом с интервалом 2 дня и экспозицией 3-5 минут. Дренаж удаляется после сокращения кистозной полости и прекращения продукции содержимого.
Прогноз в отдалённые результаты после операции благоприятные (рис. 4 а, б, в)
Рис. 4. УЗИ – почки. а)интрапаренхиматозная киста правой почки до пункционного лечения; б) остаточная полость через 3 месяца, размерами 3х6 мм, в) результат пункционного лечения кисты почки через 6 месяцев ( отсутствие визуализации кистозного образования).
При локализации солитарных кист почек труднодоступных для пункционного лечения (верхний полюс почки) мы считаем целесообразным выполнение декортикации кисты эндоскопическим способом с последующей обработкой электрокоагуляцией эпителиальной кистозной выстилки. В зависимости от локализации кисты, для более адекватной визуализации полости и кисты и, соответсвенно, её обработки мы используем различный эндохирургический доступ: лапароскопический (через брюшную полость) или ретроперитонеоскопический (со стороны забрюшинного пространства). Эндохирургическа декортикация кисты выполняется через 3 троакарный лдоступ, без разрезов.
Способ надёжный, безопасный, минимально-травматичный.
Видео-презентации операций — лапароскопическая декортикация кисты почки и ретроперитонеоскопическая декортикация кисты почки можно увидеть в разделе современные технологии в нашем отделении.
Поликистоз почек (поликистозная дегенерация, поликистозная болезнь) — наследственная аномалия, поражающая обе почки.
Развитие поликистоза связывают с нарушением эмбриогенеза в первые недели внутриутробной жизни, что приводит к несрастанию канальцев метанефроса с собирательными канальцами мочеточникового зачатка. Образующиеся кисты разделяются на гломерулярные, тубулярные и экскреторные. Гломерулярные кисты не имеют связи с канальцевой системой и поэтому не увеличиваются. Они встречаются у новорождённых и приводят к раннему развитию ХПН и скорой гибели ребёнка. Тубулярные кисты образуются из извитых канальцев, а экскреторные — из собирательных трубочек. Эти кисты неравномерно, но постоянно увеличиваются в связи с затруднением опорожнения.
При поликистозе почки значительно увеличены, деформированы за счёт многочисленных кистозных полостей различной величины. Скудные островки паренхимы сдавлены многочисленными, напряжёнными кистами.
Среди детей с поликистозом почек у 5% обнаруживают кистозные изменения печени, у 4% — селезёнки, реже — лёгких, поджелудочной железы, яичников.
Клиническое течение поликистоза почек зависит от выраженности и распространённости патологического процесса. У детей со злокачественным течением заболевание манифестирует уже в раннем возрасте и проявляется стойкой лейкоцитурией, транзиторной гематурией и протеинурией, гипоизостенурией. Нередко развивается артериальная гипертензия. Прогрессирующее течение заболевания приводит к быстрому развитию ХПН.
При относительно торпидном течении поликистоз проявляется в более старшем возрасте. Дети жалуются на тупые боли в пояснице, быструю утомляемость. При осложнённом течении выявляют признаки пиелонефрита и артериальной гипертензии. Тщательное изучение семейного анамнеза во многом облегчает постановку диагноза.
Поликистоз почек выявляют при помощи УЗИ, экскреторной урографии, МСКТ или ангиография.
На эхограммах в проекции почечной паренхимы обеих почек выявляют множественные эхонегативные тени, как правило, округлой формы и не связанные с коллекторной системой почек (рис. 5). При подозрении на поликистоз почек необходимо провести УЗИ печени, поджелудочной железы, яичников.
Рис. 5. Ультразвуковая сканограмма. Множественные кисты в паренхиме почки. Коллекторная система не расширена. Поликистоз.
На урограммах при сохранённой функции определяют увеличенные почки, удлинение и раздвигание шеек чашечек с колбовидной деформацией последних. Однако нередко на ранних стадиях урографическая картина не показательна (рис. 6).
Рис. 6. Экскреторная урография. Поликистоз.
Рис. 7 а, б. МСКТ. а) фронтальный срез; б) аксиальный срез.
На компьютерной томографии с контрастированием (КТ ангиография) выявляют истончение и обеднение сосудистой сети, раздвигание артериальных ветвей. Нефрограмма слабая, разреженная, контур почки нечёткий, бугристый (Рис. 7)
В обязательном порядке детям выполняется статическая нефросцинтиграфия для определения объема функционирующей паренхимы.
Дифференциальную диагностику следует проводить с другими кистозными поражениями почек и опухолью Вильмса. При этом необходимо иметь в виду, что поликистоз всегда характеризуется поражением обеих почек, в отличие от других кистозных аномалий. Отличить поликистоз от опухоли Вильмса позволяет компьютерная томография и ангиография. При наличии опухоли определяется увеличение только одного участка почки с повышением его васкуляризации.
Поликистозная болезнь почек требует динамического наблюдения нефролога с обязательным проведением клинических, биохимических исследований крови и мочи и различных функциональных проб. Цели консервативного лечения — борьба с присоединяюшимся пиелонефритом, артериальной гипертензией, коррекция водно-электролитного баланса. В терминальной стадии ХПН используют заместительную терапию, гемодиализ и трансплантацию почки.
В случае быстрого увеличения кист в объёме возможно применение хирургического лечения — пункционное опорожнение кист с последующим склерозированием. как под ультразвуковым контролем, так и с помощью лапароскопической техники. Эта манипуляция уменьшает напряжение в кистозных полостях, улучшает кровообращение в сохранившихся участках паренхимы и стабилизирует состояние больного.
Прогноз при поликистозе зависит от клинического течения заболевания и тяжести сопутствующих осложнений (пиелонефрита, артериальной гипертензии, ХПН), хотя известны случаи и длительного (до 70 лет) выживания при доброкачественном течении заболевания.
Мультикистозная дисплазия — аномалия, при которой почечная паренхима полностью замещена кистозными полостями. Мочеточник отсутствует или рудиментарен. При одностороннем поражении жалобы возникают лишь в случае роста кист и сдавления окружающих органов, что вынуждает выполнить нефрэктомию. Диагноз ставят с помощью УЗИ в сочетании с допплерографией (рис.8).
Рис. 8. УЗИ с допплерографией. Мультикистозная дисплазия левой почки.
При экскреторной урографии даже на отсроченных снимках функция пораженного органа не выявляется. При цистоскопии устье мочеточника не визуализируется.
Лечение — динамическое наблюдение, при необходимости — нефрэктомия. Нефрэктомия у детей любого возраста в нашем отделении выполняется с помощью эндоскопии — Лапароскопическая нефрэктомия или, при определённых показаниях – рет- роперитонеоскопическая нефрэктомия. Видео наших операций Вы можете посмотреть в разделе современные технологии в нашем отделении.
Мультилокулярная киста — крайне редкая аномалия, характеризующаяся замещением участка почки многокамерной, не сообщающейся с лоханкой кистой. Остальная часть паренхимы не изменена и нормально функционирует. Порок диагностируют с помощью УЗИ (рис. 9).
Рис. 9. УЗИ в В-режиме. Мультилокулярная киста почки.
На урограммах определяют дефект паренхимы с оттеснением или раздвиганием чашечек. На ангиограммах определяется бессосудистый дефект наполнения.
Необходимость в лечебных мероприятиях возникает лишь при развитии осложнений (нефролитиаза, пиелонефрита); при этом выполняют сегментарную резекцию почки или нефрэктомию. Обе эти манипуляции в нашем отделении выполняются минимально-инвазивным способом – лапароскопически или ретропериттонеоскопически. С Видео-презентациями, посвящёнными лапароскопической нефрэктомии и ретроперитонеоскопической нефрэктомии, лапароскопической декортикации кисты почки или ретроперитонеоскопической декортикации кисты почки можно ознакомиться в разделе – современные технологии в нашем отделении.
источник