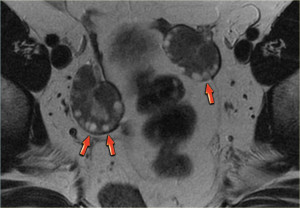
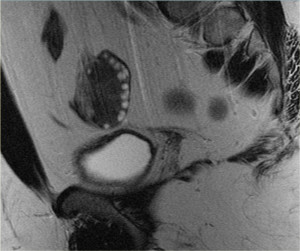
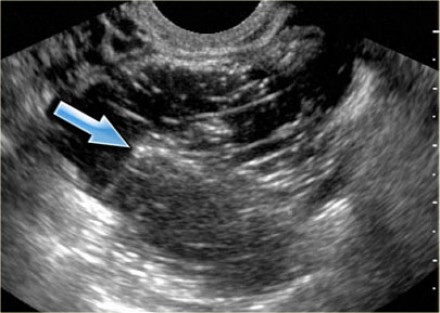
Киста яичника представляет собой образование в виде мешочка, заполненного жидкостью, образовавшееся на тканях одного или обеих яичников.
Все подобные образования подразделяются на функциональные и органические. Первые являются следствием кратковременного сбоя в работе органа, когда фолликул в нужное время не разрывается и не выпускает яйцеклетку. Кисты этого типа или через месяц проходят самостоятельно, или легко лечатся при помощи гормональных препаратов. Органические кисты лечатся сложнее и могут потребовать хирургического вмешательства. Кроме того, кистозные опухоли могут быть как доброкачественными (муцинозная и серозная цистаденомы, дермоидная киста, цистеденофиброма и склерозирующая стромальная опухоль) и злокачественными (серозная и муцинозная цистаденокарциномы, кистозная опухоль Бреннера, эндометриоидный рак, кистозный метастаз и незрелая терома).
Считается, что кисты яичников могут стать следствием:
- Раннего начала менструаций;
- Гормональных нарушений в работе щитовидной железы;
- Абортов и других способов прерывания беременности;
- Различных заболеваний половой системы;
Выделяют основные виды яичниковых кистозных образований:
Физиологические кисты — норма
- Фолликулярная киста
- Киста желтого тела
- Текалютеиновые кисты
- Осложненные функциональные кисты: геморрагическая киста, разрыв, перекрут
Доброкачественные кистозные опухоли (кистомы)
- Дермоидная киста (зрелая тератома)
- Цистаденома серозная
- Цистаденома муцинозная
- Цистеденофиброма
- Склерозирующая стромальная опухоль
Злокачественные кистозные опухоли (кистомы)
- Цистаденокарцинома серозная
- Цистаденокарцинома муцинозная
- Эндометриоидный рак
- Кистозная опухоль Бреннера
- Незрелая тератома
- Кистозный метастаз
- Эндометриома (шоколадная киста)
- Поликистозные яичники (синдром Штейна-Левенталя)
- Постменопаузальная киста
- Синдром гиперстимуляции яичников
Прежде чем рассматривать патологические изменения, осветим нормальную анатомию яичника. Яичник женщины на момент рождения содержит свыше двух миллионов первичных ооцитов, около десяти из которых созревают в течение каждого менструального цикла. Несмотря на то, что зрелости достигают около десятка Граафовых фолликулов, только один из них становится доминирующим и достигает размера 18–20 мм к середине цикла, после чего разрывается, освобождая ооцит. Оставшиеся фолликулы уменьшаются в размерах и замещаются фиброзной тканью. После выхода ооцита доминантный фолликул спадается, в его внутренней выстилке начинается разрастание грануляционной ткани в сочетании с отеком, вследствие чего формируется желтое тело менструации. После 14 дней желтое тело претерпевает дегенеративные изменения, затем на его месте остается мелкий рубчик – белое тело.
Граафовы фолликулы: небольшие кистозные образования, обнаруживаемые в структуре яичника в норме у всех женщин репродуктивного возраста (в предменопаузальном периоде). Размеры фолликулов варьируют в зависимости от дня менструального цикла: самый крупный (доминирующий) обычно не превышает 20 мм в диаметре к моменту овуляции (14-й день от начала менструации), остальные не превышают 10 мм.
УЗИ яичника в норме. На сонограммах визуализируются яичники, содержащие несколько анэхогенных простых кист (Граафовых фолликулов). Фолликулы не нужно путать с патологическими кистами.
Как выглядят яичники на МРТ? На Т2-взвешенных МР-томограммах Граафовы фолликулы выглядят как гиперинтенсивные (т.е. яркие по сигналу) кисты с тонкими стенками, окруженные стромой яичника, дающей не столь интенсивный сигнал.
В норме у некоторых женщин (в зависимости от фазы менструального цикла) яичники могут интенсивно накапливать радиофармпрепарат (РФП) при ПЭТ. Чтобы отличить данные изменения от опухолевого процесса в яичниках, важно соотносить их с анамнестическими данными пациентки, а также с фазой менструального цикла (яичники интенсивно накапливают радиофармпрепарат в его середине). Исходя из этого, женщинам до наступления менопаузы лучше назначать ПЭТ в первую неделю цикла. После менопаузы яичники практически не захватывают РФП, и любое увеличение его накопления подозрительно на опухолевый процесс.
ПЭТ-КТ яичников: повышенное накопление радиофармацевтического препарата (РФП) в яичниках у женщины в предменструальном периоде (вариант нормы).
Вступлением в постменопаузальный период считается отсутствие менструаций в течение одного года и больше. В странах Запада средний возраст вступления в менопаузу составляет 51–53 года. В постменопаузе яичники постепенно уменьшаются в размерах, в них прекращают формироваться Граафовы фолликулы; тем не менее, фолликулярные кисты могут сохраняться несколько лет после наступления менопаузы.
На Т2 взвешенной МР-томограмме (слева) у женщины в постменопаузе яичники выглядят в виде темных «глыбок», расположенных вблизи проксимального конца круглой связки. Справа на томограмме также визуализируется гипоинтенсивный левый яичник, лишенный фолликулов. Несмотря на то, что он несколько больше, чем принято ожидать, в целом яичник выглядит абсолютно нормальным. И, только если удается обнаружить увеличение размеров яичников по сравнению с первичным исследованием, дифференциально-диагностический ряд в первую очередь должен включать доброкачественное новообразование, например, фиброму или фибротекому.
Намного чаще встречаются доброкачественные функциональные кисты яичников, представляющие собой Граафов фолликул или желтое тело, достигшие значительных размеров, но в остальном остающиеся доброкачественными. В раннем постменопаузальном периоде (1–5 лет после последней менструации) могут возникать овуляторные циклы, также могут обнаруживаться кисты яичников. И даже в поздней менопаузе (более чем через пять лет после завершения менструального периода), когда овуляция уже не происходит, мелкие простые кисты могут обнаруживаться у 20% женщин.
Что такое функциональная киста яичника? Если не произошла овуляция и стенка фолликула не порвалась, он не претерпевает обратного развития и превращается в фолликулярную кисту. Другой вариант функциональной кисты — увеличение желтого тела с формированием кисты желтого тела. Оба образования являются доброкачественными и не требуют решительных мер. Отличить их от злокачественных вариантов помогает экспертное второе мнение.
В некоторых случаях не происходит овуляции и доминантный Граафов фолликул не претерпевает обратного развития. При достижении размера больше 3 см его называют фолликулярной кистой. Такие кисты обычно имеют размер 3–8 см, но могут быть и гораздо больше. На УЗИ фолликулярные кисты выглядят простыми, унилокулярными, анэхогенными кистозными образованиями с тонкой и ровной стенкой. При этом не должны обнаруживаться ни лимфоузлы, накапливающие контраст, ни какой-либо мягкотканный компонент кисты, ни перегородки, усиливающиеся при контрастировании, ни жидкость в брюшной полости (за исключением небольшого физиологического количества). При контрольных исследованиях фолликулярные кисты могут самостоятельно разрешаться.
Желтое тело может облитерироваться и заполняться жидкостью, в т. ч. кровью, в результате чего формируется киста желтого тела.
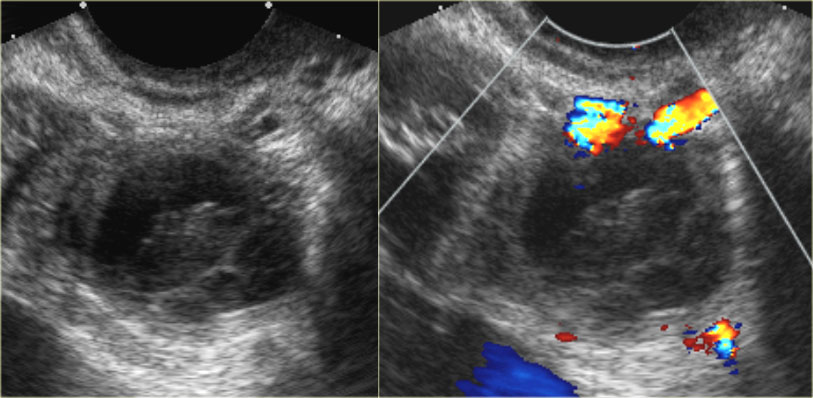
УЗИ: киста желтого тела. Видны мелкие комплексные кисты яичников с кровотоком в стенке, который обнаруживается при допплерографии. Типичный круговой кровоток при допплеровском исследовании получил название «огненного кольца». Обратите внимание на хорошую проницаемость кисты для ультразвука и отсутствие внутреннего кровотока, что соотносится с изменениями, характерными для частично инволютивно измененной кисты желтого тела
Нужно отметить, что у женщин, принимающих гормональные пероральные контрацептивы, подавляющие овуляцию, обычно не формируется желтое тело. И, наоборот, использование препаратов, индуцирующих овуляцию, увеличивает шанс развития кист желтого тела.
УЗИ малого таза: киста желтого тела. Слева на сонограмме определяются изменения («огненное кольцо»), типичные для кисты желтого тела. Справа на фото препарата яичника отчетливо видна геморрагическая киста со спавшимися стенками.
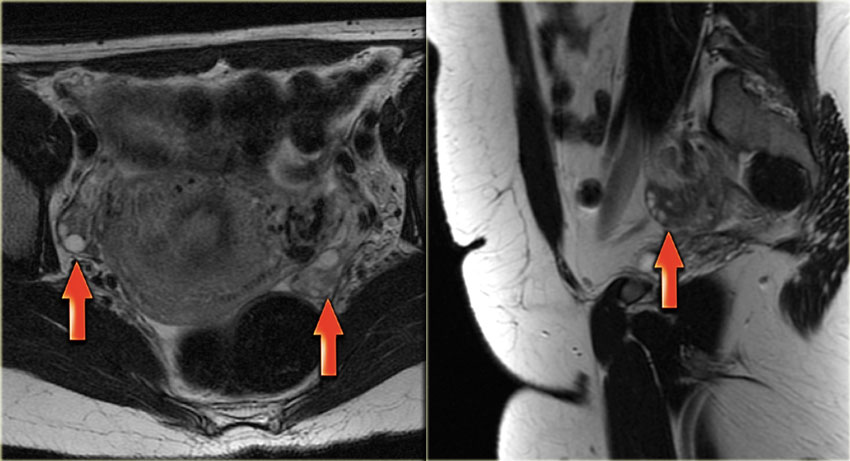
Киста желтого тела на МРТ. На аксиальной Т2-взвешенной томограмме определяется киста инволютивно измененного желтого тела (стрелка), что является нормальной находкой. Правый яичник не изменен.
Комплексная геморрагическая киста яичника формируется при кровотечении из Граафова фолликула либо фолликулярной кисты. На УЗИ геморрагические кисты выглядят как однокамерные тонкостенные кистозные структуры с наличием тяжей фибрина или гипоэхогенных включений, с хорошей проницаемостью для ультразвука. На МРТ геморрагические кисты характеризуются высокой интенсивностью сигнала на Т1 FS сканах, при этом на Т2 ВИ дают гипоинтенсивный сигнал. При допплерографии внутренний кровоток отсутствует, компонент, накапливающий контраст, внутри кисты на КТ или МРТ не определяется. Стенка геморрагической кисты имеет вариабельную толщину, часто с наличием сосудов, расположенных циркулярно. Несмотря на то, что геморрагические кисты обычно проявляются острой болевой симптоматикой, они могут быть случайной находкой у пациентки, не предъявляющей никаких жалоб.
На сонограммах определяется геморрагическая киста со сгустком крови, имитирующим новообразование. Тем не менее, при допплерографии внутреннего кровотока в кисте не выявлено, а проницаемость ее для ультразвука не снижена.
МР-картина геморрагической кисты яичника: в режиме Т1 ВИ без жироподавления определяется комплексная киста, характеризующаяся гиперинтенсивным сигналом, который может быть обусловлен как жировым компонентом, так и кровью. На Т1 ВИ с жироподавлением сигнал остается гиперинтенсивным, что позволяет подтвердить наличие крови. После введения контраста на основе препаратов гадолиния не наблюдается контрастного усиления, что позволяет подтвердить геморрагический характер кисты яичника. Кроме того, в дифференциально-диагностический ряд необходимо включать эндометриому.
На УЗИ в обоих яичниках определяется мягкотканный (солидный) компонент. Тем не менее, проницаемость для ультразвука с обеих сторон не нарушена, что позволяет предположить наличие геморрагических кист. При допплерографии (не представлена) кровоток в образованиях отсутствует.
Как отличить геморрагическую кисту на МРТ? В режиме Т1 в обоих образованиях определяется компонент с высокими сигнальными характеристиками (жир, кровь или жидкость, богатая белком). При жироподавлении интенсивность сигнала не уменьшается, что в целом позволяет исключить тератому, содержащую жировую ткань, и подтвердить наличие геморрагической жидкости.
Кистозный эндометриоз (эндометриома) является разновидностью кисты, сформированной тканью эндометрия, прорастающей в яичник. Эндометриомы обнаруживаются у женщин репродуктивного возраста, могут обуславливать длительно беспокоящую боль в области таза, связанную с менструацией. Приблизительно у 75% пациенток, страдающих эндометриозом, происходит поражение яичников. На УЗИ признаки эндометриомы могут разниться, однако в большинстве случаев (95%) эндометриома выглядит «классическим» однородным, гипоэхогенным кистозным образованием с наличием диффузных низкоуровневых эхогенных участков. Редко эндометриома бывает анэхогенной, напоминая функциональную кисту яичника. Кроме того, эндометриомы могут быть многокамерными, в них могут обнаруживаться перегородки различной толщины. Приблизительно у трети пациенток при тщательном исследовании обнаруживаются мелкие эхогенные очаги, прилежащие к стенке, которые, возможно, обусловлены наличием скоплений холестерина, однако также могут представлять собой сгустки крови или дебрис. Важно отличить эти очаги от истинных узловых образований стенки; при их наличии диагноз эндометриомы становится крайне вероятным.
На трансвагинальной сонограмме визуализируется типичная эндометриома с гиперэхогенными очагами в стенке. На допплерограмме (не показана) в этих очагах не удалось обнаружить кровеносные сосуды.
Эндометриоидная киста яичника: МРТ (справа) и КТ (слева). Компьютерная томография используется преимущественно с целью подтверждения кистозного характера образования. МРТ обычно может применяться с целью лучшей визуализации кист, плохо дифференцируемых при УЗИ.
На МРТ геморрагическое содержимое внутри эндометриомы приводит к повышению интенсивности сигнала на Т1 ВИ. На Т1 ВИ с жироподавлением эндометриома остается гиперинтенсивной в отличие от тератом, которые также гиперинтенсивны на Т1 ВИ, но гипоинтенсивны на Т1 FS. Эта последовательность (Т1 FS) всегда должна дополнять МР-исследование, поскольку позволяет обнаружить мелкие очаги, гиперинтенсивные на Т1.
Методы лучевой диагностики позволяют как предположить синдром поликистозных яичников (СПКЯ), также называемый синдромом Штейна-Левенталя, либо используются для подтверждения диагноза.
- Наличие 10 (и больше) простых периферических кист
- Характерный вид «нитки жемчуга»
- Увеличение яичников (в то же время у 30% пациенток они не изменены в размерах)
Клинические признаки синдрома поликистозных яичников:
- Гирсутизм (повышенное оволосение)
- Ожирение
- Нарушение фертильности
- Акне
- Рост волос (облысение) по мужскому типу
- Или повышение уровня андрогенов
Как выглядит поликстоз яичников? Слева на МР-томограмме определяется типичная картина в виде «нитки жемчуга». Справа у пациентки с повышенным содержанием андрогенов в крови визуализируется увеличенный яичник, а также множественные мелкие простые кисты, расположенные по периферии. Очевидным является сопутствующее ожирение. У этой пациентки МРТ позволяет подтвердить диагноз СПКЯ.
Синдром гиперстимуляции яичников является относительно редко встречающимся состоянием, обусловленным чрезмерной гормональной стимуляцией ХГЧ (хорионическим гонадотропином человека) и проявляющимся обычно двухсторонним поражением яичников. Избыточная гормональная стимуляция может иметь место при гестационной трофобластической болезни, СПКЯ, а также на фоне лечения гормонами или при беременности (редко при нормально протекающей беременности единственным плодом) с самостоятельным разрешением после рождения ребенка (по результатам исследований). Избыточная гормональная стимуляция чаще возникает при гестационной трофобластической болезни, фетальном эритробластозе или при многоплодной беременности. При лучевых методах исследования обычно обнаруживается двухстороннее увеличение яичников с наличием множественных кист, которые могут полностью замещать яичник. Основным дифференциальным критерием синдрома гиперстимуляции яичников являются характерные клинико-анамнестические данные.
На сонограмме, выполненной молодой беременной женщине, определяются множественные кисты в обоих яичниках. Справа определяется инвазивное образование в матке, сопоставимое с гестационной трофобластической болезнью. Заключение о данном заболевании сделано на основании характерных клинико-анамнестических данных (факта беременности у молодой женщины) и сонограммы, на которой выявлены признаки инвазивной формы гестационной трофобластической болезни.
Тубо-овариальный абсцесс возникает обычно как осложнение восходящей (из влагалища в шейку матки и маточные трубы) хламидийной или гонорейной инфекции. На КТ, МРТ при этом обнаруживается комплексное кистозное образование яичника с толстой стенкой и отсутствием васкуляризации. Утолщение эндометрия или гидросальпинкс делают диагноз тубо-овариального абсцесса более вероятным.
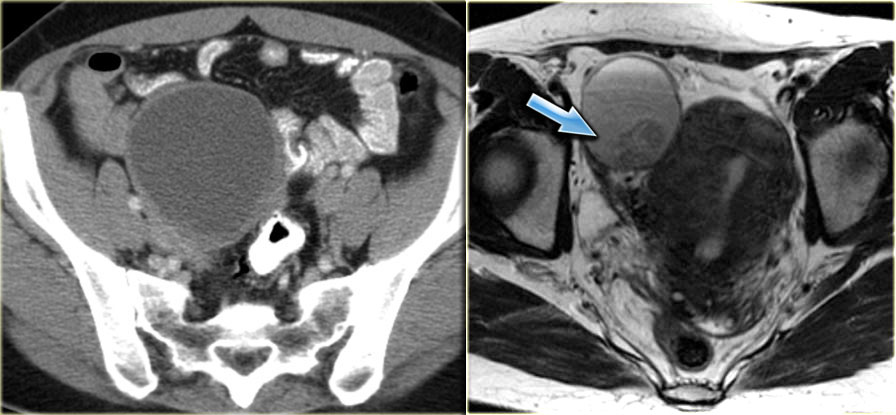
На аксиальной КТ с контрастным усилением определяется комплексное кистозное образование слева, напоминающее абсцесс, с толстой стенкой, накапливающей контраст, и включениями газа внутри.
На КТ в сагиттальной плоскости (слева) можно заметить, что к образованию подходит яичниковая вена, подтверждая его природу (стрелка). На корональной томограмме (справа) можно оценить анатомические соотношения образования и матки. В полости матки визуализируется пузырек газа, что позволяет предположить инфекционное начало именно здесь, с последующим распространением инфекции по маточной трубе в яичник.
Зрелая кистозная тератома, именуемая также дермоидной кистой, является крайне распространенным образованием яичника, которое может иметь кистозный характер. «Зрелая» в данном контексте означает доброкачественное образование в противоположность «незрелой», злокачественной тератоме. Доброкачественные кистозные тератомы обычно возникают у молодых женщин детородного возраста. На КТ, МРТ и УЗИ они выглядят однокамерными во (вплоть до) 90% случаев, однако могут быть и многокамерными, и двухсторонними приблизительно в 15% случаев. До 60% тератом могут содержать в своей структуре включения кальция. Кистозный компонент представлен жидкостью жирового характера, продуцируемой сальными железами, находящимися в ткани, выстилающей кисту. Наличие жира является диагностическим признаком тератомы. На УЗИ она имеет характерный вид кистозного образования с наличием гиперэхогенного солидного узла в стенке, называемого узлом Рокитанского или дермоидной пробкой.
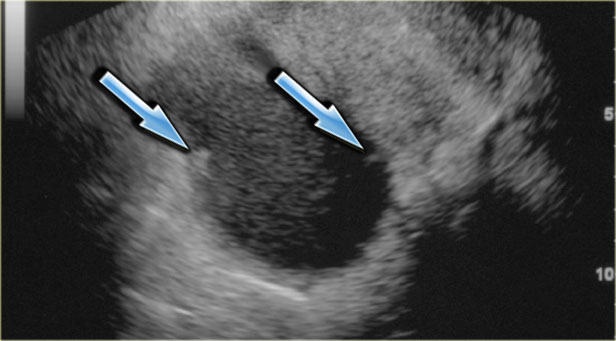
На УЗИ визуализируется узел Рокитанского или дермоидная пробка (стрелка).
Могут также обнаруживаться уровни «жидкость-жир», обусловленные разницей плотностей (жир, как более легкая и менее плотная субстанция, плавает на поверхности воды). Также можно визуализировать тонкие эхогенные линии («полоски»), наличие которых обусловлено «волосами» в полости кисты. Зрелые кистозные тератомы, даже доброкачественного характера, чаще всего удаляются оперативным путем, поскольку обуславливают повышенный риск перекрута яичника.
Осложнения дермоидной кисты яичника:
- Перекрут яичника
- Инфицирование
- Разрыв (спонтанный или в результате травмы)
- Гемолитическая анемия (редкое осложнение, разрешающееся после резекции)
- Злокачественная трансформация (редко)
Как выглядит дермоидная киста яичника на МРТ? Видно кистозное образование с гиперинтенсивным сигналом, внутри которого имеются перегородки (обнаруживаемые приблизительно в 10% подобных кист). В режиме жироподавления определяется подавление интенсивности сигнала, что позволяет подтвердить наличие жирового компонента и сделать заключение о тератоме.
Данные образования также являются распространенными кистозными опухолями яичников (кистомами), которые могут быть как серозными, так и муцинозными (слизистыми). На УЗИ муцинозная цистаденома чаще представляет собой анэхогенное однокамерное образование, которое может напоминать простую кисту. Муцинозные цистаденомы чаще состоят из нескольких камер, в которых может обнаруживаться комплексная жидкость с включениями белкового дебриса или крови. «Сосочковые» выпячивания на стенках позволяют предположить возможное злокачественное образование (цистаденокарциному).
Кистома яичника на УЗИ. При трансвагинальном исследовании (вверху слева) определяется киста левого яичника размером 5,1х5,2 см (анэхогенная и без перегородок). Тем не менее, на задней стенке кисты обнаруживается узел без признаков внутреннего кровотока при допплерографическом исследовании (вверху справа); дифференциально-диагностический ряд при этом включает фолликулярную кисту, скопление дебриса, кистозное новообразование. На МРТ (внизу) в образовании определяются тонкие перегородки, накапливающие контраст. Опухолевых узлов, лимфаденопатии, метастазов в брюшину не выявлено. Определяется минимальное количество асцитической жидкости. Образование было верифицировано как цистаденома при биопсии.
Кистома яичника: МРТ. На МР-томограммах, выполненных той же пациентке пять лет спустя, образование выросло. На Т2 ВИ визуализируется комплексная киста в левом яичнике с солидным узлом со стороны задней стенки. После введения контраста на Т1 FS определяется легкое усиление интенсивности сигнала от тонких перегородок и узла в стенке. Данные МРТ не позволили дифференцировать доброкачественное (напр., цистаденому) и злокачественное новообразование яичника. При гистологическом исследовании резектата подтвердилась цистаденофиброма.
Лучевые методы диагностики, такие как УЗИ или МРТ, не предназначены для определения гистологического типа опухоли. Однако с их помощью можно с той или иной степенью достоверности дифференцировать доброкачественные и злокачественные новообразования и определиться с дальнейшей тактикой ведения пациента. Обнаружение лучевых признаков злокачественного опухолевого роста должно нацелить лечащего врача (гинеколога, онколога) на дальнейшее активное выяснение характера кисты (оперативное вмешательство с биопсией, лапароскопия). В неясных и противоречивых случаях полезна повторная расшифровка МРТ малого таза, результате которой можно получить второе независимое мнение опытного лучевого диагноста.
На УЗИ определяется комплексное кистозно-солидное образование в левом яичнике, и другое комплексное образование большого размера, содержащее как солидный, так и кистозный компонент, в правой половине таза
На КТ у этой же пациентки определяется комплексное кистозно-солидное образование с утолщенными перегородками, накапливающими контраст, в правом яичнике, крайне подозрительное на злокачественную опухоль. Также имеет место двухсторонняя тазовая лимфаденопатия (стрелки). При гистопатологическом исследовании подтвердилась серозная цистаденокарцинома яичника (наиболее часто встречающийся вариант)
КТ и фотография макропрепарата серозной цистаденокарциномы яичника.
На УЗИ (слева) видно большое многокамерное кистозное образование в правом параметрии; некоторые из камер анэхогенны, в других визуализируются равномерные низкоуровневые эхогенные включения, обусловленные белковым содержимым (в данном случае муцином, однако аналогично могут выглядеть и кровоизлияния). Перегородки в образовании в основном тонкие. Кровотока в перегородках не выявлено, солидный компонент также отсутствует, признаков асцита не определяется. Несмотря на отсутствие кровотока при допплерографии и солидного компонента, размер и многокамерная структура этого образования позволяют заподозрить кистозную опухоль и порекомендовать другие, более точные методы диагностики. На КТ с контрастным усилением (справа) определяются схожие изменения. Камеры образования имеют различную плотность, соотносящуюся с разным содержанием белка. При гистопатологическом исследовании подтвердилась муцинозная цистаденокарцинома с низким потенциалом злокачественности.
Двухсторонние кистозно-солидные образования яичников подозрительны на опухоль и требуют дальнейшей оценки. Значение лучевых методов исследования заключается в том, чтобы подтвердить факта наличия образования; тем не менее, невозможно сделать вывод, что оно абсолютно достоверно является доброкачественным или злокачественным. Пациенткам, у которых обнаруживаются эпителиальные опухоли (гораздо более часто встречающаяся группа новообразований яичников), даже после хирургического лечения, определение точного гистологического варианта опухоли не так влияет на прогноз, как стадия FIGO (международной федерации акушеров и гинекологов), степень дифференцировки, а также полнота резекции опухоли.
На сонограмме (слева) определяется увеличение обоих яичников, внутри которых имеется как кистозный, так и мягкотканный (солидный) компонент. На КТ у этой же пациентки определяется крупное кистозно-солидное образование, распространяющееся из таза в живот. Роль КТ в данном случае заключается в стадировании образования, однако на основе КТ (МРТ) нельзя определить гистологическую структуру опухоли.
Чаще всего метастазы в яичники, например, метастазы Крукенберга — отсевы рака желудка или толстого кишечника, представляют собой мягкотканные образования, но нередко они могут иметь и кистозный характер.
На КТ определяются кистозные образования в обоих яичниках. Также можно заметить сужение просвета прямой кишки, обусловленное раковой опухолью (синяя стрелка). Отчетливо видны кистозные метастазы рака прямой кишки в углублении брюшины (красная стрелка), в целом не являющиеся типичной находкой.
Лечение пациенток, страдающих раком яичника, традиционно включает в себя первичное стадирование, затем агрессивное циторедуктивное вмешательство в комбинации с внутрибрюшинным введением цисплатина. На ранних стадиях (1 и 2) применяется тотальная гистерэктомия и двухсторонняя сальпингооофорэктомия (либо односторонняя, если женщина детородного возраста желает сохранить свою фертильность, хотя такой подход и является спорным).
Пациенткам с запущенными опухолями (3 и 4 стадии) рекомендуется циторедуктивное вмешательство, которое подразумевает частичное удаление объема очагов опухоли; эта операция направлена не только на улучшение качества жизни пациенток, но также и на снижение вероятности обструкции кишечника и устранение метаболических эффектов опухоли. Оптимальное циторедуктивное вмешательство предполагает устранение всех опухолевых имплантов, имеющих размер более 2 см; при субоптимальном поперечный размер оставшихся опухолевых узлов превышает 2 см. Успешная циторедуктивная операция увеличивает эффективность химиотерапии и приводит к увеличению выживаемости.
Пациенткам с опухолью яичников на стадии 1a или 1b может потребоваться лишь избирательное оперативное вмешательство без последующей химиотерапии, в то время как в более запущенных стадиях требуется послеоперационная химиотерапия цисплатином (наиболее эффективный препарат при раке яичника). Несмотря на то, что положительный ответ на терапию препаратами платины достигает 60-80%, около 80-90% женщин с третьей стадией заболевания и около 97% с четвертой стадией погибают в течение 5 лет.
Пациенткам, получающим лечение по поводу рака яичника наиболее эффективным методом контроля является измерение сывороточного уровня СА-125 и физикальное исследование. Повторная лапоротомия остается наиболее точным методом оценки эффективности химиотерапии, однако дает множество ложноотрицательных результатов и не приводит к увеличению выживаемости. КТ используется с целью поиска макроскопического очага и позволяет избежать повторной биопсии. Если при помощи методов диагностики обнаруживается остаточная ткань опухоли, пациентке может быть назначено дополнительное лечение; тем не менее, лучевые методы показывают большое количество ложноотрицательных результатов.
На сегодняшний день кисты яичников довольно хорошо диагностируются с помощью целого ряда инструментов:
- Осмотр гинеколога, в ходе которого выясняются жалобы пациентки, а также определяется, увеличены ли придатки и имеются ли болезненные ощущения в нижней части живота.
- Тест на беременность. Он необходим не только для того, чтобы исключить внематочную беременность, но и чтобы определить возможность проведения компьютерной томографии.
- Ультразвуковое исследование, позволяющее быстро и с высокой точностью определить наличие кисты и проконтролировать динамику ее развития.
- Лапароскопическое исследование. Его достоинство состоит в том, что оно дает абсолютно точные результаты и при необходимости во время процедуры можно провести точное и малоинвазивное хирургическое вмешательство.
- Компьютерная и магниторезонансная томография.
КТ и МРТ являются довольно точными методами, позволяющими определить наличие кисты, предположить, доброкачественная она или злокачественная, уточнить ее размер и точное местоположение и т.д. Кроме того, в случае злокачественности кисты диагностика с использованием контраста дает возможность установить, дала ли опухоль метастазы в другие органы и точно определить их местоположение.
КТ проводится с помощью рентгеновского излучения, которое дает возможность получить срезы органа с шагом примерно в 2 мм. Собранные и обработанные компьютером срезы собираются в точное объемное изображение. Процедура абсолютно безболезненная, не требует сложной подготовки (все, что нужно, лишь придерживаться определенной диеты пару дней перед процедурой и, в случае запоров, принять слабительное) и длится не более 20 минут.
Учитывая, что шаг среза составляет 2 мм, КТ может определять образования от 2 мм в поперечном сечении и более. Это довольно небольшие кисты и опухоли, находящиеся на ранней стадии развития. Такая точность КТ-диагностики позволяет начать своевременное лечение и избежать более серьезных последствий.
Противопоказаниями метода является беременность (из-за облучения организма рентгеновским излучением) и аллергические реакции на контрастное вещество (в случае КТ с контрастом). Такие аллергические реакции встречаются не очень часто.
Особенностью практически любого современного метода диагностики, будь то УЗИ, МРТ или КТ является возможность получения ошибочного результата по объективным либо субъективным причинам. К объективным причинам относятся погрешности и недостатки диагностического оборудования, к субъективным – врачебные ошибки. Последние могут быть вызваны как недостатком опыта врача, так и банальной усталостью. Риск получения ложноположительных или ложноотрицательных результатов может доставить массу неприятностей и даже привести к тому, что заболевание перейдет в более тяжелую стадию.
Очень хорошим способом снижения риска ошибки диагностики является получение второго мнения. В этом нет ничего плохого, это не недоверие лечащему врачу, это всего лишь получение альтернативного взгляда на результаты томографии.
Сегодня получить второе мнение очень просто. Для этого вам достаточно загрузить результаты КТ в систему Национальной телерадиологической сети (НТРС), и не более чем через сутки вы получите заключение лучших специалистов ведущих институтов страны. Неважно, где вы находитесь, вы можете получить лучшую возможную в стране консультацию везде, где есть доступ к сети интернет.
Василий Вишняков, врач-радиолог
При составлении статьи использованы следующие материалы:
источник
Киста жёлтого тела яичника – функциональное ретенционное образование яичниковой ткани, формирующееся на месте нерегрессировавшего желтого тела. Киста жёлтого тела яичника протекает практически бессимптомно; в редких случаях сопровождается незначительной болезненностью внизу живота, нарушением менструального цикла, осложненным течением. Диагностика включает осмотр гинеколога, УЗИ, допплерографию, лапароскопию. Киста желтого тела яичника может регрессировать самостоятельно в течение 3-х менструальных циклов; при осложнениях показана кистэктомия, резекция или удаление яичника.
Желтое тело – циклически образующаяся в яичнике железа, которая возникает на месте овулировавшего граафова пузырька (фолликула) и продуцирует гормон прогестерон. Название железе дал липохромный пигмент, присутствующий в ее клетках и придающий им желтоватую окраску. Желтое тело развивается в яичнике во вторую (лютеиновую) фазу менструального цикла. В стадии расцвета желтое тело достигает размера 1,5-2 см и одним полюсом возвышается над поверхностью яичника. В случае отсутствия оплодотворения желтое тело в конце лютеиновой фазы подвергается инволютивному развитию и прекращает продукцию прогестерона. При наступлении беременности желтое тело не исчезает, продолжает увеличиваться и функционировать еще в течение 2-3-х месяцев и носит название желтого тела беременности.
Лютеиновая киста яичника формируется из не подвергшегося регрессии желтого тела, в котором вследствие нарушения кровообращения происходит накопление жидкости серозного или геморрагического характера. Величина кисты желтого тела яичника обычно составляет не более 6-8 см. Киста желтого тела яичника встречается у 2-5% женщин репродуктивного возраста после установления двухфазного менструального цикла.
Клиническая гинекология дифференцирует кисты желтого тела, развившиеся вне беременности (из атрезированного фолликула), а также кисты желтого тела, возникающие на фоне беременности. Киста желтого тела яичника чаще односторонняя, однополостная; имеет капсулу, выстланную изнутри зернистыми лютеиновыми клетками, заполнена красновато-желтым содержимым. Самостоятельное исчезновение кисты желтого тела яичника происходит в течение 2-3х менструальных циклов или во II триместре беременности.
Причины формирования кисты желтого тела яичника до конца неясны. Считается, что образование кисты желтого тела вызвано гормональным дисбалансом и нарушением кровообращения и лимфооттока в тканях яичника. Риск образования лютеиновой кисты повышается на фоне приема препаратов для стимуляции овуляции при бесплодии или подготовке к ЭКО (например, кломифена цитрата) и препаратов экстренной контрацепции.
Не исключается вероятность образования кисты желтого тела яичника под влиянием тяжелых физических и психических нагрузок, вредных условий производства, нарушения питания (монодиет), частых оофоритов и сальпингоофоритов, абортов. Все эти факторы могут приводить к эндокринному дисбалансу, а, следовательно, и формированию кисты желтого тела яичника.
Симптоматика при кисте желтого тела яичника слабо выражена. Часто лютеиновые кисты развиваются в течение 2-3 месяцев, после чего самопроизвольно и внезапно подвергаются инволюции.
Киста желтого тела яичника, выявленная в ходе ведения беременности, не представляет угрозы для женщины и плода. Напротив, отсутствие желтого тела беременности на ранних сроках может вызвать самопроизвольное прерывание беременности ввиду гормональной недостаточности. Обратное развитие кисты желтого тела яичника при беременности также чаще всего происходит спонтанно к 18-20 нед. гестации: к этому времени сформировавшаяся плацента полностью берет на себя гормонопродуцирующие функции желтого тела.
Иногда киста желтого тела яичника может вызывать незначительную болезненность, чувство тяжести, распирания, дискомфорта в животе на стороне развития. Лютеиновая киста, продуцирующая прогестерон, может вызывать задержку менструации либо, напротив, затяжные менструации, обусловленные неравномерным отторжением эндометрия. Лютеиновые кисты яичника никогда не малигнизируются.
Наиболее часто симптоматика развивается при осложненном течении кисты желтого тела яичника – перекруте ножки, кровоизлиянии в ее полость или апоплексии яичника. Во всех этих случаях наблюдается клиническая картина острого живота – схваткообразные острые боли, имеющие разлитой характер, рвота, напряжение и резкая болезненность живота, положительные перитонеальные симптомы, задержка газов и стула, исчезновение перистальтических шумов, интоксикация и др.
Диагностирование кисты желтого тела яичника осуществляется с учетом анамнеза, жалоб, данных гинекологического исследования, УЗИ, лапароскопии. Влагалищное исследование позволяет выявить сбоку от матки или позади нее тугоэластическое образование, имеющее ограниченную подвижность и чувствительность при пальпации.
Эхоскопически киста желтого тела определяется в виде анэхогенного однородного образования круглой формы от 4 до 8 см в диаметре, с ровными четкими контурами, иногда с мелкодисперсной взвесью внутри. Для точного распознавания лютеиновой кисты производится динамическое УЗИ в первую (фолликулярную) фазу менструального цикла. Проведение цветовой допплерографии (ЦДК) направлено на исключение васкуляризации внутренних структур кисты и дифференциацию ретенционного образования от истинных опухолей яичника.
Как и при других выявленных опухолях и кистах яичника, показано исследование онкомаркера СА-125. Для исключения или подтверждения беременности проводится определение хорионического гонадотропина, тест на беременность. В случаях, когда кисту желтого тела сложно дифференцировать от других новообразований (кистомы яичника, текалютеиновых кист яичников при хорионэпителиоме и пузырном заносе и др.) и внематочной беременности, требуется проведение диагностической лапароскопии.
Пациенткам с небольшой и клинически не проявляющейся кистой желтого тела яичника показано наблюдение гинеколога, ультразвуковой динамический контроль и ЦДК в течение 2-3 менструальных циклов. За этот период киста может подвергнуться регрессии и полностью исчезнуть.
Симптоматические и рецидивирующие кисты желтого тела яичника также могут рассасываться под влиянием консервативной противовоспалительной терапии, подбора и назначения гормональных контрацептивов, проведения бальнеотерапии (лечебных ванн и влагалищных орошений), пелоидотерапии, лазеротерапии, СМТ-фореза, электрофореза, ультрафонофореза, магнитотерапии. На период лечения кисты желтого тела яичника ограничиваются физические нагрузки, половая активность во избежание перекрута или разрыва опухолевидного образования. Если в течение 4-6 недель лютеиновая киста не рассасывается, решается вопрос о ее оперативном удалении.
Плановое вмешательство по поводу кисты желтого тела чаще всего ограничивается лапароскопическим вылущиванием кисты в пределах неизмененных овариальных тканей и ушиванием ее стенки либо резекцией яичника. В случае развития осложнений (некротического изменения тканей яичника, кровотечения и др.) показана лапаротомия с оофорэктомией в экстренном порядке.
Предупреждению образования функциональных кист яичников способствует своевременное и полноценное лечение воспалений органов репродуктивной системы, а также коррекция нарушенного гормонального баланса. Наблюдение гинеколога-эндокринолога и УЗИ-контроль при выявлении кисты желтого тела яичника позволяет вовремя принять необходимые меры и не допустить осложнений. Киста желтого тела яичника не представляет угрозы для развивающейся беременности. При спонтанном регрессе или плановом удалении кисты желтого тела яичника прогноз благоприятный.
источник
Киста желтого тела возникает вследствие скопления жидкости в месте лопнувшего фолликула, иногда может содержать кровь. Такие кисты возникают только при двухфазном менструальном цикле. Полагают, что эти кисты образуются в результате нарушения лимфо- и кровообращения в желтом теле. Встречаются в возрасте от 16 д о 45 лет.
Микроскопически в стенке кисты желтого тела выявляют лютейновые и тека-лютеиновые клетки. Лютеиновые клетки проходят все стадии развития менструального желтого тела — пролиферации, васкуляризации, расцвета и обратного развития.
Клинически киста обычно ничем себя не проявляет. Редко нарушается менструальный цикл. Специфические клинические признаки отсутствуют. В отдельных случаях в момент возникновения кисты могут отмечаться боли внизу живота.
Наиболее частое осложнение — кровоизлияние в полость кисты. Кисты желтого тела нередко осложняются разрывом яичника, чаше в стадии развития желтого тела. Кровотечение может быть интенсивным и сопровождаться клинической картиной «острого живота».
В большинстве случаев кисты желтого тела претерпевают обратное развитие. Слой лютеиновых клеток постепенно замещается соединительной тканью и образование может превратиться в кисту, внутренняя поверхность которой лишена эпителиальной выстилки.
Диагноз кисты желтого тела устанавливают на основании анамнестических данных, результатов клинического обследования, УЗИ и ЦДК. лапароскопии.
При двуручном влагалищно-абдоминальном исследовании киста желтого тела располагается в основном сбоку или кзади от матки, округлой формы, с гладкой поверхностью, эластической консистенции, диаметром от 3 до 10 см, что подтверждается данными эхографии, подвижная, чувствительная при пальпации.
Эхографическая картина кист желтого тела очень разнообразна. Структура кисты может быть полностью однородной и анэхогенной или иметь мелко- или среднесетчатое строение, причем указанные структуры могут выполнять всю кисту или ее незначительную часть. В полости кисты определяются множественные перегородки неправильной формы, смещаемые при перкуссии образования, ультразвуковым датчиком. В ряде случаев в полости кисты визуализируются плотные включения повышенной эхогенности — сгустки крови. На сканограммах визуализируются пристеночно расположенные включения диаметром до 1 см неправильной формы, в единичных наблюдениях плотное образование находится во взвешенном состоянии в полости кисты. Иногда вся полость кисты заполнена эхогенным содержимым (кровью), в связи с чем эхографическое изображение напоминает опухоль. Несмотря на существенные различия внутреннего строения кист желтого тела, их звукопроводимость всегда высокая.
Кисты желтого тела исчезают в течение 1 — 3 менструальных циклов, что подтверждают данные УЗИ.
Цветовая допплерография позволяет исключить точку васкуляризации во внутренних структурах кист желтого тела и таким образом провести дифференциальную диагностику с опухолями яичников.
Киста желтого тела имеет интенсивный кровоток по периферии (так называемый коронарный) с низким сосудистым сопротивлением (ИР ниже 0,4), что нередко напоминает злокачественную неоваскуляризацию.
Для исключения ошибок необходимо динамическое УЗИ с ЦДК в первую фазу очередного менструального цикла. При кистах желтого тела показано наблюдение в течение 1-3 менструальных циклов, так как не исключено ее обратное развитие. В противном случае показано оперативное лечение — удаление (энуклеация) кисты в пределах здоровой ткани яичника лапароскопическим доступом. Ретенционные кисты обычно небольшие, с тонкой прозрачной стенкой, через которую просвечивает гомогенное содержимое. При лапароскопии может быть видно несколько небольших кист. При боковом освещении ретенционные образования приобретают равномерный голубоватый оттенок. При небольших ретенционных кистах визуализируется неизмененная поверхность остальной части яичника с фолликулами или желтыми телами. Сосудистый рисунок капсулы может быть разнообразным, но обычно представляется в виде петлистой сети.
Возможности УЗИ с ЦДК, РКТ, МРТ при ретенционных образованиях в описании их формы, величины, структуры и расположения одинаковы, а при использовании методик с контрастированием ретенционные образования не накапливают контрастное вещество, что является дифференциально-диагностическим признаком кисты, свидетельствующим о ретенционном объемном образовании.
Результаты поиска по теме в других рубриках:
источник
Когда врач при обследовании на сканере УЗИ сообщает пациентке о появлении желтого тела в одном из яичников, это может вызвать у нее панику из-за незнания причины возникновения этого явления.
Однако стоит ли переживать из-за процессов, которые ежемесячно происходят в женском организме. Ведь природа с самого рождения женщины подготавливает ее тело к успешному зачатию будущих детей.
Попробуем разобраться в том, что представляет собой и как образуется желтое тело, а также его значение в женском организме.
В организме женщины репродуктивного возраста после овуляции во вторую фазу менструального цикла появляется временная железа, вырабатывающая гормон прогестерон.
Местом ее образования является левый либо правый яичник.
Эту железу в медицине называют желтым телом. Источником происхождения такого необычного названия является вещество желтого цвета, содержащееся в полости железы.
По окончании фазы своего созревания доминантный фолликул разрывается, выпуская созревшую яйцеклетку. На месте разрыва образуется рубец, вокруг которого формируется желтое тело.
В это время женская половая клетка через полость малого таза попадает в маточную трубу и, оплодотворенная сперматозоидом, перемещается в полость матки, где происходит ее дальнейшее созревание.
При отсутствии оплодотворения и наступлении месячных желтое тело постепенно перерождается, преобразуясь сначала в беловатый рубец, а затем и вовсе исчезая. В теле женщины описанный здесь процесс присутствует ежемесячно.
Появление желтого тела в левом или правом яичникакх – это начальная стадия выработки такого важного для вынашивания ребенка гормона – прогестерона. С течением и прогрессированием беременности все больше увеличивается количество этого гормона в организме будущей мамы.
Прогестерон влияет на развитие эндометрия – слизистой оболочки, которой выстлана полость матки. При недостатке гормона формируется слабый слой эндометрия, что ведет к невозможности закрепления эмбриона в матке и как следствие, к прерыванию беременности.
Желтое тело функционирует в яичнике и вырабатывает прогестерон на протяжении 10 — 16 недель развития эмбриона. В дальнейшем его функции переходят к плаценте.
При ультразвуковом обследовании в области яичника отмечается присутствие мягкого неоднородного мешочка. Это и есть желтое тело.
Врач, анализируя размеры временно образовавшейся железы, делает вывод о наступлении беременности или возникновении каких-то патологий в женском организме.
Если при УЗИ желтое тело хорошо просматривается, а менструация так и не наступила, значит, женщина, скорее всего, беременна. Более точный диагноз определяется размерами матки и наличием плода в ее полости.
Если во время задержки менструации при обследовании не визуализируют желтое тело, то такой факт может свидетельствовать о наличии заболевания, относящегося к репродуктивной или эндокринной сфере.
Тем не менее это не является причиной для скоропалительных выводов. Отсутствие изображения небольшого мешочка на экране ультразвукового сканера может обозначать простую задержку менструации, вызванную незначительными факторами.
В случае наступления беременности, сопровождающейся слабым проявлением или полным отсутствием временной железы, может диагностироваться угроза ее прерывания. Такая ситуация указывает на недостаточность выработки прогестерона. Размеры желтого тела
Определение размеров желтого тела при проведении УЗИ обследования является достаточно важным фактором в постановке диагноза, касающегося, в частности, беременности.
Ведь для того, чтобы после оплодотворения яйцеклетки зародыш успешно имплантировался в матку, прикрепился к ее полости и отлично развивался, величина гормональной железы должна равняться 18 мм, или находиться в пределах хотя 10–30 мм.
Значение ниже или выше этого диапазона свидетельствует о наличии патологии в женском организме.
Для опытного врача не составит труда определить недостаточность железы или образования в ней фолликулярной кисты. В первом случае женщине грозит длительное отсутствие желательной беременности, замирание плода в утробе или выкидыш в первом триместре.
При выявлении такой угрозы важно пройти компьютерную диагностику и индивидуально подобранную гормональную терапию. Во втором случае патологии гормональный дисбаланс эндокринной системы заметно сказывается на снижении жизненного тонуса пациентки и появлении болезненных симптомов.
Обычно, выявленные на ультразвуковом исследовании новообразования на желтом теле не превышают нескольких миллиметров и во время беременности они могут регрессировать уже во втором триместре.
При этом нет никакой угрозы для развития плода или здоровья матери. Все же не будет лишним пройти качественное лечение и надежную профилактику.
Если фолликулярная киста образовывается на фоне неоплодотворенной яйцеклетки, существует вероятность ее рассасывания во время последующих менструаций.
Кистозные образования желтого тела могут возникать по разным причинам, которые определяются только квалифицированным специалистом.
На основании анализа УЗИ и дополнительных лабораторных исследований он назначает незамедлительное соответствующее лечение.
источник
Желтое тело представляет собой железу внутренней секреции, которая проявляется только в определенный период менструального цикла. Стоит отметить, что его можно наблюдать только в репродуктивном возрасте, когда женщина имеет возможность родить ребенка.
Данное тело называется желтым, так как внутри себя оно имеет содержимое такого же цвета. Оно образуется вследствие выхода яйцеклетки из яичника и выделяет важный гормон – прогестерон. Именно он создает благоприятную среду для зачатия ребенка.
В организме каждой женщины репродуктивного возраста происходят цикличные изменения, необходимые для процесса зачатия. Регулируются эти процессы благодаря гормонам, выделяемым различными органами. Так, регулярность менструаций, а значит созревания яйцеклетки, обновления и подготовки внутреннего слоя матки к будущей беременности, зависит от гормонов:
- гипофиза;
- щитовидной железы;
- яичников;
- лютеинового (желтого) тела.
Если первые три органа постоянно присутствуют в организме женщины, то желтое тело образуется и подвергается инволюции каждый менструальный цикл, сопровождающийся овуляцией.
После готовности яйцеклетки и выхода ее из фолликула яичника, то есть овуляции (происходящей чаще всего на 14 день цикла), на месте лопнувшего пузырька начинает развиваться желтое тело. Это временно существующая железа внутренней секреции, продуцирующая гормон прогестерон, основные функции которого заключаются в:
- торможении развития других фолликулов;
- улучшении питания матки за счёт увеличения количества сосудов и активного кровообращения;
- стимуляции роста внутреннего (слизистого) слоя матки, необходимого для прикрепления яйцеклетки при наступившей беременности;
- подготовке молочных желез к продукции молока;
- подавлении действия иммунной системы женщины на плод.
Как видно из перечисленного, беременность и ее развитие на начальном этапе невозможна без прогестерона и железы, его вырабатывающей.
• Если же размер железы 18-22 миллиметров, то это первый признак того, что у женщины нет проблем с оплодотворением, и это самый подходящий момент зачать ребенка, так как именно сейчас наступила фаза овуляции.
• Размеры этой железы на УЗИ от 21 до 30 миллиметров во время беременности говорит о том, что в данном случае нет никаких проблем с плодом, и беременность протекает хорошо. Но если же женщина не беременна, это называется фолликулярной кистой.
• В случае выявления на УЗИ данной железы округлой формы размером более 40 миллиметров, мы имеем дело с кистой.
При беременности данную железу можно обнаружить до 14 недели, после этого периода, когда начинает формироваться плацента, его функция угасает.
Иногда, когда происходит формирование плаценты, желтое тело продолжает расти. В данном случае оно превращается в кисту. Данный нарост может даже превышать 40 миллиметров.
Такая киста никак не влияет на развитие плода и протекание беременности, но если она вырастает более допустимой нормы, может произойти ее сдавливание, а в дальнейшем – и ее разрыв.
Есть случаи, когда УЗИ показывает кисту такого типа, даже когда нет беременности. Она образовывается также из этой железы на месте лопнувшего фолликула, когда его рост превышает допустимых норм. Очень часто данный недуг в такой ситуации совершенно не беспокоит женщину. Порой она даже не догадывается о существовании кисты.
Таким образом, ультразвуковое обследование органов женского малого таза очень важно. А при помощи желтого тела можно оценить репродуктивную функцию организма пациентки (возможно ли зачатие или нет, как протекает беременность в первом триместре, а также есть ли угроза прерывания беременности).
Целенаправленное выявление желтого тела и установление его размеров в определённую фазу менструального цикла проводят для:
- планирования зачатия;
- диагностики причины бесплодия или выкидыша;
- наблюдения за нормальным течением беременности;
- диагностики и динамического контроля за кистой лютеинового тела.
Осмотр может проводиться как через брюшную стенку, так и через влагалище, то есть трансвагинально. Второй способ позволяет получить больше информации, так как при трансабдоминальном УЗИ яичника у многих женщин не визуализируются.
Основной задачей желтого тела является выработка гормонов, необходимых для дальнейшего развития беременности. Поэтому на разных сроках оно будет иметь разные размеры. В первые дни своего возникновения желтое тело имеет диаметр 15 -20 мм. Затем оно увеличивается в размерах до 25 — 27 мм и остается таким примерно до 15 недели беременности. После чего его функции постепенно прекращаются, а размеры уменьшаются.
У некоторых женщин размер желтого тела при беременности может быть более 30 мм, в этих случаях говорят о кисте желтого тела. Впрочем, для волнений нет причин — эта киста не представляет опасности для здоровья и не нарушает течение беременности, т. к. точно также выделяет прогестерон. Некоторые будущие мамы пугаются, если при проведении УЗИ врач не обнаруживает у них желтого тела. Но, как правило, проблема совсем не в женщине — чаще всего такое случается при проведении исследования на старом оборудовании, имеющем низкую разрешающую способность, или если УЗИ проводит недостаточно неквалифицированный врач. Просто повторите процедуру в другом медицинском учреждении.
Диагностировать внематочную беременность можно при обнаружении следующих признаков:
- увеличение размеров матки;
- отсутствие плодного яйца в полости матки при соответствующем уровне ХГЧ и наличии полноценного желтого тела на яичнике;
- увеличение толщины эндометриального слоя до 20 мм, вследствие стимулирующего воздействия прогестерона;
- эхографические признаки наличия плодного яйца вне полости матки (трубная, яичниковая, шеечная и др беременности).
Как правило, появление любой нехарактерной эхоструктуры в области придатков, имеющей неровные или округлые контуры, следует считать внематочной беременностью. Если место имплантации плодного яйца невозможно увидеть с помощью УЗ-сканера, диагноз ставят на основании косвенных признаков. Актуально исследование желтого тела и при диагностике многоплодной беременности.
Если УЗИ показало 2 или 3 желтых тела, то велика вероятность формирования 2 и более плодных яиц. Гормональные нарушения вследствие недостаточной фазы желтого тела, являются частой причиной бесплодия или спонтанного прерывания беременности на ранних сроках.
Патологических состояний ЖТ не много, однако из-за нарушения синтеза прогестерона они оказывают значительное влияние на возможность зачать ребёнка и сохранить беременность.
Одним из таких состояний является отсутствие желтого тела, которое проявляется невозможностью забеременеть.
В том случае, когда беременность наблюдается, а лютеиновое тело не удается визуализировать при ультразвуковом исследовании, можно предположить несколько причин:
- временная железа имеет размер менее 10 мм, что говорит об угрозе прерывания и необходимости назначения гормонзаместительной терапии;
- анатомическая особенность расположения яичника;
- последствия патологических процессов, перенесённых ранее (например, спайки после воспалительного заболевания);
- физиологические особенности организма женщины во время беременности (многие женщины указывают на повышенное газообразование);
- невозможность проведения УЗИ трансвагинально;
- недостаточная квалификация специалиста.
Это патологическое состояние, характеризующееся недостаточной выработкой прогестерона. Такая недостаточность приводит к выкидышу на раннем сроке беременности.
Функциональную недостаточность можно заподозрить, если желтое тело на УЗИ определяется меньших размеров, чем должно быть в норме. Когда у врача ультразвуковой диагностики возникает подозрение на гипофункцию желтого тела, пациентка направляется на анализ крови с целью определения уровня прогестерона.
Благодаря достижениям современной медицины и фармакологии, недостаточное количество гормона можно восполнить путем приема медикаментов, которые назначает гинеколог.
Кистозное образование – это небольшой «пузырёк» с жидкостным содержимым, который на УЗИ определяется как черное, чаще округлое, включение.
Желтое тело на УЗИ при подозрении на наличие в нем кисты будет размером более 35-40 мм. На способность железы выделять достаточное количество прогестерона киста не влияет. Но при достаточно больших размерах она может разрываться, что может повлечь за собой кровотечение, а это уже хирургическая патология. К экстренным состояниям, требующим оперативного лечения, относится также перекрут ножки кисты.
Заключение «киста желтого тела» на УЗИ без клинических проявлений не является показанием к какому-либо лечению. К тому моменту, когда сформируется плацента и желтое тело подвергнется обратному развитию, киста тоже уйдет.
Следует срочно обратиться к врачу, если ранее была выявлена киста и резко возникли:
- боль внизу живота;
- снижение давления;
- потеря сознания.
Таких осложнений можно избежать, если выполнять рекомендации врача по исключению физических нагрузок и ограничению сексуальных контактов.
Термин «апоплексия яичника» означает внезапно произошедшее кровоизлияние, сопровождающееся разрывом тканей яичника и внутрибрюшным кровотечением. В связи с тем, что в фазе овуляции, формирования и расцвета желтого тела, кровоснабжение железы чрезвычайно интенсивное, кровоизлияние обычно происходит именно в этот период.
Существует довольно большой перечень причин возникновения кровоизлияния, включающий в себя:
- застойные явления в органах малого таза;
- воспалительные заболевания женских репродуктивных органов, приводящие к нарушению кровоснабжения;
- варикозное расширение вен, располагающихся на яичниках;
- интенсивные физические нагрузки, сопровождающиеся поднятием тяжестей;
- снижение скорости свертывания крови;
- тупые травмы живота.
Как правило, местом локализации кровотечения является желтое тело или киста желтого тела. При диагностике разрыва яичника, методом диагностики первой очереди, является УЗИ. Оценка эхографической картины зависит от того, на какой день менструального цикла выполняется исследование, в сопоставлении с визуально оцениваемым состоянием другого яичника.
Как правило, при кровоизлиянии, аномалий в размере пораженного яичника не обнаруживается. Размер желтого тела находится в пределах нормы и не превышает диаметр фолликула, находящегося в преовуляторной фазе. В зависимости от интенсивности и длительности кровотечения, в брюшной полости определяется некоторое количество свободной жидкости (крови).
Если на яичнике есть лютеиновая киста, то каких-либо изменений в ее форме и объемах при УЗИ, врач не увидит. Для получения более детальной информации необходимо проведение лопароскопии, в процессе которой врач не только видит пораженный яичник, но и может ушить разрывы лютеиновой железы или, в крайнем случае, при сильном кровотечении, удалить весь яичник.
Лечение апоплексии яичника предусматривает возможность восстановления без применения оперативного вмешательства (прикладывание холодного компресса на область яичника, применение спазмолитических средств, аскорбиновой кислоты для увеличения свертываемости крови). Однако подобная тактика не позволяет провести полноценное восстановление организма в связи с невозможностью удаления крови из забрюшинного пространства и ушивания разрывов железы, что впоследствии становится причиной развития спаечных процессов, повторного разрыва желтого тела и невозможности забеременеть.
Важно! Кроме мониторинга фолликулогенеза, возможности диагностического и лечебного УЗИ включают в себя динамическое наблюдение за состоянием лютеиновой кисты, ее поведением в ответ на применение медикаментозной терапии, а также выполнение функции визуализации при заборе фолликулов для ЭКО.
Гормональное стимулирование овуляции перед ЭКО, приводит к формированию нескольких фолликулов, и, соответственно, нескольких желтых тел
На сегодняшний день УЗИ в гинекологии столь существенно расширило свои диагностические возможности, что позволило сделать его частью стандартного алгоритма, выполняемого в стационарах и поликлиниках. Увеличение частоты разрешения и улучшение качества получаемых УЗ-картин, позволяет визуализировать чрезвычайно мелкие образования в органах, в том числе поликистоз яичников на ранних стадиях развития.
Утрата четкости очертаний фолликула при преждевременном развитии эхогенных образований в его полости и при отсутствии овуляции позволяет с уверенностью диагностировать лютеинизацию неовулировавшего фолликула, то есть развитие желтого тела до овуляции. Своевременная диагностика позволяет не только выявить причину бесплодия, но и провести ряд лечебных мероприятий, направленных на восстановление детородной функции и предупреждения развития болезни.
источник