С одними это происходит редко, с другими — часто, но так или иначе большинство людей сталкивались с этим в своей жизни. Мы говорим о такой ситуации, как кровотечение из носа. «Кровь пошла носом», как говорят в народе. Носовое кровотечение не имеет возрастных границ — оно может возникать у детей и подростков, у людей среднего возраста и у пожилых. Впрочем, есть одна возрастная категория, у которой кровотечений из носа почти никогда не бывает. Это дети грудного возраста. Ситуация меняется с 2 лет, когда повышается активность ребенка и вместе с ней травмоопасность. Кроме того, дети часто болеют простудными заболеваниями и могут залезать пальцами в нос.
Кровотечение из носа бывает легким, когда выделяется всего несколько миллилитров крови, умеренной тяжести — с потерей 200 и более миллилитров и тяжелым, когда кровопотеря достигает литра. Последние две ситуации однозначно говорят о необходимости обращения к врачу. Что же касается причин кровотечения из носа, то, по словам врачей, 80% из них приходится на местные факторы, то есть причина расположена в самом носу, а 20% — на общие, вызванные другими, подчас тяжелыми, болезнями.
Источником носового кровотечения может быть как передняя, так и задняя часть носа. Из передней части кровь обычно течет у детей, выделяясь при этом только из одной ноздри. Самая частая причина — повреждение сосуда на перегородке носа. Из задней части кровь может идти после травм, при наличии инородных тел в носу, при повышении давления, и, как правило, она течет сразу из двух ноздрей. Бывает также, что кровь при носовом кровотечении стекает по задней стенке глотки, и внешне ее не видно. Если такое кровотечение обильное, оно проявится черным цветом стула. Это уже очевидная причина для обращения к врачу, поскольку кровь может течь как из носа, так и из желудка или пищевода, особенно при наличии сопутствующих заболеваний.
Одна из главных причин, особенно в детском возрасте — сухость воздуха. В нашей стране это часто бывает в зимнее время, когда в квартирах включают отопление. От сухости воздуха пересыхает и слизистая носа, к ней присыхает слизь, особенно если недавно было простудное заболевание. Частые простуды дают отек и воспаление слизистой. Такая слизистая легко травмируется. Так как корочки раздражают, ребенок лезет в нос и повреждает сосуды слизистой. Начинается кровотечение. Если это повторяется регулярно, следует любым способом увлажнить воздух в квартире. Корочки также могут отрываться при чихании, в частности, если в помещении много пыли. Кстати, ломкими сосуды носа могут становиться под действием табачного дыма.
Другая причина — индивидуальные характеристики слизистой и расположения сосудов, когда они лежат чересчур поверхностно и легко травмируются. Сосуды бывают слабыми из-за недостатка витаминов, и тогда при малейшем повышении давления сосуд может лопнуть. Результатом опять же будет кровотечение. Причиной сухости в носу и кровотечений из носа может быть аллергия. Перегревание и обезвоживание, например, при высокой температуре, тоже приводят к пересушиванию слизистой.
Третья распространенная причина кровотечений из носа — высокое артериальное давление. Это уже относится больше к пожилому возрасту. Однако кровотечение не является ни следствием, ни признаком гипертонии. Что-то разрушило, ослабило сосуды до подъема давления, и при подъеме они легко лопаются. Еще одной причиной могут стать полипы, которые образуются при разрастании слизистой носа. Они часто вырастают на месте постоянного воспаления — при аллергии и простудных заболеваниях. Часто полипы сопровождаются насморком, гайморитом. Полипы очень хорошо кровоснабжаются, поэтому при их наличии кровотечение из носа — не редкость. Полипы удаляются хирургическим путем.
Кровь из носа может идти и от стрессов, переутомления, плохого качества жизни, гиповитаминоза — при этом сосуды становятся ломкими, хрупкими. Чтобы избавиться от таких кровотечений, надо, соответственно, позволить себе достаточно отдыхать и обеспечить хорошее, полноценное питание. Наконец, причиной носовых кровотечений иногда является гормональный дисбаланс, например, у подростков в переходном возрасте. Тем более, увеличение уровня некоторых гормонов нередко приводит к повышению давления.
Но среди причин кровотечения из носа встречаются серьезные и даже тяжелые заболевания. В первую очередь, это проблемы со свертыванием крови, которые наблюдаются при лейкозах, болезнях печени, вырабатывающей витамин К, задействованный в процессах свертывания крови, а также при сердечных болезнях. При нарушениях свертываемости крови кровотечения из носа будут не единственным признаком — также могут быть синяки на теле, которые подолгу не проходят, сыпь на коже, ну и, конечно, изменения в анализах крови и мочи. Именно поэтому при повторных кровотечениях из носа рекомендуется сделать анализ крови, включая время свертывания, и биохимический анализ крови.
Не такая уж экзотическая в наши дни причина кровотечений из носа — употребление кокаина. Это вещество очень токсично для слизистых, делает ее уязвимой к малейшим повреждениям. Сосуды у кокаинистов постоянно сужены, нарушается питание слизистой, возникает ее атрофия. Атрофичная слизистая легко травмируется. На кокаиновую наркоманию также могут указывать расширение зрачков, излишняя непродуктивная активность.
Одной из причин кровотечений из носа служит туберкулез. Как отмечают доктора, сегодня палочкой Коха заражены 90% людей всех возрастов, заболевают же те из них, у кого ослаблен иммунитет. Если бактерии размножаются в носу, образуются туберкулезные гранулемы, которые нарушают целостность мягких тканей, хряща и слизистой носа. Кровь в этом случае выделяется ярко-красная, часто она смешана со слизью, гноем. Истечение крови длится около пяти минут, но следует обратить внимание и на другие признаки туберкулеза, в том числе ночную потливость, слабость, кашель.
Следствием болезней сердца является сердечная недостаточность, которая также может вызывать носовые кровотечения. У детей сердечная недостаточность нередко развивается из-за врожденных пороков сердца. Кровотечение опять же занимает не более пяти минут, но так как повышается давление в капиллярах и венах, кровь будет темной. Второй признак кровотечений при сердечной недостаточности — спонтанное начало, без всякого напряжения. Третий признак — кровотечение случается два раза в неделю и чаще. В этой ситуации чем раньше будет поставлен диагноз, тем лучше. Пороки сердца сегодня поддаются лечению хирургическим путем.
Наконец, вызывать кровотечения из носа могут новообразования — как расположенные в самом носу, так и далеко от него. Новообразование или киста в носу зачастую никак себя не проявляет, но может вызывать заложенность носа, затрудненное дыхание носом, головную боль, кровотечения из-за разрушения тканей. Кровь течет интенсивно, при кистах к ней иногда примешивается прозрачная жидкость. С другой стороны, опухолью могут быть поражены надпочечники. Это вызывает повышение артериального давления до 200 и выше и чаще встречается у молодых людей. Если явных причин для кровотечения из носа нет, а они повторяются часто, лучше обратиться к врачу.
Врачи отмечают три главные ошибки, которые нужно запомнить и не повторять при носовых кровотечениях:
Ошибка №1. Не стоит закидывать голову назад, так как кровь в этом случае потечет через глотку в пищевод, и, во-первых, будет непонятно, сильное ли кровотечение и сколько крови уже вытекло, а во-вторых, пациент наглотается крови, что может вызвать рвоту и черный стул. Кроме того, при запрокидывании головы кровь может попасть в дыхательные пути.
Ошибка №2. Затыкание носа ватой. Спустя время вата пропитается кровью, а потом присохнет вместе со сгустком крови. Дальнейшее ее удаление может вызвать повторное кровотечение. Если очень хочется заткнуть нос, чтобы не текла кровь, лучше сделать это свернутым кусочком марли. На марлю можно нанести сосудосуживающие капли.
Ошибка №3. Поза больного. Он не должен лежать, лучше усадить его, при этом голову нужно держать прямо или умеренно наклонить вниз, тело тоже слегка наклонить вперед. Нос нужно зажать кончиками пальцев, закрывая обе ноздри, независимо от того, течет ли из одной или из обеих. К переносице прикладывают лед из холодильника. Эту позу нужно сохранять десять минут. Ошибочным будет проверять, остановилась ли кровь, каждую минуту. Можно дать пострадавшему пить холодную воду через соломинку или есть мороженое.
Через 10 минут аккуратно убрать руки — если кровь продолжает течь, повторить все маневры заново. Если кровь течет и через 20 минут — это повод для обращения к врачу. Врач также нужен, если кровит из 2 ноздрей, или в отсутствие травмы кровь течет одновременно из носа и, допустим, из уха или из половых путей. К врачу следует обратиться и если кровотечения из носа повторяются ежедневно.
Чего нельзя делать, если из носа течет кровь: шевелиться, разговаривать, кашлять, сморкаться, глотать кровь. Плачущего ребенка надо по возможности успокоить его, отвлечь.
- в квартире должен быть чистый, в меру прохладный, влажный воздух, при необходимости это достигается увлажнителем воздуха;
- нужно регулярно использовать солевые растворы для промывания или вазелиновое масло для смазывания носовой полости, чтобы не образовывались корки;
- витамин С и рутин — укрепляют сосуды;
- полезно купание в море — морская вода промывает нос, вымывает корки, слизистая оздоравливается, сосуды укрепляются;
- если кровотечение все же имело место и было остановлено, нужно избегать излишнего напряжения в течение 5—7 дней, то есть необходимо бороться с запорами.
источник
Если обнаружена киста гайморовой пазухи — к чему может привести это заболевание? В статье речь пойдет о причинах, осложнениях и лечении гайморовой кисты. В практике лор-врача заболевания околоносовых пазух встречаются очень часто. Вопреки общему представлению, к ним относится не только гайморит. Довольно распространенной является такая патология, как киста гайморовой пазухи. Она может быть как причиной упорной заложенности носа и выраженных симптомов, так и протекать абсолютно бессимптомно, являясь случайно находкой при рентгенологическом исследовании придаточных пазух носа.
Кистообразование представляет собой доброкачественный процесс. Ему не свойственно осложняться развитием опасных злокачественных новообразований. Околоносовые пазухи – это полости, образуемые костными структурами черепа. Они имеют сообщения с носовыми ходами. Поэтому когда в пазухах носа есть объемное образование или скапливается жидкость, это обязательно отразится на состоянии носа.
Этиология кистообразования разнообразна. На первое место среди причинных факторов выходят инфекционные процессы, сопровождающиеся воспалительными процессами в слизистой оболочке носа и околоносовых придаточных пазух.
Вирусные респираторные заболевания обуславливают выраженное падение местных защитных сил, а также ослабляют мукоцилиарный клиренс – процесс очищения. Поэтому как патогенные, так и условно-патогенные микроорганизмы могут колонизировать ослабленные слизистые и вызвать там воспаление, в том числе гнойное. В конечном счете, формируется нарушение оттока из клеток, формирующих слизистые железы. Они становятся причинами кистообразования.
Обсуждается, что возможным этиологическим фактором является аллергический ринит . Кроме него кистозная полость в гайморовой пазухе может сформироваться из-за нелеченных зубов, травматизации верхнечелюстной кости, в том числе при попытках экстракции зубов. В последнем случае киста в носовой пазухе носит название одонтогенной.
Дисплазии скелета лицевого черепа отражаются на состоянии придаточных пазух. Могут иметь место такие деформации, как уплощение, недоразвитие полостей. Искривление перегородки носа также считается предрасполагающим фактором образования кисты.
Для описываемого заболевания в небольшом проценте случаев типично полное отсутствие какой-либо симптоматики. Пациенты узнают о наличии кистозного образования случайно при рентгенологическом исследовании.

Патологический процесс в подавляющем большинстве случаев односторонний. Если возникла киста в гайморовой пазухе — симптомы могут развиваються после экстракции зуба, травмы или длительно тяжело протекающей вирусной или бактериальной инфекции верхних дыхательных путей.
При наличии кистозного образования хронический гайморит обостряется очень часто. Антибактериальная терапия бывает неэффективной, что вынуждает лечащего доктора или самого пациента менять несколько антибиотиков. При выраженном воспалении могут присоединиться интоксикационные симптомы.
- Повышение температуры тела;
- Потливость;
- Головная боль;
- Спутанность сознания;
- Частое сердцебиение;
- Повышенная утомляемость;
- Снижение толерантности к физическим нагрузкам;
- Астенический синдром и склонность к гипотимии (пониженному фону настроения).
Заложенность носа может чередоваться с ринореей – истечение из носа воспалительной жидкости. В случае присоединения гноеродных бактерий выделяется гнойное содержимое желтого, зеленоватого цвета, иногда с прожилками крови. При объективном осмотре ротоглотки по ее задней стенке может стекать воспалительная жидкость. Этот признак в некоторых случаях является причиной постоянного кашля. Возможен вариант, когда кашель является единственным проявлением наличия кисты гайморовой пазухи. Только очень опытный и грамотный доктор выявит причину возникновения симптома.
Если диагностирована киста в носу — опасно ли это? Этим вопросом задаются все пациенты данной проблемой, особенно если речь идет о заболевании детей. Если кистозное образование пазухи формируется в раннем возрасте, то хроническое нарушение дыхание у ребенка приведет не только к хронической гипоксии и отставанию в умственном, психическом и физическом развитии, но также к формированию так называемого «аденоидного» лица.

При ринорее применимы сосудосуживающие препараты: Ксилометазолин, Нафтизин, Ксилен. Болевой синдром купируется с помощью нестероидных противовоспалительных средств: Нимесил, Кеторол, Диклофенак.
Наличие воспаления, интоксикации при гайморите требует использования антибактериальных средств. С учетом рефрактерности заболевания при наличии кисты целесообразно начинать лечение с назначения антибиотиков из разных групп.
Радикально излечиться можно при помощи операции. Предпочтение среди множества методик и техник отдается эндоскопической цистэктомии – удалению полости кисты вместе со слизистой оболочкой.

- Гайморит лечить следует сразу, желательно с использованием антибиотиков.
- При наличии аллергии необходим прием антигистаминных препаратов.
- Избегать травм лица, особенно области носа.
- Вовремя лечить зубы.
Самое важное в профилактике любой болезни – обращать внимание на состояние своего здоровья вовремя. При любом дискомфорте и непонятных ощущениях необходимо обращаться за консультацией к компетентному доктору.
Предлагаем к просмотру информационное видео на тему статьи:
источник
Доброкачественные новообразования в верхнечелюстных пазухах чаще всего являются последствием длительного воспалительного процесса. Это небольшие по диаметру эластичные пузырьки, внутри которых скапливается жидкость. Чаще всего кисты не опасны для здоровья, но в некоторых случаях они могут вызывать серьезные осложнения, вплоть до полной остановки дыхания во сне. Чтобы избежать подобного исхода, патологию нужно вовремя диагностировать у доктора.
Содержание статьи

Кисты очень «любят» располагаться именно в гайморовых пазухах, они могут образовываться на внешних и внутренних стенках.
Если размер пузырька менее 1 см, то бояться нечего, он не доставляет дискомфорта и не оказывает негативного влияния на состояние пациента.
Однако бывают и такие новообразования, которые полностью заполняют полость пазухи, в таких случаях настоятельно рекомендовано их удаление.
Киста в гайморовой пазухе может вызвать разные последствия, которые негативно сказываются на самочувствии пациента и качестве его жизни. Чтобы избежать возможных осложнений, важно вовремя определить вид новообразований, их размер и локацию. Специалисты выделяют несколько основных типов пузырьков:
- Одонтогенные. Образуются из-за проникновения в корневые каналы инфекций из зубов. Причиной может стать даже банальный кариес. Бактерии, проникая в область кости, разрушают ее ткани и образуют пустоты. Чтобы отделить здоровые клетки от зараженных, организм включает защиту, он начинает продуцировать пузырьки с жидкостью, которые выполняют функцию своеобразного барьера.
-
Такие новообразования могут исчезать сами по себе, как только будет устранена основная причина – воспаление в корневом канале. Однако возможен и другой вариант развития событий. Если кисту не удалось вовремя обнаружить, она может постепенно увеличиваться в размерах, вызывая некроз костных тканей, может даже случиться так, что кость вообще исчезнет. Также образование сдавливает гайморову пазуху, что вызывает сильные боли.
- Ретенционные. Так называют истинные кисты, образование которых не связано с воспалением зубов или десен. Они появляются из-за нарушения функционирования протоков, выводящих слизь. Локация таких новообразований может быть разной, чаще всего они крепятся к низу внешних стенок пазух. Внутри них есть цилиндрический эпителий, который также продуцирует секрет. При увеличении в размерах стенки пузырьков становятся тонкими, если не заметить вовремя рост кистозных мешочков, они могут лопнуть, и инфекция попадет в близлежащие органы и кровь.
- Киста правой гайморовой пазухи. Характерной особенностью, которую может заметить пациент, является периодическое выделение слизи из правой ноздри. Более точную информацию о новообразовании можно получить только при проведении специальных лабораторных и аппаратных исследований.
- Киста левой гайморовой пазухи. Ситуация с этим типом кисты точно такая же, как и с предыдущим. Различие лишь в том, что выделения слизи наблюдаются из левой ноздри.
Рост одонтогенных кист не сопровождается вообще никакими симптомами. Место поражения не болит, не зудит, новообразование не прощупывается при пальпации. То же самое касается и ретенционного типа. Именно по этой причине простой осмотр пациента не дает никаких результатов, для постановки диагноза задействуют только аппаратные и лабораторные исследования:
- эндоскопическое исследование;
- рентгенография;
- магнитно-резонансная томография;
- компьютерная томография;
- биопсия.
Также могут быть назначены дополнительные лабораторные анализы слизи, выделяемой из носа.
Бакпосев помогает выявить наличие бактериальной инфекции в очаге нарушения. Общий химический анализ крови делается для выявления сопутствующих осложнений в виде воспалительного процесса. Только после постановки точного диагноза больному назначается терапия или операция.
Если появилось хоть одно серьезное осложнение, вызванное кистой верхнечелюстной пазухи, врач может принять решение о проведении операции. Показанием к данному виду устранения проблемы также является стремительное увеличение новообразования в размере и обнаружение в нем гнойного содержимого. Наиболее распространены такие методики хирургического вмешательства:
-
классическая резекция (доступ к новообразованию обеспечивается через здоровые ткани, которые во время операции повреждаются);
- лазерное удаление (направленный пучок лазера в буквальном смысле «сжигает» кисту, но возможно травмирование близко расположенных здоровых участков слизистой);
- эндоскопическое удаление (проводится при помощи эндоскопа, он выводит на экран изображение внутренней полости пазух и самого новообразования, микроинструменты позволяют удалить только кисту, не воздействуя на здоровые слизистые).
В некоторых случаях врач приписывает лечение медикаментозными средствами. Это возможно только тогда, когда размер кисты не превышает 1 см. Практически все препараты направлены не на устранение самого новообразования, а на подавление симптомов.
Могут быть прописаны антибиотики для подавления инфекции, антигистаминные лекарства для стабилизации аллергического фона, сосудосуживающие капли и спреи для снятия отека.
Тем, у кого обнаружили кисту в гайморовой пазухе, но не назначили операцию, следует регулярно проходить осмотр у ЛОРа и делать рентгеновские снимки, так доктор сможет контролировать состояние новообразования. Если же хирургическое вмешательство показано, то делать его нужно в любом случае. Если проигнорировать это, то могут возникнуть такие серьезные последствия:
- Деформация костей черепа. Киста, постоянно сдавливающая гайморову пазуху, со временем начнет давить на кости черепа, что чревато сильными постоянными головными болями.
- Проблемы со зрением. Увеличенное в размерах новообразование может сдавливать глазной нерв, из-за этого у человека двоится в глазах, зрение начинает резко падать, возможна его полная утрата.
-
Хронические воспаления. При несвоевременном удалении кисты могут развиться хронические риниты и синуситы. Постоянное выделение слизи из носа с примесью гноя обеспечено тем, кто не хочет соглашаться на операцию.
- Кислородное голодание. Если человек не может нормально дышать через нос, в его альвеолах не происходит на должном уровне газообмен. Это значит, что все клетки тела недополучают кислород. Кислородное голодание проявляется постоянной усталостью, снижением мозговой и физической активности, апатией, снижением концентрации и другими признаками, также оно негативно сказывается на работе сердечно-сосудистой системы.
- Сильные головные боли. Болевой синдром может иметь разную локацию. На первых этапах обострения у пациента возникают неприятные ощущения только в области пораженной пазухи, но позже голова начинает болеть полностью.
- Распространение инфекции. Если мешочек кисты лопнет сам по себе, что случается довольно часто, то часть его содержимого вытечет через нос. Другая часть распространиться в другие органы и ткани, вызвав их заражение. Возможна даже тяжелая интоксикация всего организма.
Людям, которые страдают от частых ринитов и других инфекционных поражений верхних дыхательных путей, стоит быть особенно осторожными и внимательно относиться к своему здоровью.
Проще всего предотвратить появление кист, так как их дальнейшее поведение предвидеть невозможно. Некоторые пациенты благополучно живут с новообразованиями и не испытывают никакого дискомфорта, а другие получают массу осложнений.
Предотвратить такое неприятное явление помогут профилактические меры:
- соблюдение гигиены ротовой полости и носа;
- своевременное посещение стоматолога и лечение всех заболеваний зубов;
- полное лечение заболеваний верхних дыхательных путей;
- укрепление иммунитета;
- своевременно обращение за медицинской помощью.
Бояться кисты гайморовой пазухи не стоит – это доброкачественное новообразование. Однако нельзя и игнорировать нарушение, если оно уже есть, то нужно либо делать операцию, либо систематически проходить обследования. Негативные последствия может вызвать только безответственное отношение к своему здоровью, если же вовремя принять необходимые меры, то кисты не причинят никакого вреда здоровью.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Киста гайморовой пазухи — доброкачественное, шарообразное образование, наполненное жидкостью.
Стенка кисты двухслойная, внутренний слой которой представлен эпителией, который продуцирует слизь.

Какие же основные причины появления кисты гайморовой пазухи? Чаще всего это хронические заболевания типа ринита или гайморита, которые развиваются в носу либо придаточных пазухах носа. Однако бывает, что киста гайморовой пазухи появляется и не из-за этого. Главный механизм и причина развития кисты гайморовой пазухи – утолщение, вследствие множества воспалительных процессов, слизистой оболочки в полостях носа и пазух, которое приводит к тому, что каналы, выводящие слизь из желез, забиваются, зарастают и не могут больше ее выводить. Потому слизь постепенно накапливается, что и ведет к появлению слизистых «шариков».

Болит голова? Скачет давление? Возникает частое головокружение? Затруднение при дыхании? Значит, в вашем организме произошел какой-то сбой и вам просто необходимо обратиться к врачам. Возможно, это следствие недолеченных болезней, которые пытаются заставить вас приступить лечению, а может и что-то другое, о чем сразу и не подумаешь. К тому же, если болезнь перерастает в хроническую стадию с рецидивами, то определить, что в организме что-то происходит неладное, становится куда тяжелее.
Одна из причин плохого самочувствия – киста гайморовой пазухи. Что же это за «зверь» такой? Обычно, больной не ощущает никаких болей, скорее даже не подозревает о существовании образования в организме. Главный принцип определения появления этого заболевания – чистая случайность, при которой больной заболевает обычным гайморитом и отправляется на рентген. А уж затем рентген показывает, что стенки пазухи не такие, как должны быть и там появилась некая выпуклость. Также определить появление кисты гайморовой пазухи можно во время прохождения ортопантограммы (панорамный снимок верхней и нижней челюсти, который назначается стоматологом).
Однако при получении рентгеновского снимка и предварительного диагноза не стоит отчаиваться, если там написано много медицинских терминов, которые не сулят ничего хорошего. Для того, чтобы получить правильный и окончательный диагноз нужно обследовать больного, узнать о его ощущениях, самочувствии, жалобах и только потом пытаться поставить диагноз.
В большинстве случаев киста развивается постепено и не влияет на самочувствие человека, не доставляет дискомфорта и может стать верным, но не очень желательным спутником на всю жизнь больного. Тем более, что определение кисты, как игра в дартс – попадешь не попадешь или найдешь не найдешь. Определение кисты гайморовой пазухи – дело непростое и неожиданное.
Однако существует вероятность разрастания кисты гайморовой пазухи, что может привести к заполнению его всего пространства гайморовой пазухи. В таком случае больной может испытывать неприятные ощущения, страдать заложенностью носа, затруднённостью дыхания. В некоторых случаях больные испытывают давление под глазами. Если в организм проникает ОРВИ либо человек заболевает гайморитом, то киста гайморовой пазухи может воспаляться, вырабатывать гной, симптомно напоминающий острый гайморит.


Киста зуба – это бесспорно реакция организма на появление и размножение бактерий. Эти инородные организмы попадают внутрь корневого канала зуба и провоцируют отмирание костных участков, что ведет к образованию полостей в зубных каналах. Со временем в полости образовывается шар – плотная оболочка, которая устанавливает границу между здоровыми и зараженными клетками зуба. Эта оболочка и считается кистой.
Киста зуба может быть разной, в зависимости от ее положения и наполнения. Так, например, по месту возникновения существуют киста переднего зуба, зуба мудрости, а также киста зуба в гайморовой пазухе.

Существует целая группа опухолей, относящихся к одонтогенным – это и адамантинома, и одонтома, и цементома и, конечно же, киста. Кисты обнаруживаются врачами гораздо чаще остальных опухолей. Хорошо то, что кисты не дают метастазов, хотя и могут охватывать достаточно большие объемы тканей.
Рост кисты разрушает кость и заставляет ее отмирать, нередко приводит к воспалению. Стенка челюсти при этом значительно уменьшается в объеме, истончается, что определяется легким хрустом при пальпации, а затем и вообще может исчезнуть.
Одонтогенная киста гайморовой пазухи обычно не создает неприятных ощущений, не ощущаются при пальпации, потому нередко могут достигать очень внушительных размеров. Такое увеличение объема кисты приводит к сдавливанию гайморовой пазухи.
Визуально одонтогенная киста гайморовой пазухи может быть видна, когда она вырастает и выдвигает переднюю стенку челюсти (рост по направлению к ротовому отверстию). Если киста располагается на верхней челюсти около центральных резцов, то расти она может к носовой полости, если от боковых верхних резцов – по направлению к небу. При развитие кисты нижних зубов возникает риск перелома нижнего края челюсти во время жевания.
Наиболее часто встречается именно ретенционная киста, так званая истинная киста. Ее характер помогает выяснить лишь гистологическое исследование. Характерное местоположение – верхнечелюстная пазуха, а именно ее нижняя стенка. Состоит из цилиндрического эпителия и отчетливо просматривается на рентгенных снимках. Как и все кисты, возникновение и существование ретенционной кисты гайморовой пазухи проходит без симптомов и болевых ощущений. Чаще всего ее обнаруживают случайно. Однако, достигая больших размеров ретенционная киста гайморовой пазухи уже появляются характерные для этого заболевания симптомы.
Для возникновения первых симптомов кисты необходимо около 2 месяцев. За это время в организме скапливается достаточное количество гистамина, серотонина либо ацетилхолина, которые нарушают структуру капилляров. Нарушение движения крови по микроциркуляторному руслу сказывается на слизистой, которая, вследствие скопления названных выше веществ, отекает.
Киста левой, также как и правой гайморовой пазухи по симптоматике никак не проявляется долгое время и обнаруживается лишь при рентгенографии либо томографии. Из симптомов можно выделить случайные внезапные одиночные выделения из одной стороны носа. Желтоватого цвета, прозрачные, обильные выделения могут характеризовать разрыв и высвобождение наполнения кисты.
Для определения наличия кисты левой или правой кисты гайморовой пазухи обычно проводится рентгенография придаточных пазух носа, взятие проб либо введение контрастных препаратов в полости. Однако наиболее эффективный метод определения все же томография, которую проводят с помощью компьютерного томографа. Она дает возможность увидеть, в каком именно месте находится киста и каких она размеров. Также процедура дает возможность определить толщину ее оболочки и то, что находится внутри ее.

В зависимости от типа кисты и ее расположения возможны различные варианты исхода заболевания. Осложнения встречаются редко, однако из наиболее часто встречающихся вариантов медики называют нагноение внутри кожного мешочка.
Возможный, однако, довольно редко встречающийся вариант – при постоянном медленном росте кисты возникает нарастание давления на кости и органы черепа. Вследствие усиления давления кость может деформироваться. При воздействие кисты на органы зрения может развиться диплопия – болезнь, при которой изображение двоится.
При достаточно запущенном заболевании может начаться отторжение или отмирание кости.
Что же может произойти, получи, взрослый человек в своем организме кисту гайморовой пазухи? Как было описано выше – если киста маленькая, незаметная и незначительная, никакого особого вреда от нее не будет, хоть и «кататься» в вашем организме она может всю вашу жизнь. Однако при более внушительных размерах «слизесборника» да и еще при воспалении или загнивании его такая болезнь может угрожать вам повышением давления на внутренние органы головы, повышением температуры тела, а в совсем запущенных случаях вообще переходом воспаления на соседние ткани и органы.
При наихудшем исходе киста может лопнуть, что повлечет за собой высвобождение из нее гнойной жидкости, которая будет не только создавать дискомфорт, но может повлечь за собой заражение тканей, а потом и некроз.

В современной медицине пока существует не так много методов диагностики кисты гайморовой пазухи. Так, наиболее распространенным и широко использующимся все же на данном этапе развития врачебной практики способом определения кисты гайморовой пазухи является проведение рентгенографии, при которой придаточные пазухи носа снимаются в двух ракурсах.
Один из наиболее точных вариантов диагностики кисты гайморовой пазухи – проведение компьютерной томографии, магнитно-резонансного исследования пазух, эндоскопии гайморовых пазух.
Из известных науке методов определения кисты гайморовой пазухи также используется введение контрастной жидкости в место предположительного образования кисты – гайморография.
Если для определения в организме наличия кисты проводится биопсия – то есть, отсечение части ткани предположительного образования и изучение ее, проверка на наличие определенных нарушений. Отсеченная при биопсии ткань подвергается нескольким процедурам – микробиологическому, биохимическому, а также цитологическому. Все эти исследования помогают определить болезнь, ее характер и стадию развития.

источник
В организме человека могут находиться образования, о которых он даже не догадывается. Часто такие находки выявляются при медосмотрах и при инструментальных методах исследования по поводу сопутствующего заболевания. Таким образом выявляются кисты. Кисты не несут никакой опасности при условии, что их размеры небольшие. Кисты могут образовываться и в гайморовой пазухе. Есть специфический симптом, который свидетельствует о наличии кисты гайморовой пазухи. Причины, симптомы проявления и необходимость в лечении кисты гайморовой пазухи читайте в нашей статье.
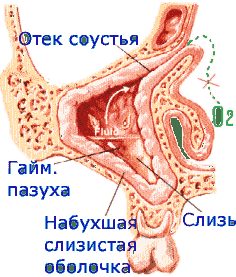
Частое развитие ринита и/или гайморита на некоторое время прекращает аэрацию и насыщение воздухом гайморовой пазухи. При этом внутренние стенки гайморовой пазухи, которые представлены слизистой оболочкой, теряют возможность выполнять свои физиологические функции. Слизистая оболочка гайморовой пазухи имеет железы, секрет которых выделяется выводными протоками.
При воспалительных процессах в пазухе или частых ринитах выводные протоки желез слизистой оболочки гайморовой пазухи закупориваются. Так как жидкости некуда выходить, она застаивается в пазухе. Образовывается киста гайморовой пазухи, стенки которой представлены эпителием, который продолжает вырабатывать слизь. В кисте содержится жидкость, которой становится все больше.
Второй причиной развития кисты гайморовой пазухи является анатомическая особенность строения носа. Имеется в иду искривление перегородки носа, которое препятствует нормальному прохождению воздуха в пазуху. Также неправильное строение соустья, через которое воздух попадает в пазуху, тоже может иметь свои анатомические особенности или быть суженным после перенесенных часто рецидивирующих гайморитов. Патологии зубов также могут вызвать развитие кисты гайморовой пазухи. Инфекция от больных зубов распространяется на их корни, откуда процесс переходит в гайморову пазуху.
Киста гайморовой пазухи может проявиться спустя несколько лет после ее появления, а может и вовсе образоваться и самостоятельно пройти, не вызвав никаких симптомов. Часто кисту гайморовой пазухи обнаруживают во время рентгенографии черепа при остром гайморите или травмах. Редко киста гайморовой пазухи сильно тревожит пациента, что заставляет его обратиться за медицинской помощью. В некоторых случаях киста может быстро расти, вызывая такие симптомы:
- Постоянные выделения из носа слизистого характера или стекание слизи по задней стенке глотки.
- Заложенность носа и затруднение дыхания носом обычно при наличии кисты.
- Головная боль распирающего характера, которая усиливается при опускании головы.
- Частые рецидивы ринита и гайморита, который сопровождается гнойными выделениями из носа, повышением температуры, головной болью и общим недомоганием.
Специфический симптом, который свидетельствует только о наличии кисты гайморовой пазухи — периодическое выделение прозрачной ярко желтой жидкости из одного носового хода (на стороне поражения).
Выделение жидкости при кисте гайморовой пазухи бывает при резком опускании головы вниз или во время сна. Ночью, когда голова пациента находится в горизонтальном положении и все сосуды расширены, пациент может проснуться от ощущения якобы кровотечения из носа, но цвет вытекающей жидкости не красный, а желтый. Это указывает на переполнение кисты гайморовой пазухи, вследствие чего лишняя жидкость выходит наружу.
В большинстве случаев киста гайморовой пазухи является случайной находкой. Если у пациента есть жалобы, после сбора анамнеза и риноскопии доктор может определить наличие кисты гайморовой пазухи. Для подтверждения диагноза проводится рентгенография пазух носа, при необходимости делают КТ. В некоторых случаях требуется проведение диагностической пункции гайморовой пазухи.
Если киста выявлена случайно и не тревожит пациента, лечить ее не нужно. При периодическом вытекании жидкости из носовой полости лечение также не требуется. Если пациента тревожат такие симптомы, как постоянная заложенность носа, головные боли и частые гаймориты – лечение кисты обязательное.
Перед проведением лечения пациента должен осмотреть стоматолог для исключения причины кисты из-за больных зубов. Лечение кисты гайморовой пазухи только оперативное. При этом, если у пациента острый гайморит, операция откладывается.
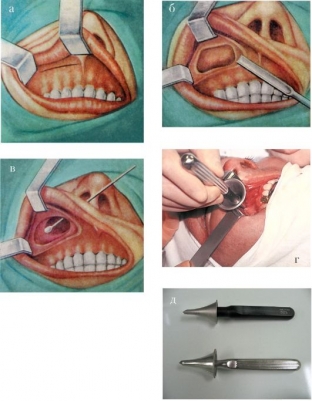
При операции чаще используют доступ через разрез в верхней губе. Если у пациента искривлена перегородка носа, во время операции устраняют искривление перегородки и удаляют кисту гайморовой пазухи через соустье. После операции тампонируют носовые ходы.
Для профилактики кисты гайморовой пазухи необходимо регулярно посещать стоматолога и при первых симптомах обращаться к отоларингологу.
источник
Наверняка многие наблюдали при гайморите кровянистые выделения из носовых проходов, но мало кто знает причины их возникновения. Кровь из носа при гайморите свидетельствует о запущенной стадии недуга, когда происходит атрофический процесс слизистой оболочки носовых пазух. Заметив красные пятна на платке, необходимо не только принять меры по остановке кровотечения, но и выявить причину их возникновению, а после чего приступить к лечению.
Почему возникает кровотечение из носовых пазух при таком заболевании, как гайморит? В большинстве случаев виной этому служит чрезмерное употребление препаратов от насморка, ковыряние корочек в носовых проходах. Но помимо этого, кровь при воспалении придаточных пазух носа может появиться и по более серьезным причинам, например:
- Если наблюдаются функциональные, структурные отклонения в тканях, приводящие к обострению гайморита. В данном случае кровь может появиться лишь при несвоевременном и неэффективном лечении.
- Если у больного ранее был перелом переносицы, то кровь при гайморите является обычным явлением, так как слизистая оболочка в большей мере реагирует на раздражители.
Нередко при высмаркивании больной с гайморитом может наблюдать в слизи прожилки крови. Это обусловлено слабостью стенок сосудов в носу. Во время сна они пересыхают и уже на утро, чтобы очистить носовые проходы, следует приложить немало усилий, это и приводит к разрыву капилляров. Не всегда причина крови при насморке вызвана воспалительным процессом, в некоторых случаях ее спровоцировать могут механические повреждения капилляров.
Чтобы сделать прочнее капиллярные стенки, необходимо укреплять их с помощью зарядки, пешей прогулки, утренней пробежки и других физических упражнений.Именно они способствуют улучшению циркуляции крови и сосудистой системы. Помимо этого, спорт нормализует давление, помогает в борьбе с лишним весом и устраняет головные боли. Если при высмаркивании обнаружена кровь, то больному следует в ближайшее время определить причину ее появления и приступить к лечению.
Важно, чтобы слизистая у ребенка всегда была влажная.
В детском возрасте при гайморите наблюдаются кровянистые выделения из носовых проходов довольно часто. Обусловлено это тонкостью капилляров в носике малышей, которые при контакте со слизью сразу лопаются. Это явление не повод для паники, однако, если у маленького пациента носовое кровотечение, то стоит обратить на это внимание и принять необходимые меры. Капилляры могут поддаться повреждению, когда у больного с гайморитом пересохла слизистая оболочка носовой полости, сосуды хрупкие, так как не хватает в организме витаминов, в частности, витамина С, а также при механическом повреждении, а именно:
- частом ковырянии;
- использовании для удаления слизи ватных палочек;
- применении аспираторов.
Возникает красная жидкость при насморке при воздействии на слизистую вирусов, при внутричерепном давлении и спазмах сосудов головы. Если у малыша замечена кровавая слизь из носовых проходов, то следует принять меры по ее устранению. В первую очередь необходимо проветрить помещение, поставить увлажнитель и очистить носик ребенка с помощью ватных турунд, смоченных в соляной воде или физиологическом растворе.
В детском возрасте лечение насморка препаратами, которые обладают сосудосуживающим эффектом, противопоказано. Важно, чтобы слизистая всегда была влажная, для этого необходимо периодически смазывать ее оливковым или шиповниковым маслом, но при условии, что аллергическая реакция на данные препараты отсутствует. Врачи рекомендуют использовать для промывания носика лекарственный препарат «Аквамарис».
Для остановки кровотечения необходимо принять сидячее положение и держать голову ровно.
Если при гайморите при сморкании больной замечает кровь, то необходимо срочно принять следующие меры:
- принять сидячее положение и держать голову ровно;
- носовые крылья прижать к перегородке носа и вставить тампоны, предварительно смоченные в перекиси водорода;
- если кровотечение обильное, то необходимо ставить ватные тампоны с гемостатическими средствами;
- обеспечить носу холод, для этого следует приложить кусочек льда.
Появление крови при гайморите указывает на запущенность заболевания, поэтому терапевтические мероприятия должны быть направлены на основной недуг.
Первым делом врач назначает пациенту рентгенологическое исследование околосинусовых пазух носа. Если в результате было выявлено воспаление, то больному прописывают антибиотики и назначают физиотерапию.
Нос следует промывать с помощью лекарственных отваров на основе ромашки, подорожника и календулы. Эти растения способствуют заживлению повреждений в носовых пазухах. Если причина крови при гайморите — аллергическая реакция, то больному следует сдать лабораторные анализы на выявление аллергена. Лечение красной жидкости при воспалении придаточных пазух носа включает в себя мероприятия по снятию отечности с носового прохода. Важно сделать выделениями жидкими, чтобы их выход из носа был свободным.
Чтобы избежать кровянистых выделений из носа, больному с гайморитом не следует использовать ватные палочки для удаления слизи, не ковырять в носу и предотвращать пересыхание слизистой. Насморк доставляет человеку немало хлопот и дискомфорта, поэтому, чтобы избежать гайморита, необходимо выполнять несложные меры профилактики. Для этого следует вовремя проводить лечение кариозных зубов и следить за чистотой носовых пазух и ротовой полости. Это поможет сократить возможный риск возникновения бактерий, инфекций и вирусов, которые провоцируют воспаление придаточных пазух носа.
Профилактика гайморита в зимнее время основана на использовании «Оксолиновой» мази, которой смазывают носовые проходы. И самое главное, чтобы избежать гайморита, нужно вести здоровый образ жизни, заниматься спортом, полноценно питаться и тем самым повышать иммунную систему.
Воспаление придаточных пазух носа, именуемое гайморитом, протекает в несколько этапов. Появившаяся кровь из носа при гайморите характеризует обычно последнюю его стадию, то есть уже осложненную. Чтобы избежать кровянистых выделений из носовых ходов, нужно начинать лечение этого заболевания как можно раньше.
Чтобы разобраться в причинах появления выделений с кровью, нужно изучить процесс возникновения гайморита. Ведь от правильно поставленного врачом диагноза и факторов, вызвавших заболевание, будет зависеть дальнейшая схема лечения. В большинстве случаев виновниками развившейся инфекции в носовых пазухах являются болезнетворные вирусы и бактерии. Они попадают в организм воздушно-капельным путем, вызывая боль, воспаление носовых ходов, головные боли, повышение температуры, а на последней, запущенной стадии – слизь и кровь, выделяющуюся из ноздрей.
- Стадии заболевания
- Что должно насторожить
- Лечение
Выше уже отмечалось, что сопли с кровью при гайморите появляются на последней стадии заболевания. Чтобы не допустить этого явления, нужно знать, на какие степени разделяется состояние при гайморите:
- подострая стадия. Часто, из-за схожести симптомов с обычной вирусной инфекцией, гайморит принимают за простуду и лечат порошками и горячими напитками. С затруднением дыхания и заложенностью носа, как правило, борются с помощью обычных капель, облегчающих дыхание;
- острая стадия. Характеризуется светло-желтыми выделениями из носа, которые часто путают с соплями, хотя это уже гнойная стадия. При освобождении носа от гнойного содержимого больной испытывает боль, которая локализуется не только в носу, но и иррадиирует в лобные и височные доли, в уши и затылок;
- хроническая стадия. Кровь при гайморите на этой стадии становится постоянным явлением, помимо зелено-желтых соплей. Периоды обострения и облегчения состояния чередуются, но выздоровление самостоятельно не происходит.
Начальная стадия не доставляет человеку особых неудобств, ноздри закладывает по очереди, поэтому, остается возможность дышать, тем более что сосудосуживающие капли снимают отек слизистой и насморк на время проходит. Лечить эту стадию заболевания можно и дома, после предварительного осмотра врача-отоларинголога.
На средней стадии заболевания у взрослых воспаление в носовых пазухах вызывает повышение температуры, острый болевой синдром различной локализации и общую слабость организма. Если на этой стадии снова проигнорировать симптомы и не получить полноценное лечение, то болезнь перейдет в запущенную степень.
На той стадии, когда при гайморите идет кровь из носа, часто встречаются случаи полной потери обоняния, из-за хронического насморка и невозможности полноценно дышать.
При хронической стадии гайморита появляется кровь в соплях, объясняется ее появление тем, что сосуды и капилляры в носовых пазухах и ноздрях сильно расширены, при постоянном высмаркивании происходит сильная нагрузка на стенки сосудов, что и приводит к кровяным выделениям при гайморите.
Если затяжная простуда никак не поддается самостоятельному лечению, а чихание, высокая температура и выделения из носа стали постоянными спутниками – нужно срочно обратиться к врачу. А до этого, нужно узнать основные признаки, обнаружив которые у себя, каждый сможет распознать гайморит и поскорее начать лечение:
- сильные боли в височной, лобной, затылочной областях головы;
- давящее ощущение вокруг глаз;
- длительное повышение температуры тела;
- сильная заложенность носа, при которой сосудосуживающие капли приносят лишь кратковременное облегчение;
- гнойные и кровяные выделения из носовых ходов.
На той стадии, когда при гайморите идет кровь из носа, часто встречаются случаи полной потери обоняния, из-за хронического насморка и невозможности полноценно дышать.
Если идет кровь из носа при гайморите, это может быть вызвано еще несколькими причинами. Наиболее частые причины – чрезмерные попытки очистить носовые ходы от гнойного содержимого и злоупотребление применением капель от насморка. Но есть еще факторы, способные спровоцировать выделения с кровью:
- перелом кости переносицы, даже произошедший в прошлом. Носовая перегородка остается ослабленной, и кровь из носа провоцируется перенапряженной слизистой оболочкой носовых ходов;
- патологические изменения тканей, которые возникают на острой стадии заболевания. Сопли с кровью становятся результатом недостаточного или неправильного лечения.
Чтобы не довести запущенную стадию болезни до оперативного вмешательства, нужно максимально точно выполнять все врачебные предписания. Воспалительный процесс, локализованный пока только в области носовых пазух, может перейти на глазницу и окологлазничную клетчатку, полость рта, уши, верхние и нижние дыхательные пути.
Тактику терапевтической помощи подбирает врач, на основании осмотра, жалоб пациента и результатов лабораторных исследований.
Обязательным в лечении гайморита является назначение антибиотиков. Какой именно препарат подойдет, определит врач, на основании чувствительности флоры больного к возбудителю инфекции. Продолжительность лечения антибактериальными препаратами составляет не менее 10 дней. Эти медикаменты могут назначаться не только в виде таблеток и инъекций, но и в виде спреев местного применения, для обработки носовых ходов.
Освобождение пазух от гнойного и кровянистого содержимого должно проводиться регулярно, при помощи промывания. Подойдут для этой цели аптечные соляные растворы, содержащие морскую соль, а некоторые включают в себя еще и сосудосуживающие компоненты.
При головных болях врач может порекомендовать обезболивающие средства и нестероидные противовоспалительные препараты.
Чтобы не дотянуть до серьезной стадии заболевания, нужно начинать лечение в самом начале. Также рекомендуется пролечивать имеющиеся заболевания дыхательной системы и рта (например, кариеса), избегать контакта с людьми, переносящими вирусную инфекцию и беречься от переохлаждений.
источник
Что такое киста придаточной пазухи носа, и почему опасно ее разрастание?
Киста в носовой пазухе — это аномальное, но не злокачественное полое образование в форме узла с полостью, наполненной жидкостным секретом, которое формируется из ткани слизистой оболочки придаточных пазух носа.
Придаточные пазухи или синусы — это воздухоносные камеры, сообщающиеся с носовой полостью посредством естественных отверстий — соустий. К ним относятся верхнечелюстные или гайморовы синусы, клиновидные, лобные и два решетчатых лабиринта.
Чаще всего кисту в полости носа диагностируют в лобных пазухах (почти 80% из всех клинических случаев), в гайморовых и клиновидных пазухах они встречаются всего у 5% пациентов, образования в решетчатом лабиринте наблюдаются в 15% историй болезни.
Особенности кисты околоносовых пазух:
- Не способна к злокачественному перерождению.
- Практически никогда не рассасывается самостоятельно и при терапевтическом лечении.
- Может формироваться как единичное образование или в форме множественных узлов.
- Появление узлов в гайморовой пазухе диагностируется как кистозный гайморит.
Опасно ли состояние, когда появляется киста в носу, и к каким последствиям способен привести рост кистовидного узла?
Киста не является опухолью, поскольку это не плотное тканевое образование, а просто капсула с оболочкой и жидкостным содержимым, и в ней не может начаться раковый процесс, однако ее рост опасен для пациента тяжелыми последствиями.
Среди осложнений, к которым приводит киста околоносовых пазух, относят:
- Расстройство назальной вентиляции и носового дыхания. По этой причине клетки мозга и других органов страдают от постоянного кислородного голодания. При подобном состоянии развиваются головные боли, нарушение памяти, в детско-подростковом возрасте — задержка развития, заметное отставание от сверстников.
- Повышение частоты болезней бронхов, легких, ЛОР-органов.
В ходе увеличения кисты основной пазухи носа возникают тяжелые последствия:
- изменения в лицевых костях по причине давления крупной кисты;
- экзофтальм или смещение глазных яблок;
- воспаление и гнойные процессы, переходящие на органы зрения, мозговые и костные ткани;
- появление свищей при развитии одонтогенной кисты;
- снижение функции почек, миокарда, мозга, печени, поражения сосудов, костей и суставов из-за постоянной кислородной недостаточности;
- разрушение костной и хрящевой ткани носа и верхней челюсти;
- разрыв стенок узла и проникновение гноеродных бактерий в лимфоузлы и сосуды, если лопнула киста, инфицированная микробами.
Пока киста в носу не достигает размера 5 – 8 мм, она может не ощущаться пациентом. И не всегда признаки растущего в пазухах образования связаны с его размером.
Так, крупный вырост в нижнем сегменте верхнечелюстной пазухи способен долго не проявлять себя, а небольшой узелок в верхнем отделе может стать причиной боли, сдавливая нервное сплетение.
Как правило, киста в пазухе носа проявляет себя рядом симптомов:
- Ощущение заложенности носовых пазух, затрудненное дыхание, при этом сосудосуживающие медикаменты помогают все меньше по мере роста образования.
- Появляются настойчивые тупые боли под глазами, в области висков, лба, переносицы или затылка. При этом боли могут усиливаться при изменении положения головы – особенно при передних наклонах, а также при авиаперелетах, подводном погружении.
- Чувство давления, распирания в синусах.
- Ухудшение резкости зрения, двоение в глазах.
- Слизистые или желтоватые (при бактериальном гайморите) выделения из носа.
- Головокружение, нарушение сна, ухудшение памяти, раздражительность, снижение работоспособности.
- Развитие или обострение гайморита.
- Отеки над местом роста кисты околоносовых пазух, сдвиг глазного яблока.
Эти признаки характерны для кисты левой и правой пазухи, но могут возникать при гайморитах, полипозных разрастаниях в носу.
Обособлены два типа назальных кистозных узлов, имеющих разные механизмы образования:
- Истинная или ретенционная киста
Формируется по причине отека и утолщения слизистой оболочки из-за частых или длительно протекающих воспалений. Это приводит к непроходимости выводных каналов желез, вырабатывающих слизь. В протоках скапливается секрет, и образуется полостной пузырь, постепенно заполняемый жидкостью.
В медицине такое образование называют одонтогенной кистой, поскольку причиной ее появления обычно является воспалительно-инфекционный процесс у корня зуба верхнего ряда. При разрушении ткани кости плотная одонтогенная киста прорастает в гайморову пазуху, локализуясь на ее дне.
К причинам возникновения полостных узлов в синусах относят:
- частые воспалительные явления в полости и пазухах носа, ведущие к утолщению и отеку слизистой и перекрытию протоков;
- хронические ЛОР заболевания, включая ринит и гайморит разного характера;
- гнойные процессы на корнях зубов верхнечелюстного ряда;
- деформация носовой перегородки и других структур носа, включая опущение твердого неба, анатомически узкие соустья.
Чтобы обнаружить кисту околоносовых пазух, сначала проводят рентгенологическое исследование, анализируя рентгенограмму (снимок) синусов в двух проекциях.
Однако, медицинская интерпретация полученных данных остается субъективной и зависит от качества снимков, квалификации врача, особенностей патологии и строения носа.
В качестве достоверных методов диагностики рассматривают:
- гаймографию, проводимую с введением контрастного вещества в синус, что позволяет установить точное место формирования и размеры узла;
- магнитно-резонансную и компьютерную томографию, которую обычно назначают в сомнительных случаях с целью дифференцировать ретенционную кисту от одонтогенной, полипов и опухолей, определить размер и структуру;
- эндоскопию полости носа и пазух, проводимую с использованием микрокамеры для многократного увеличения подозрительных участков и подтверждения диагноза.
Во время диагностической эндоскопии обязательно проводят биопсию – забор фрагмента ткани аномального выроста на гистологическое, цитологическое, биохимическое и микробиологическое исследование. Это необходимо, чтобы исключить диагноз ракового процесса, выявить возбудителей при гнойном процессе.
Терапия кистозных узлов в носу с помощью лекарств не приводит к излечению от патологии, поскольку киста в носу не может рассосаться или исчезнуть под воздействием фармакологических и народных средств. Но медикаменты устраняют воспалительные явления при синуситах, замедляют процесс разрастания аномалий.
Основные лекарственные группы:
- Антибиотики, необходимые при микробном процессе: Азитромицин, Амоксиклав-солютаб, Супракс, Макропен.
- Спреи и капли, убивающие патогенную флору: Биопарокс, Сиалор, Изофра, Фраминазин, Полидекса.
- Муколитики, повышающие текучесть слизи и ее отток: Флюдитек, Назол, Ринофлуимуцил, Леконил, Мукодин, Оксиметазолин.
- Антигистаминные спреи и капли при повышенной чувствительности к аллергенам: отечность, воспаление: Аллергодил, Тизин-Аллерджи, Зодак, Виброцил.
- Увлажняющие аэрозоли: Долфин, Вивасан, Аквамарис, Салин, Аквалор, Хьюмер.
- Глюкокортикоидные назальные спреи — Фликсоназе, Назонекс, Беконазе, Флутиказон – мощные средства для подавления отека и воспалений.
Иссечение кисты в синусах назначают при разрастаниях более 8 – 10 мм, выраженной симптоматике, гнойном процессе.
Иногда прибегают к пунктированию кистозной капсулы, которое не считается хирургическим вмешательством. Процедуру проводят, прокалывая кисту и вытягивая шприцем ее содержимое под местным обезболиванием. Однако, этот способ дает лишь временное облегчение. В дальнейшем капсула вновь наливается жидкостью.
Для полного устранения патологии необходима хирургическая помощь, позволяющая избежать полного заполнения синуса аномальным образованием и тяжелых последствий.
Традиционно применяемые методики:
Этот классический способ используют для удаления кисты гайморовой пазухи. Техника радикальной гайморотомии предусматривает введение инструментов через отверстие под губой во рту. Операция позволяет удалить глубоко локализованные узлы без применения дорогостоящих сложных инструментов и аппаратуры.
К основным недостаткам методики, которую считают устаревшей, относят:
- повреждение слизистой, подслизистой и костной ткани;
- необходимость общего наркоза, кровотечение, болезненность;
- долговременное пребывание в стационаре (до 7 – 10 дней);
- рубцовое заживление раны, спаечные процессы;
- частое послеоперационное развитие гайморитов, ринитов, долговременные выделения из носа, онемение щеки, губы, потеря чувствительности.
- Лазерное удаление
При этой методике в ротовой полости через надрез под губой вводят лазерный светодиод, который разрушает аномальный вырост, одновременно обеззараживая полость и полностью останавливая кровотечение.
Метод редко применяют, поскольку с его помощью можно «выпарить» лазером только маленькие (до 4 мм) узлы. А главное — доступ лазерной головки к месту нахождения кисты требует таких же манипуляций, как и при методике Колдуэлла-Люка.
Способ лечения кисты придаточных пазух с применением эндоскопа с видеокамерой считается сегодня самым щадящим. Для удаления узла инструменты вводят через физиологические отверстия — носовой ход и соустье, не делая никаких разрезов и проколов.
- Отсутствие повреждений ткани при процедуре.
- Быстрое заживление без спаек и рубцов.
- Точность манипуляций в рабочем поле благодаря видеонаблюдению с помощью камеры.
- Редкие осложнения и рецидивы повторных формирований кисты.
- Короткое время нахождения в стационаре (1 – 2 дня) и возможность проведения операции амбулаторно.
- Наиболее комфортный и безопасный метод в педиатрии.
- Возможность использования местной анестезии.
При появлении симптомов такой патологии, как киста в носу – обращайтесь к специалисту без промедления.
источник

 Такие новообразования могут исчезать сами по себе, как только будет устранена основная причина – воспаление в корневом канале. Однако возможен и другой вариант развития событий. Если кисту не удалось вовремя обнаружить, она может постепенно увеличиваться в размерах, вызывая некроз костных тканей, может даже случиться так, что кость вообще исчезнет. Также образование сдавливает гайморову пазуху, что вызывает сильные боли.
Такие новообразования могут исчезать сами по себе, как только будет устранена основная причина – воспаление в корневом канале. Однако возможен и другой вариант развития событий. Если кисту не удалось вовремя обнаружить, она может постепенно увеличиваться в размерах, вызывая некроз костных тканей, может даже случиться так, что кость вообще исчезнет. Также образование сдавливает гайморову пазуху, что вызывает сильные боли.
 классическая резекция (доступ к новообразованию обеспечивается через здоровые ткани, которые во время операции повреждаются);
классическая резекция (доступ к новообразованию обеспечивается через здоровые ткани, которые во время операции повреждаются); Хронические воспаления. При несвоевременном удалении кисты могут развиться хронические риниты и синуситы. Постоянное выделение слизи из носа с примесью гноя обеспечено тем, кто не хочет соглашаться на операцию.
Хронические воспаления. При несвоевременном удалении кисты могут развиться хронические риниты и синуситы. Постоянное выделение слизи из носа с примесью гноя обеспечено тем, кто не хочет соглашаться на операцию.