Киста при беременности является распространенным заболеванием, о специфике которого поговорим, а также о том, как киста во время беременности влияет на организм женщины и ее будущего малыша.
Беременность – очень специфичное физиологическое состояние женщины, во время которого иммунитет может ослабевать и вероятность появление болезней увеличивается. Но в то же время, именно при беременности, зачастую, организм способен к самоизлечению болезней, которые до этого не поддавались терапии. Особенности влияния на организм тех или иных образований, зависят от их видов и механизмов возникновения.
Фолликулярная киста не препятствует наступлению беременности и часто рассасывается на первом триместре. Опасность осложнений существует, только когда увеличивается ее размер.
Киста желтого тела (функциональная) развивается из-за недостатка прогестерона, что может стать причиной выкидыша. И если такая киста разрастается до больших размеров – такая угроза вполне реальна.
Дермоидная киста яичника и беременность, также как и параовариальная киста, вполне совместимы, так как этот вид образований не воздействует на гормоны женщины. В данном случае главная опасность состоит в увеличении размера опухолей. Осложнения могут возникнуть, когда дермоидная киста достигает крупных размеров (более 6 сантиметров).
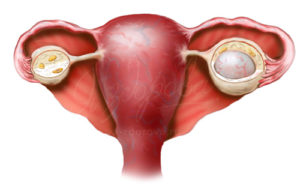
Зачастую зачатие при цистаденоме и эндометриоидной кисте маловероятно, но все же не исключается. Когда женщины беременеют с эндометроидными кистами, но в размере таковые до 1,5 сантиметров, в этом случае их не удаляют, на протяжении беременности ведется тщательное наблюдение. Эти образования считают самыми опасными, так как они могут разрастаться до 25 см, причиняют постоянную и сильную боль женщине.
В случае больших размеров существует большой риск разрыва опухоли. Внутри эти образования содержат водяную слизь или кровянистое содержимое, которое при разрыве заливает полость брюшины, возникает воспаление и инфицирование. В этом случае есть большая вероятность заражения, что грозит здоровью женщины, а беременность подвергается риску. Для предотвращения таких проблем оперативное вмешательство проводят независимо от срока беременности.
Кисты при беременности на яичниках очень часто рассасываются, а вероятность появления их уже после зачатия не очень большая. Но, несмотря на это, патология распространенная и обязательно требует внимательного лечения.
Что касается локализации, то вероятность появления кисты на яичнике во время беременности одинаковая, как в правом яичнике, так и в левом яичнике. Причинами этому являются болезни матки и гормональные нарушения.
В медицинской практике выявлена тенденция, при которой образования левого яичника мешают процессу зачатия и в большей степени становятся причиной бесплодия.
Обязательным для госпитализации, как правило, являются острые и тянущие боли слева, резкое повышение температуры. В этих случаях может быть угроза разрыва кисты и необходима незамедлительная медицинская помощь.

При беременности на ранних сроках, в ходе которой возникла опухоль, существует два варианта лечения:
- Лечение гормональными препаратами на основе прогестерона, в случае отсутствия выраженных симптомов и жалоб. Этот гормон препятствует росту кисты, снижает угрозу выкидыша и поддерживает беременность.
- Оперативное вмешательство – удаление кисты в яичнике при наличии выраженных симптомов, при неэффективности медикаментозной терапии, в случае обострения, воспаления, интенсивного роста опухоли.
Используемые формы прогестерона:
| Используемые формы прогестерона | Количество женщин, % |
|---|---|
| Перорально | 32,7 |
| Вагинально | 21,8 |
| Инъекции | 16,4 |
| Вагинально + инъекции | 10,9 |
| Вагинально + перорально | 9,1 |
| Перорально + инъекции | 5,5 |
| Вагинально + перорально + инъекции | 3,6 |
Операцию яичника при беременности врачи стараются проводить в период, когда плацента уже полностью сформирована, — в начале 2-го триместра.
В общем можно сказать, что при наличии показаний дермоидная, эндометриоидная и ретенционные кисты подлежат хирургическому удалению. В некоторых случаях проводится лапаротомия кисты яичника, но чаще всего используется наименее травматичный метод – лапароскопия яичника.
Отметим, что тактика лечения при кисте яичника всегда зависит от конкретной ситуации, и врачи часто расходятся во мнении нужно ли проводить операцию, если опухоль никак себя «не проявляет» и в ряде других случаев. В таком вопросе, как беременность и кисты яичника — главным является, как сохранение ребенка, так и здоровье женщины. И конечно решение о методах лечения принимается исходя из состояния, общей картины заболевания и клинических симптомов.

- Болевые ощущения на месте швов;
- Воспаление и выделения из влагалища;
- Прерывание беременности;
- Аллергическая реакция .
Перечисленные последствия лапароскопии могут отсутствовать, но пациентке необходимо знать о симптомах осложнений, чтобы оценить ситуацию и при необходимости обратиться за помощью. В послеоперационный период важно соблюдать все рекомендации врача и придерживаться курса лечения, тогда риск осложнений минимален.
В исключительных случаях во время операции кисты могут удалять яичник. Для женщин, прошедших такую операцию становится волнующим вопрос, а возможна ли беременность с одним яичником? И ответ на этот вопрос положительный.
Главными условиями являются, регулярная овуляция, проходимость маточной трубы со стороны яичника, и стабильный гормональный фон.

Точно ответить на вопрос можно ли рожать с кистой может только ваш лечащий врач, поскольку все зависит от вида кисты, ее размера, симптомов, общего состояния беременной. Во время родов кистозное образование в яичнике может прорваться, тогда существует угроза заражения, развитие перитонита. Если по показаниям необходима операция, то также может проводиться кесарево сечение, в процессе которого удаляют кисту, в этом случае родить естественным путем, как правило, невозможно.
Поскольку во время беременности существует множество тонкостей лечения, а также риск ее прерывания по многим причинам, то для всех женщин планирующих беременность рекомендуем проходить обследование и лечить заболевания еще на стадии планирования ребенка.
Желательно консультироваться с несколькими врачами, поскольку медицинская практика обширна, у врачей она может отличаться и для совершения определенных действий нужно, чтобы конкретная ситуация была изучена всесторонне.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Киста тазобедренного сустава – это новообразование, внутри которого содержится жидкая биологическая среда. Размер выпячивания достигает 5-7 см, оно неподвижно, имеет четко очерченные границы, локализуется в области суставной сумки или сухожилия. Причины появления – воспаления, повреждения тазобедренного сустава (перенесенные или текущие), дегенерация его тканей. Лечат кисту только тогда, когда она препятствует нормальной двигательной активности. В 1 случае из 500 новообразование ликвидируется самостоятельно.
Кистозное новообразование проявляется развитием нескольких признаков – спектр проявления патологии нельзя назвать широким. Наиболее выражены следующие клинические симптомы:
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- болевой синдром. Боли протекают ритмично. Дискомфорт нарастает и усиливается пропорционально длительности пребывания на ногах. Обострению неприятного ощущения способствует физическая нагрузка, но ближе к вечернему отдыху оно уменьшается. Характерна «стартовая» боль. Она кратковременна и появляется при начале движения, если ему предшествовал период покоя. Болезненность вследствие двигательной активности говорит о поражении суставной капсулы и прикрепляющихся к ней сухожилий;
- если кистозная опухоль развилась на фоне артрита, отмечается изменение формы сустава;
- нарушение двигательной активности. Отведение бедра механически практически невозможно.
Позднее обращение к врачу, отсроченное начало лечения и запущение патологии объясняются особенностями ее клинического течения. Ведь в отличие от 95 % заболеваний опорно-двигательного аппарата киста тазобедренного сустава может не проявляться, и первые жалобы, обращающие на себя внимание, возникают только на 2-3 стадии развития новообразования. Купировать патологию этого этапа сложно, а последующая реабилитация занимает более 30 дней.
Чтобы подтвердить факт наличия кистозной опухоли тазобедренного сустава, установить стадию ее развития, точное расположение, размеры и остальные критерии, проводят полное диагностическое исследование состояния пациента. Информативные сведения получают через:
- Лабораторный анализ крови. Явления, указывающие на наличие воспалительного процесса, могут отсутствовать – лейкоцитоз и показатели СОЭ не всегда повышены. Синовиальную жидкость на исследование не берут, поскольку велика вероятность осложнений из-за травматичности процедуры забора биоматериала.
- Рентгенологическое исследование. Метод лучевой визуализации позволяет определить индивидуальные характеристики кистозной опухоли, установить степень поглощения патологией близлежащих тканей.
- На необходимость МРТ или КТ указывают наличие выраженной боли, ограничения подвижности в тазобедренном суставе. Также основание для выполнения диагностики – отсутствие изменений на рентгенологическом снимке. Благодаря методам удается нивелировать один из важных ограничительных моментов классической рентгенографии – эффект суммации. Изображения, получаемые по методикам лучевой визуализации, позволяют оценить состояние суставной ткани, мягких тканей околосуставного пространства.
Большое значение имеет опрос и проведение осмотра пациента. Врач уточняет, не было ли у родственников больного аналогичной патологии. Вопросу семейного анамнеза придают особое значение, поскольку киста тазобедренного сустава – новообразование, возникающее в 90 % случаев по причине наследственной предрасположенности.
Цель лечения – снизить степень интенсивности болевого синдрома, улучшить функциональную способность сустава. Противопоказано пытаться воздействовать на кисту народными методами лечения – они не помогут устранить новообразование, а сам пациент только потеряет время, что повышает риск инвалидности.
Устранить кисты лекарствами невозможно, как и воздействовать на новообразование, чтобы подавить его рост. Лекарственная терапия помогает нормализовать состояние пациента в период послеоперационного восстановления. Для этого применяют несколько видов лекарственных препаратов:
- нестероидные противовоспалительные препараты (НПВП). Целесообразно применять быстро выводящиеся НПВП (срок полувыведения составляет 5-7 часов): Толметин, Этодолак, Флурбипрофен (Флугалин), Мелоксикам. Также используют НПВП медленного выведения – Пироксикам, Сулиндак, Дифлунизал;
- гормонотерапия. Внутривенно-капельным путем вводят препараты группы глюкокортикостероидов (Гидрокортизон, Кеналог, Дипроспан). Локальное применение гормонов относится к паллиативной терапии;
- анальгетики. Вводят при неэффективности НПВС для их более мощного действия. Применяют Кетанов, Кеторол, Дексалгин.
Вводить гормональные вещества внутрь тазобедренного сустава категорически противопоказано! Это технически сложно сделать, а потому повышен риск некротических изменений головки бедренной кости.
Объединяющая особенность всех препаратов базисного свойства – необходимость повторных курсов лечения через 6 месяцев, если кистозное новообразование вызвано дегенеративно-дистрофическими изменениями и сопутствующим ему воспалительным процессом.
Если киста расположена близко к суставному концу, появляются проблемы особого свойства, имеющие отношение к проксимальному отделу бедра – это ключевой сустав, несущий значительную опору. Он требует наиболее полного анатомического и функционального восстановления. Однако особенности заболевания таковы, что все виды физиотерапевтического лечения тепловыми процедурами противопоказаны. Прямых доказательств перерождения кисты в злокачественную опухоль не выявлено. Специалист назначает ЛФК, массаж.
Устранение кистозной опухоли тазобедренного сустава происходит с применением артроскопа.
Если после оперативного вмешательства развиваются осложнения (раневые инфекции), явные признаки патологии становятся заметны на 3-5-е сутки. Подтверждение отягощения требует реализации тактики активного устранения гнойных осложнений после хирургического лечения кисты тазобедренного сустава.
Врач придерживается следующих основных принципов:
- Пациента изолируют в отдельном боксе ортопедического отделения. Цель – создание преемственности в терапии, обеспечение положительной психоэмоциональной обстановки, предупреждение инфицирования других больных.
- Иссекают нежизнеспособные участки тканей. Затем тщательно обрабатывают раны растворами антисептического свойства, управляя фазами раневого процесса.
- Адекватно дренируют раневую полость контрапертурными трубками (предпочтительно, 2-канальными, силиконовыми). Это позволит добиться дегидратации раневых тканей.
- Накладывают первичные швы, при дефектах мягких тканей применяют различные способы кожной или мышечной пластики.
Лечение суставов Подробнее >>
В зависимости от характера раны осуществляют ирригационное или ирригационно-аспирационное дренирование.
Если нет возможности радикально устранить нежизнеспособные участки тканей, допустимо осуществить проточный ферментативный некролиз раны.
Процедуры перевязки при активном хирургическом лечении не только сводятся к смене повязки вокруг дренажных трубок. Важно вводить в дренажную систему дополнительные антисептические растворы, антимикробные средства, ферменты, мази. Подобная тактика способна сэкономить затраты на перевязочный материал и время медицинского персонала не в ущерб общей эффективности лечения.
Особенности состояния после операции выведены в качестве данных таблицы:
| Признак, наблюдаемый после операции | Причины его появления | Когда явление соответствует норме | Когда явление указывает на развитие осложнения | Верная тактика |
| Болевой синдром | Из-за продолжительного предоперационного периода и долгого оперативного вмешательства, мышцы претерпевают интенсивную нагрузку, натяжение. Они ослабевают, что вызывает болезненность | Неприятное ощущение распространяется на боковую поверхность бедра, пах | Боль возникает в ягодичной области. Иррадиация наблюдается по задней поверхности бедра. В 10 из 15 случаев возможен переход на наружную поверхность голени. Перечисленные признаки указывают на патологию позвоночника | Вводить НПВП, анальгезирующие препараты |
| Хромота | Слабость отводящих мышц | Только в первые дни после прекращения постельного режима | Ни в одном из случаев не соответствует | ЛФК, массаж, физиотерапевтические воздействия |
| Нарушение двигательной активности | Результат собственно хирургического вмешательства | Только в раннем послеоперационном периоде | После прекращения постельного режима. После выписки из отделения | Проведение лечебной физкультуры, разработка тазобедренного сочленения. Упражнения должны включать сгибание, разгибание, отведение, приведение, внутреннюю и наружную ротацию в тазобедренном суставе |
Для оценки эффективности проведенной операции и подтверждения отсутствия осложнений врач определяет способность больного к самообслуживанию. Врач наблюдает, насколько свободно и безболезненно пациент надевает носки и завязывает шнурки своей обуви. При проблемах с состоянием тазобедренного сустава эти задачи для него невыполнимы.
Кистозное новообразование тазобедренного сустава сложно поддается выявлению. В диагностике ориентируются на результаты методов лучевой визуализации, поскольку тазобедренный сустав считается трудно доступным участком для других способов исследования. Хирургическое устранение кисты – преимущественный способ ее ликвидации. В 1 из 10 случаев наблюдаются трудности с заживлением раны. Во избежание развития послеоперационных осложнений целесообразно проводить раннюю профилактику схематическим введением антибиотиков. Это позволит предотвратить развитие признаков даже метиллинрезистентной раневой инфекции на участке оперативного вмешательства. Допустимо ограничить комплекс восстановительных процедур только массажем и лечебной физкультурой.
Болезнь Бехтерева – сложное хроническое заболевание с воспалительным течением. Хотя у женщин оно встречается намного реже, чем у мужчин, для них оно особенно опасно и неприятно. Заболевание названо по имени невролога В. М. Бехтерева, который впервые описал его симптомы, оно имеет также название «анкилозирующий спондилоартрит».
- Виды заболевания
- Причины заболевания
- Развитие и симптомы болезни
- Диагностика болезни
- Лечение
- Беременность при болезни Бехтерева
- Прогноз для жизни
Наибольшая вероятность заболеть им – у людей 15–30 лет. У людей в возрасте старше 50 лет болезнь практически не возникает. Оно характеризуется поражениями осевого скелета вследствие переноса кальция в межпозвоночные диски и связки. Начинается в крестцово-подвздошном суставе и переходит на суставы позвоночника. Кроме того, от заболевания могут страдать периферические суставы и внутренние органы. Результатом поражения болезнью Бехтерева может стать их окостенение. На рентгенограмме такой окостеневший позвоночник выглядит, как бамбук.
Есть несколько разновидностей анкилозирующего спондилоартрита:
- центральная форма, при которой поражается позвоночник,
- ризомелическая форма, при которой поражается позвоночник, плечевые и тазобедренные суставы,
- скандинавская форма, при которой болезнь затрагивает позвоночный столб, суставы стоп и кистей,
- периферическая форма, при которой поражаются периферические суставы и весь позвоночник.
Бехтерев описал основные симптомы болезни, формы же были обнаружены и описаны впоследствии разными учёными, поэтому в последнее время можно услышать такое название заболевания, как болезнь Штрюмпелля — Бехтерева — Мари, по имени основных её исследователей.
До сих пор точно неизвестно, по каким причинам это заболевание возникает и почему для женщин оно менее характерно, чем для мужчин. Раньше болезнь Бехтерева считалась «мужской», так как случаев заболевание женщин обнаружено практически не было. Однако со временем оказалось, что женщины, несмотря на то что случаи заболевания у них реже, тем не менее болеют достаточно часто.
Известно, что болезнь Бехтерева имеет генетическую природу, в частности, она поражает женщин с определённым геном — но по каким-то причинам далеко не всех. Спровоцировать возникновение болезни Бехтерева у слабого пола могут частые простудные заболевания, травмы, вирусные инфекции. При уже имеющемся поражении эти факторы помогают развитию заболевания.
Однако многие медики считают, что болезнь может быть вызвана и психосоматическими причинами, нервными и психическими расстройствами, стрессовыми ситуациями.
Развитие происходит постепенно. Сначала женщины начинают испытывать боли в крестце. Эти боли появляются после долгого лежания (то есть обычно по утрам). Если болезнь продолжает развиваться, то боли становятся постоянными, усиливаются ночью, после нагрузок и при смене погоды. В дальнейшем они становятся настолько сильными, что трудоспособность значительно снижается. Если поражён грудной отдел, боли имеют опоясывающий характер. При заболевании периферических суставов боль отмечается в областях поражения. Молодые женщины, страдающие болезнью Бехтерева, обычно наблюдают у себя следующие симптомы:
- поражаются мелкие и крупные периферические суставы,
- повышается температура тела,
- ощущаются боли в сердце.
Сначала эти симптомы похожи на острую ревматическую лихорадку, затем появляются признаки воспаления крестцово-подвздошного сустава (сакроилеита). Со временем женщина начинает замечать, что у неё испортилась осанка, изменилась походка. Очень часто появляются боли в голенях, голеностопных суставах, в ахилловом сухожилии и в пятке. Иногда эти симптомы появляются ещё до основных.
Если женщине ещё нет 30 лет, и она жалуется на боли в пятках, стоит как можно быстрее обратиться к врачу, чтобы подтвердить или снять диагноз «болезнь Бехтерева». Этот симптом также характерен для артрита, отличие в том, что при анкилозирующем спондилоартрите боль менее интенсивная и снимается препаратами. Поскольку симптомы болезни Бехтерева часто схожи с симптомами других заболеваний, необходимо своевременно диагностировать её и не допустить развития.
Первоначальные симптомы выражены слабо, поэтому многие женщины считают, что у них просто проблемы со спиной или остеохондроз. Из-за этого во многих случаях болезнь диагностируется тяжело или несвоевременно. Диагностику следует провести, если женщина жалуется на боли в пояснице и спине, при этом боли усиливаются постепенно и продолжаются более трёх месяцев; если при этом наблюдается ограничения подвижности поясничного отдела и грудной клетки при дыхании.
Пациентке назначается обследование, в частности, рентгенография и анализ крови. Рентген показывает изменения в позвоночнике и суставах, если его недостаточно, можно провести обследование с помощью магнитно-резонансной томографии. По скорости оседания эритроцитов в крови определяется, есть ли воспалительный процесс в организме. Диагноз «болезнь Бехтерева» ставится, если у женщины при диагностике обнаружены:
- суставные боли,
- артрит.
- скованность поясничного отдела,
- боли в крестце,
- признаки сакроилеита (в том числе при рентгеновском исследовании).
Боли в области крестца имеют важное значение при определении болезни у женщин на начальной стадии. Обязательно обратите внимание на суставные боли в ключицах, рёбрах, грудине, на нарушение осанки и боли в пятках. Когда болезнь Бехтерева переходит в развёрнутую стадию, боли становятся похожими на радикулитные, осанка становится прямой, без изгибов, позвоночник утрачивает подвижность, а мышцы спины атрофируются и становятся напряжёнными.
В первую очередь при обнаружении заболевания необходимо прекратить воспалительный процесс и снизить боли, затем поддержать нормальное функционирование позвоночника. Для этого используют противовоспалительные препараты (обычно это диклофенак или индометацин). Лечение проводят до того времени, пока не будет получен стойкий результат, затем дозировку снижают и продолжают лечение. В случае обострения дозировку вновь увеличиваю до первоначальной.
При лечении женщин, у которых заболевание затрагивает периферические суставы, применяют сульфасалазин. Если поражение приобрело устойчивую форму, нестероидные противовоспалительные средства могут быть неэффективными. В этом случае начинают лечение стероидными средствами как пульс-терапию – то есть назначают очень высокие дозы на короткий срок. В этом случае результат даёт обычно однократное применение, особенно эффективным считается внутрисуставное введение препаратов.
Женщинам, страдающим болезнью Бехтерева, показаны занятия лечебной физкультурой, которая повышает подвижность суставов и позвоночника, а также радоновые и сероводородные ванны и физиотерапия. В очень запущенных случаях врачи советуют прибегнуть к хирургическому вмешательству – если больной страдает от очень сильных болей или позвоночный сустав настолько разрушен, что его требуется заменить.
Естественный вопрос, который возникает у женщин, страдающих любым заболеванием — не опасно ли оно при беременности? Болезнь Бехтерева по статистике западных специалистов не влияет на течение беременности, развитие плода и роды. В большинстве случаев самочувствие больных даже улучшается в этот период, особенно при поражении суставов конечностей.
Преждевременные роды или выкидыши заболевание не провоцирует. К тому же оно далеко не всегда мешает родить ребёнка естественным путём (если же есть проблемы с подвижностью тазобедренных суставов, пациентке делают кесарево сечение).
Единственное, что следует учесть при беременности, — стоит уменьшить дозировку препаратов, увеличить физическую активность и не пренебрегать диетой. Также желательно избегать стрессовых ситуаций, которые могут спровоцировать обострение. Врачи советуют по возможности сократить приём противоревматических препаратов и отказаться от них за месяц — полтора до родов. Их можно заменить массажем, физическими упражнениями, позволяется изредка принимать обезболивающие средства.
Без должного лечения заболевание постепенно прогрессирует и достигает пика примерно через 10 лет. При систематическом лечении развитие нарушений замедляется. На ранней стадии болезнь можно вылечить. Если же заболевание запущено, то даже курс лечения не поможет вернуть двигательную активность. Заболевание может провоцировать осложнения: сросшиеся позвонки и кости грудного отдела мешают человеку полноценно дышать, возможно развитие увеита – боли в области глаз, размытое зрение, чувствительность к свету. Воспалительный процесс способен поразить и сердце, в этом случае страдает аорта. Так как заболевание затрагивает кишечник, возможно появление анемии.
Поскольку у женщин заболевание протекает довольно тяжело, его лечением нужно заняться как можно быстрее. Но так как ситуация осложняется трудностями в диагностике, женщине стоит не терпеть суставную боль, если она появилась, не заниматься самолечением. Нужно немедленно обратиться к хорошему специалисту, чтобы вовремя обнаружить и не запустить заболевание.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Позвоночник – это важнейший элемент скелета, выполняющий в организме множество жизненно необходимых функций. От его состояния зависит работа как отдельных органов, так и организма в целом.
Рекомендаций по тому, как избежать различных заболеваний или повреждений позвоночника в интернете предостаточно, однако, существуют такие патологии, на развитие которых человек в отдельных случаях повлиять либо совсем не может, либо результат вмешательства будет незначительным.
Речь идёт о новообразованиях в позвоночнике, опухолях. Различают два вида опухолей: доброкачественные и злокачественные.
Причин и предпосылок для их возникновения много: неправильный, малоподвижный образ жизни, генетическая предрасположенность, различные патологии в развитии опорно-двигательного аппарата, радиоактивное излучение, длительное пребывание в местах с неблагоприятными экологическими условиями.
Методом лечения чаще всего является хирургическое вмешательство, которое может комплексно решить проблему. Также применяются медицинские препараты, различающиеся по силе и механизму действия. Всё зависит от типа новообразования.
Периневральной кистой позвоночника называют новообразование, внешне напоминающее небольшой воздушный пузырь.
Внутри он заполнен спинномозговой жидкостью (ликвором) и располагается в основном в нижних отделах позвоночника, нередко отмечается наличие этого новообразования и в шейном отделе.
Очень часто, причинами возникновения периневральной кисты являются различные травмы и повреждения позвоночника, а также воспалительные процессы в организме.
Стоит отметить, что встречаются случаи, когда это заболевание имеет патологический характер и проявляется в виде грыжи. Механизм возникновения данной кисты достаточно прост: вследствие внешнего воздействия, расширяется основание спинномозгового нерва, оно заполняется жидкостью и оказывает на него повышенное давление.
При наличии травмы, расширившийся нерв препятствует нормальной циркуляции ликвора. Примечательно, что по данным различных исследовательских центров, наличие периневральной кисты диагностируется примерно у 7% населения Земли, чаще всего у женщин.
Данные статистики приведены по лёгким формам кисты, когда она имеет маленькие размеры и не наносит существенного вреда качеству жизни.
Периневральная киста практически не проявляется конкретными симптомами, пока не достигнет определённых размеров.
При постепенном накапливании в новообразовании жидкости, происходит его рост. В определённый момент, по достижению клинических объёмов, опухоль начинает давить на сеть очень чувствительных нервных окончаний, которые окружают спинной мозг по всей его длине.
Это вызывает крайне неприятные болевые ощущения в поясничном и шейном отделе, а также и в конечностях.
Часто, болевой синдром сопровождается так называемыми парестезиями ( ощущением «мурашек» на коже) и нарушениями функций внутренних органов в основном в области таза.
Это может стать причиной расстройства в работе кишечника. Если киста появилась вследствие заболевания позвоночника (с сопутствующим ему воспалительным процессом), а не как патология, то болевой синдром будет постоянно усиливаться.
Это происходит из-за увеличивающегося давления опухоли на нервные окончания. Сильный болевой синдром может стать серьёзной помехой для своевременного диагностирования болезни, так как больной жалуется на наличие симптомов, сопутствующих целому ряду других заболеваний.
Остеохондроз при периневральной кисте часто становится первичным диагнозом, а не следствием иного воздействия на организм.
Для точного установления наличия кисты в организме, используют компьютерную или магнитно-резонансную томографию. Исследование с помощью обычных рентгеновских лучей в данном случае будет абсолютно безрезультатным.
Лечение периневральной кисты позвоночника должно проходить комплексно. Если заболевание не имеет никакого клинического значения (такое наблюдается достаточно часто), то рекомендуется наблюдение у специалиста, без прямого лечения.
В других случаях, необходимо хирургическое вмешательство. Его цель – удалить из опухоли накопившуюся жидкость и тем самым обеспечить декомпрессию на нервные окончания вокруг спинного мозга.
После проведения манипуляций по выкачиванию жидкости, необходимо обеспечить сращивание полости кисты, это предотвратит повторное образование болезни. Для этой цели используют специальный фибриновый клей.
Изготавливают его из компонентов животной и человеческой крови. В некоторых случаях требуется применение дополнительных мер, в виде удаления корня кисты.
Важно знать, что при небольших размерах и отсутствии чётких клинических проявлений, хирургическое вмешательство не только не принесёт пользы, но может и повлечь за собой некоторые осложнения.
Дело в том, что при рассечении опухоли может произойти утечка находящейся в ней жидкости. Часто это становится причиной появления бактериального менингита.
Помимо традиционных методик лечения этого заболевания, существуют ещё и традиционные. В народной медицине, для устранения опухоли используется сок лопуха, настойки из девясила и различные целебные сборы из трав (душица, листья грецкого ореха, щавель и т. д.)
Реабилитация после операции на позвоночнике призвана вернуть человека к нормальному, здоровому образу жизни.
Речь идёт не только о восстановление в физическом смысле, но и в психоэмоциональном. Оперативное вмешательство – это серьёзный процесс, сопровождающийся многими травмирующими факторами.
Реабилитация проходит комплексно, симптоматически. Помимо медикаментозного лечения, назначают физиотерапию, лечебную гимнастику, небольшие физические нагрузки, направленные на постепенное включение позвоночника в работу.
В целях профилактики этого заболевания, рекомендуется изменение образа жизни пациента в сторону более спокойного. Необходимо исключить большие нагрузки на поясничные и шейные отделы позвоночника.
При этом занятия спортом будут очень полезными, особенно те, что оказывают укрепляющее действие на организм, однако, этот вопрос надо согласовать с лечащим врачом.
Очень важно правильное питание, с высоким содержанием кальция, фосфора и белков. Все вредные привычки, в особенности алкоголь и курение, нужно исключить полностью.
Периневральная киста – это очень распространённый тип новообразований позвоночника. Современная медицина успешно борется с его негативными проявлениями.
Главным условием для этого является внимание к своему здоровью со стороны пациентов, а также точная диагностика заболевания.
При необходимости хирургического вмешательства, необходимо удостовериться в высокой квалификации лечащего специалиста, так как любые операции на позвоночнике отличаются повышенной сложностью и сопряжены с рисками.
источник
Киста позвоночника – каверна наполненная каким либо содержимым (геморрагическим, ликворным и др.), расположенная в области позвоночника. Довольно редкая патология среди всех заболеваний позвоночника и может располагаться в любом его отделе (от шейного до крестцового).
Киста позвоночника может иметь бессимптомное течение и диагностироваться случайно, а может проявляться хроническими болями, которые не купируются приемом анальгетических средств.
По происхождению киста позвоночника возможна:
В зависимости от морфологических признаков (строению стенки) киста позвоночника может быть:
- истинная (эпителиальная выстилка присутствует внутри опухоли),
- ложная (эпителиальная выстилка отсутствует).
Размер, место расположения и форма кисты позвоночника разнообразны, что зависит от причинных факторов.

Причины кисты позвоночника многообразны.
- Для врожденных кист позвоночника – нарушения развития тканей у плода.
- Для приобретенных опухолей:
- дегенеративно-воспалительные процессы тканей позвоночника,
- травмы позвоночника (ушибы, переломы),
- избыточные, тяжелые нагрузки на позвоночник и неравномерное их распределение (особенности профессиональной деятельности – некоторые виды спорта, грузчики, строители),
- малоподвижный образ жизни в течение длительного времени, что приводит к дистрофическим изменениям тканей позвоночника,
- кровоизлияния в тканях позвоночника,
- паразитарное поражение организма (например, эхинококк).

Симптомы кисты позвоночника зависят от причин ее вызвавших, от ее размеров и места расположения. Опухоли маленьких размеров обычно никак не проявляются и выявляются случайно при обследовании по поводу других заболеваний. В случае прогрессирования болезни новообразование начинает увеличиваться в объеме и оказывать сдавление на спинномозговые корешки. И как следствие:
- Возникают неврологические нарушения различной степени выраженности.
- Появляется боль, расположенная в области проекции опухоли. Возможна иррадиация болей в область ягодиц, нижние конечности и другие отделы тела.
- Боль в области позвоночника чувствуется и в покое, и во время движений.
- Возможна головная боль и головокружение, шум в ушах, что характерно для арахноидальных кист спинного мозга.
- Возникают нарушения чувствительности (ощущение мурашек, покалываний, онемения в руках и/или ногах, пальцах).
- Может нарушаться функция кишечника и мочевого пузыря, при поражении соответствующих спинномозговых корешков.
- При прогрессировании заболевания появляется мышечная слабость в нижних конечностях, из-за чего возможна хромота. Становится трудно на протяжении длительного времени находиться в положении сидя.
- Возможны парезы рук или ног.
- Расстройства вестибулярного аппарата (изменение походки).
По статистике периневральная киста позвоночника встречается в 7% случаев. Зачастую является врожденной вследствие нарушения развития в эмбриональном периоде – возникает выпячивание спинномозговых оболочек в просвет спинномозгового канала. Если это выпячивание небольших размеров, то клинически никак не проявляется. А если выпячивание крупного размера, то происходит сдавление спинномозговых нервов. И тогда клиническая симптоматика периневральной кисты появляется в раннем детском либо в молодом периодах:
- Боль, возникающая во время движений, длительного нахождения в положении сидя и локализующаяся в месте проекции кисты в позвоночнике. По интенсивности боль может быть сильная либо слабая.
- По мере роста опухоли могут появляться признаки сдавления спинномозговых нервов в зависимости от уровня поражения – нарушение функции мочеиспускания, кишечника (запоры), ощущение мурашек и покалываний в области нижних конечностей.
- Возможна слабость в нижних конечностях.
Часто периневральная киста позвоночника формируется в нижних его отделах. Если периневральное кистозное образование приобретенная, то возникает вследствие:
- Травм позвоночника.
- Повышенного ликворного давления из-за нарушения нормального оттока цереброспинальной жидкости.
Периневральная киста позвоночника, как правило, заполнена спинномозговой жидкостью.
Киста шейного отдела позвоночника клинически может не проявляться, в случае когда она маленькая. В случае ее больших размеров могут отмечаться следующие клинические признаки:
- боли в области шейного отдела позвоночника различной интенсивности. Возникает и усиливается при движении,
- иррадиирующие боли в верхних конечностях,
- напряжение мышц шеи,
- головная боль,
- головокружение (несистемное – ощущение, что кружится сам человек или системное – ощущение, что вращаются предметы),
- лабильность артериального давления (то высокое, то низкое),
- ощущение онемения и покалывания в пальцах рук.

Киста в грудном отделе позвоночника в случае ее большого размера может проявляться разнообразной симптоматикой т.к. симпатическая нервная система грудного отдела позвоночника тесно связана с внутренними органами грудной (сердце, бронхо-легочная система, пищевод) и брюшной полости (желудок, желчный пузырь, печень кишечник).
Клиническая симптоматика кисты грудного отдела позвоночника возможна следующая:
- боли в грудном отделе позвоночника, возникающие во время движений и при длительном нахождении в положении сидя,
- напряжение мышц спины и межреберных мышц,
- возможно возникновение как истинных, так и имитирующих болей органов грудной и/или брюшной полости, вследствие сдавления опухолью соответствующих корешков спинномозговых нервов (например, вертеброгенная псевдокоронарная боль, имитация клинических симптомов стенокардии или грыжи, расположенной в эпигастрии и т.д.),
- может возникать боль опоясывающего характера, возможны межреберные невропатии, боль в области грудины,
- при поражении верхнего грудного отдела позвоночника возможно нарушение глотания (дисфагия), срыгивания,
- возможна изжога, тошнота и другие диспепсические расстройства,
- ограничение движений из-за боли.

Киста поясничного и пояснично-крестцового (сакрального) отдела позвоночника при маленьких ее размерах протекает бессимптомно и выявляется случайно. При большом ее размере отмечается вертебральная симптоматика и функциональные неврологические расстройства, вследствие сдавления спинномозговых корешков. Клинические проявления могут быть разнообразными:
- боль в поясничном и крестцовом (сакральном) отделах (острая или тупая),
- возможно, возникновение тупой и ноющей боли в поясничной области и в глубоких тканях суставов нижних конечностей,
- возможна острая и стреляющая боль в поясничной области иррадиирующая в одну или обе ноги вплоть до пальцев,
- расстройства чувствительности — может отмечаться онемение и ощущение ползания мурашек в области паха, нижних конечностях и пальцах ног,
- расстройство функций органов малого таза – мочеиспускания, кишечника,
- изменение тонуса мышц позвоночника, нижних конечностей,
- уменьшение подвижности позвоночного столба.

Арахноидальная киста позвоночника (киста Тарлова) – каверна, стенки которой образованы арахноидальной (паутинной) оболочкой спинного мозга. Формируется данная опухоль преимущественно в области пояснично-крестцового отдела позвоночника. Содержимое арахноидальной кисты представлено спинномозговой жидкостью. Данное новообразование является разновидностью периневральной кисты позвоночника. В большинстве случаев является врожденной патологией с бессимптомным течением, выявляется случайно. Арахноидальная киста позвоночника размером больше 1,5 сантиметров начинает оказывать сдавление на спинномозговые корешки и спинной мозг, это проявляется определенной клинической симптоматикой:
- боль в позвоночнике в месте раположения опухоли, возникающая после нагрузок,
- при локализации новообразования в шейном отделе возможны – головная боль, головокружения, лабильность артериального давления,
- при локализации арахноидальной кисты в пояснично-крестцовом отделе – нарушаются функции органов малого таза – расстройство мочеиспускания, кишечника, нарушается потенция,
- расстройства чувствительности и двигательной функции верхних или нижних конечностей (все зависит от уровня нахождения кисты позвоночника) – онемение, мурашки, покалывание, слабость, парезы.

Периартикулярная киста позвоночника формируется в районе межпозвоночных (фасеточных) суставов. Зачастую является приобретенной, вследствие травм или дегенеративных нарушений. Периартикулярная опухоль выходит из межпозвоночной суставной полости и теряет связь с ней. Периартикулярная киста позвоночника встречается в 0,1-1% случаев корешкового болевого синдрома. Разделяют периартикулярную кисту в зависимости от отсутствия или наличия синовиального эпителия на:
Синовиальная киста позвоночника является частью синовиальной сумки межпозвоночного сустава, которая отделилась от основной из-за травмы, дегенеративно-воспалительных процессов, избыточной физической нагрузки или образуется из-за врожденной аномалии синовиальной сумки. Полость синовиальной кисты имеет синовиальную выстилку и наполнена жидким содержимым, которое вырабатывается структурами синовиальной выстилки. Чаще синовиальная киста формируется в тех отделах позвоночника на которые приходится значительная нагрузка – шейный и поясничный.
Ганглионарная киста (узловая) в процессе своего образования утрачивает контакт с суставной полостью и поэтому в ней отсутствует синовиальная выстилка.
Мелкие периартикулярные кисты никак не проявляются и перестают расти после прекращения действия причинного фактора. При больших размерах клиническая симптоматика разнообразна:
- может отмечаться местная боль в области поясницы или шеи (все зависит от уровня нахождения кисты),
- корешковые болевые синдромы,
- расстройства чувствительности и двигательной активности,
- компрессионная радикулопатия при этом новообразовании может быть очень выраженной (острые, стреляющие боли).
Ликворная киста позвоночника — это полость заполненная ликвором (спинномозговой жидкостью), которая циркулирует в подпаутинном (арахноидальном) пространстве спинного мозга. Ликворная киста позвоночника может быть арахноидальной или периневральной – арахноидальная и периневральная ликворная киста. Клинические проявления ликворной кисты зависят от уровня ее местонахождения в позвоночнике – боли в области позвоночника в месте проекции опухоли, иррадиация болей в верхние и/или нижние конечности, нарушение чувствительности и двигательной активности, нарушение функций внутренних органов.
Аневризматическая киста позвоночника – это полость, образованная внутри кости, вследствие ее расширения и заполненная венозной кровью. Это достаточно серьезная патология, которая относится к опухолевидным заболеваниям и приводит к выраженным разрушениям костей и их переломам. Наблюдается чаще в детском возрасте, преимущественно у девочек. Причиной возникновения аневризматической кисты позвоночника обычно является травма. Клинические симптомы данной опухоли следующие:
- боли в области нахождения новообразования, увеличиваются по мере увеличения кисты,
- могут отмечаться патологические переломы,
- местное повышение температуры и припухлость (в месте проекции новообразования),
- расширенные вены,
- возможны контрактуры в радом расположенном суставе,
- симптомы поражения спинномозговых корешков, в зависимости от уровня локализации опухоли.

Диагностика кисты позвоночника проводится врачом-нейрохирургом и основывается на комплексном обследовании.
- Учитываются жалобы.
- Собирается анамнез (история) болезни (выясняются детально причины заболевания).
- Общий осмотр, осмотр позвоночника, пальпация – оценка степени тяжести процесса, выраженности и локализации боли, расстройств чувствительности и двигательной активности и т.д.
- Назначаются дополнительные методы обследования:
- рентгенография позвоночника в нескольких проекциях,
- магнитно-резонансная или компьютерная томография позвоночника,
- ультразвуковое исследование позвоночника,
- миелография — рентгенконстрастное исследование проводящих путей спинного мозга – вводят контрастное вещество в спинномозговой канал, делают рентген и таким образом определяют его проходимость, которая может быть нарушена из-за опухоли.
- назначение электромиографии чтобы оценить состояние спинномозговых корешков.
- Общеклинические методы исследования – общий анализ мочи и крови, биохимическое исследование крови.

Лечение кисты позвоночника комплексное, направлено на облегчение состояния и на предупреждение возможных тяжелых осложнений. Лечение кисты позвоночника может быть консервативным и хирургическим. Консервативное лечение проводится при небольших размерах, при отсутствии выраженного болевого синдрома и расстройств функций внутренних органов.
Консервативная терапия кист позвоночника включает:
- Постельный режим.
- Сбалансированное питание с достаточным количеством витаминов, белка, микро- и макроэлементов (особенно кальция и фосфора).
- Введение обезболивающих и противовоспалительных средств (НПВП – диклоберл; анальгетиков — баралгин, анальгин).
- Назначение витаминов группы В (улучшают обменные процессы в клетке) и витамин С (укрепляет сосуды и повышает иммунитет).
- Введение средств улучшающих микроциркуляцию – пентоксифиллин.
- Использование препаратов уменьшающих дегенеративно – дистрофические процессы в костно-хрящевой ткани (Артрофон, Дона, Структум).
- Возможно назначение лечебных блокад – введение обезболивающих средств (новокаина, лидокаина) в место, где больше всего выражена боль, так называемые триггерные точки (чаще всего проводится эпидуральная блокада с введением анальгетика в эпидуральное пространство позвоночника). Возможна блокада с комбинированным применением новокаина и кортикостероидного препарата (Кортизон, Дипроспан).
- физиотерапевтические методы:
- Фонофорез (использование ультразвука) – улучшает и ускоряет процессы заживления, оказывает противовоспалительное и обезболивающее действие, уменьшает отеки.
- Лечебный массаж (укрепляет мышцы спины и способствует стабилизации позвоночника), проводится исключительно специалистом, после острого периода.
- Рефлексотерапия (иглоукалывание, электроакупунктура, лазеротерапия).
- Лечебная гимнастика, начинается с минимальных нагрузок и под строгим контролем врача. Проводится после снятия острых болей.
- Рекомендуется ношение корсетов, полукорсетов, бандажей, эластичных поясов, реклинаторов. С их помощью проводиться лечение и профилактика боли в пояснице, т.к. они ограничивают объем движений, уменьшают боль и спазм мышц.
Лечение периневральной кисты позвоночника определяется ее размерами. Если размер больше 1,5 сантиметра, то проводится хирургическое ее лечение. Опухоль вскрывают, отсасывают ее содержимое и инъецируют в полость новообразования специальное фибриновое вещество с целью сращения стенок новообразования и предупреждения формирования новых опухолей.
При маленьких ее размерах (менее 1,5 см) обычно проводится консервативное лечение:
- постельный режим,
- нестероидные противовоспалительные (диклоберл, мовалис, диклофенак),
- анальгетики – анальгин, баралгин,
- при необходимости назначают миорелаксанты, чтобы снизить мышечное напряжение и спазм – мидокалм,
- вазоактивные препараты, с целью улучшения кровообращения и обменных процессов – никотиновая кислота, пентоксифиллин,
- витамины группы В (улучшают обменные процессы в клетке и нервно-мышечную проводимость) и С (антиоксидант и улучшает тонус сосудов),
- препараты, уменьшающие дегенеративно-дистрофические процессы (Артрофон, Структум, Дона),
- физиотерапевтические методы, описанные выше в общем лечении.
Лечение периартикулярной кисты позвоночника может быть консервативным и оперативным. Консервативное лечение периартикулярной кисты такое же, как и всех остальных – описано выше. Но дополнительно используются также:
- введение в эпидуральное пространство кортикостероидов (гидрокортизон),
- введение в триггерные точки обезболивающих веществ,
- новокаиновые блокады.
Показания к хирургической терапии периартикулярной кисты следующие:
- Абсолютные – парезы стоп из-за сдавления спинномозговых корешков пояснично-крестцового отдела, расстройства функций органов малого таза, в том числе чувствительности,
- Относительные – не купируемый сильный болевой синдром на фоне проводимой консервативной терапии в течение месяца, а также прогрессивное ухудшение двигательных функций.
Хирургическая терапия периартикулярной кисты наиболее эффективная, при которой проводиться полное иссечение опухоли вместе с ее стенками. Рецидивы возникают редко после такой операции.
Лечение аневризматической кисты позвоночника в случае ее маленьких размеров консервативное, включающее постельный режим, назначение нестероидных противовоспалительных препаратов (диклофенак), вазоактивных препаратов (пентоксифиллин), витаминов группы В и С, рекомендуется ношение корсетов, поясов или фиксирующих повязок. Но очень часто приходится прибегать к оперативному ее удалению. Часто используют пункционную методику, которая заключается во введении в каверну гормональных средств (преднизолон, гидрокортизон). Используют также радикальный метод терапии – удаление поврежденного участка позвонка, но эта операция очень тяжелая, может осложниться тяжелым кровотечением. Иногда эту операцию приходиться сменять аспирацией содержимого опухоли и инъецировать в каверну кальцитонин, чтобы предотвратить рецидив. Если есть противопоказания к проведению операции, то часто используют лучевую терапию.
Удаление кисты позвоночника хирургическим путем проводится для того чтобы устранить сдавление спинномозговых корешков и спинного мозга, улучшить кровообращение, восстановить нарушенную чувствительность и двигательную активность, а также нарушенные функции внутренних органов. И как следствие, предупредить инвалидизацию и восстановить по максимуму трудоспособность.
Как правило, удаляются опухоли больших размеров. Объем и вид оперативного вмешательства определяет врач-нейрохирург, после проведения диагностики. Обычно новообразование удаляется пункционным методом или иссекается полностью со всеми ее стенками.
Во время операций используются микрохирургические и эндоскопические инструменты под рентген- или томографическим контролем, чтобы уменьшить инвазивность и послеоперационные осложнения.
Лечение кисты позвоночника народными средствами необходимо проводить, предварительно проконсультировавшись с врачом, в том случае если опухоль маленьких размеров и не угрожает потере трудоспособности и жизни.
- Лечение кист позвоночника соком лопуха. Листья лопуха моют и измельчают, получают сок и настаивают его на протяжении четырех-пяти дней (не ждать пока забродит). Употребляют по две столовые ложки несколько раз в сутки перед едой. Курс терапии – два месяца.
- Использование настоя девясила. Готовят настой таким образом – сухая трава девясила (сорок грамм) смешивается с дрожжами заранее приготовленными (одна столовая ложка сухих дрожжей, залитая тремя литрами теплой воды). Настаивать нужно два дня. Употреблять настой два раза в день в течение 21-го дня.
- Настойка из листьев и цветов акации. Листы и цветы акации (по четыре столовых ложки) заливаются 0,5 л водки. Настаивают неделю. Употребляют настой несколько раз в день за полчаса до еды по одной чайной ложке. Курс терапии – два месяца.
- Применяется сбор из различных трав. Корень щавеля и лопуха, крапива, душица, листочки зеленого грецкого ореха, череды и спорыша хорошо размельчают и размешивают (соотношение частей равное). Затем добавляют бессмертник (три столовых ложки), траву валерианы (одну столовую ложку) и траву зверобоя (три столовых ложки). Тщательно размешивают, отбирают две столовых ложки сбора и заливают 0,5 л кипятка, настаивают на протяжении десяти часов. Употреблять по одной столовой ложке три-четыре раза в сутки перед приемом пищи. Курс терапии – один месяц.
Профилактика кисты позвоночника неспецифическая и заключается в следующем.
- Правильное питание с достаточным содержанием микро- и макроэлементов (особенно кальция и фосфора), белка, витаминов.
- Избегать травм и ушибов ( не заниматься травматичными видами спорта, не участвовать в драках).
- Исключить тяжелые физические нагрузки, подъем тяжестей. Распределять нагрузку равномерно по всему телу.
- Заниматься спортом – плавание, ходьбой, лечебной гимнастикой.
- Контролировать вес, т.к. избыточный вес увеличивает нагрузку на позвоночник.
- Исключить вредные привычки – курение, алкоголь.
- Регулярно обследоваться на наличие паразитов в организме.
- Ежегодно ходить на профилактическое обследование всего организма.
Прогноз кисты позвоночника при малых ее размерах и клинически никак не проявляющихся благоприятный как для жизни, так и для трудовой деятельности. При больших размерах кисты позвоночника и несвоевременном лечении прогноз для трудовой деятельности неблагоприятный. Т.к. данная патология может повлечь за собой инвалидизацию, поскольку нарушает функции многих органов и систем. Кроме того опухоли способны рецидивировать, даже после хирургического их лечения. Поэтому важно следить за своим здоровьем и проводить несложные меры профилактики кист позвоночника.
источник
