Киста шейки матки по структуре является псевдоопухолевым образованием цервикса, которое может быть заполнено геморрагическим или слизистым секретом. Эта патология может прогрессировать как бессимптомно, так и с такими проявлениями, как диспареуния (боли в нижней части живота во время полового акта), межменструальные и контактные кровотечения, патологические выделения, рецидивы цервицитов.

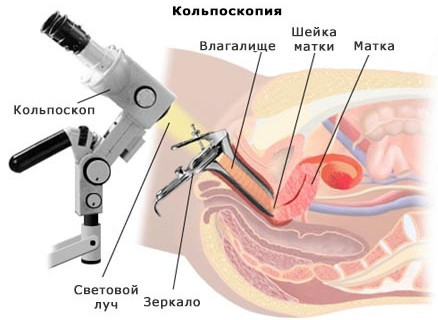
Кисту на шейке матке диагностируют при гинекологическом осмотре, кольпоскопии, во время ультразвукового исследования. При необходимости кисты на шейке матки лечат консервативно (противовоспалительная и гормональная терапия) или радикально — удаляют при помощи электрокоагуляции, криотерапии, радиоволновой деструкции или лазеротерапии.
Киста на шейке матки может сформироваться в результате изолированного или сочетанного действия следующих факторов:
- Травматическое повреждение шейки матки во время родоразрешения, аборта, оперативного вмешательства. В результате травмирования может нарушаться работа желез, закупориваются протоки, из-за чего и образуется кистозная полость, заполненная секретом.
- Менопаузальный период. По мере выхода из репродуктивного возраста уменьшается толщина эпителиального слоя матки и ее шейки, железы становятся более уязвимыми. Вырабатывается большое количество слизистого секрета, которая может закупоривать протоки, что приводит к формированию кист. Также кистозные образования формируются и из-за того, что переходная зона эпителия с возрастом смещается, и образуются участки эктопии, перекрывающие протоки.
- Инфекционно-воспалительные патологии. Патогенез цервицита предполагает отечность стенок цервикса, гиперсекрецию и как следствие — закупорку желез.
- Патологии метаболизма.
- Заболевания эндокринной системы.
- Установка внутриматочной спирали.

Шейка матки может стать местом формирования двух разновидностей кист, а именно ретенционных (наботовых) и эндометриоидных. Ретенционная киста по структуре является расширенной шеечной железой, проток которой закупорен, а внутри скапливается слизистый секрет. Наботовы кисты достаточно распространены — их диагностируют у 10-15% пациенток в репродуктивном возрасте, чаще — у уже рожавших.
Эндометриоидные кисты формируются как результат прогрессирования эндометриоза, который затронул влагалищную порцию цервикса. Кистозные образования такого рода сочетаются с гетеротопиями, располагающимися в других локациях.
Кисты классифицируются также по месту формирования. По этому критерию различают парацервикальные (локация — влагалищная порция цервикса) и эндоцервикальные (локация — непосредственно цервикальный канал) кисты. Кроме того, различают одиночные и множественные кистозные образования. Размеры полостей чаще не превышают 1 см, но бывают и более крупные — 3 и более см.
По способу образования и этиологии кистозные образования бывают:
- травматическими;
- опухолевыми;
- паразитарными;
- воспалительными;
- дизонтогенетическими;
- ретенционными.
Ретенционные одиночные кисты обычно не провоцируют какие-либо субъективные ощущения. Их выявляют при плановых гинекологических обследованиях. Симптоматика дает о себе знать при возрастании размеров, присоединении инфекционно-воспалительного процесса, увеличении количества кистозных образований.
Клиника при наличии наботовых кист может быть различной. У некоторых пациенток наблюдаются болезненные, дискомфортные ощущения во время полового акта из-за сухости алагалища, вызванной снижением выработки слизистого секрета.
У других пациенток, особенно в случаях большой распространенности эктопических очагов, наоборот, возрастает объем выделения слизистого секрета. При присоединении инфекции отделяемое может быть гноевидным и иметь неприятный запах.
Эндометриоидные кисты клинически могут проявляться в виде межменструальных кровотечений. Часто за неделю до начала менструации появляются кровянистые мажущие выделения. По окончании месячного кровотечения мажущие выделения могут продолжаться еще около недели. Характерным симптомом также является диспаурения.
Болезненность в нижней части живота объясняется тем, что участки гетеротопии подвержены циклическим изменениям, как и эндометрий в самой матке. То есть, накануне менструации эктопические очаги увеличиваются, происходит их вскрытие и опорожнение, а по окончании месячных очаги уменьшаются в размерах.
Кисты цервикса в большинстве случаев не влияют на репродуктивные функции, не вызывают нарушения в процессе родоразрешения. Но с учетом того, что кистозные образования часто формируются при наличии эндометриоза, воспалительных заболеваний, их наличии может косвенно указать на этиологию бесплодия или внематочной беременности.
Часто пациентки задают вопрос, опасно ли кистозное образование с точки зрения возможности озлокачествления. Ответ на этот вопрос будет отрицательным, поскольку по природе не являются опухолевым образованием и имеют совершенно другой характер этиопатогенеза.
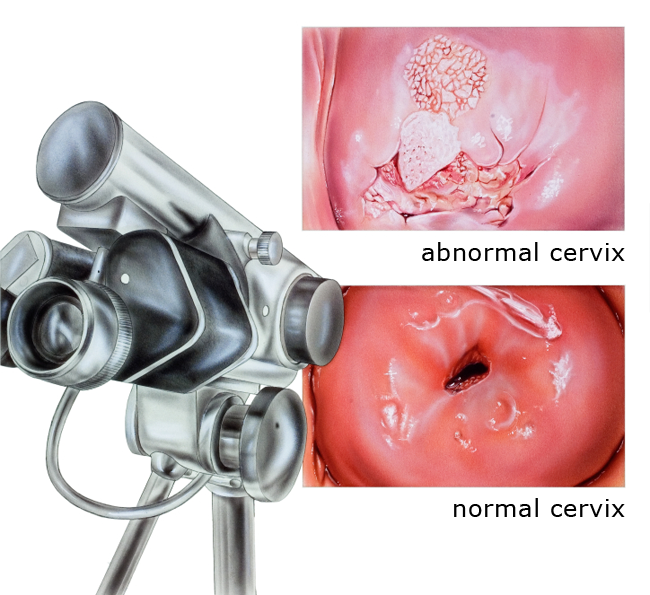
Кисты цервикального канала выявляются в ходе осмотра гинекологом шейки матки в зеркалах. Визуально ретенционные кистозные полости выглядят как белесые или желтоватые образования, а эндометриоидные — как темно-красные или багровые очаги, при прикосновении к которым выделяется кровь.
Небольшие кисты определяются во время кольпоскопии, а образования, локализованные эндоцервикально — при проведении гистероскопии и трансвагинального ультразвукового исследования.
При обнаружении кистозных образований врач назначает исследование на инфекции для выявления возможного этиологического фактора патологии. Пациентка сдает анализ мазка на флору, а также шеечного секрета на исследование при помощи полимеразно-цепной реакции (ПЦР). Чтобы исключить онкопатологию, гинеколог назначает анализ цитологии соскоба цервикса, а также прицельную биопсию с последующим изучением гистологии.
Методы коррекции этой патологии предполагают как консервативное, так и хирургическое лечение. Консервативные меры необходимы для лечения инфекционно-воспалительных процессов, провоцирующих формирование кист, а также для коррекции гормональных нарушений.
Тактика медикаментозной терапии зависит от особенностей конкретного клинического случая и назначается врачом после проведения всех необходимых диагностических манипуляций: определения отклонений гормонального фона, выявления возбудителя инфекционной патологии, кольпоскопии, ультразвукового исследования.
Что касается хирургической коррекции при наличии кистозных образований, здесь вопрос несколько спорный. Мнение гинекологов по поводу необходимости лечения ретенционных кист разделяются: часть врачей не видят необходимости коррекции бессимптомных образований и рекомендуют наблюдать их в динамике, а другие специалисты видят в кисте потенциальный очаг инфекции и считают целесообразным ее удаление.
В обязательном порядке удалению подвергаются кисты большого размера, поскольку они вызывают выраженную клиническую симптоматику и препятствуют процессу зачатия. Если кистозные образования провоцируют нагноение и не позволяют оценить состояние цервикса, то они также подлежат удалению.
Во время оперативного вмешательства сначала производится вскрытие кистозной полости при помощи прокола. Далее реализуют ее опорожнение. Затем ложе кисты обрабатывается при помощи электрокоагуляции, лазерного воздействия, радиоволновой терапии, криотерапии.
В ряде случаев необходимо более радикальное вмешательство. Оно предполагает конусовидную ампутацию шейки матки.
Чтобы предотвратить рецидивы ретенционных кистозных образований, гинекологи назначают физиотерапевтические процедуры. Для коррекции и предупреждения образования эндометриоидных кист может потребоваться гормональное лечение. Специалисты назначают комбинированные контрацептивные препараты, прогестины (норэтистерон, диеногест), агонисты гонадотропин-рилизинг гормона (бусерелин).
Необходимость приема конкретных препаратов определяется врачом по результатам полного обследования пациентки, включая анализы на гормональный фон.
Женщинам рекомендуется регулярно посещать гинеколога в профилактических целях и проходить необходимые лабораторные и инструментальные обследования. Своевременное выявление отклонений позволит принять и применить наиболее эффективные меры для их коррекции.
Киста на шейке матки — патологическое образование, при ее обнаружении нужно доверить выяснение ответа на вопрос, она опасна или нет, лечащему врачу. Только квалифицированный специалист сможет определить, какое лечение необходимо — консервативное или хирургическое, чем лечить медикаментозно и поможет ли это, нужно удалять кисту или нет, какие рекомендации нужно соблюдать пациентке для улучшения состояния.
Поэтому при появлении любых патологических симптомов — болей во время полового акта или просто болезненности внизу живота, изменении характера выделений, появлении межменструальных кровотечений — следует незамедлительно обратиться к гинекологу.
Внимательное отношение к собственному здоровью позволит определить патологию на раннем этапе и своевременно провести наиболее действенное лечение для ее коррекции. Самолечение, пренебрежение необходимостью посещения врача могут обернуться серьезными осложнениями.
источник
Перепуганные женщины приходят часто и очень хотят лечиться. Уговорить их, что этого делать не надо, сложно. В целом, при беглом гуглении, сразу становится понятно, что киста шейки матки — страшная болезнь, чреватая нагноением, бесплодием и всяческим страданием. Спасите же меня, доктор, незамедлительно
Это прямо по первой ссылке, причем в конце текста написано, что лечить это не надо практически никогда. Что странно, ибо болезнь страшна и опасна. Волшебно все! И сухость во время полового акта. И сперматозоид не проползет через шейку с отекшими кистами. Вот кровь менструальная вытекает, сперматозоид проникнуть не сможет.
Черт! Там еще подробно расписаны страсти во время беременности! Это так. необычно, что подчеркнуть я ничего не смогла. Там реально все надо подчеркивать!
Вот реально цепляет. Даже любопытно, те пациентки, которым я рассказываю, что они здоровы и ничего делать не надо, они реально ничего не делают, или все-таки думают «#данунафиг Лучше прижечь!»
Еще раз: Наботова киста — нормальное образование. Многослойный плоский эпителий наползает на цилиндрический (сам ползет в процессе доброкачественной метаплазии или после того, как «полечили эрозию» каким-нибудь прижиганием/замораживанием/лекарством/ме дом). Цилиндрический эпителий еще некоторое время продолжает вырабатывать слизь под крышкой многослойного плоского эпителия — вот вам и киста.
S — многослойный плоский эпителий
РС — цилиндрический эпителий
Т1-Т2 — граница эпителиев, внутренний стык, начало зоны трансформации
О1-О2-О3 — островки цилиндрического эпителия
О4 — открытый проток железы
СТ — строма
С — киста, Ovula Nabothii
V — сосуд
Это настолько просто что я даже залезла в UpToDate посмотреть, что наши партнеры делают, Партнеры пишут, что единственным показанием для лечения наботовых кист является боль или надоедливое чувство распирания во влагалище. 20 лет работаю — не припомню, чтобы кисты шейки матки давали такие симптомы. Обильные тягучие и некрасивые выделения из шейки матки — да. Вечный лейкоцитоз в цервикальных мазках — да.
Партнеры отмечают, что удаление кисты с помощью электрокоагуляции — обычный подход, однако, если есть какие-то сомнения, лучше иссечь и отправить материал на гистологическое исследование. Основной недостатк хирургического лечения — вероятность возникновения рубцовой ткани, которая сама по себе может привести к диспареунии.
Вот вам шейка (не самая уродливая, кстати) с множественными кистами экзоцервикса. И сосудики могут казатся страшноватыми, и выделения из цервикального канала некрасивые.
Пациентке 31 год, родов — 2. Шейку матки «лечили» дважды — в 2001 г ДЭК, в 2006 г — лазеротерапия. Собственно, кисты — следствее ранее проведенного лечения. РАР-тест в октябре 2017 — 1 класс по Папаниколау, ВПЧ — отр
Кольпоскопия неудовлетворительная: цилиндрического эпителия не видно совсем, зато хорошо видны многочисленные открытые протоки желез
Проба Шиллера снята небрежно, просто все довольно очевидно было. «Это не J-, это просто выделения из цервикального канала так покрасились.
Надо ли «лечить» эту пациентку? Да упаси. Хотя, если будет жаловаться на боли или надоедливое чувство распирания — можем исцелить 🙂
источник
Киста яичников — это один из видов доброкачественной опухоли, который может образовываться на одном или обоих сразу яичниках. Внешне они представляют собой небольшой «мешочек», заполненный жидкостью. Эти образования имеют способность увеличиваться в размерах и достигать до 20 см в диаметре.
Симптомы этого заболевания прослеживаются довольно слабо. Однако если опухоль достаточно выросла и развилась, то болезнь может проявляться сдавливающими, тупыми болями в нижней части живота, болезненными и обильными месячными, а также их задержкой или полным отсутствием. Опасность этой проблемы состоит в том, что из-за разрыва кисты или перекручивание ее ножки, может развиться перитонит, имеющий серьезные последствия для здоровья и даже жизни человека.
Эти образования могут развиться как у совсем молоденьких девушек, так и у женщин старше 50 лет. Врачи различают несколько видов этого заболевания:
- функциональные кисты: фолликулярная и киста желтого тела, они обычно не требуют специального лечения и рассасываются сами в течение 1-2 месяцев. Однако иногда опухоль не исчезает с течением времени и вырастает до10 см, что может привести к ее разрыву или перекручиванию ножки. В такой ситуации неизбежно хирургическое удаление новообразования;
- эндометриоидные опухоли состоят из частичек эндометрия и содержат старую кровь. Это очень опасный вид, имеющий пограничный характер, поэтому они подлежат только оперативному удалению;
- параовариальные образуются не из яичников, а придатков, расположенных рядом и могут достигать огромных размеров;
- муцинозные — многокамерные образования, заполненные слизью;
- дермоидные, являющиеся врожденными патологиями. Они развиваются чаще всего у девочек-подростков в пубертатный период и требуют хирургического лечения, так как лекарственными препаратами от этого вида образований избавиться нельзя.
Лечение заболевания будет строиться в зависимости от того, к какому типу относятся новообразования у пациента.
Причины возникновения новообразований в яичниках до конца до сих пор не изучены. Поэтому специалисты выделяют только некоторые закономерности, которые могут привести к их росту. Причем зачастую это может быть и не одна причина, а их совокупность. Киста яичников может развиться в результате таких факторов:
- воспалительные процессы в органах малого таза, а так же последствия их оперативного лечения;
- аборты;
- использование внутриматочной спирали как средства контрацепции;
- сниженный иммунитет;
- генетическая предрасположенность;
- заболевания эндокринной системы;
- гормональный дисбаланс;
- заболевания шейки матки и придатков.
Кроме того, причинами болезни могут быть курение, нарушения менструального цикла, ожирение, возраст женщин до 50 лет.
Поскольку болезнь долгое время протекает бессимптомно, обнаруживается чаще всего она случайно. Во время осмотра ее может определить гинеколог, поэтому крайне важно регулярно посещать врача и вовремя проходить обследования.
В нашей клинике для диагностики болезни используют инструментальные методы: УЗИ, компьютерную томографию и МРТ; для исключения рака яичника берется анализ на онкомаркер и анализ гормонов.
В зависимости от характера заболевания, возраста женщины, а также вероятности перерастания в злокачественную опухоль, врач назначает лечение. Все виды опасных образований: эндометриоидные, муцинозные, дермоидные, — требуют обязательного удаления. После операции пациентке назначается восстановительное лечение.
Для функциональных видов возможно медикаментозное лечение в сочетании с лечебной гимнастикой, специальной диетой и иглорефлексотерапией. Если, несмотря на принятые меры, в течение 2 месяцев новообразования не рассосались, принимается решение об удалении кисты хирургическим путем. Чаще всего для этого применяют лапароскопию, такой вид операции уже через две недели позволяет вернуться к привычному образу жизни.
Для того чтобы предотвратить повторное развитие этого образования, нужно постоянно наблюдаться у врача-гинеколога и соблюдать все его рекомендации. Правильное лечение позволяет женщинам сохранить здоровье и избежать осложнений, связанных с бесплодием или развитием онкологических заболеваний.
источник
Кольпоскопия шейки матки. Показания, противопоказания, методика. Как подготовится к кольпоскопии и что делать после нее?
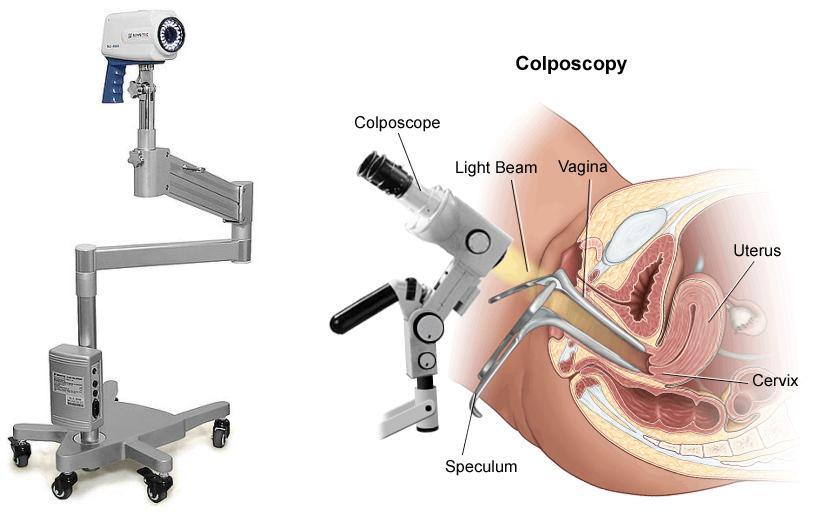
Кольпоскопия – метод гинекологического исследования шейки матки с помощью оптического прибора – кольпоскопа. Это устройство напоминает бинокулярный микроскоп, оснащенный источником света. По необходимости врач может выбрать необходимое увеличение от 2-х до 40-ка раз. Использование цветных фильтров при кольпоскопии позволяет оценить состояние поверхностных капилляров и сосудов.
Процедура кольпоскопии длится не более 30-ти минут. Она может сопровождаться некоторым дискомфортом, однако совершенно безболезненна.
Цели кольпоскопии
- выявление участков патологического эпителия, которые могут указывать на дисплазию или рак шейки матки;
- определение размера и локализации пораженных участков слизистой шейки матки и влагалища;
- определение целесообразности биопсии;
- выбор метода лечения выявленных заболеваний – прижигание лекарственными препаратами, электрическим током, лазером, хирургическим инструментом;
- контроль за обнаруженными очагами каждые 3-6 месяцев;
- оценка результативности лечения.
Возможности кольпоскопии. Кольпоскоп позволяет детально рассмотреть малейшие изменения слизистой оболочки влагалищной части шейки матки. В ходе процедуры гинеколог оценивает:
- цвет слизистой оболочки без окрашивания и после обработки растворами уксусной кислоты и йода;
- поверхность и рельеф слизистой оболочки (бляшки, возвышения, углубления, эрозии);
- сосудистый рисунок (наличие измененных сосудов, сосудистых петель);
- наличие и размер участков измененного эпителия;
- границы выявленных очагов (могут быть размытые или четкие);
- наличие и состояние желез (открытые, закрытые).
Сроки проведения кольпоскопии. Процедуру можно проводить в любой день цикла, но не в период менструального кровотечения. Оптимальными считаются первые 5 дней после прекращения менструации. Далее шейка матки продуцирует большое количество слизи, которая затрудняет диагностику.
Виды кольпоскопии:
- простая или обзорная – осмотр шейки матки с помощью кольпоскопа без применения химических реактивов;
- расширенная – во время осмотра используются различные тесты с химическими веществами (уксусной кислотой и раствором йода). Позволяет обнаружить мелкие очаги атипичного эпителия невидимые при простой кольпоскопии;
- кольпомикроскопия – исследование слизистой оболочки при большом увеличении свыше 300 раз. Позволяет оценить соотношение ядра к цитоплазме и другие особенности строения клеток.
Результаты кольпоскопии выдаются сразу по окончании осмотра. Они могут быть в виде:
- схематического рисунка по типу циферблата часов – врач схематически указывает расположение и размер выявленных патологических участков;
- словесного описания выявленных изменений;
- кольпофотографии или видеосъемки.
Слизистая оболочка шейки матки покрывает поверхность органа. Она состоит из:
- Эпителия – ткани, выстилающей поверхность слизистой оболочки. На разных участках шейки матки в норме встречается:
- Многослойный плоский эпителий – покрывает влагалищную часть;
- Цилиндрический эпителий – покрывает стенки канала шейки матки.
- Соединительнотканной пластинки (базальной мембране) – лежащей под эпителием фиброзной соединительной ткани, которая не содержит клеток, а состоит из коллагеновых и упругих волокон.
Слизистая оболочка влагалищной части шейки матки – выстлана многослойным плоским эпителием, таким же что и стенки влагалища. Этот эпителий имеет свойство слущиваться и обновляться. Скорость обновления зависит от фазы менструального цикла, она максимальна в период овуляции. В многослойном плоском эпителии разделяют 4 слоя клеток, различающихся по величине, соотношению ядра к цитоплазме и по функциям:
- Базальные – незрелые клетки, которые располагаются в один ряд на базальной мембране;
- Парабазальные – клетки, в которых появляются признаки дифференциации. Расположены в 2-3 ряда на базальных клетках;
- Промежуточные – умеренно дифференцированные клетки, расположенные над парабазальными в 6-12 рядов;
- Поверхностные – клетки, которые находятся в верхнем слое слизистой. Они не ороговевают и постоянно обновляются. Располагаются в 3-18 рядов.
Слизистая оболочка цервикального канала выстлана цилиндрическим или бокаловидным эпителием. Клетки представляют собой высокие цилиндры, расположенные в один ряд. Цилиндрический эпителий вырабатывает слизистый секрет, густота которого изменяется в зависимости от фазы цикла. Эта слизь формирует слизистую пробку шеечного канала, обеспечивает фильтрацию и продвижение сперматозоидов, защищает матку от проникновения бактерий. Слизистая цервикального канала собрана в складки — крипты. В глубине складок содержится большое количество простых трубчатых желез, также выстланных цилиндрическим эпителием. Иногда они закупориваются и образуют кисты. При этом внутри железы скапливается большое количество слизистого секрета.
Слизистая оболочка в переходной зоне представляет особый интерес. Переходная зона – это участок слизистой, где происходит трансформация цилиндрического эпителия в многослойный плоский. Обычно она расположена на границе наружного зева. У девушек и молодых женщин она может смещаться, покрывая участок влагалищной части. У женщин старше 45 лет переходная зона может быть расположена в глубине цервикального канала. В переходной зоне чаще всего происходит сбой в образовании, созревании и отмирании клеток эпителия. Здесь развиваются 90% болезней и патологических состояний шейки матки. В связи с этим переходная зона особо тщательно исследуется во время кольпоскопии.
- Подозрительные участки измененного эпителия на шейке матки, обнаруженные при обычном гинекологическом исследовании. В этом случае цель кольпоскопии – выявить мелкие очаги изменений, недоступные невооруженному глазу.
- Для уточнения диагноза при подозрении на некоторые заболевания шейки матки:
- цервицит;
- эндометриоз;
- полипы шейки матки;
- кондиломы шейки матки;
- подозрение на рак шейки матки.
- Диспансерное наблюдение женщин с патологиями шейки матки.
- Контроль после лечения заболеваний шейки матки.
Противопоказаниями к проведению кольпоскопии являются:
- Первые 4 недели после родов и операций на шейке матки;
- Непереносимость препаратов йода и уксусной кислоты при проведении расширенной кольпоскопии.
Кольпоскоп устанавливают на расстоянии нескольких сантиметров от входа во влагалище.
Первый этап. Гинеколог осматривает шейку матки при разном увеличении для обнаружения патологических участков эпителия. На этом этапе обычная кольпоскопия заканчивается. Если есть необходимость в более тщательном исследовании слизистой, то проводят расширенную кольпоскопию, этапы которой описаны ниже.
Второй этап. Обработка 3% раствором уксусной кислоты. Тампон, смоченный раствором кислоты, оставляют во влагалище на 30-40 секунд. Затем его извлекают и продолжают исследовать слизистую под разным увеличением. Под действием уксусной кислоты измененные участки эпителия окрашиваются в белый цвет – ацетобелый эпителий. Его наличие может указывать на заражение вирусом папилломы человека либо на дисплазию. Для уточнения диагноза, возможно, потребуется провести биопсию. Образец ткани врач может взять тут же.
Третий этап. Проба Шиллера или обработка водным раствором йода. Тампоном, смоченным в растворе йода, смазывают поверхность шейки матки. Здоровая слизистая равномерно окрашивается в темно-коричневый цвет. Измененный эпителий выглядит более светлым. Не окрашиваются участки с эктопией – очагами цилиндрического эпителия. Это так называемые йод-негативные зоны.
Если в ходе кольпоскопии обнаруживаются участки подозрительного эпителия, с каждого из них берется образец ткани для биопсии.
Если в ходе исследования обнаруживаются отклонения, то врач подробно фиксирует их. В результате кольпоскопии женщина получает заключение, содержащее информацию о состоянии шейки матки. В большинстве случаев это могут быть стандартные словесные описания и схематический рисунок, на котором указаны очаги изменений.
Описание может содержать следующие пункты:
| Критерии оценивания | Норма | Отклонения |
| Форма шейки матки | Коническая | Неправильной формы |
| Размер | Не гипертрофирована | Гипертрофирована – увеличена в объеме, атрофирована – уменьшена. |
| Зона трансформации | Не видна, если она располагается внутри цервикального канала, либо есть, нормальная. | Большая с открытыми или закрытыми железами, крупными наботовыми кистами. |
| Стык — граница между многослойным плоским и цилиндрическим эпителием | Четкая | Размытая |
| Железы | Не выявлены | Выявлены закрытые или открытые железы |
| Ретенционные кисты – наботовы железы, протоки которых закрыты плоским эпителием | Нет | Есть |
| Сосуды | Типичные | Атипичные: короткие, извитые, штопорообразные, в виде запятой, без анастомозов (соединений) |
| Кератоз – лейкоплакия – участки повышенного ороговения и оргубения многослойного плоского эпителия | Нет | Есть |
| Мозаика – аномалия сосудов, возникающая при блочности роста атипичного эпителия | Нет | Нежная или грубая мозаика |
| Пунктация – аномалия сосудов. Точечные капилляры, просвечивающие через эпидермис | Есть нежная | Грубая пунктация. |
| Границы аномального эпителия | В норме не обнаруживается | Четкие, нечеткие |
| Атрофия слизистой оболочки – истончение верхнего слоя слизистой. Базальный слой сохранен | Нет | Есть. Тонкий эпителий. Неравномерно прокрашивается раствором Люголя. |
| Эктопия – выход цилиндрического эпителия на влагалищную поверхность | Нет | Есть |
| Ацетобелый эпителий эпидермис, который побелел после обработки уксусной кислотой | Нет | Есть |
| Йод-негативная зона – участки слизистой, которые слабо прокрашиваются раствором йода из-за отсутствия гликогена в клетках | Нет | Есть |
| Эндометриоз – доброкачественное заболевание, при котором клетки внутренней оболочки шейки матки выхолят за пределы этого слоя | Нет | Есть |
| Заболевание | Определение | Признаки, выявляемые при кольпоскопии | |
| Цервикальная интраэпителиальная неоплазия или дисплазия | Заболевание шейки матки, при котором происходит поражение клеток многослойного плоского эпителия. Сопровождается появлением атипичных клеток, поэтому считается предраковым состоянием. | Участки ацетобелого эпителия. Лейкоплакия – плотные белые бляшки, возвышающиеся над поверхностью слизистой. Пунктация: нежная при начальных стадиях дисплазии, а при высокой степени поражения – грубая. При прокрашивании йодом определяются четкие границы пораженного участка. | |
| Врожденная эктопия | Врожденное состояние, при котором, граница между цилиндрическим и многослойным плоским эпителием располагается на наружной поверхности влагалищной части шейки матки. Если нет осложнений, то является физиологическим состоянием, а не болезнью. | Простая кольпоскопия: слизистая вокруг наружного зева ярко-красного цвета. Участок покраснения имеет правильную округлую форму. После обработки кислотой область эктопии не бледнеет, имеет четкие ровные границы, равномерно покрыта цилиндрическим эпителием. Зона трансформации отсутствует. Раствором Люголя окрашивается слабо. | |
| Приобретенная эктопия, или псевдоэрозия | Смещение цилиндрического эпителия на влагалищную часть шейки матки. Приобретенное состояние, связанное с вирусами, инфекциями, травмами, беременностью, изменением работы яичников. | Цилиндрический эпителий имеет зернистую поверхность. Пятно имеет четкие границы и неровные очертания. При осложненной форме обнаруживаются закрытые либо открытые железы. | |
| Истинная эрозия шейки матки | Временное отторжение верхних слоев многослойного плоского эпителия в результате химических и физических повреждений, воспалений, горячих спринцеваний. | Участки повреждения эпителия. Дно эрозии располагается ниже поверхности слизистой. Имеет неровный рельеф и ярко-красную поверхность. | |
| Эрозированный эктропион | Выворот слизистой оболочки канала шейки матки. | Деформация шейки матки. Возможно значительное увеличение органа в объеме. Видны разрастания рубцовой ткани. По периферии образуются эрозии, открытые и закрытые железы. При осложненном течении есть признаки воспаления – отек, покраснение, неравномерное окрашивание йодом. | |
| Эндометриоз | Выход клеток эндометрия за пределы внутренней оболочки шейки матки. | Округлые очаги эндометрия, возвышающиеся над слизистой. В разные дни цикла меняют цвет от розового до синюшного. Не изменяются под воздействием кислоты и йода. | |
| Кондиломы | Небольшие выросты слизистой, появляющиеся при заражении вирусом папилломы человека. | Экзофитные кондиломы – вступают над поверхностью слизистой. Имеют грибовидное тело на ножке в виде купола, сосочка или конуса. Результат проб с кислотой и йодом зависит от размера кондилом и степени ороговения эпителия. Плоские кондиломы не возвышаются над поверхностью. Слабо заметны при обычной кольпоскопии. | |
| Полипы слизистой оболочки канала шейки матки | Разрастания слизистой оболочки канала шейки матки. | Округлые или дольчатые образования в области наружного зева. Цвет красный. Не изменяются под воздействием кислоты и йода. | |
| Эритроплакия шейки матки | Патологическое состояние, при котором на слизистой шейки матки появляются участки атрофии и дискератоза. Причины: инфекции, нарушения иммунитета, гормонального статуса, химические или механические воздействия. | Ярко-красные участки истонченного плоского эпителия, которые легко кровоточат при касании. Сквозь эпителий просвечивают кровеносные сосуды. Эритроплакия бледнеет при обработке уксусной кислотой. Не окрашивается йодом. | |
| Атипическая зона трансформации | Термин, описывающий изменения и патологии в зоне трансформации цилиндрического эпителия в плоский. В зависимости от тяжести процесса, зона атипической трансформации может быть пограничной с нормальной или иметь высокий уровень атипии (большое количество атипичных клеток) и свидетельствовать о предраковом состоянии. | Яркая гиперемия – покраснение слизистой. Гипертрофия увеличение объема шейки матки. Многослойный плоский эпителий с воспалительными изменениями, деформированная зона трансформации. Нежная мозаика – мелкоточечные кровоизлияния, нежная пунктация. Расширенные ветвящиеся сосуды. Могут обнаруживаться открытые и закрытые железы. Участки хронического воспаления слабо окрашиваются йодом. | |
| Цервицит | Воспаление слизистой оболочки шейки матки. | Контуры не четкие. Обнаруживаются Закрытые железы и крупные наботовы кисты. По периферии расположены открытые протоки желез. Присутствуют очаги лейкоплакии, ацетобелый эпителий, атипические сосуды (короткие извитые капилляры), мозаика и пунктация. | |
| Рак шейки матки | Злокачественная опухоль шейки матки. | Стекловидные отечные участки, на которых могут образовываться выросты различной формы. Просматриваются атипичные капилляры в виде штопора, запятой, шпильки. Капилляры не соединяются друг с другом и не исчезают при воздействии с кислотой. Обнаруживается грубая мозаика и грубая пунктация. При обработке кислотой участки приобретают белый цвет. | |
| Лейкоплакия шейки матки | Патология, проявляющаяся участками повышенного ороговения многослойного плоского эпителия влагалищной части шейки матки. | Белое пятно, возвышающееся над окружающим эпителием или на его уровне. Имеет нечеткие границы. | |
1. Проба с кислотой. Используют 3% раствор уксусной кислоты или 0,5% раствор салициловой кислоты. Под действием кислоты происходит набухание клеток, отек эпителия, сокращение здоровых кровеносных сосудов (патологические не реагируют на кислоту и остаются хорошо заметными). Многослойный плоский эпителий равномерно бледнеет. Цилиндрический эпителий остается красным и выглядит как виноградные гроздья. Его границы имеют четкие контуры. Через 2 минуты здоровая слизистая приобретает обычный бледно-розовый цвет. Не считается аномальным признаком незначительное равномерное побеление обширных участков. Однако чем сильнее побелела ткань и чем дольше сохраняется эффект, тем глубже поражение.
Проба с кислотой является самым важным этапом расширенной кольпоскопии, поскольку дает максимум информации о состоянии шейки матки. Она позволяет выявить:
- границы многослойного и цилиндрического эпителия;
- малейшие изменения плоского эпителия, которые выглядят как побеления различной интенсивности и длительности;
- атипичные сосуды, которые не изменяются после обработки уксусом;
- участки, пораженные вирусом папилломы человека;
- мелкие очаги цервикальной интраэпителиальной неоплазии – предракового состояния;
- очаги лейкоплакии (кератоза) отличаются по цвету от очагов неоплазии;
- аденокарциному и плоскоклеточный рак шейки матки.
Признаки патологий, обнаруживаемые при обработке кислотой:
- Участки беловатого или белого эпителия могут быть признаками воспаления и цервицита.
- Беловатый эпителий появляется на участках атрофии слизистой. При этом побеление слабое и кратковременное. Контуры участков размытые.
- Незначительно белеют участки, где происходит регенерация (восстановление) слизистой после повреждений. Например, на месте истинной эрозии.
- Густой белый эпителий свидетельствует о предраковых изменениях плоского эпителия.
- Патологические изветвленные капилляры не сокращаются.
- Участки лекоплакии имеют насыщенный белый цвет. Эффект от кислоты сохраняется более 5-ти минут.
2. Проба Шиллера с водным раствором йода или раствором Люголя. Используется для обнаружения патологического эпителия, лишенного гликогена. Такие клетки прокрашиваются слабо или совершенно не поддаются воздействию йода. После обработки слизистой здоровые участки равномерно окрашиваются в темно-коричневый цвет.
Признаки патологий, обнаруживаемые при обработке йодом
- Атрофированный, истонченный эпителий прокрашивается неравномерно.
- Доброкачественные изменения незначительно отличаются по цвету от здоровой ткани и имеют нечеткие, размытые контуры. Например, слабо или частично окрашиваются метапластический, цилиндрический и атрофический эпителий.
- Частично окрашиваются небольшие участки воспаления.
- Йоднегативные (полностью не прокрашиваются) – дисплазия шейки матки, участки с хроническим воспалением, значительная атрофия, вызванная гормональными нарушениями.
- Лейкоплакия также йоднегативна. Она имеет вид светлой блестящей пленки с гладкой или шероховатой поверхностью.
- Неблагоприятным признаком считаются серые, горчичные, контрастные участки с четкими резкими контурами. На таких участках эпителия часто обнаруживаются атипичные клетки.
Из участков, не реагирующих на йод, берут прицельную биопсию, чтобы исключить развитие раковой опухоли в шейке матки.
источник
Кольпоскопия – исследование влагалищного сектора шейки матки при помощи особого инструмента — кольпоскопа. При процедуре используются дополнительные тесты и оптические фильтры. Таким образом, гинеколог может определить подозрительные участки ткани в отношении дисплазии — предракового состояния, встречающегося у каждой пятой женщины, и другие гинекологические патологии.
Процедура проводится в амбулаторных условиях в медицинском центре, где есть специальное оборудование — кольпоскоп . Ложиться в больницу для такого обследования нет необходимости.
Исследование дает возможность изучить слизистую шейки матки и влагалища.
Современный кольпоскоп позволяет увеличивать видимость в 10-40 раз, поэтому ткань слизистой оболочки рассматривается во всех малейших подробностях.
Если при осмотре обнаружены патологические изменения, то данные указанного сектора изучаются более тщательно, к примеру, назначается биопсия и другие исследования.
Кольпоскоп – специальный инструмент, который оснащен оптической и осветительной системой. Аппарат работает неконтактным методом, т.е. без соприкосновения с органами, и применяется для изучения женских половых органов. Прибор включает в себя: основание, штатив, оптическую составляющую.
Оптическая часть устанавливается специалистом в любое нужное положение. Система представляет собой инновационный бинокль с несколькими окулярами, которыми рассматриваются ткани. В головку встроен осветитель, что создает сильное равномерное освещение изучаемых поверхностей. Выполняя исследование таким прибором, врач может сразу брать мазок на цитологическое обследование и мазок на биоценоз , выявляющий широкую группу бактерий. Чаще всего назначается анализ «фемофлор 16 показателей» .
Обследование может быть простым и расширенным. У нерожавших женщин обследование с помощью кольпоскопа может проводиться в 2 этапа. Сначала доктор проводит простой осмотр, дополняя его тестами при наличии подозрительных участков. Рожавшим женщинам рекомендуется сразу же проходить расширенную кольпоскопию.
Простой анализ выполняется без использования медикаментозных препаратов. Гинекологом анализируются:
- Выделения , которые могут быть: белого цвета, с примесью крови или гноя, со специфическим запахом и т.д.
- Формы и размер матки. Врач применяет дополнительную методику — бимануальное обследование .
- Рисунок сосудов в матке.
- Новообразования и рубцы.
- Границы приобретения эпителием цилиндрической формы.
- Хорошо различимые участки эрозии шейки матки .
Расширенную процедуру врач выполняет с различными реагентами:
- Слабая уксусная кислота. Под ее действием сужаются нормальные сосуды, а патологические не дают реакции.
- Раствор Люголя – проба Шиллера . Нормальный эпителий (покровная ткань) под воздействием раствора принимает коричневый цвет. Если есть неокрашенная зона, указывающая на наличие видоизмененных клеток, то нужна локальная биопсия.
- Раствор йода и калия определяет восприимчивость ткани к окрашиванию. Проводится определение глубины воспалений.
Также проводятся хромотесты, для этого используются различные цветовые фильтры. Например, слизистую обрабатывают препаратами — флюорохромами, проникающими в клетки слизистой. Под лучами ультрафиолета раковые клетки показывают себя розовым цветом.
При выраженной эрозии нужна проба Хробака с тонким зондом. Им врач нажимает на подозрительную область, и если начинается кровотечение, это говорит о неоплазии — опухолевом процессе.
В Европейских клиниках этот метод относится к базовым, поэтому практикуется на каждом приеме гинеколога . В России, где половая жизнь у девушек начинается несколько позже, процедура показана молодым женщинам, перенесшим роды, аборты и травмы, а также всем женщинам от 30 лет, как основной метод диагностики и скрининговое исследование.
В настоящее время врачи все чаще рекомендуют кольпоскопию в рамках углубленного обследования, но к сожалению, купить хороший кольпоскоп позволить себе может не каждая клиника — это дорогое оборудование. Поэтому пройти кольпоскопию предлагают не всегда и не везде.
Чтобы сохранит здоровье важно не только придерживаться здорового образа жизни и не иметь вредных привычек, но и систематически обследоваться у гинеколога.
Обязательно процедура назначается при подозрении на любые новообразования, болезни и изменения, способные привести к раку шейки матки. Это заболевание держит пальму первенства среди всех онкологических патологий в России уже два десятилетия. При этом каждая пятая женщина умирает от рака шейки матки, даже не дожив до пенсии.
Пройти кольпоскопию обязательно нужно, если гинеколог обнаружил или предполагает, что у пациентки есть:
Исследование матки требуется также для выявления очагов поражения эктоцервикса (поверхность нижней части шейки матки).
Кроме этого, процедура показана как:
- Диагностика доброкачественных изменений вульвы и матки. Она показывает риски развития рака.
- Метод подтверждения либо опровержения целесообразности биопсии — травматичной методики, направленной на получение тканей для их дальнейшего изучения в лаборатории. Ученые считают, что биопсию можно проводить только при жестких показаниях. Это связано с тем, что травматизация тканей может сама послужить стартом для озлокачествления новообразования. (читаем об этом здесь )
- Взятие материала для гистологического анализа. Это исследование часто проводится во время лечения гинекологических заболеваний, чтобы оценить качество выбранной схемы лечения.
Процедура не представляет сложности и, как было сказано выше, проводится бесконтактно, поэтому специально к ней готовиться нет необходимости. Но есть несколько запретов, связанных с любым травмированием и изменением состояния влагалища и шейки матки.
- Трое суток до кольпоскопии нужно воздержаться от половых контактов.
- 5-7 дней нельзя проводить спринцевание и пользоваться вагинальными свечами, таблетками, спреями.
- Гигиена гениталий должна выполняться только теплой водой без любых косметических средств.
- При наступлении менструации не нужно использовать тампоны, а исследование должно быть проведено после ее окончания. Менструальная кровь будет мешать при обследовании.
Процедуру проводят на 9-20 день менструального цикла, в этом случае кольпоскопия показывает более точные результаты. Если необходимо срочное исследование, то можно не ждать и сделать кольпоскопию сразу, как только закончатся месячные.
Если критические дни нерегулярны или существуют межменструальные выделения, нужно об этом предупредить гинеколога. На момент процедуры врач должен реально оценивать состояние слизистой оболочки.
Кольпоскопия проходит абсолютно безболезненно, однако при повышенной нервозности, страхе боли или при высоком болевом пороге следует предупредить врача об этом, он порекомендует обезболивающий препарат, который можно принять перед процедурой. Если такой возможности нет, можно самостоятельно выпить парацетамол либо ибупрофен за 40 минут до приема.
Если классическое обследование на кресле женщина переносит нормально, использование обезболивающих препаратов будет лишним.
Для тех, кто уже был у гинеколога, эта процедура не будет новой, так как она полностью напоминает гинекологический осмотр.
Женщина полностью раздевается до пояса снизу и садится в гинекологическое кресло. Врач вводит во влагалище зеркала. Пациентка должна быть расслабленной, поскольку для процедуры используется зеркало чуть большего размера, чем при обычном осмотре. В этом положении нужно находиться примерно 20 минут, в зависимости от того, насколько врач изучил ситуацию.
Доктор помещает зонд микроскопа в раскрытое влагалище и рассматривает ткани. На первичном этапе применяют зеленые фильтры микроскопа, позволяющие определить атипично (в измененном виде) расположенные сосуды на шейке матки.
Далее, если есть необходимость, гинеколог уточняет, имеет ли пациентка какие-либо аллергические реакции на определенные препараты, и начинается второй этап осмотра. Выполняется обработка слизистых оболочек уксусным, а затем йодным раствором. По увиденной реакции слизистых на окрашивание врач имеет возможность определить подозрительные участки и направить женщину на биопсию.
После окончания осмотра, гинеколог убирает зеркало из влагалища, а женщина одевается.
Расшифровка результатов может выполняться сразу, если процедура проводилась лечащим врачом. Также итоги можно подвести на следующем приеме у врача.
Кольпоскопия шейки матки выявляет патологические состояния:
Эта патология представляет собой псевдокисты, расположенные на поверхности шейки матки. Если по определенным причинам закупоривается выходной проток, то секрет скапливается внутри кисты. Далее киста увеличивается в размерах и приобретает желтоватый либо белесый оттенок. Появляется расширение просвета небольших сосудов, также развивается воспалительная инфильтрация возле кисты.
Если наботовы кисты имеют приличный размер или их много, гинеколог предложит удалить проблемные участки современными лазерным или радио — методами , не оставляющими рубцов и кровотечений.
Экзофитные и плоские папилломы. При выполнении кольпоскопии, есть возможность выявления экзофитных кондилом либо их плоской разновидности. Причиной таких патологий считается поражение организма вирусом папилломы . Вирус папилломы — причина рака половых органов, поэтому при выявлении таких новообразований, их удаляют радионожом .
Как правило, кондиломы возвышаются над поверхностью слизистой оболочки, в некоторых случаях у них есть ножка и широкое основание. По своей окраске кондиломы могут варьироваться от красного до розового цвета разных оттенков. Новообразования бывают толстыми либо тонкими, они располагаются отдельно либо сливаются в общую картину, напоминающую по виду соцветия цветной капусты. Плоскоклеточные папилломы это доброкачественные образования, гистологическое строение которых отличается от структуры экзофитных кондилом.
Папилломы . Кольпоскопия выявляет папилломы, они выглядят как образования, покрытые нормальной слизистой оболочкой. Характерный нюанс — разветвленная сосудистая сетка.
Это дефект поверхности слизистой оболочки, который может иметь разную глубину и распространенность. Одна из главных причин эрозии — травмы после родов, при сексе и т.д. Также эрозия образовывается вследствие длительного воспаления или онкологии.
Эрозию можно сравнить с язвой, что очень верно подчеркивает характер патологии. Начальная стадия, если нет травмирующих факторов и при крепком иммунитете может затягиваться. А средняя и сильная степень может довести до рака.
При эрозии не происходит окрашивания йодом, гинеколог может увидеть устойчивый красный оттенок эрозивного участка. При обработке эрозии уксусным раствором женщина может жаловаться на неприятное жжение.
При выраженном воспалительном процессе осмотр может быть существенно затруднен вследствие большого объема выделений, поэтому придется его пролечить и повторить процедуру. Острое воспаление на кольпоскопии очень хорошо заметно и выражается:
- в покраснении и отеке слизистой оболочки;
- в мелкоточечных высыпаниях;
- обильных выделениях, часто гнойных.
Консистенция и цвет отделяемого зависят от микроорганизма, который стал причиной воспалительного процесса. Если патология протекает длительно и без лечения, то на поверхности вульвы, шейки матки или влагалища могут формироваться мелкие язвочки, которые приводят к наступлению истинной эрозии. В большинстве случаев язва имеет гноевидное дно.
Существует два вида противопоказаний к проведению кольпоскопии. Они могут быть временными и постоянными. Чтобы оценить возможные абсолютные противопоказания, нужно принять во внимание, какой из диагностических методов будет использоваться.
Противопоказания для простой кольпоскопии
Противопоказания для полной (расширенной) кольпоскопии с тестами
При простом виде кольпоскопии нет абсолютных запретов, поскольку эта процедура имеет мало отличий от привычного гинекологического осмотра.
Если процедура предусматривает сбор биологического материала, при котором будут использованы определенные препараты, ограничением может стать аллергия на эти препараты, что встречается на практике очень редко.
Расширенная кольпоскопия противопоказана при:
- аллергии на реактивы;
- беременность;
- тяжелые заболевания крови;
- запущенный онкологический процесс;
- психические заболевания.
Временные ограничения для всех типов обследования
Несмотря на высокую степень безопасности такого исследования, нужно понимать, что есть определенные временные ограничения на выполнение кольпоскопии.
- Воспалительный процесс;
- Время после родов 1-2 месяца;
- Недавняя хирургическая операция на шейке матки;
- Кровотечения;
- Период с времени проведения хирургического аборта меньше четырех недель.
Скрининг позволяет сделать вывод о состоянии слизистой оболочки шейки матки и аномалиях влагалищного эпителия. Врач может предоставить заключение: в форме выписки, устно (если пациент планирует лечение у этого же гинеколога), с помощью кольпофотографии. Эти сведения доступны сразу же после обследования.
Медики применяют различные классификации и системы для интерпретации результатов данного исследования, наиболее распространенные:
- Классификация Бауэра.
- Кольпоскопический индекс Рейда в баллах.
- Классификация Буша.
- Система Копплесона.
Медики применяют различные классификации и системы для интерпретации результатов данного исследования, наиболее распространенные:
- Классификация Бауэра.
- Кольпоскопический индекс Рейда в баллах.
- Классификация Буша.
- Система Копплесона.
Если проводилась биопсия, то ее результаты придется ждать около двух недель. Исследование имеет высокую достоверность, превышающую 90%.
Протокол простой кольпоскопии
Протокол расширенной кольпоскопии
- Сосудистый рисунок,
- Тип и локализация области трансформации,
- Размеры, форма, цвет эпителия,
- Гиперемированность наружного зева,
- Характер и количество выделений,
- Наличие кондилом, кератоза, полипов, эрозий и язв.
Показатели простой кольпоскопии плюс следующие сведения:
- Период реакции слизистой после воздействия слабого р-ра уксусной кислоты.
- Оттенки и тип окрашивания эпителия после нанесения раствора Люголя.
- Особенность рисунка сосудов и их реакции на используемые препараты (какие именно определяет гинеколог).
- Степень йоднегативной реакции, количество измененных зон.
Нормальное состояние слизистой кольпоскопии
Патологические изменения слизистой
- Плоский эпителий с ровной и гладкой поверхностью, окрашен в розовый цвет, имеет несколько слоев.
- Положительная проба уксусной кислотой.
- Слизистая имеет однородный цвет.
- Цилиндрический эпителий находится в пределах эндоцервикса.
- Область трансформации не выходит за границы цилиндрического и сквамозного эпителия.
- Йоднегативные зоны, которые не окрашены раствором Люголя;
- Ацетобелый эпителий;
- Белесые пленки или бляшки;
- Наличие патологических сосудов;
- Присутствие в эпителии атипичных капилляров;
- Есть проявления патологических процессов: эндометриоз,кондиломы, воспаления в эпителии, атрофия (отмирание) тканей, полипы
Ухудшают качество результатов кольпоскопии шейки: инфекции, воспалительные процессы, незажившие травмы, выделения. Поэтому все обнаруженные проблемы такого рода нужно пролечить.
При половых инфекциях , назначаются анализы ПЦР , выявляющие возбудителя. При воспалении потребуется анализ на определение чувствительности бактерий к определенным препаратам.
На итогах исследования сказывается:
- Прием гормонов — противозачаточных средств, гормонов для лечения нарушений в работе щитовидной железы и т.д.
- Беременность, влияющая на гормональный и иммунный статус.
- Дефицит половых гормонов — эстрогена, прогестерона.
- Фаза менструального цикла.
При этом методе диагностики крайне важен профессионализм врача.
Найденные изменения подтверждаются исследованиями со стороны гистологии и цистологии.
Гинекологи рекомендуют пройти кольпоскопию при планировании беременности — это обследование входит в разряд обязательных исследований.
Если факт беременности становится неожиданным для женщины, кольпоскопия может проводиться по показаниям врача. Обследование выполняется без использования химических реагентов, поэтому оно безопасно для женщины и плода.
При выявлении каких-либо нарушений в слизистой оболочке, если проблема терпит, лечение проводится после родов. Биопсию могут назначить только в некоторых случаях, к примеру, при третьей степени цервикальной дисплазии или при характерных признаках рака.
Кольпоскопия также проводится перед выполнением экстракорпорального оплодотворения. Учитывая, что ЭКО и так не гарантирует успешных результатов (беременность наступает лишь в 20-23%) даже при многократных попытках, без качественного обследования шансы на беременность снижаются в разы.
После простой кольпоскопии
После расширенной кольпоскопии
После кольпоскопии шейки матки с биопсией
Никаких ограничений для привычного образа жизни пациентки нет. Возможен легкий дискомфорт, связанный с введением влагалищных зеркал. Все ощущения проходят через пару дней, как после обычного гинекологического осмотра.
После расширенной процедуры, из-за применения реактивов могут появиться выделения из влагалища. Цвет зависит от методики и применяемого реактива.
При использовании Люголя и йода, выделения могут иметь коричневый оттенок. Если использовались зонды, выделения будут иметь примесь крови.
Активность женщины не снизиться и не потребует ограничений, если при кольпоскопии не взяли биопсию.
Нормой считаются слабые выделения в течение 3-х суток. Если они усилились, появился зуд или боль или что-то беспокоит более чем 3 дня, нужно срочно обратиться к гинекологу.
При биопсии, нужно около недели воздерживаться от:
- сексуальных контактов;
- горячих водных процедур;
- физических упражнений и нагрузок;
- использования тампонов, спринцеваний.
К врачу следует незамедлительно обратиться при:
- Обильном кровотечении;
- Ознобе, температуре;
- Боли внизу живота .
Конечно же решение, каким именно методом выполнять кольпоскопию, должен принимать только гинеколог. Хотя насильно выполнять исследование никто не будет. Каждая пациентка вольна распоряжаться своим здоровьем самостоятельно. Сравнить возможности двух методик можно, изучив таблицу.
Простая кольпоскопия позволяет сделать вывод о здоровье слизистой влагалища и шейки матки на основании видимых параметров, не требующих воздействия для усиления визуализации.
Такого обследования достаточно для профилактики развития бессимптомной эрозии и рака шейки матки, выявления новообразований, например, полипов и т.д.
Если результаты обследования сомнительны, обследование продолжается с тестами.
Расширенная кольпоскопия подтверждает предположительный диагноз и отвечает на вопрос, нужно ли проводить:
Также гинеколог получает и другие ответы на вопросы, касающиеся состояния здоровья пациентки, разрабатывает наиболее эффективную тактику терапии и делает прогнозы на перспективы излечения.
Пройти такое обследование в СПБ можно в специализированной гинекологической клинике Диана. Здесь есть хороший кольпоскоп, а прием ведут гинекологи с высшей квалификационной категорией и огромным опытом работы. Цена кольпоскопии, даже расширенной методики, не так высока, как думают многие женщины. Стоимость обследования составляет всего 1500 руб., что доступно любой женщине.
При выявлении онкологических процессов, можно здесь же получить консультацию онколога. Стоимость приема высококлассного врача — 1000 руб.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
источник







