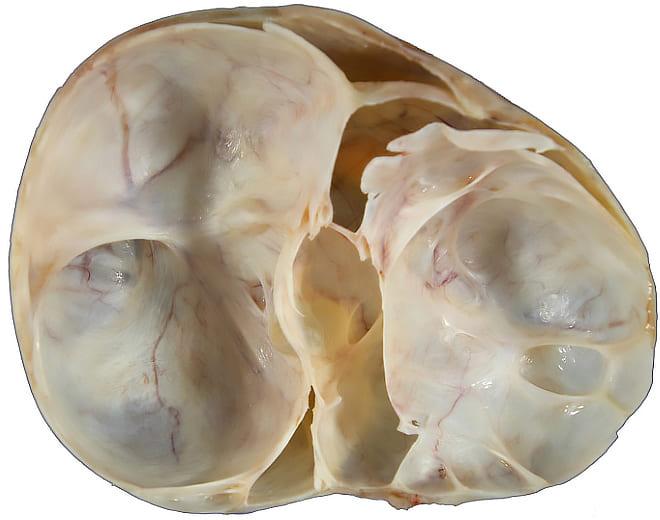
По сути это полость, которая заполнена жидким содержимым.
Рост кисты происходит за счет увеличения количества секрета в полости, и этим она принципиально отличается от опухоли, которая растет за счет атипичного деления клеточных структур.
Киста часто длительное время протекает бессимптомно, и женщина узнает о ее наличии случайно в ходе профилактического осмотра.
Однако, в некоторых случаях кистозное новообразование осложняется – происходит перекрут его ножки или разрыв капсулы, что приводит к яркой клинической картине и к необходимости срочного вмешательства хирурга.
Кистозные новообразования классифицируются на две большие группы – функциональные кисты и органические кисты.
Функциональные:
Органические:
Кистозные образования чаще всего однокамерные, но встречаются и многокамерные, например, муцинозная киста.
Как правило, кистоз яичника диагностируется у женщин до наступления менопаузы, но не исключено формирование новообразования и после наступления климакса, хотя такое явление наблюдается очень редко.
Врожденные кисты (дермоидная) могут диагностироваться в любом возрасте, включая ранний детский возраст.
Причины образования кист точно не известны, но медики уверены, что в большинстве случаев к формированию патологических новообразований приводит нарушение гормонального фона.
Лечение кисты может проводиться консервативно или хирургическим путем.
Для хирургического вмешательства имеются следующие показания:
- возможность развития онкологического заболевания;
- кистозное новообразование не реагирует на консервативное лечение, и в течение 3 месяцев положительной динамики от терапии не наблюдается;
- новообразование сформировалось после наступления климакса;
- наличие кровоизлияния в новообразование;
- перекрут ножки;
- разрыв кистозной капсулы;
- в полости кисты начался гнойный процесс.
Размеры кисты могут варьироваться в пределах от мм до 20 см.
При небольших размерах кистозного новообразования речь об операционном вмешательстве, как правило, не стоит, и патология лечится консервативными методиками.
Но когда размер кисты превышает 8 см, и тенденции к ее уменьшению нет, целесообразно назначать операцию.
Киста более 2 см должна обязательно регулярно наблюдаться и качественно лечиться, поскольку при таких размерах риск развития осложнений повышается.
Функциональные кисты в операции нуждаются только в том случае, если происходят осложнения, или если киста достигает больших размеров, не уменьшается в течение 3 циклов, не поддается гормональному лечению, и оказывает давление на соседние органы, ухудшая их функциональность.
Удалить кисту хирургическим путем можно используя следующие методы:
- Лапаротомия. Это классическая полостная операция, при которой доступ к кисте осуществляется при помощи довольно большого разреза передней стенки брюшины. Это полноценная внутриполостная операция, реабилитационный период после которой продолжительный и сложный.
- Лапароскопия. Это малоинвазивное вмешательство, которое осуществляется при помощи специального эндоскопического оборудования. Хирург делает три прокола в брюшной стенке, и через них проводит все необходимые манипуляции. Осложнений при таком вмешательстве существенно меньше, кровотечение незначительное, а период восстановления занимает всего несколько дней.
- Лазерное удаление. Принцип этого вмешательства такой же как и предыдущий, за исключением того, что вместо скальпеля используется лазер. Это делает операцию еще более безопасной, так как луч лазера коагулирует сосуды, исключая кровотечение.
В зависимости от размеров, стадии и состояния окружающих тканей операция может быть следующей:
- Кистэктомия. Лапароскопичсекое вмешательство позволяет удалить только само новообразования, не затрагивая при этом окружающие ткани.
- Резекция. Киста в этом случае удаляется вместе с участком пораженной ткани.
- Аднексэктомия. Это удаление кисты вместе с яичником или даже с придатками. Такую операцию проводят методом лапаротомии.
В первых двух случаях детородная функция женщины сохраняется, при удалении одного яичника беременность возможна, но затруднительна, при удалении всех детородных органов женщина становится бесплодной.
Какой метод операции будет более эффективен в конкретном случае определяет врач.
Решение принимается на основании следующих факторов:
- возраст женщины;
- общее состояние здоровья;
- вид новообразования, его размеры;
- состояние окружающих кисту тканей;
- наличие необходимого оборудования в клинике;
- опасность развития осложнений после операции и трудность реабилитационного периода.
Перед операционным вмешательством врач назначает пациентке следующие обязательные анализы:
- клинические анализы крови и урины;
- биохимический анализ крови;
- анализ на определение группы крови;
- анализ крови на инфекции;
- влагалищный мазок;
- УЗИ;
- ЭКГ;
- флюорографию;
- коагулограмму;
- тест на онкомаркеры.
При необходимости список анализов может расширяться:
- цитология мазка с шейки матки;
- МРТ;
- УЗДГ вен (при тромбозах, варикозе, а также после 50 лет);
- заключения от узких специалистов (если имеются серьезные хронические заболевания).
Как подготовиться к хирургическому вмешательству в подробностях расскажет лечащий врач.
К плановой операции подготовку начинают за несколько месяцев.
Первым делом надо определиться с клиникой, где будет проводиться операционное вмешательство, выяснить цены, и выбрать квалифицированного врача.
Далее необходимо (если есть необходимость) подумать о своем весе. Лапароскопичсекое вмешательство при ожирении не делают.
Когда срок операции будет назначен необходимо соблюдать следующие правила:
- придерживаться диетического питания;
- за неделю до операции начать принимать активированный уголь, дозировку назначит врач;
- за 4 дня стараться питаться только жидкой пищей;
- накануне процедуры удалить волосяной покров в области лобка;
- вечером перед операцией сделать очищающую клизму;
- после ужина накануне операции пить только воду, и больше ничего не кушать;
- врач также назначит прием нейролептиков.
Процедура лапароскопии и лапаротомии конечно отличается.
Лапароскопия:
- Пациентке дается наркоз.
- Хирург делает 3 или 4 разреза в области брюшины. Размер разрезов не более 1,5 см. Далее аккуратно раздвигаются мышцы и ткани.
- Вводится зонд, камера, оснащенная фонариком, а также все необходимые инструменты, которые потребуются в ходе вмешательства.
- В брюшную полость нагнетается газ, который необходим для поднятия брюшной стенки и рассоединения органов друг от друга.
- Камера выводит изображение на экран, и врач приступает к удалению кисты.
- После всех необходимых манипуляций, все трубки и инструменты удаляются, разрезы зашиваются.
Лапароскопия длится от 20 минут до 1,5 часов. Время вмешательства зависит от стадии патологии и ее локализации.
Лапаротомия проводится под общим наркозом, и включает в себя следующие этапы:
- участок кожи, где будет проводиться разрез, обрабатывается антисептиком;
- осуществляется горизонтальный разрез в нижней части живота;
- новообразование удаляется методом иссечения, если необходимо иссекаются поврежденные ткани;
- сосуды перевязываются или прижигаются электрическим током;
- разрез зашивается.
Полостная операция по удалению кисты вместе с яичником – это серьезная и сложная операция, которая может привести к следующим последствиям:
- Спаечный процесс.
- Гормональный сбой. Если удаляется только один яичник организм сможет компенсировать недостаточность гормонов, а значит у женщины есть возможность реализовать детородную функцию. Если удаляются оба яичника, женщина становится бесплодной, а также ей необходима гормонзаместительная терапия.
- Раннее начало климакса.
- Нарушение процессов обмена, развитие атеросклероза.
- Ожирение.
- Нарушение половой функции.
После лапароскопии период восстановления длится около 2 недель. Общий срок реабилитации месяц.
Чтобы этот период прошел быстрее и не сопровождался осложнениями, необходимы следующие мероприятия:
- прием гормональных препаратов, которые назначает врач;
- фотофорез;
- терапия лазером или магнитами;
- правильное диетическое питание;
- умеренные нагрузки;
- физиотерапевтическое лечение.
После лапаротомии период восстановление, конечно, займет больше времени.
Сексуальные контакты после операции разрешены только через 4 недели после вмешательства.
Если поднялась температура, появились боли в нижней части живота и тошнота, необходимо срочно обращаться к врачу, так как это может быть признаком воспалительного процесса.
После удаления кистозного образования могут наблюдаться следующие последствия:
- болевой симптом, который может продолжаться до 10 дней;
- повышенное газообразование;
- вздутие;
- запоры;
- метеоризм;
- спаечный процесс;
- инфицирование;
- развитие эндометриоза;
- гормональные нарушения;
- рецидив патологии.
источник
Муцинозная киста яичника (другое название муцинозная цистаденома) – эпителиальная разновидность доброкачественного новообразования под названием киста яичника. Муцинозное содержимое кисты состоит из слизеобразной жидкости – муцина, вырабатываемого клетками эпителия. Эта опухоль способна вырастать до огромных размеров, на ранних стадиях развивается бессимптомно и обнаруживается на УЗИ или у гинеколога. При увеличении проявляется в виде тянущих болей, частого мочеиспускания, ощущения полного кишечника, запорами.
Яичники являются важнейшими женскими органами. Именно в них происходит образование яйцеклетки. Если на каком либо этапе овуляции в организме происходит сбой, то в яичнике может появиться доброкачественное образование – опухоль, киста. Она представляет собой органический пузырь, наполненный различным содержимым. Киста яичника бывает нескольких видов:
- Функциональная. Сюда входят фолликулярная и лютеиновая кисты
- Эндометриоидная
- Дермоидная
- Параовариальная
- Серозная
- Муцинозная
Некоторые виды исчезают сами через 2-3 цикла либо после медикаментозного лечения, другие же требуют исключительно хирургического вмешательства.
Отличительными признаками данного вида считаются:
- Овальные или круглые формы
- Обычно многокамерная структура, перегородки
- Бугристая поверхность
- Быстрый рост
- Возможно достижение размеров в 30-40 см в диаметре
- Данный подвид встречается в 15-20% случаев
- Возможно трансформирование в раковую опухоль
Муцинозная киста яичника имеет склонность к перерождению в злокачественную опухоль. Поэтому требует незамедлительного лечения.
Цистаденома является разновидностью кистозного изменения яичника и имеет несколько подвидов:
- Папиллярная (сосочковая) – самый опасный подвид, чаще других переходит в злокачественное состояние и способен поражать соседние органы.
- Серозная – обычная доброкачественная опухоль, редко переходящая в раковую. Может значительно увеличиться в размерах без должного лечения, что приводит к сдавливанию соседних органов и вызывает болевые ощущения.
- Муцинозная – также способна перерождаться в злокачественную, имеет несколько отделов (камер) и заполняется слизистой жидкостью. Склонна к быстрому росту и поражению обоих яичников. Немного чаще встречается муцинозная киста правого яичника.
Точную причину может установить только врач, но предпосылки могут быть следующие:
- Гормональные нарушения в организме женщины, вызванные ранним началом менструаций, отсутствием овуляции и т.д.
- Хронические воспалительные процессы в репродуктивных органах (эндометриоз, аднекситы, воспаление матки, миомы и т.д.)
- Нарушен обмен веществ, ожирение, диабет
- Искусственное прерывание беременности — аборты
- Климакс
- Предрасположенность, передающаяся генетически либо врожденная форма, образующаяся на этапе развития эмбриона
- Ослабленный болезнями иммунитет
- Неверное применение внутриматочных контрацептивов, неправильная установка спирали
Муцинозная цистаденома яичника — причины появления
На ранних стадиях болезнь может никак себя не проявлять и обнаружить ее возможно только на УЗИ либо на приеме гинеколога. Симптомы проявляются с ростом новообразования и проявляются в следующем:
- Увеличение живота пациентки
- Тянущие, ноющие боли внизу живота либо сбоку (там, где яичники)
- Проблемы с мочеиспусканием, учащенные позывы
- Постоянное чувство полного кишечника
- Запоры
- Тошнота
- Слабость
При появлении подобных симптомов следует незамедлительно обратиться к специалистам. Подобная симптоматика может означать, что киста уже достигла больших размеров и начинает сдавливать соседние органы.
Лучший способ диагностировать болезнь на ранней стадии – профилактические осмотры у врача-гинеколога не реже 1 раза в полгода
Кроме УЗИ и внешних симптоматических проявлений для диагностики применяются следующие методы:
- Двуручный гинекологический осмотр области яичников
- Сдать анализы на определение уровня онкомаркера СА-125 в крови
- Магнитно-резонансная (МРТ) или компьютерная томография (КТ)
- Проведение диагностической операции лапароскопическим способом для окончательного определения вида опухоли.
Как и другие виды кист, муцинозная подвержена следующим осложнениям:
- Озлокачествление
- Перекрут ножки
- Бесплодие
- Выкидыш
- Разрыв капсулы
Перекрут ножки кисты яичника
Осложнения могут быть вызваны:
- Поздним диагностированием болезни
- Тяжелыми физическими нагрузками
- Беременностью
- Стрессом
В большинстве случаев применяется комплексный подход, состоящий из двух ступеней:
- Удаление новообразования
- Консервативное лечение в виде гормональной терапии
Прежде чем приступить к лечению, киста требует гистологической диагностики, т.е. врач должен убедиться в ее доброкачественности и исключить онкологию.
Перед удалением муцинозной кисты пациентке требуется пройти подготовительные процедуры и сдать ряд анализов:
- Анализ крови
- Биохимический анализ крови
- Общий анализ мочи
- Анализы онкомаркеров СА-125
- Анализ на ЗППП (заболевания, передающиеся половым путем)
- Мазок на флору и цитология мазка шейки матки
- Анализ крови на резус-фактор
- Анализ крови на свертываемость
- Осмотр влагалища методом кольпоскопии
- Биопсия эндометрия (при необходимости)
Непосредственно перед операцией нужно:
- Написать разрешение на проведение операции
- Проконсультироваться с анестезиологом
- Очистить кишечник клизмой
- Сбрить волосы в паху
- Воздержаться от питья
Не менее важна и психологическая подготовка пациентки к операции. Нужно учесть, что данный вид кисты лечится только удалением, и чем раньше это сделать, тем меньше последствий будет для организма. Чтобы меньше переживать перед операцией обращайтесь к проверенному врачу, спросите совета у близких, знакомых, прочитайте отзывы о врачах и клиниках своего города в интернете. Это придаст уверенность в себе.
Проведение лапароскопии муцинозной кисты яичника
Лапароскопия – это один из наименее травматичных видов хирургического вмешательства. Работа идет с помощью особых тонких инструментов и миниатюрной видеокамеры, которые вводятся в брюшную полость через небольшие разрезы (около 1 см).
Вся процедура проходит под общим наркозом. Таким способом можно удалять даже большие образования. Перед извлечением киста помещается в герметичный пакет, опорожняется в нем и после этого извлекается. Состояние больного контролируется на всем протяжении операции.
Преимущество лапароскопии перед полостной операцией очевидны:
- Уже через пару часов после операции пациентка может ходить, есть, пить
- В течение 3 дней после процедуры при положительной динамике можно выписываться домой
Весь процесс реабилитации обычно занимает не более месяца. Небольшие разрезы заживают быстро, минимизируя риск инфицирования. При необходимости назначают прием антибиотиков.
Общие рекомендации пациентам:
- Исключить тяжелый физический труд
- Занятия спортом
- Поднятие тяжестей
- Упражнения на пресс
- Ограничить потребление тяжело усваиваемой пищи и алкоголя
- Иногда рекомендуется ношение послеоперационного пояса – бандажа.
В случае молодых женщин, которые еще не рожали, может быть проведена органосохраняющая операция. Если опухолевое новообразование не перешло в злокачественную стадию, то возможно сохранение репродуктивной функции яичника. В таком случае прогноз для проведения операции благоприятный.
Женщинам после климакса проводят удаление матки и придатков.
Восстановление после операции занимает период около 2 месяцев. Во избежание рецидива прохождение профилактических осмотров является обязательным.
Во время вынашивания беременности существенно возрастает риск роста или перекрута новообразования. Плановая операция по резекции образования в большинстве случаев позволяет избежать осложнений.
Доброкачественная опухоль муцинозного типа во время беременности может привести к выкидышу. Поэтому рекомендуется перед оплодотворением пройти полное обследование и, при необходимости, лечение.
источник
Кисты яичников чаще всего безобидны и не всегда требуют лечения: иногда врач может ограничиться наблюдением. В отдельных случаях киста может причинять серьезные неприятности и представлять угрозу для здоровья – поэтому необходимо хирургическое вмешательство. Один из хирургических методов удаления кисты яичника называется лапароскопией. Это современный малотравматичный метод.
Киста — это полое опухолевидное новообразование, содержащее жидкость. Отличается доброкачественным характером, редко переходит в злокачественную опухоль.
Кисты яичников есть у 30% женщин с установившимся циклом, у 50% — с нерегулярным, и у 6% — в климаксе. В подростковом возрасте нормой считаются функциональные кисты, возникающие в процессе полового созревания.
Самыми распространенными в фертильном возрасте являются функциональные кисты. Они возникают в зависимости от времени цикла и обычно безопасны. Различают два их вида:
- Фолликулярная возникает при сбоях в работе гормональной системы (чаще при стрессе, недосыпании и голоде), обнаруживается в первые 14 дней цикла. Ее размер составляет 4-6 см в диаметре. При наличии такой кисты цикл может пройти без овуляции. Чаще всего фолликул, созревание которого нарушено, рассасывается.
- Лютеиновая киста формируется, если нарушается процесс образования и рассасывания желтого тела. Такие кисты обнаруживаются во второй фазе цикла, их размеры 6-8 см в диаметре.
При обнаружении функциональных кист яичников применяют выжидательную тактику, так как они чаще всего через 2-3 менструальных цикла исчезают сами. Никакого лечения не требуется.
Кроме функциональных кист, существует еще ряд кистозных опухолей яичников:
- параовариальная;
- эндометриоидная;
- муцинозная;
- дермоидная и др.
Муцинозные и эндометриоидные кисты в значительной степени склонны к злокачественному перерождению.
Множественные кистозные образования в ткани яичников называются поликистозом яичников.
Причины возникновения кист – сбои в тонкой организации работы гормональной системы. Клинический опыт говорит, что к факторам риска относятся: стресс, беременность, курение, резкие скачки веса, бесконтрольный прием гормональных препаратов.
Почти всегда кисты обнаруживаются случайно на осмотре у гинеколога или на УЗИ, жалоб у пациенток обычно не бывает.
Когда в яичнике обнаруживают кистовидные образования и нет экстренной ситуации, требующей немедленного реагирования, – разумно не торопиться с лечением. Стоит понаблюдать: через 2 месяца (не раньше!) в начале цикла нужно сделать повторное УЗИ – чаще всего кисты рассасываются сами, если они относятся к функциональным.
Если киста не уменьшается или увеличивается, требуется вмешательство:
- Консервативная терапия. Применяется для лечения функциональных кист: назначаются комбинированные гормональные контрацептивы с целью остановки роста кисты и ее уменьшения. Препараты назначает только врач.
- Операция по удалению кисты яичника проводится при наличии показаний. Пункция кисты, лапаротомия и лапароскопия – методы хирургического удаления кисты яичника.
Пункция кисты совершается через прокол влагалища под контролем УЗИ. Применяется нечасто.
Лапаротомия — это классическая полостная операция с разрезом передней брюшной стенки. Операция травматична, после нее требуется длительное и болезненное восстановление. Плюс лапаротомии – она удобна для хирурга и не требует сложного оборудования.
Лапароскопия – щадящий метод, при котором все манипуляции производятся через несколько небольших отверстий под контролем видеокамеры. Швы и шрамы почти незаметны. Плюсы этого метода: малая травматичность и высокая точность работы хирурга. Быстрая реабилитация после лапароскопии позволяет пациентке легко вернуться к повседневной жизни. Риски последствий гораздо ниже.
В интернете есть много описаний домашних методов лечения кисты яичника. Необходимо понимать, что эффективность народных способов не доказана, и время для обращения за профессиональной помощью может быть утрачено. Применение народных методов лечения при наличии показаний для хирургического вмешательства опасно для жизни.
Решение об операции принимается:
- если консервативное лечение показало неудовлетворительные результаты;
- при перекруте ножки образования;
- при большом размере кисты – от 6 см в диаметре;
- при стремительном росте образования;
- при эндометриоидной, муцинозной, дермоидной кистах яичников;
- при риске перерождения кисты в рак.
Показания к полостной операции: разрыв кисты, подозрение на злокачественное новообразование.
Подготовка к операции по удалению кисты яичника требует амбулаторного обследования пациентки.
Анализы перед лапароскопией кисты яичника:
- общий анализ мочи;
- общий анализ крови;
- биохимический анализ крови;
- анализы на инфекции: RW, гепатит В и С, ВИЧ;
- группа крови и резус-фактор;
- мазок из влагалища на флору;
- флюорография или рентгенография легких;
- УЗИ органов малого таза;
- ЭКГ;
- коагулограмма.
Необходимость МРТ или КТ, анализа крови на гормоны определяет врач.
Как подготовиться к лапароскопии кисты яичника:
- за 2-3 дня до операции исключить из рациона бобовые, черный хлеб, капусту, газировку;
- вечером перед операцией больной необходимо сделать клизму;
- ужин накануне не позднее 18:00, после 22:00 запрещается пить;
- волосяной покров с низа живота должен быть удален;
- запрещается наносить на кожу живота любые кремы, мази и лосьоны;
- перед операцией требуется надеть компрессионные антиварикозные чулки для профилактики возникновения тромбов в венах ног;
- пациентка подписывает согласие на операцию и проходит консультацию с анестезиологом.
Лапароскопию не проводят, если у пациентки выявлены следующие заболевания и состояния:
- обострение кардиологической патологии и бронхиальной астмы;
- ОРВИ или грипп, возникшие менее месяца назад;
- сильная степень ожирения (3-4 степень);
- нарушение свертывания крови;
- любая полостная операция, совершенная меньше полугода назад;
- злокачественное новообразование яичника;
- наличие крови в брюшной полости;
- кровотечение;
- большое количество спаек;
- гнойничковые высыпания на коже живота.
В ряде случаев операция может быть проведена после выздоровления. В других ситуациях лапароскопия полностью противопоказана, и без полостной операции не обойтись.
Пациенток, которым предстоит хирургическое вмешательство, интересует, как проходит лапароскопическая операция по удалению кисты яичника, и сколько времени она длится.
При лапароскопии последовательно выполняются этапы:
- Перед операцией больной делают инъекцию успокаивающего препарата (премедикация).
- Анестезиолог дает общий наркоз (обычно масочный).
- Операционный стол наклоняют в сторону головы пациентки, чтобы кишечник облегчил доступ к яичникам.
- Операционное поле обрабатывают.
- В животе около пупка делают прокол, через который нагнетают углекислый газ в брюшную полость. Это нужно для того, чтобы осторожно подвинуть другие органы и создать место для действий хирурга.
- В этот же прокол вводится лапароскоп – видеокамера с фонариком, изображение с которой поступает на монитор. Лапароскоп двигают к малому тазу.
- Под его контролем по бокам живота делают два прокола, в которые вводят специальный манипулятор с инструментами.
- Производится осмотр яичников.
- Глядя на монитор, хирург удаляет кисту. В процессе лапароскопии хирург может опорожнить кисту, иссечь участок яичника с кистой или удалить яичник целиком. Объем манипуляций определяется размером и видом кисты и состоянием яичника. У фертильных пациенток стараются сохранить ткань яичника. После менопаузы яичник может быть полностью удален без негативного влияния на здоровье, так как половые гормоны уже не синтезируются.
- Иногда бывает (редко), что принимается решение о лапаротомии – тогда врач извлекает все оборудование и начинает обычную операцию.
- Когда операция проведена, врач убеждается в отсутствии кровотечения, промывает полость антисептиком, извлекает инструменты.
- Углекислый газ удаляется из брюшной полости.
- Проколы зашивают, в один из них вставляют дренаж, чтобы обеспечить отток жидкости.
- Накладывают повязки.
- Анестезиолог выводит пациентку из наркоза.
- Больную переводят в палату. Пребывания в отделении реанимации обычно не требуется.
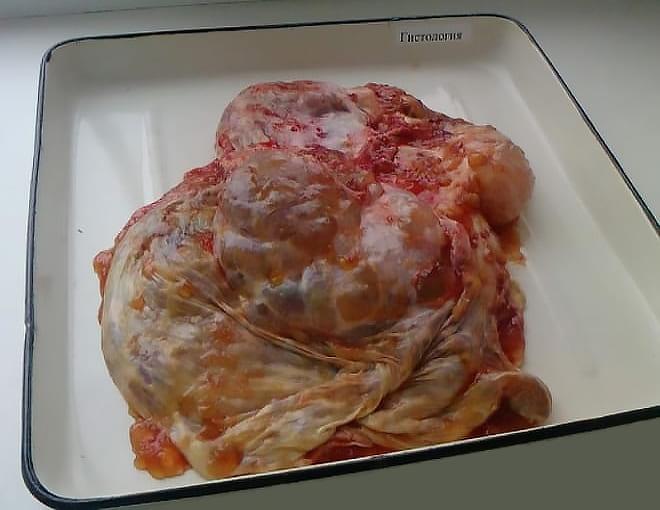
- Содержимое кисты яичника отправляют на гистологию – это позволяет понять склонность образования к перерождению в злокачественное.
Лапароскопия длится около 40-50 минут – это очень мало по сравнению с лапаротомией. Видео всей операции по удалению кисты яичника легко можно найти в интернете.
Категории кист, при которых показана лапароскопия:
- Эндометриоидная. Образуется из эндометрия матки, наполнена густой свернувшейся кровью, при попадании которой в брюшную полость развивается опасное состояние — перитонит. При лапароскопии эндометриоидной кисты ее опустошают и прижигают участки разрастания электродами.
- Параовариальная. Опухоль, которая образуется из придатка яичника. Этот вид кисты сам не исчезает и всегда требует операции. После удаления параовариальной кисты рецидивов не бывает, пациентка быстро восстанавливает репродуктивную функцию.
- Дермоидная (тератома). Образуется в яичнике из зародышевой ткани и может содержать частицы волос, ногтей, зубов, кожи. Она увеличивается в размерах и со временем начинает повреждать органы. При обнаружении тератомы лапароскопия рекомендуется как можно быстрее. Если провести операцию своевременно, прогноз благоприятный.
- Синдром поликистозных яичников. Это заболевание не лечится консервативно. В зависимости от состояния пациентки применяют разные методики лапароскопии. Декортикация яичников: верхний слой яичника срезается специальным электродом, после чего яйцеклетки могут беспрепятственно выходить из фолликулов. Каутеризация яичников: хирург делает насечки на яичниках, чтобы облегчить выход яйцеклеток. Клиновидная резекция яичников: вырезается треугольный кусок ткани яичников. Эндотермокоагуляция: электродом выжигаются отверстия на поверхности яичника. Электродриллинг: кисты удаляют электрическим током. Хирург выбирает метод в зависимости от особенностей пациентки и течения заболевания.
- Киста при беременности. Если при беременности обнаруживается киста яичника, это пугает будущих родителей. В большинстве случаев кисты не представляют опасности для здоровья матери и плода. Если показана операция, лапароскопия является лучшим вариантом.
Восстановление пациенток после лапароскопии кисты яичника проходит спокойно. Швы обрабатываются каждый день. Врач может назначить физиопроцедуры, но не обязательно.
Вставать с постели, осторожно двигаться и есть можно вечером в тот же день. Выписка происходит через 1-3 дня. Больничный лист после лапароскопии дают на 10 дней, но при желании пациентки и отсутствии жалоб закрывают раньше. Восстановительный период после лапароскопии кисты яичника составляет один месяц. Все это время нужно соблюдать рекомендации врача.
Через 6 часов после операции можно пить и есть легкую жидкую пищу.
Меню после лапароскопии кисты яичника нужно сделать легким для пищеварения: пюре, каши, тушеные овощи, нежирный бульон, сухарики, кисломолочные продукты, котлеты на пару, вода без газа.
Запрещены к употреблению: жареное, жирные продукты, копченые, острые и слишком соленые блюда, сладости, шоколад, куриные яйца, сырые овощи и фрукты, бобовые.
Алкоголь после лапароскопии можно пить не раньше, чем через месяц, а лучше — через два.
После лапароскопии кисты яичника есть ограничения в течение 4-6 недель:
- Посещение сауны, солярия, бассейна, секс и спорт запрещены.
- Нельзя заниматься физическим трудом. Запрещено поднимать тяжести больше 3 кг.
Лечение после лапароскопии функциональных кист яичника направлено на предотвращение воспалительных процессов, поэтому назначается курс антибиотиков и витаминотерапия.
После операции по поводу кист других видов необходим курс гормональной терапии.
Наиболее частые осложнения после лапароскопии яичника – болевой синдром, повышение температуры, выделения из влагалища.
После операции под кожей может остаться небольшое количество углекислого газа, он доставляет дискомфорт, но сам рассасывается и неопасен.
Могут быть кровотечения в местах надрезов.
Могут образовываться спайки, но после лапароскопии это редкое явление.
Боли после лапароскопии кисты яичника – очень частая жалоба больных. Болезненные ощущения могут возникать в местах отверстий и в районе правой стороны тела – это остатки углекислого газа, которые не успели рассосаться и раздражают диафрагму. Также могут болеть мышцы и отекать ноги. Если боли очень беспокоят пациентку, врач назначает обезболивающее.
Температура выше 37° после лапароскопии кисты яичника может говорить о наличии инфекции – требуется незамедлительное обращение к врачу.
После лапароскопии часто бывают кровянистые выделения и обильные месячные. Это нормальные явления.
Если выделения беспокоят – необходима консультация врача, это может быть признаком инфекции.
Беременность после лапароскопии кисты возможна в следующем месяце. После операции удаления функциональных кист допускается зачатие после ближайшей менструации. После хирургического вмешательства по поводу остальных новообразований требуется контрацепция на время медикаментозного послеоперационного лечения.
Лапароскопия — недешевая операция. Ее цена в Москве составляет от 25 тысяч рублей, в России — от 10 тысяч.
источник
Муцинозная цистаденома яичника это одно из доброкачественных яичниковых опухолей (кистом), по строению похожих на кисту – капсулу с оболочкой из клеток эпителия и внутренней полостью с вязким слизистым содержимым – муцином.
Клетки оболочки цистаденомы способны к пролиферации (разрастанию), что отличает ее от кисты, которая растет только из-за увеличения объема внутреннего секрета. Патология носит и другой, нередко встречающийся медицинский термин – псевдомуцинозная кистома.
- не рассасывается под действием медикаментов и домашних средств, удаляется только путем операции;
- капсула чаще состоит из нескольких камер;
- способна быстро разрастаться до 40 – 50 см, а по массе достигать 10 – 15 кг;
- имеет округлую форму, неровную поверхность, плотную структуру;
- часто соединяется с яичником «ножкой», становится подвижным и легко смещается;
- встречается у 15 – 20 пациенток из ста, имеющих кистому;
- диагностируется у женщин старше 30 лет, но чаще в период постменопаузы;
- способна малигнизироваться (перерождаться в раковую опухоль) у 3 – 8% женщин;
- обычно образуется на одном яичнике, но при развитии ракового процесса поражает обе половые железы;
- нередко сращивается со смежными органами.
Муцинозная киста яичника долгое время может расти, не давая заметных симптомов даже при выраженном увеличении.
Небольшую болезненность в животе пациентки часто связывают с предменструальным синдромом, воспалением придатков, кишечными расстройствами и принимаются за самостоятельное лечение домашними средствами. Это усугубляет течение болезни, нередко вызывая тяжелые осложнения или раковые видоизменения тканей.
Если псевдомуцинозная кистома 30 – 50 мм, могут наблюдаться:
- небольшие тянущие боли по всей нижней части живота или на одной стороне;
- болезненность в области поясницы, крестца;
- общее недомогание, раздражительность.
При этом менструальный цикл и работа смежных органов не нарушается.
Увеличение образования приводит к таким проявлениям, как:
- более интенсивные боли, тяжесть и ощущение инородного тела в животе;
- расстройство мочеиспускания в форме частых позывов;
- нарушение перистальтики кишечника в виде запоров (иногда – диареи);
Эти признаки вызваны увеличением псевдомуцинозной кисты яичника, смещением соседних органов, включая кишечник и мочеточники с мочевым пузырем.
Если муцинозная цистаденома продолжает расти, она пережимает крупные венозные и лимфатические сосуды, сдавливает нервные узлы, матку и половые железы.
Этот патологический процесс ведет:
- к нарастанию болей по всей брюшине, в паху, крестце и пояснице;
- к выраженному нарушению функции кишечника и мочевого пузыря, воспалительным процессам;
- к расстройству работы яичников и менструального цикла;
- к появлению отеков на ногах, набуханию и расширению вен;
- к одышке и учащенному ритму сердца;
- к увеличению объема брюшной полости и выпиранию стенки живота над пораженным яичником.

Как и другие виды кистом, муцинозная киста яичника может привести к критическим состояниям, угрожающим жизни. Осложнения могу наступить после нагрузок (спорт, таскание тяжелых сумок, активный секс).
- Перекручивание «ножки» кистомы (даже небольшой), связывающей ее с половой железой. При этом отграниченный от кровотока участок начинает отмирать (некроз).
- Ущемление или перфорация (разрыв) кистозной капсулы с излитием муцина в полость брюшины и ее воспалением.
- Нагноение вследствие проникновения микробов из очагов воспаления с кровью или лимфой.
- Кровоизлияние в камеры муцинозной кисты.
Базовые симптомы, характерные для этих неотложных состояний:
- очень сильные, часто невыносимые боли;
- рвотные приступы, повышение температуры до высоких цифр;
- жесткость брюшной стенки;
- учащение пульса, потливость, паника;
- резкое падение давления, бессознательное состояние.
Без неотложной помощи развивается внутреннее кровотечение, перитонит (воспаление брюшины), шоковое состояние и кома.
Спасение жизни зависит от своевременно проведенной экстренной операции.
Следует понимать, что при небольшом угле перекрута ножки, симптомы выражены не так остро. После разрыва капсулы муцинозной кистомы боль на время может стихать, создавая ложное чувство облегчения. Нагноение и некроз могут не дать острой боли активно проявиться в виде тяжелой интоксикации с высокой температурой и рвотой.
Учитывая такие особенности, не следует приниматься за самолечение муцинозной кисты, а незамедлительно вызывать бригаду скорой помощи.
Точные причины зарождения и развития цистаденом, включая муцинозную форму, пока исследуются. Среди провоцирующих болезней, состояний и факторов медики выделяют следующие:
- сбой в секреции половых гормонов, связанный с нарушениями функционирования яичников, гипоталамуса, гипофиза, щитовидной железы;
- инфекционные и воспалительные процессы в репродуктивных органах;
- венерические инфекции;
- наследственная предрасположенность;
- гинекологические и акушерские хирургические манипуляции;
- аборты, выкидыши, осложненные роды;
- ранние первые месячные, раннее и позднее наступление климакса;
- период менопаузы, когда резко снижается выработка гормонов;
- пониженная иммунная защита.
При разрастании псевдомуцинозная цистаденома легко определяется через брюшную стенку во время гинекологического обследования, как крупное, подвижное, бугристое образование.
Муцинозная цистаденома диагностируется следующими методами:
- УЗИ органов малого таза, включая матку с придатками. Распознается достаточно легко по наличию перегородок, неровной поверхности, густоте внутреннего экссудата. Определяют размеры, структуру, длину ножки, связь с другими органами, наличие образования на другом яичнике.
- КТ и МРТ (томография), позволяющая подтвердить тип кистомы, подробнее исследовать саму кисту и смежные органы, лимфатические узлы, выявить степень влияния опухоли на соседние ткани, исключить или подтвердить вероятность нагноения.
- Анализ крови на уровень белка CA-125, являющегося маркером (сигнализатором) онкологических процессов. Нормальное содержание белкового соединения обычно не больше 35 Ед/мл.
- При крупной муцинозной кистоме проводят гастроскопию и колоноскопию, чтобы исключить повреждение кишечника и желудочного тракта.
В некоторых случаях при выявлении муцинозной цистаденомы назначают гормональные препараты, тормозящие ее рост. Но в большинстве случаев это затягивает процесс терапии, поскольку опухоль не реагирует на лечение лекарственными средствами, главный метод избавления от нее – хирургическое удаление.
- Чем меньше муцинозная кистома, тем быстрее и легче проводится операция, которая не затрагивает половые железы и матку и не влияет на способность пациентки зачать и выносить ребенка.
- Молодым пациенткам, желающих иметь детей (при условии доброкачественного характера опухоли) оставляют оба яичника.
- Половые железы, придатки и матку удаляют вместе с кистомой только в случае злокачественного процесса.
- Женщинам в менопаузе рекомендуется проведение двусторонней овариэктомии (удаление половых желез), чтобы максимально обезопасить пациентку от развития на них раковых опухолей.
- Удаление муцинозной кисты при беременности стараются не делать до родов. Но если псевдомуцинозная цистаденома растет, она способна сдавить или сместить матку, нарушить развитие плода, поэтому после 16 недели гестации ее удаляют. Если же речь идет об экстренных осложнениях, то в этом случае спасают жизнь матери, выполняя иссечение кистомы на любом сроке.
Основные методы: лапароскопия (операция, проводимая через маленькие разрезы на брюшной стенке) и лапаротомия (полостная операция по удалению кисты яичника). Выбор определяется размером цистаденомы, наличием осложнений, объемом удаляемых тканей, характером опухоли (доброкачественная или раковая).
источник
Муцинозная киста яичника – доброкачественная патология, встречающаяся у женщин любого возраста. Характеризуется активным ростом и высокой вероятностью достижения крупных размеров. Для ее устранения обычно назначается хирургическое вмешательство. Медикаментозному лечению патология не поддается.
Данное образование представляет собой желеобразную массу, покрытую гладкой капсулой. Последняя состоит из цилиндрических клеток. Внутри опухоли содержится множество камер, в каждой из которых находится густая слизь. Из-за такого строения она способна быстро расти и поражать соседние органы.

Муцинозная киста яичника уникальна за счет множества камер со слизистым содержимым. Она имеет свои особенности:
- быстрый рост за счет стремительного увеличения объема густой слизи — муцина;
- стойкость к медикаментам и народным средствам;
- способность достигать диаметра 40-50 см;
- возможность соединения с яичником с помощью ножки, что делает опухоль подвижной и может привести к ее перекруту;
- вероятность перерождения в рак не превышает 3-8%;
- поражение только одного из придатков;
- относится к 15-20% всех обнаруженных кистом;
- способна прорастать в соседние органы и ткани.
Патология может возникать в любом возрасте. Тем не менее чаще всего она диагностируется у женщин 35-50 лет.
Муцинозная киста яичника склонна к быстрому росту, не сопровождающемуся сильными симптомами. Дискомфорт обычно путают с болезнями кишечника или воспалительным процессом в половых органах. Поэтому опухоль редко обнаруживают на начальном этапе ее развития.
Признаки при размерах патологии не более 5 см:
- тянущие боли внизу живота, которые могут локализоваться с одной из сторон;
- периодическое проявление болевого синдрома в пояснице и крестце;
- общая слабость.
С увеличением диаметра опухоли симптомы усиливаются:
- повышение интенсивности болевого синдрома;
- ощущение инородного тела в нижней части живота;
- учащение мочеиспускания;
- запоры или диареи;
- сбои менструального цикла.

Нарушенное кровообращение негативно сказывается на работе сердца и сосудистой системы. Это приводит к перепадам давления, ускорению ЧСС.
Точных причин развития муцинозной кисты придатков не обнаружено. Ее появлению могут способствовать некоторые патологии:
- воспалительные заболевания половых органов;
- генетическая предрасположенность;
- сбои менструального цикла;
- гормональный дисбаланс;
- наступление климакса;
- низкий уровень иммунитета;
- раннее начало менструаций;
- инфекционное поражение половых путей;
- перенесенные хирургические гинекологические операции;
- последствия родов, абортов, выкидышей.
К факторам, предрасполагающим к образованию муцинозной опухоли, можно отнести любые заболевания яичников. Вероятность развития новообразований выше при нарушении их функций, инфекционном или воспалительном поражении.
При обнаружении псевдомуцинозной кистомы прогноз благоприятен. Вероятность ее перерождения в злокачественное образование минимальна, как и риск ее повторного возникновения. При достижении ею крупных размеров требуется удалить яичник, но беременность возможна при сохранении другого придатка и матки.
Прогноз папиллярной муцинозной кисты яичника значительно хуже. Она обладает высокой степенью злокачественности и быстро прорастает в другие органы и ткани. Это затрудняет ход операции и иногда делает невозможным полное удаление новообразования. Для улучшения прогноза применяется химиотерапия.
Консервативное лечение муцинозной кисты яичника малоэффективно. Оно может применяться только при малых ее размерах и при низком риске перерождения в злокачественное образование. Медикаменты назначаются в случае следующих патологий:
- гормональный сбой;
- дисфункция яичников;
- воспалительные процессы в придатках;
- наличие инфекций и грибков в половых путях.
Часто консервативное лечение муцинозной кисты левого или правого яичника сочетается с оперативным вмешательством. Оно рекомендуется в большинстве случаев обнаружения данного заболевания. Раннее проведение операции позволяет предотвратить развитие онкологии, дальнейший рост опухоли, поражение близлежащих органов и тканей.
Для проведения хирургического вмешательства следует тщательно подбирать специалиста. Неаккуратное удаление образования способно привести к попаданию содержимого кисты в брюшную полость.
Существует несколько видов операций, с помощью которых удаляется патология. Они подбираются с учетом возраста пациентки, размеров опухоли, степени ее злокачественности и необходимости экстренного вмешательства.
Применяется на начальных стадиях заболевания. Противопоказания к ее проведению – течение онкологического процесса, воспаление половых органов. Выполняется путем введения специального шприца, отсасывающего содержимое опухоли. Пустая капсула образования наполняется этиловым спиртом, что в последствии приводит к полному исчезновению патологии.
Пункция для устранения муцинозных образований применяется редко в связи с неудобством проведения операций из-за большого количества капсул в опухоли.

В процессе проведения лапароскопии обычно удаляется только сама киста. Удаление части яичника требуется реже. При необходимости полного устранения придатка используется полостная операция.
Полостная операция отличается наиболее полным обзором внутренних органов. Показания к проведению:
- большой размер муцинозной кисты левого или правого яичника;
- наличие злокачественного процесса;
- необходимость удаления половых органов;
- перекрут ножки образования или придатка;
- разрыв яичника или его опухоли.
При наличии непрекращающегося кровотечения при лапароскопии операция переходит в лапаротомию.
Срок реабилитации после полостной операции продолжительнее, чем после лапароскопии или пункции. Это объясняется наличием большого шва на брюшной полости. При удалении крупного образования другие органы постепенно возвращаются на свое привычное место. При устранении придатков в периоде восстановления женщине необходимо принимать гормональные средства.

Крупная муцинозная киста левого яичника, как и правого, удаляется сразу после обнаружения. Растущий плод будет сдавливать образование и другие органы, что может привести к тяжелым для здоровья матери последствиям. Срочному удалению подлежит и злокачественная опухоль.
Для предотвращения подобных состояний необходимо проверить женское здоровье на наличие патологий еще на этапе планирования беременности.
Определенных способов предупреждения развития муцинозной кисты не существует. Для того, чтобы снизить риск возникновения патологии, женщине нужно следить за своим самочувствием. Специалисты рекомендуют следующее:
- посещение гинеколога 2 раза в год;
- использование барьерных методов контрацепции;
- отказ от приема медикаментов без назначения врача;
- срочное прохождение диагностики при подозрении на возникновение патологий половой сферы;
- организация полноценного отдыха.
Для укрепления здоровья можно воспользоваться услугами санаторно-курортных организаций. Это позволит устранить небольшие отклонения в состоянии органов и систем, хорошо отдохнуть, избавиться от стресса.
Муцинозная киста – патология, требующая применения хирургического вмешательства. Обычно она удаляется при проведении лапароскопии или полостной операции. При ее раннем обнаружении высок шанс сохранить весь яичник или его часть. Прогноз заболевания благоприятен при отсутствии онкологического процесса.
источник
Начали беспокоить боли внизу живота. Сначала они были не навящевые ,но с каждым днем усиливались. В 2015 году, я обратилась в больницу с сильной болью внизу живота. При первом осмотре врач сделал заключение: (беременность, угроза выкидыша). Сделала 3-и узи у разных специалистов. Заключение: киста левого яичника , диаметр 14 см. Я сделала платную операцию . Мне удалили эту кисту, которая по результатам исследования оказалась муцинозной . И удалили частично яичник с правой и с левой стороны, т.к киста повредила их.
Вот девочки и рухнули очередные надежды на Б. И кстати все симптомы тоже сразу как рукой сняло.
Глава 3 Патогенетические механизмы нарушения функции репродуктивной системы 3.1. Повреждения структурных элементов репродуктивной системы: влияние на реализацию функции Репродуктивная система, как всякая истинная система, характеризуется устойчивой структурой, взаимодействием составляющих ее элементов и определенными связями с другими системами организма. Эти свойства делают возможным предсказание причин нарушения в функционировании системы и разработку адекватных схем диагностики и коррекции. Исходя из принципов структуры и регуляции репродуктивной системы женского организма, подробно изложенных ранее, одной из первых причин нарушения ее функционирования могут быть структурные изменения в.
Привет девчули:-). Накипело! Пришло мое время рассказать о » кругах гинекологического ада». Ничего в принципе не беспокоило, цикл нерегулярный, но думала в возрастом восстановится. Вышла замуж, начали планировать детей. Посетила соответствующего доктора — диагноз СПЯК. Сдала гормоны, тестостерон немного выше нормы, прописали ярину и глюкофаж год, после чего отмена и планировалась б на фоне рембраунт эффекта. Не тут то было. За месяц до окончания вылезает киста( узи показывает- муцинозная цистоденома яичника, обязательна к удалению. Делают лапароскопию и заодно дриллинг яичников.
Наверное стоило с самого начала рассказать историю моего лечения. В марте 15 во время осмотра у Г все было отлично, мазки в норме, на ощупь проблем нет, от чего болит иногда во время секса не ясно. Отправили на узи, слева находят кисту в 2 см, лечение из начально не лечение свечи в попу от спаек ?! и вобэнзим (этакий не дешевый иммуностимулятор). Спустя месяц такого лечения. киста становится 3 см. На приеме у Г осмотр советуется с другим врачем прелагвет лечиться.
Когда беременность не наступает. Девочки, в свое время я много времени посвятила изучению проблемы отсутствия у меня беременности. В поиске информации наткнулась на полезную информацию (это форум, редактировать особо некогда, поэтому лишнюю инфу пропускайте мимо ушей). Может, кому-то пригодится, как пригодилось мне:) Хотя информации уже более 9 лет, и медицина во многих аспектах продвинулась вперед, но азы остались прежними. Автор: Радуга 10.11.2006, 16:28 Для начала хотела бы вставить картинку с изображением как происходит зачатие. что откуда берется и куда попадает.
Когда беременность не наступает. Девочки, в свое время я много времени посвятила изучению проблемы отсутствия у меня беременности. В поиске информации наткнулась на полезную информацию (это форум, редактировать особо некогда, поэтому лишнюю инфу пропускайте мимо ушей). Может, кому-то пригодится, как пригодилось мне:) Хотя информации уже более 9 лет, и медицина во многих аспектах продвинулась вперед, но азы остались прежними. Автор: Радуга 10.11.2006, 16:28 Для начала хотела бы вставить картинку с изображением как происходит зачатие. что откуда берется и куда попадает.
Когда беременность не наступает.
4.5. Генитальный эндометриоз Определение понятия. Понятие эндометриоз включает наличие эндометриоподобных разрастаний, развивающихся вне пределов обычной локализации эндометрия — на влагалищной части шейки матки, в толще мышечного слоя матки и на ее поверхности, на яичниках, тазовой брюшине, крестцово-маточных связках и т.п. В связи с тем что анатомически и морфологически эти гетеротопии не всегда идентичны слизистой оболочке матки (так, например, мелкие и крупные эндометриоидные кисты яичника не содержат эндометри-альных желез), одним из основных условий для верификации диагноза служит наличие обязательного сочетания двух.
источник