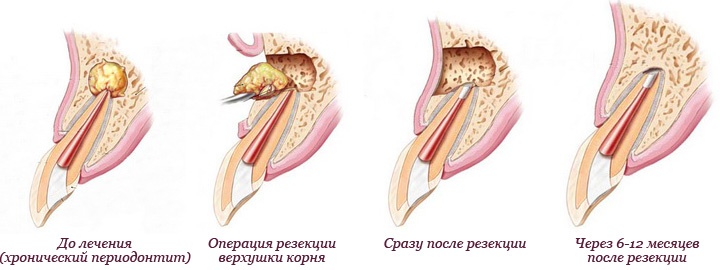
Операция эта — одна из наиболее частых в стоматологической практике и проводится обычно амбулаторно. Только обширные околокорневые кисты на нижней челюсти, распространяющиеся в зоне нескольких зубов (иногда от угла челюсти до подбородочной части челюсти), а на верхней челюсти — прорастающие в верхнечелюстную пазуху следует оперировать в условиях стационара.
Перед операцией корневые каналы зубов, корни которых расположены в кисте, очищают от распавшейся пульпы и пломбируют цементом. Существуют две модификации этой операции — цистотомия и цистэктомия (рис. 128).
Цистотомия. В области кисты со стороны преддверия рта скальпелем производят полукруглый или трапециевидный разрез слизистой оболочки и надкостницы с основанием лоскута в области переходной складки. Края разреза должны заходить на 0,5—1 см за границу кисты. Слизисто-надкостничный лоскут распатором отслаивают от наружной поверхности кости, захватывают и удерживают тупым крючком в отвернутом положении, желобоватым долотом осторожно удаляют на небольшом протяжении наружную костную стенку кисты. Костными кусачками расширяют отверстие в кости до краев кисты, стараясь не повредить ее оболочку, которая при этом выпячивается в рану. Необходимо достигнуть такого положения, чтобы трепанационное отверстие в диаметре соответствовало диаметру кисты; если отверстие в кости (вход в кисту) будет узким, то послеоперационный период протекает неблагоприятно вследствие задержки отделяемого. Сглаживают острые края кости. Затем по краям отверстия в кости оболочку кисты срезают скальпелем, содержимое кисты удаляют марлевыми шариками (тампонами). Если корни зубов находятся в кисте, то производят резекцию верхушек однокорневых зубов, многокорневые зубы удаляют. Живые зубы, корни которых расположены в зоне кисты, но прикрыты ее оболочкой, отделяющей верхушки корней зубов от полости кисты, удалению не подлежат.
После высушивания полости марлевыми шариками отвернутый слизистонадкостничный лоскут опрокидывают в полость и плотно тампонируют йодоформным тампоном. Тампон удаляют через 5—6 дней, полость промывают 2% раствором перекиси водорода и раствором фурацилина 1:5000 и вновь рыхло тампонируют. Последующие смены тампонов производят через каждые 4—5 дней в зависимости от размеров полости, которая в последующем эпите- лизируется и постепенно уменьшается. В большинстве случаев бывает достаточно произвести смену тампонов 2—3 раза.
Цистэктомия. Предоперационная подготовка больных такая же, как и перед цистотомией. После того как отделен слизисто-надкостничный лоскут и удалена вся наружная костная стенка кисты, между кистой и внутренней стенкой костной полости вводят небольшой распатор и осторожными движениями отделяют кисту от кости. Очень важно при этом не порвать оболочку кисты; для этого кисту постепенно выделяют с боков и со стороны, противоположной корням зубов. Верхушку корня зуба, выступающую в полость кисты, резецируют, после чего кисту целиком удаляют. Следует отметить, что
Рис. 128. Схема этапов операции при удалении кисты челюсти. а— обнажение кисты, б — оболочка кисты подшита к краю слизистой оболочки (Партч-I) на нижней челюсти; н — вылущивание кисты вместе с оболочкой (Партч II) на верхней челюсти.
не всегда удается резецировать верхушку корня при наличии кисты, еще не полностью выделенной из костной полости. В таких случаях сначала удаляют кисту, а затем резецируют верхушки всех вышестоящих корней зубов (с ретроградной пломбировкой их при необходимости), а многокорневые зубы при этом удаляют. Необходимо, чтобы вся оболочка кисты была удалена, так как в противном случае через несколько месяцев возникает рецидив кисты.
Когда костная полость тщательно вычищена, удалены все остатки стенки кисты, корни зубов после резекции верхушек и края костной полости зашлифованы бором, полость орошают раствором антибиотиков, слизисто-надкостничный лоскут возвращают на прежнее место, точно сопоставляют края разреза и закрепляют кетгутовыми швами. Полость перед наложением швов можно заполнить гемостатической губкой. В послеоперационном периоде следует производить многократные орошения полости рта раствором фураци- лина, перманганата калия или каким-либо другим слабодезинфицирующим раствором. На 7—8 дней больному назначают челюстную диету.
Цистэктомия на верхней челюсти оказывается более трудной в тех случаях, когда киста разрушила костную перегородку с верхнечелюстной пазухой и плотно спаялась со слизистой оболочкой последней или даже проникла в верхнечелюстную пазуху. При этом нередко возникают воспалительные изменения в пазухе. В таких случаях операцию производят по типу гайморотомии, с образованием сообщения с носовой полостью. Рану со стороны преддверия рта зашивают наглухо кетгутом. Послеоперационное ведение больного такое же, как и после гайморотомии.
Простая гингивэктомия. Гингивэктомию производят при лечении пародонтоза, полипозных разрастаний десны и гипертрофического гингивита. До операции тщательно удаляют зубные отложения. На протяжении пораженного десневого края проводят горизонтальный разрез десны и надкостницы со стороны преддверия полости рта до кости, отступя от шеек зубов на 2— 3 мм. Такой же разрез делают со стороны полости рта. По концам этих разрезов проводят непосредственно от десневого края вертикальные разрезы длиной 3—5 мм. Слизисто-надкостничные полоски распатором отделяют от альвеолярного края и удаляют, ножницами срезают край оставшейся десны вдоль горизонтального разреза, чтобы получить пологий скат. Грануляции из межзубных промежутков, очаги деструкции и оставшиеся зубные отложения тщательно выскабливают острыми ложками и экскаваторами. Рану десневого края прикрывают узким тампоном из йодоформной марли, который последовательно плотно вводят между зубами с помощью гладилки. Тампон удерживают в течение 48 ч.
Рис. 129. Схема операции (а — е) гингивэктомии по Видману — Нейманну.
Рис. 130. Схема этапов (а — в) радикальной операции гингивэктомии по В. И. Кудаженко.
Радикальная (пластическая или лоскутная) гингивэктомия по Видма- ну — Нейманну. Перед этой операцией, производимой по поводу пародонтоза, за 5—7 дней до нее удаляют расшатанные зубы (III степени) и корни зубов, снимают зубные отложения. С учетом клинических и рентгенологических данных определяют размеры радикальной гингивэктомии. В отличие от простой гингивэктомии, при операции по Видману — Нейманну, кроме горизонтальных разрезов на десне с наружной и ротовой поверхности альвеолярных краев, производят по концам разреза у вестибулярной поверхности два разреза: вниз — на нижней челюсти и вверх — на верхней, под углом 110— 120°.
Выкроенные таким образом трапециевидные слизисто-надкостничные лоскуты отделяют распатором от кости альвеолярного отростка до переходной складки (рис. 129). Затем отслаивают и удаляют полоски измененной слизистой оболочки, прилегающие с наружной и внутренней поверхности к шейкам зубов. Грануляции и очаги деструкции кости, а также оставшиеся неудаленными зубные отложения выскабливают костной ложкой, экскаватором и инструментами для удаления зубного камня.
В. И. Кулаженко рекомендовал для улучшения регенерации костной ткани просверливать бором в обнаженной кости альвеолярного отростка несколько отверстий на глубину 2 — 3 мм. Образовавшиеся при этом костные опилки и погруженные в рану элементы костного мозга улучшают костеобразование. Если слизисто-надкостничный лоскут малоподвижен, то у основания его с внутренней стороны горизонтальным разрезом (В. И. Кулаженко) рассекают надкостницу, более глубоко отслаивают слизистую оболочку в сторону переходной складки. После этого лоскут легко смещается к шейкам зубов, и в таком положении его закрепляют швами из полиамидной или капроновой нити с краем лоскута небной (или язычной) поверхности альвеолярного отростка. При этом швы проводят через каждый межзубный промежуток (рис. 130). Расшатанные зубы после операции скрепляют лигатурной проволокой 8-образными ходами (витками) или проволочной назубной гладкой шиной-скобой. Проволоку и шину снимают через 3—4 нед после операции.
СПИСОК ЛИТЕРАТУРЫ
Анастасов К. Операции въерху лигавицата на устната кухина, езика и альвеолярная гребен. — В кн.: Оперативна методи в лнцево-челюстната хирургия/Под ред. К. Кавркирова. 1981, София, с. 19—50.
Дунаевский В. А. Хирургическая стоматология. М., 1979.
Евдокимов А. И. и Васильев Г. А. Хирургическая стоматология. — М., 1959.
Заусаев В. И. Операция удаления зуба. — В кн.: Хирургическая стоматология: Учебник. М., 1981. с 95 — 132.
Золотарева Т. В. Хирургическая анатомия головы. М., 1968.
Иванов А. С, Кабаков Б. Д. Резекция верхушек корней как метод лечения хронических периапи
кальных воспалительных процессов коренных зубов. -Стоматология, 1978, № 1, с. 3-6.
Козлов В. А. Одонтопластика. — Л., 1974.
Кулаженко В. И. Пародонтоз и его лечение с применением вакуума. — Одесса, 1960.
Наумов П. В. Хирургическое лечение пародонтоза. — В кн.: Хирургическая стоматология: Учебник. М., 1981,’гл. XIV, с. 405—409.
Наумов П. В- Опухоли и опухолеподобные образования лица, челюстей и органов полости рта. — В кн.: Хирургическая стоматология: Учебник. М., 1981, гл. XVII, с. 413—487.
Старобинский И. И. Операции на альвеолярных отростках. — В кн.: Руководство по хирургической стоматологии/Под ред. А. И. Евдокимова. М., 1972, гл. IV, с. 73—818.
(Dominik К.) Доминик К- Пародонтопатии. — Варшава, 1967.
источник
Киста нижней челюсти: причины появления, симптомы заболевания, проведение диагностических исследований, лечение, восстановление после болезни и профилактические меры
Киста нижней челюсти представляет собой образование доброкачественного характера, которое состоит из фиброзной ткани и наполнено жидкостью. Она является наиболее распространенной патологией костной ткани, лечить ее домашними или народными методами бесполезно. Важно обращаться к стоматологу при возникновении первых симптомов, так как это позволит предупредить рост образования и развитие разнообразных негативных последствий и осложнений.
Киста нижней челюсти является новообразованием. Внешне она выглядит как мешочек, окруженный фиброзной тканью, внутри которого происходит накопление гнойного экссудата. Несмотря на то что киста считается доброкачественным образованием, устранять ее следует как можно быстрее так как она может вызывать ощутимый дискомфорт и провоцировать развитие других патологических состояний.
На фото кисту нижней челюсти бывает трудно разглядеть.
Основными факторами, провоцирующими развитие недуга, являются следующие.
- Стоматологические патологические изменения в твердых тканях – не пролеченный своевременно кариес может привести к распространению инфекции на периодонт посредством корневых ходов. При попадании в мягкие ткани болезнетворные микроорганизмы провоцируют возникновение патологических образований. К данной группе факторов также можно отнести ошибки врачей, допущенные, к примеру, при пломбировании поврежденных каналов зуба.
- Развитие воспалительных процессов в окружающих органах – заболевания десен, гаймориты и прочее. При воспалении инфекционные агенты быстро проникают в ткань костей из носовых, гайморовых пазух. Если у пациента понижен иммунитет, инфекция может распространяться даже из тех очагов воспаления, которые удалены от ротовой полости.
- Повреждения травматического характера первое время клинически не проявляются. Полость патологического характера может возникать от попыток грызть орехи, открывать зубами бутылки, перелома, ушиба, удара, постоянного воздействия протеза или не обточенного края зубной коронки.
- Самым редким фактором возникновения кисты зуба нижней челюсти является порок развития, врожденная аномалия.
Если обобщить все указанные факторы, то их можно свести к двум основным – снижение защитных свойств полости рта, иммунитета в результате ослабления общего здоровья либо резкое повышение активности болезнетворной флоры. Развитию кисты может способствовать также элементарное несоблюдение правил гигиены.
Группы риска не существует – данному заболеванию могут подвергаться пациенты всех возрастных групп и обоих полов. Киста на нижней челюсти может возникать у детей, подростков, взрослых пациентов и пациентов в пожилом возрасте.
Киста нижней челюсти может не проявлять себя клиническими симптомами в течение длительного времени. Признаки патологии становятся заметными при увеличении образования, развитии воспалительного процесса, ухудшении состояния. Основными признаками кисты являются:
- появление болевых ощущений;
- покраснение десен;
- возникновение отечности в мягких тканях;
- образование гнойных скоплений;
- повышение температуры тела;
- появление общих симптомов недомогания – слабости, усталости, головной боли, сонливости;
- деформация челюстных костей;
- опухание челюсти;
- появление гайморита, обострение его симптомов.
Симптомы кисты нижней челюсти не должны остаться незамеченными.
В некоторых случаях отмечается изменение цвета зуба, возникновение дискомфортного ощущения при жевании. В каждом из указанных случаев важно немедленно обращаться к стоматологу, который сможет уточнить диагноз и назначить лечебные мероприятия. Если патология находится в запущенном состоянии, не исключено появление свищей, отекание лица, расшатывание здоровых зубов и прочее.
Клинически патология проявляется по-разному в зависимости от того, какую форму имеет образование, насколько оно распространено, какие имеет размеры, каковы причины инфицирования. Кисты нижней челюсти принято классифицировать следующим образом.
- Первичная (примордиальная) киста. Другое название такого образования – кератокиста. Данная разновидность кисты представляет собой патологический рост восьмого моляра (зуба мудрости). Киста может быть однокамерной и многокамерной, даже после ее удаления могут развиваться рецидивы. Внутри образования присутствует не только гнойное содержимое, но и крошки твердых тканей.
- Радикулярная киста нижней челюсти. Такая форма новообразования встречается чаще всего и диагностируется в 80 % всех случаев. Нередко ее можно обнаружить на верхней челюсти, однако она может располагаться и на нижней челюсти. Процесс возникновения кисты начинается с затянувшегося воспалительного процесса в мягких тканях, расположенных около зуба. Под воздействием защитных сил организма вокруг очага воспаления формируется капсула из фиброзной ткани. В результате образование прекращает свое распространение на ближайшие ткани, внутри него начинает накапливаться гнойное содержимое. С течением времени киста пускает сетевидные отростки, прорастающие в окружающие ткани. Такое разрастание, как правило, приводит к перерождению кисты в злокачественную опухоль, находящуюся в челюстной кости. Такая специфика развития характерна только для радикулярной кисты нижней челюсти.
- Ретромолярная. Развивается в результате затянувшегося хронического воспаления, возникшего как ответ на сложное прорезывание. Довольно часто ретромолярная киста локализуется в районе восьмых моляров, для которых характерны такие сложности.
- Неодонтогенная (носоальвеолярная) киста. Располагается в небно-носовом канале, над передними резцами на верхней челюсти. Внешне выглядит как прикорневая киста, однако имеет определенные особенности, обусловленные расположением.
- Фолликулярная киста нижней челюсти. Представляет собой образование, похожее на еще не прорезавшийся зуб. Внутри кисты может находиться зачаток или уже сформированный зуб.
- Аневризмальная киста. Редкая разновидность образования, поражающего нижнюю челюсть. Внутри кисты присутствует кровь или красноватая жидкость. Единственная причина, провоцирующая развитие такой кисты – гормональные нарушения в том числе сопровождающие период полового созревания. С течением времени киста растет, вызывая деформацию челюстных костей.
- Травматическая. Возникает впоследствии механической травмы, неудачного использования стоматологических инструментов, удара. Киста может не проявлять себя клиническими симптомами, поэтому обнаруживают ее, как правило, при проведении профилактического осмотра.
- Резидуальная. Возникает в результате неудачного изъятия зуба, может представлять собой осложнение после хирургического вмешательства.
Чаще всего эпителиальный слой внутри образования разрушается. Поэтому специалисты подразделяют все кисты на одонтогенные и неодонтогенные. Первые развиваются в результате патологий костной ткани, вторые к деснам и зубам не относятся и возникают в результате развития процесса воспаления в лицевых костях. Неодонтогенные кисты часто развиваются у новорожденных, фактором их возникновения служит генетическое нарушение.
Существуют и другие виды кистозных образований, к примеру, эпидермоидная киста в ротовой полости. Однако, несмотря на то что такая киста располагается в области челюсти, она является кожным заболеванием и костную ткань не затрагивает.
В каких случаях показано удаление кисты зуба нижней челюсти?
В случаях, когда образование имеет небольшой размер (до 3 мм), его называют гранулемой. Некоторое время такие образования должны находиться под наблюдением врача. Лечение кисты нижней челюсти показано только в том случае, если гранулема начинает увеличиваться в размерах. Основными методами терапии кистозных образований являются следующие.
- Манипуляции терапевтического характера. Специалисты назначают промывания корневых каналов, в которые затем вводятся лекарственные препараты, и цементирование тканей. Под воздействием лекарственных средств происходит уплотнение и нейтрализация кистозного образования. Терапевтическое лечение может применяться только в тех случаях, когда киста имеет радикулярную форму и размер не более 0,8 см.
- Все другие методы предполагают проведение хирургического вмешательства. Цистэктомия представляет собой операцию по удалению инфекционного очага и прилежащих тканей, подвергшихся поражению.
- Цистотомия является наиболее популярным методом удаления кисты нижней челюсти, который позволяет сохранить зуб. При цистомии происходит удаление передней стенки опухоли и выскабливание всего патологического содержимого.
- Пластическая цистэктомия представляет собой процедуру, аналогичную простой цистэктомии. Основное отличие – мягкие ткани после удаления новообразования не ушиваются. Данный способ хирургического вмешательства используется, как правило, при запущенных состояниях, сопровождаемых осложнениями.
- Двухфазная операция при кисте нижней челюсти. Является более сложной процедурой, которую назначают исключительно в самых сложных случаях. В процессе операции хирург пытается максимально сохранить неповрежденные зубы и ткани, удалив при этом инфекционный очаг. Двухфазная операция включает в себя цистэктомию и цистомию, которые проводят в определенном порядке.
- Удаление кисты вместе с зубом. Такой способ используется в основном тогда, когда киста локализуется в зоне восьмого моляра.
- Если патология приводит к развитию остеомиелита, пациенту показано более серьезное вмешательство, при котором происходит вскрытие инфицированного участка и тщательное выскабливание разрушенных тканей и гноя.
При возникновении вопроса о необходимости терапии кистозных образований следует учитывать, что патология может спровоцировать развитие серьезных осложнений, среди которых:
- потеря зубов;
- возникновение свищей;
- развитие остеомиелита;
- перерождение образований в опухоли злокачественного характера;
- появление гнойных образований;
- возникновение флегмоны на шее, лице;
- переломы челюсти;
- воспалительный процесс в надкостнице;
- расшатывание здоровых зубов, расположенных в непосредственной близости с инфекционным очагом.
Важно также помнить, что преждевременная потеря большого количества зубов может провоцировать у пациента развитие не только физиологических, но и психологических проблем. Именно поэтому не следует игнорировать возникшее образования и его минимальные проявления.
Предотвратить развитие патологии можно путем соблюдения определенных профилактических правил:
- важно ежедневно качественно чистить зубы;
- следует периодически проводить профессиональную чистку зубов от зубного камня и налета;
- необходимо своевременно обращаться к стоматологу, если возникают какие-либо неприятные симптомы или боль;
- профилактические осмотры у стоматолога, проводимые два раза в год, позволят обнаружить патологические изменения на самых ранних стадиях развития;
- важно соблюдать правила питания, употреблять разнообразные продукты, насыщенные различными витаминами, минералами, содержащими большие количества фтора, кальция.
Следует помнить, что только своевременное диагностирование заболевания и терапия в соответствии с рекомендациями специалиста позволят предотвратить развитие нежелательных последствий.
источник
Острое гноеродное воспаление оболочки кисты имеет симптомы острого гнойного периостита. При правильном вмешательстве процесс, как правило, ликвидируется через 3 дня. Таким образом, продолжительность неработоспособности составляет 3—4 дня. После исчезновения острых явлений больной трудоспособен, но через несколько недель после цистэктомии больной вновь становится неработоспособным.
В случае кист малых и средних размеров, а также больших кист верхней челюсти (если операция по Люку—Колдуэллу необоснована) в интересах более быстрого выздоровления, а также для создания более благоприятных условий после операции и сокращения периода неработоспособности цистэктомическую полость закрывают полностью.
В перечисленных случаях продолжительность нетрудоспособности в зависимости от обширности образовавшейся гематомы и температуры составляет обычно 5—7 дней.
После удаления большой кисты нижней челюсти, проведенной по Парч II, ввиду тампонады на длительное время период потери работоспособности может продлиться 2 недели. После операции декомпрессионного характера по Парч I продолжительность потери работоспособности может составить одну неделю.
На основании различных показаний после гайморотомии по Люку — Колдуэллу продолжительность нетрудоспособности — если нет осложнений — вместе со временем, проведенным в больнице, составит 12—14 дней.
После амбулаторного удаления эпулиса и других доброкачественных опухолей в зависимости от величины, характера опухоли и объема операции, а также от хода заживления раны и общего состояния больного в послеоперационный период проложительность неработоспособности может быть 3—7 дней. После радикальной операции гигантоклеточного эпулиса, а также после блок-резекции по поводу амелобластомы потеря неработоспособности составит 12—14 дней.
После операции одонтомы в результате образования гематомы и повышенной температуры продолжительность неработоспособности составляет 6—7 дней.
После операции по поводу ранулы ввиду повышенной температуры и упадка сил, связанного с пониженной возможностью принятия пищи, вызванной распространенной ретенционной кистой, а также отечностью дна ротовой полости после операции, обоснована потеря работоспособности на 8—10 дней.
Камни из Вартонова протока в основном удаляют амбулаторно. После удаления камня — соответственно обширности вскрытия, величине, распространенности и характеру припухлости, появившейся на дне полости рта, — потеря трудоспособности может составить 3—7 дней.
После корректирующей операции по поводу неровностей лунки и гиперплазии кости соответственно корригируемой костной поверхности и распространенности гематомы, образующейся после операции, потеря трудоспособности может быть определена в 5—8 дней.
После удаления гранулемы, соответственно объему удаленной патологической ткани потеря трудоспособности может продолжаться от 5 дней до 2 недель. После операции симметричной фибромы верхней челюсти продолжительность нетрудоспособности может быть 8—10 дней.
И, наконец, после небольших операций слизистой оболочки, биопсий обоснована потеря трудоспособности на 3—5 дней.
Оперированные больные склонны к тому, чтобы после операции в полости рта совершенно не ухаживать за ртом, так как они боятся болевых ощущений, которыми сопровождается чистка зубов, а припухлость мягких тканей и различная степень тризма кажутся такими обстоятельствами, при которых уход за ртом невозможен. Врачи должны обратить внимание больных на то, что после операции в полости рта из-за пониженной возможности самоочищения уход за ртом на нетравмированных участках нужно выполнять еще более тщательно.
Оперированную область и окружающие ткани в процессе последующего лечения сам больной должен обрабатывать марлевой салфеткой, смоченной в 5% растворе перекиси водорода.
— Вернуться в оглавление раздела «Стоматология.»
источник
Что делать, если в десне образовался выпуклый нарост? Часто подобная опухоль – это так называемая киста зуба (доброкачественное образование, представляющее собой полость с жидким содержимым). Данное заболевание может приводить к тяжелым осложнениям, поэтому стоматологи рекомендуют проводить удаление кисты зуба.
Воздействие света лазера в стоматологии применяется при трансканальном лазерном диализе. Удаление кисты на десне лучом лазера заключается в комплексном воздействии ударно-волнового излучения на зону патологии. Если назначено удаление кисты зуба лазером, то при обработке происходит полное испарение аномальных клеток, обеззараживание зоны нагноения и корневого канала.
- безболезненность, полная стерильность, сохранение зуба;
- короткий период восстановления;
- отсутствие аллергии, рецидивов и осложнений.
При лечении и удалении кисты зуба лазером врачи выполняют следующую последовательность манипуляций:
-
Сначала необходимо обеспечить доступ к кисте корня через канал, поскольку узел локализуется в толще десны. Проход делается с помощью обычной бормашины, при этом удаляют корни, а для обезболивания делают укол анестетика. При глубоком кариесе и больших разрушениях зубной ткани, лазер используют сразу, исключая этап сверления.
- Расширяют канал, рассекают оболочку опухоли.
- Лазерный луч обрабатывает полость, выпаривая все атипичные клетки, удаляя микробы, запаивая сосуды. Остатки разрушенных тканей удаляют вакуумным аппаратом.
- Затем зубной канал пломбируют.
В сложных случаях, если кистозная капсула разрослась и разрушила околозубные ткани, велик риск потери зуба, который может выпасть по причине слабой фиксации и отсутствия соединения с десной. Поэтому проведя удаление образования лазером, чтобы поврежденные участки быстрее восстановились, врач закрывает полость заживляющим составом, прикрывая зуб временной пломбой.
После того, как врач исследует рентгенограмму и убедится, что воспаление полностью подавлено, канал еще раз обеззараживают и плотно пломбируют.
При формировании гнойного свища используют хирургический метод, иссекая нагноившиеся ткани, а лазер применяют в качестве мощного обеззараживающего средства.
Однако, лазерное удаление кисты не исключает недостатков. Среди минусов лазеротерапии в том, что узконаправленный луч, как световая волна, действует только по прямой линии. Это явление приводит к тому, что лечение кисты лазером при сложной форме зубных каналов, выраженном искривлении, не всегда дает достичь полноценного лечебного эффекта.
Этот способ физиотерапевтического лечения заключается в стерилизации даже искривленных корневых каналов и смежных тканей гидроокисью меди-кальция (для этого применяют Купрал) под действием электрического поля 1 – 2 мА, проходящего через иголочный электрод. Проводится под местным или общим обезболиванием.
Благодаря методу достигается:
- растворение стенок кистозной капсулы, из которой перед депофорезом обязательно удаляют гнойное содержимое;
- сохранение зуба, снятие воспаления окружающей ткани;
- максимальная ликвидация бактериальной флоры на всем участке воздействия тока;
- повышение активности молодых клеток костной ткани, следовательно – происходит интенсивный процесс регенерации твердых и мягких тканей.
Преимуществом можно считать короткий срок проведения процедуры и низкую стоимость.
Следует помнить, что процедуру депофореза не допускается делать при беременности, аллергии на медь, присутствии очагов нагноений в зубе и десне.
К операции по удалению кисты на десне прибегают при следующих условиях:
- поставлена искусственная коронка;
- в корневой канал установлен штифт.
Выделяют три метода операции, который стоматолог выбирает с учетом размера, вида, строения кистозного новообразования, степени нагноения и повреждения тканей.
Это щадящий вариант хирургического вмешательства, при котором удаляется сама капсула опухоли, пораженный корень и, при необходимости, – часть прилегающей к нему коронки. Гемисекция кисты выполняется только на зубах с несколькими корнями, при поражении одного из них.
Здоровые корни не затрагивают. Операцию проводят с местной инъекционной анестезией или общим наркозом (часто – у детей). Процедура длится 1 – 2 часа. После нее необходим курс антибактериального лечения для избежания развития инфекции в раневых областях.
При цистостомии производится разрез на десне и иссечение передней стенки зубной кисты, а также удаление ее содержимого. При этом задняя стенка очищенной капсулы объединяется с полостью рта.
- при запущенном воспалительном процессе, когда в область доброкачественной опухоли входят три здоровых зуба;
- при деформации и разрушении костной ткани основания нижней челюсти;
- при крупной кисте на верхней челюсти и прорастании ее в носовые пазухи, разрушении костного дна полости носа и неба.
В ходе цистостомии меньше травмируются ткани, процедура лучше переносится пациентами, чем цистэктомия зуба, но восстановление затягивается иногда до 9 – 12 месяцев.
Радикальная и высокоэффективная операция по удалению зуба с кистой, при которой производится рассечение десны в зоне локализации образования, полностью иссекается капсула новообразования, пораженные участки корня, после чего на операционный разрез накладываются швы.
Назначается подобная операция по удалению кисты зуба в случае:
- очень крупных образований нижней челюсти на участке, где отсутствуют зубы, при сохранении толщины кости не менее 5 мм во избежание перелома;
- небольших узлов, перекрывающих зону 1 – 2 зубов;
- кистозных узлов десны верхнего зубочелюстного ряда;
- большого образования на десне верхней челюсти и при отсутствии зубов на данном участке, при сохраненной стенке дна носовой полости, а также невоспаленной опухоли, прорастающей в носовые пазухи.
После хирургии процесс заживления длится несколько недель. В начале (до 7 дней) наблюдаются постепенно стихающие неострые ноющие боли, отечность, напряженность тканей. По назначению принимают антибиотики: Азитромицин, Макролид, снимают боль и отек препаратами Кетанов, Кеторол, Ибупрофен.
В редких случаях шишка образуется после того, как у пациента вырвали зуб, а инфекция проникла не через корневые каналы, а через поврежденную ткань десны.
Чтобы киста после удаления зуба не сформировалась, после процедуры извлечения показана обработка антисептическими средствами, применяемыми в стоматологии (чаще всего используют Хлоргексидин), прием антибиотических медикаментов.
Опасность подобного образования в том, что несмотря на отсутствующий зуб, оно способно увеличится, захватывая корневую область нескольких здоровых зубов. Метод лечения зависит от величины кистозного узла: если возможно, проводится небольшой разрез десны, выведение гноя и обеззараживание.

Полное удаление зуба с кистой на корне (ампутацию) назначают в редких случаях, лишь при полном разрушении зубной ткани, нагноении корней или при их прорастании в кистозную капсулу.
Однако, часто качественная имплантация прочной и эстетичной коронки после удаления зуба с кистой – достойная альтернатива. Такой метод позволяет ускорить процесс излечения, сократить количество посещений хирурга и расходы.
В ходе самого процесса болезненность практически отсутствует за счет анестезии. А вот после процедуры десна будет болеть некоторое время, однако, с этим легко справляются болеутоляющие лекарства: Кетонал (самый сильный), Анальгин в комбинации с Парацетамолом, Найз, Нимесил.
Имплантация после удаления зуба с кистой осуществляется только после заживления лунки и ее абсолютной бактериальной чистоты. Следует убедиться, что микробы уничтожены, а рана затягивается.
Что делать после удаления зуба с кистой, как правильно ухаживать за местом обработки и через сколько можно есть?
Чтобы предотвратить развитие осложнений после удаления зубной кисты (альвеолита и остеомиелита), для которых характерно воспаление и даже нагноение в лунке и надкостнице, необходимо строго следовать определенным правилам.
Рекомендованные правила, позволяющие предупредить вторичное инфицирование и обеспечить быстрое заживление:
- Плотно сжимать тампон, поставленный на лунку до 15 – 20 минут.
- Нельзя есть, полоскать рот и желательно не пить в течение 3 – 4 часов, чтобы не сорвать формирующийся кровяной сгусток в ранке, предотвращающий инфицирование и кровотечение.
- Не допускается курить и принимать алкоголь, пряные, горячие блюда и напитки, жесткие продукты на протяжении 3 дней.
- Пищу пережевывать только на стороне, противоположной ране.
- В течение недели нужно мягко полоскать рот 3 – 4 раза в день хлоргексидином, фурацилином, соленой водой (чайная ложка на стакан).
- Недопустимо чистить зубы щеткой на протяжении затягивания ранки (только полоскания).
- В течение 10 дней следует беречься от пониженных и повышенных температур. Исключены бани, сауны.

Бывает, что щека после удаления кисты вместе с зубом опухает. Если процедура и антисептика лунки проведена правильно, небольшая припухлость, боль и отек десны должны пройти за 24 часа.
Если боль не проходит, а тем более, нарастает в последующие дни, наблюдается выраженная отечность десны и щеки, ощущается слабость или поднимается температура – к врачу следует идти незамедлительно. Эти симптомы могут указывать на острое нагноение в обработанной области, поэтому терпеть и ждать недопустимо.
Во время беременности стараются избегать хирургических вмешательств и проведения анестезии, прибегая к тактике выжидания и наблюдая за развитием кисты зуба. И лазерное, и хирургическое удаление откладывают на послеродовой период.
Но в случае осложнений, нагноения, болей, повышения температуры, беременную женщину направляют в стационар для иссечения кисты на любом сроке гестации, поскольку развитие абсцесса, флюса, нагноение костной ткани, спровоцированные гнойником в периодонте, способны вызвать тяжелейшие состояния у женщины вплоть заражения крови и потери плода.
Любая техника удаления зубной кисты требует высокой квалификации врача и долговременной практики. В случае неграмотно проведенной процедуры, нарушения правил антисептики, не исключена вероятность развития разного рода осложнений. К ним относят:
- вторичное занесение инфекции в рану;
- развитие абсцесса, альвеолита, остеомиелита;
- повреждение и потеря зуба по причине неправильной ампутации (резекции) верхушки корня, находящегося в полости кисты;
- некроз (отмирание) пульпы здоровых смежных зубов при повреждении питающих сосудов;
- перелом альвеолярного отростка;
- формирование свища между полостью рта и носа или между преддверием и гайморовым синусом;
- повреждение нервных сплетений, альвеолярного нерва на нижней челюсти.
Учитывая возможность указанных осложнений, большинство из которых развивается по причине ошибок человека, настоятельно рекомендуется выбирать опытных челюстно-лицевых хирургов в надежных клиниках.
Все рекомендации по уходу за полостью рта после удаления прикорневого образования аналогичны описанным выше правилам по гигиене и образу жизни после удаления кисты вместе с зубом. Также в ротовой полости может сформироваться гранулема зуба, подробнее о которой читайте в нашей следующей работе.
источник
Удаление кисты зуба – процедура, которую нужно проводить только у квалифицированного и опытного врача-стоматолога.
Она подразумевает выполнение ряда сложных манипуляций, направленных на сохранение коронки и вырезание доброкачественного, но потенциально опасного новообразования.
Киста – опухоль, которая состоит из соединительной ткани. Это новообразование относится к доброкачественным опухолям, однако оно несет в себе потенциальную опасность для иммунной системы человека.
Несвоевременное удаление опухоли может привести к разрушению зубного ряда и к трансформации данного новообразования в злокачественное.
Перед тем как узнать, как проходит операция по удалению кисты зуба, следует разобраться в том, что именно является основной причиной ее появления.
Объемное опухолевое новообразование, состоящее из неконтролируемо разрастающейся соединительной ткани, наполненное гнойным содержимым, появляется на корне зуба вследствие заражения данной области патогенными микроорганизмами бактериального происхождения.
Кроме того, киста на корне зуба может возникнуть из-за механического повреждения или из-за заражения десенных тканей, произошедшего вследствие неправильного лечения у стоматолога.
Лечение кисты зуба зависит от стадии развития данного опухолевого образования.
К сожалению, в большинстве процентов случаев оно диагностируется только лишь на поздних стадиях развития.
Если кисту удается застать в стадии гранулемы, когда она представляет собой плотный, но еще невоспаленный комок соединительной ткани, то ее можно «нейтрализовать» при помощи легкого стоматологического вмешательства и приема специализированных медицинских препаратов.
Чаще всего для борьбы с кистозными новообразованиями, локализованными в полости рта, прописывают антибиотики, убивающие патогенные микроорганизмы, провоцирующие развитие проблемы.
Однако в качестве соло-терапии антибиотики демонстрируют почти полную несостоятельность в деле лечения зубной кисты.
Зуб, пораженный кистой, начинает болеть только тогда, когда комок соединительной ткани наполняется гноем.
В то же время на десне в месте локализации проблемы появляется небольшая, но постепенно растущая припухлость, провоцирующая отечность соседних десенных тканей. С течением времени отекание может распространиться и на щеку.
Киста на зубе – действительно серьезная проблема. Основное последствие невнимания к данному новообразованию – его перерастание в онкологическую опухоль. Можно ли вылечить кисту?
Безусловно, да. Чем раньше вы решите вылечить кисту зуба, тем больше шансов того, что эта процедура позволит сохранить зубной ряд в целости и сохранности. На последних стадиях развития кистозной опухоли ее придется удалять вместе с зубом.
Гранулезная киста на зубе – вполне излечимый случай. Удаление кисты с зуба в период начала ее развития позволит сохранить пораженную коронку.
К сожалению, в первое время после своего появления киста обладает ничтожно малыми размерами и не продуцирует никаких специфических симптомов, указывающих на ее наличие.
Узнать о том, что киста на зубе действительно есть, можно только в ходе рентгенологического обследования полости рта.
Это обследование не является обязательным и проводится в редких случаях, к примеру, перед удалением нервов зубов или перед установкой стоматологических брекетов.
Если врач, делающий рентгеновский снимок челюстного аппарата пациента, заметит кисту на одной из его коронок, то он будет советовать незамедлительно провести ее удаление
В первое время после появления киста представляет собой гранулему, которая состоит только лишь из соединительной ткани. Осложнения после удаления кисты с зуба, обладающей гранулезной структурой, минимальные.
Операция по удалению кисты с зуба проводится следующим образом. Для начала врач вводит пациенту обезболивающее средство и после его действия начинает высверливать специальный канал доступа в месте локализации проблемы.
После того как канал будет подготовлен, врач-стоматолог сможет добраться до пораженной соединительной ткани и провести ее резекцию, параллельно обработав проблемную область при помощи мощного антисептика.
Чтобы закрепить результат процедуры, доктор разместит в месте проблемы специальный препарат, обладающий выраженным антибактериальным действием, и запечатает ранее вскрытый канал временной пломбой.
Если киста будет удаляться в хорошей стоматологической клинике, а операцию будет проводить опытный и квалифицированный врач, то никаких негативных последствий после данной операции не возникнет.
Чтобы защитить корень зуба от возможного повторного поражения, на протяжении некоторого времени после процедуры требуется пить определенные препараты антибиотической группы, которые пропишет врач-стоматолог.
Отек после удаления кисты с зуба спадет в течение нескольких дней. Чтобы ускорить процесс успокаивания воспаленных слизистых, можно использовать специальные растворы для полоскания, приготовленные с добавлением антисептических аптечных препаратов.
Кроме того, на протяжении месяца после окончания курса приема антибиотиков следует принимать иммуномодулирующие препараты, которые улучшат тонус организма и восстановят его сопротивляемость болезнетворным бактериям.
Операция, направленная на удаление кисты с сохранением коронки, называется цистотомией. Она позволяет избавиться от проблемного воспаления, разрушающего челюстной аппарат, с минимальными потерями.
Перед тем как инициировать проведение данной операции, врач-стоматолог обязан направить пациента на рентген полости рта и внимательно изучить снимок, полученный после данного исследования.
Если снимок покажет, что киста затрагивает лишь десенную ткань и локализуется в альвеоле зуба, то ее можно удалить, полностью сохранив ткани коронки.
В начале процедуры врач дезинфицирует полость рта пациента и вводит местное обезболивающее, которое позволит провести процедуру без наркоза.
Препарат, обладающий обезболивающим и анестетическим эффектом, подбирается индивидуально.
Если вы обладаете непереносимостью тех или иных медикаментозных компонентов, то обязательно сообщите об этом врачу.
Данные, полученные в процессе сбора первичного анамнеза, позволят доктору определиться с дозировкой и видом препарата.
После того как обезболивание подействует, врач-стоматолог вскроет новообразование, аккуратно срезав его часть.
Из открывшейся опухоли начнут выделяться гной и другие физиологические жидкости, которые нужно удалить тампонированием.
Следующий этап процедуры – тщательная обработка вскрытой полости специальным антисептическим раствором.
Среднее время проведения данной стоматологической операции составляет шестьдесят минут. Чтобы результат процедуры был успешным, к ней следует подготовиться.
В частности, стоматологи советуют своим пациентам отказаться от приема алкоголя и кофе как минимум за сутки до начала действа.
Кроме того, пациентам, нуждающимся в удалении кисты, локализующейся у корня зуба, следует на время отказаться от интенсивных физических нагрузок и курения.
После того как киста будет удалена, следует внимательно следить за собственным состоянием и принимать препараты, прописанные врачом.
Как упоминалось выше, чтобы полностью снять воспаление, локализующееся в десенных тканях, и купировать его распространение, нужно пить антибиотические средства, обладающие широким спектром действия.
Игнорировать эту терапию не стоит, так как она является завершающим этапом борьбы с кистозным новообразованием, локализующимся в полости рта.
Удаление зуба с кистой на корне проводится только в самых запущенных случаях. Если воспаление, поразившее корень коронки, перетечет на ее ткани, то без полной резекции зуба не обойтись.
В некоторых случаях стоматологи пытаются спасти пораженный зуб, удаляя только его верхнюю часть.
Резекция кисты без удаления зуба (но с высверливанием его верхней части) называется цистэктомией. Она может проводиться с использованием современного лазерного или классического оборудования.
Далеко не все стоматологические клиники оснащены специальными аппаратами, позволяющими провести удаление кисты зуба лазером.
Если вы имеете возможность пройти именно эту процедуру, то без раздумий соглашайтесь на ее проведение.
Безусловно, лазерное удаление кисты зуба обладает сравнительно высокой стоимостью, однако оно имеет целый ряд преимуществ перед классической методикой извлечения стоматологической опухоли из десенной ткани.
Лазерное оборудование позволяет проводить процедуру без контакта прибора с тканями обрабатываемой области, повышая стерильность выполняемых действий.
Кроме того, лазерные аппараты обладают высокой точностью работы и значительно упрощают проведение любых, даже самых сложных операций.
Впрочем, удаление зуба с кистой можно провести и при помощи классической стоматологической бормашины.
Ход данных процедур похож – они отличаются между собой только теми нюансами, про которые рассказывалось выше.
Лазерная или традиционная цистэктомия позволяет отказаться от потребности в установке имплантата.
Пораженные ткани коронки, высверленные в ходе процедуры, можно восстановить путем установки качественной и долгосрочной пломбы, цвет которой можно подобрать в тон зубной эмали.
В самых запущенных случаях проводится операция, называемая гемисекцией. Она предполагает полное удаление коронки и вырезание пораженной десенной ткани.
Киста после удаления зуба извлекается из десны при помощи лазерного или классического резака. Место ее локализации подвергается тщательной антибактериальной обработке.
Эти радикальные меры позволяют полностью исключить возможное распространение инфекции на соседние ткани челюстного аппарата.
Главным минусом данной процедуры является не столько ее болезненность, а сколько безвозвратное удаление коронки.
Чтобы установить на ее место качественный имплантат, обладающий длительным сроком службы, придется потратить немалую сумму.
Иногда случается так, что болит зуб после удаления зуба с кистой. Эти боли являются фантомными и не несут никакого вреда для организма человека.
В среднем они длятся не более трех суток с момента операции. Однако если эти боли будут проявляться вновь и вновь и иметь затяжной характер, то лучше перестраховаться и посетить врача-стоматолога с целью профилактического осмотра.
источник
25.6. ЛЕЧЕНИЕ КИСТ ЧЕЛЮСТЕЙ
Кисты челюстей лечатся хирургическим способом. Известны два основных оперативных метода — цистэктомия и цистотомия.
Цистэктомия это радикальный хирургический метод лечения, который заключается в полном удалении оболочки кисты с последующим зашиванием операционной раны наглухо (наложением на рану первичного глухого шва).
Цистотомия это метод оперативного лечения, при котором удаляется наружная (передняя) стенка кисты вместе с прилегающей к ней костью и имеющуюся внутрикостную полость сообщают с преддверием рта, т.е. кистозную полость превращают в добавочную бухту полости рта.
Показанием к цистэктомии являются одонтогенные и неодонтогенные кисты челюстей в любом возрасте.
Показанием к цистотомии могут быть:
1. большие кисты верхней челюсти, которые прорастают в верхнечелюстную пазуху с разрушением костного дна полости носа и небной пластинки;
2. обширные кисты нижней челюсти со значительным истончением костных стенок челюсти (в том случае, если полное удаление оболочки кисты может значительно ослабить прочность челюсти и способствовать возникновению патологического перелома);
3. старческий возраст больного или наличие тяжелых сопутствующих заболеваний (сердечно-сосудистых, эндокринных, кахексия и др.);
4. гематологические заболевания (геморрагические диатезы, гемофилия и т.п.);
5. в сменном прикусе, если при попытке полного удаления оболочки кисты могут повредиться зачатки постоянных зубов, что отразится на формировании нормального прикуса.
Преимуществом цистэктомии нужно считать то, что удаляется вся оболочка кисты, которая подвергается патоморфологическому исследованию, а в образовавшейся костной полости происходит репаративная регенерация кости, т.к. послеоперационная рана зашивается наглухо.
Недостатки цистэктомии: травматичность операции; возможность повреждения рядом расположенных интактных зубов; травмирование нервно-сосудистого пучка; вероятность вскрытия стенок верхнечелюстной пазухи или носовой полости; не исключена возможность аутолиза (разложения) кровяного сгустка, находящегося в костной полости.
Преимущества цистотомии: малая травматичность; операция легко выполнима; нет опасности повреждения фолликулов постоянных или интактных зубов, а также окружающих костных структур, полостей и нервно-сосудистых стволов.
Недостатки цистотомии: нерадикальность оперативного вмешательства; образование добавочных бухт (полостей), которые требуют длительного послеоперационного ухода; наличие послеоперационных деформаций челюстей; образовавшиеся открытые послеоперационные дефекты челюстей ухудшают очищение полости рта ротовой жидкостью, что создает условия для размножения микроорганизмов.
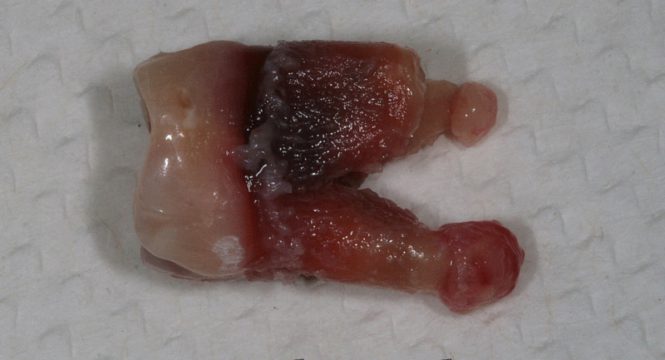
Методика операции цистэктомии. Оперативное вмешательство проводится под местным обезболиванием. На вестибулярной поверхности альвеолярного отростка челюсти делают трапециевидный (в передних отделах) или угловой (в боковых отделах) разрез. Горизонтальный разрез слизистой проводят по гребню альвеолярного отростка при отсутствии зубов или по шейке зубов. Разрез делают до кости. Боковые разрезы мягких тканей для отслаивания слизисто-надкостничного лоскута необходимо проводить так, чтобы они проходили по здоровой кости, т.е. на расстоянии не менее 1 см от рентгенологических границ кисты. Это следует делать потому, чтобы не было совпадения линий швов с дефектом кости, что приводит к образованию свищей, ведущих в послеоперационную костную полость. Отслаивают распатором слизисто-надкостный лоскут. В дальнейшем приступают к трепанации кости или расширению уже имеющегося трепанационного о
Рис. 25.6.1. Этапы прове-дения цистэктомии : а — отслоение слизисто-над-костничного лоскута, б — внешний вид костной раны после удаления кис-тозной оболочки.
Рис.25.6.2. Рентгенограммы нижней челюсти больного с радикулярной кистой, а — до операции, б — через неделю после ее проведения (полость заполнена кергапом).
Рис. 25.6.3. Рентгенограмма больной с резидуальной кистой верхней челюсти до операции (а) и через два месяца после проведения цистэктомии и заполнения костного дефекта кергапом (б).
Отверстие в кости делают или расширяют до таких размеров, чтобы обеспечить хороший обзор всей полости и находящихся в ней корней зубов. Затем приступают к вылущиванию оболочки кисты. При помощи распатора (гладилки или другого инструмента) по краю полости отделяют оболочку кисты от кости. Отслаивать оболочку нужно осторожно, чтобы ее не повредить и не оставить участки оболочки на костной стенке. В области корней зубов и противоположной костной стенки оболочку лучше отделять хирургической ложкой. После промывания антисептиками и 3% раствором перекиси водорода тщательно осматривают образовавшуюся полость, чтобы не оставить в ней участки кистозной оболочки. Если имеется обильно кровоточащий костный сосуд, то его «забивают» при помощи тупого инструмента или используют гемостатические препараты. Костными кусачками или острой хирургической ложкой сглаживают острые края. После горизонтального рассечения надкостницы в области переходной складки слизисто-надкостничный лоскут становится более подвижным(мобилизация лоскута). Костная полость к этому времени должна выполниться кровяным сгустком. Слизисто-надкостничный лоскут укладывают на место и рану зашивают обычным или хромированным кетгутом или шелком. Последний снимают на седьмые сутки после операции. Необходимо следить, чтобы была тщательно проведена изоляция костного дефекта от полости рта. В противном случае будет происходить инфицирование кровяного сгустка и расхождение швов. При этом осложнении послеоперационная рана будет заживать не первичным, а вторичным заживлением.
Регенерация послеоперационного костного дефекта происходит путем соединительнотканной организации кровяного сгустка с последующим длительным его замещением остеоидной тканью. Регенерация происходит со стороны стенок костной полости к ее центру, т.е. концентрически. Срок полного восстановления дефекта различен и зависит от размеров кисты, локализации, возраста больного, наличия сопутствующих заболеваний и составляет от 3-х месяцев до одного года, а при больших размерах кисты — 2 года и даже более. Регенерирует кость пристеночно, а в центре остается участок, заполненный фиброзной тканью (характерно для больших кист челюстей). При проведении рентгенографии челюсти начинающие врачи этот очаг затемнения в центре полости могут оценить как осложнение после проведенного оперативного вмешательства. Длительная регенерация костного дефекта уменьшает прочность кости.
При больших кистах челюстей нередко происходит аутолиз кровяного сгустка. По нашим данным, это осложнение встречается у 27% больных с кистами больших размеров (более 3 см в диаметре). Кровяной сгусток инфицируется, что приводит к частичному расхождению раны. В этом случае приходится длительно промывать послеоперационный костный дефект до тех пор, пока он не выполнится грануляционной тканью. Однако инфицированию кровяного сгустка может способствовать его ретракция (уменьшение, сокращение). Между кровяным сгустком и костной полостью образуется пространство, заполненное сывороткой крови (плазма без фибриногена). Сыворотка крови легко может проникать через линию швов в полость рта и создавать условия для инфицирования послеоперационной костной раны.
Рис. 25.6.4. Рентгенограмма верхней челюсти больной с радикулярной кистой: а — до операции, б — через три месяца после заполнения костного дефекта оксидом
алюминия (биоинертной керамикой).
Рис.25.6.5. Рентгенограмма нижней челюсти больной с радикулярной кистой, а — до операции, б — через три месяца после заполнения костного дефекта кергапом.
С целью профилактики нагноения кровяного сгустка, образовавшегося в костной полости после проведения цистэктомии, предложено много способов заполнения послеоперационного дефекта челюсти различными материалами или путем уменьшения размеров кистозной полости при помощи матрацного шва. Последний способ имеет недостаток — ведет к деформации челюсти, поэтому не находит широкого применения. Заполняя костную полость различными материалами, мы не только уменьшаем ее объем, но и можем способствовать улучшению процессов регенерации костной ткани.
Г.И. Семенченко (1964) для заполнения послеоперационной полости предложил использовать гипс. Однако Г.Ф. Околот (1972) экспериментально доказал, что гипс в костной полости не рассасывается в течение 6 месяцев и вызывает воспалительные явления в кости, отторгается или инкапсулируется. Метод не нашел применения.
Для заполнения костных полостей, образовавшихся после цистэктомии предложено много различных материалов: ткани мертворожденных плодов или погибших новорожденных (брефопластика), а также ткани эмбрионального абортного материала (И.И. Ермолаев, В.А. Спектров, 1968; Б.Л. Павлов, В.Ю. Шейман, 1978; А.Д. Чечин, 1994 и др.); аллокость (B.C. Процык 1971; Н.С. Коваль, 1975; Т.В. Никитина и соавторы, 1977 и др.); гемостатическая губка (A.M. Солнцев, B.C. Колесов, !982); клей БФ-6 с фуропластом и перхлорвинилом (А.Н. Левкович, 1990); костный мозг с коллагеновой губкой (В.П. Пюрик, 1993); деминерализованный костный аллотрансплантат (И.М. Готь и соавторы, 1993; И.Я. Ломницкий, 1996 и др.); препараты, содержащие оротовую кислоту (Г.И. Корниенко, 1995); биоактивная и биоинертная керамика (А. А. Тимофеев, Г.В. Вардаев, 1995 В.Н. Балин и соавт., 1996 и др.); гидроксиапатит в сочетании, с коллагеном или др. веществами ( Р.К. Абоянц и соавторы. , 1996 ; И.Ю. Гончаров и соавторы , 1996 ; А.С. Григорян и соавторы. , 1996 и др.); остим — 100- гидроксиапатит ультравысокой дисперсности (В.П. Зуев и соавторы., 1996 и др.); ильмаплант ( А.А. Тимофеев , Г.В. Вардаев, 1995); остеогель (А.А. Тимофеев, В.П. Цислюк, 1999); композит на основе полиакриламидного геля и гидроксиапатита ( А.С. Григорян, 1997) и другие материалы.
В клинике челюстно-лицевой хирургии Киевской медицинской академии последипломного образования для пломбирования костных дефектов челюстей в течение нескольких лет применяется остеотропный препарат из керамического гидроксиапатита и трикальцийфосфата под названием «КЕРГАП» . Препарат выпускается в виде геля, порошка, гранул разного размера или в виде блока. Все параметры используемого материала соответствуют международным стандартам. Кергап рекомендован к применению Минздравом Украины (протокол № 7 от 31.07.1996 г.). Получены положительные результаты (рис. 25.6.2 — 25.6.5).
Пластическая цистэктомия_— это операция, при которой полностью удаляется оболочка кисты, но послеоперационную рану не зашивают, а в образовавшийся костный дефект вводят слизисто-надкостничный лоскут и удерживают его в ней при помощи йодоформного тампона. Применяется эта операция очень редко, обычно при дефекте слизисто-надкостничного лоскута. При нагноении кровяного сгустка и расхождении послеоперационной раны можно, после антисептической обработки костного дефекта, вправить слизисто-надкостничный лоскут в костную полость и тампонировать йодоформным тампоном.
Методика цистотомии. Операцию выполняют под местной анестезией. Полуовальный слизисто-надкостничный лоскут выкраивают с основанием, обращенным к переходной складке. Удаляется передняя (наружная) стенка челюсти, т.е. делается костное окно по наибольшему диаметру кисты. Иссекается наружная (передняя стенка) кистозной оболочки. Острые края тщательно сглаживаются. Слизисто-надкостничный лоскут вправляют в полость кисты. Последняя тампонируется йодоформной марлей, которая удерживает лоскут у входа в полость. Через неделю проводят замену йодоформного тампона на такой же срок. Всего делают от 3 до 5 таких замен тампонов. Примерно через 3-4 недели после операции полость эпителизируется и превращается в добавочную бухту полости рта.
Особенности хирургического лечения радикулярных кист. Перед проведением цистэктомии, при одонтогенных кистах , необходимо провести пломбирование корней причинного зуба, который подлежит резекции, а также зубов, проецируемых в полость кисты. Лучше это делать накануне операции, чтобы не вызвать обострения воспалительного процесса в кисте. После пломбирования корней зубов следует сделать контрольный рентгенснимок, чтобы убедиться в правильности их пломбирования. Если причинный зуб не подлежит сохранению, то его удаляют.
Во время проведения цистэктомии выполняют резекцию верхушки корня причинного зуба. Удаляя оболочку кисты за верхушками корней входящих в нее зубов необходимо следить за тщательностью проведения этой манипуляции. Если нет уверенности, что вся оболочка кисты за верхушкой корня какого-либо зуба удалена, то приходится ее резецировать с последующим выскабливанием оболочки. Резекции верхушек зубов проводят в том случае, если затруднено (технически сложно) удалить оболочку за этими корнями. Ретроградного допломбирования корней зубов не рекомендуем проводить, т.к. это удлиняет сроки репаративной регенерации костного дефекта челюсти.
Если во время проведения цистэктомии пришлось осуществить резекцию верхушек корней незапломбированых зубов, входящих в полость кисты, то пломбирование каналов этих зубов желательно проводить не ранее чем через один месяц после операции (в этот период в пристеночном регенерате уже преобладает костная ткань, которая будет препятствовать свободному проникновению пломбировочной массы за пределы верхушки корня зуба).
В том случае, если корень причинного зуба входит в полость кисты более чем на 1/3 его длины , то он подлежит обязательному удалению.
Особенность хирургического лечения фолликулярных и парадентальных кист заключается в том, что зубы, которые послужили причиной развития кисты подлежат обязательному удалению.
При оперативном лечении эпидермоидных кист челюстей следует помнить, что данные образования могут иметь «дочерние» кисты, которые расположены рядом с основной кистой. Если не удалить «дочернюю» кисту, то не происходит полного удаления опухолеподобного образования и развитие кисты продолжается.
Особенности удаления кист, проросших в верхнечелюстную пазуху. Принцип операции заключается в том, что костный дефект, который образовался после удаления кисты соединяют с верхнечелюстной пазухой с последующим сообщением образовавшейся единой полости с нижним носовым ходом (делается риностома). Операция называется оро-антральной цистэктомией (рис.25.6.6 — 25.6.7). Это вмешательство выполняется в том случае, если костная стенка отделяющая полость от верхнечелюстной пазухи тонкая или же перфорированная (имеет костное окно). При толщине костной стенки в несколько миллиметров и более этого делать не нужно. О толщине костной стенки можно судить по ее упругости.
Причинными зубами, ведущими к развитию таких кист являются премоляры и моляры, которые подлежат удалению во время проведения операции. Поскольку лунка удаленного зуба будет сообщаться через костный дефект челюсти с верхнечелюстной пазухой, а через риностому и с полостью носа, то во время оперативного вмешательства возникает оро-антральное сообщение, которое по завершению операции нужно закрыть. Чтобы не возникали сложности во время его закрытия, необходимо для проведения этой операции делать трапециевидный разрез с переходом на край альвеолярного отростка (т.е. операционный разрез проводят такой же как и при гайморотомии с местной пластикой свища).
Особенности лечения нагноившихся кист. При нагноившейся кисте челюсти необходимо дать отток гнойному экссудату. Если нагноилась радикулярная киста и причинный зуб не подлежит сохранению, то после его удаления будет возможен отток для гнойного содержимого кисты. Желательно промыть полость кисты антисептическим раствором.
При нагноении неодонтогенной или резидуальной кисты, а также фолликулярной, парадентальной или эпидермоидной кисты необходимо помнить, что нельзя делать разрезы в зоне будущего формирования (расположения) слизисто-надкостничного лоскута. Дать отток гнойному экссудату нужно через разрез слизистой оболочки, проведенный по альвеолярному гребню.
(краю альвеолярного отростка) с последующим отслоением слизисто-надкостничного лоскута и перфорацией костной стенки челюсти. Дренирование гнойного очага лучше осуществить дренажом выполненным из полутрубки (трубки, разрезанной вдоль ее длины).
К плановому оперативному лечению (цистэктомии) приступают только после ликвидации острых воспалительных явлений.
Рис 25.6.6. Схема проведения цистэктомии верхней челюсти при радикулярной кисте:
1 — полость кисты, 2 — верхнечелюстная пазуха,
3 — послеоперационный костный дефект.
Рис. 25.6.7. Схема проведения оро-антральной цистэктомии при радикулярной кисте верхней челюсти, проросшей в верхнечелюстную пазуху:
1 — кистозная полость, 2 — верхнечелюстная пазуха, 3 — послеоперационный костный дефект, 4 — риностома.
источник
 Сначала необходимо обеспечить доступ к кисте корня через канал, поскольку узел локализуется в толще десны. Проход делается с помощью обычной бормашины, при этом удаляют корни, а для обезболивания делают укол анестетика. При глубоком кариесе и больших разрушениях зубной ткани, лазер используют сразу, исключая этап сверления.
Сначала необходимо обеспечить доступ к кисте корня через канал, поскольку узел локализуется в толще десны. Проход делается с помощью обычной бормашины, при этом удаляют корни, а для обезболивания делают укол анестетика. При глубоком кариесе и больших разрушениях зубной ткани, лазер используют сразу, исключая этап сверления.