Самой крупной из околоносовых пазух (синусов) является верхнечелюстная, или гайморова. Ее объем определяется возрастом и индивидуальными особенностями людей. Функциями этого околоносового синуса являются согревание и увлажнение вдыхаемого воздуха. Слизистая гайморовой пазухи устлана большим количеством желез, которые продуцируют слизь. Если их выводные протоки закупориваются, то может сформироваться киста. Она опасна, поскольку содержит в себе гной. Лечение патологии может осуществляться консервативно или хирургически.
Согласно данным МКБ-10, эта патология называется кистой или мукоцеле носовых синусов. При этом заболевании в гайморовой пазухе формируется доброкачественное кистозное новообразование, по виду напоминающее пузырь. Его внутренняя полость заполнена жидкостью – гнойной либо стерильной, что зависит от тяжести и срока протекания заболевания. Стенки образования тонкие и эластичные, выстланы эпителиальными клетками. У большинства пациентов оно локализуется внизу гайморовой пазухи. Опухоль опасна тем, что при больших размерах она может полностью перекрыть доступ воздуха.
Общая причина появления этого новообразования – нарушение нормального оттока секрета или полная закупорка желез на слизистой оболочке гайморовой пазухи. Даже при заблокированных выводящих протоках слизь продолжает вырабатываться. Она скапливается в верхнечелюстной пазухе, откуда ей некуда деться. В результате железа растягивается и приобретает форму шара, который и является кистой.
Если размеры новообразования не превышают 1 см, то особого дискомфорта пациент не отмечает. В противном случае оно полностью заполняет полость пазухи, из-за чего лечение проводят хирургическим методом. Факторами риска развития этой патологии являются:
- хронические гаймориты, риниты и другие заболевания, при которых нарушена работа гайморовых синусов;
- нарушение строения соустья – выходного отверстия верхнечелюстной пазухи;
- кариес, пародонтоз и другие очаги инфекции в ротовой полости;
- частые аллергические реакции;
- врожденные анатомические особенности, например, асимметрия лица;
- травмы носа;
- опущение твердого неба;
- искривление носовой перегородки;
- иммунодефицитные состояния.
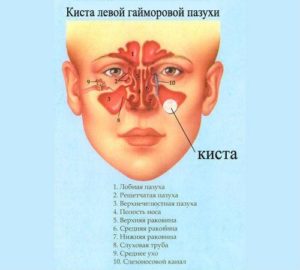
В зависимости от локализации выделяют кисты правой и левой гайморовой пазухи. В другой классификации этой патологии критерием является вид отделяемого содержимого. Оно может представлять собой следующее:
- слизистые выделения – мукоцеле;
- серозную жидкость – гидроцеле;
- гнойное отделяемое – пиоцеле.
Менее всего специалистами изучено происхождение ложных кист, которые представляют собой кистоподобные образования. Они характерны для пациентов мужского пола. Причиной ложных кист являются патологии верхних зубов, действие аллергенов или инфекций. Отличием таких новообразований является отсутствие эпителиальной выстилки внутри кистозного пузыря. С учетом происхождения выделяют еще два вида кист:
- Одонтогенные. Формируются в результате попадания инфекции из очагов воспаления у корней зубов и прилежащих к ним тканей. Одонтогенная киста верхнечелюстной пазухи бывает двух видов: фолликулярной (появляется у детей 10-13 лет из-за недостаточного развития ретинированного основания зуба или при воспалении молочных зубов) и радикулярной (ее причиной выступает кариес).
- Ретенционные (истинные кисты). Они образуются из-за непроходимости желез, вырабатывающих слизь. Внутри ретенционная киста верхнечелюстной пазухи выстлана слоем эпителиальных клеток.
Опасность этой патологии в том, что у большинства пациентов она никак себя не проявляет. Ее диагностируют случайно в результате рентгена, компьютерной или магнитно-резонансной томографии, которые проводились по поводу другого заболевания. Дискомфорт киста приносит только при определенном расположении или больших размерах. В таких случаях пациент может ощущать следующие симптомы:
- распирание и боль в месте локализации новообразования;
- проблемы с дыханием, заложенность со стороны новообразования;
- давление в глазах, ощущение распирания;
- частые выделения из носа;
- отечность щеки;
- головная боль, усиливающаяся при наклоне головы вниз;
- сильный дискомфорт и интенсивные боли в области переносицы и лба при погружении под воду.
Киста правой верхнечелюстной пазухи по признакам не отличается от опухоли в левой. При разрыве кистозного пузыря из одной ноздри начинает вытекать жидкость желтого или оранжевого цвета. Этот процесс не всегда несет вред для здоровья. Опасным же является нагноение содержимого кистозного пузыря, на которое указывают такие симптомы:
- боль в глазах, щеках, зубах;
- высокая температура;
- гнойный насморк;
- общие признаки интоксикации организма.
Главную опасность несет в себе не сама киста, а ее содержимое, которое может инфицироваться в любой момент. По этой причине кистозная полость считается потенциальным источником хронической инфекции. При воспалении кисты верхнечелюстных пазух в них начинает накапливаться гной, который часто приводит к разрыву капсулы. На это указывает вытекающий из носа секрет желтого окраса и с неприятным запахом.
Одни врачи считают, что такой процесс – это хорошо, но вытекший гной может попасть в ухо, что приведет к отиту. Кроме нагноения, к осложнениям кисты относятся и другие патологии:
- остеомиелит;
- нарушения остроты зрения, диплопия из-за сдавливания зрительного нерва;
- изменения и деформации костей черепа;
- обострения хронического гайморита;
- эпизоды апноэ;
- постоянная мигрень;
- дефицит кислорода в организме.
Чтобы обнаружить кисту гайморова синуса, используют комплекс лабораторных и инструментальных исследований. Точную клиническую картину отражают следующие процедуры:
- Рентгенограмма. Для получения снимка синусов в них вводят контрастное вещество, которое помогает выявить образования любого размера.
- Компьютерная томография. Она необходима для определения локализации и структуры новообразования. Методика выявляет толщину оболочки и внутреннее строение кистозного пузыря, дает показания к операции.
- Пункция гайморовой пазухи. Кисту прокалывают тонкой иглой. При вытекании из носа желтого содержимого диагноз подтверждается. Методика не дает точных результатов, поскольку помогает выявить только крупное новообразование. Процедура относится к категории диагностических.
- Синусоскопия. Еще одна диагностическая процедура, которая проводится посредством эндоскопа, который вводят через соустье верхнечелюстной пазухи. Это необходимо для выявления и изучения самого новообразования и его локализации. Данный метод помогает обнаружить и полипы верхнечелюстной пазухи, т.е. гиперплазию ее слизистой.
Если патология никак не беспокоит пациента, то экстренного принятия мер и специфического лечения не требуется. Врач просто советует наблюдать за кистой и бороться с заболеванием, которое вызвало ее формирование. В целом, решение о методе лечения зависит от специалиста. При выборе схемы терапии врач учитывает следующие факторы:
- жалобы самого пациента;
- степень запущенности;
- наличие сопутствующих болезней.
Этот вид лечения направлен на замедление скорости роста кистозного образования, поэтому используется только при небольших его размерах. Многие специалисты высказывают мнение, что консервативная терапия не обладает высокой эффективностью. Ни одно лекарство не сможет полностью избавить от кисты. Препараты лишь уменьшают симптомы патологии, но сама опухоль остается вплоть до оперативного удаления. Если врач все же делает выбор в пользу консервативной терапии, то он может назначить следующие препараты:
- Соляные растворы: Аквамарис, Хьюмер, Физиомер, Маример. Взрослым и детям от 2 лет показано по 1-2 впрыскивания в каждую ноздрю до 4 раз в сутки. Препараты можно применять в течение длительного времени.
- Нормализующие отток содержимого кисты: Синуфорте. В каждый носовой проход необходимо делать по одному нажатию. Курс лечения рассчитан на 6-8 дней. При применении через сутки возможно использование Синуфорте в течение 12-16 дней.
- Местные антибиотики: Изофра, Полидекса, Биопарокс. Используются интраназально: по одному впрыскиванию в каждую ноздрю до 4-6 раз в сутки. Не стоит использовать препараты более 1 недели.
- Системные антибиотики: Линкомицин, Амоксициллин, Азитромицин. Это серьезные препараты, которые должны назначаться только врачом. Дозировка и курс лечения определяется заболеванием и индивидуальными особенностями пациента.
- Местные кортикостероиды: Назонекс, Беконазе. Дозировка для взрослых и детей от 12 лет – 2 ингаляции в каждый носовой проход однократно (200 мкг препарата за сутки).
- Сосудосуживающие спреи: Отривин, Ксилен, Тизин, Санорин, Риназолин, Назол, Називин. Применяют по 1-2 капли в каждую ноздрю до 3 раз на протяжении суток. Не стоит применять сосудосуживающие дольше 5 дней, поскольку они вызывают привыкание.
При слишком больших размерах образования врач назначает операцию. Основным показанием к хирургическому вмешательству является ухудшение качества жизни больного. Удаление кисты верхнечелюстной пазухи осуществляется разными методами. Определенный вид операции выбирают с учетом размеров и локализации образования. Всего существует 3 варианта его хирургического удаления:
- Классическая гайморотомия по Денкеру. При этой операции через отверстие в области верхней челюсти вскрывают верхнечелюстную пазуху. Далее при помощи кюретки чистят полость, удаляя из не все патологическое содержимое. Минусы гайморотомии: проводится под наркозом, больной еще в течение недели находится в стационаре. Преимущество – возможность убрать труднодоступные опухоли. Кроме того, такая операция – это единственный метод удаления кисты на задней стенке верхнечелюстной пазухи.
- Операция по Колдуэлл-Люку. Заключается в трепанации верхнечелюстной пазухи. Через отверстие и удаляют кистозный пузырь. Эта процедура сегодня используется редко, поскольку высок риск травмирования передней стенки пазухи.
- Пункция. Это временная мера, при которой через прокол гайморова синуса выкачивают его содержимое. Минусы пункции: удаление не всегда заканчивается выздоровлением, есть риск развития осложнений (свищей, крупных гнойников). Преимущество – временное облегчение состояния.
- Эндоскопия. Это более щадящий метод. Через соустье гайморовой пазухи вводят эндоскоп с видеооборудованием для вычищения полости синуса. Преимущества: отсутствие разрезов, длительность 20-60 минут, низкий риск осложнений и повреждения верхнечелюстной пазухи. Минусов у операции не отмечается.
Если ретенционная или одонтогенная киста гайморовой пазухи не беспокоит пациента, то врач может назначить лечение лекарствами и народными средствами. Альтернативная медицина предлагает следующие рецепты:
источник
Киста гайморовой пазухи — проблема достаточно распространенная. Подобная патология может протекать без каких-либо симптомов, но в определенных условиях становится причиной дискомфорта. Более того, иногда киста действительно опасна. И сегодня многие интересуются дополнительной информацией об этом недуге. Почему возникает киста? Какие методы лечения предлагает медицина? Насколько опасным может быть хирургическое вмешательство? Ответы на эти вопросы будут полезны многим.
Безусловно, в первую очередь стоит разобраться с тем, что же представляет собой данное образование. Ни для кого не секрет, что в человеческом черепе имеются специальные воздухоносные полости, которые называют придаточными пазухами носа. И гайморовы пазухи (или верхнечелюстные) представляют собой самые крупные из них.
Киста гайморовой пазухи — образование доброкачественное. Она представляет собой небольшой мешочек с двухслойной стенкой и жидким внутренним содержимым. Внутренний слой кистозной стенки содержит в себе специальные клетки, которые продуцируют слизистый секрет. По сути, киста формируется в связи с закупоркой железы, продуцирующей слизь.
Согласно статистическим данным, каждый десятый человек на планете имеет подобное новообразование. Но в большинстве случаев киста не доставляет пациенту никакого беспокойства. Более того, чаще всего она обнаруживается совершенно случайно, в то время, когда врач исследует полость носа и пазух на наличие каких-либо других заболеваний.
Крайне важно узнать о том, почему образовалась киста гайморовой пазухи. Лечение в большинстве случаев зависит именно от этого. Как уже упоминалось, полость носа и придаточных пазух выстлана слизистой оболочкой, специальные клетки которой вырабатывают слизистый секрет. Под воздействием тех или иных причин выводящие протоки слизистой железы могут закупориваться, в результате чего секрет начинает накапливаться в ее полости — именно так чаще всего и возникает киста. А вот причины закупорки могут быть самыми разными:
- Чаще всего причиной становятся частые воспалительные заболевания носовых ходов и придаточных пазух — это могут быть риниты, синуситы, а также гаймориты и другие болезни.
- У некоторых людей наблюдаются некоторые анатомические особенности (например, асимметрия лица), которые делают их более склонными к данному виду заболеваний.
- Кроме того, к причинам можно отнести и повышенный аллергический фон организма.
- Существует и гипотеза о том, что причиной образования кист могут стать некоторые изменения или особенности иммунных процессов в организме, хотя это мнение еще не было подтверждено во время исследований.
- Отдельно стоит упомянуть об одонтогенной кисте, формирование которой связано с заболевание верхнечелюстных зубов.
Сегодня люди хотят знать, что же представляет собой киста гайморовой пазухи. Симптомы, лечение заболевания — все это также интересует многих. Кроме того, стоит учесть, что подобные структуры могут быть разными. На сегодняшний день существует несколько систем классификации подобных новообразований.
Например, в зависимости от причин возникновения и некоторых особенностей строения принято выделять следующие виды кист:
- Истинная (ретенционная) киста формируется в результате закупорки выводящих протоков слизистой железы. При этом изнутри новообразование выстлано типичными клетками слизистой оболочки, которые продолжают продуцировать секрет.
- Ложная, или псевдокиста, как правило, формируется при длительном воздействии аллергена. К причинам ее образования можно отнести и воспалительные процессы в корнях верхнечелюстных зубов. Такое образование не имеет слизистых клеток.
Кроме того, киста может иметь различное наполнение — например, новообразование может содержать внутри гнойные массы, слизистый секрет или серозную жидкость. Киста может формироваться как с левой, так и с правой стороны, что также нужно учитывать в процессе диагностики.
Стоит отметить, что в большинстве случаев подобное заболевание протекает без каких-либо симптомов. Киста не мешает дыханию, не вызывает болезненности и никак не сказывается на качестве жизни больного человека — нередко отоларинголог обнаруживает ее совершенно случайно во время диагностики гайморита или некоторых других заболеваний.
С другой стороны, воспаление или быстрый рост новообразования могут привести к появлению характерных признаков. Так каковы же симптомы кисты гайморовой пазухи? Нередко одним из первых признаков патологии является боль, которая появляется над местом локализации кисты, но также может отдавать в область глазницы или в виски.
Кроме того, многие пациенты жалуются на постоянную заложенность носа и трудности с дыханием. Если у пациента имеется киста левой гайморовой пазухи, то, соответственно, заложенность будет ощущаться больше именно с левой стороны. В некоторых случаях можно наблюдать скудные выделения гнойного происхождения.
К симптомам кисты можно отнести и сильные головные боли. Болезненность, как правило, характеризуется четкой фронтальной локализацией.
Сразу же стоит отметить, что при вовремя начатой терапии вероятность возникновения осложнений сводится к минимуму. Тем не менее киста гайморовой пазухи может привести к крайне неприятным последствиям. В частности, одним из наиболее распространенных осложнений является воспаление и нагноение ее, что сопровождается болями, повышением температуры, появлением гнойных выделении и т. д.
Известный и случаи, когда длительный рост подобного новообразования приводил к повышенному давлению на кости и некоторые органы головы. Кость под постоянным воздействием может деформироваться. Более того, в некоторых случаях киста сдавливает те ли иные части зрительного анализатора, что приводит к диплодии и некоторым другим расстройствам. В крайне запущенном состоянии подобный недуг может привести к отторжению или некрозу костной ткани. Именно поэтому ни в коем случае не стоит оставлять данную патологию без внимания.
На сегодняшний день существует несколько довольно важных методов диагностики подобного недуга. Только врач может поставить диагноз «киста гайморовой пазухи», поэтому при наличии каких-либо беспокоящих симптомов нужно сразу же обращаться к специалисту.
В первую очередь пациента направят на рентгенографию, так как это наиболее быстрый и доступный метод диагностики. Снимки в двух проекциях помогают определить наличие новообразований, установить их точное месторасположение, а также размеры.
Более точные результаты можно получить с помощью магнитно-резонансной и компьютерной томографии. Кроме того, врач может провести эндоскопическое исследование гайморовых пазух, во время которого полости можно тщательно осмотреть изнутри с помощью специального оборудования, оснащенного оптоволокном. Именно так определяется киста гайморовой пазухи. Эндоскопическая операция, кстати, включает в себя и биопсию — удаленные структуры отправляются в лабораторию, где их используют для цитологических, биохимических и микробиологических исследований.
Сразу же стоит отметить, что выбор терапии — это задача лечащего врача. Только специалист может решить, что делать дальше после того, как осмотрит гайморовы пазухи. Лечение с помощью медикаментозных средств не проводится. Таблетки, капли для носа, растворы для промываний — чаще всего все лекарства попросту бесполезны.
Если наличие кисты никак не сказывается на состоянии пациента, а во время обследования не выявлено никаких воспалительных процессов, то специфическое лечение может не потребоваться и вовсе — пациентам рекомендуют лишь динамическое наблюдение, которое даст врачу возможность вовремя увидеть патологические изменения данного новообразований.
Нередко терапия зависит от причины возникновения. Например, для устранения воспалительного процесса и боли, которые возникли на фоне одонтогенной кисты, достаточно провести правильное лечение больного зуба — симптомы после этого исчезнут сами по себе. В некоторых случаях врач проводит пункцию пазух или новообразований, что также может произвести эффект, так как ткани удается освободить от гноя. Тем не менее оболочка кисты остается, а потому высока вероятность развития рецидива в будущем.
В некоторых случаях удаление кисты гайморовой пазухи является единственным эффективным методом терапии. Решение о проведении операции принимает лечащий врач.
На сегодняшний день существует несколько основных техник хирургических процедур. Только врач решает, как именно будет удалена киста в гайморовой пазухе. Операция, а точнее, метод ее проведения, зависит как от индивидуальных особенностей организма пациента и разновидности кисты, так и от наличия необходимого оборудования в клинике.
Довольно часто проводится так называемая операция Калдвелл-Люка. Подобная процедура чаще всего осуществляется под общим наркозом, хотя возможна и местная анестезия. Сначала врач делает надрез под верхней губой, после чего вскрывает переднюю стенку пазухи. С помощью специальных хирургических инструментов специалист удаляет кисту через проделанное отверстие.
К сожалению, данная методика имеет ряд недостатков. Дело в том, что отверстие после операции зарастает не костной, а рубцовой тканью, что приводит к некоторым последствиям. В частности, пациенты после подобной процедуры нередко страдают от постоянных ринитов и гайморитов.
Более эффективным и менее опасным считается эндоскопическое удаление кисты гайморовой пазухи. При подобной процедуре никакие надрезы не требуются — врач вводит все инструменты непосредственно через носовые ходы. Кроме того, эндоскоп оснащен оптоволокном, что дает возможность врачу четко следить за процессом и выполнять нужные действия.
Эндоскопическое удаление имеет ряд важный преимуществ. Для начала стоит отметить, что после оперативного вмешательства не остается никаких порезов или рубцов. Процедура не требует длительной госпитализации — пациента, как правило, выписывают уже спустя 1-2 дня. Риск развития осложнений сведен к минимуму. Кроме того, у данной методики практически отсутствуют противопоказания.
Другого лечения требует одонтогенная киста. В таких случаях удаление кисты проводится через надрез под верхней губой. Процедура выполняется под местным наркозом.
Если воспаление вызвано активностью бактериальных микроорганизмов, то перед и после операции пациент проходит курс лечения антибиотиками (выбор препарата зависит от природы и особенностей возбудителя). Антибактериальная терапия в любом случае необходима после операции, чтобы устранить риск развития осложнений.
Конечно же, народная медицина предлагает массу нетрадиционных способов терапии данного заболевания. Но сразу же стоит отметить, что ни в коем случае нельзя начинать подобное самостоятельное лечение без предварительной консультации врача, так как это может только усугубить ситуацию. Так какие средства считаются наиболее эффективными?
Например, достаточно эффективными считаются капли, которые можно приготовить в домашних условиях. Нужно смешать столовую ложку воды, чайную ложку глицерина и два грамма мумие. Нужно закапывать по три капли в каждый носовой ход. Процедура повторяется дважды в день.
Еще одним действенным лекарством считается сок золотого уса, которые также нужно закапывать дважды в день по три капли. Можно попробовать и сок, полученный из клубня лесного цикламена (предварительно его нужно развести водой в соотношении 1 к 4). Закапывать нос желательно по утрам (не более двух капель). Курс лечения длится около недели.
Подобные домашние средства помогают снять воспаление, а также считаются прекрасной профилактикой гайморита. Но нужно понимать, что капли не помогут избавиться от кисты — здесь необходимо хирургическое вмешательство.
Стоит запомнить и еще один важный моменты. Ингаляции с эфирными маслами, промывание носа, прогревание пазух может только усугубить ситуацию. А использование растительных экстрактов при наличии повышенной чувствительности может запустить интенсивную аллергическую реакцию. Поэтому не стоит заниматься самолечением без разрешения врача.
К сожалению, на сегодняшний день не существует средств, способных навсегда обезопасить человека от возникновения данного заболевания. Поэтому врачи рекомендуют по возможности избегать воздействия самых распространенных факторов риска. В частности, все синуситы, риниты, гаймориты и прочие заболевания носа должны вовремя поддаваться полноценной терапии. Некоторые специалисты связывают формирование кист с аллергическими реакциями, поэтому их возникновения также стоит избегать (вовремя принимать антигистаминные лекарства, не контактировать с аллергеном).
В любом случае подобное заболевание при своевременном выявлении и лечении не представляет собой особой угрозы — нужно только обратиться за помощью и тщательно следовать инструкциям врача.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Опухоли верхнечелюстной пазухи — отоларингологические болезни, которые находятся как в компетенции челюстно-лицевых хирургов (преимущественно), так и при некоторых клинико-анатомических вариантах, особенно касающихся максиллярно-этмоидальных микстов, — к компетенции ринологов.
В подавляющем большинстве случаев (80-90%) эти опухоли относятся к эпителиомам; 10-12% составляют саркомы, обычно возникающие у детей и лиц молодого возраста. Чаще всего рак верхней челюсти исходит из задних ячеек решетчатого лабиринта или края альвеолярного отростка верхней челюсти. По своему строению как эпителиальные, так и мезенхимальные злокачественные опухоли верхнечелюстной пазухи идентичны тем, которые возникают в полости носа.

Симптомы злокачественных опухолей верхнечелюстной пазухи чрезвычайно разнообразны и зависят от стадии и локализации опухоли. Различают те же стадии, что и при злокачественных опухолях полости носа.
Латентная стадия протекает бессимптомно н чаще всего проходит незамеченной. Лишь в редких случаях обнаруживается случайно при обследовании пациента по поводу «полипозного этмоидита», являющегося в сущности тем же «сопровождением», что и при раке полости носа.
Стадия опухолевого проявления, при которой опухоль, достигнув определенных размеров, может быть обнаружена в верхнелатеральной области носа или в области нижней стенки верхнечелюстной пазухи у края альвеолярного отростка либо в ретромандибулярной области.
Стадия экстерриторизации опухоли, характеризуется выходом новообразования за пределы верхнечелюстной пазухи.
Известный французский оториноларинголог Себило описывает три клинико-анатомических формы рака верхнечелюстной пазухи. «Неоплазмы супраструктуры», по терминологии автора, т. е. опухоли, исходящие из решетчатого лабиринта и проникающие в верхнечелюстную пазуху сверху.
Симптомы злокачественных опухолей верхнечелюстной пазухи следующие: слизисто-гнойные выделения грязно-серого цвета с примесью крови, часто зловонные, нередко — носовые кровотечения, особенно сильные при аррозии передней решетчатой артерии; прогрессирующая односторонняя обструкция носовых ходов, невралгия первой ветви тройничного нерва, анестезия зон его иннервации, в то же время пальпация этих зон вызывает сильные боли. При передней и задней риноскопии выявляется та же картина, которая была описана выше при опухолях полости носа этмоидального происхождения. Гистологическое исследование во многих случаях не дает положительных результатов, поэтому при биопсии или удалении «банальных полипов сопровождения» гистологическое исследование следует повторять несколько раз.
При пункции верхнечелюстной пазухи при этой форме рака каких-либо существенных доказательств в пользу его наличия чаще всего получить не удается, разве что обнаруживается «вакуум», или в шприц при отсасывании поступает гемолизированная кровь. Присоединение вторичной инфекции к имеющейся опухоли верхнечелюстной пазухи значительно усложняет диагностику, поскольку у таких больных ставят диагноз хронического или острого гнойного воспаления пазухи, а истинное заболевание обнаруживается лишь при оперативном вмешательстве.
Дальнейшее развитие этой формы опухоли приводит к ее прорастанию в орбиту, вызывая такие симптомы, как диплопия, экзофтальм, смещение глазного яблока латерально и книзу, офтальмоплегия на стороне поражения в результате иммобилизации опухолью экстраокулярных мышц и поражения соответствующих глазодвигательных нервов, офтальмодиния, неврит зрительного нерва, хемоз и нередко флегмона орбиты.
«Неоплазма мезоструктуры», т. е. опухоль верхнечелюстной пазухи «собственного происхождения». Такие опухоли в латентном периоде практически не распознают ввиду того, что они проходят в этом периоде под знаком банального воспалительного процесса, который всегда является вторичным. В развитой стадии опухоль вызывает те же симптомы, которые были описаны выше, однако при этой форме преимущественным направлением экстерриторизации является лицевая область. Опухоль через переднюю стенку распространяется в направлении собачьей ямки, скуловой кости, а прорастая через верхнюю стенку в глазницу в исключительных случаях может вызвать картину.
Опухоль может также распространяться в полость носа, вызывая ее обструкцию, в решетчатом лабиринте через решетчатую пластинку, поражая обонятельные нервы, и далее по направлению к клиновидной пазухе. Распространение опухоли по задней стенке книзу и латерально обусловливает проникновение ее в ретромаксиллярную область и в КНЯ.
Прорастание опухоли через заднюю стенку верхнечелюстной пазухи приводит к поражению анатомических образований, находящихся в КНЯ, в частности крыловидных мышц (тризм), нервных образований крылонебного узла (синдром Сладера). В зарубежной литературе неоплазмы супра- и мезоструктуры называют «опухолями ринологов», имея в виду то, что эта форма злокачественных новообразований околоносовых пазух относится к компетенции ринохирургов.
«Неоплазмы инфраструктуры» или опухоли «стоматологического типа», или «рак верхней челюсти стоматологов». Исходной точкой роста опухоли является альвеолярный отросток верхней челюсти. Эти опухоли распознают значительно раньше, чем описанные выше формы, поскольку одной из первых жалоб, по поводу которой обращается больной к врачу (стоматологу), является нестерпимая зубная боль. Поиски «больного» зуба (глубокий кариес, пульпит, пародонтит), как правило, не дают никаких результатов, а удаление «подозрительного зуба», неоднократно леченного, не снимает болей, которые продолжают беспокоить больного с нарастающей силой. Другим симптомом такой формы опухоли является беспричинное расшатывание зубов, нередко трактуемое как пародонтоз или периодонтит, однако удаление и таких зубов не снимает сильнейших невралгических болей. И только в этом случае у лечащего врача возникает подозрение на наличие опухоли альвеолярного отростка верхней челюсти. Как правило, при удалении зубов, корни которых имеют непосредственный контакт с нижней стенкой верхнечелюстной пазухи, при раке альвеолярного отростка возникают перфорации этой стенки, через которые в ближайшие дни начинает пролабировать ткань опухоли, что уже должно ликвидировать сомнения в диагнозе.
Этот термин, определяющий последнюю стадию развития злокачественной опухоли верхнечелюстной пазухи, ввел известный румынский ЛОР-онколог V.Racoveanu (1964). Под ген стадией автор подразумевает такое состояние опухоли, при котором невозможно определить точку ее исхода, а сама опухоль проросла во все соседние анатомические обращения, придавая лицевой области, по выражению автора, «вид монстра». Такие формы относятся к случаям абсолютно операбельным.
Эволюция злокачественных опухолей верхнечелюстной пазухи определяется анатомопатологическим строением опухоли. Так, лимфосаркомы и так называемые мягкие саркомы отличаются чрезвычайно быстрым ростом, сокрушительной инвазией окружающих тканей, ранним метастазированием в полость черепа, а клинические проявления их — всеми описанными выше нарушениями функций соседних органов и лихорадкой. Как правило, они вызывают смертельные осложнения раньше, чем возникают метастазы в отдаленные органы. Фибробластические саркомы, или хондро- и остеосаркомы (так называемые твердые саркомы), особенно неоплазмы инфраструктуры, отличаются значительно более медленным развитием, не изъязвляются и не распадаются, в связи с чем эти опухоли могут достигать огромных размеров. В отличие от «мягких» опухолей, эти опухоли устойчивы к лучевой терапии и в некоторых случаях поддаются хирургическому лечению.
Рак верхней челюсти после выхода за анатомические пределы пазухи прорастает в окружающие мягкие ткани, вызывает их распад и изъязвление, и если больной к этому времени не погибает, то метастазирует в регионарные, претрахеальные и шейные лимфатические узлы. В этой стадии прогноз безальтернативен, больной погибает через 1-2 года.
Осложнения: «раковая» кахексия, менингит, геморрагия, аспирационные и метастатические бронхолегочные поражения.

Диагностика вызывает затруднения в патентном периоде. При последующих стадиях наличие характерных онкологических и клинических признаков в сочетании с рентгенологическими или КТ-данными затруднений не вызывает. Большое значение имеет дифференциальная диагностика, которую необходимо проводить со следующими нозологическими формами.
Банальный синусит. От клинических проявлений этого заболевания злокачественная опухоль отличается сильнейшими, не поддающимися лечению, невралгическими болями, обусловленными поражением первой ветви тройничного нерва, нередко и офтальмодинией; зловонными серовато-кровянистыми выделениями, иногда массивными кровотечениями из юса. Рентгенографически опухоли характеризуются смазанностью контуров верхнечелюстной пазухи, значительным затенением пазухи и другими феноменами, свидетельствующими о распространении опухоли в соседние ткани.
Параденталъная киста отличается медленной эволюцией, отсутствием характерных болей, инвазией в окружающие ткани, типичных для опухоли выделений из носа.
Доброкачественные опухоли отличаются теми же признаками, что и парадентальные кисты.
Из других заболеваний, от которых следует отличать злокачественную опухоль верхнечелюстной пазухи, следует отметить актиномикоз, зубной эпулит, рак десны, остеомиелит.
Расположение опухоли. Раки супраструктуры отличаются наиболее тяжелым прогнозом из-за трудностей и поздней диагностики, отсутствия возможности радикального удаления. Последнее обусловливает их рецидивы в решетчатой кости и глазнице, прорастание через решетчатую пластинку в переднюю черепную ямку, а через глазницу — в ретробульбарную область и среднюю черепную ямку. Опухоли мезо- и особенно инфраструктуры в этом отношении отличаются менее пессимистичным прогнозом, во-первых, из-за возможности более ранней диагностики, во-вторых, из-за возможности радикального хирургического удаления опухоли на ранних стадиях ее развития.
Распространенность опухоли — один из основных критериев прогноза, поскольку на его основе делают вывод об операбельности или неоперабельности в данном конкретном случае.

Лечение злокачественных опухолей верхней челюсти определяется теми же критериями, что и прогноз, т. е. если прогноз относительно благоприятный или хотя бы вселяет какие-то минимальные надежды на выздоровление или хотя бы на продление жизни, то осуществляют хирургическое лечение, дополняемое лучевой терапией.
При супраструктурных опухолях производят частичную резекцию верхней челюсти, ограничиваясь удалением ее верхней части, нижней и медиальной стенки глазницы, полностью решетчатой кости, сохраняя решетчатую пластинку, а также собственную носовую кость на стороне поражения, при зтом применяют доступы по Муру, Отану или их комбинацию.
При мезоструктурных опухолях применяют тотальную резекцию верхней челюсти. Эта в буквальном смысле калечащая и обезображивающая операция является единственно возможным вмешательством, позволяющим полностью удалить опухоль верхней челюсти, однако лишь в том случае, если опухоль не распространилась за пределы этой кости. В качестве оперативного метода применяется паралатероназальный доступ по Муру с продлением разреза книзу с огибанием крыла носа и медиального разреза верхней губы в комбинации с доступом по Отану. При этом оперативном вмешательстве резецируют носовую кость на стороне поражения, пересекают верхний конец восходящей ветви верхней челюсти, удаляют нижнюю стенку орбиты, рассекают альвеолярный отросток по заднему краю первого моляра, резецируют твердое небо, сзади рассекают крыловерхнечелюстной синостоз, отсепаровывают мягкие ткани, одновременно осуществляя гемостаз, и цельным блоком удаляют опухоль вместе с верхней челюстью.
В дальнейшем, после заживления раневой полости применяют различные варианты протезирования верхней челюсти при помощи съемных протезов. Нередко первый и второй типы операции вынужденно сочетают с энуклеацией пораженного опухолью глаза.
При инфраструктурных опухолях применяют частичную резекцию нижней части верхней челюсти, объем оперативного вмешательства определяется распространенностью опухоли.
Разрез проводят по срединной плоскости верхней губы, огибают крыло носа и заводят на носогубную складку, далее проводят разрез слизистой оболочки по переходной складке под губой. После этого путем отсепаровки мягких тканей освобождают поле операционного действия для удаления в блоке опухоли вместе с частью верхней челюсти. Для этого резецируют в верхней части латеральную стенку верхней челюсти, твердое небо на стороне опухоли и разъединяют крыловерхнечелюстной синостоз. Образовавшийся блок удаляют, после чего производят окончательный гемостаз, подвергают диатермокоагуляции оставшиеся мягкие ткани и накладывают повязку. При наложении повязки в случае применения радиотерапии в послеоперационную полость закладывают радиоактивные элементы.
Лучевая терапия при злокачественных новообразованиях ЛОР-органов является одним из основных методов лечения. Для ее проведения используют различные виды ионизирующих излучений, в связи с чем различают рентгенотерапию, гамма-терапию, бета-терапию, электронную, нейтронную, протонную, пимезонную терапию, альфа-терапию, терапию тяжелыми ионами. В зависимости от цели лечения, которая определяется перечисленными выше критериями прогноза, лучевую терапию делят на радикальную, в задачу которой входит достижение полной резорбции и излечение больного, паллиативную, преследующую цель затормозить рост опухоли и, по возможности, продлить жизнь больного, и симптоматическую, направленную на устранение отдельных мучительных симптомов — болей, компрессионного синдрома и др. Выделяют также и противорецидивную лучевую терапию, которая применяется после «радикального» хирургического удаления опухоли, когда в послеоперационную полость закладывают соответствующие радиоактивные нуклиды. Лучевую терапию широко используют в сочетании с хирургическим лечением и химиотерапией.
Радикальная лучевая терапия показана при ограниченном распространении опухоли; она предусматривает облучение первичного очага и зон регионарного метастазирования. В зависимости от локализации опухоли и ее радиочувствительности избирают вид лучевой терапии, способ облучения, а также величину СОД (60-75 Гр).
Паллиативную лучевую терапию проводят больным с распространенным опухолевым процессом, при котором, как правило, невозможно добиться полного и стойкого излечения. В этих случаях происходит лишь частичная регрессия опухоли, снижается интоксикация, исчезает болевой синдром, восстанавливаются до определенной степени функции органа и продлевается жизнь больного. Для достижения этих целей используют меньшие СОД — 40-55 Гр. Иногда, при высокой радиочувствительности опухоли и хорошей ответной реакции на облучение, удается перейти от паллиативной программы к радикальному облучению опухоли.
Симптоматическую лучевую терапию применяют для устранения наиболее тяжелых и грозных симптомов опухолевого заболевания, преобладающих в клинической картине (сдавление спинного мозга, обтурация просвета пищевода, болевой синдром и др.). Лучевая терапия, временно устраняя эти проявления болезни, улучшает состояние больного.
В основе лечебного действия ионизирующего излучения лежит повреждение жизненно важных компонентов опухолевых клеток, прежде всего ДНК, в результате чего эти клетки утрачивают способность к делению и погибают. Окружающие неповрежденные соединительнотканные элементы обеспечивают резорбцию поврежденных излучением опухолевых клеток и замещение опухолевой ткани рубцовой, поэтому одним из основных условий успешного осуществления лучевой терапии является минимальное повреждение тканей, окружающих опухоль, что достигается тщательным дозированием облучения.
В клинической практике руководствуются понятием радиотерапевтического интервала, характеризующего различие в радиочувствительности опухоли и окружающей ее нормальной ткани. Чем шире этот интервал, тем благоприятнее протекает лучевое лечение. Расширение этого интервала возможно путем избирательного усиления лучевого поражения опухоли или преимущественной защиты окружающих тканей с помощью химических радиомодифицирующих средств — различных химических соединений (радиопротекторов), вводимых в организм перед облучением и снижающих его радиочувствительность. К числу химических радиопротекторов относятся серосодержащие соединения, например цистамин, производные индолилал-киламинов, например серотонин и мексамин. Поражающее действие ионизирующего излучения значительно ослабляется в атмосфере со сниженным содержанием кислорода, в связи с чем противолучевая защита может обеспечиваться вдыханием газовых смесей, содержащих только 9-10% кислорода непосредственно перед облучением и в процессе облучения.
Применение лучевой терапии позволяет получать хорошие результаты при многих злокачественных новообразованиях. Так, пятилетняя выживаемость больных после лучевой терапии при раке кожи I — II стадии достигает 97%, при раке гортани I — II стадии — 85%, при лимфогранулематозе I — II стадии — 70%.
Лучевую терапию после оперативного вмешательства по поводу рака верхней челюсти производят сразу после операции путем введения в раневую полость кобальтовых жемчужин или радиевых тюбиков числом не менее 20, причем «контейнеры», содержащие радиоактивные вещества, располагают по периметру полости так, чтобы было достигнуто равномерное облучение ее стенок, особенного предполагаемого места исхода опухоли. При этом осуществляют мероприятия но защите от ионизирующего излучения костной ткани, особенно решетчатой пластинки, и глазного яблока путем размещения между ними и источником радиации небольших пластинок свинцованной резины. Нити, фиксирующие радиоактивные вложения, выводят наружу через общий носовой ход и фиксируют лейкопластырем на лице.
По данным разных авторов, благоприятные результаты при таком комбинированном лечении наблюдаются в среднем в 30% случаев. В остальных случаях возникают рецидивы, в основном в области решетчатой кости, глазницы, основания черепа, крылонебной области, глубоких частях мягких тканей лица и др.
К осложнениям радиотерапии относятся тяжелые некрозы костной ткани, поражения органов орбиты, вторичные гнойные осложнения при массивном распаде опухоли и др.
Злокачественные опухоли верхнечелюстной пазухи имеют разнообразный прогноз. Он играет важную роль в определении тактики лечение и оценки его предполагаемого результата. Правильно построенный прогноз основывается на следующих критериях.
Морфологическое строение опухоли: лимфобластомы, саркомы эмбрионального типа, наблюдаемые чаще всего у детей, отличаются чрезвычайно быстрым развитием и в большинстве случаев заканчиваются гибелью больного. Другие виды опухолей с более медленным развитием при раннем их распознавании, своевременном радикальном хирургическом и лучевом лечении могут завершаться выздоровлением.
источник
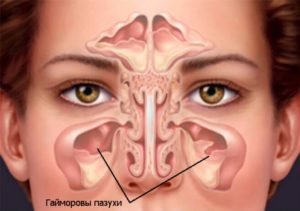
Как и всякого рода кисты, киста гайморовой пазухи, опухоль доброкачественная. В носу у человека находятся четыре носовых синуса. Внутри синусов располагаются гайморовы пазухи, поверхность которых устлана слизистой оболочкой. Как мы знаем, благодаря железам, вырабатывающим слизь, носовые проходы увлажняются и препятствуют проникновению грязи, пыли, бактериальным инфекциям, вирусам.
По международной классификации болезней (МКБ-10), данная патология зарегистрирована как: J33.8 — Другие полипы синуса, K09 — Кисты области рта, не классифицированные в других рубриках.
Специалисты выделяют два вида образования:
- Истинная (ретенционная) – располагается в какой угодно части пазухи. Содержимое состоит из клеток слизистой оболочки, имеющее покрытие из двух слоев;
- Ложная – когда причиной образования являются воспалительные процессы зубов или же долгое воздействие аллергенов. Чаще всего локализуется в пазухах верхней челюсти. Содержимое такого рода кист обычно не является слизистой оболочкой пазух, но может состоять из разного рода других клеток.
Кисты такого рода также классифицируют по содержанию образования. Так, различают гнойную, слизистую и серозную кисты. Каждый из них представляет определенную опасность при несвоевременном лечении. Киста гнойного характера, например, способна сдавливать головной мозг, и даже влиять на нервные окончания органов зрения. Некроз является самым опасным и запущенным последствием гнойной кисты.
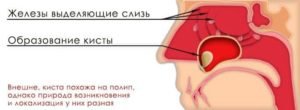
Вследствие чего происходит закупорка отверстий, выводящих слизь. Слизь, не имя возможности выйти наружу, начинает накапливаться внутри железы. От этого железа увеличивается в размере, тем самым образовывается киста.
Рассмотрим основные механизмы, способствующие разрастанию желез и образованию кист:
- Воспалительные процессы различного генеза (гайморит, синусит, риниты и др);
- Чувствительность к аллергенам;
- Анатомическое строение носовых пазух, вернее их неспецифичность, когда с рождения или из-за каких-либо травм, кости носа асимметричны;
- Несоблюдение правил гигиены и не обращение к стоматологу при наличии кариеса и другого рода заболеваний зубов, особенно в верхнечелюстных, приводят к так называемой одонтогенной кисте. Располагается она около корня зуба;
- Специалистами изучается роль влияния иммунитета на образования кист гайморовых пазух. Но однозначно говорить о том, что некоторые сбои иммунной системы могут способствовать образованию такого рода кист говорить пока нельзя, так как нет стопроцентной доказательной базы.
У детей кисты образовываются по тем же причинам, что и у взрослых. Только в силу еще несформированного иммунитета процесс образования может происходить быстрее. Зачастую дети до трех лет не могут сами очистить свой нос от слизи. Накапливание слизи в гайморовых пазухах приводят к быстрому развитию болезни. Поэтому частый насморк у ребенка не должен оставаться без внимания. На сегодняшний день много приспособлений, помогающих очистить носовую полость от лишней накопившейся слизи. При невозможности или неумении родителями выполнять данные манипуляции, необходимо обратиться к лор-врачу.
Болезненное прорезывание молочных зубов также может способствовать образованию такого заболевания у ребенка, а именно образованию одонтогенного вида кисты, так как данный процесс обычно сопровождается обильным выделением слизи. В такой период иммунитет ребенка ослаблен, организм легко подвергается воспалительным процессам.
Чаще всего заболевание никак себя не проявляет и человек узнает о ней случайно. Но если человека мучают беспричинные на первый взгляд головные боли, долго непреходящие выделения из носа чаще всего желтоватого оттенка, периодически повторяющиеся гаймориты, синуситы, гиперплазия носовых пазух, заложенность носа, тогда необходимо обратиться к врачу, не оставляя без внимания все эти симптомы.
Так как у детей иммунитет еще не может справиться со многими заболеваниями.
Симптоматика у такой категории пациентов более выраженная:
- Ребенок может жаловаться на дискомфорт вокруг глаз, при наклоне головы;
- Родители могут заметить отечность лица, чаще всего асимметричную;
- Долго не проходящий и часто повторяющийся насморк, переходящий в гной, может быть тревожным сигналом;
- Ребенка беспокоят головные и ушные боли, которые могут сопровождаться повышением температуры.
Дети всегда должны быть под регулярным наблюдением педиатров. Это обезопасит их от многих болезней, в том числе и от кист гайморовой пазухи.
Диагностировать заболевание может только специалист при очном осмотре с последующим направлением на дополнительное обследование. Благо современные методы диагностики, используемые в медицине, способны выявить многие заболевания, в том числе и кисту гайморовой пазухи, на ранних этапах формирования болезни.
Итак, к методам диагностики кисты гайморовой пазухи относятся:
- Рентгенография уже десятки лет является методом диагностики данного заболевания. Главным достоинством ее является быстрая и информативная диагностика благодаря снимкам в двух проекциях. На рентгене специалист может определить локализацию и размеры новообразования;
- На сегодняшний день практически при любом виде заболеваний, в том числе при кисте гайморовой пазухи, такие современные методы диагностики как МРТ и КТ являются самыми информативными и дающими подробное описание течении болезни;
- Эндоскопический осмотр со специальными датчиками дает возможность врачу визуально рассмотреть и проанализировать состояние носовой пазухи, затем поставить правильный диагноз;
- Гайморография является еще одним современным методом диагностики, когда в предполагаемое место локализации образования, вводится специальное контрастное вещество.
Обычно киста такого рода не может переродиться в злокачественную опухоль, но иногда врачи прибегают к такому методу диагностики как биопсия, чтобы понять характер болезни и стадию развития.
Обнаружить и диагностировать заболевание не так сложно. Главное вовремя обратиться к врачу, дабы предотвратить тяжелые последствия заболевания.
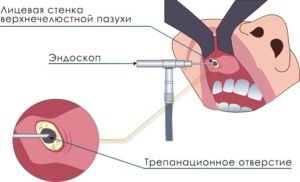
Если же размеры образования превышают 6 мм, врачи чаще всего советуют прибегнуть к хирургическому вмешательству.
Современная медицина достигла таких успехов, что нет необходимости дробить кости носа молотками и другими устрашающими приспособлениями, как это было раньше при применении метода Калдвелл-Люка. На сегодняшний день при удалении кисты гайморовой пазухи применяют эндоскопический метод. Суть метода состоит в том, что в полость носа вводится специальная тонкая трубка, оснащенная специальным окуляром, а также видеокамерой.
Цифровая картинка передается на компьютер. Хирург в точности до миллиметров может рассмотреть образование и без лишних кровопотерь и травм, без последующих осложнений, удалить его. Если же у пациента существует искривление носовой перегородки, применяется лазерный метод удаления кисты.
Реабилитационный срок обычно длится всего несколько дней, так как операция проходит без особых травм.
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Пациенты, зачастую боясь операции, спрашивают специалистов, к чему может привести киста, если ее не удалять. Если болезнь не лечить, у человека сформируется хронический гайморит, который уже будет все хуже и хуже поддаваться лечению антибиотиками, возможно возникновение так называемого апноэ, когда человек во сне на какие-то доли секунд перестает дышать. Это приводит ко всякого рода сердечно-сосудистым заболеваниям, а также нарушениям в головном мозге. Киста может лопнуть и инфекция через кровь может распространиться на другие органы.
У детей последствия особенно тяжелы. Из-за регулярной гипоксии, связанной с ограниченным поступлением кислорода в мозг, у ребенка может возникнуть впоследствии умственная отсталость. Формируется так называемое «аденоидное» лицо.
Многие люди прибегают к средствам народной медицины при лечении кисты околоносовых пазух. Традиционная медицина не опровергает факт о том, что некоторые народные методы действительно дают положительный эффект, но полностью рассосаться киста от средств народной медицины, не может. Но любые применяемые настойки, травяные сборы, примочки обязательно должны быть согласованы врачом, так как самые безобидные травы могут иметь сильные побочные эффекты, вызвать аллергические реакции.
| Средство | Дозировка |
|---|---|
| Мумие – 2 гр Глицерин – 1 ч.л. Вода – 1 ст.л. Все смешать | По 3 капли 2 раза в день |
| Сок золотого уса | По 3 капли 2 раза в день |
| Сок клубня лесного цикламена, разбавленный водой в соотношении 1:4 | По 2 капли 1 раз в день в течение недели. Желательно утром после пробуждения |
| Сок алоэ | 3-5 капель один раз в день |
Ни в коем случае нельзя делать горячие примочки, применять ингаляции, так как тепло может усугубить болезнь.
Профилактические меры во избежание данной болезни довольно просты. Необходимо остерегаться от всякого рода переохлаждений, контактов с больными людьми, но если простудные или инфекционные заболевания вирусного или бактериального характера не миновали, необходимо обратиться к врачу и устранить все последствия, а не заниматься самолечением.
Детей же необходимо закаливать, чаще гулять. Свежий воздух благоприятно действует на носовые проходы, да и на весь неокрепший еще детский организм.
Если же человек страдает аллергией, необходимо по возможности меньше контактировать с аллергеном, а также принимать антигистаминные препараты, назначаемые врачом.
Александр. Когда у меня обнаружили кисту гайморовой пазухи и сказали, что надо оперировать, мне было очень страшно. Знакомые пугали, что будут дробить чуть ли не дрелью. Я отказался от операции. Со временем киста стала давить на глаза. Испугавшись, я все же пошел на операцию. Я пожалел, что потратил четыре года на вечный насморк и еще чуть не ослеп. Надо было еще тогда согласиться на операцию. Тем более не так уж она страшна.
Вика. У меня киста, вызванная моей аллергией. Очень боюсь операцию, поэтому делаю все, что говорит врач. Промываю нос, пью антигистаминные. Пока все хорошо.
Мария. У сына каждый месяц был насморк. Лор в поликлинике поставил диагноз кисты гайморовой пазухи. Но так как еще размеры кисты небольшие и не сильно беспокоит, обходимся таблетками и каплями.
источник
В группу заболеваний дыхательной системы входит киста гайморовой пазухи. Эта патология встречается все чаще. Не нужно путать кисту с опухолью. Эти новообразования имеют разное строение. Кисты небольшой величины не представляют угрозы для человека.
Дыхательная система человека устроена сложно. Частью верхних воздухоносных путей являются придаточные пазухи. Их 4 вида: гайморовы (верхнечелюстные), лобные, решетчатые и клиновидная. Это небольшие полости, изнутри покрытые мерцательным эпителием. На их поверхности имеются железистые клетки, продуцирующие секрет. Он необходим для увлажнения воздуха.
В верхнечелюстной пазухе киста образуется наиболее часто.
В большинстве случаев новообразование локализуется в правой полости.
Она представляет собой небольшое полостное образование с жидкостью внутри и оболочкой. Киста прикреплена к стенке пазухи. Кисты бывают следующих видов:
Истинные новообразования иначе называются ретенционными. Они имеют следующие отличительные особенности:
- развиваются вследствие закупорки желез;
- могут быть множественными;
- снаружи и изнутри выстланы слизистой оболочкой.
Иногда образуются псевдокисты. Они отличаются тем, что формируются по причине разделения слизистого слоя и накопления секрета. Полость рта и верхнечелюстная пазуха граничат между собой. Отдельно выделяют одонтогенную кисту, которая образуется вследствие заболеваний зубов.
Ее рост способствует разрушению костной ткани. Новообразование крупных размеров может стать причиной смещения передней стенки челюсти и деформации лица.
Киста в левой верхнечелюстной пазухе образуется по нескольким причинам.
Наибольшее значение имеют следующие факторы:
- частые воспалительные заболевания;
- гайморит;
- хронический ринит;
- нарушение оттока секрета желез;
- болезни зубов (кариес);
- искривление носовой перегородки;
- затруднение прохождения воздушных масс;
- аллергический насморк.
Точные причины образования кисты в гайморовых пазухах не установлены. Наибольшее распространение получила теория, согласно которой, киста появляется на фоне закупорки выводных протоков желез.
Частое воспаление приводит к утолщению слизистой (гипертрофии) и нарушению оттока слизи.
Это приводит к растяжению стенок железы, что дает начало кисте. Одонтогенные новообразования появляются на фоне поражения корней зубов и опущения мягкого неба.
Ретенционная киста верхнечелюстной пазухи часто выявляется случайно при обследовании по поводу другой патологии. Небольшие новообразования не вызывают жалоб.
Больные не подозревают о наличии кисты. Первые симптомы появляются в случае инфицирования новообразования или когда оно достигнет крупных размеров.
Киста в гайморовой пазухе может проявляться следующими признаками:
- затруднением дыхания через нос с одной стороны;
- ощущением тяжести в области лица;
- давлением в глазах;
- головной болью;
- ринореей (выделениями из носа);
- болью в подглазничной области;
- асимметрией лица.
В тяжелых случаях происходит смещение глазного яблока на стороне поражения. Расположение верхнечелюстных пазух известно не каждому. Они локализуются в глуби лицевого отела черепа по бокам от носовой перегородки.
В случае проникновения инфекции и нагноения именно в этой области появляется ощущение тяжести.
При поражении гайморовой пазухи наблюдаются выделения. Чаще всего они слизистые. Реже выделяется слизь с примесью гноя. При осмотре зева секрет можно обнаружить на задней стенке глотки.
Появление сильной головной боли указывает на закупорку гайморовой пазухи. Это приводит к застою секрета и повышению давления. Киста правой гайморовой пазухи часто протекает по типу хронического синусита.
В фазу обострения наблюдаются следующие симптомы:
- головная боль;
- гнойные выделения;
- повышение температуры тела;
- боль в области лица;
- общее недомогание.
Особенность верхнечелюстной кисты в том, что она может увеличиваться. Темп роста различен, поэтому при выявлении небольшого новообразования требуется постоянное врачебное наблюдение и периодическое проведение рентгенографии.
Киста правой верхнечелюстной пазухи, в отличие от злокачественных опухолей, не образует метастазов.
По этой причине функция других органов не нарушается. Осложнения наблюдаются очень редко. Это возможно при крупном новообразовании и инфицировании. К осложнениям относятся деформация костей черепа, зрительные расстройства (диплопия), смещение глазных яблок, нагноение, некроз тканей. В запущенных случаях возможно разрушение костной ткани.
Киста верхней пазухи носа может быть выявлена только в процессе инструментального исследования.
Лабораторные анализы не представляют большой ценности. Проводятся следующие исследования:
- осмотр полости носа;
- эндоскопическое исследование;
- рентгенография черепа и придаточных пазух;
- компьютерная томография.
По показаниям делается прокол гайморовой пазухи. Это называется диагностической пункцией. Процедура требует проведения местной анестезии. В процессе пункции производится откачивание жидкости. Это процедура не только диагностическая, но и лечебная. После откачивания секрета нормализуется дыхание.
Состояние больных улучшается. Сама киста становится меньше. Лечебный эффект от пункции временный, поэтому это вспомогательный метод терапии больных.
Одонтогенная киста гайморовой пазухи может быть обнаружена с помощью компьютерной томографии. Это современный и очень эффективный метод диагностики самых разных заболеваний.
В ходе исследования врач получает послойный срез черепа. Томография помогает выявить новообразование, определить его размеры и точную локализацию. Данное исследование позволяет оценить анатомические особенности пазухи, что очень важно для последующего хирургического лечения. Наиболее доступным методом диагностики кисты является рентгенография.
При обнаружении в гайморовой пазухе кисты лечение требуется не всегда. Если состояние слизистой оболочки в норме и отсутствуют симптомы болезни, то кисту можно не удалять.
Если в процесс вовлекаются челюсть и зубы, то требуется консультация стоматолога. При одонтогенной кисте обязательно нужно устранить основную причину болезни. Для этого необходимо вылечить все зубы. Это позволяет предупредить повторное появление кисты.
При ярко выраженной клинической картине заболевания проводится хирургическое лечение. В случае развития острого гайморита вначале организуется курс антибиотикотерапии. Нередко требуется промывание пазухи и полости носа антисептическими растворами. Если киста левой верхнечелюстной пазухи локализуется на нижней стенке, то проводится микрохирургическая операция.
Прогноз при кисте благоприятный. Даже при крупном новообразовании риск развития осложнений невелик.
Немного выше десны под верхней губой делается маленький разрез. После этого вводится эндоскопическая трубка и проводится осмотр пазухи. Кисту удаляют вместе с оболочкой и содержимым. Нередко для проведения подобной манипуляции требуется общий наркоз. Если имеется киста левой гайморовой пазухи, то может потребоваться септопластика.
Это процедура, при которой проводится выпрямление носовой перегородки. В послеоперационном периоде устанавливаются тампоны. После хирургического лечения полость пазухи промывается. Делается это через соустье. Очищенный от кисты синус приводит к нормализации носового дыхания. Для того чтобы предупредить повторное появление кисты, нужно соблюдать следующие рекомендации:
- следить за состоянием ротовой полости и зубов;
- своевременно лечить кариес;
- проводить коррекцию перегородки носа в случае затруднения дыхания;
- предупреждать переохлаждения;
- в холодную погоду дышать только ртом;
- исключить травмы черепа и носа;
- лечить ринит;
- обращаться к врачу при первых жалобах.
К последствиям кисты относятся синдром обструктивного апноэ, смещение глазных яблок, кислородное голодание тканей, некроз, хронический синусит. Таким образом, киста встречается очень часто у взрослых и детей и не представляет опасности.
источник