В конце XIX века был разработан метод, который позволял определить возможное воспаление брюшины. С разницей в один год он был описан немецким хирургом и ученым-врачом из России. По их фамилиям метод получил название – симптом Блюмберга-Щеткина. Применяется он и по сей день хирургами по всему миру, является эффективным диагностическим приемом. Он помогает определить острый аппендицит, перитонит и некоторые другие острые воспалительные заболевания брюшной полости.
Ценность метода заключается в возможности определить воспалительные процессы в области брюшины на первых этапах обследования, просто пальпируя ее пальцами. Пальпация – ручное обследование больного с помощью надавливаний на живот с разной степенью интенсивности, а проявление симптома Блюмберга-Щеткина характеризуется резким усилением боли. Врач при обследовании иногда определяет напряженность мышц живота по всей площади или отдельных участков.
Применяют метод в экстренной хирургии для проведения первичного осмотра. Он помогает сразу же выявить такие заболевания: аппендицит, прободение, перитонит брюшной полости, холецистит. Если есть непроходимость кишечника, то синдром может не проявляться или быть слабо выраженным при кровоизлияниях. Существуют и другие болезни, которые помогает выявить такой метод диагностики:
- пневмония;
- панкреатит (воспаление поджелудочной);
- уремия;
- острый панкреатит;
- инфаркт миокарда;
- гематома стенок живота.
Во время пальпации живота врач нажимает с помощью пальцев на разные участки с последующим быстрым снятием руки. Пациент может ощущать усиление боли во время надавливания, и если при отрыве руки боль становится резкой, синдром Щеткина-Блюмберга считают положительным. Когда болевые ощущения лёгкие, не резкие, симптом не исключают, но он считается сомнительным. При отсутствии неприятных проявлений синдром признается отрицательным.
Когда в клинику поступает пациент в тяжелом состоянии, крайне важно поставить предварительный диагноз, от которого зависит дальнейшие лечение и действия врачей. Если взрослый человек способен относительно точно описать место возникновения боли, характерные особенности, то ребенок может не понимать этих тонкостей. С помощью пальпации и реакции на симптом Щеткина-Блюмберга можно диагностировать признаки следующих заболеваний:
- При перитоните. Патогенез заболевания характеризуется тяжелым общим состоянием организма на фоне раздражения висцерального и париетального листка брюшины. При развитии недуга показателен положительный результат на симптом Щеткина-Блюмберга. Если наблюдает «доскообразный живот» (напряжение передней мышцы брюшины) синдром может быть сомнительным. Такая же реакция на метод наблюдается на поздних стадиях. При отрицательном результате на метод болезнь, как правило, исключается.
- Боль при аппендиците. Патогенез характеризируется приступом боли в животе без явных на то причин. Сперва четкой локализации не ощущается, но часто отмечают неприятные ощущения в области пупка и подложечной части. Прорвавшийся гнойный аппендицит угрожает жизни человека. При остром аппендиците боль смещается в правую подвздошную область, переходя в хроническое состояния с нерегулярными приступами рвоты, озноба, сухости во рту, повышенной температурой. При положительном симптоме Блюмберга-Щеткина при данном заболевании важно определить локализацию боли, ее характер, выраженность. Сомнительный результат предполагает проведение дополнительных исследование и исключение острой фазы аппендицита.
- При холецистите. Болезнь проявляет себя резко, характеризуется сильной, постоянной болью в области живота, которая далее становится все сильнее. Причиной недуга является воспалительный процесс в желчном пузыре. К симптомам заболевания относят постоянную тошноту, частую рвоту, которая не приносит облегчения. При положительном синдроме Щеткина-Блюмберга определяют вовлеченность брюшины в воспалительный процесс.
источник
Кисты аппендикса носят преимущественно слизистый характер (мукоцеле), реже встречаются водянка и пневматоз червеобразного отростка.
Содержимым слизистых кист является густая, прозрачная, студневидная масса с положительной реакцией на муцин или серозная жидкость, в которой иногда обнаруживают примесь крови, в связи с чем содержимое приобретает темный цвет. Некоторые кисты содержат различной величины — от икринок до горошины — зерна, которые частично спаяны между собой небольшим количеством слизи (микоглобулез червеобразного отростка).
Впервые слизистая киста червеобразного отростка была описана Рокитанским в 1842 г. Термин «мукоцеле» был предложен для этих кист Фере в 1877 г.
Кисты аппендикса относятся к доброкачественным образованиям, однако клиническое их значение неизмеримо возрастает в связи с таким серьезным и нередким осложнением, каким является прорыв кисты и выход слизистых масс в брюшную полость с последующим реактивным воспалением и образованием так называемого слизевика (псевдомиксомы) брюшной полости, течение которого очень злокачественно и может повлечь за собой смерть.
Развитие псевдомиксомы из лопнувшей кисты червеобразного отростка описал в 1901 г. Е. Френкель. До этого единственным источником псевдомиксомы считали кисту яичника.
Различают полные кисты червеобразного отростка, когда полостью кисты служит вся длина просвета отростка, и интрамуральные — при образовании кисты за счет выпячивания части стенки отростка. По мнению большинства авторов, слизистые кисты имеют ретенционную природу, правда, объяснить возникновение так называемых открытых кист с точки зрения ретенционной теории невозможно.
Размеры кист варьируют от небольших (2-5 см в диаметре) до гигантских (67 см в окружности).
В стенке кистозно измененного отростка при гистологическом исследовании отмечают картину атрофии и склероза мышечного слоя, иногда полное отсутствие слизистой оболочки и фолликулов. Стенка аппендикса в большинстве случаев истончена.
Кисты червеобразного отростка — редкое заболевание. Г. И. Варновицкий сообщает, что в доступной ему литературе упоминается о 500 случаях этого заболевания. По его данным, мукоцеле встречается в 0.15% всех аппендэктомий (по различным статистикам — 0,08-0,35%). В. М. Грубник на 1473 оперированных по поводу аппендицита наблюдал двух таких больных. И. С. Каледину и Э. К. Дуплик на 2842 аппендэктомий при острых аппендицитах встретилось четыре случая кист червеобразного отростка (0,14%).
По нашим наблюдениям, на 755 аппендэктомий встретилось два случая слизистых кист аппендикса.
Клиника кист червеобразного отростка совпадает с картиной хронического или острого аппендицита.
Как при воспалении аппендикса, так и в случаях аппендикулярных кист больные отмечают различной интенсивности боли в правой подвздошной области или под ложечкой, реже — по всему животу. Некоторые авторы указывают, что боли возникали или усиливались при резких движениях. Последнее замечание больше относится к тем случаям, где обнаружены кисты значительных размеров.
Отмечены диспептические явления в виде отрыжки, тошноты, рвоты, ухудшения аппетита. При объективном обследовании таких больных обнаруживаются симптомы Щеткина-Блюмберга, Ровзинга, Ситковского, Крымова, Михельсона. Перечисленные выше признаки, естественно, при данном заболевании специфичности не имеют. Более достоверным симптомом, дающим возможность заподозрить мукоцеле, является пальпаторно определяемая опухоль в правой подвздошной области. Однако ценность этого симптома в значительной мере снижается при выраженном напряжении мышц передней брюшной стенки.
Имеются данные об успешных случаях рентгенологической диагностики аппендикулярных кист.
Кисты червеобразного отростка могут вызывать другие заболевания, и тогда в клинической картине преобладают признаки этих заболеваний. О. И. Вайсфельд, В. А. Малхасян и О. К. Хачатрян, И. М. Попов описали больных, которые оперировались по поводу кишечной непроходимости, вызванной кистой червеобразного отростка.
В доступной нам литературе мы только один раз встретили описание случая перекручивания кисты червеобразного отростка. Учитывая исключительную редкость такого серьезного осложнения, каким является перекручивание ножки кистомы червеобразного отростка, мы решили поделиться своим наблюдением.
Больная И., 50 лет, поступила в хирургическое отделение райбольницы в 20 час. 30/IV. с жалобами на сильные боли внизу живота, особенно над лобком и в правой подвздошной области, ознобы, высокую температуру, тошноту, рвоту, общую слабость.
Боли в животе беспокоят в течение последних 6-7 лет, носят приступообразный характер, появляются или усиливаются при ходьбе, внезапных поворотах туловища и резких движениях во время физической работы. За два года до этого обратилась за медицинской помощью, была обследована гинекологом, который установил диагноз: кистома яичника и предложил оперативное лечение, от которого больная отказалась.
За день до поступления — 29/IV во время побелки квартиры больная вновь почувствовала боли внизу живота, интенсивность которых постепенно нарастала. К утру следующего дня боли не прекратились, появились тошнота, рвота, в связи с чем вынуждена была слечь и вызвать скорую помощь.
Объективно: пульс 112 ударов в 1 мин., удовлетворительного наполнения, ритмичен, напряжен, АД — 140 и 85 мм рт. ст.
Живот несколько вздут, правая его половина отстает при дыхании. При пальпации — защитное напряжение мышц и болезненность в правой подвздошной области и над лобком. Здесь же резко положителен симптом Щеткина-Блюмберга. Симптом Пастернацкого нечеткий справа. Температура — 39° С. Наружные половые органы, как у рожавшей. Слизистая влагалища — розового цвета. Шейка матки в зеркалах чистая, цилиндрической формы. Положение и размеры матки не определены из-за сильной болезненности и напряжения передней брюшной стенки. В области правых придатков определяется резко болезненная напряженная опухоль, величиной с головку новорожденного, значительно выпячивающая задний и боковой своды влагалища.
Предварительный диагноз: киста правого яичника с перекручиванием ножки.
30/IV в 21 час. 30 мин. операция — нижняя срединная лапаротомия.
Операционное поле обработано по Пирогову. Обезболивание (эфирно-кислородный наркоз). Срединным разрезом от пупка до лона послойно вскрыта передняя брюшная стенка. По вскрытии брюшной полости выделилось значительное количество серозно-геморрагического выпота, отмечается отечность и гиперемия париетальной брюшины. В рану предлежит сальник, нижний край которого фиксирован в малом тазу, где определяется большая, туго-эластической консистенции опухоль. Опухоль с трудом вывихнута в разрез после разделения сращений с нижним краем сальника. Она представляет собой кистозное образование серовато-белого цвета на широкой ножке, которая перекручена вокруг оси на 360°. Брюшина, покрывающая опухоль, гиперемирована, отечна. Основанием ножки является слепая кишка. Дистальная часть опухоли имеет диамето 15 см, окружность — 37 см. Проксимальный отдел отграничен от слепой кишки неглубокой круговой бороздкой Диаметр его составляет 6,5 см. Червеобразный отросток обнаружить не удалось. На границе со слепой кишкой опухоль отсечена. Содержимое кистозного образования представляет собой однородную, студневидную, не совсем прозрачную желтовато-белого цвета массу. Полость, кисты сообщается отверстием, размером в 2,5 см, с просветом слепой кишки, откуда выделяется содержимое слизистого характера. Произведена резекция верхушки слепой кишки. При обследовании матки и придатков патологии не обнаружено. Брюшная полость дренирована, резиновой трубкой. Послойные швы на рану. Асептическая повязка. Через резиновый дренаж в брюшную полость введено 600 тыс. ед. пенициллина, 750 тыс. ед. колимицина.
Послеоперационный период протекал без осложнений. Рана зажила первичным натяжением.
Удаленная киста исследована в областной патогистологической лаборатории. Патогистологический диагноз — острый воспалительный процесс в стенке кистозно перерожденного аппендикса.
Больная обследована через три месяца после выписки. Чувствует себя здоровой .
Наше наблюдение представляет интерес и в том отношении, что здесь мы встретились с так называемой открытой кистой червеобразного отростка, когда проксимальная часть кистозно измененного аппендикса свободно сообщается со слепой кишкой. Для объяснения природы таких кист ретенционная теория неприменима. В таких случаях, по-видимому, имеет место настоящий опухолевый рост.
источник
1. Симптом Кивуля – при перкуссии можно услышать тимпанический звук с металлическим оттенком над растянутой петлей кишечника.
Симптом Кивуля характерен для острой кишечной непроходимости.
2. Вильмса симптом падающей капли (М. Wilms) звук падающей капли жидкости, определяющийся аускультативно на фоне шумов перистальтики при непроходимости кишечника.
3. «шум плеска», описанный И.П.Скляровым (1923). Этот симптом выявляется при легком боковом сотрясении брюшной стенки, может быть локализованным или определяться по всему животу. Появление данного феномена свидетельствует о наличии перерастянутой паретичной петли, заполненной жидкостью и газом. Матье (Mathieu) описал появление шума плеска при быстрой перкуссии надпупочной области. Некоторые авторы считают появление шума плеска признаком запущенности илеуса и при обнаружении его считают показанной экстренную операцию.
4. Симптом Ровзинга: признак острого аппендицита; при пальпации в левой подвздошной области и одновременном надавливании на нисходящий отдел ободочной кишки давление газов передается на илеоцекальную область, что сопровождается болью.
Причина симптома Ровзинга: происходит перераспределение внутрибюшного давления и раздражение интерорецепторов воспаленного аппендикса
5. Симптом Ситковского: признак аппендицита; при положении больного на левом боку в илеоцекальной области появляется боль.
Причина симптома Ситковского: раздражение интерорецепторов в результате натягивания брыжжейки воспаленного аппендикса
6. Симптом Бартомье-Михельсона: признак острого аппендицита; болезненность при пальпации слепой кишки, усиливающаяся при положении на левом боку.
Причина симптома Филатова, Бартемье — Михельсона: натяжение брыжейки аппендикса
7. Описание симптома Раздольского — болезненность при перкуссии в правой подвздошной области.
Причина симптома Раздольского: раздражение рецепторов воспаленного аппендикса
8. Куллена симптом — ограниченный цианоз кожи вокруг пупка; наблюдается при остром панкреатите, а также при скоплении крови в брюшной полости (чаще при внематочной беременности).
9. Симптом Грея Турнера — появление подкожных кровоподтеков на боках. Этот симптом проявляется через 6— 24 месяцев после забрюшинного кровоизлияния при остром панкреатите.
10. Симптом Дальримпля – расширение глазной щели, которое проявляется появление белой полоски склеры между верхним веком и радужной оболочкой глаза, обусловленное повышением тонуса мышцы, поднимающей веко.
Симптом Дальримпля характерен для диффузного токсического зоба.
11. Симптом Мэйо — Робсона (болезненность в точке поджелудочной железы) Определяется болезненность в области левого реберно-позвоночного угла (при воспалении поджелудочной железы).
12. Симптом Воскресенского: признак острого аппендицита; при быстром проведении ладонью по передней брюшной стенке (поверх рубашки) от правого реберного края вниз больной испытывает боль.
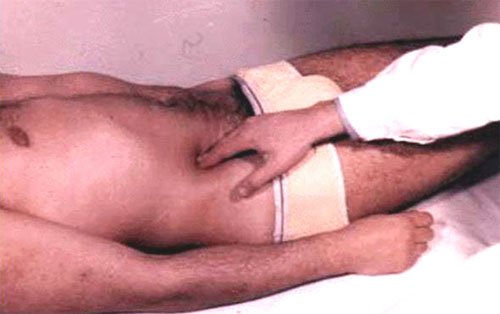
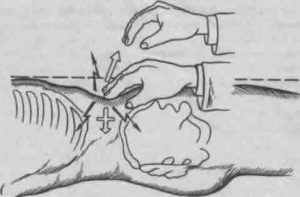
13. Симптом Щеткина-Блюмберга: после мягкого надавливания на переднюю брюшную стенку резко отрывают пальцы. При воспалении брюшины возникает болезненность, большая при отрывании исследующей руки от брюшной стенки, чем при надавливании на нее.
14. Симптом Кера (1): признак холецистита; боль при вдохе во время пальпации правого подреберья.
15.Симптом Калька- болезненность при перкуссии в проекции желчного пузыря
16. Симптом Мерфи: признак о. холецистита; больной в положении на спине; кисть левой руки располагается так, чтобы большой палец поместился ниже реберной дуги, приблизительно в точке расположения желчного пузыря. Остальные пальцы руки — по краю реберной дуги. Если попросить больного сделать глубокий вдох, то он прервется, не достигнув вершины, из-за острой боли в животе под большим пальцем.
17. Симптом Ортнера: признак о. холецистита; больной в положении на спине. При постукивании ребром ладони по краю реберной дуги справа определяется болезненность.
18. Симптом Мюсси-Георгиевского (френикус-симптом): признак о. холецистита; болезненность при надавливании пальцем над ключицей между передними ножками m. SCM.
19. Лагофтальм (от греч. lagoos — заячий, ophthalmos — глаз), заячий глаз, — неполное смыкание век вследствие мышечной слабости (обычно признак поражения лицевого нерва), при котором попытка прикрыть глаз сопровождается физиологическим поворотом глазного яблока вверх, пространство глазной щели занимает лишь белковая оболочка (симптом Белла). Лагофтальм создает условия для подсыхания роговицы и конъюнктивы и развития в них воспалительного и дистрофического процессов.
Причиной поражения лицевого нерва, приводящего к развитию лагофталь-ма, обычно являются невропатия, неврит, а также травматическое повреждение этого нерва, в частности в процессе операции по поводу невриномы VIII
черепного нерва. Невозможность смыкания век иногда наблюдается у тяжелобольных людей, особенно у детей младшего возраста.
Наличие паралитического лагофтальма или невозможность закрыть глаза по другой причине требует мер, направленных на профилактику возможного поражения глаза, прежде всего его роговицы (искусственная слеза, антисептические капли и мази на конъюнктиву глаз). В случае необходимости, которая особенно вероятна при поражении лицевого нерва, сопровождающегося сухостью глаза (ксерофтальмией), может оказаться целесообразным временное сшивание век — блефарорафия.
20. Симптом Валя: признак непроходимости кишечника; локальный метеоризм или выпячивание проксимального отдела кишечника. Валь (1833-1890) — немецкий хирург.
21. Симптом Грефе, или задержка века, — один из основных признаков тиреотоксикоза. Он выражается в неспособности верхнего века опускаться при опускании глаз вниз. Для выявления этого симптома надо поднести палец, карандаш или другой предмет на уровень выше глаз пациента, а затем опускать его вниз, следя за движением его глаз. Этот симптом проявляется, когда при движении глазного яблока книзу между краем века и краем роговой оболочки появляется белая полоска склеры, когда одно веко опускается медленнее другого или когда оба века опускаются медленно и при этом дрожат (см. Определение симптома Грефе и двустороннего птоза). Задержка века происходит из-за хронического сокращения мышцы Мюллера в верхнем веке.
22. Симптом Керте – появление болезненности и резистентности в зоне расположения тела поджелудочной железы (в эпигастрии на 6-7 сантиметров выше пупка).
Симптом Керте характерен для острого панкреатита.
23. Симптом Образцова (псоас-симптом): признак хронического аппендицита; усиление боли во время пальпации в илеоцекальной области при приподнятой правой ноге.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8160 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Симптом Щёткина-Блюмберга – это один из основных признаков раздражения брюшины, определяемый при пальпации живота. В 75% случаев он указывает на острую хирургическую патологию, при которой необходима операция. Этот симптом в начале ХХ века практически одновременно описали двое учёных: немецкий врач Блюмберг и русский акушер Щёткин.
Всем пациентам с жалобами на боли в животе обязательно проводят пальпацию передней брюшной стенки с определением симптома Щёткина-Блюмберга.
-
осмотр проводят на твёрдой кушетке без подушки;
- пациента просят лечь на спину, согнуть ноги в коленях и постараться расслабиться;
- дышать нужно неглубоко, ровно, спокойно, так как при глубоком дыхании усиливается напряжение мышц живота;
- врач начинает пальпацию с наименее болезненных участков, определяет самую чувствительную область;
- затем медленно, аккуратно надавливает на живот в зоне наибольшей болезненности в течение 2-3 секунд и резко убирает руку.
Возможны следующие варианты:
- Симптом положительный – в момент отнятия руки боль в животе резко усиливается. Пациенты иногда даже вскрикивают. Такая реакция означает раздражение брюшины. Вероятно острое хирургическое заболевание. Пациента обязательно госпитализируют, для уточнения диагноза проводят дополнительное обследование.
- Симптом отрицательный – при отнятии руки интенсивность болевых ощущений не меняется. Данных за острую хирургическую патологию нет.
- Сомнительный результат – пациент не может чётко определить, усилилась боль или нет. Сомнительный симптом Щёткина Блюмберга бывает при избыточном весе, асците (скоплении жидкости в брюшной полости), сильном напряжении мышц живота, а также в поздней стадии перитонита из-за гибели нервных окончаний брюшины.
Брюшина – это тонкая оболочка, выстилающая стенки и органы брюшной полости изнутри. При воспалении, повреждении, перфорации какого-либо органа в патологический процесс вовлекается и брюшина, развивается перитонит. Из-за раздражения нервных рецепторов возникают сильные боли в животе, становится положительным симптом Щёткина.
-
Аппендицит – самая частая причина перитонита; инфекция с изменённого червеобразного отростка распространяется на брюшину.
- Острый калькулёзный холецистит – воспаление желчного пузыря, связанное с желчекаменной болезнью.
- Заболевания поджелудочной железы – острый панкреатит (воспаление), кисты и некроз.
- Прободная язва 12-перстной кишки и желудка – образование сквозного отверстия на месте язвенного дефекта. Излитие желудочного или кишечного содержимого в брюшную полость приводит к перитониту.
-
Патологические процессы в кишечнике – воспаление и перфорация дивертикулов толстой кишки, перфорация язв и опухолей, острая непроходимость кишечника.
- Травматическое повреждение – ножевые и огнестрельные ранения, закрытые травмы живота при ДТП, падении, ударах.
- Гинекологические заболевания – гнойное воспаление маточных труб, разрыв кисты яичника, внематочная беременность.
- Забрюшинный воспалительный процесс – при нагноении околопочечной и тазовой клетчатки может поражаться и брюшина.
- Послеоперационный перитонит – инфицирование и механическое повреждение брюшины во время операции, перфорация матки при аборте.
- Псевдоабдоминальный синдром – боли в животе и симптомы раздражения брюшины, не связанные с патологией органов брюшной полости. Описано более 70 заболеваний, вызывающих этот синдром. Самые частые из них: пневмония с вовлечением плевры, инфаркт миокарда, переломы ребёр, сахарный диабет, тяжёлая почечная недостаточность.
При воспалении какого-либо органа симптом Щёткина-Блюмберга определяется локально, т.е. только в его проекции: например, при аппендиците – справа снизу, при холецистите – в правом подреберье. При разлитом перитоните, вызванном перфорацией кишечника или желудка, поражается вся брюшина, и живот будет болезненным во всех отделах.
Пациенты с болями в животе и положительным или сомнительным симптомом Щёткина-Блюмберга обследуются в хирургическом стационаре. План мероприятий зависит от предварительного диагноза, который ставят после подробного расспроса и осмотра.
-
Общий анализ крови – резко увеличено количество нейтрофильных лейкоцитов, СОЭ, при кровотечении снижен гемоглобин и число эритроцитов.
- Биохимия крови – повышение С-реактивного белка, фибриногена, сиаловых кислот.
- Общий анализ мочи – выявляют лейкоциты, клетки эпителия, белок.
- Анализ мочи на амилазу – уровень амилазы повышается при остром воспалении поджелудочной железы.
- УЗИ органов брюшной полости и малого таза – выявляют камни в желчном пузыре, почках, кисты, абсцессы, опухоли, жидкость в брюшной полости.
-
Обзорная рентгенограмма живота – определяют наличие газа в брюшной полости при перфорации органа, уровни жидкости при кишечной непроходимости.
- Диагностическая лапароскопия – малоинвазивное хирургическое вмешательство, осмотр брюшной полости изнутри с помощью видеооборудования. Проводят, когда не получается установить диагноз другими методами.
- Консультация специалистов по показаниям: терапевта, гинеколога.
| Заболевание | Локализация боли при симптоме Щеткина-Блюмберга | Другие диагностические критерии |
| Аппендицит | правая подвздошная область |
|
| Холецистит | правое подреберье |
|
| Панкреатит | левое подреберье, эпигастральная область |
|
| Перфорация язвенного дефекта желудка или 12-перстной кишки | весь живот |
|
| Внематочная беременность | весь живот |
|
После постановки диагноза определяют тактику лечения. Если положительный симптом Щёткина-Блюмберга связан с острым хирургическим заболеванием, выполняют операцию.
источник
Под кистой яичника понимают доброкачественного типа новообразование в виде полости жидкого содержимого, возникающее вследствие опухолевого процесса. Чаще всего данный диагноз киста левого яичника ставят женщинам детородного возраста, реже такую патологию выявляют у представительниц прекрасного пола за пятьдесят.
Ежемесячно в яичнике здоровой женщины формируется небольшой пузырек, названный доминантным фолликулом или фолликулом Графа.

Исходя из медицинской практики киста левого яичника формируется в силу малоизученных факторов. Например, образование дермоидной кисты слева происходит при нарушении эмбрионального развития тканей, в результате гормональной перестройки организма периода полового созревания, с наступлением климакса или после травмы живота.
Явление поликистоза относят к проблемам гормонального типа. Наряду с инсулинорезистентностью (чувствительность к инсулину отсутствует) происходит активизация продуцирования инсулина поджелудочной железой. Как известно, инсулин – гомон, отвечающий за усвояемость и содержание глюкозы в крови. В результате переизбытка инсулина в яичниках повышается уровень мужских гормонов (андрогенов), препятствующих созреванию яйцеклетки и ее выходу наружу.
Частые причины кисты левого яичника:
- раннее наступление первых месячных (до 11 лет);
- патологии, касающиеся фолликулярного созревания;
- эндокринные проблемы (дисбаланс гормонального фона, гипотиреоз);
- проведенные ранее аборты;
- нарушения менструации (нерегулярность цикла и т.п.);
- присутствие в анамнезе предыдущих кистозных форм;
- применение тамоксифена в борьбе с раком груди;
- инфекционные заболевания половых органов;
- воспаления яичников/маточных труб;
- ранее перенесенные операции на органах малого таза.

Ежемесячно в яичнике здоровой женщины формируется небольшой пузырек, названный доминантным фолликулом или фолликулом Графа.
Данная природная киста служит средой для вызревания яйцеклетки. К середине месячного цикла доминантный фолликул лопается, обеспечивая яйцеклетке доступ к маточной трубе для возможного оплодотворения. На месте фолликула формируется желтое тело, основная задача которого – поддержание гормонального фона для полноценного вынашивания.
Причины, по которым фолликул не разрывается и постепенно увеличивается с накоплением жидкости, до конца не выявлены. Такой процесс носит название фолликулярная/ретенционная киста. В некоторых случаях само желтое тело преобразовывается в кисту. Две данные патологии занимают 90% клинической практики и входят в группу функциональных (физиологических) образований. Подобные кисты обнаруживаются на одном из яичников, могут достигать в диаметре пяти и более сантиметров. Спустя несколько недель либо месяцев доброкачественное новообразование способно исчезнуть самостоятельно.
Киста левого яичника или правого формируется параллельно с патологическими состояниями яичников:
- причиной геморрагического образования является кровоизлияние в функциональную кисту, что сопровождается тупым, тянущим болевым синдромом низа живота (соответствующей стороны);
- дермоидные процессы характеризуются наличием волос, хрящей, костных структур преимущественно одного из яичников. Это происходит по причине того, что клетки, служащие для формирования других органов, проникают в полость яичника. Такая патология зачастую требует хирургического лечения;
- эндометриоидные кисты содержат кровь, проникающую в яичник при разрушительном воздействии эндометриоза. Заболевание проявляет себя болями менструального характера, а также безрезультатными попытками зачать малыша;
- цистаденомы – достигают гигантских размеров (до 30см), никак не проявляют себя;
- синдром поликистозного яичника (СПКЯ) – наиболее распространенное заболевание, проявляющее себя разрастанием множественных кист различного диаметра. Сопровождается сбоем цикла, увеличением числа мужских половых гормонов, бесплодием;
- поражение раком – проявляется медленным ростом кистозных образований.

Нередко кистозные образования развиваются бессимптомно. О присутствии функциональной кисты (исходя из практики, они занимают 90% всех клинических случаев) женщина узнает на плановом осмотре либо при других исследованиях. Дискомфортные ощущения появляются в ситуациях, когда функциональная киста вырастает до внушительной величины.
Выделяют следующие симптомы кисты левого яичника:
- боль тянущего типа, преимущественно слева внизу живота;
- появление необильных истечений из влагалища, не относящихся к менструации;
- острый болевой синдром, приходящийся на середину менструации, низа живота (зачастую слева), за которым следуют мажущего вида влагалищные выделения; •
- болезненность внизу живота, пик которой наблюдается после физического нагружения либо полового акта;
- состояние тошноты;
- нерегулярные месячные;
- появление необходимости к частым ложным позывам к мочевыведению и дефекации;
- запоры;
- рост массы тела;
- увеличение температуры до 39 С;
- ощущение давления изнутри, напряжения в брюшной области;
- тахикардия.
Киста левого яичника может проявить себя вздутием/увеличением живота, чувством наполненности или распирания. Синдром поликистозного яичника нередко сопровождается чрезмерным волосяным покровом на лице, обильным выделением кожного сала, угревой сыпью, проблемами сердечно-сосудистого характера.


Лютеиновое кистозное новообразование или киста желтого тела левого яичника образуется из желтого тела в корковом слое яичника.
Желтое тело представляет собой эндокринные клетки, оставшиеся после лопнувшего фолликула, продуцирующие прогестерон и отмирающие с приближением новой овуляции.
Если желтое тело своевременно не регрессирует, в нем нарушается кровообращение, в результате чего образуется кистозная полость. Если верить общей клинической практике такое новообразование встречается в 2-5% случаев.
Что же собой представляет киста желтого тела левого яичника и каковы причины ее появления? Лютеиновая киста вырастает до 8см, заполнена красновато-желтоватой жидкостью, характеризуется ровной округлой поверхностью. Факторы влияющие на рост образования изучены мало. Среди главных причин медики выделяют: гормональную нестабильность, проблемы с кровообращением. Причем киста левого яичника может сформироваться как в течение беременности, так и без нее.
Спровоцировать формирование кисты могут:
- лекарственные вещества, симулирующие выход яйцеклетки из фолликула;
- применение препаратов с целью подготовки экстракорпорального оплодотворения (например, кломифен цитрат);
- использования фармакологических средств экстренной контрацепции;
- чрезмерное психическое или физическое переутомление;
- увлечение диетами, неправильное питание;
- наличие частых либо хронических болезней маточных труб, яичников;
- частое прерывание беременности.
Клинически киста желтого тела не имеет никаких проявлений. Нередко она проходит сама собой, оставляя женщину в полном неведении.
Лютеинового типа кисты, как правило, не перерастают в злокачественные образования.

Эндометриозом называют прорастание ткани, из которой состоит слизистая матки, в близлежащие органы. Размер эндометриоидной кисты колеблется от 0.6 до 10 см. По своей структуре данный тип кисты напоминает прочную капсулу 0.2-1.5 см толщиной со спайками на поверхности. Полость кисты заполнена содержимым коричневого цвета, представляющего собой остатки крови, выделяемые при месячных, как в маточной полости.
Причины, по которым развивается эндометриоидная киста левого яичника, до конца не изучены и сводятся к ряду теорий, среди которых выделяют:
- механизм обратного попадания клеток маточной полости в маточные трубы в ходе менструации;
- «занос» клеток маточной оболочки в яичник в процессе хирургической манипуляции;
- проникновение эпителия в зону яичника по средствам лимфы/крови;
- расстройства гормонального характера, дисфункции яичников, гипоталамуса, гипофиза;
- проблемы иммунного вида.
Симптоматика заболевания отличается острой болью ноющего типа, увеличивающейся периодически, отдающей в поясничную зону и прямую кишку, обостряющейся в период менструации.
Эндометриоидная киста левого яичника и правого яичника классифицируются на стадии:
- первая – появляются новообразования в виде одиночных точек;
- вторая – киста дорастает до малой/средней величины, выявляются спайки тазовой области (без поражения прямой кишки);
- третья – кистозные образования до 6 см. формируются на двух яичниках (и слева, и справа). Эндометриоидные процессы проявляются на матке и маточных трубах, стенках тазовой области. Спайки охватывают кишечную зону;
- четвертая – эндометриоидные кисты достигают максимальных размеров, патологический очаг переходит на близлежащие органы.
Данный тип кисты может не иметь выраженной симптоматики. Пациентки с подобной патологией обращаются к специалисту только при невозможности зачать ребенка. При этом необходимо изначально избавиться от кисты, а затем планировать зарождение новой жизни.

Фолликулярного вида киста – это не что иное, как фолликул увеличенного размера с тонкой стенкой капсулы, заполненный жидкостью. Размер такого новообразования не более 8 см. Данный тип кистозного образования чаще всего обнаруживается у девушек периода полового созревания.
Фолликулярная киста левого яичника встречается с одинаковой частотой, как и правого. Размеры таких кист не более 6 см. При их формировании может не наблюдаться никакой симптоматики. В редких случаях имеется увеличение женского гормона – эстрогена. Клиническую картину дополняют нерегулярные менструации, кровотечения ациклического типа, внизу живота отмечается ноющая боль.
Если фолликулярная киста имеет размер свыше 7 см, то существует опасность перекрута ножки с сосудами и нервными окончаниями. Процесс сопровождается острым болевым синдромом в животе, а состояние пациентки резко ухудшается, что требует немедленной госпитализации.
При овуляции (в середине цикла) возможен разрыв кисты, который характеризуется сильнейшими болями. Подобное новообразование не препятствует возможной беременности. Следует отметить, что в процессе гормональной перестройки фолликулярного вида образование проходит самостоятельно ближе к 20 неделе вынашивания. Однако ситуация требует непрерывного гинекологического контроля.
Лечение основывается на применении гормональных препаратов (эстроген или гестаген) до двух месяцев. Если консервативная терапия не дает результатов, это является поводом к оперированию.
Женщина с эндометриозным образованием в полости яичника длительное время не может зачать, что является единственным поводом обращения к специалисту, так как данная киста никак себя не обнаруживает. Задумываться о беременности желательно после удаления кистозного образования.
Эндометриозная киста левого яичника при беременности не служит противопоказанием к родам только в тех случаях, когда имеет небольшие размеры и не сдавливает близлежащие органы. Эндометриоидные гетеротопии напротив создают угрозу прерывания беременности, поэтому требуют непрестанного врачебного наблюдения.
Фолликулярного типа киста в период вынашивания может пройти самостоятельно, но также требует повышенного контроля.
Серозное образование на яичнике до 3см не оказывает влияния на развитие плода и течение беременности, что нельзя сказать про кистомы больших размеров. Уже с 12 недели вынашивания, когда матка активно растет и поднимается в область живота, существует опасность перекрута кистозной ножки. Патологическое состояние устраняется хирургическим путем, что нередко провоцирует выкидыш.
Муцинозная киста левого яичника малого размера повышает риск невынашивания и экстренных ситуаций, приводящих к хирургическому вмешательству. Женщине следует удалить муцинозное новообразование, пройти двух месячную реабилитацию и только потом планировать зачатие.
Лютеиновое образование или киста желтого тела при беременности является необходимым источником для поддержания нормального уровня гормонов, отвечающих за сохранность беременности и атрофирующееся к 18 неделе вынашивания. А вот отсутствие данного новообразования является поводом для беспокойства и грозит самопроизвольным прерыванием беременности.

Процесс овуляции сопровождается формированием на поверхности яичника полости с созревшей яйцеклеткой. После выхода яйцеклетки полость самостоятельно исчезает. По неясным для медицины причинам яйцеклетка не высвобождается или в полость нагнетается жидкость. Так возникает доброкачественного вида опухоль – функциональная киста левого яичника/правого яичника. Само название кистозного образования указывает на основные факторы-провокаторы патологии – дисфункция яичников и сбой гормональной сферы.
К предрасполагающим причинам заболевания относят частые воспаления половой сферы, длительные стрессовые состояния и физическое переутомление, перегрев или переохлаждение организма.
Функциональная киста различается по типу нарушений и фазы цикла на:
- фолликулярную – разрыв фолликула не происходит, яйцеклетка не выходит наружу. Полость заполняется жидким содержимым, а не клетками желтого тела. Фолликул превращается в 60 мм кисту;
- лютеиновую – образуется непосредственно за овуляцией (фолликул лопнул, яйцеклетка вышла), когда формируется киста желтого тела с жидкостью внутри либо с примесью крови.
Функционального типа опухоли не относятся к злокачественным и не имеют выраженной симптоматики, если не достигают огромных размеров. Основные жалобы включают сбои менструального цикла (продолжительные месячные либо их задержку), мажущего типа выделения середины цикла. Болевые ощущения слева внизу живота проявляют себя при значительном увеличении функциональной кисты левого яичника.
К распространенным осложнениям относят:
- перекрут кистозной ножки;
- разрыв новообразования при половом акте/физической нагрузке;
- кровоизлияние в кистозную полость.
Кисты функционального типа проходят обычно сами, но могут потребовать оперативного вмешательства.

Новообразование, имеющее две камеры, называется двухкамерная киста левого яичника. Подобная патология возникает в процессе гормональных нарушений, в виду стрессов и чрезмерных перегрузок физического/психического плана.
Заболевание опасно высокой вероятностью перекрута кистозной ножки, разрыва образования с излиянием его содержимого в зону живота, что влечет за собой воспалительный процесс (перитонит).
Двухкамерная киста левого яичника зачастую развивается со слабовыраженными или отсутствующими симптомами. К характерным жалобам пациенток с двухкамерной кистой относят:
- слабость;
- резкая болезненность низа живота;
- проблемы с менструальным циклом;
- не возможность забеременеть.
Киста любого типа может состоять из 2-х, 3-х, иногда более камер. Медицина до сих пор не может дать точного объяснения о причинах появления данных образований. Двухкамерные кисты обнаруживают у женщин любого возраста, различного образа жизни.
Оптимальным методом профилактики гинекологи считают плановые осмотры, позволяющие выявить кистозное новообразование на ранней стадии и применить щадящее лечение без применения хирургических средств.

Истинная или ретенционная киста левого яичника формируется в результате скопления секреторной жидкости в капсуле/протоке органа. В зависимости от структуры такие образования подразделяют на фолликулярные, эндометриоидные, параовариальные и кисты желтого тела. Основной отличительной характеристикой данного новообразования является отсутствие пролиферации, т.е. увеличения за счет клеточного размножения ткани.
Такой недуг встречается у пациенток любой возрастной группы, нередко представляет собой врожденный порок периода внутриутробного развития, когда стенки протоков сращиваются.
Выраженной симптоматики ретенционная киста левого яичника не имеет. Жалобы сводятся к различным по интенсивности болям и задержку месячных. Осложнения в виде кровоизлияния, перекрута ножки сопровождаются сильным болевым синдромом.
Ретенционного типа образования способны рассасываться за период двух менструаций. Пациенток наблюдают до трех месяцев, и при дальнейшем развитии кист может быть рекомендовано консервативная терапия либо оперативное вмешательство.

Доброкачественным образованием считается дермоид или дермоидная киста левого яичника. В клинической практике подобные кисты встречаются в 20% общих случаев кист.
Такие новообразования бывают круглой, овальной формы с гладкой наружной поверхностью, а внутри содержат различные ткани (мышечную, нервную, жировую, соединительную, хрящевые структуры). Дермоид включает волосы, потовые и сальные железы. Внутренняя полость данной кисты заполнена желеподобного вида средой.
Дермоидная киста поражает только один из яичников, чаще правый. Характеризуется новообразование медленным ростом, случаи перерастания в злокачественные опухоли занимают не более 3%.
Факторы, влияющие на появление дермоида, до конца не определены. Полагают, что подобные кисты развиваются при эмбриональных нарушениях формирования тканей, гормональных сбоях периода полового созревания, в период климакса. Патологический очаг обнаруживается с одинаковой частотой в подростковом, зрелом и детском возрасте.
Подобно любой доброкачественной опухоли, дермоидная киста левого яичника не имеет выраженной симптоматики до достижения значительного (15см и более) размера. Характерными признаками дермоида являются:
- ощущение тяжести, распирания области живота;
- болевой синдром на уровне низа живота;
- визуальное выпячивание живота из-за скопления жидкости либо размера самой кисты;
- расстройства стула в результате сдавливания опухолью кишечника.
Резкая болезненность и увеличение температуры тела могут говорить о перекруте кистозной ножки, что является поводом для немедленной госпитализации.

Десять случаев из ста занимает параовариальная киста левого яичника, формирующаяся в результате нарушений эмбрионального характера. Патологии, развивающейся из придатка, подвержены представительницы прекрасного пола от 20 до 40 лет. Параовариальное новообразование занимает пространство между маточной трубой и яичником. Разрастание кисты происходит за счет перерастяжения стенок, заполнения опухоли, а не посредством клеточного деления.
Кистозные образования данного типа относят к наиболее непредсказуемым, не проходящих самостоятельно либо после применения медикаментов. Увеличение параоваральных кист может происходить под влиянием безобидных факторов – прием горячей ванны, посещение солярия или получение природного загара.
Виновниками формирования подобного образования являются вирусные инфекции при вынашивании девочки, воздействие химических факторов на плод, стрессовые состояния, плохая экология, применение лекарственных веществ и т.д.
Наличие параовариальной кисты не влияет на возможность зачатия. Однако беременность повышает риск перекрута ножки и разрыва кистозной опухоли.
К первым предвестникам растущего новообразования параовариального типа относят ноющие боли нижней части живота, набирающие силу при физических нагрузках и следующих за ними. Маленькие кисты образуются без выраженной симптоматики. Достигшие диаметра 15см, кистозные опухоли оказывают давление на соседние органы, увеличивая живот в размере.
При выявлении данного вида новообразования запрещены физические упражнения, способствующие изменению положения тела – кувырки, повороты, прыжки и т.п. Избавиться от заболевания возможно только оперативным способом.

Подвижным, практически безболезненным новообразованием доброкачественного вида является серозная киста левого яичника. К основным жалобам относят:
- болезненность тупого, ноющего типа зоны низа живота, отдающей в поясницу и паховую область. Боль может охватывать левую конечность;
- изменений в месячном цикле в большинстве случаев не происходит, нарушения касаются объема кровянистых выделений, которые становятся обильными либо наоборот скудными.
Доброкачественная опухоль серозного вида или цистаденома яичника представляет собой пузырь со светлой жидкостью. Данная патология встречается в 70% клинической практики и подразделяется на:
- простое кистозное образование с гладкой и ровной поверхностью;
- папиллярное (сосочковое) новообразование (имеет наросты, похожие на бородавки).
Папиллярные цистаденомы способны поражать оба яичника, нередко состоят из нескольких камер, имеют тенденцию к трансформации в злокачественные формы образований.
Серозное образование малой величины обнаруживается чаще всего на гинекологическом осмотре, причем совершенно неожиданно для самой пациентки. Серозная киста левого яичника небольшого размера нередко ошибочно идентифицируется, как функциональное новообразование, что требует непрестанного наблюдения сроком до шести месяцев.
Кисты величиной 15см и более характеризуются осложненным клиническим течением. Большие кисты могут сдавливать близлежащие органы, что является показанием для хирургического лечения. Опухоли большого размера сопровождают нарушения стула и проблемы с мочеиспусканием, также отмечается усиление боли. Нередко живот увеличивается из-за скопления жидкости в зоне брюшины. Терапевтическая тактика основывается на результатах комплексного обследования.

Регресс кисты левого яичника – это уменьшение новообразования в размерах либо полное его исчезновение самостоятельно или посредствам лечебной тактики.
Самую большую вероятность рассасывания имеют функциональные кисты: фолликулярная и киста желтого тела. Они проходят за 2-3 месяца самостоятельно или под воздействием монофазных гормональных контрацептивов, ускоряющих процесс выздоровления.
Согласно клинической практике чаще всего встречаются фолликулярные, эндометриоидные, параовариальные и текалютеиновые новообразования, а также кисты желтого тела. Если доброкачественные опухоли яичника не имеют острой симптоматики, а их размеры сравнительно небольшие, то врач может выбрать выжидательную тактику. В случаях, когда киста левого яичника не проходит самостоятельно, применяют комбинированного типа оральные контрацептивы с прогестероном. Особенностью данных противозачаточных средств является способность подавлять гонадотропную функцию гипофиза, что наиболее важно при кисте желтого тела. На первом этапе терапии с целью достижения эффекта гормонального кюретажа принимают по 1-2 таблетки в течение 15 дней. Начиная с пятого дня цикла – по 1 таблетке под наблюдением УЗИ, эхографии пролонгировано, вплоть до регресса кисты левого яичника.

По характеру кистозного образования можно судить о последствиях заболевания в случае неблагоприятного стечения обстоятельств.
Распространенные последствия кисты левого яичника:
- перекрут ножки приводит к отмиранию тканей в результате нарушения кровообращения, что чревато воспалительным процессом брюшной зоны;
- рост новообразования сдавливает/смещает рядом расположенные органы, процесс сопровождается болевым синдромом и дисфункцией органов. На фоне данной патологии может развиться бесплодие;
- разрыв кистозной капсулы грозит внутренним кровоизлиянием;
- возможность трансформироваться в злокачественную опухоль.
Удаление новообразования также имеет неблагоприятные последствия в виде:
- невозможности зачать ребенка в будущем;
- спаечные процессы в маточных трубах – частое осложнение лапароскопии несмотря на то, что процедура проводится с минимальным вмешательством в репродуктивную систему женщины.
На наличие тяжелых последствий влияют: возраст пациентки, общее состояние здоровья, планы на зачатие, образ жизни.

Наиболее опасным осложнением считается разрыв кисты левого яичника по причине развития перитонита, угрожающего здоровью, а в некоторых случаях и жизни пациентки.
От появления кистозного образования, к сожалению, не застрахована ни одна женщина. Что же касается утраты целостности с излитием содержимого кисты в брюшину, то такой патологический процесс возникает не при всех видах кист. Например, функционального типа новообразования на яичнике возникают и рассасываются незаметно для женщины.
Факторы, приводящие к разрыву кисты яичника:
- воспалительный процесс, приведший к истончению стенки фолликула;
- гормональные нарушения;
- патологии в процессе свертываемости крови;
- сильная физическая перегрузка;
- активный секс.
Насторожить должны следующие симптомы:
- пронзительного типа непрерывная боль, сосредоточенная внизу живота;
- температура, не снижаемая при помощи жаропонижающих препаратов;
- слабое общее состояние;
- странного вида истечения из влагалища;
- кровотечение;
- наличие признаков интоксикации (тошнота, рвота);
- бледность;
- обморок;
- проблемы с дефекацией и газовыделением;
- резкое снижение давления.
Наличие малейших признаков разрыва кисты – это повод для вызова неотложной помощи. В условиях стационара после подтверждения диагноза назначают медикаментозное лечение (при несложных ситуациях) или лапароскопическое вмешательство для удаления поврежденного фолликула.

Еще одним осложнением считается перекрут кисты левого яичника, который подразделяют на:
- полный – поворот от 360° до 720°;
- частичный – отклонение от первоначального положения составляет до 180°.
В результате неполного перекрута сдавливаются вены, несущие кровь в яичник, но продолжают функционировать маточная и яичниковая артерии. При этом новообразование вырастает в размерах, на поверхности опухоли появляется фибрин, провоцирующий спаечный процесс. Киста левого яичника теряет подвижность. Перекрут полного типа характеризуется отсутствием кровопритока по артериям и венам, что вызывает ишемию и некротические проявления.
Явление перектрута сопровождается такими симптомами:
- острый болевой синдром низа живота;
- мышцы передней стенки брюшины перенапряжены;
- симптом Щеткина-Блюмберга будет положительным;
- наличие признаков интоксикации – тошноты, рвоты;
- учащение пульса;
- выступает холодный пот;
- увеличивается температура тела;
- кожные покровы становятся бледными.
Перектрут кисты требует немедленной медицинской помощи, лечение назначается чаще всего хирургическим путем.
Основным диагностическим методом для выявления кисты левого яичника является УЗИ-сканирование, обнаруживающее темный округлой формы пузырек. Ультразвуковое исследование дает представление о структуре кистозного образования. С целью определения причины патологии и отслеживания динамики изменения кисты могут быть рекомендованы к прохождению ряд ультразвуковых исследований.
Допплерографическое диагностирование представляет собой метод ультразвукового анализа для оценки кровотока в сосудистом русле. Например, в лютеиновой кисте отсутствует кровообращение, а в других опухолях яичника он обнаруживается.
В виду того, что функциональные кисты способны к самостоятельному рассасыванию, а дермоидным и раковым новообразованиям не характерны случаи самоисцеления, то при обнаружении кисты нередко выбирают выжидательную тактику лечения. Дермоидные, раковые опухоли могут изменить свою величину либо остаться в неизменном виде, а процессы эндометриоза обуславливают значительный рост кистозных образований при месячных и их уменьшение после окончания менструации. Все эти факторы помогают специалистам установить правильный диагноз в процессе исследования.
Если гинеколог заподозрил, что киста не является функциональной, то назначается дополнительная диагностика кисты левого яичника:
- лапароскопический метод – относится к разряду диагностической операции, при котором врач посредством камеры и специального инструмента проводит осмотр, а также берет материал для анализа;
- исследование крови на количественное содержание маркера СА-125 – применяют при подозрении на рак. Следует понимать, что высокий уровень онкомаркера не всегда указывает на наличие раковой опухоли яичника, так как увеличение СА-125 происходит в результате других патологических процессов;
- проверка крови на уровень половых гормонов – указывает на гормональные изменения, которые повлекли за собой формирование кисты;
- кровь на биохимию – с целью определения содержания холестерина и глюкозы.
Общий анализ крови делают для идентификации эндометриоидной кисты. У пациенток с такой патологией скорость оседания эритроцитов существенно повышается, что нередко путают с воспалительным процессом. Современные методики – КТ, МРТ с высокой точностью позволяют оценивать внутреннюю структуру кистозного образования.

Ультразвуковое обследование яичника является безопасным, достоверным методом диагностики, определяющим структуру органа. УЗИ-сканирование проводят при помощи абдоминального датчика через стенку брюшины либо трансвагинальным способом. Трансвагинальное исследование считается более информативным, так как датчик вводится во влагалище и максимально приближается к обследуемому органу.
Левый яичник в норме располагается у левого маточного ребра, содержит до 12 фолликулов, характеризуется средней эхогенностью в сравнении с оттенком цвета матки, состоит из умеренного числа кровеносных сосудов. Величина фолликула в пределах нормы – 1-30мм. Размер свыше 30мм указывает на функциональную кисту.
Киста левого яичника на мониторе представляет собой округлый пузырек различный по окраске и структуре. В результате ультразвукового сканирования определяется вид кистозного образования.
УЗИ рекомендовано проводить на пятый-шестой день менструального цикла, так как яичники меняют свою структуру и внешний вид в течение одного цикла. Для уточнения диагноза необходимо пройти несколько УЗИ.
Выделяют следующие эхопризнаки кисты левого яичника:
- серозного типа кисты гладкостенной структуры – на сканограмме представлены анэхогенными жидкостными образованиями, нередко с перегородками толщиной приблизительно в 1мм. Кальциноз капсулы проявляется увеличением эхогенности и местным утолщением стенки;
- папиллярные цистаденомы напоминают соцветия цветной капусты с вязким и мутным содержимым. На мониторе такие новообразования имеют округлую либо овальную форму, плотную капсулу с множественными пристеночными уплотнениями (сосочками), характеризующимися повышенной эхогенностью;
- муцинозная киста – толщина стенки составляет 1-2мм, чаще всего имеют перегородки, напоминающие пчелиные соты. Отличительным признаком данного новообразования является наличие внутри капсулы средне или высоко эхогенной мелкодисперсной взвеси, что характерно для кист более 6см. Образования небольшой величины – однородные и анэхогенные.
Для правильного дифференцирования кисты от специалиста требуется наличие большого опыта, так как некоторые патологические образования имеют схожую внутреннюю структуру. Здесь важно учитывать расположение новообразования относительно матки, его внешний вид, размеры, наличие перегородок и взвеси.

источник
 осмотр проводят на твёрдой кушетке без подушки;
осмотр проводят на твёрдой кушетке без подушки;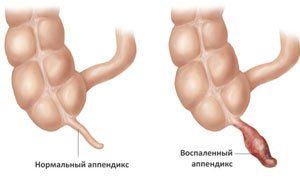 Аппендицит – самая частая причина перитонита; инфекция с изменённого червеобразного отростка распространяется на брюшину.
Аппендицит – самая частая причина перитонита; инфекция с изменённого червеобразного отростка распространяется на брюшину. Патологические процессы в кишечнике – воспаление и перфорация дивертикулов толстой кишки, перфорация язв и опухолей, острая непроходимость кишечника.
Патологические процессы в кишечнике – воспаление и перфорация дивертикулов толстой кишки, перфорация язв и опухолей, острая непроходимость кишечника. Общий анализ крови – резко увеличено количество нейтрофильных лейкоцитов, СОЭ, при кровотечении снижен гемоглобин и число эритроцитов.
Общий анализ крови – резко увеличено количество нейтрофильных лейкоцитов, СОЭ, при кровотечении снижен гемоглобин и число эритроцитов. Обзорная рентгенограмма живота – определяют наличие газа в брюшной полости при перфорации органа, уровни жидкости при кишечной непроходимости.
Обзорная рентгенограмма живота – определяют наличие газа в брюшной полости при перфорации органа, уровни жидкости при кишечной непроходимости.