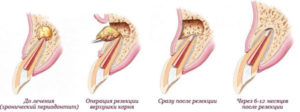
Появление характерного щелканья при жевании, разговоре или открывании рта – это симптом, который может обеспокоить любого. Он не только раздражает, но и нередко сигнализирует о проблемах со здоровьем. Разберемся, почему хрустит челюсть и насколько опасно это явление.
В первую очередь, сходите на прием к стоматологу. Если он не найдет проблем с прикусом – обратитесь к ортопеду, чтобы исключить заболевания височно-нижнечелюстного сочленения.
Наверное каждый из нас слышал мифические истории о том, что хруст в суставах появляется из-за разрыва пузырьков воздуха. Однако о том, откуда берутся эти пузырьки и почему они лопаются, известно мало.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Синовиальная жидкость содержит около 15% растворенного углекислого газа. При резком движении суставных поверхностей костей они образуют мелкие пузырьки, которые сразу же спадаются. В 2015 году с помощью МРТ-сканирования в реальном времени ученые выяснили, что характерные щелчки появляются именно в момент образования пузырьков. Спадаются же они беззвучно.
В физике процесс образования пузырьков газа в жидкостях называют кавитацией.
Помимо трибонуклеации, причиной хруста может быть дисконгруэнтность суставных поверхностей или гипермобильность височно-нижнечелюстного сустава. При движениях головка нижней челюсти соскальзывает с места, что и приводит к характерному щелканью. Вот почему у многих людей слышится хруст при жевании, раскрытии рта и даже зевании.
Подобное щелканье обычно указывает на стоматологические заболевания или поражение суставного сочленения нижней челюсти. Именно поэтому его необходимо отличать от звуков, возникающих из-за кавитации.
Признаки патологического хруста:
- появляется каждый раз при повторении определенного движения;
- вызывает дискомфорт или болезненные ощущения;
- сопровождается ограничением подвижности.
Хруст в височно-нижнечелюстном суставе может быть одним из первых признаков дисплазии соединительной ткани (ДСТ). Она является весомым фактором риска генерализованного остеоартроза – тяжелого заболевания у людей пожилого возраста.
Почему хрустит челюсть, когда открываешь рот? Щелчки при движениях нижней челюсти могут быть безобидным физическим явлением. Они возникают периодически, не вызывают неприятных ощущений и не мешают человеку выполнять привычные движения. Патологический хруст может указывать на ряд заболеваний.
| Причина | Механизм появления щелчков | Опасность и возможные риски |
| Спазм жевательных мышц | Из-за мышечных спазмов головка нижней челюсти смещается, что и вызывает появление хруста | Тризм жевательных мышц указывает на поражение нервной системы. Он может быть признаком невроза, эпилепсии, опухолей головного мозга. Подергивание мышц может возникать при поражении щитовидной или паращитовидных желез |
| Неправильный прикус | Некачественно установленные пломбы и импланты деформируют прикус, что приводит к дисконгруэнтности височно-нижнечелюстного сустава | Со временем у людей с неправильным прикусом могут развиваться артриты и артрозы. Они сопровождаются болью и ограничением подвижности сустава, что доставляет человеку массу дискомфорта |
| Бруксизм | Постоянное скрежетание зубами вызывает развитие микроартропатии. Из-за этого поврежденный сустав начинает щелкать при движениях | Регулярная травматизация височно-нижнечелюстного сустава может приводить к его дегенеративным изменениям и/или воспалению |
| Последствия травм | Дисконгруэнтность сустава возникает из-за его травматического повреждения или неправильно сросшегося перелома нижней челюсти | Могут вызывать развитие неинфекционных артритов или вторичного деформирующего артроза |
| Деформирующий остеоартроз | Разрушение суставных хрящей приводит к дисконгруэнтности и функциональным расстройствам | Повреждение суставов нижней челюсти указывает на генерализованный остеоартроз. В скором времени у человека могут появиться симптомы повреждения тазобедренных, коленных, межфаланговых или других сочленений |
При регулярном появлении подозрительных щелчков необходимо обращаться к врачу. После обследования он поставит диагноз, назначит лечение. Если же специалисты не найдут у вас никаких болезней – вы перестанете беспокоиться из-за надуманной проблемы.
Если хруст появился из-за неправильного прикуса, вам потребуется помощь стоматолога. При наличии неврологических проблем вас отправят к невропатологу или психиатру. Если же у вас обнаружат деформирующий остеоартроз – придется регулярно посещать ортопеда. Артроз обычно поражает сразу несколько сочленений. Рано или поздно у вас возникнут более серьезные проблемы, чем неприятное щелканье при открывании рта.
Если вы не дипломированный врач – скорее всего, вы не знаете, что делать, если хрустит челюсть при жевании. Не пытайтесь заниматься самолечением – лучше обратитесь в больницу.
источник
Опухоли в височно-нижнечелюстном суставе встречаются весьма редко. В доступной литературе имеются лишь единичные сообщения о злокачественных и доброкачественных опухолях и опухолеподобных образованиях ВНЧС, которые описаны как хондрома, остеома, синовиальный хондроматоз, остеохондрит, хондросаркома.
По данным литературы, синовиальный хондроматоз представляет доброкачественную опухоль.
Клинически проявляются появлением небольшой подвижной опухоли. Заболевание протекает без ограничения подвижности в суставе с симптомом хруста и незначительной тупой боли.
Рентгенологически возможна деформация суставной ямки, наличие рентгенонепроницаемых свободных тел. Окончательный диагноз ставится после гистологических исследований синовиальной мембраны и свободных тел. По данным Murphy с соавторами (1962), фибропласты теряют свои функциональные свойства, клетки становятся круглыми, происходит отложение хондромуцина. Эти хондроциты продолжают усиленно размножаться и разрастаться путем новообразований. Затем образуются скопления хондроцитов одноядерных, двуядерных, многоядерных, округлой или неправильной формы. В дальнейшем эта хондроидная ткань постепенно подвергается окостенению.
При активной стадии синовиального хондроматоза происходит разрастание синовиума с образованием многочисленных складок с хрящевыми островками. Последние в последствии выделяются в суставную полость в виде многочисленных свободных внутрисуставных тел. Отдельные хрящевые образования продолжают усиленно расти, питаясь синовиальной жидкостью. Внутри их образуется костная ткань.
Точный диагноз синовиального хондроматоза, по данным Jafle (1958), можно поставить при гистологическом выявлении хрящевой метаплазии в синовиальной мембране.
Лечение хирургическое, заключающееся в удалении свободных тел и пораженной суставной сумки в пределах здоровой ткани.
Хондрома относится к доброкачественной опухоли. Чаще поражается суставная головка. Случай, наблюдаемый нами, представляет интерес.
Больная С, 17 лет, поступила 18 сентября 1978 года на кафедру ортопедической стоматологии Кубанского медицинского института с жалобами на боль в левом ВНЧС и на выраженную асимметрию лица. Заболела в 1969 году. Заболевание связывает с сильной травмой нижней челюсти. После травмы ощущала боль в левом ВНЧС. Спустя две недели боль прекратилась. Больная за медицинской помощью не обращалась. Через 6—7 лет окружающие стали замечать асимметрию лица. С 1976 по 1978 год асимметрия лица заметно прогрессировала, появилась боль в левом ВНЧС, и больная вынуждена была обратиться на кафедру.
При внешнем осмотре с сомкнутыми зубными рядами отмечается асимметрия лица за счет смещения подбородка вправо. Тело нижней челюсти слева массивнее, чем справа. При пальпации в области ВНЧС отмечается боль в левом суставе при максимально открытом рте. Мыщелки движугся асинхронно. Правый мыщелок имеет большую экскурсию, чем левый. При широко открытом рте асимметрия лица не отмечается. Выравнивание конфигурации лица при открытом рте происходит в результате ограничения подвижности деформированного увеличенного в размере левого мыщелка и чрезмерной экскурсии здорового правого мыщелка. Пальпаторно левый мыщелок выступает кнаружи от суставной ямки, а правый мыщелок, наоборот, проваливается медиально в суставную ямку. Подбородок резко смещен вправо. Лимфоузлы и слюнные железы в пределах нормы. Слизистая оболочка полости рта без видимых патологических изменений. Зубы все интактные и плотно контактируют в правильном соотношении.
Ротовая щель несколько скошена. Подобная асимметрия лица с правильным соотношением зубных рядов объясняется тем, что левый мыщелок, как это будет отмечено рентгенологически, в результате экспансивного роста достиг больших размеров и в положении центральной окклюзии располагался на вершине суставного бугорка. В результате удлинения мыщелкового отростка тело нижней челюсти на стороне поражения сместилось вниз. Вследствие чего справа на верхней челюсти возникло зубоальвеолярное внедрение, а слева на верхней челюсти — зубоальвеолярное удлинение.
На томограммах височно-нижнечелюстного сустава левый мыщелок имеет квадратную форму, головка сверху уплощена, при сомкнутых зубных рядах находится на уровне суставного бугорка. Шейка суставного отростка удлинена. Справа мыщелок нормального размера, округлой формы, располагается в центре суставной ямки. При широко открытом рте мыщелки находятся на вершине суставных бугорков.
Предварительный диагноз: левосторонний деформирующий артроз височно-нижнечелюстного сустава, правосторонняя микрогения. Исходя из того, что ортопедическое лечение в данном случае не даст положительного результата, было предложено комплексное лечение.
В феврале 1980 года больная оперирована на кафедре хирургической стоматологии. Под общим наркозом была произведена кондилэктомия левого мыщелка в пределах основания мыщелкового отростка. В последующем лечение проводилось на кафедре ортопедической стоматологии с помощью модифицированной нами шины Вебера с наклонной плоскостью.
Удаленный мыщелок фиксировали в 10% р-ре формалина, затем декальцинировали в 10% р-ре муравьиной кислоты. После декальцинации проводили через спирты восходящей концентрации, заключили в целлоидин и готовили срезы в сагиттальной плоскости с последующей окраской гистопрепаратов гемотоксилин-эозином и по Ван-Гизону.
Морфологические исследования удаленного мыщелка показали отсутствие покровной фиброзной пластины в области сочленовной поверхности, резкое уголщение хрящевого слоя, миксоматоз основного вещества хряща и гипертрофию отдельных хрящевых клеток. В участках разрастания хондроиднои ткани отмечалось появление крупных хрящевых клеток, образующих скопления. Межуточное вещество имеет базофильную окраску. Хондроидная ткань в виде языков вдается в костное вещество спонгиозы на большом расстоянии.
На основании морфологических исследований был поставлен окончательный диагноз: хондрома мыщелка левого ВНЧС.
С целью предупреждения деформаций челюстно-лицевой области следует проводить профилактические осмотры детей, подростков и взрослых для своевременного выявления патологии височно-нижнечелюстного сустава и своевременного рационального ортопедического и комплексного лечения.
За 30 лет мы наблюдали лишь два случая с доброкачественной опухолью височно-нижнечелюстного сустава: с остеохондромой внутрисуставного мениска и с хондромой мыщелка. Ввиду чрезвычайной редкости поражения суставов вышеуказанными формами доброкачественной опухоли и различием клинико-рентгенологической картины мы считаем необходимым подробно изложить выписку из истории болезни второго случая.
источник
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Многие не догадываются о возможности развития артрита челюстно-лицевого сустава, симптомы и лечение которого имеют много общего с таковыми у других болезней суставов. Боли в области челюсти чаще всего ассоциируются с болезнями зубов. Особенно если болевому синдрому предшествовал визит к стоматологу. Височно-нижнечелюстной сустав несет колоссальную нагрузку. Он почти постоянно находится в движении, когда человек бодрствует. С помощью сочленения пережевывают пищу, говорят и даже выражают эмоции. Если привычные движения вызывают затруднения или боль, это может быть признаком артрита.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Височно-нижнечелюстной сустав (ВНЧС) представляет собой парный орган. Он объединяет нижнюю челюсть с черепом.
Артрит височно-челюстного сустава диагностируют, когда в сочленении появляется воспалительный процесс. На раннем этапе патологии очаг воспаления находится в капсуле сустава. По мере прогрессирования недуга воспалительный процесс поражает другие части сочленения. Если заболевание не лечить, сустав может потерять свою подвижность.
Болезнь нередко развивается после инфекционных заболеваний. Инфекция может перекинуться на сустав с соседних тканей. Контактный артрит типа ВНЧС возникает при:
- среднем отите;
- тонзиллите;
- гриппе;
- остеомиелите нижней челюсти;
- височной кости (инфекционное воспаление костной ткани);
- ангине;
- мастоидите (воспаление слизистой и костной ткани височной кости);
- флегмоне околоушно-жевательной зоны (гнойное воспаление жировой клетчатки).
Болезнетворные микроорганизмы проникают в суставную полость, создавая очаг воспаления.
Гематогенное инфицирование сустава развивается на фоне:
Реактивный артрит ВНЧС обнаруживают при:
- хламидиозе;
- краснухе;
- уреаплазмозе;
- вирусном гепатите;
- энтерите.
Он развивается на фоне менингококковой инфекции. В таких случаях патогенные организмы не проникают в полость сустава, но являются причиной заболевания.
В группе риска находятся люди, у которых был выявлен ревматизм или ревматоидный артрит.
Запустить патологический процесс способна травма. Артрит иногда начинает беспокоить человека после удара или падения.
Спровоцировать заболевание могут:
- чрезмерные физические нагрузки;
- вредные привычки (грызение ногтей, жевание жвачки, подпирание щеки или подбородка);
- неправильно установленные пломбы и коронки;
- стрессовые ситуации;
- длительно открытый рот (во время стоматологической процедуры);
- скрежетание зубами во сне (бруксизм).
Люди, которые часто пребывают в состоянии стресса, чрезмерно напрягают лицевые мышцы, оказывая повышенную нагрузку на височно-нижнечелюстное сочленение.
Распознать при острой форме артрита челюстно-лицевого сустава симптомы можно по кинжальной боли в зоне сочленения, усиливающейся при попытке открыть рот. Иногда боль ощущается не в самом суставе, а в ухе. Она может появиться в виске, в затылке и даже в языке. Характер болевого синдрома имеет сходство с признаками невралгии тройничного нерва. Особенностью является пульсация болевого ощущения.
Основной признак артрита — это уменьшение амплитуды движения сочленения. Больному с трудом удается приоткрыть рот. Двигательная функция челюсти ограничена.
Во время обострения заболевания перед козелком уха видна припухлость. Кожный покров в эпицентре воспаления краснеет и становится очень чувствительным. При ощупывании проблемного сустава человек ощущает интенсивную боль.
Если челюстно-лицевой артрит переходит в гнойную стадию, состояние человека ухудшается. У него поднимается температура тела до 38°С. Со стороны пораженного сочленения сужается наружный слуховой проход. Больной частично или полностью теряет слух. Заложенность ушей наблюдается как с проблемной, так и со здоровой стороны. У человека появляется сильная слабость и кружится голова. Он теряет аппетит и не может выспаться. Больной ощущает болезненность во время давления на подбородок в направлении вверх и вперед.
При артрите ревматической природы воспаляются оба сочленения. Во время обследования у больного нередко выявляют проблемы с сердцем.
У больных ревматоидным артритом поражается только один ВНЧС. Однако болевой синдром также ощущается в тазобедренном, коленном или плечевом сочленении.
Если заболевание не было вылечено во время острой стадии, оно постепенно приобретает хронический характер. Больного мучают умеренные боли в суставе и в районе уха. Они могут усиливаться по утрам. При жевании и зевании в суставе щелкает, хрустит или скрипит. Полностью открыть рот не удается. Движения сочленения становятся ограниченными, они осуществляются с усилием. Особенно трудно двигать челюстью в утреннее время, после длительного отдыха.
Когда челюсть опускается, она немного смещается в сторону проблемного сочленения. Если появляются такие симптомы, артрит челюстно-лицевого сустава стал хроническим.
При переходе заболевания из острой формы в хроническую повреждения слуховых ходов могут самостоятельно исчезнуть. Но чаще отдельные проблемы со слухом сохраняются.
Хронический челюстной артрит нередко вызывает мышечные боли в районе затылка и шеи. В мышцах появляются болезненные уплотнения. В области сустава и на боковых поверхностях лица возникают неприятные ощущения. Больному трудно долго говорить или жевать. Его мучают головные боли.
Со временем на лице больного развивается асимметрия. Оно становится перекошенным в сторону пораженного сочленения.
Иногда артрит верхнечелюстного сустава развивается постепенно, без острой стадии. В таком случае вовремя его обнаружить сложно. Изменения происходят медленно и незаметно для больного. Легкий хруст в сочленении и ноющие боли больные часто игнорируют.
Когда развиваются более серьезные осложнения, вылечить заболевание гораздо труднее. На поздних стадиях артрита появляются необратимые изменения. Поэтому полностью восстановить двигательную функцию сустава становится невозможно.
Если диагностируется артрит, симптомы и лечение его зависят от степени тяжести. Терапию начинают с назначения полного обездвиживания проблемного сочленения. Если воспаление появилось вследствие травмы, возможно наличие перелома. При сохранении двигательной функции обломки кости могут повредить близлежащие ткани. Обездвиживание поможет облегчить состояние больного до полного выяснения причин воспаления.
Для фиксации челюсти используют специальную пращевидную повязку. Она представляет собой полосу ткани, рассеченную с обеих сторон в продольном направлении. Нижние концы повязки помещают перед ушами и завязывают на темени. Верхние концы завязывают сзади у основания головы. Пращевидная повязка удерживает челюсть в сомкнутом положении. На стороне пораженного сочленения помещают межзубную пластинку, разделяющую челюсти. Во время острого периода (2-3 дня) больной может есть только жидкую еду. Ему не разрешается говорить.
Если подтвержден артрит челюстного сустава, лечение должен назначить доктор. Быстро купируют боль при артрите ВНЧС нестероидные противовоспалительные препараты. Больному выписывают:
Диклофенак вводят внутримышечно, затем переходят на таблетки для приема внутрь. Если боли не очень сильные, назначается Парацетамол.
Когда артрит спровоцирован ревматическими процессами, лечащий врач выписывает стероидные противовоспалительные лекарства:
- Преднизолон;
- цитостатики (Метотрексат, Лефлуномид);
- моноклональные антитела (Адалимумаб, Этанерцепт).
Если у височно-нижнечелюстного сустава артрит вызван гноеродными возбудителями, хирург принимает решение о целесообразности вскрытия гнойной капсулы и ее дренирования. Сразу после операции назначаются внутримышечно антибиотики широкого спектра действия (Цефтриаксон). Внутримышечно вводят наркотические обезболивающие средства (Морфин). Затем переходят на нестероидные противовоспалительные препараты (Кеторолак, Индометацин).
Врач определит, как лечить артрит челюсти после повреждения. Хирургическое вмешательство может быть необходимо, если был обнаружен перелом суставных поверхностей, разрыв капсулы сустава или связок.
После затухания воспалительного процесса больному назначают физиопроцедуры:
- УВЧ;
- электрофорез;
- фонофорез с гидрокортизоном;
- диадинамотерапия.
При ревматической природе заболевания существует высокий риск сращивания суставных концов (анкилоза). Такое осложнение приводит к полной неподвижности сочленения. Чтобы предотвратить его развитие, больному необходимо выполнять лечебный комплекс упражнений.
- Незначительно надавив на подбородок, челюсть медленно опускают, затем поднимают.
- Во время следующего упражнения выступающую часть подбородка обхватывают пальцами. Челюсть осторожно опускают и поднимают, толкая ее вниз и назад.
- Третье упражнение выполняют, толкая челюсть пальцами сначала вправо, потом влево.
- Во время последнего упражнения надавливают пальцами на подбородок, выдвигая нижнюю челюсть вперед.
- Каждое упражнение надо повторить 2-3 раза. Если возникают боли, делают перерыв на несколько дней.
Сустав колена представляет собой сложную анатомическую структуру, в которой могут возникать кисты – опухолевидные образования доброкачественной природы округлой или овальной формы. Киста коленного сустава, в зависимости от вида, бывает односторонней и двухсторонней, однокамерной и многокамерной, размером от 2 до 10 см.
В зависимости от локализации и причины появления в коленном суставе могут образовываться разные виды кист.
Киста Бейкера носит имя автора. Была подробно описана английским хирургом Уильямом Бейкером (или Беккером) во второй половине 19 века. Представляет собой однокамерное эластичное плотное образование диаметром от 2 до 10 см, заполненное прозрачной жидкостью. Локализуется в подколенной ямке сзади.
Киста Бехтерева сустава колена является одной из редких разновидностей кисты Бейкера.
Киста мениска. В коленном суставе находятся два мениска – (медиальный) внутренний и наружный (латеральный). Это хрящевые прокладки серповидной формы, служащие своеобразным амортизатором сустава. В одном из хрящей иногда образуется капсула со слизистой жидкостью, она и является кистой мениска.
Субхондральная киста небольшого размера – 0,5-1,5 см. Присуща людям старшего возраста. Возникает преимущественно при дегенеративно-дистрофических поражениях сустава.
Параменисковая киста сустава колена – это та же киста мениска. Характерной особенностью является появление кистозных образований разной величины через некоторое время после разрыва мениска. Киста больших размеров может распространяться на прикапсулярную область и связки колена.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ганглиевая киста сустава колена – относительно редкое образование. Возникает из сухожильного влагалища и суставной капсулы. Содержимым является прозрачная или слизистая вязкая жидкость. По консистенции киста плотная и упругая.
Синовиальная киста сустава колена образуется при повышенной выработке синовиальной жидкости и скоплении ее в синовиальной полости. Характеризуется выпячиванием в сторону подколенной ямки. При этом сама оболочка гипертрофируется (увеличивается в размере).
Кистозные образования встречаются у взрослых и детей, чаще у мальчиков, чем у девочек. Причины заболевания до настоящего времени точно не выяснены, отсюда появились различные термины: рыжа коленного сустава, гигрома, ганглия, синовит, бурсит.
Считается, что причиной кисты у детей является незрелость организма, несовершенство связочного аппарата, повышенная стичность тканей. В основе болезни обычно лежит воспалительный процесс полости сустава. Одной из причин появления новообразования в коленном суставе у взрослых могут быть:
- травмы колена с переломами, подвывихами;
- чрезмерные физические нагрузки на сустав;
- повреждение менисков;
- артриты – воспалительные и ревматоидные;
- артрозы – дегенеративно-дистрофические поражение колена;
- хронические синовиты, бурситы;
- иногда причины не выявляются.
Первое время киста в подколенном суставе может не проявляться и протекать бессимптомно. Обнаруживается случайно в виде плотного или мягкого округлого образования. Болезненные ощущения при пальпации, движении ногой, как правило, отсутствуют. Кожа над опухолью неизменена, она обычной окраски, что характерно для всех видов образований.
При параменисковой кисте картина заболевания меняется, симптомы выглядят иначе. Из-за нарушения функции сустава сначала появляются боли при ходьбе, сгибании-разгибании колена. Внешних признаков заболевания до некоторого времени может не быть. Новообразование обнаруживается только после диагностического обследования.
Наружный (латеральный) мениск является самым подвижным, следовательно, более уязвимым. Чаще кистозное образование возникает именно в нем. Киста в медиальном мениске хорошо видна при согнутом колене в передней боковой его части, при разгибании ноги она исчезает. Увеличиваясь, может спровоцировать появление дистрофических изменений в большеберцовой кости.
Предположительный диагноз не вызывает затруднений, ставится после осмотра больного. Чтобы исключить злокачественные новообразования и другие заболевания сустава, проводятся следующие виды обследования:
- УЗИ (ультразвуковая диагностика звуковыми волнами высокой частоты);
- рентгенография в двух проекциях;
- артроскопия – малотравматичный способ исследования через небольшой разрез тканей сустава;
- МРТ;
- пункция для микроскопического и бактериологического исследования содержимого.
Проведенные инструментальные исследования позволяют точно определить размеры кисты, ее локализацию, сообщение с суставной полостью.
Кистозные заболевания могут протекать остро, но чаще принимают затяжное хроническое течение. Для лечения используются хирургические или консервативные методы:
- иммобилизация конечности;
- физиотерапевтические процедуры;
- рассечение оболочки кисты с удалением содержимого и обработкой внутренней части спиртом, настойкой йода. Возможны инъекции гидрокортизона;
- раздавливание с прошиванием ее ножки;
- использование народных средств.
Консервативный и пункционный методы не всегда являются достаточно эффективными. Нередко возникают ближние или отдаленные рецидивы заболевания. Наиболее целесообразным считается хирургическое удаление кистозных образований с помощью операции. В некоторых случаях после лечения основного заболевания киста может рассосаться и исчезнуть самостоятельно. Для удаления кисты мениска самым радикальным методом остается артроскопия.
В запущенных случаях народная медицина вряд ли поможет. Но если заболевание обнаружено сравнительно недавно, можно попробовать воспользоваться следующими способами лечения.
Новообразования суставов на фоне артритов и артрозов лечат листьями лопуха. Их нужно заготовить до августа, промыть, перекрутить через мясорубку. Полученный сок хранят в холодильнике. Принимают по чайной ложке трижды в день в течение месяца. Если одного курса недостаточно, лечение можно повторять дважды с интервалом в один месяц.
При болезнях суставов поможет аппликация из обычной или голубой глины, приготовленной на настое противовоспалительных трав – ромашки, календулы, шалфея или корней лопуха. Стандартный отвар готовится из расчета столовая ложка травы или смеси лекарственных растений на 200 г кипятка.
Мокрица не сорняк, а настоящая аптека. Ее целебные качества уникальны. Трава способна снимать воспаления и вытягивать любые опухоли. Сухая распаренная мокрица или свежая толченая – проверенное средство для лечения суставов. Травой обкладывают колено и одновременно принимают настой внутрь. Рецепт самый простой:
- столовая ложка мокрицы (свежей, сушеной);
- стакан кипятка.
Трава заливается кипятком, закрывается крышкой, укутывается полотенцем. Настаивается пару часов. После процеживания принимается по четверти стакана 4 раза в день. Из равного количества водки и сока травы делают компрессы на больное место.
Считается, что киста в коленном суставе может исчезнуть при постоянном употреблении имбирного чая с молоком, медом. На стакан кипятка добавляется по чайной ложке порошка или натертого имбиря и меда. Напиток выпивается за один прием утром перед едой.
При лечении важен позитивный настрой и вера в выздоровление. Заболевание излечимо, прогноз на будущее благоприятный. От больного требуется немногое – не заниматься самолечением, во всем советоваться с лечащим врачом, выполнять его рекомендации.
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Артроз височно-нижнечелюстного сустава (ВЧНС) – это хроническое дегенеративное заболевание костей черепа, проявляющее себя разрушением хрящевой ткани суставных поверхностей, приводящее к деформации, болевому синдрому и снижению подвижности.
Если у вас появились общие вопросы об артрозе, читайте статью «Отличия артрита и артроза«.
Височно-нижнечелюстное сочленение представляет собой сложный сустав. В самой суставной сумке находится внутрисуставной хрящ, разделяющий сустав и обеспечивающий большой диапазон движений:
- Вращательные движения во время пережевывания пищи;
- Поступательные смещения вперед и назад;
- Подъемы и опускания нижней челюсти.
Анатомо-физиологические особенности ВЧНС, большой объем движений и сложная архитектура обеспечивают частую травматизацию, а также уязвимость этого хрупкого сочленения.
Вся суть патологического процесса сводится к закономерным процессам нарушения питания сустава, что приводит к его регулярной травматизации, снижает способность к регенерации и устойчивости к повреждениям. Одновременно с суставными хрящами поражается и связочный аппарат вместе с мышцами.
Толчковых факторов для развития этого непростого суставного заболевания достаточно много. Они включают в себя длительно действующие предрасполагающие факторы, при которых регенеративные процессы и нормальное питание тканей снижается со временем, запуская цепь необратимых реакций, вызывающих артроз челюсти с характерными для него симптомами, который требует незамедлительного лечения.
Основные причины развития артроза ВЧНС:
- Травмы;
- Врожденные нарушения челюстно-лицевых пропорций;
- Длительные или частые артриты (непосредственное воспаление височно-челюстного сустава);
- Нарушения прикуса;
- Низкокачественные зубные протезы;
- Полное или частичное отсутствие зубов;
- Челюстно-лицевые хирургические вмешательства;
- Изменения гормонального фона в период менопаузы;
- Генетическая предрасположенность;
- Другие артрозы;
- Длительно открытая ротовая полость (частые визиты к стоматологу, протезирование);
- Некачественное пломбирование зубов, приводящее к асимметрии в работе сустава;
- Бруксизм — ночное неосознанное скрежетание зубами, приводящее к постепенному стиранию зубной эмали.
- Первичные – при которых дисфункция височно-челюстного сустава возникает беспричинно, лечение описано ниже, чаще является одним из многих артрозов по всему организму;
- Вторичные – артрозы челюстного сустава, симптомы которых развиваются закономерно, согласно вышеописанным причинам.
- I стадия – дебютные изменения, характеризующиеся излишней подвижностью связок с неравномерным сужением суставной щели;
- II стадия – выраженные боли в челюстном суставе, с признаками снижения двигательных функций;
- III стадия – полное разрушение хрящевой ткани, резкое ограничение подвижности, увеличение костных расстояний;
- IV стадия – образование фиброзного сращения (анкилоза) суставных поверхностей.
Артроз височно-нижнечелюстного сустава в начале заболевания может иметь вялотекущее развитие. Первоначальные проявления возникают при избыточных нагрузках на область верхних и нижних челюстей. Болезнь начинается постепенно, зачастую пациента ранее уже беспокоили воспалительные заболевания или беспричинные боли в челюстном суставе.
Основные симптомы артроза ВЧНС:
- Боли в челюстном суставе во время жевания и других движений;
- Нарушение симметричности лица;
- Смещение болевых ощущений в область глазницы, уха, верхней челюсти;
- Усиление симптомов при широком и даже среднем открытии рта;
- Утренняя скованность в суставе;
- Спазм, уплотнение, боли в жевательных мышцах;
- Снижение объема движений;
- Хрустящие звуки при открытии рта.
Первоначально с этой патологией сталкиваются врачи спортивной медицины, стоматологи, челюстно-лицевые хирурги, травматологи и ревматологи.
Квалифицированному специалисту для подозрения на это заболевание достаточно опроса, короткого осмотра, обзора асимметрии лица, изменений объема движений, пальпации жевательных мышц.
Одним из рутинных и наиболее доступных методов исследования является рентгенография пораженного сустава (при необходимости с внутрисуставным контрастным усилением), благодаря которой можно определить не только наличие заболевания, но и его стадию.
Существуют также узкоспециализированные методы обследования:
- Компьютерная томография;
- Использование специализированных брекетов;
- Электромиография.
О применении современных методов диагностики суставной патологии читайте в этой статье….
Нередко пациент обращается к врачу на стадии, когда болит челюстной сустав уже очень сильно и тогда лечение необходимо срочное. Лечение артроза челюстного сустава и всех его симптомов должно быть комплексным и многосторонним для наискорейшего выздоровления и повышения качества жизни пациента. Особое внимание стоит обратить на снижение нагрузки на сустав, нормализацию режима питания, сна и бодрствования, исключение стрессов, нервного перенапряжения.
Основные фармацевтические препараты, используемые при артрозе челюстно-лицевого сустава, могут назначаться только врачом.
Никогда не занимайтесь самолечением, это может привести к ухудшению вашего состояния и неконтролируемым реакциям вашего организма.
Основные группы используемых лекарственных средств:
- Нестероидные противовоспалительные средства. Такие как ибупрофен, эторикоксиб, кеторол, диклофенак и другие. Обратите внимание своего лечащего врача на возможные заболевания вашего желудочно-кишечного тракта при назначении этой группы лекарственных препаратов. При необходимости принимаются препараты, снижающие кислотность, например: Омепразол, Лансопразол;
- Витаминотерапия : чаще используются комплексы витаминов С (аскорбиновая кислота) и D (холекальциферол), а также препараты кальция, например: Кальций-Д3-Никомед Форте, Кальцемин и другие;
- Лекарства защищающие и обновляющие хрящевую ткань, такие как: хондроитин сульфат, гиалуроновая кислота;
- Возможна гормональная коррекция у женщин после менопаузы под обязательным контролем врача-эндокринолога и гинеколога;
- При выраженной и затяжной боли в челюстном суставе могут использоваться внутрисуставные инъекции гормональными препаратами длительного действия, например, Дипроспаном. Этот вид лечения целесообразен не чаще одного раза в 4-6 месяцев.
Обзор лекарственных препаратов, используемых для лечения артроза
- Электрофорез с йодидом калия и новокаином;
- Массаж;
- Лечебная физкультура, специальные гимнастические упражнения, например, по Рубинову;
- Магнитотерапия;
- Ультрафиолетовое облучение;
- Лазеротерапия;
- Гальванические токи;
- Ультразвуковая терапия;
- Парафинотерапия;
- Микроволновая терапия;
- Инфракрасное облучение;
- Озокеритотерапия.
Какие методы используются при лечении артрозов в физиотерапии, показания, противопоказания — читайте в этой статье…
Возможностями ортодонтов можно добиться восстановления нормального прикуса, постановки брекетов, протезирования, шлифовки зубов при несоответствии жевательных поверхностей. Тем самым, убирая причины артроза.
При далеко зашедших стадиях, разрушении суставных поверхностей, рекомендованы хирургические вмешательства, такие как:
- Удаление внутрисуставного диска;
- Пересадка суставной головки нижней челюсти;
- Удаление головки нижнечелюстной кости;
- Протезирование сустава.
Вся пища должна быть механически обработана (пюре, перетертый вид) и прожевываться при помощи минимальных движений в височно-нижнечелюстном суставе.
Исключаются из рациона: копчености, крепкий чай, алкоголь, острые закуски, шоколад, мясо, жевательная резинка и все, что связано с длительным процессом пережевывания.
Рекомендуются: молочные продукты, яйца, фрукты, овощи, каши, супы.
Более подробно о диете читайте здесь…
Чесночно-клюквенная смесь: 500 грамм дикорастущей клюквы смешивают в блендере с 200 гр. очищенных головок чеснока, после чего добавляют 1 кг. меда. Смесь употребляется по одной чайной ложке перед каждым приемом пищи.
В восточной медицине нередко использовался пчелиный яд при лечении артрозов.
Самые популярные методики народной медицины для лечения артрозов.
Одно из эффективных средств для лечения артрозов — медицинская желчь.
Артроз височно-нижнечелюстного сустава – это непростое вялотекущее заболевание, которое при своевременном обращении к квалифицированному специалисту поддается лечению, пусть не всегда простому и скорому.
источник
Увидеть в деталях форму и положение внутреннего и наружного полюсов головок височно-нижнечелюстного сустава (ВНЧС) позволяет МРТ челюсти. Это обследование проводят в клиниках и диагностических центрах на специальном ультрасовременном оборудовании. Метод является полностью безопасным для здоровья и не вызывает каких-либо побочных эффектов. Благодаря томографии ВНЧС можно вовремя выявить все имеющиеся патологические изменения в мягких и костных тканях нижней и верхней челюсти.
МРТ является одним из методов диагностического исследования, позволяющим рассмотреть структуру сустава, который расположен между височной костью и нижней челюстью. В силу анатомических особенностей, данная часть тела является сложно диагностируемой. Однако благодаря МРТ челюсти можно получить полноценную картину ее состояния.
Томографию височно-нижнечелюстного сустава проводят при нарушении нормального функционирования височно-нижнечелюстного сустава. Ее чаще всего назначают при обращении пациентов с какими-либо жалобами к стоматологам, травматологам и челюстно-лицевым хирургам.
МРТ назначают специалисты при возникновении следующих проблем с височно-нижнечелюстным суставом:
- Боли в лицевой области, возникающие в движении или спокойном состоянии.
- Перелом височной кости.
- Локальные дегенеративные изменения.
- Системные заболевания, поражающие все суставы человеческого тела.
- Мышечный спазм.
- Бруксизм.
- Перелом или вывих нижней челюсти.
- Злокачественные или доброкачественные новообразования.
- Хронический артрит ВНЧС.
- Онемение в области суставов лица.
- Щелчок, возникающий при закрытии или открытие рта.
- Нарушение нормальных функций суставов лица: закладывание в ушах, сложности при жевании, нарушение речи и т. п.
- Блокирование нормального движения нижней челюсти.
- Боль при прикосновении к мышцам лицевой области.
- Увеличение региональных лимфоузлов.
Кроме того, компьютерно-томографические исследования врач назначает при планировании проведения ортодонтического или ортопедического лечения челюсти, а также в послеоперационный период для наблюдения за состоянием суставов и оценки эффективности лечения.
Важно диагностировать проблему лицевого сустава вовремя, так как отсутствие должного лечения может привести к усугублению заболевания, появлению проблем с желудочно-кишечным трактом (возникают в результате плохого пережевывания пищи) и возникновению дискомфорта во время разговора.
Диагностику назначают при появлении хотя бы одного из вышеназванных симптомов. Обратите внимание, что МРТ не проводится при наличии у пациента несъемных зубных протезов из металла или металлического имплантанта среднего уха.
- Возрастные изменения в организме.
- Неправильный прикус.
- Ушиб или перелом сустава.
- Последствия неправильного протезирования или удаления зубов.
- Воспаления суставов.
- Постоянное напряжение мышц лицевой области.
Чаще всего суставы лицевой области подвергаются различным воспалительным процессам и некрозу, которые сложно диагностировать обычными способами. КТ позволяет четко увидеть воспалительные или патологические процессы и области, которые были поражены. Благодаря данному методу диагностики нет необходимости в проведении дополнительных исследований, например, артроскопии или пункции.
МРТ позволяет врачу выявить характер заболевания и составить оптимальную схему дальнейшего лечения пациента. В ходе проведения данной процедуры можно увидеть в деталях:
- Костную структуру сустава.
- Хрящевые элементы.
- Околосуставные мягкие ткани.
В основе КТ находится технология послойного сканирования диагностируемых участков лицевой области. В результате врач-рентгенолог получает трехмерное изображение высокого качества, на котором можно рассмотреть все детали структуры суставов и челюсти, а затем выявить даже самые незначительные изменения в их строении.
Магнитно-резонансная томография (МРТ) височно-нижнечелюстного сустава осуществляется на специальном аппарате. Длительность проведения процедуры составляет от 40 до 60 минут. При наличии каких-либо подозрений на злокачественные образования диагностику проводят с внутривенным введением специального контрастирующего средства.
Перед проведением компьютерной томографии специальной подготовки пациента практически не требуется. Однако необходимо в обязательном порядке осуществить следующее:
- Полностью снять с себя все металлические предметы, а также украшения. Женщинам не следует на томографию надевать бюстгальтер с металлическими косточками и застежками, иначе его придется снять.
- Так как внутри аппарата достаточно шумно, можно надеть беруши.
- Во время процедуры пациенту следует неподвижно и спокойно лежать на спине.
- Пациенту следует точно и своевременно выполнять все команды врача-рентгенолога.
Если человек ощущает беспокойство или нервозность перед процедурой, врач дает ему успокаивающее средство. При наличии у пациента болевых ощущений во время неподвижного положения врач может дать пациенту болеутоляющее средство.
Если у вас имеются результаты ранее проводимых исследований методом МРТ, следует обязательно взять их с собой и показать врачу-рентгенологу. После процедуры обследования врач дает детальное описание состояния височно-нижнечелюстного сустава. В описании указывается следующее:
- Особенности строения сустава.
- Отсутствие или наличие дисплазии соединительной ткани.
- Наличие травматических повреждений.
- Дегенеративные изменения хрящевой и костной тканей.
- Состояние кровеносных сосудов.
Заключение врача-рентгенолога пациент получает на руки сразу после окончания диагностического исследования. На его основе врач назначает эффективное лечение имеющегося заболевания или патологии суставов лицевой области.
МРТ является одним из часто используемых врачами методов диагностирования проблем и патологий нижней и верхней челюсти. Такая высокая востребованность обусловлена преимуществами данной методики:
- Высокая эффективность метода.
- Безопасность для здоровья и безболезненность. Диагностику проводят без рентгеновского излучения.
- Сочетание надежности полученных данных и высокой информативности.
- Минимальная лучевая нагрузка на организм.
- Возможность выявить инфекционные, опухолевые или воспалительные процессы суставов лица даже на начальной стадии развития заболевания.
МРТ позволяет вовремя диагностировать следующие патологии и заболевания ВНЧС:
- Рак нижней челюсти.
- Доброкачественные образования.
- Артроз и артрит.
- Анкилоз.
- Мышечно-суставную дисфункцию.
- Эрозию суставного хряща.
- Вывороты в полости суставов.
- Смещение суставных дисков.
При наличии подозрения на кисту верхнечелюстной пазухи врачи в обязательном порядке назначают пациенту МРТ челюсти. Киста представляет собой патологию, образуемую в области стенок гайморовой полости. Среди симптомов данного заболевания находится:
- Наличие постоянной заложенности носа.
- Одышка и затрудненное дыхание.
- Частые головные боли и головокружения.
- Появление резкой боли при перепадах давления, которые могут возникнуть во время полета на самолете или под водой.
- Неприятные ощущения в области лба или верхней челюсти.
МРТ, проводимое в области челюстно-лицевого сустава при наличии кисты позволяет выявить стадию, а также характер течения данного заболевания. Чем раньше было проведено исследование, тем легче и быстрее будет выявить болезнь и вылечить ее.
МРТ является безопасным методом диагностики ВНЧС. Она не вредит здоровью человека и не дает на организм практически никакой лучевой нагрузки. Кроме того, она является полностью безболезненной.
Несмотря на безопасность магнитно-резонансного метода диагностики существует ряд противопоказаний к его проведению. Данная методика противопоказана людям, имеющим:
- Металлические штифты в зубах или коронки.
- Инородные металлические тела в области лица (например, осколки).
- Имплантанты в теле, изготовленные из титана, никеля или какого-либо другого металла.
- Заболевания психики.
Также томография противопоказана людям, которые пользуются кардиостимулятором или слуховым аппаратом. Обратите внимание, что при наличии клаустрофобии врач дает пациенту седативное средство, поэтому данное заболевание не является препятствием к проведению КТ.
Кроме того, МРТ не рекомендовано женщинам, которые находятся на первом триместре беременности. Однако в некоторых случаях томография все же может быть проведена.
О наличии штифтов, металлических имплантантов, протезов и брекетов следует сообщить врачу-рентгенологу перед проведением процедуры. Дело в том, что данные компоненты могут вызвать искажения в данных магнитно-резонансного аппарата. Результаты исследования будут неправильными или неполными. Однако в некоторых современных диагностических аппаратах можно изменить настройки, что позволит нивелировать влияние металлических изделий на результаты исследования.
Таким образом, МРТ челюсти — один из наиболее эффективных и безопасных методов диагностики патологий и заболеваний височно-нижнечелюстных суставов. С ее помощью можно за сравнительно короткий промежуток времени получить трехмерное изображение диагностируемой части, оценить ее состояние, положение и функциональность.
источник
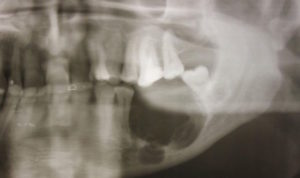
Кисты челюстные – полое образование с жидким содержимым в кости челюсти. Кисты могут длительное время существовать бессимптомно и выявляться при рентгенологическом исследовании. При воспалении и нагноении кисты появляется сильная боль во время пережевывания пищи, покраснение, отек, выбухание стенки десны. Нагноение может сопровождаться развитием периостита, остеомиелита, гайморита, патологического перелома челюсти, формированием свища. При челюстных кистах лечение оперативное. Операция цистэктомии при необходимости сочетается с резекцией верхушки корня, заполнением полости кисты биокомпозитным материалом.
Челюстные кисты являются самым распространенным поражением челюстных костей. Так, истинной кистой называют полость, стенка которой состоит из фиброзной ткани, а ее внутренняя поверхность выстлана эпителием. В полости кисты содержится прозрачная, иногда опалесцирующая жидкость.
Примордиальная челюстная киста или кератокиста возникает в области угла нижней челюсти или третьего моляра, в некоторых случаях она появляется на месте, где должен был быть зуб. Эта киста имеет тонкие фиброзные стенки, ее внутренняя поверхность выстлана плоским эпителием. Из-за выраженного паракератоза ее содержимое напоминает холестеатому, в их стенках обнаруживают одонтогенный эпителий. Кератокисты бывают как однокамерными, так и многокамерными; множественные кисты чаще многокамерные. При этом они сочетаются с другими пороками развития и после удаления часто рецидивируют.
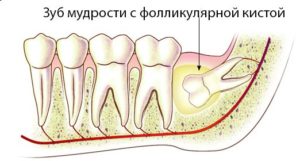
Фолликулярная челюстная киста или киста непрорезавшегося зуба развивается из эмалевых органов непрорезавшихся зубов. Локализуется киста в альвеолярном крае челюстей и чаще связана со вторым премоляром, третьим моляром, клыками верхней и нижней челюстей. Стенки таких челюстных кист тонкие, состоят из многослойного плоского эпителия, который выстилает полость изнутри. Клетки эпителия изменены и нередко уплощены. Иногда имеются клетки, продуцирующие слизь. В полости кисты находятся один или несколько зубов как сформировавшихся, так и в зачаточном состоянии.

Часто эти кисты воспаляются, а в инфильтрате появляются нейтрофильные лейкоциты, если эпителий полностью расплавляется, то вся внутренняя поверхность кисты состоит из грануляций, которые могут полностью заполнять полость кисты. Радикулярные кисты часто нагнаиваются и в ее стенках обнаруживаются кристаллы холестерина и ксантомных клеток. Если радикулярные кисты диагностируют у детей, то в наружных отделах стенки обнаруживаются участки остеогенеза. По месторасположению радикулярные челюстные кисты могут прилежать, оттеснять или проникать в гайморову пазуху, в последнем случае вероятность развития гайморита при обострении воспаления кисты довольно высока. Крупные кисты осложняются деструкциями кости и истончением кортикальной пластинки, в челюстных кистах дизонтогенетического характера вероятность развития опухолей гораздо выше, хотя малигнизация клеток встречается не часто.
На первом этапе развития челюстных кист субъективная симптоматика отсутствует. По мере роста кисты можно заметить округлое безболезненное выпячивание и истончение костной стенки кисты. На ортопантомограмме хорошо заметна сферическая полость кисты, ее контуры резко очерчены. На рентгенограмме корневой кисты виден корень зуба с пораженным периодонтом, при фолликулярной кисте на снимке видны непрорезавшиеся зубы, которые погружены в дефект кости. Если же челюстные кисты осложняются нагноительными заболеваниями, то возникают симптомы, характерные для остеомиелита.
Для лечения челюстных кист стоматологи прибегают к оперативному лечению. Проводя цистостомию и цистэктомию, иногда корневые кисты хорошо поддаются лечению без оперативных вмешательств. Но осложнения кист и их нагноения требуют обязательного вскрытия с последующим дренированием полости.
Основная задача хирургического лечения – сохранить зубы, которые находятся в зоне кисты, и восстановить их нарушенные функции. Цистэктомия помимо вскрытия полости кисты позволяет одномоментно произвести резекцию корня зуба. Эту процедуру проводят, если корень зуба погружен в полость кисты не более, чем на 1/3 всей его длины. Если же погружение более глубокое, то зубы становятся непригодными с точки зрения функциональности и довольно рано выпадают. Основной недостаток этого метода в том, что после резекции, снижается функциональность зубов, отмечаются случаи реинфекции со стороны срезанных микроканальцев, кроме этого операция довольно травматична. Костные полости, которые остаются после резекции снижают прочность челюстных костей. Современные технологии позволяют улучшить процедуру цистэктомии. Биокомпозитный материал, которым заполняют костную полость, предотвращает возникновение ранних осложнений. Это связано с отсутствием кровяного сгустка, что значительно снижает инфицирование полости. Биокомпозитные материалы, заполняя полость кисты, способствуют восстановлению формы и функций челюсти за счет ускорения регенерации.
Прогноз после оперативного лечения благоприятный, однако, крупные челюстные кисты могут осложняться патологическими переломами челюсти.
источник
- Примордиальная образуется в области зуба мудрости — третьего моляра. Встречаются такие, которые возникают на месте отсутствующего зуба. Стенки тонкие, внутреннюю поверхность покрывает плоский эпителий, локализуется преимущественно на нижней челюсти. Часто рецидивирует, так как сочетаются и с другими нарушениями, например, дисфункцией височно — нижнечелюстного сустава или ВНЧС.
- Из непрорезавшихся зубов развивается фолликулярная киста в челюсти. Поэтому зачастую внутри нее может находиться сформированный или несформированный зуб. Преимущественно располагается в области клыков. Возникает как фолликулярная киста нижней челюсти, так и верхней.
- С вероятностью 80% любая челюстная киста — радикулярная. Образуется как следствие хронического периодонтита, заболевания представляющего собой воспаление тканей периодонта – мешка, окружающего корни зуба. Стенки эпителиальной многоуровневой ткани, которая выстилает образование изнутри, усеяны плазматическими клетками. При обострении клетки увеличиваются и, вследствие этого, возникают направленные внутрь нитевидные отростки.
- Аневризмальные виды встречаются редко. Они являются самыми неизученными из всех. Врачи практически ничего не могут сказать о патогенезе и этиологии этих образований. Эти кисты возникают у детей или у подростков, содержат кровь или геморрагическую жидкость. Главным симптомом аневризмальной кисты на поздней стадии является деформация. На ранних стадиях она никак себя не проявляет.
- Киста носо-небного канала схожа с прикорневой кистой (с которой ее нередко путают). Развивается между верхними резцами.
- Ретромолярная киста развивается, если зубы тяжело прорезываются. Возникает из-за того что могут постоянно воспаляться ткани пародонта, особенно при прорезывании третьих моляров. Подтверждается на рентгеновском снимке. Лечение в таких случаях только хирургическое.
- Холеастома являет собой опухолевидное образование, содержимое которой напоминает кашицу и состоит из роговых масс и кристаллов холестерина.
- Резидулярная киста является осложнением после операции по удалению зуба.
- Еще одни неодонтогенные кисты — это носоавеолярная и шаровидно-верхнечелюстная, локализуются в месте соединения верхней челюсти и междучелюстной кости. Состоят из клеток эпителия, и содержат желтоватую жидкость.
Также причиной появления радикулярной кисты может стать некачественное стоматологическое лечение. В зубе образуются сложные гранулемы, а уже из них развивается радикулярная киста, на верхней челюсти преимущественно.
Киста верхней челюсти обладает своими особенностями. Сама челюсть состоит из компактного и губчатого вещества, последнее значительно преобладает, что способствует прониканию образований в кость. Имеет свою анатомическую особенность – она воздухоносная. Пазуха верхней челюсти имеет особенное строение, иногда корни жевательных зубов находятся в пазухе.
Одной из причин появления такой кисты является инфекция при пульпите и периодонтите. Такая киста может сопровождаться болью при надкусывании.
Радикулярная киста, именно верхней челюсти, появляется при плохом лечении, когда врачом совершается травма или ломается инструмент.
При фолликулярной кисте верхней челюсти может быть потеря не развившегося зуба. При серьезной ситуации может потребоваться резекция верхней челюсти.
Киста нижней челюсти – пустотелое образование. Со временем такое образование наполняется жидкостью и далее развивается, увеличиваясь. В нижней челюсти, в отличие от верхней, больше компактного вещества. Нижнечелюстной нерв выходит из отверстия, которое располагается между премолярами. При росте челюсти нерв может сначала неметь, а потом и вовсе повредиться и воспалиться, что приведет к последствиям. При этом боли и онемение нижней челюсти могут быть очень сильными и не только локализованными в области четвертого или пятого зуба, но распространяющимися на половину лица.
Чаще всего киста нижней челюсти сопровождается такими признаками, как покраснение, отек, припухлость, болевой синдром, воспаленные поднижнечелюстные лимфатические узлы. Осложнения, которые могут развиться вследствие такого заболевания: свищ, перелом лицевой кости, остеомиелит, периостит, воспаление надкостницы, флегмона челюсти.
Большинство из кист на ранней стадии себя никак не проявляют. При достижении большого размера киста на челюсти имеет симптомы: может появиться выпячивание на лице, или шишка между челюстями. Вне зависимости от того, есть ли болезненные ощущения, рост кист продолжается.
Если они воспаляются, могут проявляться такие симптомы:
- Воспаление лимфоузла под челюстью, подчелюстной лимфаденит.
- Боль в челюсти, при жевании.
- Боль в ухе.
- Узел, выпячивание, может плохо открываться рот.
- Покраснение.
- Набухание десен.
- Выделение гноя в полость рта.
- Гипертермия.
- Отечность в области челюсти.
- Деформация костей челюстно-лицевой области.
- Сильная головная боль.
- Слабость.
- Симптомы гайморита: насморк, отекание тканей в носовых ходах (заложенность носа).
- Озноб.
Без лучевой нагрузки проходит такой метод сканирования, как магниторезонансная томография. Благодаря собственному магнитному моменту ядер, получают высококачественный снимок челюсти в любых плоскостях и любых слоев. При проведении сканирования не используются препараты с ионизированным излучением, однако необходимо снять все металлические предметы, так как в данном исследовании задействован очень мощный магнит.
У метода есть некоторые противопоказания: его нельзя применять, если у человека установлен кардиостимулятор или в организме присутствуют импланты из металлов, которые взаимодействуют с магнитом – ферромагнетиков, например железа. Также МРТ стараются не назначать на любых сроках беременности, особенно на ранних.
Существует два основных метода лечения: это Цистэктомия и цистотомия. Цистэктомия являет собой удаление кисты с зашиванием раны. Ее назначают при кистах, которые представляют собой порок развития эпителия, если киста имеет маленькие размеры и находится между двух соединяемых между собой зубов. Основной недостаток такой операции — возможные послеоперационные осложнения в виде инфицирования тканей. Сейчас для заполнения полостей используют специальные материалы, которые способствуют более скорому восстановлению тканей и формы челюсти. Восстановиться после такой операции можно довольно быстро.
Цистотомия заключается в удалении передней стенки образования и соединение ее с полостью рта. Операция приводит к тому, что полость уплощается и уменьшается. Переносится легко, но эстетический дефект сохраняется на длительное время.
При хроническом гайморите, если киста оттесняет пазуху, может быть применено два метода удаления ороназальная цистэктомия и ороназальная цистомия. При этом ее полость соединяется с пазухой и образуется единая полость. Ороназальная цистэктомия применяется, если в области образования отсутствуют зубы, или значительная их часть входит в его полость. Второй метод выбирают, если присутствуют сопутствующие заболевания.
Если вовремя не провести эти два вида хирургического лечения может потребоваться резекция челюсти, при которой проводится вскрытие и удаление содержимого оболочки образования. После резекции рецидивы возникают редко.
Если патологию не лечить, или операция будет сложная и затянувшаяся, вследствие постоянно открытой челюсти может возникнуть дисфункция височно-нижнечелюстного сустава.
Что такое дисфункция височно-нижнечелюстного сустава? Эта патология представляет нарушение правильного функционирования сустава, соединяющего верхнюю и нижнюю челюсть.

- Головная боль.
- Боль в челюстном суставе и мышцах челюсти.
- Щелкающий звук при открывании рта.
- Нарушение подвижности челюсти, может не открываться рот.
- Боль при жевании.
Профилактикой кисты в большинстве случаев является терапия зубов, предотвращение кариеса. Никакие народные методы лечения в этом случае неэффективны. Эффективно только хирургическое лечение. Врач должен оценить расположение и размер образования, чтобы правильно выбрать методику его лечения. С целью недопущения осложнений, киста должна быть вовремя пролечена. Чтобы не пропустить ее развитие, в том числе, если симптомы отсутствуют, или же болит челюсть с левой стороны или с правой, необходимо пройти обследования у стоматолога. Профилактический визит к стоматологу нужно осуществлять минимум 2 раза в год. Подробнее о кисте зуба читайте в этой статье.
источник