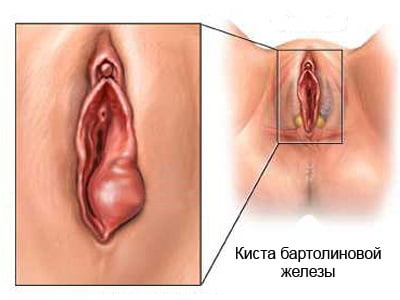
Киста бартолиновой железы – заболевание органов половой системы, для которого характерно появление патологического доброкачественного новообразования округлой формы. От других тканей образование отделено плотной соединительной капсулой. По причине закупорки выводного протока железы собственным секретом, полость кисты содержит жидкость.
Данная патология затрудняет естественный отток смазки преддверия влагалища, появляются неприятные болевые ощущения, сухость, дискомфорт во время полового акта. Заболевания бартолиновых желез – довольно распространенная патология в медицинской практике. В большинстве случаев кисту бартолиновых желез диагностируют у молодых женщин, в возрасте до 30-35 лет.
Киста бартолиновой железы – это отграниченное округлое образование в области бартолиновой железы, заполненное ее секретом, которое образуется после закупорки выводного протока железы. Чаще кисты бартолиновой железы встречаются у молодых, ведущих активную сексуальную жизнь, пациенток.
Среди причин их появления лидируют специфические инфекции, особенно гонорея, а неспецифическое воспаление вызывают микробные ассоциации. С двух сторон кисты бартолиновых желез возникают редко.
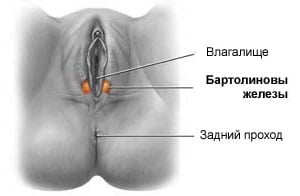
Бартолиновая железа представляет собой парный орган, располагающийся в преддверии влагалища. Находится железа в толще, у самого основания больших половых губ. Размер ее составляет 1,5-2 сантиметра в диаметре. Она имеет также выводные протоки, открывающиеся с внутренней стороны малых половых губ.
Основное предназначение бартолиновой железы – синтез тягучей сероватой жидкости, которая выполняет роль смазки и обеспечивает более комфортный половой акт. То есть, отсюда можно сделать вывод, что бартолиновая железа необходима всем женщинам, живущим регулярной половой жизнью.
К основным причинам закупорки выводного протока бартолиновой железы можно отнести:
- несоблюдение элементарных правил интимной гигиены половых органов;
- гоноккоковую инфекцию, трихомониаз, хламидиоз, уреаплазмоз, другие инфекционные заболевания органов мочеполовой системы, которые передаются при половом контакте;
- проникновение в ткани железы условно-патогенных микроорганизмов – кишечная палочка, стрепто- и стафилококковая инфекции;
- травматические гинекологические манипуляции;
- урогенитальный кандидоз (молочница), микоплазмоз;
- гистероскопия, прерывание беременности.
Развитию данной патологии способствуют и другие негативные факторы:
- Травмы кожи половых губ или стенок влагалища, к примеру, при эпиляции.
- Ослабление защитно-иммунных сил после перенесенных хронических заболеваний.
- Нерегулярная, но слишком интенсивная половая близость, множественные сношения.
- Длительный прием медикаментозных препаратов – гормонов, антибиотиков.
- Длительное ношение тесного нижнего белья из синтетических, «не дышащих» материй. которые вызывают постоянное механическое раздражение.
В группу риска попадают женщины, ведущие беспорядочную половую жизнь без применения средств контрацепции. В редких случаях к закупорке выводящего просвета бартолиновых желез могут привести обострившиеся хронические инфекции, вяло протекающие воспалительные процессы в организме, сезонные заболевания – Грипп, ОРВИ, тонзиллит, воспаление гайморовых пазух, кариес, пародонтит, гингивит. В железу, через «ворота» инфекции, патогенные микрооорганизмы поступают гематологическим путем, через кровеносное русло. Частичная закупорка протока может быть вызвана частыми стрессами, переохлаждением, вирусом иммунодефицита (ВиЧ).
Киста бартолиновой железы (см. фото) может начинаться с маленькой горошины и достигнуть 8 см. Если киста маленьких размеров, женщина обнаруживает ее совершенно случайно, высокий иммунитет самостоятельно справляется с заболеванием. Не стоит путать кисту с микропапилломатозом преддверия влагалища, которое характеризуется розоватой сыпью на наружных половых органах, с обеих сторон. Диагностирование начинается с осмотра гинекологом наружных половых органов и влагалища.
При заболевании бартолинита, киста имеет округлую форму, разного размера. Она находиться под половой губой, поэтому одна сторона значительно больше, из-за протекающего воспаления и отека тканей. При пальпации определяется круглое, подвижное, эластичное образование, с незначительными болевыми ощущениями. Может располагаться только с одной стороны. Клиническое проявление гнойный бартолинит отличается от образовавшейся кисты.
Воспалительный процесс провоцирует отек и сужение выводного протока. При нажатии на кисту, выделяется незначительное количество гноя. Основные симптомы бартолинита, это чувство дискомфорта и незначительная боль.
Не рекомендуется греть кисту или выдавливать гной, так как область имеет большое количество лимфатических сосудов и хорошее кровоснабжение. При нагревании инфекция быстро распространяется по всему организму и может начаться сепсис. Своевременная помощь врача поможет снять воспаление, уничтожить инфекцию и предотвратить ее рост.
Диагностирование кисты не представляет особых трудностей. Диагноз ставят на основании клинической картины болезни, гинекологического осмотра пациентки. Для уточнения могут взять анализ мазка на степень чистоты влагалища и провести микроскопическое исследование содержимого кисты (для определения возбудителя).
Выбор метода лечения в основном лежит на плечах гинеколога, но в некоторых случаях может согласовываться с пациенткой. Если размеры кисты небольшие, и она особо не приносит страданий, то лечение имеет консервативный характер.
Если киста имеет склонность к частым рецидивам, и женщина устала от постоянной борьбы с ней, то доктор может предложить операцию. При согласии со стороны пациентки, киста удаляется оперативным способом.
Вот основные способы лечения кисты бартолиновой железы без операции:
- Кисты небольших размеров часто рассасываются самостоятельно. Происходит это по причине самоочищения закупоренного протока. При впервые выявленной кисте маленького размера доктор может посоветовать понаблюдать за ней некоторое время (в случае отсутствия других гинекологических заболеваний).
- В качестве вспомогательного лечения могут быть рекомендованы сидячие ванночки с ромашкой или марганцовкой.
- На область кисты можно прикладывать повязки с мазью Вишневского или ихтиолом.
Лекарственные средства применяются, если возникло воспаление. Цель лечения в данном случае – не дать сформироваться абсцессу, когда операции уже не избежать. Медикаментозная терапия включает в себя следующие препараты:
- Спазмолитические препараты, обезболивающие, противовоспалительные. Они могут использоваться как внутрь, так и местно (например, мазь Вишневского, Мирамистин и т.п.).
- Антибиотики. Идеально, если подбор их происходит с учетом посева отделяемого из канала бартолиновой железы или хотя бы из влагалища. Чаще всего первичное назначение проводится эмпирически, так как для более детального обследования необходимо время.
- Можно дополнять лечение различными физиопроцедурами, например, УВЧ, магнитотерапией и другими. Воспаление уйдет быстрее, а риск перехода в абсцесс намного меньший.
- Полезно прикладывать холод на место воспаления, а также проводить сидячие ванночки с отварами лекарственных трав (ромашка, календула, мята и другие).
- Следует взять крапиву, тысячелистник, бузину в равных количествах. Залить полученную смесь 2 — 3 стаканами кипятка и дать настояться около часа. Использовать для сидячих ванночек и спринцеваний.
- Следует взять грецкие орехи или фундук 100 г, несколько больших зубчиков чеснока, 50 г семян укропа и залить это 400 мл жидкого меда. Дать настояться в течение 2 — 3 суток и принимать по 2 — 3 чайные ложки несколько раз в день.
- Цветки ромашки и ноготков смешать и залить горячей водой. Подождать, пока смесь немного охладиться и проводить после этого сидячие ванночки. Для эффекта можно добавить немного марганцовки.
Так называемая марсупиализация кисты бартолиновой железы является самым широко используемым методом хирургического лечения. Ее задачей является формирование искусственного выводного протока бартолиновой железы. Для проведения процедуры не требуется госпитализации, ее можно проводить амбулаторно, а правильная местная анестезия делает весь процесс комфортным для пациентки.
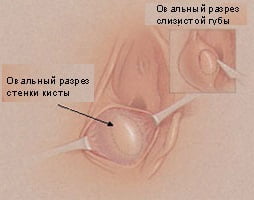
Над местом образования кисты делается овальный разрез, полость кисты вскрывается, ее содержимое эвакуируется. После промывания опорожненной полости кисты ее края подшиваются к слизистой половой губы, а на месте разреза остается небольшая дырка – наружное отверстие будущего выводного протока бартолиновой железы. Квалифицированному хирургу не проведение процедуры требуется не больше получаса, затем пациентка идет домой.
Что нужно знать о хирургическом лечении бартолинита:
- Операция носит название «марсупиализация бартолиновых желез» и включает в себя вскрытие полости, опорожнение патологической структуры и подшивание кистозных стенок к краям раны для формирования нового канала.
- Другой методикой лечения является установка через небольшой разрез тонкого силиконового word-катетера. Он остается в теле примерно на 5 недель и препятствует срастанию стенок выводного канала. За это время формируется и покрывается эпителием новый проток.
- Полость гнойного абсцесса вскрывают и обрабатывают дезинфицирующим раствором, через дренажную трубку на 5 — 6 день удаляют вновь скопившийся гной. Операция проводится под общим (чаще) или местным наркозом.
- К сожалению, перечисленные операции не дают полной гарантии отсутствия рецидивов заболевания. Если выводное отверстие железы продолжает закупориваться, показано хирургическое удаление кистозных патологий вместе с самой железой и ее выводным протоком (экстирпация).
- При диагностировании бартолиновой кисты у беременной пациентки проводят пункционную аспирацию.
Постоперационная терапия включает прохождение физиопроцедур (магнитотерапия, УВЧ, УФО) и восстановление иммунитета.
В период выздоровления пациенткам необходимо соблюдать усиленные гигиенические мероприятия, воздерживаться от интимной близости, правильно питаться. После заживления раны отверстие сужается, и у железы появляется новый выводной проток.
источник
Киста бартолиновой железы – это отграниченное округлое образование в области бартолиновой железы, заполненное ее секретом, которое образуется после закупорки выводного протока железы. Чаще кисты бартолиновой железы встречаются у молодых, ведущих активную сексуальную жизнь, пациенток. Среди причин их появления лидируют специфические инфекции, особенно гонорея, а неспецифическое воспаление вызывают микробные ассоциации. С двух сторон кисты бартолиновых желез возникают редко.
В слизистой оболочке преддверия влагалища располагается значительное количество функционирующих желез. Они защищают вульву и выше расположенные структуры от инфекции и травм путем постоянного увлажнения и самоочищения, а во время интимной близости вырабатываемый железами секрет выполняет функцию «смазки».
Функционирование желез вульвы связано с циклическими гормональными изменениями и управляется центральной нервной системой.
Бартолиновы железы располагаются в нижней трети преддверия влагалища (по одной железе с каждой стороны) в основании больших половых губ, имеют округлую форму, не превышают двух сантиметров в диаметре, и, при отсутствии воспаления, не видны и не пальпируются. Выводные протоки больших желез преддверия влагалища открываются в слизистой малых половых губ на их внутренней поверхности.
Причиной формирования кисты бартолиновой железы чаще является острый инфекционный процесс в области наружных гениталий. Под воздействием инфекции наружное отверстие выводного протока закрывается, а ее секрет скапливается внутри тела железы, образуя кисту. Если инфекция попадает в полость железы, содержимое кисты становится гнойным, формируя абсцесс.
Иногда киста большой железы преддверия влагалища образуется без участия инфекции. Закупорка ее протока может быть вызвана механическим препятствием оттоку ее содержимого при развитии фиброза или гиперплазии (разрастания) окружающих тканей. В таких ситуациях симптомы появляются только в случае вторичного инфицирования кисты.
Область преддверия влагалища содержит значительное количество нервных окончаний и хорошо развитую кровеносную сеть, поэтому все острые патологические процессы в этой зоне, включая бартолиновы железы, сопровождаются выраженными клиническими проявлениями. При инфекционном воспалении в канале бартолиновой железы ярких симптомов не наблюдается, а заболевание быстро ликвидируется с помощью несложных терапевтических приемов. Если инфекции удается захватить всю железу, появляются симптомы острого гнойного процесса.
Неосложненная киста бартолиновой железы небольших размеров может не вызывать субъективных ощущений и обнаруживаться самой пациенткой случайно.
Если острое воспаление в железе преддверия влагалища не лечится правильно или лечится пациенткой самостоятельно, оно может трансформироваться в хронический воспалительный процесс, вне обострения который клинически не проявляется.
Терапия кисты железы преддверия влагалища подразумевает консервативную антибактериальную терапию и хирургическое удаление кисты при ее неэффективности.
При хорошем состоянии местного иммунитета неинфицированные кисты небольших размеров могут проходить самостоятельно, однако подобный сценарий не гарантирует отсутствие рецидива заболевания.
Залогом успешной терапии кисты бартолиновой железы является вовремя начатое лечение. Нередко пациентки, обнаружив образование в области половых губ, пытаются избавиться от него самостоятельно, а к врачу обращаются в случае гнойных осложнений.
Прогноз заболевания в целом благоприятный. Своевременное адекватное лечение и последующие профилактические мероприятия ликвидируют патологические изменения в тканях железы.
Единственной причиной появления кисты бартолиновой железы является закупорка ее выводного протока. Скопившийся в железе секрет растягивает ее стенки и формирует большую полость, заполненную густым серозным содержимым.
Выводной проток железы закупоривается после попадания в него инфекции. Специфическое воспаление вызывается гонококками и трихомонадами, а неспецифическое – представителями условно-патогенной микробной микрофлоры: стафилококками, стрептококками, кишечной палочкой и прочими.
Инфекция в бартолиновые железы проникает из стекающих в область вульвы патологических вагинальных выделений. Изначально она проникает в узкий проток железы и провоцирует местные патологические изменения, в результате за счет воспалительного отека просвет протока закупоривается.
Присутствие инфекции во влагалище не подразумевает обязательного развития воспалительного процесса в бартолиновых железах. Подобное может произойти только при условии нарушения механизмов местной иммунной защиты.
К образованию кист в железах преддверия влагалища также располагают:
— Пренебрежение правилами гигиены интимных зон, особенно во время менструации. Регулярные гигиенические процедуры механически удаляют чрезмерное количество нежелательных микроорганизмов в области наружных гениталий. Отказ от несложных мер профилактики воспалительных процессов может привести к появлению воспаления.
— Нижнее белье из ненадлежащих тканей способствует скоплению железистого секрета, а также не позволяет коже «дышать».
— Беспорядочная половая жизнь не только увеличивает риск заболеть венерическим заболеванием, но и способствует увеличению количества условно-патогенной микрофлоры.
— Травмы слизистых влагалища или его преддверия во время операций или абортов. Поврежденные слизистые легко пропускают инфекцию в подлежащие слои. Иногда процесс заживления травм вульвы идет некорректно, в области желез появляются рубцы или разрастания слизистой, которые могут препятствовать нормальному оттоку отделяемого бартолиновых желез.
— Инфекционно-воспалительные процессы во влагалище.
— Состояния, сопровождающиеся нарушением механизмов иммунной защиты: наличие очагов хронической инфекции, сахарный диабет, иммунодефицитные состояния, а также стрессы и переохлаждения.
Бартолиновые кисты могут иметь размер горошины, а могут быть похожими на куриное яйцо. Клинически киста бартолиновой железы начинает проявляться по достижении значительных размеров. Маленькие кисты без признаков инфицирования не беспокоят пациентку и обнаруживаются случайно. Иногда, при хорошем иммунитете, они проходят самостоятельно.
Большие кисты бартолиновых желез встречаются реже. Они сопровождаются чувством дискомфорта при движениях, а иногда препятствуют нормальной интимной близости.
Диагностика кисты бартолиновой железы начинается с осмотра наружной генитальной области и влагалищного исследования. Внешние признаки кисты определяются ее размерами. Может быть выявлена асимметрия половой щели, одностороннее увеличение большой половой губы из-за воспалительного отека, а при больших кистах визуализируется возвышающееся над кожей половой губы округлое образование. В отсутствие воспаления кожа над кистой и вокруг нее выглядит неизмененной.
При пальпации внутри большой половой губы определяется округлое, эластичное, подвижное и немного болезненное образование.
Если в кисте начинаются воспалительные изменения, кожа над ней может покраснеть, а пальпация стать более чувствительной.
При преобладании гнойно-воспалительных процессов в бартолиновой железе клиника заболевания отличается от таковой при образовании кист. Изначально в обоих случаях инфекция проникает внутрь протока железы и провоцирует местные воспалительные изменения. Развивается каналикулит – воспаление выводного протока железы преддверия влагалища. Просвет выводного протока резко сужается из-за воспалительного отека, но не закрывается полностью, поэтому при надавливании на пораженную область появляется небольшое количество гноя.
Во время развития каналикулярного воспаления у пациентки могут появиться ощущение дискомфорта или незначительная болезненность в пораженной половой губе. При осмотре обнаруживается небольшой воспалительный валик и неяркая гиперемия в проекции закупоренной железы. При пальпации валика на его поверхности появляется гной. Крайне нежелательной ситуацией на данной стадии развития болезни является попытка самолечения с помощью тепловых процедур или попыток выдавить гной. Область вульвы рыхлая и хорошо кровоснабжается, также она содержит много лимфатических сосудов, все это способствует быстрому распространению инфекции по организму вплоть до ее генерализации, то есть сепсиса. Однако квалифицированная помощь на этой стадии болезни может быстро ликвидировать инфекцию и предотвратить ее дальнейшее развитие.
При отсутствии необходимого лечения инфекция полностью закупоривает выводной проток. Скапливающийся в нем гной не может выйти наружу, поэтому он растягивает стенки протока, образуя ложный абсцесс – полость с гноем, отграниченную стенками выводного протока бартолиновой железы. Ложным абсцесс называется потому, что железа не разрушается, а оттесняется в сторону и деформируется. Клиника заболевания становится ярче. Появляются выраженные боли на стороне образования абсцесса, симптомы интоксикации. При осмотре пораженная половая губа отечная, покрасневшая, в ее основании видна большая «опухоль», пальпация которой сопровождается сильными болями.
Ложные абсцессы бартолиновой железы могут самостоятельно вскрываться с последующим излитием наружу гнойного содержимого. В подобной ситуации пациентка думает о выздоровлении и не обращается за помощь, между тем, оставшийся в полости вскрывшегося абсцесса гной может спровоцировать рецидив гнойного воспаления или стать источником хронического вялотекущего воспалительного процесса. На фоне него выводной проток сужается, в полости железы накапливается жидкое содержимое и формируется киста бартолиновой железы.
Если инфекции удается попасть непосредственно в ткань железы, происходит разрушение ее содержимого. Появляется истинный абсцесс – капсула с гноем. Его сопровождают симптомы острого гнойного процесса: лихорадка, интоксикация, резкая пульсирующая боль в области кисты. Кожа в области абсцесса становится пунцовой и горячей на ощупь, половая губа сильно отекает и может перекрывать вход во влагалище. Пальпация в зоне поражения резко болезненная. В отличие от ложного, истинный абсцесс неподвижен при пальпации, а его размеры больше.
Как правило, абсцессы бартолиновой железы появляются на фоне половых инфекций, поэтому клиника заболевания включает симптомы кольпита: воспаление и отек слизистых влагалища, серозно-гнойные выделения, зуд , нарушение мочеиспускания и прочие.
Задачами лабораторной диагностики являются определение возбудителя инфекции и выбор антибиотика для его устранения. Изучается мазок и бактериологический посев отделяемого вульвы и влагалищных белей. При специфическом воспалении проводится дополнительное исследование на наличие половых инфекций.
Для достоверной оценки клинической ситуации необходимо изучить состояние иммунитета пациентки и получить информацию о сопутствующих негинекологических заболеваниях.
Негативными последствиями кисты бартолиновой железы являются ее гнойная трансформация после инфицирования, развитие хронического воспалительного процесса и рецидивы.
При выраженных иммунных нарушениях инфекция может проникнуть в кровь (сепсис) или сформировать свищи – нефизиологические ходы между железой и окружающими тканями. Подобные сценарии развиваются очень редко.
Лечебная тактика зависит от размеров кисты и наличия в ней воспалительных изменений. Маленькие, не превышающие двух сантиметров в размере, кисты бартолиновой железы при отсутствии жалоб пациентки не требуют экстренных лечебных мероприятий. Нередко выбирается тактика динамичного наблюдения, так как нередко такие кисты самостоятельно рассасываются.
Если пациентка испытывает физический или психологический дискомфорт, мелкие кисты удаляются.
Крупные кисты бартолиновой железы, нарушающие привычный ритм жизни пациентки, подлежат хирургическому удалению.
Последующие патологические процессы в бартолиновой железе при закупорке ее протока можно предотвратить, если обнаружить начинающие изменения на ранней стадии.
При каналикулите воспаление чаще всего ликвидируется с помощью несложных мероприятий:
— Физический покой. При активных движениях (ходьбе, беге и так далее) воспаленная половая губа травмируется, и воспаление может усугубиться.
— Холод на генитальную область. Искусственное снижение температуры в области воспаления суживает кровеносные сосуды, уменьшает воспалительный отек, снимает болевые ощущения и препятствует дальнейшему распространению инфекции в подлежащие структуры. Ошибочное использование тепловых процедур пациенткой при попытках самолечения приводит к еще большему расширению кровеносных сосудов, нарастанию отека и усугублению состояния.
— Местные противовоспалительные мероприятия. Можно использовать теплые (не горячие) сидячие ванны с дезинфицирующими и противовоспалительными средствами (хлоргексидином, слабым раствором марганцовки) и мазевые аппликации на воспаленную область с антибактериальными мазями вроде Ихтиола, Левомиколя и им подобных.
— Антибактериальная терапия. Рыхлая структура тканей вульвы и хорошее кровоснабжение этой зоны создают благоприятную ситуацию для быстрого развития инфекции. Поэтому успех терапии определяется своевременностью начала лечения. Прием антибиотиков начинается после первоначальной постановки диагноза вне зависимости от наличия бактериологического заключения. Терапию начинают с антибиотиков широкого спектра действия, а затем, если возникает необходимость, антибиотик меняют.
— Симптоматическая терапия для устранения боли, аллергических проявлений и активизации местных защитных сил.
Если у пациентки выявлена венерическая инфекция, проводится специфическое лечение параллельно с партнером.
Хирургическому лечению подвергаются кисты и абсцессы бартолиновой железы. Если у пациентки имеется инфекция половых путей, хирургическое удаление кисты бартолиновой железы проводится только после предварительной антибактериальной терапии. Иногда после адекватного антибактериального лечения удается ликвидировать воспаление в выводном протоке железы и восстановить его проходимость.
Целью хирургического вмешательства при кистах бартолиновой железы является:
— Восстановление нормального анатомического строения железы путем удаления кисты. Производится вылущивание кисты бартолиновой железы с последующей антибактериальной обработкой оставшейся полости. Затем устанавливается дренаж – трубочка для оттока содержимого железы.
Если существуют противопоказания к проведению операции (например, беременность), вылущивание кисты бартолиновой железы заменяется на ее пункцию, когда с помощью тонкой длинной иглы производится прокол и эвакуация содержимого кисты.
— Обеспечение нормального функционирования железы, то есть восстановление должного оттока ее содержимого. Одного только удаления кисты бартолиновой железы бывает недостаточно, потому что через небольшой промежуток времени после лечения стенки протока снова слипаются, и киста образуется вновь. Чтобы не случилось рецидива кисты, необходимо восстановить проток железы.
Используется метод катетеризации: через небольшой надрез в полость кисты устанавливается катетер – небольшая трубочка из силикона с расширенным концом. Через него происходит эвакуация содержимого кисты. Затем ее оставляют на несколько недель до полного заживления раны. После удаления катетера на его месте остается сформировавшийся проток бартолиновой железы.
Получившая в последнее время широкое распространение марсупиализация кисты бартолиновой железы позволяет удалить кисту и сформировать искусственный выводной проток.
К сожалению, повторное появление кист бартолиновой железы после любого хирургического лечения не является редкостью. При неоднократных рецидивах показано полное удаление бартолиновой железы.
Если лечение начато после нагноения кисты и образования абсцесса, первоначально из железы ликвидируют гнойное содержимое, производится дренирование. После исчезновения симптомов острого гнойного воспаления начинают формировать проток железы вышеописанными методами.
Любой метод лечения дополняется иммуностимулирующей терапией и физиопроцедурами.
Так называемая марсупиализация кисты бартолиновой железы является самым широко используемым методом хирургического лечения. Ее задачей является формирование искусственного выводного протока бартолиновой железы.
Для проведения процедуры не требуется госпитализации, ее можно проводить амбулаторно, а правильная местная анестезия делает весь процесс комфортным для пациентки.
Над местом образования кисты делается овальный разрез, полость кисты вскрывается, ее содержимое эвакуируется. После промывания опорожненной полости кисты ее края подшиваются к слизистой половой губы, а на месте разреза остается небольшая дырка – наружное отверстие будущего выводного протока бартолиновой железы. Квалифицированному хирургу не проведение процедуры требуется не больше получаса, затем пациентка идет домой.
В период выздоровления пациенткам необходимо соблюдать усиленные гигиенические мероприятия, воздерживаться от интимной близости, правильно питаться. После заживления раны отверстие сужается, и у железы появляется новый выводной проток.
источник
Киста сальной железы (атерома) представляет собой новообразование доброкачественного характера. Особый дискомфорт и неудобство человек испытывает при возникновении образования на открытых участках тела, особенно лице.
Причиной возникновения кожной кисты является закупорка просвета протока железы. В результате нарушается проходимость канала, образуется капсула, наполненная секретом.
Сальные железы располагаются по всей поверхности тела, выделяют секрет, вещество, задача которого защищать и увлажнять кожные и волосяные покровы. Железы связаны своей выводной частью с областями, где возникают образования. К таким зонам относятся:
- Веки, губы, наружный слуховой проход, анус, соски, половой член, крайняя плоть. Проток открыт на поверхности зоны данных областей, поэтому, при закупорке протока здесь нередко возникают подкожные кисты;
- Фолликулы волос. Проток открывается в волосяные фолликулы по всему телу.
Наибольшая локализация сальных желез – это лицевая область. По убыванию следует область шеи, спина, волосистая область головы, груди, лобок, живот. Меньше всего желез находится в области плеч, предплечий и голеней.
Основным фактором возникновения атеромы – кисты сальной железы служит закупорка выводящего протока. В результате чего, здесь начинает скапливаться секрет, увеличение объема которого раздвигает стенки протока. Образуется полость, ограниченная стенками соединительной ткани.
К факторам, создающим благоприятные условия для возникновения кисты под кожей, относятся:
- Нарушения метаболического процесса, в результате чего меняется консистенция секреторной жидкости;
- Врожденные патологии строения. Изредка у малышей формируется врожденная киста около уха, за счет аномалии развития кожного покрова. Данное явление не отражается на уровне развития ребенка и не представляет опасности;
- Воспалительные процессы, поражающие верхний слой кожных покровов, повреждение желез;
- Повышенная потливость (гипергидроз). В результате чрезмерного потоотделения, пот в избытке скапливается, засыхает на кожных покровах. Это может привести к закупорке протока, формированию как новообразования сальной, так и кисты потовой железы;
- Повреждение, наличие воспаления фолликула. Данное состояние провоцирует нарушения оттока жидкости, закупорку волосяной луковицы, образование триходермальной кисты;
- Гормональные сбои. Нередко увеличение мужских половых гормонов (тестестерон, дегидроэпиандростерон) способствуют изменению состава секрета. Более густая концентрация хуже выводится и приводит к закупорке. Образовываться атеромы могут вследствие снижения женских половых гормонов (эстрогенов), что также влияет на консистенцию секреторных выделений;
- Угри, акне, травмирование кожи. Травматизация может происходить во время самостоятельного проведения косметических процедур (скрабирование, бритье). Во время подобных манипуляций клетки травмированного кожного покрова могут попасть в проток железы, что нередко приводит к закупорке. Так неграмотное бритье, эпиляция нижней части лица может спровоцировать кисту на подбородке;
- Некачественная косметика, использование косметических средств, неподходящих конкретному типу кожи. Неграмотный выбор и применение косметических продуктов нередко провоцирует закупорку пор, возникновение кист сальной железы на лице (в том числе множественных);
- Несоблюдение правил личной гигиены. Мельчайшие частицы пыли, земли грязи могут скапливаться на поверхности кожных покровов, приводить к нарушению вывода секрета, образованию подкожной кисты на лице и теле. Поэтому важно регулярное очищение кожных покровов, проведение водных процедур;
- Генетический фактор. Одной из данных патологий является муковисцидоз. Заболевание способствует загустению секрета организма, формированию различных образований.
к содержанию ↑
К основным видам полых новообразований относятся:
- Вторичные образования (ретенционная фолликулярная киста). Данные новообразования формируются в результате осложнений угревой сыпи, акне. В большинстве случаев данные формирования локализуются на лицевой области, спины, шеи;
- Врожденные доброкачественные образования (эпидермоиды). Данный вид новообразований формируется из клеток эпидермиса. В большинстве случаев эпидермоиды представляют собой множественные образования, которые локализуются в области присутствия волосяных луковиц;
- Триходермальные кистозные узлы;
- Стеацистома;
- Различные неуточненные фолликулярные образования кожных покровов и клетчатки.
к содержанию ↑
Атеромы не проявляются выраженными клиническими проявлениями. Основным признаком полости является увеличение, уплотнение. Визуально полый узел проявляется в виде плотного жировика. В большинстве случаев образования формируются в областях присутствия волосяных фолликулов: голова, область уха, спина и шея, лицевая область, пах.
К основным признакам кисты относятся:
- Образование обладает плотно-эластичной структурой;
- Наблюдается подвижность капсулы;
- Размещается на поверхности кожи;
- Киста на лице или теле имеет четкие контуры;
- В центре образования может быть расположен проток железы;
- Возникновение воспалительного процесса и нагноении атеромы. Появляется выраженное покраснение границ образования, болезненность при ощупывании, припухлость. Возможен разрыв капсулы и извержение гнойного содержимого.
Симптоматика кистозного образования сальной железы представляет собой визуальные признаки. Полостные новообразования определяются быстро, на первом приеме у дерматолога при осмотре и пальпации.
Диагностирование образований происходит уже на первом приеме дерматолога. Наличие кисты определяется визуально, врач ее ощупывает, для определения плотности и степени подвижности. Важнейшим моментом осмотра является выявление выводящего протока. Данный показатель является доминирующим признаком атеромы, позволяющий отличить ее от других образований кожных покровов и подкожной клетчатки.
В случаях экстренной необходимости удаления кожных образований, во время проведения операции ткань капсулы, секрет, который содержится внутри, берутся на гистологию.
Гистологическое исследование позволяет точно дифференцировать полостное образование, поскольку симптоматические проявления схожи с различными новообразованиями:
Особую важность анализ представляет для дифференциации образований в подмышечной области, зоны паха, волосистой части головы, поскольку в этих областях наиболее высок риск перерождения доброкачественного образования в злокачественную опухоль.
Гистология позволяет определить характер и природу образования, ведь оно внешне схожа с сифилитической гуммой, образующейся на коленях, области лба. В районе репродуктивных органов может сформироваться бартолинит, напоминающий полостной узел на начальной стадии. На начальном этапе развития, с кистой можно перепутать лимфаденит.
Гистологическое исследование позволяет точно определить характер и форму патологии, определиться с лечебным направлением.
Основные признаки новообразований, позволяющие выявить полостное формирование сальной железы
| Доминирующий признак | Липома | Лимфоузел | Киста |
| Внешние проявления | Визуализируется хорошо. Проявляется в виде возвышения над кожным покровом. Визуально представляет собой круглое образование правильной формы. | ||
| Степень подвижности кожного покрова над образованием | Смещение образования происходит вместе с кожей, за счет того, что атерома сформирована в ее толще. Невозможно смещение кожи и образования относительно друг друга. | ||
| Плотность формирования | Обладают плотной структурой | Образование достаточно мягкое при ощупывании. | |
| Наличие или отсутствие болезненности при пальпации | Болезненный | При отсутствии воспалительных процессов болевые ощущения отсутствуют. Воспалительный процесс, нагноение образования проявляется болезненностью при пальпации. |
Данные признаки позволяют дифференцировать кисту уже на первом приеме у дерматолога, отделить ее от кожных образований, имеющих схожие признаки.
В ряде случаев проводится исследование схожего с атеромой новообразования ультразвуком. Если во время исследования выявляется полость, возможность наличия образования сальной железы высока.
Различные методы лабораторно-инструментальной диагностики не используются, в силу своей малоинформативности.
Надежный способ лечения, позволяющий избавиться от полостного образования – удаление кисты на лице или теле. Ни один из других способов лечения – медикаментозный, нетрадиционный метод, не позволит навсегда устранить патологию, не может гарантировать рецидива. Даже если наступают улучшения, образование может сформироваться снова, спустя определенное количество времени.
Экстренное оперативное вмешательство проводится при возникновении воспалительного процесса, нагноения. При первых признаках воспаления необходимо обратиться в хирургию, для немедленного иссечения кистозного образования и предотвращения осложнений.
При отсутствии воспалительных процессов и гноя, киста оперируется в плановом порядке.
Основной задачей хирургического вмешательства является удаление образования, очищение его полости, разрушение его тканей.
| Методика удаления кистозного образования | Суть метода | Преимущества данного метода | |
| Консервативное хирургическое иссечение | Данная операция проводится с помощью скальпеля, которым проводится разрез кожи в месте формирования новообразования сальной железы. Размеры образования определяют длину разреза. Затем проводится его выведение и полное удаление. Раневое ложе сшивается нерассасывающимися швами, которые в дальнейшем снимаются врачом. |
| |
| Воздействие лазером | Лазер послойно выпаривает пораженные ткани, содержимое полости. Точечное воздействие обеспечивает отсутствие травматизации близлежащих тканей. Наиболее распространенный способ уничтожения эпидермальной кисты у детей. Время выполнения операции минимальное. | Воздействие радиоволнами | Радиволновое воздействие затрагивает только пораженные ткани образования. Расположенные рядом здоровые тканевые участки не повреждаются. После проведения радиоволновой операции, риск возникновения воспаления минимальный. Ткани заживают, восстанавливаются быстро, вследствие стерилизующего эффекта при радиоволновом воздействии. |
| Электрокоагуляция | Кистозное образование разрушается воздействием переменного тока. Новообразование выжигается, на ее месте остается небольшая корочка, которую нельзя срывать, во избежание инфицирования. Процесс заживления составляет около 7-10 дней, после чего она отпадет сама. | ||
| Аргонно-плазменная коагуляция | Разрушение проводится при помощи специального инструмента – скальпеля с направленным плазменным пучком. Он точечно воздействует на образование сальной железы, не повреждая близлежащие здоровые ткани. Одновременно с уничтожением прижигаются сосуды, что качественно стерилизует поврежденный участок, сводит риск возникновения воспаления к нулю. |
|
Вне зависимости от методики разрушения образования сальной железы, ее устранение выполняется под местной анестезией.
Процесс проведения операции схож с устранением неосложненной атеромы. Важным отличием является завершающий этап оперативного вмешательства. Удаляя неосложненную кисту сальной железы, хирург плотно зашивает края раневого ложа, чтобы не осталось полостей, процесс сращивания краев разреза и заживление тканей происходило быстрее.
Завершающий этап иссечения воспалившегося кистозного образования требует другого подхода. Вне зависимости от способа уничтожения атеромы (лазер, скальпель, аргон), раневое ложе должно оставаться открытым. Рана обрабатывается антисептическим раствором, внутрь помещается специальный выпускник, накладывается асептическая повязка.
После проведения операции состояние раны контролируется, хотя и не требует специфического ухода.
После устранения образования проводятся следующие медицинские манипуляции:
- Проводятся перевязки, после консервативного иссечения атеромы ( устранение скальпелем). Подобные действия проводятся после иссечения особо крупных образований;
- Обработка рубца антисептическим раствором, в случаях возникновения признаков воспалительного процесса. Лечение назначается, когда оперировались атеромы особо крупного размера, воспалившиеся образования с гнойным содержимым;
- Снятие шовных нитей происходит через неделю после операции. Это зависит от размеров кисты, степени поражения, особенностей пациента (возраст, наличие хронических заболеваний, образ жизни);
- Срок заживления послеоперационных швов длится около 14 дней. В восстановительный период необходимо соблюдение всех рекомендаций врача, касаемо ухода области, на которой проводилось оперативное вмешательство. Специалист может назначить средства местного воздействия, среди которых препараты с противовоспалительными, регенерирующими, рассасывающими характеристиками.
Правила ухода области оперативного вмешательства в домашних условиях:
- Необходимо избегать попадания воды на область устраненного образования. Ограничение касается первых 2 суток после операции;
- Поверхность раны должна ежедневно обрабатываться антисептическим раствором, назначенным специалистом;
- В течение 7 дней после операции, на месте иссечения образования носится повязка. Это необходимо во избежание инфицирования. В случаях, когда атерома была сформирована на волосистой области, необходимо носить чистый головной убор.
источник
Закупорка слюнной протоки чем лечить. Причины заболевания и провоцирующие факторы. Причины закупорки слюнных желез.
Воспаление слюнной железы относится к разряду довольно коварных заболеваний. Нередки случаи его практически бессимптомного протекания на начальном этапе развития. Потому очень важно своевременно заподозрить и диагностировать недуг с целью проведения оперативного лечения.
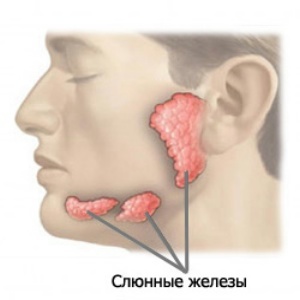
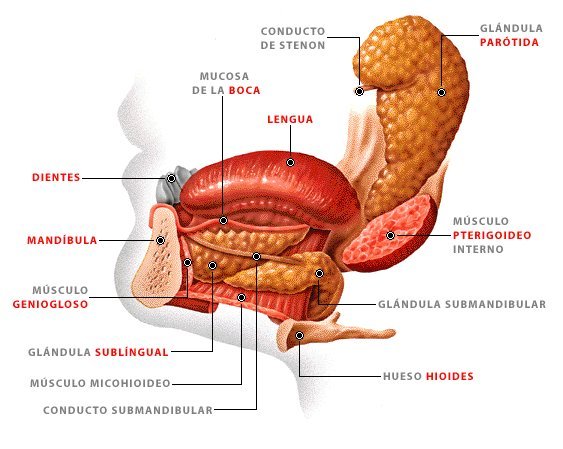
На поверхности слизистой полости рта человека располагаются большие слюнные железы. Первая пара – околоушные – находятся под и перед ушной раковиной и являются самыми крупными.
Был недавно госпитализирован для операции, потому что употребление меньше пищи и жидкостей после операции может увеличить риск инфицирования камнями и слюнными железами, получаемых лучевой терапией для диагностики рака головы и шеи, свиного гриппа или вакцинированной против эпидемического паротита, Человек с гриппом или другими вирусными заболеваниями имеет некоторые аутоиммунные нарушения, такие как ревматоидный артрит. Затем ваш врач осмотрит вашу голову и шею, включая область внутри вашего рта.
Врач будет мягко нажимать на область ваших щек и челюсти, чтобы обнаружить воспаление, чувствительные области и расчеты слюнных желез. Затем, в зависимости от ваших симптомов, истории и физического осмотра, ваш врач может заказать один или несколько следующих тестов.
Две подчелюстные железы расположены прямо под нижней челюстью, а третья пара, состоящая из подъязычных слюнных желез, локализирована в области дна ротовой полости по обе стороны от языка. Все слюнные железы заняты выработкой слюны, процесс осуществляется посредством специальных протоков, расположенных в ротовой полости человека.
Рентгенограммы для обнаружения расчетов слюнных желез магнитно-резонансная томография или компьютерная томография для обнаружения опухолей и камней, которые не видны на рентгеновских снимках. Тонкая иглоукалывающая способность определять, является ли опухоль раковой сиалографией: посредством которой краситель помещается внутри канала железа, чтобы иметь возможность видеть пути, через которые поток слюны проходит анализы крови для измерения антител против специфических вирусных инфекций или антител к синдрому Сьогрена слюнной железы, чтобы диагностировать синдром Киста, опухоли или синдрома Шегрена Слюнных желез, чтобы помочь диагностировать синдром Шегрена. Анализ крови для выявления пищевых или гормональных проблем, которые могут вызвать специальные осмотры глазного яблока для выявления признаков синдрома Шегрена. Продолжительность проблемы слюнных желез зависит от конкретного расстройства.
Воспаление любой из слюнных желез называют сиаладенитом. Наиболее подвержены недугу околоушные железы, реже воспалительный процесс затрагивает подчелюстные и подъязычные.
Как правило, болезнь развивается вторично, однако, зарегистрированы случаи и первичной формы заболевания.
Сиаладенит: Когда инфекция лечится соответствующими антибиотиками, симптомы обычно начинают исчезать через 48 часов. Вирусные инфекции: при эпидемической паротике симптомы обычно продолжаются около 10 дней. Кисты: Маленькая поверхностная киста может быть кратким вопросом, и она может стекать сама по себе. Однако крупные кисты часто продолжают увеличиваться до хирургического удаления. Опухоли: они продолжаются до тех пор, пока они не удаляются. Синдром Шегрена: это болезнь для жизни. Сиаладеноз: когда сиаладеноз связан с медицинской проблемой, это обычно сохраняется, когда сохраняется медицинская проблема.
- Сиалолитиаз: Иногда небольшие камни выходят из протока самостоятельно.
- Тем не менее, крупные камни обычно остаются в железе, пока их не удаляют.
Вы можете уменьшить риск вирусных инфекций слюнных желез, если вы вакцинированы против эпидемического паротита и гриппа.
Развивающийся воспалительный процесс приводит к сбою в процессе слюноотделения, после чего может стать причиной возникновения слюнокаменной болезни, которой в большей степени подвержены подчелюстные слюнные железы.
В особенно непростых случаях наблюдается обструкция (закупорка) слюнного протока.
Первостепенная причина сиаладенита – проникновение инфекции. Роль возбудителей играют различные вредоносные микроорганизмы. Обычно выявленная в слюнных железах смешанная бактериальная флора состоит из стафилококков, стрептококков и пневмококков.
Хотя нет конкретных рекомендаций по защите от других типов расстройств слюнных желез, полезно сделать следующее. Избегайте курения, следуя здоровой диете, принимайте от шести до восьми стаканов воды ежедневно, чтобы избежать практики дегидратации. Хорошая гигиена полости рта в дополнение к регулярной чистке зубов и чистки зубов. Сиалолитиаз: если расчет расположен ближе к концу протока, ваш врач может мягко нажать на него. Сиаладенит: Лечение включает выпивку или прием внутривенных жидкостей; антибиотики; Сжимается в инфицированной железе; стимулируют слюноотделение путем жевания без сахара, без сахара, конфет и апельсинового сока. Если эти методы не излечивают инфекцию, может быть проведена операция по сливу железы. Вирусные инфекции: поскольку эти инфекции почти всегда уходят сами по себе, лечение фокусируется на облегчении симптомов при постельном режиме, питьевых жидкостях для предотвращения обезвоживания, а также при принятии ацетаминофена для облегчения боли и лихорадки. Кисты: маленькие кисты могут стекать сами по себе без лечения. Большие кисты можно удалить с помощью традиционной хирургии или лазерной хирургии. Доброкачественные опухоли: не раковые опухоли обычно удаляются хирургическим путем. В некоторых случаях лучевая терапия используется после операции, чтобы предотвратить рецидив опухоли. Злокачественные опухоли: небольшие опухоли на ранней стадии и низкосортные могут лечиться только хирургическим путем. Однако, большие и более высокие опухоли обычно требуют радиации после операции. Опухоли, которые нельзя лечить, лечатся лучевой терапией или химиотерапией. Синдром Шегрена: для лечения симптомов, связанных с слюнными железами, варианты включают пилокарпин, препарат, помогающий уменьшить сухость во рту; Без сахара жевательная резинка, конфеты, чтобы стимулировать производство слюны и избегать сигарет, алкогольных напитков, алкоголя, пряных продуктов и слегка кислотных продуктов. Сиаладеноз: лечение направлено на устранение любой основной медицинской проблемы. Более глубокие расчеты могут быть удалены хирургическим путем. . Обратитесь к врачу, если у вас развивается постоянный комок или опухоль в любой области горла, челюсти, щеки, языка или твердого неба.
В числе провоцирующих факторов могут оказаться также:
Бактерии и вирусы достигают слюнных желез посредством инородных тел: предметов гигиены, жесткой пищи и пр. В случае с сиаладенитом имеет место гематогенный или лимфогенный метод заражения.
Немедленно позвоните своему врачу или дантисту, если удар. Болезненная, красная и чувствительная сопровождается лихорадкой и ознобом, препятствует вашей способности открывать рот, говорить, жевать или глотать. Прогноз зависит от расстройства. Сиаладенит: при адекватном лечении антибиотиками прогноз, как правило, очень хороший. Наибольший риск осложнений у пожилых людей и людей с хроническими заболеваниями и вызывает слабость. Кисты: в большинстве случаев прогноз хорош.
- Сиалолитиаз: если расчет немедленно удаляется, прогноз обычно превосходный.
- Примерно у 20 процентов людей, расчеты реорганизовываются.
- Вирусные инфекции: большинство людей полностью восстанавливается без осложнений.
Американская академия отоларингологии, хирургия головы и шеи.
Все права защищены. Для получения дополнительной информации о Гарварде на английском языке нажмите на логотип. В более ранней статье мы узнали все о проблеме, которая сегодня относится к нам, — это еще один беспорядок, вызванный воспалением, на этот раз слюнных желез, называемый сиалоденитом. Мы узнаем это заболевание, какие симптомы он вырабатывает и каково соответствующее лечение этой неприятной инфекции, сиалоаденит, воспаление слюнных желез.
Мы можем определить сиалоденит как воспаление желез, которые производят слюну. В этом случае каналы забиваются, и слюна не секретируется. Наша слюна необходима для правильного функционирования нашего здоровья. Проблема функции слюнных желез может привести к заболеваниям десен или к развитию кариеса.
Затем следует инфильтрация, нагноение и завершает процесс некроз тканей слюнной железы. На месте поражения остается рубец. Часто острая форма заболевания приостанавливает свое развитие в самом начале процесса.
Больной наблюдает следующий ряд симптомов:

Существуют разные причины, которые могут вызывать воспаление желез, такими причинами могут быть расчеты, пробки, сужение слюнных протоков, обструкция от мальформации протоков или просто какой-то предмет, который может препятствовать этим протокам. Обструктивный сиалоаденит является наиболее частым из всех.
Слюна достигает полости рта через маленькие трубки, называемые протоками, которые являются забитыми, когда мы страдаем сиалоденитом. Одной из наиболее очевидных особенностей обструктивного сиалоденита является набухание железы при попадании пищи, потому что, когда она производит больше слюны для обертывания болюса, и каналы препятствуют, он не может вызвать отечность. Эта аффектация известна как синдром часа приема пищи.
По мере прогрессирования заболевания в слюне появляется слизь, гной и эпителиальные клетки.
Хроническая форма сиаладенита не выражает себя так ярко. В процессе разрастания соединительной ткани в строме сдавливаются протоки железы, последняя при этом увеличивается в размерах, но не сразу. Болезненность воспаленной железы отсутствует.
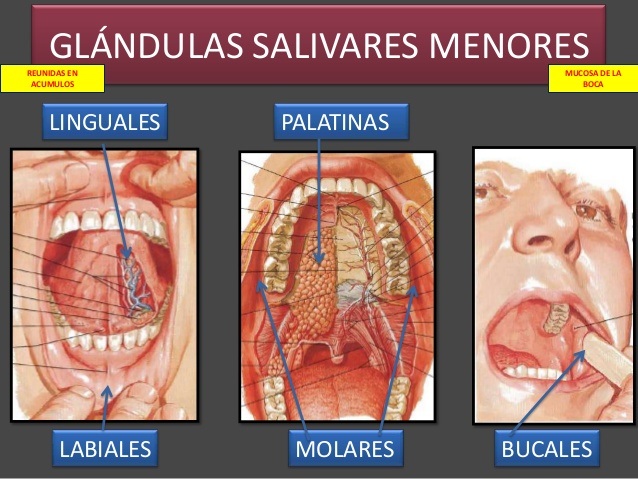
Наши слюнные железы производят около литра слюны в день. Эта слюна необходима для смазывания рта, она помогает нам глотать, защищает зубы от бактерий и помогает нам в переваривании пищи. Слюнные железы человека делятся на две группы, дифференцируя их по размеру и важному значению, которое мы можем говорить о крупных слюнных железах и мелких слюнных железах.
В пределах крупных слюнных желез следующие. Это тубулоацинозная железа, эта железа общается с полостью рта через канал или канал Стенона. Это слюнная железа, которая выглядит как грецкий орех и неправильная форма, является железом, ответственным за производство секреции слизистой оболочки, ее канала или канала, через который он поступает во рту, называется протоком Уортона. Это самый маленький по объему и весу. Канал, через который он поступает во рту, — это Ривинус.
- Паронидные железы по обе стороны лица.
- Подглазурные железы в полости рта.
- Подъязычные железы ниже язык.
Небольшие слюнные железы — это железы, которые выделяют меньше слюны, это железы, которые постоянно удерживают влагу во рту, избегая появления инфекций, поскольку это предотвращает колонизацию микробов, предотвращая таким образом появление полостей или атаки микробов на эмаль, которая выстилает зубы.
Сиаладенит может протекать в острой и хронической формах.
Выделяют следующие разновидности острой формы сиаладенита:
На фото острый сиаладенит околоушной железы у ребенка
Эти железы появляются в слизистой оболочке органов, составляющих рот, за исключением неба и десен. Губные железы Генитальные железы Небные железы Языковые железы. . Повторный хронический сиалоаденит. Это затрагивает в основном взрослых, проявляющихся через отек одной из основных слюнных желез. Это может быть мотивировано плохим излечением от предыдущей инфекции.
Хронический склерозирующий сиалоаденит. Эта инфекция чаще всего проявляется в подчелюстных железах. Это в основном появление какого-то куска из-за расширения в канале, которое можно легко спутать с опухолью. Обструктивный сиалоаденит. Он проявляется в подчелюстных и околоушных железах. Это препятствие в протоках подчелюстных и божественных крупных желез.
- Контактный . Недуг может быть вызван развитием гнойного воспаления жировой клетчатки вблизи слюнной железы или быть следствием нарушения целостности гнойного очага. У больного наблюдается отечность и болезненность пораженной железы. Возможно затрудненное выделение слюны с гноем. Основной профилактической мерой в случае с контактным сиаладенитом является контроль состояния слюнных желез при наличии флегмоны в соседних областях.
- Бактериальное воспаление , являющееся следствием хирургического вмешательства или перенесенного инфекционного заболевания. Как правило, недуг поражает околоушные слюнные железы. Наблюдается омертвление ткани воспаленной железы, сопутствующие нарушения. Существует риск перехода нагноения на окологлоточную и боковую область шеи.
- Сиаладенит, спровоцированный попаданием инородного тела . Симптоматика заболевания выражается в увеличении слюнной железы, затруднении процесса слюноотделения, болевых ощущениях. Недуг может прогрессировать в гнойную фазу, сопровождающуюся появлением флегмон и развитием абсцессов околоушно-жевательной и поднижнечелюстной областей.
- Лимфогенный возникает по причине ослабления иммунной системы. Выделяют легкую, среднюю и тяжелую формы недуга. На начальном этапе развития заболевания ощутима лишь небольшая припухлость пораженной зоны, при средней степени сиаладенита нарушается общесоматическое состояние, образуется уплотнение. На завершающем этапе ухудшается самочувствие больного, возникает флегмона или абсцесс.
В зависимости от причин развития недуга выделяют следующие виды хронической формы сиаладенита:
На фото интерстициальное воспаление
- Интерстициальный . Как правило, развивается на фоне сахарного диабета или гипертонической болезни. В процессе развития заболевания страдают обе железы. Существует ранняя стадия недуга, выраженная и поздняя. На начальной стадии функциональность желез сохраняется, наблюдается лишь их болезненность. При выраженной форме железы увеличиваются, остаются болезненными, однако, продолжают функционировать. На завершающем этапе заметно снижается слюноотделение.
- Паренхиматозный возникает по причине структурных изменений железы и образования кист. Процесс сопровождается задержкой слюны и воспалением. Начальная стадия недуга может и вовсе не дать о себе знать. Когда у больного появляется солоноватый привкус во рту, набухает слюнная железа, можно говорить о клинически выраженной стадии заболевания. При этом может выделяться небольшое количество гноя, слизи. Позже у пациента появляется чувство сухости во рту, затрудняется слюноотделение, наблюдается уплотнение в околоушной области.
- Сиалодохит вызывает изменения выводных протоков слюнных желез. За счет скопления слюны в протоках больной жалуется на боль в пораженной области. Затем наблюдается припухание железы, выделение слюны со слизью, боль во время приема пищи. На последнем этапе нарушается функция слюноотделения, при пальпации выделяется слюна с гноем.
При отсутствии должного лечения сиаладенита возможны следующие последствия:
- слюнокаменная болезнь;
- сбои в процессе слюноотделения;
- ухудшение функциональности железы;
- флегмона мягких тканей;
- стеноз протоков.
Лечение заболевания может подразумевать назначение антибактериальных или противовирусных лекарственных препаратов, это зависит от типа возбудителя сиаладенита. При вирусной форме недуга прибегают к орошению ротовой полости интерфероном, в случае бактериального сиаладенита осуществляют инстилляцию протеолитических ферментов и в проток железы.
При абсцессе необходимо вскрытие гнойника. В случае стриктур (сужений) назначается бужирование протоков пораженной железы, при камнях показано их удаление одним из способов (литотрипсия, литоэкстракция и др.).
Удаление подчелюстной железы с камнем:
В процессе лечения заболевания особенное место занимают физиотерапевтические мероприятия, такие как:
- электрофорез;
- гальванизация;
- флюктуоризация.

Следует уделить внимание и режиму питания. Пища должна быть хорошо измельчена, иметь мягкую структуру. Поможет восстановиться пораженным слюнным железам обильное теплое питье – соки, морсы, молоко, отвар шиповника.
Лечение хронической формы сиаладенита, к сожалению, не всегда может дать желаемый эффект. Излечение от недуга не гарантированно. Больному в период обострения назначаются антибиотики и препараты, стимулирующие процесс слюноотделения. Показана антибактериальная терапия, применение постоянного тока.
Традиционную методику лечения сиаладенита прекрасно дополнят :
Сиаладенит слюнной железы – весьма непростое заболевание, развитие которого сопровождается малоприятными симптомами.
К счастью, современная медицина в силах одержать победу в борьбе с недугом, однако, очень многое зависит от больного. Внимательное отношение пациента к собственному здоровью – неоспоримый залог успеха.
Выделение и проглатывание слюны – процессы естественные и жизненно необходимые. В норме в течение суток слюнные железы выделяют более двух литров слюны. Здоровый человек редко обращает внимание на этот процесс. Однако если слюны во рту становится слишком мало, это вызывает тревогу. Причиной этого явления может быть закупорка слюнной железы. Какие симптомы указывают на развитие патологии, почему происходит закупорка протока слюнной железы и что делать для нормализации ее функционирования, вы узнаете из нашей статьи.
Во рту под слизистой оболочкой расположены большие и малые слюнные железы. У каждого из нас есть 3 пары больших желез: околоушные, подъязычные и подчелюстные. Из их названия понятно, где именно они находятся. Кроме них, в ротовой полости функционирует около 600 малых желез. Все они выделяют слюну, важность которой сложно переоценить.
Слюна смачивает пищевой комок, облегчая его перемещение в полости рта, а из нее – в глотку. Благодаря ее наличию происходит естественное очищение полости рта от остатков пищи, минерализация эмали, смачивание и увлажнение слизистой рта. Это предотвращает развитие многих стоматологических заболеваний. В слюне присутствуют антибактериальные компоненты, которые ускоряют заживление ран и повреждений на слизистой, предотвращают их инфицирование. Без слюны невозможна членораздельная речь, так как именно благодаря наличию ротовой жидкости язык может свободно передвигаться в полости рта. А еще слюна растворяет вещества, присутствующие в пище, благодаря чему мы можем ощутить вкус наших любимых блюд.
При закупорке желез может наблюдаться припухлость в районе челюсти, шеи и за ушами.
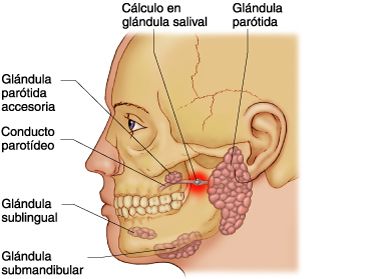
Слюнные железы могут быть подвержены ряду патологий, нарушающих их функционирование. Одна из них – сиалолит – закупорка слюнных протоков. Патологии чаще подвержены околоушные и подчелюстные железы, реже – подъязычные. Основной симптом, указывающий на закупорку слюнной железы – это уменьшение выработки слюны и нарушение ее оттока. Однако стоит иметь в виду, что этот симптом проявляется при наличии камней большого размера, которые перекрывают собой протоки. При перекрытии протока наблюдаются следующие неприятные симптомы:
- припухлость в поврежденной области;
- появление болезненных ощущений;
- чувство сухости во рту;
- появление неприятного привкуса и запаха изо рта;
- искажение вкусового восприятия;
- припухлость мягких тканей лица или шеи;
- скопление гноя в области пораженных протоков;
- повышение температуры тела до 38-39 градусов.
Причиной сиалолита становится образование камней, которые перекрывают протоки и нарушают отток секрета из них. Камни могут иметь размеры от миллиметра до нескольких сантиметров в диаметре. Известны случаи образования камней размером с куриное яйцо.
Знаете ли вы, ? Мы расскажем вам, чем опасен этот компонент.
Точные причины этого явления до конца не установлены. Известно, что формирование камней происходит за счет кальция, присутствующего в составе слюны. Считается, что процессу образования камней способствуют:
- неправильное (несбалансированное, однообразное, недостаточное) питание;
- обезвоживание организма;
- прием некоторых медикаментов (антигистаминные, мочегонные и психотропные препараты), а также препаратов, содержащих кальций;
- травмы слюнных желез;
- попадание в протоки инородных тел;
- низкий уровень гигиены полости рта;
- заболевания организма инфекционного характера.
На заметку: приверженцы монодиет, при которых в рационе присутствует однообразная, чаще всего белковая пища, и наблюдается недостаточное поступление в организм воды, в большей степени подвержены развитию сиалолита.
Рассматривая фото пациентов, несложно догадаться, что закупорка слюнной железы приносит немалый дискомфорт. Закупоренные околоушные и подчелюстные железы становятся причиной эстетических проблем, так как при развитии патологии наблюдается их отек. При нарушении оттока слюны в подъязычной железе затрудняются движения языка, что приводит к появлению проблем во время приема пищи и разговора.
Из вышесказанного становится понятно, что закупорка слюнной железы и нарушение процесса выработки слюны приводят к опасным для здоровья последствиям. Процесс пищеварения нарушается, появляются проблемы со здоровьем зубов, десен и слизистой оболочки рта. Если слюны выделяется недостаточно на протяжении длительного времени, у человека развивается множественный , появляется зубная боль. В условиях дефицита ротовой жидкости развивается , появляется .
Закупорка слюнной железы требует обязательного лечения, причем быстрота обращения к врачу напрямую влияет на скорость выздоровления.
Для диагностики сиалолита проводится рентгенологическое исследование, при котором делаются снимки в нескольких проекциях, в том числе и с помощью внутриротового сканера. При необходимости проводится сиалография – исследование желез с применением контрастного вещества.
Лечение проводит врач-стоматолог.
Лечение сиалолита направлено на удаление камней – основной причины закупорки протоков. Если размеры камней минимальные, проводится стимуляция слюноотделения, способствующая выводу инородных тел с протоков. Для стимулирования выработки слюны достаточно подержать во рту кусочек лимона или рассосать кислую конфету.
В несложных случаях стоматолог может вручную вытолкать камень из протока. В качестве консервативного лечения назначаются массажи и препараты, улучшающие секрецию слюны. При сильных болях назначаются обезболивающие препараты, в случае присоединения инфекции – курс антибиотиков.
При наличии камней больших размеров потребуется хирургическое вмешательство. Также может применяться ультразвук для дробления камней, однако этот метод имеет высокий риск развития осложнений.
В настоящее время для лечения сиалолита применяют сиалоскопию. Этот метод предполагает удаление камней с помощью эндоскопических инструментов. Метод малоинвазивный и менее травматичный, чем хирургическое вмешательство. Процедура проводится под местной анестезией. В сравнении с хирургическим методом сиалоскопия имеет ряд преимуществ:
- вероятность травмирования протоков и желез при сиалоскопии минимальная;
- при ее проведении возможно удаление камней даже из наиболее труднодоступных участков протоков;
- риск повреждения кровеносных сосудов и нервов минимален;
- длительность операции не превышает 1 часа;
- реабилитация пациента происходит быстрее.
Перед проведением сиалоскопии не требуется рентгенологического исследования. При помощи тонких и гибких эндоскопов врач исследует слюнные протоки, проникая в них естественным путем, без каких-либо надрезов. Применение сиалоскопа позволяет обнаружить в протоках рентгенонегативные камни, а также совместить процедуру диагностики и лечение.
В запущенных случаях сиалолита может потребоваться удаление слюнных желез. К операции прибегают и при частом повторении сиалолита. Однако это крайняя мера, так как после удаления железы пациента ожидают опасные последствия в виде ксеростомии, дисбактериоза ротовой полости и разрушения зубов.
источник

 Знаете ли вы, ? Мы расскажем вам, чем опасен этот компонент.
Знаете ли вы, ? Мы расскажем вам, чем опасен этот компонент.