Яичники — парная женская железа, благодаря которой происходит оплодотворение и зарождается новая жизнь. Но этот орган часто подвержен появлению кистозных образований, что негативно сказывается на физиологическом и эмоциональном здоровье представительницы прекрасного пола. В сфере гинекология киста яичника является распространенным заболеванием, из-за которого происходит гормональный сбой, вероятно развитие абсцесса или летального исхода. При дискомфорте, болях в нижней части живота, выделениях, не связанных с менструацией, важно сразу обратиться к гинекологу для получения помощи и назначения грамотного лечения, чтобы заболевание не стало причиной женского бесплодия.
Образование кисты яичника — частая патология среди гинекологических болезней. Опухоль носит доброкачественный характер, напоминает по форме капсулу с плотными стенками, внутри которой содержится жидкий или полужидкий экссудат. Нередко болезнь появляется вследствие гормонального дисбаланса — в основном у девочек пубертатного периода или женщин во время климакса. Но последнее время у многих молодых представительниц женского пола диагностируется кистозное образование на женской парной железе.
Кроме новообразований в яичниках, различают кисты шейки матки, формирующиеся вследствие нарушения гормонального баланса или воспалительного очага в мышечном органе. Кисты шейки матки бывают одиночными и многочисленными. Заболевание связано с плохо пролеченной или запущенной стадией эктопии шейки матки, когда цервикальная слизь переходит в шейку матки, выводные протоки закупориваются и происходит воспаление. Но эта патология развивается реже, нежели доброкачественная опухоль на яичниках.
Также врачам известна киста влагалища — доброкачественная опухоль влагалищной стенки, которая растет из-за жидкой массы, находящейся внутри. Патология часто носит бессимптомный характер, но с увеличением размеров мешает половой жизни и нагнаивается. Диагностика кисты влагалища делается во время профосмотра. Аномалия лечится с помощью оперативного вмешательства.
Доброкачественные опухоли яичников подразделяют на виды в зависимости от этиологии образования.
- Фолликулярная киста — самое часто диагностируемое новообразование. Патология образуется из фолликула или желтого тела, если яйцеклетка не выходит из фолликула, который локализуется в яичнике. Структурный компонент яичника не лопается, заполняется жидким содержимым и растягивается.
- Киста желтого тела формируется во II фазе менструального цикла, встречается редко. На месте яйцеклетки, вышедшей из фолликула, образуется временная железа, названная «желтым телом», в которой скапливаются клетки, способствующие выделению гормона прогестерон. При правильных функциях яичника желтое тело должно рассосаться. Если этого не происходит — образуется киста.
- Параовариальная киста напоминает шар с прозрачной жидкой массой внутри, покрытый тонкими стенками. Патология разрастается из придатка, локализующегося над парной женской железой. Заболевание не вредит яичнику.
- Муцинозная киста, которая достигает большого размера и содержит несколько камер, включает в себя слизистое содержимое. Опасна тем, что для нее характерно перерождение в злокачественную опухоль.
- Эндометриоидная киста включает в себя эндометриоидные очаги. Новообразование имеет склонность к озлокачествлению.
- В состав дермоидной кисты входят остатки эмбриона, частицы соединительной ткани, содержащие жир, слизь, волосы, зубы и другие эмбриональные элементы.
- Серозная опухоль носит другое название — цистаденома. Чаще всего цистаденома многокамерная, прогрессирующая и склонна к разрыву.
Болезнь на репродуктивных органах женской половой системы появляется вследствие определенных причин. Основной фактор возникновения кисты яичников — дисбаланс лютеинизирующего и фолликулостимулирующего гормонов. Так как ЛГ и ФСГ формируются в гипофизе, стресс, депрессия, эмоциональный кризис влияют на уровень гормонов.
Если появилось кистозное образование на шейке матки, выделяют два провоцирующих фактора: закупорка желез и разрастание эндометрия. Есть и другие причины, из-за которых формируется новообразование на шейке матки:
- цервицит, эндометрит, сальпингит;
- искусственное прерывание беременности;
- отсутствие постоянного сексуального партнера и ЗППП;
- сексуальное воздержание;
- лишний вес или недостаточная масса тела;
- наследственность;
- нарушение менструального цикла.
Следует отметить, что наличие кистозного образование у беременных служит причиной выкидыша.
Опухоли небольших размеров не проявляют симптомов, поэтому они обнаруживаются случайно при плановом гинекологическом осмотре. Но прогрессирующему новообразованию присуща характерная симптоматика:
- ощущение болезненности в нижней части живота;
- нерегулярный месячный цикл;
- усиление боли при интимной близости, физических нагрузках;
- кровяные выделения;
- нервная возбудимость.
Симптоматика кист больших размеров ярко выражена. Проявления заболевания:
- резкая, выраженная боль в животе;
- тошнота, рвота, головокружение, слабость;
- мышечное напряжение в животе;
- температура тела выше 37,5 градусов;
- «вздутый» живот;
- высокое артериальное давление;
- трудности с опорожнением.
Киста — частый признак заболеваний, связанных с гинекологией. Самое опасное то, что доброкачественная опухоль может стать злокачественной, то есть у женщины развивается онкопроцесс.
Кистозное образование может быть врожденным или приобретенным. Чаще всего у женщин формируется функциональная киста — доброкачественное образование, появившееся из фолликула или желтого тела, достигающее до 15 см в диаметре. Если размер кисты небольшой, аномалия рассасывается самостоятельно или благодаря оральным контрацептивам, которые нормализуют гормональный баланс. Но если заболевание сохраняется в течение нескольких циклов, не предвидится прогресса, то врач принимает решение избавляться от новообразования с помощью хирургического вмешательства.
Большая доброкачественная опухоль причиняет боль, появляются дисфункции в работе близлежащих органов.
В некоторых случаях киста похожа на гриб на тонкой ножке. Тяжелые нагрузки, страстный секс могут спровоцировать перекрут ножки кисты. В этом случае происходит сдавливание кровеносных сосудов, способствующих питанию кистозного образования. Кровь не поступает в новообразование, поэтому есть опасность омертвления, нагнаивания, перекрута ножки и прорыва капсулы в брюшину, что чревато перитонитом.
Из-за кистозного образования живот увеличивается и выглядит ассиметрично. Рост новообразования провоцирует деформацию внутренних органов, у женщины может появиться ощущение сдавливания органов и сосудов.
Если капсула маленькая, женщина узнает о патологии только на приеме гинеколога. Врач определяет, насколько опасно новообразование, прописывает консервативное лечение или просто наблюдает в течение 3 циклов.
Для диагностики болезни врач направляет на ряд обследований:
- УЗ-исследование органов малого таза;
- анализ крови на определение уровня женских гормонов;
- кровь на онкомаркеры для исключения злокачественной опухоли;
- диагностическую лапароскопию — с помощью специального аппарата — лапароскопа, который делает небольшие проколы в брюшной полости, врач видит внутренние органы на экране.
Если наблюдается картина, схожая с аппендицитом или другим острым процессом в нижней части живота, это свидетельствует о перекруте ножки кисты. В этом случае необходима срочная госпитализация и операция.
Лечение кист яичников осуществляется посредством терапии и хирургии. Метод лечения зависит от фактора формирования кисты, ее размера и других причин: возраст пациентки, скорость зарастания новообразования.
Кистозное образование, сформированное вследствие гормонального сбоя, лечит гинеколог-эндокринолог. Врач назначает пациентке гормональные лекарства, которые рекомендовано пить несколько месяцев. Благодаря гормональной терапии снижается риск перерождения доброкачественных образований в онкологию, возникновения новых кист (при этом старые рассасываются), нормализуется менструальный цикл. Если заболевание появилось вследствие воспалительного процесса на яичниках, первым делом пролечивают воспаление противовоспалительными препаратами, витаминами, антибактериальными средствами и с помощью физиотерапии.
Если параметры новообразования превышают 8 см, женщину беспокоят боли в животе и другие характерные для патологии симптомы, то больную госпитализируют для проведения плановой операции по удалению кисты. Предпочтительно опухоль удаляется с помощью лапароскопа — в брюшине делаются небольшие разрезы. После такой операции мало рисков осложнений, в течение нескольких дней пациентку отпускают домой. Вне стационара женщине нужно ограничить физические нагрузки, отказаться от половой жизни на 1 месяц.
Но есть случаи, когда необходимо рассмотреть вопрос об экстренной операции — в случае перекрута ножки, вероятности злокачественной опухоли, сомнений на УЗИ. Проводится лапаротомия — полостная операция с разрезом брюшной стенки. Врачи удаляют кисту, стараясь не затрагивать здоровые ткани яичника.
Случается, что яичник невозможно сохранить, тогда хирурги проводят овариоэктомию, что предусматривает удаление кисты вместе с яичником. Если ситуация тяжелая, делают аднексэктомию — полностью удаляют придатки матки и яичники.
Чтобы избежать сложностей, женщине нужно раз в полгода проходить гинекологический осмотр. Лучше узнать о появлении кисты до того, как она вырастет до больших размеров и принесет много сложностей.
источник
Одна из деликатных тем в медицине – женские заболевания. Несвоевременное обращение женщин к специалисту часто происходит из-за испытываемой неловкости перед гинекологом или страха услышать диагноз, подтверждающий худшие опасения.
Однако гинекологические болезни не такие страшные, как сложившееся о них представление. В большинстве случаев они лечатся легко и быстро, не сказываясь в дальнейшем на жизни пациентки.
Женские заболевания гинекологические могут быть спровоцированы как внешними факторами, так и внутренними патологическими процессами. Организм женщин очень чувствителен и может расстроиться из-за переохлаждения или перегрева, стресса, смены климата.
Также к внешним причинам относят:
- хроническое переутомление;
- чрезмерные физические нагрузки и переработки;
- частую смену половых партнеров;
- ранее начало ведения сексуальной жизни;
- отсутствие личной и интимной гигиены;
- неконтролируемый прием антибиотиков.
К распространенным внутренним причинам относятся:
- воспаления в матке или ее аномальное развитие;
- проблемы с придатками;
- нарушение цикла менструаций;
- эндометриоз;
- инфекции, приобретенные половым путем.
Женские заболевания гинекологические, вне зависимости от типа и течения, имеют ряд схожих симптомов.
Чаще всего наблюдается следующее:
- Нарушение менструального цикла. Многие заболевания, имеющие эндокринную или опухолевую природу, проявляют себя именно как такое нарушение. Обращать внимание следует не только на длительное отсутствие месячных, но и на характер кровотечений, которые могут стать обильными или еле заметными. Обязательно следует обратиться к гинекологу, если женщина пользуется средствами с повышенным уровнем впитываемости, меняя их очень часто на протяжении 2-3 и более месяцев.
- Болевой синдром. Иногда очень сильная боль свидетельствует о том, что у женщины наступило угрожающее жизни состояние. Например, может разорваться киста или наступить апоплексия яичника. Все это является показанием для немедленной госпитализации.
- Ноющая боль. Может беспокоить перед месячными или после них, иногда она сопровождает половой акт. Обычно такая боль свидетельствует о воспалительных процессах в матке и придатках. Важно помнить: терпеть можно только небольшой дискомфорт и если он возник в первые несколько дней цикла, во всех остальных случаях, а особенно если болевой синдром настолько сильный, что приходится принимать таблетки, нужно обязательно обратиться к гинекологу.
- Выделения из влагалища. Любые замеченные на нижнем белье нехарактерные выделения должны стать поводом не только для беспокойства, но и для визита к врачу. Отклонением от нормы считаются те, которые имеют неприятный запах, гнойные или пенистые, желтоватого, молочно-белого оттенка или кровянистые. В то же время отсутствие любых выделений, за исключением менструальной крови, тоже ненормально для женского организма. Синдром сухого влагалища – повод для посещения гинеколога.
- Зуд промежности. Если он возникает одновременно с сильными выделениями, возможно, это молочница.
Женские заболевания гинекологические делят на следующие типы:
| Группа | Описание |
| Инфекционные заболевания | Болезни инфекционного характера становятся причиной нарушений нормальной работы репродуктивной системы. К ним относятся кандидоз, хламидиоз, гонорея, трихомониаз. В большинстве случаев эти болезни протекают скрыто. Поэтому при ведении активной половой жизни, в случае незащищенного секса с новым партнером обязательно нужно пойти к гинекологу и сдать мазок на распространенные виды заболеваний. Еще лучше – посещать доктора и делать соответствующие анализы на регулярной основе. |
| Эндокринные заболевания | Такие болезни связаны с нарушением функционирования желез внутренней секреции – надпочечников, гипофиза, яичников. Их течение может негативно сказаться как на сексуальной жизни женщины и ее способности выносить и родить ребенка, так и на ее внешности. Заболевания такого рода иногда носят наследственный характер, как в случае с врожденным андрогенитальным синдромом или приобретаются в процессе жизни, как поликистоз яичников. Врачами к этой группе относится и ожирение, которое приводит к нарушению менструального цикла и к серьезным проблемам с репродуктивной функцией. |
| Опухолевые образования | Могут носить как доброкачественный, так и злокачественный характер. У женщин они диагностируются в любом возрасте. Разнообразные видоизменения шейки матки, в том числе ее эктопия также относятся к этой категории заболеваний. Важно понимать: не всегда злокачественная опухоль является приговором. Если не упустить раннюю стадию, ее можно будет вылечить. Особенно внимательно следует относиться к своему здоровью тем пациенткам, которые знают о своей наследственности. |
Современная медицина располагает множеством возможностей в терапии женских половых заболеваний. Кроме назначения медикаментозных препаратов применяется физиотерапевтических подход. В некоторых случаях пациентке в качестве необходимой процедуры назначают операцию.
Женские заболевания гинекологические могут быть подвержены следующей терапии:
| Лечение медикаментозными средствами | |
| Назначение | Описание |
| Противовоспалительные средства нестероидной природы | Эти препараты необходимы, чтобы снять воспалительные явления, имеющие место при инфекционных болезнях мочеполовой сферы и чтобы облегчить пациентке жизнь при болезненных менструациях. |
| Антибиотики, противогрибковые и противовирусные | Эти препараты используются, когда врач имеет дело с инфекционными заболеваниями половой сферы и с последствиями, которые они повлекли, в частности. Например, если во влагалище пациентки появляются остроконечные кондилломы, недостаточно избавиться только от них: если не вылечить от вызвавшего их вируса папилломы человека, то удаленные кондилломы вернутся. |
| Гормональные средства | С их помощью справляются с эндокринными расстройствами, если же речь идет о стероидных гормонах, то они выполняют роль мощных противовоспалительных средств. Оральные контрацептивы гормонального характера помогают в терапии бесплодия. |
| Витамины | Они необходимы, чтобы организм женщины быстрее восстанавливался при разнообразных гинекологических болезнях. После хронической кровопотери и даже после обильной менструации врачи часто выписывают пациенткам дополнительные препараты, которые способствуют нормализации уровня железа. |
| Физиотерапия | |
| Назначение | Описание |
| Криодеструкция | Эта процедура воздействует на живые ткани с помощью очень низкой температуры, позволяет заморозить патологический очаг с помощью жидкого азота. Метод показал себя очень эффективным в борьбе с кистами шейки матки и эктопией, а также хроническим цервицитом, кондиломами. |
| Химическая деструкция | Обладает схожим эффектом с криодеструкцией, но отличается тем, что большинство препаратов совершенно безвредны для нерожавших пациенток. Метод особенно эффективен в борьбе с эрозией шейки матки. |
| Радиоволновая терапия | Применяется как альтернатива хирургии и считается щадящим вариантом воздействия. Радиоволны нагревают ткани, разрушая патологические участки, но, не нанося вреда здоровым тканям. Риска кровотечений и образования воспалений тоже нет. Особенно часто этот метод используется, если женщина страдает от эрозии и при этом планирует забеременеть. |
| Лазеротерапия | Ее считают самой многообещающей процедурой в гинекологической сфере. Она показала себя на самом высоком уровне и в области интимной пластики, когда растянутому после родов влагалищу требовалось вернуть упругость. |
| Современная гинекологическая хирургия действует незаметно, через достаточно небольшие проколы. Благодаря этому на теле женщины не остается никаких грубых шрамов, а процедура проходит довольно быстро. | |
При этом заболевании клетки внутреннего слоя матки (так называемые эндометрием) разрастаются за ее пределы. В них проходят те же процессы, что и в нормальном эндометрии, но из-за атипичного расположения это приводит к различным нарушениям.
Эндометрит может быть как генитальным (в этом случае он развивается в пределах половых органов) и экстрагенитальным (локализуется в пупке или кишечнике).
Обычно генитальный эндометрит вызывает обильные и длительные кровотечения, также в период менструации и при половом контакте ярко проявляют себя тазовые боли.
Из-за того что эндометринные клетки отличаются способностью к метастазированию, количество очагов может увеличиться. Спасет от этого своевременная помощь гинеколога.
В терапии специалистами чаще всего назначаются антибиотики (Ципрофлоксацин, Рокситромицин) и физиопроцедуры для восстановления слизистой матки и нормализации цикла. Снять симптомы и облегчить физическое состояние помогают лекарственные растения.
Например, из зверобоя можно приготовить отвар, для этого:
- 1 ст. л. травы следует залить 1 стаканом кипятка.
- Поставить на плиту и кипятить 15 мин.
- Процедить.
Принимается отвар по 50 мл 3 раза в день.
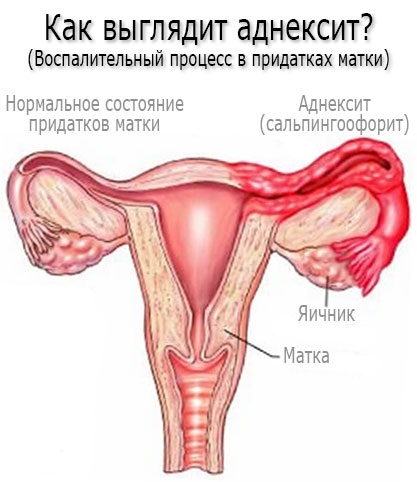
Это заболевание еще называют сальпингоофорит. Оно представляет собой воспаление маточных придатков, которое развивается не из-за одного фактора, а из-за их сочетания: инфекционный возбудитель и такие предрасполагающие моменты, как переохлаждение, стресс, аборт или несоблюдение гигиены. Сальпингоофорит может протекать остро или хронически.
Острая форма сопровождается признаками:
- боль внизу живота;
- ухудшение самочувствия;
- повышение температуры;
- гнойные выделения.
Хроническая форма аднексита характеризуется нарушениями цикла менструаций и периодическими болями внизу живота.
Вне зависимости от формы, лечат это гинекологическое заболевание исключительно в стационаре.
Если вовремя не провести курс, оно вызовет нарушение проходимости фаллопиевых труб с последующим образованием спаек, что в запущенном состоянии может привести к бесплодию.
Перед тем как начинают терапию острого аднексита, пациентке кладут на нижнюю часть живота лед. Правосторонняя и левосторонняя форма болезни требует терапию антибиотиками, спазмолитиками и десенсибилизаторами. Также могут назначить электрофорез, ультразвук, парафиновые аппликации.
Для скорейшего выздоровления рекомендовано совмещать традиционные и народные способы лечения.
Этому способствуют:
- настои;
- спринцевания из ромашкового отвара;
- ванны из листьев капусты;
- отвары из сухих цветов калины.
Для приготовления травяного настоя необходимо взять листья крапивы, зверобоя, тысячелистника, шалфея и цветов календулы по 3 ст. л. После настаивания в термосе в течение 2 ч пить 3 раза в день.
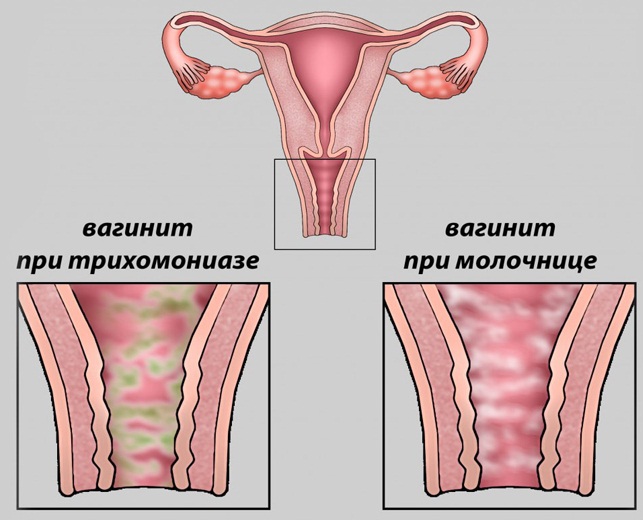
Это воспалительный процесс, который вызывается болезнетворными микроорганизмами. Встречается болезнь реже, чем молочница, но относится к категории достаточно распространенных.
Чтобы кольпит развился, ему требуется провокация в виде соматического заболевания, которое понижает защитные силы организма. Обычно в качестве такого провокатора выступает патология эндокринного характера, такая как ожирение или сахарный диабет. Также толчком для развития кольпита могут послужить повреждения влагалища и несоблюдение гигиены.
Основные проявления болезни – влагалищный зуд и выделения, которые необычно выглядят и неприятно пахнут.
Лечение кольпита осуществляется следующими группами препаратов:
- антибиотиками (Тифлор, Ампициллин, Цефалексин);
- противогрибковыми средствами (Дифлюкан, Флуканазол);
- противогерпетическими лекарствами (Валтрекс, Ацикловир).
Кроме таблеток могут быть назначены средства и для местной терапии – крема, мази, растворы.
Для укрепления иммунитета и поддержки микрофлоры и клеток печени назначают:
- пробиотики;
- энтеросорбенты;
- витамины;
- иммуномодуляторы.
Для спринцевания применяют:
- борную кислоту;
- сульфат цинка;
- хлорофиллипт.
Прежде чем принимать народные средства в терапии кольпита, необходимо проконсультироваться со специалистом. Хорошим антисептиком считается средство на основе ромашки и календулы.
Готовится оно следующим образом:
- Необходимо закипятить 1 л воды.
- Добавить в нее по 15 г цветов ромашки и календулы.
- Варить в течение 15 мин.
- Накрыть емкость крышкой и дать отвару остыть.
- Жидкость процедить.
Это средство используют для подмываний и спринцеваний.
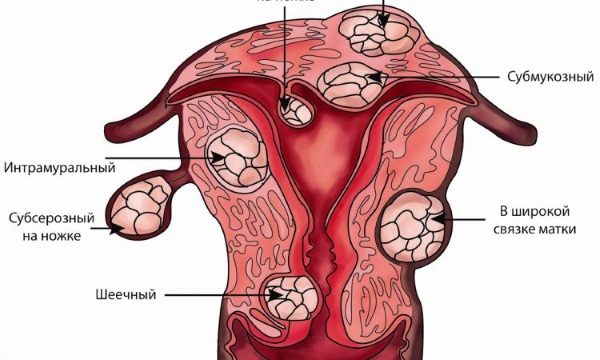
По-другому ее называют фибромиома. Эта доброкачественная опухоль развивается в мышечном слое матки – миометрии, отсюда и название. Миома может быть как миллиметровая, так и разрастаться до 10 и больше см.
Самых главных симптома такой опухоли два – чрезмерные менструации и неприятное давление внизу живота. Иногда, если миома разрастается, из-за нее нарушаются функции прямой кишки и мочеиспускательного канала. Это происходит, потому что опухоль сдавливает соседние области.
При консервативном лечении миомы матки назначают следующие препараты:
- оральные контрацептивы (Новинет, Марвелон);
- антипрогестагены (Мифепристон);
- антигонадотропины (Дановал, Даноген);
- гормональные препараты.
Из народных средств одно из самых распространенных – использование семян льна. Главное, перед их применением проконсультироваться со специалистом.
Для приготовления отвара по рецепту Ванги необходимо:
- 4 ч. л. семян залить 0,5 л кипятка.
- Варить смесь на медленном огне, постоянно и периодически помешивая.
Принимают его по полстакана 3-4 раз в день за 30 мин до приема пищи. Курс терапии – 15 дней.
Гинекологическое заболевание, характеризующееся нарушением гормонального фона, при котором у женщин образуются кисты снаружи или внутри капсулы яичника.
Возникают из-за:
- эмоциональных потрясения и стрессов;
- частых ОРВИ и повторяющихся ангин;
- нарушений в функционировании надпочечников, щитовидки и гипофиза;
- хронических заболеваний инфекционного характера.
Основные признаки болезни:
- нарушение менструаций, задержки могут превышать 2-3 месяца;
- бесплодие, из-за редкости и непредсказуемости времени овуляции;
- гирсутизм (избыточный рост волос по «мужскому типу»);
- увеличение веса тела;
- дисфункции в эндокринной системе, чаще всего страдает щитовидная железа.
Вылечить поликистоз нельзя, можно только на время восстановить функции и снизить риски развития других заболеваний.
В терапии используют следующие средства:
- антиандрогены (Димиа, Джес);
- метаболические препараты (Метаморфин).
Из народных средств можно применять следующие рецепты:
- на основе крапивы. 10 г сухих листьев залить 1 ст. кипятка и дать настояться 20-30 мин. Отвар следует выпить за 2 раза;
- из мумие. Его необходимо развести в теплой воде до консистенции пасты. Нанести немного средства на марлю и сделать тампон, который следует закладывать на ночь. Курс – 1-2 недели;
- из корня одуванчика. Его следует измельчить до состояния порошка, разделить на порции по 2-3 г. Употреблять вместо чая.
Это особое полое образование, которое заполняется содержимым жидкого или полужидкого характера. Если киста образовалась из естественных структур яичника, например, фолликул, то такое образование называют функциональным. Как правило, оно рассасывается без постороннего вмешательства буквально через пару месяцев.
Эндометриальные и дерматоидные кисты могут быть опасными для женского организма. Самым же опасным считается то, что образование кисты сложно заметить, поскольку заболевание отличается бессимптомностью. Максимум, чем они себя проявляют – болями внизу живота и небольшие нарушения менструального цикла.
Лечат кисты либо консервативным путем (с применением гормональных контрацептивов), либо хирургическим (делается лапароскопия). Из народных средств в терапии кисты яичника можно принимать отвар из корня одуванчика.
- Следует измельчить ножом 2 корня растения.
- Залить 0,5 л воды и поместить на водяную баню.
- Отвар томить 3 ч.
- Процедить, остудить и перелить в банку с герметично закрывающейся крышкой.
- Поставить в холодильник.
Принимать отвар следует трижды в день по 3 ст. л. за 1 ч до еды. Курс – 5 дней накануне месячных.
При этой болезни на слизистой шейки матки появляются маленькие язвочки. Чаще всего эрозия на начальном этапе не проявляется, патологию можно обнаружить только при осмотре.
В последствии для нее будут характерны такие симптомы, как:
- бесплодие:
- кровянистые выделения при половом акте;
- выделения из половых путей с резким неприятным запахом.
Медикаментозная терапия включает назначение противовоспалительных и средств, воздействующих на причину появления эрозии и способствующих восстановлению тканей.
Помимо этого возможны следующие способы:
- криодеструкция;
- электрокоагуляция;
- применение ультразвука;
- радиоволновая терапия;
- применение химических веществ, обладающих прижигающими свойствами.
Из народных средств можно использовать облепиховое масло следующим образом: ежедневно на ночь ставить тампон, смоченный в масле. Курс такого лечения 1-2 месяца.
Болезнь представляет собой дистрофическое изменение плоского эпителия – слизистой, во время которой образуется роговой и зернистый слои.
Из симптомов можно отметить изменение цвета слизистой с розового на белый окрас, увидеть который может только гинеколог при осмотре. Женщинам в терапии могут быть назначены следующие группы препаратов – антибактериальные, противовоспалительные и противовирусные.
Для заживления очагов лейкоплакии применяют:
- лазерную коагуляцию;
- криогенное воздействие;
- радиоволновую деструкцию;
- химическое воздействие.
Важное значение также имеет рацион больной, который должен быть обеспечен продуктами с высоким содержанием витамина А и бета-каротина. На период лечения женщиной должна быть полностью исключена половая жизнь.
Из народных средств можно использовать следующий рецепт для спринцевания или подмывания:
- Необходимо объединить в равных долях зверобой, календулу, тысячелистник, спорыш, ромашку, полевой хвощ и эвкалипт;
- 2 ст. л. этого сбора залить 0,5 л кипятка и поставить на водяную баню.
- Через 15 мин снять и подержать под крышкой 30 мин.
- Процедить.
Применять рекомендуется ежедневно.
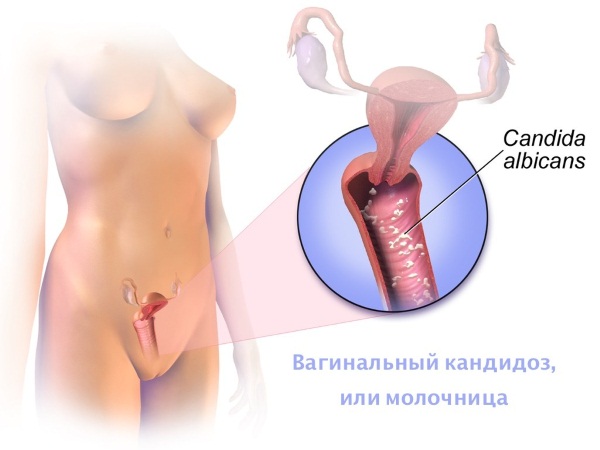
Молочница считается самой распространенной женской болезнью на планете. Называется заболевание так из-за грибка, который его вызывает. В норме кандида присутствуют во влагалище большинства женщин, но активизируются только под влиянием определенных факторов.
Кандидоз: то есть период, когда грибок опасен, может быть спровоцирован:
- приемом антибиотиков;
- слабым иммунитетом;
- сахарным диабетом;
- венерическими заболеваниями.
Признаки вагинального кандидоза следующие:
- жжение и зуд;
- характерные выделения, которые отличает творожистая консистенция;
- боли не только при половом акте, но и при обычном мочеиспускании.
При появлении любого из этих симптомов имеет смысл немедленно обратиться к гинекологу.
В терапии молочницы народными методами применяют:
- тампоны, пропитанные растительными растворами;
- спринцевания и влагалищные ванночки;
- отвары и настои;
- корректировку питания и образа жизни.
Самым простым и эффективным средством считается регулярное спринцевание настоем ромашки. Для его приготовления следует 3 ст. л. цветков растения залить 1 л кипятка и дать настояться не менее 2-х часов.
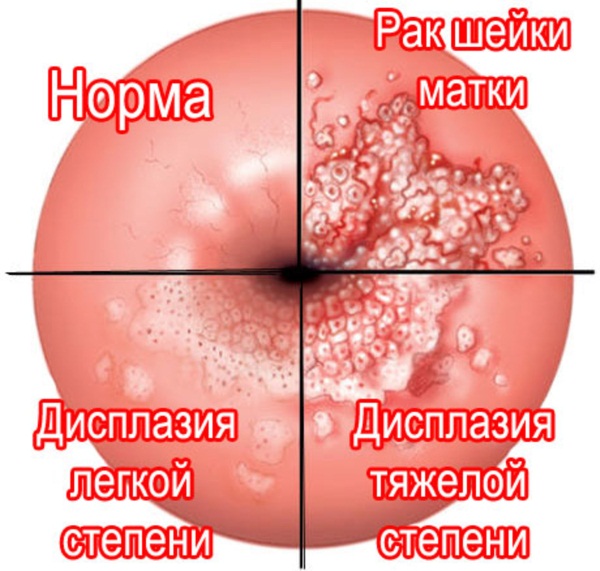
При этом заболевании на шейке матки образуются атипичные клетки.
Потенциальная опасность болезни (обычно провоцируемой вирусом папилломы) заключается в том, что при всем своем бессимптомном протекании на какой-то момент она может перерасти в онкологию.
При регулярном взятии мазков дисплазию можно выявить на ранней стадии, а это означает, что шанс избавиться от проблемы будет максимально высоким.
В терапии применяют иммуностимуляторы или удаление зоны дисплазии хирургическим путем. В зависимости от тяжести течения болезни это может быть либо ампутация шейки матки или метод лазерной, радиоволновой терапии, электтрокоагуляции.
Также можно регулярно делать тампоны из чистотела или спринцеваться им. Для приготовления необходимо 1 ст. л. сухого сырья залить стаканом кипятка и настаивать на протяжении 1 ч.
Болезнь характеризуется разрастание ткани сверх нормы и ее истончением.
Это возможно по причине:
- генетической предрасположенности;
- гормонального дисбаланса;
- абортов;
- инфекций;
- воспалений половой сферы;
- бесконтрольного приема гормональных препаратов.
Обычно на ранних стадиях гиперплазия никак себя не проявляет, при его развитии сначала имеют место небольшие кровянистые выделения, которые при отсутствии лечения могут превратиться в длительные кровотечения. Из-за гиперплазии может развиться карцинома эндометрия, кроме того, она может послужить причиной бесплодия.
Традиционное лечение может быть следующим:
- прием гормональных препаратов;
- оперативное удаление эндометрии;
- лазерное прижигание;
- удаление матки;
Из народных рецептов можно принимать смесь на основе экстракта пиона, который доступен в аптеках. Принимают средство по 2 мл 3 раза в день, разведенным с водой в пропорции 1:2.
Это заболевание является патологией влагалища, спровоцированное ростом таких бактерий как микоплазм, гарднерелл, пептококков, воспаления при которых отсутствуют.
Симптомов также практически нет, единственно, что может указывать на бактериальный вагиноз – обильные выделения из влагалища, имеющие характерный неприятный запах тухлой рыбы. Сначала эти выделения белого или серого цвета, позже – приобретают желто-зеленый оттенок и становятся густыми.
Комплексная терапия состоит из 2-х этапов:
- Применение противобактериальных препаратов, например, Метронидазол (во влагалище), Клиндамицин (перорально и во влагалище).
- Использование эубиотиков (Лактобактерин, Бифидумбактерин).
Для спринцевания можно делать раствор из плодов черемухи. Ягоды следует проварить на небольшом огне 20-25 мин, затем – остудить и процедить.
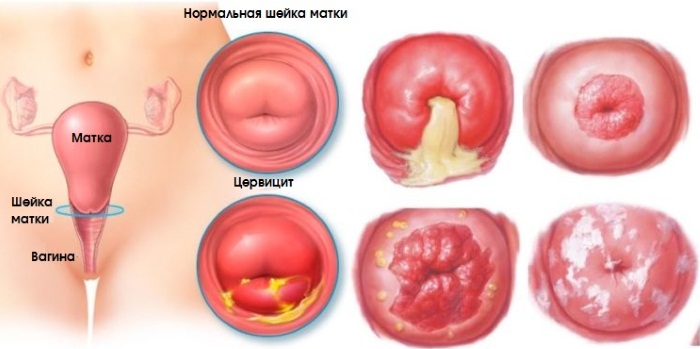
Цервицит – воспаление шейки матки. Спровоцировать его способны стрепто- и стафилококки, хламидии и трихомонады, кишечная палочка, а также вирусы и паразиты. Острое течение патологии характеризуется сильными слизистыми выделениями (иногда гнойными) и тупыми болями внизу живота.
При осмотре на гинекологическом кресле обнаруживаются отеки и кровоизлияния, гиперемия и выпячивание слизистой. Лечение цервицита включает прием антибиотиков и противовирусных препаратов.
Для спринцевания в домашних условиях можно приготовить отвар, для которого потребуются следующие лекарственные растения:
- цветы календулы и лесной мальвы;
- листки березы;
- трава пустырника;
- корень солодки;
- одуванчик;
- ягоды тмина.
Приготовление:
- Все ингредиенты следует измельчить и смешать, отобрать 10 г.
- Залить 0,5 л теплой кипяченой воды.
- Томить на водяной бане 15 мин.
- Настоять в теплом месте 2 ч.
- Процедить.
Использовать отвар следует трижды в день по 1 ст.
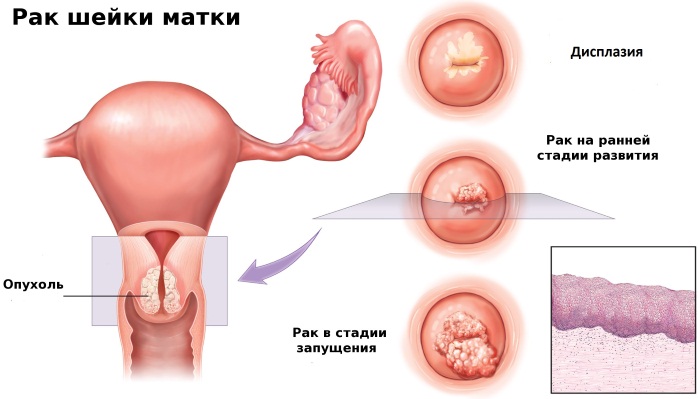
Это злокачественная опухоль, развивающаяся из слизистого эпителия в зоне перехода шейки во влагалище.
На ранних этапах симптомы рака отсутствуют, а на поздних появляются:
- сильные бели и кровянистые выделения;
- кровотечения в середине менструального цикла и контактные выделения во время сексуальных контактов;
- дисфункции мочевого пузыря и кишечника;
- анемия.
Лечение чаще включает в себя операцию, химио- и лучевую терапию. Назначение происходит индивидуально и зависит от стадии, состояния больной и наличия воспалений.
Народными средствами в терапии могут быть:
- Употребление волчьих ягод. Принимать следует не более 1 ягодки в день.
- Порошок из морской капусты, который нужно употреблять по 1 ст. л. 3 раза в день, запивая большим количеством теплой воды или чая.
- Употребление настоя из травы пастушьей сумки. Для приготовления следует взять 1 ст. л. травы и залить ее холодной кипяченой водой.
- После настаивания в течение 8 часов процедить и принимать.
Самая главная опасность заболеваний женской половой сферы заключена в их возможных осложнениях – не долеченные или несвоевременно выявленные болезни ведут к более серьезным патологиям – усилению воспаления и развитию их хронической формы, бесплодию и онкологии.
Учитывая, что большинство болезней протекает практически бессимптомно, необходимы регулярные походы в гинекологию. Осмотры у гинеколога раз в полгода – лучшее профилактическое мероприятие в предостережении развития гинекологических болезней.
Оформление статьи: Мила Фридан
Елена Малышева расскажет о женских заболеваниях:
источник
Гинекологические заболевания у женщин проявляются в виде нарушений цикла, болей, нехарактерных выделений. Многие из патологий репродуктивной сферы не имеют четкой симптоматики, но представляют серьезную угрозу здоровью и жизни пациентки. Поэтому необходимы регулярные профилактические осмотры у гинеколога. Профилактика большинства болезней включает барьерный метод контрацепции, избегание переохлаждения и соблюдение здорового образа жизни.
Статистика показывает, что 60% женщин в период фертильности страдают гинекологическими заболеваниями, но некоторые врачи склонны полагать, что этот процент гораздо выше. К рассматриваемым патологиям относятся воспалительные процессы, развивающиеся в матке и придатках, гиперплазия эндометрия и нарушения цикла.
Речь может также идти о хронических заболеваниях, которые присутствуют в организме годами и симптоматика которых слабо выражена. Причина распространенности патологий заключается не в беспорядочных половых связях, а в образе жизни женщины: стрессы и неадекватные физические нагрузки, переработки.
Заболевания репродуктивной сферы женщины делятся на несколько групп:
- 1. Инфекционные. Причиной становятся инфекции, передающиеся половым путем, к ним относятся трихомониаз, гонорея, хламидиоз, кандидоз и другие заболевания. Многие из них способны протекать в скрытой форме, поэтому необходимо периодически сдавать на анализ мазок.
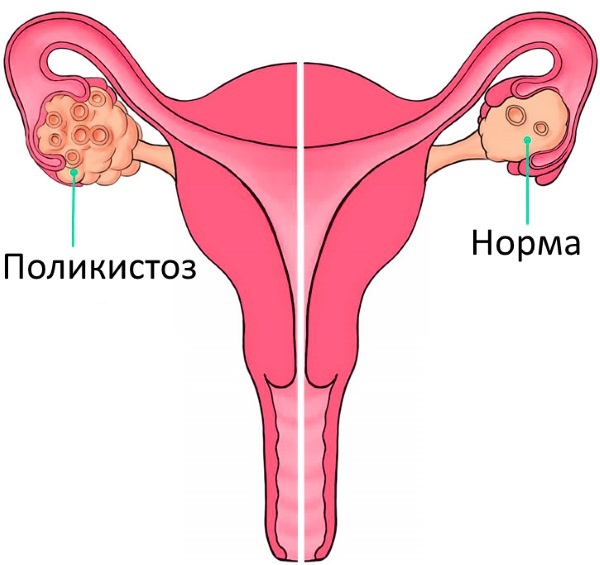
- 2. Эндокринные. К этой категории относят патологии, при которых происходит нарушение работы гипофиза, яичников, надпочечников и щитовидной железы. Они способны повлиять на фертильность, либидо и даже сказаться на внешности. Различают врожденные патологии и приобретенные. Ко вторым относятся гиперпролактинемия, синдром поликистозных яичников. На сегодняшний день к этой группе относят и нарушение метаболизма в виде ожирения — оно также может привести к бесплодию и сбоям менструального цикла.
- 3. Опухоли. К этой категории относятся все виды новообразований репродуктивной системы. Они могут быть диагностированы в любом возрасте и не всегда имеют злокачественный характер. Необходимо регулярно проходить диагностику, чтобы обнаружить развитие опухоли на ранней стадии, особенно пациенткам со случаями рака в семейном анамнезе.
Заболевания в гинекологии, провоцирующие дисфункции половых органов, в зависимости от причин возникновения, разделяются на три большие группы:
- 1. Воспалительные. Происходит нарушение баланса микрофлоры половой системы, приводящее к развитию инфекционных заболеваний.
- 2. Гормональные. Развиваются при сбоях в функционировании желез. При отсутствии лечения данные патологии могут привести к достаточно тяжелым последствиям. Терапия заключается в приеме препаратов для восстановления гормонального баланса.
- 3. Дистрофические. К этой категории относятся всевозможные опухоли и кисты.
Эти патологии вызываются вирусами или бактериями. Разделяют неспецифические и специфические инфекции. Ко вторым чаще всего относятся венерические заболевания. Это могут быть ВИЧ, сифилис, гонорея и т. д. Большинство из них поддается лечению. Очень важно выявить их на ранней стадии.
Неспецифические заболевания развиваются при попадании в кровь или на слизистые бактерий или вирусов при активизации условно-патогенной флоры. К ним относятся аднексит, эндометрит, вагинит и другие патологии. Нарушение может вызвать даже обычная простуда.
Инфекционные заболевания нередко приводят к бесплодию и другим тяжелым последствиям. Особую опасность представляет вирус папилломы человека. Считается, что он способен приводить к некоторым видам онкологических патологий.
Такие болезни вначале не обладают выраженными симптомами, что усложняет их диагностику. Поэтому необходимо проходить раз в полгода профилактический осмотр у гинеколога. Внеплановое обращение к врачу требуется, если появляются признаки отклонений: изменение характера выделений, зуд и боль.
Заболевания вызываются нарушением синтеза эстрогенов, основных женских гормонов. Наиболее подвержены таким видам патологий женщины после депрессии, тяжелой беременности или осложнений при родах. Синтез эстрогена снижается и в климактерический период. Данное нарушение вызывает такие типы заболеваний, как различные опухоли репродуктивной системы, эндометриты и так далее.
К факторам риска, которые способствуют возникновению дисбаланса гормонов, относятся:
- 1. Депрессия и стресс. Постоянные переживания, сложные жизненные ситуации, проблемы на работе приводят к тому, что женщина продолжительное время находится в напряженном состоянии, что провоцирует ослабление иммунитета. Часто это сопровождается нарушением менструального цикла.
- 2. Переутомление. Большое количество физических нагрузок приводит к развитию хронической усталости. Это вызывает множество заболеваний во всем организме.
- 3. Негативные внешние факторы. К этой категории относится неполноценное питание, системные заболевания, переохлаждение.
До конца не известно, что провоцирует опухолевые процессы. К факторам риска относят неправильный образ жизни, неполноценное питание и вредные привычки.
Обычно нарушения в работе репродуктивной системы можно заподозрить по следующим признакам:
- 1. Сбои цикла. Это может быть как отсутствие месячных, так и изменение их характера или длительности, кровотечения в середине цикла. Они характеризуют многие гинекологические и эндокринные патологии и опухолевые процессы.
- 2. Боль. Симптом преимущественно означает патологическое состояние, особенно, если он сильно выражен. Вариантом нормы являются схваткообразные ноющие боли в первый день кровотечения или перед ними. Внезапное усиление, нехарактерное для пациентки, свидетельствует о патологии и воспалительном процессе мочеполовой системы.
- 3. Выделения. В норме они должны быть белые или прозрачные, консистенция и количество зависят от фазы менструального цикла. Пенистые, желтовато-зеленоватые, гнойные или с неприятным запахом являются поводом для беспокойства. Не относится к норме и полное отсутствие выделений (исключение — климактерический период).
- 4. Зуд. Симптом проявляется при различных гинекологических патологиях. В сочетании с обильными творожистыми выделениями может говорить о кандидозе.
Существует большое количество заболеваний, которым подвергаются репродуктивные органы. Они имеют разную природу, прогнозы и методы лечения. Некоторые оказывают непосредственное влияние на возможность забеременеть.
Список наиболее распространенных женских болезней включает следующие патологии.
Кандидамикоз относят к одному из наиболее часто встречающихся гинекологических заболеваний у женщин. В народе распространено другое название — молочница. Вызывается она грибками рода кандида. В норме они присутствуют у большинства людей, но становятся опасными при некоторых состояниях. Размножению микроорганизмов способствует несколько факторов, перечень их выглядит следующим образом:
- ЗППП;
- диабет;
- инфекции;
- нарушение работы иммунной системы;
- прием лекарственных препаратов (антибиотиков).
Выделения на половых органах при молочнице
Основные симптомы включают:
- жжение и зуд;
- творожистую консистенцию выделений;
- иногда — болевые ощущения при опорожнении мочевого пузыря и половом акте.
Подобные признаки являются поводом для обращения к врачу и назначения адекватной терапии как женщине, так и ее половому партнеру.
Кольпит (вагинит) представляет собой воспаление слизистой оболочки вагины. Провоцируется он микроорганизмами условно-патогенной микрофлоры и заболеваниями, передающимися половым путем. Патология широко распространена.
Развитию кольпита способствуют:
- фоновые заболевания, которые снижают сопротивляемость организма;
- механические повреждения слизистой;
- воздействие химическими веществами;
- нарушение правил гигиены.
Основными симптомами являются зуд и необычный цвет выделений, сопровождающихся неприятным запахом.
Патология представляет собой образование в мышечном слое матки. Бывает различных размеров, от нескольких миллиметров до десятков сантиметров. Встречаются несколько видов опухоли. В зависимости от преобладания типа тканей, различают: фиброму, фибромиому и миому.
Наиболее частые симптомы: боль и чувство сдавливания внизу живота, обильная менструация. Реже встречается нарушение работы мочевого пузыря и прямой кишки, эти симптомы говорят о большом росте опухоли и сдавливании соседних органов.
Для диагностики используется ультразвук.
Болезнь представляет собой воспаление придатков матки и более известна как аднексит. Развивается при сочетании таких факторов, как переохлаждение, нарушение правил гигиены, стрессы, аборты. Может протекать в острой и хронической форме.
Острый аднексит сопровождается гипертермией, общим ухудшением самочувствия, появлением выделений из влагалища, болью в области репродуктивных органов. При хронической форме наблюдаются периодическая боль и нарушения цикла.
Острый аднексит лечится в стационаре. Терапия, проведенная в острый период болезни, предотвращает нарушения, которые влечет за собой заболевание: непроходимость фаллопиевых труб, спаечные процессы. Они могут привести к бесплодию и эктопической беременности.
Заболевание представляет собой разрастание клеток слизистой матки вне ее нормального положения. Различают несколько типов болезни: внутренний и наружный, генитальный и экстрагенитальный эндометриоз.
Генитальная форма развивается в пределах половых органов, экстрагенитальная — за их пределами (в кишечнике, пупке). Генитальный эндометриоз характеризуется более длительной и обильной менструацией, может привести к бесплодию. Особенностью патологии является способность клеток метастазировать, увеличивая количество патологических очагов по всему организму.
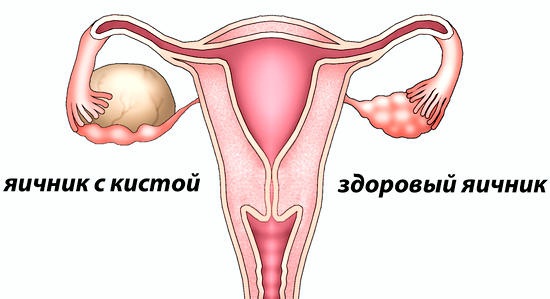
Киста яичника представляет собой образование, состоящее из капсулы с жидким содержимым. Наиболее часто встречаются функциональные кисты. Они формируются из естественных структур органа — фолликулов или желтого тела. Существуют и другие виды: дермоидные, эндометриоидные и т. д.
Чаще всего болезнь протекает бессимптомно, но может сопровождаться тянущей болью внизу живота и сбоями цикла, которые характерны для всех гинекологических патологий.
Применяется консервативное и хирургическое лечение. Первое преимущественно заключается в назначении гормональных препаратов, второе — в проведении лапароскопической операции для удаления образования.
Болезнь характеризуется наличием атипичных клеток на органе. Чаще всего вызывается присутствием ВПЧ (вируса папилломы человека) в организме. Патология в большинстве случаев не сопровождается симптомами, но является опасной, так как провоцирует рак.
Для диагностики используются ПАП-мазок. На ранних стадиях болезнь успешно лечится.
Патология характеризуется присутствием небольшого дефекта — язвы на слизистой шейки матки. Развивается она при наличии инфекций, травмах, дисбактериозе влагалища.
Для лечения используются криодеструкция, химическая коагуляция, прижигание электрическим током и радиоволновая деструкция.
Нередко врачи обозначают данным термином разные патологии, некоторые из которых не требуют хирургического лечения.
Заболевание характеризуется утолщением слизистой матки. Возникает по причине гормонального дисбаланса, на поздних стадиях провоцирует кровянистые выделения.
При отсутствии лечения приводит к развитию карциномы эндометрия и бесплодию.
Вагиноз означает дисбактериоз влагалища. В норме на его слизистой оболочке содержатся лактобациллы, которые выполняют в организме защитную функцию. Они снижают кислотность и подавляют рост условно-патогенной микрофлоры. Если их количество снижается, место занимают другие микроорганизмы, преимущественно Gardnerella vaginalis, которые размножаются и провоцируют воспаление.
Заболевание не относится к венерическим. Бактерии, которые его провоцируют, могут передаться от другого человека, но для их размножения необходимо наличие определенных условий в организме. Факторами риска являются:
- спринцевание;
- лечение антибиотиками;
- частая смена партнеров;
- применение контрацептивных средств с 9-ноноксинолом.
Основные возбудители болезни для мужчин не опасны, поэтому, если у женщины обнаружен бактериальный вагиноз, половому партнеру не требуется лечение.
Симптомы включают в себя нехарактерные необильные выделения серовато-белого цвета с неприятным запахом, который усиливается после секса, если во влагалище попала семенная жидкость. Патология увеличивает риск возникновения воспалительных заболеваний репродуктивной системы и осложнений беременности.
На сегодняшний день гинекология располагает большим количеством возможных медикаментозных способов для лечения практически любой болезни.
Часто, как дополнение к ним, назначается прохождение физиотерапевтической и хирургической терапии.
Фармацевтические препараты назначаются в виде таблеток, суппозиториев, инъекций или капсул. В зависимости от конкретного заболевания, прописываются следующие группы лекарств:
| Группа | Описание | Показания |
| Нестероидные противовоспалительные препараты | К ним относятся лекарственные средства на основе ибупрофена, диклофенака или веществ из этой группы. Они помогают снять воспаление, способствуют выздоровлению при инфекциях мочеполовой сферы и снимают боль | Любые воспалительные процессы |
| Антибиотики, противогрибковые, противовирусные препараты, антисептики | Они помогают при лечении гинекологических заболеваний и их последствий. Назначаются после выявления конкретного возбудителя | Гинекологические заболевания инфекционной природы, воспаления органов малого таза, наличие ВПЧ, кандидоза, ЗППП и т. д. |
| Гормональные препараты | Медикаменты используются для лечения расстройств эндокринной системы или в качестве мощных противовоспалительных средств. Иногда могут быть назначены для предотвращения спаечного процесса после хирургических и диагностических операций. Используются и для лечения бесплодия и предотвращения зачатия (комбинированные оральные контрацептивы) | Гормональные сбои, нарушение работы эндокринной системы, яичников, эндометриоз |
| Витамины | Они назначаются как вспомогательное средство, способствуют восстановлению после длительных и серьезных заболеваний. Иногда необходимо назначение препаратов железа, — после массивной кровопотери или во время беременности | При любых заболеваниях |
Физиотерапевтические методы нередко позволяют избежать хирургического вмешательства или ускорить выздоровление после него. Основные из них представлены в таблице.
| Метод | Описание |
| Магнитотерапия | Используется после операции для ускорения выздоровления и снижения риска осложнений, при необходимости усилить кровообращение |
| Электротерапия | Способствует обезболиванию, снимает спазм. Назначается при воспалительных заболеваниях |
| Ультразвук | Оказывает стимулирующее воздействие на яичники, используется при воспалительных заболеваниях инфекционной природы |
| Электрофорез | При назначении с ферментативными препаратами способствует рассасыванию спаек. Показан после операций и длительных воспалительных процессов |
К физиотерапевтическим также относятся щадящие методики оперативного вмешательства:
- 1. Криодеструкция. Заключается в воздействии на ткани низкой температурой (жидким азотом). Применяется при кистах или эктопии шейки матки, кондиломах и т. д.
- 2. Химическая деструкция. Используются химические субстанции, аналогично предыдущему способу. Метод обычно назначают нерожавшим женщинам.
- 3. Радиоволновая терапия. Это щадящее хирургическое вмешательство. Под воздействием радиоволн ткани разогреваются, патологические участки разрушаются. Методика не сопровождается риском воспаления или кровотечения. Применяется для лечения эрозии при планировании беременности.
- 4. Лечение лазером. Эта многообещающая методика эффективна при различных заболеваниях. Используется, в частности, для интимной пластики стенок влагалища после родов и других патологий.
Названные процедуры назначаются также для лечения дисплазии, полипов на шейке матки и т. д.
Большинство манипуляций производится лапароскопическим методом, с использованием аппарата, который оснащен видеокамерой.
Это вмешательство наименее инвазивное, необходимы только три небольших прокола, через которые вводится газ для улучшения доступа, инструмент для хирургических манипуляций и сама видеокамера. Методика подразумевает короткий период восстановления и минимальный риск осложнений.
Вмешательство производится при эндометриозе, внематочной беременности, кистах яичника, новообразованиях.
Народные средства в гинекологии используются часто, все рецепты проверены десятилетиями.
Составы используются в зависимости от заболевания:
| Болезнь или отдельный симптом | Средство и способ его применения |
| Хронический эндометрит |
Рекомендованы дополнительные курсы для профилактики. Противопоказания — гипертония и высокая температура |
| Воспалительные заболевания | Применяется смесь из столовой ложки соевого, подсолнечного и оливкового масла и меда. Используется марлевый тампон для пропитывания смесью и ввода во влагалище |
| Трихомониаз | Кашица из свеженатертого лука укладывается на марлю, завязывается и помещается во влагалище. Противопоказанием является высокая чувствительность к продукту. В таком случае рекомендуется тампоны предварительно смочить настойкой календулы |
| Половые инфекции |
|
| Зуд |
|
| Нехарактерные выделения | Сок барбариса или калины употребляется по 0,5 стакана в день. Чай из тысячелистника или корней земляники пьется по 3 стакана в день |
| Наружное воспаление половых губ | Пораженный участок обмывается два раза в день карболовым мылом |
| Обильные послеродовые выделения |
|
Предотвращение болезней в гинекологии всегда эффективнее любого лечения. Поэтому врачи рекомендуют серьезно отнестись к этому вопросу. Основные правила профилактики следующие:
- 1. Использование барьерного метода контрацепции(презерватива). Это убережет от инфекций, нежелательной беременности и последующих абортов.
- 2. Отказ от применения экстренной контрацепции. Любые препараты из этой категории оказывают серьезное воздействие. Они приводят к тяжелому гормональному сбою. Популярное средство Постинор, которое относится к устаревшим, не рекомендуется к применению. В случае острой необходимости следует заменить его на аналоги.
- 3. Избегание переохлаждения. Одеваться необходимо по погоде, не следует сидеть на холодных поверхностях.
- 4. Использование рекомендованной диетологами диеты для похудения. Многие непрофессионально созданные диеты, которые подразумевают голодание и исключение жиров, могут негативно повлиять на выработку половых гормонов.
- 5. Отсутствие стрессов. Если в связи с работой это невозможно, то необходимо минимизировать их воздействие на организм. Можно принимать успокоительные средства, разрешенные врачом.
Большинство патологий имеют свои особенности течения во время вынашивания ребенка.
источник