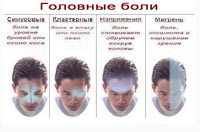
Для гипертонической болезни наиболее характерны боли в затылке и темени, чувство тяжести в них, повышение кровяного давления, кризы, тошнота на высоте головной боли, мелькание «черных точек» перед глазами, боли в области сердца при повышении давления крови.
При артериальной гипотензии боли преимущественно локализуются в области лба и висков, но иногда распространяются на всю голову. Лицо бледное. Отмечаются непостоянный шум в ушах, дрожание пальцев рук, боли в сердце, общая слабость, головокружение. Порой возникают кризы.
Нейроциркуляторная дистония по гипертоническому типу проявляется периодическими головными и непостоянными сердечными болями, головокружением, иногда — сердцебиением, потливостью, незначительным повышением температуры тела, синюшным оттенком пальцев рук и ног, их похолоданием и потливостью, неустойчивостью настроения, периодическим повышением кровяного давления.
Нейроциркуляторная дистония по гипотоническому типу иногда отождествляется с артериальной гипотензией, описанной выше.
Больные шейным остеохондрозом жалуются на боли преимущественно в затылке, чаще с одной стороны. Проявляются боли невралгией или невритами затылочных нервов, нередко отдают в лопатку, шею и лицо. Иногда они провоцируются кашлем, чиханьем, сотрясением или вращением головы. Особого внимания заслуживают сильные приступы болей в затылке, сопровождающиеся вынужденным положением головы, рвотой. Эти боли резко усиливаются при попытке изменить положение головы. Часто головная боль сочетается с ощущением вращения предметов в одну сторону, упорной рвотой, икотой, нистагмом, расстройством сознания, нарушениями дыхания и сердечной деятельности. Такие проявления характерны для опухолей мозга в затылочном отделе.
Головная боль у больных неврозами непостоянная. Больные жалуются на тяжесть в голове («голова несвежая»), боли то в одном, то в другом месте головы, а также на головокружения и шум в ушах, болезненность при прикосновении к волосистой части головы. Одновременно выявляются признаки невроза (раздражительность, вспыльчивость, плаксивость, быстрая утомляемость и др.).
Боли в области лба чаще всего связаны с воспалением оболочек лобной и решетчатой пазух носа, с развитием невралгии или неврита первой ветви тройничного нерва. Невралгические боли приступообразные, не сопровождаются повышением температуры тела, выделением слизи из носа. Во время приступа возможны слезотечение, покраснение лба, резкая болезненность при надавливании на бровь.
Своеобразны боли при невралгиях других черепных нервов.
Головные боли у больных менингитами, энцефалитами, церебральными арахноидитами сочетаются с характерными признаками этих болезней.
Приступообразные боли в одном участке головы, нередко сопровождаются тошнотой и рвотой, приступами болей у больных холециститом, стенокардией, с почечной коликой, кишечной коликой или другими болезнями внутренних органов. В связи с этим при их появлении следует принять болеутоляющее средство в сочетании со спазмолитическим препаратом (но-шпой, спазмалгоном или папаверином).
Головные боли у больных водянкой, опухолями и паразитами мозга упорные разлитые, часто усиливаются после ночного сна.
Упорные боли в груди нередко возникают у больных остеохондрозом, межреберной невралгией. Вследствие заболеваний внутренних органов, развития шейно-грудного радикулита чаще появляются односторонние боли, которые сочетаются с болями в области шеи, руки.
Оказание помощи. Если человек, страдающий головной болью, знает, что у него гипертоническая болезнь, ему необходимо повсюду носить с собой препараты, предписанные врачом для понижения кровяного давления. При появлении головной боли ему следует принять один из этих препаратов, а если есть настойка валерианы, пустырника или корвалол,— еще и 30 капель любого из этих лекарств. Желательно выйти на свежий воздух или открыть форточку, а еще лучше — прилечь. Если позволяет состояние, можно помассировать точки затылка, шеи или надплечья. Если головная боль застала дома, полезно сделать горячую ножную ванну, наложить горчичники на воротниковую зону или на икроножные мышцы.
Если же человек, у которого кровяное давление изредка, повышается и склонно к быстрому понижению до нормального, не состоит на учете у врача по гипертонической болезни, то ему в случае появления головной боли лучше удобно сесть, расслабиться, постараться мысленно переключиться на обстановку отдыха или подумать о чем-либо приятном. Следует помассировать точку над переносьем, виски и «очки» вокруг глаз, размять шею и надплечья, принять 30 капель корвалола или пустырника (валерианы). Если не стало легче, можно принять папазол, если через полчаса головная боль не уменьшится,— таблетку анальгина, пенталгина или цитрамона. Упорные и участившиеся головные боли лучше устранять с помощью врача.
Людям, склонным к понижению кровяного давления, головокружению, при появлении головной боли необходимо выпить чашку крепкого чая или кофе с сахаром (если нет сахарного диабета), помассировать лоб и виски, шею и надплечья, прилечь. У некоторых боль исчезает после втирания в кожу лба и затылка бальзама «Золотая звезда» или ментолового карандаша. Если эти меры не помогли, можно принять таблетку цитрамона, кофетамина, кофеина, новомигрофена. Во время головной боли таким людям очень полезен свежий воздух. При повышении давления крови следует чередовать выполнение упражнений общеукрепляющих с дыхательными на расслабление, а при понижении кровяного давления — ритмичных упражнений для крупных мышечных групп, упражнений с изменениями положения тела в пространстве и поворотами головы, а также внезапно переключаться с физической работы одного вида на другой. Если страдающих нейроцир-куляторной дистонией прежде всего беспокоит головная боль, то для ее устранения нужно делать подвижные и неподвижные дыхательные упражнения, упражнения с поворотами головы, изменением положения тела в пространстве, угловыми ускорениями, массаж шейно-воротниковой зоны.
Страдающим пониженным кровяным давлением необходимо по утрам пить крепкий чай или кофе с сахаром или медом (если они не болеют сахарным диабетом).
Другие рекомендации больным нейроциркуляторной дистонией по гипертоническому и гипотоническому типам соответствуют таковым для больных гипертонической болезнью и артериальной гипотензией.
Если появились боли в затылке, усиливающиеся во время поворотов головы, которые сопровождаются болезненностью точек около позвоночника в шейном отделе при надавливании, необходимо зафиксировать шейный отдел повязкой для ограничения подвижности в нем. Полезно наложить горчичники вдоль шейного отдела позвоночника или втирать в это место болеутоляющие мази (бутадионовую, индометациновую, випросал, нафталгиновую, эфкамон, бальзам «Золотая звезда» и др.). Внутрь можно принять таблетку анальгина, спазмалгона, седалгина, баралгина или пенталгина. Если боли упорные, обратитесь к врачу. Если боли в затылке приступообразные, сопровождаются тошнотой и рвотой, постарайтесь как можно скорее посетить врача. Желательно до визита к врачу измерить давление крови, чтобы не пропустить начало криза.
При появлении признаков невроза необходимо принять внутрь болеутоляющее средство (цитрамон, спазмал-гон, аскофен или новомигрофен) либо успокаивающее (настойку валерианы или пустырника, ранее назначенные врачом препараты). Если боли становятся упорными, следует обратиться к врачу.
Если возникли боли в области лба, следует обратиться к врачу, лучше к отоларингологу.
При этих болях желательно несколько возвышенное положение головы и плечевого пояса, а также периодическое назначение мочегонных препаратов (гипотиазида, диакарба, фуросемида и др., в среднем по 1 таблетке через день-два). Важно выяснить причину болей в груди. Поэтому старайтесь поскорее обратиться к врачу.
При шейно-грудном радикулите на шею наложите повязку, ограничивающую ее подвижность. Полезно наложить горчичники вдоль шейного отдела позвоночника или втереть мазь (бутадионовую, эфкамон, нафталгиновую или индометациновую). Если боли простудные, можно облучать место болей синей лампой, накладывать на него согревающие компрессы. Если точно известно, что боли вызывает остеохондроз, можно положить вдоль позвоночника на час и более магнитофоры, которые можно приобрести в аптеках и магазинах медтехники без рецепта врача.
источник
Когда головная боль и боль в груди возникают одновременно, они обычно не связаны друг с другом. Однако есть определённые медицинские состояния, которые могут вызывать оба симптома.
Возникновение головной боли и боли в груди в одно и то же время может указывать на проблемы с сердцем, иммунной системой или на эмоциональные расстройства.
Причины обычно не представляют собой серьёзной угрозы для здоровья, хотя иногда люди беспокоятся о том, что такие симптомы могут указывать на высокое кровяное давление или сердечный приступ.
В текущей статье мы рассмотрим медицинские проблемы, которые вызывают головную боль и боль в грудной клетке. Мы также объясним, являются ли такие проблемы серьёзными, и расскажем, в каких случаях людям необходимо обращаться к врачу.
Каждый год миллионы людей по всему миру обращаются к врачам с жалобами на боль в груди. В большинстве случаев данный симптом не указывает на серьёзные заболевания.
Ниже приведены медицинские состояния, которые могут одновременно вызывать головную боль и боль в груди.
По информации Американского общества тревожности и депрессии, тревожность способна вызывать головную боль и боль в груди.
Панические атаки часто похожи на сердечные приступы, и этот факт может значительно усиливать тревожность. К числу симптомов панических атак относится следующее:
- боль в груди;
- одышка;
- повышенная частота сердечных сокращений;
- головокружение;
- потоотделение;
- дрожь;
- чувство потери контроля.
Панические атаки могут нарастать внезапно и без каких-либо поводов или же становиться результатом стрессовых событий. Знание симптомов панических атак поможет ослабить беспокойство человека в те моменты, когда атаки начинают развиваться.
Мигрень — тип головной боли, который обычно вызывает сильные болезненные ощущения на одной стороне головы. В 2014 году были опубликованы результаты исследования американских учёных, которые доказали, что боль в груди также может быть симптомом мигреней, хотя наблюдается этот симптом редко. Когда мигрень вызывает боль в грудной клетке, то устранить её обычно удаётся при помощи лекарственных препаратов от мигрени.
К числу других симптомов мигрени относится следующее:
- боль в области одного или обоих висков;
- боль за одним или обоими глазами;
- тошнота;
- рвота;
- чувствительность к свету, звукам, запахам;
- аура, которая проявляется зрительными нарушениями.
Некоторые люди при мигренях сталкиваются с аурой и другими симптомами, но не наблюдают развитие головной боли.
По мнению экспертов Американского общества тревожности и депрессии, может иметь место связь между мигренями и эмоциональными расстройствами, такими как генерализированное тревожное расстройство (ГТР), паническое расстройство и посттравматическое стрессовое расстройство (ПТСР).
Волчанка — аутоиммунное расстройство, при котором иммунная система организма атакует здоровые ткани. Эти атаки могут быть направлены на сердце, и тогда у человека может развиваться боль в груди. Если же волчанка затрагивает кровеносные сосуды, то следствием этого может стать головная боль.
К другим симптомам волчанки относится следующее:
- лихорадка;
- потеря аппетита;
- зрительные расстройства;
- неврологические симптомы.
У человека могут развиваться два не связанных друг с другом медицинских состояния. В таком случае одно из состояний будет вызывать головную боль, а второе — боль в груди.
Например, обезвоживание у некоторых людей обуславливает головную боль. И если эти люди имеют респираторные инфекции, то у них может одновременно развиваться боль в груди. Оба этих состояния требуют медицинской помощи.
Кроме перечисленных выше проблем, люди могут одновременно сталкиваться с головной болью и болью в груди при следующих состояниях:
- фибромиалгии;
- отравлении угарным газом;
- субарахноидальном кровоизлиянии;
- язвенной болезни;
- саркоидозе;
- инсульте;
- пневмонии;
- туберкулёзе;
- костохондрите.
Некоторые люди считают, что высокое кровяное давление может вызывать головную боль, боль в груди и головокружение.
Однако эксперты Американской ассоциации сердца уверяют, что высокое кровяное давление обычно не вызывает симптомов вообще, если только человек не имеет дело с гипертоническим кризом, при котором величина давления составляет 180/120 или выше.
Гипертонический или гипертензивный криз — состояние которое требует немедленного медицинского внимания, поэтому людям важно обращаться в пункты оказания неотложной помощи при наличии следующих симптомов:
- боли в груди;
- головной боли;
- носового кровотечения;
- сильной тревожности;
- боли в спине;
- одышке;
- зрительных расстройствах.
Головная боль не часто развивается при сердечных приступах. А вот сильная боль в груди в таких случаях — главный симптом.
По информации Американской ассоциации сердца, к другим симптомами сердечного приступа относится следующее:
- чувство переполненности или стеснения в груди, которое может возникать и исчезать;
- одышка;
- боль или дискомфорт в челюсти, желудке, спине, одной или обеих руках;
- холодный пот;
- тошнота;
- рвота;
- головокружение;
- предобморочное состояние.
Эксперты Американской ассоциации сердца отмечают, что женщины с более высокой долей вероятности могут столкнуться с другими симптомами при сердечных приступах. Другие симптомы могут спутать человека и отвлечь его от мысли о возможном сердечном приступе. Подробнее о признаках и симптомах сердечных приступов у женщин читайте здесь.
Каждому человеку, который наблюдает у себя чувство стеснения или давления в груди, важно получить неотложную медицинскую помощь. Раннее внимание врачей во время сердечного приступа обуславливает лучшие перспективы.
Человеку необходимо направиться в больницу, если наряду с головной болью он наблюдает другие симптомы. К симптомам, которые могут указывать на более серьёзные проблемы со здоровьем, относится следующее:
- неспособность ясно мыслить;
- ригидность затылочных мышц;
- тошнота;
- рвота;
- кровотечение;
- лихорадка;
- головокружение;
- невнятная речь;
- слабость.
Лечение головной боли и боли в груди зависит от причин, лежащих в основе этих симптомов.
При диагностике врачу изначально понадобится исключить более серьёзные состояния. Специалист может спросить пациента о других сопутствующих симптомах, а также об остроте симптомов и возможных факторах риска.
Врач также может использовать диагностические процедуры, например электрокардиографию (ЭКГ) для изучения работы сердца и анализы крови для проверки на наличие инфекций или других заболеваний.
источник
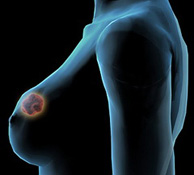
Любая женщина в тот или иной период своей жизни сталкивается с болью в груди. Появление болезненности в молочных железах – это не повод для панического страха, но и относиться легкомысленно к данному состоянию не стоит. Чтобы быть спокойной за свое здоровье, каждой женщине нужно уметь распознавать симптомы, вовремя обращаться к врачу, своевременно проходить диагностику.
Когда у женщины болит грудная железа, то ощущения варьируются от небольшого дискомфорта до сильного распирания и мучительного жжения, существенно снижающего качество жизни. Первостепенная задача доктора – определить вид и причину болезненности, чтобы назначить адекватное лечение. Самое большое число жалоб поступает перед наступлением месячных. Связано это с циклическими изменениями женского организма, возникающими при беременности или после менопаузы, при начале менструального синдрома или за неделю до наступления менструации.
Нециклическая масталгия или мастодиния (болезненность груди) может возникать з-за механического раздвигания тканей доброкачественной или злокачественной опухолью, локальным отеком, избыточным раздражением рецепторов патологической нервной импульсацией, нарушением микроциркуляции или другими факторами. От уровня половых гормонов нециклическая масталгия не зависит и на протяжении овариально-менструального цикла не меняется.
Болевой синдром или дискомфорт в груди не всегда указывает на патологические нарушения. Часто такой симптом проявляется при временной гормональной дисгармонии женского организма. Реже болевые ощущения в молочных железах являются следствием склеротических или воспалительных процессов железистой ткани, последствием операций и травм, развитием новообразований. По характеру болевого синдрома боли подразделяют:
Хотя чаще боль в груди у женщин является нормальным биологическим процессом, но иногда это следствие проявления какого-либо заболевания. Чаще болезненность отмечают при мастите, диффузной фиброзно-кистозной мастопатии. Реже болит грудная железа при прикосновении из-за таких заболеваний, как герпес зостер (вирусно-инфекционная патология), болезнь Мондора (поверхностный тромбофлебит) и другие.
Иногда болезненность вызывается при заболеваниях сердца или позвоночника. Например, возникает при ходьбе или вдыхании боль в молочной железе слева у женщин, часто сопровождающаяся тошнотой – это стенокардия, гипертония или ревмокардит. Также причиной функционального дискомфорта в груди становятся психические расстройства (ракофобия и прочие). Болезненность проявляется и после механического повреждения – сдавливание или сильный удар приводит к нарушению целостности молочных желез. Обширные гематомы сильно сдавливают окружающие ткани, что приводит к сильным болям.
Грудь беременной женщины подвергается множественным изменениям: становится чувствительной, болезненной, увеличивается, а соски меняют цвет. Иногда она начинает зудеть и чесаться из-за растяжения кожи или по причине повышенного гормона прогестерона. Все эти изменения считаются нормальными. Если грудная железа во время беременности затвердела, поменяла цвет, стала сильно болеть, увеличилась неравномерно, а из сосков выделяется кровь, то требуется срочная консультация маммолога.
Боль в молочной железе при надавливании, глубоком прощупывании и даже при ношении плотного бюстгальтера может наблюдаться во время менопаузы. Масталгия при климаксе проявляется следующими симптомами:
- распирание или тяжесть в обеих или одной молочной железе без четкой локализации;
- продолжительная болезненность пекучего, жгучего, ноющего характера;
- непродолжительные острые болевые ощущения (режущие, колющие);
- увеличение объема одной или обеих желез, отечность;
- чрезмерная чувствительность или несильная боль при надавливании.
Поражение нервов между ребрами, которое сопровождается острым болевым синдромом, называют межреберной невралгией. Болезнь сопровождается приступообразной жгучей или стреляющей болью в одном или нескольких местах, в зависимости от локализации. Невралгия солнечного сплетения, как правило, сопровождается болезненностью молочной железы. Грудь болит в области прикрепления. При осмотре гинеколог не находит патологических изменений или признаков каких-либо женских болезней.
Если помимо болезненности молочных желез наблюдается шейно-грудной остеохондроз, мышечный тонус и/или искривление позвоночника, то эти симптомы указывают на межреберную невралгию грудного отдела. При такой патологии женщина может ощущать боль в одной молочной железе, но при тщательном осмотре выясняется, что болезненность исходит из позвоночной области спины, локализуясь под лопаткой справа. Это признак межреберного защемления нервов грудного отдела позвоночника.
Заболевание характеризуется не только болевыми ощущениями, но и наличием уплотнений в грудной железе. По мере развития мастопатии боли становятся длительными и сильными. Самый интенсивный болевой синдром наблюдается при ПМС, во время месячных и при пальпации груди. Основные причины развития острой боли – разрастание соединительной ткани или закупорка протоков.
Боли при мастопатии могут различаться, в зависимости от вида патологии. При диффузном изменении тканей молочной железы из-за их разрастания болезненность носит характер сдавления, усиливается при ПМС, а после окончании цикла значительно уменьшается или вовсе пропадает. При узловой мастопатии наблюдаются следующие симптомы:
- боль не проходит на протяжении всего менструального цикла;
- чувствуются дискомфортные ощущения в подмышках, спине, плече, области предплечья;
- становится болезненной зона сосков.
Доброкачественное новообразование, расположенное в грудной железе, называют фиброаденомой. Опухоль имеет железистое происхождение, а в ее структуре преобладает соединительная ткань. От злокачественного новообразования доброкачественную фиброаденому отличает то, что патология не сопровождается сильными болями и часто не вообще никак себя не проявляет.
Спина и другие части тела тоже не болят. При фиброаденоме не наблюдается отечность, гиперемия или слабость. Новообразование легко пальпируется и остается неизменным в любой фазе менструального цикла. Если фиброаденома начала болеть, изменилась ее структура (нет четких границ, уплотнение и прочее) или грудь набухла – это повод для срочного обращения к врачу.
Воспалительный процесс в тканях грудной железы называется маститом. Возникает патология чаще из-за стафилококковой инфекции. Бактерии попадают в мягкие ткани груди по млечным протокам или с током крови при некачественном выполнении женщиной гигиенических норм. Нередко мастит является результатом застоя молока во время лактации. Среди кормящих матерей заболеваемость колеблется от 1 до 16%, в зависимость от места жительства.
Мастит проявляется болезненным утолщением в железе, шелушением и увеличением температуры кожи в очаге воспаления, покраснением, лихорадкой, общими симптомами интоксикации (нарушение аппетита, головокружение, слабость, мигрень). При прогрессировании заболевания боль усиливается, грудь становится горячей на ощупь. При сцеживании усиливается болезненность, в молоке обнаруживается гной и кровянистые выделения. Гнойный мастит может прогрессировать, после чего развивается абсцесс.
Патология возникает после проникновения бактерий сквозь сосок через трещины или другую деформацию. Возбудитель абсцесса – это стрептококки или стафилококки. Иногда стафилококковая инфекция сочетается с кишечной палочкой или протеем. Первые признаки абсцесса – лихорадка, высокая температура. Железа увеличивается в размере, уплотняется, становится крайне болезненной, поэтому женщина не может ее использовать для кормления. Когда воспалительный процесс распространяется на соседние участки груди, кожа отекает, краснеет – это формируется видимый гнойник (абсцесс).
По статистике у 3% женщин, которые обнаружили подвижный болезненный шарик в груди, диагностируется рак. Болевые ощущения возникают после обыденных движений или пальпации из-за воздействия на нервные окончания опухоли. При разрастании онкологии здоровые ткани постепенно вытесняются, а рак охватывает еще больший объем нервов. Болезненность груди является признаком онкологии. Проявляется она по-разному:
- внезапная острая боль, ограничивающая физическую активность;
- длительная болезненность умеренного или легкого характера;
- пронизывающий болевой синдром с возрастающей интенсивностью на протяжении получаса.
Болезненность грудных желез у женщин может носить нетривиальную причину, после устранения которой дискомфорт проходит. Грудь может травмироваться во время резкого торможения автомобиля или болеть после чрезмерной физической нагрузки. Причины боли, не связанные с болезнями:
- тесное белье;
- лечение щитовидной железы гормональными препаратами;
- остеохондроз;
- воспаление лимфатических узлов;
- длительный прием оральных контрацептивов.
К числу факторов риска развития периодических болей в грудной железе относится экологическая опасность, эмоциональная уравновешенность, отсутствие постоянной половой жизни и другие:
- беременность и роды;
- период кормления;
- длительный стресс;
- аборт;
- бесплодие;
- ожирение;
- алкоголь;
- курение;
- травма груди.
При болезненности грудных желез женщине надо обращаться к гинекологу или маммологу. Чтобы поставить правильный диагноз, врачу необходимы не только осмотр и сбор анамнеза, но и ряд диагностических процедур, клинических анализов. Иногда для выявления причины боли хватает пальпации железы, но в большинстве случаев нужно серьезное обследование женщины. Основные методы диагностики:
- УЗИ. Является самым распространенным способом выявления уплотнений. Ультразвуковое исследование грудных желез полностью безопасно, поэтому рекомендуется беременным и кормящим женщинам.
- Биопсия. Проводится по трем методикам: эксцизионной, пункционной, трепан-биопсия. При первой доктором иссекается под местной анестезией обнаруженное уплотнение и часть окружающих тканей. Пункционная биопсия – это введение тонкой иглы в утолщение и забор его частичек. Трепан-биопсия тоже проводится под местной анестезией. Это самая прогрессивная методика взятия биопата для гистологического исследования.
- Маммография. Рентген железы, который проводят с помощью маммографа, позволяет выявить самые ранние стадии онкологии.
- Дуктография. Проводится, если новообразование не пальпируется, но присутствует в протоках груди.
- Пневмокистография. Метод диагностики полостных образований (кист) размером от 2 до 5 мм. Пункция выполняется тонкой иглой под контролем ультразвука.
Поскольку развитие в груди злокачественных и доброкачественных опухолей напрямую зависит от гормонального дисбаланса, то врач может для выбора тактики лечения назначить определение гормонального статуса – выявить в крови уровень пролактина. Это гормон, вырабатывающийся гипофизом. Он стимулирует развитие и рост грудных желез, отвечает за выработку молока. Высокий уровень пролактина указывает на несколько заболеваний молочных желез (мастопатия и прочие).
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боль в молочных железах довольно часто беспокоит женщин. Она сопровождается чувством тяжести, ощущением распирания в груди, набуханием и сильной чувствительностью сосков. Не всегда боль обозначает наличие у женщины маммологического или онкологического заболевания. Тем не менее, лучше позаботиться о здоровье и выяснить причину возникновения болезненных ощущений.
- Цикличную боль.
- Нецикличную боль.
Циклическая боль чаще всего возникает перед менструацией и является следствием гормональной перестройки женского организма.
Нецикличную боль связывают с ранее полученными травмами, ушибами грудной клетки; а также с межреберной невралгией. Невралгическая боль иррадиирует в область груди, и поэтому женщине кажется, что болит именно грудь.
- Острая.
- Тупая.
- Стреляющая.
- Режущая.
- Колющая.
- Пульсирующая.
- Жгучая.
- Ноюще-тянущая.
Наиболее часты жалобы женщин на острую, жгучую, колющую и ноюще-тянущую боль.
Часто у женщин, находящихся в репродуктивном периоде, перед менструацией возникают цикличные боли, имеющие острый характер. Такое состояние находится в пределах физиологической нормы и не является патологией.
Если же по объективным признакам ясно, что острая боль к менструации не имеет отношения (в случае, когда женщина уже вышла из репродуктивного периода; или же когда боль возникает вне менструального периода) – лучше обратиться к маммологу за консультацией.

Возникает приступообразно, локализована в части грудной железы. Интенсивность постоянно меняется.
Такая боль опасна тем, что действие ее постоянное, интенсивность несильная; к ней можно привыкнуть и не придавать ей значение. Привычка терпеть такую боль означает, что женщина не обратится к врачу или же обратится очень нескоро. В случае, когда боль является симптомом некоего заболевания – позднее обращение к врачу всегда приводит к затруднению диагностики и лечения.
- Межреберная невралгия.
- Мастопатия.
- Фиброаденома грудных желез.
- Мастит.
- Абсцесс молочной железы.
- Рак груди.
Межреберная невралгия не связана непосредственно с молочными железами. Приступы острой (изредка ноющей) боли в области грудных желез в данном случае не означает болезнь. Невралгия (дословно переводится как «боль в нерве») развивается из-за нарушения чувствительности некоторых нервных волокон. Боль «растекается» по ходу ствола и ветвей нерва, а поскольку нервные окончания находятся в теле повсюду, то этим и объясняется тот факт, что при невралгии может болеть и спина, и поясница, и грудные железы.
Невралгическая боль в области грудных желез возникает приступообразно, очень интенсивна, усиливается при ходьбе, глубоких вдыханиях и выдыханиях, при нажатии на грудь.
Мастопатия является доброкачественным заболеванием грудных желез. Проявляется разрастанием тканей желез, болью в груди, выделениями из соска. Мастопатия всегда поражает обе груди. При мастопатии боль в молочных железах имеет обычно тупой ноющий характер. Ощущается тяжесть в груди, в редких случаях увеличиваются лимфоузлы подмышечной впадины. Кстати, у 15% женщин, болеющих мастопатией – болевых ощущений нет. Так что, исходя из только одного симптома – боли в груди – нельзя делать выводы и сразу ставить диагноз «мастопатия». Мастопатия в некоторых случаях может перерождаться в раковую опухоль.
Фиброаденома молочной железы – это опухолевидное капсулированное образование, имеющие четкий контур. На ощупь грудь становится уплотненной, болезненной, из сосков может выделяться непонятная субстанция. Женщинам среднего и старшего возраста показано хирургическое вмешательство для удаления фиброаденомы. Поскольку фиброаденома обычно является доброкачественным образованием, то она не нарушает всю структуру ткани молочной железы. В исключительно редких случаях фиброаденома может переходить в саркому (рак).

Иногда мастит путают с мастопатией, на самом деле это два разных заболевания. Мастит менее опасен, по сравнению с мастопатией – его легче диагностировать и вылечить.
Абсцесс молочной железы – достаточно редкое осложнение мастита, переходящее в самостоятельную форму заболевания. При абсцессе скапливается гной в полостях молочной железы. Сопровождается сильной болью, воспалительным процессом. Чтобы излечить женщину, проводится хирургическое вскрытие полостей с гноем.
Причины болей в груди у женщины различны, а потому при их появлении необходимо обращаться к врачам разных специальностей, в сферу компетенции которых входит диагностика и лечение подозреваемого в конкретном случае заболевания. Чтобы понять, к какому врачу нужно обращаться в каждом случае, следует оценить сопутствующие боли симптомы, так как именно их совокупность и позволяет заподозрить имеющееся заболевание. Рассмотрим, к врачам каких специальностей необходимо обращаться женщинам при болях в груди.
Если женщину беспокоят периодические приступы сильной интенсивной боли, усиливающиеся при ходьбе, нажатии на грудь или глубоком вдохе-выдохе, то подозревается межреберная невралгия, и в таком случае необходимо обращаться к врачу-неврологу (записаться).

Если у женщины в молочной железе прощупывается плотное шаровидной малоболезненное уплотнение, которое провоцирует ощущение распирания или боли в груди перед менструацией, а также сочетается с выделением из сосков непонятной субстанции, то подозревается фиброаденома, и в таком случае необходимо обращаться к врачу-онкологу (записаться) или маммологу.
Если у женщины во время грудного вскармливания появились сильные распирающие боли в груди в сочетании с набуханием, уплотнением и покраснением молочной железы, повышенной температурой тела и ознобом, то подозревается мастит, и в таком случае необходимо обращаться к врачу-маммологу или хирургу (записаться).
Если же у женщины в любом возрасте появляются сильные боли, покраснение и отек груди в сочетании с гнойными выделениями из соска, высокой температурой тела и ознобом, то подозревается абсцесс молочной железы, и в таком случае необходимо обращаться к врачу-хирургу. Если женщина проживает в крупном городе, то можно также обращаться к маммологу-хирургу.
Если у женщины любого возраста появляются боли в груди любого характера и при этом изменяется форма молочной железы, кожа на ней становится морщинистой, сосок втянутым, прощупываются узелки и уплотнения в груди, имеются выделения из соска, а подмышечные и надключичные лимфатические узлы увеличены, то подозревается рак груди, и в таком случае необходимо обращаться к маммологу.
- Не рожавшие вообще, или родившие одного ребенка.
- В анамнезе имеющие предрасположенность к раку по материнской линии.
- Не кормившие грудью, или кормившие короткий период времени.
- Неоднократно делавшие аборт.
- Не живущие регулярно половой жизнью.
- Эмоционально неустойчивые, подверженные стрессу, тревожные.
- Жительницы экологически неблагополучных районов.
- Страдающие ожирением; болеющие сахарным диабетом, заболеваниями печени, желчного пузыря и щитовидной железы.
- Употребляющие алкоголь и курящие.
- Перенесшие травмы грудных желез.
Употребление алкогольных напитков и курение не являются прямыми причинами развития заболеваний груди, это косвенные факторы. То же самое относится и к неблагополучной экологической среде.
- Клиническое обследование.
- Рентгеновская маммография.
- УЗИ.
- Дуктография.
- Пункционная биопсия.
- Пневмокистография.
Клиническое обследование врач начинает со сбора необходимых данных (так называемый анамнез). Врачу-маммологу для всестороннего понимания ситуации необходима следующая информация:
- о перенесенных болезнях;
- о перенесенных операциях;
- о менархе (то есть о времени начала первого менструального кровотечения), о регулярности менструаций;
- о количестве беременностей и абортов;
- о количестве родов.
Клиническое обследование также включает в себя осмотр и ручное исследование груди, при этом изучаются степень формирования желез, размеры желез, форма, состояние кожных покровов и соска, наличие на коже рубцов. Проводится пальпация лимфоузлов на наличие припухлости. Если при осмотре обнаруживаются уплотненные узловые образования в ткани железы – то обязательно определяют их плотность, подвижность, размер.
Рентгеновская маммография – это один из основных методов объективного оценивания состояния грудных желез. Рентген позволяет выявить наличие функциональных изменений на первых стадиях болезни. Многие женщины боятся этой процедуры, считая, что получают сильную дозу облучения. На самом же деле доказано, что доза рентген-облучения весьма несущественна, поэтому проводить профилактическую маммографию раз в два года не представляет никакой опасности.
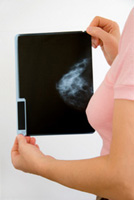
Маммографию желательно проходить раз в два года, в старшем возрасте – ежегодно.
В разделе выше перечислены инструментальные методы обследования, которые применяются при возникновении болей в молочной железе с целью постановки диагноза. Однако, помимо инструментальных методов, применяются и лабораторные анализы. Кроме того, в каждом конкретном случае назначаются и применяются не все диагностические методики, а только некоторые, те, которые наиболее информативны при подозреваемом заболевании. Это означает, что врач в каждом случае выбирает и назначает те обследования, которые позволят ему поставить диагноз наиболее точно и в короткий срок. Выбор перечня исследований в каждом случае осуществляется в зависимости от совокупности имеющихся у женщины симптомов, так как именно они позволяют заподозрить то или иное заболевание. Рассмотрим, какие методы диагностики может назначить врач при подозрении на то или иное заболевание, проявляющееся болями в груди.
- Общий анализ крови (записаться);
- Рентген позвоночника (записаться) и грудной клетки (записаться);
- Магнитно-резонансная томография позвоночника (записаться);
- Спондилограмма;
- Электрокардиография (ЭКГ) (записаться).
Общий анализ крови назначается практически всегда, так как он необходим для оценки общего состояния организма. Также для выяснения причины невралгии врач в первую очередь всегда назначает рентген (записаться), а при наличии технической возможности – и томографию. Спондилография назначается редко, только в качестве дополнительного метода обследования, когда имеются подозрения на дистрофические изменения в позвоночном столбе. А электрокардиограмма назначается только в том случае, если, помимо болей в груди, женщину также беспокоят боли в области сердца. В таком случае электрокардиограмма необходима для того, чтобы понять, обусловлены боли в области сердца невралгией или же связаны с патологией этого жизненно-важного органа.
Когда у женщины в обеих грудях практически постоянно имеются тупые ноющие боли, сочетающиеся с выделениями из сосков, ощущением тяжести в груди и иногда увеличением лимфатических узлов в подмышечной впадине – врач подозревает мастопатию и в таком случае, в первую очередь, производит пальпацию (прощупывание) молочных желез и назначает маммографию (записаться) в первой половине менструального цикла. Дополнительно к маммографии часто назначается УЗИ (записаться), так как эти две методики инструментального обследования позволяют с высокой информативностью и точностью диагностировать мастопатии у женщин. Если по результатам УЗИ или маммографии было выявлено узловое образование, то назначается биопсия (записаться) с последующим гистологическим исследованием с целью выявления возможного рака. Как правило, другие исследования для подтверждения диагноза мастопатии, помимо УЗИ и маммографии, не назначаются, так как в подобных случаях они дают мало дополнительной информации. Но все же иногда, чаще с целью изучения патологии, врач может и при выявленной по УЗИ и маммографии мастопатии назначить томографию и дуктографию (записаться).
После выявления мастопатии с целью уточнения причин данного заболевания врач назначает кольпоскопию (записаться) для оценки суммарного гормонального фона, а также определение в крови концентрации прогестерона (записаться), эстрогенов, фолликулостимулирующего, лютеинизирующего гормонов, гормонов щитовидной железы (записаться), тиреотропного гормона (записаться), гормонов надпочечников (записаться). Также для оценки состояния эндокринных органов назначаются УЗИ щитовидной железы (записаться), надпочечников (записаться), печени (записаться), поджелудочной железы (записаться), рентгенография турецкого седла, компьютерная томография гипофиза. Для выявления возможных патологий обмена веществ производят биохимический анализ крови (записаться) и иммунограмму (записаться).
Когда в молочной железе нащупывается плотное шаровидное образование, не слишком болезненное, но сочетающееся с ощущением распирания груди перед менструациями, выделением из сосков непонятной субстанции – врач подозревает фиброаденому, и в таком случае производит пальпацию (ощупывание) груди и назначает УЗИ с забором биопсии. Биопсия необходима, чтобы исключить злокачественный характер опухоли. Других исследований при фиброаденоме не назначается, так как УЗИ и пальпации вполне достаточно для постановки диагноза.
Когда в период грудного вскармливания у женщины появляются сильные распирающие боли в груди, сочетающиеся с набуханием, уплотнением и покраснением молочной железы, повышением температуры тела и ознобом – подозревается мастит. В таком случае врач производит осмотр и назначает УЗИ. Как правило, этих простых диагностических методов вполне достаточно для постановки диагноза. В редких случаях при сомнительных результатах УЗИ берется биопсия тканей для их последующего изучения под микроскопом. Маммография при подозрении на мастит не назначается. Однако после выявления мастита, для определения микроба-возбудителя воспаления, назначается бактериологический посев молока из пораженной железы.
- Общий анализ крови;
- Общий анализ мочи;
- Бактериологический посев отделяемого из сосков;
- Цитограмма (записаться) отделяемого из сосков;
- УЗИ молочной железы (записаться);
- Маммография;
- Компьютерная томография молочной железы;
- Биопсия с гистологическим исследованием.
В первую очередь для постановки диагноза, уточнения локализации гнойника, определения состояния тканей груди врач назначает общий анализ крови, общий анализ мочи, УЗИ молочной железы и маммографию. Если результат УЗИ и маммографии сомнителен, то дополнительно назначается томография молочной железы. Для выявления возбудителя инфекционного процесса назначается и производится бактериологический посев отделяемого из сосков молочной железы. С целью отличения абсцесса от опухолей, гематом, некроза и других заболеваний молочной железы может назначаться биопсия и цитограмма отделяемого из сосков. Однако и биопсия, и цитограмма при абсцессе назначаются редко, только когда остаются сомнения по поводу того, что у женщины все же гнойник в тканях груди.
Если, помимо боли в груди, у женщины изменяется форма и размер молочной железы, кожа на ней сморщивается, сосок втягивается вовнутрь, прощупываются узелки и уплотнения в груди, имеются выделения из соска, а подмышечные и надключичные лимфатические узлы увеличены, то подозревается злокачественная опухоль. В таком случае врач назначает следующие анализы и обследования:
- Маммография;
- УЗИ молочной железы с допплерографией (записаться);
- Дуктография;
- Термография;
- Магнитно-резонансная томография молочной железы (записаться);
- Биопсия с гистологическим исследованием.
На практике чаще всего назначают маммографию, УЗИ с допплерографией и биопсию, а другие исследования не проводят, так как эти три методики вполне позволяют выявить злокачественную опухоль. Однако же, если у медицинского учреждения имеется техническая возможность, то для всесторонней оценки состояния тканей, формы, размеров и расположения опухоли производят все вышеперечисленные обследования. Также перед оперативным вмешательством для последующего контроля эффективности химиотерапии и лучевой терапии могут назначаться анализы крови на определение концентрации онкомаркеров (записаться). Главным образом определяют концентрации СА 15-3 и ТПА в крови, так как именно эти онкомаркеры наиболее специфичны для рака молочной железы. Однако, при наличии технической возможности, также могут назначаться анализы на онкомаркеры РЭА, ПК-М2, НЕ4, СА 72-4 и бета-2 микроглобулин, которые считаются дополнительными в диагностике рака молочной железы.
- Беременным женщинам.
- Кормящим грудью.
- Подросткам.
УЗИ-диагностика – самый популярный метод диагностики. УЗИ эффективно выявляет новообразования, метаморфозы в тканях молочных желез. Правда, если опухолевое образование диаметром менее 1 см, то в данном случае диагностическая эффективность несколько снижается. Поэтому чаще всего УЗИ используют не как главную методику, а как дополнительную.
Метод дуктографии позволяет выявить изменения в молочных ходах. Суть этого метода диагностики состоит в том, что контрастную субстанцию, в которую добавляют метиленовую синь, вводят тонкой иглой в расширенные молочные протоки. После этого проводится маммография в боковой и передней проекции. Благодаря введенному контрастному веществу сектор с патологическими образованиями легче визуализируется на полученном рентгенологическом снимке.
Метод пункционной биопсии часто применяют при диагностике фиброзно-кистозной мастопатии. Из пораженной ткани берутся клетки для цитологического исследования. Метод биопсии имеет высокую точность и потому часто применяется в маммологии.
Пневмокистография — проводят пункцию полости кисты и удаляют полостную жидкость, которую потом исследуют под микроскопом. Взамен вводится воздух, равный объему жидкости, эвакуированной из полости. После чего проводится маммография.
Вся процедура занимает несколько минут, к тому же безболезненна. Лечебный эффект от заполнения кист воздухом в совокупности с высокой информативностью придают пневмокистографии статус надежного и точного диагностического исследования.
Если после диагностики выяснилось, что боль не связана с функциональными нарушениями в молочных железах, то проводится симптоматическое лечение. Например, при повышенном уровне пролактина назначаются антипролактиновые препараты, которые подавляют секрецию гипофизом этого гормона. Но поскольку гормональная терапия может сбить регулярный цикл менструаций и имеет сильные побочные действия, то ее применяют редко.
Гораздо чаще для лечения применяется фитотерапия, витаминная терапия, пищевые добавки. Специальная диета, предусматривающая снижение или абсолютный отказ от употребления шоколадок, кока-колы, кофе, алкоголя, — хорошо регулирует баланс стероидных гормонов.
Иногда при болях в грудных железах врачи советуют принимать пиридоксин (витамин B6) и тиамин (B1). Некоторые биологически активные добавки, например масло примулы вечерней также помогают снимать болевые симптомы.
Если же диагностика выявила в молочных железах патологические изменения, то лечение проводится консервативное и/или оперативное.
Консервативное лечение подразумевает назначение широкого спектра медикаментозных препаратов:
- Витаминотерапия (в особенности важно назначение витаминов E, A, C, B).
- Препараты, нормализующие секрецию половых гормонов.
- Седативные средства, антистрессовая терапия.
- Энзимотерапия (лечение ферментами, которые регулируют процессы обмена веществ).
Оперативное лечение зависит от специфики конкретной болезни. В подавляющем большинстве случаев, проводится удаление пораженных участков, вырезка опухолевидных образований. После операции назначают обезболивающие, имунномодулирующие, и противоопухолевые препараты.

Профилактикой заболеваний груди считается регулярный секс с постоянным партнером; полный отказ от аборта; вынашивание беременности, кормление грудью ребенка.
И есть еще один несложный способ уменьшить боль в молочных железах – сменить бюстгальтер. Нельзя носить тесный, неудобной формы бюстгальтер, ведь его основная функция – поддерживать грудные железы, а не сдавливать их и создавать компрессию.
источник
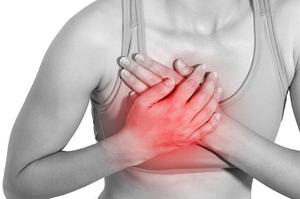
Часто болевой симптом появляется при изменениях гормональной системы организма, усиленной выработке или повышенной чувствительности к гормональным всплескам, перед месячными и постменопаузой, бывает покалывание в груди при временных переменах в организме.
Более редкой причиной болей грудной железы являются склеротические уплотнения в сосудах или воспалительные процессы, перенесённые операции и травмы, новообразования.
Чтобы выяснить причину, почему болит грудь, нужна обязательная консультация специалиста. Болезненные ощущения в молочных железах разделяют на несколько видов.
- с одной или двух сторон;
- в нижних сегментах железы;
- в верхних долях;
- опоясывающая, тянущая тотальная.
- тупая;
- пульсирующая;
- ноющая;
- колющая;
- пекущая;
- режущая;
- простреливающая (начинает стрелять).
- дискомфорт в грудной железе;
- средней яркости;
- сильно-острая.
- циклический болевой синдром — зависит от ежемесячного кровотечения или гормонального сбоя;
- масталгия ацикличная — болезненность происходит от появления патологических изменений в груди или близлежащих органах и появляется независимо от менструального цикла женщины.
Боль в груди возникает за 7 или 10 дней до начала ежемесячных выделений, чаще во второй половине месячного цикла, после овуляции. Основные причины болей циклического характера:
-
проблемы репродуктивной функции — поликистоз яичников, полипоз и эндометриоз;
- сбой в гормональной системе;
- климакс;
- длительный приём контрацептических оральных средств и медикаментов от бесплодия;
- частые стрессовые ситуации и хроническая усталость;
- неконтролируемое применение антидепрессантов;
- резкие перепады в массе тела;
- неуравновешенность жирных кислот в организме.
Боль ноющего и тупого характера появляется в верхних сегментах груди или вокруг молочной железы (тотальная опоясывающая), побаливает в подмышках. Всегда появляется в обеих женских грудях. Железы увеличиваются в размере и отекают, порой прощупываются мелкие узелки, которые исчезают после месячных.
Боли в груди сопровождаются мигренями, тянущими ощущениями внизу живота, раздражительностью и эмоциональными всплесками.
Циклические болевые ощущения встречаются у юных девушек, женщин детородного возраста и перед климаксом.
Боли постоянного характера не имеют связи с ежемесячным циклом женщины, и тогда нужно обратить на них особое внимание. Причины связаны:
-
со склерозом молочных каналов;
- с воспалительным развитием в грудной железе;
- с доброкачественными новообразованиями или злокачественными;
- с травмирование груди;
- с хирургическими операциями, в том числе по увеличению груди;
- с крупными размерами и аномальным развитием;
- с закупориванием каналов при грудном вскармливании;
- с ношением тесного и некачественного белья.
Возможны наследственные аномалии в строении млечных сегментов, от этого защемляются сосуды и нервы, появляются воспалённые очаги, образуются спайки и кисты.
Кроме болезненных проявлений, появляются другие симптомы, такие как:
- деформация соска и формы груди;
- красные пятна на коже указывают на очаг воспаления;
- изменение структуры дермы;
- ненормальные выделения из соска;
- воспаление лимфоузлов;
- общее недомогание, повышение температуры тела, вялость, тошнота, потеря аппетита;
- боли преследуют женщин от 30-летнего возраста и после климакса.
Мастит — распространённое заболевание с воспалением молочных желёз. Часто появляется во время грудного вскармливания малыша и вызывается застоем молока (у 10% женщин проблема не связана с лактацией).
От мастита разрастается железистая ткань груди, появляются разрывающие боли, добавляется отёк, начинается лихорадка. Если с проблемой не бороться, то он перерастёт в гнойный мастит, появится абсцесс, и потребуется хирургическая операция.
Боль в груди может появиться не только от патологии, но и от воспалительных процессов в брюшной полости (левый бок — поджелудочная, селезёнка, тонкий кишечник) или в лёгких. Тогда болевые ощущения имеют колющий характер и симптомы похожи на расстройство кишечника или простуду. Боль в правой груди появляется при проблемах с печенью.
К неврологическим заболеваниям относят нарушения чувствительности нервных окончаний. Болевой синдром — приступообразный и довольно сильный, усиливается при кашле, ходьбе, наклонах тела. Ощущается не только в грудине, но и в пояснице, спине и лопатке. Болезненные симптомы отступают после лечения согревающими мазями, противовоспалительными медикаментами, миорелаксантами и поливитаминами.
Симптомы невралгии похожи на инфаркт, ишемическую болезнь сердца и другие сердечные заболевания и появляется боль в молочной железе слева у женщин.
80% женщин знакома ситуация, когда начинает ныть, ломить, тянуть в грудных железах за 10 дней до ежемесячного кровотечения. Кроме неприятного дискомфорта, грудь отекает, женщина становится раздражительной и сонливой. Причиной этих всплесков являются колебания гормонального фона. Они происходят в организме женщины регулярно в различные фазы месячных (нарушается баланс прогестерона и эстрогена из-за избыточного выделения прогестерона), это не является отклонением, норма для подросткового периода и перед менопаузой, не нуждается в медицинской помощи.
О начале беременности просигнализирует боль в грудных железах. Такие симптомы также зависят от гормональных изменений, от избытка прогестерона. Этот гормон активизирует рост альвеолярных долей и увеличение груди, всё это вызывает боль.
Со второго триместра беременности организм вырабатывает пролактин, грудь женщины готовится к выкармливанию малыша. Растягиваются молочные протоки, что вызывает боль и чувство тяжести.
Самой известной причиной патологии у кормящих женщин является застой молока. Патология проявляется в первый месяц кормления и связана с нерегулярным ритмом и неправильной техникой кормления, больших размерах желёз. Наиболее часто боли в молочных железах у кормящих мам появляются при таких проблемах, как:
- лактостаз;
- лактационный мастит;
- лактационный абсцесс;
- лактоцеле.
Эти факторы вызывают застой женского молока в млечных сегментах и каналах, их чрезмерное наполнение и растяжение. В таком случае заболит как в двух, так и в одной железе.
При этом лактостаз сопровождается:
- нестерпимой болью в отдельном участке груди;
- комочками и уплотнениями;
- покраснением, повышением температуры кожи вокруг очага;
- прикосновение и сцеживание довольно болезненны, но облегчают состояние;
- появляется повышенная температура, общая слабость.
Если игнорировать лечение причин патологии, это приведёт к лактационному маститу или абсцессу груди.
Лактационный мастит — это воспаление млечного сегмента, вызванное застоем грудного молока и попаданием патогенной микрофлоры.
Мастит проявляется острой болью в одной точке, с распространением по всей груди и в подмышку, с отёчностью и резким повышением температуры, покраснением кожи, головными болями. Массаж и сцеживание молока не облегчают ситуацию.
При одном из этих симптомов необходимо срочно обратиться к хирургу или гинекологу. Невылеченная проблема осложнится и перерастёт в абсцесс (гнойное воспаление).
Признаки трансформации мастита в абсцесс — это: острая точечная боль, синюшный цвет кожи, повышение температуры до 40 градусов, сильная мигрень, слабость в конечностях, головокружение, сонливость, утомляемость.
Способ лечения абсцесса — только оперативное вмешательство. Гнойный очаг вскрывают, вставляют дренаж, в полость груди вводят антибактериальные и дезинфицирующие растворы.
Лактоцеле — это травматический лактостаз у кормящей мамы после ушиба или от врождённой аномалии млечных сегментов и каналов, рубцов после хирургического вмешательства. Эти признаки мешают нормальной лактации и в отдельном сегменте груди появляется киста, наполненная молоком, которая растёт по мере прибывания молока, приносит чувство дискомфорта и разрывания.
Во время самообследования при нажатии ощущается мягкое подвижное образование, которое не исчезает после сцеживания. При обнаружении похожих симптомов и наличии возбуждающих факторов стоит обратиться к врачу. Диагноз устанавливается после пункции кисты и назначается её удаление.
Мастопатия включает в себя все патологии молочных желёз, при которых присутствуют:
- боли во всех сегментах железы;
- уплотнение и объёмное новообразование;
- любые выделения из сосков.
Самая распространённая мастопатия — диффузная фиброзно-кистозная. В гинекологии считается не заболеванием, а состоянием молочной железы на фоне дисгормональных изменений (временных и постоянных) в теле женщины. Боль появляется в виде ноющего дискомфорта в верхних отделах груди справа или слева и зависит от менструального цикла.
Закупорка молочных протоков возникает при усиленном выделение молока, редком прикладывании малыша, вялом сосании.
Кисты и опухоли — самая опасная причина болезненности молочных желёз. Опасность состоит в том, что доброкачественные образования могут перерождаться в злокачественные. Кроме болезненных ощущений, добавляются:
- шелушение кожи и покраснение над очагом;
- чувство тяжести и жжения в груди;
- изменение формы грудной железы;
- впавший или сморщенный сосок;
- увеличение в размерах лимфоузлов;
- выделения из сосков.
При ощупывании ощущаются уплотнения и узелки, болезненные и безболезненные. Если при самообследовании женщина обнаруживает подобные симптомы, нужно срочно обратиться к врачу маммологу или онкологу. Эффективность лечению приносит ранняя диагностика новообразований.
При опухолях и кистах в железах появляются острые пронизывающие боли, не связанные с ежемесячным циклом. Боль может продолжаться до 2 недель и не проходит после месячных, появляется точечно в одном участке.
Обнаружив неприятные симптомы, категорически запрещено заниматься самолечением. Нужно обратиться к специалисту за постановкой диагноза.
Часто болезненность уходит после устранения причины. Если обследования показали, что дискомфорт несвязан с серьёзными нарушениями и патологиями, пациентке назначают симптоматическое лечение. Терапия заключается в приёме медикаментов:
- медицинские препараты для нормализации выработки половых гормонов;
- при сильных предменструальных болях — седативные и антистрессовые препараты;
- поливитамины для нормализации обмена веществ в организме.
Для предупреждения патологии грудных желёз женщине следует придерживаться таких рекомендаций:
- своевременно обращаться за лечением инфекционных и воспалительных заболеваний;
- избегать травмирования грудной клетки и молочных желёз;
- вести регулярную сексуальную жизнь;
- пользоваться средствами контрацепции от нежелательной беременности (медикаментозные препараты назначает только врач);
- носить натуральное удобное нижнее белье;
- отказаться от алкоголя и курения;
- во время грудного вскармливания кормить малыша не меньше 6 месяцев и соблюдать правила личной гигиены.
Женщинам с неутраченной репродуктивной функцией нужно посещать маммолога и гинеколога каждые шесть месяцев для профилактического осмотра и диагностики заболеваний на ранних стадиях.
источник
 проблемы репродуктивной функции — поликистоз яичников, полипоз и эндометриоз;
проблемы репродуктивной функции — поликистоз яичников, полипоз и эндометриоз; со склерозом молочных каналов;
со склерозом молочных каналов;
