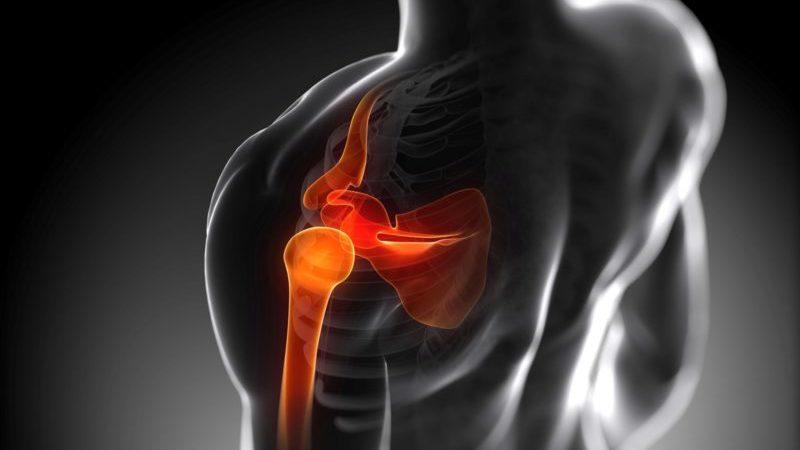
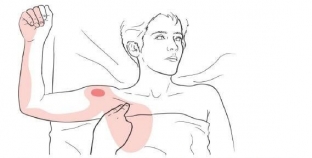
Появление боли в плечевых мускулах является довольно распространенным явлением. Как правило, люди не обращают внимания на боль в плечевом суставе, она воспринимается как обычное явление. Хотя боль в плечевой мышце является свидетельством формирования заболевания, которое без должного лечения может в дальнейшем доставить много проблем.
В данной публикации поговорим о том, каковы причины появления боли, а также о лечении мышц плеча.
Прежде чем описывать лечение, следует рассказать о вероятных причинах возникновения боли в плечах, поскольку только после точного установления диагноза можно определиться с тем, как лечить мышечные боли в плече. Периартикулярный болевой синдром зачастую формируется из-за низкой стабильности в плечевом суставе.
Как правило, источники подобного явления:
- чрезмерное напряжение либо нарушение связок плечевого сустава из-за сильных физических нагрузок;
- последствие травмы;
- воспаление в суставной сумке;
- нарушение мускулатуры плечевого пояса;
- травма суставной хрящевой ткани.
Боль в плечевых мышцах появляется вследствие влияния многих факторов. Самая значимая и распространенная причина – ноцицептивная боль (боль от физического повреждения) в подостной мышце плеча, сопровождающаяся всевозможными побочными симптомами.
Помимо этого ноцицептивная симптоматика способна спровоцировать запуск ряда психосоматических и психогенных чувств, из-за чего очень трудно быстро диагностировать заболевание и устранить болевой синдром.
Специалистами доказано, что боль в плечевых мышцах может нарастать медленно, постепенно, в виде инстинктивного ответа на чрезмерные нагрузки. Работа плечевого пояса бывает динамической или статической. При повышении мышечного тонуса появляется глубокое ноющее чувство, которое не утихает в состоянии покоя и в ночное время.
Боли в плечах способны сосредотачиваться в области нарушения сухожилий, суставов и связок, а также бывают диффузные, если у пациента проявляется фибромиалгия или миофасциальный синдром.
При суставных патологиях болевые ощущения постоянны, а при мышечных — развиваются в ответ на какое-либо действие. При заболеваниях суставов можно заметить отечность невооруженным глазом, боль не имеет четких границ. Мышечные же боли точно локализованы, могут провоцировать асимметричность тела.
Чтобы более точно диагностировать, почему болят плечевые суставы, следует:
- определить область локализации болевого синдрома;
- провести обследование в начальной стадии формирования болей;
- должны отсутствовать либо присутствовать специфические симптомы, которые сопровождают боли в мускулах шеи.
Патология в плечевой мускулатуре диагностируется в несколько этапов:
- определяется, насколько симметрично расположены лопатки, руки и ключицы (при наличии пареза можно отчетливо увидеть, как опускается плечо на пораженной стороне);
- определяют, имеются ли гипотрофированные области, посредством визуального осмотра и пальпаторного обследования мускулатуры плеча. Гипотрофия мускулатуры свойственна, если нейрогенный процесс продолжается больше 2-х недель;
- проводится тестирование, чтобы определить наличие пареза;
- проводится тест на выявление равновесия и соответствия активной и пассивной функции;
- определяется сила сопротивления, а также работа большой и малой грудной мускулатуры и плечевых мускулов;
- выявляется симптоматика, схожая с признаками при корешковом синдроме;
- оценивается и определяется сухожильная реакция;
- пальпаторно обследуются корешковые выходы, чтобы выявить признаки радикулярных поражений;
- диагностическими способами выявляются важные триггерные точки, чтобы подтвердить фибромиалгию, МФБС (миофасциальный болевой синдром).
Для конкретизации диагноза врач иногда назначает проведение рентгена шейно-плечевой или грудной области. Также для уточнения диагноза используют нейровизуальные способы исследования: КТ, МРТ и УЗИ сустава, допплерографию сосудов, электрофизиологические исследования, чтобы определить мышечный тонус.
Болевые ощущения в плечах могут возникнуть под влиянием всевозможных факторов. По этой причине следует обратиться за помощью к соответствующему специалисту, который, осмотрев пациента и проведя определенные процедуры, диагностирует заболевание и назначит необходимое лечение.
Чаще всего назначается консервативное лечение, хирургическое вмешательство требуется в очень редких случаях.
Когда болевой синдром в плечевых мышцах обусловлен перенапряжениями, рекомендуется воспользоваться мазью, которая способствует устранению болей в плечах. В настоящее время в аптечных пунктах можно приобрести всевозможные мази и гели, которые устранят болевой синдром.
Определить, какой препарат лучше, довольно сложно. Назовем ингредиенты, которые должны входить в состав средств, способных справляться с подобной проблемой. Препараты должны содержать:
- метилсалицилат. Подобный компонент является обычным аналогом аспирина, отлично снимающим болевой синдром и устраняющим воспаление;
- диклофенак. Он с успехом борется с болями и воспалительным процессом. Как правило, средства, в состав которых входит этот ингредиент, назначают пациентам, страдающим различными формами артрита;
- ибупрофен. Этот ингредиент способен устранять боли и снимать воспалительный процесс;
- кетопрофен. Основным его преимуществом является быстрое избавление от воспаления;
- змеиный и пчелиный яды. Снимают воспалительный процесс и улучшают кровоснабжение организма. Кроме того, ускоряют восстановительные процессы в тканях.
Для снятия болей также можно воспользоваться народными средствами. В этом поможет использование:
- Медового компресса. Для этого пораженное плечо смазывается медом и накрывается целлофаном. Оставляется на ночь. Процедура проводится 5-10 раз без перерыва.
- Молодых шишек и иголок сосны. Они заливаются стаканом воды комнатной температуры и настаиваются 10 мин. Настой подогревается на огне в течение получаса и настаивается в термосе на протяжении ночи. Затем применяется в качестве обезболивающей ванны. Ванна принимается в течение 20 мин. Для одной процедуры понадобится 1,5 л соснового настоя.
- Монет из меди. Монеты нагреваются на открытом огне и очищаются с помощью наждака. Определяется самое больное место, туда приклеивается монетка с помощью лейкопластыря. Ее нужно носить до тех пор, пока полностью не исчезнет боль.
Перед использованием подобных средств необходимо получить консультацию специалиста.
Чтобы снизить риск возникновения болей в плечах, рекомендуется придерживаться простых правил:
- спать на кровати с жестким матрасом и подушкой небольших размеров;
- ежедневно делать гимнастику для разминки всех групп мышц, включая плечевой пояс;
- если появляются боли, ненадолго ограничить движения руки, чтобы мускулы и сустав отдохнули;
- если работа заключается в осуществлении однообразных функций, нужно массировать плечи с эфирным маслом и согревающим кремом или гелем.
В настоящее время боль в плечевом поясе – довольно распространенное явление. Зачастую болевой синдром в плечевой мускулатуре возникает при перенапряжении, когда существует необходимость удерживать верхние конечности в статическом состоянии в течение продолжительного срока, а также при переохлаждении. Причиной болевых ощущений может стать и недостаточная развитость мускулатуры.
Для предупреждения развития подобных патологий следует развивать мускульный корсет. Это относится как к плечевому поясу, так и ко всему телу. Зачастую из-за низкого тонуса мускулатуры повреждаются ткани и суставы. По этой причине болевой синдром, как и любой другой недуг, проще предупредить, чем лечить. Если боли появились и начинают прогрессировать, следует незамедлительно обратиться к помощи специалистов.
источник
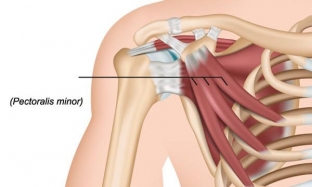
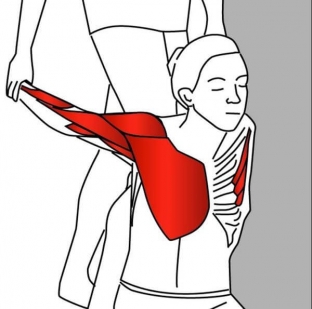
Малая грудная мышца – «меньшая сестра» более массивной и известной большой грудной мышцы. Однако даже мышца таких небольших размеров может стать причиной серьезных проблем. Расположена она под большой грудной мышцей, отходит от 3-го, 4-го и 5-го ребер, проходит латерально вверх и крепится к клювовидному отростку лопатки.
Функции малой грудной мышцы: стабилизация лопатки, а также ее опускание, оттягивание и поворот вниз. Когда лопатка находится в фиксированном положении, данная мышца также принимает участие в подъеме грудной клетки. Разъяснив функции pectoralis minor, estet-portal.com расскажет, какие проблемы могут быть с ней связаны.
Малая грудная мышца – довольно весомый фактор в формировании правильной (или неправильной) осанки. Одной из функций pectoralis minor является оттягивание лопатки – ее перемещение вперед, от позвоночника, и вокруг грудной клетки, что приводит к сутулости в плечах.
К сожалению, в жизнях большинства из нас преобладает сидячий образ жизни – львиную долю времени мы проводим за компьютерами, за рулем, склонившись над рабочим столом в неестественных позах, когда наши плечи округлены и наклонены вперед, спина сгорблена. Такое положение со временем неизбежно приводит к перенапряжению малой грудной мышцы (появлению мышечных узлов, или зажимов).
Нарушения осанки – хоть и большая, но не единственная проблема, вызываемая перенапряжением малой грудной мышцы. Потому ниже estet-portal.com рассмотрит:
- какие симптомы и проблемы появляются при перенапряжении pectoralisminor;
- что такое синдром малой грудной мышцы;
- как избавиться от болей, вызванных перенапряжением малой грудной мышцы.
Перегруженная малая грудная мышца значительным образом сказывается на функции плечевого сустава и повышает риск получения травм.
Пожалуй, наиболее распространенной проблемой, связанной с pectoralis minor, является субакромиальный импиджмент-синдром.
В этом случае нехватка пространства в области между плечевой костью и надплечевым отростком (акромионом) приводит к защемлению сухожилий надостной мышцы и субакромиальной сумки, в особенности при подъеме руки выше плеча, а также при вращательных движениях.
Защемление сухожилий, нервов и сосудов в области плеча и груди – последствия перенапряжения малой грудной мышцы.
Такая нехватка пространства может быть напрямую связана с перенапряженной малой грудной мышцей вследствие наклона лопатки вперед и снижения субакромиальной дуги.
В таком случае пациенты жалуются на:
- тупую боль в плече;
- усиление боли при подъеме руки вверх;
- проблемы со сном в результате болевого синдрома, в особенности в положении лежа на пораженной стороне;
- характерный звук хруста или щелчка во время опускания руки;
- ограничение подвижности сустава;
- слабость в руке.
Помимо повышения риска защемления, перенапряженная малая грудная мышца вместе с передней зубчатой мышцей переводят суставную ямку лопатки в более вертикальное положение, что приводит к усиленному отведению, повороту и крыловидности лопатки.
Вследствие изменения положения лопатки мышца, поднимающая лопатку, и верхние волокна трапециевидной мышцы начинают усиленно напрягаться в попытке стабилизировать ее положение. В конечном итоге это приводит к перенапряжению мышц шеи и плеч и появлению множества триггерных точек в данной области, что характерно для многих работающих за столом (ну или на диване, с ноутбуком на коленях).
Боль в плече, онемение руки, покалывание в верхних конечностях, а также триггерные точки мышц шеи и спины – последствия перенапряжения малой грудной мышцы.
В 50% случаев именно малая грудная мышца является первопричиной компрессионного синдрома апертуры грудной клетки (или просто синдрома малой грудной мышцы). Что это такое?
Синдром малой грудной мышцы проявляется компрессией нервов и кровяных сосудов, расположенных в передней части плеча и грудной клетки – плечевого нервного сплетения, подключичной артерии и вены. Пережатые нервы и кровеносные сосуды обязательно дают о себе знать, вызывая значительный физический дискомфорт.
Симптомы данного синдрома варьируются в зависимости от локализации и степени компрессии нервно-сосудистого пучка и могут проявляться в виде:
- болевых ощущений по всей руке – от плеча и до мизинца;
- онемения, снижения чувствительности, покалывания в конечности;
- слабостью в руке;
- побледнением верхней конечности;
- снижением температуры руки;
- усилением болевого синдрома во время движения.
Как видите, малая грудная мышца, а точнее, ее перенапряжение, может стать причиной проблем, охватывающих область плечевого сустава, шеи и руки. Но это только часть всей картины: в результате мышечной компенсации, которая проходит по кинетической цепи, негативное влияние перенапряжения малой грудной мышцы может затронуть даже нижнюю часть спины и тазовую область.
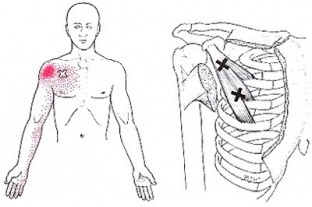
Ни рисунках ниже приведено расположение триггерных точек малой грудной мышцы и схема отраженной боли при нажатии на эти точки:
К счастью, малая грудная мышца хорошо реагирует на терапию – массаж и/или растяжку. Однако стоит отметить, что самостоятельно справиться с перенапряженной малой грудной мышцей не так-то просто, потому estet-portal.com рекомендует либо обратиться к специалисту (что, конечно, лучше), либо попросить друга/супруга/родственника о помощи.
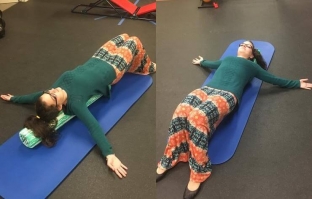
Растяжка для устранения триггерных точек малой грудной мышцы:
- Лягте на цилиндрический предмет (специальный валик или же туго скрученное одеяло или полотенце) так, чтобы он находился на линии позвоночника. В таком положении опустите плечи вниз, в направлении пола, расслабьтесь, почувствуйте расслабление в передней части плеча и верхней части груди. Руки при этом сначала можно положить вдоль туловища, а затем развести под углом 80, 120 и 160 градусов.
- Сядьте на пол и попросите помощника стать позади Вас. Заведите обе руки назад и попросите помощника аккуратно, плавно и с небольшой силой отвести руки еще дальше.
Массаж триггерных точек малой грудной мышцы:
Чтобы выполнить массаж малой грудной мышцы, лучше обратиться к специалисту, который сможет правильно определить место расположения триггерных точек и эффективно на них воздействовать. В домашних условий массаж можно выполнить при помощи теннисного мячика в положении лежа (положив мячик на пол) или стоя (зажав мячик между стеной и малой грудной мышцей):
Помимо растяжки и массажей, попробуйте выполнять упражнения, направленные на укрепление мышц-антагонистов малой грудной мышцы.
Сфокусируйтесь на средней и нижней части трапециевидной мышцы, ромбовидной, уделите внимание передней зубчатой, подостной мышце, а также тыльным дельтам.
Также estet-portal.com напоминает, что лучший метод борьбы с проблемами, вызванными перенапряжением малой грудной мышцы, является их предотвращение – правильная осанка и поддержание в тонусе всех мышц тела – залог не только красивой фигуры, но и отличного самочувствия.
Можно добавить еще несколько фактов о малой грудной мышце. Она является антагонистом ромбовидной мышцы. Укорочение малой грудной свидетельствует о гипотонии ромбовидной, что и является первопричиной проблемы. Малая грудная расположена над зонами проекции главных лимфатических протоков. Поэтому неблагополучие в ней свидетельствует о нарушении лимфодренажа в теле. Проблемы в малой грудной мышце отражают неблагополучие в желудке и грудобрюшной диафрагме.
источник

Боль в груди является распространенным клиническим проявлением многочисленных заболеваний, некоторые из них очень серьезные. Боль может быть: острая, тупая, жгучая, колоть или давить. По сути это симптом, который может возникать из-за разных причин. Восприятие этого симптома, как по его характеристикам, так и по степени тяжести значительно меняется на индивидуальном уровне. Тем не менее он требует тщательной оценки, даже если он имеет пониженную интенсивность, поскольку он представляет собой угрозу потенциально смертельного заболевания.
Причины или от чего может быть боль в грудной клетке
Причина боли грудной клетки не одна, они многочисленны и проявляются в разных областях: боль вверху грудной клетки, боль внизу грудной клетки, мышечная боль грудной клетки, между шеей и нижней части живота,ноющая боль слева в грудной клетке, боль под грудной клеткой, боль внутри грудной клетки. Поэтому очень важно определить причину боли и источник боли. Самой частой причиной все считают — сердце. Но такая боль может возникать из-за перенапряжения грудного отдела, усталости, переохлаждения или при наличии заболеваний позвоночника, легких, диафрагмы, пищевода. Для себя необходимо запомнить, что любая боль — это сигнал нашего организма, что что-то не так и необходимо принимать меры. Острая боль является причиной следующих заболеваний: инфаркт, ишемическая болезнь сердца, расслоение аорты, онкологические заболевания дыхательных путей, панкреатит, язва и др.
Основными симптомами является: боль в области ребер, обильное потоотделение, отдышка, слабость, тошнота, лихорадка, ускоренное сердцебиение, проблемы с дыханием, кашель, икота, одышка, обморок, отек нижних конечностей, хрипы, озноб, головокружение, гипотония, тахикардия, удушье, шум во время дыхания, приступы боли в грудной клетке, щемящая боль в грудной клетке и другие симптомы. Как вы заметили симптомов очень много, но все они являются симптомами очень серьезных заболеваний. Определить самому причину очень трудно.
Очень частой причиной является именно мышечная боль т. е. воспалением опорно-двигательного аппарата, включают, например: стохондрондитом или воспалением хряща между ребрами и грудью, более или менее тяжелая мышечная боль, вызванная травматическими событиями или основными заболеваниями (например, фибромиалгия ), сломанное / треснутое ребро, из-за травмы, падения, . межреберные боли.
Наиболее распространенными и распространенными факторами запуска являются:
- Заболевания грудного отдела позвоночника;
- Деформация позвоночного столба;
- Сердечные заболевания;
- Заболевания легких;
- Проблемы с желудочно-пищеводным участком, то есть на уровне желудка или пищевода;
- Эпизоды панкреатита;
- Проблемы с желчным пузырем и желчевыводящим трактом;
- Повреждения грудных или межреберных мышц;
- Костохондрит и синдром Титзе;
- Инфекции герпеса-зостера (опоясывающий лишай);
- Эпизоды мастита;
- Нервы;
- Сухожилия.
Рассмотрим детальнее симптомы:
Сердечные причины. Симптомы могут сильно различаться от человека к человеку (а в некоторых случаях, например, у диабетиков, он вообще может отсутствовать), боль обычно проявляется с некоторыми своеобразными характеристиками. Признаки: Боль можно описать как чувство веса, угнетение или жжение в грудной клетке. Она настолько сильная, что вызывает у больного чувство мучительной боли, поэтому ее также путают с «стенокардией». Боль остается постоянной и с течением времени не убывает и не акцентируется с дыханием. Расположение боли : Обычно располагается позади грудиной клеткиближе к центру, с отдающей болью в левую руку, шею, челюсть, спину или верхнюю брюшную полость. Продолжительность : Типичная продолжительность составляет около 30-40 минут. Связанные симптомы : сердечный приступ часто сопровождается рядом побочных симптомов, которые включают: тахикардию, тошноту, рвоту, затрудненное дыхание (одышку), холодный пот.
Гастро-кишечные причины.Очень часто, что боль в груди происходит от пищеварительного тракта, особенно пищевода и желудка. Из-за близости этих органов с сердцем, локализация симптомов является сходной, и это может усложнить диагностический процесс. Наиболее распространенные причины:гастроэзофагеальный рефлюкс, гастрит, язва желудка. Помимо грудной клетки, боль также может быть обнаружена в верхней области живота, в центре, непосредственно ниже грудины (та, что в медицине называется эпигастральной областью). Особенность симптома, очень полезная для установления диагноза, заключается в том, что обычно боль увеличивается при еде или при употреблении определенных продуктов (например, с высоким содержанием жира, жареное, пряное, кофе или газированные напитки). Кроме того, боль обычно связана с другими симптомами:кислотная регургитация, кашель, пищеварительные трудности (диспепсия), тошнота, рвота, в более тяжелых случаях желудочно-кишечные кровотечения.
Заболевания легких.Этот симптом встречается на самом деле при разных заболеваниях легких, также очень отличающихся друг от друга, в качестве примера: легочная эмболия, пневмония, плеврит. Однако, какой бы ни был основной патологический процесс, боль в этом случае будет характеризоваться теми же характеристиками. Прежде всего, у него будет своеобразная локализация, затрагивающая только одну половину грудной клетки, когда нарушение затрагивает только одно легкое или всю клетку, если задействованы оба органа. Затем боль будет усугубляться движениями вдоха и выдоха, облегчая себя вместо этого в паузах. Кроме того, боль будет сопровождаться другими симптомами, такими как затруднения дыхания (одышка), кашель и, в случае инфекционных заболеваний, лихорадка и гнойная мокрота. Описанные выше заболевания потенциально серьезны и должны быть оценены врачом как можно скорее.
Мышечные причины.Наконец, боль в грудной клетке может происходить из костей или мышц, составляющих стенку грудной клетки: в этом случае обычно используется термин «межреберной боли». Симптомы, как правило, возникают в результате травмы или интенсивных физических усилий, но также могут быть вызваны из-за воспалительных процессов или других основных мышечно-скелетно патологий. Какая бы ни была причина, межреберная боль обладает хорошо узнаваемыми характеристиками: как мы уже упоминали, она часто возникает в результате травм или физических нагрузок, она часто находится в одной точной точке грудной клетки, она ухудшается с движениями. Может вызывать и оказывать определенное давление на область ребер. Это связано с тем, что происхождение боли является поверхностным и не глубоким, как в ситуациях, наблюдавшихся ранее. Осмотр грудной клетки, который может проявлять признаки, такие как синяки, может помочь в диагностике. Межреберная боль, когда она мягкая и несопровождаемая другими симптомами.
ДИАГНОСТИКА И ЛЕЧЕНИЕ
Учитывая все, мы рекомендуем обращаться к специалистам для правильной постановки диагноза и уже потом определяться, чем лечить боль в грудной клетке. Особенно, если у Вас ранее были следующие заболевания и состояния: инфаркт, сердечно-сосудистые заболевания, сахарный диабет, избыточный вес, высокий уровень холестерина, появляются вышеперечисленные симптомы и боль в груди, необходимо немедленно вызывать скорую. Поскольку немедленный диагноз и своевременная терапия может просто спасти вам жизнь. Не занимайтесь самолечением, медикаментозное лечение поможет убрать болевой симптом, но не сможет определить причину и исключить другие заболевания.
Для начала врач назначит необходимую диагностику, пройти диагностику просто необходимо, чтобы исключить серьезные и смертельно опасные заболевания:
Актив Центр проводит лечение боли в грудной клетке в Киеве причиной которых является мышечная боль. В первую очередь необходима консультация невролога, вертебролога. Только после полного обследования и диагностики, после прохождения соответствующего медикаментозного лечения специалистами по реабилитации разрабатывается программа по физическому восстановлению утраченных сил мышц и всего организма в целом.
Мы применяет наиболее эффективные методики в лечение опорно-двигательного аппарата консервативными методами.
Применение комплексно несколько методик, позволяет снять болевой синдром, остановить развитие заболевания, улучшить самочувствие, скорректировать осанку (исправление сутулости) и избавить пациента от болезни без медикаментов, операций.
Команда опытных специалистов Актив Центра обеспечит безопасные методы лечения.
От диагноза до лечения Ваше здоровье для нас главные приоритеты.
Наши клиенты чувствуют улучшения уже после первой недели занятий с реабилитологом.
Мы сможем помочь Вам обратить внимание на возможные нарушения самочувствия и подсказать, с какими заболеваниями они могут быть связаны, а так же сориентироваться по диагнозу и возможным вариантам восстановления и оздоровления функций позвоночника и стопы.
Мы добиваемся, и главное закрепляем результат лечения!
До настоящего момента отзывов о данной услуге не было задано. Вы можете быть первым, заполнив форму
источник
Боль в верхнем плечевом поясе не редкость и связывают ее с разнообразными причинами. Болят мышцы грудной клетки по разным причинам: от физического напряжения до наличия серьезных болезней. Симптомы болевого синдрома зависят от причин, вызвавших его появление. Раньше грудные боли наблюдались у людей старшей возрастной группы, но в последние годы недуг «помолодел», и симптомы начали проявляться у молодых людей.
Это диагноз, определяющий симптомы грудных болей. Очень часто встречается вертеброгенная патология, связанная с поражением межпозвоночных дисков. Она возникает при следующих состояниях:
- остеохондрозе;
- сколиозе;
- кифосколиозе;
- болезни сердечно-сосудистой системы;
- нарушении работы ЖКТ;
- ксифоидалгии.
Данные патологии вызваны нарушением структуры позвонков, которые сдавливают, раздражают или ущемляют нервы и провоцируют боли грудного отдела позвоночника. Они локализуются в груди, увеличиваются при наклонах, поворотах, поднятии рук, физических нагрузках, вдохе, выдохе и ходьбе. Они острые, опоясывающие или сдавливающие. При грудном остеохондрозе боль в мышцах вызывает межреберную невралгию и может отдавать в лопатку, носить характер приступа, проявляется в виде прострелов.
Локализуется болевой синдром под левой или правой лопаткой, зависимо от стороны ущемления нерва и направляется по ходу нервных окончаний. Зачастую она проявляется ночью, а при размещении слева сопровождается приступами страха и расценивается как сердечная. Она давящая (болит левая сторона, сердце), возникает после физической загрузки, жгучая, сопровождается онемением руки.
Торакалгия может возникнуть при инфаркте миокарда, ишемии, стенокардии и нарушениях работы ЖКТ (язва, гастрит, рефлюксная болезнь ГЭРБ), легочных заболеваниях (бронхит, эмфизема).
Мышечно-фасциальный синдром грудного отдела позвоночника появляется у женщин и мужчин и характеризуется наличием длительных локальных болевых ощущений. Он носит острый характер течения (травмы) или хронический (длительное напряжение мышечных групп). У женщин боль в грудной мышце связывают с периодом беременности.
В период вынашивания ребенка на мышцы приходится большая нагрузка, и рост плода способствует растяжению мышц, их перегрузке. Неприятные ощущения у женщин, как и у мужчин, связаны с периодом старения организма. С возрастом эластичность мышц и структура позвонков грудного отдела позвоночника нарушается, и при физических нагрузках возникают болевые ощущения в области грудного отдела позвоночника.
Боль у женщин появляется в период климакса, что связывают с гормональной перестройкой организма.
Синдром наблюдается у мужчин с избыточным весом, поскольку на мышечную группу грудного отдела позвоночника приходится постоянная усиленная нагрузка. Под действием избыточного веса у мужчин искривляется позвоночник, ущемляются нервы, которые передают болевой сигнал большой грудной мышце. При усиленных тренировках в спортзале у мужчин наблюдается боль, вызванная гипертонусом мышечных групп груди. Она становится интенсивнее при нагрузке, изменении положения тела, жиме штанги.
Существуют триггерные точки, которые при надавливании на них проецируют боль на мышечные группы. При их сдавлении синдром увеличивается, и это дает возможность установить точное место боли. Появление этих точек связано с длительным напряжением мышцы, нарушением в ней кровообращения. Наиболее часто такие точки располагаются в грудном отделе. Их появление связано с такими состояниями:
- нарушением осанки;
- физическим перенапряжением;
- эмоциональным напряжением;
- стрессом;
- длительным сдавливанием мышц;
- вирусными инфекциями.
При надавливании на триггерную точку интенсивность боли усиливается и возможно появление отраженных болевых проявлений в виде вестибулярных расстройств, нарушения зрения, покраснения и слезоточивости глаз. Болевые ощущения в груди при миофасцинальном синдроме часто принимают за сердечную. Связывают это с размещением триггерных точек в этой зоне, и при нажатии на них боль отдает в сердечную область.
При дифференциальной диагностике грудной мышечной боли с другими заболеваниями нужно учитывать ее характерные особенности. Этот болевой синдром не сильно выражен, появляется при движении воспаленной мышцы, эмоциональном напряжении. Также он имеет точную локализацию, которая определяется врачом при проведении пальпации (мышца уплотнена).
При синдроме Титце грудная боль проявляется из-за разрастания хрящевой ткани грудного отдела, соединяющей ребра и грудину. Это утолщение раздражает нервные окончания, что приводит к появлению болевого синдрома. Особенностью является односторонняя боль, размещающаяся справа или слева.

- травмы;
- инфекционные или вирусные патологии;
- дистрофические изменения.
Наличие микротравм, которые плохо диагностируются и потому не лечатся, приводит к деструктивным нарушениям развития хрящевых тканей и ущемлению ее нервных волокон. При вирусных или инфекционных недугах снижается иммунитет организма, что провоцирует инфекционное поражение хрящевой ткани, способствует ее воспалению. Наличие эндокринных заболеваний усугубляет нарушение обменных процессов в костях и тканях. Результат этого – деструктивные изменения тканей позвонка. Помимо основных причин, вызывающих синдром, существуют факторы риска:
- операции на костях грудной клетки;
- сидячая работа;
- малоподвижный способ жизни;
- частое поднятие тяжести;
- дефекты развития скелета;
- перегрузки при занятиях спортом.
Зачастую такой синдром вызывается не одной, а сочетанием нескольких причин. При этой патологии боль локализуется в верхней части грудной клетки и отдает в шею, нижнюю часть лица, руку или плечо. По характеру она ноющая, тупая, усиливается в лежачем положении.
Позвонки в составе позвоночника соединены посредством межпозвонковых дисков, которые состоят из плотного фиброзного кольца. При нарушении обмена веществ, усиленных физических нагрузках происходит сдавливание диска, он трескает и выпячивается внутрь спинномозгового канала. Возникает протрузия, которая ущемляет нерв, иннервирующий окружающие мышечные ткани.
Дальнейшее негативное действие на межпозвонковый диск приводит к появлению грыж. При грыжах в грудном отделе имеется смещение позвонков и ущемление нервов. Причины появления грыж:
- длительные усиленные физические нагрузки;
- травмы позвоночника;
- разрыв диска.
Больной жалуется на боль в груди, онемение и покалывание, болевые ощущения между ребрами, скованность при движении. Грыжи в грудном отделе являются причиной появления межреберной невралгии. Они очень опасны, потому что могут привести к инвалидности или к полному параличу. Наличие опоясывающей боли – это главный признак болевого синдрома при грыжах грудного отдела. При их появлении нужно обязательна консультация у специалиста.
Для предупреждения появления болей в груди нужно следить за своей осанкой, не подвергать организм физическим перенапряжениям, избегать стрессов. Очень важно поддерживать мышцы в тонусе, но не изнурять себя чрезмерными занятиями в спортзале, особенно осторожным быть при жиме штанги от груди. Важно разнообразить свой рацион, больше включить в его состав продуктов, содержащих витамины и микроэлементы.
При появлении болевого синдрома, даже несущественного, обязательно необходимо проконсультироваться у врача, чтобы исключить возможность развития иных серьезных заболеваний. Не рекомендуется применять самолечение или обращаться за помощью к «народным знахарям» и советам интернета. Неквалифицированное вмешательство может значительный вред принести вашему здоровью.
источник
Боль в области спины, груди в медицине определяется общим понятием – дорсалгия. Дорсалгия считается одним из самых распространенных синдромов, с которым работают врачи различных специализаций – от хирурга, невропатолога до гастроэнтеролога, вертебролога и других направлений. Болевой симптом в зоне грудной клетки, в том числе боль в мышцах груди назван торакалгией и отмечается у 85-90% людей вне зависимости от возраста или социального статуса. Такой синдром имеет разные причины и не является самостоятельной нозологической единицей. Для того, чтобы классифицировать боль в мышцах груди требуется сложная, комплексная диагностика, включающая специфические анатомические, топографические обозначения локализации боли. Торакалгия в свою очередь так же распространена, как и абдоминалгия – боль в животе, в отличие от острых болевых абдоминальных симптомов боль в груди в 25-30% случаев обусловлена не с патологией внутренних органов, а с поражением скелетных мышц, следовательно, с миалгией.

Причины торакалгии так же, как и причины боли в мышцах груди могут быть связаны как с вертеброгенными патологиями, обусловлены конкретно мышечными поражениями, так и нейрогенными факторами, а также заболеваниями сердца и желудочно-кишечного тракта. Собственно торакалгические синдромы – это ущемление, раздражение или сдавление межреберных нервов, результатом которого является мышечный спазм и боль различного характера, локализации и длительности. Таким образом, любая причина торакалгии в той или иной степени может быть фактором, провоцирующим боль в мышцах груди.
Существует несколько хорошо изученных клинических форм торакалгии вертеброгенного характера, которые диагностируются в 65-70% случаев: 1.
Функциональная торакалгия, обусловленная дегенеративными изменениями позвоночника в нижне-шейном отделе. Боль в груди, в нервных окончаниях и мышцах локализуется в верхней зоне и иррадиирует в шею, плечо, часто в руку. Симптом напрямую связан с состоянием позвоночника и может усиливаться при различных движениях, физической нагрузке 2.
Торакалгия, вызванная дегенеративными процессами в верхне-грудном отделе позвоночного столба. Синдром отличается диффузной болью в загрудинном пространстве, между лопатками, зависит от глубины дыхания, но совершенно не меняется при движениях в силу малоподвижности 3.
Боль в груди, в спине, связанная с поражением лопаточной зоны. Боль характерна колющими, острыми, режущими ощущениями, зависит от глубины дыхания, частично от движений и иррадиирует в сторону направления межреберных нервных окончаний 4.
Торакалгия, обусловленная поражением, сдавлением передней части груди. Боль ноющая, длительная, локализована в середине или нижней части грудной клетки, зависит от двигательной активности
Следует отметить, что причины боли в мышцах груди могут быть как вертеброгенного, так и невертеброгенного характера:
- Остеохондроз.
- Кифосколиоз.
- Ксифоидалгия.
- Травмы позвоночника (грудной отдел).
- Синдром Титце.
- Инфекционные заболевания (герпес).
- Грыжи, ущемления, протрузии дисков.
- Вертебро-мышечный коронарный синдром.
- Миалгия, связанная с перенапряжением, подъемом или перемещением тяжестей.
- Миофасциальный болевой синдром – скелетно-мышечная торакалгия.

Каков патогенетический механизм синдрома, почему болят мышца груди?
Любой из этиологических, провоцирующих торакалгию факторов приводит к раздражению, ущемлению, сдавливанию нервных окончаний, которые окружены связками, фасциями и мышцами. Раздражение может вызвать воспаление и отек нерва, может его повредить – надрыв нерва, может возникнуть и компрессия, сдавление нервного окончания. Поврежденный нерв уже не выполняет свою функцию, он может только транслировать болевой сигнал в близлежайшие мягкие ткани, чаще всего в мышцы.
Причинами, объясняющими почему болят мышцы груди, могут быть миофасциальные проявления – скелетно-мышечная торакалгия. Миофасцильный болевой синдром в грудной клетке напрямую связан с длительным физическим напряжением определенной группы мышц, симптом усиливается и активизируется неловкими поворотами, движениями. Но наиболее полно боль проявляется при пальпации так называемых триггерных зон, диагностически важных и определяющих собственно МФБС. Мышечное раздражение в триггерных зонах сопровождается либо четко локализованной, либо отраженной болью, которая может растекаться за пределы триггерной точки. Среди причин МФБС могут быть не только сугубо физические факторы, миофасциальные боли в груди часто обусловлены скрытыми ревматическими заболеваниями, остеохондритом, радикулопатией, неврогенными патологиями, нарушением метаболических процессов.
В любом случае, чем бы не провоцировался болевой симптом в мышцах груди, существует одна патогенетическая причина – это поражение нерва, которое может привести к его отеку, надрыву или компрессии. От вида повреждения нервного окончания зависит характер, локализация и длительность боли, то есть собственно симптомы.
Если болит мышца под грудью, это может означать множество не связанных с сугубо мышечным синдромом проблем.
- Синдром Титце или перихондрит, реберный хондрит, синдром передней грудной стенки и другие варианты названий. Судя по многообразию определений синдрома его этиология до сих пор неуточнена, однако клинические проявления изучены достаточно хорошо. Согласно версии автора, впервые детально описавшего синдром в начале прошлого века, заболевание связано с алиментарно-дистрофическим, пищевым фактором, то есть с нарушением обмена веществ и дегенерацией хрящевой структуры. Также существуют теории, объясняющие хондрит постоянной травматизацией, инфекционными и аллергическими заболеваниями. Синдром Титце характерен острой, стреляющей болью в области прикрепления грудины к реберным хрящам, чаще в зоне II-IV-го ребра. Воспаленные хрящи провоцируют болевой симптом, похожий на приступ стенокардии, то есть боль левосторонняя. Однако, нередко отмечаются и жалобы на то, что болит мышца под грудью справа, также часто встречается симптоматика, напоминающая признаки холецистита, гастрита, панкреатита.
- Хроническая форма синдрома Титце называется ксифоидитом или ксифоид-синдромом, когда боль локализована в зоне мечевидного отростка, реже – в нижней части груди (под грудью). Боль иррадиирует в эпигастрий, в зону между лопатками, усиливается в движении, особенно при наклонах вперед. Характерным симптом ксифоидита является усиление болевого ощущения при переедании, переполнении желудка. В отличие от желудочно-кишечных болей ксифоидит проявляется клинически в положении сидя, полусидя.
- Грыжа пищевода(диафрагмы) часто провоцирует боли, схожие с мышечными спазмами внизу груди. Боль ощущается как колика, локализована в загрудинном пространстве, но может переместиться в зону под грудью или в бок, порой напоминая приступ стенокардии. Симптом зависит от положения тела, усиливается в горизонтальной позе и стихает в вертикальной, что помогает отличить его от стенокардических признаков.
- Абдоминальная форма скелетно-мышечных болей в области груди может свидетельствовать о нетипичном развитии инфаркта миокарда. Боль локализуется в верхней части живота, под грудью, сопровождается ощущением тошноты, вздутием живота. Клиника такого синдрома очень схожа с признаками непроходимости кишечника, что значительно затрудняет и диагностику, и своевременность оказания помощи.
В целом, если болит мышца под грудью, внизу груди, пациенту необходимо немедленно обратиться к врачу, поскольку чаще всего такие признаки свидетельствуют о серьезных, порой угрожающих жизни состояниях. Крайне редко локализация мышечных болей под грудью касается миофасциального синдрома.
Основные признаки торакалгии, включая симптомы боли в мышцах груди:
- Болевое ощущение, локализованное справа или слева в груди. Боль носит постоянный характер, ощущается как опоясывающая, простреливающая, приступообразная. Боль может распространяться по направлению межреберных нервных окончаний, зависит от многих видов движения – поворотов, наклонов, кашля, чихания, дыхания.
- Боль жгучего характера, сопровождающаяся онемением, иррадиирующая в область лопатки, в сердце, реже – в поясницу. Ощущение жжения может распространяться по направлению нервных ветвей. Часто такой симптом характерен для межреберной невралгии.
- Боль, связанная с мышцами плечевого пояса, мышцами-разгибателями спины, мышцами лопатки. Такой симптом не связан со сдавливанием или компрессией нерва, скорее он обусловлен гипертонусом мышечной ткани, спровоцированным перенапряжением как динамическим, так и статическим. Боль ощущается как нарастающая, ноющая, усиливается при нагрузке на поврежденную растяжением мышцу (повороты, наклоны, подъем тяжести).
- Истинную торакалгию необходимо дифференцировать с межреберной невралгией, что является частой диагностической проблемой. Кроме того, симптомы боли в груди очень схожи с болевыми признаками других синдромов – цервикалгии (боль в шее) и торакобрахиалгии (боль в плече, руке).
- Межреберная невралгия характерна острой, пронзающей болью, чаще всего локализованной в передней зоне груди.
- Торакобрахиалгия характерна иррадиирующими в руку болями.
- Цервикалгия специфична началом болевого симптома непосредственно в шее, если боль растекается в грудную зону, ее характеризуют как цервикоторакалгия.
Для определения точного синдрома при скелетно-мышечных грудинных болей пользуются такой схемой:
Зона локализации триггерных точек, определяется пальпацией
Боль ощущается в глубине, в загрудинном пространстве
Межреберные мышцы (зона II III-го ребра), а также реберно-грудинные сочленения, чаще слева
Боль постоянного, ноющего характера, симптом зависит от многих движений – поворотов, наклонов, от кашля, чихания
Зона мечевидного отростка
Боль, которая зависит от положения тела. Усиливается в сгибании и разгибании тела, в приседании, положении тела – полусидя, зависит от обильной пищи (большого объема)
Передний реберный синдром
Зона VIII-X-го ребра, область края хряща
Сильная, острая боль внизу груди, в прекардиальной зоне, усиливается в движении, при поворотах
Зона II-III-го реберного сочленения, пальпируется гипертрофированный хрящ
Боль длительная, ноющая, не стихает в покое, в области уплотненных хрящей
Миофасциальный синдром – это наиболее распространенная причина болевого симптома в области груди, не связанного с вертеброгенной патологией.
Миофасциальные дисфункции отличаются хроническим течением, могут локализоваться в различных зонах, но редко мигрируют за пределы определенных диагностических триггерных точек. Именно такие точки являются патогномоничными критериями, определяющими МФБС – миофасциальный болевой синдром. При пальпации в триггерных зонах выявляется болезненное уплотнение, мышечный тяж размером от 2- до 5-6 миллиметров. Если на болевую точку оказывается механическое давление как с внешней стороны, так и из-за движений тела, боль усиливается и может отражаться в близлежащие мягкие ткани. Характерные признаки МФБС, определяющие симптом – болят мышцы груди:
- Симптом отражения — «прыжка», когда при надавливании на уплотненную мышцу боль усиливается и нарастает.
- Боль может усиливаться спонтанно при нагрузке на пораженную мышцу (активная триггерная точка) при нагрузке, надавливании.
- Ощущение скованности, ноющих болей характерно для латентных триггерных точек. Болевой симптом ограничивает объем движения мышцы груди.
- Боль при МФБС часто угнетает функцию мышцы, провоцирует ее слабость.
- Миофасциальная боль может сопровождаться нейроваскуляторными симптомами, характерными для компрессионных синдромов, если между триггерными точками располагается нерв, сосудисто-нервный пучок.
Причины, по которым развивается МФБС и болят мышцы груди, могут быть такими:
- Острая перегрузка мышцы, растяжение, обусловленное физической нагрузкой.
- Статичная поза, длительное сохранение антифизиологического положения тела.
- Переохлаждение.
- Врожденная анатомическая скелетная аномалия (асимметрия таза, разная длина ног, асимметрия строения ребер и так далее).
- Метаболические нарушения.
- Вирусные, инфекционные заболевания, при которых МФБС является вторичным синдромом.
- Редко – психогенные факторы (депрессия, фобии).
Следует отметить, что наиболее распространена жалоба «болят мышцы груди» у тех, кто начинает заниматься спортом, тренировками, особенно это касается силовых видов – бодибилдинга, то есть физической перегрузкой позвоночного столба и окружающих его мышц. К сожалению остальные причины болевого симптома в груди часто остаются недиагностированными своевременно, боль становится хронической, неспецифичной, что затрудняет выявление истинной причины и назначение адекватного лечения.
Боль в мышечной ткани груди может свидетельствовать о разных заболеваниях, в том числе об угрожающих жизни состояниях. Поэтому диагностика боли в мышцах груди должна быть не только своевременной, но и максимально дифференциальной, точной, что довольно непросто, учитывая полисимптомность и вариативность ощущений такого характера. По статистике скелетно-мышечные боли в груди являются результатом таких патологий:
- Кардиалгия – 18-22%.
- Остеохондроз и другие вертеброгенные патологии – 20-25%.
- Заболевания пищеварительной системы – 22%.
- Истинные доброкачественные мышечные заболевания, чаще МФБС (миофасциальный болевой синдром) — 28-30%.
- Травмы – 2-3%.
- Психогенные факторы, депрессия – 3-8%.
Для того, что быстро дифференцировать сугубо мышечные патологии от коронарной кардиалгии и других серьезных заболеваний врач проводит и назначает следующие виды обследования:
- Сбор анамнеза, в том числе наследственного, определение объективной причины боли, ее связи с приемом пищи, неврогенным фактором, положением тела и так далее.
- Исключение или подтверждение типичных признаков стенокардии.
- Электрокардиограмма.
- Возможны пробы с применением антиангиальных препаратов.
- Выявление симптомов возможных вертебральных заболеваний. Визуально определяется деформация позвоночника, его биомеханические нарушения, с помощью пальпации выявляются мышечные зажимы в триггерных точках. Кроме того определяется ограничение движений, наличие участков гиперестезии.
- Исключение или подтверждение дегенеративных изменений в позвоночнике с помощью рентгена.
- Проведение мануального обследования мышечной ткани.
Если определяется предварительно МФБС (миофасциальный болевой синдром), по локализации боли можно определить пораженную мышцу и составить более точную терапевтическую стратегию.
Передняя часть грудной клетки
Большая, малая, лестничная, грудинно-подключичная, грудинно-ключичная (сосцевидная) мышцы
Задняя зона грудины, верхняя часть
Трапециевидная, а также поднимающая лопатку мышцы
Средняя часть груди, середина
Ромбовидная мышца и широчайшая мышц спины, задняя верхняя зубчатая мышца, а также передняя зубчатая и трапециевидная мышцы
Задняя поверхность груди, нижняя зона
Подвздошно-реберная и задняя нижняя зубчатая мышцы
Кроме того, диагностика боли в мышцах груди учитывает такие состояния и признаки:
- Связь боли с положением и позой тела больного, а также с движениями рук.
- Отсутствие или наличие рентгенологических признаков вертеброгенного синдрома, или же мышечно-тонических проявлений.
- Наличие сопутствующей симптоматики, в том числе чувства тревоги, страха.
- Отсутствие или наличие остеофиброзных участков в верхней части груди.
- Отсутствие или наличие явно выраженных отклонений на ЭКГ.
- Реакция на применение антикоагулянтов и нитроглицерина.
- Зависимость боли от массажа, биомеханической коррекции.
Обобщая, можно отметить, что опытный врач всегда помнит о так называемых «красных флажках» в процессе диагностики дорсалгии в целом и торакалгии в частности. Это позволяет быстро исключить или подтвердить серьезные патологии и начать адекватные терапевтические мероприятия.

Если выявлена вертеброгенная природа болей в мышцах груди, лечение направлено на основной, провоцирующий фактор. Боль купируется либо инъекционными блокадами с применением кортикостероидов либо назначением противовоспалительных средств в таблетированной форме, все зависит от характера боли. Стадия ремиссии предполагает иглорефлексотерапию, тракционную терапию, массаж, лечебную физкультуру.
Синдром Титце лечат с помощью согревающих процедур и мазей, содержащих НПВП. Если боль интенсивная назначается инфильтрация местными анальгезирующими препаратами, чаще – новокаином, реже кортикостероидами.
Реберно-грудинный синдром лечится блокадой межреберных нервных окончаний, далее по состоянию больного – массаж, ЛФК.
Лечение боли в мышцах груди при грудинно-ключичном синдроме (гиперостозе) заключается в применении противовоспалительных нестероидных препаратов, как в таблетированной форме, так и в виде мазей. Также показаны согревающие компрессы, физиотерапия и упражнения на укрепление мышечной ткани.
Миофасциальный синдром лечится комплексно, так как воздействовать необходимо на все многочисленные звенья процесса. Назначаются обезболивающие средства, препараты НПВП, антидепрессанты, миелорелаксанты, массаж и растяжение пораженных мышц, тепловые процедуры, электростимуляция и даже инъекции ботулотоксина. Эффективны местные аппликации с димексидом и лидокаином, постизометрическая релаксация, мануальная щадящая терапия.
В целом лечение боли в мышцах груди – это грамотное сочетание медикаментозной терапии и немедикаментозных методов, позволяющее не только купировать болевой симптом, но и значительно снизить риск рецидивов синдрома.
На сегодняшний день, к сожалению, не существует специальных, общепринятых рекомендаций для предотвращения боли в мышцах груди. Это связано с полисимптоматикой и разнообразием причин, провоцирующим болевой синдром.
Очевидно, что правила, позволяющих избежать травматизации, болезней в течение жизни, касаются соблюдения норм здорового образа жизни. Однако даже те, кто постоянно заботится о своем здоровье, не застрахован от тех или иных болевых ощущений в мышцах тела, в том числе в области груди. Тем не менее, учитывая, что большая часть факторов, провоцирующих миалгию, связаны с дегенерацией позвоночника и перенапряжением, растяжением мышц, можно предложить такие советы:
- Необходимо вести активный образ жизни с учетом тотальной гиподинамии, свойственной нашему веку высоких технологий. Сидячий, малоподвижный образ жизни – верный путь к развитию всех видов остеохондроза, соответственно и к болям в мышцах.
- Если боли в мышцах груди диагностированы, установлена причина и пройдено лечение, необходимо в дальнейшем соблюдать все врачебные рекомендации для исключения возможности рецидивов.
- Учитывая тесную связь миалгии и состояния респираторной, пищеварительной системы, следует придерживаться правил здорового питания, отказаться от вредных привычек – злоупотребления алкоголем, курения.
- В занятиях спортом следует соблюдать правило разумного распределения нагрузки и соотношения собственных возможностей с поставленной спортивной задачей.
- Учитывая тесную взаимосвязь всех видов миалгии с состоянием нервной системы и тем, что около 15% ее причин обусловлены психогенными факторами, необходимо не только беречь нервы, но регулярно заниматься аутогенной тренировкой, знать и выполнять антистрессовые, релаксационные упражнения.
- При первых тревожных болевых ощущениях следует обращаться к врачу, обследоваться, так как порой именно своевременная диагностика и лечение помогают избежать не только развития болевого симптома, но и серьезных, угрожающих жизни состояний.
Боли в мышцах груди не являются специфическим симптомом, указывающим на конкретную проблему, заболевание, поэтому самолечение может лишь перевести острый характер боли в хронический. Постоянный дискомфорт в области груди мешает полноценной работе, снижает качество жизни, в то время как вовремя вылеченное заболевание помогает в полной мере ощутить все преимущества выздоровления, то есть возвращенного здоровья.
источник
Боль в груди всегда очень настораживает. Первое, что приходит на ум, — инфаркт или раковая опухоль. Однако человеческий организм устроен сложно, сигнал не всегда поступает из нездорового органа. К примеру, боль в молочной железе при остеохондрозе грудного отдела позвоночника возникает довольно часто. Современное диагностическое оборудование позволяет поставить диагноз за несколько минут.
Но даже если обследование развеяло страшные опасения, это не повод игнорировать своё состояние. Остеохондроз — тоже небезобидное заболевание. Недаром восточные целители называют позвоночник «древом жизни». Любые нарушения его работы скажутся на здоровье. Как возникает патология, и к каким последствиям может привести, а также может ли от остеохондроза заболеть молочная железа — ответы на эти вопросы можно узнать дальше.
Грудной отдел позвоночника остеохондроз поражает реже, чем шейный или поясничный. Этому способствует само строение человеческого тела. Если использовать инженерную терминологию, ребра делают «конструкцию» более жесткой. Грудной отдел позвоночника не так подвижен, как шейный или поясничный. Позвонки не так нагружены, а значит, диски между ними меньше изнашиваются.
Основной причиной грудного остеохондроза является сколиоз, то есть искривление позвоночника. Предпосылки к развитию недуга возникают еще в подростковом возрасте. У многих школьников старших классов при осмотре хирурги обнаруживают деформацию позвоночного столба. На этом этапе врач рекомендует особое внимание уделить укреплению мышц спины. Если не предпринимать никаких мер, небольшая деформация перейдет в серьезную патологию. Сколиоз частая, но не единственная причина остеохондроза. Заболевание вызывают:
- нарушения кровообращения,
- травмы,
- высокие физические нагрузки,
- вредные привычки (переедание, алкоголизм, курение).

Основные симптомы остеохондроза грудного отдела позвоночника:
- боль в районе ребер, усиливающаяся при вдохе;
- жжение в верхней части груди;
- онемение верхних конечностей,
- боли в ЖКТ, затрудненное глотание;
- ограничение подвижности в поясничной области и плечевом суставе;
- дискомфорт в правом подреберье;
- мышечные судороги в районе живота или икрах;
- болезненность в районе молочной железы.
Пациенты отмечают, что неприятные ощущения усиливаются по ночам. Тянущие и ноющие боли под левой лопаткой многие ошибочно принимают за начало изменений в работе сердца. От женщин врачам часто приходится слышать жалобы на то, что болит молочная железа. При пальпации ощущается болезненность у основания груди. Опытный специалист сразу обратит внимание на симптомы сколиоза: разницу в тонусе вертебральных мышц по обе стороны позвоночника.
При остеохондрозе грудного отдела принято выделять два вертебральных типа: дорсалгия и дорсаго. Первый синдром проявляется у людей молодых, до 30 лет. Он характеризуется слабыми ноющими болями в области молочной железы и верхнем отделе позвоночника у женщин или в спине и груди у мужчин. Болезненность может сохраняться до нескольких недель.
Для дорсаго характерна сильная боль, возникающая без видимой причины. Этот вертебральный синдром распространен у возрастных пациентов и людей, ведущие малоподвижный образ жизни. При визите к специалисту, человек жалуется на резкую боль, которая усиливается на вдохе. Она может отдавать под левую лопатку, в грудь и бока.

При кажущейся безобидности, это коварный недуг. Человек, болеющий остеохондрозом, рискует лишиться трудоспособности на длительное время. Более того, патологии позвоночника влекут за собой необратимые изменения в работе внутренних органов. Особенно пагубно влияет нарушение кровоснабжения грудного отдела на работу желудка и кишечника. Для мужчин болезнь чревата ранней импотенцией. На II–III стадии начинается образование остеофитов (костных разрастаний). Этот процесс носит название спондилез. На IV стадии заболевания может произойти смещение последней пары ребер. Грудной остеохондроз часто провоцирует развитие патологий других отделов позвоночника.
Женщины обращаются к маммологу по поводу жжения в груди, ощущения дискомфорта. Многие даже не предполагают, что это остеохондроз, отдающий болями в молочной железе. Такие симптомы свойственны для клинической картины данного недуга, поскольку обе области объединены межреберными нервными волокнами. Если с одной стороны происходит защемление, импульс может передаваться на противоположный участок.

- Возникновение и усиление при резком вставании, поворотах корпуса, наклонах.
- Ощущение затекших мышц после долгого лежания или сидения.
- Прострелы после чихания, кашля, физической нагрузки.
- Боль локализуется вдоль ребер, имеет характер тупой или ноющий, а также в виде прострелов.
- Наблюдается онемение кончиков пальцев, отечность кистей.
Для пациентов с диагнозом остеохондроз характерно нарушение подвижности, деформации позвоночного столба и грудной клетки. При выраженном корешковом синдроме возникает внезапная мышечная слабость. Присутствие данных симптомов является поводом для обращения к неврологу. Однако недостаточно подтвердить диагноз остеохондроз, необходимо еще исключить развитие опасных для женского здоровья недугов. Визуальный осмотр молочной железы можно провести самостоятельно. Насторожить должны такие симптомы, как:
- увеличение лимфоузлов,
- изменение цвета и формы соска,
- выделения бурого цвета,
- уплотнения округлой формы.
Проводить обследование, определять диагноз и терапию должен только врач. Если появились боли, не нужно заниматься самолечением, пробуя на себе «бабушкины средства». Не стоит забывать, что любое заболевание проще вылечить в самом начале.
источник