Боль в верхнем плечевом поясе не редкость и связывают ее с разнообразными причинами. Болят мышцы грудной клетки по разным причинам: от физического напряжения до наличия серьезных болезней. Симптомы болевого синдрома зависят от причин, вызвавших его появление. Раньше грудные боли наблюдались у людей старшей возрастной группы, но в последние годы недуг «помолодел», и симптомы начали проявляться у молодых людей.
Это диагноз, определяющий симптомы грудных болей. Очень часто встречается вертеброгенная патология, связанная с поражением межпозвоночных дисков. Она возникает при следующих состояниях:
- остеохондрозе;
- сколиозе;
- кифосколиозе;
- болезни сердечно-сосудистой системы;
- нарушении работы ЖКТ;
- ксифоидалгии.
Данные патологии вызваны нарушением структуры позвонков, которые сдавливают, раздражают или ущемляют нервы и провоцируют боли грудного отдела позвоночника. Они локализуются в груди, увеличиваются при наклонах, поворотах, поднятии рук, физических нагрузках, вдохе, выдохе и ходьбе. Они острые, опоясывающие или сдавливающие. При грудном остеохондрозе боль в мышцах вызывает межреберную невралгию и может отдавать в лопатку, носить характер приступа, проявляется в виде прострелов.
Локализуется болевой синдром под левой или правой лопаткой, зависимо от стороны ущемления нерва и направляется по ходу нервных окончаний. Зачастую она проявляется ночью, а при размещении слева сопровождается приступами страха и расценивается как сердечная. Она давящая (болит левая сторона, сердце), возникает после физической загрузки, жгучая, сопровождается онемением руки.
Торакалгия может возникнуть при инфаркте миокарда, ишемии, стенокардии и нарушениях работы ЖКТ (язва, гастрит, рефлюксная болезнь ГЭРБ), легочных заболеваниях (бронхит, эмфизема).
Мышечно-фасциальный синдром грудного отдела позвоночника появляется у женщин и мужчин и характеризуется наличием длительных локальных болевых ощущений. Он носит острый характер течения (травмы) или хронический (длительное напряжение мышечных групп). У женщин боль в грудной мышце связывают с периодом беременности.
В период вынашивания ребенка на мышцы приходится большая нагрузка, и рост плода способствует растяжению мышц, их перегрузке. Неприятные ощущения у женщин, как и у мужчин, связаны с периодом старения организма. С возрастом эластичность мышц и структура позвонков грудного отдела позвоночника нарушается, и при физических нагрузках возникают болевые ощущения в области грудного отдела позвоночника.
Боль у женщин появляется в период климакса, что связывают с гормональной перестройкой организма.
Синдром наблюдается у мужчин с избыточным весом, поскольку на мышечную группу грудного отдела позвоночника приходится постоянная усиленная нагрузка. Под действием избыточного веса у мужчин искривляется позвоночник, ущемляются нервы, которые передают болевой сигнал большой грудной мышце. При усиленных тренировках в спортзале у мужчин наблюдается боль, вызванная гипертонусом мышечных групп груди. Она становится интенсивнее при нагрузке, изменении положения тела, жиме штанги.
Существуют триггерные точки, которые при надавливании на них проецируют боль на мышечные группы. При их сдавлении синдром увеличивается, и это дает возможность установить точное место боли. Появление этих точек связано с длительным напряжением мышцы, нарушением в ней кровообращения. Наиболее часто такие точки располагаются в грудном отделе. Их появление связано с такими состояниями:
- нарушением осанки;
- физическим перенапряжением;
- эмоциональным напряжением;
- стрессом;
- длительным сдавливанием мышц;
- вирусными инфекциями.
При надавливании на триггерную точку интенсивность боли усиливается и возможно появление отраженных болевых проявлений в виде вестибулярных расстройств, нарушения зрения, покраснения и слезоточивости глаз. Болевые ощущения в груди при миофасцинальном синдроме часто принимают за сердечную. Связывают это с размещением триггерных точек в этой зоне, и при нажатии на них боль отдает в сердечную область.
При дифференциальной диагностике грудной мышечной боли с другими заболеваниями нужно учитывать ее характерные особенности. Этот болевой синдром не сильно выражен, появляется при движении воспаленной мышцы, эмоциональном напряжении. Также он имеет точную локализацию, которая определяется врачом при проведении пальпации (мышца уплотнена).
При синдроме Титце грудная боль проявляется из-за разрастания хрящевой ткани грудного отдела, соединяющей ребра и грудину. Это утолщение раздражает нервные окончания, что приводит к появлению болевого синдрома. Особенностью является односторонняя боль, размещающаяся справа или слева.

- травмы;
- инфекционные или вирусные патологии;
- дистрофические изменения.
Наличие микротравм, которые плохо диагностируются и потому не лечатся, приводит к деструктивным нарушениям развития хрящевых тканей и ущемлению ее нервных волокон. При вирусных или инфекционных недугах снижается иммунитет организма, что провоцирует инфекционное поражение хрящевой ткани, способствует ее воспалению. Наличие эндокринных заболеваний усугубляет нарушение обменных процессов в костях и тканях. Результат этого – деструктивные изменения тканей позвонка. Помимо основных причин, вызывающих синдром, существуют факторы риска:
- операции на костях грудной клетки;
- сидячая работа;
- малоподвижный способ жизни;
- частое поднятие тяжести;
- дефекты развития скелета;
- перегрузки при занятиях спортом.
Зачастую такой синдром вызывается не одной, а сочетанием нескольких причин. При этой патологии боль локализуется в верхней части грудной клетки и отдает в шею, нижнюю часть лица, руку или плечо. По характеру она ноющая, тупая, усиливается в лежачем положении.
Позвонки в составе позвоночника соединены посредством межпозвонковых дисков, которые состоят из плотного фиброзного кольца. При нарушении обмена веществ, усиленных физических нагрузках происходит сдавливание диска, он трескает и выпячивается внутрь спинномозгового канала. Возникает протрузия, которая ущемляет нерв, иннервирующий окружающие мышечные ткани.
Дальнейшее негативное действие на межпозвонковый диск приводит к появлению грыж. При грыжах в грудном отделе имеется смещение позвонков и ущемление нервов. Причины появления грыж:
- длительные усиленные физические нагрузки;
- травмы позвоночника;
- разрыв диска.
Больной жалуется на боль в груди, онемение и покалывание, болевые ощущения между ребрами, скованность при движении. Грыжи в грудном отделе являются причиной появления межреберной невралгии. Они очень опасны, потому что могут привести к инвалидности или к полному параличу. Наличие опоясывающей боли – это главный признак болевого синдрома при грыжах грудного отдела. При их появлении нужно обязательна консультация у специалиста.
Для предупреждения появления болей в груди нужно следить за своей осанкой, не подвергать организм физическим перенапряжениям, избегать стрессов. Очень важно поддерживать мышцы в тонусе, но не изнурять себя чрезмерными занятиями в спортзале, особенно осторожным быть при жиме штанги от груди. Важно разнообразить свой рацион, больше включить в его состав продуктов, содержащих витамины и микроэлементы.
При появлении болевого синдрома, даже несущественного, обязательно необходимо проконсультироваться у врача, чтобы исключить возможность развития иных серьезных заболеваний. Не рекомендуется применять самолечение или обращаться за помощью к «народным знахарям» и советам интернета. Неквалифицированное вмешательство может значительный вред принести вашему здоровью.
источник
Боль в области спины, груди в медицине определяется общим понятием – дорсалгия. Дорсалгия считается одним из самых распространенных синдромов, с которым работают врачи различных специализаций – от хирурга, невропатолога до гастроэнтеролога, вертебролога и других направлений. Болевой симптом в зоне грудной клетки, в том числе боль в мышцах груди назван торакалгией и отмечается у 85-90% людей вне зависимости от возраста или социального статуса. Такой синдром имеет разные причины и не является самостоятельной нозологической единицей. Для того, чтобы классифицировать боль в мышцах груди требуется сложная, комплексная диагностика, включающая специфические анатомические, топографические обозначения локализации боли. Торакалгия в свою очередь так же распространена, как и абдоминалгия – боль в животе, в отличие от острых болевых абдоминальных симптомов боль в груди в 25-30% случаев обусловлена не с патологией внутренних органов, а с поражением скелетных мышц, следовательно, с миалгией.

Причины торакалгии так же, как и причины боли в мышцах груди могут быть связаны как с вертеброгенными патологиями, обусловлены конкретно мышечными поражениями, так и нейрогенными факторами, а также заболеваниями сердца и желудочно-кишечного тракта. Собственно торакалгические синдромы – это ущемление, раздражение или сдавление межреберных нервов, результатом которого является мышечный спазм и боль различного характера, локализации и длительности. Таким образом, любая причина торакалгии в той или иной степени может быть фактором, провоцирующим боль в мышцах груди.
Существует несколько хорошо изученных клинических форм торакалгии вертеброгенного характера, которые диагностируются в 65-70% случаев: 1.
Функциональная торакалгия, обусловленная дегенеративными изменениями позвоночника в нижне-шейном отделе. Боль в груди, в нервных окончаниях и мышцах локализуется в верхней зоне и иррадиирует в шею, плечо, часто в руку. Симптом напрямую связан с состоянием позвоночника и может усиливаться при различных движениях, физической нагрузке 2.
Торакалгия, вызванная дегенеративными процессами в верхне-грудном отделе позвоночного столба. Синдром отличается диффузной болью в загрудинном пространстве, между лопатками, зависит от глубины дыхания, но совершенно не меняется при движениях в силу малоподвижности 3.
Боль в груди, в спине, связанная с поражением лопаточной зоны. Боль характерна колющими, острыми, режущими ощущениями, зависит от глубины дыхания, частично от движений и иррадиирует в сторону направления межреберных нервных окончаний 4.
Торакалгия, обусловленная поражением, сдавлением передней части груди. Боль ноющая, длительная, локализована в середине или нижней части грудной клетки, зависит от двигательной активности
Следует отметить, что причины боли в мышцах груди могут быть как вертеброгенного, так и невертеброгенного характера:
- Остеохондроз.
- Кифосколиоз.
- Ксифоидалгия.
- Травмы позвоночника (грудной отдел).
- Синдром Титце.
- Инфекционные заболевания (герпес).
- Грыжи, ущемления, протрузии дисков.
- Вертебро-мышечный коронарный синдром.
- Миалгия, связанная с перенапряжением, подъемом или перемещением тяжестей.
- Миофасциальный болевой синдром – скелетно-мышечная торакалгия.

Каков патогенетический механизм синдрома, почему болят мышца груди?
Любой из этиологических, провоцирующих торакалгию факторов приводит к раздражению, ущемлению, сдавливанию нервных окончаний, которые окружены связками, фасциями и мышцами. Раздражение может вызвать воспаление и отек нерва, может его повредить – надрыв нерва, может возникнуть и компрессия, сдавление нервного окончания. Поврежденный нерв уже не выполняет свою функцию, он может только транслировать болевой сигнал в близлежайшие мягкие ткани, чаще всего в мышцы.
Причинами, объясняющими почему болят мышцы груди, могут быть миофасциальные проявления – скелетно-мышечная торакалгия. Миофасцильный болевой синдром в грудной клетке напрямую связан с длительным физическим напряжением определенной группы мышц, симптом усиливается и активизируется неловкими поворотами, движениями. Но наиболее полно боль проявляется при пальпации так называемых триггерных зон, диагностически важных и определяющих собственно МФБС. Мышечное раздражение в триггерных зонах сопровождается либо четко локализованной, либо отраженной болью, которая может растекаться за пределы триггерной точки. Среди причин МФБС могут быть не только сугубо физические факторы, миофасциальные боли в груди часто обусловлены скрытыми ревматическими заболеваниями, остеохондритом, радикулопатией, неврогенными патологиями, нарушением метаболических процессов.
В любом случае, чем бы не провоцировался болевой симптом в мышцах груди, существует одна патогенетическая причина – это поражение нерва, которое может привести к его отеку, надрыву или компрессии. От вида повреждения нервного окончания зависит характер, локализация и длительность боли, то есть собственно симптомы.
Если болит мышца под грудью, это может означать множество не связанных с сугубо мышечным синдромом проблем.
- Синдром Титце или перихондрит, реберный хондрит, синдром передней грудной стенки и другие варианты названий. Судя по многообразию определений синдрома его этиология до сих пор неуточнена, однако клинические проявления изучены достаточно хорошо. Согласно версии автора, впервые детально описавшего синдром в начале прошлого века, заболевание связано с алиментарно-дистрофическим, пищевым фактором, то есть с нарушением обмена веществ и дегенерацией хрящевой структуры. Также существуют теории, объясняющие хондрит постоянной травматизацией, инфекционными и аллергическими заболеваниями. Синдром Титце характерен острой, стреляющей болью в области прикрепления грудины к реберным хрящам, чаще в зоне II-IV-го ребра. Воспаленные хрящи провоцируют болевой симптом, похожий на приступ стенокардии, то есть боль левосторонняя. Однако, нередко отмечаются и жалобы на то, что болит мышца под грудью справа, также часто встречается симптоматика, напоминающая признаки холецистита, гастрита, панкреатита.
- Хроническая форма синдрома Титце называется ксифоидитом или ксифоид-синдромом, когда боль локализована в зоне мечевидного отростка, реже – в нижней части груди (под грудью). Боль иррадиирует в эпигастрий, в зону между лопатками, усиливается в движении, особенно при наклонах вперед. Характерным симптом ксифоидита является усиление болевого ощущения при переедании, переполнении желудка. В отличие от желудочно-кишечных болей ксифоидит проявляется клинически в положении сидя, полусидя.
- Грыжа пищевода(диафрагмы) часто провоцирует боли, схожие с мышечными спазмами внизу груди. Боль ощущается как колика, локализована в загрудинном пространстве, но может переместиться в зону под грудью или в бок, порой напоминая приступ стенокардии. Симптом зависит от положения тела, усиливается в горизонтальной позе и стихает в вертикальной, что помогает отличить его от стенокардических признаков.
- Абдоминальная форма скелетно-мышечных болей в области груди может свидетельствовать о нетипичном развитии инфаркта миокарда. Боль локализуется в верхней части живота, под грудью, сопровождается ощущением тошноты, вздутием живота. Клиника такого синдрома очень схожа с признаками непроходимости кишечника, что значительно затрудняет и диагностику, и своевременность оказания помощи.
В целом, если болит мышца под грудью, внизу груди, пациенту необходимо немедленно обратиться к врачу, поскольку чаще всего такие признаки свидетельствуют о серьезных, порой угрожающих жизни состояниях. Крайне редко локализация мышечных болей под грудью касается миофасциального синдрома.
Основные признаки торакалгии, включая симптомы боли в мышцах груди:
- Болевое ощущение, локализованное справа или слева в груди. Боль носит постоянный характер, ощущается как опоясывающая, простреливающая, приступообразная. Боль может распространяться по направлению межреберных нервных окончаний, зависит от многих видов движения – поворотов, наклонов, кашля, чихания, дыхания.
- Боль жгучего характера, сопровождающаяся онемением, иррадиирующая в область лопатки, в сердце, реже – в поясницу. Ощущение жжения может распространяться по направлению нервных ветвей. Часто такой симптом характерен для межреберной невралгии.
- Боль, связанная с мышцами плечевого пояса, мышцами-разгибателями спины, мышцами лопатки. Такой симптом не связан со сдавливанием или компрессией нерва, скорее он обусловлен гипертонусом мышечной ткани, спровоцированным перенапряжением как динамическим, так и статическим. Боль ощущается как нарастающая, ноющая, усиливается при нагрузке на поврежденную растяжением мышцу (повороты, наклоны, подъем тяжести).
- Истинную торакалгию необходимо дифференцировать с межреберной невралгией, что является частой диагностической проблемой. Кроме того, симптомы боли в груди очень схожи с болевыми признаками других синдромов – цервикалгии (боль в шее) и торакобрахиалгии (боль в плече, руке).
- Межреберная невралгия характерна острой, пронзающей болью, чаще всего локализованной в передней зоне груди.
- Торакобрахиалгия характерна иррадиирующими в руку болями.
- Цервикалгия специфична началом болевого симптома непосредственно в шее, если боль растекается в грудную зону, ее характеризуют как цервикоторакалгия.
Для определения точного синдрома при скелетно-мышечных грудинных болей пользуются такой схемой:
Зона локализации триггерных точек, определяется пальпацией
Боль ощущается в глубине, в загрудинном пространстве
Межреберные мышцы (зона II III-го ребра), а также реберно-грудинные сочленения, чаще слева
Боль постоянного, ноющего характера, симптом зависит от многих движений – поворотов, наклонов, от кашля, чихания
Зона мечевидного отростка
Боль, которая зависит от положения тела. Усиливается в сгибании и разгибании тела, в приседании, положении тела – полусидя, зависит от обильной пищи (большого объема)
Передний реберный синдром
Зона VIII-X-го ребра, область края хряща
Сильная, острая боль внизу груди, в прекардиальной зоне, усиливается в движении, при поворотах
Зона II-III-го реберного сочленения, пальпируется гипертрофированный хрящ
Боль длительная, ноющая, не стихает в покое, в области уплотненных хрящей
Миофасциальный синдром – это наиболее распространенная причина болевого симптома в области груди, не связанного с вертеброгенной патологией.
Миофасциальные дисфункции отличаются хроническим течением, могут локализоваться в различных зонах, но редко мигрируют за пределы определенных диагностических триггерных точек. Именно такие точки являются патогномоничными критериями, определяющими МФБС – миофасциальный болевой синдром. При пальпации в триггерных зонах выявляется болезненное уплотнение, мышечный тяж размером от 2- до 5-6 миллиметров. Если на болевую точку оказывается механическое давление как с внешней стороны, так и из-за движений тела, боль усиливается и может отражаться в близлежащие мягкие ткани. Характерные признаки МФБС, определяющие симптом – болят мышцы груди:
- Симптом отражения — «прыжка», когда при надавливании на уплотненную мышцу боль усиливается и нарастает.
- Боль может усиливаться спонтанно при нагрузке на пораженную мышцу (активная триггерная точка) при нагрузке, надавливании.
- Ощущение скованности, ноющих болей характерно для латентных триггерных точек. Болевой симптом ограничивает объем движения мышцы груди.
- Боль при МФБС часто угнетает функцию мышцы, провоцирует ее слабость.
- Миофасциальная боль может сопровождаться нейроваскуляторными симптомами, характерными для компрессионных синдромов, если между триггерными точками располагается нерв, сосудисто-нервный пучок.
Причины, по которым развивается МФБС и болят мышцы груди, могут быть такими:
- Острая перегрузка мышцы, растяжение, обусловленное физической нагрузкой.
- Статичная поза, длительное сохранение антифизиологического положения тела.
- Переохлаждение.
- Врожденная анатомическая скелетная аномалия (асимметрия таза, разная длина ног, асимметрия строения ребер и так далее).
- Метаболические нарушения.
- Вирусные, инфекционные заболевания, при которых МФБС является вторичным синдромом.
- Редко – психогенные факторы (депрессия, фобии).
Следует отметить, что наиболее распространена жалоба «болят мышцы груди» у тех, кто начинает заниматься спортом, тренировками, особенно это касается силовых видов – бодибилдинга, то есть физической перегрузкой позвоночного столба и окружающих его мышц. К сожалению остальные причины болевого симптома в груди часто остаются недиагностированными своевременно, боль становится хронической, неспецифичной, что затрудняет выявление истинной причины и назначение адекватного лечения.
Боль в мышечной ткани груди может свидетельствовать о разных заболеваниях, в том числе об угрожающих жизни состояниях. Поэтому диагностика боли в мышцах груди должна быть не только своевременной, но и максимально дифференциальной, точной, что довольно непросто, учитывая полисимптомность и вариативность ощущений такого характера. По статистике скелетно-мышечные боли в груди являются результатом таких патологий:
- Кардиалгия – 18-22%.
- Остеохондроз и другие вертеброгенные патологии – 20-25%.
- Заболевания пищеварительной системы – 22%.
- Истинные доброкачественные мышечные заболевания, чаще МФБС (миофасциальный болевой синдром) — 28-30%.
- Травмы – 2-3%.
- Психогенные факторы, депрессия – 3-8%.
Для того, что быстро дифференцировать сугубо мышечные патологии от коронарной кардиалгии и других серьезных заболеваний врач проводит и назначает следующие виды обследования:
- Сбор анамнеза, в том числе наследственного, определение объективной причины боли, ее связи с приемом пищи, неврогенным фактором, положением тела и так далее.
- Исключение или подтверждение типичных признаков стенокардии.
- Электрокардиограмма.
- Возможны пробы с применением антиангиальных препаратов.
- Выявление симптомов возможных вертебральных заболеваний. Визуально определяется деформация позвоночника, его биомеханические нарушения, с помощью пальпации выявляются мышечные зажимы в триггерных точках. Кроме того определяется ограничение движений, наличие участков гиперестезии.
- Исключение или подтверждение дегенеративных изменений в позвоночнике с помощью рентгена.
- Проведение мануального обследования мышечной ткани.
Если определяется предварительно МФБС (миофасциальный болевой синдром), по локализации боли можно определить пораженную мышцу и составить более точную терапевтическую стратегию.
Передняя часть грудной клетки
Большая, малая, лестничная, грудинно-подключичная, грудинно-ключичная (сосцевидная) мышцы
Задняя зона грудины, верхняя часть
Трапециевидная, а также поднимающая лопатку мышцы
Средняя часть груди, середина
Ромбовидная мышца и широчайшая мышц спины, задняя верхняя зубчатая мышца, а также передняя зубчатая и трапециевидная мышцы
Задняя поверхность груди, нижняя зона
Подвздошно-реберная и задняя нижняя зубчатая мышцы
Кроме того, диагностика боли в мышцах груди учитывает такие состояния и признаки:
- Связь боли с положением и позой тела больного, а также с движениями рук.
- Отсутствие или наличие рентгенологических признаков вертеброгенного синдрома, или же мышечно-тонических проявлений.
- Наличие сопутствующей симптоматики, в том числе чувства тревоги, страха.
- Отсутствие или наличие остеофиброзных участков в верхней части груди.
- Отсутствие или наличие явно выраженных отклонений на ЭКГ.
- Реакция на применение антикоагулянтов и нитроглицерина.
- Зависимость боли от массажа, биомеханической коррекции.
Обобщая, можно отметить, что опытный врач всегда помнит о так называемых «красных флажках» в процессе диагностики дорсалгии в целом и торакалгии в частности. Это позволяет быстро исключить или подтвердить серьезные патологии и начать адекватные терапевтические мероприятия.

Если выявлена вертеброгенная природа болей в мышцах груди, лечение направлено на основной, провоцирующий фактор. Боль купируется либо инъекционными блокадами с применением кортикостероидов либо назначением противовоспалительных средств в таблетированной форме, все зависит от характера боли. Стадия ремиссии предполагает иглорефлексотерапию, тракционную терапию, массаж, лечебную физкультуру.
Синдром Титце лечат с помощью согревающих процедур и мазей, содержащих НПВП. Если боль интенсивная назначается инфильтрация местными анальгезирующими препаратами, чаще – новокаином, реже кортикостероидами.
Реберно-грудинный синдром лечится блокадой межреберных нервных окончаний, далее по состоянию больного – массаж, ЛФК.
Лечение боли в мышцах груди при грудинно-ключичном синдроме (гиперостозе) заключается в применении противовоспалительных нестероидных препаратов, как в таблетированной форме, так и в виде мазей. Также показаны согревающие компрессы, физиотерапия и упражнения на укрепление мышечной ткани.
Миофасциальный синдром лечится комплексно, так как воздействовать необходимо на все многочисленные звенья процесса. Назначаются обезболивающие средства, препараты НПВП, антидепрессанты, миелорелаксанты, массаж и растяжение пораженных мышц, тепловые процедуры, электростимуляция и даже инъекции ботулотоксина. Эффективны местные аппликации с димексидом и лидокаином, постизометрическая релаксация, мануальная щадящая терапия.
В целом лечение боли в мышцах груди – это грамотное сочетание медикаментозной терапии и немедикаментозных методов, позволяющее не только купировать болевой симптом, но и значительно снизить риск рецидивов синдрома.
На сегодняшний день, к сожалению, не существует специальных, общепринятых рекомендаций для предотвращения боли в мышцах груди. Это связано с полисимптоматикой и разнообразием причин, провоцирующим болевой синдром.
Очевидно, что правила, позволяющих избежать травматизации, болезней в течение жизни, касаются соблюдения норм здорового образа жизни. Однако даже те, кто постоянно заботится о своем здоровье, не застрахован от тех или иных болевых ощущений в мышцах тела, в том числе в области груди. Тем не менее, учитывая, что большая часть факторов, провоцирующих миалгию, связаны с дегенерацией позвоночника и перенапряжением, растяжением мышц, можно предложить такие советы:
- Необходимо вести активный образ жизни с учетом тотальной гиподинамии, свойственной нашему веку высоких технологий. Сидячий, малоподвижный образ жизни – верный путь к развитию всех видов остеохондроза, соответственно и к болям в мышцах.
- Если боли в мышцах груди диагностированы, установлена причина и пройдено лечение, необходимо в дальнейшем соблюдать все врачебные рекомендации для исключения возможности рецидивов.
- Учитывая тесную связь миалгии и состояния респираторной, пищеварительной системы, следует придерживаться правил здорового питания, отказаться от вредных привычек – злоупотребления алкоголем, курения.
- В занятиях спортом следует соблюдать правило разумного распределения нагрузки и соотношения собственных возможностей с поставленной спортивной задачей.
- Учитывая тесную взаимосвязь всех видов миалгии с состоянием нервной системы и тем, что около 15% ее причин обусловлены психогенными факторами, необходимо не только беречь нервы, но регулярно заниматься аутогенной тренировкой, знать и выполнять антистрессовые, релаксационные упражнения.
- При первых тревожных болевых ощущениях следует обращаться к врачу, обследоваться, так как порой именно своевременная диагностика и лечение помогают избежать не только развития болевого симптома, но и серьезных, угрожающих жизни состояний.
Боли в мышцах груди не являются специфическим симптомом, указывающим на конкретную проблему, заболевание, поэтому самолечение может лишь перевести острый характер боли в хронический. Постоянный дискомфорт в области груди мешает полноценной работе, снижает качество жизни, в то время как вовремя вылеченное заболевание помогает в полной мере ощутить все преимущества выздоровления, то есть возвращенного здоровья.
источник
Боль в молочной железе (масталгия) встречается часто, в основном у женщин в возрасте от 30 до 50 лет.
Боль чаще возникает в верхне-наружной части молочных желез, может отдавать в подмышки или руки. В большинстве случаев грудь болит умеренно, реже неприятные ощущения достигают средней или высокой интенсивности, лишают покоя, становятся причиной тревоги и стресса. Это во многом связано со страхом тяжелой болезни. Хотя сама по себе боль в левой или правой груди не является симптомом рака молочной железы и не увеличивает риск его развития.
В зависимости от времени возникновения, боль в молочной железе бывает:
- циклическая, когда болит грудь перед месячными или во время менструации;
- нециклическая, когда боль не связана с менструальным циклом.
Чтобы определить, почему болят молочные железы, полезно вести дневник, в котором вы сможете отслеживать все изменения в грудных железах на протяжении менструального цикла. В дневнике или на календаре необходимо отмечать дни, когда боль появляется и когда исчезает, какова её интенсивность, и с чем она связана. Этот дневник вы сможете при необходимости показать врачу, что облегчит диагностику.
Причиной циклической боли в молочных железах считают изменение гормонального фона женщины перед наступлением очередных месячных. Боль появляется примерно в одно и то же время каждый месяц, как правило, за 1-3 дня до начала менструации и проходит с её окончанием. Интенсивность боли может меняться. У женщин после менопаузы, принимающих заместительную гормональную терапию, тоже возможны циклические боли в молочных железах. Циклическая боль в груди не является симптомом болезни.
Причину нециклической боли в молочных железах определить удается не всегда. Боль в левой или правой груди может возникать при следующих заболеваниях:
- мастит — воспаление молочной железы, чаще встречается у кормящих женщин;
- уплотнения в молочной железе — существуют различные типы доброкачественных (нераковых) уплотнений, некоторые из которых могут вызывать боль;
- абсцесс молочной железы — болезненное гнойное образование в тканях молочной железы.
Причиной нециклической боли в молочной железе также может быть травма, например, растяжение мышцы грудной клетки или ушиб молочной железы. В редких случаях масталгия может быть вызвана лекарственными препаратами, например, некоторыми типами противогрибковых средств, антидепрессантов или антипсихотиков.
Если болит грудь перед месячными (циклическая масталгия), облегчить состояние обычно помогают немедикаментозные методы лечения, реже — обезболивающие лекарственные препараты. Если у боли в груди есть более серьезные причины, врач может назначить особую лекарственную терапию.
В 30% случаев циклическая боль в груди проходит сама по себе в течение 3 менструальных циклов. У некоторых женщин она периодически появляется и исчезает на протяжении нескольких лет. Зная, что неприятные ощущения в молочных железах не опасны для здоровья, проще с ними справляться.
Если болит грудная железа циклически, облегчение может дать использование удобного бюстгальтера, подходящего по размеру. Его нужно носить на протяжении всего дня. На ночь тоже рекомендуется одевать нижнее белье, однако для сна нужно выбрать бюстгальтер со слабой поддержкой. Во время тренировок и активного времяпрепровождения желательно пользоваться спортивным бюстгальтером.
При необходимости можно принять обезболивающее, например, ибупрофен или парацетамол. Можно также использовать препараты, содержащие нестероидные противовоспалительные средства (НПВС), местного действия в виде гелей или мазей, например: индометациновая мазь, диклофенак гель. Следуйте указаниям производителя и убедитесь, что лекарство вам подходит. Например, НПВС местного действия нельзя наносить на поврежденную кожу.
Некоторые специалисты полагают, что боль в груди можно облегчить, внеся изменения в привычный образ жизни:
- сократить потребление кофеина, который содержится в чае, кофе и кока-коле;
- сократить потребление насыщенных жиров, которые содержится в масле, чипсах и жареной пище;
- отказаться от курения (если вы курите).
Иногда для облегчения циклической боли в груди женщины прибегают к альтернативной медицине, например, иглоукалыванию или рефлексотерапии, однако эффективность этих методов пока научно не доказана. Если причиной масталгии является мастит, абсцесс или другое инфекционное заболевание, то назначение антибиотиков и хирургическое лечение быстро приносят облегчение.
Лекарственное лечение чаще требуется при нециклических болях в молочных железах, связанных с различными доброкачественными заболеваниями, но изредка назначаются и в тех случаях, когда грудь болит перед месячными. Например, врач может назначить вам даназол, тамоксифен или гозерелин.
Эти средства регулируют гормональный баланс в организме и могут уменьшать неприятные ощущения в молочных железах. Однако помимо положительного эффекта они имеют выраженные побочные действия, например, такие, как чрезмерный рост волос на теле и необратимое снижение тембра голоса. Некоторые подобные средства используют в лечении опухолей молочных желез, однако врачи иногда рекомендуют их и для избавления от боли в груди.
Даназол — это препарат для лечения сильной боли, вызванной фиброзно-кистозной мастопатией, заболеванием, при котором в молочной железе образуются доброкачественные (нераковые) уплотнения. Побочные действия:
Тамоксифен — это препарат для лечения рака молочной железы, но его также могут назначать при боли в груди. Побочные действия:
- кровотечение или выделения из влагалища;
- приливы жара;
- повышение риска развития рака матки (рака эндометрия);
- повышение риска тромбоэмболии — когда в венах образуются тромбы (тромбоз), что может привести к закупорке сосуда.
Гозерелин — это препарат для лечения рака молочной железы, но его также могут назначить при боли в груди. Побочные действия:
- сухость влагалища;
- приливы жара;
- потеря полового влечения;
- депрессия.
Обратитесь к врачу, если обнаружите какие-либо из следующих изменений груди:
- появление комочка или уплотнения в грудной железе;
- выделения из соска;
- появление комочка или припухлости подмышкой;
- изменение размера или формы одной или обеих молочных желез;
- появление ямочек или другая деформация груди;
- сыпь на соске или вокруг него;
- изменение внешнего вида соска, например, он становится впалым;
- боль в груди или подмышкой, не связанная с месячными;
- любые признаки инфекции в молочной железе, например, отек, покраснение
или жар в груди или повышение температуры тела.
Также необходимо обратиться к врачу при любых признаках беременности, например, задержке месячных.
Если боль в груди сопровождается другими симптомами или не проходит в течение всего менструального цикла (не только во время месячного кровотечения), возможно, это не циклическая боль в груди. Для определения ее причины обратитесь к врачу.
Если болит грудная железа, найдите хорошего гинеколога, который займется диагностикой и, при необходимости, лечением вашего состояния. В сложных случаях для более детального обследования вас могут направить к врачу-маммологу, которого можно найти с помощью сервиса НаПоправку.
источник
Боль в груди всегда очень настораживает. Первое, что приходит на ум, — инфаркт или раковая опухоль. Однако человеческий организм устроен сложно, сигнал не всегда поступает из нездорового органа. К примеру, боль в молочной железе при остеохондрозе грудного отдела позвоночника возникает довольно часто. Современное диагностическое оборудование позволяет поставить диагноз за несколько минут.
Но даже если обследование развеяло страшные опасения, это не повод игнорировать своё состояние. Остеохондроз — тоже небезобидное заболевание. Недаром восточные целители называют позвоночник «древом жизни». Любые нарушения его работы скажутся на здоровье. Как возникает патология, и к каким последствиям может привести, а также может ли от остеохондроза заболеть молочная железа — ответы на эти вопросы можно узнать дальше.
Грудной отдел позвоночника остеохондроз поражает реже, чем шейный или поясничный. Этому способствует само строение человеческого тела. Если использовать инженерную терминологию, ребра делают «конструкцию» более жесткой. Грудной отдел позвоночника не так подвижен, как шейный или поясничный. Позвонки не так нагружены, а значит, диски между ними меньше изнашиваются.
Основной причиной грудного остеохондроза является сколиоз, то есть искривление позвоночника. Предпосылки к развитию недуга возникают еще в подростковом возрасте. У многих школьников старших классов при осмотре хирурги обнаруживают деформацию позвоночного столба. На этом этапе врач рекомендует особое внимание уделить укреплению мышц спины. Если не предпринимать никаких мер, небольшая деформация перейдет в серьезную патологию. Сколиоз частая, но не единственная причина остеохондроза. Заболевание вызывают:
- нарушения кровообращения,
- травмы,
- высокие физические нагрузки,
- вредные привычки (переедание, алкоголизм, курение).

Основные симптомы остеохондроза грудного отдела позвоночника:
- боль в районе ребер, усиливающаяся при вдохе;
- жжение в верхней части груди;
- онемение верхних конечностей,
- боли в ЖКТ, затрудненное глотание;
- ограничение подвижности в поясничной области и плечевом суставе;
- дискомфорт в правом подреберье;
- мышечные судороги в районе живота или икрах;
- болезненность в районе молочной железы.
Пациенты отмечают, что неприятные ощущения усиливаются по ночам. Тянущие и ноющие боли под левой лопаткой многие ошибочно принимают за начало изменений в работе сердца. От женщин врачам часто приходится слышать жалобы на то, что болит молочная железа. При пальпации ощущается болезненность у основания груди. Опытный специалист сразу обратит внимание на симптомы сколиоза: разницу в тонусе вертебральных мышц по обе стороны позвоночника.
При остеохондрозе грудного отдела принято выделять два вертебральных типа: дорсалгия и дорсаго. Первый синдром проявляется у людей молодых, до 30 лет. Он характеризуется слабыми ноющими болями в области молочной железы и верхнем отделе позвоночника у женщин или в спине и груди у мужчин. Болезненность может сохраняться до нескольких недель.
Для дорсаго характерна сильная боль, возникающая без видимой причины. Этот вертебральный синдром распространен у возрастных пациентов и людей, ведущие малоподвижный образ жизни. При визите к специалисту, человек жалуется на резкую боль, которая усиливается на вдохе. Она может отдавать под левую лопатку, в грудь и бока.

При кажущейся безобидности, это коварный недуг. Человек, болеющий остеохондрозом, рискует лишиться трудоспособности на длительное время. Более того, патологии позвоночника влекут за собой необратимые изменения в работе внутренних органов. Особенно пагубно влияет нарушение кровоснабжения грудного отдела на работу желудка и кишечника. Для мужчин болезнь чревата ранней импотенцией. На II–III стадии начинается образование остеофитов (костных разрастаний). Этот процесс носит название спондилез. На IV стадии заболевания может произойти смещение последней пары ребер. Грудной остеохондроз часто провоцирует развитие патологий других отделов позвоночника.
Женщины обращаются к маммологу по поводу жжения в груди, ощущения дискомфорта. Многие даже не предполагают, что это остеохондроз, отдающий болями в молочной железе. Такие симптомы свойственны для клинической картины данного недуга, поскольку обе области объединены межреберными нервными волокнами. Если с одной стороны происходит защемление, импульс может передаваться на противоположный участок.

- Возникновение и усиление при резком вставании, поворотах корпуса, наклонах.
- Ощущение затекших мышц после долгого лежания или сидения.
- Прострелы после чихания, кашля, физической нагрузки.
- Боль локализуется вдоль ребер, имеет характер тупой или ноющий, а также в виде прострелов.
- Наблюдается онемение кончиков пальцев, отечность кистей.
Для пациентов с диагнозом остеохондроз характерно нарушение подвижности, деформации позвоночного столба и грудной клетки. При выраженном корешковом синдроме возникает внезапная мышечная слабость. Присутствие данных симптомов является поводом для обращения к неврологу. Однако недостаточно подтвердить диагноз остеохондроз, необходимо еще исключить развитие опасных для женского здоровья недугов. Визуальный осмотр молочной железы можно провести самостоятельно. Насторожить должны такие симптомы, как:
- увеличение лимфоузлов,
- изменение цвета и формы соска,
- выделения бурого цвета,
- уплотнения округлой формы.
Проводить обследование, определять диагноз и терапию должен только врач. Если появились боли, не нужно заниматься самолечением, пробуя на себе «бабушкины средства». Не стоит забывать, что любое заболевание проще вылечить в самом начале.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боль в молочных железах довольно часто беспокоит женщин. Она сопровождается чувством тяжести, ощущением распирания в груди, набуханием и сильной чувствительностью сосков. Не всегда боль обозначает наличие у женщины маммологического или онкологического заболевания. Тем не менее, лучше позаботиться о здоровье и выяснить причину возникновения болезненных ощущений.
- Цикличную боль.
- Нецикличную боль.
Циклическая боль чаще всего возникает перед менструацией и является следствием гормональной перестройки женского организма.
Нецикличную боль связывают с ранее полученными травмами, ушибами грудной клетки; а также с межреберной невралгией. Невралгическая боль иррадиирует в область груди, и поэтому женщине кажется, что болит именно грудь.
- Острая.
- Тупая.
- Стреляющая.
- Режущая.
- Колющая.
- Пульсирующая.
- Жгучая.
- Ноюще-тянущая.
Наиболее часты жалобы женщин на острую, жгучую, колющую и ноюще-тянущую боль.
Часто у женщин, находящихся в репродуктивном периоде, перед менструацией возникают цикличные боли, имеющие острый характер. Такое состояние находится в пределах физиологической нормы и не является патологией.
Если же по объективным признакам ясно, что острая боль к менструации не имеет отношения (в случае, когда женщина уже вышла из репродуктивного периода; или же когда боль возникает вне менструального периода) – лучше обратиться к маммологу за консультацией.

Возникает приступообразно, локализована в части грудной железы. Интенсивность постоянно меняется.
Такая боль опасна тем, что действие ее постоянное, интенсивность несильная; к ней можно привыкнуть и не придавать ей значение. Привычка терпеть такую боль означает, что женщина не обратится к врачу или же обратится очень нескоро. В случае, когда боль является симптомом некоего заболевания – позднее обращение к врачу всегда приводит к затруднению диагностики и лечения.
- Межреберная невралгия.
- Мастопатия.
- Фиброаденома грудных желез.
- Мастит.
- Абсцесс молочной железы.
- Рак груди.
Межреберная невралгия не связана непосредственно с молочными железами. Приступы острой (изредка ноющей) боли в области грудных желез в данном случае не означает болезнь. Невралгия (дословно переводится как «боль в нерве») развивается из-за нарушения чувствительности некоторых нервных волокон. Боль «растекается» по ходу ствола и ветвей нерва, а поскольку нервные окончания находятся в теле повсюду, то этим и объясняется тот факт, что при невралгии может болеть и спина, и поясница, и грудные железы.
Невралгическая боль в области грудных желез возникает приступообразно, очень интенсивна, усиливается при ходьбе, глубоких вдыханиях и выдыханиях, при нажатии на грудь.
Мастопатия является доброкачественным заболеванием грудных желез. Проявляется разрастанием тканей желез, болью в груди, выделениями из соска. Мастопатия всегда поражает обе груди. При мастопатии боль в молочных железах имеет обычно тупой ноющий характер. Ощущается тяжесть в груди, в редких случаях увеличиваются лимфоузлы подмышечной впадины. Кстати, у 15% женщин, болеющих мастопатией – болевых ощущений нет. Так что, исходя из только одного симптома – боли в груди – нельзя делать выводы и сразу ставить диагноз «мастопатия». Мастопатия в некоторых случаях может перерождаться в раковую опухоль.
Фиброаденома молочной железы – это опухолевидное капсулированное образование, имеющие четкий контур. На ощупь грудь становится уплотненной, болезненной, из сосков может выделяться непонятная субстанция. Женщинам среднего и старшего возраста показано хирургическое вмешательство для удаления фиброаденомы. Поскольку фиброаденома обычно является доброкачественным образованием, то она не нарушает всю структуру ткани молочной железы. В исключительно редких случаях фиброаденома может переходить в саркому (рак).

Иногда мастит путают с мастопатией, на самом деле это два разных заболевания. Мастит менее опасен, по сравнению с мастопатией – его легче диагностировать и вылечить.
Абсцесс молочной железы – достаточно редкое осложнение мастита, переходящее в самостоятельную форму заболевания. При абсцессе скапливается гной в полостях молочной железы. Сопровождается сильной болью, воспалительным процессом. Чтобы излечить женщину, проводится хирургическое вскрытие полостей с гноем.
Причины болей в груди у женщины различны, а потому при их появлении необходимо обращаться к врачам разных специальностей, в сферу компетенции которых входит диагностика и лечение подозреваемого в конкретном случае заболевания. Чтобы понять, к какому врачу нужно обращаться в каждом случае, следует оценить сопутствующие боли симптомы, так как именно их совокупность и позволяет заподозрить имеющееся заболевание. Рассмотрим, к врачам каких специальностей необходимо обращаться женщинам при болях в груди.
Если женщину беспокоят периодические приступы сильной интенсивной боли, усиливающиеся при ходьбе, нажатии на грудь или глубоком вдохе-выдохе, то подозревается межреберная невралгия, и в таком случае необходимо обращаться к врачу-неврологу (записаться).

Если у женщины в молочной железе прощупывается плотное шаровидной малоболезненное уплотнение, которое провоцирует ощущение распирания или боли в груди перед менструацией, а также сочетается с выделением из сосков непонятной субстанции, то подозревается фиброаденома, и в таком случае необходимо обращаться к врачу-онкологу (записаться) или маммологу.
Если у женщины во время грудного вскармливания появились сильные распирающие боли в груди в сочетании с набуханием, уплотнением и покраснением молочной железы, повышенной температурой тела и ознобом, то подозревается мастит, и в таком случае необходимо обращаться к врачу-маммологу или хирургу (записаться).
Если же у женщины в любом возрасте появляются сильные боли, покраснение и отек груди в сочетании с гнойными выделениями из соска, высокой температурой тела и ознобом, то подозревается абсцесс молочной железы, и в таком случае необходимо обращаться к врачу-хирургу. Если женщина проживает в крупном городе, то можно также обращаться к маммологу-хирургу.
Если у женщины любого возраста появляются боли в груди любого характера и при этом изменяется форма молочной железы, кожа на ней становится морщинистой, сосок втянутым, прощупываются узелки и уплотнения в груди, имеются выделения из соска, а подмышечные и надключичные лимфатические узлы увеличены, то подозревается рак груди, и в таком случае необходимо обращаться к маммологу.
- Не рожавшие вообще, или родившие одного ребенка.
- В анамнезе имеющие предрасположенность к раку по материнской линии.
- Не кормившие грудью, или кормившие короткий период времени.
- Неоднократно делавшие аборт.
- Не живущие регулярно половой жизнью.
- Эмоционально неустойчивые, подверженные стрессу, тревожные.
- Жительницы экологически неблагополучных районов.
- Страдающие ожирением; болеющие сахарным диабетом, заболеваниями печени, желчного пузыря и щитовидной железы.
- Употребляющие алкоголь и курящие.
- Перенесшие травмы грудных желез.
Употребление алкогольных напитков и курение не являются прямыми причинами развития заболеваний груди, это косвенные факторы. То же самое относится и к неблагополучной экологической среде.
- Клиническое обследование.
- Рентгеновская маммография.
- УЗИ.
- Дуктография.
- Пункционная биопсия.
- Пневмокистография.
Клиническое обследование врач начинает со сбора необходимых данных (так называемый анамнез). Врачу-маммологу для всестороннего понимания ситуации необходима следующая информация:
- о перенесенных болезнях;
- о перенесенных операциях;
- о менархе (то есть о времени начала первого менструального кровотечения), о регулярности менструаций;
- о количестве беременностей и абортов;
- о количестве родов.
Клиническое обследование также включает в себя осмотр и ручное исследование груди, при этом изучаются степень формирования желез, размеры желез, форма, состояние кожных покровов и соска, наличие на коже рубцов. Проводится пальпация лимфоузлов на наличие припухлости. Если при осмотре обнаруживаются уплотненные узловые образования в ткани железы – то обязательно определяют их плотность, подвижность, размер.
Рентгеновская маммография – это один из основных методов объективного оценивания состояния грудных желез. Рентген позволяет выявить наличие функциональных изменений на первых стадиях болезни. Многие женщины боятся этой процедуры, считая, что получают сильную дозу облучения. На самом же деле доказано, что доза рентген-облучения весьма несущественна, поэтому проводить профилактическую маммографию раз в два года не представляет никакой опасности.
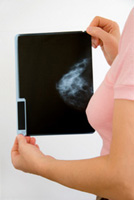
Маммографию желательно проходить раз в два года, в старшем возрасте – ежегодно.
В разделе выше перечислены инструментальные методы обследования, которые применяются при возникновении болей в молочной железе с целью постановки диагноза. Однако, помимо инструментальных методов, применяются и лабораторные анализы. Кроме того, в каждом конкретном случае назначаются и применяются не все диагностические методики, а только некоторые, те, которые наиболее информативны при подозреваемом заболевании. Это означает, что врач в каждом случае выбирает и назначает те обследования, которые позволят ему поставить диагноз наиболее точно и в короткий срок. Выбор перечня исследований в каждом случае осуществляется в зависимости от совокупности имеющихся у женщины симптомов, так как именно они позволяют заподозрить то или иное заболевание. Рассмотрим, какие методы диагностики может назначить врач при подозрении на то или иное заболевание, проявляющееся болями в груди.
- Общий анализ крови (записаться);
- Рентген позвоночника (записаться) и грудной клетки (записаться);
- Магнитно-резонансная томография позвоночника (записаться);
- Спондилограмма;
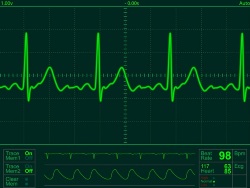
- Электрокардиография (ЭКГ) (записаться).
Общий анализ крови назначается практически всегда, так как он необходим для оценки общего состояния организма. Также для выяснения причины невралгии врач в первую очередь всегда назначает рентген (записаться), а при наличии технической возможности – и томографию. Спондилография назначается редко, только в качестве дополнительного метода обследования, когда имеются подозрения на дистрофические изменения в позвоночном столбе. А электрокардиограмма назначается только в том случае, если, помимо болей в груди, женщину также беспокоят боли в области сердца. В таком случае электрокардиограмма необходима для того, чтобы понять, обусловлены боли в области сердца невралгией или же связаны с патологией этого жизненно-важного органа.
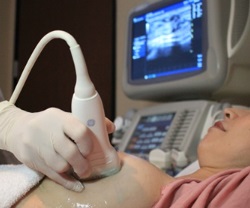
Когда у женщины в обеих грудях практически постоянно имеются тупые ноющие боли, сочетающиеся с выделениями из сосков, ощущением тяжести в груди и иногда увеличением лимфатических узлов в подмышечной впадине – врач подозревает мастопатию и в таком случае, в первую очередь, производит пальпацию (прощупывание) молочных желез и назначает маммографию (записаться) в первой половине менструального цикла. Дополнительно к маммографии часто назначается УЗИ (записаться), так как эти две методики инструментального обследования позволяют с высокой информативностью и точностью диагностировать мастопатии у женщин. Если по результатам УЗИ или маммографии было выявлено узловое образование, то назначается биопсия (записаться) с последующим гистологическим исследованием с целью выявления возможного рака. Как правило, другие исследования для подтверждения диагноза мастопатии, помимо УЗИ и маммографии, не назначаются, так как в подобных случаях они дают мало дополнительной информации. Но все же иногда, чаще с целью изучения патологии, врач может и при выявленной по УЗИ и маммографии мастопатии назначить томографию и дуктографию (записаться).
После выявления мастопатии с целью уточнения причин данного заболевания врач назначает кольпоскопию (записаться) для оценки суммарного гормонального фона, а также определение в крови концентрации прогестерона (записаться), эстрогенов, фолликулостимулирующего, лютеинизирующего гормонов, гормонов щитовидной железы (записаться), тиреотропного гормона (записаться), гормонов надпочечников (записаться). Также для оценки состояния эндокринных органов назначаются УЗИ щитовидной железы (записаться), надпочечников (записаться), печени (записаться), поджелудочной железы (записаться), рентгенография турецкого седла, компьютерная томография гипофиза. Для выявления возможных патологий обмена веществ производят биохимический анализ крови (записаться) и иммунограмму (записаться).
Когда в молочной железе нащупывается плотное шаровидное образование, не слишком болезненное, но сочетающееся с ощущением распирания груди перед менструациями, выделением из сосков непонятной субстанции – врач подозревает фиброаденому, и в таком случае производит пальпацию (ощупывание) груди и назначает УЗИ с забором биопсии. Биопсия необходима, чтобы исключить злокачественный характер опухоли. Других исследований при фиброаденоме не назначается, так как УЗИ и пальпации вполне достаточно для постановки диагноза.
Когда в период грудного вскармливания у женщины появляются сильные распирающие боли в груди, сочетающиеся с набуханием, уплотнением и покраснением молочной железы, повышением температуры тела и ознобом – подозревается мастит. В таком случае врач производит осмотр и назначает УЗИ. Как правило, этих простых диагностических методов вполне достаточно для постановки диагноза. В редких случаях при сомнительных результатах УЗИ берется биопсия тканей для их последующего изучения под микроскопом. Маммография при подозрении на мастит не назначается. Однако после выявления мастита, для определения микроба-возбудителя воспаления, назначается бактериологический посев молока из пораженной железы.
- Общий анализ крови;
- Общий анализ мочи;
- Бактериологический посев отделяемого из сосков;
- Цитограмма (записаться) отделяемого из сосков;
- УЗИ молочной железы (записаться);
- Маммография;
- Компьютерная томография молочной железы;
- Биопсия с гистологическим исследованием.
В первую очередь для постановки диагноза, уточнения локализации гнойника, определения состояния тканей груди врач назначает общий анализ крови, общий анализ мочи, УЗИ молочной железы и маммографию. Если результат УЗИ и маммографии сомнителен, то дополнительно назначается томография молочной железы. Для выявления возбудителя инфекционного процесса назначается и производится бактериологический посев отделяемого из сосков молочной железы. С целью отличения абсцесса от опухолей, гематом, некроза и других заболеваний молочной железы может назначаться биопсия и цитограмма отделяемого из сосков. Однако и биопсия, и цитограмма при абсцессе назначаются редко, только когда остаются сомнения по поводу того, что у женщины все же гнойник в тканях груди.
Если, помимо боли в груди, у женщины изменяется форма и размер молочной железы, кожа на ней сморщивается, сосок втягивается вовнутрь, прощупываются узелки и уплотнения в груди, имеются выделения из соска, а подмышечные и надключичные лимфатические узлы увеличены, то подозревается злокачественная опухоль. В таком случае врач назначает следующие анализы и обследования:
- Маммография;
- УЗИ молочной железы с допплерографией (записаться);
- Дуктография;
- Термография;
- Магнитно-резонансная томография молочной железы (записаться);
- Биопсия с гистологическим исследованием.
На практике чаще всего назначают маммографию, УЗИ с допплерографией и биопсию, а другие исследования не проводят, так как эти три методики вполне позволяют выявить злокачественную опухоль. Однако же, если у медицинского учреждения имеется техническая возможность, то для всесторонней оценки состояния тканей, формы, размеров и расположения опухоли производят все вышеперечисленные обследования. Также перед оперативным вмешательством для последующего контроля эффективности химиотерапии и лучевой терапии могут назначаться анализы крови на определение концентрации онкомаркеров (записаться). Главным образом определяют концентрации СА 15-3 и ТПА в крови, так как именно эти онкомаркеры наиболее специфичны для рака молочной железы. Однако, при наличии технической возможности, также могут назначаться анализы на онкомаркеры РЭА, ПК-М2, НЕ4, СА 72-4 и бета-2 микроглобулин, которые считаются дополнительными в диагностике рака молочной железы.
- Беременным женщинам.
- Кормящим грудью.
- Подросткам.
УЗИ-диагностика – самый популярный метод диагностики. УЗИ эффективно выявляет новообразования, метаморфозы в тканях молочных желез. Правда, если опухолевое образование диаметром менее 1 см, то в данном случае диагностическая эффективность несколько снижается. Поэтому чаще всего УЗИ используют не как главную методику, а как дополнительную.
Метод дуктографии позволяет выявить изменения в молочных ходах. Суть этого метода диагностики состоит в том, что контрастную субстанцию, в которую добавляют метиленовую синь, вводят тонкой иглой в расширенные молочные протоки. После этого проводится маммография в боковой и передней проекции. Благодаря введенному контрастному веществу сектор с патологическими образованиями легче визуализируется на полученном рентгенологическом снимке.
Метод пункционной биопсии часто применяют при диагностике фиброзно-кистозной мастопатии. Из пораженной ткани берутся клетки для цитологического исследования. Метод биопсии имеет высокую точность и потому часто применяется в маммологии.
Пневмокистография — проводят пункцию полости кисты и удаляют полостную жидкость, которую потом исследуют под микроскопом. Взамен вводится воздух, равный объему жидкости, эвакуированной из полости. После чего проводится маммография.
Вся процедура занимает несколько минут, к тому же безболезненна. Лечебный эффект от заполнения кист воздухом в совокупности с высокой информативностью придают пневмокистографии статус надежного и точного диагностического исследования.
Если после диагностики выяснилось, что боль не связана с функциональными нарушениями в молочных железах, то проводится симптоматическое лечение. Например, при повышенном уровне пролактина назначаются антипролактиновые препараты, которые подавляют секрецию гипофизом этого гормона. Но поскольку гормональная терапия может сбить регулярный цикл менструаций и имеет сильные побочные действия, то ее применяют редко.
Гораздо чаще для лечения применяется фитотерапия, витаминная терапия, пищевые добавки. Специальная диета, предусматривающая снижение или абсолютный отказ от употребления шоколадок, кока-колы, кофе, алкоголя, — хорошо регулирует баланс стероидных гормонов.
Иногда при болях в грудных железах врачи советуют принимать пиридоксин (витамин B6) и тиамин (B1). Некоторые биологически активные добавки, например масло примулы вечерней также помогают снимать болевые симптомы.
Если же диагностика выявила в молочных железах патологические изменения, то лечение проводится консервативное и/или оперативное.
Консервативное лечение подразумевает назначение широкого спектра медикаментозных препаратов:
- Витаминотерапия (в особенности важно назначение витаминов E, A, C, B).
- Препараты, нормализующие секрецию половых гормонов.
- Седативные средства, антистрессовая терапия.
- Энзимотерапия (лечение ферментами, которые регулируют процессы обмена веществ).
Оперативное лечение зависит от специфики конкретной болезни. В подавляющем большинстве случаев, проводится удаление пораженных участков, вырезка опухолевидных образований. После операции назначают обезболивающие, имунномодулирующие, и противоопухолевые препараты.

Профилактикой заболеваний груди считается регулярный секс с постоянным партнером; полный отказ от аборта; вынашивание беременности, кормление грудью ребенка.
И есть еще один несложный способ уменьшить боль в молочных железах – сменить бюстгальтер. Нельзя носить тесный, неудобной формы бюстгальтер, ведь его основная функция – поддерживать грудные железы, а не сдавливать их и создавать компрессию.
источник



