Набухание груди и болевые ощущения – самая частая причина обращения к доктору. К сожалению, статистика неумолима, и все больше женщин старшего поколения сталкиваются с такими проявлениями. Иногда этому сопутствует страшная болезнь, а иногда – обычные гормональные изменения в организме. Но и молодые женщины детородного возраста – не исключение. В силу некоторых причин и они становятся мишенью для этого недуга. Как разобраться в ситуации, чем вызваны боли в груди, и когда нужно обратиться к специалисту?
Чтобы понять, когда боль считается нормой, а когда — патологией, нужно рассмотреть, в каких случаях может возникнуть дискомфорт.
Состояние грудных желез находится в прямой зависимости от вырабатываемых гормонов в половой и щитовидной железах, гипоталамусе. Незначительное их набухание в менструальный период – это, во многих случаях, нормальное состояние, хотя, иногда может свидетельствовать о развитии нежелательных болезней.
Перед наступлением месячного цикла у женщин грудь готовится к возможной беременности, лактации. Млечные протоки разрастаются, из-за этого объем груди увеличивается, появляются болезненные симптомы. Если эти проявления не исчезают после окончания цикла, а также прощупываются некоторые уплотнения, это может свидетельствовать о возникновении патологий.
Многие дамы интересуются вопросом: почему набухают и болят молочные железы. Более половины женщин детородного возраста испытывают определенный дискомфорт в предменструальный период. Но, чаще всего женщины отмечают, что грудь болит и набухает во второй половине менструального цикла, причем боли чувствуются в обеих молочных железах. В таких случаях отмечается ухудшение работоспособности и самочувствия. Если интенсивность болей увеличивается с каждым разом, следует подумать о посещении врача и пройти соответствующее обследование.
По окончании цикла неприятные ощущения, как правило, исчезают. Если этого не произошло, целесообразно провести тест на беременность. Отрицательный тест свидетельствует об ее отсутствии. Набухание и чувствительность груди – это один из косвенных признаков беременности, если отмечается задержка, наблюдается подавленное состояние, головные боли, лучше посетить врача.
На наличие серьезных заболеваний могут указывать выделения из сосков, уплотнения в ткани груди и другие подобные симптомы.
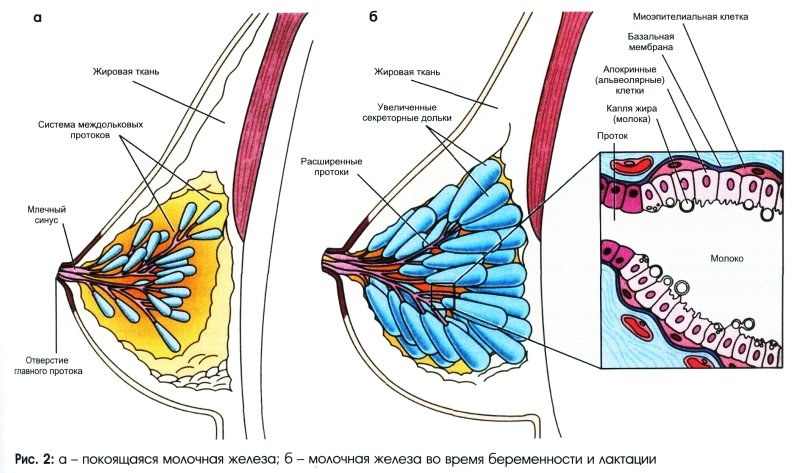
На протяжении всей беременности, а также после родов у женщины наблюдается увеличение объема груди. Это естественный процесс, который связан с увеличением количества гормонов, отвечающих за ее рост. Как правило, температура тела сохраняется в этот период в пределах 37 градусов.
Первый триместр знаменуется появлением неприятных ощущений в области груди, после начала кормления припухлость и боли уменьшаются, а потом и вовсе исчезают.
После зачатия женщину могут беспокоить и другие симптомы. Это боли в пояснице, незначительное повышение температуры. Но это не дает повода для беспокойства, если через несколько дней эти проявления пропадают.
Ну, а если после родов боль увеличивается и сопровождается выделением жидкости из сосков, тогда следует обратиться к врачу.
Другой физиологической причиной опухания молочных желез может быть послеродовый период и лактация. Эндокринная система подготавливает организм женщины к этому важному периоду, при этом можно заметить, что набухли грудные железы и болят соски. Но, эти симптомы впоследствии самостоятельно проходят.
В некоторых случаях, чтобы избежать тяжелых осложнений, настоятельно рекомендуется обратиться к услугам квалифицированного медицинского работника. Существует несколько заболеваний груди, которые не терпят промедления. Своевременно оказанная помощь избавит от многих проблем. Что же это за патологии, и каковы их симптомы?
Это доброкачественное образование, возникающее из-за дисбаланса женских половых гормонов. В толще желез образуются уплотнения, расположенные в хаотичном порядке. Впоследствии они разрастаются и вызывают неприятные ощущения.
- незначительной болью в сосках, обычно перед циклом;
- необычными выделениями в виде мутных капель, выступающих при надавливании;
- набуханием.
Существует два вида мастопатии: диффузная и фиброзно-кистозная. Первый случай характерен для молодых девушек. При этом железы увеличиваются равномерно. Во втором случае наблюдаются образования, различные по форме и размеру, формируются узлы и полости.
Чтобы установить диагноз, потребуется прибегнуть к ультразвуковому исследованию. Также можно провести биопсию узлового образования, чтобы исключить наличие более серьезных заболеваний груди. Для лечения данной болезни используются гормональные препараты, также прибегают к хирургическому вмешательству.
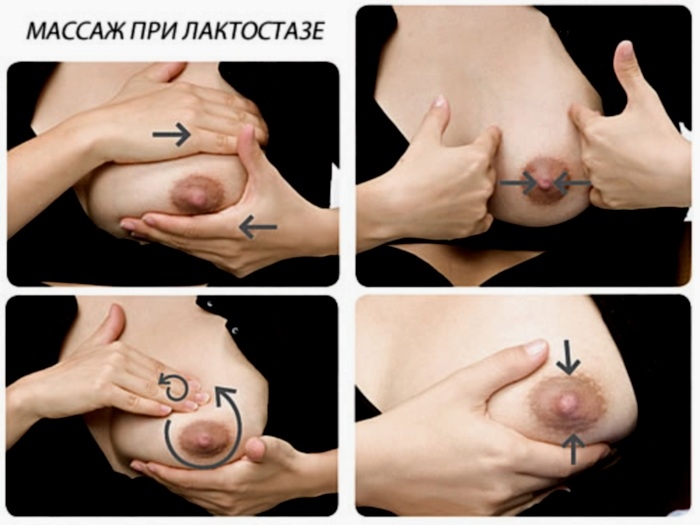
Обычно симптомы лактостаза проявляются у женщин, нарушающих режим грудного вскармливания в период лактации. Другими словами можно сказать, что застой молока или большое его количество в груди способствует растягиванию концевых отделов. В этих случаях прибегают или к кормлению, или к принудительному сцеживанию молока.
Мастит образуется вследствие застоя молока и последующего воспаления из-за воздействия болезнетворных бактерий. Они проникают внутрь тканей груди через трещины в области соска.
- повышением температуры;
- сильной болью в сосках;
- распирающей и тупой болью в груди, иногда пульсирующей;
- набуханием желез.
Если подозрения подтвердились, вскармливание грудью прекращается, обеспечивается постоянный отток с помощью молокоотсоса. Назначается медикаментозное лечение, направленное на устранение интоксикации организма. Образовавшиеся абсцессы, если такие имеются, лечатся хирургическим путем.
К сожалению, они возникают вследствие несерьезного отношения женщин к своему здоровью. Болезнь в период развития проявляется в различных внешних симптомах, приводя к серьезным последствиям.
- болями в сосках на протяжении длительного времени;
- изменением формы сосков;
- увеличением лимфоузлов в подмышечных впадинах;
- обнаруживаются узлы или уплотнения в груди;
- температура тела колеблется в пределах 37-38 градусов;
- теряется аппетит, ухудшается самочувствие, снижение массы тела.
Чтобы обезопасить себя, нужно периодически наблюдаться у маммолога, а также самостоятельно осматривать молочные железы, если набухла грудь и болят соски, а также на наличие затвердевших корочек на них или выделений.
Как правило, жидкость задерживается в области желез, это приводит к ситуациям, когда набухла и болит грудь. Употребление большого количества напитков, в состав которых входит кофеин, также пагубно сказывается на состоянии этой зоны.
Слишком тесное нижнее белье, а также ношение одежды, не соответствующей размеру, могут быть причиной возникновения болей и того, что набухли груди.
Употребление в пищу большого количества соли (более 5 грамм), а также злоупотребление жареным пагубно сказывается на состоянии всего организма.
Если при этом женщина не ведет активный образ жизни, то вскоре это приведет не только к тому, что сильно налилась грудь, но и к другим неприятным последствиям.
Причиной возникновения болей может стать климакс у женщин старше 45 лет. Гормональный всплеск и нарушение баланса приводят к появлению данных симптомов.
В случае необходимости назначаются обезболивающие препараты, женщинам рекомендуется обратить внимание на правильное питание и здоровый образ жизни.
Существует несколько способов профилактического воздействия в случае, если грудь налилась и болит. Они помогают на ранней стадии предупредить заболевание, снять отеки, успокоить и обезболить.
Лекарственные сборы можно найти в любой аптеке. Предпочесть лучше те, в которых содержится крапива, зверобой, череда, чистотел, одуванчик, мята. Семена льна и сои помогут восстановить гормональный баланс, однако предварительно лучше проконсультироваться с врачом. Помогут и капустные компрессы, которые накладываются на болевую зону, если налилась и болит молочная железа.
Эффективный способ избавиться от болевых ощущений. Можно самостоятельно изучить технику исполнения, а можно обратиться к специалисту.
Комбинация холодной и горячей воды, также как и умеренные занятия спортом способствуют улучшению кровообращения.
Но не следует слишком усердствовать: не рекомендуется использовать воду критически низкой или высокой температуры, а также — посещать изнуряющие тренировки.
Если набухли груди, причиной может быть задержка жидкости в организме, нужно позаботиться о правильном питании и употреблении мочегонных препаратов.
Эмоциональный фон очень сильно влияет на состояние всего организма. Чтобы уберечь грудь от болезней, нужно избегать стрессовых ситуаций, потрясений и волнений.
Если набухание молочной железы, а также сопутствующие симптомы не исчезают, следует обратиться за помощью к врачу. Проводится диагностика, посещается врач-маммолог и гинеколог, сдаются анализы. Исходя из полученных данных, назначается лечение.
Обследование включает в себя и следующие этапы:
- УЗИ, кроме молочных желез желательно проверить и органы малого таза.
- Маммография.
- Анализ содержания гормонов половых желез в крови.
Если состояние не запущенно, назначается массаж и прием натуральных лекарственных препаратов.
Бережное отношение к своему здоровью и своевременная помощь – гарант отличного самочувствия, активности и долгих лет жизни!
Из этого видео вы узнаете, что делаеть, чтобы облегчить боль в набухшей груди.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Боль в яичниках – одна из самых распространенных жалоб, которая звучит от женщин на приеме у гинеколога. Этот симптом может являться признаком многих заболеваний половой сферы.
Нередко боль в яичнике может восприниматься женщиной, как боль в надлобковой области, боль внизу живота, в боку, в пояснице.
Это довольно распространенный синдром. После того, как пришли очередные месячные, на месте яйцеклетки в яичнике должно сформироваться так называемое желтое тело – небольшое скопление клеток, продуцирующее гормон прогестерон. Если желтое тело сформировалось недостаточно, и прогестерон выделяется в слишком малом количестве, то происходит частичная отслойка слизистой оболочки матки. В итоге возникает боль в яичниках перед месячными.
Для такого проявления овуляторного синдрома характерны следующие признаки:
1. Отмечаются попеременные боли, возникающие то в правом, то в левом яичнике — то есть в том, где произошла овуляция.
2. Одновременно чаще всего имеют место мажущие выделения из влагалища.
Несмотря на то, что это безобидное состояние, которое не сопровождается ничем, кроме болей, необходимо посетить врача, чтобы исключить более серьезные патологии.
Болевой синдром перед месячными можно расценивать, как боль в яичниках после овуляции. При этом болевые ощущения беспокоят во второй половине цикла, после 14 – 15 дня.
Боль в яичниках при овуляции также укладывается в картину овуляторного синдрома. Возникновение болевых ощущений связано с тем, что, когда яйцеклетка выходит из яичника, происходит его микроскопический надрыв и небольшое кровоизлияние в брюшную полость. Кровь раздражает богатую нервными окончаниями брюшину, в результате возникает болевой синдром. Обычно боли в яичниках во время овуляции сопровождаются следующими признаками:
- Возникают боли в середине месячного цикла. Это легко подсчитать. Например, если весь цикл длится 30 дней, то болевой синдром отмечается приблизительно на 14 день.
- У большинства женщин при этом отмечаются выделения из влагалища мажущего характера.
- Чаще всего боль носит тупой, ноющий характер, но может быть и острой.
- Продолжительность болевого синдрома – от нескольких минут до нескольких часов.
- Болевые ощущения отмечаются с той стороны, где происходит созревание и выход из яичника яйцеклетки. Они попеременно беспокоят женщину то справа, то слева.
Если боль в яичнике является очень сильной, беспокоит в течение более чем 12 часов и сопровождается повышением температуры тела, то нужно срочно обратиться к врачу.
Сильная острая боль в яичнике при овуляции может свидетельствовать о его разрыве. Это состояние грозит развитием кровотечения в брюшную полость и перитонита – тяжелого воспалительного процесса брюшины. Необходимо срочно выполнить хирургическое вмешательство, чтобы восстановить целостность яичника.
Во время месячных сами яичники не болят. То, что женщины описывают на приеме у гинеколога, как боль в яичниках при месячных, чаще всего на самом деле является болью в матке. Дело в том, что в это время слизистая оболочка матки отторгается, если, конечно, не наступает беременность. Матка должна избавиться от этого нежелательного содержимого, поэтому она начинает сокращаться. Если сокращения достаточно сильны, то появляются боли. Они могут быть настолько сильны, что нарушают работоспособность и качество жизни женщины.
Боль в самих яичниках при месячных может быть вызвана наличием в них кист, стрессами и психоэмоциональным перенапряжением.
После пункции яичников боли являются нормальным явлением. Обычно у женщины присутствует следующий симптомокомплекс:
- боль в яичниках тянущего, ноющего характера;
- небольшие выделения из влагалища;
- вздутие живота.
Данные признаки связаны с тем, что, во-первых, укол в яичник является хоть и небольшой, но всё же травмой. Во-вторых, образуется точечная кровоточащая ранка, из-за которой происходит раздражение брюшины в области вмешательства. Как правило, болевой синдром беспокоит в течение 5–7 дней, после чего полностью проходит. Если он очень сильный, долго не проходит, отмечается повышение температуры тела — стоит обратиться к врачу.
Лечение болей в яичнике после пункции заключается в применении обезболивающих средств, спазмолитиков.

Обычно боль в яичниках при беременности вызвана перерастяжением связок, которые поддерживают матку, яичники и маточные трубы. Они начинают испытывать повышенные нагрузки, в них появляется напряжение. С этим симптомом можно успешно бороться путём рационального питания, режима труда и отдыха, занятий гимнастикой и йогой для беременных, дыхательными упражнениями.
Во-вторых, любой гинеколог знает, что с наступлением беременности функция яичников практически полностью выключается. Поэтому боли в них возникать не могут.
Все вышеописанное относится к таким состояниям, когда боль в районе яичников появилась во время беременности впервые.
Совсем другое дело – если болевые ощущения имели место и до беременности, а во время нее возникли снова или усилились. У беременной женщины могут проявиться любые воспалительные заболевания, кисты, опухоли яичников.
Лучше всего проводить профилактику болей в яичниках во время беременности заранее, то есть пройти обследование и курс лечения, если будет выявлено какое-то заболевание. Если же боль в яичниках появилась уже во время беременности, то нужно как можно скорее посетить гинеколога.
В противном случае возможны такие осложнения, как прерывание беременности, гипоксия плода, отслойка плаценты и пр.
Воспаление яичника называют оофоритом. Если одновременно воспаляется и маточная труба, то такое состояние называется сальпингоофоритом. В любом случае оно проявляется сильными острыми болями в яичниках и другой характерной симптоматикой:
- Боль в яичниках при воспалении достаточно сильная, возникает в виде приступов или беспокоит пациентку постоянно.
- Нередко встречается боль в яичниках и пояснице, она может также отдавать в крестец.
- У некоторых женщин отмечаются боли в яичниках при мочеиспускании.
- При переходе заболевания в хроническую форму боль становится тупой, ноющей.
- Повышается температура тела до 37 – 38 o С. Женщина чувствует озноб, общее недомогание, появляется повышенная утомляемость.
- Весьма характерны разные нарушения менструального цикла. Месячные начинают приходить нерегулярно в результате того, что воспалительный процесс способствует снижению продукции женских половых гормонов.
- Боль при воспалении яичников почти всегда сопровождается нарушением эмоционального фона у женщины: она становится более вспыльчивой, раздражительной, легко впадает в депрессию.
- Снижается половое влечение в результате снижения выработки женских половых гормонов.
Болевой синдром провоцируется простудными и иными инфекциями, переохлаждениями, стрессом, снижением иммунитета.
Причина острых болей в яичниках, вызванных воспалительным процессом, устанавливается во время осмотра гинеколога, проведения УЗИ. При остром процессе консервативное лечение обычно продолжается 5–7 дней. При хроническом воспалении оно затягивается дольше.
Подробнее об аднексите
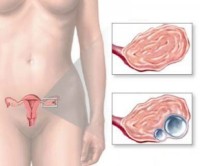
Иногда поликистоз яичников путают с обычными кистами. На самом деле это два разных заболевания, каждое из которых сопровождается собственной симптоматикой.
Поликистоз яичников – эндокринная патология, которая затрагивает многие железы внутренней секреции. В результате эндокринных нарушений в ткани яичника образуется много мелких кист и появляются характерные симптомы:
1. Хроническая тянущая, ноющая боль в яичниках, внизу живота и в поясничной области. Точное происхождение болевого синдрома в настоящее время точно не установлено. Считается, что увеличенные в размерах яичники сдавливают соседние органы.
2. Нарушения месячных. Боли в яичниках при их поликистозе сочетаются с редкими нерегулярными менструациями. Иногда месячные могут быть чрезмерно обильными и продолжительными, либо отсутствовать совсем.
3. У некоторых женщин появляются признаки, характерные для предменструального синдрома. Отмечаются резкие перепады настроения, появление отеков на ногах, нагрубание молочных желез, боли внизу живота.
4. Эндокринные нарушения приводят к развитию бесплодия. При регулярных незащищенных половых контактах не удается осуществить зачатие.
5. Общие признаки нарушения функции желез внутренней секреции: выпадение волос, ожирение, появление на коже лица угрей.
6. Во время осмотра врач может выявить увеличенные в размерах яичники.
Основной метод диагностики, который применяется для выявления причин боли при поликистозе яичников – ультразвуковое исследование. При подтверждении диагноза назначается консервативное медикаментозное лечение, а при его неэффективности – хирургическое вмешательство.
Подробнее о поликистозе яичников
Поначалу, пока эндометриоидные разрастания не очень большие, женщина не отмечает никаких патологических симптомов. Затем ее начинают беспокоить тупые ноющие боли в яичниках и внизу живота, которые отдают в промежность и в прямую кишку. Они усиливаются во время месячных, но возникают и между ними.
У большинства пациенток с эндометриозом отмечаются расстройства месячных и мочеиспускания. Со временем эндометриоидные гетеротопии разрастаются и начинают кровоточить еще сильнее, в полости малого таза формируется спаечный процесс.
Современной медицине известно большое количество разновидностей доброкачественных опухолей яичников. Все они имеют схожую симптоматику. Основной признак, который изначально дает возможность заподозрить патологию – тупые ноющие боли в яичнике справа или слева (реже — в обоих).
Впрочем, боль чаще всего свидетельствует о том, что новообразование имеет достаточно большие размеры. На начальных стадиях патология никак себя не проявляет.
Когда опухоль становится настолько большой, что приводит к возникновению хронических болей внизу живота, она способна вызывать сдавление внутренних органов: мочевого пузыря, матки, прямой кишки. Поэтому возникают такие симптомы, как расстройства мочеиспускания, увеличение в размерах живота. Боль в яичниках зачастую отдает в ногу или поясницу. Она никак не связана с месячными, а скорее обусловлена растяжением капсулы опухоли, сдавлением и спазмами внутренних органов, нарушением кровообращения в малом тазу и брюшной полости.
Возникновение острых болей также возможно в случае, когда происходит перекрут ножки опухоли или повреждение ее капсулы.
Другие симптомы, которыми сопровождаются доброкачественные опухоли яичников:
- нарушение месячных, иногда вплоть до их полного отсутствия;
- у каждой пятой пациентки с доброкачественными опухолями яичников развивается бесплодие;
- запоры связаны со сдавлением прямой кишки;
- при некоторых разновидностях доброкачественных новообразований яичников развивается асцит – увеличение живота за счет скопления в нем большого количества жидкости.
Диагностика болей в яичниках, вызванных опухолями, осуществляется во время осмотра врача, УЗИ, магнитно-резонансной томографии. Основной метод лечения – хирургическое вмешательство.
Существует несколько разновидностей злокачественных опухолей яичников, которые весьма сходны по симптоматике между собой и с аднекситом – воспалительным процессом в яичниках.
Поначалу, пока злокачественная опухоль имеет небольшие размеры, она никак себя не проявляет. Спустя некоторое время женщина может начать ощущать тяжесть в животе, он увеличивается в размерах. Но этим признакам, как правило, не придают значения, считая их проявлениями аднексита.
Затем возникают тянущие боли в яичниках, которые беспокоят постоянно, или только в определенное время. Этому симптому также очень часто не придают должного значения.
На более поздних стадиях отмечается существенное увеличение размеров живота. Боли в яичниках становятся достаточно сильными. Женщина отмечает слабость, быструю утомляемость, плохое самочувствие. Она начинает терять вес.
При раке яичников всегда отмечается нарушение месячного цикла.
При достаточно больших размерах опухоли нарушаются функции мочевого пузыря и прямой кишки.
Диагностика ноющих болей в яичниках при злокачественных опухолях осуществляется при помощи ультразвукового исследования, пункции яичников, выявления специфических онкомаркеров в крови. Лечение предполагает хирургическое вмешательство, применение химиотерапии, лучевой терапии и других методик.
Среди методов лечения женского бесплодия сегодня широко применяются различные гормональные медикаментозные препараты. Если их дозировки подобраны не совсем правильно, то чрезмерная стимуляция приводит к патологическим изменениям в яичниках, и возникновению в них болей.
Синдром гиперстимуляции может проявляться в легкой или тяжелой форме.
При легкой форме отмечаются тянущие боли в яичниках, ощущение тяжести и дискомфорта внизу живота. Женщина предъявляет жалобы на постоянное вздутие живота, она начинает быстрее прибавлять в весе.
При тяжелой форме патологии боли в яичниках выражены сильнее. Снижается артериальное давление, женщина отмечает, что стала реже и меньше мочиться. Значительное увеличение живота обусловлено скоплением в нем большого количества жидкости. Отмечаются выраженные нарушения со стороны обмена веществ.
Диагностика болей в яичниках подобного происхождения в большинстве случаев не представляет труда. Налицо связь возникших симптомов с приемом гормональных лекарств. Во время УЗИ врач обнаруживает в яичниках много мелких кист. Лечение заключается в отмене препаратов.
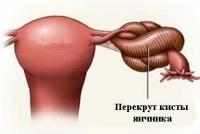
- Острые сильные боли в яичнике, внизу живота. Они возникают в виде приступов, и причиняют женщине выраженные страдания.
- Боль в яичнике отдает в поясницу, в ногу (при поражении правого яичника – в правую, при поражении левого – в левую).
- Ухудшается общее состояние женщины. Отмечается тошнота и рвота.
- Возникает запор. В кишечнике скапливается большое количество газов, что приводит к вздутию живота.
- Боль может быть настолько сильной, что приводит к шоку: женщина бледнеет, теряет сознание, у нее резко падает артериальное давление.
Перекрут ножки кисты или опухоли яичника не всегда проявляет себя настолько ярко. Это может развиваться постепенно. В таком случае нарастание боли и других симптомов тоже растянуто во времени.
Диагностика острых болей в яичнике в результате перекрутов не представляет сложности. Тем более что женщине, как правило, известно о наличии у нее новообразования. Данное состояние требует немедленного хирургического вмешательства.
В большинстве случаев разрыв кисты яичника является состоянием, которое угрожает жизни женщины и требует немедленного хирургического вмешательства. В момент разрыва появляется резкая сильная боль. Но основная опасность таится в симптомах, связанных с развивающимся кровотечением. Женщина бледнеет, теряет сознание, у нее резко снижается уровень кровяного давления.
Для того, чтобы предотвратить дальнейшее кровотечение и спасти больную, необходимо как можно раньше доставить ее в операционную.
В зависимости от того, какие симптомы доминируют, различают две формы патологии:
1. Болевая форма , как следует из ее названия, сопровождается сильнейшими болями в яичнике. При этом отмечается бледность, падение артериального давления, слабость, но эти симптомы выражены не так сильно, как болевые ощущения. Данное состояние может осложниться болевым шоком, при котором женщина теряет сознание, у нее сильно падает кровяное давление (в первую очередь из-за того, что пациентка испытывает болевой шок, а не из-за кровотечения).
2. Геморрагическая форма проявляется не столько болями в яичниках, сколько симптомами массивной кровопотери. Падение артериального давления весьма значительно. Отмечается бледность, слабость, сухость кожи. Женщина может впадать в шоковое состояние, и оно вызвано не болью, а как раз резким уменьшением объема крови в результате кровопотери.
Чаще всего при апоплексии встречается боль правого яичника, так как он подвержен кровоизлияниям и разрывам в большей степени, чем левый.
Подробнее об апоплексии яичника
Трубная беременность возникает в том случае, если оплодотворенная яйцеклетка внедряется в слизистую оболочку не внутри матки, а внутри маточной трубы. Само по себе это состояние мало чем себя проявляет, и похоже на обычную беременность. Иногда могут отмечаться нарушения месячных и неинтенсивные тянущие боли в яичниках.
Основные клинические проявления возникают в том случае, когда начинается прерывание трубной беременности. Появляются периодические ноющие схваткообразные боли в яичниках и выделения в виде кровомазания. Поначалу эти симптомы могут не причинять женщине никакого беспокойства. Но со временем они усиливаются, и приводят к тяжелым последствиям. Поэтому при подозрении на трубную беременность нужно немедленно обратиться к врачу.
Возникает внезапная сильная боль в яичнике и маточной трубе, признаки кровотечения:
- бледность;
- головокружение;
- потеря сознания;
- падение кровяного давления;
- учащение пульса;
- развитие шокового состояния.
Кровь, которая изливается из маточной трубы, проникает в брюшную полость и скапливается в углублении между маткой и прямой кишкой. Поэтому женщина ощущает сильные боли в заднем проходе.
Боли в яичнике, вызванные прерыванием трубной беременности, выявляют во время осмотра и проведения ультразвукового исследования. Необходимо срочное хирургическое вмешательство, так как данное состояние угрожает жизни женщины.
Боль в яичниках может провоцироваться различными факторами и заболеваниями, поэтому при наличии данного симптома врач может назначать разные анализы и обследования с целью выяснения причинного фактора, вызвавшего болевой синдром у женщины. Однако в каждом конкретном случае врач не назначает все возможные анализы и обследования, а подбирает только те, которые необходимы для выявления причины болей в яичниках в данный момент. Выбор необходимых в каждом случае анализов осуществляется в зависимости от сопутствующей симптоматики, характера болей и событий, предшествовавших появлению болей в яичниках, так как именно эти факторы позволяют врачу предположить диагноз, для подтверждения которого и производятся инструментальные и лабораторные исследования.
При болях в яичнике врач в обязательном порядке производит бимануальный гинекологический осмотр и осмотр в зеркалах. Бимануальный осмотр руками позволяет прощупать половые органы, выявить в них новообразования, воспалительный процесс, их смещение с нормального месторасположения и т.д. А осмотр в зеркалах позволяет оценить состояние тканей влагалища и шейки матки, выявить эрозию, заподозрить цервицит и т.д. Данные, полученные врачом в ходе гинекологического осмотра и осмотра в зеркалах, позволяют сориентироваться и предварительно предположить диагноз, а в сложных случаях – хотя бы определить направление диагностического поиска. После осмотра врач назначает и другие анализы, позволяющие поставить точный диагноз, перечень которых зависит от сопутствующей симптоматики, характера болей и предшествовавших появлению болей событий.
Во-первых, следует сказать, что боли в яичниках, сочетающиеся с повышением температуры тела, резким ухудшением самочувствия, падением давления, бледностью кожи, кровотечением, а также продолжающиеся дольше 3 – 4 часов и нарастающие со временем, являются признаком опасных для жизни состояний, поэтому при их появлении нужно срочно вызывать «Скорую помощь» и госпитализироваться в стационар.
Если женщина испытывает боли в яичниках во время менструаций, в период овуляции или перед менструациями, то это может быть и вариантом нормы, и признаком патологии. В такой ситуации для того, чтобы выяснить, являются ли боли в яичниках нормой для конкретной женщины, или же они свидетельствуют о патологии, врач может назначить следующие анализы и обследования:
- Общий анализ крови;
- Общий анализ мочи;
- Коагулограмма;
- УЗИ органов малого таза (записаться);
- Мазок из влагалища на флору (записаться);
- Анализ крови на лютеинизирующий гормон (ЛГ);
- Анализ крови на фолликулостимулирующий гормон (ФСГ);
- Анализ крови на тестостерон;
- Анализ крови, влагалищного отделяемого и соскоба из уретрына половые инфекции (записаться) (на хламидии (записаться), микоплазмы (записаться), гарднереллы, уреаплазмы (записаться), трихомонады, гонококки, грибки Кандида).
На практике при болях в период овуляции, во время менструаций и перед менструациями врач обычно назначает УЗИ органов малого таза, мазок из влагалища на флору, общий анализ крови и мочи, которые в большинстве случаев позволяют понять, связаны ли боли с заболеванием или являются нормальной особенностью конкретной женщины. А вот анализы на инфекции и гормоны назначают обычно только в том случае, если врач подозревает, что боли в яичниках при менструациях, перед менструациями и во время овуляции обусловлены воспалительными или эндокринными нарушениями.
Если женщина испытывает боли в яичниках в разные периоды цикла, которые сочетаются с различными нарушениями менструального цикла (например, нерегулярные менструации, укорочение или удлинение цикла, слишком обильные или скудные менструации и т.д.), то врач назначает следующие обследования и анализы:
- Общий анализ крови;
- Общий анализ мочи;
- Коагулограмма;
- Мазок из влагалища на флору;
- УЗИ органов малого таза;
- Гистероскопия (записаться);
- Анализ крови на уровень кортизола (гидрокортизона);
- Анализ крови на уровень тиреотропного гормона (ТТГ, тиротропина);
- Анализ крови на уровень фолликулостимулирующего гормона (ФСГ);
- Анализ крови на уровень лютеинизирующего гормона (ЛГ);
- Анализ крови на уровень пролактина;
- Анализ крови на уровень эстрадиола;
- Анализ крови на дегидроэпиандростерон-сульфат (ДЭА-S04);
- Анализ крови на уровень тестостерона;
- Анализ крови на уровень глобулина, связывающего половые гормоны (ГСПГ);
- Анализ крови на уровень 17-ОН прогестерона (17-ОП).
Кроме того, если имеются подозрения на наличие заболевания щитовидной железы, врач может дополнительно назначить анализы крови на содержание тироксина (Т4), трийодтиронина (Т3), антител к тиреопероксидазе (АТ-ТПО), антител к тиреоглобулину (АТ-ТГ).
Если женщина испытывает боли в яичниках после полового сношения или во время секса, то врач назначает следующие обследования и анализы:
- Мазок на флору из влагалища;
- Анализ крови, влагалищного отделяемого и соскоба из уретры на половые инфекции (на хламидии, микоплазмы, гарднереллы, уреаплазмы, трихомонады, гонококки, грибки Кандида);
- Общий анализ крови;
- Общий анализ мочи;
- Кольпоскопия (записаться);
- Мазок из шейки матки на цитологию;
- Анализы на наличие вирусов – вируса герпеса 1 и 2 типов, вируса папилломы человека, цитомегаловируса, вируса Эпштейна-Барра;
- Анализ крови на сифилис (записаться);
- УЗИ органов малого таза;
- Гистероскопия;
- Компьютерная или магнитно-резонансная томография (записаться).
При болях в яичниках во время или после секса врач в первую очередь назначает УЗИ, мазок на флору и кольпоскопию, а также анализ крови на сифилис, так как эти методы, в большинстве случаев, позволяют выявить причину болевого синдрома и назначить лечение. Если же указанные исследования не помогли выявить причину болей в яичниках, а в мазке и по данным УЗИ явно имеются воспалительные изменения, врач может назначить анализы на все половые инфекции (на хламидии, микоплазмы, гарднереллы, уреаплазмы, трихомонады, гонококки, грибки Кандида), бактериологический посев вагинального отделяемого, чтобы понять, какой микроорганизм спровоцировал воспаление.
Боль при воспалении яичников может быть внезапной, но при этом сильной и приступообразной. Также боль при воспалении яичников может быть тупой и ноющей, появляющейся после переохлаждения, стресса, сильной нагрузки и т.д. Вне зависимости от характера боли, она может сочетаться с болями в пояснице, крестце и иногда с болями при мочеиспускании, нерегулярным менструальным циклом, вспыльчивостью, раздражительностью, утомляемостью и повышением температуры тела. В таки случаях врачи назначает следующие анализы, чтобы выяснить причину воспаления:
- Общий анализ крови;
- Общий анализ мочи;
- Мазок на флору из влагалища;
- Анализ крови, влагалищного отделяемого и соскоба из уретры на половые инфекции (на хламидии, микоплазмы, гарднереллы, уреаплазмы, трихомонады, гонококки, грибки Кандида);
- Анализы на наличие вирусов – вируса герпеса 1 и 2 типов, вируса папилломы человека, цитомегаловируса, вируса Эпштейна-Барра;
- Анализ крови на сифилис;
- Бактериологический посев влагалищного отделяемого;
- УЗИ органов малого таза.
Если женщина испытывает боли тянуще-ноющего характера только в одном яичнике, причем эти боли не сочетаются с воспалительным процессом, могут провоцироваться половыми сношениями и сочетаться с короткими межменструальными кровотечениями или удлинением менструального цикла, то это наводит врача на подозрение о том, что у нее имеется киста яичника. В таком случае назначается УЗИ и мазок на флору для исключения воспалительного процесса. Другие исследования, как правило, не назначаются, так как обычного УЗИ и гинекологического осмотра вполне достаточно для диагностики кисты.
Если у женщины постоянно присутствует тянуще-ноющая боль в яичниках, не стихающая со временем, сочетающаяся с болями внизу живота и пояснице, редкими нерегулярными менструациями, отеками на ногах, нагрубанием молочных желез, угрями на лице, выпадением волос, то врач обязательно назначает УЗИ органов малого таза, а дополнительно может назначить анализ крови на уровень гормонов, причем не только половых, но и вырабатываемых другими эндокринными органами.
При наличии тупых ноющих болей в яичниках и в нижней части живота, которые отдают в промежность и прямую кишку, усиливаются во время менструаций, сочетаются с нарушениями менструального цикла, врач назначает в обязательном порядке УЗИ органов малого таза, общий анализ крови, мазок на флору и анализы крови на тестостерон, лютеинизирующий и фолликулостимулирующий гормоны. В дальнейшем может быть назначена даже диагностическая лапароскопия (записаться), так как речь идет о подозрении на эндометриоз.
При тупых ноющих болях в яичнике, никак не зависящих от менструального цикла, присутствующих постоянно, не связанных с воспалительным процессом, отдающих в ногу и поясницу, сочетающихся с запорами, удлинением менструального цикла или аменореей (отсутствием менструаций), кровомазанием или кровотечениями, врач назначает в обязательном порядке УЗИ органов малого таза и компьютерную томографию, так как именно эти методы позволяют выявить подозреваемые доброкачественные или злокачественные опухоли.
Если женщина начала испытывать боли в яичниках после проведения гормональной стимуляции, то в таком случае врач, как правило, не назначает анализов и обследований, поскольку причина болевого синдрома очевидна. Однако для контроля за состоянием женщины может назначаться УЗИ, общий анализ крови и мочи, биохимический анализ мочи и т.д.
Если боли в яичниках часто беспокоят женщину, возможно сочетаются с нарушениями менструального цикла, но не сочетаются с воспалительными процессами, то врач назначает УЗИ (записаться), гистероскопию и магнитно-резонансную томографию, так как в это случае проблема болевого синдрома вероятнее всего обусловлена аномалиями строения половых органов или их смещением с нормального местоположения.
Боли в яичниках после операций – нормальное явление, но если они не проходят в течение длительного времени или даже усиливаются, врач обязательно назначит УЗИ органов малого таза, общий анализ крови и мочи, а также произведет гинекологический осмотр и осмотр в зеркалах.
При возникновении болей в яичниках любого характера женщине нужно обращаться к врачу-гинекологу (записаться), который занимается диагностикой и лечением различных заболеваний женских половых органов. Если боли в яичниках возникают у девочки-подростка или девочки младшего возраста, то обращаться нужно к детскому гинекологу.
Поскольку боли в яичниках могут быть проявлением как опасных для жизни, так и неопасных заболеваний, то в одних случаях обращаться к гинекологу нужно в плановом порядке, в поликлинику, а в других – в экстренном, вызвав «Скорую помощь» или самостоятельно приехав в дежурный родильный дом или гинекологическое отделение. Соответственно, в плановом порядке нужно обращаться к гинекологу при неопасных для жизни заболеваниях, а в экстренном – при опасных.
Отличить опасные для жизни гинекологические заболевания от неопасных довольно просто – опасные заболевания всегда проявляются выраженными непроходящими болями в яичнике, внизу живота и, возможно, в пояснице, сочетаются с резким ухудшением общего самочувствия, бледностью и сильной слабостью, а также могут сочетаться с кровотечением и повышением температуры тела. Если у женщины появились признаки опасного гинекологического заболевания, следует срочно вызывать «Скорую помощь». В остальных случаях нужно пойти к гинекологу в плановом порядке в поликлинику.
В некоторых случаях боли в яичниках провоцируются не гинекологическими заболеваниями, но во всех случаях все равно нужно обращаться сначала к гинекологу, так как именно врач этой специальности определит, что симптом спровоцирован заболеванием другого органа, и направит женщину к соответствующему специалисту. Если боль в яичнике обусловлена не гинекологическим заболеванием, то гинеколог может направить женщину к хирургу (записаться) (с подозрением на аппендицит), нефрологу (записаться) или урологу (записаться) (с подозрением на заболевание мочевого пузыря) или же к проктологу (записаться) (с подозрением на заболевание прямой кишки).
источник
Автор: Rebenok.online · Опубликовано 02.02.2017 · Обновлено 14.02.2019

Некоторые женщины ежемесячно сталкиваются с проблемой возникновения сильнейших болей в разных частях тела, не имея при этом отклонений в работоспособности детородных органов. Главная причина таких разных овуляторных процессов заключается в индивидуальных особенностях женского организма.
Боли могут начать беспокоить за несколько дней до созревания яйцеклетки. Дискомфорт объясняется естественными, многочисленными изменениями в работоспособности некоторых систем организма: разрывом фолликула яичника и повышением гормона прогестерона. Организм женщины готовится к потенциальному зачатию.
Если овуляторный процесс ежемесячно сопровождается значительным дискомфортом, но заболеваний детородных органов при этом нет, то это может быть: как индивидуальной особенностью женского организма, так и связано с нарушением гормонального фона. Восстановить его можно специальными препаратами. Для составления списка средств лучше обратиться к гинекологу.

Обусловлен такой симптом в первую очередь увеличением уровня гормона прогестерона и подготовкой груди к потенциальной лактации в случае зачатия плода. Ткани молочных желез отличаются чувствительностью, поэтому даже незначительное их увеличение становится причиной дискомфорта.
Боль в груди может носить следующий характер:
Болезненность в сосках перед овуляцией появляется чаще всего под воздействием трения с бюстгальтером. Нормой считается повышение их чувствительности. Покалывание и болевой спазм хорошо ощущаются при пальпации. В естественном состоянии соски набухают и могут менять свой оттенок на более темный. Выделений из них при этом быть не должно.

Дискомфорт внизу живота, как правило, ощущается почти у всех женщин, но интенсивность боли может быть разной: у некоторых живот тянет, как перед месячными, а у других лишь незначительно ноет. Симптоматика зависит от множества внешних и внутренних факторов.
Характер боли в нижней части живота может выражаться:
Боли в пояснице перед овуляцией возникают под воздействием определенных факторов. Первой причиной является близкое расположение детородных органов. Второй распространенной причиной такого состояния могут быть внешние факторы: чрезмерные физические нагрузки, злоупотребление вредными привычками, частые стрессовые ситуации, недосыпание и пр.
Яйцеклетка созревает в фолликуле яичника. Овуляция сопровождается разрывом стенок фолликула и дальнейшим выходом яйцеклетки, и движением ее к маточным трубам. Женщина в этот период испытывать болевые ощущения, которые могут иметь разный характер и продолжительность. Во время разрыва фолликула повреждается множество нервных окончаний и капилляров. Именно этот фактор является основной причиной появления боли в яичнике.

Многие представительницы прекрасного пола страдают во время овуляции не только от мигрени, но и головокружений, тошноты или общего ослабленного состояния. Отклонением от нормы такие симптомы не являются, но они указывают на слабое здоровье и возможное нарушение гормонального фона.
Болевые ощущения в период овуляции появляются под воздействием разнообразных факторов. Специалисты выделяют несколько основных причин, которые объединяют в себе факторы, превращающие выход яйцеклетки в болезненный период. К таким причинам относятся:
- повышенная чувствительность организма;
Избавиться от дискомфорта, вызванного овуляцией можно несколькими способами, которые включают в себя народные рецепты и медикаменты. Специалисты рекомендуют за несколько дней до овуляторного периода снизить физические нагрузки, употреблять больше жидкости, увеличить количество прогулок по свежему воздуху и исключить стрессовые ситуации.
При соблюдении таких правил, симптоматика созревания яйцеклетки будет переноситься легче. Помочь устранить боли могут обезболивающие препараты: Нурофен, Но-шпа, Кетарол и другие обезболивающие препараты.

При общей слабости организма нужно посетить гинеколога, при болезненности груди — маммолога, а в случае тяжелого состояния следует незамедлительно вызвать скорую помощь.
К врачу следует обращаться при наличии следующих симптомов:
- потеря сознания, тошнота, головокружения;
При появлении новых симптомов лучше проконсультироваться со специалистом и проверить состояние женского здоровья. Гинекологические заболевания могут обостряться в процессе созревания яйцеклетки, потому и интенсивность боли будет усиливаться.
источник
Набухание молочных желез, то есть увеличение объема их клеток или стромы, имеет как физиологический характер, так и патологическую этиологию.

Все физиологические процессы, которые происходят в грудях, обусловлены синтезом таких гормонов, как эстрогены, прогестерон, синтезируемого гипофизом лютеотропного гормона пролактина, а также другими стероидными гормонами, которые вырабатывают гипоталамус, щитовидная железа, кора надпочечников.
Но если набухание молочной железы не связано с естественным метаболизмом гормонов, остается второй вариант – патология. И версий ее развития множество: от избытка (либо недостатка) холестерина, который является «сырьем» для биосинтеза стероидных гормонов в соответствующих железах, до нарушений в работе этих желез или дефицита специальных ферментов, необходимых для стероидогенеза.
Ключевые причины набухания молочных желез, в первую очередь, у женщин обусловлены изменениями в уровне половых гормонов.
Так, набухание молочных желез перед месячными, которое наблюдается у большинства женщин, вызвано повышенным синтезом и выбросом в кровь эстрогенов — эстрадиола, эстриола и эстрона, а также прогестерона, которые вырабатываются яичниками и корой надпочечников. От прогестерона растет объем железистых клеток в молочной железе, а благодаря эстрадиолу происходит образование соединительных тканей груди и увеличение числа молочных протоков. Поэтому и наблюдается набухание и болезненность грудей перед началом менструации.
А вот набухание молочных желез после месячных, чаще всего бывает признаком мастопатии – фиброзной, кистозной, фиброзно-кистозной, очаговой или диффузной. Боль и набухание молочных желез при данных доброкачественных новообразованиях возникают из-за разрастания фиброзной (соединительной) ткани груди, эпителия ее протоков или альвеол, а также появления узелковых или тяжистых образований. Могут отмечаться повышенная чувствительность и гиперемия кожи на груди, а также выделения из сосков.
Например, у небеременных женщин на фоне нарушения менструального цикла набухание молочных желез может сопровождаться даже выделением молока. Это так называемая гиперпролактинемия – повышенный синтез гормона пролактина, причина которого кроется в наличии опухоли (аденомы) гипофиза. Однако клиническая практика показывает, что данная патология может быть следствием кисты яичников, цирроза печени, гипотиреоза или опухоли мозга.

Набухание молочных желез при беременности происходит по естественным причинам. По способу выкармливания потомства человек относится к млекопитающим, и заложенное природой предназначение грудей – вскармливание детей до появления у них способности питаться другой пищей.
Поэтому данный признак при беременности — увеличение железистой ткани, которая будет вырабатывать молоко, развитие альвеол и выводных протоков — является подготовкой к предстоящему кормлению ребенка грудью. Кроме эстрадиола и прогестерона, в данном процессе участвуют эстриол, пролактин и особый гормон, синтезируемый поверхностным слоем трофобласта эмбриона человека, — плацентарный лактоген.
У женщин, вышедших из детородного возраста, может быть набухание молочных желез при климаксе, что связано с увеличением в них объема жировой и отчасти фиброзной тканей, которые, как правило, вытесняют железистую. Оно также происходит на фоне изменений в работе гормональной системы, причем, кардинальных.
Доминирующая физиологическая и биохимическая составляющая гормональных процессов в период менопаузы – снижение активности яичников, резкое сокращение синтеза эстрогена фолликулярными клетками и полное прекращение выработки эстрадиола. Для этого периода характерны значительные изменения липидного обмена и повышение общего уровня холестерина.
Помимо этого, климакс не исключает мастопатии, при которой груди увеличиваются. Несмотря на значительное снижение выработки эстрогенов яичниками, жировая ткань способна депонировать эстрогены, которые во время менопаузы синтезируются из тестостерона (его по-прежнему продолжает вырабатывать кора надпочечников, хотя и в гораздо меньшем количестве). Эти эстрогены и дестабилизируют гормональный фон, приводя к различным патологическим процессам в грудях.

Набухание молочных желез у ребенка происходит, в основном, по физиологическим причинам. Например, у новорожденных (в первый месяц жизни) – результат того, что материнский эстроген и прогестерон попадают в плаценту и оказываются в крови плода, а после родов – в крови ребенка.
Это явление педиатрами определяется как «гормональный криз новорожденных», который бывает в среднем у восьми младенцев из десяти, причем обоего пола.
Через пару недель набухание молочных желез у новорожденных (нередко – с выделениями из соска) проходит естественным путем. Но если обнаруживается увеличивание, не затрагивающее зону соска, и температура тела малыша повышается, то налицо воспаление – младенческий мастит, который может перерасти в гнойный. И тогда понадобится применение антибиотиков.
Набухание молочных желез у девочек, которое начинается после достижения ими восьми- девяти лет, абсолютно нормальный процесс, связанный с началом полового созревания. В этот период в организме начинается выработка эстрогенов, в частности, эстрона, отвечающего за формирование вторичных половых признаков. Их рост происходит постепенно и продолжает весь пубертатный период.
Если данный признак у девочек начинается в более раннем возрасте, то врачи констатируют факт преждевременного полового созревания, причем в большинстве случаев при полном отсутствии других признаков начала пубертата. Ребенка следует показать эндокринологу, поскольку все говорит о гормональной патологии, которая может быть связана с гипофизом, гипоталамусом, надпочечниками или щитовидной железой.
Следует отметить, что значительное набухание молочных желез у подростков (как девочек, так и мальчиков) возможно из-за ожирения, когда жировые отложения сосредоточены в области грудной клетки и плечевого пояса.
Кстати, этот признак у мальчиков может наблюдаться именно в подростковом возрасте и также обусловлено вступлением в период полового созревания. Согласно медицинской терминологии, это юношеская или ювенильная гинекомастия, причиной которой является нарушение стероидогенеза в сторону женских половых гормонов.
Набухание молочных желез у мальчиков подросткового возраста имеет вид небольшого увеличения пигментированной области вокруг сосков (диаметром 2-5 см) с их повышенной чувствительностью. По мере взросления выработка гормонов нормализуется, и гинекомастия проходит. А если примерно в течение полутора-двух лет увеличение не проходит, то, возможно у мальчика проблемы со щитовидной железой, печенью или яичками. Что именно — должен определить детский эндокринолог.
Гинекомастия — разрастание железистой ткани грудных желез — также результат гормональных нарушений в организме. В частности, снижения выработки тестостерона; недостаточного синтеза андрогенов (гипогонадизма); избытка прогестерона и эстрогенов при гиперкортицизме (гиперфункции коры надпочечников); превышения нормы выработки гипофизом соматотропного гормона; повышенного уровня гормонов щитовидной железы (гипертиреоза) и др.
Данные патологические отклонения в гормональной сфере специалисты связывают как с генетически обусловленными особенностями эндокринной системы, так и с опухолевыми образованиями одного из производящих гормоны органов — яичек, надпочечников или гипофиза.
Кроме того, набухание молочных желез у мужчин может возникать вследствие цирроза печени у алкозависимых, а также после длительного приема содержащих эстрогены гормональных препаратов и некоторых антидепрессантов.
Не последнюю роль в развитии данной патологии играет ожирение, при котором бывает так называемая ложная гинекомастия или липомастия – разрастание жировой ткани грудной железы параллельно с ростом жировых подкожных накоплений в различных зонах туловища.
Диагностика использует комплекс методов, позволяющих установить истинную причину патологии. В их числе:
- физикальное обследование с пальпацией груди;
- рентген грудей (маммография);
- ультразвуковое исследование (УЗИ) груди, щитовидной железы, надпочечников, органов малого таза;
- лабораторные исследования крови на уровень гормонов (эстрадиола, пролактина, тестостерона, лютеотропина, тиреотропина, адренокортикотропина и др.);
- иммуноферментный анализ крови;
- исследование мочи (на содержание мочевины, азота, креатинина, печеночных трансаминаз);
- КТ или МРТ надпочечников, а также головного мозга.

источник
Набухание молочных желез: по каким причинам начинает набухать и болеть грудь. Главные причины болезненности и набухания молочных желез
Набухание грудных желез – явление, с которым может столкнуться любая женщина. Далеко не всегда этот процесс считается нормальным. Причины набухания груди могут быть самыми разнообразными, начиная от гормонального сбоя и заканчивая менструальным циклом. Для того чтобы максимально обезопасить себя от возникновения данной проблемы, необходимо более подробно ознакомиться с основаниями для ее появления.
Существует несколько разновидностей факторов, провоцирующих набухание и болезненность молочных желез. Первый вид – физиологические критерии. К таковым относятся:
- Менструация. Зачастую перед началом менструального цикла девушки могут ощущать неприятные ощущения в разных областях тела. У некоторых женщин болит грудь, значительно повышается ее чувствительность. Эти изменения спровоцированы изменениями, которые происходят в женском организме на гормональном фоне.
Перестать болеть грудь должна через несколько дней. Нормальное протекание менструального цикла свидетельствует об отсутствии патологий. Случаи, когда ощущается припухлость, опухание в области груди, или болевые ощущения продолжаются продолжительное время, требуют незамедлительного обращения к медицинскому специалисту.
- Овуляция. Почему набухает грудь после овуляции? Ответ достаточно прост. Набухание молочных желез может быть отмечено у девушки, которая планирует забеременеть. Если процесс оплодотворения прошел успешно, через несколько дней сила болезненных ощущений может значительно возрасти. Это явление не должно стать поводом для волнения. Если молочные железы сильно набухли после овуляции, то есть большая вероятность беременности.
- Начало климакса и другие изменения, связанные с возрастом. Набухание груди в этом случае происходит из-за замены железистых тканей жировыми или фиброзными.
- Беременность. Значительное набухание груди могут заметить девушки, находящиеся в положении. Изменения, происходящие в женском организме в этом временном периоде, служат ответом на вопрос, почему набухает и болит грудь на поздних сроках. Это объясняется образованием молозива, которым будет питаться в первые дни жизни новорожденный малыш. Грудь стала наливаться сильнее — молока приходит все больше. Если при беременности болит низ живота – следует незамедлительно обратиться к врачу.
Кроме физиологических оснований для изменений размера бюста, отмечают следующие:
- значительное превышение рекомендуемого объема выпитой жидкости;
- малоподвижный режим дня;
- наличие в гардеробе бюстгальтеров, подобранных не по размеру;
- употребление антидепрессантов и других гормональных препаратов.
Набухание груди в связи с вышеперечисленными факторами носит временный характер. Только квалифицированный врач грамотно ответит на вопрос, почему набухла грудь, и опухоль не спадает долгое время.
Различают 2 заболевания, которые вызывают симптомы и набухание у девушек молочных желез в целом.
- Рак. Если сильно болит и значительно набухла грудь, усиливаются ноющие ощущения в ее области, рекомендуется срочно показаться медицинскому работнику. Осмотр больной поможет разобраться в причинах, по которым набухают и болят молочные железы. Онкологические болезни очень опасны, их исход может быть самым неблагоприятным, поэтому не стоит оттягивать процесс лечения.
- Мастопатия. Заболевание может возникнуть у пациенток различных возрастных категорий. Набухли и сильно болят молочные железы, из соска выделяется жидкость – эти факты считаются признаками болезни.
В редких случаях причиной, по которой набухла женская грудь внизу или в любой другой области, может являться ожирение. Для того чтобы увеличение размера бюста не послужило толчком для развития более серьезных заболеваний, любое изменение, происходящее в этой области тела должно обсуждаться с доктором.
Появление симптомов, по которым можно судить о том, что набухли и увеличились молочные железы, требует обращения к специалисту. Конкретных лекарств, действие которых направлено на лечение недуга, не существует.
С признаками изменения размеров женских желез поможет справиться врач, деятельность которого направлена на лечение таких заболеваний – маммолог. Только он предоставит грамотную консультацию и назначит необходимое лечение. С помощью ультразвуковой диагностики, маммографии и МРТ доктор установит точную причину проблемы со здоровьем.
Народные рецепты медицины – это то, от чего в данном случае лучше всего отказаться. Различные компрессы, массирования, растирания, могут нанести вред здоровью. Многие методы лечения, в том числе самостоятельные, не всегда могут быть эффективными.
Иногда девушки могут заметить непривычное явление – набухла женская грудная железа незначительно, но увеличились в размере соски. Эти явления могут возникнуть и в сильно выраженном виде. Возникновение этого факта не должно являться поводом для беспокойства, потому как в ряду случаев физиологический процесс опухания сосков считается нормальным.
- возраст полового созревания;
- период беременности;
- прием гормональных лекарственных препаратов.
Иногда сосок может налиться по причине обострения какой-либо хронической болезни. Тесный лифчик, менструация – очередные основания для появления дискомфорта. Для установления точной причины опухоли сосков следует обратиться за консультацией к соответствующему специалисту.
Обезопасить себя от причин набухания женских молочных желез практически невозможно. Поддерживать в организме необходимый баланс гормонов можно путем максимального исключения из ежедневного рациона питания простых углеводов. Кроме этого рекомендуется вести активный образ жизни, тщательно следить за количеством употребляемых и сжигаемых калорий. При появлении первичных симптомов проблем со здоровьем рекомендуется в оперативном порядке обратиться к врачу. Набухание женских молочных желез и причины недуга требуют незамедлительного лечения. Своевременная терапия снизит вероятность развития патологий к минимуму.
Невероятно действенное средство по увеличению груди, рекомендованное Еленой Стриж!
После овуляционного процесса в рамках организма наблюдаются перемены, и данное состояние выступает в качестве нормы. Вся репродуктивная опция работает за счет гормонов — прогестерона, эстрогена. Источником формирования первого элемента является желтое тело, созревающее в рамках второй фазы цикла. Благодаря ему, происходит полноценная подготовка тела представительницы прекрасного пола к вынашиванию ребенка. Развитие железной ткани также происходит в ходе активации гормона прогестерона. Так как к молочным железам начинает активно приливать кровь, формируется болевое ощущение. В это время происходит набухание груди и легкая боль.
Для большинства представительниц прекрасного пола боль и небольшой дискомфорт в области молочных желез выступают в качестве обычного явления. Грудь наливается наряду с прочими признаками ПМС, и обычно такое состояние возникает за неделю до образования крови, заканчиваясь за день до этого. Для барышни, пребывающей в репродуктивном возрасте, это явление считается абсолютно нормальным. Но как быть, если перед менструацией грудь перестала наливаться? Бежать к врачу или успокоиться и ждать улучшения общего самочувствия? Об этом речь пойдет в рамках данного материала.
Выстраивание функционирования всей репродуктивной опции происходит за счет влияния гормонов. Исключением не является и менструальная опция. Один из компонентов, которые регулирует ее деятельность, является прогестерон. Он ответственный за процесс завершающей стадии, в рамках которой слизистая оболочка матки подготавливается к отторжению факта оплодотворения. Также прогестерон оказывает влияние на тканевые элементы молочных желез, имеющих оперативную реакцию на половые гормоны. Поэтому любые организменные колебания отображаются на состоянии данной опции.
Из-за влияния прогестерона происходит колоссальная задержка жидкости в области груди, а также расширяются слизистые компоненты и млечные проточные вещества. Усилившееся давление на нервные корешки влечет за собой процесс набухания молочной железы, сопровождающийся болезненностью и ощущением тяжести. Когда стартует менструальный процесс, прогестерон становится уже не таким активным, поэтому признак сходит на нет. В случае присутствия в области груди доброкачественных образований болевые чувства становятся еще более яркими. В этих ситуациях их влияние на нервные окончания усиливается. В любом случае, важно получить ответ на вопрос, почему перестали набухать груди перед месячными?
Болевые ощущения в области груди перед приближающейся менструацией не беспокоят только 20% женщин. Хотя само по себе явление в это время считается абсолютно нормальным: организм начинает подготовку к лактации — кормлению малыша. Но если однажды наступил период, в рамках которого ощущения исчезли, и грудь перестала беспокоить, это признак изменений в организме в целом. В некоторых ситуациях такое явление наблюдается не только посредством сокращения содержания тестостерона, но и в связи с другими причинными особенностями. Чтобы рассеять сомнения и отыскать точные причины подобных состояний, стоит сделать обращение к медицинскому специалисту, который предоставит ответы на любые вопросы.
Существует несколько распространенных факторов, оказывающих непосредственное воздействие на состояние женских менструаций. Они же могут выступать в качестве виновников изменений и того, почему перед месячными перестала набухать и побаливать грудь:
- чрезмерная организменная интоксикация;
- заболевания инфекционной природы — туберкулез, сепсис, грипп, паротит;
- дистрофия алиментарного характера;
- недостаток витаминных и минеральных веществ в рамках организма;
- чрезмерное ожирение или, наоборот, дистрофия;
- вредности профессионального характера;
- проблемы с работой других систем и опций — почек, печени, сердца, кроветворной функции;
- заболевания психоневрологической природы;
- эндокринные состояния и поражения;
- радиационные вмешательства;
- врожденные патологические состояния;
- недуги воспалительной и не воспалительной природы.
В норме выступает возникновение болевых ощущений за несколько суток до месячных. В этом случае речь идет об изменениях, связанных с гормональным фоном, которые естественны. Женщинам, которые хотят выносить и родить здоровых детей, в этом случает необходимо обязательно обратиться к врачу, ведь недостаточное количество прогестерона будет препятствовать нормальному процессу зачатия и беременности. Хороший гинеколог должен отправить на сдачу анализов и впоследствии ответить на вопрос, по каким соображениям перед месячными не болит грудь.
Важно знать! В ряде ситуаций изменившееся количество прогестерона может выступать в качестве предпосылки для прерывания состояния беременности. В ряде ситуаций речь может идти не только о снижении уровня данного гормона, но и других элементов, ответственных за полноценное функционирование яичников. Эстрогены имеют способность оказывать воздействие на особенности развития матки. Если их недостаточно, матка испытывает затруднения в развитии, что приводит к процессу прерывания беременности.
Существует еще несколько отдельных причинных факторов, по которым могут переставать болеть груди.
На ранних сроках есть вероятность того, что плод прекратит развиваться. Естественно, в связи с зачатием, происходит рост количества прогестерона, который содержится в организме, поэтому женщину донимает боль. А поскольку плод, который не развивается, продолжает находиться в матке, отторжение слизистой может и не наблюдаться.
Если плодное яйцо пристроилось вне маточной полости, вероятность беременности в классическом варианте протекания отсутствует. В качестве ключевого признака внематочного состояния выступает боль в животе. Но дискомфортные ощущения в молочных железах осуществляются менее 50% женщин.
Если баланс гормонов в организме максимально правильный, это свидетельствует еще и о том, что все полезные вещества находятся в оптимальном соотношении. Если на каком-то из участков функции репродукции произошла опухоль, прогестерон уже не может, как и прежде, оказывать воздействие на организм. Молочные железы в итоге не обладают выраженной реакцией на различные расстройства и скачки, поэтому поначалу менструации могут носить регулярный характер, но ощущения во время их протекания будут другими.
Если такая проблема существует, менструация нарушается в полной мере. Гормональный баланс, естественно, тоже переживает определенные изменения и становится совершенно иным. У некоторых женщин число андрогенов также превышает норму или имеет более низкое значение. Поначалу данное состояние никак не отражается на общем самочувствии, но если месячные характеризуются задержками и изменениями в общем самочувствии, это повод обратиться к лечащему специалисту.
Существует несколько поводов обратиться к лечащему специалисту в ходе предменструальных изменений. Поскольку ПМС сам по себе неприятен, многие девушки наивно радуются исчезновению некоторых симптомов, включая болевые ощущения в груди. Иногда подобное поведение является беспечностью, призванной испортить состояние здоровья, особенно если присутствуют и другие состояния и изменения:
- иные признаки ПМС подверглись усилению;
- возникли новые представители симптоматики этого состояния;
- изменились ощущения в груди перед месячными;
- между месячными начали образовываться выделения;
- произошли определенные колебания веса без причин;
- на тесте на беременность присутствует 2 полоски.
Если менструальный цикл сопровождается отсутствием болевых ощущений и набуханий в груди, это не повод отыскивать у себя заболевания, но не помешает иной раз пройти обследование. Особенно это касается ситуации, когда есть вероятность того, что изменения произошли в ходе лекарственного приема, аборта, родов, стрессовых факторов и прочих причин.
- Невероятно… Можно увеличить грудь без таблеток и операций!
- Это раз.
- Без мучительной реабилитации!
- Это два.
- Результат заметен уже через 2 недели!
- Это три.
Перейдите по ссылке и узнайте как это сделала Елена Стриж!
Здравствуйте. Сегодня мы поговорим не о часто встречающемся вопросе, почему перед менструацией наливаются и беспокоят грудные железы. А о прямо противоположной ситуации, почему перестала болеть грудь перед месячными у дам, измученных болевым синдром.
Если с момента менархе грудь не болела перед наступлением месячных или дискомфорт появлялся редко, после переутомления, причин для волнения нет. Несмотря на то что у большинства ваших подруг железы соски нагрубают и болят, вы счастливое доказательство тому, что боль — не норма.
Но если ПМС беспокоил, а затем явления прекратились, ситуацию стоит проанализировать. В любом случае уменьшение или прекращение дискомфорта — признак изменения гормонального фона. Это происходит:
- после беременности и родов;
- выскабливания в связи с замиранием беременности, самоабортом, удалением плода по медицинским показаниям;
- гармонизации половой жизни;
- ремиссия при патологии грудных желез;
- прием ОК, лечение гормонами;
- при наступлении зачатия.
Однозначно сказать с пользой для вас ушла болезненность или вы нуждаетесь в лечении до посещения специалиста и обследования невозможно.
После вынашивания малыша организм женщины меняется, возможно и установление отличного от дородового баланса гормонов в организме. Если вы страдали ПМС до родов, есть шанс нормализации гормонального статуса после успешного вынашивания. Это «дополнительный бонус» к новорожденному «цветку жизни» в вашей судьбе. На вопрос перестает ли беспоить болезненность в области бюста после удачной беременности, однозначного ответа нет. Это сугубо индивидуально.
У многих женщин, страдавших от синдрома предменструального напряжения, при дисбалансе гормонов повышен риск потери ребенка при вынашивании (самоаборт, ранние роды, замирание беременности). В результате ей делают выскабливание, после чего болезненность прекращает беспокоить. У некоторых дискомфорт внизу живота сохраняется, у других нет. Если гормоны в норме — беспокоиться не о чем.
У девушек поздно начавших половую жизнь, и у женщин с негармоничными и редкими половыми контактами часто развиваются отклонения в гормональной сфере, мастодиния, ПМС. На этом фоне могут развиться и серьезные патологии железистой ткани бюста. Гармонизация сексуальной жизни устраняет функциональное расстройство половой сферы. Дискомфорт уменьшается.
При в кистозной форме пораженные железы перед началом менструации активно сигнализируют о повышении гормонального фона. Когда девушка целенаправленно и скрупулезно лечится, прекращение боли может говорить об успешности терапевтических мер.
Прием ОК ради контрацепции или в терапевтических целях меняет баланс гормонов в вашем организме. При грамотно подобранной терапии/контрацепции вы имеете шансы забыть о ПМС. Железы будут наливаться, соски перед месячными по-прежнему будут чувствительными, но резкой болезненности уже не будет.
Резко прекратить набухать и может при удачном оплодотворении. Обычно налитая, болезненная грудь — один из признаков развивающейся гестации. Но у некоторых женщин бывает и противоположная реакция, грудь перестает болеть. При этом беременность протекает нормально.
Если обычно за неделю до менструации грудь доводила вас болью до исступления, а потом перестала, обратитесь к врачу. Вероятная причина кажущего здорового состояния — снижение уровня прогестерона. Если вы планируете беременность, низкий прогестерон станет препятствием на пути к нормальной имплантации эмбриона и развитию беременности.
Одна из причин неудачного вынашивания — низкий прогестерон. При потере плода, после выскабливания женщинам требуется лечение. Без него низкий прогестерон и будет причиной отсутствия предменструальных болей. Это не плюс ситуации.
Если после удачного зачатия молочные железы перестали сигнализировать о развивающейся беременности, стоит перестраховаться. Потому что резкое уменьшение выраженности признаков гестации (тошноты, боли и отека молочных желез, возвращение нормальных пищевых привычек) может быть свидетельством нарушение процесса вынашивания (прекращения развития плода, отслойки хориона и т.д.).
Рассмотрим еще один вопрос, задаваемый вами, дорогие читатели: когда грудь перестает болеть:
- за сколько дней до менструации;
- или после начала ежемесячного кровотечения.
К сожалению, ответ на этот вопрос размыт:
- грудь не беспокоит вас вовсе;
- железы начинают болеть за 7-12 дней до менструации и прекращают «дискомфортить» при наступлении месячных;
- бюст может причинять неудобство с середины цикла и до середины менструации.
Средний вариант наиболее распространен. Мы надеемся, что помогли вам разобраться в возможных причинах того почему вы перестали испытывать дискомфорт перед месячными, хотя раньше грудь ощутимо болела.
Набухание молочных желез причины может иметь самые различные от регулярной овуляции до серьезных онкологических заболеваний. Если вы заметили у себя набухание груди, важно пользоваться несколькими основными принципами: обратить внимание на другие симптомы, не паниковать, но и не сидеть сложа руки, а при малейшем подозрении на болезнь, обратиться к врачу за консультацией и осмотром. О том, почему набухают и болят молочные железы, расскажем сегодня.
Наваливается, набухает, опухает – все это различные способы сказать, то размер и объем груди увеличивается. У здоровой женщины размер груди обычно увеличивается незначительно. Набухание на 2 и 3 размера – это повод посетить врача.
В общей сложности все причины, почему набухает грудь, можно объединить в две группы: здоровые и нездоровые.
Грудь реагирует на период менструального цикла у женщины, который связан с выработкой эстрогена и прогестерона. Условно цикл можно разделить на периоды «до месячных», «во время месячных», «после менструации».
Эстроген наиболее активно вырабатывается в середине цикла. Его количество может обуславливать то, что набухла грудь в середине цикла, ведь в это время грудные каналы и протоки увеличиваются, а соединительная и жировая ткань разрастается, что может вызывать и неприятные ощущения у женщины.
Набухание молочных желез перед месячными происходит вплоть до изменения на 1 размер. При этом может наблюдаться чувствительность и болезненность груди. Перед наступлением критических дней в организме женщин с наибольшей интенсивностью вырабатывается прогестерон, вследствие чего дольки груди наполняются клеточной жидкостью, болит и набухает грудь перед месячными. Таким образом организм готовится к беременности, но так как чаще ее не наступает, с появлением менструации симптомы постепенно исчезают. Именно гормональные колебания, повторяющиеся каждый месяц и направленные на готовность вынашивать ребенка, являются основным фактором, почему перед месячными набухает грудь.
Если же вы заметили, что набухла грудь после месячных, это является поводом как минимум для теста на беременность, ведь у некоторых женщин менструация продолжается первые месяцы после зачатия, и единственным симптомом, указывающим на вынашивание ребенка может оставаться набухшая грудь.
Если беременность исключена, причиной того, почему набухают молочные железы не перед месячными, а после них, может скрываться в одном из заболеваний, описанных чуть дальше.
Точный срок от момента зачатия, когда начинает набухать грудь при беременности, назвать весьма трудно, ведь все девушки индивидуальны, и некоторых грудь не беспокоит вплоть до родов. Но в большинстве случаев набухание груди является одним из первичных признаков беременности, появляющихся уже в первые дни после зачатия. Вообще, как уже было сказано, когда набухает грудь при беременности, зависит от интенсивности выработки гормонов.
Среди других симптомов, помимо увеличения груди в размерах, можно выделить следующее: потемнение сосков, увеличение сосков, утяжеление груди, появление на ореолах сосков бугорков, а на самой груди – венозной сеточки, обусловленной усиленной циркуляцией крови.
Если вы сильно переживаете по поводу того, что вызвало набухание грудных желез время перед месячными или беременность, сделайте тест на беременность. Это хоть и неточный, но быстрый и недорогой способ уточнения зачатия.
В тот момент, когда задержка менструации достигает уже двух недель и более, а вы сомневаетесь в наличии беременности, попробуйте нажать на свои соски. Если зачатие произошло, с большой долей вероятность из них выделится небольшое количество жидкость – молозиво.
- Занятие спортом на укрепление мышц груди;
Существует комплекс упражнений на мышцы груди, благодаря которому можно не только зрительно подтянуть и приподнять грудь, но и увеличить ее размеры за счет накопления под жировой массой мышечной. При этом грудь может «ныть», как и другие мышцы от занятия спортом, но не более. Если вы почувствовали резкое ухудшение, сильную боль или другие подозрительные симптомы, прекратите упражнения и обратитесь к врачу.
Некоторые представительницы слабого пола могут похвастаться тем, что при наборе веса у них полнеет в первую очередь грудь, тогда как у остальных набор массы обычно начинается с бедер, ягодиц и живота. Если вы заметили увеличение груди параллельно с изменением веса, без наличия других неприятных симптомов (например, неоднородности груди), не стоит переживать из-за этого: молочные железы по большей части состоят из жировой ткани, количество которой пропорционально общему изменению жира в теле.
Это заболевание не зависит от цикла и может быть причиной того, что набухла грудная железа в середине цикла, в его начале или в конце. Тем не менее, оно также связан с гормонами, а точнее с нарушением их баланса и образованием доброкачественных опухолей.
Признаки мастопатии: набухли грудные железы и болят, ощущается тяжесть, боль может отдавать в руку и подмышечную область, появляются уплотнения в молочных железах, из сосков может начать выделяться жидкость (прозрачного, желтоватого цвета или даже с вкраплениями крови), поверхность сосков изменяется (трескается, втягивается), воспаляются лимфоузлы в подмышечной области.
Самый страшный фактор, способный вызывать боли в груди – это ее опухоль, особенно злокачественная, то есть рак груди. Ему сопутствуют некоторые характерные только для него симптомы, такие, как прощупывание в груди припухлостей и узелков, неоднородность объема груди, шелушение кожи, появление на груди красных ямочек, отсутствие цикличности и регулярности болей в груди.
Ощупайте не сильно свою грудь, приподняв руку той же стороны вверх, а другой рукой проверьте однородность и отсутствие уплотнений в груди.
Заметив у себя один, а особенно несколько из перечисленных симптомов, срочно обращайтесь к врачу маммологу. Но не терзайте себя заранее мыслями о самом худшем: часто опухоли оказываются доброкачественными.
Это может случиться в одной из следующих ситуаций:
Припомните, случались ли у вас недавно физические нагрузки. Это не обязательно занятие в тренажерном зале, речь может идти и о подъеме тяжестей.
Причем обычная, а не внематочная
Считается болезнью 21-го века, ведь встречается более, чем у половины девушек детородного возраста.
- Воспалительные процессы в груди
Набухание груди и сосков могут происходить как одновременно, так и отдельно друг от друга. Причины увеличения сосков кроются в следующих факторах:
- Период полового созревания
В подростковом возрасте грудь усиленно растет, а ее форма видоизменяется, так что нет ничего страшного, в том, что соски набухают.
Некоторые медицинские средства лечения способны вызвать набухание сосков, это своего рода защитная реакция, следует указать вашему врачу на этот симптом.
- Беременность
- Хронические болезни
Иногда тот факт, что набухла грудь и болят соски, может быть поводом обратиться к врачу, где выясняется, что реальная причина лежит намного глубже в организме. Впрочем иногда причина кроется и в ношении неудобного или некачественного белья, которое вызывает у груди и сосков защитную реакцию и боли.
Как видите, существует масса причин роста объема груди, а также неприятных ощущений в ней, важно различать грань здоровых процессов в теле и отклонений от нормы. В любом случае лучше лишний раз перестраховаться и посетить обследование.
Оставляйте комментарии и делитесь полезной информацией с нашего сайта с друзьями.
Когда набухает грудь при беременности, стоит ли переживать, если она не наливается после установленного зачатия на первых месяцах, и когда ожидать увеличения ее в размерах? Все эти вопросы волнуют большое количество женщин, которые переживают за нормальное течение беременности. Рассмотрим все вопросы, когда же наливается молочная железа, и когда стоит обратиться за помощью, далее в статье.
Перемены, которые происходят с молочными железами женщины в период беременности, обусловлены повышением и естественным увеличение концентрации половых гормонов, обеспечивающих беременность все время – пролактин и прогестерон. Каждая молочная железа имеет в среднем от 15 до 21 дольки молочных долей, которые имеют в свою очередь альвеолы и млечные протоки. Такие органы очень зависимы от гормонов, а потому при малейших изменениях на гормональном уровне происходит и смена их внешнего вида.
Набухать грудь начинает еще до момента оплодотворения. Смена гормонов происходит за неделю до овуляции, и к ее наступлению при выходе желтого тела концентрация гормонов достигает своего апогея. В этот момент женщина ощущает отек, болезненность груди и неприятный зуд. Однако такие симптомы длятся ровно столько, сколько существует овуляция и после нее не более суток. В общей сложности острые и неприятные симптомы отека груди при менструациях – 3-4 дня.
Далее, если происходит сохранение такой симптоматики, а грудь не перестает отекать, можно говорить о вероятности оплодотворения. В таком случае молочная железа просто не перестает спухать, а продолжает увеличиваться и отекать. Одновременно быстрый рост груди сопровождается раздражением кожного покрова, который растягивается и зудит. Такие перемены наблюдаются при начальных сроках беременности у женщин разного возраста, комплекции тела и особенностей строения груди. Отек груди и ее чувствительность – первый признак состоявшегося зачатия яйцеклетки.
Внематочная беременность сопровождается таким же процессом гормонального обеспечения организма, как и простая беременность. Вне зависимости от места, где прикрепилось плодное яйцо, происходит сигнал в гипофиз и гипоталамус о состоявшемся оплодотворении. Вслед за такими процессами происходит и увеличенная, необходимая для поддержания беременности, выработка гормонов.
Организм женщины реагирует при внематочной беременности:
- Прекращением выделений менструаций в положенный период.
- Набуханием груди с ее одновременным ростом и чувствительностью.
- На присутствующие в большем количестве, нежели ранее, гормоны в крови – токсикоз или естественная интоксикация.
- На фоне увеличения прогестерона происходит отек мочевого пузыря, который дает ложные позывы к мочеиспусканию на ранних сроках вынашивания.
- Молочница возникает также из-за смены гормонов во влагалище, даже учитывая то, что беременность развивается не в положенном месте, не в полости матки.
- Повышается чувство тревоги, нарастает повышенная чувствительность обоняния, беременная реагирует на каждый новый запах, который ранее не вызывал бы раздражения, или был бы вовсе не замечен.
Такие проявления являются характерными для всех беременностей, и даже тест на беременность, естественно покажет две полоски, поскольку он запрограммирован на реакцию превышенного количества в крови гонадотропина. Последний гормон выделяется при оплодотворении яйцеклетки, вне зависимости от того, где было зафиксировано плодное яйцо.
Исходя из указанных симптомов, можно сделать вывод о том, что изменения в груди при внематочной беременности такие же, как и при обычном развитии беременности. Однако при внематочной локализации плода стоит проявить внимательность, своевременно диагностировав и определив аномалию, ведь такая беременность опасна для жизни женщины.
В любой момент растущий плод способен разорвать трубу, тем самым, спровоцировав кровотечение в брюшной полости или маточное кровотечение, которое остановить крайне сложно даже в медицинском учреждении. Если же ситуация произошла дома, то счет идет на минуты: чем раньше женщина будет госпитализирована, тем больше у нее шансов выжить.
Нагрубание молочных желез при беременности условно можно разделить на три этапа:
- До наступления зачатия при овуляции.
- При наступлении беременности на ранних сроках до 12-й недели.
- Перед родами.
Набухает грудь еще в период овуляции или перед непосредственным сроком менструального кровотечения. Если оплодотворение произошло, то наблюдается дальнейшее изменение желез с одновременным их ростом.
Второй этап – наступление беременности, то есть, в момент слияния яйцеклетки и сперматозоида. Грудь, как наиболее гормонозависимый орган, реагирует мгновенно, происходит набухание альвеол, которые под воздействием гормона становятся более отечными, увеличивая в размере и сам бюст. После срока примерно в 12-14 недель развития беременности женщина ощущает спад острых симптомов, грудь не сдувается, остается в прежнем размере, но болевые ощущения уже не столь заметны.
Период перед родами характеризуется такими же симптомами, которые обоснованы приливом молозива. Перед самими родами женщина ощущает тяжесть груди, она становится теплой, отекшей и большой, но не горячей и без красных пятен. Такое изменение характерно для подготовки организма к рождению малыша: пролактин достигает большей концентрации, увеличиваясь до максимального количества уже на третий день после родов при грудном вскармливании.
Многих женщин в положении интересует вопрос, всегда ли грудь становится отекшей при беременности, и что делать, если она не набухает? Во многом на такие вопросы может ответить только врач, который следит за беременностью. В зависимости от индивидуальных особенностей физиологического строения молочных желез женщина может не ощущать болезненность в ярком окрасе, но, как показывает практика, набухание всегда присутствует.
Если грудь была отекшей, болела, за несколько дней стухла, то стоит обратиться за консультацией к врачу. Возможно, в организме недостаточно количества гормонов прогестерона, что влечет за собой отслоение плаценты и выкидыш.
За счет большого количества нервных окончаний и рецепторов на груди у женщины, болевые ощущения, будь то они связаны с гормонами или с травмой, очень болезненно переносятся. А потому многих беременных волнует вопрос о том, как же приспособиться к новым изменениям, можно ли снизить каким-либо образом неприятные ощущения?
Снижение дискомфортных ощущений возможно, но полностью их устранить не получится. Главные правила для быстрой адаптации молочной железы к новому положению, снижения боли:
- Одевать только эластичное мягкое нижнее белье, которое чаще всего покупается для кормящих мам.
- Использовать только натуральные средства личной гигиены, крема, лосьоны без масел и ароматизоторов искусственного происхождения.
- Контролировать на данном этапе количество потребляемой жидкости, особенно, если беременность пришлась на летнее время, следить за отеками, при их большом количестве обратиться к врачу.
- Увлажнять кожу всего тела, снимая дискомфортные ощущения стянутой кожи.
- Употреблять в пищу достаточное количество свежих овощей, богатых на клетчатку и витамин Е, С, К. Такие витамины способствуют быстрой регенерации кожного покрова, что снизит болевые и дискомфортные ощущения в дальнейшем.
Основные изменения в груди возникают на фоне гормональных перестроек, а потому и снижение болей происходит с адаптацией организма к новому количеству компонентов, выделяемых для поддержания беременности. Можно только снизить дискомфорт, устранить же его полностью не получится.
Продолжительность болей в молочной железе зависит от того, как проводит личную гигиену женщина, придерживается ли она рекомендаций врача и использует ли специальное белье. Природа болей такова, что наибольший дискомфорт приходится на первые три месяца вынашивания: именно в этот период наибольшая симптоматика и признаки беременности:
- тошнота;
- частые позывы к мочеиспусканию;
- рвота;
- изжога;
- отек груди.
Как только проходят все эти признаки, уменьшается и болезненность самой груди. Чаще всего, постепенно симптоматика снижается, начиная с 11-й недели. Как правило, к концу 14-й недели все симптомы проходят, наступает второй триместр беременности, который богат на новые ощущения как для мамы, так и для ребенка.
- после каждого приема душа применять крем увлажняющий как для груди, так и для живота;
- не использовать для душа мыло жидкое или нет, только детские средства гигиены и гели для душа с нейтральным Pн;
- носить белье по размеру;
- в жару носить натуральное ткани, легкие одежды;
- не носить обувь на высоком каблуке, поскольку это усложняет кровоток по всему телу;
- не потреблять большое количество жидкости, лучше использовать натуральные отвары из жасмина и лимона, которые снижают чувство жажды;
- не расчесывать кожу груди даже при сильном желании, особенно при прогулке, когда микробы под ногтями в большом количестве;
- всегда носить поддерживающее нижнее белье;
- увлажнять кожу груди оливковым маслом.
К сожалению, неприятные ощущения в молочной железе в период вынашивания малыша – частые и обязательные спутник. Однако не стоит зацикливаться на неприятных ощущениях, стоит обратить внимание на более приятные моменты первого шевеления малыша и изменения тела.
источник