Е.В.Подчуфарова
Кафедра нервных болезней ГОУ ВПО ММА им. И.М.Сеченова
Боль в грудной клетке (торакалгия) — вторая по частоте причина обращения за экстренной медицинской помощью после острых болей в животе. Распространенность хронической торакалгии составляет 25,4 на 100 опрошенных [1, 2]. В зависимости от причины выделяют вертеброгенные (патогенетически обусловленные изменениями позвоночника) и невертеброгенные болевые синдромы. К вертеброгенным торакалгическим синдромам относится поражение грудных корешков при грыже межпозвоночного диска, стенозе позвоночного канала, спондилолистезе и нестабильности, артропатический синдром при дегенеративном поражении дугоотростчатых и реберно-поперечных суставов. Вертеброгенные причины боли в грудном отделе позвоночника также включают относительно редко встречающиеся злокачественные новообразования позвоночника (первичные опухоли и метастазы), воспалительные (спондилоартропатии, в том числе анкилозирующий спондилит) и инфекционные поражения (остеомиелит, эпидуральный абсцесс, туберкулез), а также компрессионные переломы тел позвонков вследствие остеопороза. Причиной невертеброгенных болевых синдромов может служить патология внутренних органов: сердца, легких, желудочно-кишечного тракта (ЖКТ). Миогенные болевые синдромы могут формироваться как под влиянием вертеброгенных, так и невертеброгенных изменений. Важным является также распознавание психогенных болевых синдромов как возможных причин невертеброгенной боли в грудной клетке [3-5].
По локализации выделяют локальную, отраженную и иррадиирующую боль в грудной клетке.
Локальная боль может быть связана с любым патологическим процессом, который воздействует на болевые рецепторы кожи, мышц, сухожилий, связок, суставов, костей и других тканей и ощущается непосредственно в области тканевого повреждения. Отраженная боль распространяется в пределах дерматомов, связанных с иннервацией поврежденных структур. Обычно она обусловлена патологией внутренних органов, например при ишемической болезни сердца (ИБС), аневризмой аорты, заболеваниями ЖКТ, органов забрюшинного пространства (феномен Хеда-Захарьина). Исчерпывающего объяснения механизмов отраженной боли до настоящего времени нет. Одной из гипотез является возможность ее формирования вследствие конвергенции (прямой или опосредованной) соматических и висцеральных афферентных аксонов на одних и тех же группах нейронов ЦНС (на уровне заднего рога спинного мозга, в таламусе или чувствительной зоны коры). Так, афферентные соматические волокна заканчиваются на II-IV, а висцеральные — на I и V пластинах заднего рога. Кроме того, существует популяция так называемых висцеросоматических нейронов, которые получают стимулы как от внутренних органов, так и от соматических структур, например кожи и мышц. При этом вышележащие отделы ЦНС могут «ошибочно» интерпретировать локализацию источника боли из-за наличия общих путей, проводящих висцеральную и соматическую боли. Иррадиирующая боль, связанная с растяжением, раздражением, сдавлением корешка или соматического нерва, характеризуется большей интенсивностью и дистальным распространением в зону соответствующего дерматома. Эта боль обычно усиливается при кашле, чиханьи или физической нагрузке.
Наиболее часто под понятием «боль в грудной клетке» подразумевается боль в области сердца — «кардиалгия». Нередко при детальном расспросе больного выясняется, что в действительности речь идет о болях в левой половине грудной клетки или за грудиной. Основными причинами болей в грудной клетке являются:
1) заболевания сердца, в том числе патология коронарных артерий — 31% случаев;
2) заболевания ЖКТ (как правило, гастродуоденальный рефлюкс) — 42% случаев;
3) скелетно-мышечные нарушения — в 26% случаев;
4) органные неврозы и панические атаки [6-8].
Таким образом, наиболее частой причиной болей в грудной клетке и грудном отделе позвоночника служат отраженные боли, обусловленные висцеральной патологией [9]. Необходимо отметить, что потенциально опасным состоянием, сопровождающимся торакалгией, является ИБС. Это частично оправдывает тенденцию к ее гипердиагностике в случаях кардиалгии. Показано, что только 11-44% пациентов, направляемых в специализированные кардиологические поликлиники Великобритании, страдают органическими заболеваниями сердца, а у 31% больных коронарография не выявляет патологии [10]. Для «типичной» стенокардии характерно наличие загрудинной боли с ощущением жжения, тяжести, сжатия, провоцирующейся физической или эмоциональной нагрузкой, и быстро регрессирующей в покое или после приема нитроглицерина. Если дискомфорт или боль в грудной клетке не связаны с физической нагрузкой, ИБС маловероятна [11]. Другой нередкой причиной некардиогенных болей в грудной клетке являются заболевания пищевода, в частности гастроэзофагеальный рефлюкс. Боли в грудной клетке также отмечаются у многих пациентов с патологией легких. Как правило, они появляются при вовлечении в патологический процесс плевры. Боль, возникающая при поражении легких, почти всегда глубокая, иррадиирует на переднюю или заднюю поверхность грудной клетки и почти всегда соответствует локализации поражения [12].
Несмотря на значимость первоочередного исключения висцеральной патологии как причины боли в грудной клетке, важным является распознавание доброкачественных и в меньшей степени изученных скелетно-мышечных источников боли. В подобных случаях причиной «отраженной» торакалгии наиболее часто является патология дугоотростчатых суставов шейного отдела позвоночника, миофасциальный болевой синдром (МФБС) лестничных, трапециевидных, подостных мышц или мышцы, поднимающей лопатку. Локальная боль в грудном отделе позвоночника также может быть связана с артрозом реберно-поперечных и дугоотростчатых суставов, МФБС широчайшей мышцы спины, задних зубчатых, большой и малой ромбовидной мышц, а также подвздошно-реберных мышц груди, поражением суставов позвоночника при болезни Бехтерева, патологией тел позвонков при миеломной болезни, злокачественных новообразованиях, травмах, остеопорозе или туберкулезном спондилите [13, 14]. Уже при первом обследовании пациента следует обращать внимание на наличие лихорадки, локальной болезненности и местного повышения температуры в паравертебральной области, которые характерны для инфекционного поражения позвоночника. Кроме того, его риск повышен у пациентов, получавших иммуносупрессивную терапию, внутривенные инфузии, страдающих ВИЧ-инфекцией, а также у больных наркоманией. В пользу опухоли (первичной или метастатической) может свидетельствовать беспричинное уменьшение массы тела, злокачественное новообразование любой локализации в анамнезе, сохранение боли в покое и ночью, а также возраст пациента старше 50 лет. Компрессионный перелом позвоночника чаще отмечается при травме, применении кортикостероидов и у лиц старше 50 лет. Отдельные скелетно-мышечные источники боли на передней поверхности грудной клетки приведены на рисунке.
Синдром Титце впервые описан Tietze в 1921 г. и является относительно редким состоянием, характеризующимся наличием неспецифического доброкачественного обратимого болезненного отека в области II (в 60% случаев) или III реберных хрящей. В 80% случаев имеется одностороннее поражение, ограничивающееся одним реберным хрящом. Боль обычно хорошо локализована, однако может иррадиировать по всей передней поверхности грудной стенке, а также в надплечье и шею. Покраснение, повышение температуры и другие изменения кожи над областью поражения отсутствуют. Боль обычно регрессирует спонтанно через 2-3 нед, однако нередко беспокоит в течение нескольких месяцев, а резидуальный отек может сохраняться до нескольких лет. Обычно заболевание развивается в молодом или детском возрасте. Причины его неизвестны, однако у большинства пациентов в анамнезе выявляются предшествующие эпизоды респираторных инфекций, сильного кашля, тяжелой физической нагрузки, а также недостаточное питание.
Реберно-грудинный синдром. Синдром Титце часто путают со значительно более распространенным реберно-грудинным синдромом («синдром передней грудной стенки», «костохондрит», «реберно-грудинная хондродиния»), являющимся одной из наиболее частых причин болей в грудной клетке. В отличие от синдрома Титце при реберно-грудинном синдроме пальпация в 90% случаев выявляет множественные зоны болезненности: в левой парастернальной области, ниже левой молочной железы, в проекции грудных мышц и грудины. Локальный отек отсутствует. Наиболее часто поражаются хрящи II и V ребер. При поражении верхних реберных хрящей нередко отмечается иррадиация боли в область сердца. Боль обычно усиливается при движениях грудной клетки. Заболевание чаще встречается у женщин после 40 лет, его патогенез остается неизвестным. С целью дифференциальной диагностики с коронарной недостаточностью, кроме особенностей болей, которые обычно носят «атипичный» для ИБС характер, также применяются блокады межреберных нервов с введением местных анестетиков по задней подмышечной линии, приносящие пациентам выраженное облегчение. В табл. 1 приведены дифференциально-диагностические различия синдрома Титце и реберно-грудинного синдрома [14].
Синдром «скользящего» ребра характеризуется интенсивной болью в проекции нижнего края реберной дуги и увеличением подвижности переднего конца реберного хряща, как правило X, и реже VIII и IX ребер. Данное состояние было впервые описано в 1922 г. Davies-Colley и до настоящего времени под разными названиями («передний реберный синдром», синдром «щелкающего» ребра, синдром «конца ребра», синдром «скользящего» реберного хряща, синдром «смещения ребра» и др.) указывается в качестве частой причины болей в грудной клетке. Считается, что данное состояние имеет травматическое происхождение и связано с рецидивирующим подвывихом реберного хряща при ротации туловища. В отличие от вышерасположенных ребер, хрящевые части которых формируют грудино-реберные суставы, хрящевые части VIII-X ребер образуют сочленения с хрящевыми частями вышерасположенных ребер с помощью наружной межреберной мембраны. Эта зона является анатомически наиболее «слабой» областью грудной клетки, предрасположенной к травматизации. Вслед за повреждением хрящевого сочленения свободная хрящевая часть ребра отклоняется вверх, смещаясь в вертикальном или переднезаднем направлении при дыхании относительно вышележащего хряща, что сопровождается болью и характерным ощущением «щелчка». Боль, как правило, носит острый или стреляющий характер, локализуется в верхнем квадранте брюшной стенки и провоцируется гиперэкстензией грудной клетки при подъеме рук вверх. В острой стадии заболевания пациент нередко принимает вынужденное положение с наклоном туловища вперед и в больную сторону для уменьшения напряжения мышц брюшной стенки, прикрепляющихся к реберным углам. В ряде случаев смещающийся реберный хрящ может травмировать надхрящницу вышерасположенного ребра и межреберный нерв. Нередко данное состояние принимают за проявление острой патологии органов брюшной полости, и некоторых пациентов подвергают диагностической лапароскопии. В то же время осведомленность о данной нозологии позволяет избежать необоснованной инвазивной процедуры. Рентгенография при синдроме «скользящего ребра» не выявляет специфических изменений. Holms описывает патогномоничный для данного состояния тест, заключающийся в подтягивании согнутым пальцем края ребра кпереди. При этом воспроизводится типичный болевой паттерн, сопровождающийся характерным «щелчком». Поскольку данное состояние почти всегда одностороннее, проведение подобной манипуляции на здоровой стороне не сопровождается описанными феноменами. Диагноз также может быть подтвержден инфильтрацией пространства между отделенным хрящом и ребром 5 мл 0,5% раствора лидокаина, приводящей к полному регрессу болевых ощущений через 10 мин после процедуры.
Поражение грудино-ключичных суставов отмечается при деформирующем остеоартрозе, ревматоидном артрите, анкилозирующем спондилите, псориатическом и инфекционных артритах. Боль при этих состояниях, как правило, локальная, однако в ряде случаев может отражаться на переднюю поверхность грудной клетки и в таких случаях требует проведения дифференциального диагноза с заболеваниями легких и сердца. Боль усиливается при поднимании надплечий и при пальпации грудино-ключичного сустава. В ряде случаев отмечается отек и крепитация в проекции пораженного сустава.
Грудино-ключичный гиперостоз — относительно недавно описанное заболевание, проявляющееся двусторонним хроническим болезненным отеком ключиц, грудины и I ребра. Причина развития данного состояния неизвестна, обсуждается связь с псориатическим артритом. Диагноз основывается на выявлении характерных рентгенологических изменений — гиперостоза, утолщения и увеличения костной плотности ключиц и грудины, оссификации хрящевой части I ребра и формировании грудино-ключичного синостоза. Реже отмечается ускорение СОЭ и гипергаммаглобулинемия. Заболевание имеет рецидивирующее течение. Увеличение костных структур и распространение воспалительного процесса в отдельных случаях приводит к окклюзии подключичной вены или развитию синдрома верхней апертуры.
Ксифоидалгия — редкий синдром, характеризующийся болями на передней поверхности грудной клетки и в эпигастрии, воспроизводящимися при пальпации мечевидного отростка грудины. Интенсивность боли может варьировать от слабой до высокой и требует исключения коронарной патологии или острых заболеваний органов брюшной полости. Боль может возникать или усиливаться при наклоне вперед и поворотах туловища, а в особенности после приема пищи, приводящего к увеличению давления за мечевидным отростком. В отличие от других костных и суставных источников боли в грудной клетке при ксифоидалгии прекращение движения, спровоцировавшего боль, как правило, не приводит к быстрому регрессу болевых ощущений. При глубокой пальпации мечевидного отростка боль может иррадиировать за грудину, а также в надплечья и спину. Причина заболевания неизвестна. При ксифоидалгии не выявлено каких-либо специфичных рентгенологических изменений. Заболевание обычно длится несколько недель или месяцев и регрессирует спонтанно.
Для спондилоартропатий характерно сочетание болей в грудной клетке с увеитом и артралгиями (в том числе, в анамнезе). Анкилозирующим спондилитом в подавляющем большинстве случаев страдают мужчины. Для спондилоартропатий характерны следующие особенности:
- возраст дебюта до 40 лет;
- медленное, постепенное нарастание боли;
- длительность боли свыше 3 мес;
- утренняя скованность;
- уменьшение боли после физической нагрузки и при движении.
Необходимо отметить, что чувствительность и специфичность указанных симптомов невысока и они нередко выявляются при банальных скелетно-мышечных болях в спине.
Диффузный идиопатический скелетный гиперостоз (болезнь Форестье) — заболевание, относительно часто встречающееся у лиц среднего и пожилого возраста, в основном у мужчин. Основными симптомами обычно являются боли легкой и умеренной интенсивности и ощущение скованности в грудном и поясничном отделах позвоночника. При осмотре в ряде случаев определяется усиление грудного кифоза, минимальное ограничение объема движений в грудном отделе позвоночника и экскурсии грудной клетки. Часто выявляется локальная болезненность при пальпации грудного и поясничного отделов позвоночника. Для диагностики диффузного идиопатического скелетного гиперостоза кроме наличия клинических особенностей необходимо проведение рентгенографии позвоночника, которая выявляет гиперостоз, наиболее выраженный в грудном отделе и проявляющийся линейной оссификацией по передней поверхности 4 смежных позвонков и более с сохранением рентгенологического просветления между костными отложениями и телами позвонков и относительной сохранностью высоты межпозвонкового промежутка. Также характерно формирование остеофитов между телами соседних позвонков, смыкающихся между собой в виде «мостиков».
Фасеточный синдром часто возникает при резких неподготовленных движениях, связанных с вращением туловища, подъеме тяжестей, при работе с поднятыми над головой руками. Патогенез связан со сближением суставных поверхностей дугоотростчатых (фасеточных) суставов и их «блокированием» при повышении нагрузки на сустав и его связочный аппарат. Боль, связанная с фасеточным синдромом в грудном отделе позвоночника, может варьировать от легкого дискомфорта до высокой интенсивности и приводить к выраженной инвалидизации. Она, как правило, усиливается при разгибании и уменьшается при сгибании позвоночника и может отражаться на переднюю поверхность грудной клетки. Ниже и выше уровня блокирования сустава нередко определяется рефлекторный спазм мышцы, выпрямляющей позвоночник. Для исключения иных причин боли в спине целесообразно проводить рентгенографию грудного отдела позвоночника. В ряде случаев обнаруживается легкая ротация и одностороннее снижение высоты межпозвонкового промежутка, а в косой проекции — подвывих фасеточного сустава.
При артропатическом синдроме с поражением реберно-поперечных суставов (чаще на фоне деформирующего остеоартроза) отмечается локализованная болезненность при пальпации в их проекции, на 3 см кнаружи от остистых отростков. Боль при этом пациенты описывают как тупую, мозжащую, иногда глубокую с ощущением жжения. Рентгенографическое исследование выявляет в этих случаях сужение суставной щели, субхондральный остеосклероз и краевые остеофиты, а также признаки дистрофического поражения других суставов.
МФБС — хронический болевой синдром, при котором в различных областях тела возникает локальная или сегментарная боль. Патогномоничным признаком МФБС являются миофасциальные триггерные точки (ТТ). ТТ — зона локальной болезненности в вовлеченной в МФБС мышце, при пальпации которой выявляется тугой тяж — область местного уплотнения, расположенная вдоль направления мышечных волокон. Размер ТТ составляет от 2 до 5 мм. Механическое давление на ТТ вызывает не только интенсивную локальную, но и отраженную боль. Для каждой ТТ характерна своя строго определенная зона отраженной боли и парестезий. Когда при надавливании на ТТ пациент непроизвольно пытается устранить вызвавший боль раздражитель, данный феномен описывается как «симптом прыжка», являющийся характерным признаком МФБС. Выделяют активные и латентные ТТ. При наличии активных ТТ определяется как спонтанная боль, возникающая обычно при нагрузке на заинтересованную мышцу, так и боль при ее пальпации. Латентные ТТ не сопровождаются спонтанной болью. Наиболее часто локальная боль, связанная с ТТ, описывается пациентами как интенсивная и острая, а отраженная — как глубокая и ноющая. Активным ТТ нередко сопутствует снижение силы в соответствующей мышце, повышенная ее утомляемость и ограничение объема движений. В случаях, когда между двумя ТТ или между ТТ и костной структурой располагается сосудисто-нервный пучок или нерв, создаются условия для нейроваскулярной компрессии. Факторами, способствующими формированию МФБС, являются острое перерастяжение мышцы, наблюдаемое при выполнении «неподготовленного» движения, длительное неправильное положение тела (антифизиологические позы), воздействие высокой или, чаще, низкой температуры, врожденная асимметрия длины ног, тазового кольца, аномалии стопы, нарушения питания или обмена веществ, сопутствующие психологические расстройства (тревога, депрессия, нарушения сна) [15-17]. В табл. 2 приведены основные МФБС, являющиеся причинами боли в грудной клетке.
МФБС большой грудной мышцы. Активация ТТ в грудинной порции мышцы приводит к иррадиации боли по передней поверхности грудной стенки, медиальной поверхности плеча и предплечья, в латеральном крае мышцы — к иррадиации боли в область молочной железы, с гиперчувствительностью в области соска и непереносимостью прикосновения к нему одежды. ТТ в парастернальной порции мышцы слева характеризуются зоной иррадиации, характерной для ИБС. Активация ТТ происходит при подъеме тяжестей, особенно перед собой, при работе тугими кусачками, при нагрузке руки в положении отведения, при длительном нахождении с опущенными надплечьями, что приводит к сокращению мышцы.
МФБС малой грудной мышцы. Боль, связанная с наличием ТТ, может напоминать ИБС, иррадиируя в подключичную область, по медиальной поверхности руки, а также по всей передней поверхности грудной клетки. ТТ в мышце могут активироваться при ишемии миокарда, ходьбе с тростью, приступах кашля, сдавлении мышцы ремнем сумки или рюкзака.
МФБС грудинной мышцы часто является источником загрудинной боли и неприятных ощущений в области грудины. Боль, как правило, не усиливается при движениях, по локализации соответствует боли при ИБС, поэтому часто не связывается со скелетно-мышечной дисфункцией. Провоцирующими факторами являются наличие ИБС, травма в области грудины и ребер. В отличие от других МФБС при данном состоянии практически неэффективно лечение растяжением. Показана эффективность блокад с местными анестетиками.
ТТ в грудинной части грудино-ключично-сосцевидной мышцы и подключичной мышце характеризуются небольшой зоной отраженной боли в зоне грудино-ключичного сочленения.
Для МФБС передней зубчатой мышцы типично наличие ТТ по переднебоковой поверхности грудной клетки и кнутри от нижнего угла лопатки. У некоторых больных отмечается гиперчувствительность молочной железы, сходная с таковой при МФБС большой грудной мышцы. Иногда пациенты жалуются на одышку из-за болезненности глубокого вдоха. Активация ТТ происходит при быстром и продолжительном беге, толкании, подъеме тяжестей над головой, сильном кашле.
Синдром лестничных мышц. Активные ТТ в любой из лестничных мышц могут вызвать боль в грудной клетке. Зоны постоянной тупой боли в области молочной железы, напоминающие по форме два пальца, доходят до уровня соска. Также отмечаются боли вдоль медиального края лопатки и в межлопаточной области. Для данного симптомокомплекса типична боль, распространяющаяся по передней и задней поверхности плеча на лучевую часть предплечья, а также на большой и указательный пальцы. Активация ТТ в лестничных мышцах происходит в случаях подъема тяжести или перетягивания предмета, если кисти при этом находятся на уровне талии; во время приступов кашля, при участии мышц в парадоксальном дыхании, нахождении головы во время сна ниже уровня туловища, наклоне оси плечевого пояса, связанного с конституциональной разницей длины ног, косым тазом, сколиозом. В промежутке между передней лестничной мышцей, первым ребром и ключицей проходит подключичная вена и подключичный лимфатический ствол. Часто напряженная и укороченная передняя лестничная мышца сдавливает нижний ствол плечевого сплетения, вену и лимфатический ствол. Это приводит к появлению онемения, покалывания и нарушению чувствительности в IV-V пальцах кисти, по внутренней поверхности кисти и предплечья, формированию отека над основанием II-V пальцев и на тыльной поверхности кисти, а также скованности движений в пальцах, особенно по утрам. При обследовании выявляется ограничение латерофлексии в шейном отделе позвоночника в контралатеральную сторону. Движения в плечевом суставе, как правило, не ограничены. При клиническом обследовании полезными являются проба Адсона и проба на спазм лестничных мышц (максимальный поворот головы в сторону локализации боли и энергичное опускание подбородка в надключичную ямку, что приводит к сокращению лестничных мышц, активации в них ТТ и вызывает характерный паттерн отраженной боли).
МФБС трапециевидной мышцы. ТТ в средней порции трапециевидной мышцы вызывают жгучую боль в межлопаточной области. Они активируются при длительном удерживании вытянутых вперед рук (например, при управлении автомобилем). Источником боли в верхней части спины также может являться МФБС нижней порции трапециевидной мышцы, возникающий при длительном сидении за столом с наклоном вперед.
МФБС мышцы, поднимающей лопатку, наиболее часто проявляется болью в шейном отделе позвоночника («скованная шея»), которая может иррадиировать вдоль медиального края лопатки. Факторами, способствующими развитию этого МФБС, являются позное напряжение, связанное с наклоном и поворотом головы в сторону (длительная беседа с собеседником, сидящим сбоку), сон в неудобном кресле, опора на длинную трость и т.п.
МФБС широчайшей мышцы спины. ТТ в широчайшей мышце спины активируются при длительном переносе тяжестей на вытянутых вперед и вверх руках. J.Trevel [17] называет боль, связанную с МФБС широчайшей мышцы, «злокачественной болью в спине», поскольку она не устраняется при растяжении мышц или изменении позы.
МФБС верхней задней зубчатой мышцы проявляется ощущением тупой, глубокой боли в верхней части спины, в области верхнего и медиального края лопатки. Нередко ТТ активируются при пневмонии, астме, хронической эмфиземе, увеличивая страдания пациента. Наличие ТТ в нижней задней зубчатой мышце приводит к возникновению болезненных ощущений в нижней части грудного отдела позвоночника и в области нижних ребер. Чаще всего МФБС в этом случае формируется при работе стоя на лестнице с поднятыми руками.
МФБС ромбовидных мышц. Боль, связанная с наличием ТТ в ромбовидных мышцах локализуется между медиальным краем лопатки и позвоночником и ощущается в отличие от МФБС зубчатых мышц как поверхностная, в связи с чем многие пациенты растирают болезненную область. ТТ активируются при позном напряжении с наклоном вперед, наличии сутулости, сколиоза, вынужденном положении с удерживанием отведенного до 90° плеча.
МФБС передней зубчатой мышцы характеризуется наличием ТТ по переднебоковой поверхности грудной клетки и кнутри от нижнего угла лопатки. У некоторых больных отмечается гиперчувствительность молочной железы, сходная с таковой при МФБС большой грудной мышцы. Иногда больные испытывают затруднение при глубоком вдохе. Активация триггерных зон происходит при быстром и продолжительном беге, толкании, подъеме тяжестей над головой, сильном кашле.
Межреберные мышцы вовлекаются в патологический процесс при интенсивном кашле, а также в результате травм и хирургических вмешательств на грудной клетке. При пальпации в межреберных промежутках выявляется локальная болезненность с воспроизведением характерного болевого паттерна.
Иррадиирующая боль в грудной клетке может быть связана с поражением грудного отдела спинного мозга, грудных корешков, межреберных нервов. В отличие от шейного и поясничного отделов грудной отдел позвоночника относительно малоподвижен, что в значительно меньшей степени предрасполагает к развитию грудных компрессионных радикулопатий, связанных с грыжами межпозвоночных дисков или сужением позвоночного канала вследствие дегенеративных изменений. При опухолевом поражении спинного мозга боль может быть постоянной или рецидивирующей, появляться в покое и уменьшаться при движении, часто приводит к нарушению сна, заставляя двигаться или спать в вынужденном положении, например сидя. На фоне постоянных болей часто отмечаются прострелы, провоцирующиеся кашлем или чиханьем. Выявляются двигательные и чувствительные нарушения, соответствующие уровню поражения. При сирингомиелии и рассеянном склерозе также могут отмечаться боли, локализация которых зависит от области поражения спинного мозга. Кроме того, причинами поражения грудных корешков являются опоясывающий герпес и постгерпетическая невралгия, сахарный диабет, а также переломы грудных позвонков. Боль в этих случаях, как правило, длительная, интенсивная, локализуется в зоне соответствующего сегмента, носит стягивающий или жгучий характер, часто сопровождается короткими прострелами, может быть ланцинирующей. Боль усиливается ночью и при движениях в грудном отделе позвоночника. Часто выявляется гиперестезия, гипералгезия и гиперпатия в пораженных сегментах. Для уточнения диагноза необходимо проведение рентгенографии, КТ, МРТ грудного отдела позвоночника. При травмах ребер могут поражаться межкостные нервы, что сопровождается острыми поверхностными, жгучими болями в зоне их иннервации. Боль усиливается при вдохе или при движении грудной клетки, напоминая боль при плеврите. Как правило, выявляется небольшой участок сегментарной гипералгезии или гиперестезии, возникающий даже при поражении одного нерва.
Лечение скелетно-мышечной боли в грудной клетке
При синдроме Титце местные согревающие процедуры и применение нестероидных противовоспалительных препаратов (НПВП) позволяют в большинстве случаев добиться стойкого положительного эффекта. При высокой интенсивности болевого синдрома применяют инфильтрацию пораженных сочленений местными анестетиками (0,25-0,5% раствор новокаина), иногда в сочетании с кортикостероидами. При реберно-грудинном синдроме как с лечебной целью, так и для дифференциальной диагностики с коронарной недостаточностью применяются блокады межреберных нервов с местными анестетиками по задней подмышечной линии, приносящие выраженное облегчение. Эта манипуляция играет и психотерапевтическую роль, поскольку регресс болевого синдрома после ее проведения позволяет убедить пациента в доброкачественности заболевания и «некардиогенной» его причине. Консервативное лечение синдрома «скользящего ребра» включает разъяснение пациенту доброкачественной природы состояния, назначение НПВП, блокады с местными анестетиками и кортикостероидами. При неэффективности перечисленных мероприятий иногда прибегают к резекции края ребра. При грудино-ключичном гиперостозе и поражении грудино-ключичных суставов другой этиологии облегчение приносят НПВП, в отдельных случаях — кортикостероиды и лечение основного заболевания, служащего причиной артрита. При болевом синдроме, связанном с диффузным идиопатическим скелетным гиперостозом, симптоматическое лечение включает курсовой прием НПВП, согревающие физиопроцедуры и упражнения, направленные на укрепление мышц спины. В случаях ксифоидалгии при легкой и умеренной интенсивности боли эффективны простые анальгетики и НПВП, при выраженном болевом синдроме применяется инфильтрация болезненной области местными анестетиками пролонгированного действия. Показания к оперативному лечению (резекция мечевидного отростка) обсуждаются у пациентов с выраженным некупирующимся болевым синдромом, однако данный метод лечения применяют крайне редко [14]. При фасеточном синдроме показана эффективность инфильтрации пораженных суставов раствором местного анестетика, согревания болезненной области и активной лечебной физкультуры, направленной на укрепление мышц брюшной стенки и мышцы, выпрямляющей позвоночник.
Таблица 1. Дифференциально-диагностические различия синдрома Титце и реберно-грудинного синдрома
источник
Болезненные ощущения в грудине могут возникать абсолютно неожиданно и доставлять серьезный дискомфорт человеку. Причинами бывают вполне обычные процессы жизнедеятельности, но иногда эти симптомы являются сигналом о наличии опасных заболеваний. Боль в груди у женщин часто возникает в области молочных желез, что бывает признаком возникновения мастопатии или говорит о возможной беременности. У мужчин болевые ощущения в районе груди могут быть сигналами о заболеваниях пищевода, нарушениях сердечного ритма и других болезнях.
Болевые приступы внутри грудины различаются по характеру, длительности, этиологии. Боль в грудине бывает ноющей, острой, колющей, режущей. Она может быть постоянной или проходить приступами с внезапным появлением. Большинство случаев болезненных проявлений связывают с такими заболеваниями, как:
- болезни органов желудочно-кишечного тракта;
- нарушения работы сердца;
- проблемы с позвоночником;
- болезни дыхательных путей;
- гормональные изменения организма;
- заболевания молочной железы.
Боли у женщины в районе молочных желез могут быть связаны с нормальными жизненными ситуациями. Например, болезненность груди часто проявляется при менструациях, кормлении ребенка. При длительных болевых ощущениях, которые беспокоят периодически, необходимо пройти обследование молочных желез для определения причин дискомфорта. Диагноз может поставить только врач после лабораторного обследования. Неприятные ощущения в груди могут быть признаком таких серьезных болезней, как рак молочной железы, мастопатия и др.
Неприятные ощущения могут быть результатом тупой травмы тканей молочной железы (например, при падении). При этом побаливает грудь та, которая подверглась ушибу. Повреждения молочной железы сопровождаются болью при пальпации, покраснениями, пухлыми частями. Другими причинами бывают заболевания внутренних органов. При их обострении могут наблюдаться резкие, колющие, ноющие боли с той или стороны грудины.
Если болит грудь справа, возможны такие заболевания:
- гепатит;
- воспаление желчного пузыря;
- заболевания пищевода;
- повреждение диафрагмы;
- травмы позвоночника со смещением дисков вправо.
Когда болит грудная железа с левой стороны, это может быть из-за:
- нарушений работы селезенки;
- гастритов, болезней поджелудочной железы;
- панкреатита;
- межреберной невралгии;
- заболеваний сердца (острый перикардит, стенокардия).
Если болевые ощущения тянущие, продолжительные, это может сигнализировать о мастодинии. Это состояние возникает в результате гормонального сбоя. Женщина чувствует циклические боли, которые имеют тенденцию усиливаться. Причиной могут служить гинекологические заболевания, стрессы, климактерический период. Мастодиния возникает и на фоне продолжительной гормональной терапии. Дополнительные признаки болезни проявляются отечностью, увеличением желез в размерах. После начала месячных боли проходят.
Женщина может испытывать дискомфорт при касании груди. Часто боли обеих грудных желез возникают при кормлении ребенка. Такое бывает при лактостазе (застое молока). Он возникает из-за переизбытка молочной жидкости или, когда ребенок плохо сосет. Надавливание на грудь может создавать болевые ощущения при мастопатии. Это патология молочных желез, возникающая на фоне частых переживаний, гормональных изменений организма. Мастопатия сопровождается выделениями из соска, отеками, ломотой в тканях груди.
Болевые приступы острого характера могут возникать при межреберной невралгии. Человек чувствует колющие, пронизывающие боли, которые могут отдавать в грудь, лопатку, поясницу. Такие же ощущения появляются во время приступов стенокардии, перикардита, других острых сердечных заболеваний. Иногда покалывания проявляются из-за психических расстройств. Острые боли могут возникать при плеврите, пневмонии. Они сопровождаются одышкой, кашлем.
Тянущие ощущения в области груди могут появляться из-за мышечных спазмов. Такой эффект может возникнуть при занятиях спортом, физическими упражнениями. Иногда боли молочных желез вызывает гормональная терапия или прием женщиной оральных контрацептивов. Болезненность груди может говорить о беременности. Это означает, что организм начал перестраиваться на гормональном уровне. Интенсивность болевых ощущений может быть различной: от слабых до сильных.
Если при выполнении каких-то движений грудь начинает болеть, причиной может быть перенесенная ранее травма. Нажатием на грудину можно обнаружить болезненное место. В случае повреждения будет больно дотрагиваться до травмированного участка. Боли при опускании, поворотах туловища могут наблюдаться из-за заболеваний пищевода (грыжи). Причиной болевого синдрома, появляющегося после наклона тела, может быть межреберная невралгия.
Некоторые заболевания вызывают возникновение опухолей или увеличение размеров груди. К ним относятся:
- фиброаденома;
- мастопатия;
- рак молочной железы;
- образование кисты;
- лактационный мастит.
Киста может образовываться у здоровых женщин. Это полость внутри грудной железы, которая заполняется жидкостью. В большинстве случаев эти образования рассасываются сами. Фиброаденома представляет собой доброкачественную опухоль. Клетки образования разрастаются и давят на молочные протоки, что вызывает болезненность. Мастопатия характеризуется увеличением фиброзной ткани железы. Оно сопровождается отечностью, огрубением кожи. Опухоль и боли в груди могут быть признаками рака молочной железы.
Во время процедуры кормления у женщины могут образоваться микротрещины, что вызывает воспаление соска. При этом происходит повреждение нервных окончаний, что вызывает чувство боли. Причиной этих неприятных ощущений может быть длительный прием гормональных препаратов. Также боль под соском могут вызывать такие заболевания:
- острый мастит;
- вирус герпеса;
- рак соска;
- мастодиния;
- некоторые виды лактостаза.
Небольшие болезненные ощущения в груди у женщин за 8-10 дней до начала месячных считаются нормальным физиологическим явлением, которое не требует лечения. Иногда это может быть признаком беременности. Дискомфорту могут способствовать такие факторы, как стрессы, усталость. Женщина чувствует утомляемость, вялость, появляются головне боли. При этом часто наблюдается отечность грудных желез. Если симптомы не проходят после месячных, а боль усиливается, нужно обратиться к врачу для назначения лечения.
У представителей сильного пола болезненность в грудине может появиться после травмы грудной клетки. Боли чувствуются при нажатии на поврежденный участок. При заболеваниях позвоночника болевой синдром возникает в грудине, лопатках, сбоку от смещенных позвонков. У мужчин болезненные ощущения в груди могут появляться из-за следующих заболеваний:
- расстройства желудочно-кишечного тракта, нарушения работы внутренних органов;
- воспаления сердечной мышцы;
- поражения опорно-двигательного аппарата;
- воспаления плевры дыхательных путей, трахеита;
- неврозов, расстройств психики.
При легочных заболеваниях в полости плевры возникает воспаление. Этот процесс сопровождается резким сильным кашлем, одышкой. Поражения плевры легких часто возникают у курильщиков. Это тяжелое заболевание, от которого трудно избавиться. При инфаркте легкого появляются жгучие, колющие боли, которые отдают в спину, живот, лопатки. Похожие ощущения могут вызывать язвенные болезни пищевода. Возбудителями воспаления являются вирусы или инфекции. Заболевания характеризуются мышечными спазмами, которые вызывают сильные боли в грудине.
При инфаркте миокарда происходит некроз мышечной ткани сердечного органа. Боль локализуется в верхней или центральной части туловища. Последствия этого заболевания очень тяжелые. Воспалительный процесс на участке миокарда вызывает гибель сердечной мышцы. Характерными признаками являются тошнота, резкая одышка, холодный пот. Сердечные приступы сопровождаются появлением чувства страха, головокружениями. Боли не проходят после принятия нитроглицерина.
Женщинам рекомендуется периодически исследовать грудь самостоятельно, чтобы вовремя заметить наличие уплотнений в молочных железах. Это увеличивает шансы обнаружения рака и других опасных болезней на ранних стадиях. В случае сильных болей, изменения формы грудных желез, других негативных признаков, нужно немедленно обратиться к врачу для осмотра. Диагностика в медицинских учреждениях включает такие действия, как:
- сбор информации, пальпация груди;
- УЗИ области грудины;
- маммография;
- рентген;
- биопсия тканей.
Обратиться можно к терапевту по месту жительства, а он затем назначит консультацию у специалиста в зависимости от результатов осмотра. При сильных болях в молочных железах женщины могут сразу посетить маммолога. Что назначат:
- При подозрении на инфаркт может назначаться компьютерная томография.
- Если причиной болей грудины являются расстройства пищевода, проводится процедура ФЭГДС, при которой желудок исследуется внутри с помощью специального аппарата. Делается забор тканей для выявления воспалений, инфекций.
- Может браться кровь, моча на анализ с целью обнаружения вирусных микроорганизмов.
Чтобы избавиться от болезненности в груди, нужно вылечить основное заболевание, симптомами которого являются болевые ощущения. Терапию может назначать только специалист, на основании проведенных исследований. Во время курса лечения необходимо соблюдение двигательного режима, предписанного врачом (покой, прогулки и тд). В зависимости от имеющегося заболевания, лечение может включать:
- медикаментозную терапию;
- фитотерапию;
- физиолечение;
- прием витаминных комплексов, препаратов, укрепляющих иммунитет;
- санаторно-курортное лечение.
Эффективным лекарством, с помощью которого производится лечение грудных желез, является Даназол. Это синтетический гормон, снижающий активность яичников. Кроме этого, препарат производит болеутоляющее действие. Его назначают при мастопатии, гипертрофии груди, наличии доброкачественных образований. Средство успешно устраняет опухоли, уплотнения, убирает болевой синдром.
Недостатком лекарства можно считать то, что его не назначают при беременности, сахарном диабете, эпилепсии. Оно имеет большой список побочных действий, среди которых: нарушения работы печени, аллергические реакции, увеличение веса и др. Плюсом является высокая эффективность препарата в лечении патологий молочных желез. Даназол может назначаться детям с наступившим половым созреванием.
Тамоксифен является сильнодействующим противоопухолевым средством. Активное вещество препарата подавляет действие половых гормонов, тем самым замедляя рост злокачественных опухолей. Тамоксифен успешно применяется в лечении рака молочных желез, матки, яичников. При приеме этого средства у пациентов останавливается воспалительный процесс, уменьшаются раковые образования.
Недостатком этого лекарства является большое число противопоказаний. Его нельзя принимать при болезнях крови, печени, патологии глаз. Список нежелательных проявлений тоже велик. Побочные эффекты могут проявляться тошнотой, тяжестью в желудке, увеличением веса, зудом половых органов. Минусом лекарства считается и возможность появления доброкачественных опухолей после длительного лечения. Среди плюсов врачи указывают сильный противораковый эффект.
Мастодинон – лекарственное средство на основе натурального сырья. Оно обладает мягким действием на организм. Применяется для лечения мастопатии, нарушений менструального цикла. Активное вещество – экстракт витекса, древовидного кустарника – восстанавливает естественный гормональный баланс у женщин. Дополнительно Мастодинон проявляет обезболивающее действие.
Плюсом препарата является отсутствие гормонов. Мастодинон изготовлен с применением растительных компонентов, поэтому он безвреден. Благодаря этому лекарство бережно воздействует на женский организм. Для устойчивого результата комплекс нужно принимать 2-3 месяца. К минусам гомеопатического средства относится запрет на его использование беременными и кормящими женщинами.
источник
Если у человека заболело в груди, то первая причина, которая приходит на ум, – это неполадки с сердцем. И действительно, во многих случаях такое утверждение оказывается верным. К тому же сердечные заболевания являются одними из самых опасных для жизни, и люди инстинктивно концентрируют на этом внимание. Но на самом деле боль в грудной клетке посередине может иметь и другую природу. К примеру, некоторые патологии дыхательной и пищеварительной систем также характеризуются подобным симптомом.
Также болевой синдром способны вызвать чрезмерные нагрузки и ушибы. Поскольку части грудины – сама кость, рукоятка и мечевидный отросток – от перенапряжения имеют свойство немного сдвигаться относительно друг друга, это может стать причиной дискомфорта. В любом случае к таким ощущениям всегда нужно относиться серьезно и не затягивать с визитом к доктору. Для того чтобы разобраться, почему возникают боли в грудной клетке, рассмотрим основные особенности их проявления и заболевания, имеющие к ним непосредственное отношение.
При стенокардии ощущается тупая ноющая боль в области грудной клетки. Чаще всего она локализуется слева, но также может распространяться и на центральную часть грудины. Болевой синдром усиливается во время активного движения, поэтому физически нагружать организм здесь необходимо с особой осторожностью. Для того чтобы снять подобный симптом, обычно хватает отдыха. При сильном давлении в груди нужно принять 2 — 3 таблетки «Нитроглицерина» с промежутком в несколько минут. Если через четверть часа боль не отпускает, следует позвонить в «скорую».
Состояние сердца при стенокардии.
Острая боль в области грудины может свидетельствовать об инфаркте миокарда. В целом ощущения при этом сходны с проявлениями стенокардии, разве что длятся немного дольше и в более интенсивной форме. Также у больного развивается чувство немотивированной тревоги, наблюдается одышка. В данном случае необходимо немедленно вызывать «неотложку», поскольку инфаркт является одной из опаснейших для жизни болезней.
Ишемию, которая со временем и провоцирует инфаркт миокарда, можно вылечить, и вероятность этого в большой степени зависит от исполнения пациентом всех врачебных предписаний. Самостоятельное же лечение нередко заканчивается трагедией.
Если человека беспокоит постоянная боль, локализующаяся в верхних отделах грудины, возможной ее причиной может стать аневризма аорты. Поскольку этот сосуд обладает довольно крупными размерами, его разрыв приводит к сильному внутреннему кровотечению и в большинстве случаев к летальному исходу. Аневризма характеризуется также затруднением дыхания, онемением конечностей. При малейших подозрениях на эту патологию требуется срочная госпитализация и при подтверждении диагноза – операция.
Как ни странно, из-за легочных патологий боль в грудной клетке посередине возникает даже чаще, чем от сердечно-сосудистых нарушений. Тем более данная группа заболеваний захватывает намного более обширную возрастную группу. Ведь практически у каждого хоть раз да бывали бронхит, пневмония, плеврит или трахеит. Причем все эти болезни часто вызывают сильный надсадный кашель. Вот он-то и провоцирует болевой синдром. Также им обычно сопутствуют повышенная температура, слабость, отсутствие аппетита, иногда ощущается жжение в груди.
Нередко боль отдает в нижнюю часть грудины, поскольку легочные заболевания часто вызывают осложнения. Воспаление может затронуть диафрагму или межреберную мышечную ткань, посылающие болевые сигналы. Кстати, именно поэтому лечение таких болезней «бабушкиными» рецептами медики строго критикуют.
Нередко боли при остеохондрозе в грудном отделе позвоночного столба не проявляются. Поскольку из всех участков позвоночника этот обладает наименьшей подвижностью, соответственно, он принимает на себя меньше всего нагрузок. Поэтому в некоторых случаях даже грыжевое выпячивание на одном из дисков может остаться незамеченным. Но при защемлении нервных корешков появляется резкая боль в центре груди, которая отдает под ребра и в спину. Одной из самых распространенных болезней такого рода является межреберная невралгия.
Причинами болевых ощущений в центре грудной клетки часто являются травмы. Если после полученного удара в грудь человека беспокоит постоянная боль, это может быть результатом повреждения надкостницы или мышечных тканей, а также внутренних кровоизлияний. При движении, вовлекающем в активный процесс мышцы в области грудины, болевой синдром становится интенсивнее. Дискомфорт вызывают и прикосновения к ушибленному месту.
Когда болезненные ощущения в середине грудной клетки возникают на фоне некоординированных спастических сокращений мышц пищевода при глотании, это характерная клиническая картина так называемого эзофагоспазма. Острая боль может длиться до нескольких минут, а затем исчезает. Обычно данное нарушение сопутствует заболеваниям желудочно-кишечного тракта и нервным расстройствам, при которых патологические процессы протекают в нервных сплетениях, принимающих участие в функционировании пищевода. В некоторых случаях боли возникают при глотании только жидкой пищи.
Строение желудочно-кишечного тракта.
При желудочно-кишечных заболеваниях боли нередко наблюдаются и в центре грудной клетки (так называемые отраженные боли). В основном это желудочно-пищеводный рефлюкс, диафрагмальный абсцесс, язва желудка. Помимо болевых ощущений, они вызывают жжение, отдающееся за грудиной, частую отрыжку, иногда тошноту и рвоту.
Примечателен тот факт, что язвенная болезнь по своим симптомам может сильно напоминать приступы стенокардии. Бывали случаи, когда сами врачи попадались в эту ловушку и ставили неверный диагноз. В итоге назначенное лечение пациенту не помогало, и, пройдя повторное обследование, человек с удивлением узнавал, что сердце у него абсолютно здоровое. Поэтому здесь нужно обращать внимание на давление и частоту сердцебиения – при язве они в норме. Да и продолжительность болей будет намного дольше, чем при стенокардии.
Если ребенок в процессе активных игр либо сразу после еды начинает жаловаться на болезненные ощущения в центре груди, чаще это неопасно. Виной всему может быть перенапряжение брюшных связок, соединяющихся с диафрагмой. Снять симптом поможет небольшой отдых.
Боли же, сопровождающиеся красными водянистыми высыпаниями на коже, увеличением лимфоузлов и повышением температуры, указывают на опоясывающий лишай. Поскольку эта болезнь заразна, нужно исключить контакты ребенка с его сверстниками и вызвать врача.
В остальных случаях заболевания и нарушения, вызывающие боль в грудной клетке у взрослого и ребенка, схожи. Тем не менее такие проявления не стоит игнорировать, а провести диагностику лучше всего сможет только квалифицированный медик.
В период беременности, особенно на поздних сроках, женщины нередко испытывают дискомфорт и даже боль в середине груди. И это неудивительно, поскольку по мере роста малыша давление на грудную клетку и диафрагму возрастает. Также увеличиваются в размерах живот и молочные железы, затрудняя дыхание и провоцируя чувство болезненности.
Еще одной причиной неприятных ощущений при беременности является изменение гормонального фона. Чтобы расширить таз и сделать тем самым прохождение плода через родовой канал более комфортным, в женском организме начинает активно вырабатываться релаксин. Но, помимо размягчения тазовых костей и сухожилий, он также воздействует и на остальные системы, в частности, соединяющиеся с грудиной. Это и приводит к возникновению боли, которая после родов исчезнет, поскольку уровень гормонов стабилизируется.
Методы лечения болей в центре грудины зависят от их первопричины и состоят в ее устранении. Поэтому каких-либо общих направлений здесь не существует.
- При заболеваниях органов дыхания обычно назначают антибиотики, противовоспалительные и, если необходимо, обезболивающие. Также рекомендуют делать ингаляции, пить побольше теплой жидкости и воздержаться от курения.
- Сердечно-сосудистые патологии, помимо препаратов экстренной помощи (к примеру, «Нитроглицерин»), лечатся разжижающими кровь и расширяющими сосуды препаратами. Больным необходимо вести здоровый образ жизни, следить за своим рационом, по возможности заниматься лечебной дыхательной гимнастикой и не забывать про регулярные прогулки.
- При серьезных травмах, приведших к переломам или растяжениям, пострадавшего в первую очередь необходимо обездвижить и не допустить дальнейшего физического воздействия на поврежденный участок. Для ослабления болевого синдрома и предотвращения опухолей делают холодные компрессы. Ускорить восстановление мышечных тканей помогут специализированные кремы и курсы массажа.
Боли в груди могут вызвать не только заболевания, описанные в этой статье, ведь существует еще множество частных случаев, способных привести к таким результатам. Помните, что неправильное определение причины повлечет за собой неадекватное лечение и как результат развитие осложнений. Поэтому при возникновении болевого синдрома нужно обязательно обратиться к врачу.
Боль в грудной клетке может говорить о разных заболеваниях. Для того чтобы узнать причину, врач проверяет ее характер, сколько она длится, пациент должен обязательно сдать все необходимые анализы и только тогда можно говорить, что спровоцировало появление болевых ощущений. Нельзя терпеть боль в грудной клетке, потому что, какая бы либо причины не была, в этой области появление неприятных ощущений являются довольно опасными. Поэтому важно вовремя диагностировать причину и начать эффективно лечится. Почему же возникают болевые ощущения в области грудной клетке?
Неприятные ощущения возникают чаще всего после того, как человек чрезмерно физические перетрудился, также после травм, растяжения, повреждения. В случаи сильной физической нагрузки может возникать боль в области груди и локализоваться между ребрами. Такую боль называют – крепатура, она чаще всего может появиться после активного занятия, физических работ. Она не предоставляет опасности для человека, потому что связана с тем, что мышечные соединительные ткани выделяют молочную кислоту, из-за этого немного повреждаются мышечные и связочные структуры напряженных мышц. Имеет тянущий характер, при резком движении начинает сильно увеличиваться. Такую боль можно избежать, если правильно тренироваться, рассчитывать нагрузку и свои силы.
Боль в грудной клетке появляется из-за того, что была нанесена травма, также, если поврежденные внутренние органы из-за нее. При , боль является колющей, особенно, когда сдавить грудную клетку. Она может усиливаться, когда человек сильно кашляет, проходит после расслабления. Ушибы сразу заметно, при них начинают появляться кровоподтеки, синяки. Если ушиб легких, он не предоставляет опасности, но если тяжелый, все может закончиться смертью, потому что из-за него может быть разрыв легких и кровоизлияние.
Такая боль возникает, когда человек глубоко вдыхает, чихает или кашляет. При этом она появляется в том месте, на которое повлияла инфекция. В случаи простуды боль проходит после ее излечивания, также, когда больной придерживается постельного режима. В случаи ухудшения состояния пациента, можно говорит о том, что возникли серьезные осложнения в жизненно важных дыхательных органах, такие как:
1. При боль в грудной клетке носит внезапный характер, может возникать с одной стороны или отдавать сразу в обе. При этом человека мучает давящая боль, она возникает в любое время суток – после физических нагрузок, ночью и т.д.
2. При инфаркте миокарда в области груди появляется острая боль, это вызвано тем, что у человека отмерла одна часть сердечной мышцы, из-за этого ему не хватает кислорода. Боль имеет внезапный характер, является резкой, может отдавать в левую руку или плечо. Здесь нужно действовать быстро, вызывать срочно скорую помощь.
3. Боль в грудной клетке из-за , который возникает тогда, когда воспаляется околосердечная сумка. Это заболевание может иметь самостоятельный характер, или сопровождать инфекционные, онкологические и аутоиммунные заболевания. Боль напоминает стенокардию, но при этом человека тяжело становится дышать, его мучает одышка, начинает сдавливаться пищеводная система. При этом появляется лихорадочное состояние, отекает лицо, шея, заметны вены.
Таким образом, грудная клетка может болеть с разных причин и все они достаточно серьезные, поэтому не стоит медлить, нужно же срочно обратиться к специалисту, который точно поможет диагностировать боль в области грудной клетки.
Жизнь динамична, ходить по делам приходится каждому. Обычный человек может за день пройти 10-15 километров и даже не заметить этого. К сожалению, некоторые болезни вызывают крайне неприятный симптом – боль в груди при ходьбе, при которой не только каждый пройденный километр, но и каждый шаг может приводить к очень неприятным ощущениям. В чем причины?
Описание
Остеохондроз – заболевание, поражающее позвоночник . Носит дегенеративный характер – под влиянием внутренних или внешних факторов хрящи позвоночника теряют свою прочность, что приводит к сдавливанию сосудов и нервов, расположенных между дисками.
Если остеохондроз возник в грудном отделе – при ходьбе пациент чувствует боль в грудине.
Характер боли
Зависит от степени. При 1-2 степени остеохондроз проявляет себя при ходьбе и интенсивных нагрузках, на 3-й достаточно минимальной нагрузки или смены погоды, на 4-й спина и грудина болят постоянно. Боль – ноющая, в запущенных случаях – острая. Начинается в позвоночнике, но может захватывать всю грудину.
Дополнительные симптомы
Высокая утомляемость, онемение кожи, чувство холода в руках, боль в грудном отделе позвоночника.
Кто и как диагностирует?
Невролог, хирург. Методы: МРТ.
Лечение
Как медикаментозное, так и хирургическое. Медикаменты направлены на противодействие дегенеративным процессам и регенерацию (по возможности). Хирургическое сводится к устранению сопутствующих болезней (например, межпозвонковая грыжа) и протезированию.
Хорошую эффективность показывает ЛФК, направленная на усиление мышечного корсета спины.
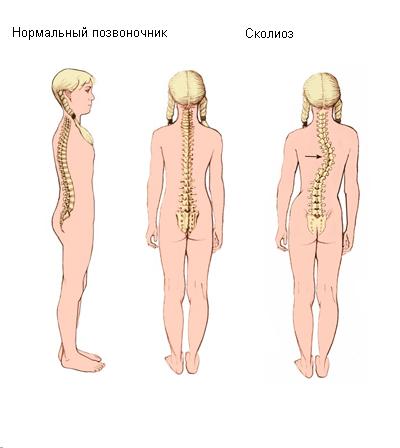
Сколиоз – искривление позвоночника , при котором позвоночный столб принимает змеевидную форму. Начинает образовываться в детстве, развивается на протяжении всей жизни. На начальных стадиях может никак не проявлять себя, но в запущенной форме ведет к болям, смещению органов, несимметричному развитию мышц.
Характер боли
Болевые ощущения при ходьбе обусловлены движениями тела, поэтому болит одна из сторон корпуса. Дополнительно из-за сдавливания внутренних органов могут болеть легкие, сердце, печень, что зависит от типа и степени искривления. Болевые ощущения – ноющие, давящие.
Интенсивность нарастает от «слегка раздражающей» до нестерпимой.
Дополнительные симптомы
Болезни внутренних органов, несимметричность тела.
Кто и как диагностирует?
Ортопед, хирург. Методы: визуальный осмотр, УЗИ внутренних органов, рентген, КТ, МРТ.
Лечение
На ранних стадиях – массаж, ЛФК, мануальная терапия. Цель: выровнять позвоночник. На поздних стадиях терапия строго индивидуальна, иногда требуется хирургическое вмешательство.
Описание
Межпозвонковая грыжа – это выпячивание содержимого межпозвоночного диска . Жидкость, находящаяся внутри диска, прорывается через оболочку и начинает давить на сосуды и нервы. Из-за этого возникает боль (давление на нервные корешки) и онемение (давление на сосуды, помеха для кровотока).
Чаще всего грыжи возникают в поясничном отделе, на грудной отдел приходится мало случаев.
Характер боли
Если грыжа возникла в грудном отделе, на ранних стадиях пациент ощущает болевые ощущения только при ходьбе и наклонах. Боль – резкая, колющая. Основной очаг лежит в позвоночнике, но «прострелы» захватывают всю грудину по ребру, отходят в руки.
Дополнительные симптомы
Скованность движений, покалывания кожи, онемение рук.
Кто и как диагностирует?
Хирург, ортопед. Методы: КТ, МРТ.
Лечение
Традиционное и хирургическое. Традиционное заключается в снятии симптомов и замедлении развития грыжи за счет компенсаторных механизмов самого организма.
Хирургическое – восстановление диска.
Кальциноз – процесс, при котором в каких-либо местах позвоночника откладывается кальций . Кальциноз связок называется их обызвествлением. Это состояние возникает по разным причинам (например, как защитная реакция организма на повреждение), но результат один – связка или сустав теряют свою подвижность, так как частично превращаются в кость.
Характер боли
Кальциноз, расположившийся в спинном или грудном отделе, вызывает резкие, колющие и сильные болевые ощущения, наблюдающиеся при определенном движении корпуса.
Это связано тем, что потерявшая упругость связка при ходьбе резко надавливает на нерв.
Дополнительные симптомы
Зависят от причины кальциноза (туберкулез, межпозвонковая грыжа).
Кто и как диагностирует?
Терапевт. Методы: анализы крови и мочи, анамнез.
Лечение
Медикаментозное. Препараты, содержащие магний, возвращают в норму баланс кальция в организме.
Кальциноз – сопутствующее заболевание.
Нет смысла лечить только его – нужно устранить и причину.
Если диски, находящиеся между позвонков, ослабли и перестали выполнять свои нормальные функции, позвоночник может «поплыть» . Такое состояние называют нестабильностью позвоночника. Расшатанные позвонки опасны по двум причинам: они могут привести к резкому защемлению спинного мозга и спровоцировать развитие остеохондроза и грыжи.
Характер боли
Болевые ощущения возникают во время движения. Обычно пациент чувствует резкий приступ щемящей боли в позвоночнике, которая проходит, если принять лежачее положение.
Дополнительные симптомы
Наблюдаются симптомы раннего остеохондроза.
Кто и как диагностирует?
Ортопед, мануальный терапевт, невролог, хирург. Методы: анамнез, ощупывание, МРТ.
Лечение
Таблетки – для снятия боли. ЛФК и массаж – для фиксации позвонков.
Операция – если позвонки насколько расшатаны, что нужно фиксировать их хирургически.

Боль в груди в движении может быть вызвана не только позвоночником, но и внутренними органами. Самый важный из них – сердце. При таких патологиях, как инфаркт и атеросклероз коронарных артерий, сердечной мышце не хватает кислорода во время нагрузки (даже при обычной ходьбе), и она начинает болеть.
Характер боли
Боль начинается с задней стенки грудины слева и распространяется в шею, руку, на переднюю часть грудины. Носит жгучий, давящий характер.
Усиливается при движении, затихает во время отдыха.
Дополнительные симптомы
Повышенная утомляемость, высокое давление, обмороки.
Кто и как диагностирует?
Кардиолог. Методы: анамнез, анализы, ЭКГ.
Лечение
Зависит от патологии. При сердечных болезнях пациенту обязательно нужно отказаться от курения и перейти на здоровый образ жизни.
Если в сердце сильно и резко «закололо» — нужно немедленно вызвать скорую помощь!
Межреберная невралгия – состояние, при котором нервы, находящиеся между ребер, зажимаются этими же ребрами . Межреберная невралгия может быть вызвана опухолями, воспалениями, травмами.
Характер боли
Болевые ощущения возникают резко, при определенном повороте корпуса во время ходьбы или других нагрузок, связанных с постоянным движением. Пациента «простреливает» от ребра до позвоночника или руки. Если сменить положение, боль со временем проходит, до следующего защемления.
Кроме того, боль меняется при дыхании: усиливается на вдохе, ослабляется при выдохе.
Дополнительные симптомы
Синяки и ссадины (от травм), температура (от воспаления).
Кто и как диагностирует?
Невролог. Методы: анамнез, общий и биохимический анализы крови, анализ мочи на белок, МРТ, КТ, рентген, УЗИ органов брюшной полости, ЭКГ. Диагноз ставится методом исключения.
Лечение
Обезболивающие. Остальная часть терапии зависит от причины, по которой защемляется нерв.
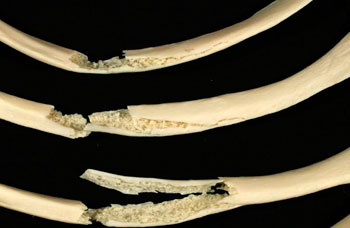
Ушибы и переломы грудной клетки часто ограничивают движения пациента и вызывают боль в грудине.
Характер боли
При ушибах боль тупая и ноющая, при переломах – сильная, колющая и резкая. Усиливается при движении.
Дополнительные симптомы
Гематомы, ссадины, нарушения целостности кожных покровов.
Кто и как диагностирует?
Травматолог. Методы: анамнез, осмотр, рентген при необходимости.
Лечение
Обезболивающие, покой, компрессы, фиксация грудины.
При переломах изредка необходимо хирургическое вмешательство.
При проблемах с желудочно-кишечным трактом боль в грудной клетке чаще всего является «отражением» боли в животе. Причины такой боли могут быть разными: язва желудка и двенадцатиперстной кишки, гастрит, непроходимость кишечника и так далее.
Напрямую вызвать болевые ощущения в грудине могут проблемы с печенью, поджелудочной железой и диафрагмой (грыжа).
Характер боли
Боль начинается в животе, затем разливается по грудине. Носит жгучий, тянущий или острый характер, средней или высокой интенсивности. При ходьбе усиливается ввиду тряски.
Дополнительные симптомы
Болевой синдром в грудине сопровождается болями в животе.
Кто и как диагностирует?
Гастроэнтеролог. Методы: анамнез, анализы крови на СОЭ и другие показатели, зонд, анализ содержимого желудка и кишечника, УЗИ.
Лечение
Зависит от патологии.

Этот комплекс симптомов связан с перенагрузкой мышц . При его появлении больного мучают внезапные боли, локализующиеся в разных местах тела. Причина появления этого симптома – долгое и неправильное распределение нагрузки на мышцы в покое и при активных движениях.
Характер боли
Болевые ощущения возникают резко, локализуются в конечностях, спине или грудине, носят острый режущий характер.
Обычно являются отраженными – настоящая причина боли находится не там, где болит.
Дополнительные симптомы
Вегетативные нарушения, сколиоз, остеохондроз.
Кто и как диагностирует?
Хирург, терапевт, мануальный терапевт. Методы: анализ мочи, осмотр, пальпация.
Лечение
Медикаментозное (для снятия боли), мануальная терапия.
Болевые ощущения при беге указывают на проблемы с сердцем и сосудами намного чаще, чем на другие проблемы. Боль после бега может быть вызвана миофасциальным синдромом, переутомлением, началом кардиологических патологий или ранней стадией болезней позвоночника.
Боль при резких движениях показывает наличие воспаления, опухоли или нервного защемления.
Идти к врачу нужно в том случае, если болевые ощущения вызваны чем-то, кроме переутомления. При возникновении боли нужно отдохнуть , успокоиться и посмотреть на свое состояние. Если симптом никуда не делся – стоит показаться доктору.
Если боль сильная или сохраняется долго, нужно доставить себя к врачу незамедлительно.
В дополнение обязательно посмотрите следующее видео
Эти способы можно применять только в том случае, если причиной боли стали мышцы или позвоночник.
Помощь таблетками сводится к обезболивающим: анальгетикам и нестероидным противовоспалительным препаратам.
Грудная клетка – зона, которая включает в себя много жизненно-важных органов и один отдел позвоночника.
Источником боли может стать любая из этих частей, и ни одну из них нельзя проигнорировать, чтобы не обрушить на свою голову серьезные последствия.
Боль в грудине посередине при движении — достаточно распространенный симптом.
Однако данное проявление влекут за собой различные патологии и заболевания. Далеко не все из них связаны с сердцем.
Выявить истинную причину боли посередине груди при движении может только специалист.
Болевые ощущения посередине груди могут возникнуть как в состоянии покоя, так и после физических нагрузок. Их причинами могут быть:
- Атеросклеротическое поражение сосудов. Приводит к сужению просвета сосудов и нарушениям кровоснабжения. Проявляется в виде выраженного болевого спазма.
- Ишемическая болезнь сердца.
- Прочие патологии сердечной мышцы.
- Патологии и заболевания позвоночника (остеохондроз, радикулит, сколиоз и др.).
- Злокачественные и доброкачественные образования и т. д.
Однако преимущественно болевые ощущения посередине груди в состоянии покоя характерны для заболеваний, не затрагивающих сердце.
Боль в грудине при движении, скорее всего, свидетельствует именно о сердечно-сосудистой патологии. В частности подобные проявления возникают при . В состояние покоя пациент не ощущает боли посередине груди. Кроме того, даже не отражает каких-либо изменений.
Для получений полноценной картины применяют кардионагрузочные тесты. Они позволяют выявить пораженную область в случае полного исчезновения признаков после их купирования. Стоит учитывать, что кардионагрузочные тесты могут быть достаточно опасны. Выделяют:
- велоэргометрию (устройство, схожее по своей сути с обычным велотренажером);
- нагрузку на беговой дорожке;
- введение специальных препаратов, провоцирующих приступ за счет повышения давления или снижения кровоснабжения;
- электростимуляцию.
При физических нагрузках или при ходьбе возникает при ряде сердечно-сосудистых патологий. Их несвоевременное выявление и отсутствие надлежащего лечения может привести к негативным последствиям.
Данное состояние представляет собой поражение сосудов хронического типа. Оно вызвано нарушением обмена белков и липидов, приводящее к отложениям холестерина в просвете сосудов. Атеросклеротические изменения сосудов являются одной из ключевых .
Этиологии данного заболевания не изучена до конца. Существуют следующие теории:
- накопление липидов в стенках артерий;
- нарушение защитных функций внутренней поверхности кровеносных сосудов;
- нарушение работы иммунной системы;
- патологии клеток гладких мышц;
- воздействие вирусов;
- генетическая предрасположенность;
- нарушения работы антиоксидантной системы;
- поражение хламидиями;
- нарушения гормонального фона.

Согласно 1984 года, предложенной всемирной организацией здравоохранения, выделяют:
- Первичная остановка сердца. Может быть купирована в ходе реанимационных мероприятий или стать причиной смерти.
- Стенокардия.
- Острый инфаркт миокарда.
- Кардиосклероз постинфарктный. Это излишнее разрастание рубцовой ткани в сердечной мышце.
- Нарушения ритма.
- Сердечная недостаточность.
Помимо боли в груди при быстрой ходьбе или активности, при ИБС ощущения возникают в стрессовых ситуациях.
Кроме того, обнаруживается:
- одышка;
- слабость, быстрая утомляемость;
- периферийные отеки конечностей;
- «замирание» сердца;
- нарушения сердечного ритма.
Формирование атеросклероза в коронарной артерии (А) и механизмы развития ишемии мышцы сердца (Б)
Некоторые другие болезни сердца также приводят к тому, что болит грудная клетка посередине при движении. Например:
- перикардит, миокардит, эндокардит (боль ощущается и в состоянии покоя, усиливается в горизонтальном положении);
- врожденные и приобретенные пороки сердца и др.
Если болит грудная клетка посередине при движении, то стоит исключить ряд причин, не затрагивающих сердечно-сосудистую систему. Среди них:
- заболевания дыхательной системы;
- болезни, поражающие кости и суставы;
- нервно-психические патологии и расстройства (зачастую при этом обнаруживается боль в грудной клетке при движении плечами);
- травматические воздействия на грудину и т. д.
Одной из распространённых причин болей посередине груди при движении является торакалгия. Это синдром, который проявляется в виде острых пронизывающих ощущений. Он возникает вследствие поражения межпозвоночного диска.
Чаще всего к торакалгии приводят:
- остеохондроз;
- межпозвоночные грыжи;
- сколиоз;
- радикулит и т. д.
Механическое воздействие также приводит к возникновению боли посередине груди при движении. Например:
- ушиб грудной клетки (боль посередине груди при движении может возникнуть даже после незначительного падения);
- перелом ребер;
- повреждение сосудов грудной клетки;
- открытая рана;
- разможжение;
- травма спинного мозга и нервов;
- травма сердечной мышцы и т. д.
Данные состояния могут быть весьма опасны. Особого внимания требуют переломы ребер, которые могут привести к спадению легких.
Злокачественные или доброкачественные опухоли могут приводить к возникновению боли в груди. Это касается:
- рака кости грудной клетки (остеосаркома, хондросаркома, фибросаркома и т. д.);
- рак легких;
- саркома мягких тканей;
- опухоли переднего отдела грудной стенки и т. д.
Дополнительную информацию о причинах боли за грудиной смотрите в этом видео:
источник