
Гистологический анализ биопсии предполагает детальное рассмотрение под микроскопом срезов тканей после их предварительной обработки и окрашивания. В результате визуальной оценки специалист может дать заключение о том, произошли ли в исследуемых тканях злокачественные изменения. Кроме того, на основе установленных нарушений в клетках в большинстве случаев удается установить тип рака и сделать прогноз развития недуга.
В процессе цитологического анализа оценивается морфологическая структура не тканей в целом, а отельных клеток: рассматривается, насколько изменились их элементы – ядро, цитоплазма и так далее. Как правило, такому исследованию поддаются жидкие биопаты – выделения из сосков, содержимое кист и прочее. Цель у цитологии такая же, как и у гистологии, – выявление раковых клеток.
При диагностике фиброзно-кистозной мастопатии применяют такие виды биопсии:
1. Пункционная аспирационная биопсия. В новообразование вводится тонкая игла со шприцем, с помощью которого изымается небольшое количество патологической ткани или жидкость из кисты. Осуществляется без анестезии.
2. Трепан-биопсия. Для забора биопата применяется специальная толстая игла, при этом «вырезается» участок ткани диаметром 1-2 мм. Проводится под местной или общей анестезией.
3. Эксцизионная (инцизионная) биопсия. Предполагает удаление всего новообразования и его срочное исследование. Осуществляется тогда, когда высока вероятность онкологии. Если злокачественные изменения подтверждаются, то пациентка сразу же оперируется.
4. Мазок. Делается при наличии выделений из сосков. После забора материал отправляется на цитологический анализ.
Для большей точности биопсия может проводиться под контролем УЗИ. Биопсия с последующим гистологическим и цитологическим анализом является очень важной диагностической процедурой при мастопатии. Только благодаря этой методике можно точно определить природу новообразования и назначить адекватное лечение мастопатии.
Биофарм/Biofarm клиника и исследования, расшифровка диагнозов ДФКМ — ФКМ, клинические исследования и анализы, направление применения при комплексной терапии не гормональных препаратов Мабюстен/Mabusten — по материалам предоставленным медицинским центром исследований Bradner Deword GmbH Hirtenweg 30, 4125 Riehen, Suisse/Швейцария. Размещенные материалы исследований о диагнозах, лекарствах и методиках лечения носят информационный характер и предназначены для образовательных целей профильных специалистов. Не должны использоваться в качестве медицинских рекомендаций при назначении лечения. Установка диагноза, выбор методики лечения и лекарств, является прерогативой персонального лечащего врача. ООО «Биофарм»/LLC Biofarm не несёт ответственности за возможные негативные последствия, возникшие в результате не квалифицированного использования информации, размещенных в обзорах лекарств, диагнозов и методик лечения на сайте mabusten.com
MABUSTEN — МАБЮСТЕН торговая марка (ТМ), (R), правообладатель BRADNER DEWORD GmbH, зарегистрировано в Государственном реестре Российской Федерации Федеральной службой по интеллектуальной собственности. Свидетельство о регистрации : СГР № RU.77.99.88.003.E.002004.05.16

Профилактика, терапия и лечение — диагноз
BD fibrous breast mastopathy
Имеются противопоказания. Перед применением необходимо проконсультироваться со специалистом
Политика в отношении обработки персональных данных: Все данные о пользователях сайта, обрабатываемые в соответствии с законодательством РФ, агрегируются и анонимизируются, анализируются массово и безлично. Этот сайт использует файлы cookies, чтобы быть максимально информативным для вас. Продолжая просмотр страниц сайта, вы соглашаетесь с использованием файлов cookies.
BRADNER DEWORD GmbH branch Basel Switzerland
источник
Берсенева Вероника Викторовна
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗДГ
Кандидат медицинских наук
Кандидат медицинских наук
Казначеева Татьяна Викторовна
Врач-гинеколог, гинеколог-эндокринолог, врач УЗДГ
Кандидат медицинских наук
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗ-диагностики, врач-онколог
доктор медицинских наук, профессор кафедры репродуктивной медицины и хирургии ФПДО МГМСУ.
Фомина Татьяна Викторовна
Врач акушер-гинеколог, гинеколог-эндокринолог, врач уз-диагностики, гинеколог-маммолог
Врач акушер-гинеколог, гинеколог-эндокринолог
Кандидат медицинских наук
Заболевания молочных желез — одна из серьезнейших проблем современной женщины, то, с чем сталкивается едва ли не каждая третья жительница планеты. К развитию онкологических процессов могут привести даже незначительные изменения. Не стоит рисковать, самостоятельно оценивая степень их безобидности.
Регулярное посещение гинеколога-маммолога и проведение маммографии, УЗИ молочных желез помогут предотвратить беду. Высококвалифицированные специалисты «МедикСити» имеют огромный опыт диагностики и лечения гинекологических и маммологических заболеваний, а наше уникальное оборудование позволяет выявлять патологические изменения на самых ранних стадиях. Каждая женщина, дорожащая своим здоровьем, должна пройти обследование на ультразвуковом сканере нового поколения Voluson 10, не имеющем на сегодняшний день аналогов в России!
Рак молочной железы занимает в России первое место как в структуре заболеваемости женского населения злокачественными новообразованиями, так и в структуре смертности от таких заболеваний.
Важно знать, что рак молочной железы, выявленный на ранней стадии, излечим в 94% случаев! Поэтому невозможно переоценить роль превентивной диагностики (на доклинической стадии)!
Существуют наследственные и спорадические виды рака груди. Что это значит?
Если у пациентки есть близкие родственники с заболеванием рака молочной железы или яичников, ей рекомендовано тестирование на так называемые гены BRCA-1, BRCA-2 (или «ген Анджелины Джоли»). Женщины с положительными результатами теста находятся в группе риска и должны более часто и тщательно проводить обследование молочных желез и яичников (вплоть до профилактических операций).
Тут мнения ученых несколько расходятся. В нашей стране врачи склонны больше наблюдать, чем проводить профилактическое удаление молочных желез и яичников. Врачи западных стран нередко склоняются к проведению профилактической операции с одновременной маммопластикой и коррекцией дозы замещающих половых гормонов после удаления яичников. Надо помнить, что при положительном тесте риск заболеть раком молочной железы в течение жизни составляет от 50 до 85%, а риск заболеть раком яичников составляет от 13 до 46%.
В случае отрицательного теста риск заболеть тоже не исключен, но он такой же, как и в целом в популяции. В таких случаях женщинам рекомендуется своевременно проходить скрининговые программы для ранней детекции заболеваний молочных желез.
Для профилактики рака молочных желез применяются, в первую очередь, маммография (рентгенологическое обследование молочных желез, которое следует проводить в первую фазу менструального цикла или сразу после менструации женщинам в возрасте старше 40 лет) и ультразвуковое исследование молочных желез. УЗ-диагностика применяется в возрасте до 40 лет, а также в качестве дополнительного к маммографии метода в случае необходимости уточнения некоторых состояний. Также в качестве уточняющего исследования иногда применяют МРТ молочных желез по показаниям, которые определяет доктор.
Кроме того очень важно для раннего выявления заболевания пальпаторное обследование во время осмотра у гинеколога.
Сейчас огромное значение придается также методу самообследования (самостоятельное прощупывание молочных желез, которое необходимо выполнять ежемесячно после менструации, когда набухание железы не препятствует обнаружению уплотнения).
Отечность, тяжесть и боли в груди, отделяемое из сосков при надавливании, асимметрия, обнаружение болезненных уплотнений под грудью или в груди — это повод обратиться к врачу-маммологу.
Вовремя начатое лечение заболеваний молочных желез зачастую позволяет избежать хирургического вмешательства.
- травма молочной железы;
- наследственная предрасположенность (онкологические заболевания у близких родственников);
- болезненное уплотнение в молочной железе;
- выделения из сосков;
- гормональные и эндокринные нарушения;
- сопутствующее или перенесенное ранее заболевание половых органов;
- аборт.
Все патологии молочных желез можно условно разделить на три больших группы: это болезни, имеющие воспалительный характер (мастит), доброкачественные опухоли (мастопатия) и онкологические заболевания (рак молочной железы).
Мастит — воспаление молочной железы, которое обычно появляется во время кормления ребенка грудью. Возбудители заболевания — инфекции, попавшие в железу через трещины в соске (стрептококки, энтеробактерии, стафилококки и т.д.). А появление застоя молока в железах еще больше усиливает воспалительный процесс.
Заболевание сопровождается острой болью в груди, покраснением кожи, набуханием и распиранием молочных желез, появлением уплотнения в груди, ознобом и высокой температурой. Также могут появиться выделения из сосков и увеличиться лимфоузлы в подмышечных впадинах.
Первый «предмаститный» уровень заболевания — это лактостаз. Характеризуется застоем молока в одной из долей молочных желез. Если в течение нескольких дней не производится лечение лактостаза, то через некоторое время болезнь переходит в мастит.
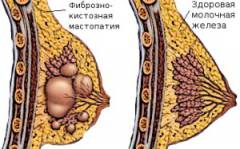
Мастопатия — это доброкачественная патология молочной железы. Согласно медицинской статистике, мастопатией страдает каждая вторая женщина детородного возраста. Появление недуга в основном связано с гормональными нарушениями.
У женщин пожилого возраста болезненное уплотнение в груди может говорить о появлении злокачественной опухоли.
Общие симптомы мастопатии:
- тупая, ноющая боль в молочных железах накануне менструального цикла (мастодиния или масталгия);
- прозрачные, беловатые, зеленоватые, значительно реже кровяные выделения из сосков;
- болезненное уплотнение в правой или левой груди.
Различают несколько видов заболевания:
- диффузная мастопатия (появление узелков и уплотнений в молочной железе);
- узловатая мастопатия (образование увеличивается в размерах, может быть с горошину или грецкий орех, уплотнение в груди болит уже независимо от менструального цикла);
- фиброзно-кистозная мастопатия (проявляется в виде мелких образований и кистозных узлов, заполненных жидким содержимым: киста, фиброаденома груди и т.д.).
 |  |  |
Первый шаг в диагностике своего состояния должна сделать сама женщина. Перед сном надо регулярно, внимательно и аккуратно прощупывать свои молочные железы. А при обнаружении болезненного уплотнения под грудью нужно срочно записаться на прием к маммологу.
Иногда достаточно трудно различить мастопатию и злокачественные патологии молочной железы. В таких случаях вам на помощь придет инструментальная диагностика: ультразвуковое исследование, биопсия, маммография.
УЗИ молочных желез — это информативная, доступная, безопасная методика исследования. Ультразвуковое исследование позволяет увидеть структуру тканей молочной железы, оценить имеющиеся опухоли и кисты. При обнаружении подозрительного образования врач может взять биопсию из новообразования и проверить его более тщательно.
Маммография молочных желез — диагностика груди с использованием минимальных доз рентгеновских лучей. Это один из основных методов исследования новообразований молочной железы.
В клинике «МедикСити» вы можете пройти маммографию без боли на современном аппарате Alpha ST General Electric.
Лечение кисты молочной железы и других видов мастопатии должно быть комплексным и всесторонним.
Лечение фиброкистозной мастопатии будет заключаться в применении как гормональных, так и негормональных препаратов.
Лечение фиброаденомы молочной железы, по усмотрению врача, может быть хирургическим. Это может быть энуклеация кисты (т.е. вылущивание) или секторальная резекция молочной железы.
- постоянно осматривайте грудь, нет ли в ней узелков и уплотнений;
- даже если у вас нет жалоб на самочувствие, регулярно посещайте гинеколога-маммолога;
- в возрасте старше 35 лет ежегодно проходите УЗИ молочных желез и маммографию.
Женщинам, у которых врачи обнаружили мастопатию, необходимо отказаться от вредных привычек, провоцирующих заболевание (употребление алкоголя, курение), гармонизировать свою интимную жизнь, подобрать с врачом методы контрацепции.
В процессе лечения заболеваний молочной железы следует избегать солярия, излишнего пребывания на солнце, переохлаждения.
Сохранение женского здоровья — одна из главных задач наших врачей. Мы знаем как позаботиться о вас!
Также Вы можете воспользоваться представленными ниже формами для того, чтобы задать вопрос нашему специалисту, записаться на прием в клинику или заказать обратный звонок. Задайте вопрос или укажите проблему, с которой Вы хотели бы к нам обратиться, и в самое ближайшее время мы свяжемся с Вами для уточнения информации.
источник
Лечение ФКМ предполагает разные методы, начиная с консервативного вида, заканчивая методами народной медицины. В качестве негормонального вида, врачи назначают терапию, подразумевающую ношение правильного бюстгальтера, составление диеты, прием витаминных комплексов, мочегонных и противовоспалительных препаратов.
Гормональная терапия подразумевает лечение с использованием таких медикаментов, как препараты антиэстроген (тамоксифен, фарестон), контрацептивы для перорального применения, гестагены, андрогены, ингибиторы пролактина, а также препараты-аналоги лекарств, способствующие высвобождению гормона гонадотропина (LHRH).
Препараты категории LHRH назначаются только при тяжелой форме мастодинии, когда результат от других медикаментов отсутствует.
Клиническая практика определяет несколько рентгенологических вариантов классификаций ФКМ:
- Диффузная мастопатия, в которой преимущественно находится кистозный компонент.
- Диффузная мастопатия, в которой преимущественно находится фиброзный компонент.
- Диффузная мастопатия, в которой преимущественно находится железистый компонент.
- Смешанная форма диффузного вида мастопатии.
- Аденоз склерозирующего типа.
Отдельно существует узловая форма фиброзно-кистозного компонента в каждой из пяти разных подвидов ФКМ. При этом узловая мастопатия может проявляться в каждой группе болезни, которая приводит к возникновению рака, за исключением аденоза.
Фиброзный и кистозный элементы могут одновременно находиться в подавляющем большинстве по размерам и относительным формам, что позволяет назвать заболевание фиброзно-кистозной болезнью.
Фиброзно-кистозная мастопатия, которая относится к доброкачественным опухолям, встречается среди женщин младше 55 лет. Это заболевание молочных желез, которым страдают 90% женщин от 20 лет до 65 лет. Лечить такой недуг возможно разными способами. Согласно ANDI классификации, все изменения, которые происходят в организме женщины в репродуктивном возрасте, можно отнести к норме. Однако если такие физиологические проявления сопровождаются болями и ухудшением общего состояния здоровья, или же констатирована реальная угроза жизни женщины (малигнизация, дисплазия, гиперплазия, анамнез, рак), то назначается лечение фиброзно-кистозной мастопатии, определяется тактика воздействия на поведенческие факторы молочной железы.
Однозначного и единственного направления, чтобы вылечить недуг, не существует. Устоявшегося алгоритма коррекции фиброкистозной болезни не изобрели, поэтому каждый случай рассматривается в индивидуальном подходе. Если в ходе диагностики выявлено, что есть подозрения на малигнизацию, женщина, которой до 20 лет, или за 50 лет, должна наблюдаться в онкологическом учреждении для подтверждения или опровержения тактической ошибки, если таковая была допущена. Лечить во время диагностики нельзя.
При любых возможных и неточных диагнозах после осмотра, необходимо проходить повторные консультации у других врачей.
К методам негормональной терапии относят рекомендации врачей, а также советы по уходу за кожей груди, пересмотру питания и дополнительными занятиями. Разрешается лечить болезнь нетрадиционными методами, но только с предписания врача.
Коррекция питания благоприятно влияет на содержание в крови метилксантинов (кофеин, теофиллин, теобромин). Чем меньше этих составляющих попадает в организм женщины, тем меньше риск развития фиброкистозной болезни. При подтвержденном диагнозе в тканях кисты образуется жидкость, которая усугубляет ситуацию клинической картины. Метилксаптины содержатся в кофе, шоколаде, какао и коле. Исключая эти продукты, вы исключаете усиление боли во время набухания молочных желез.
Если женщине до 60 лет установили диагноз фиброзно-кистозной болезни, необходимо подобрать также правильное нижнее белье, которое уменьшит приступы масталгической болезни и снизит характер проявления циклической мастопатии, а только потом лечить недуг. При ношении бюстгальтера неправильной формы:
- Развивается неправильно форма груди среди женщин, моложе 55 лет.
- Деформируется форма молочных желез.
- Перегружается связочный аппарат желез.
- Сдавливается ткань вокруг протоков железы.
Лечение фиброзно-кистозной мастопатии невозможно без приема простых витаминов также, как прием антибиотиков не обходится без приема препаратов, содержащих положительные бактерии для сохранения флоры кишечника. Витамины различных групп способствуют:
- улучшению процессов метаболизма;
- улучшению гормонального баланса в крови;
- усилению действия антиоксидантов;
- стимуляции роста и размножения клеток эпителия;
- стабилизации работы ЦНС;
- нормализации функций яичников;
- нормализации работы надпочечников и щитовидных желез.
Витамины назначают из групп А, С и Е. В отдельных случаях прописывают витамин В6, который уменьшает риск возникновения токсичных веществ в организме при назначении биохимических процедур или иной физиотерапии.
Мочегонные и успокоительные средства
Мочегонные средства назначают при циклической мастопатии, успокаивающие препараты – женщинам, у которых диагностировали рак груди или предраковое состояние на фоне развития и прогрессии ФКМ. Из перечня успокоительных средств женщинам назначают препараты растительного происхождения – пустырник, валерьяна и др. Они не способны лечить мастопатию без комплексного подхода.
Все процессы, возникающие в молочных железах, напрямую зависят от эстрогенов, прогестерона, пролактина, гормона роста, андрогена, тироксина и др. Гормональный фон, естественно, тесно связан с изменениями в железах, поэтому баланс имеет прямое отношение к здоровью и развитию опухолей. Как правило, фиброзно-кистозная мастопатия носит двусторонний характер, и проявляется она в разном возрасте.
Причинами к зарождению очагов могут послужить аборт в раннем возрасте, когда прерывание беременности влечет за собой перестройку (повторно) в организме; менструальный цикл ненормированный, когда женщина испытывает боли и тянущие ощущения внизу живота; наступление менопаузы, когда весь репродуктивный фон кардинально меняется совместно с уменьшением уровня гормонов в крови из-за физиологических особенностей женщины.
Практически все перемены молочной железы связаны с работой яичников, щитовидки, гинекологией и патологией – могут появляться ранее неизвестные пациентам болезни матки, бесплодия, кист.
В таких случаях гормональная терапия помогает снизить эффект воздействия того гормона, который находится в большей степени выраженности. Из-за его избытка появляются дефекты в железах, после чего развивается дисплазия, масталгия и др.
Коррекция производится гормонами группы диспролактинэмии или гипотиреоза.
Прием гестагенов влияет на уменьшение функциональных «способностей» гипофизарно-яичниковых связей, вызывая стимуляцию пролиферации воздействия гормонов эстрогенов. Последние влияют на молочные железы, создавая механизм защиты внутри тканей железы для угнетения развития опухолей.
Ранее использовались, чтобы вылечить мастопатию:
- производные тестостерона (линестренол, норгестрел, даназол);
- дериваты прогестерона (медрокси прогестерона ацетат – МПА).
В совокупности такие препараты также можно соединять. Например, при мастопатии ФКМ типа используют 5мл норетистерона и 10 мг МПА. Комплекс гормонов назначают после менструации, начиная с 17-ого дня цикла. Для блокады менструации с целью вызвать сильное действие гормонов за короткое время, препаратный комплекс принимают с 24-ого дня цикла. Это воздействует на лютеиновую фазу 4 периода, возобновляя работу яичников, которые напрямую воздействуют на работу молочных протоков.
Аналоги сильнодействующих гормональных препаратов LHRH способны освобождать организм от гопадотропина (LHRH), подавляя циркуляцию эстрогенов и тестостеронов, не влияя на другие органы. Аналоги LHRH, как и рецепты раковых опухолей (и доброкачественных типов) имеются ген LHRH, который совмещается с геном лекарственного препарата. «Здоровый» гормон входит в клетки опухоли, заставляя думать, как бы, что ген LHRH, введенный искусственно, является «своим» клеточным основанием. Таким образом, имитация LHRH присутствия позволяет узнать о формах опухоли, ее генетическом происхождении, а также уничтожить аутокринно или паракринно раковые клетки, если они имеются.
Точно о них никто не может сказать, пока не доберется до тканей внутри. Такого рода аналоги LHRH назначаются при сложной мастопатии, которая имеет вид ФКМ рефракторной. После проведения первого курса терапии, необходимо провести УЗИ скрининг, маммографию, рентген. При отрицательных результатах, если эффект не выявлен, лечение нецелесообразно. Операции пока не требуется, даже если опухоль растет.
Назначают заместительную гормонотерапию, которая чаще всего прописывается женщинам репродуктивного возраста(!), находящимся в периоде климакса с выраженными симптомами мастопатии в анамнезе.
Биопсия – это своеобразный метод диагностики тканей молочной доли, который проходит в качестве исследования под микроскопом. При помощи биопсии врачи могут получить забор жидкости, которая скоплена в тканях молочных долей, направив ее потом на анализ. При помощи данного метода можно отличить конкретный вид опухоли, различить доброкачественную форму заболевания от рака.
Также биопсия проводится, когда нужно уточнить и удостовериться в поставленном диагнозе. Даже если пациентке сделали УЗИ и все возможные методы обследования, биопсия поможет досконально определить характер заболевания. Она проводится как при мастопатии, так и при любых воспалительных процессах молочной доли. Биопсия различается по форме проведения:
Первую форма биопсии можно провести в обычном кабинете маммолога, где происходит прокалывание области, где при рентгеновском осмотре были выявлены узлы, шарики или скопления жидкости. Такие процедуры можно делать в обычной городской поликлинике.
После того, как вводится шприц, на коже должен образоваться синяк, безболезненный. Сам процесс забора жидкости неприятный, ощущение дискомфорта можно почувствовать сразу. Полученная ткань отправляется в лабораторию на анализ. Проводится покраска и исследование под микроскопом. При использовании такого метода, в отличие от УЗИ или маммографии, ошибиться с долей процента в том, что опухоль не злокачественная, невозможно. Точность диагноза является 100%-ой.
Второй тип исследования – аспираторная биопсия – проводится также, но жидкость берется не из тканей, а из кисты груди. Процедура повторяется 3-5 раз, в зависимости от количества собранного материала. Жидкость, чтоб не вытекла из шприца, остается внутри до тех пор, пока иглой полностью не наберется жидкость в шприце. Готовый материал помещают на стекло, проводит все только хирург. Если есть подозрения, или малейшие клетки атипичных форм, то можно констатировать рак. При их отсутствии, клетки будут чистыми, гладкими, неактивными.
Если рак исключен, но пациентка подозревает его у себя, есть подтверждение о доброкачественной опухоли, разрешается для психологического состояния пациентки сделать операцию по удалению кисты, новообразований.
Последний вид биопсии в тех случаях, когда необходимо подтвердить рак. Исключить злокачественную опухоль при проведении инцизионной биопсии нельзя. Онколог-хирург проводит биопсию, удаляя полученный материал из груди. Проводя исследование, есть вероятность получить данные о наличии атипичных клеток, которые сопровождаются врожденным (в них) патогенетическим синдромом.
Остро выраженные при этом пролиферативные клетки, действующие под атипией, подлежат хирургическому лечению, то есть, операции по удалению злокачественных образований. Дополнительно назначается биопсия под контролем компьютерной томографии, маммографии и УЗИ. Метод объективизации устанавливается врачом-онкологом. Повторная биопсия проводится таким образом:
1. Онколог устанавливает исследования в той прогрессии, в которой их нужно проводить.
2. Берется область на груди, чтобы сделать точный прокол.
3. Вводится шприц, производится забор жидкости.
4. Повторно проводится исследование на УЗИ и томографии.
Такое частое облучение является единственным способом подтвердить правильность действий и последовательность выполнения шагов, предусмотренных для удаления злокачественного образования.
Выделяют два вида операции:
- Секторальная резекция, проводимая в случаях, когда подтверждена дисплазия в железистой ткани, дисплазия в протоках, дисплазия соединительной ткани.
- Энуклеация, которая подразумевает вырез (вылущивание) кисты или опухоли навсегда, не затрагивая молочную железу.
Первый вид операции подходит женщинам до 35 лет и после 50 лет. Показания к проведению операции предусматривают полную диагностику, после которой назначается лучший метод вмешательства. После операции женщина находится в стационаре под наблюдением врача. После 25 лет назначают второй вид операции, чтобы не вырезать, а сохранить молочную железу для дальнейшего периода лактации (если планируется беременность).
После каждого вида операции женщина находится в течение 2-4 часов в больнице. Хирургическое вмешательство длится до 45 минут, и в тот же день разрешается уйти домой. Через 10-12 дней швы снимаются врачом.
источник
В Европейской клинике ведёт консультативный приём и выполняет операции известный российский хирург-маммолог, доктор медицинских наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие и реконструктивные пластические операции.
До 25% всех случаев рака у женщин приходится на рак молочной железы (РМЖ). Часто его возникновению предшествуют доброкачественные изменения в молочной железе — мастопатия. У мастопатии есть много синонимов: фиброзно-кистозная болезнь, мастодиния, доброкачественная дисгормональная дисплазия, доброкачественная гиперплазия, аденоз и др.
Мастопатия — доброкачественный процесс, при котором в ткани молочной железы нарушается правильное соотношение между клетками железистого эпителия и соединительной ткани. Незначительные изменения обнаруживаются также на уровне строения клеток.
По статистике, женщины с доброкачественной дисплазией молочных желез заболевают РМЖ в 3–4 раза чаще, чем здоровые. Если же процесс сопровождается размножением клеток эпителия с образованием узелков, то риск развития рака увеличивается в 30–40 раз.
До 60–90% женщин репродуктивного возраста имеют те или иные признаки мастопатии. Основная причина развития этого заболевания — гормональный дисбаланс. При доброкачественной дисплазии отмечается избыток эстрогенов на фоне дефицита прогестерона. К такому дисбалансу приводят:
- хронические гинекологические заболевания;
- ожирение;
- некоторые общесоматические болезни (сахарный диабет, гипотиреоз, артериальная гипертензия и др.);
- отдельные методы контрацепции;
- нарушения менструального цикла;
- постоянный стресс и др.
Различают диффузную и узловую мастопатию. Для диффузной формы характерно равномерное разрастание эпителия и соединительной ткани в молочной железе. При узловой мастопатии обнаруживают один или несколько уплотненных узелков с четкой границей — это результат местного разрастания фиброзной ткани и расширения протоков. По данным исследований, узловая мастопатия, будучи локальной формой заболевания, протекает легче, кроме того, она более благоприятна в плане прогноза.
При мастопатии на микроскопическом уровне обнаруживается увеличение количества и размеров клеток эпителия — это явление называют гиперплазией. Различают дольковую (разрастание долек молочной железы) и протоковую (разрастание эпителия протоков) гиперплазию. Если при гиперплазии изменяется также форма клеток, ее расценивают как атипичную и склонную чаще других перерождаться в рак.
Аденоз молочных желез — это форма мастопатии с преобладанием гиперплазии железистого эпителия долек. Если преобладает гиперплазия эпителия молочных протоков, то отмершие в большом количестве эпителиальные клетки забивают просвет протоков, вызывая их расширение. Это явление называют эктазией протоков молочных желез.
Гиперплазия, аденоз и эктазия молочных желез обладают типичными симптомами мастопатии и часто используются в качестве ее синонимов.
В ряде случаев пациентки годами живут, даже не догадываясь о наличии у них мастопатии. Неприятные симптомы отмечаются лишь в 38–50% случаев, они зависят от формы заболевания и фазы менструального цикла.
Боли появляются обычно за 7–10 дней до менструации, они могут быть ноющими, тупыми или распирающими, разными по интенсивности. Неприятные ощущения усиливаются при движении и пальпации (ощупывании). В начале заболевания боли начинаются незадолго до и проходят сразу после менструации, но со временем они становятся продолжительнее и интенсивнее.
Отек и увеличение размеров молочных желез при мастопатии выражены сильнее, чем их физиологическое нагрубание перед менструацией. Иногда пациентки замечают прозрачные, молочные или зеленоватые выделения из соска. При узловой мастопатии все эти симптомы выражены незначительно или отсутствуют вовсе.
При мастопатии важно регулярно наблюдаться у маммолога и уметь самостоятельно обследовать грудь. Врачи рекомендуют проводить самообследование ежемесячно, на 5–12 день цикла.
Вас обязательно должны насторожить:
- асимметрия и разная форма желез;
- узлы и уплотнения;
- втяжения соска;
- пигментации;
- выделения из соска;
- втяжения кожи;
- увеличение и уплотнение подмышечных лимфоузлов.
При обнаружении хотя бы одного из таких симптомов необходимо обратиться к гинекологу, маммологу или онкологу. При мастопатии врач в любом случае назначает дополнительное обследование.
Маммография — рентгенологическое исследование молочных желез, которое используют в качестве метода скрининга (массовой диагностики). Маммографию проводят на 8–10 день цикла. В идеале данное обследование должно назначаться всем женщинам с 35 до 50 лет 1 раз в 2 года, после 50 лет — ежегодно, по показаниям — чаще. Маммография не требует специальной подготовки и с высокой точностью позволяет обнаружить патологические признаки. Благодаря повсеместному распространению маммографов смертность от РМЖ снизилась на 30%.
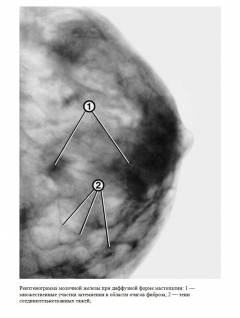
При мастопатии на маммограмме могут быть обнаружены контурированные тяжистые, округлые сливающиеся или множественные мелкоочаговые тени. Чаще всего изменения носят смешанный характер.
Ультразвуковое исследование (эхография) молочных желез рекомендуется в качестве скрининга женщинам до 35 лет, оно менее информативно, нежели маммография. Точность результатов эхографии определяется размерами образования и разрешением аппаратуры, поэтому его относят к вспомогательным методам.
Пункционная дуктография применяется при подозрении на поражение протоков молочной железы — в проток вводят раствор метиленового синего и выполняют маммографию.
Перед лечением мастопатии независимо от сроков предыдущего исследования обязательно проводят маммографию или УЗИ молочных желез и, по показаниям, — пункционную дуктографию. Если их результаты позволяют заподозрить наличие злокачественного новообразования, врач может назначить более точные методы диагностики, проведение которых возможно лишь в специализированных центрах:
- пункционную биопсию с цитологией,
- тонкоигольную аспирационную биопсию под контролем УЗИ,
- исследование гормонального фона (эстрогены, пролактин).
Они исключают или подтверждают онкологический диагноз со 100%-ной вероятностью.
Важно помнить, что даже если в груди обнаружены уплотнения, или на маммографии зафиксированы узелки — о раке думать еще рано. До 80% пункций новообразований молочной железы в итоге выявляют доброкачественную природу узелков. Тем не менее, при наличии любой формы мастопатии важно регулярно наблюдаться у специалиста и вовремя проходить назначаемые доктором исследования.
источник
Понятие «фиброзно-кистозная мастопатия» молочной железы включает множество гистологически разнородных состояний. С точки зрения патологоанатома, такого понятия не существует. Данный термин объединяет множество гистологических изменений — от отдельных вариантов нормы до определенных патологических состояний.
Молочная железа — неоднородный орган; нелактирующая нормальная молочная железа состоит главным образом из жировой и фиброзной ткани, которые часто бывают неравномерно распределены. Это приводит к физиологической неоднородности, неровности и узловатой консистенции железы. При биопсии этих узелков обнаруживается преимущественно фиброзная ткань и эпителий молочной железы.
Хотя это вариант нормы, но в большинстве учреждений его называют фиброзно-кистозной болезнью, фиброзно-кистозными изменениями, дисплазией молочных желез, хроническим кистозным маститом или одним из множества других терминов.
Такие изменения молочной железы обычно двусторонние и множественные. Они характеризуются наличием тупой боли, чувством напряжения и болезненностью. Эти симптомы усиливаются перед менструацией, одновременно с увеличением размера образований.
При наличии кисты пациентка часто сообщает о внезапном появлении болезненного образования, при этом отмечает, что во время последнего обследования ни она, ни врач такого образования не заметили. Эти образования при пальпации имеют кистозный характер, болезненны, четко очерчены, слегка смещаемы и пропускают свет при диафаноскопии.
При пункции обычно получают мутную, негеморрагическую жидкость с желтым, зеленоватым или коричневатым оттенком. Глубоко расположенные кисты, скопления кист или узловые образования, возникающие вследствие склерозирующего адено-за или дисплазии с разрастанием плотной фиброзной ткани, могут имитировать клиническую картину рака молочной железы (РМЖ).
Три основные причины для начала лечения фиброзно-кистозных изменений следующие:
1. Устранение неприятных клинических симптомов.
2. Сделать ткань молочных желез менее плотной и более однородной до достижения женщиной возраста, в котором рак молочной железы (РМЖ) встречается чаще всего, чтобы облегчить обследование молочных желез и избежать ненужных повторных биопсий.
3. Уменьшение риска рака молочной железы (РМЖ) у больных с предраковыми изменениями.
Множество методов лечения фиброзно-кистозных изменений молочной железы можно в целом разделить на две группы: диетотерапия с витаминотерапией и гормональная терапия.
Возможно, самый простой из методов лечения предложен теми специалистами, которые считают, что диметилксантины (кофеин, теофиллин) и никотин стимулируют возникновение фиброзно-ки-стозных изменений в молочных железах. Сторонники этой точки зрения предлагают пациенткам не употреблять кофе, чай, колу и шоколад; не использовать определенные средства для лечения заболеваний бронхолегочной системы, содержащие диметилксантины; прекратить курить.
Другие полагают, что витамин Е успешно облегчает симптоматику и вызывает регрессию фиброзно-кистозных изменений молочной железы. Механизм его действия неизвестен, хотя было показано, что у пациенток, принимавших большие дозы витамина Е, наблюдалось снижение уровня сывороточных гонадотропинов и кортикотропина. Gonzales провел двойное слепое исследование, в котором 20 пациенток в основной группе и 8 — в контрольной получали плацебо в течение 4 нед.
Затем пациенткам основной группы назначали 600 ME витамина Е в сутки в течение 8 нед. При приеме витамина Е частота полного ответа на лечение составила 40 %, частичного — 46 %, общая частота ответа на лечение — 86 %. В группе плацебо ответа на лечение не было.
Даназол, антигонадотропин, полученный из 17-этинилтестостерона, привлек к себе внимание при лечении эндометриоза и кистозно-фиброзной мастопатии. Как и в случае с прогестагенами, механизм его воздействия на фиброзно-кистозную мастопатию неясен. Было показано, что он снижает некоторые параметры функционирования эндокринной системы, которые могут влиять на состояние молочных желез.
• Антигонадотропное действие — предотвращает выброс лютеинизирующего гормона в середине менструального цикла.
• Антиэстрогенное действие — угнетает ряд ферментов, участвующих в образовании стероидов в яичниках.
Brookshaw описал 514 пациенток с доброкачественными заболеваниями молочных желез, которые получали различные дозы даназола в течение 6 мес. Автор считает, что для получения наилучших результатов лечение необходимо продолжать в течение 4—6 мес. в дозе 200—400 мг/сут, при этом частота полного ответа составляет 68 %.
Эффективность тамоксифена изучалась Ricciardi и Ianniruberto, которые назначали препарат в дозе 10 мг/сут с 5-го по 25-й день менструального цикла в течение 4 мес. Частота ответа на лечение составила 72 %.
Некоторые сторонники медикаментозного лечения отдают предпочтение бромокриптину. В Копенгагене Blichert-Toft и соавт. провели двойное слепое перекрестное исследование у 10 женщин с диффузной фиброзно-кистозной мастопатией. При лечении бромокриптином в дозе 2,5 мг/сут в течение первой недели каждого менструального цикла и 5 мг/сут в течение следующих 3 нед. либо идентичным по внешнему виду плацебо у 8 из 10 женщин полностью исчезла боль в молочной железе, а у 2 наблюдалось явное улучшение, в то время как при приеме плацебо улучшение отмечено только у 1 женщины.
По поводу того, увеличен ли у женщин с доброкачественными кистозными изменениями в молочной железе риск злокачественной опухоли, мнения существенно расходятся. Некоторые известные врачи считают, что кистозные изменения повышают риск рака в 2—4 раза. Другие специалисты с этим не соглашаются. В наиболее известных исследованиях изучалось сосуществование доброкачественных изменений в операционном материале, полученном при мастэктомии по поводу рака молочной железы (РМЖ). Эти исследования не выявили большей частоты микроскопически определяемой фиброзно-кистозной мастопатии в молочных железах, пораженных опухолью, по сравнению с непораженными железами, полученными при вскрытии.
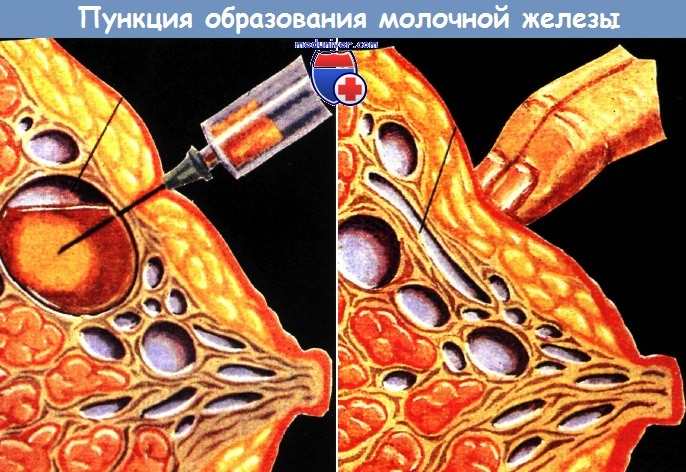
Образование зажимают между пальцами, иглу проводят через него 4-5 раз, воздух с полученным материалом выдавливают из шприца на стекло;
из полученного материала приготовляют мазки и фиксируют.
При патологоанатомическом исследовании фиброзно-кистозные изменения выявлены в 58 % молочных желез, не пораженных раком молочной железы (РМЖ), и только в 26 % — с раком молочной железы (РМЖ). Кроме того, эпителиальная гиперплазия, часто считающаяся предшественником рака, была по крайней мере настолько же распространена в железах, не пораженных опухолью, как и в пораженных (32 и 23 % соответственно). Davis и соавт. пришли к выводу, что выявление сопутствующих кистозных изменений не служит адекватным доказательством увеличения риска рака молочной железы (РМЖ).
Для оценки взаимосвязи фиброзно-кистозной мастопатии и рака использовались также два других типа эпидемиологических исследований: ретроспективный анализ биоптатов у тех женщин, у кого впоследствии развился рак молочной железы (РМЖ) (исследование типа «случай-контроль»), и ретроспективное когортное исследование у пациенток, у которых в биоптатах было обнаружено доброкачественное заболевание, а впоследствии развился рак. В ретроспективном исследовании типа «случай-контроль» доля предшествовавших биопсий у пациенток, заболевших раком, была низкой (около 8 %) по сравнению с долей предыдущих биоптатов, взятых у больных с доброкачественным заболеванием (около 14 %).
DeVitt и Chetty показали, что если женщине проводится биопсия по поводу доброкачественного заболевания, с большой долей вероятности будет и повторная биопсия, возможно, из-за повышенной настороженности или даже за счет анатомических нарушений, вызванных предыдущим вмешательством. Оценка ретроспективных когортных исследований, в которых проводилась повторная биопсия с целью определить частоту рака молочной железы (РМЖ) у женщин, у которых в прошлом биопсия показала доброкачественные изменения, представляет еще большие сложности. К ним относятся трудности статистической обработки данных, в т. ч. неопределенное распределение больных по возрасту и длительности наблюдения. Кроме того, только некоторые исследователи изучали исходные гистологические препараты, чтобы перепроверить диагноз; другие же опирались лишь на заключение патоморфолога как на достоверное доказательство фиброзно-кистозной мастопатии. Наконец, в исследованиях были разные контрольные группы для установления ожидаемого риска рака молочной железы (РМЖ).
Хотя эпидемиологический риск рака молочной железы (РМЖ) после получения результата биопсии был в чем-то приуменьшен, удалось прояснить его морфологические предпосылки. В нескольких исследованиях показано, что наиболее важным морфологическим фактором риска рака молочной железы (РМЖ) служит степень и характер (типичный или атипичный) пролиферации эпителия. Относительный риск варьировал от исследования к исследованию и во многом зависел от классификации различных доброкачественных поражений.
При разделении результатов биопсий на непролиферативные изменения, пролиферативные изменения без атипии и атипические пролиферативные изменения можно выделить группу низкого риска рака молочной железы (РМЖ). С учетом дополнительных факторов риска, таких как наследственность и возраст, можно определить подгруппы со значительно повышенным риском рака молочной железы (РМЖ).
В 1985 г. Cancer Committee of the College of American Pathologists опубликовал согласованное решение и признал термин «фиброзно-кистозная мастопатия» неправильным. Комитет рекомендует использовать термин «фиброзно-кистозные изменения» или «фиброзно-кистозные состояния».
Гиперплазия эпителия была отнесена к категории факторов риска. Легкая гиперплазия определялась при толщине эпителия более двух, но менее четырех клеток. Термины «умеренная гиперплазия» и «прогрессирующая гиперплазия» относятся к более выраженной степени пролиферативной активности эпителия. При отсутствии атипической гиперплазии легкая гиперплазия не увеличивает риск инвазивного рака. Умеренная или прогрессирующая гиперплазия без атипии вызывает незначительное повышение (в 1,5—2 раза) риска инвазивной опухоли.
Атипическая гиперплазия — это очаги, имеющие отдельные признаки CIS, которых, однако, недостаточно для однозначного установления диагноза CIS. И хотя у женщин с атипической гиперплазией и существует умеренно повышенный риск инвазивной опухоли, относительный риск при меньшей степени атипии (легкой и умеренной) до сих пор не был установлен. CIS считается крайним проявлением атипической гиперплазии. У женщин с диагнозом CIS, подтвержденным биопсией, риск инвазивного рака более высокий (в 8—10 раз) по сравнению с женщинами с аналогичной клинической картиной, у которых не получены данные биопсии молочной железы, подтверждающие этот диагноз.
Таким образом, по-видимому, использование классификации с разделением на непролиферативные нарушения, про-лиферативные нарушения без атипии и атипические пролиферативные нарушения соответствует вероятности озлокачествления этих состояний. В таблице ниже представлены доброкачественные заболевания молочной железы, которые выявляются наиболее часто.
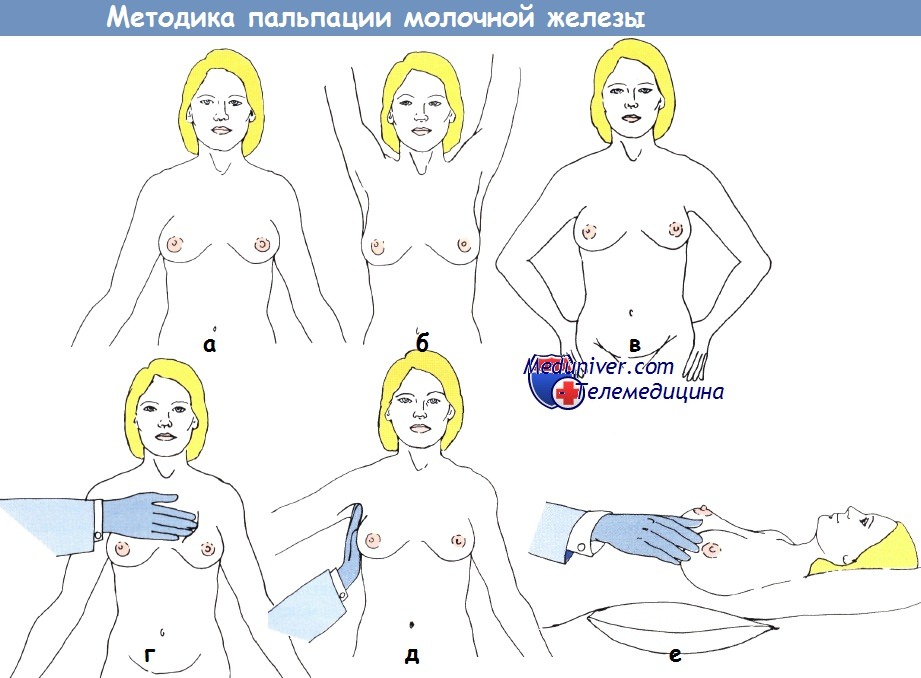
а — в вертикальном положении,
б — с поднятыми руками;
в — с упором рук в бедра;
г — в положении стоя;
д — пальпация подмышечной области;
е — в положении лежа на спине.
источник
Мастопатия молочной железы — это разрастание соединительной ткани в молочных железах, которая имеет несколько разновидностей — диффузное разрастание тканей, узловое в виде плотных комков.
Это заболевание многофакторное, объединяет в себе несколько групп заболеваний.
По статистике, от 60 до 80% россиянок страдают этой болезнью в возрасте от 25 до 45 лет. Заболевание распространенное и встречается даже у мужчин (по статистике ежегодно регистрируется 850 случаев мастопатий у мужчин ). Но всё-таки более опасно заболевание для женщин.
1. Диффузная мастопатия — начальная стадия, когда начинает разрастаться соединительная ткань, равномерное уплотнение молочной железы и образуются мелкие узелки.
2. Узловая форма мастопатии — следующая стадия развития заболевания. На фоне диффузного уплотнения железы появляются отдельные узлы (новообразования), они могут быть как маленькие, так и размером с грецкий орех. Могут быть одиночные или группа узлов, которые хорошо прощупываются. Мелкие узлы находят врачи, более крупные женщины сами пальпируют.
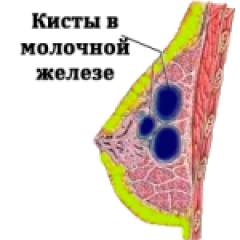
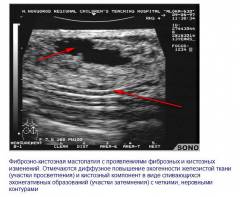
3. Фиброзно-кистозная (ФКМ) — это чередование кисточек с участками уплотнений (фиброзом). Когда молочные протоки расширяются и немного сдавливаются фиброзной тканью, образуются эти кисты.
Киста — это полость с жидкостью. Жидкостью может быть молоко или какая-то жидкость, не имеющая молочного характера. Если в молочной железе есть образование, в которой жидкость — это киста, если оно плотное, значит это рак.
ФКМ — это чередование ткани то твердой, то мягкой при пальпации, когда вы прощупываете свою грудь.
Это заболевание, в основном, женщин среднего возраста, у которых есть менструации. Когда они заканчиваются, частота заболевания снижается.
4. Кистозная мастопатия — когда в груди появляется объемное образование, которое пальпируется руками как врача, так и самой пациентки. И это образование может быть достаточно плотным и инфицированным, но большой угрозы при первом появлении не несет. Жидкость эвакуируется, исследуется и если там нет ничего угрожающего, пациентку оставляют на терапии (консервативное лечение), без операции.
1. В первую очередь, это изменение в гормональной сфере. Причиной гормонального дисбаланса может быть :
- Нарушение работы яичников, заболевания гипофиза, щитовидной железы, (т.к. она регулятор функций молочных желез). Обследуя щитовидку, мы определяем сложность того заболевания, которые предшествуют мастопатии. Влияет на мастопатию и заболевания печени, т.к. она выводит стероидные гормоны, и если процесс выведения затруднен, часть гормонального фона может изменяться в организме.
- К нарушению гормонального фона приводит бездумное самостоятельное использование оральных контрацептивов (без назначения и наблюдения врача), аборты и выкидыши (в организме женщины резко происходит спад гормонов).
- А также избыточный вес, потому что в жировой ткани идет накопление женских половых гормонов — эстрогенов. Соответственно, чем больше жировой ткани, тем больше накапливается эстрогенов, что приводит к гормональному дисбалансу.
2. Стрессы и переутомления, сбой в здоровом образе жизни.
3. Психологической причиной у молодых девушек может стать нежелание становиться матерью и выполнять главное женское предназначение и подавление функции вскармливать грудью будущих детей.
Может протекать бессимптомно, и женщина обращается к врачу, когда она пальпирует у себя небольшие подвижные узелки.
Симптомом мастопатии может быть боль в молочных железах (как умеренная, так и выраженная), которая усиливается в период овуляции (во второй половине менструального цикла) и перед менструацией. Боль может отдавать в подмышечную область, а может и никуда не отдавать.
Иногда бывают выделения из соска различного цвета — желтовато-зеленоватого, прозрачного, кровянистого, разной консистенции и интенсивности.
Набухание груди во второй фазе цикла за счет отека соединительной ткани и увеличение железы до 15%.
В первую очередь — осмотр, пальпация молочных желез. Пальпаторное исследование неотъемлемая часть визита к гинекологу, который должен быть 2 раза в год. Но окончательно диагноз ставит врач-маммолог.
Если врачу недостаточно объективных данных, он назначает либо рентгеновское исследование (маммографию), либо ультразвуковое (УЗИ молочных желез)
диффузно- фиброзная мастопатия
При обнаружении патологии, врач берет пункцию на цитологический анализ
Также назначает анализы для исследования гормонального фона, чтобы узнать уровень эстрогенов, пролактина, прогестерона.
Самодиагностика (техника обследования молочных желез )
Самостоятельная пальпация проводится 1 раз в месяц на 3-5 день после окончания месячных.
Перед пальпацией, обязателен осмотр — нет ли выделений из соска, участков ороговения (корочек на груди). Потом начинается пальпация.
- Применение оральных контрацептивов только по рекомендации врача
- Вести здоровый образ жизни, избегать стрессовых ситуаций
- Следить за своим весом, здоровое питание, достаточное количество йода в пище
- Избегать абортов
- Бюстгальтер выбираем без косточек, на широких лямках, который хорошо облегает грудь (чтобы она не висела), но и не сдавливает её. Грудь должна хорошо размещаться в чашечках. Правильный выбор нижнего белья — первый пункт здоровья вашей молочный железы.
- Постоянный осмотр и пальпация молочных желез, самодиагностика (каждый месяц)
- Каждый год посещение гинеколога и УЗИ молочных желез
- Вынашивание, деторождение и грудное вскармливание
Чем опасна мастопатия
Опасны узловые мастопатии, которые могут давать перерождение в рак, остальные мастопатии, которые относятся к диффузной форме, не дают никаких изменений в сторону рака, опасность лишь в том, не скрывается ли за кистами раковая опухоль.
Узловая форма подлежит определенному обследованию. Должна быть консультация онколога и обследование в онкодиспансере с уточняющей диагностикой.
Если есть сомнения — доброкачественная там ткань или злокачественная, то делается контрольная биопсия. Если биопсия отрицательная, значит ткань доброкачественная и это дает возможность консервативного лечения. Если же в ткани злокачественные процессы, то пациентка направляется на оперативное лечение или другие виды лечения (химиотерапия, лечение рентген-облучением и т.д.).
Продукты, которые нужно включить в рацион
- пища, богатая клетчаткой (каши, фрукты, овощи), белковая пища, разного вида масла, больше чистой воды
- Исключить или ограничить жиры, уменьшить в рационе соль, чай, кофе — это способствует уменьшению болевого синдрома.
Насколько сложно лечение?
Бывает, что сложное и требует длительного наблюдения. Обследование и лечение щитовидной железы, яичников, которые влияют на грудь. Молочные железы — это органы мишени и поэтому, всё, что с ними связано — отражение процессов, которые происходят в организме.
| Подробнее о лечении мастопатии читайте здесь |
Обезболивающие — те, что вам лучше помогают
Кисты растут под влиянием эстрогенов (женских половых гормонов), и в тяжелых случаях применяют препараты, обладающие анти эстрогенным действием — даназол
источник
Мастопатия — доброкачественное заболевание, развившееся вследствие имеющегося нарушения баланса между гормонами (прогестероном, пролактином и эстрогенами) в организме. Что ведет разрастанию в молочной железе соединительной и железистой ткани, поэтому в ней формируются уплотнения и/или кисты разного размера.
Немного статистики
В мире от мастопатии страдает от 70 до 80% женщин. То есть, — 7-8 женщин из 10. Причем наиболее часто этому заболеванию подвержены женщины от 30 до 45 лет.
Риск развития рака на фоне мастопатии возрастает в несколько раз. Наиболее часто перерождается в рак узловая мастопатия (чаще всего — фиброзно-кистозная форма) — в 30-50% случаев.
Перерождение диффузной формы мастопатии в рак груди происходит очень редко. К тому же, диффузная форма хорошо поддается лечению.
Интересные факты
Принято считать, что мастопатия — заболевание, которым страдает исключительно прекрасная половина человечества. На самом деле сильный пол также подвержен этому недугу. Называется мастопатия у мужчин гинекомастией. Правда, мужчины намного реже страдают от этого недуга, нежели женщины.
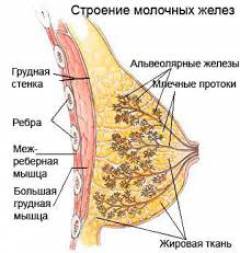
Немного ниже середины каждой молочной железы имеется небольшой выступ — сосок, а кожа вокруг него — ареола. Их цвет несколько темнее, чем остальная кожа груди. На верхушке соска открываются млечные поры — окончание млечных протоков.
Паренхима (тело) молочной железы
Состоит из сложных альвеолярно-трубчатых желез (вырабатывают белково-слизистый секрет). Железы собираются в мелкие железистые дольки, которые затем объединяются и образуют конусообразные доли (в одной молочной железе — от 15 до 20 долей). Сами конусообразные доли разделены между собой прослойками соединительной ткани.
От железистых долек отходят выводные млечные протоки, которые объединяются в более крупные формирования (галактофоры). В свою очередь, галактофоры перед выходом на поверхность соска образуют млечные синусы, в которых скапливается грудное молоко во время грудного вскармливания.
В формировании и работе молочной железы принимают участие не менее 10 гормонов, которые синтезируются органами эндокринной системы:
- Гонадотропин-рилизинг-гормон
Вырабатывается в гипоталамусе (находится в головном мозге) и регулирует выработку фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормона.
Фолликулостимулирующий и лютеинизирующий гормон
Синтезируются в гипофизе (находится в головном мозге) и оказывают влияние на яичники в течение всего менструального цикла, регулируя выработку в них эстрогенов и прогестерона.
Тириотропный гормон
Вырабатывается в гипофизе и влияет на работу щитовидной железы, регулируя выработку в ней гормонов (тироксина и трийодтиронина).
Эстрогены (эстрадиол и продукты его превращения — эстроном и эстриол)
Женские половые гормоны, которые у женщин вырабатывается в основном в яичниках, частично — в жировой ткани и надпочечниках. Максимально они действуют в первой половине цикла, стимулируя размножение клеток молочной железы путем их деления. Также они увеличивают число и длину самих млечных протоков.
Прогестерон (относится к гестагенам)
В основном вырабатывается в яичниках, частично — в надпочечниках.
Прогестерон действует во второй половине цикла. Он уменьшает чувствительность рецепторов (специфических участков на клеточной стенке, способных связываться с определенным веществами) клеток молочной железы к эстрогенам. Таким образом, ограничивая деление клеток в молочной железе и разрастание соединительной ткани. В результате млечные протоки подвергаются обратному развитию.
Пролактин
Вырабатывается в гипофизе (находится в головном мозге). Усиливает деление клеток в молочной железе, стимулирует выработку грудного молока, увеличивает количество рецепторов в молочной железе к эстрогенам.
В норме синтез пролактина подавляется дофамином (биологически активным веществом, осуществляющим передачу нервного импульса через нервные клетки).
Гормоны щитовидной железы (тироксин и трийодтиронин)
Регулируют обмен жиров, углеводов и белков, усиливают выработку пролактина, а также повышают к нему чувствительность рецепторов молочной железы.
На заметкуИзменения в молочной железе тесно связанны менструальным циклом, поскольку он регулируется этими же гормонами.
В формировании мастопатии основную роль играет гормональный дисбаланс между эстрогенами и прогестероном, а также пролактином. Он развивается вследствие самых различных заболеваний.
Причины гормонального дисбаланса
- Стрессовые ситуации, хроническое недосыпание, сексуальная неудовлетворенность, депрессивные состояния, частая и быстрая смена настроения, агрессия
В недостаточном количестве вырабатывается дофамин, который в норме сдерживает повышенную выработку пролактина. То есть, если уровень дофамина недостаточный, то в гипофизе усиленно синтезируется пролактин.
Кроме того, прогестерон вырабатывается в яичниках недостаточно, поэтому возникает преобладание эстрогенов.
В результате повышается уровень эстрогенов и пролактина, которые приводят к усиленному делению клеток в молочной железе, а также увеличению числа и длинны млечных протоков.
Искусственное прерывание беременности, выкидыши, отказ от кормления грудью
После наступления беременности под воздействием гормонов (в основном пролактина) в молочных железах происходят изменения, которые подготавливают их к грудному вскармливанию.
Однако прерывание беременности или резкое прекращение грудного вскармливания нарушает этот процесс: уровень пролактина быстро падает, а эстрогенов и прогестерона — повышается. В дальнейшем происходит быстрое обратное развитие железистой ткани молочных желез, но оно неравномерное, поэтому остаются уплотненные участки в молочной железе
Отсутствие беременности и родов до 30 лет
Стиль жизни современной женщины детородного возраста противоречит природе. Поэтому постепенно в организме начинают преобладать эстрогены, которые усиливают деление клеток соединительной ткани, увеличивают число и длину млечных протоков в молочной железе.
Диеты для похудания
Организм не получает всех необходимых веществ (белки, витамины, минералы и другие), поэтому нарушается сам процесс синтеза гормонов, а также обмен веществ в организме.
Воспалительные процессы придатков (маточные трубы, яичники) и нарушения кровообращения (например, при хронических запорах и опухолях) в малом тазу, климакс, состояния после оперативных вмешательств на яичниках
Развивается недостаточность яичников, поэтому уровень выработки эстрогенов понижен или даже нормальный. Однако одновременно с этим синтез прогестерона также понижается, поэтому он не блокирует эстрогены. Кроме того, эстрогены продолжают вырабатываться в жировой ткани. В результате возникает преобладание эстрогенов над прогестероном.
Поликистоз (большое количество кист яичников)
Яичники вырабатывают мало эстрогенов, но много — андрогенов (мужских половых гормонов). В свою очередь, андрогены превращаются в эстрогены под воздействием фермента ароматазы (вырабатывается в надпочечниках). Поэтому уровень эстрогенов повышается, а содержание прогестерона нормальное или несколько понижено.
Травмы молочной железы
Местное воспаление либо гематома, возникшие вслед за травмой (ранение ножом или острым предметом, ношение неудобных и жестких бюстгальтеров), приводит к тому, что на месте удара усиливаются процессы размножения клеток. В результате может образоваться уплотнение, которое со временем иногда приводит к развитию мастопатии.
Хронические заболевания печени (гепатит) и желчевыводящих путей (холецистит)
Нарушена выработка белка, связывающего эстроген, поэтому его (эстрогена) активность повышается в разы.
Пониженная функция щитовидной железы (гипотиреоз) и эндемический зоб (поражение щитовидки при недостатке йода в организме)
Уменьшена выработка гормонов щитовидной железой, поэтому падает их уровень в крови. В результате по принципу обратной связи в гипофизе стимулируется выработка тириотропного гормона, который активизирует работу щитовидной железы. Однако вместе с этим стимулируется также и выработка пролактина гипофизом.
На заметку
- По статистике гипотиреоз — наиболее частая причина повышения уровня пролактина в организме.
- При эндемическом зобе в 70% случаев развивается мастопатия. Поскольку при недостатке йода уменьшается выработка гормонов в щитовидной железе.
Эглонил и Церукал (применяется для лечения гастрита, язвы желудка и 12 ПК), Резерпин (назначается для понижения артериального давления) — препараты центрального действия (в головном мозге). Они блокируют влияние дофамина — биологически активное вещество, при недостаточности которого усиливается выработка пролактина (в норме дофамин, наоборот, уменьшает синтез пролактина).
Злокачественные и/или доброкачественные опухоли гипоталамо-гипофизарной области (например, аденома гипофиза)
Усиливается выработка гормонов в гипофизе: ФСГ, ЛГ и пролактина. Поэтому в яичниках увеличивается синтез эстрогенов, а прогестерона, наоборот, уменьшается. Под воздействием эстрогенов и пролактина начинают усиленно размножаться клетки молочной железы и разрастаться млечные протоки.
Ожирение
В жировой ткани (клетках) осуществляется частичный синтез эстрогенов. Поэтому чем больше подкожно-жировой слой, тем усиленнее вырабатываются эстрогены.
Наследственная предрасположенность
Женщины, у которых близкие родственницы (мать, бабушка) болели раком молочной железы или половых органов, более склонны к развитию мастопатии. Что связанно с передачей мутировавших (измененных) генов из поколения в поколение.
Нерегулярная половая жизнь, сексуальная неудовлетворенность
Приводит к нарушению кровообращения в малом тазу (кровь застаивается). В результате нарушается работа яичников и выработка ими гормонов.
Действие эстрогена усиливается по двум причинам:
- Повышен уровень ароматазы (вырабатывается в надпочечниках) — фермент, превращающий андрогены (мужские половые гормоны, которые в небольшом количестве синтезируются у женщин) в эстрогены.
- Количество рецепторов и/или их чувствительность к эстрогенам в молочных железах увеличено.
| На заметку Причины не сразу ведут к развитию заболевания. Однако суммируясь, из года в год (в среднем — 2 года), приводят к возникновению мастопатии. |
Наибольшее распространение получило разделение мастопатии по рентгенологическим (выявляет изменения в структуре молочных желез) и клиническим (жалобы и осмотр) признакам.
Существует две основных формы заболевания: диффузная и узловая мастопатия.
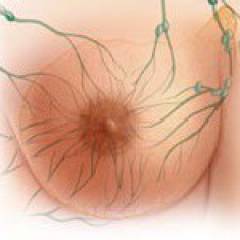
Виды диффузной мастопатии
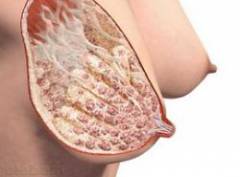 Аденоз — преобладание железистого компонента (разрастаются дольки)
Аденоз — преобладание железистого компонента (разрастаются дольки) Наиболее распространенная форма диффузной мастопатии. Чаще встречается у девушек и молодых женщин либо в первые месяцы беременности.
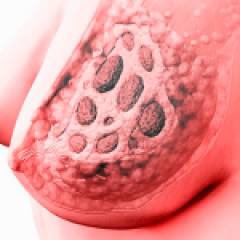 Фиброаденоматоз — появление в молочных железах участков, в которых больше разрослась соединительная (фиброз), нежели железистая ткань.
Фиброаденоматоз — появление в молочных железах участков, в которых больше разрослась соединительная (фиброз), нежели железистая ткань.  Диффузная мастопатия с преобладанием кистозного компонента.
Диффузная мастопатия с преобладанием кистозного компонента. В молочной железе образуются небольшие полости с жидкостью — кисты. В 25% случаев на месте кист откладывается кальций, который со временем может дать толчок к развитию злокачественной опухоли груди.
Симптомы диффузной мастопатии
- Нагрубание, болезненность (масталгия), отек и чувствительность молочных желез (мастодиния).
- При прощупывании отмечается уплотнение всей молочной железы либо только одного её участка. Либо обнаруживаются небольшого размера (с рисинку) мелкозернистые очаги уплотнения, рассеянные в молочных железах (в основном в верхней части).
- Из соска может выделяться прозрачная либо зеленовато-коричневая жидкость.
Признаки
- Болезненные ощущения и увеличение молочной железы в размерах
- Из сосков выделяется прозрачная или зеленовато-коричневатая жидкость
- При прощупывании молочной железы определяются плотные узлы
Признаки
- Болезненные ощущения в области формирования кист
- Молочная железа увеличивается в размерах и болезненна
- Увеличение и болезненность подмышечных лимфатических узлов, а также отек тканей вокруг них
- Прозрачные выделения из сосков, а в случае присоединения инфекции — гнойные.
- При прощупывании молочной железы определяются эластичные узлы круглой или овальной формы
Имеет проявления свойственные как для фиброзной, так и для кистозной узловой формы мастопатии.
При прощупывании могут обнаруживаться как участки уплотнения молочной железы, так и узлы овальной или круглой формы неплотной и эластичной консистенции (мягкие на ощупь).
Недуг может поражать как обе молочные железы, так и одну, а его признаки зависят от вида мастопатии.
| Симптом | Проявления | Механизм возникновения |
| Диффузная мастопатия | ||
| Боль и чувство наполнения (отек) в молочных железах, а также увеличение их в размерах | Вначале заболевания симптомы не выражены, наиболее часто они возникают за неделю до начала менструации. Однако по мере прогрессирования недуга они становятся практически постоянными. На период самой менструации боль и отек несколько менее выражены. | Эстрогены способствуют накоплению ионов натрия внутри клеток молочных желез, которые притягивают к себе молекулы воды. Поэтому развивается отек тканей молочной железы и появляется боль. |
| Выделения из молочных желез (прозрачные либо зеленовато-коричневые) | Появляются самостоятельно (пятна на внутренней стороне чашечки бюстгальтера) либо при надавливании на соски. | Пролактин способствует развитию молочных ходов и выработки ими жидкости, по составу похожей на грудное молоко. |
| Очаги уплотнения | Они мелкие, как правило, располагаются во всей молочной железе. | Под воздействием эстрогенов и прогестерона увеличивается число и длинна млечных протоков в молочной железе, а также в ней разрастается соединительная ткань. |
| Узловая мастопатия | ||
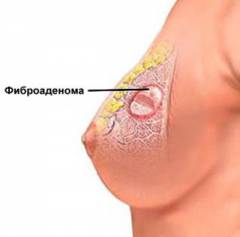
| Фиброзная мастопатия (фиброаденома) | ||
| Болезненность, чувствительность к прикосновениям и чувство переполнения молочных желез | Вначале заболевания симптомы наиболее выражены за неделю до наступления менструации. При дальнейшем развитии мастопатии они присутствуют практически на всем протяжении цикла. Могут быть ноющими и тупыми, но иногда усиливаются даже от легкого прикосновения. | Эстроген приводит к накоплению внутри клеток молочной железы натрия, который притягивает к себе воду. Кроме того, разрастающаяся соединительная ткань давит на железистую ткань в молочной железе. Поэтому отек и болезненные ощущения усиливаются. |
| Выделения из молочных желез (от прозрачных до коричневато-зеленных) | В начале заболевания не выражены. Однако со временем усиливаются. Могут появляться самостоятельно (пятна на внутренней стороне бюстгальтера) либо при надавливании на соски. | Пролактин увеличивает количество молочных протоков, а также же выработку ими грудного молока. |
| Образование узлов | При прощупывании определяются плотные узлы, которые имеют размеры от 0,2 до 5-7 см. У них четкие границы, они подвижные и неспаянны с окружающими тканями. | Повышенное содержание эстрогенов и пролактина приводит тому, что усиленно разрастается соединительная ткань, а количество млечных протоков увеличивается. |
| Присоединение инфекции (может быть как при фиброме, так и при кистозной мастопатии) | Повышение температуры тела, покраснение кожи молочной железы, плохое самочувствие. Появление гнойных либо желтовато-зеленных выделений из сосков. | Отек и застой жидкости в молочной железе ведет к нарушению кровообращения в ней, поэтому легко присоединяется инфекция |
| Кистозная мастопатия | ||
| Боль, отек и жжение в молочной железе | Наиболее выражены в области формирования кист. Вначале заболевания симптомы усиливаются по мере приближения к менструации. При длительном течении мастопатии они становятся практически постоянными. Боль в основном тупая и ноющая, но иногда довольно выраженная, значительно усиливается даже при легком прикосновении. | Эстрогены способствуют проникновению натрия в клетки, который притягивает воду. Кроме того, по мере роста киста давит на окружающие ткани, усиливая болезненные ощущения. Если кисты небольшие, то, как правило, они не доставляют никакого дискомфорта, а боль отсутствует. |
| Выделения из молочных желез | Прозрачные, зеленовато-коричневые, гнойные (при присоединении инфекции). Более характерны выделения при множественных или больших кистах. Выделения могут быть произвольными либо появляется при надавливании на соски. | Под воздействием пролактина увеличивается количество млечных протоков — и они начинают более интенсивно вырабатывать грудное молоко. |
| Увеличение молочной железы | Одна или обе в зависимости от расположения кисты или кист. | Киста давит на молочные протоки, поэтому жидкость задерживается, приводя к развитию отека. |
| Изменение лимфатических узлов (у 10-15% больных) | Они увеличиваются, становятся болезненными, а ткани вокруг них отекают. | Наиболее часто кисты располагаются в верхних и боковых долях молочных желез, нарушая отток лимфы и приводя к формированию в них воспаления. |
| Образование кист | Прощупываются мягкие и эластичные образования с четкими границами, круглой или овальной формы, неспаянные с окружающими тканями, имеющие размеры от 0,2 до 5-7 см. Киста может быть единичным образованием или в виде множественных очагов. | Под воздействием эстрогенов и прогестерона расширяется один проток, а жидкость в нем застаивается. Затем вокруг потока начинает образовываться соединительная ткань, формируя капсулу. При помощи капсулы организм старается отграничить расширенный проток. Таким образом, скапливается жидкость на месте расширенного протока. |
| Фиброзно-кистозная мастопатия | ||
| При этом варианте течения заболевания сочетаются две формы узловой мастопатии: кистозная и фиброзная. В результате имеет место как образование кист в молочной железе, так и очагов уплотнения. Поэтому наблюдаются признаки заболевания кистозной и фиброзной форм мастопатии одновременно. | ||
На заметку
|
Врач проведет небольшой опрос: уточнит детали, которые необходимы для установления правильного диагноза (когда началась первая менструация, регулярная ли половая жизнь и так далее).
Затем последует осмотр и пальпация (ощупывание) молочных желез, лимфатических узлов (подмышечных, шейных) и щитовидной железы (находится на передней части шеи).
При необходимости врач направит на УЗИ молочных желез либо маммографию (рентген молочных желез с более низким уровнем излучения), либо даже на биопсию (иссечение кусочка измененной ткани с последующим изучением под микроскопом).
После получения всех результатов исследования доктор назначит лечение, которое может проводиться как консервативным (при помощи лекарственных препаратов), так и оперативным способом (операция).
Вопросы, на которые необходимо ответить в кабинете у врача:
- Сколько вам лет?
- На каком году жизни появилось первое менструальное кровотечение (менархе)?
- В каком возрасте был первый половой контакт?
- Регулярна ли половая жизнь?
- Имеются ли нарушения менструального цикла?
- На какой день менструального цикла происходит осмотр и консультация?
- Сколько беременностей и родов было? В каком возрасте?
- Сколько было абортов и/или выкидышей?
- Каков период грудного вскармливания?
- Как осуществляется защита от наступления нежелательной беременности?
- Имеются ли у близких родственников (мама, сестра, бабушка) мастопатия или рак молочной железы?
- Если отсутствует менструация (менопауза), то, с какого возраста?
- Имеются ли хронические заболевания? Если, да, какие лекарственные препараты принимаются для их лечения?
Здесь приведена лишь основная информация, которая интересует доктора, но иногда её недостаточно. Поэтому врач может задать дополнительные вопросы.
Осмотр, ощупывание молочных желез врачом

Во время осмотра и ощупывания врач просит женщину либо поднять руки, либо положить их на пояс. Затем сравнивает изменения в обеих молочных железах, а также ощупывает лимфатические узлы. Далее доктор надавливает на соски, старясь выдавить из них жидкость.
Рекомендуемые сроки осмотра — с 5 по 9-10 день менструального цикла (наиболее оптимально — с 5 по 7 день). Во время менопаузы день значения не имеет.
Признаки мастопатии, выявляемые при осмотре и ощупывании молочных желез:
- Болезненность, отек и повышенная чувствительность
- Наличие узелковых уплотнений в определенной области либо по всей молочной железе
- Обнаружение округлых кист в различных участках
- Выделения из сосков при надавливании на них
- Наличие участков втяжения кожи или сосков
- Образование возвышений или западаний на коже
- Выраженная неодинаковость молочных желез (небольшая асимметрия — норма)
- Усиление цвета кожи соска и околососковой области
Наиболее часто изменения при мастопатии имеются в верхних отделах молочных желез.

Существует несколько методик маммографии в зависимости от способа проведения: проекционная, цифровая и пленочная.
Однако наиболее часто используется пленочная рентгеновская маммография с минимальным облучением рентгеновскими лучами — золотой стандарт для диагностики заболеваний молочной железы. Процедура выполняется при помощи специального аппарата — маммографа, который дает возможность получить изображение молочной железы в двух проекциях (прямой и боковой).
Рекомендуемые сроки проведения маммографии для менструирующих женщин — с 5 по 9-10 день менструального цикла (наиболее оптимально с 5 по 7 день). В периоде менопаузы день значения не имеет.
Показания к применению пленочной рентгеновской маммографии
- Жалобы на болезненность и увеличение в размерах молочной железы
- Западание или выбухание участков кожи молочной железы
- Выделения из соска
- Наличие уплотнений в молочной железе
- Женщинам старше 30 лет, получавшим лучевую терапию в области грудной клетки по поводу злокачественного новообразования
- С профилактической целью проводится всем женщинам ежегодно, начиная с 40 лет, а женщинам старше 50 лет — дважды в год
- Женщинам, имеющим близких родственников с раком молочной железы и/или яичников
Женщинам до 30 лет не рекомендуется проведение пленочной рентгеновской маммографии.
Технология проведения
Пациентка становится перед прибором, а молочная железа располагается между двумя плотными держателями (они сдавливают железу) для того, чтобы уменьшить толщину тканей, поглощающих рентгеновское излучение. То есть, чем плотнее сдавливание, тем информативнее результаты. Ингода выполнение процедуры у некоторых пациенток вызывает болезненные или неприятные ощущения, но такая реакция допустима.
Признаки мастопатии
Безвредный и безболезненный метод, который применяется для исследования структуры молочных желез и выявления в них образований.
Рекомендуемые сроки проведения для менструирующих женщин — с 5 по 9-10 день менструального цикла (наиболее оптимально — с 5 по 7 день), поскольку состояние молочных желез под воздействием гормонов меняются в течение цикла. В периоде менопаузы день значения не имеет.
Методика проведения
Женщина лежит на спине с закинутыми руками за голову. На кожу исследуемой области наносится прозрачный гель, который обеспечивает плотное соприкосновение УЗ-датчика. Далее врач прижимает к коже датчик, волны которого проникают под разными углами в ткани и, отражаясь от них, выводятся на монитор.
Показания к применению
- Диагностика кист или уплотнений, выявленных при пальпации молочной железы
- Исследование молочных желез у женщин до 30 лет, а также во время беременности и кормления грудью
- Рекомендуется всем женщинам старше 35 лет один раз в 1-2 года, старше 50 лет — дважды в год
- Увеличение подмышечных лимфатических узлов
Признаки мастопатии
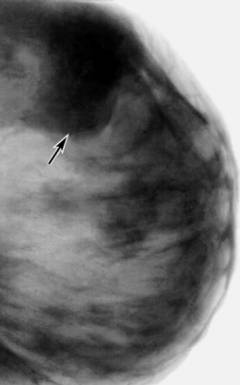
Диффузная мастопатия
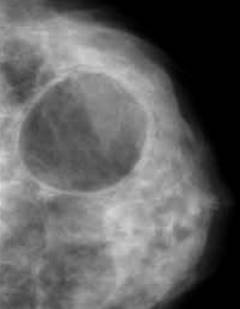
Фиброаденома представлена ограниченным участком уплотнения в молочной железе, которое имеет четкие границы.
Кистозная форма мастопатии проявляется в виде образования полостей, заполненных жидкостью, которые при надавливании меняют свою форму.
Фиброзно-кистозная мастопатия характеризуется как наличием полостей, заполненных жидкостью, так участками уплотнения. Образования имеют четкие границы.
Осуществляется забор небольших образцов ткани из измененных участков молочной железы, которые затем изучаются под микроскопом.
Метод с большой достоверностью позволяет отличить мастопатию от злокачественной опухоли молочных желез. В 80-90% случаев изменения в молочной железе носят доброкачественный характер.
Показания к применению
- На мамограмме или УЗИ имеются подозрительные участки с измененной тканью молочной железы
- Наличие больших кист и/или участков уплотнения ткани молочной железы (более 1-1,5 см), выявленных при ощупывании врачом
- Появления корочек, шелушения либо язв на соске, либо кровянистых выделений из него
Виды биопсии: тонкоигольная аспирационная биопсия (врач берет кусочек ткани из пальпируемого образования), под контролем УЗИ, маммографии или МРТ, хирургическая биопсия.
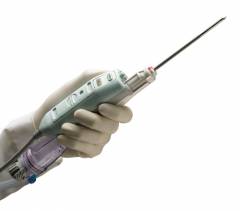
Пункция проводится при помощи специальной одноразовой иглы, которая присоединена к пункционному пистолету. Во время процедуры пистолет выстреливает нож, который из образования вырезает тонкий столбик ткани. Как правило, процедура выполняется под местным обезболиванием.
Признаки мастопатии на биопсии
Клетки одноядерные, имеют обычный размер и цвет. В них присутствует нормальное количество хроматина (находится внутри ядра клеток и участвует в передаче генетической информации при делении). Отсутствуют зоны коронарного роста клеток (усиленный рост клеток по краям образования). Может обнаруживаться кальций, отложенный в тканях (признак возможного в дальнейшем перерождения мастопатии в злокачественную опухоль).
Какие гормоны в крови необходимо определить?
- Эстрадиол вырабатывается в яичниках и жировой ткани
- Гормоны щитовидной железы — тироксин (Т4) и трийодтиронин (Т3)
- Тириотропный гормон (ТТГ) (вырабатывается в гипофизе и стимулирует выработку гормонов щитовидной железой)
- Фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ) гормон (вырабатываются в гипофизе и регулируют работу яичников)
- Пролактин синтезируется в гипофизе и регулирует выработку грудного молока в молочной железе
Также определяются онкомаркеры к молочной железе — специфические вещества (молекулы), вырабатываемые в организме в ответ на наличие злокачественной опухоли. К ним относится СА 15-3
Дополнительные методы обследования
Помогают определить функцию органа, продуцирующего гормоны: наличие в нем воспаления, спаек, опухоли и так далее. Поскольку такие изменения могут привести к нарушению их работы и соответственно изменению гормонального фона. Однако они не являются обязательными.
УЗИ органов малого таза назначается с целью выявления наличия воспалительного процесса или опухоли в яичниках, маточных трубах, матке.
УЗИ щитовидной железы выявляет размеры долей и перешейка, наличие узлов.
КТ (компьютерная томография) или МРТ (магнитно-резонансная томография) головного мозга для выявления опухолей. Например, аденомы гипофиза.
Назначаются и другие дополнительные методы исследования, но по мере необходимости.

Средства для лечения мастопатии
| Группы препаратов | Представители | Как назначается | Механизм действия |
| Гормональные препараты | |||
| Антиэстрогены — препараты, уменьшающие действие эстрогенов на молочную железу | Тамоксифен, Торемифен | Длительно в уколах и/или таблетках два раза в день. Дозировку определяет врач. Лечение продолжается спустя ещё два месяца после появления признаков обратного развития мастопатии. | Препарат блокирует рецепторы (специфические участки на клеточной мембране) клеток в молочной железе, с которыми должны связаться эстрогены. |
| Комбинированные оральные контрацептивы (КОКи) — противозачаточные таблетки для приема внутрь, содержащие синтетические аналоги природных эстрогенов и прогестерона | Овидон, Диане — 35, Три-регол, Регулон. Линдинет – 20 и другие | Принимается длительно, начиная с первого дня менструации, как правило, на протяжении с 21 дня. Затем следует перерыв в течение 7 дней. Далее прием препарата возобновляется. | Подавляют выработку ЛГ и ФСГ гормонов в гипофизе. Поэтому не происходит изменение уровня гормонов в организме на протяжении месяца. Устойчивый эффект достигается при длительном применении: от нескольких месяцев до 1-2 лет. |
| Гестагены (прогестерон) | Для приема внутрь: * Утрожестан — природный прогестерон * Дюфастон — синтетический аналог натурального прогестерона | Утрожестан назначается по ½-1 таблетке два раза в сутки, Дюфастон — по 1 таблетке дважды в день. Прием начинается с 14 дня менструального цикла и продолжается в течение 14 дней. Затем препарат отменяется. Курс — от 3 до 6 месяцев. | Блокируется овуляция, а также исключаются циклические колебания половых гормонов в течение месяца. Поэтому прекращается повышенное деление клеток в молочной железе и рост млечных протоков. |
| Наружно: Прожестожель | 1 доза через аппликатор наносится на кожу молочной железы. Препарат втирается до полного всасывания. Применяется дважды в день. | Блокирует рецепторы эстрогенов. В результате происходит обратное развитие молочных протоков. Кроме того, препарат уменьшает отечность молочных желез и действует обезболивающе. | |
| Препараты, подавляющие синтез пролактина (назначаются только при повышенном пролактине) | Парлодел (Бромкриптин), Достинекс | По 1-2 таблетки трижды в день во время еды. | Стимулирует выработку дофамина в гипоталамусе, который, в свою очередь, подавляет синтез пролактина. |
| Антагонисты гонадотропин-рилизинг-гормона) | Диферелин, Золадекс, Бусерелин | Золадекс — один раз в 12 недель подкожно в брюшную стенку. Диферелин — одна инъекция один раз в три месяца. | Тормозит выход из гипоталамуса гонадотропин-рилизинг-гормона. В результате не вырабатывается в гипофизе ЛГ и ФСГ. Таким образом, тормозится функция яичников и овуляция. То есть, наступает временная обратимая менопауза, что способствует обратному развитию признаков мастопатии. |
| Синтетические аналоги гормонов щитовидной железы | L-тироксин, Эутирокс Применяются при гипотиреозе — недостаточной выработке гормонов щитовидной железой | Утром натощак за полчаса до еды. Схема приема: ежедневно либо с двухдневным перерывом один раз в неделю. Дозировка препаратов и длительность лечения определяется врачом. | Тормозится повышенная выработка гипофизом тиритотропного гормона и пролактина. |
| Негормональные препараты | |||
| Препараты йода назначаются при недостаточности щитовидной железы | Йодомарин, Кламин (БАД) | Йодомарин — по 1-2 таблетки в сутки после еды. Кламин — по 2 капсулы трижды в день. Курс — 2 месяца. При необходимости его повторяют. | Йод участвует в синтезе и высвобождении гормонов щитовидной железы. |
| Гомеопатические препараты | Мастодинон | Принимается либо по 30 капель, либо по одной таблетке два раза в день. Курс — 1,5-2 месяца. | Понижает выработку в гипофизе пролактина, нормализует секрецию ЛГ и ФСГ. В результате нормализуется менструальный цикл, а млечные протоки подвергаются обратному развитию. |
| Мастопол | Рассасывается по одной таблетке под языком за полчаса до еды трижды в день. Курс — 8 недель. При необходимости лечение повторяется через 4-6 месяцев. | Уменьшает отек, воспаление и болезненность в молочных железах. Улучшает снабжение питательными веществами и кислородом все ткани, а также нормализует работу иммунной системы. В результате молочные проходы подвергаются обратному развитию, а менструальный цикл нормализуется. | |
| Препараты растительного происхождения | Маммолептин | По 5 капсул трижды в день спустя 30-60 минут после еды. Курс — 2 месяца | Уменьшает боль, отечность и болезненность молочных желез. Приводит к обратному развитию млечных протоков. |
| Витаминные комплексы, содержащие витамин А или бета-каротин (предшественник витамина А), С, Е, D, Р и селен | Триовит, Аевит и другие | По 1 капсуле 2 раза в день. Курс — 8 недель. В течение года рекомендуется проводить до 3 курсов лечения. | Нормализуют уровень эстрогенов, улучшают работу печени и иммунной системы. Стабилизируют стенки сосудов, предотвращая развития отека в молочных железах (витамин С). При длительном приеме препятствуют переходу мастопатии в злокачественную опухоль (витамин А и D, селен). Замедляют старение клеток организма и усиливают действие прогестерона (витамин Е и селен). |
| Нестероидные противовоспалительные препараты (НПВП) | Аэртал, Индометацин, Диклофенак и другие | Как правило, назначается по 1 таблетке два раза в день после еды. | Уменьшают боль, воспаление и отек в молочных железах. |
Перечисленные лекарственные средства применяются как для лечения диффузных, так и узловых форм мастопатии. Курс — от 2 до 4-6 месяцев в зависимости от тяжести заболевания.
Принципы назначения лекарственных препаратов
- Диффузные формы мастопатии
Лечение аденоза, фиброаденоматоза, диффузно-кистозной и кистозно-фиброзной мастопатии проводится только с применением лекарственных средств (консервативно) Назначаются они в зависимости от стадии и выраженности симптомах заболевания. Например, при начальных признаках недуга применяются в основном негормональные препараты (витамины, препараты йода, гомеопатические средства). Гормональные препараты используются редко.
Тогда как при выраженных симптомах заболевания (особенно при диффузной фиброзно-кистозной форме) к лечению часто добавляются гормональные препараты (гестагены, КОКи, гормоны щитовидной железы и так далее).
Узловые формы мастопатии
Лечение длительное и комплексное, как правило, включающее в себя как применение медикаментов, так и проведение оперативного лечения.
Лечение фиброаденомы (узловой фиброзной мастопатии)
В основном проводится оперативное лечение. Однако, если узлов немного (один или два) и они небольших размеров (до 1-1,5 см в диаметре), то возможно проведение лечения при помощи лекарственных средств: гормональные и гомеопатические препараты, витамины и другие.
Лечение узловой кистозной мастопатии
Кисты размером до 1,5-2 см лечат консервативно в зависимости от выявленной причины: назначаются витамины, гомеопатические препараты, гормоны, препараты йода и другие.
Кисты диаметром более 1,5-2 см, как правило, пунктируются при помощи тонкой иглы. Далее проводится лечение лекарственными средствами (гормоны, витамины и другие).
Лечение узловой фиброзно-кистозной формы мастопатии
Наиболее трудное и длительное, поскольку в молочных железах присутствуют как участки уплотнения, так и кисты. Как правило, вначале удаляют уплотнения и/или пунктируют кисты, а затем назначаются консервативное лечение. Однако если размеры кист и уплотнений небольшие, то отдается предпочтение лечению при помощи только лекарственных препаратов.
При лечении любой формы мастопатии выбор лекарственного средства (особенно гормонального) всегда зависит от выявленных гормональных нарушений (уровня прогестерона, эстрогенов, пролактина) и наличия других заболеваний у женщины.
Показания к оперативному вмешательству
- Увеличение в размерах узлов и кист более чем в два раза за три месяца
- Подозрение на злокачественную опухоль по данным биопсии вне зависимости от размеров образования
- Кисты, размер которых превышает 1,5-2 см
- Узлы с размером более 1,5-2 см
Противопоказания
- Беременность
- Период грудного вскармливания
- Наличие аллергических реакций на обезболивающие средства
Подготовка к операции
Обследование
- Маммография и УЗИ молочных желез
- Общий анализ крови и мочи, биохимический анализ крови, исследование свертываемости крови, анализы на ВИЧ-инфекцию, сифилис (МРС) и гепатиты (В, С, Д), определение группы крови и резус фактора
- Электрокардиограмма сердца и флюорография органов грудной клетки
- Консультация терапевта для выявления сопутствующих заболеваний. Выдается заключение с записью о возможности проведения оперативного вмешательства
- УЗИ внутренних органов
- Необходимо иметь результат биопсии
Способы оперативного вмешательства
- Кисты пунктируют при помощи тонкой иглы и отсасывают внутреннюю жидкость. В дальнейшем стенки кисты подвергают склерозированию (склеивание стенок кисты при помощи введения в полость специальных веществ). Если кисты образуются повторно, то их полости вылущивают, но окружающие ткани сохраняют (при отсутствии подозрения на рак).
- Узлы удаляются, а при тяжелых случаях (множественные и/или большие узлы) проводится секторальное (частичное) удаление молочной железы. При этом удаляют ткань железы, отступив от края опухоли на 1-3 см.
После операции удаленные ткани обязательно отправляются на морфологическое (гистологическое) исследование.
Реабилитация после операции
Спустя 1,5-2 часа после операции женщина может ощущать боль и дискомфорт в области манипуляции. Как правило, ощущения не выражены, поэтому не требуют применения обезболивающих средств. Однако при необходимости назначаются болеутоляющие препараты.
Женщину выписывают домой в день операции либо спустя несколько дней (все зависит от объема проведенного вмешательства). Швы снимаются на 7 день после операции.
Необходимо помнить, что операция не устраняет причину развития заболевания. Поэтому после неё необходимо обязательное лечение мастопатии лекарственными препаратами (гормонами, витаминами, йодсодержащими препаратами и другими) и основного заболевания (например, гепатита). Также важно подобрать наиболее оптимальный метод предохранения от наступления нежелательной беременности и соблюдать диету.

Желательно ограничить сладкое, мучное, жирное, поскольку эти продукты приводят к увеличению подкожно-жирового слоя (ожирению), в котором вырабатываются эстрогены.
Лучше употреблять продукты, богатые витаминами А, В, Д, Е (печень, желток, молоко, творог, сыр, растительное масло, морепродукты, свежие овощи и фрукты красного или оранжевого цвета).
Важно восполнять дефицит йода в организме (морепродукты, йодированная соль).
Следует уменьшить потребление какао, шоколада, чая и кофе, поскольку в них содержаться метилксаптины — вещества, которые могут спровоцировать прогрессирование заболевания и усилить болевые ощущения.

| Название | Как приготовить | Как принимать | Какой эффект ожидать |
| Настойка скорлупы кедровых орехов | В пол литра водки насыпать пол стакана свежей скорлупы кедровых орехов либо свежей перегородки грецких орехов. Затем настоять в темном и теплом месте (возле батареи или печки) на протяжении 10 дней. | До еды за полчаса по ½ -1 столовой ложке в течение двух женских циклов. | Улучшает работу иммунной и кровеносной системы, а также щитовидной железы. Обладает противоопухолевым действием. |
| Алойный эликсир | Листья алоэ (возраст — 3-4 года) завернуть в марлю и поместить в полиэтиленовый мешок, но закрыть его неплотно (чтобы воздух поступал). Далее продержать в холодильнике при t + 4-8С в течение 2 недель. Затем листья пропустить через мясорубку и отжать сок. Потом смешать одну часть сока алоэ с двумя частями жидкого меда (1:2). | По 1 ч.л. за 30 минут до еды два раза в день. Курс — 30 дней. | Улучшает работу иммунной системы и обладает противоопухолевым свойством. |
| Отвар из корня лопуха | 2 ст.л. измельченного корня лопуха залить 3 стаканами воды, затем прокипятить и сцедить. | По 50-60 мл 3 раза в день за полчаса до еды. Курс — 1 менструальный цикл. | Уменьшает отек и боль в молочных железах, обладает противоопухолевым свойством. |
| На заметку Популярные компрессы из листьев капусты либо измельченной свеклы на область молочных желез лучше не применять без консультации с доктором и до получения готовых результатов всех исследований. Поскольку в случае наличия злокачественной опухоли такой метод лечения ускорят деление раковых клеток. |
Вести здоровый образ жизни и полноценно питаться

Вести регулярную половую жизнь
Во время полового акта женщина испытывает оргазм, поэтому улучшается кровообращение в малом тазу и работа яичников. Кроме того, в семенной жидкости присутствуют биологически активные вещества, которые также улучшают работу яичников.
Исключить сильные эмоции

Проводить самостоятельное обследование молочных желез
Для менструирующей женщины рекомендуется ежемесячное самообследование с 5-6 по 9-12 день цикла (наиболее оптимально — на 5-7 день), поскольку в эти дни молочная железа находится в расслабленном состоянии. Во время менопаузы — в один и тот же календарный день.
Этапы самообследования
Носить правильный бюстгальтер
Выбирать бюстгальтер по размеру, нежесткий, не давящий и не натирающий. Поскольку молочная железа травмируется.
Проходить ежегодный медицинский осмотр (онкоосмотр)
Осмотр включает в себя:
- Осмотр кожи и видимых слизистых оболочек
- Осмотр и ощупывание молочных желез, щитовидной железы и лимфатических узлов (подмышечных, шейных, паховых)
- Гинекологический осмотр и пальцевое исследование прямой кишки
- Исследование мазка на флору из влагалища и на цитологию (выявление раковых или предраковых клеток) из канала шейки матки
Сохранять грудное вскармливание

источник