Лечение мастопатии обычно начинают с легких фитопрепаратов и гомеопатических средств. Хорошую альтернативу медикаментам могут составить средства народной медицины.
При лечении народными средствами мастопатии молочной железы применяются компрессы, бальзамы, настойки и отвары. Они эффективны в начале болезни, на более сложных стадиях они отлично дополняют терапию, назначенную маммологом. Выбор велик, из огромного спектра народных рецептов можно подобрать те, что подойдут для конкретной формы болезни.
В статье мы поговорим о мастопатии молочной железы, что это такое и как лечить болезнь народными средствами.
Под названием «мастопатия» объединяют все доброкачественные новообразования, возникающие в железистой или соединительной ткани молочной железы.
Они возникают на фоне выраженного гормонального дисбаланса.
Основное лечение заключается в коррекции гормонального фона и снятии неприятных симптомов.
Основные симптомы заболевания:
- боль и тяжесть в груди;
- ощущение распирания, усиливающееся во второй половине цикла;
- выделения из сосков;
- изменение формы и размера молочной железы.
Подробнее о симптомах и проявлениях заболевания вы можете прочитать в разделе «Диагностика и симптоматика».
Причин у возникновения мастопатии много. Среди самых частых аборты и выкидыши, частые роды, слишком ранний или поздний климакс, длительное гормональное лечение, травмы, стрессы.
Мастопатия – недуг с давней историей. Не удивительно, что народная медицина разработала и опробовала сотни рецептов, многие из которых подтверждают свою эффективность и сегодня.

Чтобы народные средства при мастопатии молочной железы принесли пользу, важно правильно вписать их в схему лечения.
Неверно подобранные препараты могут снизить эффективность медикаментов, назначенных врачом. Например, многие травяные сборы противопоказаны при гормональных инъекциях.
Постоянный медицинский контроль и своевременная диагностика необходимы для того, чтобы не пропустить появление злокачественной опухоли.
С помощью испытанных народных методов лечения мастопатии у женщин можно не только лечить уже обнаруженные образования, но и предупредить их появление.
Задача домашних средств – убрать причины возникновения заболевания.
Например, успокоительные чаи способны снизить тревожность, вернуть здоровый сон, успешно бороться со стрессами.

О том, как лечат мастопатию народными средствами поговорим далее.
Такие средства готовятся в виде отваров или настоев.
- Для приготовления отваров сухое или измельченное свежее сырье заливается кипятком в нужной пропорции, подогревается на водяной бане, а затем процеживается.
В зависимости от компонентов отвары могут быть общеукрепляющими, успокаивающими, обезболивающими. Очень хорошо зарекомендовали себя витаминные чаи, приготовленные из плодов шиповника, боярышника, облепихи, дополненные ромашкой, шалфеем, мятой. - Настойки готовят на водке или медицинском спирте. Измельченное сырье заливают спиртовой основой и настаивают в закрытой посуде в темном месте.
После процеживания жидкость переливается в емкость из темного стекла и хранится в холодильнике. Перед употреблением настойку разбавляют водой.
Для успешного лечения рекомендуется сочетать общеукрепляющие настойки со средствами с выраженным противоопухолевым эффектом и успокоительными чаями.
Желательно выбрать 2-3 особо подходящих рецепта и провести полный курс (от 10 до 14 дней). После перерыва можно изменить или скорректировать схему лечения.
Для лечения мастопатии также используют мед, календулу, и даже картофельный сок. Подробнее об этом читайте здесь.
Как ещё можно лечить мастопатию молочной железы народными средствами? Можно применять компрессы, примочки или бальзамы. Об этом ниже.
Задача лечения – снять неприятные симптомы заболевания: боль, отек, ощущения распирания.
Чем лечить мастопатию у женщин — народные средства:
- Одно из самых распространенных и доступных средств — компресс из листов белокочанной капусты.
Сочный лист разминают в ладонях так, чтобы он дал сок, а затем прикладывают к пораженной молочной железе.
Для большей эффективность кожу можно слегка смазать жидкими медом. Компресс оставляют на несколько часов или на всю ночь. Чтобы капуста не сползла, ее фиксируют мягкой эластичной повязкой.
Компресс уменьшает боль, дает общее ощущение прохлады и легкости. Узнать подробнее о применении капустных листьев при мастопатии Вы можете здесь.
Аналогичным действием обладают аппликации из листьев лопуха, мать-и-мачехи, подорожника. - Очень эффективны мази и бальзамы на основе трав. Подробнее о применении трав прочтите здесь.
- Для лечения мастопатии применяются касторовое и различные эфирные масла. Подробнее об этом читайте в статье).
- Эффективные мази получаются из концентрированного отвара чистотела, аконита или кровохлебки, смешанного с касторовым или топленым маслом в равных пропорциях.
Смесью пропитывают хлопчатобумажную ткань, а затем накладывают ее на пораженную грудь, фиксируя повязкой. Снять боль и чувство распирания помогут лепешки их меда и ржаной муки, компрессы из натертой сырой свеклы, смешанной с медом.
Как вылечить мастопатию народными средствами навсегда и возможно ли это?
При мастопатии народная медицина отлично помогает только в начальной стадии заболевания.

При комплексном воздействии снаружи и изнутри опухоли могут рассосаться уже через месяц. Очень важно откорректировать гормональный фон, чтобы болезнь не вернулась.
Исключить рецидивы поможет сбалансированная диета, поддерживающая вес в пределах нормы. Ожирение способствует усиленной выработке эстрогенов, что не позволит избавиться от опухолей окончательно.
Ешьте больше клетчатки, рыбы и овощей, кисломолочных продуктов и постной рыбы. Исключите фаст-фуд, сладости, выпечку, жирное мясо.
Обязателен полный отказ от алкоголя и курения. Сигареты и этиловый спирт также способствуют рецидиву мастопатии.
Высыпайтесь, поддерживайте двигательную активность, избегайте стрессов – это поможет избежать образования опухолей.
Теперь Вы знаете все о мастопатии, симптомах, лечении народными средствами. Препараты, приготовленные в домашних условиях, снимут боль и тяжесть, помогут взбодриться, вернут нормальный сон и положительный настрой.
Однако самолечением заниматься не стоит, при мастопатии лечение народными средствами лучше обсудить с лечащим врачом. Комплексное лечение, объединяющее медикаменты с народными средствами, дает самый лучший и быстрый результат.
источник
Ушиб молочных желез – закрытое травматическое повреждение тканей грудной железы. Чаще всего ушиб молочных желез происходит в быту при падении, автомобильных катастрофах, ударов в транспорте и во время спортивных игр. Ушиб молочных желез сопровождается болью, образованием участка уплотнения и гематомы. Диагностика ушиба основывается на наличии травмы в анамнезе, проведении УЗИ молочных желез, радиотермометрии, при необходимости – маммографии. Лечение ушиба молочных желез чаще проводится консервативно; при крупной гематоме выполняется ее пункционная аспирация или удаление (секторальная резекция молочной железы).
Травматические повреждения молочных желез могут быть закрытыми и открытыми, изолированными или сочетанными. К закрытым травмам относятся ушибы и гематомы молочных желез. В числе открытых повреждений могут встречаться резаные, колотые, огнестрельные, укушенные раны. В маммологии ушибы и другие повреждения груди, несмотря на поверхностное расположение органа, встречаются нечасто и составляют 1-2% от всей патологии молочных желез. Травмы молочных желез могут сочетаться с повреждениями грудной клетки – ушибами ребер, переломами ребер и грудины, пневмотораксом, гемотораксом. Любые травмы молочных желез могут осложняться кровотечением, нагноением, а также приводить к развитию болевого шока.
Ушибы молочных желез чаще возникают в результате травм бытового характера – падений на предметы мебели, случайных ударов в транспорте, во время игр с детьми, о дверные косяки, о руль в автомобильных авариях и т. д. Под воздействием травмирующего фактора нарушается целостность сосудов, что приводит к излитию крови в ткани. При незначительных ушибах молочной железы кровотечение обычно останавливается спонтанно. Ткани молочных желез отличаются устойчивостью к прямым травмам, однако ввиду хорошей иннервации органа, ушибы могут сопровождаться травматическим шоком, особенно, если повреждение приходится на параареолярную или сосковую область.
Открытые ранения молочных желез чаще всего являются следствием насилия (попытки убийства, самоубийства) либо результатом неосторожного укола или падения на острый предмет. Особенностью колото-резаных и укушенных ран служит их инфицированность микроорганизмами, резистентными к традиционным антибактериальным препаратам, присутствие анаэробной инфекции, полиморфизм патогенов.
Как правило, ушибы молочных желез сопровождаются образованием подкожной или глубокой гематомы – ограниченного скопления крови в мягких тканях груди. Со временем гематомы могут рассасываться, однако довольно часто на их месте образуется жировой некроз молочной железы. Кроме того, при инфицировании излившейся в ткани крови, высока вероятность нагноения и формирования абсцесса молочной железы.
В результате ушиба молочной железы пациентку беспокоят боли и припухлость в области груди, сохраняющиеся длительное время. Иногда, при травмировании млечных протоков, могут появляться выделения из соска прозрачного характера или содержащие примесь крови.
На месте ушиба молочной железы, обычно остается участок уплотнения, который не опасен в плане малигнизации. С другой стороны, травма молочных желез может явиться провоцирующим фактором роста другой опухоли, которая еще пока не выявлена. В анамнезе многих пациенток, у которых впоследствии был обнаружен рак молочных желез, отмечались травмы груди. Особенно опасны ушибы молочных желез при имеющейся у женщины узловой мастопатии. Замещение некроза жировой клетчатки рубцовой тканью иногда приводит к втяжению кожи, деформации груди, что также может быть принято за онкопатологию молочной железы.
Поэтому любой ушиб молочных желез, гематома, наличие уплотнения, изменения цвета кожи является поводом для обращения к маммологу и проведения детального маммологического обследования.
После ушиба рекомендуется провести самостоятельный осмотр и пальпацию молочной железы на предмет раннего выявления гематомы и уплотнения. В процессе самообследования необходимо осуществить последовательную пальпацию каждого из секторов молочной железы и подмышечных впадин. Осмотр кожи грудной железы лучше производить перед зеркалом. При выявлении изменения цвета кожи, венозного рисунка, втяжения соска или кожи, визуального или пальпаторного определения уплотнения, узелка необходимо без промедления обратиться к специалисту.
Образующаяся при ушибе молочной железы интрамаммарная гематома приводит к увеличению объема груди и придает кожным покровам багровый или синюшный оттенок. Со временем гематома изменяет окраску и бледнеет («отцветает»).
Довольно часто обнаружить последствия ушиба молочной железы в толще тканей удается только с помощью инструментальной диагностики. Поэтому визит к маммологу необходим даже при отсутствии видимых и пальпируемых изменений. При ушибе молочной железы проводится УЗИ, радиотермометрия, маммография, в неясных ситуациях – КТ или МРТ молочных желез.
При проведении УЗИ молочных желез выявляется травматический отек в виде сниженной эхогенности тканей. Свежие гематомы первоначально определяются в виде однородной эхонегативной структуры, однако вскоре в них появляются эхопозитивные сигналы – мелкие включения фибрина. Рассасывание гематомы сопровождается уменьшением ее размеров и снижением эхогенности. При организованной гематоме лоцируется образование высокой эхогенности с четкими границами.
Маммография при ушибах молочных желез позволяет дифференцировать посттравматические изменения от опухолевых новообразований. Радиотермометрия при ушибе молочных желез позволяет выявить наличие воспалительного компонента в толще тканей.
При ушибе молочной железы производится иммобилизация травмированной груди и ее фиксация повязкой при поднятом положении. С целью купирования болевого синдрома производятся ретромаммарные блокады. Для ускорения рассасывания гематомы применяется сухое тепло, втирание троксевазиновой или гепариновой мази. Рассасывание гематомы происходит в течение 4-6 недель.
Для профилактики нагноения обширных гематом назначается антибиотикотерапия. В случае развития посттравматического абсцесса его лечение проводится по принципам терапии гнойного мастита с выполнением пункции и дренирования очага. К удалению гематом прибегают при значительных кровоизлияниях в ткани железы или ретромаммарную клетчатку. Эвакуацию излившейся крови предпочтительнее проводить пункционным методом. Если на месте ушиба сформировалась организованная гематома, ложная киста, опухолеподобный узел, рубцовые изменения, показано выполнение секторальной резекции молочной железы с гистологией макропрепарата.
источник

В сегодняшней статье мы рассмотрим с вами такое заболевание, как мастопатия молочной железы, и все, что с ним связано – симптомы, причины, виды, диагностику, лечение, лекарственные средства, народное лечение, профилактику, фото и другую полезную информацию. Итак…
Мастопатия – фиброзно-кистозное заболевание молочной железы, характеризующееся патологическим разрастанием ее тканей.
В основе развития болезни лежит формирование в груди доброкачественных мелкозернистых уплотнений, часто болезнетворных, иногда с выделением патологического секрета.

Считается, что мастопатия молочной железы самостоятельно не проходит и требует обязательное лечение.
Следует также отметить, что под термином «мастопатия» подразумевается группа патологий молочной железы, общим знаменателем которых является нарушение баланса соотношения между соединительной и эпителиальной тканями.
Врачи установили, что развитие мастопатии молочной железы напрямую зависит от нейрогуморальной регуляции.
Нейрогуморальная регуляция представляет собой физиологическую регуляцию организма гипоталамусом посредством передачи нервных импульсов через кровь и лимфу. Одной из основных ролей нейрогуморальной регуляции является поддержание нормального баланса в организме гормонов, метаболитов и других нейромедиаторов, а также приспособление к смене условий окружающей среды.
Например, выброс в кровь адреналина при стрессовой ситуации, из-за чего организм мобилизирует силы и мышцы в необходимое состояние для преодоления той или иной ситуации.
За формирование, развитие и рост молочной железы отвечают преимущественно гормоны, особенно важными в этом процессе являются – прогестерон, пролактин, эстрогены и соматотропный гормон. Когда их баланс регулируется на должном уровне, со здоровьем груди все нормально, но как только возникает по тем или иным причинам гормональный дисбаланс, появляется и риск развития мастопатии. Однако, сразу же следует отметить, что развитие болезни не происходит молниеносно, даже при патологических факторах – для ее развития нарушения должны нести систематический характер в течение нескольких лет.
Наиболее важными и частыми нарушениями на гормональном фоне, лежащими в основе развития мастопатии молочной железы считаются — дефицит прогестерона на фоне повышенного уровня эстрогенов и развития гиперэстрогении, повышенный уровень простагландинов и гиперпролактинемия. Это состояние обычно приводит к разрастанию соединительной ткани, эпителия альвеол и протоков.
Например, эстроген отвечает за разрастание эпителия, что происходит за счет его деления в альвеолах желез и млечных ходах, поэтому большое количество этого женского полового гормона усиливает естественное развитие груди.
Другим патологическим фактором может стать повышенная продукция пролактина, который напрямую отвечает за регуляцию нормального роста, развития и функционирования молочных желез. Его преизбыток повышает восприимчивость тканей молочных желез к эстрогенам.
Мастопатия молочной железы подразделяется на 2 основных вида – диффузную и узловую, которые можно назвать стадиями этой болезни.
Так, диффузная мастопатия являются началом болезни, характеризующаяся началом разрастания соединительной ткани с образованием мелких узелков и тяжи.
Узловая мастопатия – продолжение, или вторая стадия болезни, характеризующаяся уплотнением узелков и их увеличением до 7-70 мм.
Узелки могут иметь фиброзный, кистозный или смешанный (фиброзно-кистозный) характер, благодаря чему заболевание может иметь такой диагноз, как – фиброзная мастопатия, кистозная мастопатия или фиброзно-кистозная мастопатия молочной железы.
Конечным этапом развития болезни может стать рак груди, поэтому очень важно периодически посещать маммолога для обследования, и в случае чего, своевременно провести лечение.
Мастопатия уже более века считается наиболее распространенным заболеванием молочной железы.
Эта болезнь диагностируется в 30-45% всех заболеваний груди, и сопутствует в 70-95% гинекологических болезней, благодаря чему, при посещении гинеколога и обнаружении какой-либо болезни, пациентку обычно дополнительно направляют пройти обследование у маммолога.
Также замечено, что количество случаев обнаружения патологии в женской груди увеличивается после 40 лет.
МКБ-10: N60.1;
МКБ-9: 610.1.
Симптомы мастопатии во многом зависят от формы болезни, сопутствующих заболеваний и эмоционального состояния больного.
— Боль в груди, которая на начальных стадиях болезни проявляется лишь перед очередными месячными (менструацией). Характер боли может быть острым, тупым, ноющим или тянущим, а также настолько сильным, что женщине больно даже прикоснуться к груди. Боль может также иррадиировать (отдавать) в руку или лопатку. Боль при мастопатии обусловлена застоем в кровеносных сосудах груди крови и отеком окружающих тканей, что приводит к увеличению груди в объеме. Кроме того, дополнительным фактором, способствующим болевым ощущениям может быть фиброзные разрастания, которые буквально давят на нервные волокна, расположенные в груди. При окончании месячных боль обычно проходит, однако по мере развития болезни, она преследует женщину на постоянной основе, усиливаясь перед очередной менструацией. Сила боли или же ее отсутствие при наличии фиброзных разрастаний также зависит от болевого порога пациентки или же индивидуальных особенностей разветвления нервной системы в груди.
— Нагрубание груди, развивающееся во второй фазе менструального цикла, при котором грудь увеличивается в размерах, становится твердой и тяжелой. Это состояние груди обусловлено все тем же застоем крови в кровеносных сосудах груди и отеком соединительной ткани. При пальпации грудь гиперчувствительная.
— Появление в груди одного или нескольких узелков (уплотнений).
— Выделения из сосков после надавливания на них, которые могут быть различной интенсивности. Выделения могут быть также очень выраженными, и появляться без приложения особых физических усилий. Выделения при мастопатии могут иметь прозрачный, белый, зеленоватый, коричневый или кровянистый оттенки. Нужно помнить, что выделения допускаются только во время беременности или лактации, в иной же период наличие выделений с большой вероятностью указывают на наличие в груди патологического процесса.
Узловая мастопатия также сопровождается кистозными уплотнениями округлой или овальной формы, без четких границ, при этом дольчатость при пальпации не прощупывается.
- Развитие фонового воспалительного процесса, к которому может присоединиться инфекция, после формирования гнойного очага в груди;
- Рак груди.
Основная причина мастопатии молочных желез – нарушение гормонального баланса в организме женщины.
-
Повышенный уровень эстрогена до сверхвысоких значений;
- Повышенный уровень простагландинов;
- Повышенная продукция пролактина (гиперпролактинемия);
- Нехватка прогестерона;
- Дисфункция яичников;
- Отсутствие беременности или родов в течение всей жизни;
- Аборт или выкидыш;
- Отказ от кормления младенца грудью, а также малый период лактации;
- Ранее половое созревание, а также ранее начало менструаций, особенно сильным фактором может стать менархе до наступления 12 лет;
- Позднее наступления менопаузы, особенно после достижения женщиной 55 летнего возраста;
- Травмирование груди;
- Ношение тесного или неудобного бюстгальтера;
- Воспалительные и патологические процессы, формирующиеся в женской груди;
- Вредные привычки;
- Избыточный вес, ожирение;
- Частые стрессы;
- Наследственный фактор;
- Гинекологические заболевания, связанные с гормональными нарушениями — эндометриоз, аменорея, ановуляция, бесплодие, миома матки и другие;
- Заболевания щитовидной железы, особенно, обусловленные недостаточным количеством в организме йода — гипотиреоз и другие;
- Заболевания печени;
- Наличие опухолей в головном мозге, особенно гипоталамусе и гипофизе;
- Нецелесообразный прием некоторых лекарственных препаратов, которые по тем или иным причинам не подходит конкретному человеку, особенно в случае приема гормональных противозачаточных пилюль;
Классификация мастопатии включает в себя следующие виды болезни…

- С преобладанием железистого компонента (аденоз);
- С преобладанием фиброзного компонента (фиброаденоз);
- С преобладанием кистозного компонента (фиброкистоз);
- Смешанная форма (фибро-кистозная мастопатия).
- Склерозирующий аденоз;
Узловая мастопатия – продолжение развития болезни, характеризующееся увеличением узелков до размера 7-70 мм и их уплотнением. Уплотнения при узловой форме могут быть следующего характера:
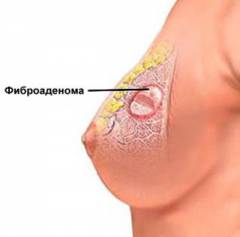
- Фиброаденома;
- Листовидная фиброаденома (филлодная фиброаденома);
- Ангиома;
- Гамартома;
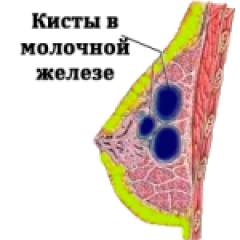
- Кисты;
- Внутрипротоковая папиллома;
- Липома;
- Липогранулема.
- Доброкачественная дисплазия молочной железы и фиброзно-кистозная мастопатия (N60);
- Солитарная киста молочной железы (N60.0);
- Диффузная кистозная мастопатия, с исключением болезни с пролиферацией эпителия (N60.1);
- Фиброаденоз молочной железы, с исключением фиброаденомы молочной железы (N60.2);
- Фибросклероз молочной железы и кистозная мастопатия с пролиферацией эпителия (N60.3);
- Эктазия протоков молочной железы (N60.4);
- Другие доброкачественные дисплазии молочной железы (N60.8);
- Доброкачественная дисплазия молочной железы неуточненная (N60.9).
Диагностика болезни включает в себя следующие методы обследования:
- Самостоятельный осмотр молочных желе с помощью зеркала и прощупывание груди в стоячем и лежачем положении;
- Анамнез;
- Маммография;
- Ультразвуковое исследование (УЗИ).
При наличии в груди узелков или похожих на опухоль участков, проводится биопсия молочной железы, после чего взятые биоматериалы, в совокупности с выделениями из сосков подвергаются цитологическому исследованию.

Основными пунктами в терапии являются:
1. Медикаментозное лечение;
1.1. Гормональная терапия;
1.2. Негормональная терапия;
2. Хирургическое лечение.
Консервативный метод терапии (медикаментозное лечение) применяется преимущественно при диффузной форме болезни. Узловая мастопатия зачастую дополнительно требует хирургического вмешательства, что особенно важно при обнаружении злокачественности уплотнений.
Важно! Перед применением лекарственных препаратов обязательно проконсультируйтесь с лечащим врачом!
Антиэстрогены – группа гормональных препаратов, направленных на понижение количества эстрогенов в женском организме. При применении этих лекарств снимаются болевые ощущения в груди, нормализуется менструальный цикл, понижается риск перерождения уплотнений в раковую опухоль. Среди побочных эффектов можно отметить – тошноту, приливы, повышенная потливость, влагалищные выделения, депрессивные состояния, сыпь на коже, эритемы и другие, что связано с понижением уровня эстрогенов. Курс лечения обычно длиться от 3 до 6 месяцев.
Среди антиэстрогенов можно выделить – «Тамоксифен», «Фарестон».
Гестагены – группа гормональных препаратов, обладающих свойством подавления выработки организмом эстрогена, а также снижение эффективности выполнения гипофизом гонадотропной функции. Кроме того, применение гестогенов нормализует баланс гормонов. Замечена эффективность применения гестагенов в 80% случаев болезни. Однако, есть также противопоказания, например – беременность, наличие онкологических заболеваний и другие.
Среди гестогенов можно выделить – «Оргаметрил», «Норколут», «Прегнил», «Прожестожель».
Оральные контрацептивы – группа гормональных противозачаточных препаратов, прием которых нормализует менструальный цикл и уменьшает болезненность при месячных, понижает признаки фиброзно-кистозной мастопатии молочных желез. Целью оральных контрацептивов является подавление выработки гонадотропинов.
Среди оральных контрацептивов можно выделить – «Марвелон», «Мерсилон», «Силест», «Фемоден».
Ингибиторы секреции пролактина – группа гормональных препаратов, нормализующие лактацию, обусловленную повышенным уровнем в организме пролактина. Пролактины способствуют уменьшению кист молочных желез, уменьшению болей при мастопатии, нормализации баланса между выработкой женским организмом эстрогена и прогестерона, а также улучшению репродуктивной функции. Противопоказаниями является наличие злокачественных опухолей.
Среди пролактинов можно выделить – «Бромокриптин», «Парлодел».
Андрогены – мужские гормоны, являющихся антагонистами эстрогенов. Препараты на основе андрогенов подавляет чрезмерную активность эстрогенов. Однако, прием андрогенов имеет большое количество побочных эффектов — аменорея, вагинит, повышенная потливость, чрезмерная нервозность, отечность, увеличение массы тела и другие нарушения со стороны эндокринной системы.
Среди препаратов-андрогенов можно выделить – «Даназол».
Аналоги освобождающего гормона гонадотропина (LHRH) – группа гормональных лекарственных препаратов, применяемых для лечения фиброзно-кистозной мастопатии, но только в тех случаях, когда другие группы лекарств не нашли свою эффективность.
Следующие группы лекарственных препаратов усиливают эффективность гормональных средств, а также способствуют снятию сопутствующих мастопатию симптомов.
Витаминные комплексы – способствуют усилению иммунной системы в борьбе с патологией. Кроме того, дополнительный прием витаминов минимизируют побочные эффекты от гормональных препаратов.
Наиболее распространёнными витаминами, прием которых рекомендуется при мастопатии являются — витамин А (каротины), витамин Е (токоферол) и витамины группы В.
Нестероидные противовоспалительные препараты (НПВП) – группа обезболивающих препаратов, что особенно актуально при сильных болевых ощущениях при мастопатии.
Среди лекарств НПВП можно выделить – «Диклофенак», «Ибупрофен», «Найз», «Нимесил», «Нурофен».
Гепатопротекторы – группа препаратов, которые поддерживают нормальную работу печени, а также защищают ее от различных токсинов и восстанавливают клетки этого органа (гепатоциты). Применение гепатопротекторов связано с тем, что из-за гормонального дисбаланса, что лежит в основе развития мастопатии, страдает и печень.
Среди гепатопротекторов можно выделить – «Карсил», «Легалон», «Эссенциале», чай с расторопшей.
Ферменты – группа препаратов, способствующих нормализации работы органов пищеварительной системы. Ферменты нормализуют микрофлору в желудочно-кишечном тракте, устраняют запоры.
Среди ферментов можно выделить – «Вобэнзим», «Дюфалак».
Седативные (успокоительные) препараты – направлены на подавление повышенной нервозности и психического расстройства, что часто возникает у женщин на фоне гормонального дисбаланса и болевом синдроме, обусловленном мастопатией или месячными.
Среди седативных препаратов можно выделить – «Валериана», «Персен», «Тенотен», настойка пустырника.
Диуретики – группа мочегонных препаратов, способствующих снятию отечности при мастопатии. Врачи рекомендуют прием только легких диуретиков.
Среди легких диуретиков можно выделить – настойка шиповника, травяные сборы.
Кроме того, при лечении мастопатии молочных желез часто назначаются такие лекарственные препараты, как – «Дюфастон», «Жанин», «Золадекс», «Йодомарин», «Мастиол», «Утрожестан» и другие.
Важно! При мастопатии категорически запрещается употребление алкогольных напитков и курение.
Лечение мастопатии хирургическим путем обычно проводят при узловой форме болезни, а также в случае, когда консервативное лечение не привело к необходимым результатам.
В качестве хирургического метода лечения применяется секторальная резекция молочной железы.
Оперативное лечение данным методом проводится под общим наркозом под контролем ультразвукового исследования. Грудь при этом сохраняется. После предварительного нанесения маркировки фиброаденома и часть железистой ткани подвергается иссечению. Косметологический дефект минимален.

Бузина. Лечебным свойством обладают и ягоды черной бузины. Плоды этого растения замедляют рост опухолей и помогают бороться организму с раковыми клетками. Для лечения мастопатии нужно 2 раза в день, натощак, принимать по 1 ст. ложке сока бузины. Курс лечения проводить ежедневно, в течение нескольких месяцев.
Льняное масло. Лен содержит в себе фитоэстрогены, которые обладают нормализующим гормональный баланс эффектом. Для применения льна в качестве лекарственного средства нужно съесть 1-2 ст. ложки семян льна и запить их большим количеством воды. Благотворный эффект наступает через 10-14 дней после начала приема. Семена льна также полезно добавлять в различные блюда.
Абрикос. Ядра абрикосовых косточек содержат в себе амигдалин (цианид, витамин В17) – токсическое вещество, которое в малых дозах купирует развитие опухолей. Среди народных целителей абрикосовые косточки издавна применяются для лечения онкологических заболеваний. Для применения в лекарственных целях, ежедневно нужно принимать от 5 до 10 ядер абрикосовых косточек. Если абрикоса нет, тогда можете заменить их ядрами косточек сливы, вишни, винограда.
Чистотел. Для приготовления средства лучше использовать самостоятельно высушенный чистотел, который для заготовки срезается утром, под корень, и сушится в целостном состоянии. Для приготовления средства от мастопатии нужно 1 веточку сухого чистотела измельчить и залить в 500 мл банке водкой, после отставить средство в темное место, на 15 дней, для настаивания. Далее, процедите настойку через плотную ткань, и принимайте по следующей схеме – первые три дня по 1 капле, разведенной в половине стакана воды, после три дня по 2 капли, и так дойдите до 15 капель в день. Далее сделайте 2х месячный перерыв и повторите курс. Хранить средство нужно в темной таре, в холодильнике. Для отмеривания капель, можно использовать пузырек от какого-либо лекарственного средства.
Родиола холодная (красная щетка). Салидрозид, входящий в состав красной щетки обладает противовоспалительным, иммуномодулирующим, а антиканцерогенным (противоопухолевым) свойствами. Благодаря салидрозиду, а также многим другим полезным веществам (биофлавоноиды, кобальт, марганец, серебро, хром, медь, никель), которые содержаться в этом растении, применение средства на родиоле холодной способствует нормализации метаболизма эстрогенов, выработки прогестерона, пролактина и поддержанию баланса других гормонов. Применять красную щетку нужно в виде отваров или настойки. Для приготовления средства необходимо 1 ч. ложку высушенного растения залить стаканом кипятка, дать настояться в течение 45 минут, процедить и принять за 2 раза, в течение дня.
Шалфей. Принимать это средство можно только с 6 по 15 день до наступления овуляции. Для приготовления средства необходимо 1 ч. ложку сухого измельченного шалфея лекарственного засыпать в термос и залить его стаканом кипятка, дать средству настояться 30 минут, процедить и выпить за 3 раза, в течение дня, за 15 минут до приема пищи.

- Исключение употребление алкогольных напитков;
- Избегание стрессов, особенно систематических;
- Отказ от курения;
- Ведение активного образа жизни – нужно больше двигаться, заниматься спортом;
- Полезно плавание;
- Соблюдать режим работа/отдых/сон, спать не менее 8 часов в сутки;
- Употребление в питании преимущественно продуктов, обогащенных витаминами, макроэлементами и микроэлементами;
- Регулярно посещать маммолога для осмотра, особенно женщинам после 45 лет;
- Проходить обследования у маммолога при гинекологических заболеваниях.
источник
Лен является рекордсменом растительного мира по содержанию фитоэстрогенов – гормоноподобных веществ, которые помогают скорректировать состояние организма при гормональном дисбалансе. Лигнин, содержащийся в семенах льна и добываемом из них масле, способствует улучшению гормонального фона женщин, так как оказывает эстрогеноподобный эффект.
Льняные семена пьют при негативных проявлениях климакса для смягчения его симптомов курсом в один месяц. Принимают по 1-2 столовых ложки семян в день, запивая их большим количеством жидкости, чтобы избежать запора. По окончанию курса отмечается снижение интенсивности приливов, пропадает нервозность, тревожность и бессонница, заметно улучшается самочувствие женщин. Первые эффекты можно наблюдать уже спустя две недели применения.
С целью профилактики кишечных расстройств и для улучшения пищеварения льняные семена в цельном или измельченном виде добавляют в салаты, закуски, выпечку, придерживаясь дозировки не больше двух столовых ложек в день. Состав льняного семени богат незаменимыми жирными кислотами омега-3, которые при регулярном поступлении в организм с пищей являются отличной профилактикой сердечнососудистых заболеваний, в особенности атеросклероза. Омега-3 необходимы для поддержания функциональности естественной противораковой защиты организма, поэтому их прием в составе льняного семени, масла или в чистом виде в форме капсул способствует профилактике мастопатии.
Большинство средств для лечения мастопатии только временно устраняют негативные проявления заболевания, а по окончанию приема проблема возвращается. Эффективным натуральным способом лечения мастопатии является сок ягод бузины, который принимают дважды в день по 1 столовой ложке. Употреблять средство нужно натощак, пить не залпом, а медленно и постепенно. Для ощутимых результатов необходимо несколько месяцев ежедневного приема средства, через полгода приема все симптомы мастопатии пропадают, и наступает выздоровление. В профилактических целях рекомендуется каждые полгода принимать сок бузины курсом в два-три месяца.
Сок из ягод бузины применяют в рецептах лечения онкологических заболеваний на ранней стадии, доброкачественных образований в груди, мастопатии. Они помогают вывести из организма токсины, соли тяжелых металлов и радионуклиды. Ягоды бузины богаты биологически активными веществами, содержат рутин, каротин, витамин C и витамины группы B, яблочную кислоту, гликозиды, дубильные вещества, самбуцин, антоциановые пигменты, аминокислоту тирозин и сахара – фруктозу и глюкозу. Сок ягод бузины помогает активировать антиоксидантную систему организма, что способствует борьбе с раковыми клетками и замедляет рост опухолей.
Эффективным средством для лечения мастопатии являются абрикосовые косточки, а точнее – их сердцевина, которая находится за твердой скорлупой. Принимать их нужно в количестве от пяти (но не больше 10) в день до улучшения состояния. За лечебный эффект абрикосовых зернышек отвечает, в первую очередь, амигдалин или витамин B17, который они содержат в большом количестве.
Обнаружил это вещество впервые биохимик Эрнст Кребс в середине двадцатого столетия. Амигдалин является очищенной концентрированной формой витамина B17 и помимо абрикосовых зернышек содержится также в косточках вишни, винограда, яблок и слив. Амигдалин присутствует также в персиках, кукурузных зернах, просе и сорго, в горьком миндале и льняных семенах.
Кребс не только открыл и описал амигдалин и его естественные источники, но и клинически доказал эффективность данного вещества в лечении раковых заболеваний, обнаружив его влияние на патологические разрастания в организме. По поводу эффективности амигдалина в лечении онкологических заболеваний дискуссии в научных кругах ведутся до сих пор, тем не менее, его назначают при тяжелых случаях рака в разных клиниках. Схему лечения амигдалином разработал онколог из Мексики Эрнесто Контеррас, который применяет витамин B17 в лечении больных на протяжении 30 лет. На ранних стадиях заболевания препарат показывает высокую эффективность у 70% онкобольных, при запущенных патологиях улучшения наступают у 50% пациентов.
Исследования доктора Морроне показали, что внутримышечные инъекции амигдалина приводят к значительному улучшению самочувствия больных уже в течение месяца даже при тяжелых случаях рака. По окончанию десятимесячного курса лечения амигдалином наблюдается регрессия опухоли, прекращение ее роста. Итальянский профессор Гвидетти утверждает, что амигдалин способствует выздоровлению людей с опухолями различной этимологии, помогает при онкообразованиях в груди, легких, брюшной полости.
В составе комплексного лечения онкозаболеваний амигдалин применяют вместе с поливитаминными комплексами, нутриентами. В рационе пациента должны присутствовать продукты, богатые амигдалином – миндаль, сельдерей, абрикосы и персики. Однако в случае применения амигдалина в больших концентрациях эти продукты нужно употреблять умеренно, чтобы не проявились побочные эффекты – тошнота, головокружения, мышечная слабость и пониженное артериальное давление.
Гормональный сбой и нарушение метаболизма эстрогенов приводят к возникновению мастопатии. Поэтому для лечения мастопатии в первую очередь необходимо восстановить гормональный баланс женщины, в чем может помочь фитотерапия. Фитотерапия – не единственное решение в борьбе с гормональными нарушениями, но входит в состав комплексной терапии. Фитогормоны, содержащиеся в растительных препаратах, оказывают на организм не такое сильное влияние, как гормональные препараты, поэтому являются щадящим методом лечения. При этом уменьшается количество и выраженность возможных побочных эффектов.
Растения, богатые фитоэстрогенами, которые чаще всего используют при лечении гормонального дисбаланса в фитотерапии: мята перечная, мелисса, фенхель, травянистая часть земляники, корень валерианы, цветки липы, красная щетка, полынь и шалфей.
При фитотерапии заболеваний женской репродуктивной системы важно учитывать фазу менструального цикла, так как некоторые растения с фитогормонами принимать нужно строго в определенные дни, чтобы не нарушить гормональный баланс.
С 1 по 5 день менструального цикла принимают полынь, в другие дни использовать ее нельзя. Отвар травянистой части полыни стимулирует кровотечения при месячных, поэтому при нормальных или обильных менструациях принимать его не рекомендуется.
С6 по 15 день , до наступления овуляции можно принимать настой или отвар шалфея. Настой готовят на одной чайной ложке сухого растительного сырья, заливают его стаканом горячей воды и пятнадцать минут выдерживают в термосе. Пьют трижды в день за пятнадцать минут до еды.
С 16 по 25 день , то есть во вторую фазу цикла после наступления овуляции используют настой красной щетки или боровой матки. Его также готовят на одной чайной ложке сырья, залитой стаканом кипятка, и пьют два раза в день по полстакана.
Курс фитотерапии составляет три месяца, после чего можно сделать предварительные выводы о результативности лечения.
Прием растительных отваров и настоев можно сочетать с препаратами селена и фолиевой кислоты.
Корневая часть растения красная щетка или родиола холодная – эффективное средство против мастопатии, которое хорошо зарекомендовало себя.Красная щетка содержит биологически активное вещество – салидрозид, которое обладает мощными противовоспалительными и антиканцерогенными свойствами. Препараты на основе красной щетки также обладают иммуномодулирующими свойствами, повышая устойчивость организма к возбудителям инфекции.
Красная щетка имеет богатый минеральный состав – медь, кобальт, хром, марганец, никель, серебро, содержит эфирные масла и биофлавоноиды.
Полезные свойства красной щетки при длительном употреблении в составе комплексной терапии:
Нормализация метаболизма эстрогенов – нарушение этих процессов приводит к избыточному разрастанию тканей молочной железы, что и провоцирует мастопатию. Эстрогеноподобные вещества – фитогормоны, которые содержатся в корне растения, нормализуют гормональный баланс женщин и предотвращают развитие патологий репродуктивной системы.
Нормализация процессов выработки прогестерона. Лечебные средства на основе красной щетки не только улучшают синтез этого гормона, но и делают рецепторы, на которые он воздействует, более чувствительными. В результате этого снижается отечность и болезненность молочных желез, предотвращается их нагрубание. Баланс эстрогена и прогестерона в женском организме – необходимое условие для здоровья и нормального функционирования всех органов и систем, особенно это касается репродуктивной системы. Препараты красной щетки способствуют приведению соотношения этих гормонов в норму, что предотвращает мастопатию и ряд других патологий.
Восстановление гормонального баланса и функции эндокринных желез после курса приема красной щетки происходит также за счет ее богатого микроэлементами состава. Йод, необходимый для синтеза гормонов щитовидной железы, усваивается организмом лучше, что способствует профилактике мастопатии и гормональных нарушений, связанных с гипотиреозом.
Красная щетка выводит токсические вещества из организма , что даёт ощутимый результат, который отражается, в первую очередь, на состоянии кожи – пропадают аллергические высыпания, быстрее заживают ссадины и повреждения, снижается риск образования растяжек, а уже существующие стрии становятся незаметными.
Отмечено положительное воздействие красной щетки на сердечнососудистую систему. Биологически активные вещества в составе этого растения тонизируют стенки сосудов, укрепляют их, усиливая кровоток в капиллярах. Это особенно важно для нормализации мозгового кровообращения, кровоснабжения гипофиза и гипоталамуса – отделов мозга, ответственных за гормональную регуляцию организма. За счет этого происходит стабилизация уровня пролактина, излишек которого провоцирует мастопатию.
Положительные результаты наблюдаются после одного или нескольких полных курсов приема настоя или отвара красной щетки. Отмечается уменьшение узлов в молочных железах, их болезненность и набухание, прекращаются выделения из сосков.
Красная щетка используется для коррекции гормонального статуса женщин в период менопаузы, при нарушениях менструального цикла (дисменорея, аменорея, нерегулярный цикл, ПМС), для лечения бесплодия и заболеваний матки, при эрозии ее шейки и доброкачественных новообразованиях, миомах и фибромах. При воспалительных заболеваниях женской репродуктивной системы, как сальпингоофорит и аднексит, лечение препаратами красной щетки или родиолы холодной даёт хорошие результаты.
Собирают верхнюю травянистую часть растения утром, как только сойдет роса, обрезая ее под корень. После этого растительное сырье высушивают на белой материи и собирают в пучки. Сухой чистотел, приобретенный в аптеке, обладает малой эффективностью, так как его обламывают и измельчают при расфасовке, что делать не рекомендуется. Хранят сухую траву растения в тряпичных мешочках.
Для приготовления настойки чистотела, применяемой в лечении мастопатии, берут одну веточку сухого растения и измельчают ее, погружают в поллитровую банку и заливают водкой. После пятнадцати дней настаивания в темном месте содержимое банки процеживают через плотную ткань так, чтобы осталась только жидкость без твердых частиц. Это очень важно, так как в травянистой части чистотела содержатся ядовитые вещества. Процеженную настойку сливают в стеклянную емкость с затемненными стенками и оставляют для хранения в холодильнике. Перед применением настойку переливают в емкость с дозатором (подходит бутылочка для корвалола), чтобы было легче отмерять капли.
Схема приема:утром натощак выпивают каплю средства, растворенную в половине стакана воды. Постепенно, по нарастающей, доводят количество капель до 15 в день (ежедневно увеличивая количество средства на одну каплю). Курс приема составляет 1,5 месяца, после чего необходимо сделать двухмесячный перерыв. Во избежание рецидива заболевания курс повторяют ежегодно.
Хорошие результаты в лечении мастопатии показывают энзимные препараты, один из самых популярных препаратов данной группы – Вобэнзим.
Клинические испытания Вобэнзима были проведены в Германии, в исследовании принимали участие 100 женщин с мастопатией. Женщин разделили на две группы, половине пациенток дали энзимный препарат, а вторая группа принимала плацебо. По окончанию исследования было обнаружено значительное уменьшение размеров кист у пациенток первой группы, снизились негативные проявления заболевания. Этот препарат не только устраняет симптоматику заболевания и улучшает самочувствие пациенток, но и влияет непосредственно на причину мастопатии, предотвращая патологические изменения в тканях молочной железы.
Вобэнзим – отличное средство для комплексной терапии мастопатии, так как он хорошо сочетается с другими медикаментами, усиливая эффект от приема антибиотиков, которые часто назначаются при сопутствующих заболеваниях органов репродуктивной системы. При этом эффективность самого препарата не снижается, не возникает риска осложнений. Кроме того, при сочетании Вобэнзима и гормональных препаратов снижается вероятность побочных эффектов и осложнений от приема гормонов.
В состав Вобэнзима входит комплекс ферментов растительного и животного происхождения. Это обеспечивает его противовоспалительные и иммуномодулирующие свойства. Препарат оказывает фибринолитический эффект, способствует снятию отечности. Вобэнзим способствует нормализации обмена веществ и выведению токсических продуктов метаболизма, снимает отеки и устраняет гематомы, повышая проницаемость сосудов для питательных компонентов и лекарственных средств. Иммуномодулирующий эффект проявляется в способности Вобэнзима активировать клеточный иммунитет, фагоцитарную активность клеток и естественную противоопухолевую защиту организма. Это способствует не только излечению мастопатии, но и ее профилактике в дальнейшем, предотвращая рост кист и патологических новообразований.
Во многих странах Вобэнзим официально считается биологически активной добавкой, тогда как в России препарат зарегистрирован как лекарственное средство и принимается только по назначению врача.
Побочных эффектов и противопоказаний для применения Вобэнзима мало, но есть вероятность развития аллергической реакции у пациентов, чувствительных к какой-либо составляющей средства. Именно поэтому перед приемом этого препарата необходима консультация доктора. Выпускается в форме таблеток, которые надо принимать натощак, запивая большим количеством воды.
Мастодинон – гомеопатический препарат на основе растительного сырья, который назначается при мастопатии, гормональном дисбалансе у женщин, нарушении менструального цикла и ПМС. В его состав входят экстракты фиалки альпийской, лилии тигровой, прутняка, грудошника горького, стеблелиста василистниковидного и другие активные компоненты.
Противопоказаниями для лечения Мастодиноном являются заболевания печени, также его следует применять с осторожностью людям, которые прошли курс лечения алкогольной зависимости из-за содержания этанола в составе средства.
Angus castus или экстракт прутняка в составе препарата обеспечивает его допаминергический эффект, способствующий уменьшению продукции пролактина. Именно повышенная концентрация пролактина является главной причиной пролиферативных процессов в молочной железе, что приводит к патологическим новообразованиям.
Спустя шесть месяцев от начала приема Мастодинона выраженность негативной симптоматики мастопатии, в особенности ее фиброзно-кистозных форм, снижается, нормализуется менструальный цикл и психическое состояние пациентки. Исчезают такие негативные проявления как головные боли, отеки, набухание молочных желез, бессонница, увеличение лимфатических узлов, головокружения.
Среди побочных эффектов препарата, которые встречаются довольно редко, наблюдаются тошнота, кожные высыпания, аллергические реакции, угри и головные боли, а также лишний вес.
Мастодинон нельзя применять в возрасте младше 12 лет, в период беременности и лактации, его не принимают при злокачественных новообразованиях в молочных железах. Препарат противопоказан людям с повышенной чувствительностью к одному из его компонентов. Употребление алкоголя и курение снижает эффективность при лечении Мастодиноном.
Автор статьи: Соколова Нина Владимировна | Врач-фитотерапевт
Образование: Диплом по специальности «Лечебное дело» и «Терапия» получен в университете имени Н. И. Пирогова (2005 г. и 2006 г.). Повышение квалификации на кафедре фитотерапии в Московском Университете Дружбы Народов (2008 г.).
5 диет, эффективность которых подтверждена современной наукой
источник
Мастопатия — доброкачественное заболевание, развившееся вследствие имеющегося нарушения баланса между гормонами (прогестероном, пролактином и эстрогенами) в организме. Что ведет разрастанию в молочной железе соединительной и железистой ткани, поэтому в ней формируются уплотнения и/или кисты разного размера.
Немного статистики
В мире от мастопатии страдает от 70 до 80% женщин. То есть, — 7-8 женщин из 10. Причем наиболее часто этому заболеванию подвержены женщины от 30 до 45 лет.
Риск развития рака на фоне мастопатии возрастает в несколько раз. Наиболее часто перерождается в рак узловая мастопатия (чаще всего — фиброзно-кистозная форма) — в 30-50% случаев.
Перерождение диффузной формы мастопатии в рак груди происходит очень редко. К тому же, диффузная форма хорошо поддается лечению.
Интересные факты
Принято считать, что мастопатия — заболевание, которым страдает исключительно прекрасная половина человечества. На самом деле сильный пол также подвержен этому недугу. Называется мастопатия у мужчин гинекомастией. Правда, мужчины намного реже страдают от этого недуга, нежели женщины.
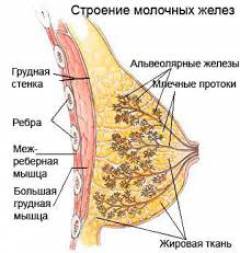
Немного ниже середины каждой молочной железы имеется небольшой выступ — сосок, а кожа вокруг него — ареола. Их цвет несколько темнее, чем остальная кожа груди. На верхушке соска открываются млечные поры — окончание млечных протоков.
Паренхима (тело) молочной железы
Состоит из сложных альвеолярно-трубчатых желез (вырабатывают белково-слизистый секрет). Железы собираются в мелкие железистые дольки, которые затем объединяются и образуют конусообразные доли (в одной молочной железе — от 15 до 20 долей). Сами конусообразные доли разделены между собой прослойками соединительной ткани.
От железистых долек отходят выводные млечные протоки, которые объединяются в более крупные формирования (галактофоры). В свою очередь, галактофоры перед выходом на поверхность соска образуют млечные синусы, в которых скапливается грудное молоко во время грудного вскармливания.
В формировании и работе молочной железы принимают участие не менее 10 гормонов, которые синтезируются органами эндокринной системы:
- Гонадотропин-рилизинг-гормон
Вырабатывается в гипоталамусе (находится в головном мозге) и регулирует выработку фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормона.
Фолликулостимулирующий и лютеинизирующий гормон
Синтезируются в гипофизе (находится в головном мозге) и оказывают влияние на яичники в течение всего менструального цикла, регулируя выработку в них эстрогенов и прогестерона.
Тириотропный гормон
Вырабатывается в гипофизе и влияет на работу щитовидной железы, регулируя выработку в ней гормонов (тироксина и трийодтиронина).
Эстрогены (эстрадиол и продукты его превращения — эстроном и эстриол)
Женские половые гормоны, которые у женщин вырабатывается в основном в яичниках, частично — в жировой ткани и надпочечниках. Максимально они действуют в первой половине цикла, стимулируя размножение клеток молочной железы путем их деления. Также они увеличивают число и длину самих млечных протоков.
Прогестерон (относится к гестагенам)
В основном вырабатывается в яичниках, частично — в надпочечниках.
Прогестерон действует во второй половине цикла. Он уменьшает чувствительность рецепторов (специфических участков на клеточной стенке, способных связываться с определенным веществами) клеток молочной железы к эстрогенам. Таким образом, ограничивая деление клеток в молочной железе и разрастание соединительной ткани. В результате млечные протоки подвергаются обратному развитию.
Пролактин
Вырабатывается в гипофизе (находится в головном мозге). Усиливает деление клеток в молочной железе, стимулирует выработку грудного молока, увеличивает количество рецепторов в молочной железе к эстрогенам.
В норме синтез пролактина подавляется дофамином (биологически активным веществом, осуществляющим передачу нервного импульса через нервные клетки).
Гормоны щитовидной железы (тироксин и трийодтиронин)
Регулируют обмен жиров, углеводов и белков, усиливают выработку пролактина, а также повышают к нему чувствительность рецепторов молочной железы.
На заметкуИзменения в молочной железе тесно связанны менструальным циклом, поскольку он регулируется этими же гормонами.
В формировании мастопатии основную роль играет гормональный дисбаланс между эстрогенами и прогестероном, а также пролактином. Он развивается вследствие самых различных заболеваний.
Причины гормонального дисбаланса
- Стрессовые ситуации, хроническое недосыпание, сексуальная неудовлетворенность, депрессивные состояния, частая и быстрая смена настроения, агрессия
В недостаточном количестве вырабатывается дофамин, который в норме сдерживает повышенную выработку пролактина. То есть, если уровень дофамина недостаточный, то в гипофизе усиленно синтезируется пролактин.
Кроме того, прогестерон вырабатывается в яичниках недостаточно, поэтому возникает преобладание эстрогенов.
В результате повышается уровень эстрогенов и пролактина, которые приводят к усиленному делению клеток в молочной железе, а также увеличению числа и длинны млечных протоков.
Искусственное прерывание беременности, выкидыши, отказ от кормления грудью
После наступления беременности под воздействием гормонов (в основном пролактина) в молочных железах происходят изменения, которые подготавливают их к грудному вскармливанию.
Однако прерывание беременности или резкое прекращение грудного вскармливания нарушает этот процесс: уровень пролактина быстро падает, а эстрогенов и прогестерона — повышается. В дальнейшем происходит быстрое обратное развитие железистой ткани молочных желез, но оно неравномерное, поэтому остаются уплотненные участки в молочной железе
Отсутствие беременности и родов до 30 лет
Стиль жизни современной женщины детородного возраста противоречит природе. Поэтому постепенно в организме начинают преобладать эстрогены, которые усиливают деление клеток соединительной ткани, увеличивают число и длину млечных протоков в молочной железе.
Диеты для похудания
Организм не получает всех необходимых веществ (белки, витамины, минералы и другие), поэтому нарушается сам процесс синтеза гормонов, а также обмен веществ в организме.
Воспалительные процессы придатков (маточные трубы, яичники) и нарушения кровообращения (например, при хронических запорах и опухолях) в малом тазу, климакс, состояния после оперативных вмешательств на яичниках
Развивается недостаточность яичников, поэтому уровень выработки эстрогенов понижен или даже нормальный. Однако одновременно с этим синтез прогестерона также понижается, поэтому он не блокирует эстрогены. Кроме того, эстрогены продолжают вырабатываться в жировой ткани. В результате возникает преобладание эстрогенов над прогестероном.
Поликистоз (большое количество кист яичников)
Яичники вырабатывают мало эстрогенов, но много — андрогенов (мужских половых гормонов). В свою очередь, андрогены превращаются в эстрогены под воздействием фермента ароматазы (вырабатывается в надпочечниках). Поэтому уровень эстрогенов повышается, а содержание прогестерона нормальное или несколько понижено.
Травмы молочной железы
Местное воспаление либо гематома, возникшие вслед за травмой (ранение ножом или острым предметом, ношение неудобных и жестких бюстгальтеров), приводит к тому, что на месте удара усиливаются процессы размножения клеток. В результате может образоваться уплотнение, которое со временем иногда приводит к развитию мастопатии.
Хронические заболевания печени (гепатит) и желчевыводящих путей (холецистит)
Нарушена выработка белка, связывающего эстроген, поэтому его (эстрогена) активность повышается в разы.
Пониженная функция щитовидной железы (гипотиреоз) и эндемический зоб (поражение щитовидки при недостатке йода в организме)
Уменьшена выработка гормонов щитовидной железой, поэтому падает их уровень в крови. В результате по принципу обратной связи в гипофизе стимулируется выработка тириотропного гормона, который активизирует работу щитовидной железы. Однако вместе с этим стимулируется также и выработка пролактина гипофизом.
На заметку
- По статистике гипотиреоз — наиболее частая причина повышения уровня пролактина в организме.
- При эндемическом зобе в 70% случаев развивается мастопатия. Поскольку при недостатке йода уменьшается выработка гормонов в щитовидной железе.
Эглонил и Церукал (применяется для лечения гастрита, язвы желудка и 12 ПК), Резерпин (назначается для понижения артериального давления) — препараты центрального действия (в головном мозге). Они блокируют влияние дофамина — биологически активное вещество, при недостаточности которого усиливается выработка пролактина (в норме дофамин, наоборот, уменьшает синтез пролактина).
Злокачественные и/или доброкачественные опухоли гипоталамо-гипофизарной области (например, аденома гипофиза)
Усиливается выработка гормонов в гипофизе: ФСГ, ЛГ и пролактина. Поэтому в яичниках увеличивается синтез эстрогенов, а прогестерона, наоборот, уменьшается. Под воздействием эстрогенов и пролактина начинают усиленно размножаться клетки молочной железы и разрастаться млечные протоки.
Ожирение
В жировой ткани (клетках) осуществляется частичный синтез эстрогенов. Поэтому чем больше подкожно-жировой слой, тем усиленнее вырабатываются эстрогены.
Наследственная предрасположенность
Женщины, у которых близкие родственницы (мать, бабушка) болели раком молочной железы или половых органов, более склонны к развитию мастопатии. Что связанно с передачей мутировавших (измененных) генов из поколения в поколение.
Нерегулярная половая жизнь, сексуальная неудовлетворенность
Приводит к нарушению кровообращения в малом тазу (кровь застаивается). В результате нарушается работа яичников и выработка ими гормонов.
Действие эстрогена усиливается по двум причинам:
- Повышен уровень ароматазы (вырабатывается в надпочечниках) — фермент, превращающий андрогены (мужские половые гормоны, которые в небольшом количестве синтезируются у женщин) в эстрогены.
- Количество рецепторов и/или их чувствительность к эстрогенам в молочных железах увеличено.
| На заметку Причины не сразу ведут к развитию заболевания. Однако суммируясь, из года в год (в среднем — 2 года), приводят к возникновению мастопатии. |
Наибольшее распространение получило разделение мастопатии по рентгенологическим (выявляет изменения в структуре молочных желез) и клиническим (жалобы и осмотр) признакам.
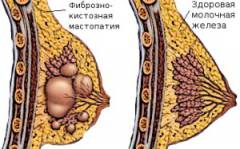
Существует две основных формы заболевания: диффузная и узловая мастопатия.
Виды диффузной мастопатии
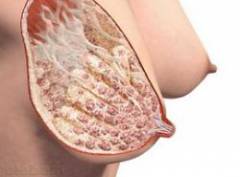 Аденоз — преобладание железистого компонента (разрастаются дольки)
Аденоз — преобладание железистого компонента (разрастаются дольки) Наиболее распространенная форма диффузной мастопатии. Чаще встречается у девушек и молодых женщин либо в первые месяцы беременности.
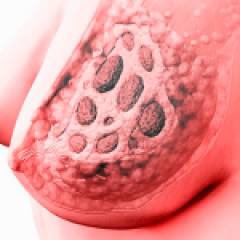 Фиброаденоматоз — появление в молочных железах участков, в которых больше разрослась соединительная (фиброз), нежели железистая ткань.
Фиброаденоматоз — появление в молочных железах участков, в которых больше разрослась соединительная (фиброз), нежели железистая ткань. 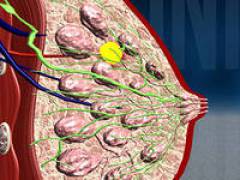 Диффузная мастопатия с преобладанием кистозного компонента.
Диффузная мастопатия с преобладанием кистозного компонента. В молочной железе образуются небольшие полости с жидкостью — кисты. В 25% случаев на месте кист откладывается кальций, который со временем может дать толчок к развитию злокачественной опухоли груди.
Симптомы диффузной мастопатии
- Нагрубание, болезненность (масталгия), отек и чувствительность молочных желез (мастодиния).
- При прощупывании отмечается уплотнение всей молочной железы либо только одного её участка. Либо обнаруживаются небольшого размера (с рисинку) мелкозернистые очаги уплотнения, рассеянные в молочных железах (в основном в верхней части).
- Из соска может выделяться прозрачная либо зеленовато-коричневая жидкость.
Признаки
- Болезненные ощущения и увеличение молочной железы в размерах
- Из сосков выделяется прозрачная или зеленовато-коричневатая жидкость
- При прощупывании молочной железы определяются плотные узлы
Признаки
- Болезненные ощущения в области формирования кист
- Молочная железа увеличивается в размерах и болезненна
- Увеличение и болезненность подмышечных лимфатических узлов, а также отек тканей вокруг них
- Прозрачные выделения из сосков, а в случае присоединения инфекции — гнойные.
- При прощупывании молочной железы определяются эластичные узлы круглой или овальной формы
Имеет проявления свойственные как для фиброзной, так и для кистозной узловой формы мастопатии.
При прощупывании могут обнаруживаться как участки уплотнения молочной железы, так и узлы овальной или круглой формы неплотной и эластичной консистенции (мягкие на ощупь).
Недуг может поражать как обе молочные железы, так и одну, а его признаки зависят от вида мастопатии.
| Симптом | Проявления | Механизм возникновения |
| Диффузная мастопатия | ||
| Боль и чувство наполнения (отек) в молочных железах, а также увеличение их в размерах | Вначале заболевания симптомы не выражены, наиболее часто они возникают за неделю до начала менструации. Однако по мере прогрессирования недуга они становятся практически постоянными. На период самой менструации боль и отек несколько менее выражены. | Эстрогены способствуют накоплению ионов натрия внутри клеток молочных желез, которые притягивают к себе молекулы воды. Поэтому развивается отек тканей молочной железы и появляется боль. |
| Выделения из молочных желез (прозрачные либо зеленовато-коричневые) | Появляются самостоятельно (пятна на внутренней стороне чашечки бюстгальтера) либо при надавливании на соски. | Пролактин способствует развитию молочных ходов и выработки ими жидкости, по составу похожей на грудное молоко. |
| Очаги уплотнения | Они мелкие, как правило, располагаются во всей молочной железе. | Под воздействием эстрогенов и прогестерона увеличивается число и длинна млечных протоков в молочной железе, а также в ней разрастается соединительная ткань. |
| Узловая мастопатия | ||
| Фиброзная мастопатия (фиброаденома) | ||
| Болезненность, чувствительность к прикосновениям и чувство переполнения молочных желез | Вначале заболевания симптомы наиболее выражены за неделю до наступления менструации. При дальнейшем развитии мастопатии они присутствуют практически на всем протяжении цикла. Могут быть ноющими и тупыми, но иногда усиливаются даже от легкого прикосновения. | Эстроген приводит к накоплению внутри клеток молочной железы натрия, который притягивает к себе воду. Кроме того, разрастающаяся соединительная ткань давит на железистую ткань в молочной железе. Поэтому отек и болезненные ощущения усиливаются. |
| Выделения из молочных желез (от прозрачных до коричневато-зеленных) | В начале заболевания не выражены. Однако со временем усиливаются. Могут появляться самостоятельно (пятна на внутренней стороне бюстгальтера) либо при надавливании на соски. | Пролактин увеличивает количество молочных протоков, а также же выработку ими грудного молока. |
| Образование узлов | При прощупывании определяются плотные узлы, которые имеют размеры от 0,2 до 5-7 см. У них четкие границы, они подвижные и неспаянны с окружающими тканями. | Повышенное содержание эстрогенов и пролактина приводит тому, что усиленно разрастается соединительная ткань, а количество млечных протоков увеличивается. |
| Присоединение инфекции (может быть как при фиброме, так и при кистозной мастопатии) | Повышение температуры тела, покраснение кожи молочной железы, плохое самочувствие. Появление гнойных либо желтовато-зеленных выделений из сосков. | Отек и застой жидкости в молочной железе ведет к нарушению кровообращения в ней, поэтому легко присоединяется инфекция |
| Кистозная мастопатия | ||
| Боль, отек и жжение в молочной железе | Наиболее выражены в области формирования кист. Вначале заболевания симптомы усиливаются по мере приближения к менструации. При длительном течении мастопатии они становятся практически постоянными. Боль в основном тупая и ноющая, но иногда довольно выраженная, значительно усиливается даже при легком прикосновении. | Эстрогены способствуют проникновению натрия в клетки, который притягивает воду. Кроме того, по мере роста киста давит на окружающие ткани, усиливая болезненные ощущения. Если кисты небольшие, то, как правило, они не доставляют никакого дискомфорта, а боль отсутствует. |
| Выделения из молочных желез | Прозрачные, зеленовато-коричневые, гнойные (при присоединении инфекции). Более характерны выделения при множественных или больших кистах. Выделения могут быть произвольными либо появляется при надавливании на соски. | Под воздействием пролактина увеличивается количество млечных протоков — и они начинают более интенсивно вырабатывать грудное молоко. |
| Увеличение молочной железы | Одна или обе в зависимости от расположения кисты или кист. | Киста давит на молочные протоки, поэтому жидкость задерживается, приводя к развитию отека. |
| Изменение лимфатических узлов (у 10-15% больных) | Они увеличиваются, становятся болезненными, а ткани вокруг них отекают. | Наиболее часто кисты располагаются в верхних и боковых долях молочных желез, нарушая отток лимфы и приводя к формированию в них воспаления. |
| Образование кист | Прощупываются мягкие и эластичные образования с четкими границами, круглой или овальной формы, неспаянные с окружающими тканями, имеющие размеры от 0,2 до 5-7 см. Киста может быть единичным образованием или в виде множественных очагов. | Под воздействием эстрогенов и прогестерона расширяется один проток, а жидкость в нем застаивается. Затем вокруг потока начинает образовываться соединительная ткань, формируя капсулу. При помощи капсулы организм старается отграничить расширенный проток. Таким образом, скапливается жидкость на месте расширенного протока. |
| Фиброзно-кистозная мастопатия | ||
| При этом варианте течения заболевания сочетаются две формы узловой мастопатии: кистозная и фиброзная. В результате имеет место как образование кист в молочной железе, так и очагов уплотнения. Поэтому наблюдаются признаки заболевания кистозной и фиброзной форм мастопатии одновременно. | ||
На заметку
|
Врач проведет небольшой опрос: уточнит детали, которые необходимы для установления правильного диагноза (когда началась первая менструация, регулярная ли половая жизнь и так далее).
Затем последует осмотр и пальпация (ощупывание) молочных желез, лимфатических узлов (подмышечных, шейных) и щитовидной железы (находится на передней части шеи).
При необходимости врач направит на УЗИ молочных желез либо маммографию (рентген молочных желез с более низким уровнем излучения), либо даже на биопсию (иссечение кусочка измененной ткани с последующим изучением под микроскопом).
После получения всех результатов исследования доктор назначит лечение, которое может проводиться как консервативным (при помощи лекарственных препаратов), так и оперативным способом (операция).
Вопросы, на которые необходимо ответить в кабинете у врача:
- Сколько вам лет?
- На каком году жизни появилось первое менструальное кровотечение (менархе)?
- В каком возрасте был первый половой контакт?
- Регулярна ли половая жизнь?
- Имеются ли нарушения менструального цикла?
- На какой день менструального цикла происходит осмотр и консультация?
- Сколько беременностей и родов было? В каком возрасте?
- Сколько было абортов и/или выкидышей?
- Каков период грудного вскармливания?
- Как осуществляется защита от наступления нежелательной беременности?
- Имеются ли у близких родственников (мама, сестра, бабушка) мастопатия или рак молочной железы?
- Если отсутствует менструация (менопауза), то, с какого возраста?
- Имеются ли хронические заболевания? Если, да, какие лекарственные препараты принимаются для их лечения?
Здесь приведена лишь основная информация, которая интересует доктора, но иногда её недостаточно. Поэтому врач может задать дополнительные вопросы.
Осмотр, ощупывание молочных желез врачом

Во время осмотра и ощупывания врач просит женщину либо поднять руки, либо положить их на пояс. Затем сравнивает изменения в обеих молочных железах, а также ощупывает лимфатические узлы. Далее доктор надавливает на соски, старясь выдавить из них жидкость.
Рекомендуемые сроки осмотра — с 5 по 9-10 день менструального цикла (наиболее оптимально — с 5 по 7 день). Во время менопаузы день значения не имеет.
Признаки мастопатии, выявляемые при осмотре и ощупывании молочных желез:
- Болезненность, отек и повышенная чувствительность
- Наличие узелковых уплотнений в определенной области либо по всей молочной железе
- Обнаружение округлых кист в различных участках
- Выделения из сосков при надавливании на них
- Наличие участков втяжения кожи или сосков
- Образование возвышений или западаний на коже
- Выраженная неодинаковость молочных желез (небольшая асимметрия — норма)
- Усиление цвета кожи соска и околососковой области
Наиболее часто изменения при мастопатии имеются в верхних отделах молочных желез.

Существует несколько методик маммографии в зависимости от способа проведения: проекционная, цифровая и пленочная.
Однако наиболее часто используется пленочная рентгеновская маммография с минимальным облучением рентгеновскими лучами — золотой стандарт для диагностики заболеваний молочной железы. Процедура выполняется при помощи специального аппарата — маммографа, который дает возможность получить изображение молочной железы в двух проекциях (прямой и боковой).
Рекомендуемые сроки проведения маммографии для менструирующих женщин — с 5 по 9-10 день менструального цикла (наиболее оптимально с 5 по 7 день). В периоде менопаузы день значения не имеет.
Показания к применению пленочной рентгеновской маммографии
- Жалобы на болезненность и увеличение в размерах молочной железы
- Западание или выбухание участков кожи молочной железы
- Выделения из соска
- Наличие уплотнений в молочной железе
- Женщинам старше 30 лет, получавшим лучевую терапию в области грудной клетки по поводу злокачественного новообразования
- С профилактической целью проводится всем женщинам ежегодно, начиная с 40 лет, а женщинам старше 50 лет — дважды в год
- Женщинам, имеющим близких родственников с раком молочной железы и/или яичников
Женщинам до 30 лет не рекомендуется проведение пленочной рентгеновской маммографии.
Технология проведения
Пациентка становится перед прибором, а молочная железа располагается между двумя плотными держателями (они сдавливают железу) для того, чтобы уменьшить толщину тканей, поглощающих рентгеновское излучение. То есть, чем плотнее сдавливание, тем информативнее результаты. Ингода выполнение процедуры у некоторых пациенток вызывает болезненные или неприятные ощущения, но такая реакция допустима.
Признаки мастопатии
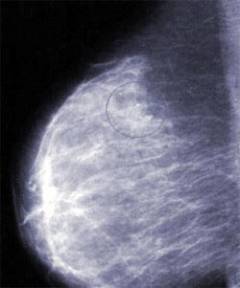
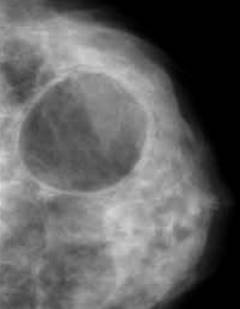
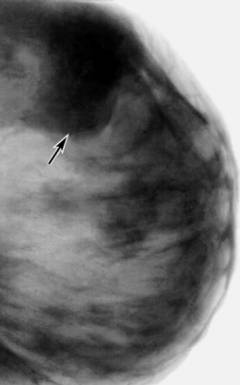
Безвредный и безболезненный метод, который применяется для исследования структуры молочных желез и выявления в них образований.
Рекомендуемые сроки проведения для менструирующих женщин — с 5 по 9-10 день менструального цикла (наиболее оптимально — с 5 по 7 день), поскольку состояние молочных желез под воздействием гормонов меняются в течение цикла. В периоде менопаузы день значения не имеет.
Методика проведения
Женщина лежит на спине с закинутыми руками за голову. На кожу исследуемой области наносится прозрачный гель, который обеспечивает плотное соприкосновение УЗ-датчика. Далее врач прижимает к коже датчик, волны которого проникают под разными углами в ткани и, отражаясь от них, выводятся на монитор.
Показания к применению
- Диагностика кист или уплотнений, выявленных при пальпации молочной железы
- Исследование молочных желез у женщин до 30 лет, а также во время беременности и кормления грудью
- Рекомендуется всем женщинам старше 35 лет один раз в 1-2 года, старше 50 лет — дважды в год
- Увеличение подмышечных лимфатических узлов
Признаки мастопатии
Диффузная мастопатия
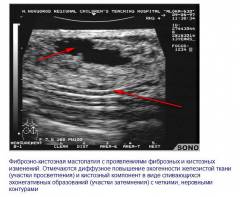
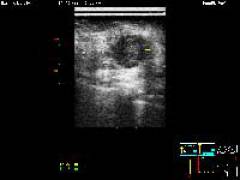
Фиброаденома представлена ограниченным участком уплотнения в молочной железе, которое имеет четкие границы.
Кистозная форма мастопатии проявляется в виде образования полостей, заполненных жидкостью, которые при надавливании меняют свою форму.
Фиброзно-кистозная мастопатия характеризуется как наличием полостей, заполненных жидкостью, так участками уплотнения. Образования имеют четкие границы.
Осуществляется забор небольших образцов ткани из измененных участков молочной железы, которые затем изучаются под микроскопом.
Метод с большой достоверностью позволяет отличить мастопатию от злокачественной опухоли молочных желез. В 80-90% случаев изменения в молочной железе носят доброкачественный характер.
Показания к применению
- На мамограмме или УЗИ имеются подозрительные участки с измененной тканью молочной железы
- Наличие больших кист и/или участков уплотнения ткани молочной железы (более 1-1,5 см), выявленных при ощупывании врачом
- Появления корочек, шелушения либо язв на соске, либо кровянистых выделений из него
Виды биопсии: тонкоигольная аспирационная биопсия (врач берет кусочек ткани из пальпируемого образования), под контролем УЗИ, маммографии или МРТ, хирургическая биопсия.
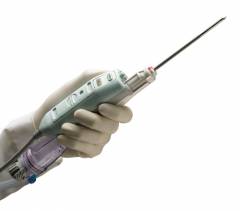
Пункция проводится при помощи специальной одноразовой иглы, которая присоединена к пункционному пистолету. Во время процедуры пистолет выстреливает нож, который из образования вырезает тонкий столбик ткани. Как правило, процедура выполняется под местным обезболиванием.
Признаки мастопатии на биопсии
Клетки одноядерные, имеют обычный размер и цвет. В них присутствует нормальное количество хроматина (находится внутри ядра клеток и участвует в передаче генетической информации при делении). Отсутствуют зоны коронарного роста клеток (усиленный рост клеток по краям образования). Может обнаруживаться кальций, отложенный в тканях (признак возможного в дальнейшем перерождения мастопатии в злокачественную опухоль).
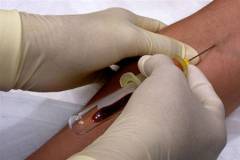
Какие гормоны в крови необходимо определить?
- Эстрадиол вырабатывается в яичниках и жировой ткани
- Гормоны щитовидной железы — тироксин (Т4) и трийодтиронин (Т3)
- Тириотропный гормон (ТТГ) (вырабатывается в гипофизе и стимулирует выработку гормонов щитовидной железой)
- Фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ) гормон (вырабатываются в гипофизе и регулируют работу яичников)
- Пролактин синтезируется в гипофизе и регулирует выработку грудного молока в молочной железе
Также определяются онкомаркеры к молочной железе — специфические вещества (молекулы), вырабатываемые в организме в ответ на наличие злокачественной опухоли. К ним относится СА 15-3
Дополнительные методы обследования
Помогают определить функцию органа, продуцирующего гормоны: наличие в нем воспаления, спаек, опухоли и так далее. Поскольку такие изменения могут привести к нарушению их работы и соответственно изменению гормонального фона. Однако они не являются обязательными.
УЗИ органов малого таза назначается с целью выявления наличия воспалительного процесса или опухоли в яичниках, маточных трубах, матке.
УЗИ щитовидной железы выявляет размеры долей и перешейка, наличие узлов.
КТ (компьютерная томография) или МРТ (магнитно-резонансная томография) головного мозга для выявления опухолей. Например, аденомы гипофиза.
Назначаются и другие дополнительные методы исследования, но по мере необходимости.

Средства для лечения мастопатии
| Группы препаратов | Представители | Как назначается | Механизм действия |
| Гормональные препараты | |||
| Антиэстрогены — препараты, уменьшающие действие эстрогенов на молочную железу | Тамоксифен, Торемифен | Длительно в уколах и/или таблетках два раза в день. Дозировку определяет врач. Лечение продолжается спустя ещё два месяца после появления признаков обратного развития мастопатии. | Препарат блокирует рецепторы (специфические участки на клеточной мембране) клеток в молочной железе, с которыми должны связаться эстрогены. |
| Комбинированные оральные контрацептивы (КОКи) — противозачаточные таблетки для приема внутрь, содержащие синтетические аналоги природных эстрогенов и прогестерона | Овидон, Диане — 35, Три-регол, Регулон. Линдинет – 20 и другие | Принимается длительно, начиная с первого дня менструации, как правило, на протяжении с 21 дня. Затем следует перерыв в течение 7 дней. Далее прием препарата возобновляется. | Подавляют выработку ЛГ и ФСГ гормонов в гипофизе. Поэтому не происходит изменение уровня гормонов в организме на протяжении месяца. Устойчивый эффект достигается при длительном применении: от нескольких месяцев до 1-2 лет. |
| Гестагены (прогестерон) | Для приема внутрь: * Утрожестан — природный прогестерон * Дюфастон — синтетический аналог натурального прогестерона | Утрожестан назначается по ½-1 таблетке два раза в сутки, Дюфастон — по 1 таблетке дважды в день. Прием начинается с 14 дня менструального цикла и продолжается в течение 14 дней. Затем препарат отменяется. Курс — от 3 до 6 месяцев. | Блокируется овуляция, а также исключаются циклические колебания половых гормонов в течение месяца. Поэтому прекращается повышенное деление клеток в молочной железе и рост млечных протоков. |
| Наружно: Прожестожель | 1 доза через аппликатор наносится на кожу молочной железы. Препарат втирается до полного всасывания. Применяется дважды в день. | Блокирует рецепторы эстрогенов. В результате происходит обратное развитие молочных протоков. Кроме того, препарат уменьшает отечность молочных желез и действует обезболивающе. | |
| Препараты, подавляющие синтез пролактина (назначаются только при повышенном пролактине) | Парлодел (Бромкриптин), Достинекс | По 1-2 таблетки трижды в день во время еды. | Стимулирует выработку дофамина в гипоталамусе, который, в свою очередь, подавляет синтез пролактина. |
| Антагонисты гонадотропин-рилизинг-гормона) | Диферелин, Золадекс, Бусерелин | Золадекс — один раз в 12 недель подкожно в брюшную стенку. Диферелин — одна инъекция один раз в три месяца. | Тормозит выход из гипоталамуса гонадотропин-рилизинг-гормона. В результате не вырабатывается в гипофизе ЛГ и ФСГ. Таким образом, тормозится функция яичников и овуляция. То есть, наступает временная обратимая менопауза, что способствует обратному развитию признаков мастопатии. |
| Синтетические аналоги гормонов щитовидной железы | L-тироксин, Эутирокс Применяются при гипотиреозе — недостаточной выработке гормонов щитовидной железой | Утром натощак за полчаса до еды. Схема приема: ежедневно либо с двухдневным перерывом один раз в неделю. Дозировка препаратов и длительность лечения определяется врачом. | Тормозится повышенная выработка гипофизом тиритотропного гормона и пролактина. |
| Негормональные препараты | |||
| Препараты йода назначаются при недостаточности щитовидной железы | Йодомарин, Кламин (БАД) | Йодомарин — по 1-2 таблетки в сутки после еды. Кламин — по 2 капсулы трижды в день. Курс — 2 месяца. При необходимости его повторяют. | Йод участвует в синтезе и высвобождении гормонов щитовидной железы. |
| Гомеопатические препараты | Мастодинон | Принимается либо по 30 капель, либо по одной таблетке два раза в день. Курс — 1,5-2 месяца. | Понижает выработку в гипофизе пролактина, нормализует секрецию ЛГ и ФСГ. В результате нормализуется менструальный цикл, а млечные протоки подвергаются обратному развитию. |
| Мастопол | Рассасывается по одной таблетке под языком за полчаса до еды трижды в день. Курс — 8 недель. При необходимости лечение повторяется через 4-6 месяцев. | Уменьшает отек, воспаление и болезненность в молочных железах. Улучшает снабжение питательными веществами и кислородом все ткани, а также нормализует работу иммунной системы. В результате молочные проходы подвергаются обратному развитию, а менструальный цикл нормализуется. | |
| Препараты растительного происхождения | Маммолептин | По 5 капсул трижды в день спустя 30-60 минут после еды. Курс — 2 месяца | Уменьшает боль, отечность и болезненность молочных желез. Приводит к обратному развитию млечных протоков. |
| Витаминные комплексы, содержащие витамин А или бета-каротин (предшественник витамина А), С, Е, D, Р и селен | Триовит, Аевит и другие | По 1 капсуле 2 раза в день. Курс — 8 недель. В течение года рекомендуется проводить до 3 курсов лечения. | Нормализуют уровень эстрогенов, улучшают работу печени и иммунной системы. Стабилизируют стенки сосудов, предотвращая развития отека в молочных железах (витамин С). При длительном приеме препятствуют переходу мастопатии в злокачественную опухоль (витамин А и D, селен). Замедляют старение клеток организма и усиливают действие прогестерона (витамин Е и селен). |
| Нестероидные противовоспалительные препараты (НПВП) | Аэртал, Индометацин, Диклофенак и другие | Как правило, назначается по 1 таблетке два раза в день после еды. | Уменьшают боль, воспаление и отек в молочных железах. |
Перечисленные лекарственные средства применяются как для лечения диффузных, так и узловых форм мастопатии. Курс — от 2 до 4-6 месяцев в зависимости от тяжести заболевания.
Принципы назначения лекарственных препаратов
- Диффузные формы мастопатии
Лечение аденоза, фиброаденоматоза, диффузно-кистозной и кистозно-фиброзной мастопатии проводится только с применением лекарственных средств (консервативно) Назначаются они в зависимости от стадии и выраженности симптомах заболевания. Например, при начальных признаках недуга применяются в основном негормональные препараты (витамины, препараты йода, гомеопатические средства). Гормональные препараты используются редко.
Тогда как при выраженных симптомах заболевания (особенно при диффузной фиброзно-кистозной форме) к лечению часто добавляются гормональные препараты (гестагены, КОКи, гормоны щитовидной железы и так далее).
Узловые формы мастопатии
Лечение длительное и комплексное, как правило, включающее в себя как применение медикаментов, так и проведение оперативного лечения.
Лечение фиброаденомы (узловой фиброзной мастопатии)
В основном проводится оперативное лечение. Однако, если узлов немного (один или два) и они небольших размеров (до 1-1,5 см в диаметре), то возможно проведение лечения при помощи лекарственных средств: гормональные и гомеопатические препараты, витамины и другие.
Лечение узловой кистозной мастопатии
Кисты размером до 1,5-2 см лечат консервативно в зависимости от выявленной причины: назначаются витамины, гомеопатические препараты, гормоны, препараты йода и другие.
Кисты диаметром более 1,5-2 см, как правило, пунктируются при помощи тонкой иглы. Далее проводится лечение лекарственными средствами (гормоны, витамины и другие).
Лечение узловой фиброзно-кистозной формы мастопатии
Наиболее трудное и длительное, поскольку в молочных железах присутствуют как участки уплотнения, так и кисты. Как правило, вначале удаляют уплотнения и/или пунктируют кисты, а затем назначаются консервативное лечение. Однако если размеры кист и уплотнений небольшие, то отдается предпочтение лечению при помощи только лекарственных препаратов.
При лечении любой формы мастопатии выбор лекарственного средства (особенно гормонального) всегда зависит от выявленных гормональных нарушений (уровня прогестерона, эстрогенов, пролактина) и наличия других заболеваний у женщины.
Показания к оперативному вмешательству
- Увеличение в размерах узлов и кист более чем в два раза за три месяца
- Подозрение на злокачественную опухоль по данным биопсии вне зависимости от размеров образования
- Кисты, размер которых превышает 1,5-2 см
- Узлы с размером более 1,5-2 см
Противопоказания
- Беременность
- Период грудного вскармливания
- Наличие аллергических реакций на обезболивающие средства
Подготовка к операции
Обследование
- Маммография и УЗИ молочных желез
- Общий анализ крови и мочи, биохимический анализ крови, исследование свертываемости крови, анализы на ВИЧ-инфекцию, сифилис (МРС) и гепатиты (В, С, Д), определение группы крови и резус фактора
- Электрокардиограмма сердца и флюорография органов грудной клетки
- Консультация терапевта для выявления сопутствующих заболеваний. Выдается заключение с записью о возможности проведения оперативного вмешательства
- УЗИ внутренних органов
- Необходимо иметь результат биопсии
Способы оперативного вмешательства
- Кисты пунктируют при помощи тонкой иглы и отсасывают внутреннюю жидкость. В дальнейшем стенки кисты подвергают склерозированию (склеивание стенок кисты при помощи введения в полость специальных веществ). Если кисты образуются повторно, то их полости вылущивают, но окружающие ткани сохраняют (при отсутствии подозрения на рак).
- Узлы удаляются, а при тяжелых случаях (множественные и/или большие узлы) проводится секторальное (частичное) удаление молочной железы. При этом удаляют ткань железы, отступив от края опухоли на 1-3 см.
После операции удаленные ткани обязательно отправляются на морфологическое (гистологическое) исследование.
Реабилитация после операции
Спустя 1,5-2 часа после операции женщина может ощущать боль и дискомфорт в области манипуляции. Как правило, ощущения не выражены, поэтому не требуют применения обезболивающих средств. Однако при необходимости назначаются болеутоляющие препараты.
Женщину выписывают домой в день операции либо спустя несколько дней (все зависит от объема проведенного вмешательства). Швы снимаются на 7 день после операции.
Необходимо помнить, что операция не устраняет причину развития заболевания. Поэтому после неё необходимо обязательное лечение мастопатии лекарственными препаратами (гормонами, витаминами, йодсодержащими препаратами и другими) и основного заболевания (например, гепатита). Также важно подобрать наиболее оптимальный метод предохранения от наступления нежелательной беременности и соблюдать диету.

Желательно ограничить сладкое, мучное, жирное, поскольку эти продукты приводят к увеличению подкожно-жирового слоя (ожирению), в котором вырабатываются эстрогены.
Лучше употреблять продукты, богатые витаминами А, В, Д, Е (печень, желток, молоко, творог, сыр, растительное масло, морепродукты, свежие овощи и фрукты красного или оранжевого цвета).
Важно восполнять дефицит йода в организме (морепродукты, йодированная соль).
Следует уменьшить потребление какао, шоколада, чая и кофе, поскольку в них содержаться метилксаптины — вещества, которые могут спровоцировать прогрессирование заболевания и усилить болевые ощущения.

| Название | Как приготовить | Как принимать | Какой эффект ожидать |
| Настойка скорлупы кедровых орехов | В пол литра водки насыпать пол стакана свежей скорлупы кедровых орехов либо свежей перегородки грецких орехов. Затем настоять в темном и теплом месте (возле батареи или печки) на протяжении 10 дней. | До еды за полчаса по ½ -1 столовой ложке в течение двух женских циклов. | Улучшает работу иммунной и кровеносной системы, а также щитовидной железы. Обладает противоопухолевым действием. |
| Алойный эликсир | Листья алоэ (возраст — 3-4 года) завернуть в марлю и поместить в полиэтиленовый мешок, но закрыть его неплотно (чтобы воздух поступал). Далее продержать в холодильнике при t + 4-8С в течение 2 недель. Затем листья пропустить через мясорубку и отжать сок. Потом смешать одну часть сока алоэ с двумя частями жидкого меда (1:2). | По 1 ч.л. за 30 минут до еды два раза в день. Курс — 30 дней. | Улучшает работу иммунной системы и обладает противоопухолевым свойством. |
| Отвар из корня лопуха | 2 ст.л. измельченного корня лопуха залить 3 стаканами воды, затем прокипятить и сцедить. | По 50-60 мл 3 раза в день за полчаса до еды. Курс — 1 менструальный цикл. | Уменьшает отек и боль в молочных железах, обладает противоопухолевым свойством. |
| На заметку Популярные компрессы из листьев капусты либо измельченной свеклы на область молочных желез лучше не применять без консультации с доктором и до получения готовых результатов всех исследований. Поскольку в случае наличия злокачественной опухоли такой метод лечения ускорят деление раковых клеток. |
Вести здоровый образ жизни и полноценно питаться

Вести регулярную половую жизнь
Во время полового акта женщина испытывает оргазм, поэтому улучшается кровообращение в малом тазу и работа яичников. Кроме того, в семенной жидкости присутствуют биологически активные вещества, которые также улучшают работу яичников.
Исключить сильные эмоции

Проводить самостоятельное обследование молочных желез
Для менструирующей женщины рекомендуется ежемесячное самообследование с 5-6 по 9-12 день цикла (наиболее оптимально — на 5-7 день), поскольку в эти дни молочная железа находится в расслабленном состоянии. Во время менопаузы — в один и тот же календарный день.
Этапы самообследования
Носить правильный бюстгальтер
Выбирать бюстгальтер по размеру, нежесткий, не давящий и не натирающий. Поскольку молочная железа травмируется.
Проходить ежегодный медицинский осмотр (онкоосмотр)
Осмотр включает в себя:
- Осмотр кожи и видимых слизистых оболочек
- Осмотр и ощупывание молочных желез, щитовидной железы и лимфатических узлов (подмышечных, шейных, паховых)
- Гинекологический осмотр и пальцевое исследование прямой кишки
- Исследование мазка на флору из влагалища и на цитологию (выявление раковых или предраковых клеток) из канала шейки матки
Сохранять грудное вскармливание

источник

 Сочный лист разминают в ладонях так, чтобы он дал сок, а затем прикладывают к пораженной молочной железе.
Сочный лист разминают в ладонях так, чтобы он дал сок, а затем прикладывают к пораженной молочной железе.
 Повышенный уровень эстрогена до сверхвысоких значений;
Повышенный уровень эстрогена до сверхвысоких значений;