Фиброзно кистозная болезнь молочных желёз, или же мастопатия, представляет собой заболевание доброкачественного генеза, характеризующееся появлением в их ткани множественных кист и уплотнений. В последние годы повсеместно происходит неуклонный рост заболеваемости этой патологией.
Самый главный симптом фиброзно-кистозной мастопатии – боль. Она может быть как постоянной, так и связанной с менструальным циклом (в таком случае болевой синдром появляется во второй половине цикла). Болезнь обычно начинается с появления неприятных ощущений в молочных железах перед менструацией. Грудь при этом становится болезненной, набухает, белье делается неудобным, а спать на животе в такой ситуации невозможно. Это состояние называется мастодинией. Если больная не предпринимает никаких мер по исправлению возникшего положения, боль со временем становится сильнее и начинает отдавать в руку, плечо и область подмышек. Ее появление уже не зависит от критических дней. В молочных железах образуются уплотнения, и у больной диагностируют фиброзно-кистозную мастопатию.
Кроме этого при фиброзно-кистозной мастопатии могут быть следующие признаки:
- Нагрубание и отечность молочных желез.
- Узловые образования в тканях молочной железы. При диффузной форме их много и они отличаются маленьким размером. Множественные образования в большинстве случаев обнаруживаются в обеих молочных железах. При этом перед менструацией они увеличиваются в размере, а по ее окончанию – уменьшаются или даже исчезают. При узловой форме фкм узлы обычно не спаяны с кожей, одиночны и четко выражены. У ряда больных наблюдается смешанная форма болезни.
- Изменение внешнего вида соска (втяжение), появление на нем трещин.
- Выделения из сосков. Они обнаруживаются не у всех больных. В начале фиброзно-кистозной мастопатии выделения бывают прозрачными или молочного цвета, если же заболевание не лечить, могут стать коричневыми, а затем зеленоватыми.
- Увеличение подмышечных лимфоузлов. Этот симптом встречается довольно редко.
В формировании мастопатии основную роль играет гормональный дисбаланс между эстрогенами и прогестероном, а также пролактином. Он развивается вследствие самых различных заболеваний.
1. Причины гормонального дисбаланса
Стрессовые ситуации, хроническое недосыпание, сексуальная неудовлетворенность, депрессивные состояния, частая и быстрая смена настроения, агрессия
В недостаточном количестве вырабатывается дофамин, который в норме сдерживает повышенную выработку пролактина. То есть, если уровень дофамина недостаточный, то в гипофизе усиленно синтезируется пролактин.
Кроме того, прогестерон вырабатывается в яичниках недостаточно, поэтому возникает преобладание эстрогенов.
В результате повышается уровень эстрогенов и пролактина, которые приводят к усиленному делению клеток в молочной железе, а также увеличению числа и длинны млечных протоков.
2. Искусственное прерывание беременности, выкидыши, отказ от кормления грудью
После наступления беременности под воздействием гормонов (в основном пролактина) в молочных железах происходят изменения, которые подготавливают их к грудному вскармливанию.
Однако прерывание беременности или резкое прекращение грудного вскармливания нарушает этот процесс: уровень пролактина быстро падает, а эстрогенов и прогестерона — повышается. В дальнейшем происходит быстрое обратное развитие железистой ткани молочных желез, но оно неравномерное, поэтому остаются уплотненные участки в молочной железе
3. Отсутствие беременности и родов до 30 лет
Стиль жизни современной женщины детородного возраста противоречит природе. Поэтому постепенно в организме начинают преобладать эстрогены, которые усиливают деление клеток соединительной ткани, увеличивают число и длину млечных протоков в молочной железе.
4. Диеты для похудания
Организм не получает всех необходимых веществ (белки, витамины, минералы и другие), поэтому нарушается сам процесс синтеза гормонов, а также обмен веществ в организме.
Воспалительные процессы придатков (маточные трубы, яичники) и нарушения кровообращения (например, при хронических запорах и опухолях) в малом тазу, климакс, состояния после оперативных вмешательств на яичниках
Развивается недостаточность яичников, поэтому уровень выработки эстрогенов понижен или даже нормальный. Однако одновременно с этим синтез прогестерона также понижается, поэтому он не блокирует эстрогены. Кроме того, эстрогены продолжают вырабатываться в жировой ткани. В результате возникает преобладание эстрогенов над прогестероном.
5. Поликистоз (большое количество кист яичников)
Яичники вырабатывают мало эстрогенов, но много — андрогенов (мужских половых гормонов). В свою очередь, андрогены превращаются в эстрогены под воздействием фермента ароматазы (вырабатывается в надпочечниках). Поэтому уровень эстрогенов повышается, а содержание прогестерона нормальное или несколько понижено.
6. Травмы молочной железы
Местное воспаление либо гематома, возникшие вслед за травмой (ранение ножом или острым предметом, ношение неудобных и жестких бюстгальтеров), приводит к тому, что на месте удара усиливаются процессы размножения клеток. В результате может образоваться уплотнение, которое со временем иногда приводит к развитию мастопатии.
7. Хронические заболевания печени (гепатит) и желчевыводящих путей (холецистит)
Нарушена выработка белка, связывающего эстроген, поэтому его (эстрогена) активность повышается в разы.
8. Пониженная функция щитовидной железы (гипотиреоз) и эндемический зоб (поражение щитовидки при недостатке йода в организме)
Уменьшена выработка гормонов щитовидной железой, поэтому падает их уровень в крови. В результате по принципу обратной связи в гипофизе стимулируется выработка тириотропного гормона, который активизирует работу щитовидной железы. Однако вместе с этим стимулируется также и выработка пролактина гипофизом.
- По статистике гипотиреоз — наиболее частая причина повышения уровня пролактина в организме.
- При эндемическом зобе в 70% случаев развивается мастопатия. Поскольку при недостатке йода уменьшается выработка гормонов в щитовидной железе.
9. Повышение уровня пролактина при приеме некоторых лекарственных препаратов
Эглонил и Церукал (применяется для лечения гастрита, язвы желудка и 12 ПК), Резерпин (назначается для понижения артериального давления) — препараты центрального действия (в головном мозге). Они блокируют влияние дофамина — биологически активное вещество, при недостаточности которого усиливается выработка пролактина (в норме дофамин, наоборот, уменьшает синтез пролактина).
10. Злокачественные и/или доброкачественные опухоли гипоталамо-гипофизарной области (например, аденома гипофиза)
Усиливается выработка гормонов в гипофизе: ФСГ, ЛГ и пролактина. Поэтому в яичниках увеличивается синтез эстрогенов, а прогестерона, наоборот, уменьшается. Под воздействием эстрогенов и пролактина начинают усиленно размножаться клетки молочной железы и разрастаться млечные протоки.
11. Ожирение
В жировой ткани (клетках) осуществляется частичный синтез эстрогенов. Поэтому чем больше подкожно-жировой слой, тем усиленнее вырабатываются эстрогены.
12. Наследственная предрасположенность
Женщины, у которых близкие родственницы (мать, бабушка) болели раком молочной железы или половых органов, более склонны к развитию мастопатии. Что связанно с передачей мутировавших (измененных) генов из поколения в поколение.
13. Нерегулярная половая жизнь, сексуальная неудовлетворенность
Приводит к нарушению кровообращения в малом тазу (кровь застаивается). В результате нарушается работа яичников и выработка ими гормонов.
14. Уровень гормонов нормальный, но мастопатия развивается
Действие эстрогена усиливается по двум причинам:
- Повышен уровень ароматазы (вырабатывается в надпочечниках) — фермент, превращающий андрогены (мужские половые гормоны, которые в небольшом количестве синтезируются у женщин) в эстрогены.
- Количество рецепторов и/или их чувствительность к эстрогенам в молочных железах увеличено.
Многие женщины задумываются о том, как лечить фиброзно-кистозную мастопатию. Самолечением в данном вопросе строго запрещено заниматься, иначе состояние больного может только усугубиться. К тому же прежде чем начинать терапию, нужно пройти обследование, чтобы подтвердить диагноз, выявить причины и факторы, которые спровоцировали этот недуг, и определить форму развития болезни. В первую очередь начать нужно с биопсии. Для пункции применяется аспирация с тонкой иглой. Только
Та методика помогает точно определить, рак молочных желез или мастопатия у женщины развивается. После этого врач назначает соответствующее лечение. Фиброзно-кистозная мастопатия молочной железы, лечение которой разнообразно, может быть нескольких типов, так что при выборе терапии нужно обращать на это внимание. Параллельно с лечением самого недуга иногда назначается лечение прочих заболеваний гинекологического характера. Также необходимо устранить отклоненияв гормональном фоне, т.к. они сильно влияют на состояние здоровья человека. Если имеются прочие сопутствующие болезни, то ими тоже придется заняться.
1. Медикаментозная терапия
Кроме особых мер по изменению питания и образа жизни, при мастопатии диффузного типа врач назначает препараты негормонального типа. В основном они имеют растительные состав. Обычно гомеопатические средства дают хороший эффект. Благодаря ним, болевые ощущения постепенно уменьшаются, уплотнения и кисты рассасываются, а молочные железы становятся такими, какими должны быть без этого недуга. К примеру, из подобных лекарственных средств подойдет Мастопол, Мамоклам, Фитолон, Циклодинам, Мастофит, Кламин, мастопатийные капли, Мастопроф в виде чая и прочее.
Кроме того, доктор должен назначить специальный витаминный комплекс. Минеральные добавки тоже понадобятся. Очень важно, чтобы организм женщины имел достаточное количество селена и йода. Также понадобятся витамины Е и А. Эти вещества помогают улучшить метаболизм гормонов. Кроме того, если боль становится нестерпимой, то женщине врач рекомендует использовать средства с обезболивающими свойствами. Очень часто назначаются и седативные препараты.
Не только принимать внутрь медикаменты нужно при лечении этого неприятного недуга. Чтобы ускорить процесс восстановления организма, можно начать применять наружные лекарственные средства. В данном случае каждый день нужно аккуратно втирать в кожу на груди специальные кремы, мази и гели. Например, подойдут лекарства на основе живицы, препараты Мастофит, корень, Прожектожель, Мастокрель и прочее.
Если все указанные средства не дали положительного результата, то фиброзная мастопатия, лечение которой достаточно сложное, может быть устранена с помощью гормональной терапии. Это поможет справиться не только с диффузным, но и узловым типом недуга. Кстати, в большинстве случае назначаются оральные контрацептивы, которые относятся к группе прогестерона. Для лечения подойдут инъекции. Иногда даже вставляются специальные имплантаты с прогестероном. Хорошим примером является средством Норплант. Однако чаще всего используются средства в таблетированной форме. Их нужно принимать, пока идет цикл. Однако есть и более серьезные лекарства, которые временно могут спровоцировать появление менопаузы. Яркими примерами являются Золадекс и Бусерелин. Эти медикаменты помогают нормализовать уровень выделения прогестерона на разных этапах цикла. Если имеется недостаток этого гормона, то врач назначает Достинекс или Парлодел.
Таблетированная форма гестагенов тоже подойдет для женщин с мастопатией. К примеру, можно использовать Утрожестан. Это прогестерон натурального типа, который выпускается в таблетках или свечах. Можно применять Дюфастон, который тоже считается аналогом прогестерона, который выделяется в организме женщины. Применять такие средства нужно в среднем от 3 месяцев до полугода.
В качестве гормональной терапии могут назначаться препараты, которые относятся к стероидам, либо можно применять тестостерон в форме инъекций. Такой метод помогает снизить выработку эстрогена в организме женщины. Однако если больная женщина младше 40 лет, то использовать подобные препараты запрещено. Для комплексной терапии часто выбирают прогестерон в форме кремов и мазей.
3. Хирургическое вмешательство
Если даже гормональные средства не помогли, то придется приступить к хирургической операции, если заболевания находится на поздних стадиях. Операция необходима, если у человека сформировалась киста или фиброаденома крупных размеров. Также операция необходима в том случае, если есть риск того, что недуг перейдет в раковую опухоль. Если образование узлов ускорилось, то тоже придется выбрать хирургическое лечение. Сейчас разработано 2 метода проведения операции. Во-первых, при резекции секторального типа удаляются образования вместе с незначительной частью самой молочной железы. Во-вторых, при энуклеации происходит извлечение только опухоли или ее самостоятельное вылущивание из тканей железы. Операция в среднем длится около 40 минут или часа. Анестезия подойдет как общая, так и местная. Ткани, которые были удалены, обязательно нужно дополнительно обследовать.
Узнайте больше про норколут при гиперплазии эндометрия по этой ссылке
Как правильно делать диагностику при воспалении яичников /bolezni/vosp-yachn/vospalenie-yaichnikov.html
При мастопатии молочных желез акцент делается на такие витамины, как Аевит, то есть на витамины А и Е. Они относятся к сильнейшим антиоксидантам и способны предупреждать токсическое повреждение клеток различных тканей, например железистой. Данная способность витаминов особенно ценна при лечении мастопатии, возникающей как следствие травм клеток ткани железистой, разрастающихся в ткань соединительную.
Витамины А и Е помогают нормализовать гормональное равновесие в женском теле, выравнивая соотношение между прогестероном и эстрогенами. Витаминотерапия оказывает мощное положительное действие на состояние молочных желез. Кроме того, витамин А не позволяет происходить ороговению слизистых и кожных покровов, а также слизистых оболочек протоков в молочных железах. Именно закупорка этих протоков слущенными клетками эпителия становится предпосылкой развития кист – капсул с жидким содержимым. Витамин Е также воздействует на женскую грудь исключительно положительно. Он укрепляет капилляры и предупреждает их проницаемость.
Аевит не позволяет мастопатии развиваться. Его следует принимать в комплексной терапии. Дозировка препарата – 1 жиросодержащая капсула в день в течение одного месяца. Затем следует прекратить прием комплекса, так как возможна его передозировка. Но потреблять в пищу продукты, которые содержат в себе большое количество витаминов А и Е можно, так как передозировка этих витаминов из продуктов питания – невозможна.
Аевит рекомендуется при трофике тканей, в том числе и молочных желез, нарушении микроциркуляции, сосудистом атеросклерозе, продолжительных стрессах, сбоях в работе поджелудочной железы. Капсулу препарата следует проглотить целиком, не разжевывая после еды.
Каждая женщина должна взять себе на заметку, что витамин А содержится в печени, рыбе (жирной), мясе, сливочном масле. Бета-каротин — в моркови, тыкве и абрикосах. Витамин Е – в орехах, растительном масле. Также следует потреблять в пищу продукты, в которых отмечается большое количество витамина С, витаминов группы В. Маммологии акцентируют витаминотерапию и на таких комплексах, как Триовит, Веторон.
Триовит – это витамины в капсулах, содержащие селен, витамины Е, С, бета-каротин. В одной упаковке содержится 30 капсул. При мастопатии назначается одна капсула в сутки. Курс лечения – 60 дней.
Веторон – витамины, выпускаемые в форме капель по 20 мл в флаконе. Препарат содержит комплекс витаминов и назначается при мастопатии в качестве комплексной терапии. Веторон оказывает антиоксидантное и антитоксическое (радиопротекторное) действие, защищая структуры клетки организма человека от разрушения, которому способствует воздействие свободных радикалов.
Все эти витамины способствуют поддержке нервной системы (особенно витамин В6), гормонального баланса в женском теле, являются прекрасной профилактикой нарушений обмена веществ и диабета. Данные витамины, в рекомендованных врачом дозах, помогают быстрому укреплению иммунной системы.
Во время беременности фиброзно-кистозная мастопатия возникает довольно часто. Повышение эстрогенов в организме создает благоприятный фон для зачатия. Эта связь особенно заметна в период предменопаузы, когда беременность наступает даже у женщин, долго и безуспешно старавшихся завести ребенка.
Маммологи и гинекологи единодушны – беременность и последующее грудное вскармливание действует на состояние груди самым благотворным образом.
В начальной стадии возможен скачок эстрогенов и симптомы заболевания усиливаются.
Однако уже через месяц гормональный фон стабилизируется, и беременная будет чувствовать себя значительно лучше. Мелкие фибромы и кисты могут полностью рассосаться, крупные уменьшатся в размере.
Опухоли перестанут давить на нервные окончания, поэтому боль в груди тоже уменьшится.
Доброкачественные опухоли не принесут никакого вреда будущему ребенку. Они не влияют на состояние репродуктивной системы и абсолютно инертны по отношению к плоду. Наличие мастопатии не влияет на состояние плаценты, кровоснабжение и другие важные для будущего малыша функции материнского организма.
Во время беременности стоит уделить внимание питанию. Нельзя допускать сильного увеличения веса, вредно влияющего на состоянии груди. Разумная диета и отказ от вредных продуктов (жареных блюд, животных жиров и сладостей) поможет полностью избавиться от мастопатии.
Во время менопаузы, также как и при проявлении симптомов раннего климакса возрастает риск возникновения мастопатии. В зоне повышенного риска находятся женщины, имеющие следующие признаки предрасположенности к данному заболеванию:
- если среди ближайших родственников были случаи возникновения доброкачественных новообразований в области молочных желез;
- раннее (до 12 лет) начало менструаций;
- нарушения в работе менструального цикла и болезни эндокринной системы;
- поздняя беременность, поздние (после 30 лет) роды;
- выкидыши и аборты;
- сахарный диабет, ожирение и повышенное артериальное давление;
- отсутствие беременностей;
- отсутствие лактации или ее непродолжительность.
Риск развития мастопатии увеличивается у женщин после 40 лет. Так как при климаксе физиологические изменения обретают интенсивность и четкую направленность, зная признаки и симптомы мастопатии, можно при подозрениях на нее своевременно обратиться к врачу. Вовремя начатое лечение поможет победить болезнь и не позволит ей перерасти во что-то действительно грозное. По этой причине признаки мастопатии должна знать каждая женщина, тем более та, которая находится в периоде менопаузы.
При помощи массажа, который назначается при мастопатии, можно достичь сразу двух целей: выявить уплотнения в молочной железе и снять болезненность и отек. Если самостоятельно проводить обследование, можно выявить симптомы заболевания на ранней стадии и принять меры для скорейшего излечения.
Статистика показывает, что у женщин, ведущих регулярную половую жизнь, намного реже может развиться мастопатия. При половом контакте мужчина, лаская грудь, как бы делает ее массаж, что способствует циркуляции жидкости и усиливает кровоток. Это своего рода профилактика мастопатии.
Массаж способствует нормализации деятельности молочной железы в плане структуры и гормонального синтеза. Массажные действия способствует быстрому избавлению от симптомов мастопатии. Массаж это еще и профилактическое средство против перерастания фиброза в злокачественную опухоль.
При тяжелых случаях массаж способствует оттоку жидкости, в результате чего уменьшается отек тканей молочной железы и уходят болезненные ощущения. Как дополнительное действие массажа, считается усиление синтеза коллагена, в результате чего мышечные волокна становятся более эластичными и упругими, что дает возможность сохранить правильные формы груди и сделать ее упругой.
Лечение мастопатии может быть только комплексным, и займет оно длительное время. Массаж – это только один из методов лечения, который может назначаться исключительно лечащим врачом в зависимости от особенностей каждого женского организма. Перед назначением врач должен внимательно ознакомиться с медицинской карточкой пациентки и провести диагностику. Первым делом нужно определить причину развития мастопатии и устранить их.
Врачи рекомендуют как минимум два раза в год проводить самостоятельное обследование желез и ежегодно проходить УЗИ. После наступления сорокалетнего возраста женщинам рекомендуется каждый год делать маммографию. Для предотвращения появления мастопатии следует:
- Отслеживать менструации и следить за их регулярностью
- Не запускать эндокринные заболевания
- Стараться избегать нервного перенапряжения
- Избавляться от вредных привычек, не переедать
- Употреблять меньше кофе, черного чая и мяса.
- Заниматься физическим нагрузками
- Вести регулярную половую жизнь, не допускать абортов
Фиброзно кистозная мастопатия вовсе не гарантирует рак. Такой диагноз предупреждает женщину внимательнее относиться к своему здоровью и избегать факторов риска способствующих развитию злокачественных опухолей.
Отвар зёрен овса.
Во время лечения данного заболевания необходимо употреблять большое количество жидкости. При этом будет полезным употребление различных соков, чаев, компотов, супов. Полезно употреблять много овощей, фруктов и ягод. Благодаря этому, в организме поддерживается необходимый водный баланс.
Очень полезным, для ускорения процесса лечения, послужит отвар из цельных зёрен овса и ячменя. Берётся 5 столовых ложек смеси данных зёрен и высыпается в кастрюлю. Затем заливается одним литром кипятка. Средство ставится на медленный огонь и томится в течение получаса. Отвар настаивается в районе 12 часов.
Отвар принимается в течение дня. Данное лекарство, кроме всего прочего, улучшает работу почек, сердца и печени.
Настойка из трав.
Одна столовая ложка измельченных цветущих верхушек тысячелистника смешивают с одной столовой ложкой пустырника, и двумя столовыми ложками череды. Данная смесь высыпается в термос и заливается полулитром кипятка. Лекарство настаивается в течение часа. После этого средство отжимается и процеживается.
Настой принимается два раза в сутки по половине стакана, за полчаса до еды утром и вечером. В том случае, если имеются заболевания желудка, тогда данное средство следует принимать через 30 минут после приёма пищи. Курс лечения длится на протяжении шести месяцев. Данное средство запрещено принимать во время беременности.
Мед и мука.
Смешивается две столовые ложки натурального меда и четыре столовых ложки пшеничной муки. Данная масса налаживается перед сном на грудь. Держать средство необходимо в течение ночи. Курс повторяется на протяжении пяти дней. Затем делается пятидневный перерыв, а потом курс снова повторяется.
Лебеда с салом.
В случае проявления болезни в летний период, избавиться от фиброзно кистозной мастопатии народными средствами будет намного проще. Свежая лебеда промывается под проточной водой и подсушивается. Один килограмм подсушенной лебеды пропускается через мясорубку. Далее перекручивается 600 грамм свиного сала. Всё это перемешивается.
Данное средство намазывается на грудь, до тех пор, пока его не останется. Данная процедура повторяется ежедневно.
Лечебное средство.
Перемешивается морковь с пол стаканом свекольного сока, одной столовой ложкой золотого корня, с четырьмя столовыми ложками облепихового масла. Данная смесь прикладывается на несколько часов к молочной железе. Курс лечения составляет две недели.
Зверобой и календула.
Перемешивается в одинаковых пропорциях сухая трава зверобоя с цветками календулы. Одна столовая ложка снадобья заливается одним стаканом кипятка. Данное лекарство настаивается в течение получаса и процеживается. Снадобье выпивается каждый день по три стакана. Для вкуса в него добавляется одна чайная ложка мёда.
Отвар каштана.
Собираются цветы конского каштана. Восемь столовых ложек каштана засыпается в кастрюлю и заливается одним литром воды. Кастрюля ставится на слабый огонь. Закипев, кастрюля снимается и укутывается полотенцем. Средство настаивается в тёплом месте на протяжении суток. Весь оббьем лекарства необходимо употребить на протяжении дня. Принимать стоит в тёплом виде.
Лопух при мастопатии.
Для лечения фиброзно кистозной мастопатии народными средствами можно воспользоваться проверенными методами, отлично зарекомендовавшими себя в домашних условиях.
1. Местный компрессы. Вообще его применяют по-разному. Например, полезно будет, если наложить на грудь предварительно размягченный в руках целый лист лопуха непосредственно под бюстгальтер и лучше на ночь. Если в комнате очень тепло, то для того чтобы лист быстро не высох, понадобится положить два либо три листа то есть один на другой.
2. Можно попробовать лечение соком данного растения. Народные способы лечения такого недуга предполагают употребление сока лопуха непосредственно внутрь. Длительность курса лечения составляет два месяца. Средство необходимо принимать в размере одной столовой ложки трижды в сутки.
Лечение мастопатии чистотелом.
Понадобится приготовить лекарственное масло из данного растения. Поэтому возьмите именно сухую траву чистотела и измельчите ее в порошок. Затем одну чайную ложку добавляем в растопленное сливочное масло в размере двух чайных ложках, тщательно перемешиваем. Помещаем состав на водяную баню примерно на десять-пятнадцать минут.
Оставляем полностью остыть полученный состав и используем в качестве лечебной мази на пораженное место.
Вовремя замеченная фиброзно-кистозная мастопатия существенного влияния на нормальное функционирование молочных желез не оказывает. Конечно, сильный дискомфорт доставляют женщинам болезненные ощущения и общая слабость.
Опасность появляется, если диагноз свидетельствует, наряду с увеличением размеров опухоли или кисты, о перерождении их в злокачественное образование. Признаки рака обнаруживаются не всегда, но вероятность патологических изменений достаточно высока, поэтому при подозрении на фиброзно-кистозную мастопатию нужно обратиться к врачам за помощью как можно раньше и лечить ФКМ, строго следуя их рекомендациям.
источник



—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
—
Мастопатия Повышенный Пролактин
https://vk.com/topic-503329_35934534
https://vk.com/topic-503203_36174909
https://vk.com/topic-301286_35475696
Роль пролактина в формировании мастопатии очень велика. Так,
повышенные его концентрации оказывают плохое воздействие на другие
женские .
Сходила к маммологу,выявили фиброзно-кистозную мастопатию . Сдала
анализ крови. Анализ показал повышенный уровень пролактина . Врач
сказала .
20 дек . Повышенный пролактин у женщин нужен во время . Кроме того, пролактин
может стать «виновником» развития мастопатии . alt.
Тем не менее, некоторые формы мастопатии , в большей степени,
развиваются из-за повышенной продукции гормона пролактина , призванного
.
10 дек . Кроме всего этого, повышенный пролактин у женщин может стать причиной
мастопатии , остеопороза и даже онкологических .
11 сен . Повышенный пролактин может вызывать структурные изменения . цикла) и
выделения, приводить к мастопатии , фиброзу, аденомам.
Мастопатия прежде всего является следствием гормональных . Пролактин
обеспечивает синтез протеинов, углеводов и липидов молока. высок у
женщин, склонных к полноте, с повышенным артериальным давлением, что
.
Информация о причинах развития, диагностике и лечении мастопатии .
выработки пролактина его уровень в крове может быть повышен даже у .
21 07 . Повышенное содержание эстрогенов и пролактина приводит тому, что
усиленно разрастается соединительная ткань, а количество .
И диффузная, и узловая фиброзно-кистозная мастопатия могут быть . о
повышенном уровне пролактина , гормона гипофиза, при мастопатии .
Гипофиз .
. что причин возникновения мастопатии и повышенного пролактина -уйма,и
пока я не снижу пролактин- мастопатия не исчезнет.
Диагностика и лечение повышенного пролактина у мужчин и женщин.
Получить консультацию специалиста по поводу гиперпролактинемии можно,
.
Повышенный пролактин у женщин остается в период кормления грудью .
сна и памяти, мастопатия , психоэмоциональная нестабильность, остеопороз
, .
Мастопатия — это заболевание молочных желез гормональной природы,
имеющее . Повышенный синтез пролактина вызывает уплотнение и .
12 фев . Сдала анализы на гормоны, оказалось, что эстрадиол повышен (при . У
меня был повышен пролактин и на этом фоне мастопатия .
Консультация на тему — Повышен пролактин ,боли в груди и в яичнике —
Здравствуйте! Меня зовут . Поликистоз повышенный пролактин мастопатия
.
Фиброзно-кистозная мастопатия (ФКМ) — доброкачественное поражение .
к снижению повышенного уровня пролактина , что способствует сужению .
28 апр 2009 . Мой врая прописала достинекс (у меня повышенный пролактин ) и
посоветовалала ее сделать. Я не знаю на сколько это болезненно и, .
Мастопатия оказывает значительное влияние на самочувствие многих
женщин, . не понижается почти до нуля к концу цикла, а остается
повышенным . Пролактин обеспечивает синтез протеинов, углеводов и
липидов молока .
23 май . В редких случаях мастопатия может возникнуть из-за чрезмерной выработки
гормона пролактина гипофизом. Пролактин в норме .
3 ноя 2016 . Если пролактин повышен , то его избыток приводит к нарушению . он может
являться причиной мастопатии , аденомы и фиброза.
1 фев . Мастопатия – это доброкачественное заболевание молочной . К тому же,
причиной развития мастопатии может послужить избыток пролактина , . К
этой форме мастопатии следует относиться с повышенным .
Пролактин является пептидным гормоном, который вырабатывается
источник
Синдром гиперпролактинемии и его влияние на молочные железы эндокринных заболеваний. Селективные агонисты дофамина (каберголин) для медикаментозной коррекции уровня пролактина с успехом применяются. Применение комбинированных оральных контрацептивов.
Андреева Елена Николаевна д-р мед. наук, проф., руководитель отдния эндокринной гинекологии ФГБУ ЭНЦ Минздравсоцразвития РФ.
Хамошина Марина Борисовна д-р мед. наук, проф., каф. акушерства и гинекологии с курсом перинатологии РУДН.
Руднева Ольга Дмитриевна аспирант каф. акушерства и гинекологии с курсом перинатологии РУДН.
В настоящее время не теряет актуальности профилактика рака молочной железы в контексте ведения пациенток с доброкачественными дисплазиями молочных желез путем профилактики и терапии эндокринных и пролиферативных заболеваний органов репродуктивной системы. Одним из наиболее значимых по своему влиянию на молочные железы эндокринных заболеваний является синдром гиперпролактинемии. Для медикаментозной коррекции уровня пролактина с успехом применяются селективные агонисты дофамина (каберголин). В случае необходимости контрацепции, а также при наличии сопутствующих гинекологических заболеваний возможно применение комбинированных оральных контрацептивов.
Ключевые слова: гиперпролактинемия, галакторея, доброкачественные дисплазии молочных желез, каберголин, масталгия.
Одним из самых грозных специфических заболеваний органов репродуктивной системы является рак молочной железы (РМЖ), распространенность которого постепенно приобретает характер скрытой эпидемии. РМЖ стабильно занимает лидирующие позиции в структуре смертности от онкологических заболеваний у женщин в Европе и во всем мире и является наиболее часто встречаемой формой рака в экономически и социально развитых странах. В мире ежегодно регистрируется более 1 млн случаев РМЖ, в США до 180 тыс. случаев, а в России, по данным 2009 г., этот показатель составил 52 157 (Росстат, 2010). Хотя ясность в вопросы этиологии РМЖ до сих пор не внесена, увеличение его распространенности отчасти связано с ростом распространенности доброкачественных дисплазий молочных желез (ДДМЖ). Согласно Приказу Минздравсоцразвития РФ № 808н от 2 октября 2009 г. «Об утверждении порядка оказания акушерско-гинекологической помощи» в женских консультациях предусмотрено введение должности врача-специалиста по выявлению заболеваний молочных желез.
Молочные железы являются неотъемлемой частью репродуктивной системы. Единство филогенеза, приоритет в онтогенезе, общность нейроэн-
докринного контроля за развитием и функцией определяют статус молочной железы как одного из активных органов-мишеней для стероидных и других гормонов. Это влечет закономерные реакции со стороны молочных желез, развивающиеся на фоне заболеваний и нарушений репродуктивной и эндокринной систем.
Установлено, что развитие ДДМЖ происходит под влиянием различных эндои экзогенных причин, связанных с нарушением нейроэндокринной регуляции. Наиболее часто в развитии ДДМЖ «виновны» эстрогены, прогестерон и пролактин (ПРЛ). В связи с этим очевидна актуальность профилактики РМЖ в контексте ведения пациенток с ДДМЖ путем профилактики и терапии эндокринных и пролиферативных заболеваний органов репродуктивной системы [1, 8].
Генетически детерминированный рост молочных желез в пубертате определен преимущественной стимуляцией их тканей эстрогенами и прогестероном. При этом эстрогены обеспечивают рост сосудов соединительной ткани, пролиферацию протокового и альвеолярного эпителия, а прогестерон вызывает развитие железистой ткани, увеличение числа альвеол и долек, сдерживая и контролируя митотическую активность [9].
ПРЛ принимает активное участие в маммогенезе. Нейроэндокринная регуляция этого процесса напрямую связана с периодами естественной функциональной активности коры надпочечников: начало роста молочной железы совпадает с адренархе, интенсивное развитие паренхимы с усилением адреналовой активности в 13-16 лет. Роль надпочечниковых гормонов состоит в индукции рецепторов к ПРЛ и последующей активации роста эпителиальных клеток и протоков в синергизме с ПРЛ, который, в свою очередь, увеличивает концентрацию эстрогенных тканевых рецепторов в железе [14].
В обеспечении маммогенеза участвуют также трийодтиронин, тироксин, кортизол, инсулин, биологические амины, эпидермальный фактор роста, простагландины и центральные пептиды [3, 6, 23]. Гормоны щитовидной железы играют немаловажную роль в функциональной дифференцировке эпителиальных клеток молочных желез. Инсулин действует на молочные железы опосредованно через инсулиноподобные факторы роста. Кортизол способствует образованию в тканях молочных желез рецепторов к ПРЛ и стимулирует рост эпителиальных клеток в синергизме с ним [18, 23, 25].
В период беременности ПРЛ готовит молочные железы к лактации, стимулируя развитие их секреторного аппарата и образование молока. При этом повышение его уровня наблюдается только в первые 4-6 нед после родов, в дальнейшем приоритетным в обеспечении лактационной функции является организация режима грудного вскармливания и правильное прикладывание ребенка к груди [11, 13].
Фиброзно-кистозная мастопатия
ДДМЖ (синонимы: фиброзно-кистозная болезнь, фиброзно-кистозная мастопатия) представляет собой группу гетерогенных заболеваний с широким спектром пролиферативных и регрессивных изменений ткани молочной железы с нарушением соотношения эпителиального и соединительнотканного компонентов и образованием в молочной железе изменений фиброзного, кистозного, пролиферативного характера, которые часто, но не обязательно, сосуществуют (ВОЗ, 1984). Общая частота выявления ДДМЖ среди женщин репродуктивного возраста колеблется от 29 до 43%.
Несмотря на многочисленные попытки, единой систематизации диспластических процессов в молочных железах единой четкой классификации их болезней пока не существует.
Международная классификация болезней Х пересмотра [7] включает:
- болезни молочной железы (N60^64); исключены болезни молочной железы, связанные с деторождением (О91-О92);
- N60 доброкачественная дисплазия молочной железы, включена фиброзно-кистозная мастопатия;
- N60.0 солитарная киста молочной железы (киста молочной железы);
- N60.1 диффузная кистозная мастопатия (кистозная молочная железа); исключена с пролиферацией эпителия (N60.3);
- N60.2 фиброаденоз молочной железы, исключена фиброаденома молочной железы (□24);
- N60.3 фибросклероз молочной железы (кистозная мастопатия с пролиферацией эпителия);
- N60.4 эктазия протоков молочной железы;
- N60.8 другие доброкачественные дисплазии молочной железы;
- N60.9 доброкачественная дисплазия молочной железы неуточненная.
В настоящее время в России принята классификация мастопатии по клиническим проявлениям: диффузная, диффузно-узловая, фибрознокистозная, узловая. Клинико-рентгенологическая классификация (1985 г.) предполагает выделение 5 форм диффузной мастопатии:
- мастопатия с преобладанием железистого компонента (аденоз);
- диффузная мастопатия с преобладанием фиброзного компонента;
- диффузная мастопатия с преобладанием кистозного компонента;
- смешанная форма диффузной мастопатии;
- склерозирующий аденоз [6, 8].
Существует также классификация, основанная на делении мастопатии по степени выраженности пролиферации (К.РгеШе! и соавт., 1979). К 1-й степени относится фиброзно-кистозная мастопатия без пролиферации, ко 2-й фибрознокистозная мастопатия с пролиферацией эпителия без атипии и к 3-й степени мастопатия с атипической пролиферацией эпителия, причем 2-я и 3-я степени относятся к предопухолевым состояниям. При этом на долю мастопатии 1-й степени приходится 70%, 2-й 21% и 3-й 5% случаев. В настоящее время формы ДДМЖ, при которых гистологически присутствует пролиферация, считаются предраковыми состояниями [1]. Принято считать, что риск развития малигнизации при непролиферативных формах ДДМЖ составляет 0,9%, при умеренно выраженной пролиферации 2%, а при резко выраженной пролиферации 31% [4]. Диффузная мастопатия относится к непролиферативным формам. При ее наличии риск развития РМЖ составляет 0,9% [4, 16].
Доминирующей точкой зрения на патогенез диспластических заболеваний молочных желез сегодня является нарушение баланса эстрогенов и прогестерона в женском организме в сторону относительной гиперэстрогении. Это приводит к пролиферации эпителия альвеол, протоков, усилению активности фибробластов и вызывает пролиферацию соединительной ткани молочной железы. Предполагают три равновозможных и не исключающих друг друга механизма пролиферативного действия эстрогенов на молочную железу:
1) прямая стимуляция клеточной пролиферации за счет взаимодействия эстрадиола, связанного с эстрогенным рецептором, с ядерной ДНК;
2) непрямой механизм за счет индукции синтеза факторов роста, действующих на эпителий молочной железы аутоили паракринно;
3) стимуляция клеточного роста за счет отрицательной обратной связи, согласно которой эстрогены нивелируют эффекты ингибирующих факторов роста.
Прогестерон способен ограничивать влияние эстрогенов на ткань молочной железы. В зависимости от дозы и продолжительности воздействия прогестерон может потенциально видоизменять ответ нормальных и раковых клеток молочной железы на разных уровнях:
1) стимуляция продукции 17р-гидроксистероиддегидрогеназы и эстронсульфотрансферазы, которые быстро окисляют эстрадиол в менее активный эстрон и затем, связывая последний, превращают его в неактивный эстрона сульфат;
2) созревание и дифференцировка эпителия альвеол, который подвергается дальнейшему клеточному делению;
3) down-регуляция эстрогенных рецепторов в эпителии молочных желез проявляется снижением пролиферации клеток, стимулированной эстрогенами;
4) модуляция апоптоза клеток молочной железы посредством р53-супрессора опухоли;
5) модулирование митогенных протоонкогенов.
Наряду со способностью снижать экспрессию рецепторов эстрогенов прогестерон уменьшает локальный уровень активных эстрогенов [1, 17].
Неоднозначное действие прогестерона на ткани молочной железы также связано с воздействием последнего на различные типы рецепторов прогестерона А и В. Хотя оба типа рецепторов связываются с прогестероном, функциональная активность у них различна. В то время как В-тип рецептора обеспечивает эффекты прогестерона на клетку, А-тип супрессирует его активность. В различных тканях-мишенях прогестерона соотношение различных типов рецепторов может определять чувствительность этих тканей к действию данного гормона. Как было установлено, в норме соотношение этих двух типов рецепторов равное, однако при развитии диспластических процессов в молочной железе в ее тканях начинает преобладать один из типов рецептора, обеспечивая чувствительность молочной железы к воздействию прогестерона, причем соотношение двух типов рецепторов у пациенток варьирует [1].
Синдром гиперпролактинемии
Одним из наиболее значимых по своему влиянию на молочные железы эндокринных заболеваний является синдром гиперпролактинемии. Согласно определению, этот термин подразумевает наличие повышенного уровня ПРЛ, независимо от источника его секреции, и нарушение функции репродуктивной системы расстройства менструации (или нарушения становления менструальной функции), бесплодие и галакторея, не связанная с деторождением [1, 17, 18, 24]. По данным эпидемиологических исследований заболевание наблюдается у 17 человек из 1 тыс. населения обоего пола, причем у женщин в 10 раз чаще, чем у мужчин.
Среди пациенток с галактореей повышенный уровень ПРЛ выявляется у каждой десятой, а при наличии еще и нарушений менструального цикла распространенность гиперпролактинемии возрастает в 7,5 раза [13].
ПРЛ является единственным гормоном передней доли гипофиза, который находится под тоническим ингибирующим влиянием гипоталамуса. Роль пролактинингибирующего фактора, способного снижать секрецию ПРЛ, играет гипоталамический нейротрансмиттер дофамин. При достаточном его количестве поддерживается достаточная стимуляция D2-рецепторов лактотрофов, что ингибирует выработку фермента аденилатциклазы, а также угнетает деление клеток и синтез ДНК, что в конечном итоге обеспечивает должный контроль над секрецией ПРЛ. При истощении дофамина и снижении его стимулирующего влияния на 02-рецепторы лактотрофов уровень ПРЛ повышается [13, 18].
Источник и механизм формирования избыточной секреции ПРЛ определяет клинические формы и патофизиологические механизмы заболевания. Среди них различают:
- гиперпролактинемический гипогонадизм;
- гиперпролактинемию в сочетании с другими гипоталамо-гипофизарными заболеваниями;
- симптоматическую гиперпролактинемию;
- внегипофизарную продукцию пролактина (наряду с клетками гипофиза способностью вырабатывать ПРЛ обладают клетки децидуальной ткани, иммунной системы, некоторых других органов и систем);
- бессимптомную гиперпролактинемию;
- смешанные формы [18].
Кроме того, выделяют физиологическую, патологическую и ятрогенную гиперпролактинемию. Физиологическое повышение ПРЛ наблюдается в следующих случаях:
- при приеме белковой пищи;
- в период сна (независимо от времени суток);
- при физической нагрузке (особенно выраженной);
- при гипогликемии;
- в первые 3-4 нед после родов;
- при акте сосания и раздражении сосков молочных желез;
- при стрессе;
- при половом контакте (у женщин);
- в поздней фолликулярной и лютеиновой фазах менструального цикла;
- при беременности (в среднем ПРЛ повышается в 7-10 раз);
- в неонатальном периоде (2-3 нед после рождения);
- при выполнении различных медицинских манипуляций [13, 18, 30].
Причины и особенности
Среди общеизвестных причин развития патологической гиперпролактинемии выделяют заболевания гипоталамуса (опухоли, инфильтративные заболевания, артериовенозные пороки, перенесенное облучение, травма ножки гипофиза), заболевания гипофиза (аденомы, синдром «пустого» турецкого седла, опухоли и кисты), первичный гипотиреоз (синдром Ван-Вика-Росса-Хенесса), поликистоз яичников, хроническая почечная недостаточность, цирроз печени, заболевания надпочечников (хроническая надпочечниковая недостаточность, врожденная дисфункция коры надпочечников), гиперэстрогения опухолевого генеза и эндометриоз, травматические повреждения грудной клетки, Herpeszoster[18, 28].
Развитие ятрогенного варианта заболевания связано с возможным стимулирующим влиянием на лактотрофы аналогов тиролиберина, гонадолиберина и меланотропина, препаратов, стимулирующих выработку серотонина, вазоинтестинальных пептидов, а также эндогенных опиоидов, окситоцина, нейротензина, ацетилхолина и ангиотензина II либо, напротив, приемом препаратов, ингибирующих рецепторы дофамина или исчерпывающих его запасы; ингибиторов моноаминоксидазы, антидепрессантов, антагонистов гистаминовых Н2-рецепторов и антагонистов кальция, тормозящих метаболизм и секрецию дофамина [17]. Прием содержащих эстроген препаратов в 30% случаев приводит к повышению уровня ПРЛ в сыворотке крови вне связи с составом и дозировками входящих в препарат компонентов [20].
Общей подоплекой для всех форм гиперпролактинемии является разбалансировка гипоталамогипофизарно-яичниковой оси [5, 13], что обусловлено различными механизмами негативного влияния избыточного количества ПРЛ на репродуктивную систему женщины. Это может быть угнетение цирхорального ритма гонадолиберина, блокада рецепторов лютеинизирующего гормона в яичниках, нарушение регуляции механизма положительной обратной связи «эстрогены-гипофиз», блокада выработки фолликулостимулирующих гормонзависимых яичниковых ароматаз, угнетение синтеза прогестерона клетками гранулезы, повышение уровня дегидроэпиандростерона сульфата.
В зависимости от преобладания какого-либо из этих механизмов или их сочетаний наблюдаются клинические проявления заболевания: нарушения менструального цикла (характерен гипоменструальный синдром); недостаточность лютеиновой фазы или ановуляция, ановуляторное бесплодие; галакторея; цефалгический синдром (характерные мигренеподобные головные боли при нормальном артериальном давлении); прибавка массы тела вплоть до развития метаболического синдрома; гирсутизм, акне; боли в костях и суставах; снижение либидо; генитальный инфантилизм [10-12, 22, 27].
В этом плане роль ПРЛ в патогенезе ДДМЖ чрезвычайно важна. С одной стороны, рост уровня гормона может быть только маркером центральных нарушений в системе регуляции репродуктивной функции, приводящих к дефициту прогестерона, с другой его избыток оказывает прямое стимулирующее влияние на развитие пролиферативных процессов в молочных железах, реализуемое путем увеличения содержания рецепторов к эстрадиолу в ткани молочных желез, повышения чувствительности клеток к действию эстрадиола, а также ускорения роста эпителиальных клеток, приводя к развитию ДДМЖ. Интересен тот факт, что при своем нормальном уровне ПРЛ реализует онкопротективное влияние в отношении тканей молочных желез, в то время как при повышении его уровня наблюдается обратный эффект [5, 18, 26]. Развитие гиперпластических процессов в молочных железах отмечается у 52% больных с гиперпролактинемией. В то же время для гиперпролактинемии характерна и фиброзно-жировая инволюция молочных желез [1, 13].
При наличии гипофункции щитовидной железы риск возникновения ДДМЖ у пациенток в 3,8 раза выше, чем у здоровых женщин. Современные воззрения на патогенез ДДМЖ при гипотиреозе предусматривают формирование вторичной гиперпролактинемии на фоне стимуляции лактотрофов гипофиза тиролиберином, что приводит к развитию недостаточности лютеиновой фазы, предопределяющей возникновение заболевания молочных желез.
Важными факторами риска развития ДДМЖ являются инсулинорезистентность (ИР) и гиперинсулинемия (ГИ) основополагающие составляющие метаболического синдрома. Традиционно в понятие «метаболический синдром», определяемое как состояние высокого риска развития сахарного диабета типа 2, инфарктов, инсультов и снижения продолжительности жизни, входят ГИ любого генеза, ожирение, гипертриглицеридемия, артериальная гипертензия, а также нарушение толерантности к глюкозе или сахарный диабет типа 2 [3]. Формирование ИР и ГИ сопровождается стимуляцией выработки инсулиноподобного фактора роста и других ростовых факторов, взаимодействующих с соответствующими рецепторами в тканях молочных желез, что приводит к стимуляции процессов клеточной пролиферации. В число основных патогенетических факторов развития ДДМЖ при ожирении наряду с ИР и ГИ входит внегонадный синтез половых стероидов (эстрогенов, андрогенов) в липоцитах, способствующий активации пролиферативных процессов в тканях молочных желез, в том числе в жировой. С учетом возможного прямого влияния ПРЛ на клетки островкового аппарата поджелудочной железы повышение ПРЛ может способствовать развитию ГИ и ожирения, создавая предпосылки к возникновению ДДМЖ.
Возможности коррекции уровня ПРЛ
Для медикаментозной коррекции уровня ПРЛ применяются агонисты дофамина, которые, в зависимости от продолжительности действия на специфические D2-рецепторы лактотрофов, делят на неселективные (бромокриптин, абергин) и селективные (хинаголид, каберголин) [13, 29].
- бромокриптин в дозе 2,5-7,5 мг/сут, в 2-3 приема, во время еды;
- абергин (2-бром-а-эргокриптин и 2-бром-Ьэргокриптин мезилат) по 8-16 мг/сут в 2-4 приема;
- хинаголида гидрохлорид в дозе от 25 до 100 мкг/сут однократно;
- каберголин по 0,25 мг 2 раза в неделю.
Столь значимые различия в схеме приема и дозировках препаратов обусловлены именно их селективностью продолжительностью терапевтического действия после контакта с рецептором лактотрофа. Для бромокриптина его длительность составляет 12 ч, для хинаголида 24 ч, для каберголина 168-336 ч [13].
Наиболее современным и комплаентным для пациенток препаратом среди агонистов дофамина является каберголин (оригинальный препарат Достинекс) производное эрголина с селективным пролонгированным действием на Д2-рецепторы лактотрофов гипофиза [18]. Снижение уровня ПРЛ в плазме независимо от приема пищи отмечается уже через 3 ч после приема и сохраняется в течение 7-28 дней у пациентов с гиперпролактинемией. Вследствие длительного периода полувыведения (79-115 ч у больных с гиперпролактинемией) состояние стабильности достигается через 4 нед.
Побочные эффекты при приеме каберголина наблюдаются реже, чем у других препаратов, обладающих эффектами агонистов дофамина [6, 28]. Это связано с более высокой селективностью его молекулы, обладающей высоким сродством именно к рецепторам лактотрофов. Описанные побочные эффекты (тошнота, головная боль, гипотония, головокружение, диспепсия или запоры, болезненность молочных желез, приливы жара, депрессия, парестезии) дозозависимы и носят адаптационный характер (обычно наблюдаются в первые 2 нед приема, не более чем у 16% пациенток). Как правило, они умеренно или слабо выражены и проходят самостоятельно. В противном случае необходимо увеличивать кратность приема в неделю, разбивая требуемую дозу на два и более приемов либо временно снижать дозу с последующим постепенным ее увеличением (например, на 2,5 мг в течение 2 нед).
При отмене препарата устойчивое подавление уровня ПРЛ может сохраняться в течение 3-6 мес. Начальная доза составляет 0,5 мг (1 таблетка), которую лучше принимать два раза (1/2 таблетки 2 раза в неделю) с едой в течение 4 нед с последующей «титровкой» дозы под контролем ПРЛ крови. Увеличение недельной дозы составляет 0,5 мг с интервалом в 4 нед, в дальнейшем поддерживается оптимальная терапевтическая доза минимальная доза, на фоне которой нормализуется уровень ПРЛ при хорошей переносимости. Обычно оптимальная терапевтическая доза составляет 0,5-1 мг в неделю, она может колебаться от 0,25 мг до 4,5 мг в неделю [13, 30].
В последние годы многочисленные клинические и доказательные подтверждения получили положительные неконтрацептивные (лечебнопрофилактические) эффекты комбинированных оральных контрацептивов. Этот класс препаратов у пациенток с ДДМЖ следует предпочесть в случае необходимости контрацепции, а также при наличии сопутствующих расстройств менструации, риске функциональных кист яичников, гипоэстрогении, синдроме предменструального напряжения, клинических проявлениях гиперандрогении и, вероятно, на этапе прегравидарной подготовки с целью «перезагрузки репродуктивного компьютера» [12, 19]. Механизм возможного положительного влияния комбинированных оральных контрацептивов на состояние молочных желез объясняется способностью тандема стероидов надежно блокировать выработку гонадотропинов и подавлять овуляцию, вызывая децидуальный некроз гиперплазированного эпителия долек и протоков молочных желез, а также регресс пролиферативных процессов. В этом отношении приоритет в реализации большинства положительных неконтрацептивных эффектов принадлежит прогестагену. Именно его воздействие на рецепторы в тканях, в том числе в молочной железе (прогестероновые и не только!), преимущественно определяет алгоритм индивидуального подбора контрацептива. В настоящее время накоплено большое досье по лечебно-профилактическим возможностям дезогестрела, обладающего натрийуретическим эффектом, диеногеста прогестагена с доказанными антипролиферативными свойствами и дроспиренона, обладающего выраженным антиминералокортикоидным эффектом, частично присущим и гестодену [2, 12, 21].
Использование фитотерапевтических средств в соответствии со стандартами надлежащей клинической практики ^СР) оценивалось только в случае циклической масталгии (уровень доказательности 1Ь).
Нормопролактинемическая галакторея
Обсуждая вопрос о взаимосвязи мастопатии и уровня ПРЛ, нельзя обойти вниманием вопрос о нормопролактинемической галакторее. В практике эндокринолога и маммолога такие больные встречаются часто. Нормопролактинемическая галакторея может служить маркером недостаточности лютеиновой фазы, а иногда и бесплодия [16]. Кроме того, нормопролактинемическая галакторея может быть выявлена у здоровых женщин с чрезмерно продолжительной послеродовой лактацией (чаще на фоне постоянной самопальпации молочных желез), а также у больных со стертыми формами эндокринопатий, соматических и психических заболеваний. Не всегда при так называемой нормопролактинемической галакторее ПРЛ имеет нормальный уровень. У 36% таких больных имеет место нарушение ритма секреции ПРЛ. В этой группе также отмечена эффективность терапии агонистами дофамина [15]. В подобных случаях можно применять каберголин (Достинекс) по 1/2 таблетки 0,5 мг 2 раза в неделю до устранения клинической симптоматики.
Таким образом, в большинстве случаев ДДМЖ являются гормонально зависимой патологией, и их лечение следует начинать с терапии основного эндокринного заболевания, направленной на восстановление баланса по оси гипоталамусгипофиз-яичники. Основными принципами профилактики ДДМЖ в практике гинеколога и эндокринолога должны стать как можно более раннее выявление, адекватная терапия и профилактика рецидивов гинекологических заболеваний и эндокринных нарушений, правильное ведение беременности, родов и послеродового периода и, безусловно, рациональная индивидуализированная контрацепция. В случае гиперпролактинемии или нормопролактинемической галактореи, в том числе и при планировании беременности, в современных условиях необходимо использовать агонисты дофамина, эффективность которых обоснована с позиции доказательной медицины.
- Андреева, Е.Н. Хамошина М.Б. Гиперпролактинемия и заболевания молочных желез. Эффективная фармакотерапия в акушерстве и гинекологии. 2010; 1: 3-6.
- Прилепская В.Н. и др. Гормональная контрацепция. М.: ГЭОТАР-Медиа, 2011.
- Дедов И.И., Семичева Т.В., Петеркова В.А. Половое развитие детей: норма и патология. М.: Колор ИТ Студио, 2002.
- Чистяков С.С., Гребенникова О.П., Шикина В.Е. Комплексное лечение фибрознокистозной болезни. Рус. мед. журн. 2003; 11.
- Макдермотт М.Т. Секреты эндокринологии. Пер. с англ. М.: БИНОМ, 1998.
- Маммология: национальное руководство. Под ред. В.П.Харченко, Н.И.Рожковой. Изд. 2-е, испр. и доп. М.: ГЭОТАР-Медиа, 2009.
- Международная статистическая классификация болезней и проблем, связанных со здоровьем, 10-й пересмотр. Т.1. (ч. 2). ВОЗ, Женева. М.: Медицина, 1995.
- Радзинский В.Е. Молочные железы и гинекологические болезни. М., 2010.
- Хамошина М.Б. и др. Распространенность гинекологических заболеваний у девушекподростков по данным профилактических осмотров. Мать и дитя: материалы IX Юбилейного всерос. науч. форума. М., 2009.
- Кулаков В.И., Серов В.Н., Абакарова П.Р. и др. Рациональная фармакотерапия в акушерстве и гинекологии: Рук. для практикующих врачей. Под общ. ред. В.И.Кулакова, В.Н.Серова. М.: Литтерра, 2005.
- Руководство по амбулаторнополиклинической помощи в акушерстве и гинекологии. Под ред. В.И.Кулакова, В.Н.Прилепской, В.Е.Радзинского. М.: ГЭОТАР-Медиа, 2006; с. 1-39, 733-93.
- Руководство по контрацепции. Под ред. В.Н.Прилепской. М.: МЕДпресс-информ, 2006; с. 763-93.
- Хамошина М.Б., Лебедева М.Г., Абдуллаева Р.Г., Невмержицкая И.Ю. Синдром гиперпролактинемии в гинекологической практике: современные подходы к терапии. Фарматека. 2010; 5 (199): 86-90.
- Суркова Л.В. Особенности формирования молочных желез при дисгенезии гонад на фоне гормональной терапии: Автореф. дисс. канд. мед. наук. М., 2006.
- Тарутинов В.И., Носа П.П. Опыт применения Достинекса в лечении дисгормональных гиперплазий молочных желез у женщин с гиперпролактинемией. Укр. мед. часопис; 1 (21): 81-3.
- Сергеева Н.И., Дзеранова Л.К., Меских Е.В. и др. Участие пролактина в формировании фиброзно-кистозной мастопатии. Пролактин и нормопролактинемическая галакторея. Акушерство и гинекология. 2005; 2: 13-5.
- Хамошина М.Б. Андреева Е.Н. Болезни молочной железы в практике гинеколога и эндокринолога. Доктор.Ру. Гинекология. Эндокринология; 6 (50): 46-52.
- Эндокринология: национальное руководство. Под. ред. И.И.Дедова, Г.А.Мельниченко. М.: ГЭОТАР-Медиа, 2008.
- Cambrige Medical Publications, UK: HT, breast and clinical practice (Clinical Congress News). 2007; 5.
- Clevenger CV. The Role of Prolactin in Mammary Carcinoma, Endocrine Reviews 2003; 24 (1): 1-27.
- Schindler AE et al. >Источник: www. consilium-medicum. com
источник
Мастопатия — доброкачественное заболевание, развившееся вследствие имеющегося нарушения баланса между гормонами (прогестероном, пролактином и эстрогенами) в организме. Что ведет разрастанию в молочной железе соединительной и железистой ткани, поэтому в ней формируются уплотнения и/или кисты разного размера.
Немного статистики
В мире от мастопатии страдает от 70 до 80% женщин. То есть, — 7-8 женщин из 10. Причем наиболее часто этому заболеванию подвержены женщины от 30 до 45 лет.
Риск развития рака на фоне мастопатии возрастает в несколько раз. Наиболее часто перерождается в рак узловая мастопатия (чаще всего — фиброзно-кистозная форма) — в 30-50% случаев.
Перерождение диффузной формы мастопатии в рак груди происходит очень редко. К тому же, диффузная форма хорошо поддается лечению.
Интересные факты
Принято считать, что мастопатия — заболевание, которым страдает исключительно прекрасная половина человечества. На самом деле сильный пол также подвержен этому недугу. Называется мастопатия у мужчин гинекомастией. Правда, мужчины намного реже страдают от этого недуга, нежели женщины.
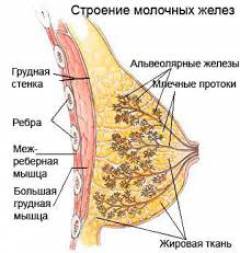
Немного ниже середины каждой молочной железы имеется небольшой выступ — сосок, а кожа вокруг него — ареола. Их цвет несколько темнее, чем остальная кожа груди. На верхушке соска открываются млечные поры — окончание млечных протоков.
Паренхима (тело) молочной железы
Состоит из сложных альвеолярно-трубчатых желез (вырабатывают белково-слизистый секрет). Железы собираются в мелкие железистые дольки, которые затем объединяются и образуют конусообразные доли (в одной молочной железе — от 15 до 20 долей). Сами конусообразные доли разделены между собой прослойками соединительной ткани.
От железистых долек отходят выводные млечные протоки, которые объединяются в более крупные формирования (галактофоры). В свою очередь, галактофоры перед выходом на поверхность соска образуют млечные синусы, в которых скапливается грудное молоко во время грудного вскармливания.
В формировании и работе молочной железы принимают участие не менее 10 гормонов, которые синтезируются органами эндокринной системы:
- Гонадотропин-рилизинг-гормон
Вырабатывается в гипоталамусе (находится в головном мозге) и регулирует выработку фолликулостимулирующего (ФСГ) и лютеинизирующего (ЛГ) гормона.
Фолликулостимулирующий и лютеинизирующий гормон
Синтезируются в гипофизе (находится в головном мозге) и оказывают влияние на яичники в течение всего менструального цикла, регулируя выработку в них эстрогенов и прогестерона.
Тириотропный гормон
Вырабатывается в гипофизе и влияет на работу щитовидной железы, регулируя выработку в ней гормонов (тироксина и трийодтиронина).
Эстрогены (эстрадиол и продукты его превращения — эстроном и эстриол)
Женские половые гормоны, которые у женщин вырабатывается в основном в яичниках, частично — в жировой ткани и надпочечниках. Максимально они действуют в первой половине цикла, стимулируя размножение клеток молочной железы путем их деления. Также они увеличивают число и длину самих млечных протоков.
Прогестерон (относится к гестагенам)
В основном вырабатывается в яичниках, частично — в надпочечниках.
Прогестерон действует во второй половине цикла. Он уменьшает чувствительность рецепторов (специфических участков на клеточной стенке, способных связываться с определенным веществами) клеток молочной железы к эстрогенам. Таким образом, ограничивая деление клеток в молочной железе и разрастание соединительной ткани. В результате млечные протоки подвергаются обратному развитию.
Пролактин
Вырабатывается в гипофизе (находится в головном мозге). Усиливает деление клеток в молочной железе, стимулирует выработку грудного молока, увеличивает количество рецепторов в молочной железе к эстрогенам.
В норме синтез пролактина подавляется дофамином (биологически активным веществом, осуществляющим передачу нервного импульса через нервные клетки).
Гормоны щитовидной железы (тироксин и трийодтиронин)
Регулируют обмен жиров, углеводов и белков, усиливают выработку пролактина, а также повышают к нему чувствительность рецепторов молочной железы.
На заметкуИзменения в молочной железе тесно связанны менструальным циклом, поскольку он регулируется этими же гормонами.
В формировании мастопатии основную роль играет гормональный дисбаланс между эстрогенами и прогестероном, а также пролактином. Он развивается вследствие самых различных заболеваний.
Причины гормонального дисбаланса
- Стрессовые ситуации, хроническое недосыпание, сексуальная неудовлетворенность, депрессивные состояния, частая и быстрая смена настроения, агрессия
В недостаточном количестве вырабатывается дофамин, который в норме сдерживает повышенную выработку пролактина. То есть, если уровень дофамина недостаточный, то в гипофизе усиленно синтезируется пролактин.
Кроме того, прогестерон вырабатывается в яичниках недостаточно, поэтому возникает преобладание эстрогенов.
В результате повышается уровень эстрогенов и пролактина, которые приводят к усиленному делению клеток в молочной железе, а также увеличению числа и длинны млечных протоков.
Искусственное прерывание беременности, выкидыши, отказ от кормления грудью
После наступления беременности под воздействием гормонов (в основном пролактина) в молочных железах происходят изменения, которые подготавливают их к грудному вскармливанию.
Однако прерывание беременности или резкое прекращение грудного вскармливания нарушает этот процесс: уровень пролактина быстро падает, а эстрогенов и прогестерона — повышается. В дальнейшем происходит быстрое обратное развитие железистой ткани молочных желез, но оно неравномерное, поэтому остаются уплотненные участки в молочной железе
Отсутствие беременности и родов до 30 лет
Стиль жизни современной женщины детородного возраста противоречит природе. Поэтому постепенно в организме начинают преобладать эстрогены, которые усиливают деление клеток соединительной ткани, увеличивают число и длину млечных протоков в молочной железе.
Диеты для похудания
Организм не получает всех необходимых веществ (белки, витамины, минералы и другие), поэтому нарушается сам процесс синтеза гормонов, а также обмен веществ в организме.
Воспалительные процессы придатков (маточные трубы, яичники) и нарушения кровообращения (например, при хронических запорах и опухолях) в малом тазу, климакс, состояния после оперативных вмешательств на яичниках
Развивается недостаточность яичников, поэтому уровень выработки эстрогенов понижен или даже нормальный. Однако одновременно с этим синтез прогестерона также понижается, поэтому он не блокирует эстрогены. Кроме того, эстрогены продолжают вырабатываться в жировой ткани. В результате возникает преобладание эстрогенов над прогестероном.
Поликистоз (большое количество кист яичников)
Яичники вырабатывают мало эстрогенов, но много — андрогенов (мужских половых гормонов). В свою очередь, андрогены превращаются в эстрогены под воздействием фермента ароматазы (вырабатывается в надпочечниках). Поэтому уровень эстрогенов повышается, а содержание прогестерона нормальное или несколько понижено.
Травмы молочной железы
Местное воспаление либо гематома, возникшие вслед за травмой (ранение ножом или острым предметом, ношение неудобных и жестких бюстгальтеров), приводит к тому, что на месте удара усиливаются процессы размножения клеток. В результате может образоваться уплотнение, которое со временем иногда приводит к развитию мастопатии.
Хронические заболевания печени (гепатит) и желчевыводящих путей (холецистит)
Нарушена выработка белка, связывающего эстроген, поэтому его (эстрогена) активность повышается в разы.
Пониженная функция щитовидной железы (гипотиреоз) и эндемический зоб (поражение щитовидки при недостатке йода в организме)
Уменьшена выработка гормонов щитовидной железой, поэтому падает их уровень в крови. В результате по принципу обратной связи в гипофизе стимулируется выработка тириотропного гормона, который активизирует работу щитовидной железы. Однако вместе с этим стимулируется также и выработка пролактина гипофизом.
На заметку
- По статистике гипотиреоз — наиболее частая причина повышения уровня пролактина в организме.
- При эндемическом зобе в 70% случаев развивается мастопатия. Поскольку при недостатке йода уменьшается выработка гормонов в щитовидной железе.
Эглонил и Церукал (применяется для лечения гастрита, язвы желудка и 12 ПК), Резерпин (назначается для понижения артериального давления) — препараты центрального действия (в головном мозге). Они блокируют влияние дофамина — биологически активное вещество, при недостаточности которого усиливается выработка пролактина (в норме дофамин, наоборот, уменьшает синтез пролактина).
Злокачественные и/или доброкачественные опухоли гипоталамо-гипофизарной области (например, аденома гипофиза)
Усиливается выработка гормонов в гипофизе: ФСГ, ЛГ и пролактина. Поэтому в яичниках увеличивается синтез эстрогенов, а прогестерона, наоборот, уменьшается. Под воздействием эстрогенов и пролактина начинают усиленно размножаться клетки молочной железы и разрастаться млечные протоки.
Ожирение
В жировой ткани (клетках) осуществляется частичный синтез эстрогенов. Поэтому чем больше подкожно-жировой слой, тем усиленнее вырабатываются эстрогены.
Наследственная предрасположенность
Женщины, у которых близкие родственницы (мать, бабушка) болели раком молочной железы или половых органов, более склонны к развитию мастопатии. Что связанно с передачей мутировавших (измененных) генов из поколения в поколение.
Нерегулярная половая жизнь, сексуальная неудовлетворенность
Приводит к нарушению кровообращения в малом тазу (кровь застаивается). В результате нарушается работа яичников и выработка ими гормонов.
Действие эстрогена усиливается по двум причинам:
- Повышен уровень ароматазы (вырабатывается в надпочечниках) — фермент, превращающий андрогены (мужские половые гормоны, которые в небольшом количестве синтезируются у женщин) в эстрогены.
- Количество рецепторов и/или их чувствительность к эстрогенам в молочных железах увеличено.
| На заметку Причины не сразу ведут к развитию заболевания. Однако суммируясь, из года в год (в среднем — 2 года), приводят к возникновению мастопатии. |
Наибольшее распространение получило разделение мастопатии по рентгенологическим (выявляет изменения в структуре молочных желез) и клиническим (жалобы и осмотр) признакам.
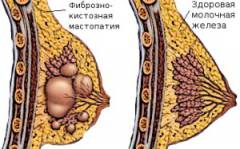
Существует две основных формы заболевания: диффузная и узловая мастопатия.
Виды диффузной мастопатии
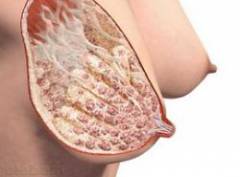 Аденоз — преобладание железистого компонента (разрастаются дольки)
Аденоз — преобладание железистого компонента (разрастаются дольки) Наиболее распространенная форма диффузной мастопатии. Чаще встречается у девушек и молодых женщин либо в первые месяцы беременности.
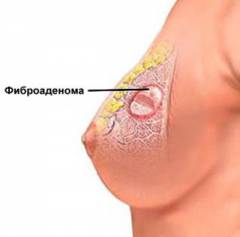
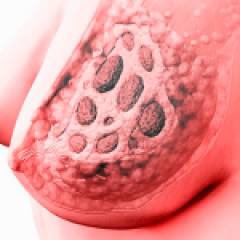 Фиброаденоматоз — появление в молочных железах участков, в которых больше разрослась соединительная (фиброз), нежели железистая ткань.
Фиброаденоматоз — появление в молочных железах участков, в которых больше разрослась соединительная (фиброз), нежели железистая ткань. 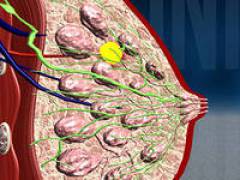 Диффузная мастопатия с преобладанием кистозного компонента.
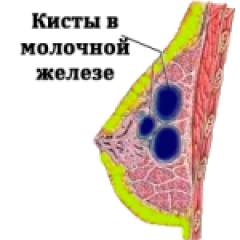
Диффузная мастопатия с преобладанием кистозного компонента. В молочной железе образуются небольшие полости с жидкостью — кисты. В 25% случаев на месте кист откладывается кальций, который со временем может дать толчок к развитию злокачественной опухоли груди.
Симптомы диффузной мастопатии
- Нагрубание, болезненность (масталгия), отек и чувствительность молочных желез (мастодиния).
- При прощупывании отмечается уплотнение всей молочной железы либо только одного её участка. Либо обнаруживаются небольшого размера (с рисинку) мелкозернистые очаги уплотнения, рассеянные в молочных железах (в основном в верхней части).
- Из соска может выделяться прозрачная либо зеленовато-коричневая жидкость.
Признаки
- Болезненные ощущения и увеличение молочной железы в размерах
- Из сосков выделяется прозрачная или зеленовато-коричневатая жидкость
- При прощупывании молочной железы определяются плотные узлы
Признаки
- Болезненные ощущения в области формирования кист
- Молочная железа увеличивается в размерах и болезненна
- Увеличение и болезненность подмышечных лимфатических узлов, а также отек тканей вокруг них
- Прозрачные выделения из сосков, а в случае присоединения инфекции — гнойные.
- При прощупывании молочной железы определяются эластичные узлы круглой или овальной формы
Имеет проявления свойственные как для фиброзной, так и для кистозной узловой формы мастопатии.
При прощупывании могут обнаруживаться как участки уплотнения молочной железы, так и узлы овальной или круглой формы неплотной и эластичной консистенции (мягкие на ощупь).
Недуг может поражать как обе молочные железы, так и одну, а его признаки зависят от вида мастопатии.
| Симптом | Проявления | Механизм возникновения |
| Диффузная мастопатия | ||
| Боль и чувство наполнения (отек) в молочных железах, а также увеличение их в размерах | Вначале заболевания симптомы не выражены, наиболее часто они возникают за неделю до начала менструации. Однако по мере прогрессирования недуга они становятся практически постоянными. На период самой менструации боль и отек несколько менее выражены. | Эстрогены способствуют накоплению ионов натрия внутри клеток молочных желез, которые притягивают к себе молекулы воды. Поэтому развивается отек тканей молочной железы и появляется боль. |
| Выделения из молочных желез (прозрачные либо зеленовато-коричневые) | Появляются самостоятельно (пятна на внутренней стороне чашечки бюстгальтера) либо при надавливании на соски. | Пролактин способствует развитию молочных ходов и выработки ими жидкости, по составу похожей на грудное молоко. |
| Очаги уплотнения | Они мелкие, как правило, располагаются во всей молочной железе. | Под воздействием эстрогенов и прогестерона увеличивается число и длинна млечных протоков в молочной железе, а также в ней разрастается соединительная ткань. |
| Узловая мастопатия | ||
| Фиброзная мастопатия (фиброаденома) | ||
| Болезненность, чувствительность к прикосновениям и чувство переполнения молочных желез | Вначале заболевания симптомы наиболее выражены за неделю до наступления менструации. При дальнейшем развитии мастопатии они присутствуют практически на всем протяжении цикла. Могут быть ноющими и тупыми, но иногда усиливаются даже от легкого прикосновения. | Эстроген приводит к накоплению внутри клеток молочной железы натрия, который притягивает к себе воду. Кроме того, разрастающаяся соединительная ткань давит на железистую ткань в молочной железе. Поэтому отек и болезненные ощущения усиливаются. |
| Выделения из молочных желез (от прозрачных до коричневато-зеленных) | В начале заболевания не выражены. Однако со временем усиливаются. Могут появляться самостоятельно (пятна на внутренней стороне бюстгальтера) либо при надавливании на соски. | Пролактин увеличивает количество молочных протоков, а также же выработку ими грудного молока. |
| Образование узлов | При прощупывании определяются плотные узлы, которые имеют размеры от 0,2 до 5-7 см. У них четкие границы, они подвижные и неспаянны с окружающими тканями. | Повышенное содержание эстрогенов и пролактина приводит тому, что усиленно разрастается соединительная ткань, а количество млечных протоков увеличивается. |
| Присоединение инфекции (может быть как при фиброме, так и при кистозной мастопатии) | Повышение температуры тела, покраснение кожи молочной железы, плохое самочувствие. Появление гнойных либо желтовато-зеленных выделений из сосков. | Отек и застой жидкости в молочной железе ведет к нарушению кровообращения в ней, поэтому легко присоединяется инфекция |
| Кистозная мастопатия | ||
| Боль, отек и жжение в молочной железе | Наиболее выражены в области формирования кист. Вначале заболевания симптомы усиливаются по мере приближения к менструации. При длительном течении мастопатии они становятся практически постоянными. Боль в основном тупая и ноющая, но иногда довольно выраженная, значительно усиливается даже при легком прикосновении. | Эстрогены способствуют проникновению натрия в клетки, который притягивает воду. Кроме того, по мере роста киста давит на окружающие ткани, усиливая болезненные ощущения. Если кисты небольшие, то, как правило, они не доставляют никакого дискомфорта, а боль отсутствует. |
| Выделения из молочных желез | Прозрачные, зеленовато-коричневые, гнойные (при присоединении инфекции). Более характерны выделения при множественных или больших кистах. Выделения могут быть произвольными либо появляется при надавливании на соски. | Под воздействием пролактина увеличивается количество млечных протоков — и они начинают более интенсивно вырабатывать грудное молоко. |
| Увеличение молочной железы | Одна или обе в зависимости от расположения кисты или кист. | Киста давит на молочные протоки, поэтому жидкость задерживается, приводя к развитию отека. |
| Изменение лимфатических узлов (у 10-15% больных) | Они увеличиваются, становятся болезненными, а ткани вокруг них отекают. | Наиболее часто кисты располагаются в верхних и боковых долях молочных желез, нарушая отток лимфы и приводя к формированию в них воспаления. |
| Образование кист | Прощупываются мягкие и эластичные образования с четкими границами, круглой или овальной формы, неспаянные с окружающими тканями, имеющие размеры от 0,2 до 5-7 см. Киста может быть единичным образованием или в виде множественных очагов. | Под воздействием эстрогенов и прогестерона расширяется один проток, а жидкость в нем застаивается. Затем вокруг потока начинает образовываться соединительная ткань, формируя капсулу. При помощи капсулы организм старается отграничить расширенный проток. Таким образом, скапливается жидкость на месте расширенного протока. |
| Фиброзно-кистозная мастопатия | ||
| При этом варианте течения заболевания сочетаются две формы узловой мастопатии: кистозная и фиброзная. В результате имеет место как образование кист в молочной железе, так и очагов уплотнения. Поэтому наблюдаются признаки заболевания кистозной и фиброзной форм мастопатии одновременно. | ||
На заметку
|
Врач проведет небольшой опрос: уточнит детали, которые необходимы для установления правильного диагноза (когда началась первая менструация, регулярная ли половая жизнь и так далее).
Затем последует осмотр и пальпация (ощупывание) молочных желез, лимфатических узлов (подмышечных, шейных) и щитовидной железы (находится на передней части шеи).
При необходимости врач направит на УЗИ молочных желез либо маммографию (рентген молочных желез с более низким уровнем излучения), либо даже на биопсию (иссечение кусочка измененной ткани с последующим изучением под микроскопом).
После получения всех результатов исследования доктор назначит лечение, которое может проводиться как консервативным (при помощи лекарственных препаратов), так и оперативным способом (операция).
Вопросы, на которые необходимо ответить в кабинете у врача:
- Сколько вам лет?
- На каком году жизни появилось первое менструальное кровотечение (менархе)?
- В каком возрасте был первый половой контакт?
- Регулярна ли половая жизнь?
- Имеются ли нарушения менструального цикла?
- На какой день менструального цикла происходит осмотр и консультация?
- Сколько беременностей и родов было? В каком возрасте?
- Сколько было абортов и/или выкидышей?
- Каков период грудного вскармливания?
- Как осуществляется защита от наступления нежелательной беременности?
- Имеются ли у близких родственников (мама, сестра, бабушка) мастопатия или рак молочной железы?
- Если отсутствует менструация (менопауза), то, с какого возраста?
- Имеются ли хронические заболевания? Если, да, какие лекарственные препараты принимаются для их лечения?
Здесь приведена лишь основная информация, которая интересует доктора, но иногда её недостаточно. Поэтому врач может задать дополнительные вопросы.
Осмотр, ощупывание молочных желез врачом

Во время осмотра и ощупывания врач просит женщину либо поднять руки, либо положить их на пояс. Затем сравнивает изменения в обеих молочных железах, а также ощупывает лимфатические узлы. Далее доктор надавливает на соски, старясь выдавить из них жидкость.
Рекомендуемые сроки осмотра — с 5 по 9-10 день менструального цикла (наиболее оптимально — с 5 по 7 день). Во время менопаузы день значения не имеет.
Признаки мастопатии, выявляемые при осмотре и ощупывании молочных желез:
- Болезненность, отек и повышенная чувствительность
- Наличие узелковых уплотнений в определенной области либо по всей молочной железе
- Обнаружение округлых кист в различных участках
- Выделения из сосков при надавливании на них
- Наличие участков втяжения кожи или сосков
- Образование возвышений или западаний на коже
- Выраженная неодинаковость молочных желез (небольшая асимметрия — норма)
- Усиление цвета кожи соска и околососковой области
Наиболее часто изменения при мастопатии имеются в верхних отделах молочных желез.

Существует несколько методик маммографии в зависимости от способа проведения: проекционная, цифровая и пленочная.
Однако наиболее часто используется пленочная рентгеновская маммография с минимальным облучением рентгеновскими лучами — золотой стандарт для диагностики заболеваний молочной железы. Процедура выполняется при помощи специального аппарата — маммографа, который дает возможность получить изображение молочной железы в двух проекциях (прямой и боковой).
Рекомендуемые сроки проведения маммографии для менструирующих женщин — с 5 по 9-10 день менструального цикла (наиболее оптимально с 5 по 7 день). В периоде менопаузы день значения не имеет.
Показания к применению пленочной рентгеновской маммографии
- Жалобы на болезненность и увеличение в размерах молочной железы
- Западание или выбухание участков кожи молочной железы
- Выделения из соска
- Наличие уплотнений в молочной железе
- Женщинам старше 30 лет, получавшим лучевую терапию в области грудной клетки по поводу злокачественного новообразования
- С профилактической целью проводится всем женщинам ежегодно, начиная с 40 лет, а женщинам старше 50 лет — дважды в год
- Женщинам, имеющим близких родственников с раком молочной железы и/или яичников
Женщинам до 30 лет не рекомендуется проведение пленочной рентгеновской маммографии.
Технология проведения
Пациентка становится перед прибором, а молочная железа располагается между двумя плотными держателями (они сдавливают железу) для того, чтобы уменьшить толщину тканей, поглощающих рентгеновское излучение. То есть, чем плотнее сдавливание, тем информативнее результаты. Ингода выполнение процедуры у некоторых пациенток вызывает болезненные или неприятные ощущения, но такая реакция допустима.
Признаки мастопатии
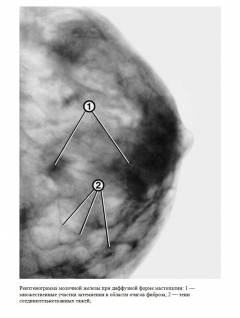
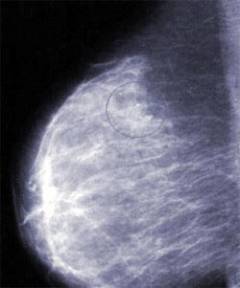
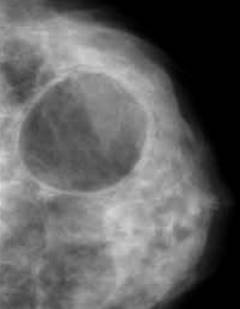
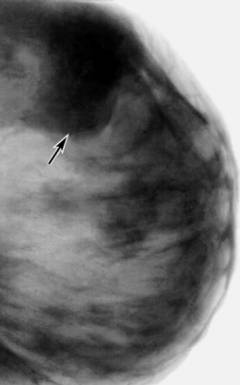
Безвредный и безболезненный метод, который применяется для исследования структуры молочных желез и выявления в них образований.
Рекомендуемые сроки проведения для менструирующих женщин — с 5 по 9-10 день менструального цикла (наиболее оптимально — с 5 по 7 день), поскольку состояние молочных желез под воздействием гормонов меняются в течение цикла. В периоде менопаузы день значения не имеет.
Методика проведения
Женщина лежит на спине с закинутыми руками за голову. На кожу исследуемой области наносится прозрачный гель, который обеспечивает плотное соприкосновение УЗ-датчика. Далее врач прижимает к коже датчик, волны которого проникают под разными углами в ткани и, отражаясь от них, выводятся на монитор.
Показания к применению
- Диагностика кист или уплотнений, выявленных при пальпации молочной железы
- Исследование молочных желез у женщин до 30 лет, а также во время беременности и кормления грудью
- Рекомендуется всем женщинам старше 35 лет один раз в 1-2 года, старше 50 лет — дважды в год
- Увеличение подмышечных лимфатических узлов
Признаки мастопатии
Диффузная мастопатия
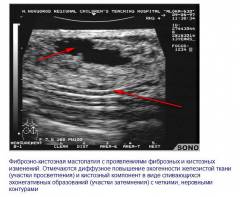
Фиброаденома представлена ограниченным участком уплотнения в молочной железе, которое имеет четкие границы.
Кистозная форма мастопатии проявляется в виде образования полостей, заполненных жидкостью, которые при надавливании меняют свою форму.
Фиброзно-кистозная мастопатия характеризуется как наличием полостей, заполненных жидкостью, так участками уплотнения. Образования имеют четкие границы.
Осуществляется забор небольших образцов ткани из измененных участков молочной железы, которые затем изучаются под микроскопом.
Метод с большой достоверностью позволяет отличить мастопатию от злокачественной опухоли молочных желез. В 80-90% случаев изменения в молочной железе носят доброкачественный характер.
Показания к применению
- На мамограмме или УЗИ имеются подозрительные участки с измененной тканью молочной железы
- Наличие больших кист и/или участков уплотнения ткани молочной железы (более 1-1,5 см), выявленных при ощупывании врачом
- Появления корочек, шелушения либо язв на соске, либо кровянистых выделений из него
Виды биопсии: тонкоигольная аспирационная биопсия (врач берет кусочек ткани из пальпируемого образования), под контролем УЗИ, маммографии или МРТ, хирургическая биопсия.
Пункция проводится при помощи специальной одноразовой иглы, которая присоединена к пункционному пистолету. Во время процедуры пистолет выстреливает нож, который из образования вырезает тонкий столбик ткани. Как правило, процедура выполняется под местным обезболиванием.
Признаки мастопатии на биопсии
Клетки одноядерные, имеют обычный размер и цвет. В них присутствует нормальное количество хроматина (находится внутри ядра клеток и участвует в передаче генетической информации при делении). Отсутствуют зоны коронарного роста клеток (усиленный рост клеток по краям образования). Может обнаруживаться кальций, отложенный в тканях (признак возможного в дальнейшем перерождения мастопатии в злокачественную опухоль).
Какие гормоны в крови необходимо определить?
- Эстрадиол вырабатывается в яичниках и жировой ткани
- Гормоны щитовидной железы — тироксин (Т4) и трийодтиронин (Т3)
- Тириотропный гормон (ТТГ) (вырабатывается в гипофизе и стимулирует выработку гормонов щитовидной железой)
- Фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ) гормон (вырабатываются в гипофизе и регулируют работу яичников)
- Пролактин синтезируется в гипофизе и регулирует выработку грудного молока в молочной железе
Также определяются онкомаркеры к молочной железе — специфические вещества (молекулы), вырабатываемые в организме в ответ на наличие злокачественной опухоли. К ним относится СА 15-3
Дополнительные методы обследования
Помогают определить функцию органа, продуцирующего гормоны: наличие в нем воспаления, спаек, опухоли и так далее. Поскольку такие изменения могут привести к нарушению их работы и соответственно изменению гормонального фона. Однако они не являются обязательными.
УЗИ органов малого таза назначается с целью выявления наличия воспалительного процесса или опухоли в яичниках, маточных трубах, матке.
УЗИ щитовидной железы выявляет размеры долей и перешейка, наличие узлов.
КТ (компьютерная томография) или МРТ (магнитно-резонансная томография) головного мозга для выявления опухолей. Например, аденомы гипофиза.
Назначаются и другие дополнительные методы исследования, но по мере необходимости.

Средства для лечения мастопатии
| Группы препаратов | Представители | Как назначается | Механизм действия |
| Гормональные препараты | |||
| Антиэстрогены — препараты, уменьшающие действие эстрогенов на молочную железу | Тамоксифен, Торемифен | Длительно в уколах и/или таблетках два раза в день. Дозировку определяет врач. Лечение продолжается спустя ещё два месяца после появления признаков обратного развития мастопатии. | Препарат блокирует рецепторы (специфические участки на клеточной мембране) клеток в молочной железе, с которыми должны связаться эстрогены. |
| Комбинированные оральные контрацептивы (КОКи) — противозачаточные таблетки для приема внутрь, содержащие синтетические аналоги природных эстрогенов и прогестерона | Овидон, Диане — 35, Три-регол, Регулон. Линдинет – 20 и другие | Принимается длительно, начиная с первого дня менструации, как правило, на протяжении с 21 дня. Затем следует перерыв в течение 7 дней. Далее прием препарата возобновляется. | Подавляют выработку ЛГ и ФСГ гормонов в гипофизе. Поэтому не происходит изменение уровня гормонов в организме на протяжении месяца. Устойчивый эффект достигается при длительном применении: от нескольких месяцев до 1-2 лет. |
| Гестагены (прогестерон) | Для приема внутрь: * Утрожестан — природный прогестерон * Дюфастон — синтетический аналог натурального прогестерона | Утрожестан назначается по ½-1 таблетке два раза в сутки, Дюфастон — по 1 таблетке дважды в день. Прием начинается с 14 дня менструального цикла и продолжается в течение 14 дней. Затем препарат отменяется. Курс — от 3 до 6 месяцев. | Блокируется овуляция, а также исключаются циклические колебания половых гормонов в течение месяца. Поэтому прекращается повышенное деление клеток в молочной железе и рост млечных протоков. |
| Наружно: Прожестожель | 1 доза через аппликатор наносится на кожу молочной железы. Препарат втирается до полного всасывания. Применяется дважды в день. | Блокирует рецепторы эстрогенов. В результате происходит обратное развитие молочных протоков. Кроме того, препарат уменьшает отечность молочных желез и действует обезболивающе. | |
| Препараты, подавляющие синтез пролактина (назначаются только при повышенном пролактине) | Парлодел (Бромкриптин), Достинекс | По 1-2 таблетки трижды в день во время еды. | Стимулирует выработку дофамина в гипоталамусе, который, в свою очередь, подавляет синтез пролактина. |
| Антагонисты гонадотропин-рилизинг-гормона) | Диферелин, Золадекс, Бусерелин | Золадекс — один раз в 12 недель подкожно в брюшную стенку. Диферелин — одна инъекция один раз в три месяца. | Тормозит выход из гипоталамуса гонадотропин-рилизинг-гормона. В результате не вырабатывается в гипофизе ЛГ и ФСГ. Таким образом, тормозится функция яичников и овуляция. То есть, наступает временная обратимая менопауза, что способствует обратному развитию признаков мастопатии. |
| Синтетические аналоги гормонов щитовидной железы | L-тироксин, Эутирокс Применяются при гипотиреозе — недостаточной выработке гормонов щитовидной железой | Утром натощак за полчаса до еды. Схема приема: ежедневно либо с двухдневным перерывом один раз в неделю. Дозировка препаратов и длительность лечения определяется врачом. | Тормозится повышенная выработка гипофизом тиритотропного гормона и пролактина. |
| Негормональные препараты | |||
| Препараты йода назначаются при недостаточности щитовидной железы | Йодомарин, Кламин (БАД) | Йодомарин — по 1-2 таблетки в сутки после еды. Кламин — по 2 капсулы трижды в день. Курс — 2 месяца. При необходимости его повторяют. | Йод участвует в синтезе и высвобождении гормонов щитовидной железы. |
| Гомеопатические препараты | Мастодинон | Принимается либо по 30 капель, либо по одной таблетке два раза в день. Курс — 1,5-2 месяца. | Понижает выработку в гипофизе пролактина, нормализует секрецию ЛГ и ФСГ. В результате нормализуется менструальный цикл, а млечные протоки подвергаются обратному развитию. |
| Мастопол | Рассасывается по одной таблетке под языком за полчаса до еды трижды в день. Курс — 8 недель. При необходимости лечение повторяется через 4-6 месяцев. | Уменьшает отек, воспаление и болезненность в молочных железах. Улучшает снабжение питательными веществами и кислородом все ткани, а также нормализует работу иммунной системы. В результате молочные проходы подвергаются обратному развитию, а менструальный цикл нормализуется. | |
| Препараты растительного происхождения | Маммолептин | По 5 капсул трижды в день спустя 30-60 минут после еды. Курс — 2 месяца | Уменьшает боль, отечность и болезненность молочных желез. Приводит к обратному развитию млечных протоков. |
| Витаминные комплексы, содержащие витамин А или бета-каротин (предшественник витамина А), С, Е, D, Р и селен | Триовит, Аевит и другие | По 1 капсуле 2 раза в день. Курс — 8 недель. В течение года рекомендуется проводить до 3 курсов лечения. | Нормализуют уровень эстрогенов, улучшают работу печени и иммунной системы. Стабилизируют стенки сосудов, предотвращая развития отека в молочных железах (витамин С). При длительном приеме препятствуют переходу мастопатии в злокачественную опухоль (витамин А и D, селен). Замедляют старение клеток организма и усиливают действие прогестерона (витамин Е и селен). |
| Нестероидные противовоспалительные препараты (НПВП) | Аэртал, Индометацин, Диклофенак и другие | Как правило, назначается по 1 таблетке два раза в день после еды. | Уменьшают боль, воспаление и отек в молочных железах. |
Перечисленные лекарственные средства применяются как для лечения диффузных, так и узловых форм мастопатии. Курс — от 2 до 4-6 месяцев в зависимости от тяжести заболевания.
Принципы назначения лекарственных препаратов
- Диффузные формы мастопатии
Лечение аденоза, фиброаденоматоза, диффузно-кистозной и кистозно-фиброзной мастопатии проводится только с применением лекарственных средств (консервативно) Назначаются они в зависимости от стадии и выраженности симптомах заболевания. Например, при начальных признаках недуга применяются в основном негормональные препараты (витамины, препараты йода, гомеопатические средства). Гормональные препараты используются редко.
Тогда как при выраженных симптомах заболевания (особенно при диффузной фиброзно-кистозной форме) к лечению часто добавляются гормональные препараты (гестагены, КОКи, гормоны щитовидной железы и так далее).
Узловые формы мастопатии
Лечение длительное и комплексное, как правило, включающее в себя как применение медикаментов, так и проведение оперативного лечения.
Лечение фиброаденомы (узловой фиброзной мастопатии)
В основном проводится оперативное лечение. Однако, если узлов немного (один или два) и они небольших размеров (до 1-1,5 см в диаметре), то возможно проведение лечения при помощи лекарственных средств: гормональные и гомеопатические препараты, витамины и другие.
Лечение узловой кистозной мастопатии
Кисты размером до 1,5-2 см лечат консервативно в зависимости от выявленной причины: назначаются витамины, гомеопатические препараты, гормоны, препараты йода и другие.
Кисты диаметром более 1,5-2 см, как правило, пунктируются при помощи тонкой иглы. Далее проводится лечение лекарственными средствами (гормоны, витамины и другие).
Лечение узловой фиброзно-кистозной формы мастопатии
Наиболее трудное и длительное, поскольку в молочных железах присутствуют как участки уплотнения, так и кисты. Как правило, вначале удаляют уплотнения и/или пунктируют кисты, а затем назначаются консервативное лечение. Однако если размеры кист и уплотнений небольшие, то отдается предпочтение лечению при помощи только лекарственных препаратов.
При лечении любой формы мастопатии выбор лекарственного средства (особенно гормонального) всегда зависит от выявленных гормональных нарушений (уровня прогестерона, эстрогенов, пролактина) и наличия других заболеваний у женщины.
Показания к оперативному вмешательству
- Увеличение в размерах узлов и кист более чем в два раза за три месяца
- Подозрение на злокачественную опухоль по данным биопсии вне зависимости от размеров образования
- Кисты, размер которых превышает 1,5-2 см
- Узлы с размером более 1,5-2 см
Противопоказания
- Беременность
- Период грудного вскармливания
- Наличие аллергических реакций на обезболивающие средства
Подготовка к операции
Обследование
- Маммография и УЗИ молочных желез
- Общий анализ крови и мочи, биохимический анализ крови, исследование свертываемости крови, анализы на ВИЧ-инфекцию, сифилис (МРС) и гепатиты (В, С, Д), определение группы крови и резус фактора
- Электрокардиограмма сердца и флюорография органов грудной клетки
- Консультация терапевта для выявления сопутствующих заболеваний. Выдается заключение с записью о возможности проведения оперативного вмешательства
- УЗИ внутренних органов
- Необходимо иметь результат биопсии
Способы оперативного вмешательства
- Кисты пунктируют при помощи тонкой иглы и отсасывают внутреннюю жидкость. В дальнейшем стенки кисты подвергают склерозированию (склеивание стенок кисты при помощи введения в полость специальных веществ). Если кисты образуются повторно, то их полости вылущивают, но окружающие ткани сохраняют (при отсутствии подозрения на рак).
- Узлы удаляются, а при тяжелых случаях (множественные и/или большие узлы) проводится секторальное (частичное) удаление молочной железы. При этом удаляют ткань железы, отступив от края опухоли на 1-3 см.
После операции удаленные ткани обязательно отправляются на морфологическое (гистологическое) исследование.
Реабилитация после операции
Спустя 1,5-2 часа после операции женщина может ощущать боль и дискомфорт в области манипуляции. Как правило, ощущения не выражены, поэтому не требуют применения обезболивающих средств. Однако при необходимости назначаются болеутоляющие препараты.
Женщину выписывают домой в день операции либо спустя несколько дней (все зависит от объема проведенного вмешательства). Швы снимаются на 7 день после операции.
Необходимо помнить, что операция не устраняет причину развития заболевания. Поэтому после неё необходимо обязательное лечение мастопатии лекарственными препаратами (гормонами, витаминами, йодсодержащими препаратами и другими) и основного заболевания (например, гепатита). Также важно подобрать наиболее оптимальный метод предохранения от наступления нежелательной беременности и соблюдать диету.

Желательно ограничить сладкое, мучное, жирное, поскольку эти продукты приводят к увеличению подкожно-жирового слоя (ожирению), в котором вырабатываются эстрогены.
Лучше употреблять продукты, богатые витаминами А, В, Д, Е (печень, желток, молоко, творог, сыр, растительное масло, морепродукты, свежие овощи и фрукты красного или оранжевого цвета).
Важно восполнять дефицит йода в организме (морепродукты, йодированная соль).
Следует уменьшить потребление какао, шоколада, чая и кофе, поскольку в них содержаться метилксаптины — вещества, которые могут спровоцировать прогрессирование заболевания и усилить болевые ощущения.

| Название | Как приготовить | Как принимать | Какой эффект ожидать |
| Настойка скорлупы кедровых орехов | В пол литра водки насыпать пол стакана свежей скорлупы кедровых орехов либо свежей перегородки грецких орехов. Затем настоять в темном и теплом месте (возле батареи или печки) на протяжении 10 дней. | До еды за полчаса по ½ -1 столовой ложке в течение двух женских циклов. | Улучшает работу иммунной и кровеносной системы, а также щитовидной железы. Обладает противоопухолевым действием. |
| Алойный эликсир | Листья алоэ (возраст — 3-4 года) завернуть в марлю и поместить в полиэтиленовый мешок, но закрыть его неплотно (чтобы воздух поступал). Далее продержать в холодильнике при t + 4-8С в течение 2 недель. Затем листья пропустить через мясорубку и отжать сок. Потом смешать одну часть сока алоэ с двумя частями жидкого меда (1:2). | По 1 ч.л. за 30 минут до еды два раза в день. Курс — 30 дней. | Улучшает работу иммунной системы и обладает противоопухолевым свойством. |
| Отвар из корня лопуха | 2 ст.л. измельченного корня лопуха залить 3 стаканами воды, затем прокипятить и сцедить. | По 50-60 мл 3 раза в день за полчаса до еды. Курс — 1 менструальный цикл. | Уменьшает отек и боль в молочных железах, обладает противоопухолевым свойством. |
| На заметку Популярные компрессы из листьев капусты либо измельченной свеклы на область молочных желез лучше не применять без консультации с доктором и до получения готовых результатов всех исследований. Поскольку в случае наличия злокачественной опухоли такой метод лечения ускорят деление раковых клеток. |
Вести здоровый образ жизни и полноценно питаться

Вести регулярную половую жизнь
Во время полового акта женщина испытывает оргазм, поэтому улучшается кровообращение в малом тазу и работа яичников. Кроме того, в семенной жидкости присутствуют биологически активные вещества, которые также улучшают работу яичников.
Исключить сильные эмоции

Проводить самостоятельное обследование молочных желез
Для менструирующей женщины рекомендуется ежемесячное самообследование с 5-6 по 9-12 день цикла (наиболее оптимально — на 5-7 день), поскольку в эти дни молочная железа находится в расслабленном состоянии. Во время менопаузы — в один и тот же календарный день.
Этапы самообследования
Носить правильный бюстгальтер
Выбирать бюстгальтер по размеру, нежесткий, не давящий и не натирающий. Поскольку молочная железа травмируется.
Проходить ежегодный медицинский осмотр (онкоосмотр)
Осмотр включает в себя:
- Осмотр кожи и видимых слизистых оболочек
- Осмотр и ощупывание молочных желез, щитовидной железы и лимфатических узлов (подмышечных, шейных, паховых)
- Гинекологический осмотр и пальцевое исследование прямой кишки
- Исследование мазка на флору из влагалища и на цитологию (выявление раковых или предраковых клеток) из канала шейки матки
Сохранять грудное вскармливание

источник