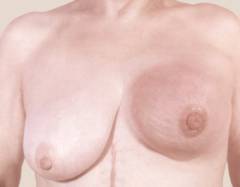
Согласно статистике, у каждой восьмой женщины диагностируют рак молочной железы. Поэтому нет ничего удивительного в том, что именно этого заболевания больше всего боятся женщины. К сожалению, такой страх порождает распространение ложной информации. Вы можете тратить свое время, энергию, деньги, чтобы избегать каких-то факторов, продуктов, ситуаций, которые на самом деле не имеют совершенно никакого отношения к раку груди с научной точки зрения. Ниже представлены 12 самых распространенных заблуждений.
На протяжении многих лет женщины волнуются, что обычное ношение бюстгальтера, особенно на косточках, может вызвать этот страшный недуг. Это миф, и новое исследование доказывает это, не находя никакой связи между рассматриваемой болезнью и любым аспектом использования этого аксессуара (будь то размер, наличие косточек, возраст, в котором вы начали носить его, и проч.).
Онкологи утверждают, что данное исследование было тщательно подготовленным и качественно проведенным, поэтому ему вполне можно доверять.
Было проведено множество исследований, но ни одно из них не доказало связи между имплантами и раком молочной железы. Еще одна проблема в том, что женщины, которые носят импланты, боятся недостоверности результатов маммографии. Мол, таким образом можно пропустить рак на ранней стадии. Это утверждение тоже не имеет под собой никаких оснований.
Как утверждают доктора, рентгеновские лучи в таком случае все равно выявят проблему, если она имеется.
Главные домыслы относительно дезодоранта заключаются в том, что соединения на основе алюминия, содержащиеся в нем, имеют такой же эффект, как и эстроген. Соответственно, это способствует появлению рака груди.
Как оказалось, это лишь миф, нет никаких оснований беспокоиться по этому поводу, как и о том, что парабены, входящие в состав некоторых средств гигиены, вызывают эту проблему.
Может ли употребление кофе и прочих продуктов с содержанием кофеина спровоцировать риск развития рака груди? Скорее всего, нет. Справедливости ради надо сказать, что одни исследования показали слабые доказательства в поддержку этого утверждения. Однако другие обнаружили, что кофе может даже снизить риск появления болезни у некоторых женщин.
Аргументы в пользу кофе: он богат антиоксидантами, улучшает кровообращение, уменьшает боли, улучшает память, способствует поддержанию мышечной массы в нормальном состоянии. Чтобы все эти достоинства таковыми оставались, необходимо помнить два правила: не употребляйте больше двух чашек напитка в день и покупайте только натуральные зерна для приготовления продукта.
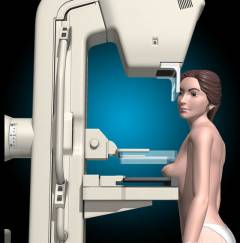
Да, вы подвергнетесь воздействию радиации во время маммографии, но ее доза совсем крохотная. В то же время многочисленные исследования показали, что регулярное прохождение этой процедуры может значительно снизить смертность от рака молочной железы женщин в возрасте от 40 до 75 лет, а особенно тех, кто старше 50 лет.
Доктора рекомендуют выполнять маммографию ежегодно женщинам после 40 лет. И то при условии, что она не находится в группе риска. Иначе нужно делать это, начиная с 30-35 лет.
МРТ и УЗИ часто назначают для дополнительного обследования молочных желез. Но ни одно из них не подвергает вас облучению. МРТ предполагает использование магнитов, а УЗИ – ультразвуковых волн.
Этот миф мог появиться на основании той информации, что выкидыши нарушают уровень гормонов, но нет никаких убедительных доказательств, связывающих процедуру и повышенный риск развития рака молочной железы.
Но есть и другие факторы, оказывающие влияние на гормональный фон (начало половой жизни, поздняя менопауза, отсутствие детей, использование противозачаточных таблеток), вот они могут повышать риск появления этого недуга.
Люди винят электромагнитные поля, идущие от таких линий, во всех недугах, включая рассматриваемое нами заболевание. Однако два тщательных исследования, проведенных в данной области, не показали никакой связи между этими явлениями.
Нет никаких доказательств того, что электромагнитные поля повышают риск появления каких-либо других форм рака.
Риск развития рака груди у афро-американских женщин в возрасте до 45 лет гораздо выше, чем у белокожих женщин. Эти факты, возможно, привели к мифу, что именно химическое выпрямление волос вызывает рак груди у афро-американских женщин.
В 2007 году ученые исследовали около 50 000 таких женщин и развенчали миф, не находя никакой связи между такими косметическими продуктами и раком молочной железы.
Искусственные подсластители найдены во всем, начиная от конфет и заканчивая йогуртовой заправкой для салата. И вы можете потреблять их, даже не зная об этом. Будьте уверены, что никакие подобные вещества (хоть в розовых, хоть в синих, хоть в желтых пакетиках) не вызывают каких-либо форм рака.
Однако никто не утверждает, что это полезно для здоровья.
Ушибы, переломы, любые другие виды травм, которые вы могли получить во время автомобильной аварии или в результате падения с велосипеда, никоим образом не связаны с появлением рака молочной железы. Более того, травмы не имеют никакого отношения к онкозаболеваниям вообще!
Некоторые женщины, получавшие как значительные, так и небольшие травмы, полагают, что появление затвердений в железе – это рак. Но даже если вследствие ушиба грудь и твердеет, то это никак не онкозаболевание, подобные образования легко устранимы.
Есть много свидетельств того, что грудное вскармливание снижает риск рака молочной железы (не говоря уже о том, что это просто замечательно для здоровья и развития вашего малыша). С другой стороны, нет никаких доказательств того, что грудное вскармливание повышает такой риск. Можно смело утверждать одно: это точно хуже не сделает ни вам, ни вашему малышу.
Но если вы не можете или не хотите кормить своего ребенка грудью по каким-либо причинам, не стоит себя накручивать на возможную болезнь. Как видим, никаких доказательств в этом вопросе нет.
Большие молочные железы тяжелее диагностировать с помощью маммографии, но этот факт никак не связан с повышенным риском рака. С другой стороны, избыточный вес или ожирение может повысить риск только для рака молочной железы, но и многих других его видов. Подтверждением тому являются многочисленные проведенные исследования.
«Комковатая» грудь также тяжелее поддается изучению с помощью скрининга, но тоже не имеет отношения к раку. Убедитесь, что ваш врач имеет доступ ко всем предыдущим результатам маммографии, чтобы он мог сравнивать самые последние изображения с предыдущими.
источник
С онкологическим заболеванием груди, как правило, связано множество вымышленных фактов. Именно поэтому стоит разобраться в симптомах, потенциальных рисках и других факторах.

Правда: Около 70% женщин с установленным диагнозом не имеют никаких идентифицируемых факторов риска заболевания. Однако, если хотя бы у одного родственника I степени (родителя, сестры или ребенка) был рак молочной железы, то риск повышается примерно в 2 раза.

Правда: Многие считают, что такие бюстгальтеры пережимают лимфатическую систему груди, вызывая накопление токсинов, а также вызывают рак. На самом деле, ни тип бюстгальтера, ни плотность белья или любой другой одежды не имеют никакого отношения к раку груди.

Правда: Около 80% образований и уплотнений в груди связаны с доброкачественными (нераковыми) изменениями, кистами и другими факторами. Но врачи настоятельно рекомендуют обращать внимание на любые изменения, ведь раннее диагностирование, как правило, способствует позитивному исходу. Врач может порекомендовать провести маммограмму, ультразвук или биопсию для определения типа образования.

Правда: Современные исследования полностью опровергают утверждения о том, что оперативное вмешательство вызывает или способствует распространению рака молочной железы. Непосредственно во время операции врач может обнаружить, что ткани поражены больше, чем считалось ранее. Тем не менее исследования на животных показали, что после операции иногда происходит временный рост метастаз, чего не было обнаружено у людей.

Правда: Согласно исследованиям, женщины с имплантатами в груди не причисляются автоматически к группе риска. Однако им для более полного изучения ткани груди, кроме стандартной маммограммы, требуется дополнительное рентгеновское исследование.

Правда: Если быть точным, то риск увеличивается по мере взросления. Вероятность получить такой диагноз в 30 лет составляет 1:233, а к моменту достижения 85 лет этот показатель вырастает до 1:8.

Правда: Американское онкологическое общество не подтверждает этот слух, но признает, что необходимы дополнительные изучения. Ранее исследователи наткнулись на следы парабенов в образцах опухолей рака. Парабены, используемые в составе некоторых антиперспирантов, обладают слабыми эстрогеноподобными свойствами. Однако это исследование не установило наличие прямой причинно-следственной связи между этими явлениями, так же как и не позволило с точностью идентифицировать источник парабенов в опухолях.

Правда: Между размером груди и риском развития рака связи также нет. Возможно, дело в том, что очень большую грудь сложнее исследовать, проводить маммографию или МРТ. Однако все женщины, независимо от размера груди или других физиологических особенностей, должны проходить скрининги и осмотры.

Правда: Обнаруженное уплотнение под кожей может указывать на рак груди (или одно из доброкачественных состояний молочной железы), но необходимо быть настороже и к другим видам изменений. К последним относятся: припухлость, раздражение кожи или сыпь, боль в груди или сосках, втягивание соска внутрь, покраснение, шероховатость или утолщение сосков или кожи груди, а также любые выделения, кроме грудного молока.
Рак молочной железы может распространяться на лимфатические узлы подмышек и вызывать распухание в этом месте до того, как опухоль в груди станет достаточно большой и ощутимой. С другой стороны, маммограмма может определить наличие заболевания, протекающего без каких-либо симптомов.

Правда: К сожалению, эта болезнь развивается иногда даже после полного удаления молочной железы. Это может случиться, например, на месте рубца. Шанс, хоть и небольшой, но существует. Тем не менее мастэктомия в качестве превентивной меры снижает риск развития рака на 90%.

Правда: Оба анамнеза одинаково важны для адекватной оценки рисков. В любом случае стоит рассматривать ситуацию с женской половиной семьи, так как именно она более уязвима к раку молочной железы. Но другие виды рака у мужчин-родственников также следует брать во внимание для более точного определения вероятности развития болезни.

Правда: Нет объективных причин считать такое утверждение верным. Более того, по результатам некоторых исследований стало известно, что кофеин может даже фактически снизить риск.

Правда: Для снижения риска можно сделать многое, например, похудеть, если присутствует избыточный вес, регулярно заниматься физической активностью, снизить или исключить употребление алкоголя и курение, проводить регулярное самообследование и клиническую диагностику, маммограмму и МРТ, участвовать в клинических испытаниях и т.д. Кроме того, некоторые предпочитают проводить профилактическую мастэктомию.

Правда: Раньше действительно считалось, что женщины с такими изменениями в груди больше подвержены риску развития рака, но на самом деле это не так. Для обследования им только нужно проводить маммограмму вместе с ультразвуком.

Правда: Уровень излучения, используемого при маммограмме, настолько мал, что связанные с ним риски являются просто ничтожными по сравнению с преимуществами, полученными в результате теста. Обследование может обнаружить уплотнения задолго до того, как их можно будет нащупать или заметить другим образом. Американское онкологическое общество рекомендует женщинам в возрасте от 40 лет и старше делать скрининг-маммограмму раз в 1-2 года.

Правда: Убедительных доказательств этого утверждения на сегодняшний день не существует. Проведенное в 2004 году исследование не выявило увеличения распространения рака среди пациентов, перенесших пункционную биопсию по сравнению с теми, у кого не было этой процедуры.

Правда: От этого заболевания в США умирают примерно 40 000 женщин в год. Однако ежегодная смертность от инсульта составляет 96 000 человек, от рака легких – 71 000 человек, а хронические заболевания дыхательных путей убивают около 67 000 человек.

Правда: Несмотря на ее важную роль для скрининга и диагностики рака груди, маммограмма не обнаруживает 10-20% случаев заболевания. Вот почему клинические обследования и самообследования груди являются важными элементами процесса скрининга.

Правда: Крупное исследование 2007 года, финансируемое Национальным институтом рака, не выявило закономерного повышения риска развития рака груди из-за использования выпрямителей волос. Среди участников исследования были афро-американские женщины, использовавшие устройства минимум 7 раз в год на протяжении 20 лет или дольше.

Правда: Показатели позитивного исхода примерно равны для тех, кто прошел через мастэктомию, и тех, кто выбрал вариант с частичным удалением молочной железы и послеоперационной лучевой терапией. Но в случаях, связанных с обширной карциномой молочной железы, наличием мутаций гена BRCA или особенно крупных опухолей, лампэктомия не может считаться подходящим вариантом лечения.

Правда: Все в точности наоборот – из-за наличия этого фактора риск развития онкологии значительно повышается, особенно в период менопаузы.

Правда: Принимая во внимание связь эстрогена с раком груди, ученые допускали такую вероятность. Однако в ходе исследований они не получили подтверждения, но эта проблема все же требует дополнительного изучения.

Правда: В 2003 году было проведено исследование с целью выяснить причины широкой распространенности рака груди в некоторых районах Нью-Йорка. Ученым не удалось обнаружить связь между болезнью и электромагнитными полями от ЛЭП. Более раннее исследование, проведенное в районе Сиэтла, дало аналогичный вывод. Тем не менее исследование потенциальных факторов экологического риска продолжается.

Правда: Ввиду того, что абортивное вмешательство нарушает гормональные циклы во время беременности, а рак груди связан с уровнями гормонов, многочисленные исследователи долгое время изучали причинную связь, но не нашли убедительных доказательств ее подтверждения.

Правда: Увы, нет. Конечно, вполне возможно определить некоторые факторы риска (семейный анамнез и наследственные мутации гена), а также скорректировать образ жизни (сократить или прекратить употребления алкоголя и никотина, снизить вес, заниматься физической активностью и проводить регулярные скрининги). Однако примерно 70% женщин с диагнозом «рак молочной железы» не имеют идентифицируемых факторов риска, а это означает, что заболевание развивается по необъяснимым на данный момент причинам.
источник
Рак груди — наиболее часто наблюдающаяся у женщин злокачественная опухоль одной или/и обеих молочных желез, характеризующаяся достаточно агрессивным ростом и склонностью к активному метастазированию. В подавляющем большинстве случаев рак груди поражает женщин, однако очень редко может развиваться и у мужчин. Статистические данные последних лет по данному онкологическому заболеванию говорят о том, что каждая восьмая женщина страдает от этой злокачественной опухоли.
Большинство исследователей данного заболевания считают, что сегодня они в состоянии назвать точные причины развития рака груди. Уже практически однозначно установлено, что риск развития этого крайне опасного онкологического заболевания значительно повышается вследствие влияния нижеприведенных факторов риска:
— Наследственная предрасположенность играет, пожалуй, одну из ведущих ролей в возможном развитии рака груди. Уже точно доказано, что в случае если у ближайших кровных родственниц женщины (сестра, мать) диагностирован рак груди, риск развития у нее данной опухоли повышается в три раза. Объясняется это тем, что кровные родственники очень часто являются носителями определенных генов (BRCA1, BRCA2), которые и отвечают за развитие рака груди. Однако даже отсутствие данных генов не говорит о том, что данная онкология не разовьется. Согласно статистики, только у 1% женщин с раком груди присутствуют данные предрасполагающие гены
рак груди — частота встречаемости в зависимости от возраста
— Некоторые индивидуальные особенности женской репродуктивной системы также могут вызвать повышение риска развития рака груди. К таким особенностям относят: отсутствие на протяжении жизни родов, беременностей или кормлений грудью; поздняя беременность, наступившая после 30-ти лет; позднее наступление менопаузы (обычно после 55 лет), ранее начало менструального периода (до 12 лет)
— Также несомненным фактором риска является так называемая «личная история рака груди». Данное понятие означает, что если у женщины в прошлом уже была диагностирована и впоследствии вылечена данная злокачественная опухоль, риск ее развития на второй молочной железе значительно повышается
— Повышают риск развития данной онкологии и такие заболевания как фиброаденома (развивающаяся из плотной фиброзной ткани доброкачественная опухоль груди) и фиброзно-кистозная мастопатия (проявляется разрастанием в молочной железе соединительной ткани, с образованием в ней кист — полостей с жидкостью)
— В случае приема более трех лет после постменопаузы гормональных средств, также повышается риск развития рака груди
— Использование противозачаточных средств (оральных контрацептивов) повышает риск развития данной злокачественной опухоли обычно незначительно. Однако несколько выше риск у женщин, систематически принимающих контрацептивы после 35 лет, а также принимающих их непрерывно более десяти лет
— Проникающая радиация. Радиотерапия (лечебное облучение злокачественных опухолей) и проживание в зонах с повышенной радиацией, на протяжении следующих 20-30 лет значительно повышают риск развития рака груди. Также в эту категорию можно отнести частые рентгенологические исследования грудной клетки при туберкулезе или/и воспалительных заболеваниях легких
— Помимо этого к развитию данной злокачественной опухоли могут привести такие сопутствующие заболевания как: сахарный диабет, ожирение, гипертония, гипотиреоз и пр.
Вследствие того, что большинство из вышеприведенных провоцирующих факторов устранить не представляется возможным, а также в связи с тем, что зачастую рак груди развивается у женщин, история болезни которых не наблюдает ни одного из известных факторов риска, необходимо стараться максимально снизить риск развития данной онкологии, контролируя и борясь с уже известными предрасполагающими факторами.
Пожалуй одним из наиболее опасных предраковых заболеваний считается фиброзно-кистозная мастопатия. Не так давно российские ученые для эффективной борьбы с этим предраком разработали содержащий природный йод натуральный лекарственный препарат Мамоклам, получаемый из морских водорослей — ламинарий. Его основным качественным отличием от гормональных препаратов является отсутствие токсических и прочих побочных эффектов. Данный лекарственный препарат может быть использован как в виде одного из компонентов комплексной терапии, так и в виде отдельного лекарства. Мамоклам значительно уменьшает болезненную симптоматику фиброзно-кистозной мастопатии и служит качественной профилактикой рака груди.
Симптомы рака груди могут быть достаточно разнообразны, что напрямую зависит от степени распространения, величины и формы (чаще всего встречается узловая и диффузная формы) рака.
Для узловой формы характерно образование плотного узелка, диаметром от 0.5 до 5 и более см (также для данной формы характерны все признаки, которые будут перечислены ниже).
Диффузная форма в свою очередь подразделяется на панцирную, рожистоподобную и маститоподобную (псевдовоспалительную) формы. Все эти формы крайне агрессивны, растут практически молниеносно, четких границ не имеют, как бы «расползаясь» по тканям молочной железы и кожи.
Рожистоподобная и маститоподобная формы характеризуются наличием воспалительной реакции: кожа груди ярко красная, молочная железа болезненна, температура тела нередко поднимается до 39С. Именно вследствие присутствия данной симптоматики нередко случаются ошибки в диагностике и пациенток начинают лечить от отсутствующих у них воспалительных заболеваний, название которых и дано этим формам рака груди.
Панцирная форма рака груди характеризуется распространением злокачественной опухоли по молочной железе в виде своеобразной «корки», что приводит к стягиванию и соответственно уменьшению пораженной груди в размере.
Рак груди иногда может манифестировать в виде метастазов в лимфоузлы на стороне поражения. Саму опухоль при этом обнаружить не получается, поэтому в таком случае говорят о так называемом «скрытом раке груди».
При незначительных по размеру опухолях груди, какой-либо симптоматики не возникает. В небольшой по размеру молочной железе, наиболее внимательные женщины при самообследовании опухолевый узел могут обнаружить, в то время как если железа достаточно большая, это сделать практически нереально. Если выявленный узелок подвижный, ровный, круглый, болезненный при нажатии — скорее всего это доброкачественная опухоль. Тогда как к признакам злокачественности опухоли груди относят: на ощупь появившийся узел незначительно смещается или абсолютно неподвижен, его размер может быть достаточно значителен (от трех до пятнадцати и более сантиметров), обычно безболезненный, имеет неровную поверхность и по консистенции плотный как камень.
При злокачественном процессе кожный покров над опухолью может претерпевать следующие отличительные изменения: кожа втягивается, собирается в своеобразные морщинки или складочки, может наблюдаться симптом «лимонной корки» (над опухолью присутствует локальный отек кожи). В некоторых случаях может проявиться прямое прорастание новообразованием поверхности кожи, что приводит к ее ярко-красному окрасу и разрастаниям в виде «цветной капусты».
При наличии данных признаков необходимо обязательно оценить текущее состояние подмышечных лимфатических узлов. Если они безболезненны, подвижны и незначительно увеличены — волноваться не следует. А вот в случае, когда узлы прощупываются в виде плотных, крупных, иногда сливающихся друг с другом — это красноречиво говорит об их поражении метастазами.
В некоторых случаях на стороне опухоли может развиться отек руки. Это является очень плохим признаком, который свидетельствует о том, что стадия рака груди зашла очень далеко, метастазы проникли в подмышечные лимфоузлы и заблокировали отток лимфатической жидкости и крови от верхней конечности.
Чтобы подытожить все вышеизложенное, ниже мы перечислим основные признаки рака груди:
— Любое визуально заметное изменение первоначальных контуров груди: увеличение в размерах одной из молочных желез, втяжение или изменение положения соска, втяжение какого-либо участка груди
— Любое изменение кожного покрова в области молочной железы: появление в области ареолы или соска небольшой язвочки; пожелтение, посинение или покраснение какого-либо участка кожи; сморщенность или/и утолщение ограниченного участка кожи груди («лимонная корка»)
— Появление в любой части железы плотного практически неподвижного узелка
— Увеличение в подмышечной области лимфатических узлов, которые при пальпации могут давать болезненные ощущения
— При надавливании могут наблюдаться прозрачные или с примесью крови выделения из соска
— Рак груди нередко копирует симптоматику других заболеваний молочных желез. Как примеры можно назвать рожистое воспаление (воспалительное заболевание кожного покрова с болезненностью и покраснением области молочной железы), или мастит (воспалительное поражение молочной железы, с болевыми ощущениями, повышением температуры и покраснением кожи груди)
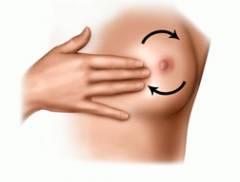
На ранних этапах развития рак груди зачастую протекает абсолютно бессимптомно, поэтому для выявления заболевания на самых ранних этапах развития, следует регулярно посещать маммолога. Также для раннего выявления патологических изменений в груди, всем женщинам необходимо регулярно пользоваться общепринятой практикой самообследования груди.
Регулярное самообследование должно проводиться с целью раннего выявления патологических опухолей. Чем чаще будут обследоваться молочные железы, тем раньше можно будет заметить появление в них изменений.
Сама методика самообследования груди заключается в следующем:
— В первую очередь необходимо оценить наличие визуальных изменений. Для этого следует встать перед зеркалом, и, пользуясь отражением, сравнить симметричность размеров молочных желез, окраску их кожного покрова, размеры, цвет и контуры сосков
— После этого необходимо провести пальпацию (ощупывание), которая заключается в поочередном проминании двумя руками с каждой стороны сверху вниз обеих молочных желез. Также особое внимание необходимо обратить на подмышечные впадины, а точнее на находящиеся в этих областях подмышечные лимфатические узлы.
Самообследование следует проводить не реже одного раза в месяц. В случае обнаружения малейших непонятных изменений — втягивания кожи, узелков, опухолей, болезненностей необходимо не откладывая обратиться к квалифицированному врачу.
правильное самообследование груди
В случае обнаружения в груди опухоли, первоочередной задачей является выполнение маммографии (рентгенологическое исследование груди). В качестве альтернативного диагностического метода, женщинам до 45-ти лет показано проведение ультразвукового исследования. Маммография позволяет точно определить наличие минимальных изменений в тканях груди и по определенным рентгенологическим признакам охарактеризовать их как злокачественные или доброкачественные.
Следующим этапом обнаружения опухолевидной патологии является биопсия опухоли, заключающаяся в извлечении тонкой иглой небольшого фрагмента новообразования с последующим его исследованием под микроскопом. Биопсия позволяет более достоверно оценить природу опухоли, однако наиболее исчерпывающий ответ можно дать только после полного удаления опухолевого узла.
Иногда показано проведение такого исследования как дуктография. Это рентгеновский снимок молочной железы, в протоки которой было предварительно введено специальное контрастное вещество. Дуктография обычно используется для выявления наличия доброкачественной опухоли млечных протоков (внутрипротоковая папиллома), которая первоначально проявляет себя кровянистыми выделениями из соска, после чего нередко перерождается в рак.
В случае уже подтвержденного диагноза, или только при подозрении на рак груди, показаны следующие обязательные исследования: с целью выявления метастазов проводится УЗИ подмышечных лимфоузлов; для выявления отдаленного метастазирования проводится УЗИ брюшной полости и рентген грудной клетки.
Также при подозрении на рак груди показано проведение такого исследования как онкомаркеры, заключающееся в исследовании крови на наличие в ней специфических белков, которые в здоровом организме отсутствуют и вырабатываются только опухолью.
После проведенного полного обследования и подтверждения диагноза рак груди, врач по наличию выявленных признаков определяет текущую стадию рака груди.
Рак груди 0 стадия. Нулевая стадия рака груди — расположенная в железистой ткани или молочном протоке, не распространившаяся на окружающие ткани злокачественная опухоль. Как правило нулевая стадия рака груди обнаруживается при проведении профилактической маммографии, когда симптоматика болезни еще полностью отсутствует. В случае проведения своевременного адекватного лечения, десятилетняя выживаемость при нулевой стадии рака груди составляет порядка 98%.
Рак груди 1 стадия. Первая стадия рака груди — злокачественная опухоль, не более двух сантиметров в диаметре, без распространения в окружающие ткани. В случае проведения своевременного адекватного лечения, десятилетняя выживаемость при первой стадии рака груди составляет порядка 96%.
Рак груди 2 стадия. Данную стадию рака груди подразделяют на 2А и 2В.
Стадия 2А определяет опухоль в диаметре менее двух сантиметров, которая распространилась на один-три подмышечных лимфоузла, или же размером до пяти сантиметров без распространения на подмышечные лимфоузлы.
Стадия 2В определяется как злокачественная опухоль диаметром до пяти сантиметров с поражением одного-трех подмышечных лимфатических узлов, или более пяти сантиметров в диаметре без распространения за пределы молочной железы.
В случае проведения своевременного адекватного лечения, десятилетняя выживаемость при второй стадии рака груди составляет в пределах 75-90 %.
Рак груди 3 стадия. Данную стадию рака груди подразделяют на 3А, 3В, 3С.
Стадия 3А определяет опухоль диаметром менее пяти сантиметров с распространением на четыре-девять подмышечных лимфоузлов, или увеличением лимфатических узлов груди, со стороны ракового процесса. В случае проведения своевременного адекватного лечения, десятилетняя выживаемость при стадии 3А составляет от 65 до 75%.
Стадия 3В означает, что злокачественное новообразование достигло кожного покрова или стенки грудной клетки. Также к данной стадии относят воспалительную форму рака груди. В случае проведения своевременного адекватного лечения, десятилетняя выживаемость при стадии 3В составляет от 10 до 40%.
Стадия 3С характеризуется распространением злокачественной опухоли на лимфатические узлы около грудины и подмышечные лимфоузлы. В случае проведения своевременного адекватного лечения, десятилетняя выживаемость при стадии 3С составляет порядка 10%.
Рак груди 4 стадия. Четвертая стадия рака груди означает, что злокачественная опухоль дала метастазы (распространилась) на другие внутренние органы. В случае проведения своевременного адекватного лечения, десятилетняя выживаемость при четвертой стадии рака груди составляет менее 10%.
Лечение рака груди должно начинаться сразу же после установления диагноза. Выбор соответствующего метода лечения зависит от типа рака, его распространенности и текущей стадии болезни. Основные методы лечения рака груди это: хирургическое вмешательство, лучевая терапия, химиотерапия.
Хирургическое лечение рака груди
Хирургический метод, безусловно, является основным в лечении данного онкологического заболевания и заключается в удалении органа, пораженного опухолью, поскольку при любом другом методе лечения достигается лишь временный поддерживающий эффект. Данный метод, как правило, сочетается с химиотерапией или радиотерапией, которые применяются после или до операции.
Непосредственно сами хирургические операции подразделяются на органосохраняющие (к удалению показана только часть пораженной опухолью молочной железы) и мастэктомию, при проведении которой полностью удаляется пораженная раком молочная железа. Как правило, радикальное удаление молочной железы сочетается с обязательным удалением подмышечных лимфатических узлов, на которые практически всегда распространяется рак. Нередко удаление подмышечных лимфоузлов нарушает от соответствующей руки отток лимфы, что приводит к ограничению подвижности, увеличению в размерах и отеку конечности. Для восстановления нормальной активности и уменьшения отека существуют специально разработанные упражнения, которые обязательно должен порекомендовать лечащий врач.
Возникший после радикального удаления молочной железы косметический дефект устраняется проведением реконструктивной операции, суть которой состоит в помещении на место отсутствующей железы силиконового имплантата.
Лучевая терапия (радиотерапия) при раке груди
Как правило, лучевая терапия при раке груди назначается после проведения радикального хирургического вмешательства. Данный метод лечения представляет собой общее облучение рентгеновским излучением области обнаружения злокачественной опухоли, а также облучение близлежащих лимфатических узлов.
Проведение лучевой терапии практически всегда подразумевает развитие таких побочных эффектов как появление в области облучения пузырьков, покраснение кожного покрова, набухание молочной железы. Несколько реже может наблюдаться слабость, кашель и другая индивидуальная симптоматика.
Химиотерапия при раке груди
В качестве самостоятельного лечения рака груди химиотерапия доказала свою неэффективность, однако ее сочетание с хирургическим методом и радиотерапией, показывает очень хорошие результаты. Химиотерапия, как правило, подразумевает одновременный прием сразу нескольких лекарственных препаратов. Основные препараты, используемые в химиотерапии рака груди: Эпирубицин, Метотрексат,Фторурацил, Доксорубицин, Циклофосфамид и пр. Выбор конкретного препарата зависит от совокупности многих факторов и определяется врачом сугубо индивидуально. К сожалению химиотерапия всегда осложняется такими побочными эффектами как слабость, тошнота, рвота и выпадение волос, которые по окончанию курса химиотерапии полностью проходят.
Нередко химиотерапия сочетается с приемом блокирующих действие гормонов лекарственных препаратов. Однако данные препараты эффективны только при обнаружении рецепторов к половым гормонам (злокачественные клетки размножаются и растут под воздействием женских половых гормонов) на раковых клетках. Опухоль перестает расти, если заблокировать с помощью определенного лекарства восприимчивость клеток к гормонам. Основные блокаторы гормонов это: Летрозол, Анастрозол, Тамоксифен (данный препарат обычно принимают на протяжении пяти лет).
Также в некоторых случаях показано применение лекарственных препаратов (моноклональных антител), содержащих вещества, схожих по своему действию с веществами, образующимися в организме человека в момент развития раковой опухоли и убивающих раковые клетки. Наиболее часто применяется препарат Герцептин (Трастузумаб), который рекомендован к приему на протяжении года.
Лечение рака груди в зависимости от типа и текущей стадии
Рак груди 0 стадия, опухоль в молочном протоке. Показано проведение мастэктомии. Проводится широкое иссечение опухоли с прилегающими к молочной железе тканями без или с последующей радиотерапией.
Рак груди 0 стадия, опухоль в железистой ткани. Регулярные обследования, маммография и постоянное наблюдение. Для снижения риска развития инвазивной формы рака показан прием Тамоксифена (женщинам в менопаузе Ралоксифена). Билатеральная мастэктомия (двустороннее удаление) молочных желез применяется редко.
1 и 2 стадии рака груди. Мастэктомия. Если обнаружена опухоль диаметром более пяти сантиметров, перед оперативным вмешательством показано проведение химиотерапии. В некоторых случаях возможна органосохраняющая операция с последующим проведением радиотерапии. После оперативного вмешательства, по показаниям — блокаторы гормонов (Герцептин), химиотерапия, радиотерапия, или их сочетание.
3 стадия рака груди. Мастэктомия. Для уменьшения размеров опухоли, перед оперативным вмешательством показаны блокаторы гормонов или химиотерапия. После операции обязательна радиотерапия, химиотерапия или/и блокаторы гормонов.
Рак груди 4 стадия с метастазами. В случае ярко выраженной симптоматики рака, показаны блокаторы гормонов. При метастазах в кости, кожу, мозг — радиотерапия.
К наиболее распространенным осложнениям рака груди относят: воспаление окружающих опухоль тканей, появление кровотечений из больших опухолей, связанные с метастазированием осложнения: печеночная недостаточность, плевриты, переломы костей и пр.
После проведенного оперативного вмешательства могут наблюдаться следующие осложнения: длительная лимфорея, воспаление послеоперационной зоны, лимфатический отек руки.
Отдельно хочется отметить, что в случае не проведения лечения, все пациентки с раком груди погибают на протяжении двух лет с момента первоначального обнаружения данной злокачественной опухоли. Несколько лучше прогноз у женщин, которые обратились поздно за квалифицированной помощью. Наибольший положительный эффект всегда достигается при терапии на начальном этапе выявления рака груди, при отсутствии метастазирования.
Лечение рака груди народными средствами недопустимо! Ни в коем случае нельзя прикладывать никаких отваров, примочек, настоек, так как некоторые из них могут только ускорить рост опухоли.
источник
Когда человеку говорят, что у него злокачественная опухоль, возникает ощущение, что рушится мир. Женщины должны знать, что рак молочной железы, симптомы которого выявлены на ранней стадии, поддается лечению и имеет благоприятный прогноз. Почему развивается заболевание, какие первые признаки патологии, как происходит оздоровление – необходимо разобраться в этих вопросах, чтобы избежать страшных последствий.
Женский организм устроен сложно, причин, по которым в нем происходят гормональные перестройки, множество. Молочные железы очень чувствительны к изменениям. В них начинают развиваться патологические процессы. Происходит неконтролируемый рост агрессивных опухолевых клеток, что приводит к возникновению опасного новообразования. Высокий процент заболеваемости раком наблюдается у женщин старше 50 лет, но не исключены случаи патологий у молодых. Опухоль разрастается, дает метастазы в:
- лимфатические узлы;
- кости таза, позвоночника;
- легкие;
- печень.
Чтобы своевременно начать лечение рака молочной железы, нужно знать, как он проявляется. Опасность в том, что на ранней стадии процессы протекают без видимых признаков. Это усложняет лечение и прогнозы – женщины обращаются к специалистам, когда требуются радикальные способы вмешательства. Для развития рака характерны симптомы:
- образование уплотнений в груди;
- утолщение или втяжение соска;
- появление над очагом «лимонной корки»;
- покраснение кожи.
При выявлении одного или нескольких симптомов, необходимо пройти обследование у врача. Злокачественная опухоль молочной железы характеризуется образованием признаков:
- уплотнение загрудинных, подмышечных лимфатических узлов;
- непропорциональное увеличение размера одной груди;
- появление болей;
- деформация груди;
- образование отека;
- возникновение язв, корочек;
- наличие выделения из соска;
- повышение температуры;
- слабость;
- головокружение;
- резкое похудение;
- проявления боли в костях, печени при метастазах на поздней стадии рака.
Необходимо знать, что развитие рака не всегда сопровождает возникновение боли, особенно при раннем выявлении патологии. На появление симптома влияет место расположения опухоли. Молочные железы, как и другие органы, имеют нервы. При увеличении размеров новообразования:
- возникает отек;
- происходит оттеснение здоровых тканей;
- идет давление на нервные окончания;
- появляется постоянная ноющая боль.
Этот симптом возникновения рака наблюдается на ранней стадии болезни. Он сигнализирует, что в глубине молочной железы развивается инфильтративный процесс, вызывающий фиброз тканей. При умбиликации:
- связки органа подтягиваются к опухоли;
- над очагом воспаления наблюдается небольшое углубление;
- отмечается втягивание поверхности кожи внутрь;
- аналогичный процесс может проходить в соске.
Возникновение этого симптома онкологического заболевания молочной железы характерно для последних стадий рака. Явление зачастую наблюдается в нижней части груди. При увеличении опухоли изменяется форма молочной железы, на коже образуются изъязвления и «лимонная корка». Причины этого явления:
- при увеличении лимфатических узлов нарушается отток лимфы;
- возникает отек тканей;
- кожа утолщается;
- поры увеличиваются по размеру;
- на поверхности кожи наблюдается «лимонная корка».
На одном из этапов развития рака груди, в злокачественный процесс вовлекаются лимфатические и венозные сосуды. Происходит уменьшение эластичности тканей молочной железы. При симптоме Кернига:
- в толще железистых тканей возникает уплотнение;
- размеры опухолевого образования – до нескольких сантиметров;
- участок плотный, подвижный, безболезненный.
Чтобы избежать риска осложнений, женщины должны ежемесячно проводить самостоятельный осмотр груди. При регулярном наблюдении можно заметить изменения, обнаружить рак на ранней стадии и успешно вылечиться. Обнаружив первые симптомы болезни, необходимо обратиться к маммологу для проведения клинического обследования. Вполне возможно, что это будет доброкачественная опухоль или фиброаденома, но при отсутствии лечения все может перерасти в рак.
Как начинается рак груди? Женщины обнаруживают при самостоятельном обследовании:
- уплотнения в груди;
- поражение подмышечных впадин;
- расширение подкожных вен;
- возникновение язв;
- втяжение кожи соска;
- изменение формы груди;
- появление на коже «лимонной корки»;
- покраснение;
- утолщение кожи соска, ареол вокруг;
- увеличение лимфоузлов грудины подмышек;
- втягивание кожи над местом очага;
- выделения из соска.
Нельзя однозначно сказать, что вызывает рак груди у женщин. Существует множество провоцирующих факторов для развития патологических новообразований. Онкология молочной железы может прогрессировать по причинам:
- запущенные доброкачественные заболевания;
- наличие родственников, больных раком;
- травмы груди;
- возраст старше 40 лет;
- злоупотребление алкоголем;
- курение;
- ожирение;
- раннее начало менструального цикла;
- сахарный диабет;
- гинекологические воспалительные заболевания.
Злокачественное новообразование в груди может возникнуть как следствие:
- нередких абортов;
- поздних первых родов;
- короткого периода кормления грудью;
- отсутствия детей;
- гормональной терапии в анамнезе;
- поздней менопаузы;
- воздействия химических канцерогенов;
- нерегулярности менструального цикла;
- стрессовых ситуаций;
- бесплодия;
- кисты яичников;
- опухолей мозга;
- карциномы кору надпочечников;
- диеты с большим количеством жиров;
- воздействия облучения.
В медицине используются несколько классификаций раковых опухолей груди. Они отличаются характеристиками, особенностями строения новообразования, макроскопическими формами. При рассмотрении гистотипов встречаются:
- неинвазивный рак – злокачественные клетки находятся в пределах протока или дольки грудной железы;
- инвазивная карцинома – инфильтрирующий рак – берет начало в одной структуре, постепенно переходит на другие.
Существует классификация злокачественных опухолей грудной железы по макроскопическим формам. Она включает:
- диффузный рак – отличается скоростью развития, поражением лимфоузлов, отеками, увеличением размера молочных желез, образованием изъязвлений;
- узловой вид – располагается снаружи и вверху груди, захватывает жировые ткани, мышцы, кожу;
- рак Педжета – сопровождается увеличением соска, появлением на поверхности корочек и язв, опухоль диагностируется поздно – симптомы похожи на экзему.
Для удобства диагностики, подбора методик воздействия, принято разделять развитие патологических новообразований по стадиям. Для каждой характерны определенные признаки. Выделяются четыре стадии:
Прорастание в соседние ткани
Не проникают в кожу, жировую ткань
Прорастают в мышцы, ткани, кожу
Окологрудинных, подключичных, подмышечных
Разрастание злокачественной опухоли груди может происходить с различной скоростью. Это зависит от своевременности лечения, гормональной чувствительности, агрессивности раковых клеток. Одни женщины живут после выявления злокачественных новообразований долгие годы, другие – погибают за несколько месяцев. По скорости роста различают рак:
- быстро растущий – за три месяца количество злокачественных клеток увеличивается вдвое;
- со средним развитием – аналогичные изменения бывают за год;
- медленно растущий – разрастание опухоли в 2 раза происходит за больше чем 12 месяцев.
Основа результативного лечения рака груди – своевременная диагностика. После обнаружения симптомов болезни при самоосмотре, женщины идут в клинику к маммологу. Методы обследования для выявления рака включают:
- визуальный осмотр;
- пальпацию;
- опрос о вероятности заболевания наследственным раком;
- биопсию – исследование клеток;
- маммографию – рентгеновский метод, выявляет кисты, фиброаденомы, место расположения опухоли.
Для уточнения состояния рекомендуется проводить:
- ультразвуковое сканирование подмышечных впадин, груди, на выявление метастазов, поражений тканей;
- иммуногистохимический анализ – определение устойчивости злокачественного новообразования к гормональной терапии;
- цитологическое исследование – оценка структуры клеток;
- анализы на онкомаркеры – определение белков, которые вырабатываются только при наличии злокачественной опухоли;
- компьютерная томография для выявления метастазов в органы.
На выбор схемы лечения влияют стадия болезни, возраст и состояние здоровья женщины. Играет роль локализация и размер опухоли, первичный рак или вторичный. Существуют лучевые, медикаментозные методы воздействия и хирургическое удаление. Эффективные способы лечения:
- ампутация груди с сохранением лимфоузлов;
- секторальная резекция молочной железы – иссечение части груди с подмышечной клетчаткой;
- эмболизация опухоли – остановка питания раковых клеток;
- лучевая терапия – для исключения рецидивов заболевания.
- применяется радикальное удаление лимфатических узлов вместе с молочной железой, клетчаткой, мышцами – расширенная подмышечно-грудинная мастэктомия;
- практикуется иссечения яичников как источника выработки половых гормонов эстрогенов;
- химиотерапия проводится после удаление опухоли;
- при больших очагах поражения выполняется гормональная терапия;
- возможно сочетание двух последних методик.
Российскими учеными разработана методика воздействия на злокачественные новообразования электромагнитным излучением с определенной частотой – НИЭРТ. При влиянии на раковую клетку происходит ее нагрев и разрушение. Способ лечения позволяет избежать операций. Во время процесса:
- воздействию подвергаются агрессивные клетки по всему организму;
- здоровые ткани, имеющие другую резонансную частоту, не изменяются.
Альтернативой хирургическому вмешательству становится гормональная терапия. Ее задача – уменьшить влияние эстрогенов на рост опухолевых клеток. Метод эффективен при чувствительности злокачественных новообразований к гормонам. Лечение производится как профилактическая мера, применяется на ранних стадиях развития рака, после операций. Терапия предполагает:
- употребление препаратов для подавления функции эндокринной системы;
- введение антагонистов гормонам на клеточном уровне – Бромокриптина, Тамоксифена.
Когда опухоль имеет небольшие размеры и есть возможность сохранить грудь, используются органосохраняющие операции. Происходит щадящее вмешательство в организм женщины. Эффективностью отличаются 3 вида воздействия:
- эмболизация опухоли – в крупный сосуд, около новообразования вводится специальное вещество, происходит нарушение питания, гибель раковых клеток;
- квандрантэктомия – удаляется четверть груди и подмышечные лимфоузлы;
- радикальная резекция – иссекается только пораженный сектор, лимфоузлы, оболочка большой грудной мышцы.
При обнаружении огромных очагов поражения, распространении метастазов, проводится мастэктомия. Операция включает резекцию груди, окружающих тканей и органов. Существует 4 методики проведения вмешательства:
- простая – удаляется только грудь, мышцы и узлы не трогаются;
- радикальная модифицированная – иссекается молочная железа, лимфоузлы, оболочка большой грудной мышцы;
- мастэктомия по Холстреду – удаляется жировая клетчатка, все лимфатические узлы, мышцы и полностью грудь;
- двусторонняя – иссекаются обе железы.
Облучение злокачественного новообразования применяется при комплексном лечении рака груди. Это помогает избежать распространения агрессивных клеток, исключить рецидивы. Лучевая терапия применяется:
- после органосохраняющих операций;
- при риске развития рецидивов;
- если размеры первичной опухоли более 5 см;
- после радикальной резекции инвазивного рака;
- при наличии нескольких опухолей;
- обнаружение раковых клеток в 4 и более лимфоузлах.
Применение для лечения химических препаратов практикуется после проведения операции или до ее начала с целью уменьшения размеров опухоли. При панцирном, метастатическом раке, когда метастазы распространяются по всему телу, метод улучшает качество жизни пациента. Длительность курса – 2 недели, повторяется ежемесячно. Химиотерапия помогает:
- понизить стадию рака;
- улучшить итоги операции;
- способствует осуществлению контроля симптомов.
Прогнозирование результатов лечения злокачественной опухоли зависит от ее распространенности, агрессивности, наличия метастазов. Положительным итогом считается отсутствие рецидивов в течение пяти лет. Частота трагичных исходов из-за позднего обнаружения опухоли достигает 30%. Через некоторое время после выздоровления не исключено возобновление ракового процесса. Пятилетняя выживаемость пациенток в зависимости от стадии заболевания составляет в процентах:
- первая – до 95;
- вторая – 50-80;
- третья – до 40;
- четвертая – 5-10.
Не существует методов, способных полностью защитить женщину от рака груди. Есть средства, которые помогают снизить риск развития патологии. Особенно внимательными нужно быть женщинам, имеющим родственников, болевших раком, содержащим ген, провоцирующий онкологию. Им рекомендуют удаление яичников. К способам первичной профилактики относятся:
- самостоятельный осмотр;
- регулярное прохождение маммографии;
- планирование беременности;
- контроль веса;
- кормление ребенка грудью;
- профилактика мастита;
- прием гормональных препаратов после обследования.
источник
Рак груди (карцинома) – наиболее распространенная злокачественная опухоль молочных желез.
Заболевание характеризуется высокой распространенностью. В развитых странах оно возникает у 10% женщин. Лидируют страны Европы. Наименьшая распространенность рака груди отмечена в Японии.
Некоторые эпидемиологические данные по поводу рака молочной железы:
- большая часть случаев заболевания регистрируется в возрасте после 45 лет;
- после 65 лет риск развития карциномы груди увеличивается в 5,8 раз, а по сравнению с молодым возрастом (до 30 лет) возрастает в 150 раз;
- чаще всего поражение локализуется в верхней наружной части молочной железы, ближе к подмышечной впадине;
- 99% всех больных с карциномой молочной железы – женщины, 1% — мужчины;
- описаны единичные случаи заболевания у детей;
- смертность при данном новообразовании составляет 19 – 25% от всех прочих злокачественных опухолей;
- сегодня рак груди является одной из самых распространенных опухолей у женщин.
На данный момент отмечается рост заболеваемости во всем мире. В то же время, в ряде развитых стран имеются тенденции к снижению за счет хорошо организованного скрининга (массового обследования женщин) и ранней выявляемости.
Факторы, повышающие риск развития рака груди:
- женский пол;
- неблагоприятная наследственность (наличие случаев заболевания у близких родственниц);
- начало месячных раньше 12 лет или их окончание позже 55 лет, их наличие более 40 лет (это свидетельствует о повышенной активности эстрогенов);
- отсутствие беременности или ее наступление впервые после 35 лет;
- злокачественные опухоли в других органах (в матке, яичниках, слюнных железах);
- различные мутации в генах;
- действие ионизирующего излучения (радиации): лучевая терапия при различных заболеваниях, проживание в местности с повышенным радиационным фоном, частые флюорографии при туберкулезе, профессиональные вредности и пр.;
- другие заболевания молочных желез: доброкачественные опухоли, узловые формы мастопатии;
- действие канцерогенов (химических веществ, которые способны провоцировать злокачественные опухоли), некоторых вирусов (пока еще эти моменты изучены слабо);
- высокий рост женщины;
- низкая физическая активность;
- злоупотребление алкоголем, курение;
- гормональная терапия в больших дозах и в течение длительного времени;
- постоянное использование гормональных средств для контрацепции;
- ожирение после менопаузы.
Разные факторы увеличивают риск развития карциномы молочной железы в разной степени. Например, если женщина имеет высокий рост и избыточную массу тела, то это вовсе не означает того, что у нее сильно увеличивается вероятность заболевания. Общий риск формируется за счет суммирования разных причин.
Обычно злокачественные опухоли молочных желез отличаются неоднородностью. Они состоят из разных типов клеток, которые размножаются разными темпами, по-разному реагируют на лечение. В связи с этим часто бывает сложно предсказать, как будет развиваться заболевание. Иногда все симптомы нарастают стремительно, а иногда опухоль растет медленно, не приводя к заметным нарушениям в течение длительного времени.
Симптомы, при которых нужно немедленно обратиться к врачу:
- боль в молочной железе, которая не имеет видимых причин и сохраняется в течение длительного времени;
- ощущение дискомфорта в течение длительного времени;
- уплотнения в молочной железе;
- изменение формы и размеров груди, отечность, деформация, появление асимметрии;
- деформации соска: чаще всего он становится втянутым;
- выделения из соска: кровянистые или желтого цвета;
- изменения кожи в определенном месте: она становится втянутой, начинает шелушиться или сморщиваться, изменяется ее цвет;
- ямочка, впадина, которая появляется на молочной железе, если поднять руку вверх;
- увеличение лимфатических узлов в подмышечной впадине, над или под ключицей;
- припухлость в плече, в области молочной железы.
Меры по раннему выявлению рака груди:
- Регулярное самообследование. Женщина должна уметь правильно осматривать свою грудь и выявлять первые признаки злокачественного новообразования.
- Регулярное посещение врача. Необходимо являться на осмотр к маммологу (специалисту в области заболеваний молочных желез) хотя бы раз в год.
- Женщинам после 40 лет рекомендуется регулярно проходить маммографию – рентгеновское исследование, направленное на раннее выявление рака груди.
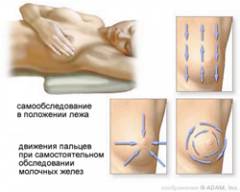
Самостоятельный осмотр молочных желез занимает около 30 минут. Его нужно делать 1 – 2 раза в месяц. Иногда патологические изменения чувствуются не сразу, поэтому желательно вести дневник и отмечать в нем данные, свои ощущения по результатам каждого самоосмотра.
Осмотр молочных желез нужно проводить на 5 – 7 день менструального цикла, желательно в одни и те же дни.
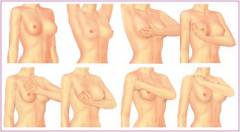
Сначала ощупывают одну молочную железу, затем вторую. Начинают от соска, затем перемещают пальцы кнаружи. Для удобства можно проводить ощупывание перед зеркалом, условно поделив молочную железу на 4 части.
Моменты, на которые нужно обратить внимание:
Общая консистенция молочных желез – не стала ли она плотнее с прошлого осмотра?
- наличие уплотнений, узлов в ткани железы;
- наличие изменений, уплотнений в соске;
Состояние лимфатических узлов в подмышечной области – не увеличены ли они?
При обнаружении изменений необходимо обратиться к одному из специалистов:
- маммолог;
- гинеколог;
- онколог;
- терапевт (осмотрит и направит к соответствующему специалисту).
При помощи самоосмотра можно выявить не только рак груди, но и доброкачественные новообразования, мастопатию. Если Вы обнаружили что-то подозрительное, то это еще не говорит о наличии злокачественной опухоли. Точный диагноз можно установить только после обследования.
| Горячая линия работает 24 часа, без выходных и праздников: |
+7 (495) 104-70-55 — звонки по всей России
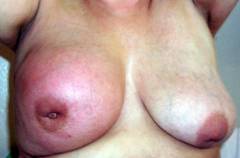
| Узловая форма рака молочных желез | В толще молочной железы прощупывается безболезненное плотное образование. Оно может быть округлым или иметь неправильную форму, равномерно растет в разных направлениях. Опухоль спаяна с окружающими тканями, поэтому, когда женщина поднимает руки, на молочной железе в соответствующем месте образуется впадина. Кожа в области опухоли сморщивается. На поздних стадиях ее поверхность начинает напоминать лимонную корку, на ней появляются язвы. |
Со временем опухоль приводит к увеличению молочной железы в размерах.
Увеличиваются лимфатические узлы: шейные, подмышечные, надключичные и подключичные.
Как выглядит узловая форма рака молочных желез?
Болевые ощущения чаще всего отсутствуют или выражены слабо.
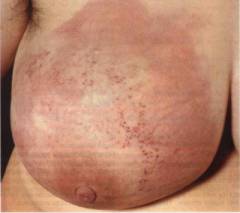
Имеется уплотнение, занимающее практически весь объем молочной железы.
На коже развивается отек, внешне она напоминает лимонную корку. Из-за уплотнения не удается собрать кожу в складку. Отек наиболее выражен вокруг соска.
Отечно-инфильтративная форма рака молочной железы сопровождается увеличением лимфатических узлов в подмышечной впадине.
Как выглядит отечно-инфильтративная форма рака молочных желез?
Симптомы:
- повышение температуры тела, обычно до 37⁰C;
- увеличение размеров молочной железы;
- отек;
- повышение температуры кожи пораженной молочной железы;
- в толще железы находится большое болезненное уплотнение.
Как выглядит маститоподобный рак груди?
Симптомы:
- уплотнение молочной железы;
- покраснение кожи, имеющее неровные края;
- повышение температуры кожи молочной железы;
- во время ощупывания узлы не выявляются.
Как выглядит рожеподобный рак молочных желез?
Симптомы:
- уменьшение молочной железы в размерах;
- ограничение подвижности пораженной молочной железы;
- уплотненная, с неровной поверхностью, кожа над очагом.
Как выглядит панцирный рак молочных желез?
Симптомы:
- корки в области соска;
- покраснение;
- эрозии – поверхностные дефекты кожи;
- мокнутие соска;
- появление неглубоких кровоточащих язвочек;
- зуд;
- деформация соска;
- со временем сосок окончательно разрушается, в толще молочной железы возникает опухоль;
- рак Педжета сопровождается метастазами в лимфатические узлы только на поздних стадиях, поэтому прогнозы при данной форме заболевания относительно благоприятны.
Как выглядит рак Педжета
Степени рака молочных желез определяются по общепринятой системе TNM, в которой каждая буква имеет обозначение:
- T – состояние первичной опухоли;
- M – метастазы в другие органы;
- N – метастазы в регионарные лимфатические узлы.
| Степень опухолевого процесса | Основные характеристики |
| Tx | Врач не имеет достаточного количества данных, чтобы оценить состояние опухоли. |
| T | Опухоль в молочной железе не выявлена. |
| T1 | Опухоль, имеющая диаметр не более 2 см в наибольшем измерении. |
| T2 | Опухоль, имеющая диаметр от 2 до 5 см в наибольшем измерении |
| T3 | Опухоль размерами более 5 см. |
| T4 | Опухоль, прорастающая в стенку грудной клетки или кожу. |
| N | |
| Nx | Врач не имеет достаточного количества информации для того, чтобы оценить состояние лимфатических узлов. |
| N | Отсутствуют признаки, свидетельствующие о распространении процесса в лимфатические узлы. |
| N1 | Метастазы в подмышечных лимфатических узлах, в одном или нескольких. При этом лимфатические узлы не спаяны с кожей, легко смещаются. |
| N2 | Метастазы в подмышечных лимфатических узлах. При этом узлы спаяны между собой или с окружающими тканями, смещаются с трудом. |
| N3 | Метастазы в окологрудинных лимфатических узлах на стороне поражения. |
| M | |
| Mx | У врача отсутствуют данные, которые помогли бы судить о метастазах опухоли в других органах. |
| M | Признаки метастазов в других органах отсутствуют. |
| M1 | Наличие удаленных метастазов. |
Конечно, отнести опухоль к той или иной стадии по классификации TNM может только врач после проведения обследования. От этого будет зависеть дальнейшая тактика лечения.
Классификация в зависимости от места расположения опухоли:
- кожи молочной железы;
- соска и ареолы (кожа вокруг соска);
- верхнего внутреннего квадранта молочной железы;
- нижнего внутреннего квадранта молочной железы;
- верхнего наружного квадранта молочной железы;
- нижнего наружного квадранта молочной железы;
- задней подмышечной части молочной железы;
- место расположения опухоли не удается уточнить.
Во время осмотра врач:
- подробно расспросит женщину, постарается получить максимально полную информацию о течении заболевания, факторах, которые могли способствовать его возникновению;
- произведет осмотр и пальпацию (ощупывание) молочных желез в положении лежа, стоя с опущенными и поднятыми руками.
| Метод диагностики | Описание | Как проводится? | |
| Маммография – раздел диагностики, который занимается неинвазивным (без разрезов и проколов) исследованием внутренней структуры молочной железы. | |||
| Рентгеновская маммография | Рентгеновское исследование молочной железы проводится с применением аппаратов, генерирующих излучение низкой интенсивности. Сегодня маммография считается основным методом ранней диагностики злокачественных новообразований молочной железы. Обладает точностью 92%. В странах Европы рентгеновская маммография в обязательном порядке регулярно проводится у всех женщин в возрасте старше 45 лет. В России она обязательна для женщин старше 40 лет, но на практике проводится далеко не у всех. При помощи рентгеновской маммографии лучше всего выявляются опухоли размерами 2 – 5 см. Косвенным признаком злокачественного новообразования является большое количество кальцинатов – скоплений солей кальция, которые хорошо контрастируются на снимках. Если их обнаруживают более 15 на см 2 , то это является поводом для дальнейшего обследования. 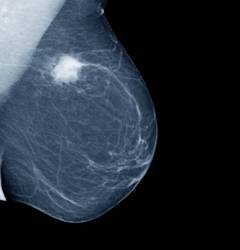 | Исследование проводится так же, как и обычная рентгенография. Женщина обнажается по пояс, прислоняется к специальному столику, кладет на него молочную железу, после чего делают снимок. Аппараты для рентгеновской маммографии должны соответствовать требованиям, установленным ВОЗ. Виды рентгеновской маммографии:
| |
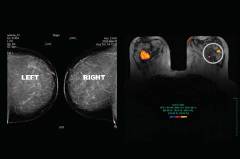
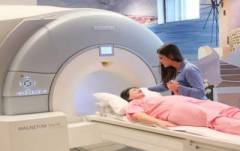
| МРТ-маммография | МРТ-маммография – исследование молочных желез при помощи магнитно-резонансной томографии. Преимущества МРТ-маммографии перед рентгеновской томографией:
Недостатки магнитно-резонансной томографии в качестве метода диагностики злокачественных новообразований молочных желез:
| Перед исследованием необходимо снять с себя все металлические предметы. Нельзя брать никакую электронику, так как магнитное поле, которое генерирует аппарат, может вывести её из строя. Если у пациентки есть какие-то металлические имплантаты (кардиостимулятор, протезы суставов и пр.), нужно предупредить врача – это является противопоказанием к проведению исследования. Пациентку укладывают в аппарат в горизонтальном положении. Она должна находиться в неподвижном положении в течение всего исследования. Время определяется врачом. | |
| УЗИ-маммография | Ультразвуковое исследование в настоящее время является дополнительным методом диагностики злокачественных новообразований молочных желез, хотя имеет ряд преимуществ перед рентгенографией. Например, оно позволяет получать снимки в разных проекциях, не оказывает вредного воздействия на организм. Основные показания к применению ультразвуковой диагностики при раке груди:
| Методика проведения ничем не отличается от обычного УЗИ. Врач использует специальный датчик, который прикладывает к молочной железе. Изображение транслируется на монитор, может быть записано или распечатано. Во время ультразвукового исследования молочных желез может быть выполнена допплерография и дуплексное сканирование. | |
| Компьютерная томомаммография | Исследование представляет собой компьютерную томографию молочных желез. Преимущества компьютерной томомаммографии перед рентгеновской маммографией:
Недостатки компьютерной томомаммографии: | Исследование проводится так же, как и обычная компьютерная томография. Пациентку укладывают на специальный стол внутри аппарата. Она должна быть неподвижна в течение всего исследования. | |
| Биопсия – иссечение фрагмента ткани молочной железы с последующим изучением под микроскопом. | |||
| Пункционная биопсия | Точность методики – 80 – 85%. В 20 – 25% случаев получают ложный результат. | Фрагмент ткани молочной железы для исследования получают при помощи шприца или специального аспирационного пистолета. Процедуру проводят под местной анестезией. В зависимости от толщины иглы, выделяют два вида пункционной биопсии:
Манипуляция часто выполняется под контролем УЗИ или рентгеновской маммографии. | |
| Трепанобиопсия | Трепанобиопсия молочных желез проводится в случаях, когда необходимо получить больше материала для исследования. Врач получает фрагмент ткани молочной железы в виде столбика. | Трепанобиопсия проводится при помощи специального инструмента, состоящего из канюли с мандреном, в которую вставлен стержень с резцом. Вмешательство проводят под местной анестезией. Хирург делает надрез на коже и вводит через него инструмент для трепанобиопсии. Когда острие резца достигает опухоли, его вытаскивают из канюли. При помощи канюли срезают столбик тканей, извлекают ее. После получения материала рану тщательно коагулируют, чтобы не допустить распространения раковых клеток. Во время исследования в лаборатории можно определить чувствительность клеток опухоли к стероидным гормонам (к которым в том числе относятся эстрогены). Это помогает при дальнейшем выборе тактики лечения. 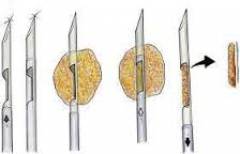 | |
| Эксцизионная биопсия | Эксцизия – полное удаление опухоли с окружающими тканями. Всю массу целиком отправляют в лабораторию на исследование. Это дает возможность обнаружить опухолевые клетки на границе разреза, изучить чувствительность опухоли к половым гормонам. | Хирург удаляет опухоль с окружающими тканями во время операции. Таким образом, эксцизионная биопсия представляет собой одновременно и лечебную, и диагностическую процедуру. | |
| Стереотаксическая биопсия | Во время стереотаксической биопсии через одну иглу берут образцы из нескольких разных мест. | Процедура напоминает обычную пункционную биопсию. Ее всегда проводят под контролем рентгеновской маммографии. Иглу вводят в определенное место, получают образец, затем ее потягивают, изменяют угол наклона и снова вводят, теперь уже в другом месте. Получают несколько образцов, что делает диагностику более точной. | |
| Исследование | Описание | Методика проведения |
| Определение в крови онкомаркера СА 15-3 (син.: углеводный антиген 15-3, carbohydrate Antigen 15-3, cancer Antigen 15-3) | Онкомаркеры – различные вещества, которые определяются в крови при злокачественных новообразованиях. Для различных опухолей характерны собственные онкомаркеры. СА 15-3 – антиген, расположенный на поверхности протоков молочных желез и секретирующих клеток. Его содержание в крови повышено у 10% женщин с ранними стадиями рака груди и у 70% — с опухолями, сопровождающимися метастазами. Показания к проведению исследования:
| Для исследования осуществляется забор крови из вены. В течение получаса перед сдачей анализа нельзя курить. |
| Цитологическое исследование выделений из соска | Если у женщины имеются выделения из соска, то их можно отправить на лабораторное исследование. При осмотре под микроскопом могут быть выявлены опухолевые клетки. Также можно сделать отпечаток корочек, образующихся на соске | При изучении выделений из соска под микроскопом выявляются клетки, характерные для злокачественной опухоли. |
Методы лечения рака груди:
- хирургический;
- химиотерапия;
- гормональная терапия;
- иммунотерапия;
- лучевая терапия.
Обычно проводится комбинированное лечение с использованием двух и более методов.
| *Вся информация о методах лечения рака груди в данной статье представлена исключительно с ознакомительными целями. Терапия должна проводиться строго по назначению лечащего врача. |
Виды хирургических вмешательств при раке молочных желез:
- Радикальная мастэктомия: полное удаление молочной железы вместе с жировой клетчаткой и находящимися рядом лимфатическими узлами. Этот вариант операции наиболее радикален.
- Радикальная резекция: удаление сектора молочной железы вместе с подкожной жировой клетчаткой и лимфатическими узлами. В настоящее время хирурги все чаще отдают предпочтение именно этому варианту хирургического вмешательства, так как радикальная мастэктомия практически не продлевает жизнь пациенток по сравнению с резекцией. Вмешательство обязательно дополняют лучевой терапией и химиотерапией.
- Квадрантэктомия – удаление самой опухоли и окружающих тканей в радиусе 2 – 3 см, а также находящихся рядом лимфатических узлов. Это хирургическое вмешательство можно осуществлять только на ранних стадиях опухоли. Иссеченную опухоль в обязательном порядке отправляют на биопсию.
- Лампэктомия – самая небольшая по объему операция, в ходе которой отдельно удаляют опухоль и лимфатические узлы. Хирургическое исследование разработано во время исследований Национального Проекта Дополнения Операций на Молочной Железе (NSABBP, США). Условия проведения вмешательства – как и для квадрантэктомии.
Виды лучевой терапии в зависимости от сроков проведения:
| Название | Описание |
| Предоперационная | Проводится интенсивные кратковременные курсы облучения. Цели предоперационной лучевой терапии при раке груди:
|
| Послеоперационная | Основная цель лучевой терапии в послеоперационном периоде — предотвратить рецидивы опухоли. Места, которые облучают при послеоперационной лучевой терапии:
|
| Интраоперационная | Лучевая терапия может применяться прямо во время операции, если хирург старается максимально сохранить ткани молочной железы. Это целесообразно при стадии опухоли:
|
| Самостоятельная | Показания к применению гамма-терапии без хирургического вмешательства:
|
| Внутритканевая | Источник излучения подводят непосредственно к опухоли. Внутритканевая лучевая терапия применяется в сочетании с дистанционной (когда источник находится на расстоянии) в основном при узловых формах рака. Цель метода: подвести к опухоли как можно большую дозу излучения, чтобы максимально ее разрушить. |
Области, которые могут подвергаться облучению:
- непосредственно сама опухоль;
- лимфатические узлы, расположенные в подмышечной области;
- лимфатические узлы, расположенные над и под ключицей;
- лимфатические узлы, расположенные в области грудины.
Цитостатики – препараты, обладающие многочисленными побочными эффектами. Поэтому они всегда назначаются строго в соответствии с установленными регламентами и с учетом особенностей заболевания.
Основные цитостатики, применяемые при злокачественных опухолях молочных желез:
- адрибластин;
- метотрексат;
- 5-фторурацил;
- паклитаксел;
- циклофосфан;
- доцетаксел;
- кселода.
Сочетания препаратов, которые обычно назначаются при злокачественных опухолях молочных желез:
- CMF (Циклофосфан, Фторурацил, Метотрексат);
- CAF (Циклофосфан, Фторурацил, Адриабластин);
- FAC (Фторурацил, Циклофосфан, Адриабластин).
Основная цель гормональной терапии – исключить влияние женских половых гормонов (эстрогенов) на опухоль. Методики применяются только в случае с опухолями, обладающими чувствительностью к гормонам.
Методы гормональной терапии:
| Метод | Описание |
| Удаление яичников | После удаления яичников в организме резко падает уровень эстрогенов. Метод эффективен у трети пациенток. Применяется в возрасте 15 – 55 лет. |
«Лекарственная кастрация» препаратами:
| Лекарственные препараты подавляют выделение гипофизом фолликулостимулирующего гормона (ФСГ), который активирует выработку эстрогенов яичниками. Метод эффективен у трети женщин в возрасте от 32 до 45 лет. |
Антиэстрогенные препараты:
| Антиэстрогены – лекарственные препараты, подавляющие функции эстрогенов. Эффективны у 30% — 60% женщин в возрасте от 16 до 45 лет. |
Лекарственные препараты, подавляющие фермент ароматазу:
| Фермент ароматаза принимает участие в образовании стероидных гормонов, в том числе женских половых гормонов эстрона и эстрадиола. Подавляя активность ароматазы, эти лекарственные вещества уменьшают эстрогенные эффекты. |
Прогестины (гестагены):
| Прогестины – группа женских половых гормонов, которые взаимодействуют не только с собственными рецепторами на поверхности клеток, но и с рецепторами, предназначенными для эстрогенов, тем самым частично блокируя их действие. Лекарственные препараты, содержащие прогестины, назначаются в возрасте от 9 до 67 лет, обладают эффективностью 30%. |
| Андрогены – препараты мужских половых гормонов. | Андрогены подавляют образование фолликулостимулирующего гормона (ФСГ), который активирует выработку эстрогенов в яичниках. Метод эффективен у 20% девочек и женщин в возрасте от 10 до 38 лет. |

Особенности, которые должен учитывать врач:
- размеры новообразования;
- наличие метастазов в лимфатических узлах;
- прорастание в соседние органы, наличие отдаленных метастазов;
- данные лабораторных исследований, характеризующие клеточный состав, степень злокачественности опухоли.
Современные методы лечения обеспечивают хорошие прогнозы у большинства женщин со злокачественными опухолями молочных желез. Так, при начале лечения на I стадии около 95% пациенток живут дольше 5 лет. У многих наблюдается полное выздоровление.
Народные методы не способны обеспечить эффективную борьбу с опухолевым процессом. Самолечение оттягивает визит к врачу. Часто такие пациентки обращаются к специалисту, когда уже имеются отдаленные метастазы в лимфатических узлах. При этом 70% пациенток не выживают в течение 3 лет.
Единственное правильное решение для пациентки с подозрением на рак груди – как можно более раннее обращение к врачу, проведение диагностики и, при необходимости, начало лечения в онкологической клинике.
источник