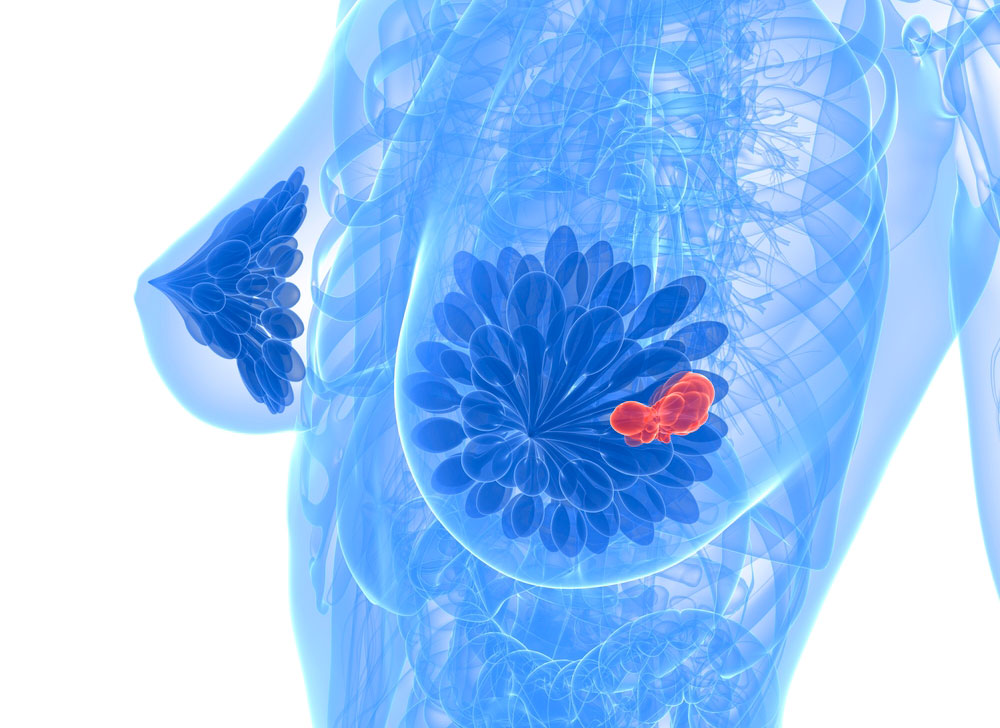
Одним из самых частых видов семейных опухолей является наследственный рак молочной железы (РМЖ), он составляет 5-10% от всех случаев злокачественного поражения молочных желез. Часто наследственный РМЖ связан с высоким риском развития рака яичника (РЯ). Как правило, в научной и медицинской литературе используют единый термин «синдром РМЖ/РЯ» (breast-ovarian cancer syndrome). Причем, при опухолевых заболеваниях яичника доля наследственного рака даже выше, чем при РМЖ: 10-20% случаев РЯ обусловлены присутствием наследственного генетического дефекта.
С предрасположенностью к возникновению синдрома РМЖ/РЯ связано присутствие у таких пациентов мутаций в генах BRCA1 или BRCA2. Мутации являются наследственными – то есть, буквально в каждой клетке организма такого человека есть повреждение, которое передалось ему по наследству. Вероятность возникновения злокачественного новообразования у пациентов с мутациями BRCA1 или BRCA2 к 70 годам достигает 80%.
Гены BRCA1 и BRCA2 играют ключевую роль в поддержании целостности генома, в частности в процессах репарации (восстановления) ДНК. Мутации, затрагивающие эти гены, как правило приводят к синтезу укороченного, неправильного белка. Такой белок не может правильно выполнять свои функции – «следить» за стабильностью всего генетического материала клетки.
Однако, в каждой клетке присутствует две копии каждого гена — от мамы и от папы, поэтому вторая копия может компенсировать нарушение работы клеточных систем. Но вероятность выхода ее из строя также очень высока. При нарушении процессов восстановления ДНК в клетках начинают накапливаться и другие изменения, которые, в свою очередь, могут привести к злокачественной трансформации и росту опухоли.
На базе лаборатории молекулярной онкологии НМИЦ онкологии им. Н.Н. Петрова применяется проведение поэтапного анализа для пациентов:
- сначала исследуется присутствие самых частых мутаций (4 мутации)
- при отсутствии таковых и клинической необходимости возможно проведение расширенного анализа (8 мутаций) и/или анализа полной последовательности генов BRCA1 и BRCA2.
 |  |
На данный момент известно более 2 000 вариантов патогенных мутаций в генах BRCA1 и BRCA2. Кроме того, данные гены являются довольно большими – 24 и 27 экзонов соответственно. Поэтому полный анализ последовательностей генов BRCA1 и BRCA2 является трудоемким, дорогостоящим и длительным по времени процессом.
Однако для некоторых национальностей характерен ограниченный спектр значимых мутаций (т.н. «эффект основателя»). Так в популяции российских пациентов славянского происхождения до 90% обнаруживаемых патогенных вариантов BRCA1 представлены всего тремя мутациями: 5382insC, 4153delA, 185delAG. Этот факт позволяет значительно ускорить генетическое тестирование пациентов с признаками наследственного РМЖ/РЯ.
Анализ последовательности гена BRCA2, выявление мутации c.9096_9097delAA
Национальная онкологическая сеть – National Comprehensive Cancer Network (NCCN) рекомендует направлять на генетическое исследование следующих пациентов:
- Пациенты до 45 лет с диагнозом рак молочной железы
- Пациенты в возрасте до 50 лет с РМЖ, если в семье есть хотя бы один близкий кровный родственник с таким диагнозом
- Также в том случае, если у пациента до 50 лет с РМЖ семейная онкологическая история неизвестна
- Если в возрасте до 50 лет диагностировано множественное поражение молочных желез
- Пациенты с РМЖ в возрасте до 60 лет — если по результатам гистологического исследования опухоль является трижды-негативной (отсутствует экспрессия маркеров ER, PR, HER2).
- При наличии диагноза рак молочной железы в любом возрасте — если присутствует хотя бы один из следующих признаков:
- не менее 1 близкой родственницы с РМЖ в возрасте менее 50 лет;
- не менее 2 близких родственниц с РМЖ в любом возрасте;
- не менее 1 близкой родственницы с РЯ;
- наличие не менее 2 близких родственников с раком поджелудочной железы и/или раком предстательной железы;
- наличие родственника-мужчины с раком грудной железы;
- принадлежность к популяции с высокой частотой наследственных мутаций (например, евреи Ашкенази);
- Все пациенты с диагностированным раком яичников.
- Если диагностирован рак молочной железы у мужчины.
- Если диагностирован рак простаты (с индексом по шкале Глисона >7) при наличии не менее одного родственника с РЯ или РМЖ в возрасте менее 50 лет или при наличии не менее двух родственников с РМЖ, раком поджелудочной железы или раком простаты.
- Если диагностирован рак поджелудочной железы при наличии не менее одного родственника с РЯ или РМЖ в возрасте менее 50 лет или при наличии не менее двух родственников с РМЖ, раком поджелудочной железы или раком простаты.
- Если рак поджелудочной железы диагностирован у уиндивидуума, принадлежащего к этносу евреев Ашкенази.
- Если у родственника обнаружена мутация BRCA1 или BRCA2
Выполнение молекулярно-генетического анализа должно сопровождаться генетическим консультированием, в ходе которого обсуждаются содержание, смысл и последствия тестирования; значение позитивного, негативного и неинформативного результатов; технические ограничения предлагаемого теста; необходимость информировать родственников в случае обнаружения наследственной мутации; особенности скрининга и профилактики опухолей у носителей мутаций и др.
Материалом для анализа является кровь. Для генетических исследований используют пробирки с ЭДТА (фиолетовая крышка). Сдать кровь можно в лаборатории НМИЦ или привезти из любой другой лаборатории. Кровь хранится при комнатной температуре до 7 дней.
 |  |
Особая подготовка к исследованию не нужна, на результаты исследования не влияют приемы пищи, прием лекарств, введение контрастных веществ и пр.
Пересдавать анализ через некоторое время или после лечения не потребуется. Наследственная мутация не может исчезнуть или появиться в течение жизни или после полученного лечения.
Для носителей патогенных мутаций разработан комплекс мероприятий по ранней диагностике, профилактике и терапии новообразований молочной железы и рака яичников. Если среди здоровых женщин своевременно выявить тех, у кого имеется генный дефект, есть возможность диагностировать развитие заболевания на ранних стадиях.
Исследователями были выявлены особенности лекарственной чувствительности BRCA-ассоциированных опухолей. Они хорошо реагируют на некоторые цитостатические препараты, и лечение может быть весьма успешным.
Для здоровых носителей BRCA-мутаций рекомендовано:
- Ежемесячное самообследование с 18 лет
- Клиническое обследование молочных желез (маммография или магнитно-резонансная томография) с 25 лет.
- Мужчинам-носителям мутации в генах BRCA1/2 рекомендовано проведение ежегодного клинического обследования грудных желез начиная с 35-летнего возраста. С 40 лет целесообразно выполнение скринингового обследования предстательной железы.
- Проведение дерматологического и офтальмологического осмотров c целью ранней диагностики меланомы.
Часто у носителей мутаций BRCA1/BRCA2 возникает вопрос – всем ли детям она передалась и какие генетические причины появления наследственной формы РМЖ? Шансы передать повреждённый ген потомству составляют 50%.
Заболевание одинаково наследуется, как мальчиками, так и девочками. Ген, связанный с развитием рака молочной железы и рака яичников, расположен не на половых хромосомах, поэтому вероятность носительства мутации не зависит от пола ребенка.
Если мутация в нескольких поколениях передавалась через мужчин, очень сложно проводить анализ родословных, так как мужчины довольно редко болеют РМЖ даже при наличии генного дефекта.
Например: носителями были дедушка и отец пациентки, и у них заболевание не проявилось. На вопрос, были ли случаи онкологических заболеваний в семье, такая пациентка ответит отрицательно. При отсутствии других клинических признаков наследственных опухолей (ранний возраст/множественность опухолей), наследственная составляющая заболевания может быть не учтена.
При обнаружении мутации BRCA1 или BRCA2 всем кровным родственникам рекомендуется также пройти тестирование.
Для многих этнических групп характерен свой набор частых мутаций. Национальные корни обследуемого необходимо учитывать при выборе глубины исследования.
Учеными было доказано, что для некоторых национальностей характерен ограниченный спектр значимых мутаций (т.н. «эффект основателя»). Так в популяции российских пациентов славянского происхождения до 90% обнаруживаемых патогенных вариантов BRCA1 представлены всего тремя мутациями: 5382insC, 4153delA, 185delAG. Этот факт позволяет значительно ускорить генетическое тестирование пациентов с признаками наследственного РМЖ/РЯ.
И, в заключение, наглядная инфографика «Синдром наследственного рака молочной железы и яичников». Автор — Кулигина Екатерина Шотовна, к.б.н., старший научный сотрудник Научной лаборатории молекулярной онкологии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России.
Авторская публикация:
АЛЕКСАХИНА СВЕТЛАНА НИКОЛАЕВНА,
лаборант-исследователь научной лаборатории молекулярной онкологии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России
источник
Наследственный рак молочной железы – онкологическое заболевание, обусловленное генетической мутацией и проявляющееся повышенным риском развития злокачественных опухолей молочной железы у кровных родственников. Отличается от спорадических неоплазий более ранним началом, большим количеством двухсторонних поражений и частыми сочетаниями с новообразованиями других органов. Диагностируется с учетом семейной истории, данных молекулярно-генетического анализа и инструментальных исследований. При наличии предрасположенности проводятся регулярные осмотры, по показаниям осуществляется профилактическая мастэктомия. Лечение – операции, химиотерапия, радиотерапия.
Наследственный рак молочной железы – заболевание, сопровождающееся повышением вероятности возникновения злокачественных новообразований молочной железы вследствие генетической мутации, передающейся из поколения в поколение. Является одной из наиболее распространенных наследственных форм рака. Составляет от 5 до 10% от общего количества неоплазий молочной железы. Характеризуется частым ранним началом (в возрасте до 50 лет). Распространенность двухсторонних поражений при разных мутациях колеблется от 5-20 до 60%.
При наследственном раке молочной железы существует высокая вероятность развития других опухолей, в том числе – рака яичников, эндометрия, толстого кишечника, желудка, поджелудочной железы и мочевого пузыря, а также меланомы кожи. При наличии одной близкой родственницы, страдавшей данным заболеванием, риск неоплазии увеличивается в два раза, при двух случаях рака молочной железы в семье – в пять раз. Вероятность развития новообразования еще больше возрастает, если у одной или более родственницы симптомы болезни появились в возрасте младше 50 лет. Лечение проводят специалисты в сфере онкологии и маммологии.
Специалистам известен целый ряд генетических мутаций, увеличивающих вероятность возникновения рака молочной железы. В литературе чаще всего упоминаются мутации генов-супрессоров BRCA1 и BRCA2. Связь этих генов с опухолями данного органа была достоверно установлена в 1994 году. Проведенные исследования позволили повысить уровень ранней диагностики наследственного рака молочной железы и стали основой для последующих изысканий в этой области. В последующем ученым удалось обнаружить, что перечисленные гены выявляются всего у 20-30% больных с семейными случаями рака молочной железы и рака яичников.
У остальных пациенток заболевание провоцируется другими мутациями, при этом в разных регионах планеты преобладают различные генетические аномалии. Наряду с повышенной вероятностью развития наследственного рака молочной железы дефектные гены могут увеличивать риск возникновения других злокачественных новообразований, чаще всего – уже упомянутого выше рака яичников. Несколько реже у пациенток возникают опухоли эндометрия, еще реже – неоплазии органов, не являющихся частью женской репродуктивной системы.
Существует ряд факторов риска, провоцирующих наследственный рак молочной железы у носительниц дефектного гена. В числе таких факторов – раннее менархе (частое явление при данной патологии), позднее начало климакса, отсутствие беременностей и родов, длительный прием гормональных препаратов, сахарный диабет, ожирение, гипертоническая болезнь, курение, злоупотребление алкоголем, наличие доброкачественных пролиферативных изменений ткани молочной железы и некоторых заболеваний женских половых органов.
На ранних стадиях наследственный рак молочной железы протекает бессимптомно. Иногда первыми признаками становятся болезненность в молочных железах (при наличии мастопатии) и интенсивные боли во время менструаций. Как правило, опухоль обнаруживают до возникновения развернутой клинической картины. Возможно как самостоятельное выявление узла (случайное или в процессе самоосмотра), так и возникновение подозрений на онкологическое заболевание при проведении очередного обследования.
При прогрессировании наследственного рака молочной железы появляются выделения из соска. Увеличиваются подмышечные лимфоузлы на стороне поражения. Кожа над опухолью становится морщинистой, выявляются умбиликация и положительный «симптом площадки». В последующем наблюдаются прогрессирующая деформация органа и симптом «лимонной корки». Возможно изъязвление. На поздних стадиях наследственного рака молочной железы к проявлениям первичной неоплазии присоединяются нарушения функций различных органов, обусловленные отдаленным метастазированием, и общие симптомы онкологического заболевания: расстройства аппетита, потеря веса, гипертермия.
Отмечаются различия в течении наследственного рака молочной железы, вызываемого разными генетическими мутациями. Новообразования, выявляемые у женщин-носительниц гена BRCA1, характеризуются высокой степенью злокачественности. Рак, ассоциированный с мутациями BRCA2, протекает более благоприятно по сравнению со спорадическими случаями заболевания. Отличительной особенностью всех форм наследственного рака молочной железы является высокая вероятность возникновения контрлатеральных поражений и рецидивов опухоли в той же молочной железе после проведения органосохраняющих операций. Для сравнения: средняя частота местных рецидивных неоплазий при спорадическом раке составляет 1-1,5% в течение года. При наследственном раке молочной железы контрлатеральные новообразования выявляются у 42%, ипсилатеральные – у 49% больных.
Диагноз устанавливается с учетом семейного анамнеза, результатов молекулярно-генетических исследований и данных дополнительного обследования. Генетический анализ выполняют после выявления семейно-анамнестических признаков наследственного рака молочной железы (наличия заболевания у близких родственников, раннего начала, высокой частоты двухсторонних поражений). При положительном результате анализа регулярно назначают маммографию. При образовании узла осуществляют УЗИ молочной железы, дуктографию, МРТ и другие диагностические процедуры. При подозрении на наличие отдаленных метастазов проводят рентгенографию грудной клетки, сцинтиграфию всего скелета, УЗИ печени, МРТ головного мозга и другие исследования.
Традиционно при наследственном раке молочной железы применяли стандартные схемы, составленные с учетом более высокой вероятности рецидивирования. Однако в последние годы в литературе все чаще встречаются указания на необходимость использования специальных лечебных программ, составленных с учетом чувствительности наследственного рака молочной железы, ассоциированного с различными генетическими аномалиями. Так, пациенткам с дефектом BRCA1 из-за низкой эффективности не рекомендуют назначать средства из группы таксанов. При наследственном раке молочной железы с мутацией BRCA2 успешно применяют цисплатин – препарат, не входящий в стандартную схему лечения рака молочной железы, но успешно используемый при лечении опухолей других локализаций. Для снижения частоты рецидивов даже на начальных стадиях выполняют радикальную мастэктомию, а не органосохраняющие операции.
Меры по предотвращению и своевременному выявлению наследственного рака молочной железы включают в себя отказ от вредных привычек, регулярные самоосмотры и осмотры специалиста. Основной инструментальной методикой, используемой при проведении профилактических обследований, является маммография, однако в последние годы при наличии возможностей ее все чаще заменяют ЯМР, исключающим облучение пациентки. При высоком риске развития наследственного рака молочной железы (более 25%) осуществляют профилактическую двухстороннюю мастэктомию, иногда – в сочетании с оофорэктомией.
источник
Заболеваемость
Частота наследственной предрасположенности к раку молочной железы составляет около 25% всех случаев рака молочной железы. Приблизительно 5-10% случаев рака молочной железы и яичников вызваны мутациями генов BRCA1, BRCA2, CHEK2, TP53 и PTEN. Гены BRCA1 и BRCA2 высоко чувствительны при раке молочной железы, в то время как мутации в CHEK2, ATM, BRIP1 и PALB2 характерны для промежуточного риска возникновения рака молочной железы. Объединенные исследования идентифицировали другие общие варианты, связанные с низким риском возникновения рака молочной железы. Тем не менее, более 70% генетической предрасположенности к раку молочной железы остаются необъяснимыми.
Распространенность носителей мутации гена BRCA, в общем, по популяции составляет от 1/800 до 1/1000. Это обуславливает повышение риска развития рака молочной железы на 15%-20%. Распространенность мутаций генов BRCA1 или BRCA2 значительно различается у этнических групп в географических регионах. Специфические мутации и рецидивы мутаций в зависимости от популяции были описаны в Исландии, Нидерландах, Швеции, Норвегии, Германии, Франции, Испании, Канаде, странах Центральной и Восточной Европы и среди потомков евреев, выходцев из Германии.
Частота мутаций BRCA1 и BRCA2 у больных раком молочной железы и яичников, изначально не дифференцированных по признаку наследственности либо возраста, в общей массе мала: 25 лет, после получения генетической консультации и информированного согласия. Пациентов с выявленными генетическими мутациями следует поддерживать в вопросах получения генетической консультации для близких членов семьи.
Большинство клинически опасных мутаций — это мутации, связанные с усечением белка, малое количество это бессмысленные мутации. Некоторые мутации определяются технически, но прямое ДНК секвенирование «золотой» стандарт. Геномный ДНК, извлеченный из крови используется как трафарет, кодирующий экзоны с фланкирующим интронным секвенированием. В дополнении у 2-12% семей с высоким риском могут наблюдаться большие геномные изменения, рекомендуются специальные методы для обнаружения дупликаций или делеций одного или более экзонов такие как мультиплексная ПЦР [III, B].
Снижение рисков: нехирургические превентивные меры
Наблюдение с точки зрения возникновения рака груди у носителей BRCA включает ежемесячные самопроверки, клиническое обследование груди раз или два в год, а также раз в год маммографию и магнитно-резонансную томографию (МРТ) молочной железы, начиная с 25-30 лет [IIa, B]. Пока еще нет доступных данных, чтобы определить, что более эффективно в молодом возрасте – поочередно маммография и МРТ каждые 6 месяцев либо оба обследования раз в год, учитывая высокую степень появления рака в промежутках между обследованиями.
Профилактическая химиотерапия
Адъювантный тамоксифен сокращает риск контралатерального рака груди у носителей мутаций гена BRCA [III, B], тогда как преимущества тамоксифена для предотвращения первичного рака молочной железы не были доказаны [Ib, A].
Снижение рисков: профилактические хирургические методы
Профилактическая двусторонняя мастэктомия — наиболее эффективная из известных на сегодня стратегий по сокращению риска развития рака груди у носителей мутации гена [III, B], хотя не отмечены преимущества в выживании, и многие женщины не считают эту стратегию приемлемой по косметическим соображениям. Контралатеральная профилактическая мастэктомия — вариант к рассмотрению для носителей мутации BRCA с раком груди в раннем возрасте и односторонней мастэктомией [IV, C].
Типы профилактической мастэктомии могут быть от тотальной мастэктомии до кожесохраняющей и сосковосохраняющей мастэктомии. Различные варианты реконструкции молочной железы должны быть обсуждены с пациентом и включая преимущество и риски для каждого.
На сегодняшний день недостаточно доказательств для рутинного выполнения биопсии сторожевого лимфатического узла у пациентов, подвергшихся профилактической мастэктомии.
Профилактическая двусторонняя сальпингоовариэктомия
Операция связана со снижением риска рака молочной железы у носителей мутации гена BRCA в пременопаузе, риска снижения рецидива ипсилатерального рака молочной железы после органосохранной операции и лучевой терапии, риска снижения рака яичников и гинекологических опухолей, а также имеются доказательства снижения общей смертности.[III, B]. Двусторонняя сальпингоовариэктомия рекомендована после 35 лет и в тех случаях, когда беременность больше не планируется [IV, C].
Кратковременная гормонозаместительная терапия после двусторонней сальпингоовариэктомии, по-видимому, не снижает общих преимуществ данной стратегии для уменьшения риска заболевания раком молочной железы [III, B].
Модификаторы риска
Риск BRCA-ассоциированного рака молочной железы может быть изменен внешними факторами. Гормональные и репродуктивные факторы, такие как беременность (количество беременностей и возраст в первую беременность), грудное вскармливание и оральные противозачаточные средства связаны с риском модификации у носителей мутации BRCA. Количество родов в анамнезе, кажется, снижает риск развития рака молочной железы у женщин с мутациями BRCA в общей популяции. [III, B].
Органосохранная операция и лучевая терапия у носителей BRCA мутаций, которые подверглись профилактической овариэктомии, ассоциирована с подобной формой развития рецидивного рака молочной железы по сравнению с контролем в течение 10 лет. Риск развития контралатерального рака молочной железы у носителей BRCA выше по сравнению со спорадическим контролем, независимо от гормонального вмешательства.
Решение о хирургическом лечении рака молочной железы у носителей мутации BRCA должно основываться на тех же параметрах, как и при спорадических случаях диагностики рака, при этом принимая во внимание более высокую степень риска двустороннего рака молочной железы, и ипсилатерального рецидива если за органосохранным оперативным лечением следует лучевая терапия без выполнения овариэктомии [III, B].
Системное лечение
Согласно последним данным, общий прогноз рака молочной железы у носителей BRCA мутаций такой же, как и при спорадическом раке молочной железы, а отсутствие мутации BRCA1/2, считается прогнозирующим фактором химиочувствительности опухоли [III, B].
Продолжается II фаза рандомизированного клинического исследования по изучению чувствительности к платино-содержащей химиотерапии при BRCA ассоциированных метастатических опухолях по сравнению с таксан-содержащими режимами.
Ингибиторы PARP используются как единственные терапевтические агенты для пациентов с BRCA ассоциированным раком молочной железы и яичников. Эти препараты ингибируют путь репарации однонитевого разрыва ДНК и приводят к апоптозу в BRCA дефицитных опухолевых клетках, которые уже имеют дефицит в гомологичной рекомбинантной репарации. Некоторые клинические исследования II фазы изучают недостаток специфической репарации ДНК в BRCA ассоциированных опухолях с использованием ингибиторов PARP при метастатическом процессе.
Два клинических исследования II фазы с применением орального ингибитора PARP — олапариба при местно распространенном раке молочной железы и раке яичников с BRCA мутацией недавно показали поддерживающий клинический эффект при применении 400мг препарата непрерывно (процент ответивших: 41% и 33%, и безрецидивная выживаемость составила 5.7 и 5.8 месяцев, соответственно).
До сих пор не имеется окончательных выводов о лучших режимах химиотерапии для пациентов с BRCA ассоциированным раком молочной железы [III, B]. В настоящее время при выборе адъювантного лечения для больных раком молочной железы с наличием BRCA мутации должны использоваться стандартные прогностические факторы.
источник
Главный спонсор конкурса — дальновидная компания Генотек.
Конкурс поддержан ОАО «РВК».
Эта работа представлена на конкурс научно-популярных статей «био/мол/текст»-2014 в номинации «Лучший обзор».
Спонсором номинации «Биоинформатика» является Институт биоинформатики. Спонсором приза зрительских симпатий выступила фирма Helicon. Свой приз также вручает Фонд поддержки передовых биотехнологий.
«Решение сделать мастэктомию далось нелегко. Но я счастлива. Теперь риск рака молочной железы у меня ниже 5%», — сказала Анжелина Джоли, сообщив об уже проведенной подкожной мастэктомии с одновременным протезированием. На радикальную профилактику РМЖ актриса, активный общественный деятель и мать шестерых детей согласилась, узнав о мутации в гене BRCA1, из-за которой риск возникновения РМЖ врачи оценили почти в 90% (рис. 1).
Профилактическая мастэктомия — один из наиболее эффективных и дискуссионных способов предупреждения рака груди. Хотя распространенность наследственного рака невысока от всех случаев РМЖ), шанс заболеть у женщин-носительниц предполагаемых мутаций повышается — вплоть до почти 100% вероятности в некоторых случаях. Роковые цифры рассчитывают для каждой пациентки индивидуально.
И если с помощью профилактической мастэктомии риск наследственного РМЖ удается снизить на 95%, это является значимым аргументом в пользу операции. Хотя достоверно оценить пользу для конкретной пациентки очень сложно, в масштабе всего мира ученые оценивают превентивную мастэктомию положительно. К тому же женщинам сейчас можно меньше волноваться из-за эстетической стороны вопроса: реконструктивные операции стали широко доступны. Импланты вставляют незамедлительно после удаления молочной железы — это так называемая подкожная мастэктомия с одновременным протезированием. Однако возникает и новая проблема: у небольшой части женщин, вместо серьезного взвешивания «за» и «против» операции, на первый план выходит соблазн подправить форму/размер груди даже при относительно маленьком риске развития рака.
Рисунок 1. Анджелина Джоли на премьере фильма «Малефисента» (2014).
Число женщин, выбирающих превентивную мастэктомию, увеличивается с каждым годом. В Англии, по данным NHS (национальной системы здравоохранения), операцию на здоровых железах в 2002 году провела 71 пациентка, а в 2011 — уже 255 [4].
Частота подобной операции больше всего растет в США: как сообщил Доктор Келли Хант на ежегодной конференции американского общества клинической онкологии (ASCO), в 2010 году в Anderson Cancer Center (Хьюстон, США) здоровые железы удалили 8% пациенток, в 2011 году — 12,6%, в 2012 — уже 14,1% [5]. Что же это: массовая истерия или разумный выход из положения?
Первое зафиксированное хирургическое вмешательство при РМЖ связано, как часто бывает, с древними греками: врач Леонид советовал выжигать грудь раскаленной кочергой до грудной клетки. Практика «постоперационного» ухода за пережившей это пациенткой началась еще на сотню лет позже. В эпоху Ренессанса всё, что могли сделать хирурги, — это отрезать грудь как можно скорее и, желательно, неожиданнее. «По факту, хирурги появлялись в доме женщины без предупреждения», — пишет Кристина Ларонга в историческом обзоре «The changing face of mastectomy: an oncologic and cosmetic perspective». — «Несколько мужчин, сопровождавших хирурга, держали женщину на ее же кухонном столе, позволяя доктору выполнить необходимую процедуру. » [3].
Первая профилактическая мастэктомия была проведена еще в 1917 году, и ее необходимость обосновывали парадоксально: «страх получить увечье заставляет женщину избегать как диагностики, так и лечения, позволяя заболеванию прогрессировать. » [1]. Едва ли не насильственную превентивную мастэктомию можно объяснить, наверное, отеческой заботой, говорит не без сарказма Франсуа Айзингер из французского института Паоли-Кальметте в этико-историческом обзоре по РМЖ [2].
В наше время уровень безопасности и качество помощи при мастэктомии несоизмеримо возросли, и сейчас женщины нередко сами настаивают на операции, несмотря на то, что заболевание должно проявиться только через десятилетия. Цель профилактической (превентивной) мастэктомии — это снижение риска РМЖ, то есть именно заболевания, а не его исхода. Айзингер пишет, что при выборе превентивной мастэктомии обеспокоенность женщин по поводу лучевой и химиотерапии идет не на последнем месте. «Я не боюсь второго рака, но я не хочу заново проходить химиотерапию», — так пациентки с мутациями в BRCA1 объясняют свой интерес к проведению контралатеральной мастэктомии при локализации опухоли в одной груди.
Развитие наследственного рака напрямую связано с двумя процессами — насколько оперативно клетка замечает повреждение генома и как она его чинит. На настоящий момент «опасных» генов уже выделено более 40, а мутации в них обуславливают около 14% заболеваний РМЖ. На BRCA1 и BRCA2, например, приходится 2,5% всех случаев рака груди. Помимо BRCA, среди так называемых генов восприимчивости к РМЖ с высокой пенетрантностью — то есть, с наибольшими шансами развития опухоли среди носителей мутации — есть еще p53, PTEN, STK11/LKB1 и CDH1. К умеренно-пенетрантным, то есть связанным с меньшим риском возникновения РМЖ, относятся, например, ATM, CHECK2, BRIP1 и PALB2. Около 70% случаев наследственного РМЖ соотносят с аллелями низкопенетрантных генов или с неизвестными генетическими факторами. Граница разделения пока не очень четкая, хотя все-таки считается, что мутации в высокопенетрантных генах увеличивают риск РМЖ в в низкопенетрантных генах — максимум в 1,5 раза [8].
Рисунок 2. Генетическая структура рака молочной железы. Слева: Генетическая предрасположенность к развитию рака груди составляет около от всех случаев РМЖ, причем высокопенетрантные гены ответственны примерно за четверть опухолей, передающихся по наследству [6]. Справа: Соотношение основных генов, мутации в которых задействованы в развитии наследственного РМЖ: среди известных генов BRCA1 и 2 занимают лидирующую позицию [7].
Еще в начале годов BRCA1 и BRCA2 были идентифицированы как гены предрасположенности к раку молочной железы и раку яичников. Они находятся в длинных плечах и хромосом и имеют 24 и 27 экзонов соответственно, причем мутации чаще всего встречаются в самом крупном — одиннадцатом экзоне. Ортологи BRCA1 и BRCA2 определены и у других млекопитающих; всего в генах BRCA зарегистрировано свыше 2000 (!) различных мутаций, среди которых есть и делеции, и вставки, и замена одиночных нуклеотидов.
Ген BRCA1 кодирует ядерный белок, который участвует в восстановлении двухнитевых разрывов ДНК (double-strand breaks, DSB), транскрипции, регуляции гомологичной рекомбинации (процесса обмена двух одинаковых или идентичных молекул ДНК нуклеотидными последовательностями, чаще всего именно при DSB), контроле митотических чекпойнтов (система, следящая за состоянием клетки, которая может «запретить» ее дальнейшее деление, если что-то идет не так — например, при вероятности ракового перерождения; если же этот контроль ослабевает или выключается, то клетка с поломкой продолжает делиться, и через какое-то количество делений получается опухоль). Совместно с другими супрессорами опухолей, сенсорами повреждения ДНК и прочими молекулами он образует сложный комплекс из множества субъединиц — BRCA1-associated genome surveillance complex, контролирующий стабильность генома. Регуляция транскрипции происходит через взаимодействие домена BRCT с гистондеацетилазами — белками, которые с помощью удаления ацетильных групп с гистонов увеличивают плотность упаковки ДНК и тем самым снижают скорость транскрипции генов.
Помимо рака молочной железы, мутации в гене BRCA1 проявляются при раке яичников, причем оба типа опухолей развиваются в более раннем возрасте, чем при ненаследственном РМЖ. BRCA1-ассоциированные опухоли в целом связаны с неблагоприятным прогнозом для пациентки, поскольку чаще всего относятся к трижды негативному РМЖ. Этот подтип назван так из-за отсутствия в клетках опухоли экспрессии сразу трёх генов — HER2, рецепторов эстрогенов и прогестерона, поэтому и лечение, основанное на взаимодействии лекарств с этими рецепторами, невозможно.
Ген BRCA2 также вовлечен в процессы репарации ДНК и поддержание стабильности генома, — отчасти вместе с комплексом BRCA1, отчасти через взаимодействие с другими молекулами (например, белком RAD51). «Отличительными чертами мутаций BRCA2 являются более частое возникновение рака молочной железы у мужчин и больший риск развития молочно-яичникового синдрома», — пишут Е.М. Бит-Сава и М.Б. Белогурова в обзорной статье по наследственному раку молочной железы [13].
Наиболее распространены мутации в BRCA1/2 у евреев Ашкенази. Мутации, характерные для определенных сообществ и географических групп, описаны также и для жителей нашей страны. Так, в России мутации BRCA1 представлены в основном пятью вариациями, 80% из которых — 5382insC. Мутации генов BRCA1 и BRCA2 приводят к хромосомной нестабильности и злокачественной трансформации клеток молочной железы, яичников и других органов. Кумулятивный риск рака молочной железы и яичников у всех женщин с мутацией BRCA1/BRCA2 на протяжении всей жизни оценивается как минимум в (средний суммарный риск — 65% для BRCA1 и 45% для BRCA2). Однако, обращают внимание ученые, едва ли не большинство случаев семейного РМЖ и рака яичников невозможно объяснить уже изученными мутациями, поэтому биологи изучают возможные вариации в других генах, контролирующих клеточный цикл.
Один из наиболее известных генов, на активность которого влияют белки BRCA1, — это специфический регулятор транскрипции TP53 (tumor protein 53 из 17p13.1). Им кодируется «страж генома» — белок p53, не дающий сосудам прорастать в «горячую точку» — опухоль — и участвующий в процессах апоптоза и репарации ДНК. Количество различных мутаций оценивается примерно в полторы тысячи; влияние этого гена на развитие РМЖ отмечено в случаев. Например, мутации в этом гене вызывают синдром Ли-Фраумени — довольно редкое заболевание с высокой ранней смертностью, характеризующееся возникновением множественных опухолей.
PTEN (phosphatase and tensin homologue) кодирует фермент, среди субстратов которого — фосфатидилинозитол-3-фосфаты, важнейшие передатчики сигнала по пути PI3K/AKT/mTOR, который вовлечён в развитие опухоли. После «общения» с ферментом белки теряют свою активность (за счет чего и осуществляется антиопухолевое действие), поэтому PTEN называют негативным регулятором этого сигнального пути. При появлении в гене мутаций риск развития новообразований повышается — например, риск РМЖ увеличивается на 4%. И именно этому гену приписывают «заслугу» в развитии болезни Коудена (синдром множественных доброкачественных узловых образований — гамартом).
CDH1 кодирует Е-кадгерин — молекулу, обеспечивающую межклеточную адгезию, т.е. скрепление клеток между собой. Ученые используют Е-кадгерин и эстрогеновый рецептор (ER, рецептор основной группы «женских» гормонов) в клинической практике как первичные маркеры одного из типов РМЖ — люминального эпителиального рака. У женщин с мутацией в CDH1 риск развития РМЖ повышен на а пониженная экспрессия Е-кадгерина связана с большим количеством метастазов и худшим прогнозом. Это в общем-то предсказуемо — чем хуже соединены клетки друг с другом, тем легче они распространяются по организму. Зародышевые мутации CDH1 также связывают с развитием диффузной желудочной карциномы и раком прямой кишки.
К активно изучаемым генам с высокой пенетрантностью относятся и STK11/LKB1 (он кодирует белок, который участвует в регуляции клеточного цикла, поддержании полярности клеток — что особенно важно при метастазировании — и может менять активность других белков), PALB2 (образует мостик-связку между белками BRCA1 и BRCA2, и, соответственно, помогает синхронизировать их работу при репарации ДНК), комплекс MRE11A/RAD50/NBN (благодаря им, клетка «узнает» о разрывах хромосом и активирует в ответ на это «спасательную бригаду» других белков).
Большинство умеренно- и низкопенетрантных генов напрямую взаимодействует с BRCA1 (например, BARD1, ABRAXAS, BRIP1, BABAM1), следовательно, их поломки мешают ему нормально выполнять свою работу.
Ген CHEK2 кодирует белок под названием «чекпоинт-киназа 2», который может взаимодействовать с p53 и BRCA1. CHEK2 не дает клетке делиться дальше, если ее геном поврежден, — клеточный цикл останавливается на стадии G1.
Белок, кодируемый геном ATM, выполняет множество функций, связанных с ответом на повреждение и с репарацией ДНК, в том числе в сигнальных путях, включающих TP53, BRCA1 и CHEK2.
RAD51 и его паралоги (т.е. гены, появившиеся в результате дупликаций RAD51 внутри генома) — это ключевые медиаторы гомологической рекомбинации. Самые важные с «онкологической» точки зрения — это RAD51C и RAD51D, которые взаимодействуют с BRCA2.
Рисунок 3. Белковый комплекс репарации ДНК. На заключительном этапе — гомологической рекомбинации — требуются Rad51 и RAD51C и их взаимодействие с BRCA1 и BRCA2. RAD51C также активирует CHEK2. Окраска белков соотносится в мутациями в соответствующих генах, отвечающих за развитие заболевания: анемия Фанкони (красный), детские солидные опухоли (зеленый), РМЖ (темно-синий), рак яичников (светло-голубой). Ub — убиквитин [11, 12].
Поскольку до 90% смертей от рака вызваны не первичной опухолью, а ее метастазами, то наиболее интересная тема научной дискуссии — это изучение активности генов в метастазах. Пока корреляция между наследственными факторами, агрессивностью опухоли и ее способностью к метастазированию не подтверждена: исследований конкретно этой связи практически нет, но это не значит, что связь отсутствует. К примеру, в некоторых работах установлено, что риск метастазирования увеличивается при наличии, например, полиморфизмов в генах Rrp1b и SIPA1, а также и гомо- или гетерозиготности по ним [15].
Остаются невыясненными многие факторы, приводящие к «расселению» рака, и связанные с ними сигнальные каскады. Сейчас существуют несколько теоретических моделей — например, модель Ноувелла (Nowell) и модель Вейсса (Weiss); также изучается роль стволовых клеток. Кажется невероятным, но, всего лишь посмотрев на геном опухолевой клетки, возможно предсказать ее склонность к метастазированию и локализацию будущих метастазов. К примеру, если раковые клетки гиперэкспрессируют один набор генов (CXCR4, PLHLP, IL11, MMP1 и OPN), то они обладают способностью образовывать метастазы в костной ткани, если другой (COX, EREG, ANGPTL4) — то в легких, а если третий (ST6GALNAC5, COX2, HBEGF, ANGPTL4) — то в нервной системе [16]. Если не знать результатов изучения генной экспрессии, то можно подумать, что ученые изобрели магический шар с провидческой функцией.
Изучение метастатических ниш в будущем может указать не только на орган, но и на месторасположение будущего метастаза в этом органе, уверены исследователи.
«. Ка-кой там дурак любит за характер. . Кому нужна одногрудая?! . Да как же я на пляж пойду?!» — так А. Солженицын в романе «Раковый корпус» описывает переживания Аси, у которой врачи обнаружили рак груди. Действительно, несмотря на возможности современной реконструктивной хирургии, утрату женственности, связанную с мастэктомией, врачи и сейчас относят едва ли не к основным психологическим проблемам пациентки. Здоровые женщины, у которых нашли наследственные мутации, находятся под дамокловым мечом психологического и эмоционального стресса — поддержка необходима не только им, но и их родственникам. «Я не хочу делать ничего кардинального с моим телом», «Я хочу завести детей, двух или трех подряд, и потом удалю это все к черту», «Вы чувствуете себя так, будто только что диагностирован рак, хотя этого и не было», — вот как комментируют женщины результаты генетического тестирования.
Превентивный подход предусматривает несколько альтернатив [18]:
- самостоятельное обнаружение уже появившегося рака на ранней стадии (регулярные маммографические и МРТ обследования, самообследование груди на предмет опухоли);
- двухсторонняя радикальная мастэктомия;
- профилактическая овариэктомия / сальпинго-овариэктомия — удаление яичников/яичников и матки;
- химиопрофилактика (пока что все еще находится в процессе разработки и изучения).
Значимо выигрывают, к сожалению, только те, кто прошел через удаление и молочных желез, и яичников. Ученые считают, что если психологический гнет для женщины слишком силен, у нее уже есть дети и ее не устраивает длительный прием препаратов, то радикальные операции могут быть оптимальным решением — ведь после них пациентка может вести более-менее нормальную жизнь.
Например, профилактическая сальпинго-овариэктомия в зависимости от возраста пациентки может снизить вероятность возникновения рака от 60% до 90%: на рака яичников и фаллопиевых труб и примерно на 50% — риск РМЖ, если ее провели до менопаузы [20]. Однако принимая во внимание предпочтения и качество жизни женщин, удаление яичников рекомендуют делать лишь после 40 лет, и если угроза жизни действительно высока.
National Cancer Institute советует лекарственную терапию женщинам с «промежуточными» рисками; все еще не критические, но высокие по сравнению с общей популяцией. Правда, для пациенток именно с мутациями в генах BRCA1/2 достоверных данных на этот счет еще не получено [21].
Список генов, связанных с развитием опухоли и метастазированием, значительно расширен. Найдены новые взаимодействия белков, уточнены сигнальные пути и механизмы защиты нормального функционирования ДНК, внесены свежие данные по возникновению ракового перерождения. Новые технологии секвенирования помогут сделать еще не одно открытие и создать новые пути применение генетики для продления и спасения жизней.
«Ищите информацию и медицинских экспертов», — именно так закончила свое публичное выступление Джоли, которая сейчас, по заявлениям в прессе, готовится к овариэктомии. — «В жизни много препятствий. Но нас не должны пугать те, в которых мы можем что-то контролировать».
Не все оценивают действия Джоли позитивно: есть мнение, что в ее случае мастэктомия и публичные выступления — это пиар. Не давая оценку действиям Джоли, ученые и врачи констатируют: уровень знаний о наследственном РМЖ необходимо поднимать, а хороший шанс сделать это не был использован должным образом. «Из 2500 американцев более 75% знают об истории Джоли», — пишут исследователи в Genetics in Medicine [22]. — «Но менее 10% опрошенных могут ответить на вопросы о наследственном РМЖ и генетических рисках».
источник
Анджелина Джоли согласилась пройти двойную мастэктомию в качестве профилактической меры
Анджелина Джоли недавно сообщила о своем решении пройти двойную мастэктомию, чтобы избежать рака груди. Она узнала о том, что имеет наследственную мутацию гена, связанного с раком груди и яичников. В то время как женщины с геном восприимчивости к раку молочной железы (BRCA) имеют на 45-65% повышенный риск развития рака молочной железы, только около 2% диагностированных случаев рака молочной железы обусловлены дефектами гена BRCA.
Почти весь геном человека защищен патентами. Это создало монополии, которые препятствуют научно-техническому прогрессу, а также делает связанную с геном медицину неоправданно дорогой. Важно понимать, что несмотря на то, что вы можете быть носителем дефектного гена, это не означает, что генетическая черта будет выражена у вас. Есть много альтернатив, позволяющих снизить риск рака молочной железы.
Все происходящее похоже на дурной сон. Новейшей и самой лучшей «профилактической» стратегией в отношении генетически предрасположенных к раку молочной железы женщин является ампутация.
Парадоксально, что Анджелина Джоли согласилась пройти двойную мастэктомию в качестве профилактической меры. Такое ее личное решение может оказать огромные последствия для населения.
Мать Анджелины Джоли умерла от рака яичников в возрасте 56 лет. У Джоли был выявлен наследственный ген, связанный с раком молочной железы и яичников. Врачи выявили у нее 87% риск развития рака молочной железы и 50% риск развития рака яичников. На самом деле риск рака отличается у каждой женщины. Лишь небольшая часть случаев рака молочной железы возникает в результате наследственной мутации гена. У лиц с дефектным геном BRCA1 обычно определяют 65% риск рака молочной железы. По оценкам врачей, после мастэктомии риск рака молочной железы снижается до 5%. Непостижимо, как любой исследователь может давать такие точные прогнозы будущего риска рака на основе генетических данных. Единственное объяснение заключается в полном неведении об науке эпигенетике, которая изучает влияние разных факторов на экспрессию наших генов (См. статью: Метилирование – секрет биохимии здоровья).
Генетический тест проверяет наличие мутаций в генах BRCA1 и BRCA2 (The BRCA означает «ген предрасположенности к раку молочной железы») и стоит около 4000$. По иронии судьбы, если вы обнаружите, что являетесь носителем мутации гена BRCA, то стандартная рекомендация в США заключается в проведении маммографии и МРТ по крайней мере один раз в год. На самом деле, даже если у вас есть генетическая предрасположенность к раку молочной железы, было бы разумно максимально избегать ионизирующего излучения, но не наоборот!
Несколько европейских стран, включая Великобританию, Нидерланды и Испанию, уже изменили свои рекомендации скрининга для женщин с мутациями BRCA. Они рекомендуют таким женщинам проводить магнитно-резонансную томографию (которая не выделяет ионизирующего излучения), а маммографию – в возрасте до 30 лет. Исследования показали, что женщины с этими генетическими мутациями являются более чувствительными к радиации.
Например, опубликованные в British Medical Journal результаты исследований показали, что женщины с неисправными генами BRCA более склонны к развитию рака молочной железы, если они подвергаются воздействию рентгена грудной клетки в возрасте до 30 лет. Согласно Cancer Research UK: «Облучение в 20 лет повышает риск развития рака молочной железы на 43%. Любая экспозиция в возрасте до 20 лет повышает этот риск на 62%». Поэтому некоторые ученые настаивают на том, что странам, применяющим маммографию у женщин в возрасте до 30 лет, следует пересмотреть свои руководящие принципы. Снизить риск рака молочной железы можно, применяя магнитно-резонансную томографию.
В то время как у женщин с BRCA дефектом риск развития рака молочной железы повышен на 45-65%, только около 2% диагностированных случаев рака молочной железы обусловлено наличием дефектов в этом гене. Таким образом, этот генетический дефект не является основной причиной рака молочной железы. Очевидно, другие негенетические факторы играют гораздо более значимую роль в развитии рака молочной железы.
Таким образом, личная история Анджелины Джоли не имеет абсолютно никакого отношения к 99% всех женщин, потому что они просто не имеют BRCA1 или BRCA2 мутации. Большинство женщин не несут эту мутацию, а в большинстве случаев рак молочной железы носит спорадический характер.
Кроме того, важно понимать, что даже если вы являетесь носителем дефектного гена, это еще не означает, что искомый ген должен экспрессироваться (проявиться). Другими словами, наличие дефекта BRCA не является автоматическим смертным приговором. Вы можете снизить свой риск рака молочной, если измените свой образ жизни, который оказывает огромное влияние на вашу экспрессию генов.
С середины 1940 гг. геномика и патентование генов значительно выросли. В настоящее время почти 20% человеческого генома (около 4000 генов) защищены патентом США. Они включают в себя гены, связанные с болезнями, раком толстой кишки, болезнью Альцгеймера, астмой и т.д. Патент на BRCA1 и BRCA2 гены принадлежит исключительно компании Myriad Genetics.
После того, как была проведена мастэктомия, акции компании быстро взлетели на фондовых рынках. Джоли также удалила яичники, чтобы снизить риск рака яичников. Таким образом, она находится в состоянии «хирургической менопаузы», которая требует тщательного гормонального мониторинга.
Обман в сельском хозяйстве, пищевой, биотехнологической, химической и других видах промышленности является главной движущей силой в развитии большинства хронических заболеваний. По всей видимости, Анджелина Джоли стала жертвой сложных и умных методов, которые успешно поставили здравый смысл с ног на голову. Она научилась доверять и верить системе, которая создала это безумие. Не попадайтесь в сети самых прибыльных отраслей в мире. Только Myriad Genetics имеет ежегодный доход примерно полмиллиарда долларов. Диагностика на наличие дефектов в гене рака молочной железы составляет 85% от общего дохода компании, которая владеет патентом на BRCA.
По иронии судьбы, несмотря на то, что мы входим в век индивидуальной медицины, способность врачей на самом деле использовать такие достижения на благо своих пациентов в настоящее время глубоко ограничена. Ведь врач не может анализировать ДНК, не нарушая при этом патентных прав!
Модели эпителиальных клеток показали, что травма груди сама по себе может вызвать рак. Латентный период между травмой и раком обычно составляет около 5 лет. Таким образом, физическая травма может вызвать рак молочной железы.
Новое исследование показало, что малейшие царапины у мышей могут спровоцировать рост раковых клеток. Поэтому некоторые виды рака группируются вокруг ожогов, хирургических шрамов и других повреждений. Если у вас есть предрасположенность к раку, травма может повысить риск его развития. Эти данные свидетельствуют о том, что развитие рака возможно в оставшейся или окружающей ткани груди после радикальной операции (и даже после двойной мастэктомии!). Игольчатая биопсия также может стать причиной рака!
Эпигенетика доказывает, что ваш генетический код не может быть приговором, как считалось ранее. На самом деле есть возможность контролировать экспрессию генов. Гены экспрессируются или подавляются в зависимости от среды, в которой они оказались. То есть играет роль наличие или отсутствие соответствующих питательных веществ и токсинов. На наше здоровье даже влияют мысли и чувства, которые вызывают гормональные колебания в организме.
В научно-исследовательской работе под названием «Дело против тестирования BRCA1 и BRCA2», опубликованной в журнале «Хирургия» 30 июня 2011 года, четыре автора из отделения хирургии Калифорнийского университета объясняют то, что многие онкологи не хотят слышать:
«Получается, что, как и книга, ген может быть прочитан назад и вперед. Небольшие участки (или главы) в пределах большого гена могут «быть прочитаны» в одиночку. Трехмерной структурой ДНК управляет процесс метилирования, который вообще предотвращает от «чтения» многие главы. Кроме того, короткие сегменты РНК (22 пары оснований микро-РНК) могут вернуть цикл обратно, чтобы управлять транскрипцией ДНК. Таким образом, ДНК – это только отправная точка. Являются BRCA1 и BRCA2 уникальными? Или, как и у других генов, их экспрессия регулируется внутриклеточными отношениями (эпигенетическими и экологическими) индивидуального пациента?
BRCA1 и BRCA2 кодируются ядерными белками, которые также известны как супрессоры генов опухолей, способные ремонтировать поврежденную ДНК. Обе мутации увеличивают пожизненный риск рака молочной железы у женщин. У менее 5% женщин с диагнозом карцинома протоков или инвазивный рак протоков диагностируют гены BRCA».
В целом, авторы утверждают, что для скрининга и лечебных целей, генетическое тестирование BRCA1 и BRCA2 является лишь «дорогим способом определения», поскольку: 1) Последовательность пары оснований ДНК у всех людей идентичны на 99,6%; 2) Эпигенетические факторы существенно обрабатывают РНК и влияют на сообщения ДНК; 3) Есть тысячи вариантов последовательности генов BRCA1 и BRCA 2 генов; 4) Семейная история с генами BRCA1 и BRCA2.
Таким образом, важно понимать, что, хотя многие благонамеренные врачи и средства массовой информации будут стремиться убедить вас в ценности скрининга рака, это не в коей мере не приравнивается к профилактике рака. Хотя раннее обнаружение важно, очень популярные методы скрининга могут причинить больше вреда, чем пользы.
В крупнейшем обзоре, проведенным Американским институтом исследований рака, было показано, что около 40% случаев рака молочной железы в США можно было бы предотвратить, если бы люди изменили свой образ жизни . Если вы будете строго соблюдать приведенные ниже рекомендации, то сможете снизить свой риск рака молочной железы на 75%.
- Не употребляйте сахар, особенно фруктозу. Все формы сахара вредны для здоровья в целом и способствуют раку.
- Оптимизация витамина Д. Витамин Д влияет практически на каждую клетку организма человека и является одним из самых мощных истребителей рака. Витамин Д способен войти в раковые клетки и вызывает их апоптоз (гибель клеток). Если у вас рак, ваш уровень витамина Д должен быть между 70 и 100 нг/мл. Если вы принимаете перорально высокие дозы добавок витамина Д3, то должны увеличить употребление витамина K2.
- Оптимизация витамина А. Существует доказательство того, что витамин А играет роль в профилактике рака молочной железы. Лучше получать это вещество из богатых витамином А продуктов (яичные желтки, сырое масло, сырое цельное молоко, говядина или куриная печень).
- Лимфатический массаж груди повышает естественную способность вашего организма устранять раковые токсины.
- Не поджаривайте сильно мясо, потому что такой способ приготовления связан с повышенным риском рака молочной железы. Во время жарки мяса образуется очень вредный канцероген акриламид.
- Не употребляйте пресные соевые продукты. Неферментированная соя содержит много растительных эстрогенов, или фитоэстрогенов. В некоторых исследованиях показано, что соя работает совместно с эстрогеном человека, увеличивая пролиферацию клеток молочной железы, что повышает шансы на мутацию и образование раковых клеток.
- Постарайтесь улучшить чувствительность рецепторов к инсулину. Лучший способ сделать это – избегать сахара и зерновых продуктов, а также выполнять физические упражнения.
- Поддерживайте здоровую массу тела. Это произойдет естественным образом, если вы начнете правильно питаться и регулярно выполнять упражнения. Важно потерять лишний жир тела, поскольку он производит эстроген.
- Ежедневно пейте 0,5 л органического зеленого овощного сока.
- Употребляйте качественные животные омега-3 жиры (как масло криля). Дефицит омега-3 жиров является общим основополагающим фактором для рака.
- Куркумин – это активный ингредиент в куркуме, который в высоких концентрациях может быть очень полезной добавкой в лечении рака молочной железы. Эта добавка показала огромный терапевтический потенциал в профилактике метастазов рака молочной железы.
- Избегайте алкоголя или ограничьте количество алкогольных напитков до одного в день.
- Кормите ребенка грудью до шести месяцев. Исследования показывают, что грудное вскармливание может снизить риск рака молочной железы.
- Не носите бюстгальтеры на косточках. Существует много данных, что такие бюстгальтеры могут усилить риск развития рака молочной железы.
- Избегайте электромагнитных полей. Даже электрические одеяла могут увеличить риск развития рака.
- Избегайте синтетической гормональной терапии. Рак молочной железы является эстроген-связанным раком. Есть также риски для молодых женщин, применяющих пероральные контрацептивы. Противозачаточные таблетки, которые также состоят из синтетических гормонов, связаны с раком шейки матки и раком молочной железы.
- Избегайте BPA, фталатов и других ксеноэстрогенов. Эти эстрогеноподобные соединения связаны с повышенным риском рака молочной железы.
- Убедитесь, что в вашем организме нет дефицита йода. Существуют убедительные доказательства, связывающие дефицит йода с раком молочной железы.
Спросите себя, что вы будете делать, если узнаете, что являетесь носителем гена рака молочной железы. В идеале, такой результат теста должен стимулировать вас серьезно заняться профилактикой. Но даже если у вас нет мутации, факторы образа жизни по-прежнему определяют риск рака молочной железы. Помните, процент выявленных случаев рака молочной железы при наличии мутантного гена составляет менее 5%!
источник
Альтернативные названия: ген рака молочной железы, выявление мутации 5382insC.
Рак молочной железы по-прежнему остается самой частой формой злокачественных новообразований у женщин, частота встречаемости составляет 1 случай на каждые 9-13 женщин в возрасте 13-90 лет. Следует знать, что РМЖ встречается и у мужчин – примерно 1% всех пациентов с этой патологией составляют мужчины.
Исследование онкомаркеров, таких как СА-15-3, РЭА, HER2, СА27-29, позволяет выявить заболевание на ранней стадии. Однако существуют методы исследования, с помощью которых можно определить вероятность развития рака молочной железы у конкретного человека и его детей. Подобным методом является генетическое исследование гена рака молочной железы – BRCA1, в ходе которого выявляются мутации этого гена.
Материал для исследования: кровь из вены или соскоб буккального эпителия (с внутренней поверхности щеки).
Задача генетического исследования состоит в выявлении людей с высоким риском развития генетически детерминированного (предопределенного) рака. Это дает возможность предпринять усилия для снижения риска. Нормальные гены BRCA обеспечивают синтез белков, ответственных за защиту ДНК от спонтанных мутаций, способствующих перерождению клеток в раковые.
Пациентам с дефектными генами BRCA следует предохраняться от воздействия мутагенных факторов – ионизирующего излучения, химических агентов и др. Это позволит значительно снизить риск заболевания.
Генетическое исследование позволяет выявлять семейные случаи рака. Связанные с мутациями генов BRCA формы рака яичников и молочной железы обладают высокой степенью злокачественности – склонны к быстрому росту и раннему метастазированию.
Обычно, при исследовании гена BRCA1 он проверяется на наличие сразу 7 мутаций, каждая из которых имеет свое название: 185delAG, 4153delA, 3819delGTAAA, 2080delA, 3875delGTCT, 5382insC. Принципиальных отличий в этих мутациях нет – все они приводят к нарушению кодируемого этим геном белка, что ведет к нарушению его работы и повышению вероятности злокачественного перерождения клеток.
Результат анализа выдается в виде таблицы, где перечислены все варианты мутации, и для каждой из них указано буквенное обозначение вида:
- N/N – мутация отсутствует;
- N/Del или N/INS – гетерозиготная мутация;
- Del/Del (Ins/Ins) – гомозиготная мутация.
Наличие мутации гена BRCA говорит о значительном повышении риска развития у человека рака молочной железы, а также некоторых других видов рака – рака яичников, опухолей мозга, злокачественных опухолей простаты и поджелудочной железы.
Мутация встречается только у 1% людей, но ее наличие повышает риск возникновения РМЖ – при наличии гомозиготной мутации риск рака составляет 80%, то есть из 100 пациентов с положительным результатом в течение жизни у 80 разовьется рак. С возрастом риск онкологии увеличивается.
Выявление мутантных генов у родителей говорит о возможной передаче их потомству, поэтому детям, рожденным у родителей с положительным результатом анализа, также рекомендуется пройти генетическое обследование.
Отсутствие мутаций в гене BRCA1 не гарантирует того, что у человека никогда не возникнет РМЖ или яичников, так как существуют и другие причины развития онкологии. В дополнение к этому анализу рекомендуется исследовать состояние гена BRCA2, расположенного совершенно в другой хромосоме.
Положительный результат на мутации, в свою очередь, не свидетельствует о 100% вероятности развития рака. Однако наличие мутаций должно явиться причиной повышенной онконастороженности пациента – рекомендуется увеличить частоту профилактических консультаций у врачей, более внимательно следить за состоянием молочных желез, нужно регулярно сдавать анализы на биохимические маркеры рака.
При самых незначительных симптомах, свидетельствующих о возможном развитии рака, пациентам с выявленными мутациями гена BRCA1 следует срочно пройти углубленное обследование на онкологию, включающее исследование биохимических онкомаркеров, маммографию, УЗИ молочных желез и УЗИ малого таза, мужчинам – УЗИ простаты.
- Литвинов С.С., Гарькавцева Р.Ф., Амосенко Ф.А. и др. Генетические маркеры оценки риска развития РМЖ. // Тезисы ХII Российского онкологического конгресса. Москва. 18-20 ноября 2008 г. С.159.
- J. Balmaña et al.,Клинические рекомендации ESMO по диагностике, лечению и наблюдению у больных раком молочной железы с наличием BRCAмутации, 2010.
источник