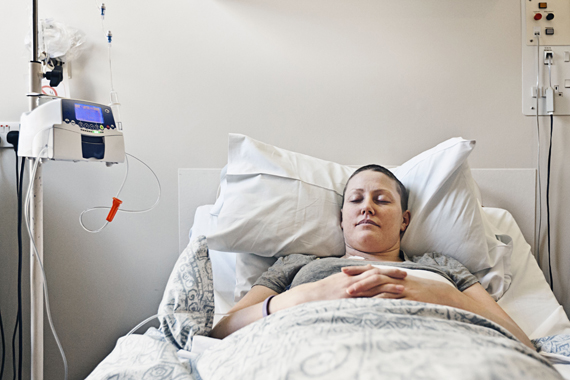
До сих пор применение химиотерапии при опухолях молочной железы считалось абсолютно необходимым, чтобы избежать рецидива заболевания. Однако всегда ли оправдан такой риск и стоит ли «отравлять» организм?
Рак молочной железы – одно из тех заболеваний, которое, увы, часто возвращается – через месяц или год после предпринятых мер могут возникнуть метастазы в разных участках организма. Именно поэтому до сегодняшенего времени операция по удалению пораженных тканей обычно сопровождалась системной химиотерапией, направленной как раз на то, чтобы избежать повторения болезни. При этом, если опухоль гормонозависимая, то назначалась также и гормонотерапия. Однако, как показывают исследования, не всегда в химиотерапии есть необходимость. Если точно знать, какова вероятность рецидива заболевания, можно выстраивать схему лечения иначе.
Наиболее точная разработка для определения генетических характеристик опухоли на сегодняшний день – тест «Oncotype DX», разработанный компанией «Genomic Health». Образец опухолевой ткани для теста могут взять у пациентки при биопсии или же использовать фрагмент материалов, полученный ранее при других процедурах. Далее – компания отправляет материал в центр «Genomic Health» в США. Там эксперты изучают биологические характеристики опухоли – 21 ген, а именно степень экспрессии различных генов – от этого и зависит вероятность повторного развития заболевания. Полученные результаты обрабатываются и выдаются в виде шкалы риска рецидива заболевания.
- Низкая злокачественность – 0-18 единиц – риск рецидива до 8% в течение 10 лет.
- Средняя злокачественность 9-30 единиц – риск рецидива до 14% в течение 10 лет.
- Высокая злокачественность 31-100 единиц – риск рецидива более 31%.
Тест «Oncotype DX» прошел масштабные клинические испытания, в ходе которых принимали участие женщины с раком груди 1-2 стадий, которые лечатся с помощью препарата Tamoxifen. Они показали, что тест достаточно точно определяет риск рецидива заболевания, чтобы на основе его данных выстраивать терапию. И на сегодняшний день точно можно сказать, в каких случаях он может кардинально поменять схему лечения:
- при инвазивном раке молочной железы, если размер опухоли до 5 см;
- если в пораженных тканях есть достаточо рецепторов эстрогена;
- если отсутствуют метастазы в лимфатических узлах.
Исследования показывают, что при низкой злокачественности зачастую достаточно было провести гормональную терапию, чтобы предотвратить рецидив заболевания. А вот дополнительное проведение химиотерапии не снижало риск заболеть снова.
Если тест «Oncotype DX» определяет низкую злокачественность, то вполне можно отказаться от химиотерапии, хоть она и является частью основного лечения. Например, в израильской практике каждая четвертая пациентка (23%) с опухолью в груди третьей степени злокачественности избавлена от химиотерапии, поскольку с помощью теста был выявлен минимальный риск возвращения болезни.
В тоже время у около 10% пациенток с раком груди ранней стадии тест показал высокий риск рецидива. Это значит, что химиотерапия крайне необходима, хотя, руководствуясь стандартным протоколом, врач посчитал бы ее неоправданной нагрузкой на организм.
«Oncotype DX» – единственный из всех прогностических тестов, который после клинических исследований был включен в протоколы лечения рака молочной железы на ранних стадиях Национальной комплексной онкологической сети в США (NCCN) и Американского общества медицинской онкологии (ASCO).
Саломон Штеммер, профессор Онкологического центра «Давидов» МЦ им. Рабина: «Мы доказали, что во многих случаех при раке молочных желез нет необходимости в химиотерапии. На сегодняшний день исследования позволяют точно определить генетический штамм опухоли, а исходя из этого сделать прогноз о риске рецидива. Таким образом, мы можем избежать ненужных процедур с тяжелыми побочными действиями, ухудшающими качество жизни, – это сохранит здоровье пациентам, а заодно и госбюджет здравоохранения».
Еще в 2011 году генетические исследования опухолей были признаны выдающимся достижением в области онкологии, поскольку позволяют достичь лучшего результата с наименьшими потерями. Но только сейчас такое тестирование стало действительно точным и доступным инструментом для назначения индивидуального, а значит и максимально эффективного, лечения.
источник
В воскресенье в США были опубликованы результаты двух крупных исследований. Согласно им многие люди, страдающие от рака молочной железы или легких, могут отказаться от химиотерапии и жить дальше. Больше нет нужды в том, что долгое время считалось стандартом лечения рака, пишет ABS-CBN NEWS.
Результаты были озвучены на собрании Американского общества клинической онкологии (ASCO) в Чикаго – крупнейшей ежегодной конференции по борьбе с раком в мире.
Первое исследование – это крупнейшее испытание методов лечения рака молочной железы на сегодняшний день. Оно показало, что большинство женщин с общей формой рака молочной железы могут не делать химиотерапию и не переживать ее токсичные и часто изнурительные побочные эффекты. Такое решение женщина может принять в зависимости от исхода операции и результатов генетического теста.
До сих пор женщины с раком груди не могли определиться, следует ли проходить химиотерапию в добавок к гормональной терапии. У таких женщин обычно диагностируют опухоли с положительными гормональными рецепторами или HER-2-отрицательный рак молочной железы, когда он обнаружен на ранней стадии и прежде, чем он распространится на лимфатические узлы.
«Благодаря результатам этого новаторского исследования мы можем безопасно избегать химиотерапии примерно у 70% пациенток с диагнозом самой распространенной формы рака молочной железы», – говорит соавтор исследования Кэти Альбен, онколог из Медицинского центра Университета Лойола в пригороде Чикаго.
21-генный тест под названием Oncotype DX, доступный с 2004 года, помог сделать некоторые выводы относительно надлежащего ухода за пациентом после операции.
Высокие результаты этого теста – выше 25 – означают, что пациенту рекомендуется химиотерапия, чтобы избежать рецидива. Низкий балл – ниже 10 – означает, что рецидива не будет.
В текущем исследовании основное внимание уделялось тем женщинам, чьи оценки были в среднем диапазоне – от 11 до 25.
Более 10 000 женщин в возрасте от 18 до 75 лет были распределены на две группы. В первую вошли пациентки, которые проходили химиотерапию с последующей гормональной терапией, а во вторую – те, кто проходил лишь гормональную терапию.
Исследователи изучили истории женщин на предмет рецидива рака груди, а также показатели общей выживаемости.
«У всех испытуемых с оценками генного теста между 11 и 25, особенно женщин в возрасте от 50 до 75 лет, не было существенной разницы в показателях между группой, которая проходила химиотерапию, и группой, которая обошлась без химиотерапии», – говорится в выводах, опубликованных в журнале New England Journal of Medicine.
Эти результаты показывают, что все женщины старше 50 лет с показателем рецидива от 0 до 25 могут не проходить химиотерапию и не переживать ее токсичные побочные эффекты.
Женщины моложе 50 лет с показателем рецидива от 0 до 15, также могут пропустить химиотерапию.
Однако у молодых женщин с показателями рецидива от 16 до 25 результаты лечения были лучше, если они проходили химиотерапию. Поэтому врачи могут побуждать таких пациенток проходить химиотерапию.
Результаты исследования «должны очень повлиять на врачей и пациентов», – сказала Альбейн. «Мы сворачиваем масштабы применения токсической терапии».
По словам первого автора исследования Джозефа Спарано из Медицинского центра Монтефиоре в Нью-Йорке, «любая женщина с ранней стадией рака молочной железы 75 лет или младше должна пройти тест Oncotype DX и обсудить его результаты» со своим врачом.
Рак молочной железы – основная причина смерти от рака среди женщин во всем мире. Ежегодно ставят около 1,7 миллиона подобных диагнозов. Более полумиллиона женщин во всем мире умирает от рака груди каждый год.
Основное финансирование данного исследования было получено от Национальных институтов здравоохранения США (NIH).
Во время второго исследовании была протестирована одна из форм иммунотерапии против химиотерапии. Тестирование проводилось на наиболее распространенном виде рака легких во всем мире, известном как немелкоклеточный рак легкого.
Обнаружено, что фармацевтический препарат компании Merck Кейтруда (пембролизумаб) продлил жизнь пациентов с раком легких на 4-8 месяцев дольше, чем химиотерапия. В свое время этот препарат отлично помог бывшему президенту США Джимми Картеру предотвратить развитие меланомы, распространившейся на его мозг.
Более 1200 человек приняли участие в исследовании. На сегодняшний день это крупнейшее клиническое испытание пембролизумаба в качестве самостоятельной терапии рака легких. Препарат был одобрен в 2014 году для борьбы с меланомой и в 2015 году для лечения рака легких.
«Эти результаты отличаются от всего, что мы видели в прошлом, исследуя немелкоклеточный рак легкого», – сказал ведущий автор исследования Гилберто Лопес, онколог из Медицинского центра Университета Майами.
Тем не менее, он признал, что большинство пациентов с прогрессирующей формой этого рака умирают в течение нескольких месяцев, и «нам нужно сделать гораздо больше работы».
Рак легких является основной причиной смерти от рака во всем мире, отнимая около 1,7 миллиона жизней в год.
Джон Хеймах, профессор Онкологического центра им. М. Д. Андерсона при Техасском университете, который не участвовал в исследовании, финансируемом компанией Merck, назвал его «истинной вехой» и «действительно важным достижением для пациентов».
«Сейчас мы покидаем эпоху, когда единственным выбором для пациентов с немелкоклеточным раком легкого была химиотерапия», – сказал он журналистам на конференции ASCO.
«Теперь подавляющее большинство пациентов получит преимущества от иммунотерапии», – добавил он.
«Иммунотерапия должна оставаться для подавляющего большинства пациентов с немелкоклеточным раком легкого «терапией первой линии» – то есть самым основным лечением».
А что вы думаете об этих исследованиях? Чудо вот-вот случится?
источник
Под химиотерапией (ХТ) предполагается применение лекарственных средств, непосредственно убивающих раковые клетки, это разные виды цитостатиков, преимущественно вводимых инъекционно — внутривенно. Эти лекарства обладают высокой токсичностью, поскольку уничтожают любые клетки, но в первую очередь, злокачественные.
Гормонотерапия (ГТ) базируется на прекращении поступления в раковую клетку необходимых ей гормональных средств, в результате чего нарушаются процессы роста и деления, что приводит к её гибели. Гормональное воздействие значительно менее агрессивное, но требует постоянного многолетнего приёма таблеток для создания определённого гормонального фона, не позволяющего роста и размножения раковых клеток.
Выбор лекарственного лечения при раке молочной железы зависит:
- от распространения опухоли на время выявления, то есть размера новообразования в молочной железе и количества раковых лимфатических узлов в подмышечной области, а также наличия метастазов в других органах;
- чувствительности опухолевых клеток к гормональным препаратам, что определяется по наличию рецепторов гормонов, положительными считаются клетки от 1% рецепторов;
- маркёра чувствительности рака к лекарственным препаратам, что показывает ген множественной лекарственной резистентности HER2, которого много — гиперэкспрессия или в геноме встроено множество его копий — амплификация.
Есть дополнительные факторы, показывающую высокую агрессивность рака — Ki67 и определение 21 гена, но они не используются для выбора вида лекарственного лечения: химиопрепаратов или антигормонов. Если в раковых клетках нет рецепторов гормонов, то гормональное воздействие будет безрезультатным, поэтому для терапии выбираются химиотерапевтические препараты.
Недавно стали выделять четыре биологических подтипа рака.
Если клетки содержат гормональные рецепторы, то это люминальный подтип. Вариант «А» наиболее благоприятный, при нём уровень эстрогеновых (ЭР) и прогестиновых рецепторов (ПР) достаточно высокий, при варианте «В» прогестероновых рецепторов нет. Считается, что ПР говорят о чувствительности ЭР, то есть предполагают хорошую реакцию на антигормональное воздействие. Как правило, при люминальном варианте гена HER2 не определяется, что тоже говорит об ожидаемой пользе лекарств.
К базальному подтипу относят новообразования без рецепторов и HER2, его иногда именуют трижды негативный, такой вариант однозначно не реагирует на гормональные средства, поэтому применяются цитостатики.
Биологический подтип рака без гормональных рецепторов, но с наличием гена лекарственной устойчивости HER2 относят к нелюминальному или с гиперэкспрессией HER2. Он плохо реагирует на лекарства, поэтому к химиотерапии добавляется специальный препарат, подавляющий ген HER2.
- Практически при всех стадиях рака молочной железы, кроме самой минимальной, для уменьшения вероятности возврата болезни предполагается дополнительное послеоперационное лечение — адъювантная лекарственная терапия.
- При значительном поражении молочной железы для улучшения результатов операции применяется дооперационное лекарственное — неоадъювантное воздействие, что позволяет уменьшить раковый узел, выявить чувствительность клеточной популяции к конкретным лекарствам и даже избежать послеоперационной профилактики.
- При неоперабельной — генерализованной стадии процесса на первом этапе химиотерапевтическое воздействие неизбежно.
Цитостатические препараты назначаются при высокой агрессивности РМЖ и незначительной зависимости клеток от гормонов. Формально, уже 1% ЭР и ПР предполагает реакцию на эндокринное воздействие, но особо выраженного результата от ГТ ждать не приходится.
При люминальном подтипе преимущества на стороне воздействия гормонами, но при высоком пролиферативном потенциале — Ki67 больше 20% и высоком риске рецидива по анализу 21 гена, что встречается при люминальном В, показана и химиотерапия. Базальный и нелюминальный молекулярные варианта лечатся цитостатиками.
Клинический пример:
Пациентка 54 года, работает профессором высшей математики и теоретической механики в столичном ВУЗе. Во время плановой маммографии было выявлена одиночная опухоль диаметром 2,5 см. Заподозрен рак молочной железы. После биопсии диагноз был уточнен: «Тройной негативный рак молочной железы, стадия 2». Существует несколько научных школ: европейская — «давайте сначала прооперируем, потом будем проводить химиотерапию»; альтернативное мнение американской школы онкологии со ссылкой на американские guidelines «давайте сделаем химиотерапию, а потом решим оперировать ли и в каком объеме». В результате попыток на протяжении 3 месяцев самостоятельно проанализировать рекомендации клинической онкологии, посещения еще врачей, и неоднократные обследования, в результате развития опухолевого процесса рак из стадии 2 перешел в стадию 4: при сцинтиграфии выявлено поражение костей, одиночные метастазы в печень.
Комментарий и рекомендации врача-онколога, маммолога к.м.н. Д.А.Шаповалова:
Пациентка обошла в течение 3 месяцев врачей, чтобы сделать правильный выбор. Но выбора она себе не оставила. Потеряны годы жизни. Ее прогноз крайне неутешительный. Предполагаемая продолжительность жизни согласно статистическим данным — менее 2 лет, вместо 10-15, которые были бы при начале активной терапии в момент первичной диагностики.
Во всех случаях, когда предполагается использовании ХТ и гормонотерапии, начинают с цитостатиков и вместе с гормонами их не используют, поскольку эндокринное воздействие снижает чувствительность клеток к лекарствам. Лучевая терапия тоже проводится после завершения ХТ, не противопоказан параллельный прием гормональных лекарств.
Курсы лечения начинаются через 3–4 недели после операции, но при хорошем заживлении раны можно начинать ХТ и раньше, а отсрочка может неблагоприятно сказаться в дальнейшем.
Стандартно проводится не менее 4 курсов ХТ, если требуется препарат, подавляющие ген HER2, то его вводят каждые три недели целый год или 17 раз.
Дооперационное лекарственное воздействие возможно тогда, когда нет сомнений в проведении и обязательности профилактики рецидива рака, то есть при всех стадиях, кроме I и не операбельного рака молочной железы IV стадии — с метастазами.
Лечение лекарствами до операции выявит истинную чувствительность рака к выбранным лекарствам, что невозможно при адъювантном лечении. При стандартной профилактике опухоли уже нет, хоть лекарственная комбинация выбирается из оптимальных по сочетанию результата и осложнений, но индивидуальная реакция не прогнозируема. Соответственно, нечувствительность рака к лекарствам до операции позволит отказаться от лекарственной профилактики после хирургического этапа.
Если неоадъювантные циклы приведут к регрессии новообразования, то можно отказаться от мастэктомии в пользу сохраняющей молочную железу операции.
При люминальном, А варианте РМЖ неоадъювантная химиотерапия мало изменяет благоприятный прогноз болезни, поэтому не практикуется. При всех остальных подтипах уменьшение ракового узла, тем более полное его исчезновение, позитивно сказывается на дальнейшем течении заболевания.
Клинический пример:
Пациентка М., 40 лет, работает воспитателем в детском дошкольном учреждении. За неделю до обращения в клинику самостоятельно обнаружила уплотнение в молочной железы, с измененной кожей над уплотнением в виде «лимонной корки». На основе отзывов и рекомендаций записалась на прием к Шаповалову Д.А., хирургу онкологу, к.м.н., заведующему хирургическим отделением клиники «Медицина 24/7». На основании данных анамнеза и первичной диагностики, пациентке было рекомендовано проведение полихимиотерапии после проведения core-биопсии с иммуногистохимическим исследованием. Пациентка была удивлена, что врач отказал в первичном проведении операции.
Комментарий и рекомендации врача-онколога, Д.А.Шаповалова:
В данном случае имеется классический вариант отечно-инфильтративной формы рака молочной железы IIIа/b/c стадии, что согласно рекомендаций NCCN, ESMO и ASCO требует на первом этапе ОБЯЗАТЕЛЬНОГО (!) проведения лекарственного противоопухолевого лечения — комбинации полихимиотерапии и таргетной терапии. При наиболее частой форме, собственно выявленной у пациентки, люминальном B-варианте были назначены согласно «золотого стандарта» по схеме Dose-Dance препараты AC-T в количестве 4+4 курсов. Невзирая на настоятельные требования пациентки начать лечение в день обращения, начало лечение было отложено до получения результатов определения Ki67 (5 рабочих дней), составивших 75% (агрессивная быстро делящаяся опухоль). От схемы СAF отказались, учитывая молодой возраст пациентки.
Через 2 курса от начала лечения была произведена клиническая оценка результата — отечность уменьшилась, опухолевый узел уменьшился по данным УЗИ. Лечение было продолжено.
Перед операцией используются аналогичные профилактическим комбинации, при положительном гене HER2 лечение обязательно, причём не менее 9 введений.
Если из 4 стандартных курсов провели только 2, то оставшиеся 2 надо доделать после удаления железы. После операции проводится столько курсов, сколько не удалось сделать до «полного счёта».
Рак молочной железы III стадии радикально сомнительно удалим даже с мастэктомией, его считают местно-распространенным, подлежащим комбинированному подходу, то есть с участием всех методов противоопухолевого лечения: лекарственного, лучевого и хирургического. Главная задача ХТ — уменьшить размер раковых узлов.
Разумеется, в этом случае химиотерапия до операции — неизбежность, а дальнейшее зависит от результата полноценной цикловой ХТ с соблюдением межкурсовых интервалов и доз лекарств.
Уменьшение узла в молочной железе в результате стандартного числа курсов приводит к операции и облучению.
Когда новообразование не среагировало на ХТ, меняется комбинация цитостатиков и при хорошем эффекте после завершения прибегают к удалению с последующим облучением.
Если после замены лекарств результата нет, проводится лучевая и только после неё операция.
Нужна ли профилактическая ХТ после удаления молочной железы, определяется индивидуально.
источник

Рак молочной железы – самое распространенное онкологическое заболевание среди женщин. Заболеваемость онкологии молочной железы является довольно высокой и составляет 75 человек на 100тыс. женского населения.
Основная опасность, которую несёт любое заболевание злокачественного характера, заключается в стремительном росте опухоли и поражении здоровых тканей других органов мутировавшими клетками. Рак молочной железы является системным заболеванием и может развиваться поэтапно, ростом опухоли и поражением регионарных лимфатических узлов, а может по кровеносным и лимфатическим сосудам сразу в отдаленные метастазы.
Хирургическое лечение рака молочной железы является неотъемлемой частью комплексного лечения. Другой вопрос в том, какой из его видов необходим в той или иной ситуации – полное или частичное удаление молочной железы.
На первой стадии рака молочной железы часто применяются органосохраняющие операции Лампэктомия, квадрантэктомия). Эти операции позволяют удалить опухолевые клетки с частью прилегающего к ним здорового участка ткани для достижения чистоты краев резекции. В некоторых случаях может понадобиться полное удаление молочной железы, а также удаление регионарных лимфатических узлов.
Вторая стадия рака груди в обязательном порядке нуждается в оперативном лечении. Как и в предыдущем варианте может быть проведена как органосохраняющая операция, так и полностью удалена молочная железа. Выбор наиболее эффективного вмешательства делает врач после оценки результатов обследования. Если метастазы поразили региональные лимфатические узлы, то эти узлы удаляются.
На 3-й и 4-й стадиях, как правило, проводится полное удаление молочной железы, что влечет за собой последующую реконструкцию.
Химиотерапия является одним из комплексных методов лечения рака молочной железы. Препараты, используемые при проведении химиотерапии, препятствуют росту и делению раковых клеток, а также оказывают токсическое влияние на клетку, тем самым уничтожая ее.
У химиотерапии есть очень важные плюсы, а именно:
- способность оказать удаленное действие на органы с возможным поражением метастазами, а также на отдельные клетки опухолевого образования, которые попадают в кровоток;
- разрушение онкоклеток, которые могли выжить в районе развития опухолевого процесса после полного удаления груди; если эти клетки не уничтожить, они в будущем могут привести к рецидиву.
Этот вопрос интересует 90% женщин перед началом лечения. Не всегда перед началом лечения можно сказать, нужна ли химиотерапия. Когда вопрос касается более запущенных стадий рака молочной железы, то химиотерапия является неотъемлемым методом лечения. Если заболевание находится в начальной стадии, то на первый план выходят такие составляющие как:
- возраст пациентки;
- репродуктивная функция;
- гистологическое исследование опухоли;
- биологические признаки опухоли.
Когда мы располагаем всеми вышеперечисленными аспектами, тогда можно спрогнозировать назначение химиотерапевтического лечения.
Но стоит помнить, что вне зависимости от стадии, гистологии и биологических свойств опухоли, химиотерапия назначается практически всем пациенткам репродуктивного возраста больше с профилактической целью, т.к. опухоли имеют более агрессивное течение благодаря активным метаболическим процессам.
В зависимости от того, на какой стадии находится заболевание (это мы узнаём от комплекса проведенных исследований), врач определяет:
- время проведения химиотерапии – до операции и/или после неё;
- количество используемых препаратов – один либо комбинация нескольких;
- дозировку и количество введений;
- схему обязательной терапии сопровождения для избежание возможных осложнений и комфортных ощущений пациентки без побочных эффектов.
Химиотерапия нежелательна и назначается с осторожностью возрастной группе пациенток. Причиной этого является наличие у большинства пациенток своего рода сопутствующих заболеваний, таких как: гипертоническая болезнь, сахарный диабет. Не во всех случаях после назначения химиотерапии мы можем получить ожидаемый эффект.
Бывают случаи, когда противопоказания являются относительными – тогда химиотерапия разрешена при снижении дозы препарата. В некоторых ситуациях требуется отсрочка.
Сначала, мы назначаем лечение для восстановления здоровья пациентки (компенсации жизненно важных функций), а уже после этого можно использовать химиопрепараты. Разумеется, в каждом случае важен индивидуальный подход.
- низкий уровень тромбоцитов, химиотерапия категорически запрещена до того момента, пока нарушение не будет устранено. Исправить ситуацию можно с помощью некоторых лекарственных препаратов, а также переливания крови.
- острая инфекция с высокой температурой, о химиотерапии не может быть и речи. В противном случае произойдет снижение количества лейкоцитов в крови, иммунная система ослабнет, и организм не сможет бороться с инфекцией.
- первый триместр беременности, это не позволяет проводить химиотерапии из-за высокого риска гибели плода. На втором и третьем триместрах можно применять специальные химиопрепараты, но даже они грозят мертворождением и задержкой внутриутробного развития.
- сложные нарушения функций печени и почек, лекарства будут накапливаться в организме и усиливать токсическое влияние. Ведь выводиться из организма химиопрепараты должны именно с помощью этих органов. Если почечная и печеночная недостаточность временная, курс может быть отложен до устранения этих проблем. В некоторых случаях можно уменьшить дозу вводимых химиопрепаратов, но это, повторюсь, носит индивидуальный характер.
- сильное истощение, химиотерапия может привести к гибели, поскольку организм сильно ослаблен и намного тяжелее будет переносить побочные эффекты химиопрепаратов.
- Химиотерапия при раке молочной железы 1 стадии рекомендована не всем. Онколог выбирает препараты в зависимости от того, каковы результаты иммуногистохимического анализа, который позволяет подтвердить установленный диагноз, а также получить дополнительную информацию о целесообразности применения химиотерапии.
- Химиотерапия при раке молочной железы 2 стадии назначается до и после удаления опухоли в случае, когда она имеет неблагоприятный прогноз. После операции может потребоваться ещё курс лучевой терапии, а при гормонально-зависимой форме – гормональная терапия.
- Тактику лечения рака молочной железы на 3 стадии определяют хирург, химиотерапевт и радиолог. На принятие окончательного лечения оказывают влияние размер, распространенность опухоли, степень поражения лимфатических узлов, а также состояние пациентки в целом. На начальном этапе проводится химиотерапия или гормонотерапия.
- На 4 стадии рака груди еще больше внимания уделяется индивидуальному подходу к лечению. Если нет противопоказаний, пациентке назначаются химиотерапия иногда лучевая терапия. Если проведение лечения позволило подавить отдаленные метастазы, то далее есть смысл в полном удалении молочной железы.
Химиотерапия длительный период времени является самым распространенным и эффективным методом лечения рака.
Говоря об эффективности химиотерапии при раке молочной железы, важно отметить факторы, оказывающие на неё влияние:
- Ранняя диагностика – чем раньше выявлены патологические изменения, тем бо́льшего эффекта мы сможем добиться с помощью химиотерапии. Главное – не упустить время, ведь рак, как правило, прогрессирует очень быстро. Вот почему очень важно, даже если Вас ничего не беспокоит, регулярно проходить осмотр у маммолога, а также самоосмотр груди в домашних условиях.
- Обязательно должны быть проведены тесты на чувствительность онкологического образования к гормональным препаратам, в том числе FISH-тест, если не удается определить активность опухолевого белка иммуногистохимическим методом.
- Правильно выбранная тактика химиотерапевтического лечения чаще всего помогает значительно улучшить качество жизни пациентки (даже на поздних стадиях), во многих случаях – продлить жизнь. А если скомбинировать химиотерапию с хирургическим лечением и лучевой терапией, то это позволяет надолго излечить пациентку от рака молочной железы.
Существуют ситуации, когда для лечения рака молочной железы применяются другие методы.
- Лучевая терапия – метод уничтожения раковых клеток с помощью рентгеновских лучей. Этот метод может быть применим только в отдельных случаях, например, если пациентке была проведена операция по частичному удалению молочной железы. В таком случае лучевую терапию необходимо провести в течение 6 месяцев после операции. Также метод применим на любой стадии рака молочной железы в ситуациях, когда метастазы поразили близкорасположенные лимфатические узлы.
- Гормональная терапия – метод лечения, применяющийся тогда, когда опухоль чувствительна к гормонам. Учитывая питание опухоли за счет женских половых гормонов, важно заблокировать гормональные рецепторы или нарушить их соединение. Это позволить уменьшить размер опухоли и метастазов или уменьшить вероятность возникновения рецидива. Гормональная терапия может применяться как отдельный метод лечения, так и для поддержания продления ремиссии после лечения. Встречаются случаи, когда химиотерапия не эффективна, а гормонотерапия позволяет добиться положительного результата.
- Таргетная терапия – довольно новый метод лечения рака молочной железы, который можно применять как отдельно, так и в сочетании с другими методами. Препараты, используемые в данном случае, помогают прекратить деление раковых клеток, воздействуя на опухолевые белки, которые способствуют быстрому размножению опухолевых клеток и их устойчивости к иммунитету.
Очень важно регулярно посещать врача, поскольку грудь нуждается в тщательном контроле её состояния. Также необходимо каждый год проходить маммографию. В случае рецидива маммолог сможет вовремя выявить новообразование и назначить лечение как можно раньше.
Помните, не выполнение четких рекомендации врача может привести к прогрессии заболевания и стоить пациенту жизни.
источник
Три международных научных исследования подтвердили тот факт, что женщины, у которых был выявлен рак груди на ранней стадии и которые, на основании анализа «онкотайп молочной железы» имеют низкий риск развития рецидива, могут не получать химиотерапии и полностью вылечиться от заболевания.
В течение десятилетий преобладающий подход к лечению рака груди на ранних стадиях включал хирургическое вмешательство (частичное или полное удаление молочной железы), лучевую терапию и химиотерапию. Целью последней являлось уменьшение риска развития рецидива заболевания. Однако сегодня стало понятно, что многие больные раком груди – те, у которых имеются рецепторы к прогестерону и эстрогену, но нет увеличения количества HER-2-рецепторов (что указывает на повышенное количество белка, вызывающего усиленное деление клеток тканей молочной железы) – в большинстве своем выздоровели благодаря только гормональному лечению и им не потребовалось применение химиотерапии.
Еще десять лет назад не было возможности выявить подобных пациентов. Таким образом, всем пациентам назначалась химиотерапия, приводившая к ненужному применению сильнейших препаратов со всеми вытекающими побочными эффектами и материальными затратами. Сегодня результаты научных исследований, ранняя диагностика и уникальные проверки на рецепторы, позволили дать женщинам (и мужчинам, страдающим раком молочной железы) достаточную уверенность в том, что уже гормональное лечение снизит риск рецидива и без применения химиотерапии.
Научные аспекты исследования
Три научных исследования, представленные в сентябре 2015 года на Европейском раковом конгрессе (ЕСС), опубликовали результаты наблюдения за пациентками, получавшими лечение в соответствии с анализом «Онкотайп молочной железы». Это исследование проводит анализ экспрессии 21 гена в опухолевой ткани женщины; для 16 генов доказана их прогностическая способность в отношении рецидива (проявления, связанные с делением клеток или способностью посылать метастазы), а 5 генов используются как контрольная группа, дающая уверенность в том, что экспрессия 16 генов не зависит от внешних факторов, а обусловлена только самой опухолью. С помощью специального алгоритма рассчитывается коэффициент RS (recurrence store) – оценка рецидива, а именно, прогнозирование отдаленных метастазов в выражении от 0 до 100. Чем выше индекс RS, тем больше риск рецидива и необходимость профилактической химиотерапии. Другими словами, Онкотайп молочной железы дает возможность прогнозировать риск развития рецидива опухоли в будущем, а также необходимость профилактической химиотерапии.
Тест Онкотайп молочной железы
С тех пор как этот тест был разрешен к применению около десятилетия назад, его прошли примерно 500 000 женщин из 90 стран мира, среди них 11000 в Израиле. Сегодня эта проверка включена в международные клинические рекомендации как американские, так и европейские. В Израиле этот анализ проводится всем пациенткам и пациентам с диагностированным раком груди на ранней стадии (без метастазов), если опухоль имеет рецепторы к гормонам эстрогену или прогестерону и не имеет рецепторов HER-2. В последней группе, несмотря на гормональное лечение, в 15% случаев отмечается рецидив и поэтому тестирование необходимо, чтобы выявить эту группу риска и назначить профилактическое химиотерапевтическое лечение.
Суть и вид проведенных исследований
Один из ученых, представленных на конгрессе и поддерживаемый Американским Национальным Институтом Рака, опубликовал в ноябре свою работу в медицинском журнале New England. В исследовании приняли участие более 10 000 женщин, страдающих раком груди в ранних стадиях (без вовлечения лимфоузлов). Было выявлено, что у пациенток с индексом RS от 10 и ниже, получавших только гормональное лечение, менее 1% заболели вновь по прошествии пяти лет. Таким образом, около 99% выжили.
Еще одно исследование, представленное на конгрессе, было проведено в Израиле. Были исследованы истории болезни 930 пациенток одной из больничных касс страны. Все они прошли проверку «Онкотайп молочной железы», чтобы определить вид предстоящего лечения – только гормональная терапия или в сочетании с профилактической химиотерапией. Это исследование также выявило, что среди больных с низким коэффициентом RS (ниже 18) только у 0.5% через пять лет был рецидив заболевания. Таким образом, процент успеха составил 99.5%.
Следующая научная работа, представленная на конгрессе, это обширное европейское исследование дополнительных методов лечения рака молочной железы. Исследовательский институт Women’s Healthcare Study Group в Германии получил данные, что среди 348 обследованных женщин, имевших низкий коэффициент рецидива (RS от 0 до 11), определенный с помощью теста «Онкотайп молочной железы» и получавших только гормональное лечение, лишь 2% вновь заболели через 3 года, что составило выживаемость 98%.
источник
Результаты нового исследования, опубликованные в последнем номере авторитетного медицинского издания New England Journal, обнадежили сотни тысяч женщин с раком молочной железы по всему миру. Отныне, благодаря инновационному онкотесту, пациентки с начальной стадией онкологии груди смогут обойтись без токсичной химиотерапии.
Проведенный учеными эксперимент показал: две трети женщин, у которых рак молочной железы был диагностирован на I – II стадии, после хирургического удаления злокачественного новообразования не нуждаются в химиотерапии. Используя онкотест Oncotype DX, являющийся разработкой израильских ученых, врачи выявляют пациенток с низким риском рецидива, для лечения которых не требуется применение химиотерапевтических препаратов.
В рамках клинического эксперимента были обследованы 10 000 женщин с раком груди на ранней стадии, у которых опухоль не метастазировала в регионарные лимфатические узлы и отдаленные органы. Оказалось, что у почти 70% из них опухоль является неагрессивной, а потому включать в схему лечения таких пациенток химиотерапию нецелесообразно. Как показал онкотест, у таких женщин не была обнаружена повышенная экспрессия гена HER2, участвующего в росте раковых клеток, которая указывает на высокий риск развития рецидива. С его помощью ученые также установили, что подобные опухоли хорошо поддаются гормональной терапии.
Испытуемым был проведен тест Oncotype DX с использованием новых реактивов израильской компании Oncotest Teva. Он представляет собой исследование образца ткани удаленной опухоли молочной железы, в ходе которого ученые, проверяя активность 21 гена, устанавливают уровень ее агрессивности, и на основании полученных данных определяют степень риска возвращения рака груди в течение следующих десяти лет для конкретной женщины. Как выяснилось в результате эксперимента, около 70% женщин с низким риском развития рецидива могут обойтись без химиотерапии, заменив ее более щадящими методами. Пациенткам со средним и высоким риском возвращения рака требуется лечение гормональными и химиотерапевтическими препаратами.
По словам доктора Лари Нортона из нью-йоркского онкологического центра им. Слоуна-Кеттеринга, это исследование является настоящим научным прорывом. Ведь теперь в одних только Штатах можно будет избавить от необходимости проходить химиотерапию более 100 тысяч женщин с онкологией молочной железы. «Мы давно заметили, что пациенткам с низкой и средней вероятностью рецидива лечение химиотерапевтическими препаратами не дает необходимого результата, – говорит Тамар Сафра, заведующая онкогинекологическим отделением израильской клиники Ихилов. – И новые клинические испытания теста лишь научно подтвердили наши наблюдения».
Рак груди остается в числе самых распространенных онкологических заболеваний, составляя около трети всех выявленных злокачественных опухолей. Каждый год в мире регистрируется порядка полутора миллионов новых случаев возникновения рака молочной железы, треть из которых завершается летальным исходом. До недавнего времени химиотерапия была неотъемлемой частью лечения всех пациенток со злокачественными опухолями груди, вызывая такие неприятные побочные эффекты, как потеря волос, дисфункция органов пищеварительной системы, снижение уровня тромбоцитов в крови, чреватое нарушением свертываемости крови, и т.д.
Не каждое новообразование груди является злокачественным – среди них довольно часто встречаются доброкачественнее кисты, фиброаденомы и другие, менее опасные опухоли. Это, впрочем, не значит, что выявленное уплотнение можно оставить без внимания, любые изменения молочной железы должны стать причиной визита к маммологу, который проведет необходимые исследования. Ведь раннее обнаружение рака существенно повышает шансы на полное выздоровление.
Среди симптомов, которые должны насторожить: уплотнение в тканях груди, изменение ее размера и/или формы, расширенные вены, впадины или выпуклости на коже, сильный непроходящий зуд, кровянистые или водянистые выделения из соска, высыпания в области сосково-ареолярного комплекса и другие.
источник
Правда ли, что химиотерапия «устарела»? Потому что больше вредит, чем помогает? А в прогрессивных клиниках рак давно лечат без «химии»? Мнение специалиста
Катерина Коробейникова. Фото: Ольга Молостова
Комментирует резидент Высшей школы онкологии НМИЦ онкологии им. Н.Н. Петрова Катерина Коробейникова.
В поддержку этого мнения ссылаются на цитируемое в интернете исследование профессора Гарвардского университета Джона Кэрнса, якобы опубликованное в «Scientific American» и в «Журнале клинической онкологии» в 2004 году, о том, что на самом деле химиотерапия помогает лишь 2,3-5% случаев (комментарий об источнике см. в конце нашего материала). Зато именно «химия» вызывает «сопротивление опухоли, которое выражается в метастазах».
Чтобы говорить об эффективности химиотерапии «при раке», надо уточнить, что понятие «онкология» включает в себя множество разных заболеваний.
Есть нейробластома у детей или хорионкарцинома матки. Их можно полностью излечить именно с помощью химиотерапии. (Излечение означает, что у человека нет рецидивов в течении 5 лет).
Есть опухоли, высокочувствительные к химиотерапии – саркома Юинга, рак предстательной железы, рак мочевого пузыря. С помощью химиотерапии они поддаются контролю — возможно излечение, как минимум, можно добиться длительной ремиссии.
Есть промежуточная группа – рак желудка, рак почки, остеогенная саркома, при которых уменьшение опухоли от химиотерапии происходит в 75-50% случаев.
А есть рак печени, поджелудочной железы. Эти опухоли малочувительны к лекарственной терапии, но к ним сейчас применяют другие методы лечения – оперируют или облучают. И еще есть рак крови – понятие, которым пациенты называют острые лейкозы и лимфомы. Они вообще развиваются по другим законам.
Даже при запущенной стадии рака с метастазами, прогноз очень сильно зависит от того, какой у вас конкретно подтип опухоли.
Например, гормоночувствительный подтип рака молочной железы даже с метастазами контролю поддается очень хорошо.
Поэтому делать какие-то выводы о «химиотерапии при раке в целом» — некорректно.
В последнее время подход к лечению онкологических пациентов всё больше индивидуализируется. Совсем давно говорили: «У вас рак – какой ужас!», — потом: «У вас рак определенного органа – это плохо». А сейчас врач внимательно посмотрит на «паспорт» опухоли из гистохимических и иммунногенетических маркеров и характеристики опухоли, которую пациенту выдали при гистологическом исследовании (такое изучение опухоли теперь входит в стандарты обследования) и в зависимости от этого выберет тактику лечения.
В интернете рассказывается, что это доказали некие доктор медицинских наук Алан Левин и профессор Шарль Матье. Якобы «на самом деле» большинство пациентов, получающих химиотерапию, умирает именно от «химии», а не от рака.
— Я не нашла подтверждающей информации, что врачи с такими именами (они есть, но они не онкологи) высказали такое мнение.
Сегодня Россия, как Европа и США, переходит к стандартам доказательной медицины. В этой системе все доказательства оцениваются по определенной шкале. И меньше всего доверия — аргументам из серии «профессор Иванов (или профессор Смит) сказал».
Более серьезный уровень аргументов – метаанализы, то есть объединение нескольких, уже проведенных маленьких исследований в одно, когда их результаты складывают и считают вместе.
Химиотерапия – это лечение. И, как у всякого лечения, у нее бывают побочные эффекты. Они бывают от любых лекарств, они бывают после хирургических операций.
Сама химиотерапия тоже бывает разной в зависимости от цели. Предоперационную химиотерапию применяют до хирургической операции, чтобы максимально уменьшить размер опухоли и сделать хирургическое вмешательство максимально щадящим.
Цель постоперационной «химии» – убрать отдельные опухолевые клетки, которые еще могут циркулировать в организме.
А бывает химиотерапия паллиативная. Ее применяют, когда опухоль запущена, со множественными метастазами, и вылечить больного невозможно, но возможно затормозить дальнейшее прогрессирование и попытаться контролировать опухоль. В этом случае химиотерапия призвана подарить пациенту время, но, как правило, она сопровождает его до конца. И тогда может создаться впечатление, что пациент умер не от рака, а от «химии», хотя это не так.
Кроме того, при предоперационной или послеоперационной «химии» часто врачи наблюдают пациента не только в тот момент, когда он получает капельницы с препаратами, но и между курсами. Поэтому смертельные случаи от побочных эффектов редки.
Главный механизм действия химиопрепаратов – воздействие на механизм деления клетки. Клетки раковых опухолей очень быстро делятся, поэтому, воздействуя на деление клеток, мы останавливаем рост опухоли.
Но, помимо опухоли, в организме много других быстро делящихся клеток. Они есть во всех системах, которые активно обновляются, — в крови, в слизистых. Те химиопрепараты, которые воздействуют не выборочно, действуют и на эти клетки.
Основные осложнения химиотерапии:
— падение показателей крови
— поражения печени
— изъязвление слизистых и связанные с этим тошнота и понос
— выпадение и ломкость ногтей.Такой эффект объясняется тем, что цитостатическая химиотерапия действует не только на клетки опухоли, но на все быстроделящиеся клетки организма.Также у отдельных препаратов, которые оказывают на организм токсичное действие, бывают специфические осложнения. (Часть препаратов химиотерапии сделана на основе платины – это тяжелый металл).
Токсичные препараты химиотерапии могут вызвать ряд неврологических симптомов – головные боли, бессонницу или сонливость, тошноту, депрессию, спутанность сознания. Иногда возникает ощущение онемения конечностей, «мурашки». Эти симптомы проходят после прекращения действия препарата.
После химиотерапии у пациента ожидаемо падают показатели крови. Обычно пик падения приходится на седьмой-четырнадцатый день, потому что «химия» как раз подействовала на все клетки, которые были в периферической крови, а новые костный мозг выработать еще не успел.
Падение происходит в зависимости от препарата, который применялся; одни из них действует преимущественно на тромбоциты, другие – на лейкоциты и нейтрофилы, третьи – на эритроциты и гемоглобин.
Химиотерапевтическое лечение проходит циклами. В зависимости от схемы химиотерапии, человек может получить, например, три дня капельниц химиотерапии, а следующие будут через 21 день.
Этот промежуток называется «один цикл», он дается специально, чтобы организм пациента восстановился.
Перед каждым новым сеансом химиотерапии состояние пациента контролируют, смотрят, что было с ним в этот промежуток – делают клинический и биохимический анализ крови.
Пока человек не восстановился, новый цикл лечения не начинается.
Если, кроме снижения показателей крови до определенного уровня, в промежуток между «химиями» ничего «плохого» не происходило — кровь восстановится сама. Чрезмерное падение тромбоцитов создает угрозу кровотечения, пациенту с такими показателями делают переливание тромбоцитарной массы.
Если упали лейкоциты, которые отвечают за иммунитет, а человек заразился какой-то инфекцией, начался кашель, насморк, поднялась температура, — сразу назначают антибиотики, чтобы инфекция не распространилась. Обычно все эти процедуры делаются амбулаторно.
В перерывах между курсами химиотерапии пациента ведет онколог из районного онкодиспансера или поликлиники.
Перед самым первым циклом химиотерапии пациенту должны объяснить все возможные осложнения, рассказать про каждый препарат и его воздействие; и пациент может проконсультироваться со своим онкологом.
Взвешивание рисков – отправная точка химиотерапии. Врач и пациент выбирают между повреждением, которое может принести химиотерапия, и преимуществом, которое может за ней последовать, — а именно – продление жизни порой на десятки лет.
Это – ключевой момент в принятии решения о необходимости применения химиопрепаратов: если мы понимаем, что при назначении того или иного лекарства процент успеха будет ниже, чем побочные эффекты, применять его просто нет смысла.
— Причины возникновения метастазов у разных опухолей очень разные, как именно возникают метастазы, мы пока не знаем.
Единственное, что мы знаем – «стволовых клеток рака» не бывает.
Опухоль в разных своих фрагментах и клетки метастазов – это очень неоднородное образование, там все клетки разные, они быстро делятся и быстро мутируют.
Но в любом случае химиотерапия воздействует на все метастазы, где бы они ни были. Исключение – метастазы в головном мозге, куда проникают не все препараты.
В этих случаях назначают особое лечение, либо особое введение препаратов – в спинномозговой канал.
Бывают даже такие опухоли, у которых нельзя найти первичный очаг, — то есть, все, что мы видим в организме – это метастазы. Но лечение все равно назначают, и оно, во многих случаях, успешно проводится.
Якобы давно есть препараты эффективнее, безвреднее и дешевле, но о них не говорят, боятся обвалить фармарынок.
— Этот миф существует и по поводу других заболеваний, особенно это касается ВИЧ.
«Альтернативные препараты», которые принимают онкологические пациенты, в лучшем случае оказываются безобидными травками, от которых нет заметного действия. Увы, бывает хуже.
Например, иногда пациенты начинают пить «чудодейственные» лекарства на основе смеси разных масел, а ведь масло – это очень тяжелый продукт для печени.
В итоге пациент буквально вызывает у себя воспаление печени, и мы не можем начать цикл химиотерапии, потому что «химия» на печень тоже воздействует.
И хорошо, если пациент хотя бы рассказывает нам, что он принимал, и мы можем понять, что так ухудшило ситуацию. Но лечение в итоге откладывается, эффективность его понижается.
Кроме того, ряд новых лекарств для лечения, например, рака молочной железы, сейчас основан на растительных компонентах. Например, препарат трабектедин содержит специальным образом обработанную вытяжку из морских тюльпанов.
Так что, иногда препараты, которые пациенты принимают в ходе официального лечения, сами по себе – «природные».
Что до «гигантских денег фарминдустрии», часть препаратов химиотерапии, например, метотрексат, — это очень старые, давно разработанные лекарства, они стоят буквально копейки. Никаким «обвалом» или «подъемом отрасли» уменьшение или увеличение их производства не грозит.
В любом случае препараты по поводу онкологии пациенты в России получают бесплатно.
Новые лекарства при раке
В последнее время в дополнение к цитостатикам – препаратам химиотерапии, которые действовали на весь организм целиком, появились новые препараты. Это – новое поколение препаратов химиотерапии – таргетные препараты и лекарства, основанные на принципиально ином принципе действия – иммунопрепараты.
Таргетный препарат – это лекарство, воздействующее не на весь организм, а адресно на клетки опухоли. При этом важно – молекулы конкретного таргетного препарата могут присоединиться к рецепторам клетки только определенного вида опухоли. Конкретный подтип опухоли определяется генетическим анализом во время молекулярно-генетического исследования.
Иммунопрепараты воздействуют на иммунную систему организма и иммунные механизмы опухоли в её ядре. В результате в организме активизируется собственный иммунитет, который начинает бороться с раковыми клетками.
Однако чтобы получить иммунопрепарат и таргетный препарат, у пациента должна быть опухоль с определенными характеристиками, эти препараты действуют не на все опухоли, а на их определенные мутации. Патолог и молекулярный генетик должен подробно прописать паспорт опухоли, и записать в назначении, что пациенту необходим именно этот препарат.
Сравнительно новый метод — гормонотерапия, но здесь круг показаний еще уже – опухоль должна быть гормоночувствительная. Считается, что на гормонотерапию лучше всего реагируют опухоли молочной железы и предстательной железы, хотя и здесь гормоны можно использовать только при определенных показаниях.
Кстати, с гормонотерапией связан еще один миф: чаще всего она используется в форме таблеток, и пациенты считают, что таблетки – это «не лечение» при такой болезни, как рак.
Катерина Коробейникова. Фото: Ольга Молостова
В случае, если опухоль чувствительна и реагирует на иммунотерапию или гормонотерапию, лечить онкобольного без химиотерапии можно.
Без химиотерапии, одними гормонами иногда лечат, например, рак молочной железы.
Хотя понятно, что гормоны тоже небезобидны, от них бывают свои осложнения.
Вместе с тем надо понимать: мы изобретаем новые препараты, но и раковые клетки мутируют и к ним приспосабливаются. Даже у пациента, которому раньше лечение без «химии» помогало, опухоль может спрогрессировать и стать нечувствительной к лекарствам, которые сдерживали ее рост.
В этом случае химиотерапия применяется как экстренное лечение.
Например, пациентка с раком молочной железы долгое время принимает гормоны, и опухоль не растет. Внезапно она чувствует слабость, появляются метастазы в печени. В этом случае мы проводим несколько циклов химиотерапии, возвращаем организм в состояние, когда опухоль вновь начинает реагировать на гормоны, и тогда пациентка возвращается к прежней схеме лечения.
Совсем без химиотерапии на нынешнем уровне развития онкологии мы не обойдемся. Но при этом развивается «сопроводительное лечение» — вместе с химиотерапией пациент получает целый набор лекарств, ослабляющих тошноту, ускоряющих восстановление клеток крови и нормализующих стул. Так что неприятные побочные эффекты химиотерапии удается значительно ослабить.
источник
Согласно результатам мультицентрового клинического исследования по подбору индивидуализированных вариантов терапии (Rx) –Trial Assigning Individualized Options for Treatment (Rx), или TAILORx, химиотерапия не нужна примерно 70% женщинам с наиболее распространенным типом рака молочной железы – HER2-положительным – без поражения лимфатических узлов. Наблюдения показали, что при таком диагнозе после хирургического удаления опухоли гормональная терапия в комбинации с химиотерапией в большинстве случаев не более эффективна, чем просто гормональная терапия.
В рамках начатого в 2006 году клинического исследования фазы 3 TAILORx для подбора оптимального протокола послеоперационного лечения женщинам с ранними стадиями HER2-положительного рака молочной железы без поражения лимфатических узлов использовался молекулярный тест, оценивающий экспрессию 21 гена, ассоциированного с рецидивированием рака молочной железы. Всего в исследовании приняло участие 10 273 женщины с указанным типом заболевания, прошедших терапию в 1 182 клиниках в США, Австралии, Канаде, Ирландии, Новой Зеландии и Перу.
После включения в исследование опухоли женщин проанализировали на экспрессию 21 гена, на основании чего были вычислены коэффициенты риска (в диапазоне 0-100) развития рецидива заболевания. На основании результатов более ранних исследований женщины с наименьшим риском (коэффициент 0-10) получали только гормональную терапию, а женщины с наиболее высоким риском (коэффициент от 26 и выше) – комбинацию гормональной и химиотерапии.
Женщин с промежуточными значениями коэффициента риска (11-25) случайным образом поделили на две группы, одна из которых получала только гормональную терапию, а вторая – гормональную терапию в комбинации со вспомогательной химиотерапией.
Обработка собранных результатов показала, что значения основного критерия оценки исследования – выживаемости без признаков инвазивного заболевания, определяемого как доля женщин без рецидива первичной опухоли, были сопоставимы для пациенток обеих групп. Через 5 лет после окончания терапии показатель выживаемости без признаков инвазивного заболевания составил 92,8% для женщин, получавших только гормональную терапию и 93,1% для женщин из группы комбинированной терапии. Через 9 лет эти значения составили 83,3% и 84,3% соответственно. Ни одно из различий не является статистически значимым.
Показатели общей выживаемости также оказались сопоставимыми для двух групп. Через 5 лет общая выживаемость для группы гормональной терапии составила 98%, а для группы комбинированной терапии – 98,1%. Через 9 лет соответствующие показатели составили 93,9% и 93,8%.
Также исследователи установили, что для женщин с наименьшим коэффициентом риска (1-10), получавших только гормональную терапию, была характерна очень низкая вероятность развития рецидива, составившая для 9-летнего периода только 3%. Это подтверждает результаты более ранних исследований. В то же время, было установлено, что у женщин с наиболее высоким коэффициентом риска (26-100) частота развития отдаленных рецидивов составляла 13%, несмотря на проведение комбинированной терапии. Это свидетельствует о необходимости разработки более эффективных методов лечения пациенток группы высокого риска развития рецидивов.
На основании всего вышесказанного авторы пришли к выводу, что при ранних стадиях HER2-положительного рака молочной железы без поражения лимфатических узлов от проведения химиотерапии можно отказываться примерно в 70% случаев, а именно:
- у женщин старше 50 лет с коэффициентом риска развития рецидива 11-25 (45%);
- у женщин любого возраста с коэффициентом риска развития рецидива 0-10 (16%);
- у женщин в возрасте 50 лет и младше с коэффициентом риска развития рецидива 11-55 (8%).
В то же время, проведение химиотерапии целесообразно в оставшихся 30% случаев:
- у женщин любого возраста с коэффициентом риска развития рецидива 26-100 (17%);
- у женщин в возрасте 50 лет и младше с коэффициентом риска развития рецидива 16-25 (14%).
Новые данные свидетельствуют о том, что химиотерапия не приносит пользы большинству женщин из группы среднего риска развития рецидивов. Они дополняют опубликованные в 2015 году результаты TAILORx, согласно которым анализ генной экспрессии позволяет идентифицировать женщин с низким риском развития рецидивов, которые могут обойтись без химиотерапии.
Однако существует один спорный момент. При проведенном по отдельности анализе результатов наблюдения за женщинами в менопаузе и женщинами младше 50 лет, входящими в верхнюю часть диапазона средней части шкалы коэффициента риска (16-25), полученные результаты показали, что химиотерапия все же может оказывать определенное положительное влияние. На сегодняшний день неясно, чем это обусловлено: непосредственным действием химиотерапии или подавлением активности эндокринных желез в условиях индуцированной химиопрепаратами менопаузы. В любом случае, лечащие врачи должны обсуждать целесообразность проведения химиотерапии с женщинами этих подгрупп.
Статья Joseph A. Sparano et al. Adjuvant Chemotherapy Guided by a 21-Gene Expression Assay in Breast Cancer опубликована в The New England Journal of Medicine.
источник