В Европейской клинике ведёт консультативный приём и выполняет операции известный российский хирург-маммолог, доктор медицинских наук Сергей Михайлович Портной (автор более 300 печатных работ, член правления Российского общества онкомаммологов, автор трех патентов на изобретения).
Сергей Михайлович выполняет весь объем оперативных вмешательств на молочной железе, включая органосохраняющие и реконструктивные пластические операции.
Карцинома молочной железы — одно из названий рака, в это понятие включено большое число разных морфологических — клеточных вариантов злокачественного процесса, к которым применимы общие лечебные подходы. Ежегодно заболевание диагностируется у 65–65 тысяч россиянок, и вопреки сложившемуся мнению, это болезнь зрелых женщин — средний возраст больных чуть старше 61 года.
Скорость роста опухолевой ткани очень индивидуальна, но в среднем до объёма в кубический сантиметр опухоль может расти почти десятилетие. На протяжении своей жизни раковая опухоль постоянно изменяется, стремясь максимально защититься от лечебных «посягательств».
В процессе самосовершенствования злокачественные клетки синтезируют молекулы, облегчающие распространение метастазов, и приобретают новые способности по внедрению в окружающие ткани. Этот процесс называется «инвазия». Инвазия начинается с момента прорыва базальной мембраны, разделяющей эпителий от подлежащих тканей.
По степени внедрения в окружающие ткани карцинома молочной железы может быть:
- Неинвазивной — это рак in situ, то есть на одном месте, когда клетки располагаются в поверхностном слое слизистой оболочки, но не внедряются вглубь.
- Микроинвазивной — внедрившиеся в глубину не более 1 мм, и это максимально, но уже случилось главное — пробита базальная мембрана, когда клеточная колония превысит 1 мм — это 1 стадия рака.
- Инвазивной — раковые комплексы разрушили базальную мембрану слизистой и расползаются в окружающие ткани.
Инвазивная карцинома способна разрушать и метастазировать, карцинома in situ тоже растёт, но инвазия в другие ткани на этом этапе жизни невозможна. Неизвестно, способен ли рак «на месте» стать «настоящим» инвазивным, но такая возможность не исключается, как и одновременное или последовательное развитие в молочной железе неинвазивной и инвазивной опухоли.
- Рак in situ может появиться в протоке или дольке железы, отсюда его разделение на внутрипротоковый и дольковый варианты, каждый имеет отличительные особенности и лечатся они неодинаково.
- Рак in situ не обязательно микроскопический, иногда встречаются узлы по несколько сантиметров в диаметре, а некоторые опухоли имеют обещающую много неприятностей агрессивность. Недавно открылась и способность неинвазивной карциномы к формированию метастазов, правда, чрезвычайно редко — в 1–3% случаев.
Внутрипротоковый или дуктальный рак in situ в специальной литературе обозначается аббревиатурой DCIS. В каждом третьем случае он развивается сразу в нескольких очагах — мультицентрично. Такая форма не опасна для жизни, хоть выделяют высоко агрессивный вид — низкодифференцированная in situ через несколько лет существования без лечения вполне может обрести способности к инвазии в окружающие ткани.
Как правило, DCIS проявляется симптомами — кровянистыми выделениями из соска, есть специальный термин — «кровоточащая молочная железа», отражающий её основной, но не обязательный клинический признак. Могут беспокоить боли и припухлость. При размере больше сантиметра DCIS можно прощупать. При маммографии патологию визуализируют по глыбкам кальция и уплотнению тканей.
Лечение серьёзное, как при «настоящем» инвазивном раке, то есть обязательна операция. Возможна и небольшая резекция, и удаление сектора — лампэктомия, и полное удаление — мастэктомия. Во время хирургического вмешательства лимфатические узлы должны обследоваться на наличие раковых эмболов. Главная неприятность — 30% вероятность рецидива, поэтому небольшая операция дополняется лучевой терапией, после мастэктомии облучение не требуется.
При наличии позитивных рецепторов половых гормонов возможна профилактическая гормональная терапия, поскольку вероятность развития в будущем «обычного» рака у таких женщин выше. Гормональная терапия, как предполагают, снижает эту возможность.
Прогноз очень благоприятный, этот вид ракового поражения не угрожает женщине смертью.
Дольковая или лобулярная карцинома in situ (LCIS) возникает уже не в протоке, а в железистой дольке, из которых состоит молочная железа. У половины женщин атипические новообразования одновременно возникают в нескольких дольках, в каждом третьем случае — в обеих железах. Это заболевание молодых женщин, большинство пациенток 45-летние.
LCIS чаще никак не проявляется, не прощупывается и плохо видна на маммограмме, потому что в её сосудах не откладывается кальций, что характерно для злокачественных процессов. До внедрения в практику МРТ молочных желез, дольковый in situ находили почти случайно, когда делали биопсию железы по поводу фиброзно-кистозной мастопатии или других заболеваний груди.
Лечение LCIS — операция секторальная резекция, но чаще прибегают к удалению всей груди, при очагах in situ с обеих сторон выполняют двухстороннюю подкожную мастэктомию. Вероятность последующего развития инвазивного рака у женщины на порядок выше, примечательно, что у 73% возникают не дольковые, а протоковые раки и не обязательно в той же груди.
Раковые комплексы находят в лимфоузлах у 1–2% женщин, поэтому во время операции анализируется состояние «сигнального» лимфоузла, если он поражён — удаляют весь коллектор. При чувствительности к гормонам не исключена гормональная терапия, преимущественно для возможности развития инвазивного рака.
Подавляющее большинство злокачественных процессов в молочной железе относится к инвазивному раку, то есть обладающему способностями к распространению вглубь тканей и в крови и лимфе по всему организму, обычно их называют инфильтрирующим раком. Выделяются почти два десятка клеточных вариантов: железистый, медуллярный, тубулярный, аденокистозный и прочие. Нередко невозможно разобрать клеточную структуру, что обозначают как неклассифицированная карцинома, она же неспецифическая, скирозный рак и ещё несколько названий.
Морфологическая классификация громоздка, из практических соображений все гистологические типы разделяют по чувствительности к лечению, а конкретно — реагирующие на гормональные препараты или не чувствительные к ним. Так медуллярный тип устойчив к гормональным препаратам, а криброзный наоборот.
В клинике часто используется классификация с выделением узловой формы и воспалительной или маститоподобной, она же инфильтративно-отёчная, при которой изначально сомнительна возможность радикальной операции, поэтому на первом этапе проводится химиотерапия.
Злокачественный процесс возникает либо в дольке, либо в протоке, в части случаев при микроскопии это удаётся установить, тогда в гистологическом анализе указывается внутрипротоковая/дуктальная или лобулярная/дольковая инфильтрирующая карцинома.
Большее значение для прогноза и выбора лечения имеет степень дифференциации раковых клеток, то есть их агрессивность.
Известно, чем больше раковые клетки отличаются по своему строению от нормальной клетки молочной железы, тем агрессивнее их поведение.
Очень похожие на нормальную ткань злокачественные новообразования называют высокодифференцированными и обозначают их литерой «G1», соответственно низкодифференцированный тип — «G3», а промежуточный — умеренно дифференцированный «G2». Совсем утратившую структурную и функциональную связь с нормальной тканью обозначают как недифференцированная опухоль и литерой «G4», а невозможность определения — «Gх».
Каждый клиницист знает, что протоковая инвазивная карцинома G3 или инфильтрирующая дольковая карцинома G4 обещают быструю прогрессию процесса при высокой чувствительности к лекарствам и скором формировании устойчивости к ним, поэтому целесообразна активная химиотерапия. Пациентки с G1 или G2 имеют лучший прогноз после операции и вероятна хорошая реакция на гормональное воздействие.
Совершенствование лечебных подходов и новые лекарственные препараты изменяют запросы к морфологическому исследованию, так в последнее десятилетие выбор лечебной тактики ориентирован на биологический подтип рака, учитывающий дифференцировку, ген изначальной устойчивости к лекарствам HER2, гормональные рецепторы и другие клеточные прогностические маркёры, выделяя: А и В люминальные, нелюминальный и базальноподобный типы. Для оптимального подбора химиотерапии опухоль подвергают анализу на 21 ген.
Не исключено, что через некоторое время будут найдены дополнительные и более важные маркеры ответа на лечение, сегодня главное, чтобы специалисты онкологической клиники были в курсе инноваций и имели весь спектр лекарственных средств для проведения оптимальной и индивидуальной терапии рака молочной железы.
источник
Внутрипротоковый, дольковый, метапластический, слизистый и тубулярный рак молочной железы: их основные характеристики
Существуют различные виды рака молочной железы. Данная патология может отличаться локализацией, типом злокачественных клеток, их дифференцировкой, характером роста и др. В зависимости от вида рака молочной железы у женщин будет выбрана та или иная тактика лечения. Также от вида онкологического новообразования зависит дальнейший прогноз. Для определения вида патологии используют различные методы исследования: биопсия, определение онкологических маркеров в крови, исследование на гормон-зависимость клеток и т.д. От того, насколько точно будет установлен диагноз, зависит правильность выбора лечения. В Юсуповской больнице для диагностики онкологических заболеваний используется современное высокоточное оборудование. Это позволяет врачам составлять максимально эффективный план лечения, который позволит повысить шансы на выживаемость при данной патологии.
Внутрипротоковый рак молочной железы – это наиболее распространенный вид онкологии данного органа. Его симптомы будут зависеть от вида новообразования, его размеров, стадии заболевания.
Выделяют две основные формы внутрипротокового рака:
Внутрипротоковый неинвазивный рак молочной железы определяют, анализируя микропрепарат, который берется во время биопсии. При неинвазивном раке опухоль не покидает пределы протока и не поражает соседние ткани. Данный вид рака не представляет особой угрозы для жизни женщины, однако, он имеет высокую вероятность перерасти в инвазивную опухоль с дальнейшими метастазами. Внутрипротоковый неинвазивный рак хорошо поддается лечению, но пациентке необходимо будет обязательно регулярно посещать маммолога и онколога для контроля состояния молочной железы.
Инвазивный внутрипротоковый рак молочной железы имеет более неблагоприятный прогноз после лечения. В этом случае злокачественные клетки распространяются на соседние ткани, а со временем поражают кровеносные сосуды и лимфатические узлы. Внутрипротоковый рак может возникнуть в любом возрасте, но более склонны к нему женщины в периоде постменопаузы.
Лечение внутрипротокового рака будет включать радикальную мастэктомию, химиотерапию, лучевую терапию, применение гормональных препаратов (в случае гормонозависимой опухоли), а также таргетную терапию, способствующую остановке роста злокачественных клеток.
Дольковый рак молочной железы – это второй по частоте встречаемости вид онкологических новообразований в груди. Опухоль начинает свое развитие в дольках молочных желез (отсюда и название) из эпителиальных клеток. Данный вид рака также разделяют на неинвазивный и инвазивный. Первый имеет благоприятный прогноз и хорошо поддается лечению. Во втором случае будет применено полномасштабное лечение с удалением молочной железы и последующей химио- и лучевой терапией.
Дольковый рак молочной железы имеет благоприятный прогноз в случае обнаружения опухоли на 1-2 стадии. На более поздних сроках значительно увеличивается вероятность метастазирования и рецидива патологии даже после полного курса лечения.
Лечение тубулярной карциномы относительно несложное, поскольку данный вид патологии относится к неагрессивным опухолям. Это подвид инвазивного протокового рака, который встречается достаточно редко (1-4% всех случаев рака молочной железы). Тубулярная карцинома имеет небольшие размеры и часто представлена несколькими новообразованиями 1-2 см в диаметре. Она имеет трубчатую структуру и отличается медленным ростом. Из-за этого достаточно часто происходит ошибочная постановка диагноза, и карцинома не подвергается своевременному лечению (новообразование принимают за доброкачественную опухоль).
Прогноз для данного вида опухоли благоприятный. В лечении может даже не использоваться радикальная мастэктомия, а только лампэктомия с удалением пораженной ткани. В дальнейшем используется лучевая терапия и гормональные препараты (в случае, если опухоль является гормонозависимой). Химиотерапия назначается по показаниям, но в этом случае она применяется редко.
Еще одним видом протокового инвазивного рак груди является медуллярная карцинома. Свое название опухоль получила из-за мягкой структуры и схожести с продолговатым мозгом (медуллой). Заболевание относится к редким и встречается в 3-5% случаев онкологии молочных желез. Чаще отмечается у женщин в возрасте 40-50 лет.
Клетки опухоли по своему поведению похожи на агрессивные, но на самом деле таковыми не являются. Поэтому данный вид рака хорошо поддается лечению и имеет благоприятный прогноз. Наибольший процент десятилетней выживаемости отмечается после лечения патологии первой и второй стадии. Он составляет 70-90%. На третьей стадии пятилетняя выживаемость составляет 40-70%. Четвертая стадия практически лечению не поддается, поэтому все мероприятия направлены на облегчение состояния пациентки.
Еще одна протоковая форма рака молочной железы. Встречается в 5% случаев онкологии груди у женщин. Слизистая (коллоидная) карцинома относится к муцинозному раку молочной железы. Она характеризуется скоплением большого количества слизи в клетках. В норме клетки молочных желез делятся, выполняют свои функции и отмирают. Эти процессы происходят постоянно и беспрерывно, обеспечивая нормальную работу органа. Злокачественные клетки делятся намного быстрее и кровь не успевает утилизировать пораженные клетки, поэтому они остаются в молочной железе, превратившись в слизь.
Для слизистого рака характерно медленное развитие, отсутствие метастазов, отсутствие болей в груди. При своевременной адекватной терапии прогноз благоприятен.
Мультицентрический рак молочной железы подразумевает более двух новообразований в органе. Они могут располагаться рядом или находиться на некотором отдалении друг от друга.
Мультицентрический рак встречается редко. Он может быть первичным или следствием метастазирования из другого органа. Это состояние имеет неблагоприятный прогноз, поскольку во многих случаях опухоль диагностируется уже на 3 или 4 стадии, когда лечение не будет достаточно эффективным.
Метапластический рак молочной железы также имеет неблагоприятный прогноз, поскольку относиться к онкологическим патологиям с высокой степенью агрессивности. В большинстве случаев он обнаруживается на 3-4 стадии, что значительно усложняет лечение. Данный вид рака встречается редко и составляет 3-5% случаев.
Метапластический рак представляет собой группу опухолей, которые будут объединены морфологическими признаками. Гистология рака молочной железы может показать наличие нескольких видов сарком (липосаркома, фибросаркома, остеосаркома и т.д.). Метапластический рак относиться в гормон независимым патологиям, что значительно усложняет процесс лечения.
В Юсуповской больнице города Москвы работает профильное отделение – клиника онкологии, которое специализируется на терапии злокачественных опухолей различного вида и степени. В больнице работают опытные онкологи, доктора наук, которые используют в своей практике современные международные протоколы лечения онкологических патологий, являющихся наиболее эффективными в устранении новообразований различного типа. Терапия патологии составляется строго индивидуально в зависимости от особенностей течения заболевания у пациента, его состояния здоровья, дополнительных факторов.
Высокий профессионализм врачей, а также хорошая оснащенность больницы, позволяют достигать положительных результатов даже в самых сложных случаях. Процесс лечения направлен на устранение самой раковой опухоли и снижение вероятности рецидива патологии в будущем. Больным на поздних стадиях предоставляется качественная паллиативная помощь, которая значительно снижает выраженность симптоматики онкологии. Лечение проходит в комфортном стационаре, где за больными осуществляет уход специально обученный персонал.
источник
Медуллярный рак (карцинома) молочной железы встречается редко. Опухоль отличается злокачественным характером и быстрым ростом. Развитие медуллярного сопровождается симптомами, свойственным доброкачественным новообразованиями. Поэтому при подборе тактики лечения учитываются данные гистологического исследования проблемных тканей.
Медуллярный рак — это редкий вид злокачественных опухолей, поражающих молочные железы. Карцинома диагностируется в 5-7% случаях онкологических заболеваний груди. Развитие рака происходит по типу доброкачественных новообразований (фиброаденому).
Опухоль поражает преимущественно женщин в возрасте 45-55 лет. В 10% случаев медуллярный рак диагностируется у пациенток моложе 35 лет.
Медуллярный рак характеризуется быстрым ростом и поздним метастазированием. По мере развития новообразования опухолевый процесс затрагивает связочный аппарат молочной железы, вследствие чего на поверхности последней формируются крупные полосы.
В 5% случаев медуллярный рак поражает обе груди. На УЗИ-аппарате опухоль визуализируется как узел плотной консистенции, неотличимый от доброкачественного новообразования.
Медуллярный рак не содержит рецепторы, чувствительные к эстрогену и прогестерону. Поэтому в лечении опухоли не применяются гормональные препараты.
Важная особенность медуллярного рака заключается в том, что диагностировать карциному удается только на основании результатов гистологического исследования. Иные методы обследования при этом новообразовании не дают точных результатов.
Медуллярный рак молочных желез развивается под действием аналогичных факторов, что и другие злокачественные новообразования. У большинства пациенток опухоль возникает на фоне гормонального дисбаланса либо патологий репродуктивных органов.
Установлена взаимосвязь между мутацией генов BRCA 1 и BRCA 2.
Перерождение клеток молочной железы в раковые новообразования происходит преимущественно под воздействием эстрогена (опухоли типа ER). Также возможна трансформация из-за активности прогестерона (опухоли типа PR). Оба фактора объясняют, почему карциномы часто образуются на фоне гормонального дисбаланса.
В отдельную группу выделяют опухоли базальноподобного типа. Такие карциномы прорастают из базального слоя молочных желез. Базальноподобный рак плохо поддается терапии.
К числу возможных причин, провоцирующих развитие опухолевого процесса в груди, относят:
- воспалительные заболевания матки и яичников;
- ранняя менструация (до 11 лет);
- прерывание беременности (особенно опасны аборты при первой беременности);
- отсутствие лактации, ранний отказ от грудного вскармливания;
- отсутствие беременности;
- эндокринные заболевания;
- ожирение.
Спровоцировать опухолевый процесс способны ионизирующее излучение и контакт с канцерогенными веществами. В группу риска развития медуллярного рака входят курящие женщины.
Медуллярный рак характеризуется бессимптомным развитием. Первые признаки, указывающие на течение опухолевого процесса в молочных железах, возникают, когда новообразование достигает 2-3 см в диаметре.
При пальпации проблемной зоны выявляются плотные участки узловатой формы. По мере прогрессирования опухолевого процесса клиническая картина дополняется болевыми ощущениями в груди, увеличенными локальными лимфоузлами, нарушением дыхания. Новообразование оказывает токсическое воздействие на организм, из-за чего у пациентки отмечаются:
- побледнение кожи;
- резкое снижение веса;
- общая слабость;
- повышенная утомляемость и другие симптомы интоксикации.
Опухолевый процесс вызывает аномальные выделения из сосков. Из-за распространения раковых клеток нарушается целостность кожного покрова на груди. Со временем размер и число ран на поверхности молочных желез увеличивается.
В случае если опухоль локализуется возле ареолы, диагностируется синдром втяжения соска. Этот симптом становится более выраженным, когда пациентка заводит руки за голову.
Запущенный медуллярный рак прорастает в ткани связочного аппарата. Из-за этого на поверхности груди формируются тяжи.
Если опухоль дает метастазы, клиническая картина дополняется симптомами дисфункции тех органов, в которые проникли раковые клетки.
При уплотнениях в молочных железах назначаются УЗИ и маммография. Оба метода помогают визуализировать опухоль и определить локализацию карциномы. Чтобы определить структурные особенности новообразования, назначают МРТ и КТ.
Важным диагностическим мероприятием считается биопсия. Последняя назначается при подозрении на злокачественный характер опухоли.
При медуллярном раке указанные методы диагностики не способны определить тип новообразования. Для этого необходимо провести гистологическое исследование проблемных тканей. Забор последних иногда проводится через открытую полость, формируемую в молочной железе.
Медуллярный рак дифференцируется с другими новообразованиями на основании пяти признаков. Карцинома на 75% состоит из злокачественных клеток, объединенных в тяжи и разделенных соединительной тканью.
При гистологическом исследовании проблемной ткани не выявляются железистые и тубулярные структуры. Капсула у медуллярного рака диффузно-инфильтрированная.
Важной особенностью карциномы является наличие одного крупного и нескольких мелких ядер (ядерный полиморфизм) в составе клеток, большая часть которых заполнена цитоплазмой. Медуллярный рак обычно не прорастает за пределы первоначальной локализации. От здоровых клеток опухоль отделает выраженный слой фиброзной ткани.
При медуллярном раке показано комплексное лечение. Однако основным методом, применяемым в терапии этой опухоли, является хирургическое вмешательство.
Тактика лечения подбирается с учетом индивидуальных особенностей пациента и типа карциномы. Нередко хирургическое вмешательство предваряет химиотерапия, которая помогает уменьшить размеры рака.
При агрессивной форме опухоли показана радикальная мастэктомия. В ходе этой операции полностью удаляется пораженная молочная железа и ткани, вовлеченные в патологический процесс. После радикальной мастэктомии проводится курс лучевой или химиотерапии. Такое лечение помогает уничтожить оставшиеся раковые клетки, распространившиеся по другим отделам организма.
При небольших (до 4 см в диаметре) карциномах применяется лампэктомия. Метод предусматривает частичное иссечение молочной железы. В ходе лампэктомии удаляется опухоль. При этом функции молочной железы сохраняются.
После лампэктомии временно снижается чувствительность груди. Объясняется это тем, что во время операции повреждаются нервные волокна. По мере восстановления тканей возвращается чувствительность кожи.
В запущенных случаях, когда опухоль дала метастазы в отдаленные органы, применяются паллиативные методы лечения. Этот подход предусматривает удаление опухоли, а также проведение лучевой и химиотерапии.
После операции пациентке назначается прием обезболивающих и иных препаратов, которые купируют сопутствующие симптомы. Паллиативная терапия призвана облегчить состояние женщины, но не вылечить медуллярный рак.
При необходимости врач корректирует выбранную схему терапии. Это происходит после изучения гистологической структуры лимфатического узла, удаленного из подмышечной впадины. Если в тканях выявляются раковые клетки, проводится полное удаление молочной железы, после которого назначается курс лучевой либо химиотерапии.
Продолжительность реабилитационного периода после мастэктомии определяется индивидуальными особенностями пациента и степенью вмешательства. В среднем на восстановление организма уходит одна неделя. По завершении лечения пациенткам необходимо регулярно проходить обследование у маммолога, чтобы заранее выявить рецидив опухоли.
Химиотерапия как отдельный метод лечения применяется, если размеры злокачественного новообразования не превышают 2 см.
Медуллярный рак относится к числу наиболее «благоприятных» злокачественных новообразований, поражающих молочные железы. При условии своевременно проведенного лечения 10-летняя выживаемость наблюдается у 50-90% пациенток.
Этот показатель определяется в зависимости от характера границ карциномы, степени инфильтрации и наличия метастаз. Однако после обнаружения медуллярного рака все пациентки проживают первый год. Ситуация меняется позднее.
Если карцинома имеет четкие границы, то выживаемость среди пациентов в первые 3 года составляет 100%, 5 — 10 лет — 87%. При новообразованиях с неравномерными границами показатель меняется практически сразу. С третьего года жизни смертность среди пациенток достигает 8%, 5 лет — 24%, 7 лет — 34%, 10 лет — 76%.
Выживаемость пациенток с карциномой, клетки которой отличаются выраженной инфильтрацией (выявляется на основании гистологического исследования) составляет 88%. Этот показатель исчисляется с третьего года. Опухоли с умеренной инфильтрацией провоцируют смертельный исход в первые 5 лет после обнаружения новообразования у 48% пациентов, 7 лет — 80%.
Когда опухоль метастазирует, показатель выживаемости меняется незначительно в сравнении с приведенными данными. Смертность в первые 3 года жизни отмечается в 8% случаях. 5 лет проживают 68% пациентов. В течение последующих лет из-за метастазирующей карциномы погибают до 47% женщин.
Медуллярный рак в сравнении с другими опухолями молочных желез хорошо поддается лечению. Рецидив карциномы в течение первых 76 месяцев после удаления наблюдается у 13% пациенток.
Профилактика медуллярного рака и других опухолей молочных желез требует соблюдения нескольких правил. Женщинам рекомендуется избегать ожирения. Избыточная масса тела увеличивает вероятность появления карциномы на 40%.
Чтобы избежать образования раковой опухоли, следует отказаться от алкоголя. Последний стимулирует работу органов, ответственных за выработку половых гормонов. Регулярное потребление алкоголя увеличивает риск появления карциномы на 12%.
Для поддержания гормонального баланса следует уделять внимание физическим нагрузкам. Регулярные упражнения снижают уровень эстрогена в крови, считающегося одной из основных причин появления раковой опухоли. Физические упражнения снижают вероятность образования карцином на 30%.
Женщинам репродуктивного и пожилого возраста необходимо раз в месяц путем пальпации обследовать состояние молочных желез. Также рекомендуется каждые 6-12 месяцев обращаться к маммологу. Эти мероприятия помогают выявить опухоли на ранней стадии развития, когда лечение наиболее эффективно.
источник
Этот вид рака молочной железы (РМЖ) выделяют в отдельный вариант из-за особенностей клинического течения.
Тубулярный РМЖ отличается благоприятным прогнозом, почти все пациентки с этим раком живут 10 лет и более.
Морфологической отличительной чертой рака является тубулярное строение.
Рак состоит из округлых трубочек, выстланных однорядным мономорфным эпителием, равномерно расположенных на фоне фиброзной стромы. Для тубулярного рака молочной железы всегда характерна высокая гистологическая дифференцировка.
Истинный тубулярный рак выявляют в 2% случаев инвазивных вариантов РМЖ. В случаях раннего рака (Т1) долятубулярногоракаповышаетсядо7%. По сравнению с типичным протоковым раком тубулярный рак диагностируют у больных пожилого возраста, он меньшего размера и редко дает метастазы в лимфатических узлах. Нередко этот вариант рака ассоциирован с радиальным рубцом, дольковой неоплазией, внутрипротоковым раком высокого уровня дифференцировки.
По гистологическому строению тубулярный рак молочной железы похож на высокодифференцированный протоковый рак. Отличие состоит в том, что опухолевые трубочки построены исключительно из одного слоя клеток, причем клеточный полиморфизм в таких видах рака слабо выражен.
Нет единого мнения исследователей в отношении необходимой минимальной доли участков, имеющих типичное тубулярное строение, для установления диагноза «тубулярный рак». Для практических целей принято считать, что 90% всей опухоли должны занимать тубулярные структуры. Случаи рака, имеющего от 50 до 90% площади тубулярное строение, следует трактовать как смешанный рак.
Структуры склерозирующего аденоза, радиального рубца и микрогландулярного аденоза весьма сходны с тубулярный раком. Для дифференциальной диагностики в этих случаях необходимо провести иммуногистохимическое исследование. В доброкачественных процессах обязательно выявляют слой миоэпителия вокруг дольковых и протоковых структур.
В тубулярном РМЖ почти всегда определяют рецепторы эстрогена и прогестерона, нет экспрессии HER-2/ neu (ERBB2) и EGFR.
Генетические аномалии при этой форме рака определяют реже, чем при других вариантах рака молочной железы. При использовании методов LOH и CGH наиболее частые изменения выявлены в локусах 16q (потеря), 1q (усиление), 8р (потеря), Зр FHIT-локус, 1 lqATM-локус. Важно отметить, что геномные изменения при тубулярном раке и других вариантах рака, по-видимому, свидетельствуют о генетических отличиях тубулярного рака (фото 61-63).
Фото 61. Тубулярный РМЖ. Опухолевые клетки формируют трубочки, их выстилка однорядная. Гематоксилин-эозин, х 100
Фото 62. Тубулярный рак молочной железы. Гематоксилин-эозин, х 200
Фото 63. Тубулярный РМЖ. Трубочки разного размера, эпителий преимущественно однорядный. Гематоксилин-эозин, х 200
Прогноз тубулярного рака молочной железы благоприятный, продолжительность жизни пациенток приближается к продолжительности жизни в популяции. Метастатическое поражение лимфатических узлов диагностируют крайне редко.
Криброзный РМЖ — редкий гистологический вариант, составляет от 0,8 до 3,5% всех случаев рака молочной железы. Этот вариант рака чаще выявляют у пациенток в возрасте 53 года-58 лет.
Криброзный РМЖ характеризуется благоприятным клиническим течением и высокими показателями 10-летней выживаемости (от 90 до 100%). Довольно типичным признаком криброзного рака является наличие микрокальцинатов, в 20% случаев определяют мультифокальный тип роста.
В опухоли преобладает характерный паттерн протоковой карциномы с внутрипротоковыми структурами в виде арок или сита, отмечают очаги инвазии. Некоторые протоки имеют вид причудливой репгетки, определяют участки, характерные для внутрипротокового папиллярного рака и сосочкового рака.
Данный гистологический вариант рака молочной железы похож на цилиндрому слюнной железы, поэтому иногда данный рак называют решетчатым раком или цилиндромой молочной железы.
Опухолевые клетки в основном дифференцированные, с незначительным ядерным полиморфизмом, митозы редки. В строме отмечают реактивную пролиферацию фибробластов.
Очаговые криброзные структуры часто выявляют во внутрипротоковых карциномах. Небольшие участки криброзной карциномы могут быть в структуре тубулярного рака.
Для криброзного рака характерна примесь различных гистологических вариантов рака в разном соотношении.
Диагноз «инвазивный криброзный рак молочной железы» правомочен в случаях наличия протоковых структур с типичным криброзным строением в более чем 90% объема опухоли. В случаях сочетания участков криброзного и тубулярного морфологического строения диагноз «криброзный рак» устанавливают, если он составляет >50%. В остальных случаях рекомендуется пользоваться термином «смешанный рак».
Клинический прогноз криброзного рака сходен с прогнозом для тубулярного РМЖ.
Дифференцировать криброзный рак молочной железы необходимо от аденоидно-кистозного рака и карциноидом.
Для последнего характерны внутри цитоплазматические аргирофильные гранулы. Для аденоидно-кистозного рака типичным является сохранность белка ламинина в базальных мембранах, а при криброзном раке отмечают участки ее инвазии и соответственно разрушения целостности базальной мембраны (фото 64, 65).
Фото 64. Криброзный РМЖ. Опухоль в виде сита, преобладают протоковые структуры. Гематоксилин-эозин, х 100
Фото 65. Криброзный рак молочной железы. Гематоксилин-эозин, х 200
Л.М. Захарцева, М.В. Дятел, А.В. Григорук
источник
Медицинский термин «карцинома» от греческого — опухоль или злокачественное новообразование, поражающее ткань молочной железы. Рак развивается из эпителиальных клеток кожи. Все чаще статистика стала говорить о неутешительном росте цифр этого заболевания. Зачастую, каждая десятая женщина сталкивается с этой болезнью. К сожалению, часто карцинома молочной железы берет верх над женщиной: при несвоевременном и неграмотном лечении.
Новообразование грудной железы агрессивно растет. Зачастую рост опухолевых клеток очень быстрый. Стоит учитывать, что это заболевание может поражать разные возрастные категории женщин: в возрасте (40-50 лет), совсем юных (от 10-20) и даже пожилых женщин (от 80 и старше). Данный вид карциномы является самым частым среди злокачественных новообразований у женского пола. В общем списке он стоит на втором месте, уступая раку легких.
Человеку, столкнувшемуся с болезнью не стоит отчаиваться! Рак молочной железы — излечимое заболевание. Выживаемость при этом виде рака зависит от стадии заболевания и своевременного лечения. К проблеме стоит подойти со всей ответственностью: начиная от выбора мед учреждения и лечащего врача, и заканчивая прохождением всех назначенных обследований.
Вся сложность лечения состоит в том, что пациентки практически до последней стадии заболевания не знают о его существовании, так как не проходят ежегодное обследование груди. А молодые женщины тем более редко могут самостоятельно выявить у себя эту болезнь. Существует миф, что злокачественное новообразование молочных желез – это болезнь «зрелых» женщин. Такое утверждение неверно.
Клиника аденокарциномы груди напрямую зависит от ее стадии. Вследствие быстрого течения заболевания, патология может быстро обнаружиться. Если этого не произошло, скорее всего женщина просто невнимательно относится к своему здоровью или попросту не знает возможных симптомов. Видимые признаки этой болезни можно заметить уже на раннем этапе.
Для своевременного выявления возможных признаков карциномы следует знать ее признаки:
- Имеется уплотнения в груди. Чаще всего такие уплотнения обнаруживаются в верхне-наружном квадрате железы, реже в другом месте. Главное помнить, что любое уплотнение – это повод обратиться к врачу.
- Видимые внешние изменения кожи желез. При рассматриваемом виде карциномы, кожа груди приобретает характерный, красновато-синюшный цвет.
- Участок кожи груди изменяет свою форму, при этом размеры обычно не меняются или меняются несущественно.
- Увеличился лимфоузел (лимфоузлы) в подмышечных впадинах. Их увеличение и болезненность может указывать на имеющееся заболевание. Не стоит судить лишь по одному увеличению лимфоузлов, следует помнить, что их болезненность так же могут спровоцировать и другие, не столь серьезные причины.
- Карцинома груди любит маскироваться под обычное воспаление, такое как мастит или рожа. Если самостоятельное обследование ни к чему не привело или какой-то признак был замечен, необходимо пройти обследование у гинеколога.
Своевременное выявление болезни – это залог выздоровления.
Имеется два вида – инвазивный и неинвазивный. Различие их в способности метастазировать, то есть прорастать в другие органы и ткани, порой расположенные вовсе не по соседству.
Неинвазивный рак (In situ). Произрастает внутри протоков молочной железы. Распространения на здоровые ткани и органы не происходит (не метастазирует). В переводе с английского «In situ» обозначает «на месте».
Инвазивный рак. Этот вид опухоли перерастает из неинвазивного, с дальнейшим распространением его в ткани и органы. От латинского «Invasio» — внедрение. То есть рак распространяется в другие ткани организма, которые могут быть расположены далеко от очага заболевания. Перемещение раковых клеток происходит посредством крови и лифы.
Процесс распространения раковых клеток в здоровые ткани носит название «метастазирование». Может произойти как на ранних стадиях заболевания, когда опухоль небольшая, так и на поздних при крупных размерах. Так как рак переносится через лимфу, то подмышечные лимфоузлы страдают первыми. В запущенных случаях метастазы по крови и лимфе переходят на другие органы: легкие, желудок, печень, спиной и головной мозг. В новом органе опухоль снова начинает активно делиться и заражать здоровые клетки.
4 степени определения инфильтрующей карциномы:
- G1 – высокодифференцированный рак
- G2 – умеренно дифференцированый
- G3 – низкодифференцированный
- G4 – не дифференцируется
Для степени G1 и G2 прогноз будет более благоприятным.
Еще раз о симптомах, которые вызывают подозрение о наличии рака:
- асимметрия грудных желез (видимая и приобретенная, не анатомическая)
- появление различных высыпаний, на груди появляется «апельсиновая корка»
- втянулся сосок
- цвет ареолы изменился
- боль в железе независимо от положения тела
- увеличение лимфоузлов и боль
- появляются впадины на груди
Код карциномы молочной железы по международной номенклатуре МКБ10 – С50. Его классифицируют в зависимости от степени размножения клеток и от схожести опухоли со здоровыми клетками.
- T- наличие новообразования
- TX– оценить опухоль невозможно (неспецифический рак)
- TO – нет данных об опухоли
- Tis – инвазивный рак
- T1-T4 – размер железы увеличен
- N – наличие узла
- NX – лимфоузлы оценить невозможно
- NO – отсутствие метастазов в лимфоузлах
- N1-N3 – лимфоузлы увеличены в размере
- M — перемещение
- MO – полное отсутствие метастазов
- M1 – имеются метастазы
- Дольковая аденокарцинома In situ – распространения опухоли происходит в дольках желез, поэтому так рак и называется. Чаще поражаются обе груди сразу.
- Комедокарцинома (аденогенный) рак – выводные протоки железистого эпителия имеют вид извилистых плотных образований.
- Проточная (внутрипротоковая) – каких либо индивидуальных характеристик не имеет. При протоковой карциноме появляются выделения из соска, иногда боль. Раковые клетки перемещаются по кровеносным и лимфатическим сосудам в другие органы и ткани (инвазивный).
- Лобулярная инфильтративная карцинома. Поражает чаще женщин возраста 45-50 лет. На груди образовывается инфильтрат. Бывают случаи распространения на яичники и матку. Маммография, к сожалению, не выявляет признаков данной опухоли.
- Имеющиеся признаки воспаления на фоне злокачественного поражения железы. Женщины могут перепутать вид опухоли с маститом. Симптомы весьма схожи: поднимается температура, прощупываются уплотнения в груди и бывают покраснения на месте инфильтратов.
- Медуллярный рак. Четко ограниченный, очерченный и плотный вид опухоли размером 2-3см. Данным видом рака заболевают женщины от 50 лет и младше. При данном виде рака выживание и выздоровление бывают чаще неблагоприятных прогнозов.
- Тубулярная карцинома. Высокодифференцированная опухоль. Может возникать как у молодых девушек 25 лет, так и у совсем пожилых женщин старше 80 лет. По размеру этот вид рака не более 2 см, часто занимает верхне-наружный квадрант груди. Разрастается медленно и поражает жировую клетчатку. Прогнозирование данного вида рака весьма благоприятно.
- Папиллярный рак встречается довольно редко, в 1-2 % случае. Опухоль возникает близь соска, вызывая выделения из него.
- Микрокарцинома (опухоль Грехема). Новообразование этого вида обладает малыми размерами с явлениями склероза. Единственное клиническое проявление – это распространение в лимфатические узлы шеи. Это разновидность папиллярной карциномы.
- Метапластическая карцинома. Встречается преимущественно у женщин негроидной расы старше 60 лет. Является самым агрессивным видом рака молочной железы, хотя встречается относительно редко.
- Муцинозный рак – это заболевание потовых желез груди.
- Карциносаркома. Этот вид новообразования весьма распространен и бывает связан с раком груди.
Основой фактор риска – конечно возраст. К сожалению, число женщин, заболевших раком молочной железы растет. Процент заболеваемости пациентов до 40 лет невелик – 0,5%. В возрасте от 35 до 55 лет процент резко возрастает до 4%. Категория женщин от 55 до 80 лет страдают от болезни еще чаще – 7% (примерно одна женщина из 15). От 80 и старше болеет почти каждая седьмая женщина (14,3%).
Имеются и другие риски возникновения аденокарциномы молочной железы. К ним относятся:
- наследственность — ранее раковое новообразование имелось у ближайших родственников (матери, дочери, бабушки), что существенно увеличивает риск заболевания.
- мутационные гены BRCA1 и BRCA2,унаследованные от родственников
- есть вероятность рецидивов (возвращения) опухоли, если таковое уже имелось
- провоцировать аденокарциному могут имеющиеся доброкачественные изменения в молочной железе (мастопатия)
- отсутствие родов или же поздние роды
- гормонотерапия в постменопаузальном периоде
- курение всегда стоит на первом месте причин возникновения любого вида рака
- ожирение и сахарный диабет 2 типа
- болезни печени и неправильная работа щитовидной железы
- радиационное излучение
Для снижения рисков развития карциномы молочной железы стоит придерживаться профилактических мер:
- половая жизнь должна быть регулярной
- регулярные осмотры у гинеколога
- роды до 28 лет
- обязательное кормление грудью
- отказ от курения и употребления алкоголя
- грамотное использование противозачаточных средств
- борьба с ожирением
- правильное питание
- стрессоустойчивость
Заподозрив у себя рак груди, человек должен немедленно отправиться в лечебное учреждение для дальнейшего обследования. Женщину направляют на диагностику и сдачу анализов. Для начала проводится мануальное обследование у врача маммолога. Назначается маммография и рентген молочных желез. До 35 лет рентген проводить не желательно, так как молодая железистая ткань чувствительна к рентгеновским лучам.
Всем женщинам обязательно, при обследовании назначают ультразвуковое обследование (УЗИ), которое оценивает степень поражения ткани и помогает отличить кисту от опухоли. Реже назначают МРТ.
В том случае, если обследования указали на имеющиеся новообразования в молочной железе, назначается биопсия. Биопсия – это лабораторное обследование иссеченной ткани. Она помогает выявить точную стадию и тип рака. Биопсия показывает, является ли этот тип рака гормонозависимым.
Также назначается и гистологический анализ. Гистология – микроскопический анализ взятых тканей. Этот метод самый точный. Он поможет определить раковые клетки и даже объяснит причину их появления.
Для детального уточнения стадии берутся анализы. После того, как врач поставит точный диагноз, он определяет местоположение и размер опухоли, появились ли метастазы, скорость их распространения, и назначает лечение.
Лечить рак необходимо сразу после обнаружения. При любом виде основным его лечением будет полное удаление опухоли, то есть хирургическая операция. Лампэктомия проводится, если болезнь выявлена на ранней стадии. Врач удаляет раковые ткани и, если потребуется, участок вокруг нее. Крупные злокачественные образования подлежат полному удалению железы (мастэктомия). Зачастую удаляют и лимфатические узлы, расположенные рядом. Рассматриваются случаи удаления обеих грудей сразу.
На опухоль воздействуют ионизирующим излучением. Метод лечения проводится после того, как была проведена операция по удалению груди или же ее участка. Лучевая терапия достаточно эффективна, так как уничтожает оставшиеся раковые клетки.
Используют химические препараты, помогающие бороться с различными видами опухоли. Обычно курс химиотерапии необходимо делать после проведения хирургической операции. В некоторых случаях химиотерапию могут провести до операции, для уменьшения новообразования.
Лечение гормонозависимого рака осуществляется препаратами, способными останавливать выработку некоторых гормонов в организме. Также эту терапию применяют как средство блокировки поступления гормонов к опухоли. Гормональная терапия снижает рецидивы и контролирует рост опухоли при наличии.
Всеми забытое, но весьма эффективное средство борьбы с раковыми клетками – креолин. Народное средство выпускают в каплях и зачастую продают в ветеринарных аптеках. Перед применением необходимо проконсультироваться с врачом. Отзыв на применение этого препарата рассказывает об его эффективности и значимости в борьбе с раковыми клетками, но этот препарат был незаслуженно всеми забыт.
источник
В странах с развивающейся экономикой карцинома, то есть злокачественное образование молочных желез, — самая частая опухоль, несущая опасность для жизни женщины. В государствах с развитой системой здравоохранения, где имеется система профилактики заболевания, например, в США, эта опухоль занимает сейчас 2-е место по встречаемости среди населения женского пола, а на 1-е выходит рак легкого.
Часто карцинома в начале заболевания никак себя не проявляет. Неприятные ощущения в молочной железе обычно сопровождают другие заболевания. Нередко опухоль обнаруживается сначала на рентгеновском снимке – маммограмме, а уже затем определяется пациенткой или медицинским работником.
Распознавание карциномы основано на осмотре, маммографии или ультразвуковом исследовании (УЗИ) и на пункционной биопсии. Улучшение информированности общества и оптимизация скрининга приводят к большей выявляемости карциномы на раннем этапе, когда операция имеет наивысшую эффективность. Эти факторы приводят к постепенному удлинению продолжительности жизни пациенток с опухолевым заболеванием.
Главные способы лечения карциномы грудной железы – хирургический и лучевой. Они нередко дополняются гормональными лекарствами и химиотерапией. При ранней стадии рака нередко проводится только операция и местное облучение тканей железы.
При наличии микрометастазов используется адъювантная терапия. Она может вызвать снижение смертности на 30-70%.
За прошедшие три десятилетия постоянное изучение карциномы помогло лучше понять заболевание. Появились целенаправленные и менее токсичные методы терапии.
По-прежнему важную роль играет обучение пациентов, периодическое прощупывание молочных желез и ежегодное рентгенологическое исследование.
Женские молочные железы расположены на передней поверхности грудной клетки. Они лежат на большой грудной мышце и удерживаются связками, прикрепляющимися к грудине. Железа включает около 20 долей, располагающихся секторально. Жировая ткань, покрывающая доли, создает форму груди. В каждой доле имеется большое количество мелких долек, заканчивающихся железами, способными секретировать молоко при соответствующей гормональной стимуляции.
Грудь, как и любой орган, состоит из множества микроскопических клеток. Они упорядоченно размножаются: новые клетки заменяют погибшие. При раке клетки размножаются бесконтрольно, их становится больше, чем в норме. Во время своей жизнедеятельности они выделяют большое количество отравляющих веществ, отрицательно влияющих на состояние всего организма. Опухолевые клетки по сосудам распространяются в другие органы, где также образуют очаги карциномы со сходным микроскопическим строением.
Рак железы чаще всего начинается изнутри молочных долек (дольковая карцинома) или протоков, через которые выводится молоко (протоковая карцинома). Иногда развивается бифазная карцинома молочной железы, при которой микроскопические свойства объединяют инвазивную дольковую и инвазивную протоковую формы.
Что такое карцинома молочной железы?
Это опухоль груди со злокачественным течением, характеризующаяся изменениями органа на уровне клеток. Они приводят к неконтролируемому размножению и практически бессмертию клеток, выстилающих дольки и протоки железы.
Изучение генетики этих клеток подтвердило, что имеются молекулярные подтипы болезни с определенными особенностями развития и проявлениями. Число молекулярных подтипов еще не установлено, но они, как правило, соотносятся с наличием рецепторов эстрогенов (РЭ), рецепторов прогестерона (РП) и рецептора 2 типа человеческого эпидермального фактора роста (ЭФР 2).
Такой взгляд на патологию – не как на совокупность случайных мутаций, а как на набор отдельных болезней, имеющих разное происхождение – изменил представления о причинах карциномы, типоспецифических провоцирующих факторах и значительно повлиял на формирование современных представлений о лечении заболевания.
В зависимости от генетических нарушений различают 4 основных подтипа болезни:
p, blockquote 18,0,0,0,0 —>
- Люминальная А.
- Люминальная В.
- Базальная.
- ЭФР 2-положительная.
Люминальная А:
p, blockquote 19,0,0,0,0 —>
- самый частый подтип;
- менее агрессивная;
- хороший прогноз;
- хороший ответ на гормоны;
- учащается с возрастом;
- РЭ + и/или РП +, ЭФР -.
Люминальная В:
p, blockquote 20,0,0,0,0 —>
- похожа на подтип А, но с худшим прогнозом;
- более часто РП -;
- РЭ + и/или РП +, ЭФР +.
p, blockquote 21,0,0,0,0 —>
- агрессивный подтип;
- высокая частота деления клеток;
- появляется до 40 лет;
- ЭФР +.
ЭФР 2 – положительная:
p, blockquote 22,0,0,0,0 —>
- довольно редкий, агрессивный подтип;
- появление до 40 лет.
Базальный подтип имеет сходные свойства с опухолью яичников, в том числе и на генетическом уровне. Это означает, что у них может быть общая причина. Существуют убедительные данные, что пациенты с базальной опухолью поддаются такой же терапии, как и при раке яичников.
Типы опухоли
p, blockquote 24,0,1,0,0 —>
- Инвазивная протоковая карцинома молочной железы – склонна к мигрированию по лимфатическим путям, составляет ¾ всех случаев рака. За прошедшую четверть века частота развития болезни увеличилась в два раза и сейчас достигла 2,8 случаев на 100 тысяч женщин. Наиболее опасный возраст – от 40 до 50 лет.
- Инфильтративная дольковая карцинома молочной железы имеется в 15% случаев прорастающей (распространяющейся) опухоли.
- Медуллярная карцинома молочной железы характерна для молодых пациенток, регистрируется в 5% случаев.
- Муцинозная карцинома молочной железы диагностируется менее чем в 5% случаев заболевания.
- Тубулярная карцинома молочной железы бывает в 1-2% всех злокачественных образований органа.
- Папиллярная карцинома молочной железы наблюдается в возрасте более 60 лет и составляет 1-2%.
- Метапластическая карцинома диагностируется редко, после 60 лет и наиболее характерна для представительниц негроидной расы.
- Болезнь Педжета развивается в среднем в 60 лет и составляет до 4% всех случаев.
При инвазивной карциноме раковые клетки прорастают за границы долек или протоков и проникают в близлежащие ткани. Они могут попадать в лимфатические узлы, а оттуда распространяться по всему организму, образуя метастазы. Неинвазивная карцинома еще не распространилась на окружающие ткани, ее еще называют раком «на месте», или in situ. В дальнейшем она превращается в инвазивный рак.
Для оценки агрессивности патологические ткани предложена гистологическая классификация, в которой используется обозначение g (Х-4), где gX – сложно определить структуру клеток, g1 и g2 – высокодифференцированные, постепенно увеличивающиеся опухоли, g3 и g4 – низкодифференцированные агрессивные образования.
Имеются факторы, увеличивающие вероятность заболевания. Они были выявлены с помощью крупных эпидемиологических исследований.
Инвазивная карцинома молочной железы преимущественно наблюдается у пожилых женщин. Заболеваемость имеет два пика: в 50 и 70 лет. Низкодифференцированная карцинома молочной железы развивается у более молодых пациенток, а опухоли, чувствительные к гормонам, растут постепенно и проявляются в более старшем возрасте.
Признанный фактор риска – наличие болезни у кровных родственниц. Если больны мать или сестра, вероятность опухоли у женщины возрастает в 4 раза, особенно если болезнь у родственницы была определена в возрасте до 50 лет. Если же больны 2 и больше ближайших родственниц, риск возрастает в 5 раз.
Если у ближайшей родственницы имеется рак яичников, вероятность карциномы удваивается. В этих случаях определяются молекулярные нарушения – изменения в генах brca 1 и brca2.
Также вероятность возникновения онкопатологии связана с наличием мутации таких генов, как PTEN, ТР53, MLH1, MLH2, CDH1 или STK11.
Генетическое исследование для выявления риска карциномы – быстро развивающееся направление, которое должно шире внедряться в нашей стране по примеру крупнейших государств. Оно включает определение вероятности болезни, генетическую консультацию и генетическое исследование для выявления опасных мутаций. На основе этих данных строятся современные представления о лечении и профилактике карциномы.
p, blockquote 35,0,0,0,0 —>
- первая беременность в возрасте после 30 лет;
- бездетность;
- раннее менархе;
- раннее прекращение менструаций.
Также на частоту опухоли влияет повышенный уровень женских гормонов, в частности, эстрадиола.
У женщин, использующих оральные контрацептивы, возможность карциномы груди выше на 25%. При их отмене риск постепенно снижается и спустя 10 лет сравнивается с общим по популяции.
Научные данные говорят о неблагоприятном влиянии заместительной гормонотерапии в постменопаузальном периоде. Риск увеличивается одновременно с продолжительностью применения. Наиболее высок он для таких форм, как дольковая, смешанная и протоковая — дуктальная карцинома молочной железы. С другой стороны, после ампутации матки применение эстрогенов в постменопаузе вызывает даже незначительное снижение риска. Поэтому назначение заместительной терапии гормонами должно быть строго индивидуальным.
Считается, что комбинированные препараты эстрогена и прогестерона не должны использоваться у пациенток с отягощенным семейным анамнезом или перенесших такую опухоль, как инфильтрирующая карцинома молочной железы. Довольно часто в этом случае возникает проблема лечения пациенток, страдающих от тяжелых проявлений климакса.
Более безопасны в этом отношении вагинальные формы эстрогенов. Доказательств безопасности и эффективности препаратов цимицифуги, витамина Е, пищевых добавок в этом отношении нет.
Перенесенная инвазивная карцинома молочной железы неспецифического типа в несколько раз повышает возможность появления рака в другой железе. Дольковое образование in situ (неинвазивная карцинома молочной железы) увеличивает риск до 10 раз.
Гиперплазия, папилломы увеличивают возможность болезни в 2 раза. Если же очаги гиперплазии имеют атипию (неправильно сформировавшиеся клетки), вероятность опухоли увеличивается в 5 раз, прежде всего у молодых пациенток, и в 10 раз при нескольких атипичных очагах, подтвержденных биопсией железы.
Мастопатия, фиброаденома, фиброзно-кистозные изменения и другие доброкачественные изменения не увеличивают риск карциномы.
Заболеваемость карциномой сильно различается в развивающихся странах и государствах с сильной экономикой. Общая закономерность такова, что в более бедных странах люди придерживаются питания, богатого злаковыми культурами, растениями, с малым уровнем животных жиров, калорийности и спиртных напитков. Это помогает защититься от рака многих органов: молочных желез, кишечника, простаты (у мужчин).
В постменопаузе увеличивается роль таких факторов риска, как:
p, blockquote 45,0,0,0,0 —>
- увеличение веса на 20 кг по сравнению с тем, что был в 18 лет;
- западный тип питания (высокая калорийность за счет жиров и очищенных углеводов, то есть сахара);
- гиподинамия;
- употребление спиртного.
Увеличивают вероятность опухоли груди:
p, blockquote 46,0,0,0,0 —>
- активное и пассивное курение;
- употребление жареных продуктов;
- действие пестицидов, ионизирующей радиации и пищевых эстрогенов;
- лучевая терапия по поводу других опухолей.
Первый признак карциномы — уплотнение в железе. Большинство таких участков не являются злокачественными, однако при их появлении пациентка должна обратиться к врачу.
Среди ранних признаков карциномы можно отметить следующие:
p, blockquote 50,0,0,0,0 —>
- плотный узел в железе;
- ограниченная подвижность его в ткани;
- при сдвигании кожи обнаруживается втяжение ее над опухолью;
- безболезненность поражения;
- округлые образования в подмышечной впадине.
Медицинскую консультацию также необходимо получить при наличии таких симптомов:
p, blockquote 51,0,0,0,0 —>
- болезненность в области груди или под мышкой, не связанная с менструальным циклом;
- изъязвление или сильное покраснение кожного покрова, вид «апельсиновой корочки»;
- высыпания в околососковой области;
- отечность или опухоль в одной из подмышечных областей;
- чувство утолщения тканей груди;
- ненормальное отделяемое из соска, иногда кровянистое;
- нарушение формы сосковой зоны, его втяжение;
- изменение размеров или форм груди;
- отслоение, шелушение кожного покрова железы и ареолы.
Карцинома обычно распознается во время скрининга или при появлении симптомов. Если женщина обнаружила у себя один из перечисленных выше признаков, она должна обратиться к врачу-маммологу или гинекологу. После необходимого обследования специалист решит, нужна ли пациентке консультация онколога.
p, blockquote 54,0,0,0,0 —>
- Осмотр. Врач осматривает обе груди пациентки, обращая внимание на уплотнения и другие нарушения, такие как втянутый сосок, выделения из него или изменения кожи. При этом пациентке предлагают поставить руки на пояс, затем завести их за голову. Проверяются подмышечные области, зоны над и под ключицами.
- Рентгенологические исследование – маммография. Обычно она используется для скрининга карциномы в возрасте от 40 лет. В некоторых случаях маммография дает ложноположительные результаты, то есть обнаруживает очаги, на самом деле являющиеся безвредными образованиями.
- Для повышения диагностической точности наряду с обычной двухмерной сейчас в крупных центрах применяют трехмерную маммографию. Этот метод более чувствителен и позволяет избежать ложноположительных данных.
- Ультразвуковое исследование более информативно у женщин до 40 лет. Оно помогает отличить карциному от другого образования, например, кисты.
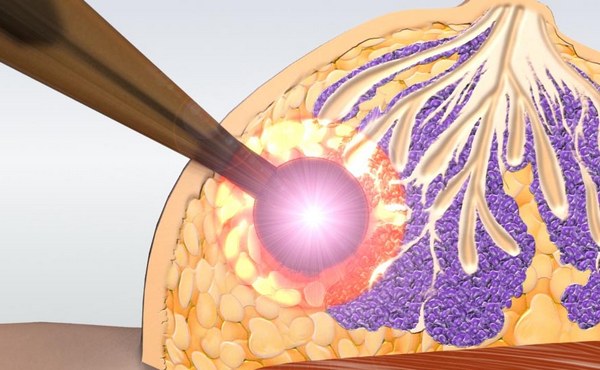
- Биопсия. Если обнаружены патологически измененные ткани, они удаляются хирургическим путем и отправляются в лабораторию для анализа. Если клетки оказываются злокачественными, специалисты лаборатории определяют тип рака и степень его злокачественности. Для повышения точности диагностики лучше брать образцы из нескольких участков опухоли.
- Магнитно-резонансная томография помогает определить стадию заболевания и оценить поражение лимфоузлов и отдаленных органов.
Стадия новообразования определяется в зависимости от размера опухолевого узла, его инвазивности, поражения лимфатических узлов и распространения в другие органы. Стадия описывается согласно классификации TNM, где T – описание образования, N – вовлечение лимфатических узлов, М – метастазы.
В частности, при 2 степени имеется опухолевое образование с поражением подмышечных лимфоузлов. В 3 стадии определяются крупные размеры образования. В 4 стадии есть метастазы. В зависимости от определенной стадии назначается лечение.
В лечении пациентки с карциномой принимают участие многие специалисты. В такую команду входит онколог, хирург, радиотерапевт, рентгенолог, специалист по гистологическим исследованиям, пластический хирург. Нередко в лечении участвуют психолог, диетолог, физиотерапевт.
При выборе наилучшего метода лечения учитываются такие факторы:
p, blockquote 60,0,0,0,0 —>
- тип карциномы;
- стадия опухоли, то есть ее распространенность и метастазирование;
- чувствительность раковых клеток к гормонам;
- возраст и состояние пациентки;
- предпочтения и пожелания пациентки.
Лечение карциномы молочной железы включает такие варианты:
p, blockquote 61,0,0,0,0 —>
- лучевое лечение (радиотерапия);
- хирургическое вмешательство (операция);
- биологическая терапия (таргетные, лекарственные средства целенаправленного действия);
- гормональные средства;
- химиотерапия.
p, blockquote 62,0,0,0,0 —>
- лампэктомия: извлечение опухоли и небольшого участка здоровой ткани вокруг нее; используется при небольшом размере образования; это органосохраняющая операция;
- мастэктомия – удаление груди; простая форма вмешательства сопровождается удалением долей и протоков, участков жира, соска и части кожного покрова; при расширенной удаляются также часть мышц и подмышечные лимфоузлы;
- биопсия узла – хирургическое удаление одного из лимфатических узлов и определение в нем раковых клеток; при их обнаружении может выполняться подмышечная лимфодиссекция – удаление всех подмышечных лимфоузлов;
- реконструктивная хирургия груди – ряд операций, направленных на воссоздание первоначальной формы железы, может проводиться одновременно с мастэктомией с использованием имплантов.
Многие онкологи считают диффузные формы рака (отечно-инфильтративную, панцирную, маститоподобную) неоперабельными. В этом случае на первый план выходит радиотерапия.
Врачи применяют дозы контролируемой радиации, направленные на карциному для разрушения ее клеток. Лечение назначается после удаления железы или химиотерапии для борьбы с оставшимися вокруг злокачественными клетками. Как правило, радиотерапию проводят спустя 4 недели после первичного вмешательства. Длительность воздействия составляет несколько минут, необходимо до 30 сеансов.
p, blockquote 66,0,0,0,0 —>
- действие на оставшуюся ткань органа после частичного удаления железы;
- действие на грудную стенку после удаления железы;
- увеличенные дозировки используются при большом размере органа;
- облучение лимфоузлов под мышками.
Неблагоприятные эффекты радиотерапии включают слабость, потемнение и раздражение кожи грудной клетки, лимфедему (лимфатический застой из-за повреждения соответствующих сосудов).
Для уничтожения злокачественных клеток назначаются цитостатические препараты. Адъювантная химиотерапия назначается при высоком риске рецидива опухоли или ее распространении в других частях организма.
Если опухоль большая, химиотерапию проводят до операции с целью уменьшить размер очага. Это неоадъювантная химиотерапия. Это лечение также назначается при метастазах, для уменьшения некоторых симптомов, а также для прекращения выработки эстрогенов.
Химиотерапия при инвазивной карциноме может вызвать тошноту, рвоту, отсутствие аппетита, слабость, выпадение волос, увеличение восприимчивости к инфекциям. У женщин может наступить ранний климакс. Многие из этих эффектов облегчаются лекарствами.
Это лечение помогает при РЭ- и РП-положительных формах карциномы. Цель лечения – предотвращение рецидива. Терапия назначается после операции, но иногда используется и до нее для уменьшения размера образования.
Если пациентка по состоянию здоровья не может перенести операцию, химио- или лучевую терапию, гормональное лечение может стать единственным видом помощи, который она получает.
Гормональная терапия не влияет на опухоли, не чувствительные к гормонам, то есть не имеющие РЭ или РП.
Лечение длится до 5 лет после операции и может включать:
p, blockquote 74,0,0,1,0 —>
- Тамоксифен, который предотвращает связывание эстрогена с РЭ в раковых клетках. Неблагоприятные эффекты: нарушение цикла, приливы, ожирение, тошнота и рвота, боли в суставах и голове, слабость.
- Ингибиторы ароматазы применяются у женщин в постменопаузе. Ароматаза способствует выработке эстрогенов в женском организме после завершения менструаций, а эти препараты (Летрозол, Экземестан, Анастрозол) блокируют ее действие. Неблагоприятные эффекты: тошнота и рвота, слабость, сыпь на коже, боль в конечностях и голове, приливы, потливость.
- Агонист гонадотропин-рилизинг фактора гозерелин подавляет функцию яичников. Месячные у пациентки прекращаются, но после завершения лечения этим препаратом возобновляются. Неблагоприятные эффекты: перепады настроения, проблемы со сном, потливость и приливы.
Таргетная терапия – это новое направление в лечении с использованием таргетных (целевых) препаратов:
p, blockquote 75,0,0,0,0 —>
- Трастузумаб (Герцептин) – это антитело, присоединяющееся к клеткам, имеющим ЭФР, и разрушающее их. Используется при ЭФР-положительных опухолях. Неблагоприятные эффекты: кожные высыпания, головные боли и/или патология сердца.
- Лапатиниб — этот препарат нацелен на белок ЭФР 2. Он также используется для лечения метастатического рака и при неэффективности Герцептина. Неблагоприятные эффекты: боли в конечностях, кожная сыпь, язвы во рту, повышенная утомляемость, диарея, рвота и тошнота.
- Бевацизумаб (Авастин) останавливает рост кровеносных сосудов в опухоли вызывая нехватку в ней питательных веществ и кислорода. Неблагоприятные эффекты: застойная сердечная недостаточность, гипертония, поражение почек и сердца, образование тромбов, головные боли, язвы в полости рта. Он не одобрен для такого использования, однако иногда все же назначается. Вопрос о его применении при карциноме остается спорным.
Существуют некоторые исследования, показывающие, что прием низких доз Аспирина может приостановить рост карциномы. Хотя результаты обнадеживающие, работа находится на очень ранней стадии, и еще не доказана эффективность такого лечения у людей.
Способы снижения риска появления карциномы:
p, blockquote 79,0,0,0,0 —>
- женщины, употребляющие не более одной порции спиртного в день или вообще не пьющие, менее подвержены риску заболеть;
- физические тренировки 5 дней в неделю снижают вероятность рака, однако если все же сохраняется избыточный вес, положительный эффект нагрузок исчезает;
- у женщин, употребляющих жирную морскую рыбу не менее раза в неделю или принимающих добавки с содержанием омега-3 жирных кислот, риск карциномы груди снижается на 14%;
- некоторые гормональные препараты в постменопаузе способны уменьшить вероятность болезни; это необходимо обсудить с лечащим врачом;
- нормальная масса тела – фактор снижения риска, поэтому диета при карциноме молочной железы направлена на снижение веса до нормы;
- у женщин с высоким риском, в том числе подтвержденным генетически, может назначаться профилактический прием лекарств (в частности, Тамоксифена) или даже проводиться удаление груди;
- грудное вскармливание ребенка в течение полугода снижает риск этого заболевания или отдаляет его развитие на несколько лет.
Достаточно важное значение придается ежегодному медосмотру и проведению профилактической маммографии у женщин старше 40 лет, хотя целесообразность этих мер широко обсуждается во врачебном сообществе.
Если у больной с карциномой возникает беременность, на ранних сроках часто показано прерывание. При более позднем сроке и жизнеспособности плода проводят досрочное родоразрешение. Затем лечение опухоли продолжают по обычным протоколам.
Показатели смертности от рака молочной железы постоянно снижаются. Это связано с прогрессом в ранней диагностике и совершенствованием способов лечения. Наибольшее снижение смертности регистрируется у женщин до 50 лет.
Факторы, от которых зависит прогноз болезни:
p, blockquote 84,0,0,0,0 —>
- состояние подмышечных лимфоузлов;
- размер опухоли;
- прорастание в лимфатические и/или кровеносные сосуды;
- возраст пациента;
- гистологический класс онкопатологии;
- подтип (тубулярная, муцинозная или папиллярная карцинома);
- ответ на терапию;
- статус РЭ/РП;
- наличие гена ЭФР 2.
Вовлеченность подмышечных лимфоузлов – показатель того, что опухоль распространяется в соседние органы. Если они не поражены, 10-летняя выживаемость равна 70%. При вовлечении лимфоузлов частота 5-летнего рецидива выглядит так:
p, blockquote 85,0,0,0,0 —>
- от 1 до 3 узлов – 30-40%;
- от 4 до 9 узлов – 44-70%;
- более 9 узлов – 72-82%.
Опухоли, имеющие рецепторы к эстрогенам и/или прогестерону, как правило, развиваются медленнее и реагируют на гормональную терапию. Эти рецепторы определяются с помощью иммуногистохимического анализа.
Ранее наличие ЭФР 2 считалось предвестником более агрессивного течения и худшего прогноза независимо от других факторов. Сейчас прогноз улучшился в связи с использованием целевых препаратов, действующих на ЭФР 2 (Трастузумаб, Пертузумаб, Лапатиниб, Трастузумаб-энтансин).
У 10-20% женщин с неинвазивной карциномой через 15 лет возникает инвазивный рак — неспецифическая карцинома молочной железы.
Инфильтративный протоковый – самый частый тип опухоли. Он склонен к распространению по лимфатическим сосудам. Инфильтративный дольковый рак тоже распространяется в лимфоузлы, однако у него есть склонность и к отдаленным метастазам. Тем не менее, его прогноз сопоставим с таковым при протоковой карциноме.
Медуллярная (аденогенная) карцинома молочной железы и атипичный медуллярный рак часто имеют неблагоприятный прогноз в связи с высокой степенью злокачественности.
Пациенты с муцинозной и трубчатой карциномой имеют хороший прогноз: их 10-летняя выживаемость составляет 80%. Вследствие этого больных с таким типом опухоли лечат с использованием органосохраняющих операций и облучения.
Кистозно-папиллярный рак растет медленно, с хорошими шансами на излечение. Однако прогноз ухудшается при микропапиллярной инвазивной дольковой карциноме, так как она нередко метастазирует в лимфоузлы.
При метапластическом раке трехлетняя выживаемость без рецидива составляет всего 15-60%. Прогноз ухудшается при большом размере опухоли.
Заболеваемость мужчин в 100 раз меньше, чем женщин. Опухоль может возникнуть на фоне увеличения желез (гинекомастии), но это не обязательное условие. Микроскопические характеристики рака такие же, как у женщин.
Население мало осведомлено о возможности такого заболевания. Поэтому мужчины нередко обращаются за помощью уже в запущенных случаях. Из-за этого у половины больных к моменту распознавания опухоли имеются язвы на коже груди, метастазы в лимфоузлы и отдаленные органы.
Клинические проявления характеризуются наличием за соском плотного образования, которое рано прорастает сквозь кожный покров и изъязвляется. Для лечения применяют операцию, облучение, химиопрепараты.
Большинство карцином у мужчин имеют рецепторы к эстрогенам и прогестерону, поэтому в течение 2 лет после операции пациентам назначают антиэстрогеновые препараты. При прогрессировании болезни показано удаление яичек с последующей терапией кортикостероидами или другими гормональными средствами.
p, blockquote 98,0,0,0,0 —> p, blockquote 99,0,0,0,1 —>
источник