Арахноидальные кисты (АК) являются врожденными, преимущественно внемозговыми образованиями, стенками которых служит арахноидальная оболочка, а содержимым — спинномозговая жидкость (ликвор).
У детей арахноидальные кисты по разным данным составляют около 10% всех объемных образований головного мозга и в 7,4% случаев обнаруживаются у детей с гидроцефалией.
Патогенетически обосновано деление арахноидальных кист на две большие группы:
1. Кисты полушарий мозга:
— боковой (сильвиевой) щели;
— конвекситальной поверхности мозга;
— парасагиттальные межполушарной щели).
2. Срединно-базальные кисты:
— супраселлярные;
— интраселлярные;
— тенториальной вырезки;
— задней черепной ямки (верхние и нижние ретроцеребел- лярные, кисты мостомозжечкового угла).
В группу срединно-базальных кист могут быть отнесены и срединные кисты околостволовой локализации (ретроцеребеллярные), так как они по своим патогенетическим механизмам оказываются идентичными.
Наиболее частая локализация арахноидальных кист — сильвиева (латеральной щели), межполушарная щель и супраселлярная цистерна. Однако они могут возникать в любом месте, где расположена арахноидальная оболочка. Морфологически внутренняя и наружная стенки кисты состоят из тонких слоёв арахноидальных клеток и часто соединяются с неизмененной арахноидальной оболочкой.
Кисты могут быть врожденные (первичные) или приобретенные (вторичные). Если в анамнезе не было эпизода травмы или воспаления, кисты считаются врожденными.
В настоящее время существует несколько теорий возникновения арахноидальных кист . Первая — «теория интраарахноидальной кисты» при которой образование кисты является результатом расщепления и дубликации арахноидальной мембраны. Вторая — «теория субарахноидальной кисты», объясняющая возникновение кист средней черепной ямы, как результат агенезии височной доли. Образования арахноидальных кист происходит на этапах эмбриогенеза в период формирования оболочек головного мозга. При патологических условиях, преимущественно при субарахноидальном кровоизлиянии, вызванном гипоксией, инфекцией, интоксикацией и т.д., становится возможным формирование микрополостей в паутинной оболочке, которые впоследствии увеличиваются в размерах, превращаясь в арахноидальные кисты.
Большинство арахноидальных кист при жизни остаются недиагностированными. Состояние больного очень долго может оставаться компенсированным, а течение болезни бессимптомным. Первые проявления могут быть замечены во взрослом состоянии.
Сроки направления детей с врожденными арахноидальными кистами в нейрохирургические отделения, как правило, зависят от локализации и размеров кист. Известно, что более грубую неврологическую симптоматику вызывают кисты тенториальной вырезки.
К общим признакам, которые, однако, в различной степени проявляются при кистах разных локализаций, можно отнести:
— объемное воздействие на окружающие структуры головного мозга;
— наличие бессимптомного периода;
— отсутствие признаков воспалительного процесса в оболочках мозга.
Положительные менингеальные симптомы наблюдаются, обычно, только при осложнении заболевания субарахноидальным или внутрикистозным кровоизлиянием. Гипертермия, воспалительные изменения в крови не характерны для арахноидальных кист.
— выраженность компенсаторных механизмов и отсутствие грубых неврологических проявлений при наличии значительных морфологических изменений, что особенно свойственно для полушарных кист.
Клиническая картина при арахноидальных кистах определяется в большинстве случаев, тремя симптомокомплексами: гипертензионно-гидроцефальным, очаговой неврологической симптоматики и поражения ствола мозга. Признаки поражения ствола лишь при кистах полушарий мозга должны расцениваться как дислокационные, при кистах срединно-базальной локализации они могут быть вызваны также и непосредственным воздействием кисты на ствол мозга. Своеобразие клинической картины кист отдельных локализаций определяется длительностью бессимптомного периода, выраженностью и характерной окраской трех ведущих неврологических синдромов.
Считается, что дети с внутричерепными арахноидальными кистами, имеющими масс-эффект, должны быть оперированы , т.к. объёмное воздействие кисты может приводить к задержке развития и формирования головного мозга, а разрыв кисты, как правило, сопровождается внутрикистозным и субдуральным кровотечением. Указанные осложнения оправдывают риск оперативного вмешательства. Прямым показанием к проведению хирургического лечения является прогрессирующая гидроцефалия, возникшая при блокировании кистой путей ликвороциркуляции.
В настоящее время эффективными методами хирургического лечения арахноидальных кист, в том числе и в отделении нейрохирургии РДКБ являются: перфорация стенок кисты с иссечением ее стенок микрохирургическим методом (через небольшое трефинационное окно), а также нейроэндоскопическим методом.Ликворошунтирующие операции применяются крайне редко.
источник
Операция на арахноидальную кисту
Арахноидальная киста состоит из скопившегося ликвора, это спинномозговая жидкость, влияющая разрушительным образом на головной мозг и его деятельность (ликворная киста). В статье мы выясним размеры арахноидальной кисты, когда требуется операция.
Причинами появления арахноидальной кисты могут быть как факторы врожденные, связанные с внутриутробным развитием, приемом беременной неподходящих препаратов, так и приобретенные (влияние болезни, негативное воздействие от полученного травмирования и патологические последствия). Большая половина людей с таким диагнозом могут спокойно прожить жизнь, не подозревая о наличии у себя такой патологии как арахноидальная киста.
Ратроцеребеллярный вид располагается в дальней зоне головного мозга и может разрушительно влиять на его ткани, что является источником порождения отмирания клеток. Его появлению предшествуют такие факторы, как инсульт, энцефалит, нарушенное кровоснабжение головного мозга и прочие обстоятельства. Локализуется в толще головного мозга, где ранее на месте погибло серое вещество.
Оба вида кист: арахноидальную и ратроцеребеллярную в головном мозге относят к доброкачественным опухолевым новообразованиям, и протекает их развитие бессимптомно.
Проявление симптомов, прежде всего, зависит от локализации и объема кистозного новообразования. При оказании давления кисты, связанной с увеличенным ее размером, на какую-либо зону головного мозга, у больного возникают:
- резкая боль в голове;
- головокружения, что внезапно появляются;
- резке приступы тошноты и рвотные реакции;
- состояние постоянной усталости;
- сонливость, галлюцинации;
- расстройство координации движений;
- нарушения зрения и слуха;
- наличие судорог и припадков.
Среди первостепенных симптомов отличаются – судороги, галлюцинации, частичный паралич тела, дезорганизация функционирования психики. При наличии таковых следует немедленно обратиться за специализированной помощью и пройти полное обследование для назначения дельнейшего лечения.
Для этого организовывается лабораторное исследование, применяются инструментальные методы диагностики, магнитно-резонансная томограмма, компьютерная томография с контрастированием, доплерография сосудов.
Также к методам диагностики относят неврологический осмотр врача, сдачу анализов, в том числе и крови, измерение артериального давления.
Норма касается состояния отсутствия кисты, если же есть арахноидальная киста, не важно, какого она размера, это уже аномалия. Арахноидальная киста может достигать различных величин, однако, сильно она расти не может – из-за оказания давления жидкости самого мозга происходит противодействие сжиманию.
При диагностировании кистозного новообразования небольшого размера (1-2 мм) проводится наблюдение за изменениями в объеме, растет ли арахноидальная киста. Обычно это на начальной стадии её развития. К средним размерам кисты относятся объемы около 0,9-1 см, а более серьезные, тяжелые ее состояния – более 1 см и до 12 см.
В ситуации, когда арахноидальная киста имеет постоянный размер и не увеличивается у взрослых людей, нет необходимости в проведении операции по ее удалению. Врач назначает определенные рекомендации и последующее постоянное ежегодное обследование с целью наблюдения за изменениями в кисте.
Арахноидальное новообразование большого размера имеет врожденный характер и формируется еще у плода совместно с центральной нервной системой. Небольшие объемы арахноидальной кисты характерны в случаях приобретения у взрослых, увеличения за счет скопившейся внутри нее жидкости.
Если при наблюдении замечаются изменения в размере, она растет, начинает проявляться ее симптоматика, то хирургическое вмешательство просто неотложно необходимо. Необходимость оперирования заключается также в негативных последствиях таких факторов, как: увеличенного давления внутри черепа, кровоизлияний в мозг, судорог, разрыва самой кисты.
Оперирование проводится несколькими методами:
- Способом пункции удаляют содержимое кисты. Это возможно при помощи вводимой через отверстие небольшого размера в черепе иглы.
- Метод шунтирования – проводится через специальную трубочку, по которой происходит отток жидкости из кисты в брюшную полость.
- Метод фенестрации – с помощью различного эндоскопического метода производится иссечение стенок кистозного образования для ее удаления.
- Также проводят нейрохирургическую операцию.
источник
В большинстве случаев арахноидальная киста никак себя не проявляет. Она имеет небольшие размеры и, как правило, не растет и не мешает человеку жить нормальной жизнью. В редких случаях новообразование дает о себе знать, когда провоцирует появление неприятных и опасных симптомов для человека.
Доброкачественное шаровидное образование – киста в головном мозге – внутри заполняется цереброспинальной жидкостью. Выраженность симптоматики зависит от размеров новообразования, но обнаруживается оно при случайном медицинском осмотре или при диагностировании какого-либо другого заболевания. Арахноидальная киста головного мозга протекает в большинстве случаев бессимптомно. Яркая неврологическая симптоматика присутствует только у 20% заболевших. Факторы, влияющие на появление и рост кисты:
- любая травма мозга;
- рост внутри кистозного образования давления жидкости;
- воспалительный процесс в мозге (инфекция, вирус).
Ведущие специалисты в области медицины на сегодняшний день определяют две разновидности новообразования, отличающиеся друг от друга причиной возникновения. Первая – первичная, которая развивается младенца еще в утробе матери. Вторичная проявляется в процессе вышеперечисленных патологий. Также киста может быть простой, формирующейся из спинномозговой жидкости, и сложной, имеющей в составе разнообразные виды тканей. По месторасположению новообразования в головном мозге разделяют на:
- левую или правую височную долю;
- теменной или лобной части головы;
- мозжечка;
- спинномозговой канал;
- заднюю черепную ямку;
- позвоночника (периневральная);
- поясничный отдел.
Может образоваться вследствие воспалительных процессов, которые развивались во внутриутробный период. Причиной появления новообразования иногда бывает родовая травма, заболевание менингитом у новорожденного. Нередки многочисленные нарушения развития плода вследствие курения, приема лекарств, употребления спиртных напитков беременной женщиной. Если первичная киста прогрессирует стремительно, то при выраженной симптоматике может быть удалена в любом возрасте ребенка.
Развивается этот вид арахноидальной кисты головного мозга после перенесенных заболеваний, травм, хирургических вмешательств. Возникновение может спровоцировать сильный удар по голове, сотрясение мозга после ДТП, субарахноидальных кровоизлияний или механических повреждений. Когда вторичная киста начинает образовываться вследствие какой-либо патологии, то стенки ее состоят из рубцовой ткани. Если киста в головном мозге у взрослого развилась по другой причине, то ее стенки содержат ткани паутинной оболочки.
Этот вид новообразования располагается между мягкой и твердой оболочкой мозга. Фактор риска заключается в том, что ретроцеребеллярная арахноидальная киста впоследствии может способствовать отмиранию клеток, а это состояние приводит к возникновению злокачественной опухоли. У детей новообразование приводит к задержке развития или синдрому гиперподвижности. У взрослых растущая киста увеличивает давление на серое вещество и ткани головного мозга.
Признаки кисты проявляются с ее ростом. Начинаются головные боли, шум в ушах нарушается чувствительность кожи. Если арахноидальную кисту головного мозга не лечить, то может произойти паралич конечностей, появиться эпилептические припадки, нарастать глухота и теряться зрение. Симптоматика заболевания характерна для конкретной области поражения.
Небольшие пузырьки с жидким содержимым в тканях головного мозга не несут угрозы для человека, и он легко с ними живет всю жизнь. Большие образования прогрессирующего типа имеют четкие признаки патологии. Это:
- потеря ориентации;
- регулярная мигрень;
- потеря сна;
- нарушение мышечного тонуса;
- хромота;
- тошнота, рвота;
- подергивание конечностями (непроизвольное);
- головокружение.
Когда киста образуется у новорожденных детей в результате воспаления, повреждения или другой патологии головного мозга, то это рамоляционное образование, которое проявляется в любом месте. Если у грудничка есть паразиты, к примеру, ленточный глист, то может развиться паразитарная киста. Новообразования головного мозга являются следствием нарушения циркуляции внутритканевой жидкости. Симптомы зависят от локализации и типа кисты, а универсального их перечня нет. На патологию головного мозга у ребенка могут указывать следующие состояния:
- пульсирующий родничок;
- вялость конечностей;
- дезориентированный взгляд;
- срыгивание фонтаном после кормления.
Оптимальным диагностическим методом патологии выступает МРТ головного мозга. При наличии кисты в заключительном описании результатов томографии будет указано: «арахноидальные изменения ликворокистозного характера». Место локализации образования выявляет использование контрастных веществ. Основным свойством новообразования, в отличие от опухоли, является способность контраст накапливать. По необходимости проводятся лабораторные анализы, исследования:
- кровь на холестерин;
- на выявление инфекций;
- допплерография сосудов;
- замер артериального давления (выявляет его скачки).
Методы терапии заболевания будут зависеть от результатов диагностики. Если арахноидальная киста головного мозга имеет маленькие размеры, то опасности для здоровья не представляет. Пациент будет наблюдаться у врача и периодически проходить обследование. В этот период важно устранить причину патологии и свести к минимуму влияние негативных факторов. Если новообразование будет быстро расти, то будет применяться медикаментозная терапия или хирургическое вмешательство.
Кисты средних размеров можно устранить медикаментами. Курс лечения назначается индивидуально и проводится под наблюдением врача до улучшения состояния пациента. Названия лекарственных препаратов, способных остановить рост новообразования:
- рассасывающих спайки: Лонгидаз, Карипатин;
- активизирующих в тканях обменные процессы: Актовегин, Глиатилин;
- иммуномодуляторов: Виферон, Тимоген;
- противовирусных: Пирогенал, Амиксин.
При бессимптомной кисте головного мозга возможно поддержание организма народными рецептами:
- Настойка травы болиголова. Устраняет головные боли. Продолжительность лечения 79 дней. При необходимости курс разрешается повторить. Приготовить настойку можно так: 100 г семян или измельченных стеблей заливают оливковым маслом (0,5 л). На три недели раствор следует оставить в темном месте. После масло пропускается через марлю несколько раз. Принимается настой через нос 3 раза/сутки по 2 капли.
- Настой из корня кавказской диоскореи. Благоприятно действует на работу мозга: очищает и расширяет сосуды. Курс приема 2-3 месяца. Корень (200 г) измельчают, банку заполняют, заливают 700 мл водки. В прохладном месте состав настаивается 5 суток. После настой сливается, и заливается еще 700 мл водки. Через 5 суток оба состава смешиваются, процеживаются и употребляются по 2 ч. л. три раза/сутки до приема пищи.
- Эликсир из дрожжей. Способствует уменьшению воспалений, нормализации внутричерепного давления. Курс лечения три недели. Дрожжи (1 ст. л.) смешиваются с высушенной травой девясила (40 г) и тремя литрами кипяченой воды. Настаивают 2 дня, затем принимают 4 раза/сутки по полстакана.
Если киста головного мозга увеличивается в размерах, то будет назначена операция по ее удалению. Современная медицина предполагает несколько типов оперативного вмешательства:
- эндоскопический метод – наименее травматичный, когда содержимое через проколы удаляется;
- шунтирование в хирургии осуществляется посредством введения дренажной трубки в полость кисты (высок риск инфицирования);
- фенестрация производится иссечением образования с использованием лазера;
- пункция, которая подразумевает удаление капсулы с помощью сверхтонкого инструмента (большая вероятность неврологического осложнения);
- трепанация черепа – самая радикальная и эффективная операция, сочетающаяся с повышенной травматичностью.
При своевременном выявлении кисты головного мозга прогнозы благоприятные. Основные риски, с которыми связано арахноидальное образование – сдавливание мозговых центров, после чего возникают нарушения в работе организма. После удаления кисты иногда наблюдается нарушение речи, слуха или зрения. При несвоевременной диагностике возможен разрыв кисты, гидроцефалия, смерть.
Изменение размеров арахноидальной кисты не надо воспринимать в качестве онкологического заболевания, но чтобы поддерживать здоровье головного мозга следует применять профилактические меры. К ним относятся: соблюдение физической активности, правильное питание, отказ от вредных привычек. Людям после 40 лет раз в полгода желательно посещать кардиолога и невролога для обследования.
источник
Киста головного мозга – полое патологическое образование, заполненное жидкостью, близкой по составу к ликвору, имеющее различную локализацию в мозге. Различают два основных типа кист головного мозга: арахноидальная, ретроцеребеллярная кисты.
Арахноидальная киста головного мозга – доброкачественное полое образование, заполненное жидкостью, формирующееся на поверхности головного мозга в области его паутинных (арахноидальных) оболочек.
Арахноидальная мозговая оболочка – одна из трех мозговых оболочек, расположенная между поверхностной твердой оболочкой мозга и глубокой мягкой мозговой оболочкой.
Стенки арахноидальной кисты формируются либо клетками паутинной оболочки мозга (первичная киста), либо рубцовым коллагеном (вторичная киста). Арахноидальная киста может быть двух типов:
- Первичная либо врожденная арахноидальная киста является следствием аномалий развития оболочек мозга у плода в результате воздействия физических и химических факторов (лекарственные препараты, радиационное облучение, токсические агенты);
- Вторичная либо приобретенная арахноидальная киста является следствием различных заболеваний (менингиты, агенезия мозолистого тела) либо осложнением после травм, оперативного вмешательства (ушибы, сотрясения, механические повреждения внешних оболочек мозга).
В большинстве случаев развитие арахноидальной кисты протекает бессимптомно. Ярко выраженная неврологическая симптоматика присутствует лишь в 20% случаев.
Среди факторов, влияющих на появление и рост арахноидальной кисты, выделяют:
- Воспалительный процесс мозговых оболочек (вирус, инфекционное поражение, арахноидит);
- Рост давления жидкости внутри кистозного образования;
- Сотрясение мозга или любая другая травма мозга у пациента с ранее образовавшейся арахноидальной кистой.
В большинстве случаев кисты головного мозга (арахноидальная, ретроцеребеллярная кисты) протекают бессимптомно. Данные новообразования выявляются при очередном обследовании пациента либо при диагностике неврологических заболеваний схожей симптоматики. Симптомы арахноидальной кисты неспецифические. Выраженность симптоматики арахноидальной, ретроцеребеллярной кисты зависит от локализации и размеров образования. У большинства пациентов наблюдается общемозговая симптоматика, связанная со сдавливанием определенных участков мозга. Крайне редко наблюдается очаговая симптоматика, обусловленная формированием гигромы, разрывом арахноидальной кисты.
Основные симптомы арахноидальной, ретроцеребеллярной кисты:
- Головокружения, не обусловленные другими факторами (переутомление, анемия, прием лекарственных препаратов, беременность у женщин);
- Тошнота, рвота, не обусловленные другими факторами (прием препаратов, отравление, прочие заболевания);
- Галлюцинации, психические расстройства;
- Судороги;
- Потеря сознания;
- Чувства онемения в конечностях, гемипарезы;
- Головные боли, нарушение координации;
- Чувство пульсации, распирания в голове;
- Нарушение слуха, зрения;
- Четкое распознание шумов в ушах при сохранении слуха;
- Чувство тяжести в голове;
- Усиление болезненных ощущений при движении головой.
Следует отметить, что при вторичном типе арахноидальной кисты клиническая картина может быть дополнена симптомами основного заболевания или травмы, являющейся первопричиной образования кистозной полости.
Для диагностики арахноидальной ликворной кисты (кисты, заполненной ликвором) применяют различные методы. Основными среди них являются магнитно-резонансная томография и компьютерная томография для выявления кистозного образования, определения его локализации, размеров. Внутривенное введение контраста позволяет дифференцировать арахноидальную ликворную кисту от опухоли (опухоль накапливает контраст, киста нет).
Следует помнить, что арахноидальная киста чаще является следствием другого неврологического заболевания либо нарушения функционирования каких-либо систем органов. Для идентификации первопричин арахноидальной кисты применяют следующие методы диагностики:
- Анализы крови для выявления вирусов, инфекций, аутоиммунных заболеваний;
- Анализы крови на свертываемость и уровень содержания холестерина;
- Допплеровское исследование позволяет обнаружить нарушение проходимости сосудов, вследствие чего развивается недостаток мозгового кровоснабжения;
- Мониторинг артериального давления, фиксирующий колебания давления за сутки;
- Исследования сердца.
Точное выявление причин развития арахноидальной кисты позволяет выбрать оптимальные пути лечения кистозного образования и минимизировать риск рецидива.
По динамике развития арахноидальных кист различают замершие кистозные образования и прогрессирующие кисты. Как правило, замершие образования не причиняют пациенту болезненных ощущений, не представляют риска для нормальной мозговой деятельности. В таком случае лечение арахноидальной кисты не требуется. При замерших формах кист диагностика и лечение направлены на выявление первопричин образования кисты, а также устранение и предупреждение факторов, способствующих образованию новых кист.
При прогрессирующем типе кистозных образований лечение арахноидальной кисты предполагает комплекс мер, направленный на выявление и устранение причин возникновения кисты, а также непосредственное удаление самой кисты.
Медикаментозное лечение арахноидальной кисты направлено на устранение воспалительных процессов, нормализацию мозгового кровоснабжения, восстановление поврежденных клеток головного мозга.
При неэффективности либо малой эффективности консервативных методов лечения арахноидальной кисты применяют радикальные методы. Показаниями к проведению оперативного вмешательства являются:
- Риск разрыва арахноидальной кисты;
- Нарушения психического состояния пациента с учащающимися судорожными и эпилептическими припадками;
- Увеличение внутричерепного давления;
- Усиление очаговой симптоматики.
Основными методами оперативного лечения арахноидальной кисты являются:
- Дренирование – удаление жидкости из полости путем игольной аспирации;
- Шунтирование – создание дренажа для оттока жидкости;
- Фенестрация – иссечение кисты.
При своевременной диагностике и лечении арахноидальной кисты прогнозы весьма благоприятные. Основными рисками, связанными с развитием арахноидальной кисты, являются усиление сдавливающего воздействия тела кисты на мозговые центры, вследствие чего возникают нарушения функций организма, а также разрыв кисты. После удаления арахноидальной кисты последствиями могут стать нарушение слуха и зрения, речевой функции. При несвоевременной диагностике арахноидальной кисты последствия могут быть крайне опасны (гидроцефалия, мозговые грыжи, смерть).
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Термин «киста» в широком смысле применяется к большому числу внутричерепных полостей, имеющих различную патоморфологию и различные причины, такие как аноксический некроз, постгеморрагические очаги, сосудистые катастрофы, опухоли, инфекции и паразитарные инвазии, а также нейродегенеративные заболевания. Кисты могут иметь любые размеры, от крупных поражений до очень мелких, часто временных и обычно незначимых образований, таких как субэпендимальные кисты или кисты переднего рога у новорожденных (Chang et al., 2006).
Некоторые редкие кистозные образования могут вызывать диагностические трудности, например, редкие случаи массивной дилатации пространств Вирхова-Робина, значение которой не до конца понятно (Rohlfs et al., 2005). В данном разделе рассматриваются только крупные первичные кисты.
а) Арахноидальные кисты. Большинство крупных внутричерепных кист являются арахноидальными кистами. Данное определение подразумевает заполненные жидкостью полости, которые развиваются либо внутри дупликации паутинной оболочки, либо между паутинной оболочкой и мягкой оболочкой (Gosalakkal, 2002). Арахноидальные кисты составляют 1% объемных образований (Hanieh et al., 1988) и 60-90% симптомных поражений, обнаруживаемых у детей и подростков. Кисты могут быть случайной находкой почти в 5% случаев при аутопсии (Naidich et al., 1985-86).
Арахноидальные кисты в основном являются мальформациями, лишь в редких случаях возникая после арахноидита. Семейные случаи редки, а их причины в целом остаются неясными (Arriola et al., 2005). Арахноидальные кисты могут сообщаться или не сообщаться с субарахноидальным пространством, вне зависимости от супра- или инфратенториальной локализации.
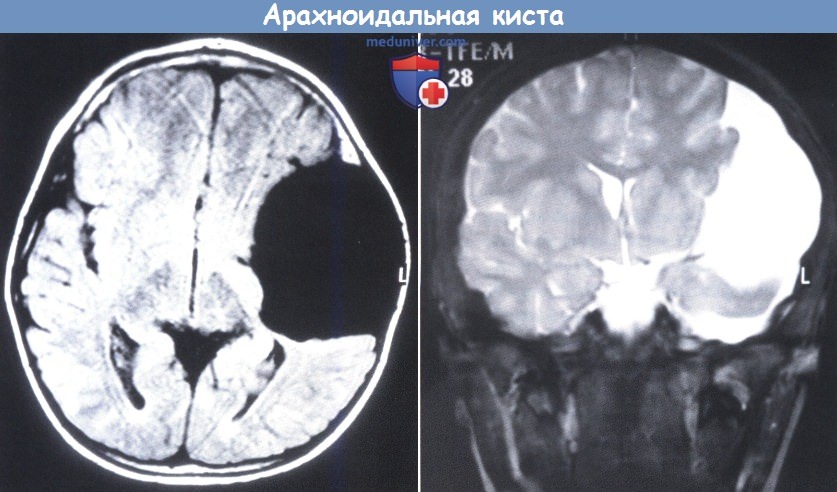
Аксиальная проекция (слева), видна крупная полость, заполненная жидкостью, похожей на СМЖ.
Фронтальная томограмма (справа), демонстрирующая смещение срединных структур и уменьшенную височную долю, более вероятно, вследствие смещения и деформации, чем атрофии.
1. Супратенториальные арахноидальные кисты. Данный тип является самым распространенным среди внутричерепных кист. Арахноидальные кисты средней черепной ямки (сильвиевы) имеют наибольшую частоту в большинстве исследований, за ними следуют супраселлярные и конвекситальные кисты (Hanieh et al., 1988). Однако Pascual-Castroviejo et al. (1991) при исследовании 67 арахноидальных кист обнаружили, что межполушарные кисты имели почти такую же частоту, как кисты средней черепной ямки, а кисты задней черепной ямки составили 42% случаев. Кисты средней черепной ямки часто бессимптомны и случайно выявляются при КТ выполненной по другим показаниям (Robertson et al., 1989).
Они могут очень крупными, смещая кзади височную долю, которая скорее сдавливается, чем атрофируется. Если эти кисты имеют умеренные размеры и выявляются в период позднего детства или у подростков, лечение не обязательно. Самым частым клиническим проявлением является увеличение головы в размере и выступание в височной области. Тем не менее, в некоторых публикациях ставится под вопрос доброкачественность этих кист. De Voider et al. (1994) описали кисту, сопровождающуюся афазией, которая исчезла после дренирования, a Millichap (1997) сделал заключение, что синдром дефицита внимания, исчезнувший после дренирования, был обусловлен кистой. Согласно Raeder et al. (2005), арахноидальные кисты могут вызвать когнитивные расстройства у взрослых, исчезающие после лечения.
До получения иных доказательств, показания к операции являются абсолютными только при наличии симптомов давления (головная боль) и при крупных кистах. Симптомные сильвиевы кисты могут сопровождаться признаками повышенного внутричерепного давления, особенно головной болью и отеком дисков, а также судорогами, обычно очаговыми (Van der Meche и Braakman, 1983), либо проявляться геморрагическими осложнениями. Они включают кровоизлияние в кисту, которое может сделать полость невидимой на КТ, и субдуральную гематому с сопутствующим кровоизлиянием в кисту или без. Весьма вероятно, что «ювенильная рецидивирующая субдуральная гематома», радиологически характеризующаяся костными изменениями, схожими с изменениями при сильвиевых кистах, является гематомой, осложнившей кисту средней черепной ямки.
В редких случаях, субдуральная гематома может возникать на стороне, противоположной кисте. В подобных случаях лечение не показано.
Диагностика височной арахноидальной кисты обычно проста. Крупные порэнцефальные кисты полюса височной доли могут имитировать арахноидальные кисты. Двусторонние кисты височной ямки были описаны у детей с глутаровой ацидурией I типа (Martinez-Lage et al, 1994). Подобные поражения также описываются как атрофия височной доли и не являются показанием к операции.
Лечение сильвиевой кисты лучше всего осуществляется кистоперитонеальным шунтированием. Однако дренирование больших кист у детей с закрытыми родничками должно быть осторожным, так как быстрая декомпрессия может вызвать смещение мозговых структур. Оно не показано при распространенных небольших бессимптомных кистах.
Супраселлярные кисты проявляются гидроцефалией в 90% случаев. В четверти случаев наблюдаются нарушения зрения и атаксия. У некоторых пациентов они ответственны за медленные колебательные движения головы в переднезаднем направлении, с ритмом 2-3 Гц, что известно как «синдром куклы, качающей головой». Частичный гипопитуитаризм, с особенным нарушением секреции кортикотропина, наблюдается у 10% пациентов (Brauner et al., 1987). Полный спектр эндокринологических нарушений может также включать преждевременное половое развитие и дефицит гормона роста (Mohn et al., 1999).
На КТ обычно выявляется крупное округлое супраселлярное образование жидкостной плотности, вызывающее обструкцию отверстий Монро и, как следствие, гидроцефалию. МРТ может показать, что киста и третий желудочек являются отдельными полостями, разделенными тонкой мембраной. Лечение может включать шунтирование кисты. Также возможна перфорация мембраны кисты с помощью эндоскопического или открытого доступа (Decq et al., 1996).
Арахноидальные кисты могут вызывать очаговые симптомы и повышение ВЧД. Межполушарные кисты бывает трудно отличить от дорсальных кист, связанных с агенезией мозолистого тела. Кисты этой локализации чаще дизэмбриопластические, с кубообразным или цилиндрическим эпителием, а не арахноидальными клетками.
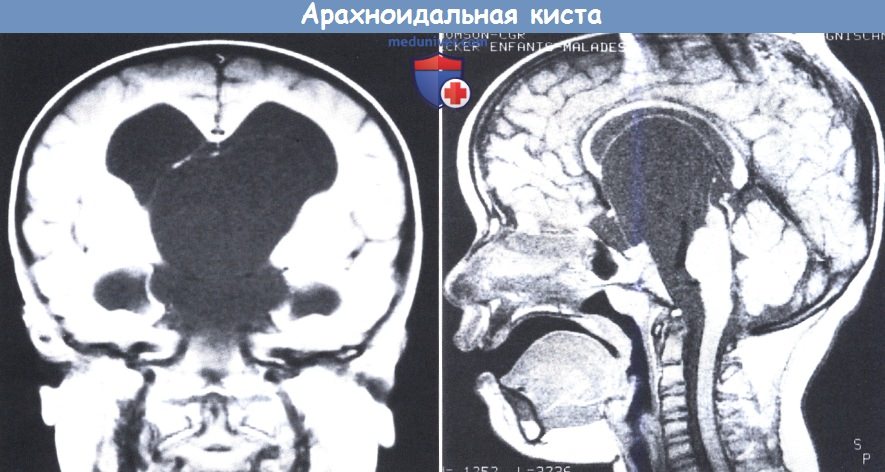
МРТ в режиме Т1 во фронтальном срезе демонстрирует массивную гидроцефалию боковых желудочков.
Третий желудочек полностью заполнен кистой, отделенной от бокового желудочка тонкой мембраной и имеющей жидкость с чуть большей плотностью, чем у СМЖ (слева).
В сагиттальной проекции (справа) определяется распространение кисты вверх почти до мозолистого тела.
2. Инфратенториальные арахноидальные кисты. Инфратенториальные кисты занимают второе по частоте место среди внутричерепных кист после кист средней черепной ямки. Их гистологическая структура различна, и только небольшая часть является истинно арахноидальными (Friede, 1989). В действительности, не совсем ясно, что следует считать арахноидальной кистой задней черепной ямки, так как в этой области часто встречаются скопления жидкости. Они включают синдром Денди-Уокера, megacisterna magna и даже некоторые случаи увеличенной, но не патологической, cisterna magna (см. также Barkovich et al., 1989; Altman et al., 1992).
Кисты задней черепной ямки — это закрытые полости, которые не сообщаются с четвертым желудочком и не сопровождаются гипоплазией мозжечка. Самыми частыми клиническими признаками у детей младшего возраста являются макроцефалия и гидроцефалия, в то время как типичный синдром задней черепной ямки манифестирует у старших пациентов (Galassi et al., 1985; Harsh et al„ 1986). Локализация кист внутри задней черепной ямки варьирует. Большинство локализуется за мозжечком, однако некоторые кисты могут быть супрацеребеллярными, латероцеребеллярными или могут располагаться в области мостомозжечкового угла (Galassi et al., 1985; Pierre-Kahn и Sonigo, 2003).
Кисты тенториальной вырезки часто являются как инфра-, так и супратенториальными, и локализуются кпереди от червя мозжечка, кзади от пинеальной области и над квадригеминальной пластинкой, распространяясь над крышей третьего желудочка под мозолистым телом. Помимо гидроцефалии они могут сопровождаться синдромом Парино или атаксией. Некоторые мезэнцефальные кисты и кисты третьего желудочка могут быть вторичными после арахноидита, вызванного кровоизлиянием в таламус, или после бактериального вентрикулита (Ramaeckers et al., 1994).
Лечение кист задней черепной ямки может осуществляться прямым перационным доступом (Hanieh et al., 1988). Отведение жидкости с помощью кистоперитонеального шунтирования, по-видимому, является методом выбора и во многих случаях приводит к исчезновению кисты.
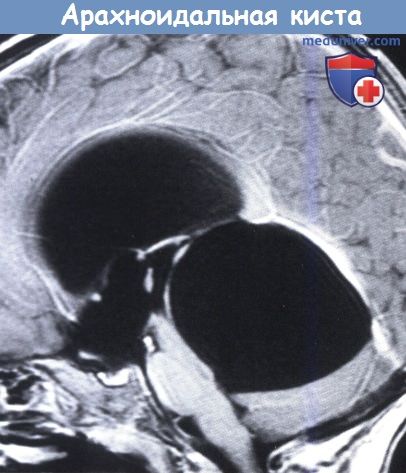
Видна крупная кистозная полость позади третьего желудочка, задняя часть которого смещена кпереди и над мозжечком. *
Мозжечок подвергается тяжелой компрессии. Обратите внимание на уплощение и смещение вперед ствола мозга и гидроцефалию вследствие стеноза водопровода.
б) Другие внутричерепные кисты:
1. Дермоидные кисты обычно обнаруживаются в сагиттальной плоскости черепа. Caldarelli et al. (2004) изучили 16 случаев дермоидных кист и 3 случая эпидермоидных кист. Эти образования могут вызвать компрессию внутричерепных структур. Некоторые дермоиды соединяются с кожей с помощью канала, что может привести к инфекциям. При визуализации (Hакуеmez et al., 2005) эпидермоид представляет собой хорошо отграниченное образование с высоким сигналом на Т,-взвешенных изображениях и диффузионно-взвешенной МРТ.
2. Коллоидные кисты третьего желудочка редко встречаются у детей. Они проявляются пароксизмальной головной болью, часто крайне интенсивной, которая может иметь связь с движениями или изменением положения пациента. Возможна внезапная смерть, описанная в редких случаях у детей (Byard и Moore, 1993). Описаны девять семейных случаев (Partington и Bookalil, 2004).
Эпендимальные кисты редки. Sundaram et al. (2001) обнаружили всего пять случаев в своем клинико-патологическом исследовании 145 случаев внутричерепных кист. Полость этих кист выстлана эпителием, подобным эпендимальному. Эти кисты располагаются супратенториально (интрацеребрально либо конвекситально), чаще всего внутри лобной доли. Они не сообщаются с желудочками и, вероятно, развиваются из смещенных сегментов стенки нервной трубки, которые соответствуют местам формирования хороидной ткани. Эпендимальные кисты могут сопровождать сложные мальформации мозга (Barth et al., 1984).
Были описаны крупные кисты, занимающие препонтинную область, но распространяющиеся на заднюю и среднюю черепную ямку (Yoshida et al., 1986). В некоторых случаях выстилающий эпителий имел, по-видимому, респираторное происхождение.
3. Энтерогенные кисты также являются редкими и обычно обнаруживаются в позвоночнике или задней черепной ямке. Описаны редкие случаи супратенториальных энтерогенных кист (Wagner et al., 1988).
4. Кисты кармана Ратке развиваются в супраселлярной области и могут сопровождаться эндокринными и зрительными нарушениями или повышением ВЧД (Rout et al., 1983).
5. Синдром пустого турецкого седла в действительности представляет собой ошибочное определение, так как турецкое седло не является совершенно пустым, а содержит остатки гипофизарной ткани. Хотя этот синдром не является кистозным образованием, он описан здесь, поскольку турецкое седло «раздуто» и может быть ошибочно принято за опухоль или кисту. Этиология этого состояния неизвестна, также как и его распространенность у детей. В некоторых случаях «пустое турецкое седло» сопровождается зрительными или эндокринными нарушениями, от гипопитуитаризма до преждевременного полового развития (Stanhope и Adlard, 1987). Описаны дефекты полей зрения, и этот синдром может возникать при микроаденомах гипофиза. Синдром может наблюдаться у пациентов с идиопатической внутричерепной гипертензией, гидроцефалией и риноликвореей.
Синдром пустого турецкого седла у детей может быть менее доброкачественным состоянием, чем у взрослых, поэтому детям требуется регулярное обследование.
Редактор: Искандер Милевски. Дата публикации: 31.12.2018
источник
Киста у новорожденного – патология, с которой сталкиваются многие родители. Киста представляет собой полость со стенками, внутри которой находится жидкость. Давайте рассмотрим особенности кисты у новорожденных, виды опухолей, методы диагностики и лечения.
Киста у новорожденного — патологическое заболевание, которое довольно часто встречается у грудничков. Как правило, она рассасывается еще до рождения малыша или к первому году жизни. Появление ее может быть связано с проблемами кровообращения или кислородным голоданием головного мозга. Выявить опухоль у младенца можно благодаря ультразвуковому исследованию. Все новорожденные проходят диагностику на УЗИ в первые месяцы жизни.
Многие виды новообразований не оказывают негативного влияния на развития малыша и активность головного мозга. Но если УЗИ выявило опухоль, то малыша могут мучить головные боли, проблемы со зрением и другие симптомы неврологического характера. Для лечения необходимо обратиться к неврологу. Доктор проведет полноценное обследование и диагностику, которые позволят принять решение относительно лечения. Но независимо от вида лечения, новорожденного каждый месяц необходимо водить на УЗИ. Это необходимо для того, чтобы контролировать тенденцию уменьшения опухоли.

Причины кисты у новорожденных связаны с механизмом и процессом ее формирования. Существует несколько видов опухолей, которые встречаются у новорожденных. Давайте рассмотрим виды опухолей и причины их появления.
- Киста сосудистых сплетений – опухоль появляется из-за инфицирования вирусом герпеса. Лечение предполагает оперативное хирургическое вмешательство, как правило.
- Субэпендимальная киста – Появляется из-за кислородного голодания, которое становится причиной отмирания тканей головного мозга, на месте которых и образуется киста. Самостоятельно опухоль не проходит и без оперативного лечения может стать причиной проблем в развитии ребенка.
- Арахноидальная киста – опухоль, которая может возникнуть в любой части головного мозга новорожденного. Лечится с помощью хирургического вмешательства (эндоскопическая операция, трепанация черепа, шунтирующая операция). Без удаления опухоли ребенка ждут патологии в развитии.
- Травматическая киста – образуется из-за травмы в период родового процесса. Как правило, травматическая киста способствует развитию опухолей головного мозга, новообразований рук и груди у новорожденных.

Симптомы кисты у новорожденных зависят от типа опухоли, ее локализации, величины и возникающих осложнений (злокачественность, воспалительные процессы, нагноение). Как правило, если опухоль небольшого размера, то она не проявляет себя. Давайте рассмотрим несколько симптомов, которые могут говорить о том, что у новорожденного есть киста на ранней стадии развития.
- Нарушенная координация движений и запоздалость реакций.
- Потеря чувствительности в конечностях (на время отнимает ручку или ножку).
- Нарушения зрения.
- Резкие головные боли.
- Нарушение сна.
Киста в голове у новорожденного – это своеобразная капсула, которая заполнена жидкостью. При оперативном лечении велика вероятность того, что она не перерастет в злокачественное образование и раковую опухоль. Опухоль может возникнуть в любом отделе головы малыша. Чаще всего встречаются такие виды опухолей, так:
- Арахноидальная — располагается между мозговыми промежутками.
- Внутримозговая – возникает на участках погибших тканей головного мозга.
- Врожденная – образуется из-за нарушения внутриутробного развития и из-за гибели участка головного мозга при асфиксии и других патологиях.
- Приобретенная – может появиться из-за ушиба или удара во время родов, а также на месте кровотечений или воспалений.
Основные симптомы кисты в голове у новорожденного:
- Неврологические симптомы (головные боли, нарушение сна, нарушение координации движений, тремор конечностей).
- Гипертонус или гипотонус группы мышц или одной мышцы.
- Проблемы со зрением и слухом.
- Набухание родничка.
- Сильно выраженная рвота и срыгивания.
Лечение кисты в голове у новорожденного зависит от симптоматики заболевания. Так, при минимально выраженных симптомах используют медикаментозное лечение. При яркой симптоматике проводят хирургическое лечение с помощью операции, которая позволяет удалить опухоль и ее оболочки. Как правило, у всех новорожденных прогноз на лечение кисты в голове положительный.

Киста мозга у новорожденных представляет собой заполненный жидкостью пузырь. В головном мозге новорожденного может появиться как одна, так и несколько новообразований. Как правило, кисту мозга диагностируют еще до рождения ребенка. Почти в 90% случаев появления опухоли, она исчезает самостоятельно еще до рождения или на первом году жизни малыша. Намного хуже если опухоль возникла после рождения. Так как это свидетельствует о том, что во время беременности или родов малыш был инфицирован.
Новообразование обязательно необходимо лечить, так как вероятность того, что она исчезнет самостоятельно, не всегда срабатывает. А вот риски, на которые идут родители, отказываясь от лечения кисты у новорожденного, могут иметь плачевные последствия. Особую опасность представляют собой опухоли больших размеров. Так как они могут менять свое положение, сдавливая при этом окружающие ткани, то есть, оказывая механическое воздействие на головной мозг. Из-за этого у младенца появляются судорожные припадки, которые постепенно прогрессируют и замедляют развитие. В некоторых случаях новообразование мозга приводит к геморрагическому инсульту. Своевременное обращение за медицинской помощью, диагностика и лечение – это залог положительного исхода заболевания.

Киста сосудистого сплетения у новорожденного – это образование патологического характера, которое появляется еще во время вынашивания ребенка. Сосудистые сплетения – это первая структура в головном мозге, которая видна на шестой неделе развития малыша. В сосудистом сплетении нет нервных окончаний, но, не смотря на это, оно играет одну из важнейших ролей в процесс развития ребенка.
Иногда кисту сосудистого сплетения можно определить с помощью ультразвукового исследования еще на 17-20 неделе беременности. Но не стоит волноваться, так как эти образования не оказывают влияния на развитие малыша. Большинство новообразований рассасывается к 25-38 неделе беременности. Это связывают с активным развитием мозга ребенка. Если киста сосудистого сплетения у новорожденного появилась после рождения, то это говорит о том, что плод был инфицирован (из-за осложнений во время беременности или родов). Часто причиной появления опухоли становится вирус герпеса.
Субэпендимальная киста у новорожденного – это серьезная патология. Она образуется из-за кислородного голодания или кровоизлияния в область желудочков головного мозга. В большинстве случае, субэпендимальные кисты рассасываются самостоятельно, но, не смотря на это, для ребенка необходимо провести специальный курс лечения и контрольное УЗИ головного мозга.
Такой тип опухоли может не увеличиваться в размерах и не влиять на жизнедеятельность и развитие малыша. Но бывают случаи, когда из-за субэпендимальной кисты происходит смещение тканей головного мозга, что приводит к обострению неврологических симптомов. В этом случае требуется немедленное оперативное лечение.
Хориоидальная киста у новорожденного – это заболевание хориоидального сплетения головного мозга. Появиться она может из-за инфекции в организме или травмы, полученной в процессе беременности или родов. Такой тип опухоли подлежит обязательному удалению, так как вероятность того, что она рассосется самостоятельно, составляет 45%.
Хориоидальная киста у новорожденного имеет определенную симптоматику. У малыша наблюдаются судорожные реакции и подергивания, ребенок постоянно сонный или неспокойный. Развитие и формирование малыша замедленно, а координация движений нарушена. Диагностировать опухоль можно с помощью ультразвукового исследования, так как родничок малыша еще не закрылся. Лечения проводят как хирургическим методом, так и медикаментозной терапией.

Арахноидальная киста у новорожденного – это редкая аномалия головного мозга, которая встречается только у 3% новорожденных. Она находится между поверхностью головного мозга и паутинной оболочкой. То есть мембрана новообразования соприкасается с твердой оболочкой мозга, а с мягкой оболочкой – внутренняя мембрана.
Существует два вида арахноидальные кисты. Первичные – это врожденные образования, а вторичные появляются из-за воспалительного процесса или операционного вмешательства (при удалении другого вида опухоли). Первичную арахноидальную кисту можно диагностировать на поздних сроках беременности или в первые часы жизни малыша. Чаще всего такие опухоли появляются у новорожденных мальчиков, а не у девочек. Арахноидальная киста у новорожденного сопровождается такими симптомами, как: головные боли, тошнота и рвота, судороги, психические расстройства, галлюцинации. Она имеет положительный прогноз и при правильном лечении не повлияет на развитие малыша.

Перивентрикулярная киста у новорожденного – это поражение белого вещества головного мозга. Именно она является причиной паралича у младенцев. Перивентрикулярная киста проявляет себя через образование некрозовых очагов в перивентикулярных зонах белого вещества. Опухоль является видом гипоксически-ишемической энцефалопатии.
Лечение очень сложное и предполагает как медикаментозную терапию, так и хирургическое вмешательство. Подобные опухоли крайне редко рассасываются самостоятельно. Причиной появления могут быть аномалии в развитии плода, инфекционные заболевания, патологические процессы и осложнения во время беременности.
Субэпендимальная киста у новорожденного ребенка – это образование в головном мозге малыша, имеющие патологический характер развития. Причин появления опухоли несколько. Прежде всего, это проблемы с кровообращением и его недостаток в желудочках головного мозга. Это вызывает отмирание тканей головного мозга, на месте которых образуется полость. Через время в полость заполняет новообразование, которое и является новообразованием.
Что касается симптоматики, то она может не проявлять себя и не влиять на развитие и формирование малыша. Но если опухоль мешает ребенку развиваться и вызывает ряд неврологических патологий, то требуется лечение. Лечение предполагает хирургическое вмешательство, медикаментозную терапию и наблюдение у невропатолога и невролога.
Киста яичника у новорожденной встречается довольно часто. Это функциональная опухоль, которая не относится к злокачественным опухолевидным заболеваниям и способна рассосаться самостоятельно без оперативного вмешательства. Зачастую, при проведении ультразвукового исследования связывают с заболеваниями кишечника. Но точно определить кисту яичника на УЗИ очень сложно.
У новорожденных злокачественные опухоли яичников встречаются крайне редко. Но если опухоль трансформируется в злокачественную опухоль, то развивается очень быстро и имеет агрессивный рост. Лечение кисты проводят медикаментозным методом.
Киста семенного канатика у новорожденных – это скопление жидкости в незаращенном вагинальном отростке в брюшине, то есть в оболочках семенного канатика. По своей функциональности она схожа с водянкой оболочки яичка. Лечение схоже с лечением водянки.
Еще во время беременности яичко опускается через паховый канал в мошонку. Вместе с яичком в мошонку опускается и вырост брюшины, который образует внутреннюю оболочку яичка. Этот отросток рассасывается еще до рождения ребенка. Если он не рассосался, то при проведении диагностики его могут путать с паховой грыжей. Так как и грыжа, и опухоль имеют схожую симптоматику. Прежде всего, это небольшая припухлость в паховой области и увеличение мошонки. При появлении подобных симптомов родители должны обратиться к детскому урологу-андрологу или хирургу. Лечение предусматривает хирургическую операцию и наблюдение у уролога-андролога.
Кисты яичка у новорожденного – это доброкачественная опухоль, которая выглядит как новообразование с жидкостью в районе придатка яичка. Опухоль имеет гладкую, хорошо очерченную мягкую структуру. Кисту яичка можно дифференцировать с такими заболеваниями, как: водянка яичка, грыжа, варикоцеле.
Для того чтобы получить точный диагноз, необходимо провести диагностику с помощью ультразвукового исследования, общего обследования и анамнеза. Что касается размеров, то оно не превышает 1-2 сантиметра и доставляет малышу дискомфорт. Лечение осуществляется хирургическим вмешательством. Но у новорожденных операцию проводят после года наблюдения, так как есть вероятность того, что новообразование исчезнет самостоятельно.

Киста на почке у новорожденного не влияет на функции почек и может долгое время не проявлять себя. Определить ее можно с помощью ультразвукового исследования почек. УЗИ позволит точно диагностировать структуру опухоли и особенности кровоснабжения опухоли.
У новорожденных встречается несколько видов кист почек. Существуют односторонние новообразования, которые возникают из-за сопутствующих заболеваний почек. А наличие кортикальной кисты одной почки может свидетельствовать о том, что опухоль есть и на второй почке. Кроме УЗИ, новорожденным проводят дуплексное сканирование, которое позволяет диагностировать и злокачественные опухоли. Лечение осуществляется методами медикаментозного лечения, но бывают случаи, когда новообразования рассасываются самостоятельно на первом году жизни малыша.
Киста селезенки у новорожденного представляет собой полость, которая заполнена жидкостью. Удалять ее не рекомендуется, так как есть великая вероятность потерять орган. Селезенка играет одну из ключевых ролей в иммунной системе, поэтому лечение осуществляется медикаментозными методами, то есть приемом специальных лекарственных препаратов.
Причины появления кисты селезенки у новорожденного могут быть врожденными, как правило, из-за нарушений эмбриогенеза. В некоторых случаях развиваются ложные опухоли, которые со временем рассасываются и не требуют лечения.
Киста на языке у новорожденного связана с аномалиями в развитии щитоязычного протока. Киста на языке встречается очень часто. Клиническая картина полностью зависит от размеров опухоли. Так, если новообразование большое и располагается впереди, что мешает приему пищи, то ее необходимо удалить.
Как правило, киста на языке у новорожденного рассасывается в первые месяцы жизни малыша. Но если этого не произошло, то метод лечения выбирают в зависимости от особенностей локализации опухоли. Для лечения кисты у новорожденных используют медикаментозное лечение, а при лечении у детей младшего школьного возраста – методы оперативного вмешательства, то есть рассечение ее.

Киста у новорожденного во рту – это генетическая патология, которая может быть связана с различными инфекциями в организме. Существует несколько видов слизистых новообразований, которые возникают в полости рта. К ним относятся новообразования языка, десневые и небные кисты. Каждая из них имеет свой гистогенез.
Для определения причины и принятия решения о ее лечении необходимо посетить стоматолога. Стоматолог использует различные методы диагностики, к примеру, ультразвуковое исследование полости рта и рентгенограмму, которое позволяют определить локализацию заболевания. Что касается лечения, то у 90% новорожденных кисты рассасываются на первом году жизни. Медикаментозное лечение используют в случае крайней необходимости. А вот удаление хирургическим методом только через полгода – год после рождения малыша.

Небная киста новорожденного или жемчужины Эпштейна – это нормальное явление, которое сопутствует всех малышей в первые недели жизни. Они исчезают самостоятельно в течение первого месяца жизни малыша.
Небные кисты образуются из эпителиальных включений, которые расположены вдоль линий слияния небных пластинок. Они выглядят как белые или желтоватые бугорки, расположенные по небному шву. Если провести гистологическое исследование, то можно определить, что опухоли содержат в себе кератин. Небная киста новорожденного не требует лечения.
Десневые кисты новорожденных образуются из зубной пластины (эктодермальной связки). Зубная пластина – это основа для формирования молочных и постоянных зубов. Остатки пластины становятся причиной появления маленьких десневых опухолей. Если новообразование появляется на десне, то его называют узлом Бона, если новообразование развивается на отростке альвеолярного гребня, то ее называют десневой.
Киста выглядит как маленький шарик белого или желтоватого цвета. Новообразование абсолютно безболезненное и не доставляет дискомфорта и неудобств малышу. Лечить такую опухоль не нужно, так как она рассасывается самостоятелньо в первые недели жизн и малыша или исчезает при появлении молочных зубов.
Диагностика кисты новорожденных зависит от локализации заболевания. Давайте рассмотрим методы диагностики, и в каких случаях они используются.
- Диагностика кисты головного мозга – ультразвуковое исследование головного мозга (имеет высокую эффективность, так как родничок новорожденного открыт). Высокую точность показывает и компьютерная томография, и магнитно-резонансная томография (МРТ). При новообразовании головы используют диагностику методом измерения давления глазного дна и допплеровского исследования сосудов головного мозга.
- Кисты яичников, яичек, семенного канатика – ультразвуковое исследование, компьютерная томография и пункция.
- Киста почек, селезенки – диагностирование методом пальпации, ультразвукового исследования и методы компьютерной томографии.
- Кисты полости рта (на языке, небные, десневые) – рентгенограмма, визуальное обследование, при необходимости ультразвуковое исследование.

Лечение кисты у новорожденных полностью зависит от стадии формирования, то есть развития опухоли, от ее локализации и возможных осложнений. Лечение новообразования осуществляется после проведения диагностики заболевания. Как правило, новорожденные не нуждаются в лечении, так как все новообразования, то есть новообразования рассасываются в первый год жизни малыша.
Но если опухоль становится причиной дискомфорта, вызывает беспокойство, болезненные ощущения и другие симптомы, то ее лечат. Лечение осуществляется методом хирургического вмешательства (редко) или медикаментозной терапией. Лечение кисты у новорожденных должно быть щадящим для организма, но эффективным.
Как правило, прогноз кисты у новорожденных положительный. Так как, многие виды опухоли рассасываются в первый год жизни малыша и больше не беспокоят ребенка. Если лечения требует киста головного мозга, которая сопровождается негативными неврологическими симптомами, то прогноз зависит от выбранного метода лечения.
Не стоит забывать, что организм новорожденного и иммунная система ослаблены, поэтому лечение новообразования – это сложный процесс, который требует профессионализма, высокой квалификации и немалого опыта от докторов. Точный прогноз кисты у новорожденных можно получить после проведения методов диагностики, которые позволяют определить сложность новообразования, и несет ли она угрозу для жизни и здоровья малыша.
Киста у новорожденного – это доброкачественное образование, которое, как правило, исчезает в течение первого года жизни малыша. Любое кистозное образование у новорожденного требует диагностики и медицинского наблюдения. Это позволит назначить правильное лечение, которое будет эффективным и не навредит ребенку.

источник

