Болезни – это одно из неприятнейших явлений, которое может произойти в нашей жизни или жизни наших близких. И рано или поздно каждый сталкивается с каким-либо недугом, поразившим те или иные органы или системы организма. Именно поэтому так важно уделять себе внимание и время от времени проходить обследования, чтоб быть уверенным в том, что ты здоров или вовремя диагностировать заболевания.
Все наше тело поддерживает скелет, который состоит из 207 костей. Люди, страдающие заболеваниями костей, на собственном опыте знают, какими мучительными могут быть последствия этих недугов, и они не всегда проявляются на первых этапах. Каким бы ни было заболевание, его нужно лечить, чтоб оно не прогрессировало и не давало осложнений. Костная киста относится к опухолевым заболеваниям, в полости костей локализуется жидкость. В этом месте нарушается кровообращение, и патогенные вещества разрушают структуру ткани.
Кисты разделяют на два вида, и каждый из них имеет свою специфику. Встречается солитарная и аневризмальная костная киста. Последние чаще встречаются у девочек подростков в возрасте от 10 до 15 лет. Чаще всего от поражения страдают кости таза и позвоночника, патология может возникать после травмы. Пораженная область отечная и болезненная, при осмотре врач может видеть расширенные подкожные вены, на ощупь это место горячее по сравнению с другими участками тела.
Если болезнью поражены нижние конечности, то опора нарушается, и походка больного тоже может измениться. Очень часто развивается контрактура сустава, который находится ближе всего к образованию. Когда болезнь затронула кости позвонка, то происходят неврологические нарушения, это связано с тем, что спинномозговые корешки сдавливаются.
Выделяют две формы аневризмальной костной кисты: эксцентрическую и центральную. Есть также и фазы, каждая из которых имеет свои проявления. В фазе остеолиза болезнь находится на пике, в этот период на рентгеновских снимках можно видеть очаг, не имеющий структуры. Очаг имеет внутрикостный и внекостный компонент. Надкостница сохраняется. Далее происходит отграничение, и зона внутри кости отделяется от здоровой кости, а между ними образуется участок – склероз. Внекостная зона становится плотнее и меньше по размеру.
Постепенное затухание приходит в фазе уменьшения, и на фазе восстановления можно говорить о том, что человек здоров, но на снимках еще можно видеть остаточную полость – гиперостоз.
Поражение костей может быть разным, но именно аневризматическая костная киста относится к опухолевидным, хоть и доброкачественным образованиям. Его этиология не ясна и состоит из многочисленных пространств, которые заполнены кровью. Чаще всего их диагностируют у подростков и детей. Пациенты до 20 лет находятся в группе риска по данному заболеванию, именно 80% больных входят в эту возрастную категорию.
Клиническая картина не всегда проявляется ярко, и диагностировать заболевание получается только тогда, когда больной обращается в больницу с переломом. При обследованиях все лабораторные тесты не выходят за пределы нормы.
Киста костной ткани является патологией и состоит из сосудистых пространств, заполненных кровью. Эти пространства разного размера могут быть заполнены жидкостью, похожей на сыворотку крови, разделены они соединительнотканными перегородками. Точный диагноз устанавливается при помощи рентгеновского снимка. В данном случае нет смысла проводить биопсию, потому что данная процедура диагностической ценности не представляет и получает в аспирате только свежую кровь.
В подавляющем большинстве случаев АКК является первичным поражением и не является результатом сопутствующего заболевания, но в редких случаях может сопутствовать каким-либо патологическим процессам. Кисты могут встречаться в трубчатых костях нижних и верхних конечностей.
Дети и подростки чаще всего страдают заболеванием из-за того, что очаг локализуется именно в не закрывшихся зонах роста длинных трубчатых костей, а именно в метафизах.
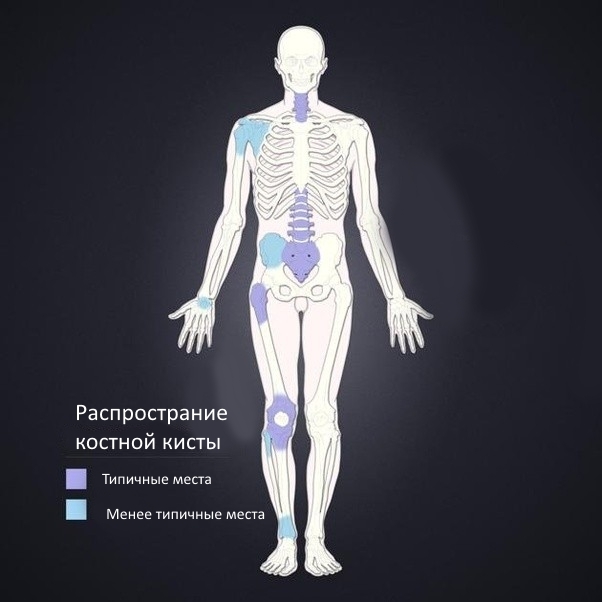
Поражение трубчатых костей происходит в 60% всех случаев заболеваний, из них 40% – это кости нижних конечностей. Костная киста большой берцовой кости и малоберцовой кости встречается примерно в 24%. Бедренная кость поражается в 13% случаев.
Верхние конечности поражаются чуть реже, в процентном соотношении на них приходится 20%, позвоночник и крестец – до 30% с частым переходом в тело позвоночника и его задние элементы.
Подобные кисты встречаются и в костях черепа. В каком бы месте не появилось образование, его можно и нужно лечить, и чем раньше удастся его диагностировать, тем лучше.
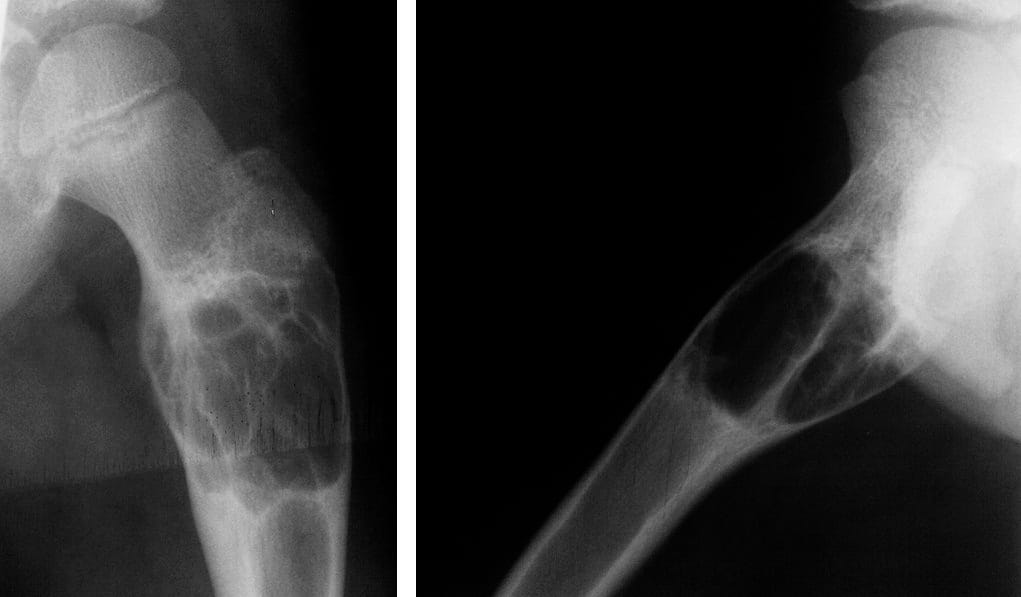
Самыми эффективными методами диагностики для данного заболевания являются компьютерная томография и рентгенография. Костная киста является четко отграниченным поражением со склерозированными краями. На КТ четко видны все изменения, нарушение кортикального слоя и то, насколько поражение распространилось в мягкие ткани. На КТ можно выявить уровни жидкости, при МРТ их выявить несколько сложнее, но такая диагностика тоже проводится.
При аневризматических костных кистах жидкость является характерной особенностью, но только этим руководствоваться не стоит, ведь наличие жидкости в костной ткани может быть сигналом и при других доброкачественных, а также злокачественных поражениях. Жидкость собирается в кости при остеосаркоме, гигантоклеточной опухоли, хондробластоме и простой костной кисте.
Чтоб предотвратить какое-либо заболевание или его рецидив, важно знать причину его возникновения. В данном случае патология развивается из-за того, что к органу поступает недостаточно крови в силу каких-то обстоятельств. По этой причине данный участок не получает в полной мере минералы и витамины, которые необходимы для нормального функционирования. Кислород не поступает в нужном объеме, и происходит разрушение тканей. В этом месте образуется киста.
Есть ряд причин, которые способствуют развитию болезни, но они не являются стопроцентной гарантией того, что оно разовьется.
Хронические дефекты костей, дистрофия костей и травмы – все это может стать причиной того, что больной будет иметь еще и дополнительные проблемы со здоровьем. Но, кроме этого, возможны еще аномалии внутриутробного развития, которые никуда не уходят с рождением ребенка. Если мать во время беременности вела нездоровый образ жизни, то ребенок может получить костную кисту «в подарок» от мамы.
Все начинается с того, что на ограниченном участке кости нарушается кровообращение. Поступление кислорода и питание нарушаются, и этот участок начинает разрушаться, активизируются лизосомные ферменты, которые расщепляют коллаген, гликозаминогликаны и прочие протеины. Образуется полость, наполненная жидкостью, в которой высокое осмотическое и гидростатическое давление. Из-за этого давления и большого количества ферментов в жидкости начинается разрушение кости, которая находится вокруг кисты костной ткани. Период болезни может длиться до двух лет, при благоприятном исходе за этот период давление жидкости должно уменьшаться и снижаться активность ферментов. Активную фазу заболевания замещает пассивная, и со временем киста исчезает, а новая костная ткань замещает пораженные участки.
Период восстановления происходит на втором году течения болезни, рентген делается в конце лечения, чтоб убедиться, что человек здоров.
После того, как киста диагностирована, рекомендуют разгрузить конечность с пораженной костью. Если произошел перелом в этом месте, то накладывается гипс сроком на 6 недель.
Лечение костной кисты проводится консервативными методами. С помощью игл для внутрикостной анестезии удаляют содержимое полости. Чтоб снизить давление внутри кисты, производят многочисленную перфорацию стенок. Далее продукты расщепления и ферменты удаляются из полости, делается промывание дистиллированной водой или физраствором. Чтоб нейтрализовать фибринолиз, полость промывают раствором аминокапроновой кислоты. В конце процедуры вводится апротинин. Для взрослых детей старше 12 лет и при больших кистах могут вводить гидрокортизон и триамцинолон.
Периодичность процедуры при лечении активной кисты – примерно раз в месяц, если киста закрывается, то периодичность может быть примерно 1 раз в полтора месяца. За весь период лечения проводится от 6 до 10 пункций.
Весь путь лечения сопровождается рентгенологическим контролем. Когда наблюдаются первые признаки уменьшения образования, больного направляют на ЛФК.
Если консервативное лечение не дает желаемого результата, или образование находится в неудобном месте и есть угроза сдавливания спинного мозга или риск того, что разрушение кости будет значительным, то это является показанием к удалению костной кисты путем хирургического вмешательства.
Производится краевая резекция пораженного участка с аллопластикой дефекта. Проводить операции в активной фазе очень рискованно, их делают только в крайних случаях. Есть вероятность зацепить ростковую зону и повредить ее, а это может привести к тому, что конечность в отдаленном периоде будет отставать в росте. Кроме этого, при контакте кисты и зоны роста на кости возможны рецидивы.
Так, основными направлениями в консервативном лечении является иммобилизация, проведение пункций и введение лекарств в полость кисты. Назначается физиотерапия и ЛФК. Когда от консервативного лечения эффекта нет, тогда делается резекция и последующая аллопластика.
Очень важно пройти путь от начала заболевания до полного выздоровления, и в будущем не иметь никаких проблем в этой сфере. Если ребенку поставили диагноз костная киста плечевой кости, то хочется знать, насколько это отразится на дальнейшей жизни. При подобных диагнозах можно рассчитывать на благоприятный исход и хороший прогноз. После редуцирования полости больной выздоравливает и никак не ограничен в своей трудоспособности.
Последствия могут быть отдаленными во времени и связаны с тем, что в результате болезни были образованы контрактуры, обнаружены массивные разрушения костной ткани, при которой произошла деформация конечности. Но если рекомендации врачей были соблюдены и было проведено адекватное своевременное лечение, то подобный исход бывает очень редко.
Стоит несколько детальней сказать и об этой разновидности кисты. От нее чаще страдают мальчики, взрослые люди крайне редко слышат такой диагноз, обычно это остаточные явления после не диагностированной болезни, перенесенной в детстве. Костная киста бедренной кости и плечевой занимают здесь первое место. На первых этапах нет никаких симптомов. Больной может отмечать незначительные боли и припухлость. В зависимости от места поражения, может появляться хромота.
Иногда диагноз устанавливается только в момент обращения в больницу с переломом. В этом месте ткань истончается и даже при незначительной травме случается перелом. Местно при осмотре эти места никак не выражены, нет ни отека, ни гиперемии. На коже не выражен венозный рисунок. Только при пальпации можно ощутить утолщение с костной плотностью. Если киста больших размеров, то ее стенка при надавливании может прогибаться. Когда перелома нет, то движения и опора сохраняются полностью. Здесь наблюдаются те же стадии течения болезни, что и в случае с аневризматической кистой. Прочность в месте полой кости снижается, тут могут происходить патологические переломы.
На последних этапах наблюдается полное выздоровление, может остаться небольшая полость или ограниченный участок остеосклероза.
Не обязательно все симптомы, которые описаны ниже, говорят о том, что у больного киста, но если она сформировалась, пациент может иметь такие проявления.
На первых стадиях вообще нет никаких признаков. Гораздо позже появляются отеки и уплотнения в пораженных местах. Боль в этот период не привлекает особого внимания и не вызывает дискомфорта. Происходит образование контура вторичного сустава. Костная киста большеберцовой кости, достигая больших размеров, может давать хромоту и дискомфорт при движении. Часто первым симптомом, при помощи которого удается диагностировать болезнь, является перелом.
Если киста образовалась в бедренной кости, то больной может ощущать боль в тазобедренном суставе, в результате можно вывихнуть ногу, сломать шейку бедра и хромать на ногу. Если проблема возникла в костях позвоночника, подросток может ощущать головокружение, головные боли и шум в ушах. Работа мочевого пузыря и кишечника нарушается. Возникает парез верхних и нижних конечностей. Образование в пяточной кости не сопровождается никакими симптомами.
После установки диагноза проводится консервативное лечение или операция костной кисты. Оставить болезнь без внимания нельзя, потому что возникают дополнительные осложнения.
В самых редких случаях киста не нуждается в лечении. Болезнь уходит сама, и взрослый человек только спустя годы может случайно выявить при обследовании, что у него осталась полость в кости. Но если заболевание диагностировали, то не стоит надеяться на то, что все само пройдет. Халатное отношение к здоровью может привести к разрушению кости, перерождению в злокачественную опухоль и деформации конечности.
После полного выздоровления возможны рецидивы, чтоб этого избежать, необходимо правильно питаться, быть предельно осторожным и избегать травм, вести здоровый образ жизни и, конечно, время от времени проходить профилактические осмотры. В 95% случаев исход этой болезни благоприятный, что не может не радовать.
Образование может появиться не только в трубчатых костях. Диагностируется и киста в костной ткани зуба. Происходит воспаление и созревание гранулы. Это является защитной реакцией организма на травму или инфекцию.
Образование выглядит как пузырь, который может достигать нескольких сантиметров в диаметре. Он наполнен гноем или жидкостью.
Киста появляется из-за развития инфекции в канале зуба. Причиной может стать травма или хроническое заболевание носоглотки и ротовой полости.
Спровоцировать болезнь может пародонтит или периодонтит. Если у ребенка пониженный иммунитет или кариес, также может развиться киста. Для кисты зуба есть гораздо больше предпосылок, чем для развития других видов кист. Даже некачественная установка коронки или пломбы может спровоцировать такое развитие болезни. Сложный этап прорезывания зубов мудрости тоже вызывает это заболевание.
Как и все остальные виды кист, на первых этапах она очень сложно диагностируется. Потемнение зуба и дискомфорт при пережевывании твердой пищи многими упускаются из виду. Боль может проявиться только в случае, когда гранула имеет размер около 1 сантиметра. Здесь признаки становятся очень яркими и выраженными, может показаться, что проблема возникла мгновенно и на ровном месте.
В зоне воспаления ощущается боль, переходящая на лицо отечность. Лимфоузлы увеличиваются в размере и становятся болезненными. Если киста расположилась в гайморовых пазухах, то появляется головная боль и повышается температура.
Чтоб избавить ребенка от этих проблем, приходится проводить операцию и удалять кисту вместе с зубом. Обращаться к врачу нужно обязательно, только он может определить, это гранулема или киста. Между ними существенная разница, потому что гранулему очень часто достаточно лечить терапевтически, а киста требует применения радикальных мер.
Киста может быть и на корне зуба, и на десне, встречается в гайморовой пазухе или под коронкой зуба. Часто родители приводят ребенка на осмотр к стоматологу с жалобами на зубную боль, но после того, как сделан снимок, становится ясна причина боли. Стоматолог не занимается этим вопросом, он дает направление к хирургу, который уже и проводит операцию по удалению опухоли.
источник
Костная киста — полость, заполненная жидкостью, которая локализуется в тканях кости. На начальном этапе развития болезнь протекает бессимптомно. Лечение болезни консервативное, в редких случаях пациенту показано хирургическое вмешательство.
Киста на кости начинает развиваться из-за недостаточного поступления крови к органу. Так как отсутствуют витамины, минералы, кислород, то пораженный участок начинает разрушаться, возникает киста.
Выделяют ряд причин, приводящих к образованию костных полостей:
- Травмы, приводящие к перелому.
- Дистрофические процессы.
- Хронические дефекты костей.
- Аномалии внутриутробного развития.
Неправильный образ жизни матери при беременности может привести к образованию костной кисты у ребенка.
Формирование кистозного новообразования проходит без явных клинических проявлений. Если полость не диагностировали своевременно, то у пациента появляются первые общие признаки:
- Отек и уплотнение на пораженном участке.
- Слабая боль, не причиняющая дискомфорта.
- Образуется контур вторичного сустава.
- Хромота, если полость достигла больших размеров.
- Дискомфорт при движении.
Первый симптом, который помогает диагностировать новообразование, — перелом, возникший из-за несущественной травмы.
Яркость клинических признаков зависит и от вида новообразования:
- Солитарная. Частыми пациентами с такой разновидностью кисты являются подростки 10–15 лет, хотя зарегистрированы случаи развития кисты у младенца. Полости возникают в трубчатых костях. На начальном этапе болезнь протекает без явных клинических проявлений, иногда пациент жалуется на отек и слабую боль. Причиной, по которой пациент обращается к врачу, является перелом.
- Аневризматическая. Редкая разновидность кист, поражающая в основном девочек–подростков от 10 до 15 лет. Распространенные места локализации — таз, позвоночник. Аневризмальная киста протекает с яркими симптомами.
В зависимости от течения болезни различают виды:
- Активная. Сопровождается яркой клиникой картиной, диагностируется путем рентгенографии.
- Пассивная. Полость уменьшается без клинических проявлений. Образуется кость с нормальным строением. Длительность болезни не более 9 месяцев.
В зависимости от локализации клинические проявления могут отличаться:
| Место локализации | Симптомы |
|---|---|
| Большеберцовая кость |
|
| Головка бедренной кости |
|
| Позвоночник |
|
| Пяточная кость | Признаки отсутствуют |
При появлении боли в области кости нельзя медлить с обращением к врачу, иначе возрастает риск развития осложнений: киста перерождается в злокачественное новообразование, кость разрушается.

- Снятие нагрузки на пораженную кость. Для этого пациенту назначают использование костылей, повязок или других приспособлений. При наличии перелома накладывают гипс на 6–7 недель.
- Ускорение процесса развития полости. Проводится пункция, содержимое кисты удаляют длинной иглой. Проводят перфорацию стенок подлости, тем самым снижая давление. Капсулу промывают физраствором, затем раствором е–аминокапроновой кислоты 5%. В кисту вводят Атропин. На пораженный участок накладывают компресс.
- Лечебно–физкультурная гимнастика. Упражнения подбираются в индивидуальном порядке в зависимости от расположения кист.
Гомеопатия не дает эффективных результатов. Прибегать к помощи трав и других растений можно только в комплексе с традиционным лечением.
Если консервативные методы не дали эффективных результатов и возрастает риск разрушение кости, то врач назначает операцию. Хирургическое вмешательство проходит в два этапа:
- Краевая резекция пораженного участка.
- Пластика дефекта.
Отсутствие лечения может привести к осложнениям:
- разрушение кости;
- деформация конечности;
- перерождение доброкачественной опухоли в злокачественную.
Чтобы предотвратить развитие кист, снизить риск рецидива, пациенту требуется соблюдать правила профилактики:
- правильно питаться;
- вести здоровый образ жизни;
- избегать травм;
- проходить профилактический осмотр.
Прогноз течения болезни благоприятный, консервативная терапия или хирургическое вмешательство приводит к полному излечению. Трудоспособность больного даже после операции не снижается. Положительный исход наблюдается в 95% случаях у детей и до 70% у взрослых. Осложнение развивается крайне редко.
источник
Согласно медицинской статистики заболевания, связанные с костями, имеют доброкачественный характер. Их перерождение в злокачественное заболевание происходит лишь в особо сложных случаях или при отсутствии лечения.
У человека наряду с воспалительными процессами кости, а также образованием на них наростов, может диагностироваться и киста кости.

Кистозные образования на кости самостоятельно не представляют опасности для жизни и здоровья человека. Однако, они могут влиять на плотность костной ткани, уменьшая ее и тем самым увеличивая риск переломов. Если костная киста расположена вблизи сустава, то она вызывает изменение его формы. Опухоли, расположенные на позвонках, способны причинять человеку боль и вызывают проблемы с опорно-двигательным аппаратом.
К развитию патологии приводит нарушение обмена веществ, вследствие нарушения циркуляции крови на каком-либо участке тела. В таких случаях этот участок страдает от нехватки кислорода, поступающего к нему вместе с кровью, и начинается процесс разрушения костной ткани.
В ходе разрушения кости появляется большое количество ферментов, участвующих в расщеплении коллагена. Именно это провоцирует появление полости, которая заполняется жидкостью с ферментами.
Если лечение не начато своевременно процесс разрушение тканей ферментам будет продолжаться, что в дальнейшем приводит к переломам. Однако, возможен вариант, когда активность ферментов постепенно снижается. Полость постепенно уменьшается и исчезает. Через какое-то время костная ткань восстанавливается.
Существует градация кистозных образований по месту их расположения. Так различается:
- киста плечевой кости;
- киста большеберцовой кости;
- киста бедренной кости;
- киста на пятке;
- киста ладьевидной кости.
Несмотря на то, что врачи не пришли к единому мнению о причинах, вызывающих кисту на кости, они назвали несколько наиболее вероятных. Среди причин названы:
- перенесенные травмы и ушибы кости;
- нарушение кровообращения, повлекшие за собой развитие дистрофического процесса;
- патологии внутриутробного развития плода в период формирования костной ткани.
Различают две разновидности костной кисты — солитарную и аневризмальную. Первый тип кисты чаще всего обнаруживается у мальчиков, второй же — у девочек. Эти два типа несколько различаются между собой как по течению заболевания, так и месту локации, а также внутреннему заполнению полости.

В редких случаях солитарная киста кости обнаруживается у подростков или же у взрослых, независимо от их пола. Если такие случаи имеют место, то это, как правило, несвоевременно диагностированное заболевание. Место локации — трубчатая кость плеча или бедра.
Некоторое время болезнь не проявляет себя. Явными признаками в тот период является припухлость конечности или участка тела и легкая боль. При дальнейшем развитии болезни ее признаком есть переломы. Перелом кости может иметь место даже при незначительной травме или ушибе. В некоторых случаях его причину нет возможности установить.
Для начальной стадии развития патологии не характерны особые признаки. Лишь в некоторых случаях при осмотре врач может обнаружить утолщение небольшого размера. При надавливании на него оно может прогибаться, что свидетельствует о кисте крупных размеров.
На этой стадии заболевания у пациента отсутствуют жалобы на боль. Все суставы функционируют нормально. Единственным нарушением в этом случае может стать потеря точки опоры.
В случае если солитарная костная киста достигла крупных размеров, то заболевание проходит несколько стадий.
- Активный период. Он длится на протяжении 10-12 месяцев. В этот период на месте кисты возникает небольшая припухлость. У пациента возможны множественные патологические переломы.
- Пассивный период. Человек прекращает жаловаться на боли костей. Количество переломов сокращается. Изолированная костная киста теряет связь с зоной, которая питала ее. Постепенно она уменьшается в размерах и исчезает.
- Восстановительный период. Если киста не обнаружена, то со временем она начинает перемещаться во внутреннюю часть кости. По времени это перемещение длится в течение двух лет. Все это время происходит разрушение костной ткани, что влечет за собой переломы. Пациент не ощущает дискомфорта и боли и может свободно передвигаться и заниматься физическими упражнениями. Постепенно киста начинает уменьшаться в размерах, вплоть до полного ее исчезновения. На месте, где она была расположена, остается уплотнение небольшого размера.
Подобный вид кости диагностируется намного реже, чем солитарная киста. В основном аневризмальная киста кости диагностируется у девочек-подростков, возраст которых 10-15 лет. Ее место локации преимущественно трубчатые бедренные и тазовые кости. Причиной развития этого вида патологии чаще всего являются травмы.
Аневризмальная костная киста протекает обычно остро и сопровождается рядом симптомов:
- сильные боли в области нахождения опухоли;
- возникновение припухлости и отека мягких тканей;
- изменение цвета кожи, ее покраснение;
- обнаружение уплотнение под кожей при пальпации;
- изменяется головка близлежащего к кисте сустава;
- увеличение вен в области расположения кисты.
Для аневризматических кистозных образований характерно три стадии течения заболевания. На первой стадии разрушаются костные ткани. Происходит их полное рассасывание. Далее наступает ограниченность в движении. На последней стадия характеризуется регенерацией тканей кости и восстановлением двигательной активности.
Суммарная продолжительность этих стадий может составлять 2-3 года. Но, врачи отмечают, что нередки рецидивы заболевания. Они возникают в более чем 30% случаев.
При ощущении дискомфорта, появлении боли возникновении трудностей с передвижением необходимо обратиться к профильному врачу за консультацией. На основании жалоб и полученных сведений от пациента врач составляет предварительную картину заболевания. Для уточнения диагноза назначается ряд исследований.
- Определение ортопедического статуса. Врач определяет его по характерным позам пациента в покое и в движении, измеряет длину конечностей.
- Рентген кости. Такой вид исследования дает возможность увидеть пораженный участок, изменения произошедшие с костной тканью, а также влияние кисты на близлежащие ткани.
- МРТ. Назначается в случае, если опухоль привела к перелому кости.
- Пункция кисты. Данный анализ возьмут для определения биохимического состава жидкости внутри образования, что позволит определить причину развития патологии и подобрать эффективное лечение.
- Компьютерная томография. Более информативный, по сравнению с рентгеном, метод диагностики. При помощи томографии специалист получает точную информацию о месте локализации кисты, ее размерах и степени повреждения кости.
- УЗИ.
- Кистобарометрия — новый вид исследования, при котором измеряется давление внутри кости.
После проведенной диагностики и постановки диагноза, главным шагом является выбор способа лечения. Этот выбор зависит от множества факторов, в том числе от возраста пациента, тяжести заболевания и особенностей организма.
Современная медицина предлагает два способа лечения: консервативный и оперативный.
Лечебные процедуры, физкультура, применение медикаментов это лишь часть методов, которые используются при консервативном лечении. Наряду с этими способами применяются еще и:
- лечебные пункции;
- фиксирующие повязки, если киста не привела к перелому кости, например, в плечевом суставе;
- использование костылей при кистозных образованиях на костях нижних конечностей;
- если имеет место перелом, например в районе тазобедренного сустава или ключицы, то накладывают гипс, конечность находится в покое;
- пациентам, 12 лет и старше может быть назначено лекарство гидрокортизон ацетат, дозировкой 10 грамм;
- при кисте, которая полностью закрылась, специалисты назначают лечебную физкультуру со щадящими нагрузками.
Оперативное лечение рекомендуют лишь в исключительных случаях, когда консервативное лечение оказалось не эффективным или же заболевание начало прогрессировать. Показанием для операции также является поражение болезнью спинного мозга и нервных окончаний.
При применении оперативного метода лечения пораженный кистой участок кости удаляется. Если опухоль поразила обширный участок кости, то вместо удаленного участка вставляется имплант.
При своевременном лечении в большинстве случаев прогноз благоприятный. Особенно велики шансы на выздоровление у подростков в возрасте до 15 лет. У взрослых переносимость терапии несколько хуже, что увеличивает процент рецидива после лечения.
Решение о том, берут ли в армию с таким заболеванием, принимается медицинской комиссией. В своем решении она основывается на тяжести заболевания и на том, к каким нарушениям опорно-двигательного аппарата оно привело.
Осложнения заболевания возникают в случае обращения к врачу на позднем сроке, когда киста уже имеет большой размер. Также существует риск возникновения осложнений при неполном удалении тела опухоли или при непрофессиональном выполнении ее удаления.
Чтобы уберечься от появления кистозных образований на участках кости следует минимизировать травмы, сбалансировать рацион питания, чтобы получать из пищи все необходимые витамины и минералы.
источник
Киста кости – это полость в твердой форме соединительной ткани, чаще всего развивающаяся в детском возрасте, без явных клинических признаков вплоть до патологического перелома из-за разрушения костной ткани.
Киста кости относится к большой группе остеодистрофических патологий костной системы организма. Более 70 лет назад многие врачи связывали костную кисту с остеобластокластомой, затем киста перешла в разряд самостоятельной нозологической единицы и сегодня относится к опухолеподобным заболеваниям кости. В эту группу входят такие остеодистрофические патологии:
- Хондроматоз.
- Cysta ossea solitaria (osteocystoma) — cолитарная киста кости.
- Cysta ossea aneurysmatica — аневризмальная киста кости.
- Внутрикостный ганглий (юкстакортикальная киста).
- Эозинофильная гранулема кости.
В международной классификации болезней МКБ 10 киста кости находится в классе М 85 – «Другие нарушения плотности и структуры кости», и обозначена таким образом:
- М85.4 – единичная (солитарная) киста кости.
- М85.5 – аневризмальная киста кости.
- М85.6 – другие кисты костей.

Статистические данные по поводу костной кисты таковы:
- Среди всех доброкачественных новообразований кисту кости диагностируют в 55-60% случаев.
- СКК – солитарная киста диагностируется у 75-80% больных.
- АКК – аневризмальная киста определяется в 20-25% случаев.
- 70-75% костных кист сопровождаются патологическими переломами.
- Простые солитарные кисты чаще всего поражает лиц мужского пола – 60-65%.
- Аневризмальные кисты чаще диагностируются у девочек – 63%.
- Возраст больных от 2 до 16 лет. У взрослых пациентов костные кисты диагностируются редко.
- Простые солитарные кисты в 85% развиваются в трубчатых костях.
- Локализация солитарных кист в плечевых костях – 60%.
- Локализация солитарного новообразования в бедренных костях – 25%.
- Локализация аневризмальных кист в трубчатых костях – 35-37%.
- Локализация аневризмальных кист в позвонках – 35%.
- Формирование аневризмальных новообразований в костях таза – 25%.
- Костные кисты в 65-70% случаев формируются в костях верхних конечностей.

Оба вида кистозных образований в костной ткани в МКБ-10 определены как опухолеподобная патология кости неуточненной этиологии.
Причины кисты кости изучались давно, сохранилась информация о клинических наблюдениях подобных заболеваний, датируемых XVII-м веком. В XIX-м веке Рудольф Вихров впервые описал кисту кости как распадающуюся энхондрому, позднее в 1942-м году кисты кости разделились на виды – юношеская простая киста и аневризмальная киста. Терминологически кистозное костное новообразование определено в классификации, но является постоянной темой для врачебных дискуссий. Одна группа врачей считает, что киста – это сугубо рентгенологическое понятие, скорее симптом, чем отдельная патология. По их убеждению кистозное образования является следствием системного дистрофического поражения костной ткани. Другие теории также имеют право на существование, хотя аналогично первой не обоснованы достоверными клиническими, статистическими данными. Например, одна из версий, касающихся этиологии кисты, рассматривает формирование доброкачественной опухоли как результата трансформации гигантоклеточных опухолей. Есть и теория о травматической этиологии, объясняющая появление кисты вследствие солидного повреждения костной ткани. В настоящее время общепринятой версией считается теория дистрофических изменений кости, обусловленных нарушением гемодинамики. В свою очередь кровообращение может быть нарушено как травмой, так и общим воспалительным процессом организма. Последние наблюдения отечественных хирургов, ортопедов позволяют говорить о локальной дисфункции внутрикостной гемодинамики, активизации ферментации, разрушении глюказаминогликанов, коллагеновых волокон и белковых структур. В результате этой патологической цепочки повышается осмотическое и гидростатическое давление в полости кисты, разрушается костная ткань, которая не выдерживает динамической нагрузки. Таким образом, в зоне роста кости нарушается процесс дисплазии, изменяется оссификация, формируется патологическая гиперваскуляризация метафизарной части и тканей кости, образуется киста.
Столь большие разногласия приводят к тому, что неясные, неуточненные причины кисты кости не позволяют объективно классифицировать виды, типы, активность новообразований, соответственно, исключается возможность составления единого алгоритма лечения подобных патологий.
Обобщая, можно выделить несколько наиболее достоверных вариантов, объясняющих этиологию развития костной кисты:
- Системный дистрофический процесс, вызванный нарушением кровоснабжения костной ткани, в результате чего поглощение костной ткани (резорбция) преобладает над процессом остеогенеза (костеобразования).
- Нарушение определенного этапа в эмбриональном развитии, когда есть аномалия закладки клеток метафиза костной ткани. Metaphysis – это структурная часть костной ткани, за счет которой кость способна расти в детском и подростковом возрасте.
- Хроническая травматизация кости.

Клинические проявления, симптомокомплекс опухолей костной ткани, состоит из трех основных признаков:
- Наличие или отсутствие выраженных болей.
- Собственно опухоли, которую можно пропальпировать, первично определить ее плотность и предполагаемые размеры.
- Наличие или отсутствие нарушений функций конечностей и двигательной активности в целом.
Симптомы кисты кости зависят от вида опухоли, скорости ее развития, локализации и способности распространяться на окружающие ткани, структуры.
И простая солитарная киста кости (ССК), и аневризмальная имеют общие этиопатогенетические причины, однако их симптоматика различна так же, как и рентгенологические визуальные показатели. Общие симптомы кисты кости касаются таких проявлений и признаков:
- Киста дебютирует клиническими проявлениями на фоне общего здоровья ребенка.
- Костная киста начинает проявляться болевыми ощущениями при падении, резких движениях.
- Киста может спровоцировать патологический перелом в той зоне, в которой периодически ощущалась боль.

Костная киста нижней конечности чаще всего диагностируется у детей в возрасте от 9 до 14 лет и определяется как фиброзный остеит бедра или большеберцовой кости. В 50% случаев первым клиническим симптомом, который невозможно не заметить, является патологический перелом. Рентгенологически киста в кости ноги подтверждается в виде снимка, показывающего характерное расширение костной ткани с отчетливо просматриваемой зоной резорбции посредине. Патологический очаг имеет четкие границы, особенно если отсутствует реакция со стороны надкостной плевы (периоста). Костная киста ноги относится к доброкачественным опухолевидным новообразованиям и благоприятным исходом в 99% случаев. Деструкция костной ткани развивается спонтанно, процесс начинается с преходящих болей и незначительной припухлости в зоне развития кисты.
Симптомы кисты кости ноги могут быть такими:
- Преходящие боли в зоне кисты в течение длительного времени.
- Нарушение опорной функции ноги, боль при ходьбе.
- Возможна ротация ноги наружу при патологическом переломе.
- В области перелома всегда наблюдается отечность.
- При переломе осевая нагрузка на ногу провоцирует сильную боль.
- Пальпация зоны перелома вызывает болевые ощущения.
- Симптом «прилипшей пятки» отсутствует.
В клинической ортопедической практике нередки случаи самопроизвольного восстановления кости в течение 2-3-х лет. Однако, если киста сопровождается патологическим переломом, на месте сращения кости остается кистозная полость, которая склонна к рецидивирующему развитию. Тем не менее, хирурги отмечают парадоксальное явление: перелом может ускорить фиброзное восстановление костной ткани, так как способствует уменьшению размеров полости кисты. Часто именно патологический перелом является своеобразной терапией собственно кистозного образования, а травму лечат стандартно, как и все другие виды переломов. При таком развитии кисты кости ноги требуется динамическое наблюдение, при котором главным методом обследования является рентген. При благоприятном течении процесса восстановления снимки показывают медленную, но неуклонную облитерацию полости кисты. В более сложных случаях, когда разрушение кости прогрессирует, кисту выскабливают. Далее назначается симптоматическое лечение, в том числе с помощью инъекционных стероидов. Своевременное лечение кисты костной ткани нижней конечности позволяет избежать рецидивирующих переломов и патологического укорочения ноги в результате деформации костной ткани.

Аstragalus seu talus, таранная кость входит в структуру голеностопного сустава, в который также входит и большеберцовая кость. Киста таранной кости чаще всего диагностируется у молодых людей, реже у детей младше 14 лет, что отличает эту патологию от многих других кист костной ткани. Общеизвестно, что СКК и АКК – это типичные заболевания, связанные с дисплазией ростковой зоны кости, развивающейся в детском возрасте. Однако специфика таранной кости заключается в том, что она практически полностью отвечает за процесс ходьбы и принимает на себя весь вес человека в движении. Таким образом, эта кость часто подвергаясь нагрузке, становится довольно уязвимой зоной, особенно при наличии остеопатологий или недостаточности кальция в кости.
Таранная кость передает нагрузку на пятку, среднюю зону стопы, поэтому часто ее патологии проявляются симптоматикой в костях этих зон.
Клинические признаки кисты таранной кости:
- Начало развития кисты протекает скрыто.
- Активная киста таранной кости проявляется в виде усиливающихся болей, которые становятся интенсивными при длительной ходьбе или беге.
- Киста таранной кости может спровоцировать перелом голеностопа.
Как правило, такая опухоль определяется как доброкачественная, однако ее надлежит удалять как можно раньше в целях предупреждения патологических переломов.
Киста визуализируется как субхондральное новообразования с четкими контурами. Опухоль не распространяется на сустав, но может ограничивать его подвижность.
Локализация кисты в таранной кости считается не очень благоприятной из-за частых рецидивов патологии даже при тщательно проведенной операции. Высокий риск осложнений связан со специфическим анатомическим строением таранной кости и ее интенсивного кровоснабжения. Нарушение кровотока, как в момент патологического перелома, так и во время неизбежной операции у взрослых пациентов может привести к аваскулярному некрозу и даже к инвалидизации пациента. Кроме того, таранная кость окружена другими костными тканями – пяточной, ладьевидной, костью лодыжки, поэтому и определение точного месторасположения кисты или перелома, и оперативный доступ очень затруднен. Операция поп поводу кисты astragalus seu talus считается одной из самых сложных среди всех оперативных техник по удалению костных кист, сложным является и процесс приживания трансплантатов. Время восстановления, реабилитации после проведения хирургического вмешательства на таранной кости может затянуться на 2-3 года. В 5-10% случаев лечение заканчивается инвалидизацией пациента, в основном это относится к больным старше 45 лет.

Metatarsus, плюсневая кость, — это соединение пяти мелких трубчатых костей, довольно коротких и хрупких по сравнению с другими костями стопы. Каждая из пяти частей плюсневой кости в свою очередь состоит из основания, тела и головки, самая выдающаяся вперед, длинная – это вторая плюсневая кость, самая короткая и крепкая – первая. Именно в них чаще всего и формируется костная киста, хотя по статистике такие опухолевидные образования в этих частях стопы диагностируются ранней редко и, скорее их путают с другими заболеваниями кости. По структуре плюсневые кости очень похожи на пястные, но все же визуально выглядят более узкими и сдавленными по бокам, хотя при всей своей хрупкости они успешно амортизируют нашу походку, помогают выдерживать статические нагрузки веса тела.
Диагностика кисты плюсневой кости очень затруднительна в силу различных причин:
- Редкие случаи заболевания и отсутствие статистически, клинически подтвержденной информации о таких патологиях.
- Схожесть симптоматики кисты metatarsus и других опухолевидных образований в этой зоне.
- Часты патологические переломы плюсневой кости при наличии остеопатии.
- Отсутствие единых диагностических дифференциальных критериев.
Ошибки в обследовании и диагностике СКК или АКК плюсневой зоны встречаются довольно часто и являются одной из причин высокого процента инвалидизации пациентов. Кроме того есть описания малигнизации костной кисты metatarsus, когда запущенный процесс или рецидивирование самопроизвольного перелома приводит к озлокачествлению опухоли. Диагностика должна быть тщательной и включать в себя кроме сбора анамнеза и стандартного рентгенологического обследования еще КТ, УЗИ, сцинтиграфию, гистологию. Консервативное лечение кисты плюсны не приносит результата, поэтому ее чаще всего оперируют. Единственной возможностью избежать операции может стать неосложненный перелом, после которого киста спадается и исчезает. Но такие случаи могут быть только у немногих пациентов, преимущественно в возрасте до 12 лет. Лечение взрослых больных гораздо сложнее и травматичнее. Киста подвергается резекции, костный дефект заполняется аалопластичным материалом.

Manus – верхняя конечность, рука состоит из таких анатомических частей:
- Аngulum membri superioris — плечевой пояс, который в свою очередь состоит из таких структурных частей:
- Лопатка.
- Ключица.
- Articulatio acromioclavicularis — акромиально-ключичный сустав.
- Humerus — плечевая кость.
- Предплечье:
- Ulna – парная локтевая кость.
- Radius – парная лучевая кость.
- Кисть:
- Запястье, состоящее из 8 костей.
- Ладьевидная, трехгранная, полулунная, гороховидная кости – проксимальный уровень.
- Трапециевидная, головчатая, крючковидная кости – дистальный уровень кисти.
- Пястье, состоящее из 5 костей.
- Пальцы – кости фаланг.
Киста кости руки преимущественно локализуется в плечевом поясе, гораздо реже кистозная дисплазия отмечается в предплечье или в костях кисти. Это обусловлено тем, что СКК и АКК предпочитают формироваться в метафизарных отделах трубчатых длинных костей, мелкие и короткие костные структуры просто не обладают нужной полостной шириной для развития опухолей и не способны интенсивно и быстро удлиняться в период интенсивного роста человека – детский и подростковый возраст. Клинические случаи диагностики солитарных кист в дистальных фалангах пальцев взрослых пациентов, описанные в медицинской литературе можно считать редкостью и скорее всего, такие определения ошибочны. Довольно часто костные кисты трудно отделить от схожих по симптоматике остеобластокластом или хондром. Точная диагностика и дифференциация возможно только при проведение КТ или МРТ, что не всегда доступно пациентам.
Рентгенологически костная киста выглядит как светлый участок округлой формы в метафизе кости, опухоль имеет четкие границы, включения, как правило, отсутствуют, кортикальный слой значительно уменьшается, часто вздувается. Гистологический анализ стенки образования показывает слабоваскуляризированную соединительную ткань с признаками кровоизлияния при аневризмальной кисте или без них при определении солитарной кисты.
Процесс развития кисты в кости руки всегда сопровождается очаговой деструкцией, рассасывание костного вещества. Постепенно увеличиваясь, киста смещается в сторону диафиза, не затрагивая плечевой сустав, не вызывая изменения периоста и каких либо признаков воспаления в целом.
Симптоматика кистозного образования в верхней конечности неспецифична, больной может чувствовать периодический дискомфорт при вращательных движениях руки, поднимая руку вверх, занимаясь спортом. Опухоль редко проявляется визуальными признаками, только киста большого размера может выглядеть как явная припухлость.
Наиболее типичным симптомом, точнее свидетельством о запущенности процесса, является патологический перелом. Чаще всего перелом локализован в предплечье, спровоцировать его может как физическая нагрузка ( подъем тяжести), так и падение, ушиб. Патологический перелом или надлом кости быстро срастается, при это происходит уменьшение полости кисты, она исчезает.
Диагностируется киста на кости руки с помощью рентгена, остеосцинтиграфии, компьютерной томографии и УЗИ. Лечение при своевременной диагностике и небольшом размере кисты проводится консервативным путем, с помощью иммобилизации верхней конечности и пунктирования. При отсутствии положительной динамики в течение 1,5-2-х месяцев кисту удаляют хирургическим путем. Также операция показана, если после патологического перелома киста не уменьшается. Ее необходимо удалить, чтобы избежать повторного рецидивирующего перелома руки.
Прогноз кисты в кости руки у детей в целом благоприятен, специфика детского организма в том, что способности к самокоррекции и репарации в этом возрасте очень высоки. У взрослых процесс восстановления, реабилитации руки длится намного дольше, повреждения мышечной ткани при операции могут спровоцировать некоторые ограничения в функциях верхней конечности. Кроме того существует риск отторжения костного имплантанта, введенного в резекционный дефект. Для полного вживления аллопластического материала или аутотрансплантанта требуется от 1,5 до 3-х лет.

В прошлом столетии солитарную простую кисту считали конечной стадией формирования гигантоклеточной костной опухоли. В настоящее время солитарная киста кости согласно МКБ-10 считается самостоятельной нозологической единицей. Заболевание чаще всего касается детей и подростков, неслучайно его еще называют ювенильной костной кистой.
Cysta ossea solitaria или солитарная киста кости диагностируется чаще, чем аневризмальное новообразование. В 65-70% солитарная киста выявляется в детском возрасте у мальчиков и выглядят как доброкачественное однокамерное образование, локализующееся преимущественно в плечевом поясе или в тазобедренных костях.. Симптомы простой кисты кости неспецифичны, часто манифестацией клинического признака и поводом обращения к врачу становится патологический перелом. Статистически среди пациентов с солитарной костной кистой (СКК) преобладают мальчики в возрасте от 9 до 15 лет. У взрослых пациентов солитарная киста не встречается, таким образом, установленный диагноз СКК у лиц старше 40 лет можно считать ошибкой, связанной с недостаточной дифференциацией доброкачественных костных опухолей.
Локализация и симптоматика солитарной кисты кости:
- Преобладающей зоной развития СКК являются трубчатые длинные кости – зона плечевого пояса, бедренные кости. Локализация простой кисты в мелких коротких костях не типична и требует тщательной дифференциации от хондромы, саркомы, ганглия.
- СКК развивается бессимптомно в течение длительного периода, порой до 10 лет.
- Косвенными признаками развития солитарной кисты могут стать преходящие болевые ощущения в зоне расположения опухоли.
- В зоне развития кисты, если она увеличивается до 3-5 сантиметров и более, возможна небольшая видимая припухлость.
- Характерным признаком сформировавшейся крупной кисты является патологический самопроизвольный перелом, неосложненный смещением.
- При первичном осмотре и пальпации киста прощупывается как безболезненное уплотнение.
- Надавливание на стенку новообразования вызывает прогибание разрушенного костного участка.
- Объем движения киста не ограничивает, исключением может стать киста бедренной кости, которая провоцирует перемежающуюся хромоту.
.Солитарная костная киста развивается в рамках клинических стадий:
- Активное развитие кисты вызывает видимое на рентгеновском снимке утолщение кости, может спровоцировать патологический перелом, обездвиживание поврежденного сустава. Активная стадия длится от полугода до 1 года.
- Пассивная стадия развития кисты начинается с момента смещения опухоли в центр кости, при этом киста значительно уменьшается в размерах, спадается. Эта стадия также может протекать бессимптомно и длиться от 6 до 8 месяцев.
- Стадия восстановления кости начинается с момента прекращения роста костной системы, спустя 1,5-2 года от начала активной стадии. Тем не менее, деструктивные поражения кости остаются и могут по-прежнему быть провоцирующим фактором патологического перелома. Перелом в свою очередь способствует закрытию полости кисты и компенсаторному заместительному механизму заполнения полости костной тканью.
Юношеская солитарная киста кости чаще всего лечится консервативным методом и иммобилизацией поврежденной зоны. Если такой способ не дает результатов и заболевание прогрессирует, кисту удаляют хирургическим путем, проводится резекция в пределах неповрежденных тканей с обязательной алло или аутопластикой.
Лечение пациентов старше 16-18 лет в 90% хирургическое, так как обнаружение кисты в этом возрасте свидетельствует о ее длительном развитии и значительном разрушении кости, что является огромным риском множественных рецидивирующих переломов.
АКК или аневризмальная киста кости в хирургической практике встречается довольно редко, но сложность ее лечения обусловлена не единичными диагнозами, а скорее до конца неуточненной этиологией. Кроме того, АКК чаще всего выявляют в позвоночнике, что само по себе говорит о серьезности заболевания и риске осложнений со стороны спинного мозга. Аневризмальная киста большого размера или многокамерная опухоль, локализованная в костной ткани позвонка, может вызвать парезы и параличи, а также имеет склонность к малигнизации.
ААК – это значительное, обширное поражение костной ткани, киста выглядит как многокамерная, реже однокамерная полость, наполненная кровяным экссудатом, стенки могут быть с вкраплениями мелких костных частей. До середины прошлого века аневризмальная опухоль не была выделена как самостоятельное заболевание и считалась разновидностью остеобластокластомы. Сегодня АКК диагностируется как доброкачественная опухоль, отягощенная множественными осложнениями при локализации в зоне позвоночника.
Специфика развития аневризмальной кисты состоит в том, что она очень агрессивна в отличие от солитарной опухоли. Быстрый рост и увеличение ее размеров порой напоминает злокачественный процесс, однако ААК очень редко малигнизирует и довольно успешно оперируется при своевременном выявлении. Чаще всего ААК диагностируется у детей в период интенсивного роста — 6 до 15-16 лет, по некоторым сведениям аневризмальные опухоли преобладают у девочек, хотя эта информация противоречива и не подтвержденная достоверной статистикой. Излюбленная локализация ААК – это шейный и грудной отдел позвоночного столба, иногда она формируется в костях тазобедренного сустава, в поясничной зоне и крайне редко в пяточной кости. ААК больших размеров может захватывать сразу несколько позвонков – до 5, что осложняется параличами, в том числе необратимыми.
Симптомы ААК – аневризмальной опухоли кости:
- Начало может протекать без клинических признаков, бессимптомно.
- По мере увеличения кисты ребенка беспокоят преходящие ноющие боли в зоне повреждения кости.
- Боль усиливается при физической нагрузке, напряжении, могут беспокоить в ночное время.
- В зоне формирования кисты отчетливо видна припухлость.
- Киста, расположенная возле сустава, ограничивает объем его движений.
- Аневризмальная опухоль в бедренной кости вызывает хромоту, нарушает опорную функцию.
- Киста большого размера провоцирует парезы и частичные параличи, которые дебютируют на первый взгляд без видимой объективной причины.
- Спровоцировать ускорение развития кисты могут травмы или ушибы.
ААК может иметь такие формы развития:
- Центральная ААК – локализация по центру кости.
- Эксцентрическая ААК – увеличивающаяся киста захватывает близлежащие ткани.
Неосложненная аневризмальная костная опухоль может закрываться самостоятельно после патологического перелома, однако такие случаи встречаются очень редко, чаще всего ААК приходится оперировать. Наиболее сложными считаются операции по удалению кисты на позвонке, так как хирург работает с очень уязвимой и опасной зоной — позвоночным столбом и множественными нервными окончаниями. После удаления ААК требуется очень длительный восстановительный период, реабилитационные мероприятия, кроме того аневризмальные кисты склонны к рецидивированию даже в случае тщательно проведенной операции. Риск рецидивов очень велик, по статистике 50-55% больных, прошедших через оперативное лечение вновь попадают к хирургу. Единственным способом снизить опасность рецидивов может стать постоянный врачебный контроль и регулярно проводимое обследование костной системы.

Симптомы кисты кости в зависимости от ее вида:
- Солитарная, юношеская костная киста чаще всего диагностируется у мальчиков — в 60-65% случаев. У взрослых пациентов ССК встречается крайне редко и может считаться запущенным дистрофическим процессом, не диагностированным длительный период. Наиболее характерно солитарная киста проявляется в возрасте от 9 до 16 лет, когда у ребенка начинается процесс интенсивного роста. Излюбленным местом локализации ССК считаются длинные трубчатые кости, как правило, это метафиз бедра или плечевой кости. Начало патологии протекает латентно, бессимптомно, изредка ребенок может предъявлять жалобы на периодические боли в кости или припухлость в зоне развития кисты. В 60-70% случаев первым явным признаком ССК является патологический перелом, спровоцированный легкой травмой – слабым ушибом или простым падением. Когда трубчатая кость поражена кистозным новообразованием, она утолщается и имеет своеобразную булавовидную форму в зоне развития кисты. Пальпация кости не вызывает болезненных ощущений, давление на стенку кисты показывает некоторый прогиб в зоне размягчения костной ткани. Сустав, конечность не теряют подвижности, своих функций, единственной проблемой для двигательной активности бедренной кости или кости голеностопа может стать утрата надлежащего чувства опоры. Развитие простой костной кисты протекает по определенным стадиям:
- Активная стадия развития, которая длится около года и характеризуется вздутием, разрежением метафиза, что соответствует рентгенологической картине, показывающей явный процесс остеолиза – полного разрушения кости без компенсаторного замещения другими тканями. При этом отчетливо ощущается ограничение подвижности близлежащего сустава, контрактура, могут быть рецидивирующие патологические переломы кости.
- Активная фаза постепенно переходит в скрытую, пассивную стадию. Особенно это характерно для развития кисты, не сопровождающейся переломами и болевыми ощущениями. Киста может захватывать метадиафиз, постепенно смещаясь дальше от зоны роста, уменьшаясь в размерах. Солитарная киста в пассивной стадии всегда бессимптомна и может находиться в латентном состоянии до полугода.
- Стадия восстановления костной ткани. Латентная солитарная киста медленно перемещается в диафиз, это происходит в течение полутора-двух лет. Все это время в костной ткани происходит разрушение, однако оно не проявляется клинически, исключением может стать внезапный перелом на фоне полного здоровья и отсутствия травматического фактора – падения или ушиба. Переломы также не ощущаются как сильные, травматические и в зависимости от локализации могут переноситься ребенком в буквальном смысле слова – на ногах. Срастаясь, места перелома способствуют сужению полости кисты, уменьшению ее размеров. В клинической ортопедической практике такое явление называют восстановлением на месте. В зоне костной кисты может остаться уплотнение или очень маленькая полость. Тем не менее, процесс восстановления кости завершается, в целом от дебюта развития солитарной кисты до ее уменьшения проходит около 2-х лет.
- Аневризмальная киста чаще всего диагностируется у девочек, новообразование развивается в костной ткани различной структуры и локализации – в трубчатых костях, в позвоночнике, в тазовых или бедренных костях, крайне редко – в пяточной кости. У девочек аневризмальная киста клинически проявляется в пубертатном периоде, перед первым менструальным циклом вплоть до полной стабилизации гормональной системы. В это время изменяется не только гормональный фон, но и система свертывания крови, что в значительной степени влияет на кровоснабжение костной ткани. В возрасте от 11 до 15 лет чаще всего диагностируются АКК бедренной кости. Для аневризмальной кисты в отличие от солитарной характерно очень острое, клинически проявленное начало, симптомы которого могут быть такими:
- Болевые ощущения, приступообразные, локализованные в месте развития кисты.
- Видимая отечность, припухлость кости.
- Уплотнение, которое отчетливо прощупывается.
- Местная гипертермия, возможно покраснение кожных покровов в зоне расположения кисты.
- Расширение венозных сосудов в месте, где развивается АКК.
- При патологических переломах позвонка в острой стадии возможны парезы или частичные параличи.
- После острой стадии симптомы кисты кости стихают, процесс стабилизируется, но разрушение ткани продолжается.
- Рентгенологически стабилизация острого периода выглядит как значительная резорбция костной ткани, в центре очага находится капсула, включающая в свои границы сгустки фибринозных тканей, остатки процесса кровоизлияния.
- АКК в костях таза может достигать огромных размеров – до 20 сантиметров в диаметре.
- В течение стабилизационного периода (6-8 недель) возможно обызвествление костной ткани, поэтому такая форма кисты называется оссифицирующая субпериостальная аневризмальная киста.
- При аневризмальной кисте, развивающейся в позвоночнике, возможно видимое обширное уплотнение, вздутие кости. Кроме того у ребенка формируется компенсаторное напряжение мышц, которое усугубляет болевой симптом.
- Для поражения позвоночника характерна специфическая компенсаторная поза – опора рук на бедра, кости таза, часто дети в сидячем положении стараются поддерживать голову руками. Все это свидетельствует о нарушении нормальной опорной функции позвоночного столба.
В целом симптомы АКК развиваются в рамках клинически определенных фаз:
- I – резорбция и остеолиз.
- II – ограничение подвижности.
- III – фаза восстановления.
Период развития аневризмальной кисты кости от дебюта заболевания до последней фазы может длиться от года до трех лет. Также для АКК характерны рецидивы, по оценкам хирургов-патологов они достигают 30-50% от всех выявленных случаев.

источник