В медицине термин sinus durae matris — синусы твердой мозговой оболочки, подразумевает сосудные коллекторы, размещенные промеж пластин твёрдой мозговой оболочки. Это своеобразные протоки треугольной формы, имеющие на поверхности эндотелий, образованные в расщеплениях твердого слоя головного мозга. Они обеспечиваются кровью из внутренних и поверхностных сосудов головного мозга, участвуют в реабсорбации спинномозговой жидкой субстанции из полости промеж паутинного и нетвердого мозгового слоя.
Существуют определенные задачи для венозных синусов. Они выполняют функцию бесперебойной подачи крови и кислорода в сосуды мозга. Именно с их посредством, кровь непосредственно перетекает от головного органа к нескольким двойным венам, размещенным на шее, которые уносят кровь от верхней части тела.
Синусы твердой мозговых слоев осуществляют функции сосудов, и кроме того принимают участие в метаболизме ликвора. По структуре весьма отличаются от мозговых сосудов.
Успешное утекание крови мозговых сосудов нередко спасает от возникновения фатальных патологий. В случаях когда возникают сложности в сфере сосудистой циркуляции крови, становится возможным ее скорое устранение, благодаря реканализации сосудов и формирования коллатералей.
Развитие коллекторов ТМО осуществляется вследствие их разделения на два листа, которые похожи на каналы. Данные протоки призваны для распределения венозного потока крови от основного органа человека, которая впоследствии отправляется в несколько двойных сосудов, которые находятся на шее и переводят кровь от головного мозга.
Пластины ТМО, которые составляют синус, выглядят как сильно натянутые канаты, не теряющие напряженности. Подобная структура дает возможность крови беспрепятственно протекать от головы и шеи, никоим образом не касаясь состояния внутричерепного давления.
У человека установлены такие разновидности резервуаров ТМО:
- Верхний, либо нижний сагиттальный. Первый расположен продольно верхней границы серповидной кости и завершается на фрагменте затылка, а следующий продольно границы серпа внизу и перетекает в прямой синус;
- Прямой. Размещается продольно фрагмента, где серповидный отросток переходит в мозжечковый намет;
- Поперечный (двойной). Сформирован на поперечном наросте черепа, находясь продольно задней границы бороздки мозжечка;
- Затылочный. Размещается в полости мозжечковой дуги, и далее распространяется до затылочного стыка;
- Сигмовидный. Находится в разделении в вентральном фрагменте головной костной ткани;
- Пещеристый (двойной). Находится по сторонам от формирования в теле кости в форме клина (турецкое седло);
- Клиновидно-теменной синус (двойной).Относится к небольшой границе кости в форме клина и завершается в пещеристый резервуар.
Каменистые (двойные).Находятся вблизи с обоими границами пирамидальной кости висков.
Коллекторы мозговых слоев начинают собирать соустья с венозными сосудами на поверхности мозга, посредством венозных ответвлений, объединяющих сосудистые синусы ТМО с наружными сосудами кровообращения головы. Эти углубления начинают связываться с диплоическими отростками, которым характерно размещение в своде черепа и далее переходят в сосуды головы. Затем кровь стремится к прохождению по венозным сплетениям и после утекает в резервуары ТМО.
Природа очень продумано создавала человека, обеспечив твердую мозговую оболочку углублениями для обеспечения основного органа кислородом и питательными соединениями.
Этой черепной пазухе свойственно большое пространство с непростой структурой. В ее развитии значительно принимает участие серп основного органа человека. Это серповидный лист. Он сделан из твердого мозгового слоя. Отросток берет начало от верха решетчатой кости, проходит посредине назад, внедряясь в межполушарное отверстие, разделяющее участки мозга друг от друга. Бороздковидный нарост верхнего сагиттального синуса, по- сути это основание серповидной кости.
Данный проток обеспечивает многочисленные лакуны по сторонам. Это полости малых размеров, которые связаны с венозной сетью крепких пластин.
Верхняя сагиттальный резервуар имеет такие венозные связи:
- передние части относятся к сосудам лабиальной полости (около носа);
- срединные части относятся к венозным руслам теменных фрагментов головного мозга.
Данный коллектор артерий и вен по мере роста человека становится больше и шире по массе вместимости. Его задний фрагмент проступает в объединенный синусный сток.
Данная цистерна строения черепной коробки во врачебных анналах представлен как sinus sagittalis inferior.Его так назвали по той причине, что он размещается в нижней локации мозговой дуги. В сопоставлении с верхним резервуаром обладает значительно небольшим объемом. Благодаря большому количеству венозных соустий присоединен к прямому.
Этот фрагмент черепной коробки, по сути, так называемое продолжение нижней цистерны с задней стороны. Он объединяет задние участки резервуаров superior и нижнего коллектора. Наряду с верхним , в переднюю часть недвойственной пазухи включен большой сосуд. Задний участок полости впадает в срединный фрагмент двойного ниспадающего протока, развившегося благодаря расхождению ТМО черепной коробки, который располагается в борозде твердой ткани затылка, продолжен латерально и по направлению к низу, присоединен к синусу. Данный фрагмент называется синусным стоком.
Этот резервуар самый значительный и обширный. На поверхности внутри чешуи затылочной костной ткани она представлена в обширной борозде. Затем венозный резервуар перетекает в сигмовидный синус. Дальше он углубляется в устье самого обширного сосуда, выполняющего венозное утекание от головы. Так поперечный синус и сигмовидная пазуха характеризуются как главные венозные резервуары. К тому же в первый переходят все другие карманы. Какие- то синусы вен включены в него прямо, некоторые – посредством плавного перехода. По височным сторонам поперечный карман продолжается углублением сигмовидным надлежащей стороны. То место, в котором в нее включаются венозные расширения сагиттальной, прямой и затылочной пазухи, называется общим стоком.
Данное название он обрел потому что обладает большим числом перегородок. Они обеспечивают резервуару соответствующее строение. Сквозь кавернозный синус протянуты отводящие, глазные, блоковые, приводящие в движение глаза нервные волокна, и кроме того сонная артерия (которая внутри) вместе с симпатическим переплетением (вегетативные нервы в грудно- поясничном отделе). Промеж правой и левой локализации пространства присутствуют коммуникативные соединения. Они обеспечиваются в заднем и переднем межпещеристом. Соответственно в локации турецкого седла развивается венозное кольцо. В кавернозный синус (в его фланговые фрагменты) переходит в пространство клиновидно- теменной пазухи, лежащей на границе малого ответвления кости виде клина.
Затылочная цистерна размещается в основании дуги и верхней части находящегося внутри затылочного отдела. Сверху он относится к поперечному протоку. В нижней части этот карман разделен на два ответвления, которые опоясывают стык в затылке. Они взаимосвязаны сигмовидными синусами по обеим сторонам. К затылочному пространству имеют отношение поверхностные вены главного органа человека и вены и сосуды позвоночника.
Патологии данных сосудистых сплетений возникают по причине их закупорки, которая провоцируется в свою очередь тромбозом, тромбофлебитом или сдавливающим новообразованием внутричерепных вен и артерий.
Воспаления структур основного органа человека могут появляться при проникновении возбудителей инфекции в русле крови (всевозможный несвязанный сосудистый субстрат твёрдый, жидкий либо парообразный, циркулирующий по кровотоку, нехарактерный при нормальном состоянии, способный спровоцировать закупорку артерии на довольно большом расстоянии от участка возникновения). Патологический агент может попасть на мозговые оболочки и русла сосудов головной костной ткани на его поверхности. При этом вероятно появление симптомов пикового проявления менингита, и других патологий. У малышей дошкольного возраста проявляется картина нейроотравления.
В некоторых случаях, повреждение основания черепной коробки нейрохирурги могут установить, видя признаки интенсивного экзофтальма. При переломе нарушается целостность внутренней сонной артерии, контактирующей с кавернозным протоком. Поток венозной крови, проникая в относящиеся к данному резервуару глазные вены, провоцирует пульсацию, явную гиперемию и выпячиванию яблока зрительного органа. Данное отклонение по другому получило название каротидно-кавернозного соустья, и это одно из крайне редких патологий, когда прослушивание черепа фонендоскопом дает возможность услышать шумы кровотока в районе объединения сосудов.
Основной рекомендацией врачей становится своевременное обращение к специалисту за прояснением картины и природы симптоматических проявлений. А также недопущение механических травм головы и защита от внешних факторов, таких как к примеру погодные условия.
Предупреждение заболеваний головного мозга возможно только при условии посещения врача и избавления от хронических заболеваний, в частности тех, которые сопряжены увеличением вязкости гемостаза или расслоением стенок сосудов. Кроме того своевременно необходимо лечить инфекционные патологии, именно они по большей части становятся причиной отклонений.
источник
Киста головного мозга – полое патологическое образование, заполненное жидкостью, близкой по составу к ликвору, имеющее различную локализацию в мозге. Различают два основных типа кист головного мозга: арахноидальная, ретроцеребеллярная кисты.
Арахноидальная киста головного мозга – доброкачественное полое образование, заполненное жидкостью, формирующееся на поверхности головного мозга в области его паутинных (арахноидальных) оболочек.
Арахноидальная мозговая оболочка – одна из трех мозговых оболочек, расположенная между поверхностной твердой оболочкой мозга и глубокой мягкой мозговой оболочкой.
Стенки арахноидальной кисты формируются либо клетками паутинной оболочки мозга (первичная киста), либо рубцовым коллагеном (вторичная киста). Арахноидальная киста может быть двух типов:
- Первичная либо врожденная арахноидальная киста является следствием аномалий развития оболочек мозга у плода в результате воздействия физических и химических факторов (лекарственные препараты, радиационное облучение, токсические агенты);
- Вторичная либо приобретенная арахноидальная киста является следствием различных заболеваний (менингиты, агенезия мозолистого тела) либо осложнением после травм, оперативного вмешательства (ушибы, сотрясения, механические повреждения внешних оболочек мозга).
В большинстве случаев развитие арахноидальной кисты протекает бессимптомно. Ярко выраженная неврологическая симптоматика присутствует лишь в 20% случаев.
Среди факторов, влияющих на появление и рост арахноидальной кисты, выделяют:
- Воспалительный процесс мозговых оболочек (вирус, инфекционное поражение, арахноидит);
- Рост давления жидкости внутри кистозного образования;
- Сотрясение мозга или любая другая травма мозга у пациента с ранее образовавшейся арахноидальной кистой.
В большинстве случаев кисты головного мозга (арахноидальная, ретроцеребеллярная кисты) протекают бессимптомно. Данные новообразования выявляются при очередном обследовании пациента либо при диагностике неврологических заболеваний схожей симптоматики. Симптомы арахноидальной кисты неспецифические. Выраженность симптоматики арахноидальной, ретроцеребеллярной кисты зависит от локализации и размеров образования. У большинства пациентов наблюдается общемозговая симптоматика, связанная со сдавливанием определенных участков мозга. Крайне редко наблюдается очаговая симптоматика, обусловленная формированием гигромы, разрывом арахноидальной кисты.
Основные симптомы арахноидальной, ретроцеребеллярной кисты:
- Головокружения, не обусловленные другими факторами (переутомление, анемия, прием лекарственных препаратов, беременность у женщин);
- Тошнота, рвота, не обусловленные другими факторами (прием препаратов, отравление, прочие заболевания);
- Галлюцинации, психические расстройства;
- Судороги;
- Потеря сознания;
- Чувства онемения в конечностях, гемипарезы;
- Головные боли, нарушение координации;
- Чувство пульсации, распирания в голове;
- Нарушение слуха, зрения;
- Четкое распознание шумов в ушах при сохранении слуха;
- Чувство тяжести в голове;
- Усиление болезненных ощущений при движении головой.
Следует отметить, что при вторичном типе арахноидальной кисты клиническая картина может быть дополнена симптомами основного заболевания или травмы, являющейся первопричиной образования кистозной полости.
Для диагностики арахноидальной ликворной кисты (кисты, заполненной ликвором) применяют различные методы. Основными среди них являются магнитно-резонансная томография и компьютерная томография для выявления кистозного образования, определения его локализации, размеров. Внутривенное введение контраста позволяет дифференцировать арахноидальную ликворную кисту от опухоли (опухоль накапливает контраст, киста нет).
Следует помнить, что арахноидальная киста чаще является следствием другого неврологического заболевания либо нарушения функционирования каких-либо систем органов. Для идентификации первопричин арахноидальной кисты применяют следующие методы диагностики:
- Анализы крови для выявления вирусов, инфекций, аутоиммунных заболеваний;
- Анализы крови на свертываемость и уровень содержания холестерина;
- Допплеровское исследование позволяет обнаружить нарушение проходимости сосудов, вследствие чего развивается недостаток мозгового кровоснабжения;
- Мониторинг артериального давления, фиксирующий колебания давления за сутки;
- Исследования сердца.
Точное выявление причин развития арахноидальной кисты позволяет выбрать оптимальные пути лечения кистозного образования и минимизировать риск рецидива.
По динамике развития арахноидальных кист различают замершие кистозные образования и прогрессирующие кисты. Как правило, замершие образования не причиняют пациенту болезненных ощущений, не представляют риска для нормальной мозговой деятельности. В таком случае лечение арахноидальной кисты не требуется. При замерших формах кист диагностика и лечение направлены на выявление первопричин образования кисты, а также устранение и предупреждение факторов, способствующих образованию новых кист.
При прогрессирующем типе кистозных образований лечение арахноидальной кисты предполагает комплекс мер, направленный на выявление и устранение причин возникновения кисты, а также непосредственное удаление самой кисты.
Медикаментозное лечение арахноидальной кисты направлено на устранение воспалительных процессов, нормализацию мозгового кровоснабжения, восстановление поврежденных клеток головного мозга.
При неэффективности либо малой эффективности консервативных методов лечения арахноидальной кисты применяют радикальные методы. Показаниями к проведению оперативного вмешательства являются:
- Риск разрыва арахноидальной кисты;
- Нарушения психического состояния пациента с учащающимися судорожными и эпилептическими припадками;
- Увеличение внутричерепного давления;
- Усиление очаговой симптоматики.
Основными методами оперативного лечения арахноидальной кисты являются:
- Дренирование – удаление жидкости из полости путем игольной аспирации;
- Шунтирование – создание дренажа для оттока жидкости;
- Фенестрация – иссечение кисты.
При своевременной диагностике и лечении арахноидальной кисты прогнозы весьма благоприятные. Основными рисками, связанными с развитием арахноидальной кисты, являются усиление сдавливающего воздействия тела кисты на мозговые центры, вследствие чего возникают нарушения функций организма, а также разрыв кисты. После удаления арахноидальной кисты последствиями могут стать нарушение слуха и зрения, речевой функции. При несвоевременной диагностике арахноидальной кисты последствия могут быть крайне опасны (гидроцефалия, мозговые грыжи, смерть).
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Киста головного мозга – это распространенное и достаточно опасное заболевание, которое нуждается в своевременном выявлении и качественном лечении.
Киста представляет собой пузырь с жидкостью, который может быть расположен в любом отделе головного мозга.
Чаще всего такие полости образуются в паутинной «сетке», которая покрывает кору полушарий, так как её нежные слои являются наиболее уязвимыми к различным воспалениям и травмам.
Эта болезнь может протекать бессимптомно или же вызывать у пациента боль и неприятное ощущение давления.
В случае установления точного диагноза больной обязательно должен соблюдать все рекомендации врача, а при необходимости согласиться на хирургическую операцию.
Как правило, киста может иметь самые различные размеры. Небольшие образования обычно себя никак не проявляют, а более крупные могут оказывать давление на оболочки мозга, в результате чего у пациента возникают определенные симптомы:
нарушение зрения или слуха;
головные боли, не поддающиеся купированию лекарственными препаратами;
частичный паралич конечностей;
гипотонус или гипертонус мышц;
нарушения чувствительности кожного покрова;
тошнота и рвота, не приносящая облегчения;
чувство сдавливания в головном мозге;
непроизвольные движения конечностей;
пульсация родничка и рвота у младенцев.
Следует иметь в виду, что клиническая картина во многом зависит от того, в каком месте локализуется образование, так как каждый участок мозга контролирует те или иные функции тела. Кроме того, на возникновение симптомов значительно влияет тот факт, на какую именно область мозга киста оказывает давление. Например, образование, возникшее в районе мозжечка, может стать причиной проблем с равновесием, вызвать изменение походки, жестов и даже почерка, а его появление в зонах, отвечающих за двигательные или глотательные функции, будет вызывать сложности именно в данных областях. К тому же, киста вообще может никак не проявлять себя в течение длительного времени, и обнаружиться только в процессе проведения томографического исследования.
Если у пациента отсутствуют вышеуказанные признаки заболевания, а размер кисты никак не изменяется, то её наличие может совершенно никак не влиять на его нормальную жизнедеятельность, и ему достаточно будет ограничиться регулярными медицинскими осмотрами. Однако если образование начинает увеличиваться, то это может быть показателем того, что болезнь прогрессирует, и больной нуждается в лечении.
Для начала рассмотрим, каким образом появляется киста в головном мозге. В пространстве между теменной и височной долей находится жидкость, которая, после того как человек получил травму, перенес сложное заболевание или операционное вмешательство, может собираться возле слипшихся слоев оболочки мозга, заменяя, таким образом, умершие участки. В случае если жидкости накоплено слишком много, она может оказывать давление на эти оболочки, в результате чего образовывается киста, и у пациента возникают головные боли.
Рассмотрим подробнее, какие причины могут вызывать появление этого заболевания:
врожденные нарушения, которые связаны с аномалией внутриутробного развития плода;
ушибы головного мозга, гематомы и переломы;
дегенеративные и дистрофические преобразования, в результате которых осуществляется замещение ткани мозга кистозной тканью;
нарушение нормального кровообращения в головном мозге.
Если не выявить основную причину возникновения кисты, то она может продолжать увеличиваться в размерах. Её изменения могут быть связаны со следующими факторами:
продолжающееся воспаление мозговой оболочки;
давление жидкости на погибший участок головного мозга;
последствия сотрясения мозга;
возникновение новых областей поражения после инсульта;
инфекционное заболевание, последствия нейроинфекции, энцефаломиелита, аутоиммунного процесса и рассеянного склероза.
Если точный диагноз пациенту не будет поставлен вовремя и ему не назначат правильное лечение, это может привести неблагоприятным последствиям. Рассмотрим, чем может быть опасно такое заболевание:
нарушение координации, а также двигательной функции;
проблемы со слухом и зрением;
гидроцефалия, проявляющаяся чрезмерным скоплением в желудочках головного мозга цереброспинальной жидкости;
Как правило, небольшие образования, не вызывающие болевого синдрома, обнаруживаются при диагностике других заболеваний и вылечиваются при помощи медикаментозных препаратов без каких-либо осложнений. Большие кисты, оказывающие неблагоприятное воздействие на структуры головного мозга, которые расположены рядом с ними, обычно нуждаются в удалении хирургическим методом.
Пациенты, у которых было обнаружено это заболевание, должны не только заняться его лечением, но и соблюдать определенные профилактические меры: не переохлаждаться; беречься от вирусных инфекций, которые могут привести к осложнениям; избегать ситуаций, вызывающих резкие перепады артериального давления, а также отказаться от таких вредных привычек, как злоупотребление спиртным и курение.
Эта болезнь классифицируется на несколько видов, каждый из которых имеет свои особенности и характеризуется определенными симптомами. В современной медицине появление кисты считается не патологией, а скорее просто аномалией, в большинстве случае не представляющей угрозы для жизни. Однако это в основном относится к врожденным образованиям, протекающим бессимптомно.
Первичные кисты появляются обычно из-за нарушения внутриутробного развития плода или после гибели тканей мозга по причине внутриродовой асфиксии. Приобретенные образования развиваются после воспалительных процессов, кровотечений или ушибов. Кроме того, они могут локализоваться между отделами головного мозга, или в его толще на участках погибших тканей.
Арахноидальная киста головного мозга располагается на его поверхности, между слоями оболочек. Такая полость, наполненная спинномозговой жидкостью, может быть как врожденной, так и возникать под воздействием различных факторов. Чаще всего она встречается у детей и подростков мужского пола, а у женщин возникает гораздо реже. Как правило, к её появлению приводят различные воспаления и травмы. Если давление внутри этого образования становится выше внутричерепного давления, то киста начинает сдавливать кору головного мозга.
Увеличение арахноидальной кисты может сопровождаться такими симптомами, как тошнота, рвота, судороги, галлюцинации. Она может становиться больше из-за того, что в ней увеличивается давление жидкости или потому, что у пациента продолжается воспаление оболочек мозга. При возникновении такого заболевания больной обязательно должен обратиться к врачу, так как разрыв кисты может привести к летальному исходу.
Ретроцеребеллярная киста головного мозга представляет собой полость, наполненную жидкостью, которая локализуется в его пораженной области. В отличие от арахноидального образования, она возникает не снаружи, а в толще мозга в результате гибели клеток серого вещества. Для того, чтобы предотвратить дальнейшее разрушение мозга, необходимо определить, по какой причине клетки погибли. Спровоцировать появление этого образования может инсульт; хирургические операции на головном мозге; недостаточность мозгового кровообращения; травмы или воспалительные процессы, например, энцефалит. Следует иметь в виду, что новые очаги инфекций и микроинсультов могут также вызвать рост кисты. Кроме того, она может увеличиваться по причине того, что в головном мозге продолжается нарушение кровообращения, а также присутствует очаг инфекций, оказывающий разрушающее воздействие.
Субарахноидальная киста головного мозга обычно выявляется при проведении МРТ. Как правило, такие образования являются врожденными и обнаруживаются случайно, в процессе проведения диагностических процедур. Для того, чтобы оценить её клиническую значимость, необходимо тщательно проверить у пациента наличие тех или иных симптомов. Эта болезнь может выражаться такими признаками как судороги; ощущение неустойчивости или пульсация внутри черепа.
Если ретроцеребеллярная киста головного мозга начинает прогрессировать и расти, а также сопровождается неприятными симптомами, то в этом случае может потребоваться хирургическая операция.
Шишковидная киста головного мозга – это полость с жидкостью, которая образуется в районе соединения полушарий, в шишковидной железе, напрямую оказывающей влияние на эндокринную систему. Основными причинами её появления могут стать такие факторы, как эхинококкоз или закупорка выводящего протока, приводящая к нарушению оттока мелатонина.
Пинеальная киста головного мозга , возникающая в эпифизе, считается достаточно редким заболеванием, она может привести к нарушению обменных процессов, зрения и координации движений. Помимо этого, она достаточно часто становится причиной развития гидроцефалии и энцефалита.
Киста эпифиза головного мозга проявляется такими симптомами, как боль в голове, дезориентация, сонливость, двоение в глазах и трудности при ходьбе. Если у пациента отсутствуют вышеописанные симптомы, то существует вероятность, что такое образование не будет увеличиваться. Эта болезнь обнаруживается в шишковидном теле приблизительно у четырех процентов людей, проходящих томографическое обследование совершенно по другим причинам.
Как правило, на первой стадии этого заболевания врачи используют медикаментозные методы лечения, и постоянно отслеживают динамику его развития, а если болезнь запущена, образование устраняют хирургическим путем. При наличии ярко выраженных симптомов пациенту следует обязательно обратиться к врачу, чтобы избежать различных осложнений, например, водянки, которая может развиться в результате скопления жидкости.
Киста сосудистых сплетений головного мозга представляет собой в большинстве случаев доброкачественное образование, которое появляется на определенной стадии внутриутробного развития плода. Как правило, такая киста самостоятельно рассасывается и не является патологией. Однако иногда она может появляться у новорожденных в результате осложнений во время беременности и родов или поражения плода инфекцией. В некоторых случаях такое образование может привести к патологиям других систем организма.
Для того, чтобы выявить у младенцев наличие кисты, врачи проводят такую процедуру, как нейросонография, которая совершенно безвредна для ребенка. У взрослых людей это заболевание обычно диагностируется при помощи ультразвукового обследования.
Субэпендимальная киста может возникнуть у младенцев в результате нарушения кровообращения мозга, а также недостаточности его снабжения кислородом. Данное заболевание считается более серьезным, и требует постоянного контроля со стороны врачей.
Ликворная киста головного мозга – это образование, которое возникает между слипшимися мозговыми оболочками. Его появление обычно связывают с воспалительными процессами; инсультами, менингитами, травмами или хирургическими вмешательствами. Как правило, эта болезнь может хорошо диагностироваться только во взрослом возрасте, так как на ранней стадии развития киста недостаточно хорошо выражена, поэтому её сложно выявить. К характерным симптомам относят тошноту и рвоту; нарушение координации; психические расстройства; судороги, а также частичный паралич конечностей.
Лакунарные кисты головного мозга обычно образовываются в варолиевом мосту, в подкорковых узлах, а в более редких случаях в мозжечке и в зрительных буграх, разделенных белым веществом. Существует мнение, что они появляются в результате атеросклероза или возрастных изменений.
Порэнцефалическая киста головного мозга возникает в толще его тканей в результате перенесенных инфекций. Данное заболевание может привести к очень серьезным последствиям, например, к шизэнцефалии или гидроцефалии.
Коллоидальная киста появляется во время внутриутробного развития плода и имеет врожденное происхождение. Существует также версия, что она имеет наследственный характер. Основной её особенностью является то, что она блокирует отток жидкости из головного мозга. Эта болезнь может протекать без каких-либо симптомов на протяжении всей жизни человека или же сопровождаться такими признаками, как головные боли; эпилептические припадки; высокое внутричерепное давление или слабость в ногах. Симптомы этой болезни обычно проявляются в зрелом возрасте. Следует иметь в виду, что в некоторых случаях киста может спровоцировать развитие таких болезней, как мозговая грыжа, гидроцефалия, а также стать причиной летального исхода.
Дермоидная киста обычно закладывается в первые недели развития плода внутри утробы. В её полости содержатся различные элементы эктодермы, сальные железы и фолликулы волос. Такое образование может увеличиваться достаточно быстро, поэтому рекомендуется её удаление хирургическим путем, чтобы избежать неблагоприятных последствий.
Как правило, лечение кисты назначается только после проведения полного диагностического обследования, которое выполняется при помощи компьютерной или магнитно-резонансной томографии, позволяющей увидеть четкие контуры образований, определить их размеры, а также степень воздействия на окружающие ткани.
Следует иметь в виду, что наличие таких полостей совсем не обязательно связано с онкологическими заболеваниями и обычно хорошо поддается лечению. При магнитно-резонансном исследовании пациенту вводится специальное контрастное вещество, позволяющее определить, что именно находится у него в головном мозге: киста или злокачественная опухоль. МРТ рекомендуется проводить неоднократно, чтобы постоянно отслеживать динамику заболевания.
Для того, чтобы предотвратить у пациента увеличение кист и возникновение новых образований, необходимо выявить причину их появления. С этой целью специалисты назначают различные исследования, благодаря которым можно выяснить, что спровоцировало появление кисты: инфекции, аутоиммунные болезни или нарушения кровообращения. Рассмотрим подробнее наиболее распространенные диагностические методы:
Доплеровское исследование. Эта процедура проводится для того, чтобы выявить, не сужены ли сосуды, поставляющие артериальную кровь в головной мозг. Нарушение кровоснабжения может привести к появлению очагов гибели мозгового вещества, в результате чего возникают кисты.
Обследование сердца, ЭКГ. Данный диагностический метод проводится с целью обнаружения сердечной недостаточности.
Анализ крови на уровень холестерина и на свертываемость. Как правило, повышение холестерина и высокая свертываемость становятся причиной закупорки сосудов, что, в свою очередь, может привести к такому заболеванию, как киста головного мозга.
Проверка артериального давления. Его мониторинг осуществляется при помощи небольшого прибора, на который врач записывает в течение дня давление пациента на карту памяти, а затем вся информация считывается компьютером. Если у больного наблюдаются подъемы давления, то существует вероятность того, что это может вызвать инсульт и появление послеинсультных образований.
Анализ крови на инфекционные и аутоиммунные болезни. Это обследование проводят в тех случаях, когда есть подозрение на арахноидит, нейроинфекции или рассеянный склероз.
Способы лечения кисты головного мозга выбираются исходя из причин, в результате которых она возникло. Экстренная помощь обычно необходима в следующих случаях:
постоянно повторяющиеся судорожные припадки;
быстрое увеличение размеров кисты;
поражение структур мозга, расположенных рядом с кистой.
Как правило, нединамичные кисты головного мозга не требуют вмешательства, а динамичные лечатся при помощи лекарственных и хирургических методов.
Традиционное лечение предполагает применение различных медикаментозных препаратов, основным предназначением которых является устранение причин возникновения болезни. Врачи могут назначать пациентам лекарства, которые рассасывают спайки, например, такие, как карипаин или лонгидаза. Для того, чтобы восстановить кровообращение, они выписывают препараты, направленные на снижение концентрации холестерина, нормализацию артериального давления и свертываемости крови.
Обеспечить клетки головного мозга необходимым количеством кислорода и глюкозы можно при помощи ноотропов, например, таких, как пикамилон, пантогам, инстенон. Сделать клетки более устойчивыми к внутричерепному давлению помогут антиоксиданты. Кроме того, иногда используются иммуномодулирующие, антибактериальные и противовирусные средства, в которых возникает необходимость в случае выявления аутоиммунных и инфекционных болезней.
Появление арахноидита сигнализирует в первую очередь о том, что иммунитет пациента сильно ослаблен, именно поэтому необходимо активно заняться восстановлением защитных сил. Для того, чтобы подобрать последовательный и безопасный курс иммуномодулирующего и противоинфекционного лечения, нужно сдать анализ крови. Как правило, все медикаментозные средства назначаются курсами длительностью около трех месяцев с повторением два раза в год.
Радикальное лечение кисты головного мозга предполагает её удаление путем хирургической операции. Для этой цели применяются следующие методы:
Шунтирование. Этот способ лечения осуществляется при помощи дренажной трубки. Через прибор происходит опорожнение полости, в результате чего её стенки начинают спадать и «зарастать». Однако следует иметь в виду, что при использовании этого метода возрастает вероятность возникновения инфекции, особенно если шунт будет в течение длительного времени находиться в черепной коробке.
Эндоскопия. Такие операции, направленные на удаление кисты при помощи проколов, обычно проходят без осложнений. Они связаны с небольшой долей травматизма, но и у них есть определенные противопоказания, например, их не рекомендуется проводить пациентам, имеющим ослабленное зрение. Кроме того, этот способ применяется не для каждого вида кист.
Трепанация черепа. Эта операция считается достаточно эффективной, однако нужно учитывать, что при её проведении очень велик риск травмирования головного мозга.
Для лечения новорожденных младенцев в отделениях детской нейрохирургии проводят аналогичные операции, но лишь в том случае, если киста прогрессирует и увеличивается, в результате чего существует опасность для развития и жизни ребенка. В процессе хирургической операции осуществляется компьютерный мониторинг, который позволяет врачам следить за её ходом и быстро принимать правильные решения.
Благодаря хирургическому вмешательству можно избежать многих неблагоприятных последствий, к которым может привести киста головного мозга, например, таких, как психические расстройства, отставание в развитии, головные боли, а также потеря речи, зрения или слуха. Если после операции у пациента отсутствуют какие-либо осложнения, его госпитализация составляет около четырех дней, а после выписки из больницы он должен проходить у своего лечащего врача регулярные осмотры.
Своевременное лечение этого заболевания в большинстве случаев может предотвратить его повторное развитие и снизить риск возникновения различных осложнений, особенно если обратиться в клинику, где используется современная медицинская техника, а также работают профессиональные и квалифицированные специалисты.
Автор статьи: Быков Евгений Павлович | Врач-онколог, хирург
Образование: окончил ординатуру в «Российском научном онкологическом центре им. Н. Н. Блохина» и получил диплом по специальности «Онколог»
9 лечебных продуктов при язве желудка — научные факты!
источник
Прямой синус, sinus rectus, располагается на стыке falx cerebri и намета мозжечка и идет в сагиттальном направлении. В него впадает также большая вена мозга, v. cerebri magna [Galen], собирающая кровь из вещества большого мозга. Прямой синус, как и верхний сагиттальный, впадает в синусный сток.
Затылочный синус, sinus occipitalis, проходит в основании серпа мозжечка, falx cerebelli. Его верхний конец впадает в синусный сток, а нижний конец у большого затылочного отверстия разделяется на две ветви, огибающие края отверстия и впадающие в левый и правый сигмовидные синусы. Затылочный синус через эмиссар-ные вены связан с поверхностными венами свода черепа.
Таким образом, в синусный сток венозная кровь попадает из верхнего сагиттального синуса, прямого (а через него и от нижнего сагиттального синуса) и затылочного синусов. Из confluens sinuum кровь оттекает в поперечные синусы.
Поперечный синус, sinus transversus, лежит в основании намета мозжечка. На внутренней поверхности чешуи затылочной кости ему соответствует широкая и хорошо видная борозда поперечного синуса. Справа и слева поперечный синус продолжается в сигмовидный синус соответствующей стороны.
Сигмовидный синус, sinus sigmoideus, принимает венозную кровь из поперечного и направляется к передней части яремного отверстия, где переходит в верхнюю луковицу внутренней яремной вены, bulbus superior v. jugularis internae. Ход синуса соответствует одноименной борозде на внутренней поверхности основания сосцевидного отростка височной и затылочной костей. Через сосцевидные эмиссарные вены сигмовидный синус также связан с поверхностными венами свода черепа.
В парный пещеристый синус, sinus cavernosus, расположенный по бокам от турецкого седла, кровь оттекает из мелких синусов передней черепной ямки и вен глазницы. В него впадают глазные вены, vv. ophthalmicae, анастомозируюшие с венами лица и с глубоким крыловидным венозным сплетением лица, plexus pterygoideus. Последнее связано с пещеристым синусом также и через эмиссарии. Правый и левый синусы связаны между собой межпещеристыми синусами — sinus intercavernosus anterior et posterior.
От пещеристого синуса кровь оттекает через верхний и нижний каменистые синусы в сигмовидный синус и далее во внутреннюю яремную вену.
Связь пещеристого синуса с поверхностными и глубокими венами и с твердой оболочкой головного мозга имеет большое значение в распространении воспалительных процессов и объясняет развитие таких тяжелых осложнений, как менингит.
Через пещеристый синус проходят внутренняя сонная артерия, a. carotis interna, и отводящий нерв, n. abducens (VI пара); через его наружную стенку — глазодвигательный нерв, п. oculomotorius (III пара), блоковый нерв, п. trochlearis (IV пара), а также I ветвь тройничного нерва — глазной нерв, n. ophthalmicus (рис. 5.12).
К заднему отделу пещеристого синуса прилежит гассеров узел тройничного нерва — ganglion trigeminal [Gasserian]. К переднему отделу пещеристого синуса подходит иногда жировая клетчатка крыловидно-небной ямки, являющаяся продолжением жирового тела щеки.
Таким образом, венозная кровь от всех отделов мозга через мозговые вены попадает в тот или иной синус твердой мозговой оболочки и далее во внутреннюю яремную вену. При повышении внутричерепного давления кровь из полости черепа может дополнительно сбрасываться в систему поверхностных вен через эмиссарные вены. Обратное движение крови возможно только в результате развивающегося по той или иной причине тромбоза поверхностной вены, связанной с эмиссарной.
источник
1. Особенности церебральных синусов 2. Локализация каналов 3. Верхняя сагиттальная пазуха 4. Нижний сагиттальный резервуар 5. Прямая пазуха 6. Сигмовидный венозный резервуар 7. Пещеристый синус 8. Затылочный венозный канал 9. Патология внутричерепных синусов
Мозг человека имеет разветвленную и сложно устроенную кровеносную систему. Интенсивное артериальное кровоснабжение нервной ткани обеспечивает ее активное функциональное состояние. Не менее важно для мозговой деятельности строение венозного кровеносного русла. Синусы твердой мозговой оболочки исполняют роль резервуаров венозной крови, перенаправляющих ее из микроциркуляторного русла в венулы, а затем в систему яремных вен.
Мозг, располагаясь в черепной коробке, покрыт дополнительным футляром из трех оболочек различной плотности и структуры. Твердая оболочка образована двумя листками. Из них наружный листок спаян с костными структурами черепа. Он играет роль надкостницы. Внутренний листочек оболочки представлен плотной пластинкой из фиброзной ткани. Листки плотно соединены, там, где они расходятся, формируются венозные пазухи.
Структурные особенности венозных каналов:
- Треугольная форма. Основанием треугольника служит надкостница черепных костей, две другие стороны формирует внутренняя часть твердой оболочки.
- Синусы расположены в основании борозд внутренней поверхности черепных костей.
- Листки оболочки, образующей синусы, прочные и напряженные.
- В синусах отсутствуют клапаны, что обеспечивает свободный отток крови.
- Поверхность надкостницы покрыта фиброзными клетками, а полость каналов изнутри − тонким эндотелиальным слоем.
Кроме того, существуют функциональные особенности венозных синусов. Они играют роль накопителей крови в венах головного мозга. Благодаря им, венозная кровь беспрепятственно спускается от мозга к внутренним яремным венам. Поражение церебральных вен встречается в медицинской практике довольно редко, так как существует разветвленная связующая сеть между поверхностными венами и венозными сосудами, расположенными в глубине мозговых структур.
Хорошее шунтирование (сброс венозной крови) часто спасает от полнокровия. При появлении проблем в системе венозного кровообращения возможно ее быстрое устранение за счет реканализации вен и образования коллатералей.
Синусы твердой оболочки головного мозга классифицируются по внутричерепной локализации и наличию межсинусных связей. Слова «синус» и «пазуха», а также «резервуар» являются синонимами и обозначают одно и то же.
Верхний сагиттальный синус характеризуется значительной протяженностью и сложным строением. В его формировании участвует серп мозга. Так называют серповидную пластинку. Ее образует твердая мозговая оболочка. Начинается отросток от гребня решетчатой кости, идет по средней линии назад, заполняя межполушарную щель, отделяющую полушария друг от друга. Борозда верхнего сагиттального синуса является основанием серпа.
Этот канал формирует многочисленные боковые лакуны. Так называют маленькие полости, сообщающиеся с венозной сетью твердых листков.
Верхняя сагиттальная пазуха снабжена следующими сосудистыми связями:
- Передние отделы синуса связаны с венами носовой полости.
- Средние участки имеют связь с венозными сосудами теменных долей мозга.
Этот сосудистый резервуар постепенно увеличивается в объеме и расширяется. Его задний отдел входит в общий синусный сток.
Нижний сагиттальный синус в медицинской литературе обозначается как sinus sagittalis inferior. Он так называется потому, что расположен в нижнем отрезке мозгового серпа. По сравнению с верхней пазухой имеет гораздо меньшую величину. За счет многочисленных венозных анастомозов соединяется с прямым синусом.
Прямой синус расположен в месте соединения серпа и намета, покрывающего мозжечок. Имеет сагиттальное направление. В него впадает большая церебральная вена. Ток крови от него направлен в сторону поперечной венозной пазухи.
Поперечный синус занимает широкую одноименную борозду на поверхности затылочной кости. Он расположен на участке, где от твердой оболочки отходит мозжечковый намет. Это самый большой из всех венозных резервуаров, который переходит в сигмовидные венозные пазухи.
Сигмовидный синус с обеих сторон занимает сигмовидные борозды, по форме напоминающие букву S. С ним связаны наружные мозговые вены. На уровне яремных отверстий от сигмовидных каналов ток крови направляется в русло внутренней яремной вены.
Кавернозный синус локализуется по бокам турецкого седла, по виду напоминает треугольник, в верхней части которого расположен глазодвигательный нерв, в боковом отделе — веточка тройничного нерва. Его анатомия отличается большим количеством внутренних перегородок. Этим и объясняется другое название — пещеристая пазуха.
Внутренний отдел структуры занимает отводящий нерв. Внутри пазухи расположен участок внутренней сонной артерии, окруженный симпатическим нервным сплетением. В этот канал впадают парные глазные венозные сосуды. С ним связаны клиновидно-теменные пазухи твердой мозговой оболочки.
Пещеристые синусы соединены венозными ветвями, проходящими по контурам турецкого седла. Такие сложные сосудистые взаимосвязи позволяют сосудам образовывать довольно большой синус, окружающий лежащий в центре турецкого седла гипофиз.
Продолжением этого синуса являются два венозных резервуара, окружающих сверху и снизу височные пирамидки. Они называются верхним и нижним каменистыми синусами. Соединяясь между собой многочисленными венозными сосудиками, каменистые пазухи участвуют в формировании основного сплетения венозных сосудов, расположенного в области затылочной доли мозга.
Затылочный синус расположен в основании серпа и внутреннего гребня костей затылка. Вверху он связан с поперечным каналом. В нижнем отделе эта пазуха подразделяется на две ветви, которые окружают затылочное отверстие. Они соединены с правым и левым сигмовидными синусами. С затылочной пазухой связаны поверхностные вены головного мозга и вертебральное сплетение вен.
Синусы головного мозга создают венозное слияние, или сток. По латыни этот резервуар венозной крови именуется «confluens sinuum». Он расположен в области крестообразного возвышения внутри затылочной кости. Течение венозной крови из всех внутричерепных сосудов и резервуаров направлено в яремную вену.
Таким образом, схема строения церебральной венозной системы человека является очень сложной. Все венозные каналы так или иначе взаимосвязаны не только друг с другом, но и с остальными церебральными структурами.
Болезни этих сосудистых образований обусловлены чаще всего их окклюзией, которая может быть вызвана тромбозом, тромбофлебитом или сдавлением опухолью внутричерепных сосудов.
Воспалительные заболевания мозговых структур могут возникнуть при попадании инфекционных агентов с током венозной крови (гнойных эмболов). Инфекция может быть занесена на оболочки мозга из поверхностных венозных сосудов черепа. При этом возможно развитие клиники острого менингита, энцефалита. У маленьких детей формируется картина нейротоксикоза.
Иногда перелом основания черепа нейрохирурги могут заподозрить, видя картину пульсирующего экзофтальма. При травме повреждается внутренняя сонная артерия, связанная с кавернозным каналом. Струя артериальной крови, попадая в связанные с этой пазухой глазные вены, вызывает пульсацию, выраженное покраснение и выпячивание глазного яблока. Эта патология иначе называется каротидно-кавернозным соустьем, и это одно из редчайших состояний, когда выслушивание головы фонендоскопом позволяет услышать шумы крови в области соустья.
При повреждении стенок синуса появляется ряд неврологических симптомов, обусловленных поражением близко расположенных ветвей и ядер черепно-мозговых нервов. При патологии кавернозного синуса возможно появление глазодвигательных расстройств, развитие невралгии тройничного нерва.
Если пациент страдает частыми приступами головной боли, внутричерепной гипертензией, возможно развитие обратного (ретроградного) тока крови − из полости мозга в поверхностные вены черепа. Поэтому у детей при внутричерепной гипертензии рисунок из вен на коже головы отчетливо просматривается. За счет перетекания крови давление внутри черепа уменьшается. Это компенсаторный механизм снижения внутричерепного давления.
Синусы мозга являются важным компонентом венозной сети головного мозга. Зная их функции, особенности строения и локализацию, специалисты могут предположить развитие патологии в определенной области головного мозга. Для уточнения диагноза необходимо проведение магнитно-резонансной томографии с внутрисосудистым введением контрастного вещества.
источник
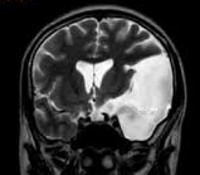
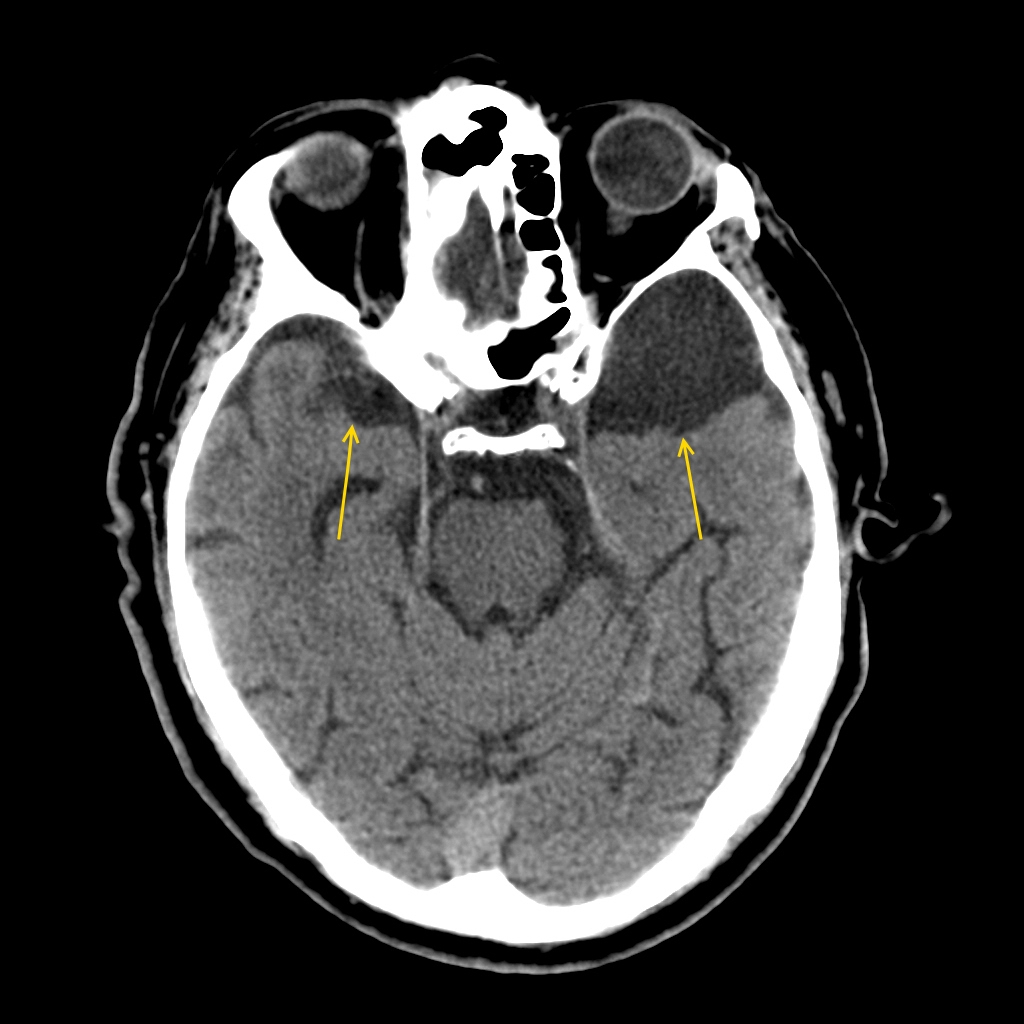
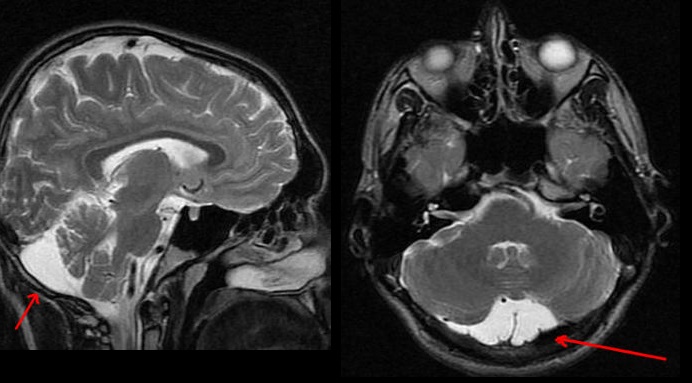
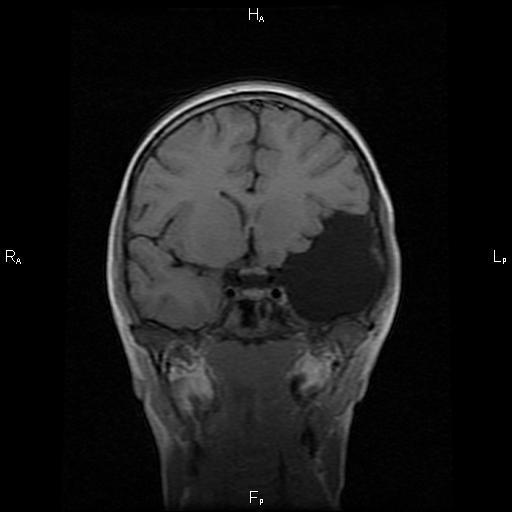
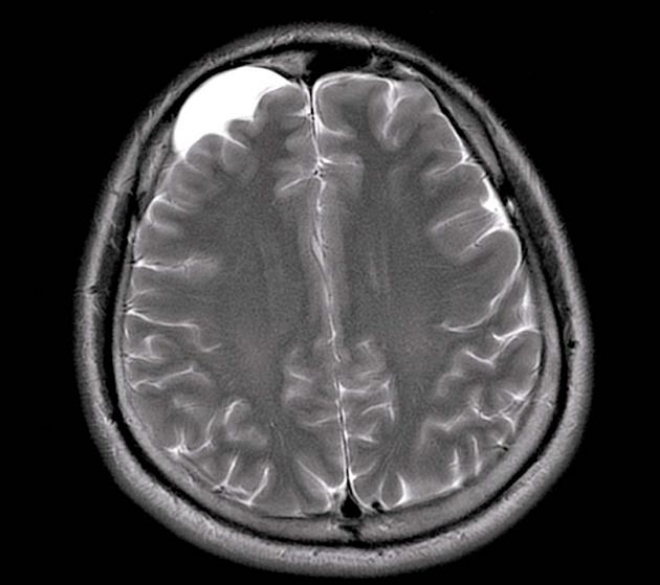
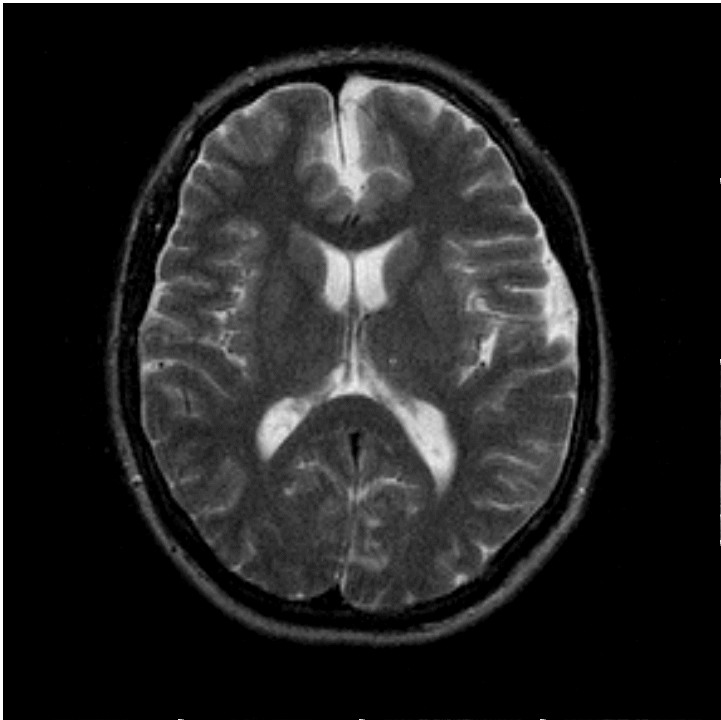
Арахноидальная киста головного мозга — заполненное цереброспинальной жидкостью образование, располагающееся между дупликатурой арахноидальной оболочки. Может иметь врожденную и вторичную природу. Зачастую протекает латентно, без клинических проявлений. При увеличении объема киста дебютирует симптомами внутричерепной гипертензии, судорожными пароксизмами и очаговым неврологическим дефицитом. Диагностируется в основном по данным МРТ головного мозга. При нарастании клинических симптомов требуется хирургическое лечение — дренирование кисты, ее фенестрация, иссечение или шунтирование.
Арахноидальная киста головного мозга представляет собой ограниченное скопление цереброспинальной жидкости (ликвора) в толще покрывающих головной мозг оболочек. Свое название киста получила в связи с локализацией в арахноидальной церебральной оболочке. В месте образования кисты арахноидальная оболочка утолщена и имеет дупликатуру, т. е. разделяется на два листка, между которыми накапливается цереброспинальная жидкость. Как правило, кисты имеют малый объем, но при скоплении в них большого количества ликвора, они оказывают компрессионное воздействие на подлежащую кору головного мозга. Это приводит к манифестации клинических проявлений интракраниального (внутричерепного) объемного образования.
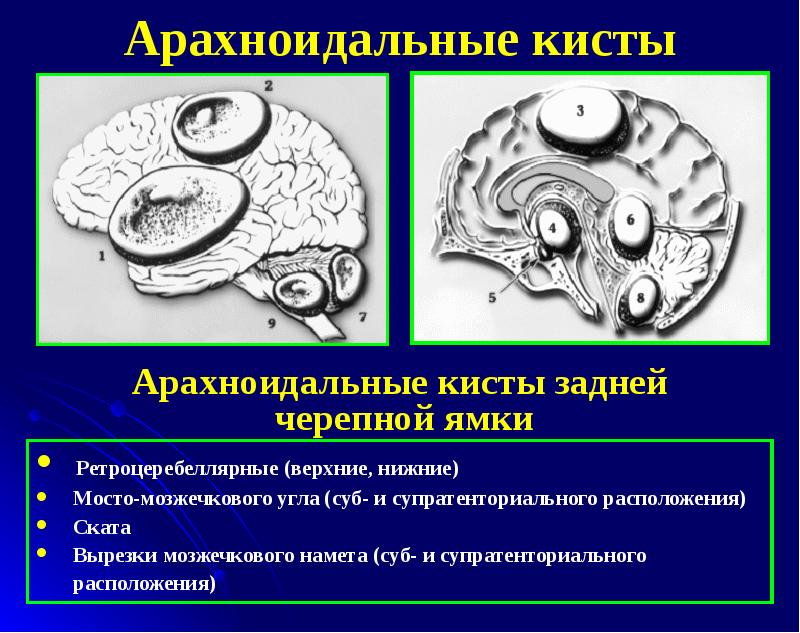
Арахноидальная киста головного мозга может иметь различное месторасположение. Наиболее часто такие кисты находятся в области мостомозжечкового угла, сильвиевой борозды и над турецким седлом (супраселлярно). По имеющимся данным около 4% населения имеют арахноидальные кисты, но далеко не у всех они дают какие-либо клинические проявления. Более подвержены возникновению кист лица мужского пола.
Этиологическая классификация учитывает происхождение арахноидальных церебральных кист. По своему происхождению они могут быть первичными, или врожденными, и вторичными, или приобретенными. Первичные кисты относятся к аномалиям развития головного мозга, вторичные возникают как следствие травматических повреждений, воспалительных процессов или кровотечений, происходящих в церебральных оболочках.
Морфологически выделяют простые и сложные арахноидальные кисты. В первом случае полость кисты выслана клетками арахноидальной оболочки, имеющими способность продуцировать цереброспинальную жидкость. Во втором случае в структуру кисты входят и другие ткани, например, глиальные элементы. Морфологическая классификация арахноидальных кист не имеет актуального значения в практической неврологии, в то время как этиологическая классификация обязательно учитывается при постановке развернутого диагноза.
Клинически арахноидальные кисты подразделяют на прогрессирующие и замершие. Прогрессирующие кисты отличаются нарастанием неврологической симптоматики, обусловленным увеличением объема кисты. Замершие кисты не увеличиваются в размерах и обычно имеют латентное течение. Определение вида арахноидальной кисты в соответствии с данной классификацией имеет первостепенное значение для выбора адекватной тактики лечения.
Врожденные арахноидальные кисты формируются вследствие нарушений в процессе внутриутробного развития головного мозга. К факторам, обуславливающим их образование, относятся различные вредоносные воздействия на плод, происходящие в период беременности. Это могут быть внутриутробные инфекции (токсоплазмоз, краснуха, герпес, цитомегалия и др.), интоксикации (профессиональные вредности, алкоголизм, курение, наркомания, прием фармпрепаратов с тератогенным эффектом), радиоактивное облучение, перегревание (посещение беременной женщиной сауны или бани, избыточная инсоляция, привычка принимать горячие ванны). Кисты, локализующиеся в арахноидальной оболочке, зачастую отмечаются у пациентов с синдромом Марфана и гипогенезией мозолистого тела.
Приобретенные арахноидальные кисты возникают после черепно-мозговых травм (сотрясения головного мозга, ушиба головного мозга), а также могут являться следствием операций на головном мозге. Формирование вторичной кисты возможно после перенесенного менингита, арахноидита или менингоэнцефалита. Образование арахноидальной кисты может наблюдаться после разрешения субарахноидального кровоизлияния или субдуральной гематомы. Факторы, способные спровоцировать формирование арахноидальной кисты, могут также вызвать прогрессирующий рост объема ранее существующего в арахноидальной оболочке небольшого субклинического кистозного образования за счет гиперпродукции и скопления в нем цереброспинальной жидкости.
В большинстве случаев арахноидальная киста головного мозга имеет незначительный объем и никак не проявляет себя клинически. Врожденная киста может быть случайной находкой при выполнении нейросонографии через родничок или МРТ головного мозга в связи с другой интракраниальной патологией. Возможен ее клинический дебют при инфекционном, сосудистом или травматическом поражении головного мозга.
При увеличении количества находящегося внутри кисты ликвора и соответственно размеров самой кисты появляются симптомы повышенного внутричерепного давления и очаговые неврологические проявления, характер которых зависит от места расположения кисты. Пациента беспокоят головные боли (цефалгии), периодическое головокружение, шум в ушах, ощущение «тяжелой головы», иногда — чувство «пульсации» в голове, неустойчивость ходьбы.
С нарастанием объема кисты происходит усугубление указанной симптоматики. Цефалгия приобретает постоянный и интенсивный характер, сопровождается тошнотой, давлением на глазные яблоки, рвотой. Возможны развитие тугоухости (падения слуха), понижение остроты зрения, двоение или возникновение «пятен» в полях зрения, онемение тех или иных конечностей, вестибулярная атаксия, дизартрия. Могут отмечаться гемипарезы — снижение мышечной силы в руке и ноге одной половины тела. Нередки эпизоды возникновения судорожных приступов и синкопальных состояний (обмороков). В отдельных случаях наблюдается галлюцинаторный синдром. У детей появляется задержка психического развития.
Усугубление неврологической симптоматики свидетельствует о дальнейшем росте размеров арахноидальной кисты и прогрессирующем сдавлении головного мозга. Значительное увеличение объема кисты опасно возможностью ее разрыва, влекущего за собой смерть пациента. Длительное существование церебральной компрессии приводит к необратимым дегенеративным процессам в мозговых тканях с формированием стойкого неврологического дефицита.
Клиника арахноидальной кисты не имеет специфичных проявлений и соответствует клинической картине, общей для большинства объемных образований головного мозга. К последним относятся внутримозговые и оболочечные гематомы, первичные и метастатические опухоли мозга, абсцесс головного мозга, внутримозговая киста. Осмотр невролога и первичное неврологическое обследование (электроэнцефалография, реоэнцефалография и эхо-энцефалография) позволяют установить наличие интракраниального образования с внутричерепной гипертензией и существующую судорожную активность головного мозга. Для уточнения характера объемного образования и его локализации необходимо проведение МРТ, СКТ головного мозга или КТ.
Оптимальным диагностическим методом для распознавания арахноидальных кист выступает МРТ головного мозга с контрастированием. Использование контрастных веществ позволяет отдифференцировать кисту от опухоли головного мозга. Основным критерием арахноидальной кисты, отличающим ее от опухоли, является отсутствие способности накапливать контраст. При помощи МРТ проводится дифференциальная диагностика с субдуральной гематомой, субарахноидальным кровоизлиянием, субдуральной гигромой, абсцессом, инсультом, энцефалитом и др. церебральными заболеваниями.
Замершие арахноидальные кисты с субклиническим течением не нуждаются в терапии. Пациентам рекомендовано наблюдение невролога и ежегодное прохождение МРТ для динамического контроля размеров кисты. Прогрессирующие арахноидальные кисты, кисты, сопровождающиеся эпилепсией и/или значительным повышением внутричерепного давления, не купируемым консервативными методами терапии, подлежат хирургическому лечению. Для решения вопроса о целесообразности хирургического лечения арахноидальной кисты и выборе оптимального способа его осуществления проводится консультация нейрохирурга.
При наличии кровоизлияния в область арахноидальной кисты и при ее разрыве показано полное иссечение кисты. Однако такой метод лечения является высоко травматичным и требует длительного восстановительного периода. Поэтому при отсутствии осложнений предпочтение отдается эндоскопическому вмешательству с т. н. фенестрацией кисты. Операция проводится через фрезевое отверстие и заключается в аспирации содержимого кисты с последующим созданием отверстий, соединяющих полость кисты с желудочком мозга и/или субарахноидальным пространством. В некоторых случаях применяют шунтирующую операцию — кистоперитонеальное шунтирование, в результате которой цереброспинальная жидкость из полости кисты оттекает в брюшную полость, где всасывается. Недостатком подобных операций является вероятность нарушения проходимости шунта.
Арахноидальная киста головного мозга может иметь самое различное течение. Во многих случаях она бессимптомно существует на протяжении всей жизни пациента. Опасность представляют прогрессирующие арахноидальные кисты. При запоздалой диагностике они могут служить причиной инвалидизирующего неврологического дефицита и даже летального исхода. Своевременное проведение хирургического лечения кисты, как правило, приводит к выздоровлению. Осложнением может явиться рецидив кисты.
Профилактика врожденных арахноидальных кист, как и предупреждение прочих пороков внутриутробного развития, включает корректное ведение беременности и соблюдение беременной специального охранительного режима, исключающего вредные воздействия на плод. Профилактикой приобретенных арахноидальных кист выступает правильное и своевременное лечение травм, воспалительных и сосудистых церебральных заболеваний.
источник
Арахноидальная киста головного мозга, являющаяся самым распространенным видом кист мозга, имеющееся у 4% населения, представляет собой наполненный ликвором (цереброспинальной, или спинномозговой жидкостью) мешочек, расположенный в арахноидальной оболочке мозга. В месте кисты ткань арахноидальной оболочки разделяется на два слоя с накоплением между ними жидкости.
Важно помнить, что киста не является опухолью и в большинстве случаев либо протекает бессимптомно или с небольшими проявлениями и очень редко требует оперативного вмешательства.
- Первичные, образовавшиеся в период внутриутробного развития;
- Вторичные, возникшие, возникающие как следствие ранения или травмы, протекающих в мозгу воспалительных процессов или кровотечений.
- Прогрессирующие. Для этого типа кист характерно постепенное усиление симптомов, связанных с тем, что увеличивающаяся в объеме киста наращивает свое давление на мозг.
- Замершие. Эти образования отличаются стабильностью и обычно не доставляют беспокойств, часто протекают без симптомов и часть выявляются лишь случайно при проведении томографии мозга, вызванной другими причинами.
В зависимости от места расположения и размеров кисты могут проявляться один или несколько симптомов:
- Головная боль;
- Тошнота и рвота;
- Вялость, в том числе чрезмерная усталость или нидостаток энергии;
- Приступы;
- Задержки развития;
- Гидроцефалия, вызванная нарушением естественной циркуляции спинномозговой жидкости;
- Проблемы со стороны эндокринной системы, например, ранее начало полового созревания;
- Непроизвольная тряска головой;
- Проблемы со зрением.
Чем больше киста, тем больше симптомов будет проявляться, будет возрастать их частота и сила. При длительном и сильном сдавливании может привести к необратимым изменениям тканей мозга. При чрезмерной компрессии и разрыве оболочек кисты возможно наступление смерти пациента.
Кисты, протекающие без каких бы то ни было проявлений, могут быть выявлены только случайно. В случае наличия неврологических проявлений врач в первую очередь анализирует жалобы больного. Однако проявления могут говорить только о том, что существуют какие-то сбои в работе головного мозга, но не позволяют классифицировать проблему. Гематомы, опухоли мозга, расположенные внутри мозга кисты имеют такую же симптоматику. Для более точной постановки диагноза врач может назначить электроэнцефалографию, эхоэнцефалографию или реоэнцефалографию. Недостатком этих методов является то, что они не дают информации ни о точном местоположении образования, ни о его природе.
Главной целью любого лечения арахноидальной кисты является отвод жидкости и снижение давления на ткани мозга.
На сегодняшний день наиболее точным методом диагностики, позволяющим с высокой степенью точности отличить арахноидальную кисту от опухоли или гематомы, являются компьютерная томография (КТ) и магнито-резонансная томография (МРТ).
- Шунтирование. При этом методе хирург устанавливает в кисту трубку (шунт) по которому жидкость отводится в другие части организма (например, брюшную полость), где она всасывается другими тканями.
- Фенестрация. В этом случае в черепе пациента и стенках кисты создаются отверстия для дренирования и обеспечения нормального потока спинномозговой жидкости.
- Игольная аспирация и соединение при помощи отверстий внутренней части кисты с субарахноидальным пространством для отвода в него жидкости.
Несмотря на то, что КТ позволяет точно определить размеры и расположение кисты, наиболее точную и полную информацию об образовании дает МРТ. Обычно для диагностики арахноидальной кисты проводится МРТ-сканирование с введением в кровоток пациента контраста. При этом опухоли мозга имеют свойство накапливать контраст, а кисты не впитывают его из кровеносных сосудов, что очень четко видно на МРТ.
Также МРТ-сканирование позволяет отличить кисту от кровоизлияний, гематом, гигром, абсцессов и других заболеваний со сходной симптоматикой. Кроме того, МРТ дает возможность выявить кисту даже в тех случаях, когда у пациента еще нет никаких проявлений, а сама киста имеет размеры всего в несколько миллиметров.
Несмотря на то, что МРТ-диагностика с применением контрастного вещества дает врачу необходимую информацию, риск ошибки все же существует. Связан он в первую очередь с отсутствием у врача остаточного опыта интерпретации результатов МРТ и выявления кист. От таких ошибок не застрахован ни один пациент и случаются они как в крупных городах, так и в небольших населенных пунктах. В этой ситуации единственной возможностью исключить ошибку или как минимум в разы снизить ее вероятность является получение второго мнения от высококвалифицированного специалиста
Национальная телерадиологическая сеть (НТРС) предлагает вам возможность получить консультации ведущих специалистов страны в области МРТ-диагностики, имеющих богатый опыт анализа томографических снимков различных заболеваний. Для получения консультации вам достаточно просто загрузить результаты сканирования на наш сервер и уже через сутки вы получите мнение, альтернативное мнению вашего врача.
Возможно оно будет таким же как первое медицинское заключение, возможно будет отличаться от него, но второе мнение совершенно точно позволит вам свести риск ошибочного диагноза и неправильного лечения практически к нулю.
источник