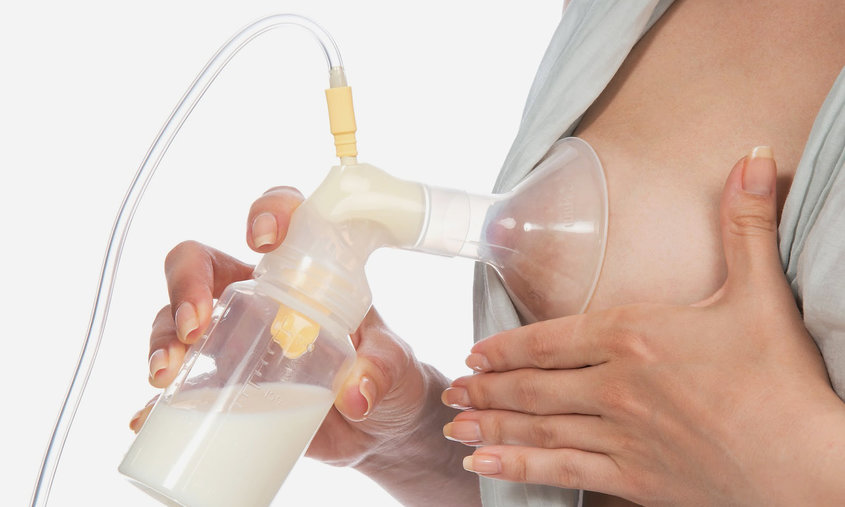
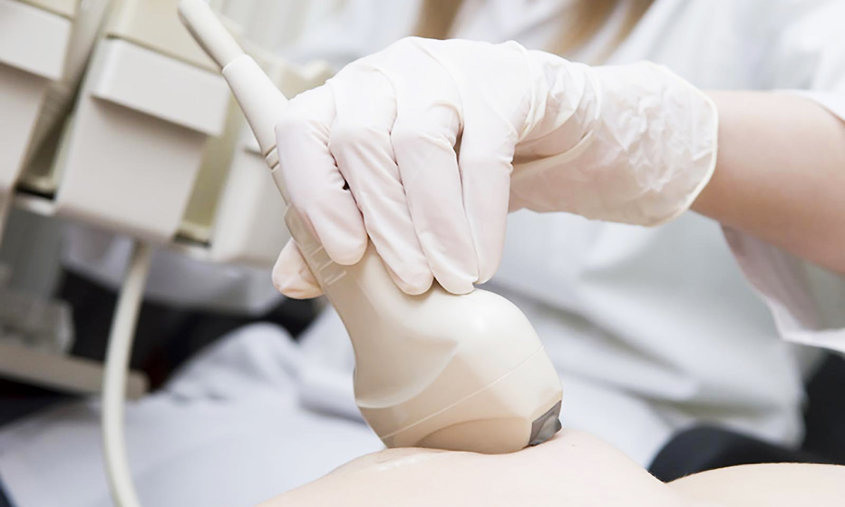
Одни из наиболее часто встречающихся болезненных состояний, с которыми сталкиваются кормящие мамы – лактостаз и мастит при кормлении. Не стоит думать, что такое может случиться только с первородящими женщинами – лактостаз возможен и у более опытных мам. Перепутать эти понятия несложно – у них общие признаки: дискомфорт и боли в молочной железе, местные реакции и уплотнения. Часто лактостаз является предвестником мастита, он создает дополнительные условия для его развития. Боли начинаются внезапно, чаще всего в процессе кормления – мама начинает испытывать неприятные ощущения.
Попытки сменить грудь, положение ребенка или свою позу, изменить захват соска ни к чему не приводят – грудь продолжает болеть. Осматривая пострадавшую грудь, можно заметить покраснения и припухлость тканей самой железы и подмышки. Точный диагноз может поставить консультант по грудному вскармливанию, за помощью к которому нужно обратиться как можно скорей.
Лактостаз – причины, симптомы.
Лактостаз возникает как реакция на закупорку молочного протока. Молочная железа состоит из двух десятков долей, каждая из которых заканчивается протоком, выходящим в сосок. Проток может пережиматься, возникает пробка из молока, которая затрудняет вытекание. Появляется болезненность и отечность тканей в месте закупорки, железистая ткань груди раздражена и воспалена. Если больную грудь попытаться сцедить, то можно увидеть, что из одной области соска молоко льется плохо или не выходит совсем, а из других протоков может литься обильно и даже вылетать струями.
Часто состояние дискомфорта ограничивается только болезненностью в груди – температура не повышается и общее самочувствие не ухудшается. Такие проблемы не зависят от возраста ребенка и стажа кормления – лактостаз может возникнуть в любое время. Основной причиной возникновения неприятного состояния является недостаточное опорожнение груди. Главное – вовремя принять меры по устранению пробки, чтобы ластостаз не стал причиной возникновения более серьезных состояний. Если знать, хотя бы теоретически, как лечить лактостаз, то в первое время до получения грамотной консультации можно принять кое-какие меры.
Причин закупорки протока и неполного опорожнения груди может быть несколько:
— правильный захват груди. От грамотного прикладывания зависит очень много – малыш должен захватывать сосок и ареолу во время сосания, его животик должен быть прижат к животу мамы (если он лежит на боку, вдоль вашего тела). Если малыш вертит головой в процессе кормления – значит, захват неверный, ему неудобно, и это может привести к неравномерному оттоку молока из разных частей груди.
— мама забирает грудь у малыша раньше, чем он насытится и сам отпустит сосок.
— кормление по часам – режим может привести к недостаточно полному опорожнению груди.
— поддержка груди пальцами во время кормления способствует образованию молочной пробки. Некоторые мамы сдавливают грудь вблизи носа малыша – им кажется, что ребенку нечем дышать, и он может задохнуться. Расслабьтесь, природа все продумала за нас и малышу ничего не угрожает, а вот давление на ткани молочной железы крайне нежелательно.
— неправильно подобранный бюстгальтер может сдавливать молочную железу, особенно если его носить и днем, и ночью. Маленький размер, жесткие чашечки, наличие поддерживающих косточек – все это может нарушать отток молока и пережимать отдельные части груди.
— положение на животе во время сна может спровоцировать закупорку млечных протоков.
— небольшие травмы молочной железы могут привести к образованию гематомы, которая пережала проток и затруднила движение молока. Несильные удары, о которых мама может и не вспомнить, а маленькие синяки можно и не заметить, поэтому такие ситуации тоже вероятны.
— стрессовое состояние мамы, переутомление, чрезмерные физические нагрузки отрицательно сказываются на процессе грудного вскармливания.
Раньше взгляд на то, как лечить лактостаз, был немного иным. В прежние годы одной из причин лактостаза считали простуду – мамам советовали держать грудь в тепле. На самом деле это не так. Выяснение истинной причины лактостаза поможет маме начать решать проблему и не допустить возникновения подобных состояний в будущем.
Чаще всего одно только исправление неправильного захвата и положения малыша по время кормления приводит к значительному облегчению и исчезновению неприятных симптомов и ощущений. Увеличение частоты прикладываний зависит не только от малыша – мама сама должна предлагать грудь ребенку как можно чаще. Нет ничего сложного в том, чтобы просто помнить об этом и предлагать ребенку грудь, как только появляется пара свободных минут, не дожидаясь того, когда он сам возвестит о голоде своим криком или кряхтением.
Если ситуация с лактостазом непростая – было упущено время или процесс развивается слишком быстро, то помогут сцеживания. Помимо кормления по желанию мамы и требованию малыша, нужно дополнительно сцеживать молоко – до трех раз в сутки. Распределите сцеживания между кормлениями, иначе вы будете стимулировать дополнительный приток молока, съесть который малыш за одно кормление будет не в состоянии. Суть в том, что если сцедить молоко сразу после кормления, то на следующий день его придет больше именно на то количество, которые вы сцедили сегодня. Ребенок не сможет осилить это количество пищи и придется опять сцеживаться либо возникнет еще один лактостаз. Так можно усугубить ситуацию – только проходит один лактостаз, тут же начинается второй и т.д.
Сцеживаться нужно правильно.
Перед тем, как начать сцеживаться, нужно подготовить грудь – чистую тряпочку, смоченную в теплой воде (подойдет маленькое полотенце) прикладываем на молочную железу. Молоко будет вытекать легче. Полотенце убираем, когда оно начинает остывать. Легкий массаж груди поможет расслабить ткани, а места застоев будут лучше опорожняться. Только не переусердствуйте – движения рук должны быть легкими, поглаживающими, от начала груди к соску. Сцеживать нужно именно ту часть груди, которая болит. Многим помогает лучше сцеживаться теплый душ или ванна – вода успокаивает и расслабляет, что облегчает процесс отхода молока.
Грудь надо сцедить полностью, то есть до облегчения состояния и исчезновения чувства наполненности. Пустой молочная железа не бывает никогда, поэтому сразу же приложите ребенка – он дососет остатки и, возможно, сможет высосать молочную пробку, которую трудно сцедить самостоятельно.
Часто сцеживания и увеличения числа прикладываний бывает достаточно для ликвидации лактостаза. Если же с первого раза ничего не помогает или помогает, но слабо, то все процедуры следует повторять ежедневно в течение трех дней. Постепенно исчезнет отечность, пропадут болезненные ощущения и можно будет потихоньку прекратить сцеживания, оставив только частые прикладывания.
Неправильные действия при лечении лактостаза:
— согревающие повязки. Во времена нашего детства наши мамы лечили лактостазы согревающими компрессами – повязки из тряпочек, смоченных спиртом или водкой, прикладывали к больной груди. Такие способы только усугубляли ситуацию и способствовали тому, что молока становилось все меньше, а иногда лактация и вовсе прекращалась. Вещества, содержащие спирт, блокируют выделение гормона окситоцина – он помогает молоку выходить из груди. Если его количество уменьшается, то и молока становится меньше, оно плохо выделяется и лактостаз усугубляется.
— жесткий массаж груди. Этот способ тоже пришел к нам из прошлых десятилетий, когда считалось, что молочную пробку можно протолкнуть к выходу именно движениями рук. Иногда специально приглашали акушерок или массажистов, которые уверенными движениями могли действительно сдвинуть пробку с места. Но, помимо проталкивания, активный массаж молочной железы может способствовать сдавливанию тканей и образованию новых пробок, закупорки протоков в других местах. Следует помнить, что помочь в этой ситуации может только организация оттока молока.
— некоторые мамы призывают на помощь мужа – предполагается, что он сможет отсосать пробочку. Эти действия могут только навредить – взрослый человек не может правильно сосать, движения его губ и языка напоминают питье сока из трубочки, муж может повредить соски и создать дополнительные условия для развития осложнений. Ребенок же не столько сосет, сколько проталкивает молоко к выходу движениями язычка и сглатывает его, когда жидкость стекает ему в рот. Кроме того, велика вероятность инфицирования – у людей во рту большое количество бактерий, некоторые из них могут оказаться болезнетворными (незаметный для самого мужа кариес, например). Проблема может приобрести воспалительный характер, если у кормящей мамы есть микротрещины на сосках.
Мастит – лечение и профилактика.
Мастит является осложнением лактостаза, сопровождается теми же симптомами, но выражены они более ярко. Различают два типа мастита – неинфицированный и инфицированный. Повышенная температура, неровность и сильное покраснение кожи над местом закупорки, боль, которая усиливается при ходьбе, изменении положения тела – основные признаки неинфицированного мастита. Температура тела может повышаться до 38 градусов и выше, и чувствует себя женщина гораздо хуже, чем при лактостазе и обычном мастите. Озноб и лихорадка могут сильно ослабить организм молодой мамы, поэтому нужно действовать незамедлительно. Для того, чтобы удостовериться, что повышение температуры тела сопровождает проблемы молочной железы, нужно померить температуру под обеими подмышками, в локтевом сгибе и в паху. Если самое высокой значение градусника установлено подмышками, то можно уверенно говорить о возникновении неинфицированного мастита, сопровождающегося лихорадкой.
— основное лечение такое же, как при ликвидации лактостаза – увеличение числа прикладываний малыша к груди и дополнительное сцеживание молока.
— для снижения температуры, которая сопровождается ухудшением самочувствия, можно принимать парацетамол.
— прикладывание льда на область груди, где образовалась закупорка молока, сразу после сцеживания поможет снять отек и жар.
— выбрать такую позу для малыша, при которой его подбородок будет смотреть в сторону больного участка груди. Ребенок сможет направленно опорожнять именно эту зону. Мама в процесс кормления может массировать закупоренный проток нежными поглаживающими движениями по направлению от начала груди к соску, помогая малышу.
Если проводимые процедуры эффективны, то улучшение состояния кормящей мамы может наступить уже на вторые сутки. Если тревожные симптомы продолжают держаться более двух дней, то можно говорить о начинающемся инфицированном мастите. Инфекция может попасть в грудь разными путями – через трещины на соске, при обострении имеющихся хронических заболеваний, как последствия недавно перенесенного ОРВИ или ОРЗ.
Мастит инфицированный – опасное состояние, лечить которое следует незамедлительно. Если вы думаете, что разница в маститах не так уж принципиальна и уверены, что раз знаете, как лечить мастит обыкновенный, то справитесь и с осложнениями – вы глубоко заблуждаетесь. Своевременно обратившись к специалистам, можно избежать осложнений, а попытки самостоятельно решить проблему домашними средствами могут только усугубить ситуацию. Но даже в самых тяжелых случаях можно сохранить грудное вскармливание и не отлучать малыша от груди. При этом правильно действовать в этой ситуации и попытаться сохранить лактацию можно, воспользовавшись советами и рекомендациями консультанта по грудному вскармливанию. Именно они расскажут, как лечить мастит, какие проводить процедуры и как действовать, как лучше организовать режим кормления, а хирург назначит лекарственные препараты, облегчающие состояние. Обычно это курс антибиотиков, который следует обязательно пропить. Проконсультировавшись со специалистом по лактации, можно выяснить, какие именно препараты противопоказаны при грудном вскармливании, а какие лекарства совместимы и сообщить хирургу о том, что вы желаете продолжить кормить малыша грудью.
Сцеживание не надо прекращать – совместно с приемом медикаментов это поможет быстрее избавиться от болезненных ощущений. В случае инфицированного мастита сцеживаться нужно при помощи молокоотсоса, так как инфекция может проникнуть на другие участки. Электрические модели современных молокоотсосов очень удобны и просты в использовании, не доставляют неприятных ощущений, но насадки следует стерилизовать после каждого применения. Совсем необязательно приобретать молокоотсос, можно взять его напрокат – при грамотно налаженном процессе грудного вскармливания он вряд ли понадобится маме в дальнейшем. Согревающие компрессы при мастите противопоказаны – тепло провоцирует абсцессы. В случае эффективности выбранного курса лечения сцеживания можно прекращать спустя 10 дней после начала.
В любом случае при возникновении неприятных ощущений в груди нужно обратиться к специалистам – только консультанты и врачи смогут поставить правильный диагноз и назначить адекватное лечение и лечебные манипуляции. Даже если вы знаете, как лечить лактостаз и мастит – не пускайте все на самотек, ведь вы получите конкретные рекомендации и руководства к действию при возникновении подобных ситуаций в будущем. График работы консультантов по грудному вскармливанию удобен тем, что позвонить или вызвать специалиста на дом можно в любое время – ночью, рано утром, в выходные и праздничные дни. В этом специфика их работы и это очень нужно мамам – поддержка и уверенность в том, что грудное вскармливание можно продолжать и справиться с проблемой тоже можно. Попытки самостоятельно лечить лактостазы или маститы могут привести к развитию осложнений, когда помощь хирурга окажется самой действенной.
Бесплатная Горячая линия помощи кормящим мамам ответит на все интересующие вас вопросы по номеру телефона:
Круглосуточная экстренная помощь на дому:
источник
Полина Лыкова, врач, консультант по лактации, преподаватель курса ВОЗ по грудному вскармливанию, мама троих детей:
В статье описана подборка наиболее известных рекомендаций, которые получают мамы при нагрубании груди, застое молока или лактостазе. Все они разбиты на 3 категории: что делать рекомендуется, что можно, а от чего лучше отказаться.
Частые прикладывания в нужной позе с эффективным захватом
Холод после кормления или сцеживания
Вибрационный и поколачивающий массаж молочной железы
Нанесение мази после кормления или сцеживания (Траумель С)
Сцеживание (предпочтительно ручное, в правильной технике, при необходимости)
Теплый душ до кормления или сцеживания (при отсутствии высокой температуры и гнойного воспаления)
Жаропонижающие препараты, совместимые с ГВ, при необходимости
Компрессы (на время менее 60 минут) – капустный лист
Физиотерапевтические процедуры (при отсутствии противопоказаний)
Болезненное воздействие на молочную железу – «расцеживание», «освобождение протоков» и прочее
Ограничение кормлений («накопление» молока, боязнь кормить больной грудью)
Ограничение жидкости для питья маме
Отсасывание молока из груди взрослыми
Нагревание болезненного участка – любое (компрессы, физиотерапия, интенсивный массаж)
Компрессы на длительное время — любого состава
Компрессы с любым алкоголь-содержащим препаратом (спирт, водка, хлорофиллипт, камфорный спирт)
Компрессы с любым сильнопахнущим веществом (димексид, мазь Вишневского и прочее)
Но-шпа (дротаверина гидрохлорид)
Лекарственные препараты, угнетающие лактацию (достинекс, бромокриптин, прожестожель и т.д.)
Антибиотикотерапия препаратами, несовместимыми с грудным вскармливанием
Профилактический прием противогрибковых препаратов системного действия (таблетки) после антибиотикотерапии
Молокоотсос может не помочь с удалением молока при лактостазе и мастите. Если не получается часто прикладывать ребенка, используем сцеживание руками (минимально болезненное — смотри п. 4). Режим сцеживания обычно индивидуален. Сцеживание «до последней капли» не нужно (и трудновыполнимо) – важно ликвидировать неприятные ощущения в груди (распирание, давление, покалывания и т.д.). Первый вариант (при кормлении грудью) — удалить доступное молоко и после этого приложить ребенка. Второй вариант (если мама кормит сцеженным молоком) – после удаления легко отходящего молока сцеживание с бережным поддавливанием уплотненной зоны.
Любое прогревание и длительные компрессы активизируют кровоток в области застоя, что ведет к усилению воспалительного процесса. Все, что рекомендуется держать на груди (капустные листья, мази, лепешки с творогом, солевые растворы и пр), допустимо оставлять на срок не более 40-60 минут. Если использование капустных листьев согласно научным исследованиям не вредит течению лактостаза, то мед и лук может оказать раздражающее действие на кожу груди. Раствор соли (любой, не только сернокислая магнезия), может снизить отек, но только при непродолжительном применении, чтобы не было прогревания. Нельзя использовать полиэтиленовые пленки, пакеты и прочее – это вызывает нагревание. Часто для лучшего отделения молока рекомендуют принять теплый душ до кормления или сцеживания — это помогает не всем. Обычно эффективно прикладывание ребенка к груди или пара глотков теплой жидкости. Душ можно применять, только если вы уверены, что нет воспаления.
Ультразвуковая терапия и прочие воздействия могут облегчать состояние, но являются лишь вспомогательными средствами лечения. Физиотерапевтические процедуры не рекомендуется проводить, в частности, при повышении температуры выше 38 ° С и формировании острого гнойного процесса. Поэтому до физиотерапевтического лечения желательно пройти УЗИ у грамотного специалиста, с опытом работы с лактирующими женщинами. Наиболее распространено лечение с помощью ультразвука (УЗТ), который действует с помощью теплового, механического и физико-химического факторов — повышает температуру в тканях, на которые воздействует, активизирует обменные процессы, способствует высвобождению биологически активных веществ.
Далеко не всегда при лактостазе такие последствия полезны. Некоторые службы, предлагающие медицинскую помощь при лактостазе и мастите, рекламируют физиотерапевтическое лечение на дому при первом же обращении, в то время, как реальная необходимость в этой услуге имеется у небольшого числа женщин. Кроме того, при правильном и последовательном соблюдении адекватных рекомендаций никакого дополнительного лечения не требуется. Физиотерапевтическое воздействие не безразлично для организма и должно проводиться сертифицированным специалистом, имеющим лицензию на этот вид деятельности. Сертификаты и лицензии выдают только государственные аккредитованные органы.
Любое воздействие на молочную железу должно быть по возможности безболезненным! Сцеживать через боль нельзя. Если болевой синдром сильно выражен, сцеживание производят с меньшей интенсивностью и давлением, наименее травматично для матери. «Расцеживания» , особенно болезненные, ни в начале лактации, ни в процессе не нужны и не являются гарантией того, что лактостаз не возникнет. Наоборот, травмированная отечная грудь при нарушении опорожнения (неидеальном прикладывании и неэффективном захвате) имеет предпосылки для застоя молока. Если делать массаж – то только аккуратными, легкими прикосновениями, вибрацией или постукиваниями. Ни давление, ни растирания, ни тем более разминание не применяется на нежной ткани груди.
Ограничение
Ограничение кормлений или сцеживаний – ведет к нарушению оттока молока, дальнейшей закупорке протока, увеличению вязкости молока.
Ограничение жидкости усугубляет лактостаз , также повышается вязкость молока.
«Помощь» родственников
Лучше не допускать отсасывания молока не ребенком. Во-первых, у взрослых совершенно другой механизм сосания, они не могут высосать «застрявшее» молоко. Во-вторых, ротовая полость взрослого — самое обсемененное микробами место и переносить эти микробы на сосок кормящей мамы не нужно.
Алкоголь или спирт
Компрессы с алкоголем (спиртом, водкой, спиртосодержащими лекарственными препаратами) – приводят к затруднению оттока молока, инкапсуляции воспаленного участка, то есть ведут к абсцессу. Кроме того, известно, что алкоголь и камфора резко снижают чувствительность клеток молочной железы к пролактину. Компресс со спиртом приведет к снижению количества молока на длительный период времени. Кроме того, алкоголь всасывается через кожу и вызывает прогревание тканей.
Медикаментозные препараты
— Спазмолитики — например, но-шпа . Спазмолитики работают при наличии спазма гладкой мускулатуры. При застое и мастите нет спазма, а есть отек, мешающий отхождению молока. Также может быть увеличена вязкость молока. Кроме того, за границей но-шпа (дротаверина гидрохлорид) вообще применяется крайне редко, особенно у кормящих женщин.
— Мазь Вишневского – обладает резким запахом, мешает малышу. Приводит к инкапсуляции воспаленного участка и способствует формированию абсцесса.
— Мазь арники – вызывает прогревание тканей, имеет местнораздражающее действие, активирует кровообращение.
— Достинекс, бромкриптин – серьезные препараты с тяжелыми побочными эффектами в той или иной мере встречающимися у каждой женщины, принимающей их. Убедитесь, что назначение сделано врачом, поддерживающим лактацию (то есть реально необходимо). Угнетение лактации не способ лечения лактостаза!
— Димексид – препарат с резким запахом, может вызвать раздражение кожи, противопоказан для детей до 12 лет и при лактации.
— Прожестожель – гормональная мазь, снижающая лактацию. Назначение, не совместимое с грудным вскармливанием
— Жаропонижающие препараты – начинать сбивать температуру стоит с физических методов – снять одежду, протереть кожу прохладной водой и т.п. Допустимо принимать только ибупрофен (предпочтительнее) или парацетамол при плохом общем состоянии (головная боль, слабость, головокружение и пр) при температуре выше 38-38,5
— Антибиотики, несовместимые с грудным вскармливанием – для лечения мастита применяются современные препараты, не оказывающие вредного воздействия на ребенка. Проверить, совместим ли назначенный препарат с кормлением грудью, можно на сайте испанского госпиталя «Марина Альта» В крайне редких ситуациях, при упорном течении заболевания и тяжелом состоянии пациента возможно назначение лечения, несовместимого с кормлением. В таких случаях необходимо убедиться, что врач, назначивший препарат, поддерживает грудное вскармливание и назначение конкретного лекарства необходимо. Кроме того, надо получить рекомендации по возможности продолжать лактацию после окончания лечения и поддержки лактации во время лечения. Назначение системной противогрибковой терапии после лечения антибиотиками обычно не требуется.
Важно помнить, что успешное лечение зависит не от обилия препаратов, манипуляций и воздействий, а от частого (каждые 1,5-2 часа днем и каждые 3 часа ночью) прикладывания ребенка в подходящей позе с правильным захватом и эффективным сосанием. Многим помогает направление подбородка малыша в сторону уплотнения – в положении мамы «полулежа на спине (биологическое расслабленное кормление) с малышом на животике моделируется любое положение подбородка.
Хорошо снимает отек и боль применение холода, можно использовать мази, снимающие отек и безопасные для малыша.
Расслабить грудь и улучшить отток молока помогут разные практики, в том числе вибрационный и поколачивающий массаж, остеопатическое лечение.
Иногда необходимо сцеживание больной доли (по возможности, минимально болезненное). Все остальные рекомендации имеют вспомогательное значение и работают только при использовании основных способов избавления от застоя.
Обратите внимание на обилие бесполезных, а зачастую, вредных советов. К сожалению, иногда они исходят медицинских работников, не понимающих нормальной и патологической физиологии лактации.
Берегите грудное молоко и здоровье молочных желез!
источник
Грудное молоко – уникальное детское питание, созданное самой природой. Через него ребёнок в доступной форме получает все нужные для своего полноценного развития компоненты. Также в молоке содержатся вещества, укрепляющие иммунную систему малыша. Немаловажен и психологический аспект грудного вскармливания, ведь в это время между малышом и матерью устанавливается особая связь.
В каждом конкретном случае данный период проходит по-разному. Одни женщины ощущают радость от общения с малышом, чувство единения. Для других молодых мам период грудного вскармливания ассоциируется, прежде всего, с чувством дискомфорта в молочных железах, болезненностью, ежедневными сцеживаниями.
Довольно серьёзную проблему на первых порах после рождения ребёнка представляет лактостаз. Коварство данного состояния заключается в том, что ввиду непринятия надлежащих мер оно чревато трансформацией в мастит.
Лактостаз представляет собой локальный застой, воспалительных явлений при этом нет. Лактостаз формируется при нарушении баланса между продукцией и потреблением молока.
Мастит является воспалительным состоянием, для него характерно микробное воспаление. Заболевание нередко наблюдается в послеродовом периоде, оно тесно сопряжено с механизмами лактации, развитие мастита неблагоприятно как для матери, так и для ребёнка.
На протяжении всего периода беременности естественным образом происходит подготовка молочных желёз к предстоящему кормлению малыша. Особые внутренние механизмы обеспечивают возможность к лактации, гормональная перестройка ведёт к изменениям в структуре желёз.
В течение беременности постепенно нарастает вес молочных желез, развивается сеть сосудов, идёт удлинение и разрастание протоков. Гормоны способствуют увеличению окружности сосков, образованию выводящих протоков. Главным гормоном, обеспечивающим нормальное протекание лактации, является пролактин. При его непосредственном участии в тканях молочной железы начинает образовываться молоко.
Подготовка молочных желез к грудному вскармливанию может сочетаться с определённым дискомфортом, чувством нагрубания. Во второй половине беременности у большинства женщин наблюдается выделение молозива из сосков. Оно присутствует также в первые три дня после родов, только потом начинает секретироваться полноценное молоко.
Выделяют факторы, способствующие развитию данного состояния после рождения ребёнка:
- неправильная форма сосков (втянутость, недостаточная выраженность и пр.);
- патологии структуры железистой ткани (в частности, мастопатия);
- трещины сосков при неверном прикладывании.
Вместе с тем, наиболее частой причиной формирования лактостаза является неправильное проведение грудного вскармливания. Многие женщины не знают, что во избежание неблагоприятных последствий необходимо при этом соблюдать определённые правила, поэтому кормление грудью изначально организуется не так, как нужно. Технике грудного вскармливания толком не обучают ни в женской консультации, ни в большинстве роддомов, ограничиваясь общими рекомендациями.
В то же время правила кормления грудью соблюдать совсем несложно, они предельно просты и сопряжены с гигиеническими манипуляциями, с частотой прикладывания новорождённого, с умением сцеживаться, особенностями рациона, соблюдения питьевого режима и пр.
Лактостаз проявляет себя уже через 4-5 часов после прикладывания ребёнка к груди. Отмечается интенсивный прилив молока, утилизировать такое количество она не может. Проблемная область груди отекает, уплотняется, появляется чувство тяжести, жжения и наполнения, отмечается болезненность, которая может быть достаточно выраженной. При этом женщина нередко не может самостоятельно расцедить лактостаз.
Если не предпринимается каких-либо мер, происходит повреждение протока, молоко поступает в кровеносное русло, это сопровождается подъёмом температуры до 38 0 С. Не зная, что предпринять, многие женщины начинают в таких ситуациях прислушиваться к совету подруг, спрашивать совета на форумах в Интернете. Некоторые принимают температурный скачок за бактериальную инфекцию и приступают к курсу антибиотиков. Другие женщины ограничивают свой питьевой режим, однако сокращение поступающей воды только усугубляют интоксикацию. Если женщина в это время ещё и перестаёт прикладывать ребёнка к груди, лактостаз усиливается. Всё вышеперечисленное является непростительными ошибками.
От незнания у многих молодых матерей не получается преодолеть лактостаз. Трещины сосков служат местом для проникновения различных микроорганизмов, сниженный иммунитет и внутренние хронические заболевания являются способствующими факторами. В этом случае лактостаз грозит перейти в более опасную патологию – мастит (сначала в серозный тип, потом в инфильтрационный).
При инфильтрационной форме образуется уплотнённый участок, в нём формируется застой; его образование сопровождается воспалением.
Инфильтрационная разновидность мастита характеризуется резким началом. Женщина начинает ощущать внезапные покалывания в проблемной зоне, чувство тяжести, жжения, резкие боли, кожный покров груди при этом краснеет и грубеет, молочные железы горячи на ощупь, может наблюдаться их отёчность. Инфильтрат формируется вблизи выводящих протоков, которые сужаются и частично или полностью закупориваются. Объём выделяемого молока при этом существенно уменьшается. Общее самочувствие женщины также ухудшается. Она отмечает слабость, нарушения сна и аппетита, головные боли, дискомфортные ощущения в теле. Данные явления сопровождаются лихорадкой, температура поднимается вплоть до 40 0 С.
Самым неблагоприятным вариантом является гнойный мастит. При этом вследствие бактериального обсеменения образуются гнойные очаги в тканях железы. Впоследствии мелкие очаги сливаются воедино, становясь единой областью. Грудные железы при этом существенно разбухают, грубеют, кожа приобретает насыщенный красный цвет. Общее состояние характеризуется упадком сил, постоянной жаждой, температурой тела 40-41 0 С. Сцеживание при этом становится невозможным.
Важно понимать, что терапией лактостазов и маститов должен заниматься врач, не стоит рисковать, занимаясь самолечением. В случае гнойного мастита нередко требуется общая госпитализация. В любом случае необходимо как можно раньше начать лечение, состояние может принять очень тяжёлые формы. При первичных симптомах лактостаза или мастита не следует оттягивать визит к врачу во избежание перехода в гнойный процесс.
Любое ухудшение состояния после родов должно насторожить. Обследование должно производиться квалифицированным врачом, не нужно диагностировать заболевания самостоятельно, слишком велики риски.
В медицинском учреждении врач дифференцирует состояние женщины, при необходимости будет проведена ультразвуковая диагностика, по итогам обследования будет назначено надлежащее лечение. В случае маститов может производиться забор молока для лабораторного анализа на микрофлору. Это делается для выявления вида микроорганизмов, в дальнейшем на основании полученных данных выписываются антибактериальные препараты.
В случае лактостаза в медицинском учреждении помогут правильно и безболезненно провести расцеживание проблемного участка, что облегчит состояние женщины. Также назначаются физиотерапевтические процедуры, нацеленные на восстановление функционирования молочных желёз и избавление от негативных последствий. Врач осуществляет подбор необходимых медикаментов с учётом состояния пациентки.
Кроме того, необходимо знать, что зачастую под признаками мастита и лактостаза может скрываться онкологическое заболевание. Злокачественная опухоль может формироваться во время вынашивания ребёнка и после родов, ранняя диагностика во многом определяет благоприятность исхода. Самолечением в таких ситуациях можно только усугубить течение патологии, потерять драгоценное время.
Имеет значение и эстетическая сторона вопроса. Всё дело в том, что мастит во многих случаях является причиной последующих внешних дефектов. Это, в свою очередь, накладывает отпечаток на самоощущение женщины, может представлять проблемы в личной жизни.
Помимо всего прочего, недостаточное количество молока и наличие болезнетворных микроорганизмов в молоке могут сказаться и на состоянии малыша.
Важно понимать, что период лактации – очень значимый этап, отчасти определяющий женское здоровье в дальнейшем.
Обезопасить себя от застоя молока может любая женщина. Необходимо в период вынашивания ребёнка готовить грудные железы к предстоящему вскармливанию, для этого следует получить соответствующие рекомендации у маммолога.
Кроме того, врач поможет скорректировать втянутость или уплощение сосков, проинформирует относительно правильности приложения малыша к груди, расскажет о специальных упражнениях и гигиенических процедурах, поможет подобрать бюстгальтер для кормления. Женщине также следует заблаговременно ознакомиться с техникой сцеживания и действиями в случае лактостаза.
источник
Я хочу рассказать про лактостаз. Так уж получилось, что несколько раз мне пришлось серьёзно постараться, чтобы решить эту проблему. В первый раз всё дошло до мастита и абсцесса, и мне даже делали небольшую операцию.
Проблема лактостаза, к сожалению, не обходит стороной ни одну кормящую мать (за редким исключением). Но предупредить и преодолеть её нужно как можно скорее, чтобы не расстроился весь процесс грудного вскармливания. Конечно же, информации по этому вопросу достаточно, но я хочу рассказать о тех знаниях, которые пригодились мне — я прочитала много литературы и форумов, и выбирала то, что было близко мне, и, слава Богу, решила проблему лактостазов.
Лактостаз — это закупорка молочного протока, причиной которого является плохое опорожнение груди или её части. Грудь состоит из долей (по разным источникам — от 12 до 20), и каждая долька имеет свой проток в соске. При лактостазе чувствуется, что какая-то долька груди уплотнилась и болит, иногда возникает покраснение и отёчность. Если сцеживать грудь, то видно, что из соска молоко льется меньшим количеством струек или из какой-то части соска понемножку стекает, в то время как из остальных частей, может по-прежнему — литься струйками.
Чтобы предупредить лактостаз нужно знать причину, по которой он возникает.
Лактостаз часто возникает из-за следующих моментов.
- Мама не часто кормит ребенка, либо по часам, выжидая точные промежутки времени.
- Ребенок неправильно захватывает грудь. Поэтому происходит плохой отток молока в определенной доли груди.
- Мама придерживает пальцем определенную часть груди во время кормления. Часто встречается, когда мать держит пальцем ямочку около носа ребенка, чтобы ему было чем дышать — нужно просто найти и принять положение, при котором грудь не слишком нависает и давит на ребёнка, но этот навык не всегда приходит сразу. Или мама неправильно предлагает ребенку грудь — зажимает грудь между указательным и средним пальцами, тем самым сдавливая какую-то дольку груди или проток, причём это происходит как привычка — постоянно.
- Мама носит тесный бюстгальтер.
- Кормит ребенка непродолжительное количество времени, например, опасаясь, что ребенок рассосет грудь или переест.
- Сон на животе может провоцировать закупорку молочного протока.
- Небольшой ушиб груди, микротравма.
- Стрессовая ситуация, переутомление — конечно же, грудное вскармливание не такой уж лёгкий процесс, поэтому не надо забывать о собственном отдыхе!
- Отсутствие ночных кормлений, в то время как грудь наливается.
При первых симптомах лактостаза самочувствие может быть хорошим, без температуры и покраснения груди, но если в такой ситуации ничего не делать, то может повыситься температура и начаться неинфицированный мастит (высокая температура — больше 38, все остальные симптомы лактостаза усугубляются).
Как правило, для лечения лактостаза и даже мастита бывает достаточно научиться правильно прикладывать ребёнка к груди и делать это как можно чаще (как вариант — каждый час или чаще, когда дитё не спит, а если совсем тяжело маме — можно и разбудить, и сонному грудь подсунуть) — при таком подходе симптомы лактостаза проходят в течение суток. Но если даже при частых прикладываниях к груди симптомы лактостаза не проходят, то придётся сцеживаться примерно 2-3 раза в сутки (больше тоже не нужно, чтобы не нагнать много молока в грудь). Но не надо сцеживаться после каждого кормления, таким образом поступает неверная информация в мозг о том, какое количество молока необходимо ребенку. В этом случае, молока начинает прибывать с каждым разом больше, а ребенок такое количество молока не сможет съесть. Получится, что вам придется все время сцеживаться, либо возникнет последовательная серия лактостазов — проходит один и тут же начинается другой. К сожалению, с этим я достаточно долго промучилась.
Перед сцеживанием надо сделать теплый компресс на грудь (не в коем случае не горячий!), для того, чтобы спровоцировать рефлекс окситоцина, чтобы молоко легче выделялось из груди. Для этого возьмите салфетку и намочите ее в теплой воде. Приложите на грудь и держите, пока она не остынет. Затем, легкими круговыми движениями помассируйте грудь от основания к соску, уделяйте особое внимание тем долям, которые застоялись. А после этого начинайте сцеживать. Сцеживать надо прицельно, то есть именно ту область, которая у вас болит, и лучше это делать под тёплым душем.
А также хорошо сцеживаться над паром (если есть паровой ингалятор, то он хорошо помогает). Ещё по поводу массажа — кормящей маме надо очень осторожно относиться к груди — ее нельзя сильно мять и делать профессиональный массаж. Массажист, разминая застоявшиеся участки, может передавить молочные протоки. И лактостаз может возникнуть уже на других участках молочной железы.
Нельзя делать на грудь спиртовые компрессы, так как они блокируют выделение окситоцина. Хотя многие говорят, что от них легче, но это палка о двух концах. Прогревающий момент спиртового компресса сделает своё дело — протоки расширятся и молоко перераспределится в груди, но это молоко и новое, прибывающее, будет труднее вытекать (блокируется выделение окситоцина, отвечающего за «вытекание» молока). А если будете стимулировать выработку большего количества молока или его у вас изначально было очень много — получите новый лактостаз, только наверняка более сильный и обширный.
После того, как вы сцедили грудь «до последней капли», очень важно приложить ребенка к пострадавшей груди, чтобы он отсосал остатки молока и, возможно, застоявшиеся комочки, которые вручную бывает сложно сцедить. А вот качественный молокоотсос в этом — большой помощник!
Не нужно просить мужа помочь «рассосать» застоявшееся молоко — ребёнок высасывает молоко особым способом, на который взрослый человек уже не способен, т. к. давно утратил навык. Малыш не сосёт, а языком снимает молоко с области ареолы, а после этого сглатывает. А муж так сделать не сможет — он будет тянуть молоко как коктейль через трубочку и тем самым травмирует и без него пострадавшие соски. Кроме того, во рту любого человека есть определенная микрофлора с различными бактериями, и в том числе болезнетворными (например, кариес). И эти бактерии он передаст вам, когда «отсасывает» молоко. А если у вас на соске есть трещина — то это прямой путь для попадания инфекции.
Не ждите, что после полного сцеживания болезненность и некоторая припухлость пострадавшей доли сразу уйдут. Все это проходит на 2-й или 3-й день. Краснота уходит в последний момент. Прекратить сцеживать грудь надо на 2-й — 3-й день. Иногда хватает одного такого полного сцеживания и затем частого прикладывания ребенка к пострадавшей груди, чтобы избавиться от лактостаза.
«Неинфицированный мастит — более сложная форма лактостаза, признаки примерно те же, но с большей интенсивностью. Самочувствие резко ухудшается, болезнь сопровождается повышением температуры тела от 38 градусов и выше, боль в области уплотнения увеличивается, может чувствоваться при ходьбе, при изменении положения тела».
Лечение — такое же, как и при лактостазе. Высокую температуру сбивают жаропонижающими средствами, а после сцеживания, если красное место становится горячим, отечным, рекомендуется приложить к этому месту лед на несколько минут. Лучше выбирать позу для кормления такую, чтобы подбородок ребенка был направлен в пострадавшую область. Поскольку это позволит ребенку более эффективно опорожнить эту часть груди. При кормлении мама может массировать этот проток, чтобы ребенку было легче его опустошить от основания груди к соску.
На 2-й день должно нас тупить улучшение. Но если симптомы неинфицированного мастита остаются тяжелыми, присутствуют два и больше дней, возможно попадание в грудь инфекции и тогда он перерастает в инфицированный мастит.
Кроме того, причинами инфицированного мастита могут быть трещины на соске, поскольку они являются путем для попадания в организм инфекции, и к этой проблеме нужно относиться очень серьёзно. Помните! Трещина — это прямой путь для проникновения инфекции в молочную железу и развития абсцесса. Существует множество способов лечения трещин на сосках, но главное — правильно прикладывать ребёнка к груди. А ещё мне хорошо помогал крем Бепантен.
Также мастит может быть осложнением после болезни. Например, если женщина болела ангиной, у нее примерно через 2 недели может возникнуть инфицированный мастит — нужно это иметь ввиду и дополнительно ухаживать за грудью.
Инфицированный мастит — это уже воспалительный процесс и лечение его должно быть медикаментозным и своевременным. Как правило, назначается курс антибиотиков, которые совместимы с грудным вскармливанием — не отказывайтесь от грудного вскармливания в этот момент, иначе можете к нему больше не вернуться. Не нужно бояться антибиотиков — болезнь намного опаснее и для вас, и для ребёнка. Кроме того, нужно обязательно продолжать сцеживаться. Без сцеживания медикаментозное лечение будет не эффективным.
Сцеживания не должны производиться вручную — чтобы не произошло распространение инфекции в соседние доли груди. Лучше для этого использовать электрический молокоотсос. Нельзя при инфицированном мастите делать теплые компрессы, так как они могут спровоцировать абсцесс. Если все меры лечения мастита оказываются эффективными, то сцеживания заканчивают на 10-й день.
А у меня был всё-таки абсцесс. Комочки застоявшегося молока никак не исчезали, и внутри возник гнойный мешок. Главное при абсцессе — не впадать в панику от того, что можно кормить только одной грудью. Вы вполне сможете выкормить ребенка этой одной здоровой грудью — и будет вырабатываться нужное количество молока, может только кормить придётся чуть чаще.
На больную грудь ставят дренаж, чтобы удалить гной из гнойного мешка, плюс опять же назначают курс антибиотиков. Лекарства также подбираются совместимые с грудным вскармливанием. Сцеживания продолжаются молокоотсосом (чтобы не затрагивать гнойный мешок, ручное сцеживание не рекомендуется). Сцеживания нужны ещё и для того, чтобы лактация в пострадавшей груди не угасла, и после окончания лечения вы могли бы вернуться к кормлению малыша из обеих грудей.
Самолечение мастита недопустимо, а вот с лактостазом вполне можно справиться самостоятельно, главное — внимательно следить за своей грудью и вовремя принимать меры.
Я желаю всем кормящим мамам никогда не сталкиваться с этой проблемой! Но предупреждён — значит, вооружён!
Поздравляю всех-всех с наступающим Новым Годом! Пусть наши детки будут здоровы и счастливы!
источник
Кормящие мамы, у которых начался лактостаз или мастит, могут позвонить консультанту и рано утром в выходной день, и поздно вечером, когда все домочадцы уже давно пошли спать. Дело в том, что симптомы, вызванные застоем молока в груди, могут быть очень интенсивными и неприятными, даже пугающими для женщины, нередко застают ее врасплох именно после ночи.
Это прежде всего довольно сильная болезненность в определенном участке груди, иногда отдающая в сосок, бугристость и покраснение груди и, что самое неприятное, – “молочная лихорадка” в виде температуры и озноба. Поэтому кормящая мама в таком состоянии очень нуждается в поддержке и грамотном совете, прежде всего в заверении, что нужно продолжать кормить грудью.
О чем все думают в первую очередь? Ой, у меня мастит! Более продвинутые мамы: “ой, лактостаз” 🙂
Почему-то мастит и лактостаз постоянно путают. Поэтому сначала давайте разберемся, чем они отличаются.
Лактостаз – это не инфекционное поражение молочной железы, которое заключается в закупорке млечного протока. Молоко скапливается из-за плохого опорожнения груди и возникает уплотнение, раздражение железистой ткани. Если собственный белок организма (из которого, в частности, и состоит грудное молоко) находится неестественно долго в организме, начинается реакция отторжения, сходная с той, что возникает, например, при лимфостазе, что в свою очередь вызывает повышение температуры тела.
Чтобы определить, относится ли повышение температуры к проблемам груди, надо измерить температуру в нескольких местах – под обеими подмышками, в локте и в паху.
Если температура подмышками является самой высокой, тогда мы считаем ее симптомом лактостаза. Или неинфицированного мастита, который может возникнуть в результате запущенного лактостаза на 3-4 сутки, когда отекшая ткань напитывается молоком и воспаляется.
Еще примерно через 3 дня в данной среде начинают размножаться бактерии и мастит переходит в инфицированную форму, а затем и в абсцесс.
Самостоятельно мастит может возникнуть в результате попадания микробов извне (например, из поврежденного соска или кожи вследствие неправильного прикладывания, массажа, сцеживания) или изнутри как осложнение ангины и других воспалительных процессов в организме.
Инфицированный мастит – это уже очень серьезный диагноз, поэтому лечение должно проводиться незамедлительно.
Но! Даже при этом ребенка отлучать от груди не нужно (если там нет абсцесса)!
В данном случае женщина должна обратиться к хирургу, хотя помощь специалиста по лактации также будет не лишней. Хорошо, если они будут работать сообща. Врач дает рекомендации относительно медикаментозного лечения, а консультант организует режим кормления и сцеживания так, чтобы сохранить лактацию. Доктор назначит курс антибиотиков, но его обязательно надо предупредить о том, что вы хотите продолжать кормить ребенка грудью. В этом случае врач назначит те антибиотики, которые можно принимать кормящей женщине, не отказываясь от кормления грудью. Если врач не знает, какие антибиотики совместимы с грудным вскармливанием, тут, естественно, поможет консультант по лактации.
После начала приема антибиотиков женщине становится значительно лучше. К хирургическому вмешательству в настоящее время прибегают ооочень редко и ваш лечащий врач должен знать о том, что лактационный мастит отлично поддается лечению консервативным путем.
Прежде чем приниматься за лечение этого недуга, надо разобраться, почему он появился, чтобы данная проблема не навестила нас еще раз.
До сих пор бытует мнение, что лактостаз начинается после того, как женщину продует в дождливую погоду или она промочит ноги. Можно часто услышать от наших бабушек: “Держи грудь в тепле. Смотри – застудишь!” На самом деле грудь невозможно застудить отдельно от всего организма, – ну, если только вы не выставляете ее голой в окно на мороз:)
Да, бывает врожденная узость млечных протоков или большая отвислая форма груди, а также первичная гиперлактация, которая может провоцировать постоянные лактостазы, но, к счастью, такие аномалии встречаются у женщин не часто. А вот лактостазы вследствии ошибок в организации ГВ – сколько хочешь!
- НЕ кормить всегда в одной и той же позе, следить за правильностью прикладывания малыша к груди.
- НЕ поддерживать грудь “ножницами” во время кормления или не придерживать грудь сверху, чтобы малыш “не задохнулся”.
- НЕ ограничивать частоту и продолжительность прикладываний.
- НЕ делать резких больших перерывов между кормлениями (долгая отлучка матери из дома, долгий сон малыша и т.д.).
- НЕ носить тесный неудобный бюстгалтер, снимать его обязательно на ночь и выбирать комфортную для груди позу для сна.
- НЕ позволять малышу использовать вашу грудь в роли боксерской груши.
- НЕ сцеживаться до синяков или не прекращать резко сцеживания, если вы это делали регулярно.
- НЕ использовать пустышку и накладки, а также кормления из бутылочек.
- НЕ таскать коляску на руках на 5 этаж, т.е. не подвергать себя большой физической нагрузке.
- НЕ паниковать, когда малыш со всего размаху кидает ваш новенький мобильник об асфальт, т.е. не подвергать себя большому психологическому стрессу 🙂
Обычно сразу несколько факторов вместе приводят к лактостазу. Как говорят, одно на другое наложилось.
Вот свежий пример. Мама Наташа уже подросшего 6-месячного малыша решила наконец-то пойти на вечеринку, в результате ее не было 4 часа, там она хорошо провела время и выпила на радостях бокал вина, а когда возвращалась домой, обратила внимание на большую и красивую Луну. Утром уже проснулась с болью в груди. Почему так произошло? Да, очень просто. Изменение режима кормления (малыш пропустил как минимум 2 полноценных прикладывания), алкоголь и растущая луна сделали свое “черное дело”.
В большинстве случаев бывает достаточно исправить прикладывание малыша и предлагать крохе грудь как можно чаще (примерно раз в час), и все симптомы лактостаза на следующий день проходят.
На грудь также можно приложить чистый капустный лист (помыть, легонько отбить, приложить как компресс к груди, менять по мере его высыхания) или раствор “Малавита”. Если лактостаз возник из-за травмы, вместо прогревания накладывают холод, но не более 15 минут 2 раза в день. Также в данном случае могут помочь гомеопатические мази Арника , Ледум, Траумель С.
Если поднялась высокая температура (39 и выше), можно сбить ее жаропонижающими (малина, мед в первую очередь).
Обратите внимание на то, что частота прикладываний к груди при лактостазе увеличивается за счет маминого желания. Вы попросту предлагаете грудь тогда, когда вам надо, и не ждете, что кроха начнет просить грудь чаще сам. Есть свободная минутка – взяли детку и приложили к груди. Причем лучше это делать в такой позе, чтобы самое эффективное опрожнение происходило именно в проблемной дольке, там, где чувствуете боль и уплотнение, т.е. из-под нижней губки малыша.
Например, если уплотнение изнутри – прикладываем в классической “колыбельке”, если снаружи под мышкой – используем позу из подмышки, если застоялись верхние доли груди – расположитесь с вашим малышом валетом (см. фото).
Фото: http://am-am.info/out/aHR0cDovL2JyZWFzdGZlZWRpbmcub3JnLnVhL2hvdy9wb3NpdGlvbi5odG1s
Поза “Валетом” пригодится, если у вас образовался лактостаз в верхних долях молочной железы. Подбородок малыша будет направлен именно в ту зону, а значит, молочко оттуда будет легче удаляться. Малыш лежит на боку, для фиксации положения подложите под спинку детке валик.
В народе бытует мнение, что при лактостазе или мастите важно размассировать грудь, чтобы разбить “камни” (”узелки”, “комочки”) – болезненные уплотнения.
Обычно почему-то речь идет о грубом сцеживании, когда грудь подвергают сильному массажу и буквально скручивают в трубочку. Но сильное сдавливание тканей молочной железы, которое происходит при подобном массаже, может очень навредить женщине, поскольку сдавливая грудь, можно передавить молочные протоки и закупорка может произойти еще в нескольких местах. Кроме того, если лактостаз перешел в инфицированный мастит, массаж способствует распространению инфекции в другие части молочной железы!
Хотя в тяжелых случаях кроме частых прикладываний действительно назначают дополнительные сцеживания. Однако их, в зависимости от сложности протекания проблемы, должно быть не более 1-2 раз в сутки.
Как они делаются?
Перед сцеживанием надо разогреть грудь теплым полотенцем или душем, сделать легенький массаж от основания к соску, затем осторожно посцеживать грудь 5-7 минут. После этого еще раз приложить ребенка к груди. Это поможет протолкнуть молочную пробку. Вам не надо сцеживаться после каждого кормления, поскольку таким образом вы даете неверную информацию организму о том, сколько молока необходимо крохе. В этом случае молока начинает прибывать с каждым разом больше, грудь снова переполняется, а малыш такое количество молока просто не сможет съесть.
Теплый душ можно перед кормлением, теплое питье лучше ограничить.
Внимание! Если есть подозрение, что у вас мастит, прогревающие процедуры и любой массаж или ручное сцеживание сразу отменяются, чтобы не спровоцировать абсцесс. Возможно лишь осторожное сцеживание молокотсосом, если ребенок не сосет грудь.
Нет. Спиртовые, камфорные, водочные компрессы блокируют выделение окситоцина. Окситоцин – гормон, который помогает выталкивать молоко из груди, если его выделяется недостаточное количество, то и молоко из груди начинает плохо выделяться.
Чаще всего в роддомах предлагают ультразвук. Он хорошо “разбивает комочки”. Но ультразвук не всегда помогает. Лучше ограничиться 1-2 процедурами.
Д-р Ньюмен, например, http://am-am.info/out/aHR0cDovL3d3dy5kcmphY2tuZXdtYW4uY29tL2hlbHAvQmxvY2tlZCUyMER1Y3RzJTIwJmFtcDslMjBNYXN0aXRpcy5hc3A=, что “если проток заблокирован, часто помогает ультразвук. Если 2 процедуры за 2 дня подряд не сработали, продолжать сеансы нет смысла. Обычно, однако, одного сеанса ультразвука хватает, чтобы решить проблему“.
Cуществует также другие физиотерапевтические приборы, которые помогают при данной проблеме и не оказывают выраженного воздействия на количество молока. Например, магнитотерапия (аппараты Алмаг, Магнитер и др.), электронейростимулирующая терапия (аппараты Диадэнс, Амплипульс и др.), светотерапия (аппарат Биоптрон), лазерная терапия (аппараты Орион и подобные).
источник
С лактостазом не сталкивается редкая кормящая женщина, мастит встречается реже, но тоже многих беспокоит. Поэтому знать о них нужно, чтобы не пугаться и своевременно помочь самой себе.
- Кормление по часам, а не по требованию, пропуск кормлений по любой причине.
- Неспособность ребёнка правильно сосать грудь (неправильный захват или болезнь крохи).
- Избыточная выработка молока грудью.
- Закупорка молочных протоков.
- Передавливание молочных желез жёстким бюстгальтером, ремнём безопасности, тесным топом.
- Резкое отлучение малыша от груди.
- Сильный стресс, хроническая усталость матери.
Лактостаз — застой молока. Это наиболее частая причина развития мастита. Так что, когда мы говорим о лактостазе — предполагаем, что он всегда может перейти в мастит.
Самыми критичными для лактостаза являются два периода:
- с третьего по шестой день после родов, когда молоко прибывает в большом количестве, а ребёнку его требуется ещё не так много.
- во время резкого отлучения ребёнка от груди, когда молока вырабатывается много, но грудь ребёнку не дают.
Переполненная молоком грудь выглядит набухшей. Она увеличена в размерах, тяжёлая, на ощупь плотная и горячая. Молоко выходит с лёгкостью, порою вытекает из груди самопроизвольно. Малыш легко берёт грудь и быстро наедается.
Если есть лактостаз, то грудь тоже увеличена в размерах, тяжёлая, набухшая, на ощупь твёрдая и горячая. Но ещё она очень болезненная, на ней заметны лоснящиеся покрасневшие участки кожи. Сосок растянут до плоского состояния. Молочные протоки сдавлены, а потому молоко само не течёт. Может повышаться температура тела до 40 градусов по Цельсию. Младенцу очень сложно ухватить сосок и рассосать грудь. А матери эта процедура доставляет массу болезненных ощущений.
Мастит по внешним признакам очень похож на лактостаз. Однако в отличие от последнего имеет ещё более выраженные симптомы, так как появляются все признаки воспаления. Грудь ещё более горячая, её просто «распирает», а боль женщины описывают как «невыносимую». Температура высочайшая. Сознание часто бывает спутанным. В молоке может появиться гной. Единственное, чего хочется — избавиться от этого состояния любой ценой. Состояние является критичным, женщина нуждается в медицинской помощи. Без антибиотиков тут обойтись вряд ли получится.
Переполнение грудей ярко проявляется в первую неделю после родов. Затем ещё в течение первого месяца, но уже не так выражено. А на втором месяце происходит перестройка лактации, молоко начинает вырабатываться «по требованию» и ощущение переполнения грудей исчезает. Кстати, именно поэтому неопытные мамы считают, что у них пропало молоко и начинают прикармливать кроху смесью, что совершенно недопустимо.
На стадии лактостаза любая думающая мамочка начнёт активно действовать, чтобы состояние не усугубилось маститом. Что нужно делать?
- Продолжать активно кормить грудью. При этом ребёнка прикладываем сначала к больной груди, а потом уже к здоровой.
- Есть одна хитрость, которую хорошо знали наши прабабушки. Если появился лактостаз, то ребёнка нужно прикладывать к груди так, чтобы его подбородок (если совсем неудобно, то — носик) указывал на место застоя. Проще всего для этого положить кроху на стол, а самой встать с нужной стороны. Тогда малыш эффективно отсосёт молоко именно из поражённой доли молочной железы и мама почувствует мгновенное облегчение.
- В то время как ребёнок сосет очень хорошо поглаживать грудь лёгкими массажными движениями к соску со стороны застоя. Ароматические масла лучше не использовать — не всем детям они нравятся, а вот обычное пищевое (без запаха) можно.
- После того как ребёнок насытился, грудь нужно полностью опорожнить (сцедить).
- Если молоко из груди выделяется с трудом, то перед кормлением следует принять тёплый душ или приложить согревающий компресс на 1-2 минуты. Ребёнку будет проще «поработать» над лактостазом.
- После кормления и сцеживания хорошо помогает прохладный компресс, можно приложить и сырые отбитые скалкой капустные листья.
- Не забывайте пить больше жидкости, правильно питаться и отдыхать.
Важно: от лактостаза надо избавиться за сутки. Если самочувствие не пришло к норме, говорят уже о мастите и лечат более серьёзными способами.
- Мастит лечат антибиотиками. Назначают обычно пенициллины и цефалоспорины первого поколения. Состояние должно улучшиться в течение двух суток. Если этого не произошло — проводят посев молока на питательные среды с целью поиска золотистого стафилококка и определения его чувствительности к антибактериальным средствам.
- Чтобы избавиться от повышенной температуры и боли, принимать ибупрофен.
- Всё, что делали при лактостазе, делаем и при мастите. Ребёнка грудью кормить нужно!
Мастит может осложниться абсцессом. В этом случае не обойтись без операции и расширенного лечения. Если это ваш случай — оперируйтесь в стационаре одного дня и попросите врача сделать разрез выше, чтобы можно было продолжать кормить малыша.
Очень важный совет: изучите все материалы по вскармливанию ещё до родов. Найдите опытного человека к которому вы обратитесь в случае возникновения непредвиденных ситуаций и зададите множество возникающих по ходу вскармливания вопросов. Бережно относитесь к своим молочным железам, не допускайте развития лактостаза, внимательно следите за тем как выглядит грудь после родов.
А у вас был мастит или лактостаз? Что помогло вам справиться с ситуацией и продолжали ли вы кормить малыша грудью?
источник